- Research article
- Open Access
- Published: 22 October 2019
- Fateme Aletayeb2,
- Seyyed Mohammad Hassan Aletayeb3,4,
- Leila Kouti1 &
- …
- Amir Kamal Hardani5
BMC Pediatrics
volume 19, Article number: 365 (2019)
Cite this article
-
5533 Accesses
-
14 Citations
-
4 Altmetric
-
Metrics details
Abstract
Background
This study aimed to assess the types and frequency of medication errors in our NICUs (neonatal intensive care units).
Methods
This descriptive cross-sectional study was conducted on two neonatal intensive care units of two hospitals over 3 months. Demographic information, drug information and total number of prescriptions for each neonate were extracted from medical records and assessed.
Results
A total of 688 prescriptions for 44 types of drugs were checked for the assessment of medical records of 155 neonates. There were 509 medication errors, averaging (SD) 3.38 (+/− 5.49) errors per patient. Collectively, 116 neonates (74.8%) experienced at least one medication error. Term neonates and preterm neonates experienced 125 and 384 medication errors, respectively. The most frequent medication errors were wrong dosage by physicians in prescription phase [WU1] (142 errors; 28%) and not administering medication by nurse in administration phase (146 errors; 29%). Of total 688 prescriptions, 127 errors were recorded. In this regard, lack of time and/or date of order were the most common errors.
Conclusions
The most frequent medication errors were wrong dosage and not administering the medication to patient, and on the quality of prescribing, lack of time and/or date of order was the most frequent one. Medication errors happened more frequently in preterm neonates (P < 0.001). We think that using computerized physician order entry (CPOE) system and increasing the nurse-to-patient ratio can reduce the possibility of medication errors.
Peer Review reports
Introduction
Medical error refers to all errors occurring in health care systems such as equipment failure, diagnostic–therapeutic errors and medication errors. Medication errors are one of the most important and preventable type of medical errors and defined as any preventable event which may result in the misuse of drugs or patient injury [1, 2].
Studies show that patients with complex clinical conditions who receive multiple medications and interventions are at greater risk of experiencing medication errors [3].
Neonates are at risk of medication errors once they are admitted to intensive care units because they undergo invasive and non-invasive diagnostic–therapeutic procedure as well as receiving multiple drugs for their recovery and survival.
Prescribing medications based on birth weight, gestational age, postnatal age, and also their premature systems of absorption, metabolism, and secretion of drugs lead to dramatic changes in drug dosage and interval range in this population. These conditions necessitate performing dilutions for appropriate dosage for each neonate, thus leading to medication errors. Studies have shown that the risk of medication errors in neonatal wards is eight times more likely than that of adults in the hospital setting [4].
Available studies indicate that 13–91 medication errors per 100 admissions may happen in the NICU [5, 6]. Several studies conducted in developed countries showed that medication error mostly occurred during prescribing phase [4, 6,7,8]. The most common types of medication errors are drug dosage error, frequency, and route of administration [9,10,11]. The most effective practical steps, to reduce medication errors, included preparing pre-designed medical order sheet and the presence of a clinical pharmacist when visiting neonates as well as training doctors and nurses [11]. As no studies have been done on medication errors in NICUs at southwest of Iran, the present study was done to determine the type and frequency of medication errors, identify risk factors and take practical steps to reduce medication errors.
Materials and methods
Study setting
This descriptive cross-sectional study was performed in two NICUs at Abuzar and Imam Khomeini hospitals in Ahvaz, southwest of Iran. Abuzar is a pediatric academic hospital with a 15 bed NICU. Two attending neonatologists visited all neonates every day. Patients are referred from other centers to this NICU (outborn) and include term and preterm infants with over or at 32 weeks gestational age, mostly greater than a birthweight of 1500 g. All admitted patient are term and preterm infants more than 32 weeks gestation, weighing more than 1.5 kg, and transferred from another center The NICU at Imam Khomeini Hospital is a level 3 NICU with 45 beds, located in a general educational and medical hospital where almost all hospitalized neonates are born in the same hospital (inborn). Three attending neonatologists in this ward visited patients every day. In the NICU of Imam Khomeini hospital, most neonates are preterm with gestational age between 28 and 36 weeks. There are only a limited number of extremely premature neonates (< 28 weeks). Considering the birth weight, Most admitted patients are low birth weight or very low birth weight. Few admissions are extremely low birth weight.
Population
Neonates were admitted to two NICUs during a 3-month period between January and March 2016. We included infants admitted for 24 h or more and received at least one therapeutic drug. Neonates were divided into three categories by birth weight (≥ 2.5 kg or < 2.5 kg), gestational age (≥ 37 weeks) or preterm (< 37 weeks) and length of stay (≤ 7 days or > 7 days).
Data collection
We collected data on neonates and their medications. Neonatal demographic characteristics included sex, gestational age, birth weight, weight at time of admission, postnatal age, and hospital length of stay. Information of medications extracted from the medical order sheets of the admitted neonates included the names of drugs, dosage forms, drug dosage, route of administration, frequency, the number of drugs received, the number of doses received, and total number of prescriptions for each patient. Factors such as parenteral nutrition, topical medications, serums and electrolytes, oxygen therapy, blood products, vaccines, vitamins, and contrasts excluded from the study. The researcher collected all the information about the neonates from admission to discharge or death. Medication errors detected from the extracted information were merely recorded but their development was not interpreted.
Orders were manually written by residents (in the morning shifts under the supervision of attending physician, and in the afternoon and night shifts by the senior residents) and were transcribed to the Kardex by nursing staff. (Kardex is a card-filing system that allows quick reference to the particular needs of each patient for certain aspects of nursing care. Included on the card may be a schedule of medications, diet, any special problems, a schedule of treatments and procedures, and a care plan. The Kardex is updated as necessary and is usually kept at the nurses’ station.).
Medication errors
In this study, medication errors were evaluated based on the definition of the National Coordinating Council for Medication Error Reporting and Prevention (NCCMERP), an independent association with 22 national organizations. Medication error is defined as any preventable event that may cause medication misuse or harm while the medication is under the control of the health care professional, patient, or consumer [2]. The medication errors include dispensing, prescription, transcription, preparation, and administration errors.
The present study reviewed prescription and administration errors.
Prescription errors
In the present study, prescription errors are defined as wrong dosage, route of administration, and intervals. Wrong dosage was considered as a deviation of ≥10% from the references. Two sources such as the 22nd edition of Lexicomp, the Pediatric and Neonatal Dosage Handbook, and the 20th edition of the online reference Harriet Lane were used as reference [12, 13].
Administration errors
Administration errors included failing to administer medication (the nurse would not administer the medication prescribed by the doctor for the patient till the end of the shift), administering the wrong medication to patients, administering medication that has not been prescribed by physician administering medication to the wrong patient, failing to match the dosage given to the patient with the dosage prescribed by the physician, failing to match the route of administration with the physician ’s order and, failing to match dosing intervals with the physician’s order and administering the medication after its discontinuation by the physician.
Another aim of the present study was to investigate the quality of the prescriptions.
In this section, seven aspects were assessed for each drug prescription. They included illegible prescriptions, unspecified dosage form, unspecified and/or vague measurement unit for the medication, unspecified route of administration, unspecified drug intervals, failing to record the time and/or the date of the order and failing to record the specifications of issuer including their name and /or signature.
The code of ethics (IR.AJUMS.REC.1395.96) were issued by the Ethics Committee of Ahvaz Jundishapur University of Medical Sciences. Results were analyzed statistically after extracting the intended information from the neonatal records.
Statistical analysis
The data were described using the mean and standard deviation, median and interquartile range, and analyzed using t-test (in case of the assumption of normality of the data), Mann–Whitney (Median) (in the absence of the assumption of normality of the data), Fisher’s exact test, Chi-square and Wilcoxon tests and a Logistic regression analysis. For logistic regression, a multivariable regression model was used to investigate the effects of neonates’ characteristics on prescription errors independently. All analyses were performed using SPSS 20.
Results
Of 155 examined cases, 102 (65.8%) were male, 76 (49%) were preterm, 71 (45.8%) were low-birth weight neonates, 100 (64.5%) were outburn neonates and 141 (91%) discharged alive. One hundred fifty-five patients were admitted for 1579 days and the mean of hospital length of stay was 10.19 ± 11.77 days for each neonate (min: 1; max: 65). The average birth weight was 2.54 ± 0.98 kg (min: 0.44; max: 4.5).
A total of 688 prescriptions were written for the studied patients, and the mean of prescriptions was 4.44 ± 3.21 for each patient; 7629 drug dosages and 44 types of drugs were prescribed.
There were 509 medication errors (M = 3.28 ± 5.49 for each patient). Of 155 patients, 116 neonates (74.8%) experienced at least one error. Prescription errors (n = 289), administration errors (n = 220), and medication errors in term neonates (n = 125) and preterm neonates (n = 384) had been occurred (P < 0.01).
The neonates were divided into two groups based on the hospital length of stay (admission of ≥7 days and of < 7 days). There was a significant difference between hospital length of stay and the frequency of medication errors (P < 0.001). The number of errors in these two groups was 128 and 381; respectively.
The frequency of errors in neonates weighing less than 2500 g (2.5 kg) at birth and those with normal birth weight (≥ 2.5 kg) was 373 and 136, respectively (P < 0.001).
Table 1 displays demographic information for the neonates and the frequency of medication errors, prescriptions, drugs and doses. .
Full size table
The most common errors included administering wrong dosage (n = 142, 28%) and failing to administer the medication by nurse (n = 146, 29%). The frequency of wrong route of administration and wrong intervals was 43 (8.4%) and 104 errors (20.4%), respectively. On the other hand, some other errors included s administering medication that has not been prescribed by physician (n = 2, (0.3%)), failing to match the dosage given to the patient with the physician’s order (n = 38, (7.4%)), failing to match the route of administration with the physician’s order (n = 3, 0.5%), failing to match the intervals with the physician’s order (n = 27, 5.3%), and administering medication after its discontinuation by the physician (n = 4, 0.7%).
There were no errors in the following variables: administering the wrong medication to patients, administering medication to the wrong patient, and mismatching the dosage form with the physician’s order.
In the prescribing phase, the wrong dosage error was significantly higher in preterm neonates than term neonates (P < 0.005), and hospital length of stay was associated with wrong route of administration and wrong dosing intervals (P < 0.014 and P < 0.007, respectively) (Table 2).
Full size table
Considering the quality of prescribing, 127 errors were recorded in 688 prescriptions (18.4%); of which unspecified time and/or date of order (58%) was the most common. Illegible prescriptions (1.5%), unspecified or dubious drug dosage units (5.5%), unspecified drug dosage form (1%), unspecified route of administration (30%), unspecified dosing intervals (3%), and the absence of the name and/or signature of the issuer (1%) were other errors regarding to the quality of prescribing.
Among 33 drugs involved in medication errors, errors (53.8%) mostly occurred in antibiotics group, and intravenous injection was the most commonly reported method (70%) in terms of the route of administration. Most commonly prescribed drugs were ampicillin, gentamicin, vancomycin, cefotaxime and salbutamol. Gentamicin, ampicillin, caffeine, ranitidine, and vancomycin were ordered hierarchically in terms of frequency of medication errors.
Discussion
The results of the present study revealed that 74.8% of patients, in two NICUs in Iran, had at least one or more medication errors. This error rate was similarly reported by Truter as 78% [14]. Since about 3/4 of the hospitalized neonates have experienced medication errors, effective interventions are needed. This great number of medication error may be because of considering many variables as medication errors in our study compared to the others. In the present study, 12 variables were considered as medication errors. In a study of Lerner et al. in Brazil [15], 54% of patients experienced an error which was less than that of our study. Differences in the frequency of reported medication errors can be due to different definitions of medication error and methodologies which prevents accurate comparison.
Of total 155 patient charts reviewed with 688 prescriptions, 289 prescribing errors (42%) occurred. Pallas et al. [8] reported 39.5%. prescribing error In Truter et al.’s study [14], the frequency of medication error in the prescribing phase was reported 47%, which is consistent with that of the present study. In a recent review by Krzyzaniak, the prescription error rate was 14–74%. The reason for high amount of prescription errors can be the insufficient experience of physicians, highly populated in-patient wards, heavy workload, manual prescriptions, the need for repeated numerical computations to determine the dosage and individual prescriptions for each neonate.
The frequency of failing to administer the medication by nurses was 29%, which indicates the relatively high rate of this type of error. Frequency of the mentioned administration error in F. Nawwar et al.’s study [16] in two NICUs was reported to be 3.7 and 3.4%; respectively which is lower than that of our study. The reason for such a high frequent error for failing to administer the medication can be the number of infants undertaken by nurses in NICUs (8–10 infants for one nurse) which is far from the global defined standards. Further, the reason for this wide difference is due to the different feature of the present study based on chart review and the observational nature of the methodology used by F. Nawwar et al. In the present study, the nurses who were responsible to administer medicine to the neonates forgot to do it or register the facts and figures in the neonates’ records due to their high workload.
In many studies, the most common medication error was the dosage error and reported to be 42 and 51.5% in two different studies [1, 17]. Based on the present study, the frequency of this error was 28%, which is clearly lower than of previous studies which can be due to the frequent control of drug dosage when prescribing, and saving the main sources of drug information in resident’s cell phones.
In the present study, there was no error in giving medication to the wrong patient. However, Dabliz and Levine’s study [18] estimated that about 25% of medication errors arise from giving medication to the wrong patient. The lack of this error may be due to nurses’ failure to record the events or the presence of numerous identity evidence for the neonates such as the baby’s bed and identity ring on the wrist or ankle for all neonates.
The present study showed that 57 and 43% of medication errors were made by doctors and nurses respectively; as opposed to a study by Shane Pawluk in which 98.5 and 1.5% of errors were made by doctors and nurses, respectively [19]. According to Pawluk, this low administration errors by nurses differed widely from the results of our study and the review study of Krzyzaniak [20], who reported 31–63% administration errors in various studies. The reasons for such a great number of administration errors in the present study can be attributed to the various variables related to nurses’ errors. In addition, inadequate number of nurses available in the ward, frequent and long shifts followed by prolonged sleep deprivations, and poor nursing education can be factors leading to increasing the number of mistakes made by nurses.
The incidence of medication errors in preterm neonates admitted to intensive care units was significantly higher than that of term neonates (75.4% versus 24.6%). The findings of Machado et al. [21] indicates the same results. The possibility of a medication error is due to a longer period of hospital stay of premature neonates in the NICU and receiving more drugs with smaller dosages, the need for more accurate and frequent calculations, the necessity of changing the dosage and dosing intervals in the long-term hospital stay. In this regard, prematurity is principally considered as an important risk factor in the occurrence of medication errors.
Considering unspecified requirements for completing prescription, the results of Palmero et al. (44.2% of the cases) were consistent to those of the present study (38% of the cases). In the present study, the absence of the name and /or signature of the physician and the illegibility of the medication order were 0.1 and 0.2%, respectively, but in the study of Palmero, they were 55 and 8.5%, respectively, which is inconsistent with our results [17, 19] .
Antibiotics are widely used drugs in NICUs. Accordingly, antibiotics mostly cause this prescribing error and studies of Esqué Ruiz et al. and Pawluk et al. have also confirmed this fact [17, 19]. We found that antibiotics were the most frequent (65%) medications involved in errors, too. The highly use of antibiotics in neonates increases the risk of necrotizing enterocolitis, hospital infection, prolonged hospitalization and, ultimately death.
The incidence of medication errors in the present study was similar to that of other studies. On the other hand, the frequency of prescribing errors in the present study was slightly less than that in other studies. The high rate of failing to administer the medication by nurse was another important point showing the difference.
In our region, many clinical departments of hospitals (especially ICUs) face insufficient number of beds (with a occupancy rate of 100% or more in most days of the year), nursing personnel, and manually written medication orders; these conditions cause a greater incidence of medication errors. Considering these aforementioned conditions, the measures such as using the Computerized Physician Order Entry System (CPOE), increasing the number of assistants in duty hours, increasing the number of NICU nurses based on international standards, reducing the number of shifts for a specific individual and availing drug therapy protocols for common diseases should be taken to reduce errors.
The limitations of this study included the impossibility of identifying and estimating the errors that need to be observed such as the rate of administration, insufficient knowledge about possible side effects of these errors on the neonates or removing them before administering.
Conclusion
The present study showed that medication errors happen almost frequently in our NICUs. The most frequent medication errors were wrong dosage prescribed by physician in prescription phase, not administering the medication by nurse in administration phase, and on the quality of prescribing, lack of time and/or date of order. Overall medication errors happened more commonly in preterm neonates. The results of this study may help raise awareness of health professionals about the need for reducing medication errors in neonatal intensive care units.
Availability of data and materials
Available upon request from corresponding author.
Abbreviations
- CPOE:
-
Computerized physician order entry system
- NCCMERP:
-
National coordinating council for medication error reporting prevention
- NICUs:
-
Neonatal intensive care units
References
-
Jain S, Basu S, Parmar VR. Medication errors in neonates admitted in intensive care unit and emergency department. Indian J Med Sci. 2009;63:145–51. https://doi.org/10.4103/0019-5359.50763 www.ncbi.nlm.nih.gov/pubmed/19414984.
Article
PubMedGoogle Scholar
-
National Coordinating Council for Medication error reporting and prevention 2016.. Available from: http://www.nccmerp.org/. Cited 3 Oct 2016.
-
Slonim AD, LaFleur BJ, Ahmed W, Joseph JG. Hospital-reported medical errors in children. Pediatrics. 2003;111:617–21 www.ncbi.nlm.nih.gov/pubmed/12612245.
Article
Google Scholar
-
Kaushal R, Bates DW, Landrigan C, McKenna KJ, Clapp MD, Federico F, et al. Medication errors and adverse drug events in pediatric inpatients. JAMA. 2001;285:2114–20 www.ncbi.nlm.nih.gov/pubmed/11311101.
Article
CASGoogle Scholar
-
Ross LM, Wallace J, Paton JY. Medication errors in a paediatric teaching hospital in the UK: five years operational experience. Arch Dis Child. 2000;83:492–7 www.ncbi.nlm.nih.gov/pubmed/11087283.
Article
CASGoogle Scholar
-
Simpson JH, Lynch R, Grant J, Alroomi L. Reducing medication errors in the neonatal intensive care unit. Arch Dis Child Fetal Neonatal Ed. 2004;89:F480–2. https://doi.org/10.1136/adc.2003.044438 www.ncbi.nlm.nih.gov/pubmed/15499135.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Fortescue EB, Kaushal R, Landrigan CP, McKenna KJ, Clapp MD, Federico F, et al. Prioritizing strategies for preventing medication errors and adverse drug events in pediatric inpatients. Pediatrics. 2003;111:722–9 www.ncbi.nlm.nih.gov/pubmed/12671103.
Article
Google Scholar
-
Pallas CR, De-la-Cruz J, Del-Moral MT, Lora D, Malalana MA. Improving the quality of medical prescriptions in neonatal units. Neonatology. 2008;93:251–6. https://doi.org/10.1159/000111530 www.ncbi.nlm.nih.gov/pubmed/18032911.
Article
PubMedGoogle Scholar
-
Frey B, Buettiker V, Hug MI, Waldvogel K, Gessler P, Ghelfi D, et al. Does critical incident reporting contribute to medication error prevention? Eur J Pediatr. 2002;161:594–9. https://doi.org/10.1007/s00431-002-1055-0 www.ncbi.nlm.nih.gov/pubmed/12424584.
Article
PubMedGoogle Scholar
-
Frey B, Kehrer B, Losa M, Braun H, Berweger L, Micallef J, et al. Comprehensive critical incident monitoring in a neonatal-pediatric intensive care unit: experience with the system approach. Intensive Care Med. 2000;26:69–74 www.ncbi.nlm.nih.gov/pubmed/10663283.
Article
CASGoogle Scholar
-
Palmero D, Di Paolo ER, Beauport L, Pannatier A, Tolsa JF. A bundle with a preformatted medical order sheet and an introductory course to reduce prescription errors in neonates. Eur J Pediatr. 2016;175:113–9. https://doi.org/10.1007/s00431-015-2607-4 www.ncbi.nlm.nih.gov/pubmed/26272253.
Article
PubMedGoogle Scholar
-
Taketomo C, Hodding J, Kraus D. Lexicomp drug reference handbooks: pediatric and neonatal dosage handbook. Hudson: Lexi-Comp, Inc; 2016.
Google Scholar
-
Custer JW, Rau RE. The Harriet lane handbook: mobile medicine series-expert consult. Mosby: Elsevier Health Sciences; 2008.
-
Truter A, Schellack N, Meyer JC. Identifying medication errors in the neonatal intensive care unit and paediatric wards using a medication error checklist at a tertiary academic hospital in Gauteng, South Africa. South Afr J Child Health. 2017;11:5–10.
Article
Google Scholar
-
Lerner RB, Carvalho M, Vieira AA, Lopes JM, Moreira ME. Medication errors in a neonatal intensive care unit. J Pediatr. 2008;84:166–70. https://doi.org/10.2223/JPED.1757 www.ncbi.nlm.nih.gov/pubmed/18372936.
Article
Google Scholar
-
Nawwar F, Mohsen L, Aly H, Salah M. Medication errors in neonatal care units. Public Health Res. 2015;5:153–8.
Google Scholar
-
Esque Ruiz MT, Moretones Sunol MG, Rodriguez Miguelez JM, Sanchez Ortiz E, Izco Urroz M, de Lamo CM, et al. Medication errors in a neonatal unit: one of the main adverse events. An Pediatr (Barc). 2016;84:211–7. https://doi.org/10.1016/j.anpedi.2015.09.009 www.ncbi.nlm.nih.gov/pubmed/26520488.
Article
CASGoogle Scholar
-
Dabliz R, Levine S. Medication safety in neonates. Am J Perinatol. 2012;29:49–56.
Article
Google Scholar
-
Pawluk S, Jaam M, Hazi F, Al Hail MS, El Kassem W, Khalifa H, et al. A description of medication errors reported by pharmacists in a neonatal intensive care unit. Int J Clin Pharm. 2017;39:88–94. https://doi.org/10.1007/s11096-016-0399-x www.ncbi.nlm.nih.gov/pubmed/27905075.
Article
PubMedGoogle Scholar
-
Krzyzaniak N, Bajorek B. Medication safety in neonatal care: a review of medication errors among neonates. Ther Adv Drug Saf. 2016;7:102–19. https://doi.org/10.1177/2042098616642231 www.ncbi.nlm.nih.gov/pubmed/27298721.
Article
PubMed
PubMed CentralGoogle Scholar
-
Machado AP, Tomich CS, Osme SF, Ferreira DM, Mendonca MA, Pinto RM, et al. Prescribing errors in a Brazilian neonatal intensive care unit. Cad Saude Publica. 2015;31:2610–20. https://doi.org/10.1590/0102-311X00194714 www.ncbi.nlm.nih.gov/pubmed/26872237.
Article
PubMedGoogle Scholar
Download references
Acknowledgments
This article is based on the thesis. We appreciate Ahvaz Jundishapur University of Medical Sciences for providing financial support for this study (Grant number: GP95020). We also appreciate the cooperation of the archives staff of hospitals for giving us access to patient records.
Funding
The study is supported by Ahvaz Jundishapour University of Medical Sciences (Grant number: GP95020). The funding body had no role in the design of the study and collection, analysis, and interpretation of data and in writing the manuscript.
Author information
Authors and Affiliations
-
Department of Clinical Pharmacy, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Kaveh Eslami & Leila Kouti
-
Faculty of Pharmacy, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Fateme Aletayeb
-
Department of Pediatrics, Faculty of Medicine, Imam Khomeini Hospital, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Seyyed Mohammad Hassan Aletayeb
-
Student Research Committee, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, IR, Iran
Seyyed Mohammad Hassan Aletayeb
-
Department of Pediatrics, Faculty of Medicine, Abuzar Children’s Hospital, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Amir Kamal Hardani
Authors
- Kaveh Eslami
You can also search for this author in
PubMed Google Scholar - Fateme Aletayeb
You can also search for this author in
PubMed Google Scholar - Seyyed Mohammad Hassan Aletayeb
You can also search for this author in
PubMed Google Scholar - Leila Kouti
You can also search for this author in
PubMed Google Scholar - Amir Kamal Hardani
You can also search for this author in
PubMed Google Scholar
Contributions
KE and SMHA: concept and design of the study; FA: performing the study; LK and AKH: statistical analysis and drafting. All authors have read and approved the final version of the manuscript.
Corresponding author
Correspondence to
Seyyed Mohammad Hassan Aletayeb.
Ethics declarations
Ethics approval and consent to participate
The approval and code of ethics (IR.AJUMS.REC.1395.96) were issued by the Ethics Committee of Ahvaz Jundishapur University of Medical Sciences. Written consent was obtained from patients.
Consent for publication
Not applicable (This manuscript does not contain data from any individual person).
Competing interests
The authors declare that they have no competing interests.
Additional information
Publisher’s Note
Springer Nature remains neutral with regard to jurisdictional claims in published maps and institutional affiliations.
Rights and permissions
Open Access This article is distributed under the terms of the Creative Commons Attribution 4.0 International License (http://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons license, and indicate if changes were made. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated.
Reprints and Permissions
About this article
Cite this article
Eslami, K., Aletayeb, F., Aletayeb, S.M.H. et al. Identifying medication errors in neonatal intensive care units: a two-center study.
BMC Pediatr 19, 365 (2019). https://doi.org/10.1186/s12887-019-1748-4
Download citation
-
Received: 22 April 2019
-
Accepted: 25 September 2019
-
Published: 22 October 2019
-
DOI: https://doi.org/10.1186/s12887-019-1748-4
Keywords
- Neonate
- Neonatal intensive care unit
- Iran
- Medication error
- Research article
- Open Access
- Published: 22 October 2019
- Fateme Aletayeb2,
- Seyyed Mohammad Hassan Aletayeb3,4,
- Leila Kouti1 &
- …
- Amir Kamal Hardani5
BMC Pediatrics
volume 19, Article number: 365 (2019)
Cite this article
-
5533 Accesses
-
14 Citations
-
4 Altmetric
-
Metrics details
Abstract
Background
This study aimed to assess the types and frequency of medication errors in our NICUs (neonatal intensive care units).
Methods
This descriptive cross-sectional study was conducted on two neonatal intensive care units of two hospitals over 3 months. Demographic information, drug information and total number of prescriptions for each neonate were extracted from medical records and assessed.
Results
A total of 688 prescriptions for 44 types of drugs were checked for the assessment of medical records of 155 neonates. There were 509 medication errors, averaging (SD) 3.38 (+/− 5.49) errors per patient. Collectively, 116 neonates (74.8%) experienced at least one medication error. Term neonates and preterm neonates experienced 125 and 384 medication errors, respectively. The most frequent medication errors were wrong dosage by physicians in prescription phase [WU1] (142 errors; 28%) and not administering medication by nurse in administration phase (146 errors; 29%). Of total 688 prescriptions, 127 errors were recorded. In this regard, lack of time and/or date of order were the most common errors.
Conclusions
The most frequent medication errors were wrong dosage and not administering the medication to patient, and on the quality of prescribing, lack of time and/or date of order was the most frequent one. Medication errors happened more frequently in preterm neonates (P < 0.001). We think that using computerized physician order entry (CPOE) system and increasing the nurse-to-patient ratio can reduce the possibility of medication errors.
Peer Review reports
Introduction
Medical error refers to all errors occurring in health care systems such as equipment failure, diagnostic–therapeutic errors and medication errors. Medication errors are one of the most important and preventable type of medical errors and defined as any preventable event which may result in the misuse of drugs or patient injury [1, 2].
Studies show that patients with complex clinical conditions who receive multiple medications and interventions are at greater risk of experiencing medication errors [3].
Neonates are at risk of medication errors once they are admitted to intensive care units because they undergo invasive and non-invasive diagnostic–therapeutic procedure as well as receiving multiple drugs for their recovery and survival.
Prescribing medications based on birth weight, gestational age, postnatal age, and also their premature systems of absorption, metabolism, and secretion of drugs lead to dramatic changes in drug dosage and interval range in this population. These conditions necessitate performing dilutions for appropriate dosage for each neonate, thus leading to medication errors. Studies have shown that the risk of medication errors in neonatal wards is eight times more likely than that of adults in the hospital setting [4].
Available studies indicate that 13–91 medication errors per 100 admissions may happen in the NICU [5, 6]. Several studies conducted in developed countries showed that medication error mostly occurred during prescribing phase [4, 6,7,8]. The most common types of medication errors are drug dosage error, frequency, and route of administration [9,10,11]. The most effective practical steps, to reduce medication errors, included preparing pre-designed medical order sheet and the presence of a clinical pharmacist when visiting neonates as well as training doctors and nurses [11]. As no studies have been done on medication errors in NICUs at southwest of Iran, the present study was done to determine the type and frequency of medication errors, identify risk factors and take practical steps to reduce medication errors.
Materials and methods
Study setting
This descriptive cross-sectional study was performed in two NICUs at Abuzar and Imam Khomeini hospitals in Ahvaz, southwest of Iran. Abuzar is a pediatric academic hospital with a 15 bed NICU. Two attending neonatologists visited all neonates every day. Patients are referred from other centers to this NICU (outborn) and include term and preterm infants with over or at 32 weeks gestational age, mostly greater than a birthweight of 1500 g. All admitted patient are term and preterm infants more than 32 weeks gestation, weighing more than 1.5 kg, and transferred from another center The NICU at Imam Khomeini Hospital is a level 3 NICU with 45 beds, located in a general educational and medical hospital where almost all hospitalized neonates are born in the same hospital (inborn). Three attending neonatologists in this ward visited patients every day. In the NICU of Imam Khomeini hospital, most neonates are preterm with gestational age between 28 and 36 weeks. There are only a limited number of extremely premature neonates (< 28 weeks). Considering the birth weight, Most admitted patients are low birth weight or very low birth weight. Few admissions are extremely low birth weight.
Population
Neonates were admitted to two NICUs during a 3-month period between January and March 2016. We included infants admitted for 24 h or more and received at least one therapeutic drug. Neonates were divided into three categories by birth weight (≥ 2.5 kg or < 2.5 kg), gestational age (≥ 37 weeks) or preterm (< 37 weeks) and length of stay (≤ 7 days or > 7 days).
Data collection
We collected data on neonates and their medications. Neonatal demographic characteristics included sex, gestational age, birth weight, weight at time of admission, postnatal age, and hospital length of stay. Information of medications extracted from the medical order sheets of the admitted neonates included the names of drugs, dosage forms, drug dosage, route of administration, frequency, the number of drugs received, the number of doses received, and total number of prescriptions for each patient. Factors such as parenteral nutrition, topical medications, serums and electrolytes, oxygen therapy, blood products, vaccines, vitamins, and contrasts excluded from the study. The researcher collected all the information about the neonates from admission to discharge or death. Medication errors detected from the extracted information were merely recorded but their development was not interpreted.
Orders were manually written by residents (in the morning shifts under the supervision of attending physician, and in the afternoon and night shifts by the senior residents) and were transcribed to the Kardex by nursing staff. (Kardex is a card-filing system that allows quick reference to the particular needs of each patient for certain aspects of nursing care. Included on the card may be a schedule of medications, diet, any special problems, a schedule of treatments and procedures, and a care plan. The Kardex is updated as necessary and is usually kept at the nurses’ station.).
Medication errors
In this study, medication errors were evaluated based on the definition of the National Coordinating Council for Medication Error Reporting and Prevention (NCCMERP), an independent association with 22 national organizations. Medication error is defined as any preventable event that may cause medication misuse or harm while the medication is under the control of the health care professional, patient, or consumer [2]. The medication errors include dispensing, prescription, transcription, preparation, and administration errors.
The present study reviewed prescription and administration errors.
Prescription errors
In the present study, prescription errors are defined as wrong dosage, route of administration, and intervals. Wrong dosage was considered as a deviation of ≥10% from the references. Two sources such as the 22nd edition of Lexicomp, the Pediatric and Neonatal Dosage Handbook, and the 20th edition of the online reference Harriet Lane were used as reference [12, 13].
Administration errors
Administration errors included failing to administer medication (the nurse would not administer the medication prescribed by the doctor for the patient till the end of the shift), administering the wrong medication to patients, administering medication that has not been prescribed by physician administering medication to the wrong patient, failing to match the dosage given to the patient with the dosage prescribed by the physician, failing to match the route of administration with the physician ’s order and, failing to match dosing intervals with the physician’s order and administering the medication after its discontinuation by the physician.
Another aim of the present study was to investigate the quality of the prescriptions.
In this section, seven aspects were assessed for each drug prescription. They included illegible prescriptions, unspecified dosage form, unspecified and/or vague measurement unit for the medication, unspecified route of administration, unspecified drug intervals, failing to record the time and/or the date of the order and failing to record the specifications of issuer including their name and /or signature.
The code of ethics (IR.AJUMS.REC.1395.96) were issued by the Ethics Committee of Ahvaz Jundishapur University of Medical Sciences. Results were analyzed statistically after extracting the intended information from the neonatal records.
Statistical analysis
The data were described using the mean and standard deviation, median and interquartile range, and analyzed using t-test (in case of the assumption of normality of the data), Mann–Whitney (Median) (in the absence of the assumption of normality of the data), Fisher’s exact test, Chi-square and Wilcoxon tests and a Logistic regression analysis. For logistic regression, a multivariable regression model was used to investigate the effects of neonates’ characteristics on prescription errors independently. All analyses were performed using SPSS 20.
Results
Of 155 examined cases, 102 (65.8%) were male, 76 (49%) were preterm, 71 (45.8%) were low-birth weight neonates, 100 (64.5%) were outburn neonates and 141 (91%) discharged alive. One hundred fifty-five patients were admitted for 1579 days and the mean of hospital length of stay was 10.19 ± 11.77 days for each neonate (min: 1; max: 65). The average birth weight was 2.54 ± 0.98 kg (min: 0.44; max: 4.5).
A total of 688 prescriptions were written for the studied patients, and the mean of prescriptions was 4.44 ± 3.21 for each patient; 7629 drug dosages and 44 types of drugs were prescribed.
There were 509 medication errors (M = 3.28 ± 5.49 for each patient). Of 155 patients, 116 neonates (74.8%) experienced at least one error. Prescription errors (n = 289), administration errors (n = 220), and medication errors in term neonates (n = 125) and preterm neonates (n = 384) had been occurred (P < 0.01).
The neonates were divided into two groups based on the hospital length of stay (admission of ≥7 days and of < 7 days). There was a significant difference between hospital length of stay and the frequency of medication errors (P < 0.001). The number of errors in these two groups was 128 and 381; respectively.
The frequency of errors in neonates weighing less than 2500 g (2.5 kg) at birth and those with normal birth weight (≥ 2.5 kg) was 373 and 136, respectively (P < 0.001).
Table 1 displays demographic information for the neonates and the frequency of medication errors, prescriptions, drugs and doses. .
Full size table
The most common errors included administering wrong dosage (n = 142, 28%) and failing to administer the medication by nurse (n = 146, 29%). The frequency of wrong route of administration and wrong intervals was 43 (8.4%) and 104 errors (20.4%), respectively. On the other hand, some other errors included s administering medication that has not been prescribed by physician (n = 2, (0.3%)), failing to match the dosage given to the patient with the physician’s order (n = 38, (7.4%)), failing to match the route of administration with the physician’s order (n = 3, 0.5%), failing to match the intervals with the physician’s order (n = 27, 5.3%), and administering medication after its discontinuation by the physician (n = 4, 0.7%).
There were no errors in the following variables: administering the wrong medication to patients, administering medication to the wrong patient, and mismatching the dosage form with the physician’s order.
In the prescribing phase, the wrong dosage error was significantly higher in preterm neonates than term neonates (P < 0.005), and hospital length of stay was associated with wrong route of administration and wrong dosing intervals (P < 0.014 and P < 0.007, respectively) (Table 2).
Full size table
Considering the quality of prescribing, 127 errors were recorded in 688 prescriptions (18.4%); of which unspecified time and/or date of order (58%) was the most common. Illegible prescriptions (1.5%), unspecified or dubious drug dosage units (5.5%), unspecified drug dosage form (1%), unspecified route of administration (30%), unspecified dosing intervals (3%), and the absence of the name and/or signature of the issuer (1%) were other errors regarding to the quality of prescribing.
Among 33 drugs involved in medication errors, errors (53.8%) mostly occurred in antibiotics group, and intravenous injection was the most commonly reported method (70%) in terms of the route of administration. Most commonly prescribed drugs were ampicillin, gentamicin, vancomycin, cefotaxime and salbutamol. Gentamicin, ampicillin, caffeine, ranitidine, and vancomycin were ordered hierarchically in terms of frequency of medication errors.
Discussion
The results of the present study revealed that 74.8% of patients, in two NICUs in Iran, had at least one or more medication errors. This error rate was similarly reported by Truter as 78% [14]. Since about 3/4 of the hospitalized neonates have experienced medication errors, effective interventions are needed. This great number of medication error may be because of considering many variables as medication errors in our study compared to the others. In the present study, 12 variables were considered as medication errors. In a study of Lerner et al. in Brazil [15], 54% of patients experienced an error which was less than that of our study. Differences in the frequency of reported medication errors can be due to different definitions of medication error and methodologies which prevents accurate comparison.
Of total 155 patient charts reviewed with 688 prescriptions, 289 prescribing errors (42%) occurred. Pallas et al. [8] reported 39.5%. prescribing error In Truter et al.’s study [14], the frequency of medication error in the prescribing phase was reported 47%, which is consistent with that of the present study. In a recent review by Krzyzaniak, the prescription error rate was 14–74%. The reason for high amount of prescription errors can be the insufficient experience of physicians, highly populated in-patient wards, heavy workload, manual prescriptions, the need for repeated numerical computations to determine the dosage and individual prescriptions for each neonate.
The frequency of failing to administer the medication by nurses was 29%, which indicates the relatively high rate of this type of error. Frequency of the mentioned administration error in F. Nawwar et al.’s study [16] in two NICUs was reported to be 3.7 and 3.4%; respectively which is lower than that of our study. The reason for such a high frequent error for failing to administer the medication can be the number of infants undertaken by nurses in NICUs (8–10 infants for one nurse) which is far from the global defined standards. Further, the reason for this wide difference is due to the different feature of the present study based on chart review and the observational nature of the methodology used by F. Nawwar et al. In the present study, the nurses who were responsible to administer medicine to the neonates forgot to do it or register the facts and figures in the neonates’ records due to their high workload.
In many studies, the most common medication error was the dosage error and reported to be 42 and 51.5% in two different studies [1, 17]. Based on the present study, the frequency of this error was 28%, which is clearly lower than of previous studies which can be due to the frequent control of drug dosage when prescribing, and saving the main sources of drug information in resident’s cell phones.
In the present study, there was no error in giving medication to the wrong patient. However, Dabliz and Levine’s study [18] estimated that about 25% of medication errors arise from giving medication to the wrong patient. The lack of this error may be due to nurses’ failure to record the events or the presence of numerous identity evidence for the neonates such as the baby’s bed and identity ring on the wrist or ankle for all neonates.
The present study showed that 57 and 43% of medication errors were made by doctors and nurses respectively; as opposed to a study by Shane Pawluk in which 98.5 and 1.5% of errors were made by doctors and nurses, respectively [19]. According to Pawluk, this low administration errors by nurses differed widely from the results of our study and the review study of Krzyzaniak [20], who reported 31–63% administration errors in various studies. The reasons for such a great number of administration errors in the present study can be attributed to the various variables related to nurses’ errors. In addition, inadequate number of nurses available in the ward, frequent and long shifts followed by prolonged sleep deprivations, and poor nursing education can be factors leading to increasing the number of mistakes made by nurses.
The incidence of medication errors in preterm neonates admitted to intensive care units was significantly higher than that of term neonates (75.4% versus 24.6%). The findings of Machado et al. [21] indicates the same results. The possibility of a medication error is due to a longer period of hospital stay of premature neonates in the NICU and receiving more drugs with smaller dosages, the need for more accurate and frequent calculations, the necessity of changing the dosage and dosing intervals in the long-term hospital stay. In this regard, prematurity is principally considered as an important risk factor in the occurrence of medication errors.
Considering unspecified requirements for completing prescription, the results of Palmero et al. (44.2% of the cases) were consistent to those of the present study (38% of the cases). In the present study, the absence of the name and /or signature of the physician and the illegibility of the medication order were 0.1 and 0.2%, respectively, but in the study of Palmero, they were 55 and 8.5%, respectively, which is inconsistent with our results [17, 19] .
Antibiotics are widely used drugs in NICUs. Accordingly, antibiotics mostly cause this prescribing error and studies of Esqué Ruiz et al. and Pawluk et al. have also confirmed this fact [17, 19]. We found that antibiotics were the most frequent (65%) medications involved in errors, too. The highly use of antibiotics in neonates increases the risk of necrotizing enterocolitis, hospital infection, prolonged hospitalization and, ultimately death.
The incidence of medication errors in the present study was similar to that of other studies. On the other hand, the frequency of prescribing errors in the present study was slightly less than that in other studies. The high rate of failing to administer the medication by nurse was another important point showing the difference.
In our region, many clinical departments of hospitals (especially ICUs) face insufficient number of beds (with a occupancy rate of 100% or more in most days of the year), nursing personnel, and manually written medication orders; these conditions cause a greater incidence of medication errors. Considering these aforementioned conditions, the measures such as using the Computerized Physician Order Entry System (CPOE), increasing the number of assistants in duty hours, increasing the number of NICU nurses based on international standards, reducing the number of shifts for a specific individual and availing drug therapy protocols for common diseases should be taken to reduce errors.
The limitations of this study included the impossibility of identifying and estimating the errors that need to be observed such as the rate of administration, insufficient knowledge about possible side effects of these errors on the neonates or removing them before administering.
Conclusion
The present study showed that medication errors happen almost frequently in our NICUs. The most frequent medication errors were wrong dosage prescribed by physician in prescription phase, not administering the medication by nurse in administration phase, and on the quality of prescribing, lack of time and/or date of order. Overall medication errors happened more commonly in preterm neonates. The results of this study may help raise awareness of health professionals about the need for reducing medication errors in neonatal intensive care units.
Availability of data and materials
Available upon request from corresponding author.
Abbreviations
- CPOE:
-
Computerized physician order entry system
- NCCMERP:
-
National coordinating council for medication error reporting prevention
- NICUs:
-
Neonatal intensive care units
References
-
Jain S, Basu S, Parmar VR. Medication errors in neonates admitted in intensive care unit and emergency department. Indian J Med Sci. 2009;63:145–51. https://doi.org/10.4103/0019-5359.50763 www.ncbi.nlm.nih.gov/pubmed/19414984.
Article
PubMedGoogle Scholar
-
National Coordinating Council for Medication error reporting and prevention 2016.. Available from: http://www.nccmerp.org/. Cited 3 Oct 2016.
-
Slonim AD, LaFleur BJ, Ahmed W, Joseph JG. Hospital-reported medical errors in children. Pediatrics. 2003;111:617–21 www.ncbi.nlm.nih.gov/pubmed/12612245.
Article
Google Scholar
-
Kaushal R, Bates DW, Landrigan C, McKenna KJ, Clapp MD, Federico F, et al. Medication errors and adverse drug events in pediatric inpatients. JAMA. 2001;285:2114–20 www.ncbi.nlm.nih.gov/pubmed/11311101.
Article
CASGoogle Scholar
-
Ross LM, Wallace J, Paton JY. Medication errors in a paediatric teaching hospital in the UK: five years operational experience. Arch Dis Child. 2000;83:492–7 www.ncbi.nlm.nih.gov/pubmed/11087283.
Article
CASGoogle Scholar
-
Simpson JH, Lynch R, Grant J, Alroomi L. Reducing medication errors in the neonatal intensive care unit. Arch Dis Child Fetal Neonatal Ed. 2004;89:F480–2. https://doi.org/10.1136/adc.2003.044438 www.ncbi.nlm.nih.gov/pubmed/15499135.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Fortescue EB, Kaushal R, Landrigan CP, McKenna KJ, Clapp MD, Federico F, et al. Prioritizing strategies for preventing medication errors and adverse drug events in pediatric inpatients. Pediatrics. 2003;111:722–9 www.ncbi.nlm.nih.gov/pubmed/12671103.
Article
Google Scholar
-
Pallas CR, De-la-Cruz J, Del-Moral MT, Lora D, Malalana MA. Improving the quality of medical prescriptions in neonatal units. Neonatology. 2008;93:251–6. https://doi.org/10.1159/000111530 www.ncbi.nlm.nih.gov/pubmed/18032911.
Article
PubMedGoogle Scholar
-
Frey B, Buettiker V, Hug MI, Waldvogel K, Gessler P, Ghelfi D, et al. Does critical incident reporting contribute to medication error prevention? Eur J Pediatr. 2002;161:594–9. https://doi.org/10.1007/s00431-002-1055-0 www.ncbi.nlm.nih.gov/pubmed/12424584.
Article
PubMedGoogle Scholar
-
Frey B, Kehrer B, Losa M, Braun H, Berweger L, Micallef J, et al. Comprehensive critical incident monitoring in a neonatal-pediatric intensive care unit: experience with the system approach. Intensive Care Med. 2000;26:69–74 www.ncbi.nlm.nih.gov/pubmed/10663283.
Article
CASGoogle Scholar
-
Palmero D, Di Paolo ER, Beauport L, Pannatier A, Tolsa JF. A bundle with a preformatted medical order sheet and an introductory course to reduce prescription errors in neonates. Eur J Pediatr. 2016;175:113–9. https://doi.org/10.1007/s00431-015-2607-4 www.ncbi.nlm.nih.gov/pubmed/26272253.
Article
PubMedGoogle Scholar
-
Taketomo C, Hodding J, Kraus D. Lexicomp drug reference handbooks: pediatric and neonatal dosage handbook. Hudson: Lexi-Comp, Inc; 2016.
Google Scholar
-
Custer JW, Rau RE. The Harriet lane handbook: mobile medicine series-expert consult. Mosby: Elsevier Health Sciences; 2008.
-
Truter A, Schellack N, Meyer JC. Identifying medication errors in the neonatal intensive care unit and paediatric wards using a medication error checklist at a tertiary academic hospital in Gauteng, South Africa. South Afr J Child Health. 2017;11:5–10.
Article
Google Scholar
-
Lerner RB, Carvalho M, Vieira AA, Lopes JM, Moreira ME. Medication errors in a neonatal intensive care unit. J Pediatr. 2008;84:166–70. https://doi.org/10.2223/JPED.1757 www.ncbi.nlm.nih.gov/pubmed/18372936.
Article
Google Scholar
-
Nawwar F, Mohsen L, Aly H, Salah M. Medication errors in neonatal care units. Public Health Res. 2015;5:153–8.
Google Scholar
-
Esque Ruiz MT, Moretones Sunol MG, Rodriguez Miguelez JM, Sanchez Ortiz E, Izco Urroz M, de Lamo CM, et al. Medication errors in a neonatal unit: one of the main adverse events. An Pediatr (Barc). 2016;84:211–7. https://doi.org/10.1016/j.anpedi.2015.09.009 www.ncbi.nlm.nih.gov/pubmed/26520488.
Article
CASGoogle Scholar
-
Dabliz R, Levine S. Medication safety in neonates. Am J Perinatol. 2012;29:49–56.
Article
Google Scholar
-
Pawluk S, Jaam M, Hazi F, Al Hail MS, El Kassem W, Khalifa H, et al. A description of medication errors reported by pharmacists in a neonatal intensive care unit. Int J Clin Pharm. 2017;39:88–94. https://doi.org/10.1007/s11096-016-0399-x www.ncbi.nlm.nih.gov/pubmed/27905075.
Article
PubMedGoogle Scholar
-
Krzyzaniak N, Bajorek B. Medication safety in neonatal care: a review of medication errors among neonates. Ther Adv Drug Saf. 2016;7:102–19. https://doi.org/10.1177/2042098616642231 www.ncbi.nlm.nih.gov/pubmed/27298721.
Article
PubMed
PubMed CentralGoogle Scholar
-
Machado AP, Tomich CS, Osme SF, Ferreira DM, Mendonca MA, Pinto RM, et al. Prescribing errors in a Brazilian neonatal intensive care unit. Cad Saude Publica. 2015;31:2610–20. https://doi.org/10.1590/0102-311X00194714 www.ncbi.nlm.nih.gov/pubmed/26872237.
Article
PubMedGoogle Scholar
Download references
Acknowledgments
This article is based on the thesis. We appreciate Ahvaz Jundishapur University of Medical Sciences for providing financial support for this study (Grant number: GP95020). We also appreciate the cooperation of the archives staff of hospitals for giving us access to patient records.
Funding
The study is supported by Ahvaz Jundishapour University of Medical Sciences (Grant number: GP95020). The funding body had no role in the design of the study and collection, analysis, and interpretation of data and in writing the manuscript.
Author information
Authors and Affiliations
-
Department of Clinical Pharmacy, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Kaveh Eslami & Leila Kouti
-
Faculty of Pharmacy, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Fateme Aletayeb
-
Department of Pediatrics, Faculty of Medicine, Imam Khomeini Hospital, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Seyyed Mohammad Hassan Aletayeb
-
Student Research Committee, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, IR, Iran
Seyyed Mohammad Hassan Aletayeb
-
Department of Pediatrics, Faculty of Medicine, Abuzar Children’s Hospital, Ahvaz Jundishapur University of Medical Sciences, Ahvaz, Iran
Amir Kamal Hardani
Authors
- Kaveh Eslami
You can also search for this author in
PubMed Google Scholar - Fateme Aletayeb
You can also search for this author in
PubMed Google Scholar - Seyyed Mohammad Hassan Aletayeb
You can also search for this author in
PubMed Google Scholar - Leila Kouti
You can also search for this author in
PubMed Google Scholar - Amir Kamal Hardani
You can also search for this author in
PubMed Google Scholar
Contributions
KE and SMHA: concept and design of the study; FA: performing the study; LK and AKH: statistical analysis and drafting. All authors have read and approved the final version of the manuscript.
Corresponding author
Correspondence to
Seyyed Mohammad Hassan Aletayeb.
Ethics declarations
Ethics approval and consent to participate
The approval and code of ethics (IR.AJUMS.REC.1395.96) were issued by the Ethics Committee of Ahvaz Jundishapur University of Medical Sciences. Written consent was obtained from patients.
Consent for publication
Not applicable (This manuscript does not contain data from any individual person).
Competing interests
The authors declare that they have no competing interests.
Additional information
Publisher’s Note
Springer Nature remains neutral with regard to jurisdictional claims in published maps and institutional affiliations.
Rights and permissions
Open Access This article is distributed under the terms of the Creative Commons Attribution 4.0 International License (http://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons license, and indicate if changes were made. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated.
Reprints and Permissions
About this article
Cite this article
Eslami, K., Aletayeb, F., Aletayeb, S.M.H. et al. Identifying medication errors in neonatal intensive care units: a two-center study.
BMC Pediatr 19, 365 (2019). https://doi.org/10.1186/s12887-019-1748-4
Download citation
-
Received: 22 April 2019
-
Accepted: 25 September 2019
-
Published: 22 October 2019
-
DOI: https://doi.org/10.1186/s12887-019-1748-4
Keywords
- Neonate
- Neonatal intensive care unit
- Iran
- Medication error
Медицинские ошибки при применении лекарственных препаратов в практическом здравоохранении
А.В. Кузьмина, И.Л. Асецкая, В.А. Поливанов, С.К. Зырянов
В статье рассматривается проблема медицинских ошибок при применении лекарственных препаратов в общей клинической практике. Приводится современная классификация таких ошибок и указывается их частота на разных этапах оказания медицинской помощи. Особое внимание уделяется роли медицинских ошибок в повышении риска развития нежелательных реакций при использовании лекарств, а также необходимости информирования об этих случаях регуляторных органов фармаконадзора через систему спонтанных сообщений. Обсуждаются основные причины и факторы риска совершения ошибок субъектами обращения лекарственных средств и методы их профилактики.
Ключевые слова: медицинские ошибки, лекарственные препараты, нежелательные реакции, фармаконадзор, спонтанные сообщения.
Ошибки применения лекарственных средств (medication error) являются частным видом медицинских ошибок (medical error) и остаются важной проблемой здравоохранения. Так, по данным Управления по контролю пищевых продуктов и медикаментов США (U.S. Food and Drug Administration, FDA), примерно 7 тыс. пациентов в США ежегодно умирает вследствие ошибок при использовании лекарственных средств [1]. Медицинские ошибки подрывают веру больных в систему здравоохранения и увеличивают затраты на лечение. Всемирный альянс безопасности пациентов в 2010 г. рассчитал, что в
Анна Вячеславовна Кузьмина — гл. специалист Центра по мониторингу эффективного, безопасного и рационального использования лекарственных средств ФГБУ «Информационно-методический центр по экспертизе, учету и анализу обращения средств медицинского применения» («ИМЦЭУАОСМП») Росздравнадзора, Москва. Ирина Львовна Асецкая — канд. мед. наук, доцент кафедры общей и клинической фармакологии Медицинского института ФГАОУ ВО «Российский университет дружбы народов» («РУДН»), гл. специалист Центра по мониторингу эффективного, безопасного и рационального использования лекарственных средств ФГБУ «ИМЦЭУАОСМП» Росздравнадзора, Москва. Виталий Анатольевич Поливанов — рук. Центра по мониторингу эффективного, безопасного и рационального использования лекарственных средств ФГБУ «ИМЦЭУАОСМП» Росздравнадзора, Москва. Сергей Кенсаринович Зырянов — докт. мед. наук, профессор, зав. кафедрой общей и клинической фармакологии Медицинского института ФГАОУ ВО «РУДН», Москва. Контактная информация: Кузьмина Анна Вячеславовна, alimova.an@yandex.ru
целом в мире каждый год затраты, связанные с ошибками в лекарственной терапии, составляют 4,5-21,8 млрд. евро [2, 3]. Эта проблема определяется большим количеством различных факторов и является многоплановой; помимо лечащих врачей она касается медсестер, лаборантов, докторов диагностических отделений, администраторов медицинских учреждений, фармацевтов и провизоров, производителей лекарственных препаратов (ЛП), а также самих пациентов или их опекунов.
Понятие «медицинская ошибка»
В России используется определение медицинской ошибки, представленное в Правилах надлежащей практики фармаконадзора (ПНПФ) Евразийского экономического союза: ошибка применения ЛП — это любая непреднамеренная ошибка работника системы здравоохранения, пациента или потребителя в назначении, отпуске, дозировке или введении/приеме ЛП [4].
Следует различать понятия «ошибка применения ЛП» (medication error) и «неправильное применение ЛП» (misuse). Если медицинская ошибка — это результат непреднамеренного действия, то неправильное применение ЛП, согласно определению ПНПФ, — это намеренное и ненадлежащее использование ЛП, не соответствующее одобренному в инструкции по медицинскому применению [4]. Термин «misuse» описывает ситуации, когда лекарственное средство преднамеренно и
Категории и виды/термины ошибок применения ЛП (по [5], с сокращениями)
#
Выбор/назначение Отпуск/выдача Производство, хранение, подготовка к использованию Введение Мониторинг
• Обстоятельства • Обстоятельства • Обстоятельства • Обстоятельства • Обстоятельства
или информация, или информация, или информация, или информация, или информация,
способные привести к МО способные привести способные привести способные способные привести
• Назначение ЛП при к МО к МО привести к МО к МО
наличии известной • Выдача ЛП при • МО, обусловленная • Введение • Неполный курс
гиперчувствительности наличии известной схожестью фальсифицированного вакцинации
к нему, особенно гиперчувствительности маркировки ЛП • Отсутствие контроля
подтвержденной к нему, особенно на упаковке ЛП • Использование за приверженностью
документально подтвержденной • МО, обусловленная неверного к лечению
• Использование ЛП документально сходством медицинского
у пациента с диагнозом, • Выдача ЛП, упаковок ЛП устройства
при котором данный ЛП не разрешенного • МО, обусловленная для введения ЛП
противопоказан, в данном возрасте схожестью • Введение пациенту ЛП,
что указано в инструкции • МО, обусловленная названий ЛС не разрешенного
по медицинскому схожестью маркировки • Применение ЛП в данном возрасте
применению на упаковке ЛП с истекшим сроком • МО, обусловленная
• Применение ЛП при • МО, обусловленная годности схожестью маркировки,
наличии противопоказаний схожестью названий ЛС • Несоблюдение упаковки, названий ЛП
• МО, связанная • МО, обусловленная условий • Неверный путь
с лекарственным сходством упаковок ЛП хранения ЛП введения ЛП
взаимодействием, • Несоблюдение условий • Использование • Введение неверной
указанным в инструкции по хранения ЛП некачественного дозы ЛП
медицинскому применению • Отпуск ЛП с истекшим ЛП • Пропуск дозы
• МО, связанная сроком годности • Содержимое • Неверный режим
с взаимодействием • Содержимое не соответствует приема ЛП
лекарство-пища, не соответствует указанному • Неполный курс
указанным в инструкции по указанному на упаковке на упаковке вакцинации
медицинскому применению • Подозрение • Случайное • Введение ЛП
• Ошибка при вакцинации, на фальсификацию ЛП применение с истекшим сроком
в том числе при наличии • Выдача ЛП пациенту неверной годности
противопоказаний с диагнозом, дозировки ЛП • Многократное
• Ошибка, обусловленная при котором данный • Неправильная использование
схожестью названий ЛС ЛП противопоказан, что техника в процессе продукта
• Использование ЛП, указано в инструкции применения ЛС для однократного
не разрешенного по медицинскому • Химическая применения
в данном возрасте применению несовместимость • Введение
• Выбор неверной дозы • МО, связанная ЛС некачественного ЛП
• Химическая с лекарственным • Отсутствие
несовместимость ЛС взаимодействием, приверженности
• Фармакологическая указанным к лечению
несовместимость ЛС в инструкции
• Терапевтическая по медицинскому
несовместимость ЛС применению
Обозначения: МО — медицинская ошибка, ЛС — лекарственное средство.
#
необоснованно используется не в соответствии с инструкцией/медицинскими показаниями.
Существует понятие неправильного применения ЛП с незаконными целями. Оно включает в себя среди прочего продажу ЛП другим людям для рекреационных целей и использование лекарственного продукта для совершения преступных действий. Рекреационное использование (англ. recreation — «отдых, восстановление сил») -это использование психоактивных веществ, не связанное с медицинскими показаниями, для получения удовольствия или иных целей. Перечень подобных веществ весьма широк. Чаще всего в рекреационных целях используют кофеин, табак, алкоголь, опиаты и кокаин. Реже применяются
другие психостимуляторы и галлюциногены, а также седативные, снотворные, транквилизирующие препараты. Известны случаи употребления в рекреационных целях и других веществ. В этой части термин «неправильное применение ЛП» пересекается с термином «злоупотребление ЛП».
Всемирная организация здравоохранения (ВОЗ) выделяет 5 категорий лекарственных медицинских ошибок: нерациональный выбор ЛП (drug prescribing error), ошибки отпуска/выдачи (dispensing) ЛП, ошибки производства, хранения и подготовки к использованию (preparation) ЛП, ошибки введения (administration) ЛП и мониторинга (monitoring) лекарственной терапии (таблица) [5].
В таблице для описания видов ошибочного применения ЛП использованы термины MedDRA (Medical Dictionary for Drug Regulatory Activities — Медицинский словарь для нормативно-правовой деятельности), кодирующие факт совершения ошибки. Кроме того, к медицинским ошибкам выбора/назначения относят нерациональное применение ЛП, неправильную постановку диагноза, приведшую к неверному выбору препарата для лечения; к ошибкам мониторинга — неиспользование предписанного диагностического обследования, неверную интерпретацию результатов обследования, непринятие мер после получения результатов, отклоняющихся от нормы [6].
Виды медицинских ошибок
Один и тот же вид ошибок применения ЛП может относиться к разным категориям, что определяется конкретной ситуацией. Так, ошибки, обусловленные схожим названием ЛП, могут происходить на этапах выбора ЛП, его отпуска, подготовки к использованию и введения.
Следует отметить, что сходство названий и упаковок разных лекарств является одной из частых причин применения неверного ЛП. Подобного рода ошибки нередко заканчиваются летальными исходами, а их стоимость оценивается в миллионы долларов в год [7]. По данным некоторых авторов, в США более 25% всех медицинских ошибок обусловлены путаницей из-за похожих наименований лекарств, а 33% ошибок связаны с применением неверного препарата из-за схожести оформления упаковок [8]. Еще в одной статье приводятся близкие цифры — 15-25% ошибочных назначений ЛП вызваны схожестью написания или произношения их названий [9]. Действительно, примеров похожих названий довольно много как среди международных непатентованных наименований (МНН), так и среди торговых названий (ТН) референтных и воспроизведенных препаратов.
13 июня 2011 г. FDA опубликовало предупреждение о высокой вероятности медицинских ошибок, связанных со случайным использованием препарата рисперидон (ТН риспердал) вместо препарата ропинирол (ТН реквип) и наоборот. Рисперидон относится к антипсихотическим лекарственным средствам и применяется для лечения шизофрении, биполярного нарушения, поведенческих расстройств при аутизме. Ропинирол является агонистом дофамина и используется в терапии болезни Паркинсона и синдрома беспокойных ног. Эксперты FDA рекомендовали фирмам-производителям референтных ЛП реквип (компания GlaxoSmithKline) и
риспердал (компания Johnson & Johnson) принять меры, уменьшающие возможность возникновения путаницы в названиях этих лекарств. Такие же действия были предприняты и в отношении дженериковых компаний, выпускающих препараты с МНН рисперидон и ропинирол. В частности, производителям было предложено изменить дизайн упаковок препаратов, так как в настоящее время они очень похожи, имеют одинаковый цвет фона и текста, в написании названий используется сходный размер шрифта. Кроме того, оба лекарственных средства выпускаются в одинаковой лекарственной форме (таблетки), имеют одинаковые дозировки (0,25; 0,5; 1,0; 2,0; 3,0 и 4,0 мг) и режим дозирования (1 или 2 раза в сутки). Также нельзя исключить, что эти препараты в аптеке могут храниться рядом друг с другом, если лекарства сортируют по их названиям в алфавитном порядке. Некоторые дженериковые компании выпускают оба препарата, что приводит к еще большей путанице [10].
Ошибки при применении лекарственных средств, как и другие проблемы, связанные с лекарственной терапией, необходимо выявлять и анализировать, так как это позволяет разрабатывать методы их предупреждения. В настоящее время случаи лекарственных медицинских ошибок в рамках системы фармаконадзора выявляют в ходе проведения фармакоэпидемио-логических проспективных и ретроспективных исследований и при анализе баз спонтанных сообщений (СС) о нежелательных реакциях (НР).
По ряду известных причин определить точную частоту медицинских ошибок при использовании ЛП вряд ли возможно. Проводить сравнение результатов разных исследований чрезвычайно трудно из-за существенных различий в используемых методах и составе изучаемых групп [11].
Согласно статистике Европейского медицинского агентства (European Medicines Agency, EMA), в Европе при оказании амбулаторной помощи частота ошибок составляет 7,5% на этапе выписки рецептов и 0,08% — на этапе отпуска препарата, в стационаре частота ошибок колеблется от 0,3 до 9,1% на этапе выбора и от 1,6 до 2,1% на этапах отпуска и введения ЛП [2].
С целью определения частоты и основных причин медицинских ошибок в Англии было проведено исследование PRACtICe, в котором был выполнен ретроспективный анализ правильности назначений ЛП пациентам врачами общей практики. В исследование было включено 1777 пациентов из 15 медицинских учреждений амбулаторного звена, период наблюдения составлял 12 мес. Всего было проанализировано 6048 пунктов из выданных врачами рецептов.
Клиническая фармакология
Ошибки в назначении ЛП или в плане ведения пациентов встречались у каждого 8-го больного, каждый 20-й ЛП был назначен неверно. Всего было выявлено 247 ошибок в назначении ЛП, 55 ошибок в ведении больных. Наиболее распространенными ошибками в назначении ЛП являлись неполная информация в рецепте (30,0%) (например, не указывалась дозировка препарата либо путь его введения), неправильный подбор дозы (17,8%) и режима дозирования (10,5%); 69,1% ошибок в последующем ведении пациентов были связаны с тем, что за больным не осуществлялось должное наблюдение и не проводился контроль необходимых показателей после начала лечения.
Абсолютное большинство выявленных медицинских ошибок, по оценкам экспертов, могли нанести лишь легкий или умеренный вред здоровью пациентов, однако в одном из каждых 550 рецептов содержались рекомендации, способные привести к тяжелым последствиям для больного. К таким ошибкам, например, относились случаи назначения ЛП при наличии документированной аллергии на этот препарат или другие препараты данной группы; отсутствие надлежащего контроля международного нормализованного отношения при длительном использовании варфарина; применение антибактериальных препаратов в дозах ниже рекомендованных (высокий риск неэффективного лечения инфекции и развития резистентных штаммов возбудителя); отсутствие четких показаний для назначения препаратов с очень высоким риском развития НР (иммунодепрессантов, наркотических анальгетиков и др.).
Факторами риска совершения ошибки являлись возраст пациента менее 15 лет или старше 64 лет и большое количество препаратов, назначаемых одному больному. Ошибки возникали преимущественно при лечении заболеваний сердечно-сосудистой системы, инфекционных заболеваний, болезней опорно-двигательного аппарата, глаз, ЛОР-органов и кожи. Неверные рекомендации также часто давались пациентам со злокачественными опухолями и другими заболеваниями, требующими иммуносупрессивной терапии. Количество совершаемых ошибок не зависело ни от ученой степени врача, ни от того, назначается лекарство на длительный срок либо для лечения острого состояния [12].
Ряд медицинских ошибок могут быть обусловлены неверной или неполной информацией о препаратах, которые реально получает больной. Так, согласно результатам разных исследований, при амбулаторном лечении в 26-87% случаев существовали различия между теми ЛП, ко-
торые принимает пациент, и теми, что записаны в его медицинской документации. В исследовании, проведенном в Австралии, было выявлено, что запись о назначении безрецептурных ЛП заносилась в медицинскую документацию только в 26% случаев [13]. В таких ситуациях увеличивается риск ошибок, связанных с неблагоприятными лекарственными взаимодействиями.
Значительное количество ошибок совершается в стационарах. Было выявлено, что примерно половина всех медицинских ошибок совершаются сразу после госпитализации пациента или при выписке из больницы [14]. Примерно в 30% случаев подобные ошибки потенциально могли нанести вред больному. Кроме того, медицинские ошибки существенно повышают стоимость лечения пациента и увеличивают сроки госпитализации [15]. Очевидно, что на госпитальном этапе возможны ошибки применения ЛП всех категорий. Ниже мы более подробно остановимся на ошибках, связанных с отсутствием адекватной коммуникации между врачом и пациентом, а также между работниками здравоохранения на разных этапах оказания медицинской помощи.
Недостаточно тщательный сбор анамнеза у пациента при поступлении в больницу, приводящий к тому, что в истории болезни отражается неполная информация о принимаемых им постоянно ЛП, является причиной по меньшей мере 27% медицинских ошибок при дальнейшем подборе терапии. Наиболее частая ошибка в таких случаях — отмена ЛП, который необходимо принимать регулярно. Примерно половина подобных ошибок не выявляются до тех пор, пока у больного не возникают негативные последствия.
Неполное отражение всей информации в истории болезни может приводить к резкому прерыванию подобранной ранее терапии, назначению неправильных схем лечения, а также существенно затрудняет выявление НР лекарственных средств. Если за время нахождения в стационаре подобные ошибки не были обнаружены и исправлены, то при выписке из больницы пациент может получить неверные рекомендации. Это создает опасность дублирования терапии, возникновения НР, обусловленных лекарственным взаимодействием, полной отмены ЛП, необходимого по жизненным показаниям.
Перевод больного из одного отделения в другое также связан с риском возникновения медицинских ошибок. По меньшей мере у каждого 6-го пациента при переводе в другое отделение, например из реанимации в общую палату отделения терапевтического профиля, изменяется ранее назначенная схема лечения. Следует также отметить, что пациенту могут назначать
лечение одновременно несколько врачей разных специальностей. Если при этом отсутствует хорошая коммуникация между докторами, то вероятность совершения медицинской ошибки существенно возрастает [15].
Медицинские ошибки при применении ЛП не всегда приводят к возникновению НР, однако в случае их развития некоторые НР могут нанести существенный вред здоровью пациента. При этом все НР лекарственных средств, возникшие в результате медицинской ошибки, считаются предотвратимыми [16].
По данным Норвежского совета по вопросам здравоохранения, в 2007 г. в 27% всех сообщений о НР лекарственных средств содержалась информация о медицинских ошибках, при этом за период с 2001 по 2007 г. 13% летальных случаев были обусловлены неверным назначением ЛП [17].
H. Hogan et al. провели ретроспективный анализ 1000 случаев смерти пациентов в 10 скоро-помощных больницах Англии, в результате которого установили, что 5,2% летальных исходов были потенциально предотвратимыми. Из них каждая 5-я смерть (21%) явилась следствием ошибок при назначении ЛП и инфузионных растворов [18].
Ошибки могут совершать медицинские работники любой квалификации, как начинающие, так и имеющие большой клинический опыт. С целью определения частоты медицинских ошибок, совершаемых молодыми докторами, опыт работы которых составлял 1-2 года, было проведено исследование EQUIP. Анализ включал 11 077 ошибок, выявленных в 19 стационарах северо-западных регионов Англии. Средняя частота всех ошибок составила 8,9 случая на 100 врачебных назначений. Чаще всего ошибки совершались при использовании обезболивающих средств, антибиотиков, бронходилататоров и антиангинальных препаратов. Наиболее распространенными были ошибки, связанные с неправильным подбором дозы ЛП [19].
В исследовании C.G. Bailey et al. на базе одного отдельно взятого стационара США изучали взаимосвязь между числом совершаемых ошибок и опытом работы медицинских сестер. Количество ошибок оказалось почти одинаковым у медсестер с разным профессиональным стажем. Чаще всего медсестры давали пациентам ЛП в неверное время. Второе место по частоте встречаемости занимали ошибки, касающиеся дозы вводимого препарата [20].
Проблема медицинских ошибок касается не только специалистов лечебных учреждений, но и сотрудников аптек. В закончившемся в 2010 г. исследовании PINCER было выявлено, что вме-
шательство фармацевтов и провизоров в процесс оценки правильности назначенной терапии способно предотвратить значительную часть медицинских ошибок, совершаемых на амбулаторном этапе. Тем не менее в настоящее время эта группа специалистов здравоохранения практически не участвует в контроле качества лечения больных, основная их роль заключается в подборе препаратов из наиболее подходящей пациенту ценовой категории. Большее внимание работники аптек уделяют экономическим вопросам, нежели безопасности лекарств. Безусловно, провизоры не имеют полной информации о пациенте, что значительно ограничивает их возможности в процессе анализа и проверки рецептов, однако более тесное сотрудничество и преемственность между лечащими врачами и персоналом аптек способны существенно снизить вероятность совершения медицинских ошибок [21].
Важным источником информации о медицинских ошибках при применении ЛП помимо клинических исследований является система СС о НР.
В Российской Федерации роль медицинских ошибок в развитии НР изучалась В.К. Лепахи-ным и соавт. при анализе СС, поступивших в Федеральный центр по изучению побочных действий лекарств за период с 1997 по 2000 г.
В результате анализа 565 сообщений было установлено, что доля лекарственных осложнений вследствие медицинских ошибок составила 27,4%. В 4,2% случаев медицинские ошибки привели к смерти больного.
Максимальное число ошибок (73,6%) было допущено врачами при назначении комбинированной терапии. В 20% случаев пациенты получали одновременно 12 ЛП, в 40,9% — 8 ЛП [22].
В странах-членах Европейского союза и в США законодательно закреплена необходимость сообщения о медицинских ошибках в органы фармаконадзора через систему СС [23, 24]. С 2000 по 2009 г. FDA получило свыше 95 000 сообщений о медицинских ошибках [24].
В России, согласно Федеральному закону от 12.04.2010 № 61-ФЗ (в редакции от 03.07.2016) «Об обращении лекарственных средств», «…Субъекты обращения лекарственных средств <…> обязаны сообщать в уполномоченный федеральный орган исполнительной власти о побочных действиях, нежелательных реакциях, серьезных нежелательных реакциях, непредвиденных нежелательных реакциях при применении лекарственных препаратов, об индивидуальной непереносимости, отсутствии эффективности лекарственных препаратов, а также об иных фактах и обстоятельствах, представляю-
Клиническая фармакология
щих угрозу жизни или здоровью человека <…> при применении лекарственных препаратов и выявленных на всех этапах обращения лекарственных препаратов в Российской Федерации и других государствах» (глава 13, статья 64, пункт 3) [25]. В частности, к таким фактам можно отнести и медицинские ошибки. Кроме того, в ПНПФ Евразийского экономического союза [4] имеются требования по информированию регу-ляторных органов о медицинских ошибках при применении лекарственных средств, схожие с правилами, принятыми в Евросоюзе. Спонтанные сообщения вносятся в национальную базу данных — подсистему «Фармаконадзор» автоматизированной информационной системы Рос-здравнадзора. При заполнении извещения в разделе «Описание нежелательной реакции» кроме термина, характеризующего выявленную НР, необходимо указать термин, кодирующий факт совершения медицинской ошибки.
За период с 2009 по 2016 г. в российскую базу данных поступило более 4000 сообщений о неверном использовании ЛП. При этом следует учитывать, что одним из известных недостатков метода СС является низкий показатель регистрации НР. Даже в странах с хорошо работающей системой сообщается в среднем лишь о 10% от всех выявляемых НР. Проблема «недосообщения» особенно актуальна для НР, обусловленных медицинскими ошибками. Частой причиной, по которой медицинские работники скрывают совершенные ошибки, является страх наказания. В некоторых случаях администрация лечебного учреждения запрещает оповещать соответствующие надзорные органы о фактах неверных действий медперсонала, так как частота ошибок служит одним из критериев оценки качества оказания медицинской помощи.
В таких случаях практическим врачам следует знать один из основных международных принципов метода СС: извещение о НР не может быть основанием для наказания и преследования врача (в частности, не может быть использовано в качестве доказательства при возникновении судебных исков в связи с врачебными ошибками). Также следует отметить, что количество медицинских ошибок зависит от многих факторов и не отражает в полной мере уровень профессионализма работников того или иного медицинского учреждения. Большое число сообщений об ошибках может быть обусловлено не только слабой подготовкой персонала поликлиники или больницы, но и хорошо налаженной системой выявления подобных случаев и репортирования о них в надлежащие инстанции. Малое количество сообщений может являться результатом как
наличия действенных программ по предотвращению ошибок, так и плохого контроля за работой медицинского персонала, вследствие чего такие инциденты не выявляются, а значит, не проводится работа по выяснению их причин и не разрабатываются меры по предупреждению повторных эпизодов [26].
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Заключение
Обобщая представленную информацию, можно выделить несколько групп факторов, определяющих вероятность совершения медицинской ошибки при применении лекарственных средств.
Со стороны врача — это уровень профессиональной подготовки, знания о ЛП и опыт их применения, осведомленность о возможных НР медикаментозной терапии, физическое здоровье и эмоциональное состояние доктора.
К характеристикам пациента следует отнести прежде всего особенности его личности, уровень образования, научную грамотность и наличие или отсутствие языкового барьера при общении с медицинским персоналом.
К совершению медицинских ошибок также могут предрасполагать плохая коммуникация между работниками здравоохранения на разных этапах оказания медицинской помощи и отсутствие адекватного контроля за деятельностью медицинских сестер во многих лечебных учреждениях.
Факторами рабочей обстановки являются загруженность персонала работой, ограничения по времени, которое отводится врачу на одного больного, и связанный с этим постоянный стресс. В большей степени этот пункт затрагивает пациентов с сочетанными патологиями, так как в условиях жесткого временного лимита доктор зачастую не успевает оценить возможность лекарственного взаимодействия либо пренебрегает необходимостью проводить перерасчет доз препаратов при наличии у больного почечной или печеночной недостаточности [12].
Для уменьшения частоты медицинских ошибок могут быть рекомендованы следующие меры.
Разработка клинических руководств и стандартов лечения по основным нозологиям, базирующихся на лучших результатах современной доказательной медицины.
Улучшение системы подготовки и усовершенствования специалистов, работающих на всех уровнях оказания медицинской помощи: администраторов лечебных учреждений, лечащих врачей, медицинских сестер, а также провизоров и фармацевтов.
Своевременное и полное предоставление медицинским и фармацевтическим работникам
необходимых сведений о возможных неблагоприятных эффектах ЛП. Мировая практика показала, что в данном направлении можно успешно использовать возможности компьютерных клинических систем, в частности обеспечивающих практических врачей быстрым доступом к соответствующим лекарственным инструкциям, калькуляторам для расчета доз ЛП в зависимости от возраста пациента, массы тела, функции почек и др., а также к информации о наиболее распространенных и важных неблагоприятных взаимодействиях ЛП.
Улучшение коммуникации между медицинскими работниками разных специальностей и на разных этапах оказания медицинской помощи.
Расширение в больницах и поликлиниках службы клинических фармакологов, что должно способствовать грамотному выявлению случаев медицинских ошибок и более полному предоставлению информации для дальнейшего ее учета и анализа в органы фармаконадзора.
Для профилактики ошибок, связанных с информацией на упаковке, необходимо четко следовать правилам по выбору названия нового ЛП и оформлению потребительской упаковки; в США хорошую эффективность показала внедренная электронная система выписывания рецептов [9, 27].
На сессии ЕМА, посвященной проблеме медицинских ошибок при применении ЛП, были обозначены основные направления дальнейшей деятельности органов фармаконадзора Европы по этому вопросу. Прежде всего во всех странах необходимо гармонизировать терминологию, касающуюся медицинских ошибок, повысить степень детализации терминов, которые используются в сообщениях о медицинских ошибках. Увеличение частоты репортирования о случаях медицинских ошибок и объединение всей информации в одну базу данных — еще одна серьезная задача. Эксперты ЕМА подчеркивают, что важно придерживаться принципа «ненаказуемости» в отношении всех лиц, фигурирующих в присланных сообщениях. Также рекомендуется расширить доступ к базе данных для всех заинтересованных сторон, включая представителей фарминдустрии, чтобы более быстро и эффективно выявлять сигналы по безопасности, связанные с медицинскими ошибками [16].
Следует отметить, что Российская Федерация наряду со всеми странами, в настоящее время входящими в Евразийский экономический союз, с 1998 г. является официальным участником международной программы ВОЗ по мониторингу безопасности лекарственных средств, поэтому многие аспекты деятельности по выявле-
нию, анализу и оценке безопасности ЛП в нашей стране проходят постоянный процесс гармонизации с международными стандартами, что относится и к проблеме медицинских ошибок.
В приказе Минздрава России от 13.02.2013 № 66 «Об утверждении Стратегии лекарственного обеспечения населения Российской Федерации на период до 2025 года и плана ее реализации» представлены основные направления развития службы фармаконадзора, которые включают дальнейшее совершенствование общероссийской базы данных о НР на лекарственные средства, оперативное информирование медицинских работников о выявленных побочных действиях и изменении профиля безопасности лекарств (посредством интернет-ресурсов, медицинских периодических изданий и т.д.) [28]. Эти положения приобретают особую актуальность в условиях проводимого реформирования отечественной фарминдустрии, которое предусматривает замещение импортных ЛП отечественными аналогами и разработку собственных оригинальных препаратов. Обеспечить безопасное их применение, в том числе за счет внедрения эффективных мер предупреждения медицинских ошибок, возможно только при эффективном функционировании национальной российской системы фармаконад-зора на всех уровнях, включая мотивированную и активную работу в этом направлении специалистов здравоохранения.
Список литературы
1. Holquist C. Medication errors: an FDA perspective. European Union Regulatory Workshop on Medication Errors, 2013. http://www.ema.europa.eu/docs/en_GB/document_library/ Presentation/2013/03/WC500139886.pdf Accessed December, 22, 2016.
2. Tackling medication errors: European Medicines Agency workshop calls for coordinated EU approach. Press release. 2013. http://www.ema.europa.eu/ema/index.jsp?curl=pa-ges/news_and_events/news/2013/03/news_detail_001729. jsp&mid=WC0b01ac058004d5c1 Accessed December, 22, 2016.
3. Jha A.K., Prasopa-Plaizier N., Larizgoitia I., Bates D.W.; Research Priority Setting Working Group of the WHO World Alliance for Patient Safety. Patient safety research: an overview of the global evidence. Qual Saf Health Care 2010; 19(1): 42-47.
4. Решение Совета Евразийской экономической комиссии от 03.11.2016 № 87 об «Утверждении Правил надлежащей практики фармаконадзора Евразийского экономического союза». Доступно по: http://www.pharmvestnik.ru/images/ files/823/eek87.pdf Ссылка активна на 22.12.2016.
5. Brosch S. Good practice: MedDRA coding of case reports resulting in harm. Session 2 Reporting. European Medicines Agency. Medication-errors workshop. London, 28 Febru-ary-1 March 2013. http://www.ema.europa.eu/docs/en_GB/ document_library/Presentation/2013/03/WC500139872.pdf Accessed December, 22, 2016.
6. Белоусов Ю.Б., Кукес В.Г., Лепахин В.К., Петров В.И. Клиническая фармакология. Национальное руководство. М.: ГЭОТАР-Медиа 2014; 976c.
7. Jeetu G., Girish Т. Prescription drug labeling medication errors: a big deal for pharmacists. J Young Pharm 2010; 2(1): 107-111.
8. Berman A. Reducing medication errors through naming, labeling, and packaging. J Med Syst 2004; 28(1): 9-29.
9. Аляутдин Р.Н., Переверзев А.П., Романов Б.К., Буня-тян Н.Д. К вопросу о влиянии названий и маркировки лекарственных средств на риск развития медицинских ошибок. Безопасность и риск фармакотерапии 2014; 3(4): 15-19.
10. FDA Drug Safety Communication: Medication errors resulting from confusion between risperidone (Risperdal) and ro-pinirole (Requip). http://www.fda.gov/Drugs/DrugSafety/ ucm258805.htm Accessed December, 22, 2016.
11. Gandhi T.K., Seger D.L., Bates D.W. Identifying drug safety issues: from research to practice. Int J Qual Health Care 2000; 12(1): 69-76.
12. Avery T., Barber N., Ghaleb M., Franclin D.B., Armstrong S., Crowe S., Dhillon S., Freyer A., Howard R., Pezzolesi C., Serumaga B., Swanwick G., Talabi O. Investigating the prevalence and causes of prescribing errors in general practice: ThePRACtICe Study (PRevalence And Causes of prescribing errors in general practiCe). A report for the General Medical Council. London, UK: General Medical Council; 2012; 227p.
13. Carney S.L. Medication accuracy and general practitioner referral letters. Intern Med J 2006; 36(2): 132-134.
14. Vira T., Colquhoun M., Etchells E. Reconcilable differences: correcting medication errors at hospital admission and discharge. Qual Saf Health Care 2006; 15(2): 122-126.
15. Duguid M. The importance of medication reconciliation for patients and practitioners. Aust Prescr 2012; 35(1): 15-19.
16. Medication-errors workshop. Workshop report. Tackling medication errors: European Medicines Agency workshop calls for coordinated EU approach. London, UK, 28 Febru-ary-1 March 2013. http://www.ema.europa.eu/docs/en_ GB/document_library/Report/2013/05/WC500143163.pdf Accessed December, 22, 2016.
17. Simonsen B.O., Johansson I., Daehlin G.K., Osvik L.M., Farup P.G. Medication knowledge, certainty, and risk of errors in health care: a cross-sectional study. BMC Health Serv Res 2011; 11: 175.
18. Hogan H., Healey F., Neale G., Thomson R., Vincent C., Black N. Preventable deaths due to problems in care in English acute hospitals: a retrospective case record review study. BMJ Qual Saf 2012; 21(9): 737-745.
19. Dornan T., Ashcroft D., Heathfield H., Lewis P., Miles J., Taylor D., Tully M., Waas V. An in depth investigation into causes of prescribing errors by foundation trainees in relation to their medical education. EQUIP Study. Final report. Manchester, 2009. http://www.gmc-uk.org/FINAL_Report_preva-lence_and_causes_of_prescribing_errors.pdf_28935150.pdf Accessed December, 22, 2016.
20. Bailey C.G., Engel B.S., Luescher J.N., Taylor M.L. Medication errors in relation to education and medication errors in re-
lation to years of nursing experience. This course was written or Dr. Maranah Sauter’s Nursing Resarch course. 2008; 3: 1-8. http://www.lagrange.edu/resources/pdf/citations/nursing/ medication%20errors.pdf Accessed December, 22, 2016.
21. Avery A.J., Rodgers S., Cantrill J.A., Armstrong S., Boyd M., Cresswell K., Eden M., Elliott R., Franklin M., Hippisley-Cox J., Howard R., Kendrick D., Morris C.J., Murray S.A., Prescott R.J., Putman K., Swanwick G., Tuer-sley L., Turner T., Vinogradova Y., Sheikh A. PINCER trial: a cluster randomised trial comparing the effectiveness and cost-effectiveness of a pharmacist-led IT based intervention with simple feedback in reducing rates of clinically important errors in medicines management in general practices. A report for the Department of Health Patient Safety Research Portfolio. February 2010. http://www.birmingham. ac.uk/Documents/college-mds/haps/projects/cfhep/psrp/ finalreports/PS024PINCERFinalReportOctober2010.pdf Accessed December, 22, 2016.
22. Лепахин В.К., Астахова А.В., Овчинникова Е.А., Овчинникова Л.К. Врачебные ошибки как причина осложнений лекарственной терапии. Качественная клиническая практика 2002; 1: 71-77.
23. European Medicines Agency; Heads of Medicines Agencies. Guideline on good pharmacovigilance practices (GVP) Module VI — Management and reporting of adverse reactions to medicinal products. 22 June 2012. http://www.ema.europa.eu/ docs/en_GB/document_library/Scientific_guideline/2012/06/ WC500129135.pdf Accessed December, 22, 2016.
24. FDA 101: Medication Errors. FDA Consumer Health Informa-tion/U.S. Food and Drug Administration. February 20, 2009. http://www.quantumunitsed.com/get-material.php?id=236 Accessed December, 22, 2016.
25. Федеральный закон от 12.04.2010 № 61-ФЗ «Об обращении лекарственных средств» (с изменениями на 03.07.2016; редакция, действующая с 15.07.2016). Доступно по: http:// paracels55.ru/_ld/0/68_61FZ12042010.pdf Ссылка активна на 22.12.2016.
26. Committee on Identifying and Preventing Medication Errors; Aspden P., Wolcott J.A., Bootman J.L., Cronenwett L.R., editors. Preventing medication errors: Quality Chasm series. Washington, DC: National Academies Press; 2007: 92-97.
27. Аляутдин Р.Н., Романов Б.К., Переверзев А.П., Буня-тян Н.Д. Электронная система выписывания рецептов и безопасность лекарственной терапии. Ведомости научного центра экспертизы средств медицинского применения 2014; 2: 30-33.
28. Приказ Минздрава России от 13.02.2013 № 66 (ред. от 07.04.2016) «Об утверждении Стратегии лекарственного обеспечения населения Российской Федерации на период до 2025 года и плана ее реализации». Доступно по: http:// www.consultant.ru/document/cons_doc_LAW_142725/ Ссылка активна на 22.12.2016.
Medication Errors in Clinical Practice
A.V. Kuzmina, I.L. Asetskaya, V.A. Polivanov, and S.K. Zyryanov
This article discusses the problem of medication errors in clinical practice. Modern classification and prevalence of medication errors at different levels of health care delivery are presented. The authors focus on the importance of informing regulatory authorities about all cases of adverse drug reactions caused by medication errors through spontaneous reporting. The authors discuss the main causes, risk factors and methods of prevention of medication errors.
Key words: medication errors, drugs, adverse reactions, pharmacovigilance, spontaneous reports.
Ресурсы по теме
Медикаментозные ошибки могут вызываться следующими причинами:
-
Люди запутываются и принимают лекарственные препараты неправильно.
-
Врачи выписывают не тот препарат или не в той дозе, которая требуется.
-
Вследствие неверного прочтения выписанного врачом рецепта или надписи на упаковке с препаратом фармацевты выдают не тот препарат или не ту дозу препарата.
-
Лица, ухаживающие за пациентом, вследствие неверного прочтения этикетки на емкости с лекарственным препаратом, дают пациенту не тот препарат или препарат в неверной дозе.
-
Лица, ухаживающие за пациентом, дают препарат не тому человеку.
-
Фармацевт или сам пациент нарушает правила хранения препарата, вследствие чего он теряет свою силу.
-
Пациенты применяют просроченный лекарственный препарат.
-
Пациенты принимают лекарственный препарат с пищей, тогда как он лучше всего всасывается натощак, или принимают его натощак, когда пища необходима для предупреждения побочных эффектов.
Медикаментозные ошибки чаще всего являются результатом того, что люди путают, когда и как принимать предписанные им лекарственные препараты, вследствие чего принимают не тот препарат или препарат в неверной дозе. Люди чаще всего путают препараты по следующим причинам: они помещают более одного вида препарата в одну емкость, стертый текст на емкости с препаратом; они не понимают инструкции, указанные на емкости с препаратом; в наличии имеется более одной емкости с одним и тем же препаратом и/или столько емкостей с различными лекарственными препаратами, что пациент уже не уверен, какой из них когда следует принимать (и какие он уже принял).
Таблетницы могут быть полезны, особенно когда пациенты в течение дня принимают несколько разных лекарственных препаратов. Эти пилюльные коробочки имеют несколько отделений для каждого дня недели и до 4 отделений на каждые сутки. Сами пациенты или лица, осуществляющие за ними уход, помещают в эти органайзеры для медикаментов количество лекарственных препаратов, необходимое на неделю. Например, если лекарственный препарат предписано принимать один раз в сутки утром, соответствующую его дозу необходимо поместить в отсек «утро» каждого дня. В соответствующее время суток пациенты принимают все лекарственные препараты, помещенные в соответствующее отделение. Поскольку все лекарственные препараты, помещенные в соответствующее отделение, принимаются в одно и то же время суток, тот факт, что разные лекарственные препараты принимаются одновременно, не имеет значения. Кроме того, что такого рода органайзеры для медикаментов служат для пациентов напоминанием, они позволяют лицам, ухаживающим за пациентом, контролировать принял ли он свои лекарственные препараты.
Необходимо, чтобы люди имели четкое представление о том, когда и каким образом принимать лекарственные препараты уже в тот момент, когда они забирают выписанный им рецепт. Если у них нет такого понимания, они должны попросить фармацевта объяснить им, как принимать те или иные лекарственные препараты.
Иногда врачи делают ошибки, выписывая лекарственные препараты, в особенности это касается определенных категорий пациентов. Лица старшего возраста, беременные женщины и дети находятся в этом отношении в группе повышенного риска, поскольку в сравнении с остальными пациентами им часто требуются другие препараты, другие дозировки или и то, и другое. К ошибкам другого рода относятся лекарственные взаимодействия Лекарственные взаимодействия Воздействие, оказываемое лекарством на человека, может отличаться от ожидаемого, так как препарат взаимодействует с: Другим препаратом, принимаемым человеком (взаимодействие препарата с другим… Прочитайте дополнительные сведения , при которых один препарат усиливает или ослабляет действие другого.
Лекарственные взаимодействия более вероятны у людей, принимающих многие лекарственные препараты. Чтобы свести к минимуму риски данного рода, врачам необходимо быть в курсе всех препаратов, которые принимают их пациенты, в том числе — выписанных другими работниками здравоохранения и безрецептурных препаратов. Пациенты должны вести и обновлять список всех принимаемых ими лекарственных препаратов с указанием дозировок и носить этот список на все визиты в учреждения здравоохранения или иметь с собой на случай поступления в отделение неотложной помощи. Если имеются какие-либо сомнения в отношении того, какие используются лекарственные препараты, то пациента могут попросить принести с собой все свои лекарственные препараты на визит в учреждение здравоохранения.
Существует вероятность того, что в учреждении здравоохранения лекарственные препараты могут выдавать/вводить неверно. Лекарственный препарат может быть введен не тому пациенту, не в то время или не тем путем. Например, препарат могут по ошибке ввести в вену (внутривенно) в то время, как его нужно было принять внутрь. Определенные препараты необходимо вводить в вену медленно, при этом некоторые препараты нельзя давать одновременно. Во многих медицинских учреждениях имеются компьютеризированные аптечные системы, которые выдают каждую дозу назначенного пациенту лекарственного препарата, помечая ее штрих-кодом, который сканируется и сопоставляется с идентификационным браслетом пациента. Такие системы позволяют снизить частоту медикаментозных ошибок.
Фармацевты обязаны хранить лекарственные препараты надлежащим образом. Например, многие препараты необходимо хранить в прохладном месте, а некоторые — в холодильнике. Аптеки, высылающие лекарства по почте, должны принимать все меры к тому, чтобы лекарственные препараты не перегревались в ходе транспортировки. Если пациенты нарушают правила хранения лекарственных препаратов дома, лекарственные препараты могут потерять активность до истечения срока годности.
Пациент должен проверить этикетку лекарственного препарата, чтобы выяснить, нужно ли его хранить в холодильнике или в прохладном месте. С другой стороны, лишние предосторожности усложняют прием пациентами лекарственных препаратов надлежащим образом и приводят к неоправданным затратам времени пациентов. Например, закрытые флаконы с инсулином необходимо хранить в холодильнике, но открытый флакон можно без опаски хранить вне холодильника. Кроме того, если дети не имеют доступа к лекарственным препаратам, их можно хранить в оригинальных флаконах, которые ребенок не может открыть, без крышки с защитой от вскрытия детьми.
Иногда люди по ошибке принимают лекарственные препараты с истекшим сроком годности. Лекарственные препараты с истекшим сроком годности часто лишены эффективности, поскольку со временем лекарственные вещества распадаются. Однако некоторые лекарственные препараты (например, аспирин или тетрациклин) распадаются с образованием токсичных веществ; прием таких просроченных препаратов может фактически причинять вред.
Ниже приведены некоторые ресурсы на английском языке, которые могут быть полезными. Обратите внимание, что составители СПРАВОЧНИКА не несут ответственности за содержание этих ресурсов.
-
ClinicalTrials.gov: база данных клинических исследований (финансируемых как из частных, так и из государственных источников), проводимых во всем мире
ПРИМЕЧАНИЕ:
Это — пользовательская версия
ВРАЧИ:
Просмотреть профессиональную версию
Просмотреть профессиональную версию

Авторское право © 2023 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.

Врачебные ошибки как причина осложнений лекарственной терапии
Статьи
Опубликовано в журнале:
Качественная клиническая практика »» 1 / 2002 В.К. Лепахин*, А.В. Астахова, Е.А. Овчинникова, Л.К. Овчинникова
*Всемирная Организация Здравоохранения (ВОЗ)
Кафедра общей и клинической фармакологии Российского университета дружбы народов, Москва
Проблема осложнений лекарственной терапии становится все более актуальной во всем мире. Это связано прежде всего с внедрением в медицинскую практику большого числа фармакологических препаратов, обладающих высокой биологической активностью, сенсибилизацией населения к биологическим и химическим веществам, нерациональным использованием лекарств, медицинскими ошибками и применением не качественных и фальсифицированных препаратов.
Результаты проведенных за последние годы фармакоэпидемиологических исследований позволяют говорить о том, что недооценка и запоздалое решение этой проблемы чреваты развитием самых серьезных последствий [1, 2].
Масштаб проблемы
В специально проведенных исследованиях было показано, что тяжелые, подчас необратимые осложнения в результате лекарственной терапии развиваются у миллионов людей. Количество летальных исходов, связанных с применением лекарств, исчисляется сотнями тысяч. Только в США ежегодно госпитализируется от 3,5 до 8,8 млн. больных и погибает 100-200 тыс. пациентов вследствие развития неблагоприятных побочных реакций, связанных с применением лекарств [3]. Как вы думаете, в России эта цифра меньше?
Результаты мета-анализа 39 перспективных исследований, проведенных в США в период с 1966 по 1996 гг., показали, что серьезные неблагоприятные побочные реакции возникали в среднем в 6,7% случаев, а летальные осложнения имели место у 0,32% всех госпитализированных больных. Осложнения лекарственной терапии заняли 4-6-е место среди причин смертности после сердечно-сосудистых, онкологических, бронхо-легочных заболеваний и травм [2].
Подобное положение отмечается и в других развитых странах. Так, во Франции в 1997 г. около 10% всех госпитализированных составляли больные с побочными реакциями. Осложнения лекарственной терапии возникли у 1317650 пациентов, из них в 33% случаев — серьезные и в 1,4% — летальные [4]. Неблагоприятные побочные реакции явились причиной госпитализации 5,8% больных в Германии [5].
Согласно данным Pirmohamed и et аl. [6], 5% госпитализаций связаны с лекарственными осложнениями, неблагоприятные побочные реакции возникают у 10-20% госпитализированных больных, осложнения лекарственного генеза стали причиной летальных исходов в 0,1% случаев (для сравнения: летальные исходы в результате хирургических вмешательств наблюдаются в 0,01% случаев).
Неблагоприятные побочные реакции — это не только серьезная медицинская, социальная, но и экономическая проблема.
Экономические затраты, связанные с лекарственными осложнениями, составляют в США около 76,6 млрд. долл. в год [3]. Общие годовые затраты только на лечение предотвратимых осложнений фармакотерапии в США колеблются от 17 до 29 млн. долл.
В Великобритании ежегодно расходуется около 4 млрд. долл. в связи с увеличением продолжительности пребывания в стационарах больных из-за возникших неблагоприятных побочных эффектов лекарств [7].
По данным исследования Moore et аl. (1998), затраты, связанные с побочными реакциями, составляют в разных странах от 5,5 до 17% общего бюджета больниц 181.
Зарубежный опыт изучения проблемы побочного действия лекарств свидетельствует о том, что многие лекарственные осложнения являются следствием медицинских ошибок.
Современное состояние проблемы медицинских ошибок
Неблагоприятные побочные реакции лекарственных препаратов вследствие нерационального применения и врачебных ошибок — это только один из наиболее часто встречающихся видов медицинских ошибок. К медицинским ошибкам относят также:
- неправильную постановку диагноза, приведшую к неверному выбору препарата для лечения
- неиспользование предписанного диагностического обследования;
- неверную интерпретацию результатов обследования;
- непринятие мер после получения результатов, отклоняющихся от нормы;
- использование неисправного медицинского оборудования;
- осложнения при переливании крови;
- невыполнение других медицинских предписаний.
Проблема медицинских ошибок не нова, однако в прошлом на нее не обращали должного внимания. Первые работы, посвященные описанию и изучению проблемы медицинских ошибок, стали появляться в 90-е гг. [9]. Одно из первых значимых исследований этого вопроса было организовано в США Агентством по исследованиям и качеству в здравоохранении и проведено Институтом медицины [10].
По завершении данного исследования в ноябре 1999 г. был составлен отчет, озаглавленный: «Человеку свойственно ошибаться: повышение безопасности в здравоохранении» [11]. В отчете отмечалось, что в результате медицинских ошибок в больницах США ежегодно умирает от 44 000 до 98 000 человек. Это больше, чем смертность в результате автомобильных аварий (43 458), рака молочной железы (42297) или СПИДа (16516).
Согласно полученным данным, только от ошибок, связанных с неправильным применением лекарств, ежегодно погибает 7000 человек; это на 16% больше, чем смертность в результате производственного травматизма [11].
С медицинскими ошибками связаны огромные финансовые издержки. В отчете Института медицины отмечается, что медицинские ошибки обходятся США примерно в 37,7 млрд. долл. в год, причем из них около 17 млрд. долл. связаны с расходами, которые можно было предотвратить. Приблизительно половины этих средств расходуется на лечение последствий предотвратимых медицинских ошибок [11].
Реакция на полученные Институтом медицины данные последовала со стороны руководства страны на самом высоком уровне уже в декабре 1999 г. Президент США Билл Клинтон Исполнительным распоряжением создал Межведомственную рабочую группу по координации качества в здравоохранении и потребовал от нее представить ему в течение 60 дней рекомендации, направленные на повышение степени безопасности больных. Разработанные Президентской комиссией рекомендации были выпущены Белым Домом 22 февраля 2000 г. [12].
Вслед за этим многие страны, включая Канаду, Нидерланды, Новую Зеландию, Швецию и другие, начали специальные национальные программы по исследованию качества оказания медицинской помощи и безопасности пациентов.
Департамент здравоохранения Великобритании в докладе за 2000 г. отметил, что неблагоприятные последствия медицинских вмешательств составили 850 тыс. случаев и явились причиной 10% всех госпитализаций [7].
Исследование качества медицинской помощи в Австралии в 1995 г. показало, что неблагоприятные побочные эффекты имели место у 16,6% госпитализированных больных [13].
Учитывая глобальный характер проблемы медицинских ошибок. Исполнительный комитет Всемирной Организации Здравоохранения (ВОЗ) в январе 2002 г. рассмотрел специальную резолюцию «Качество здравоохранения и безопасность больных» и утвердил Стратегию по повышению безопасности больных, в которой наметил основные меры по улучшению качества оказания медицинской помощи населению [14].
В резолюции Исполнительного комитета ВОЗ отмечается, что, «несмотря на возрастающий интерес к проблеме безопасности больных, в мире еще нет осознания чрезвычайной важности проблемы неблагоприятных побочных реакций». В основном это связано с недостаточностью специальных исследований и фактических данных поданному вопросу.
ВОЗ призывает страны к более активному международному сотрудничеству в этой области.
Ошибки врачей при фармакотерапии
Проблема медицинских ошибок вообще и врачебных ошибок при лекарственной терапии в частности до настоящего времени в России практически не изучалась. Медицинские работники и руководители лечебно-профилактических учреждений стараются избегать обсуждения данной темы; она редко находит отражение на страницах медицинской печати. Между тем, врядли будет преувеличением сказать, что эта проблема актуальна и для нашей страны.
К числу врачебных ошибок, как составляющей медицинских ошибок относят все случаи, связанные с использованием лекарственных препаратов с нарушениями инструкции по медицинскому применению [15].
По данным Classen et аl. [1], полученным при активном мониторинге использования лекарств в стационаре, среди типов врачебных ошибок в медицинской практике лидирующими являются ошибки выбора врачом лекарственного препарата и его дозы. Такого типа ошибки составили 56%. Второе место заняли врачебные ошибки, связанные с некорректным изменением дозы и длительностью применения лекарственных средств — 34%. Наделю неблагоприятных побочных эффектов из-за ошибок, допущенных средним медицинским персоналом и фармацевтическими работниками больничной аптеки, приходилось 10% неблагоприятных побочных эффектов.
Неблагоприятные побочные реакции, возникающие в результате врачебных ошибок, являются потенциально предотвратимыми, поскольку их можно избежать при рациональном использовании лекарственных средств.
Основу профилактики неблагоприятных побочных эффектов лекарственных препаратов, в том числе связанных с врачебными ошибками, составляет их выявление, последующий анализ и разработка предложений по решению проблемы. Решения указанных задач возложено на организованные в большинстве стран мира специальные службы контроля безопасности лекарств (фармаконадзора).
Службы контроля безопасности лекарств.
После «талидомидовой трагедии» в 60-е гг. в разных странах стали создаваться специальные службы фармаконадзора с целью выявления и профилактики осложнений лекарственной терапии. Основу этих служб составляли национальные центры по изучению побочного действия лекарств. В 1969 г. в Советском Союзе был организован Всесоюзный центр по изучению побочного действия лекарств Минздрава СССР, выполняющий весьма важные функции по выявлению, анализу и систематизации сообщений о побочных реакциях, подготовке предложений для Минздрава СССР об ограничении или запрещении применения отдельных препаратов, а также по предоставлению медицинским и фармацевтическим работникам информации по вопросам безопасности лекарственных средств и профилактики возникновения лекарственных осложнений.
После распада СССР в течение 6 лет в России не было национального центра по контролю безопасности лекарств. Часть функций центра в течение указанного времени выполнял Фонд по изучению эффективности и безопасности лекарств, организованный на базе кафедры общей и клинической фармакологии Российского Университета дружбы народов, основным научным направлением которой является изучение вопросов безопасности лекарств и их рационального применения.
В 1997 г., благодаря усилиям сотрудников кафедры общей и клинической фармакологии РУДН, Минздрав России создал на ее базе Федеральный центр по изучению побочных действий лекарств. Центр организовал и возглавил работу по созданию в России службы фармаконадзора, основными задачами которой являются выявление неблагоприятных побочных реакций, разработка предложений по их профилактике и обеспечение медицинской общественности соответствующей информацией [16].
За короткий срок на территории Российской Федерации было создано несколько региональных центров по изучению побочных действий лекарств. Эти центры являются первичным звеном в процессе сбора и оценки сообщений о побочных реакциях лекарств, а также распространения информации о возможных осложнениях лекарственной терапии. В настоящее время в различных регионах России действует 29 таких центров.
Работа Федерального центра получила высокую оценку Всемирной Организации Здравоохранения (ВОЗ) и в конце 1997 г. Россия была принята в качестве полноправного члена в Программу ВОЗ по международному мониторингу лекарств.
В результате последующей реорганизации с 1999 г. функции Федерального центра выполняет отдел токсикологии и изучения побочных действий лекарств Института доклинической и клинической экспертизы лекарств Научного центра экспертизы и государственного контроля лекарственных средств Минздрава РФ.
Юридические основы контроля безопасности лекарств в нашей стране были заложены в «Законе о лекарственных средствах», принятом в 1998 г. В ст. 41 Закона указывается, что «субъекты обращения лекарственных средств обязаны сообщать федеральному органу исполнительной власти в сфере здравоохранения, органам исполнительной власти субъектов Российской Федерации в сфере здравоохранения, федеральному органу контроля качества лекарственных средств и территориальным органам контроля качества лекарственных средств обо всех случаях побочных действий и об особенностях взаимодействия лекарств с другими лекарственными препаратами, которые не соответствуют сведениям о лекарственных средствах, содержащимся в инструкциях по их применению».
Сообщения, поступающие в виде заполненных индивидуальных карт учета НПР, подвергаются всестороннему анализу и заносятся в специальную базу данных [17].
Результаты анализа сообщений о НПР в России
С целью выяснения роли врачебных ошибок в возникновении неблагоприятных побочных реакций был проведен анализ спонтанных сообщений, поступивших в Центр за 1997-2000 гг.
В результате анализа 565 сообщений было установлено, что на долю сведений о лекарственных осложнениях вследствие врачебных ошибок приходилось 27,4%.
Выявлены следующие типы врачебных ошибок (рис. 1):
- непереносимость лекарственного препарата в прошлом;
- неоправданный выбор лекарственного средства, в том числе в результате их назначения при наличии противопоказаний к применению;
- ошибки дозирования препарата, включающие передозировку в случае назначения одного и того же препарата под разными названиями, либо превышения суточной дозы в условиях монотерапии;
- одновременное применение двух и более препаратов одной группы;
- одновременное применение двух и более препаратов разных групп без учета их взаимодействия.
Рисунок 1. Распределение сообщений по группам в зависимости от типа врачебных ошибок
Неоправданный выбор лекарственных средств, связанный с игнорированием противопоказаний к применению, — второй по частоте тип врачебных ошибок.
Меньшая часть ошибок-связана с передозировкоП при назначении одного и того же препарата под разными фирменными наименованиями.
Максимальное число ошибок (73,6%) былодопуще но врачами при комбинированной терапии. Это подтверждают данные литературы, согласно которым риск лекарственных осложнений возрастает пропорционально увеличению числа одновременно назначаемых препаратов. Например, при одновременном применении 2-4 лекарств риск развития побочных реакций увеличивается до 4%, 15-20 лекарственных препаратов — до 54% [18].
Анализ сообщений в данном исследовании показал, что 20% из них содержали сведения о том, что больные получали 12 лекарственных препаратов одномоментно, 40,9% — 8 лекарственных средств.
В условиях монотерапии чаще всего причиной возникновения неблагоприятных побочных эффектов в результате ошибок врачей были противомикробные (в основном антибиотики разных групп), нестероидные противовоспалительные, сердечно-сосудистые и местно-анестезирующие лекарственные средства.
Наиболее частыми нерациональными комбинациями лекарственных средств являлись:
- применение двух и более нестероидных противовоспалительных средств на фоне гастрита и язвенной болезни, что приводило к обострению хронической патологии и/или развитию желудочно-кишечных кровотечений;
- комбинации антибиотиков группы аминогликозидов и других нефротоксических средств (например, цефалоспоринов) с развитием острой почечной недостаточности;
- назначение комбинации ЛС, обладающих раздражающим действием на слизистую желудочно-кишечного тракта (например, аспирина, агапурина и эскузана);
- использование комбинации препаратов, способных вызывать агранулоцитоз (например, левомицетин и фенилбутазон).
Из числа спонтанных сообщений с информацией о развитии неблагоприятных побочных реакций вследствие ошибок врачей 78,7% составили сообщения о серьезных лекарственных осложнениях, из которых 4,2% закончились летально.
Сравнительный анализ числа серьезных побочных реакций, возникших в связи с врачебными ошибками, и в остальных случаях (в которых ошибок врачей не было) выявил большую встречаемость их в прецедентах несоблюдения рекомендаций инструкций по медицинскому использованию лекарств (рис. 2).
Рисунок 2. Распределение сообщений о серьезных побочных реакциях лекарств, возникших в результате врачебных ошибок и в других случаях
К категории серьезных неблагоприятных реакций, согласно принятой ВОЗ терминологии, относятся реакции, которые приводят к летальным исходам, представляют угрозу для жизни, приводят к госпитализации больных или удлиняют ее сроки, тератогенные и канцерогенные эффекты лекарственных средств.
Выявленные серьезные лекарственные осложнения вследствие ошибок врачей клинически проявлялись:
- аллергическими реакциями (22,4% числа врачебных ошибок), включавшими анафилактические шоки, синдромы Стивенса-Джонсона и Лайелла, отеки Квинке, бронхоспазмы и различные виды сыпи;
- сердечно-сосудистыми реакциями (12,0% от чиcла сообщений с врачебными ошибками) в виде коллапса, преходящей ишемии и инфаркта миокарда, аритмий, асистолий, изменений артериального давления, тромбофлебитов, и острого отека мозга;
- нарушениями деятельности ЦНС (2,7% числа сообщений с ошибками врачей) — судороги, галлюцинации, острый психоз, дискоординация движений;
- поражениями желудочно-кишечного тракта (7,7% числа сообщений с врачебными ошибками) в виде обострения хронического гастрита, желудочно-кишечных кровотечений, обострений язвенной болезни желудка, и профузной диареи;
- нарушениями системы кроветворения и гемостаза (7,1% числа сообщений с ошибками врачей): геморрагический синдром, гипохромная анемия и внутренние кровотечения, панцитопения и агранулоцитоз, гипохромная анемия;
- поражениями почек (2,2% числа сообщений с врачебными ошибками) в виде острой почечной недостаточности;
- снижением слуха и остроты зрения (1,1 и 0,6% случаев количества сообщений с ошибками врачей соответственно);
- поражениями печени (4,4% числа сообщений с врачебными ошибками), проявлявшимися гепатотоксическими реакциями и гепатитами;
- прочими осложнениями (18,6% случаев количества сообщений с ошибками врачей), например маточными кровотечениями, некрозом слизистой ротовой полости, синдромом Рея, иммуноденрессантными реакциями, которые явились причиной развития сепсиса, рецидивирующего фурункулеза и абсцесса корня языка и др.
Среди лекарств, вызвавших анафилактический шок. были препараты разных групп, однако на долю местно-анестезирующих средств приходилось большее число сообщений, затем следовали антибактериальные, НПВС и комбинированные препараты.
Обращает на себя внимание нерациональное использование антибиотиков и прежде всего аминогликозидной группы (гентамицина, канамицина, амикацина), которые применялись у больных с наличием противопоказаний, без учета неблагоприятных последствий взаимодействия. В результате у больных развивались острая почечная недостаточность и нефриты.
Приведем некоторые клинические примеры врачебных ошибок.
Случай 1. Больная Ш., 71 года, находясь в стационаре с диагнозом «пневмония», получала комбинированную лекарственную терапию, включающую гентамицин в разовой дозе 80 мг 3 раза в сутки по поводу пневмонии, эуфиллин по 200 мг трижды в сутки, фуросемид по 40 мг в день для коррекции артериального давления (страдает гипертонической болезнью). Через 10 дней после начала терапии развилась острая почечная недостаточность с летальным исходом. В анамнезе — хронический пиелонефрит, гипертоническая болезнь.
В данном случае имеет место врачебная ошибка, так как не был принят во внимание факт повышения нефротоксичности гентамицина при одновременном применении этого препарата с фуросемидом у больной с факторами риска — старческий возраст и хронический пиелонефрит в анамнезе. Информация о взаимодействии препаратов содержится в соответствующих разделах инструкции по их применению.
Случай 2. Больному С., 57 лет, в плановом порядке была проведена эндоскопическая холецистэктомия. В послеоперационном периоде назначена комбинированная лекарственная терапия, включающая: гепарин по 5000 ЕД 4 раза в сутки, фраксипарин (надропарин кальций) по 300 ЕД один раз в сутки подкожно, ципрофлоксацин по 200 мг дважды в сутки, цефантрал (цефотаксим) по 1 г 2 раза в сутки, рибоксин (инозин) по 10 мг 3 раза в день внутривенно. Спустя двое суток состояние больного осложнилось кровотечением из ложа желчного пузыря (тромбоциты — 68 х 109/л, время свертывания цельной крови — 44 мин). Проведена релапаротомия. После операции больной находился в коме в течение недели с признаками прогрессирующей пневмонии и отека мозга. Смерть наступила спустя 15 сут после проведенной плановой операции. Из анамнеза известно, что 6 лет назад пациенту была произведена операция по поводу сложного порока сердца и в течение последних 6 лет он постоянно получал терапию антикоагулянтом непрямого действия — фенилином (фениндоин) по 0,03 2 раза в сутки.
В данном случае возникшее у больного кровотечение с последующим летальным исходом могло быть результатом того, что не было принято во внимание несколько факторов риска развития кровотечения:
- не учтен прием пациентом в течение длительного времени антикоагулянтного препарата длительного действия, способного вызывать кровотечение; на фоне терапии фенилином больному в послеоперационном периоде назначена терапия прямыми антикоагулянтами гепарином и фраксипарином;
- не учтено, что все цефалоспорины могут вызывать гипопрoтромбинемию за счет влияния на протромбиновое время и торможения синтеза витамина К, что может приводить к кровотечениям и кровоизлияниям. Именно с этим связаны рекомендации проводить определение протромбинового времени у больных, получающих препараты данной группы, и назначать витамин К для коррекции гипопротромбинемии. Пожилые и ослабленные пациенты, а также больные с дефицитом витамина К составляют особую группу риска;
- не учтено взаимодействие цефотаксима с гепарином. В результате одновременное применение нескольких препаратов, влияющих на свертывающую систему крови, привело к фатальному исходу.
Случай 3. Ребенку 2-месячного возраста назначен фуразолидон (по 1/4 таблетки — доза не указана — 3 раза в день) для лечения дисбактериоза, который, как отмечал педиатр, проявлялся жидким стулом (без патологических примесей). Через 5 дней от начала лечения препаратом у ребенка выявлены желтушность кожных покровов, повышение уровня ферментов печени.
Ребенок поступил в стационар для исключения врожденного гепатита. При УЗИ обнаружено увеличение печени (в динамике +1 см; +1,5 см; +2 см). Эхоструктура однородна. Показатели функции печени: в 2 раза повышение содержания АЛТ, диспротеинемия, билирубин — 25,1 мкмоль/л (за счет непрямого билирубина).
Из анамнеза известно, что в течение 1 мес после рождения у ребенка отмечалась желтушность кожных покровов, ему были назначены активированный уголь и сульфат магния перорально. Затем в связи с появлением жидкого стула участковый врач назначил фуразолидон для коррекции кишечных нарушений.
В результате отмены препарата и проведенного лечения липоевой кислотой, витамином Е, сорбитом, димедролом состояние ребенка нормализовалось, и показатели функции печени пришли к норме. Диагноз врожденного гепатита был отвергнут.
Анализ данного случая позволяет предположить, что поражение печени было вызвано фуразолидоном. В пользу лекарственного происхождения осложнения свидетельствовали улучшение состояния и регресс симптомов после отмены препарата. Известно, что фуразолидон является высокотоксичным препаратом, способным поражать многие органы, в том числе и печень. Обращает на себя внимание то, что препарат назначен для лечения дисбактериоза — заболевания, которого нег в перечне показаний к назначению фуразолидона.
У ребенка появился жидкий стул без патологических примесей. Нельзя исключить, что причиной его возникновения был сульфат магния, который обладает слабительными свойствами. Остается неясным, на каком основании поставлен диагноз «дисбактериоз» и почему для его коррекции выбран фуразолидон.
В данном случае не было учтено и то, что фуразолидон не рекомендуется применять у детей до 1 месяца из-за риска развития гемолитической анемии вследствие недостаточного развития ферментных систем у таких детей.
И хотя препарат был назначен ребенку двух месяцев, нельзя исключить наличия у него ферментной недостаточности, так как у больного отмечались признаки отягощенного анамнеза, что могло способствовать развитию данного осложнения.
Таким образом, результаты проведенного исследования свидетельствуютотом, что проблема НПР в результате ошибок врачей весьма актуальна для практического здравоохранения России. Примерно треть всех лекарственных осложнений можно считать ятрогенными, причем большинство из них является серьезными, требующими госпитализации или ее продления, приводящими к стойкой потере или снижению трудоспособности (инвалидности), представляющие угрозу для жизни и даже приведшие к смерти больных.
Если учесть тот факт, что сообщаемость о случаях возникновения НПРв нашей стране чрезвычайно мала и значительно уступает таковой в странах с развитой системой контроля безопасности лекарств (число сообщений на численность населения), то правомерно предположить, что мы имеем гораздо большее количество лекарственных осложнений, в том числе и связанных с ошибками врачей.
Основные направления в решении проблемы профилактики осложнений лекарственной терапии, связанных с врачебными ошибками
Анализ специальных исследований, посвященных вопросу изучения медицинских ошибок вообще и ошибок врачей в назначении лекарственных средств в частности, свидетельствует о том, что в их основе лежат недостатки системы подготовки и усовершенствования медицинских кадров в области фармакотерапии, несвоевременное и недостаточное предоставление медицинским и фармацевтическим работникам необходимой информации о возможных неблагоприятных побочных эффектах медикаментов, а также недостатки в организации и функционировании систем контроля безопасности лекарств [14, 15, 19].
Результаты проведенной нами работы позволяют предположить, что в основном те же причины определяют осложнения фармакотерапии и в нашей стране.
Для решения проблемы осложнений фармакотерапии вследствие врачебных ошибок нам представляется целесообразным предложить следующие три основные направления:
1. Совершенствование преподавания фармакологии и клинической фармакологии в медицинских институтах (академиях, университетах) и институтах (академиях) усовершенствования врачей. При этом необходимо не только совершенствование соответствующих программ, но и методических приемов обучения. Студент и врач должны не только получить определенные знания. но и научиться ориентироваться в огромном числе поступающих на фармацевтический рыноклекарственных препаратов с тем, чтобы уметь рационально выбрать и грамотно назначать лекарство конкре гному больному.
2. Предоставление медицинским и фармацевтическим работникам здравоохранения объективной независимой информации о возможных неблагоприятных реакциях на лекарственные средства, включая сведения о взаимодействии лекарств друг с другом и с биологически активными веществами.
3. Совершенствование системы контроля безопасности лекарств как на федеральном и региональном уровнях, так и непосредственно влечебно-профилактических учреждениях. При этом весьма важным является наряду с использованием метода спонтанных сообщений внедрение в практику таких современных методов выявления неблагоприятных побочных эффектов лекарственных средств, как активный мониторинг, анализ реестров и баз данных, содержащих сведения о заболеваемости и смертности, анализ зависимости осложнений фармакотерапии от потребления лекарств.
В заключение необходимо отметить, что в изучении ятрогенных осложнений лекарственной терапии и их профилактике ведущую роль должны играть медицинские и фармацевтические работники практического здравоохранения. Ни в коем случае нельзя «загонять» проблему ошибок при фармакотерапии вглубь и прятать ее.
Практика и отдельные исследования показали, что именно боязнь обвинения в некомпетентности и возможного наказания больше всего препятствуют активному участию в этой работе большинства специалистов [20]. В связи с этим на всех уровнях системы здравоохранения должна быть создана деловая доброжелательная атмосфера экспертизы сообщений об осложнениях лекарственной терапии с целью выявления наиболее типичных ошибок, причин их возникновения и разработки мер их предотвращения, а не с целью наказания за прошлые ошибки.
Участие врачей, медицинских сестер, провизоров и фармацевтов в этой работе является их гражданским и профессиональным долгом и в конечном итоге может спасти жизнь и сохранить здоровье тысячам людей. Не случайно в «Этическом кодексе врача», одобренном на II Пироговском съезде, сказано, что сообщение о побочных действиях лекарств является профессиональным долгом медицинского работника.
Abstract
The problem of adverse drug events is very actual problem I at present. Its prevalence causes deep concernment in practitioners and patients. The popularization of spontaneous messages method is the first attempt in this course. Besides that it is impossible to solve the problem of medical mistakes without medical society involvement. That is why this problem requires a big attention and the specialist’s employment. One of the main factors is the practitioner’s activity in the accounts of adverse drug effects and medical mistakes. Only such information might be the base of recommendations for medical workers and can prevent ialrogenic drug complications.
Литература:
1. Quality of Health Care in America Committee. The Institute of Medicine Report on Medical Errors: Misunderstanding Can Do Harm. Med. Gen. Med., September 19, 2000.
2. Seeger J.D., Kong S.X., Schumock G. T. Characteristics associated with ability to prevent adverse-drug reactions in hospitalized patients. Pharmacotherapy, 1998, Nov-Dec, 18(6), 1284-1289.
3. Johnson J.A., Bootman J.L. Drug-related morbidity and mortality. A cost-of-illness model // J. Arch. Intern. Med., 1995, Oct. 9; 155 (18), 1949-1956.
4. Imbs J.L., Pouyanne P., Haramburu F. et al. Jatrogenic medication: estimation of its prevalence in French public hospitals. Regional Centers ol Pharmacuvigiaincc. Therapie 1999; 54 (1), 21-27.
5. Muehlberger N., Schneeweis S., Hasford J. ADRs Monitoringt Pharmacoepidemiology and drug safety, 1997, 6, Suppl.3, 71-77.
6. Pirmohamed U., Breskenridge A.M., Kiteringham N.R. et al. Adverse drug reactions. BMJ, 1998, 316, 1295-1298.
7. UK Department of Health. An organization with a memory. 2000, December.
8. Moore N.D., Lecaintre D., Noblet C. et al. Frequency and cost of serious adverse drug reactions in a department of general medicine. Br. J. Clin. Pharmacol. 1998, 45 (3), 301-308.
9. Leape L., Brennan Т., Laird N. etal. The nature of adverse events in hospitalized patients: Results of the Harvard Medical Practice Study. New Engl. // J. Med., 1991, 324, 377-384.
10. Billings С. Incident reporting systems in medicine and experience with the aviation safety reporting systems. A Tale of Two Stories: (contrasting Views of Patient Safety. National Patient Safety Foundation, American Medical Association, Chicago Illinois, 1998.
11. Olsen P.M., Lorentzen H., Thomsen K., Fogtmann A. Medication errors in a pediatric department. Ugeskr. Laeger. 1997, Apr 14, 159 (16), 2392-2395.
12. Adverse Drug Events. Substantial problem but magnitude uncertain. US General Accounting Office. 2000, February, 1-12.
13. Wllson R., Runciman W., Gibberd R. et al. The quality in Australian health care study. Med. J. Aust., 1995, 163, 458-471.
14. Quality of Care Patient Safety. WHO, 2002, Resolution EB, 109, 16.
15. Thomas P., Lombardi D. Closing the Loop — Implementing Quality Improvement Processes and Advances in Technology to Decrease Medication Errors. FASHP.
16. Астахова A.B., Лепахин В.К. Проблемы безопасности лекарственных средств в России // Фармацевтический мир, 1997, №2, 10-12.
17. V Российский национальный конгресс «Человек и лекарство» // Безопасность лекарств. 1998, № 2, с. 14-15.
18. Истратов С.Ю., Брайцева Е.В., Вартанян И.Р. Взаимодействие лекарственных средств // Новая аптека, 2000, № 9, с. 34-38.
19. Vincent С., Knox E. Clinical risk modification, quality, and patient safety: interrelationships, problems, and future potential. Best. Pract. Benchmarking. Healthc. 1997, Nov-Dec, 2(6), 221-226.
20. Williams D., Kelly A., Feely J. Drug interactions avoided a useful indicator of good prescribing practice. Br. J. Clin. Pharmacol. 2000, Apr. 49(4), 369-372.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Лекарства могут представлять собой и очень простые, и очень сложные по составу вещества. Нет абсолютно безопасных лекарств. Большинство из них обладают побочными эффектами, все без исключения должны использоваться в точной дозировке и по рекомендации врача. Но существует еще одно явление, требующее внимания всех, кто принимает лекарственные препараты. Это лекарственная несовместимость. Какая она бывает?
Фармацевтическая несовместимость
Даже если в школе вы терпеть не могли уроки химии и физики, некоторые из опытов наверняка вам запомнились. Например, выпадение осадка при смешивании двух растворов, или бурные реакции с выделением газа, образованием кислоты или щелочи. Подобные процессы могут происходить и при смешивании лекарственных средств. В результате лекарства, как минимум, могут потерять свои лечебные свойства, как максимум — стать вредоносными веществами. В таких случаях речь идет о фармацевтической несовместимости.
Физическая фармацевтическая несовместимость выражается в изменении агрегатного состояния лекарства или других его физических свойств, но химической реакции при этом не происходит. Например:
- выпадение осадка;
- нерастворимость;
- впитывание одним веществом другого;
- отсыревание;
- свертывание;
- загустевание.
Нередко физическая несовместимость проявляется при смешивании веществ в виде порошка. Получившаяся смесь может стать влажной, комковатой или вообще превратиться в жидкость. Это связано с изменением температуры плавления смеси, которая может оказаться ниже, чем температура воздуха в помещении. Или смесь порошков разных веществ становится более гигроскопичной и активно начинает впитывать влагу из воздуха. Увлажнение может наблюдаться и при кристаллизации, если образующиеся двойные соли содержат в кристаллической структуре меньше молекул воды, чем исходные вещества.
Пример: смесь камфары с тимолом или ментолом, с салолом и ацетилсалициловой кислотой.
При соединении жидкостей физическая несовместимость проявляется в несмешиваемости. Например, соединение электролитов и коллоидных растворов вызывает свертывание, или коагуляцию. Процесс похож на свертывание молока при приготовлении творога.
Химическая несовместимость
При химической несовместимости компоненты смеси вступают в химическую реакцию, в результате которой происходит изменение состава вещества. Однако химическая реакция не всегда может считаться признаком несовместимости. Иногда происходящее взаимодействие не только не является вредным явлением, но даже необходимо и желательно.
Например, лечение чесотки или разноцветного лишая по Демьяновичу предусматривает последовательную обработку кожи сначала гипосульфитом натрия, а затем, после высыхания первого раствора, соляной кислотой. В результате реакции образуется сера и сернистый газ, которые и оказывают лечебное воздействие.
О химической несовместимости лекарств можно говорить в тех случаях, когда в результате реакции происходит:
- окислительно-восстановительная реакция;
- реакция нейтрализации компонентов смеси;
- гидролиз веществ, входящих в препарат.
Химическая несовместимость может привести к утрате лечебного эффекта, образованию вредных или даже ядовитых веществ, к проявлению или усилению побочных эффектов.
Фармакологическая несовместимость
Это явление возникает, если при последовательном или одновременном введении разных лекарственных препаратов их действие изменяется: ослабевает, усиливается, вызывает побочные эффекты. Фармакологическая несовместимость может проявляться в изменении фармакокинетики или фармакодинамики лекарства.
Фармакокинетическая несовместимость проявляется:
- в изменении процесса всасывания препарата;
- в скорости расщепления и вывода лекарства из организма.
Фармакодинамическая несовместимость развивается при применении препаратов с противоположным действием. Например, антикоагулянтов и веществ, повышающих свертываемость крови. Негативные фармакодинамические явления могут проявляться и на уровне рецепторов, которые одни вещества возбуждают, а другие блокируют.
Почему это опасно
Потому что запасного здоровья при рождении никому не дают. Для того, чтобы разбираться в лекарствах, их дозировке и их воздействии на организм, нужно быть врачом или фармацевтом. Занимаясь самолечением, можно не только не улучшить свое состояние и потерять время, но и нанести своему единственному и незаменимому организму серьезный, или даже фатальный вред.
Даже прочитав инструкцию к лекарству, без специальных знаний можно и не разобраться в механизме его действия и вероятных побочных эффектах. Особенно — при бесконтрольном приеме разных лекарств.
Минимальный вред может выражаться в отсутствии ожидаемого эффекта. Но лекарственная несовместимость может вызвать аллергию, интоксикацию, нарушения деятельности внутренних органов — почек, печени, сосудов, сердца и т. д.
Категорически недопустимо без назначения врача давать лекарства детям.
Примеры лекарственной несовместимости
- Адреноблокаторы при одновременном введении с инсулином могут вызвать гипогликемический эффект. А в соединении с некоторыми средствами для наркоза спровоцировать резкое падение артериального давления и остановку сердца.
- Адреналин в соединении с противотуберкулезным препаратом изониазидом вызывает повышение давления, возможен смертельный исход.
- Морфин в сочетании со снотворными и нейролептиками способен вызвать сильное угнетение дыхательной функции, замедление сердечного ритма и кому.
- Анальгетики в соединении с препаратами глюкокортикоидной группы, с салицилатами и индометацином увеличивают вероятность повреждения слизистой желудка и образование на ней эрозий и язв.
- Антибиотики из группы аминогликозидов (стрептомицин, гентамицин), принимаемые одновременно с цефалоспоринами, негативно действуют на почки. В сочетании с мочегонным фуросемидом — вызывают ототоксический эффект.
- Пенициллиновые антибиотики, тетрациклины и цефалоспорины взаимно ослабляют действие.
- Витамин В1 в соединении с витамином В12 могут вызывать сильную аллергию.
И это только малая часть вероятных проявлений лекарственной несовместимости.
Вам все еще хочется рисковать и принимать лекарства без назначения врача?
 Комментарий эксперта
Комментарий эксперта
Акимова Елена Николаевна, врач-терапевт, дежурный врач сети медицинских центров ЛЕЧУ
При назначении лечения врач учитывает особенности каждого препарата и подбирает режим и дозировку, соответствующую физиологическим особенностям (возраст, пол, вес) и стадии заболевания. Ведь в случае несовместимости лекарственных средств происходит либо ослабление/потеря лечебного эффекта лекарственных средств, либо усиление их побочного и токсического эффекта.
Если Вы считаете необходимым дополнить Ваше лечение чем-то еще или Вы попутно принимаете еще какие-либо препараты, пожалуйста, проконсультируйтесь с Вашим лечащим врачом на предмет совместимости данных групп препаратов. Например, если Вам назначен любой антикоагулянт, нельзя принимать ацетилсалициловую кислоту (аспирин). Такая комбинация может возникнуть, если вы, принимая препарат для разжижения крови, выпили «шипучую таблетку» от простуды. Таблетки и порошки от простуды, как правило, всегда имеют в своём составе аспирин. Будьте внимательны и ознакомьтесь с инструкцией к лекарству.
 Комментарий эксперта
Комментарий эксперта
Любовь Кирилловна Славолюбова, врач-терапевт клиники Медси в Благовещенском переулке
К сожалению, нет такой таблетки, которая мгновенно, по мановению волшебной палочки, сделает вас здоровыми. А вот осложнения от ее приема действительно могут возникнуть, не говоря уже о дозах и сочетаниях.
Сочетание жаропонижающих и противовоспалительных препаратов с другими лекарствами может ослабить, изменить или усилить их основное или побочное действие, а также изменить действия других лекарств, принятых одномоментно.
Например, при болях, дискомфорте в животе не следует глотать вместе Но-шпу, Альмагель, Фосфалюгель и прочие антациды с Аллохолом, Фесталом, Креоном, обильно заедая их большим количеством разнообразной и многокомпонентной пищи и запивая всё это алкоголем, каким бы хорошим и качественным он ни был. Ни один химик, даже сведущий в вопросах фармакокинетики и фармакодинамики лекарственных средств, не сможет подробно рассказать, что и как происходит с действующими веществами лекарств в организме при столь многокомпонентном «обеде», но действие их точно будет не тем, которое было бы желательно.
Сразу скажу и о том, что лекарства необходимо запивать водой. Другие напитки содержат компоненты, изменяющие всасывание и действие лекарственных веществ, в худшем случае оказывая токсическое воздействие.
Нельзя одновременно принимать препараты, подавляющие кашель, с препаратами-муколитиками (усиливающими отделение мокроты).
Антибактериальные препараты нецелесообразно принимать с Линексом, адсорбентами, антацидами, снижающими антибактериальную ценность антибиотика.
Фармакология — сложная наука, требующая уважительного отношения, базисных знаний и академического подхода. Обращайтесь к специалистам и будьте здоровы!
Клиническая фармакология / Под ред. Кукеса В.Г. – 2006
Пропедевтика внутренних болезней / Мухин Н.А., Моисеев В.С. – 2008
Медикаментозный аборт (прерывание беременности таблетками) — новейший способ прекращения беременности на ранних этапах без хирургического вмешательства.
СТОИМОСТЬ КОНСУЛЬТАЦИИ ГИНЕКОЛОГА В НАШЕЙ КЛИНИКЕ — 1000 руб. КОНСУЛЬТАЦИЯ ГИНЕКОЛОГА ПО РЕЗУЛЬТАТАМ УЗИ или АНАЛИЗОВ — 500 руб.
Современная цензура не рекомендует рекламировать средства и способы экстренной контрацепции и аборты, считая это безнравственным. А вот гинекологи говорят, что куда более безнравственно делать аборты на поздних сроках или бросать новорожденных детишек в роддомах. Итак, не будем ханжами, и поговорим о преимуществах и недостатках прерывания беременности на ранних сроках.
Суть лекарственного аборта — прием специально созданных с этой целью гормональных препаратов Мифепристон, Мифегин, Мифепристон и других.
Что такое медикаментозный аборт
Если раньше прерывание нежелательной беременности производилось исключительно хирургическим путем, то теперь, уже более двадцати пяти лет, возможна экстренная медикаментозная контрацепция. Для этого существуют специальные медицинские препараты, принимая которые становится возможным предотвратить беременность без операции.
Как же происходит подобное прерывание беременности? Этот вид абортов проводится за счет действия таблеток, вызывающих отторжение плодного яйца без прямого вмешательства гинеколога. Под влиянием присутствующего вещества в таблетке, блокируется воздействие прогестерона. Иными словами, врач не использует хирургические инструменты и, следовательно, не может повредить матку или занести инфекцию, что особенно опасно для нерожавших женщин.
Медикаментозный аборт не отличается по признакам от естественного (спонтанного аборта), поэтому его и называют медикаментозной провокацией выкидыша. У женщин в течении 2-х суток появляются кровянистые выделения, низ живота болит по типу схваток. Дополнительные симптомы — тошнота, диарея, легкая слабость, небольшое повышение температуры.
Другие названия процедуры: лекарственный, химический, фармакологический, бархатный аборт, медикаментозная провокация самопроизвольного аборта. Часто его называют безопасным, хотя это не совсем соответствует действительности — какие-то риски все-таки есть, но об этом мы поговорим дальше.
Основания для прерывания беременности: нужно ли делать аборт?
На раннем сроке, пока плод находится в стадии эмбриона, никаких разрешений от врачей, супруга и т.д. не требуется. Решение об аборте женщина принимает сама. Основаниями для такого непростого шага обычно становятся:
- Серьезная болезнь, невылеченная инфекция, плохая наследственность у отца ребенка или самой женщины.
- Мнение, что ребенок отнимает много времени и сил, а питание, одежда и детские принадлежности требуют немалых денежных затрат.
- Страх осуждения со стороны мужчины, родственников, окружающих, в случае, если ребенку предстоит расти без отца.
- Бытовая неустроенность, финансовый аспект, отсутствие перспектив в жизни.
- Необходимость продолжения обучения, желание продолжить карьеру, особенно если она связана с внешностью или свободой в отношениях, передвижении.
- Желание беззаботной, ни к чему не обязывающей жизни.
Прежде чем принять решение сделать медикаментозный аборт, хорошо подумайте, стоят ли ваши аргументы возможности родить малыша. Если основания действительно серьезны — не тяните, немедленно обратитесь к гинекологу.
Сроки: когда можно делать медикаментозный аборт
Каждая страна устанавливает свои сроки на медикаментозный аборт. Например, в США этот вид прерывания беременности разрешен только до 7-ми недель (от первого дня месячных). Коллегия акушеров и гинекологов в британии рекомендует проводить медикаментозный аборт на разных сроках: 1) до 8 недель, 2) 9—13 недель 3) до 24-й недели беременности.
Российские врачи считают, что такой аборт оптимален до шестой недели беременности. Встречается информация, что в России медикаментозный аборт можно сделать и до 9 недель беременности (это не запрещено), но многие врачи не рискуют брать на себя такую ответственность. По их мнению, позднее 6 недель, принимать таблетки опасно, ведь начавшийся выкидыш может стать причиной для кровотечения или воспаления, вызванного остатками плаценты в матке. На поздних сроках требуется обязательная механическая чистка (выскабливание) матки, независимо от причин выкидыша.
Из вышесказанного можно сделать вывод: Чем раньше женщина обратится к гинекологу, тем эффективнее будет процедура и тем меньше вероятность возникновения осложнений. Поэтому, если беременность нежелательная, к гинекологу нужно идти сразу же при подозрении на зачатие.
Безопасен ли медикаментозный аборт? Можно ли его делать дома?
Интернет пестрит статьями, рассказывающими о медикаментозных абортах в домашних условиях. Но если все так просто, почему же таблетки для прерывания беременности не продаются в аптеках? Ответ вряд ли вас порадует. При кажущейся легкости процедуры, ее нельзя считать полностью безопасной.
- Медикаментозный аборт хоть и несет минимальные риски, но все же, нарушая течение нормального процесса беременности, резко прерывает активную гормональную перестройку, связанную с подготовкой к вынашиванию ребенка организм женщины.
- Этот, казалось бы, безопасный аборт имеет противопоказания.
- Только анализ на ХГЧ в комплексе с УЗИ могут подтвердить наличие беременности.
- В некоторых ситуациях таблетки не действуют и беременность сохраняется. Проконтролировать процесс должен гинеколог.
В домашних условиях делать медикаментозный аборт нельзя. Тем более нельзя покупать таблетки для аборта в интернете, аптеках или с рук, по объявлению. Существует огромная вероятность купить поддельные препараты, которые не приведут к прерыванию и могут вызвать отравление. Препараты для прерывания беременности может купить только представитель клиники, имеющей лицензию на проведение медикаментозного прерывания. Каждая таблетка находится на строгом учете у государства.
Возможные осложнения после бархатного аборта таблетками
Неполный аборт, когда плодное яйцо вышло не полностью или полностью осталось. В этом случае доктор назначит вакуум-экстракцию или полноценное выскабливание матки кюреткой — обычный аборт. Предположить осложнение можно по наличию выделений. Если менструация не началась через 48 ч после приема лекарства, нужно обратиться к гинекологу.
Воспаление в матке и придатках. Может возникнуть из-за распространения инфекции из мочеполовых путей. Поднимается температура, живот болит не переставая. Могут быть необычные для критических дней выделения.
Проблемы с маткой. Лохиометра (сукровица, серозные выделения в матке), гематометра (кровь в матке), субинволюция матки (замедленное восстановление органа). В этом случае появятся боли в животе, проблемы с критическими днями и т.д.
Длительное кровотечение до 2-х недель. Примерно у 3-5% женщин таблетированный аборт вызывает гормональный сбой — цикл становится нерегулярным, не редкость кровотечения между месячными. Остальные виды абортов гарантируют сбой в 12-15% случаев. Причина — нейроэндокринные нарушения, приводящие к аменорее (отсутствие менструации), ставшие следствием нарушения способности эндометрия (оболочка матки) к восстановлению. И если после приема абортирующих таблеток гормональный фон легко восстановить, при травматизации глубоких слоев эндометрия и мышц матки хирургическим методом аборта, сделать это будет не так просто. У рожавшей женщины цикл придет в норму через 3—4 месяца, у нерожавшей восстановление функций займет не менее полугода.
Не стоит забывать, что гормональный сбой после аборта — это не только проблемы с критическими днями. Это и нарушение обмена веществ, внезапная полнота, появление целлюлита, угревой сыпи и т.д. У женщины портится характер, она плохо себя чувствует, дурнее внешне и не может забеременеть. Если после медикаментозного аборта появились такие признаки, нужно срочно сдать анализы на гормоны. Перечень анализов, опираясь на признаки, укажет гинеколог.
Противопоказания. Как снизить риски прерывания беременности лекарствами
Как отмечалось ранее, нельзя прибегать к этому виду аборта, если срок беременности превысил шесть недель. Кроме того, если есть подозрение на внематочную беременность, то медикаментозный аборт полностью противопоказан. Лечение внематочной беременности осуществляется хирургическими методами.
Нельзя использовать такой вид прерывания беременности при:
- анемии;
- имеющейся миоме матки;
- нарушениях гемостаза (функций кроветворения) из-за риска тяжелых кровотечений.
- тяжелой артериальной гипертонии;
- тяжелых заболеваниях печени;
- при повышенной чувствительности к мизопростолу, мифепристону;
- порфирии.
В противопоказаниях надпочечниковая и почечной недостаточность и бронхиальная астма. Мифепристон нарушает баланс гормонов надпочечников, необходимых для лечения астмы, блокируя их. Неэффективными становятся и лекарства, применяемые для лечения таких патологий.
Чтобы избежать любых проблем, необходимо:
- Пройти обследование в клинике, чтобы убедиться в наличии нормальной беременности. Признаки внематочной беременности могут полностью совпадать, но таблетки для медикаментозного аборта в этом случае не подействуют и внематочная будет развиваться, вплоть до разрыва трубы.
- Подтвердить срок беременности на УЗИ. Если этого не сделать и по факту таблетки будут приняты позднее допустимых сроков, все-равно придется идти на выскабливание, что сродни обычному аборту.
- Провериться на наличие противопоказаний к приему таблеток и вообще искусственному прерыванию беременности.
- Пройти обследование после приема таблеток, чтобы убедиться в прекращении беременности и отсутствии остатков плодного яйца в матке. В 2% случаев аборт оказывается неэффективен — беременность под действием таблеток не прерывается.
Перед медикаментозным абортом, врач предложит подписать информированное согласие на процедуру. Без этого документа сделать аборт невозможно — это будет нарушением закона. В то же время, не стоит думать, что клиника снимает с себя ответственность за осложнения. Согласие всего лишь подтверждает то, что вы пошли на эту процедуру добровольно и были предупреждены о возможных последствиях.
Прием гинеколога
Преимущества медикаментозного аборта
Если сравнивать несколько видов аборта, то медикаментозный имеет перед всеми остальными целый ряд преимуществ:
- Главное преимущество экстренной контрацепции — неинвазивность процедуры, что исключает осложнения, возможные при хирургическом аборте. Так как отсутствует механическое воздействие на стенки матки, орган точно не будет поврежден — это защищает от бесплодия. Кроме этого не повреждается эндометрий полости матки, что дает быстрое восстановление менструации.
- Прервать нежелательную беременность возможно уже с самого начала задержки месячных. Не нужно ложиться в больницу.
- Высокая эффективность. Результативность безоперационного способа около 96%.
- Полный контроль состояния пациентки на всех этапах процедуры. Подбор безопасной дозировки препарата с учетом здоровья женщины. Возможность выбора препарата по действию и стоимости. Нет необходимости в анестезии.
- Безопасная экстренная контрацепция без операционного вмешательства — это не страшно и не больно. Благодаря отсутствию повреждающего действия на половую и репродуктивную систему, Нет необходимости в дальнейшем лечении. Осложнений после такой процедуры практически не возникает, если она проводилась правильно.
- Исключено проникновение инфекции, не образуются спайки, развитие гинекологических осложнений бывает в единичных случаях. Исключена опасность заразиться гепатитом или СПИДом. Не угрожает вторичное бесплодие.
- Психологически лекарственный аборт воспринимается женщинами гораздо легче, поэтому с моральной точки зрения, учитывая минимальные сроки беременности, его можно назвать морально щадящим.
Это действительно наиболее щадящий вид аборта, хотя, конечно, некоторые риски все равно есть. Нередко женщины сталкиваются с тем, что у них сбивается цикл, проблему решают назначением препаратов для гормонозаместительной терапии. При других видах аборта последствия более серьёзные — вплоть до возможного бесплодия — в этом случае предстоит длительное и дорогое лечение.
Что включает в себя обследование перед щадящим абортом
После того, как женщина узнала о своей беременности, необходимо посетить гинеколога, который проведет предварительный осмотр. Перед медикаментозным абортом гинеколог:
- Уточнит информацию (анамнез) о здоровье пациентки, включая перенесенные и существующие заболевания.
- Проведет гинекологический осмотр бимануальным (ручным с применением зеркал) методом для уточнения срока беременности, исключения внематочной беременности и других гинекологических патологий, способных нанести вред при обследовании.
- Расскажет расскажет о вреде аборта и возможных осложнениях (этого требует российское законодательство и врачебная этика).
- Далее нужно будет сдать кровь на общий анализ, коагулограмму, анализ RW на сифилис, гепатиты В и С и ВИЧ, мазок на флору (наличие опасных инфекций) и пройти УЗИ, которое позволяет определить срок беременности.
Как происходит процедура
При отсутствии противопоказаний, гинеколог назначает женщине выбранный препарат в таблетках, принять который нужно за 2 часа до еды. После приема данного лекарства нельзя есть еще 2 часа.
Беременная женщина в присутствии гинеколога принимает 1 — 3 таблетки препарата (в зависимости от выбранного лекарства), после чего отправляется домой. Если таблетка начала действовать, через 1-2 дня Появляются выделения, как при менструации. Это говорит об отторжении плодного яйца. В этот период возможны неприятные ощущения, схожие с болезненными критическими днями. Если наблюдаются изматывающие боли и длительное кровотечение, то доктор пропишет обезболивающие и кровоостанавливающие средства. При появлении необычных для менструации симптомов — повышении температуры с ознобом, слабостью, резких болях внизу живота, значительном кровотечении и т.д., нужно срочно обратиться в гинекологию. В таких случаях возможно потребуется выскабливание полости матки, т.е. по сути дела, проведение обычного аборта.
Далее проводится первое контрольное ультразвуковое исследование спустя 3 дня после того, как пациентка приняла лекарство. Гинеколог должен убедиться в том, что в матке не остались следы плодного яйца. Такие остатки загнивают и инфицируют окружающие ткани, что вызвает сильное кровотечение и другие осложнения после аборта. В случае обнаружения в матке остатков, врач принимает решение о дальнейших действиях.
Повторный осмотр проводится через неделю: день посещения назначает врач. В случае необходимости, возможно проведение дополнительных анализов, например, определение хорионического гонадотропина. Обратите внимание: кровянистые выделения могут идти 2-3 недели — это нормальное явление.
В некоторых случаях процедура обследования может быть упрощена. Например, если женщина уже сдавала какие-то анализы и обследовалась у этого гинеколога. Также многое зависит от выбранного препарата.
Важные условия: таблетки при кормлении грудью и др.
- Если женщина забеременела при установленной внутриматочной спирали, гинеколог сначала должен извлечь контрацептив. Медикаментозный аборт может проводиться сразу после процедуры.
- Не рекомендуется прерывание беременности таблетками курящим женщинам в возрасте от 35 лет, так как у них в большинстве случаев есть проблемы с сосудами.
- При наличии воспаления в мочеполовой сфере, лечение можно и нужно проводить одновременно с медикаментозным абортом, чтобы не распространить инфекцию.
- При приеме мифепристона и мизопростола во время кормления грудью нужно сцеживать молоко сутки. Эти препараты проникают в молоко и как они влияют на ребенка пока не известно.
- Новая беременность после медикаментозного аборта может наступить уже в следующем цикле, поэтому после процедуры следует воздержаться от интимных отношений на 2 недели.
Какие препараты применяются при аборте таблетками
Врач подбирает препарат индивидуально. В России разрешены к применению различные комбинации препаратов: мифепристон (его часто называют неправильно — мефепристон или мефипристон) или его аналоги — мифегин, пенкрофтон, мифолиан, RU 486, а также мизопростол и его аналоги — сайтотек, цитотек. Есть ещё разрешенные таблетки для аборта — мифепрекс. В качестве инъекций может использоваться метотрексат.
Мифепристон — синтетический антагонист гормона беременности прогестерона. Он блокирует его действие на матку, в результате чего эндометрий, выстилающий матку изнутри и сохраняющий эмбрион в безопасности, истончается. Эмбрион больше не может удерживаться в матке, ему нечем питаться, поэтому его рост и созревание нарушаются. Это и вызывает прерывание беременности. Мифепристон применяют в комплексе с небольшими дозами лекарств — простагландинов, вызывающих сокращения матки, что ускоряет отторжение плодного яйца.
Мизопростол — искусственный аналог простагландина Е. Он размягчает шейку матки и заставляет ее сокращаться. Так плодное яйцо покидает организм. Этот препарат применяется и в других областях медицины, например, в гастроэнтерологии для профилактики язвы желудка.
Метотрексат — очень сильный препарат. Это антагонист фолиевой кислоты, применяемый для медикаментозного аборта у пациенток, не планирующих больше иметь детей. Это лекарство применяется в гинекологии и для лечения некоторых видов внематочной беременности. Также это популярный препарат в онкологии и ревматологии.
ПОДРОБНЕЕ О ТАБЛЕТКАХ ДЛЯ АБОРТА НА НАШЕМ САЙТЕ
Схема приема таблеток для медикаментозного аборта у нас и в Европе
Универсальной схемы медикаментозного аборта этими препаратами не существует. Каждый гинеколог выбирает опробованную им методику, которая дает лучший результат без осложнений. Обязательный момент — оценка состояния женщины (возраст, количество родов, масса тела, гормональный фон и т.д.). Поэтому информация о дозировках лекарств для прекращения беременности дается исключительно с целью ознакомления.
Так в инструкции к мифепристону, чтобы прервать беременность до 9 недель, рекомендуемая разовая дозировка 600 мг препарата — это 3 таблетки по 200 мг. Пища снижает эффективность любого лекарства, поэтому пить таблетки нужно до еды либо через 1,5 часа. Через двое суток нужно принять ещё 2 таблетки мизопростола (400 мкг). Как было сказано выше, принимать таблетки для аборта можно только в присутствии гинеколога.
В Европе действует иная схема. Для прерывания беременности сроком до 49 дней, женщине дают 200 мг мифепристона, через 48 часов еще 400 мкг мизопростола. При сроке до 63 дней увеличивают дозу мизопростола до 800 мкг, но препарат вводят во влагалище или предлагают рассосать под языком. Если в течении 4 часов выкидыш не произошел, гинеколог назначает вторую дозу мизопростола — 400 мкг. Естественно, что такие дозировки заметно бьют по гормональному статусу пациентки.
На ранних сроках 9—13 недель европейские врачи назначают разово 200 мкг мифепристона, с влагалищным введением через двое суток 800 мкг мизопростола. Если это не дает эффекта, продолжают воздействие мизопростолом по 400 мкг. Процедуру допускают повторять до 4-х раз, через каждые 3 часа.
Беременность со сроком более 13 недель прерывают по этой же схеме, но, если аборт не произошел, после 4-х попыток с мизопростолом выжидают 3 часа и повторяют дозу мифепристона, дополняя ее мизопристолом через 12 часов. Как вы понимаете, российские врачи на такие эксперименты не идут, беспокоясь о состоянии пациенток.
Схема медикаментозного аборта в США
В США схема, напротив, более щадящая. На ранних сроках беременности рекомендован прием 200 мг мифепристона, с дополнением через 48 часов 800 мкг мизопростола внутрь. При этом при сроке беременности до 60 дней эффективность абортирования составляет 98,3%.
Кроме этих методик возможно делать медикаментозный аборт комбинируя инъекцию метотрексата с приемом мизопростола внутрь или во влагалище. Эта схема требует больше времени и в случае сохранения беременности высок риск аномалий развития плода. При использовании мизопростола без метотрексата требуется огромная доза препарата, а выкидыш происходит в течение длительного времени. При этом вероятность полного аборта снижается. По этим причинам данные схемы во многих медцентрах не применяются.
Сколько стоит медикаментозный аборт
В каждой клинике прерывание беременности с помощью таблеток стоит по-разному. Но не стоит выбирать самый дешевый вариант, так как на поверку он окажется самым дорогим. Обычно медцентры указывают полную стоимость процедуры, включая УЗИ, стоимость таблеток и консультации. Некоторые же клиники идут на хитрость, указывая стоимость аборта в прайсе без обследования.
В нашей клинике цена медикаментозного аборта с обследованием без учета скидки будет такой:
|
ПРЕПАРАТ + ОБСЛЕДОВАНИЕ |
СТОИМОСТЬ БЕЗ УЧЕТА СКИДКИ |
|
Медикаментозное прерывание беременности («Мифегин» Франция) |
9500 |
|
Медикаментозное прерывание беременности («Миропристон» Россия) |
6500 |
|
Медикаментозное прерывание беременности («Мифепристон» Китай) |
4500 |
В настоящий момент действует отличная скидка на аборт на раннем сроке! Подробности узнавайте у администратора.
Профилактика нежелательной беременности
Чтобы в дальнейшем не сталкиваться с этой проблемой, нужно серьезно подумать о контрацепции. К самым популярным видам относятся:
- Барьерный (презерватив);
- Внутриматочные спирали;
- Противозачаточные таблетки.
Важно отметить, что подбор контрацептивных препаратов осуществляется специалистом строго индивидуально. Поставить спираль можно сразу после прерывания беременности медикаментозным способом.
Каждая женщина вправе решать, прерывать беременность или рожать. Благодаря появлению такого безболезненного метода прерывания беременности на ранних сроках, медикаментозный аборт не угрожает бесплодием или осложнениями. Главное, вовремя обратиться в клинику и не тянуть с обследованием.
Внимание! Аборт вреден для здоровья женщины!
Чем запивать лекарства, как алкоголь влияет на действие таблеток, к чему приводит передозировка витаминов и какие сочетания препаратов смертельно опасны? Вместе с доктором Ириной Кондратенко разбираем ошибки, из-за которых назначенное лечение не работает.
Ирина Кондратенко
функциональный диагност, заведующая КПО реабилитационного центра «Элеос»
Ошибка №1. Самовольно прекращать назначенный курс
— У каждой болезни есть своя продолжительность лечения. Одни препараты принимаются всего несколько раз, другие — более продолжительный промежуток времени, третьи — пожизненно. Игнорировать рекомендации врача по этому вопросу нельзя.
Самое рискованное — это «игры» с антибиотиками. Они назначаются определенным курсом, как правило, от 5 дней до месяца, — все зависит от тяжести болезни и особенностей организма.
Прерывание курса способствует резистентности бактерий, то есть они становятся нечувствительными к конкретному препарату. За временным улучшением состояния следует ухудшение. И в данной ситуации часто приходится назначать более сильный антибиотик, не знакомый бактериальной инфекции. Таким образом, после обычного трахеита рецидив (возврат болезни) приводит порой к синуситу, воспалению легких и другим осложнениям.
Крайне внимательно нужно подходить также к гормонотерапии. Здесь очень важно соблюсти дозы и интервалы приема, назначенные врачом. Иначе снова нависает угроза сложнейшего рецидива болезни.
Если легкомысленно отнестись к бета-блокаторам (которые часто назначают при лечении нарушения сердечного ритма и артериальной гипертензии), может начаться тахикардия, экстрасистолия и другие осложнения. Да и вообще, сроки употребления любых лекарств должны быть соблюдены и изменяться только по назначению врача.
Ошибка №2. Принимать лекарства в неправильное время
— При разработке препарата фармкомпании в обязательном порядке проводят соответствующие испытания (лабораторные и клинические). При этом исследуется биодоступность — в широком смысле количество лекарственного вещества, доходящее до места его действия в организме, определяются оптимальная доза и время употребления.
Одно лекарство лучше всего усваивается утром, другое — перед едой, третье — после и так далее. Строгие требования к этому вопросу указываются в инструкции, если жестких условий нет, вариант применения определяет доктор в зависимости от особенностей организма конкретного пациента. Так, пищеварительные ферменты рекомендовано принимать во время еды, некоторые гормональные препараты часто назначаются утром за 30 минут до еды (именно в это время надпочечники особенно активны).
Малейшее отступление от правил времени употребления лекарств может привести к:
- снижению эффективности препарата;
- повышению вероятности побочных эффектов.
Ошибка №3. Запивать таблетки не водой
— Все же лучше не отступать от классики. Причем вода должна быть комнатной температуры. Слишком горячая температура может уменьшить в лекарстве действующие вещества, слишком холодная приведет к спазму сосудов и замедлению процессов всасывания.
Молоко многие препараты нейтрализует. То есть смысл в их приеме просто теряется.
В кофе и чае много активных веществ (таких, как танины, кофеин). Нередко они также приводят к сосудосуживающему эффекту и необходимые вещества хуже усваиваются.
Цитрусовый сок (особенно грейпфрутовый) тормозит влияние лекарств на рецепторы и опять-таки ухудшает всасывание и даже может спровоцировать проявление побочных действий.
Важно:
— Запивать лекарства необходимо большим количеством воды, особенно, если нужно выпить несколько таблеток одну за одной.
Наш пищевод имеет интересную анатомическую особенность — в области желудка располагается расширение (как карман). Часто таблетки задерживаются именно в данной зоне, потому что жидкости просто не хватает, чтобы протолкнуть их дальше. Из-за этого появляется дискомфорт (например, изжога), и препарат действует медленно. Два-три глотка — это мало. Чтобы перестраховаться, выпивайте хотя бы полстакана или стакан воды.
Ошибка №4. Сочетать алкоголь с приемом лекарств
— При сочетании алкоголя и препарата мы получаем усиление или ослабление эффекта либо провоцируем интоксикацию организма.
Знаю случай, когда пациент принял антибиотик и в тот же день выпил много алкоголя. Мужчина получил сильнейший токсический гепатит, который быстро спрогрессировал до цирроза печени. Была свидетелем и такой ситуации, когда нестероидное противовоспалительное средство вместе с алкоголем вызвало крапивницу и отек Квинке.
Ни в коем случае нельзя совмещать алкоголь и психотропные препараты. Их действие в таком случае становится непредсказуемым. Вплоть до смертельного исхода.
Как правило, больше всего страдают:
- печень;
- поджелудочная железа;
- почки.
Ошибка №5. Забывать о том, что некоторые лекарства не сочетаются
— Первое правило грамотного пациента — рассказать каждому из врачей, к которому он приходит по разным проблемам, о том, какие лекарства он принимает. Хотя, конечно, хороший специалист должен поинтересоваться этим самостоятельно.
К счастью, фатально не совместимых препаратов крайне мало. И все же, если сочетать, например, некоторые препараты, обладающие сорбирующим действием, с гипотензивными препаратами, всасывание последних будет сводиться к нулю. А вот эуфиллин и сердечные гликозиды — крайне опасная пара, которая может привести к остановке сердца! Обязательно советуйтесь с врачом.
Ошибка №6. Увеличивать или уменьшать дозировку без назначения доктора
— Как врач я стараюсь объяснять пациентам, когда они почувствуют действие препарата (сразу, через день или через неделю), чтобы человек понимал, что с ним происходит.
Например, люди с проблемами повышенного давления стремятся быстро понизить его при очередном скачке практически до идеального, глотая одну таблетку за другой. Хотя для организма это сильный стресс. Давление нужно сбивать постепенно.
При назначении дозировки врач учитывает уровень проблемы, пульс, давление, возраст, вес и другие особенности организма пациента. Своевольное увеличение дозы без учета данных параметров нередко приводит к ухудшению состояния и различным осложнениям.
Особенно опасно шутить с:
- антибиотиками;
- гипотензивными препаратами;
- гормонами;
- обезболивающими препаратами (так, передозировка анальгина приводит к ухудшению состояния крови).
Ошибка №7. Самолечение
— Чаще всего люди любят сами себе назначать витамины. Многие из них продаются без рецепта, значит, абсолютно безопасны? Это вовсе не так.
«Плохо себя чувствую — куплю поливитамины», — думает человек. Однако сегодня все чаще говорят о том, что неправильное их применение ведет к провоцированию онкозаболеваний. Почему? Если организм ослаблен, он совершенно не подготовлен ко встрече с теми самыми витаминами.
При паразитарной причине плохого самочувствия или при начальных стадиях онкологии поливитамины лишь ускорят процесс «цветения» проблемы. В общем, они становятся дополнительным источником питания для враждебных клеток или микроорганизмов.
Витамины группы В нередко вызывают аллергию. Опять-таки — почему? В желудке содержатся грибы, паразиты, из-за которых и проявляется такая реакция. Восстанавливаем микрофлору — исчезает и отрицательная реакция на данные витамины, которые организму очень нужны.
Всеми любимый витамин С тоже не так безобиден. Если у вас склонность к тромбозам, густая кровь, витамин С способен усугубить ситуацию, так как способствует сгущению крови.
Осторожным стоит быть также с железом. Если у вас анемия, совсем необязательно, что вызывает ее именно недостаток этого элемента. А вот переизбыток откладывается в печени, почках, легких и других органах и, как ржавчина, оседает на стенках сосудов.
Мы часто слышим и о дефиците витамина D в нашем организме из-за недостатка солнечного света. Да, это так. Но нужно точно знать, каков его уровень, и правильно выбрать подходящую форму применения. Избыток данного витамина ведет к появлению камней в почках и к другим проблемам.
Если вспомнить о микроэлементе К (калий), его переизбыток провоцирует сбои в работе сердца. В общем, говорить на эту тему можно бесконечно.
Вторая народная забава — травы. Они кажутся безобидными лишь на первый взгляд. Лечение всевозможными сборами — это целая наука. По незнанию ими можно очень серьезно себе навредить.
Первое: ни в коем случае не покупайте травы у поставщиков и обычных людей, у которых нет соответствующей лицензии! Почти любой сбор можно найти в аптеках, где отслеживаются необходимые нормы изготовления и хранения.
Второе: прежде чем начинать прием того или иного отвара, посоветуйтесь с врачом, внимательно прочитайте инструкцию.
Приведу пример. Хорошо знакомый многим зверобой действительно улучшает вкус чая и обладает полезными свойствами, но: ухудшает перистальтику кишечника, может вызвать атонию кишечника, влияет на всасываемость многих препаратов, возбуждает нервную систему. И такие скрытые минусы имеются практически у всех трав.
Учитесь на чужих ошибках, будьте внимательны к своему организму, и он вас отблагодарит.
Фото: Ирина Забирашко

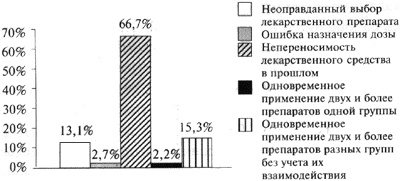
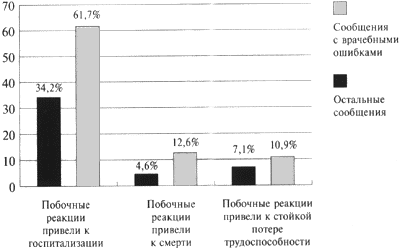


 Комментарий эксперта
Комментарий эксперта Комментарий эксперта
Комментарий эксперта












