Дата публикации 18 июля 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
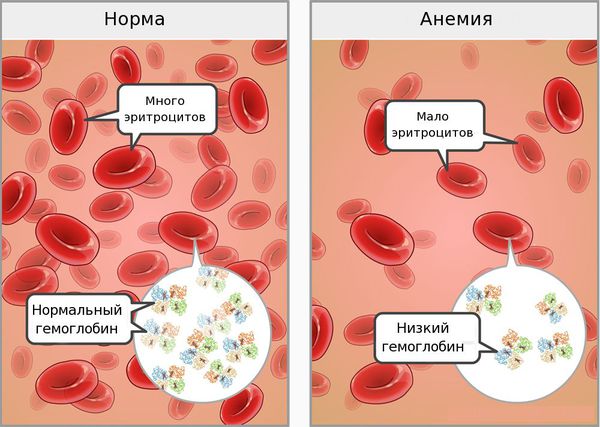
Железодефицитная анемия (ЖДА) — состояние, при котором недостаток железа в организме приводит к снижению количества эритроцитов. При анемии возникают нарушения со стороны кожи и слизистых оболочек, быстрая утомляемость, головокружения и обмороки. Дефицит железа связан с нарушением его поступления, усвоения или повышенными потерями крови [1].
По данным Всемирной организации здравоохранения, в мире более двух миллиардов людей страдают ЖДА, в основном это женщины и дети [5]. Из всех анемий ЖДА составляют 80 % [2]. Эта проблема актуальна и для России, с ней сталкиваются врачи почти всех специальностей.
Основные причины развития ЖДА:
- Несбалансированное питание с нехваткой железа и преобладанием мучных и молочных продуктов (дефицит красного мяса и белка в пище, голодание, недоедание, однообразная пища, вегетарианство, искусственное вскармливание у детей, нервная анорексия) [1].
- Повышенная потребность в железе (беременность, лактация, период интенсивного роста и полового созревания, тяжёлая физическая работа, интенсивные занятия спортом, паразитарные инвазии кишечника) [1].
- Повышенные хронические потери железа (наружные или внутренние):
- частые кровотечения из дёсен;
- носовые кровотечения;
- эрозивный эзофагит;
- желудочные кровопотери — эрозии и язвы желудка, грыжи пищеводного отверстия диафрагмы, опухоли желудка;
- кишечные кровопотери — эрозии и язвы двенадцатиперстной кишки, язвенный колит, опухоли кишечника, полипы и дивертикулы кишечника (выпячивание кишечной стенки), геморроидальные кровотечения;
- маточные кровопотери — обильные и/или длительные менструации, аномальные маточные кровотечения, миома матки, эндометриоз, рак матки;
- почечные кровопотери — гематурическая форма хронического гломерулонефрита, рак мочевого пузыря, почек и мочевыводящих путей;
- геморрагические диатезы — коагулопатии (нарушение свёртываемости крови), тромбоцитопении (снижение количества тромбоцитов), тромбоцитопатии (дефект тромбоцитов), васкулиты (воспаление кровеносных сосудов) и коллагенозы (поражение соединительной ткани);
- донорство при регулярной сдаче крови пять и более раз в год [2][8].
- Нарушение ионизации железа в желудке — атрофический гастрит, гиповитаминоз С, резекция желудка (операция по удалению значительной части желудка).
- Нарушение всасывания железа в кишечнике — дуоденит (воспаление двенадцатиперстной кишки), хронические энтериты (воспаление тонкого кишечника), целиакия, резекция кишечника [2][8].
- Нарушение транспорта железа вследствие уменьшения количества трансферрина — белка, связывающегося с железом для переноса его в молекулу гемоглобина (при циррозах, инфекционных заболеваниях, уремии, туберкулёзе).
- Недостаточный исходный уровень железа в организме у детей, рождённых от матерей с низким уровнем гемоглобина крови.
Группы риска по ЖДА:
- дети (недоношенные, дети от 6 месяцев до 3 лет, подростки старше 12 лет);
- менструирующие женщины;
- женщины в период беременности и лактации;
- доноры;
- люди старше 60 лет.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
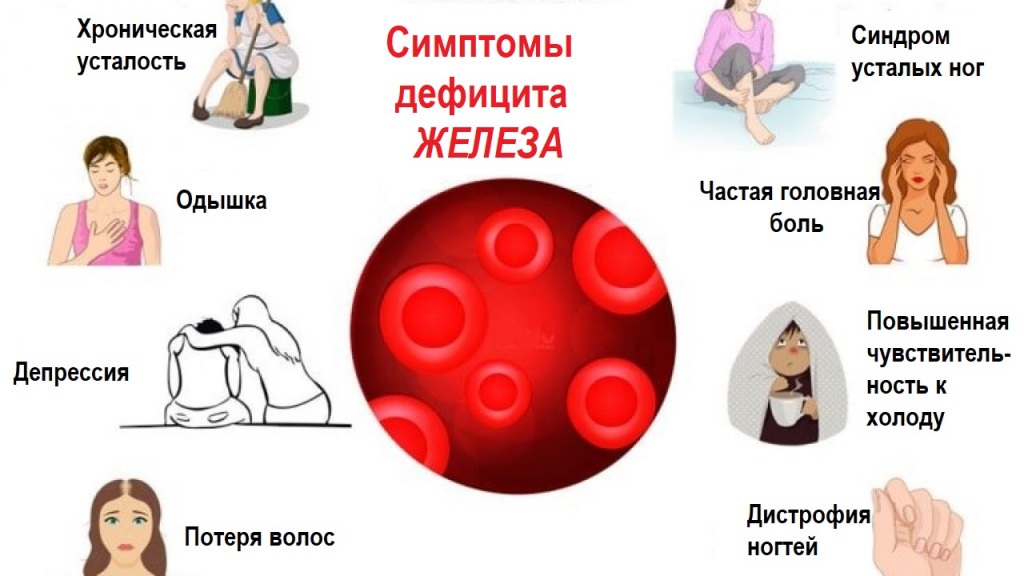
Симптомы железодефицитной анемии
Недостаток железа в организме проявляется двумя синдромами — сидеропеническим и анемическим [2][8].
Сидеропенический синдром связан с недостатком железа в тканях и проявляется нарушениями со стороны кожи и слизистых оболочек:
- сухость, дряблость, шелушение и трещины на коже;
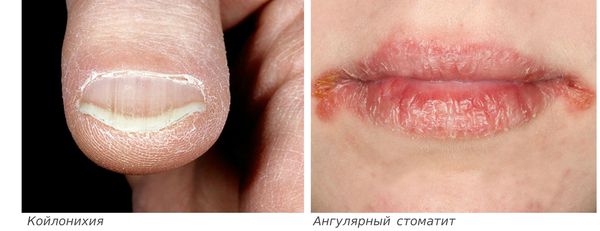
- ломкость и слоистость ногтей, их поперечная исчерченность, койлонихия (ногти становятся плоскими, иногда принимают вогнутую «ложкообразную» форму);
- ангулярный стоматит (изъязвления и трещины в уголках рта);
- ломкость и выпадение волос (волосы теряют блеск, истончаются, секутся, редеют и рано седеют);
- извращение вкуса и пристрастие к непищевым продуктам — к мелу, извести, глине, углю, краскам, земле и т. д.; причина этого симптома неизвестна, но он часто встречается при ЖДА;
- изменение обоняния и тяга к токсическим веществами — к бензину, керосину, мазуту, ацетону, лакам, краскам, гуталину, выхлопным газам, т. е. токсикомания; данный симптом необъясним, но тоже достаточно специфичен для ЖДА и полностью проходит на фоне приёма препаратов железа;
- дистрофические процессы в желудочно-кишечном тракте — глоссит (болезненность и жжение языка), гингивит, кариес, склонность к пародонтозу, атрофический гастрит и энтерит, сидеропеническая дисфагия или синдром Пламмера — Винсона (затруднённое глотание сухой и твёрдой пищи и даже слюны) [8];
- недостаточность мышечных сфинктеров (недержание мочи при кашле, смехе, непреодолимые позывы к мочеиспусканию, возможно ночное недержание мочи).
При осмотре обращает на себя внимание бледность кожных покровов, часто с зеленоватым оттенком («хлороз») и симптом голубых склер — дистрофические изменения роговицы глаза, через которые просвечивают сосудистые сплетения, создающие «синеву» [2][8].
Анемический синдром проявляется слабостью, быстрой утомляемостью, сонливостью днём и плохим засыпанием ночью, головокружениями, обмороками, частыми головными болями, шумом в ушах, мельканием «мушек» перед глазами, одышкой при физической нагрузке, увеличением частоты сердечных сокращений, неприятными ощущениями в области сердца, пониженным артериальным давлением.
При ЖДА может наблюдаться умеренное повышение температуры тела (до 37,5 °С), которое исчезает после лечения железосодержащими препаратами.
Зачастую снижение содержания гемоглобина происходит постепенно, при этом многие органы адаптируются к анемии. В связи с этим жалобы больных не всегда соответствуют показателям содержания гемоглобина. Многие пациенты, особенно женщины, свыкаются с неважным самочувствием, приписывая его переутомлению, психическим и физическим перегрузкам.
Патогенез железодефицитной анемии
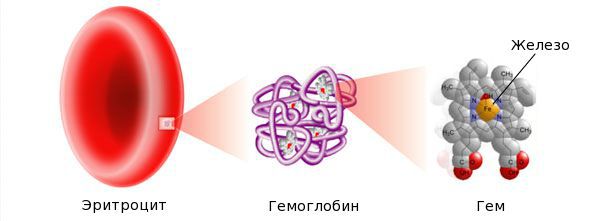
Железо — жизненно важный для человека микроэлемент, который входит в состав гемоглобина крови, миоглобина мышц, отвечает за транспорт кислорода в организме и протекание многих биохимических реакций.
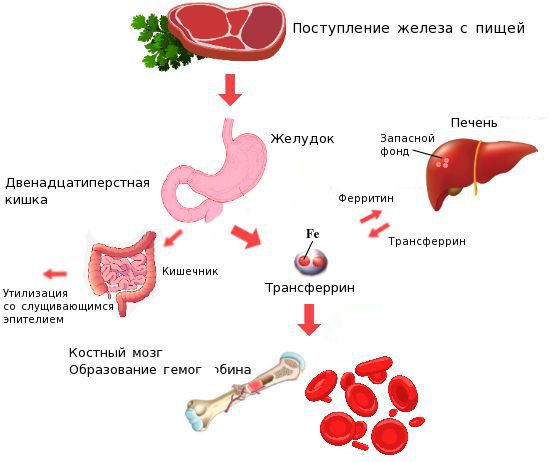
Железо поступает в организм в виде двухвалентного (мясная пища) и трёхвалентного (растительная пища) ионов. Первый всасывается легко, второй под действием соляной кислоты в желудке должен превратиться в двухвалентный. Далее он поступает в двенадцатиперстную кишку и начальные отделы тощей кишки, затем двухвалентное железо вновь переводится в трёхвалентное. В дальнейшем часть этого железа поступает в депо слизистой оболочки тонкой кишки, а другая всасывается в кровь, где соединяется с трансферрином (белком-переносчиком железа, синтезируемым в печени). Если содержание железа в организме избыточно, то оно задерживается в клетках кишечника и в дальнейшем удаляется из организма вместе со слущивающимся эпителием.
При недостатке железо поступает в кровоток и соединяется, как уже упоминалось, с трансферрином. Далее через систему воротной вены железо направляется в печень, где запасается в составе белка ферритина. Другая часть железа в составе трансферрина транспортируется к клеткам красного костного мозга и используется для образования гемоглобина, а также участвует в тканевых окислительно-восстановительных реакциях [5][9].
При снижении кислотности в желудке (атрофический гастрит, резекция желудка, приём препаратов, снижающих кислотность, гиповитаминоз С) нарушается ионизация железа в желудке, что ведёт к дальнейшему нарушению всасывания железа и развитию ЖДА. При резекции и хронических заболеваниях кишечника (дуоденит, хронический энтерит, целиакия) нарушается всасывание железа, что опять же приводит к развитию ЖДА.
Если нарушается включение железа в трансферрин, то оно не доходит до органов депо и клеток красного костного мозга. При этом нарушается образование гемоглобина, а также белков, содержащих железо (миоглобин, железосодержащие тканевые ферменты), что также ведёт к развитию анемии [9].
Ферменты, содержащие железо, принимают участие в синтезе гормонов щитовидной железы и поддержании иммунитета, поэтому при дефиците железа нарушаются защитные и адаптационные силы организма и весь обмен веществ.
Классификация и стадии развития железодефицитной анемии
Выделяют три стадии железодефицитных состояний: прелатентный дефицит железа, латентный дефицит и железодефицитную анемию (ЖДА).
Для прелатентного дефицита железа характерно снижение запасов железа в костном мозге:
- снижение железа в депо (снижение ферритина);
- нормальный уровень сывороточного железа;
- нормальный уровень гемоглобина и эритроцитов;
- отсутствие тканевых проявлений (нет сидеропенического синдрома) [4][6].
На этой стадии симптомов может не быть.
Латентный (скрытый) дефицит железа влияет на тканевой обмен. На этой стадии запасы железа начинают истощаться, но организм ещё не успел отреагировать снижением гемоглобина. Возникают первые проявления заболевания — человека может беспокоить повышенная утомляемость, слабость, одышка при физической нагрузке, ломкость ногтей, сухость кожи, выпадение волос. Но эти симптомы пока выражены незначительно.
Латентный дефицит железа характеризуется:
- снижением железа в депо (снижение ферритина);
- снижением уровня сывороточного железа;
- нормальным уровнем гемоглобина и эритроцитов;
- повышением общей железосвязывающей способности сыворотки (ОЖСС);
- отсутствием гемосидерина (пигмента, состоящего из оксида железа, он образуется при распаде гемоглобина) в макрофагах костного мозга;
- наличием тканевых проявлений (сидеропенический синдром) [4][6].
На третьей стадии (собственно ЖДА) снижается уровень гемоглобина и эритроцитов.
Для железодефицитной анемии характерно:
- снижение железа в депо (снижение ферритина);
- снижение уровня сывороточного железа;
- снижение уровня гемоглобина и эритроцитов;
- повышение общей железосвязывающей способности сыворотки (ОЖСС);
- отсутствие гемосидерина в макрофагах костного мозга;
- наличие тканевых проявлений (сидеропенический синдром);
- повышение растворимых трансферриновых рецепторов (рТФР);
- снижение коэффициента насыщения трансферрина железом (НТЖ);
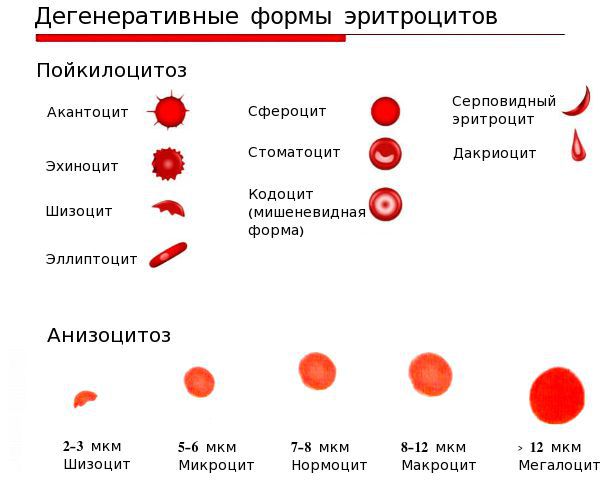
- анизоцитоз — изменение размеров эритроцитов;
- пойкилоцитоз — изменение формы эритроцитов [4][6].
Для этой стадии характерна ярко выраженная клиническая симптоматика, хотя зачастую люди списывают эти проявления на переутомление.
В норме уровень гемоглобина в крови: у женщин — 120-140 г/л, у мужчин — 130-160 г/л.
Степени тяжести ЖДА (на основании снижения уровня гемоглобина Hb):
- I — лёгкая степень: Hb от 90 до 120 г/л;
- II — средняя степень: Hb от 70 до 89 г/л;
- III — тяжёлая степень: Hb менее 70 г/л.
Осложнения железодефицитной анемии
Осложнения возникают при анемии, нелеченной более 5 лет. Тяжёлая ЖДА может привести к развитию миокардиодистрофии — поражению мышечного слоя сердца, снижению его сократительной функции и развитию сердечной недостаточности.
При ЖДА возникают сбои в работе иммунной системы, а это приводит к частым бактериальным и вирусным инфекциям (ОРВИ, гриппу, обострениям тонзиллита, бронхита, гайморита) [2][8].
У беременных с ЖДА повышается риск преждевременных родов и задержки роста плода. У детей недостаток железа приводит к задержке роста и интеллектуального развития.
Также при длительном и тяжёлом течении ЖДА нарушаются функции печени и происходят изменения со стороны репродуктивной сферы (нарушается менструальный цикл) [2][8].
Нередко встречаются проблемы и со стороны нервной системы — повышенная раздражительность, нервозность, плаксивость, снижение памяти, внимания, мышления и др. С длительным дефицитом железа связывают развитие болезней Паркинсона и Альцгеймера, так как железо участвует в процессах миелинизации нервных волокон центральной нервной системы [6]. Конечно, сама по себе ЖДА не может привести к развитию этих заболеваний, но в пожилом возрасте в совокупности с хроническим воспалением в ЖКТ, повышенным уровнем холестерина в крови и сахарным диабетом анемия ускоряет развитие болезней Альцгеймера и Паркинсона.
Редким и тяжёлым осложнением ЖДА является гипоксическая кома. Ей предшествует резкое побледнение кожных покровов и видимых слизистых, судороги, а затем потеря сознания. Гипоксия из-за недостатка железа осложняет течение уже имеющихся сердечно-лёгочных заболеваний, таких как ишемическая болезнь сердца, бронхиальная астма, хроническая ишемия головного мозга и способствует развитию неотложных состояний — острому или повторному инфаркту миокарда и острому нарушению мозгового кровообращения (инсульту).
Диагностика железодефицитной анемии
Минимальный объём исследований:
- клинический анализ крови с лейкоцитарной формулой;
- биохимический анализ крови (ферритин, сывороточное железо, общая железосвязывающая способность сыворотки, коэффициент насыщения трансферрина железом, растворимые трансферриновые рецепторы).
Клинический анализ крови с лейкоцитарной формулой показывает снижение уровня гемоглобина и эритроцитов, цветового показателя крови, среднего объём эритроцита (MCV), среднего содержания гемоглобина в эритроците (МСН), средней концентрации гемоглобина в эритроците (MCHC), повышение степени анизоцитоза эритроцитов (RDW), иногда может быть увеличена скорость оседания эритроцитов (СОЭ) [1].
Биохимический анализ крови покажет снижение уровня сывороточного железа и ферритина, увеличение общей железосвязывающей способности сыворотки и растворимых трансферриновых рецепторов, снижение коэффициента насыщения трансферрина железом (НТЖ).
Лечение железодефицитной анемии
Лечение проводится железосодержащими препаратами, в основном для приёма внутрь и значительно реже для внутримышечного или внутривенного введения. Препараты нельзя принимать без назначения врача, так как переизбыток железа опасен своими последствиями — поражением зубов, развитием гепатита, цирроза печени, сахарного диабета и сердечно-сосудистых заболеваний. Также возможны тяжёлые аллергические реакции.
При анемии следует изменить рацион питания и включить в него продукты, содержащие железо в наиболее усвояемой форме — телятину, говядину, баранину, мясо кролика, печень, язык. Важно помнить, что из мяса усваивается до 30 % железа, из рыбы — 10 %, а из растительной пищи — всего лишь 3-5 %.
При анемии коррекция дефицита железа не может быть достигнута только изменением питания. Причина этого в том, что усвоение железа из пищи ограничено, а в препаратах оно содержится в большей концентрации.
При лечение больных с ЖДА необходимо учитывать характер основного заболевания и наличие сопутствующей патологии, возраст больных (дети, старики), степень выраженности анемического синдрома и дефицита железа, переносимость препаратов железа и т. д [3].
При анемии лёгкой и средней степени тяжести препараты железа лучше принимать внутрь вместе с аскорбиновой или фолиевой кислотой, так как они улучшают всасываемость железа.
В течение двух часов до или после приёма препаратов железа не рекомендуется употреблять кофе и кофеин-содержащие напитки (какао, шоколад, чай), крупы (рожь, ячмень, овес, пшеница), орехи, бобовые, молоко, яйца и молочные продукты, жирные и мучные продукты, а также некоторые лекарственные препараты и витамины, содержащие кальций, магний, цинк, селен, йод, хром. Это поможет избежать ухудшения усвоения железа. Все препараты железа назначаются врачом индивидуально. Курс лечения составляет не менее 1,5-2 месяцев, возможно, и дольше. Кроме восстановления уровня железа в крови, нужно создать его запас в организме, то есть повысить уровень ферритина. Об успехе лечения говорит нормализация уровня гемоглобина через 1-2 месяца [9][10].
Если препараты железа невозможно применять внутрь (например, при непереносимости или нарушении всасывания железа в кишечнике), то их вводят внутримышечно или внутривенно. Инъекционные препараты железа используют только в стационаре, так как они могут вызывать шоковые реакции. Их нельзя применять во время беременности и лактации.
При тяжёлой анемии (гемоглобин менее 70 г/л) и по жизненным показаниям в условиях стационара проводят переливание эритроцитарной массы.
В качестве лечебно-профилактического средства пациентам, у которых нет сахарного диабета, можно использовать гематоген. В его состав входят железо, связывающее белки, получаемые из крови крупного рогатого скота, а также аскорбиновая кислота и необходимый комплекс белков. Однако это достаточно калорийный продукт — в 100 г гематогена содержится 350–500 килокалорий, об этом следует помнить, включая его в рацион.
Прогноз. Профилактика
Прогноз при ЖДА благоприятный. В большинстве случаев заболевание успешно лечится амбулаторно. Но если не анемию не лечить, то она может прогрессировать, ухудшая общее самочувствие. ЖДА сложно скорректировать в следующих случаях:
- при сопутствующих проблемах с ЖКТ (обострение хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, воспалительных заболеваниях кишечника, синдроме мальабсорбции — нарушенного всасывания в кишечнике, резекции желудка и/или кишечника);
- одновременном приёме препаратов, снижающих всасывание железа;
- хронических кровопотерях;
- нелеченных системных и онкологических заболеваниях;
- нерегулярном приёме препаратов железа, несоблюдении дозировки, кратности и продолжительности приёма препарата или самостоятельной его замене.
Для профилактики ЖДА следует:
- ежегодно сдавать клинический анализ крови и контролировать его параметры;
- полноценно питаться, получая с пищей достаточное количество белка и железа;
- своевременно устранять источники кровопотери в организме;
- лицам из групп риска (донорам, детям, из спортивных школ, беременным и кормящим, а также женщинам, страдающим обильными и длительными менструациями) принимать небольшие дозы препаратов железа.
Все больные ЖДА, а также люди, у которых высока вероятность развития этой патологии, должны наблюдаться у терапевта [5][7].
Железо — это микроэлемент, который отвечает за клеточное дыхание. Снижение его уровня приводит к гипоксии всех тканей в организме. Из этого материала вы узнаете, почему возникает дефицит железа, как он проявляется, какие существуют способы его предотвращения, восполнения недостатка.
Для чего организму железо?
У мужчин и женщин запасы железа неодинаковы. Расхождение обусловлено не только разной массой тел. Женщины регулярно теряют кровь во время менструаций — вместе с ней уходит и столь необходимый микроэлемент.
Достаточное количество железа является обязательным условием для эритропоэза — процесса образования красных кровяных клеток (эритроцитов). В них содержится белок гемоглобин, ответственный за транспортировку кислорода ко всем клеткам тела.
На гемоглобин приходится около ¾ общего запаса феррума в организме. Оставшаяся ¼ распределена между:
• ферритином (накапливающим его белком);
• трансферрином (железотранспортным белком);
• тканевыми ферментами;
• миоглобином (кислородосвязывающим белком сердечной мышцы);
• гемосидерином (продуктом распада гемоглобина).
Его недостаток нарушает обменные процессы, снижает защитные возможности иммунной системы. Страдает и эндокринная система, поскольку для выработки гормонов щитовидной железы необходимы ферменты, содержащие железо.
Причины дефицита железа
Две распространенные причины нехватки феррума — недостаточное поступление и увеличившаяся потребность.
В первом случае речь идет о неправильном питании, во втором дефицит может быть вызван:
• активным ростом;
• беременностью (потребностью плода);
• нарушением абсорбции;
• кровопотерями (менструальными или внутренними кишечными);
• приемом препаратов для лечения заболеваний ЖКТ (антацидов, ингибиторов протонной помпы, H2-блокаторов).
Самая неочевидная причина дефицита Fe — интенсивные занятия спортом. Хотя физические нагрузки полезны для организма, они повышают и его потребность в микроэлементах. Чем больше калорий расходуется, чем больше железа требуется для эритропоэза.
Причины, связанные с питанием
Человек с пищей получает две разновидности этого химического элемента. Гемовая (двухвалентная) содержится в продуктах животного происхождения, в первую очередь — в мясе. Именно она преимущественно становится компонентом гемоглобина, поскольку лучше всасывается в кишечнике.
Негемовый вид (трехвалентный) получают из растительной пищи. Усвоить его сложнее, поскольку сначала его нужно расщепить до двухвалентного.
Причем некоторые вещества ослабляют абсорбцию Fe3+:
• танины, содержащиеся в чае;
• антибиотики;
• отруби;
• овощные фитоволокна.
Повысить интенсивность всасывания негемового железа способен только витамин C.
Суточная потребность мужчин в этом элементе составляет не менее 10 г, женщин — не менее 20 г. На фоне расстройств пищевого поведения или вегетарианского образа жизни у человека складывается стойкий недостаток железа.
Определение болезни
Дефицит железа в организме приводит к заболеванию — железодефицитной анемии. Это одна из форм малокровия, которая связана с нарушением выработки эритроцитов.
Среди подобных состояний она имеет такие отличия:
• По цветовому показателю крови является гипохромной. Это означает малое количество (менее 0,86 пикограмм на единицу) гемоглобина в эритроците. Прочие анемии — обычно либо нормохромные (0,86-1,1 пг/ед.), либо гиперхромные (более 1,1 пг/ед.).
• С точки зрения механизма развития относится к группе анемий, вызванных недостатком микроэлементов. В этой же категории находятся пернициозная (из-за нехватки витамина B12) и фолиеводефицитная анемии.
• По способности костного мозга к регенерации является гипорегенераторной. В этом состоянии молодые эритроциты в периферической крови присутствуют, но их очень мало (менее 0,5%). Аналогичное явление наблюдается при пернициозной анемии.
Железодефицитную анемию часто называют заболеванием беременных. Fe выступает важным фактором формирования плаценты, а в дальнейшем обеспечивает снабжение плода кислородом. Поэтому женщина его фактически недополучает.
Симптомы дефицита железа
Первые симптомы появляются еще на стадии, когда микроэлемента уже не хватает, но на уровне гемоглобина это еще не отразилось. Ухудшается общее состояние человека. Он быстро утомляется, постоянно мерзнет, при нагрузках испытывает одышку, его кожа бледнеет, шелушится, начинают выпадать волосы.
Более специфические симптомы указывают на развитие железодефицитной анемии:
• Койлонихия. Ногтевые пластины приобретают вогнутую форму.
• Синдром беспокойных ног. Появляется патологическая потребность двигать конечностями в состоянии покоя.
• Пикацизм. Пищевые извращения, тяга к несъедобному.
• Глоссит. Воспаление языка, сопровождающееся жжением или болью.
• Хейлит. Воспаление красной каймы губ с трещинами в уголках рта.
Если уровень железа падает до критических показателей, возможны нарушения глотания и потери сознания. У детей из-за нехватки Fe замедляется развитие.
Как восполнить дефицит железа в организме?
Лечения железодефицитной анемии как такового не существует. Если анализ крови показал недостаток этого важного микроэлемента, необходимо его восполнить. Потом исчезнут и симптомы заболевания.
Для преодоления нехватки Fe обычно назначают:
• Лечебную диету. В рационе обязательно должны присутствовать мясо, субпродукты (язык, печень), морепродукты.
• Препараты перорального железа. Обычно представлены в виде солей (сульфатов, фумаратов, глюконатов).
• Инъекции. Рекомендуют в крайних случаях (при неэффективности пероральных препаратов или больших кровопотерях) из-за риска осложнений.
Стандартный курс лечения — не менее полугода. В первые два месяца устраняется непосредственно заболевание, а в оставшееся время нормализуется уровень микроэлемента. Обычно параллельно прописывается курс витамина C. Он улучшает абсорбцию феррума, соответственно, повышает эффективность терапии.
Профилактика железодефицитной анемии
Это важно для взрослых и детей, мужчин и женщин. Если держать состояние здоровья под контролем, железодефицит можно предотвратить.
Необходимо:
• Полноценно питаться. Отказ от мяса не может быть полезным для организма, если только речь не идет об аллергии. Но даже в этом случае можно выбрать относительно безопасные сорта (крольчатину или баранину).
• Ежегодно проходить медицинские обследования. Они помогут выявить скрытые патологии, вызывающие потерю крови (сосудистые эктазии, язвенную болезнь желудка, геморрой).
• Женщинам своевременно лечить гинекологические заболевания. Обильные менструации — это не вариант нормы. Объем их не менее важен, чем частота и безболезненность.
• Принимать витаминно-минеральные комплексы. Особенно они рекомендованы детям, беременным и спортсменам.
Биохимический анализ крови, выполняемый 1 раз в год, позволяет отслеживать уровень Fe в организме и своевременно принимать меры. На латентной стадии решить проблему проще. Чем сильнее запущено заболевание, тем выше риск осложнений.
Осложнения железодефицитной анемии
Они появляются не сразу. Часто проходит несколько лет с тех пор, как уровень железа опустился ниже нормы. Первыми возникают иммунные нарушения: человек становится более восприимчивым к вирусам и бактериям.
Хронический недостаток феррума усугубляет протекание:
• бронхиальной астмы;
• ишемической болезни сердца;
• хронической мозговой ишемии;
• сахарного диабета;
• болезни Паркинсона.
Из-за постоянного кислородного голодания страдает нервная система. Человек становится эмоционально неустойчивым, рассеянным, у него ухудшается память. У пациентов с болезнью Альцгеймера часто в анамнезе присутствует железодефицитная анемия. Повышается и угроза неотложных состояний. Чаще это инфаркт или инсульт. В отдельных случаях больной впадает в гипоксическую кому.
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Железодефицитная анемия
Железодефицитная анемия
Дефицит железа в организме: причины появления, симптомы, диагностика и способы лечения.
Определение
Дефицит железа в организме, или железодефицитная анемия – это патологическое состояние, для которого характерно снижении уровня железа в организме, приводящее к уменьшению концентрации эритроцитов и гемоглобина в крови. По данным ВОЗ, более 2 миллиардов людей в мире имеют недостаток железа в организме.
Причины появления железодефицитной анемии
Наиболее частой причиной возникновения дефицита железа с последующим развитием анемии является неправильное или несбалансированное питание.
Основную группу риска составляют вегетарианцы, люди, придерживающиеся жестких диет с ограниченным набором продуктов в рационе питания, а также пожилые люди — из-за снижения способности кишечника к усвоению железа. Кроме того, нарушение всасывания железа в желудочно-кишечном тракте может наблюдаться после резекции желудка или тонкого кишечника, в результате атрофии слизистой желудка, снижения секреции соляной кислоты, а также в результате целиакии (врожденного заболевания, связанного с непереносимостью глютена), ожирения. Колонизация желудка Helicobacter pylori приводит к увеличению потери железа и снижает его всасывание. Негативное влияние на процессы пищеварения оказывают гельминты, затрудняя, в том числе, всасывание железа.
Железодефицитная анемия нередко диагностируется у детей, подростков и беременных женщин, поскольку у них ежедневная потребность в железе выше, чем в среднем в популяции.
На втором месте среди причин железодефицитной анемии стоит кровопотеря — как острая, так и хроническая. После тяжелых травм, обильных носовых и маточных кровотечений, кровохарканья развивается дефицит железа в связи с потерей большого количества эритроцитов, содержащих железо, и некоторых белков плазмы крови, которые связывают железо в крови.
К менее очевидным причинам потери железа вследствие кровопотери относятся:
- нарушение правил донорства;
- частые необоснованные заборы крови для обследования;
- обильные менструации;
- кровопотери при язвенной болезни желудка и двенадцатиперстной кишки, воспалительных заболеваниях кишечника (болезни Крона и неспецифическом язвенном колите);
- кровотечение из расширенных геморроидальных вен.
У детей первого года жизни возможной причиной хронической кровопотери может стать использование для искусственного вскармливания цельного молока (коровьего, козьего и др.) и неадаптированных молочных смесей в виде разведенного молока и кефира.
Доказано, что при длительном применении такого питания у младенцев развиваются диапедезные кровотечения кишечника (повышенная проницаемость мелких сосудов) с потерей железа.
Классификация железодефицитной анемии
Клиническая классификация железодефицитной анемии:
- Постгеморрагическая анемия – развивается на фоне регулярных (возможно и небольших) кровопотерь (носовых кровотечений, кровянистых выделений из мочевого пузыря и т.д.) или как следствие значительной кровопотери.
- Анемия, связанная с патологиями ЖКТ, — развивается после резекции кишечника, гастроэктомии и связана с нарушением функции всасывания железа.
- Анемия у беременных и кормящих женщин – развивается в результате недостаточного поступления железа, необходимого для развития эмбриона.
- Ювенильная анемия – развивается, как правило, у подростков женского пола и связана с гормональной перестройкой организма.
- Вторичные анемии – развиваются на фоне воспалительных, инфекционных и онкологических процессов вследствие большой потери железа при распаде опухолевых тканей или повышения потребности в железе в очагах воспаления.
- Эссенциальная (идиопатическая) анемия – диагностируется в тех случаях, когда точно установить причину нехватки железа не удается.
- Алиментарная анемия — к факторам алиментарного порядка относят вегетарианство, диеты с ограниченным потреблением мяса, снижение абсорбции или транспорта железа.
Любая анемия подразделяется по степени тяжести в зависимости от уровня снижения гемоглобина крови. Для детей старше 6 лет и взрослых действует следующая классификация:
- анемия легкой степени тяжести, когда уровень гемоглобина составляет от 90 до 120 г/л;
- анемия средней степени тяжести, когда уровень гемоглобина составляет от 70 до 89 г/л;
- тяжелая анемия, когда уровень гемоглобина опускается ниже 70 г/л.
Для детей младше 6 лет нормальный уровень гемоглобина составляет выше 110 г/л.
Железодефицитную анемию классифицируют по стадиям протекания:
1-я стадия. Потеря железа больше, чем его поступление, в результате чего его запасы в организме снижаются, а всасывание в кишечнике увеличивается.
2-я стадия. Истощение запасов железа, количество эритроцитов начинает снижаться.
3-я стадия. Развивается легкая степень анемии.
4-я стадия. Развивается выраженная анемия с явным снижением насыщения эритроцитов гемоглобином.
5-я стадия. Тяжелая анемия с циркуляторными нарушениями и тканевой гипоксией.
Симптомы железодефицитной анемии
Железодефицитная анемия является заболеванием крови и проявляется многочисленными симптомами, которые объединены в два основных синдрома: анемический и сидеропенический.
Анемический синдром характеризуется падением уровня гемоглобина и проявляется общей слабостью, повышенной утомляемостью, головокружением, повышенной чувствительностью к холоду, шумом в ушах. При тяжелой анемии появляется одышка, чувство нехватки воздуха, учащенное сердцебиения, мелькание «мушек» перед глазами. В редких случаях возможны обморочные состояния и нарушение сознания.
При длительном течении и медленном развитии железодефицитной анемии возможна компенсация и отсутствие субъективных неприятных симптомов.
Внешне человек, страдающий железодефицитной анемией, бледен, губы и слизистые полости рта бледно-розовые, артериальное давление может быть снижено, при исследовании пульса наблюдается его учащение.
Сидеропенический синдром заключается в дефиците железа во многих тканях организма. Это проявляется сухостью кожных покровов, шелушением кожи и трещинами в уголках рта (заедами, или ангулярным стоматитом). Иногда возникают жалобы на сухость во рту, боль или жжение языка. Ногти теряют прочность и начинают слоиться. Ногтевая пластина принимает вогнутый, ложкообразный внешний вид (койлонихия).
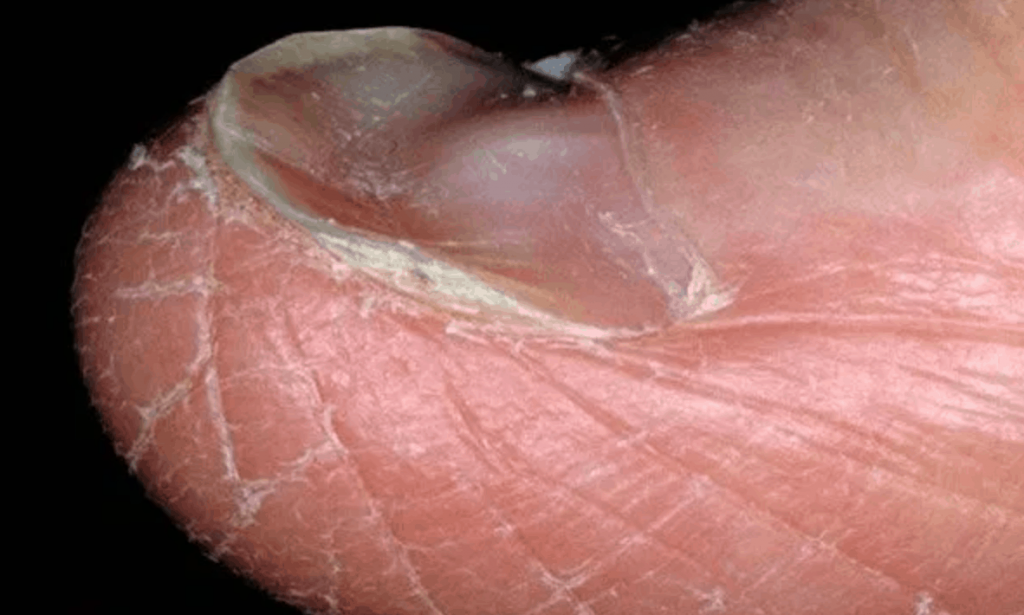
Младенцы часто срыгивают пищу, у детей постарше наблюдается необъяснимая рвота, расстройства стула, плохая прибавка веса.
Диагностика железодефицитной анемии
Для диагностики железодефицитной анемии могут быть назначены следующие лабораторные и инструментальные обследования:
- клинический анализ крови (определение уровня гемоглобина, количества эритроцитов, их размера, насыщения гемоглобином, формы, уровня гематокрита, скорости оседания эритроцитов, количества тромбоцитов и подсчет лейкоцитарной формулы);
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивн�…
Железо сыворотки (Iron, serum; Fe)
Определение концентрации железа в сыворотке крови в комплексе с другими тестами (см. белки, участвующие в обмене железа) используют в диагностике железодефицитны�…
Ферритин (Ferritin)
Синонимы: Анализ крови на ферритин; Депонированное железо; Индикатор запасов железа. Serum ferritin.
Краткая характеристика определяемого вещества Ферритин
Ферритин &n…
Трансферрин (Сидерофилин, Transferrin)
Синонимы: Переносчик железа; Сидерофилин. Siderophilin, Transferrin; Tf.
Краткая характеристика определяемого вещества Транферрин
Транферрин – плазменный бел�…
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич…
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Колоноскопия с седацией (во сне)
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биоп�…
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Расшифровка ЭКГ
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
К каким врачам обращаться
При появлении слабости, сонливости, повышенной чувствительности к низким температурам и других симптомах, характерных для недостатка железа в организме, необходимо обратиться к
врачу-педиатру
или к
терапевту
.
Врач составит индивидуальный план диагностики и лечения, а также при необходимости назначит консультации узких специалистов.
Лечение железодефицитной анемии
Лечение железодефицитной анемии назначается врачом после обследования и включает сбалансированную диету и терапию заболевания или состояния, которое привело к развитию дефицита железа, а также восполнение запасов железа в организме.
Препараты двухвалентного и трехвалентного железа назначаются курсом не менее 1,5-2 месяцев, затем, если удалось нормализовать уровень гемоглобина, их дозировку уменьшают в два раза, но продолжают принимать еще минимум 4-6 недель.
При тяжелых состояниях прибегают к гемотрансфузионной терапии.
Осложнения железодефицитной анемии
Легкая степень железодефицитной анемии обычно не вызывает серьезных осложнений, однако длительный дефицит железа может негативно влиять на умственное и физическое развитие ребенка.
Тяжелые степени железодефицитной анемии способны привести к нарушениям работы сердца: аритмиям, снижению сократительной способности сердца и даже к инфаркту миокарда и сердечной недостаточности.
Для беременных железодефицитная анемия опасна изменением тонуса мускулатуры матки, а также задержкой развития плода.
Профилактика железодефицитной анемии
Профилактика железодефицитной анемии заключается в решении основной проблемы развития дефицита железа – недостаточного поступления железа в организм. Важно придерживаться адекватного и сбалансированного питания. Ежедневная потребность взрослого человека в железе составляет около 1–2 мг, ребенка от 0,5 до 1,2 мг в сутки. Полноценное питание при отсутствии заболеваний способно восполнять естественные потери железа, причем важно не количество железа в продукте, а его доступность для всасывания в кишечнике.
Лучше всего всасывается гемовое железо, или иначе – железо животного происхождения. Основными источниками гемового железа являются говядина, баранина, печень, в меньшей степени – рыба и творог.
Железо, содержащееся в продуктах растительного происхождения, имеет сниженную биодоступность (хуже усваивается организмом) и поэтому может рассматриваться лишь как дополнение к мясным продуктам.

Для профилактики дефицита железа у детей разработаны рекомендации по дополнительному введению железа с 4-месячного возраста и до введения прикорма – каш, обогащенных железом. На искусственном вскармливании все дети до 12 месяцев должны получать адаптированные молочные смеси, обогащенные железом.
В рамках профилактики важно вовремя проходить обследование и лечить заболевания, приводящие к хронической кровопотере.
Источники:
- И.Н. Бокарев, Л.В. Попова. Внутренние болезни. Дифференциальная диагностика и лечение: Учебник. – М.: Издательство «Медицинское информационное агентство», 2015. – 776 с.
- Клинические рекомендации «Железодефицитная анемия». Разраб.: Национальное гематологическое общество, Национальное общество детских гематологов, онкологов. – 2021
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
3722
09 Февраля
-
3726
09 Февраля
-
3738
08 Февраля
Похожие статьи
Полипы
Полипы: причины появления, симптомы, диагностика и способы лечения.
Энтеробиоз
Энтеробиоз: причины появления, симптомы, диагностика и способы лечения.
Энтерит
Энтерит — воспалительное поражение слизистой оболочки тонкого кишечника, в результате которого происходят его дистрофические изменения, приводящие к нарушениям барьерной, пищеварительной и транспортной функции.
(Продолжение материала. Начало смотрите здесь.)
Вопросами нехватки железа сегодня занимаются врачи многих специальностей, ведь железодефицитные состояния не требуют специфических гематологических приемов в диагностике и лечении. Но если речь идет об анемии, то участие гематолога обязательно (как минимум на этапе консультативной поддержки), считает Наталья Климкович, заведующая кафедрой детской онкологии, гематологии и иммунологии БелМАПО, доктор мед. наук.
Основные синдромы
Клинически ЖДА характеризуется двумя синдромами. Анемический неспецифичен, обусловлен гипоксией органов и тканей, присутствуют бледность кожных покровов и слизистых, повышенная утомляемость, слабость, сонливость, головокружение, тахикардия — вплоть до гемодинамических нарушений.
При дефиците железа есть одно «но»: анемический синдром клинически очень слабо коррелирует со степенью тяжести анемии. Пациенты могут сохранять компенсацию при очень глубокой анемии. Так, 3–4-летние дети с гемоглобином 27–30 г/л чувствуют себя совершенно нормально, ведут обычный образ жизни. Точно так же в случае хронической, длительно существующей ЖДА у взрослого пациента: с уровнем гемоглобина 70 г/л человек ощущает себя вполне терпимо, т. к. привык к этому состоянию.
Сидеропенический синдром более специфичен: усталость, утомляемость, сонливость, апатия, безразличие. Утром человек просыпается уже уставший. Очень характерный признак — изменение кожи и ее придатков: снижение эластичности и сухость, очаги лихенификации; сухость, ломкость и повышенное выпадение волос; исчерченность и деформация ногтей. А также изменения слизистых: атрофические гингивиты, стоматиты, глосситы вплоть до эзофагитов и дисфагии (затруднение глотания сухой пищи, болезненные спазмы пищевода — синдром Пламмера — Винсона). Здесь требуется специфическая диагностика.
Еще один признак — извращение вкуса и запаха (pica chlorotica), больше проявляется у детей: стремление употреблять в пищу несъедобные вещества — мел, зубной порошок, песок, уголь, глину, сырые продукты и т. д. Пристрастие к необычным запахам (керосина, мазута, бензина, ацетона, гуталина, нафталина, выхлопных газов и др.). Что очень характерно, этот синдром при дефиците железа проявляется снижением аппетита и уменьшением пристрастия к мясным продуктам.
О сидеропении свидетельствует и мышечная гипотония в виде снижения силы мускулатуры, в первую очередь это касается сфинктеров (императивные позывы на мочеиспускание, недержание мочи и газов при кашле, смехе и т. п.) и конечностей; дистрофия эндотелия сосудов (пастозность и отеки; наиболее характерны отеки век).
Среди признаков и проявление иммунной недостаточности на фоне дефицита железа — периодический субфебрилитет, спленомегалия (не ярко выражена, но селезенка пальпируется, что уже не является состоянием нормы).
При сидеропеническом синдроме ярко выражены психоневрологические нарушения. На фоне дефицита железа происходит снижение умственных и познавательных способностей (угнетение центров оптической памяти, концентрации внимания, сенсорной речи, беглости речи и др.). Это обусловлено дефектом функционирования дофамин-, серотонин- и ГАМК-ергических систем (железосодержащие ферменты оксидазы регулируют поведение, сон, двигательную активность, эмоциональный тонус, циркадные ритмы, появляются высокий уровень тревожности, аномальные реакции на стресс).
Большинство железодефицитных анемий проявляют себя в лабораторных исследованиях как гипохромная микроцитарная норморегенераторная анемия. Но если дефицит железа развивается постепенно, то видно и снижение эритроцитарных индексов в общем анализе крови, полученном на гематологическом анализаторе, и снижение гемоглобина примерно в равной степени.
Если же дефицит железа развился после острой кровопотери, то такие показатели, как средний объем эритроцитов и среднее содержание гемоглобина в эритроците, не успеют за снижением гемоглобина, и тогда на определенном этапе можно видеть ЖДА, которая выглядит как нормохромная нормоцитарная анемия. Потому что нужно время, чтобы изменился средний показатель, ведь эритроцит живет около 90 дней. А вот появление гипохромных эритроцитов, хотя бы в малом проценте, врач лабораторной диагностики обозначит уже при морфологическом анализе мазка. В таком случае обязателен анализ морфологии эритроцитов.
Поэтому как бы ни развивались технические возможности и применение гематологических анализаторов, нельзя забывать о морфологических исследованиях периферической крови.
Кроме того, в гемограмме при ЖДА нередко можно увидеть реактивный тромбоцитоз (у детей намного чаще, чем у взрослых, поскольку тромбоциты — это тоже участники местной иммунной реакции, и при развитии вторичной иммунной недостаточности на фоне тканевого дефицита железа количество тромбоцитов увеличивается).
Итак, чаще всего встречается гипохромная микроцитарная норморегенераторная анемия, возможен тромбоцитоз, и всегда имеет место изменение степени анизоцитоза (т. е. показатель RDW >14,5 %).
Как доказать железодефицитную анемию?
Чтобы разобраться, что за анемия в периферии, нужно доказать ее железодефицитный характер. Понятно, что в педиатрии почти 90 % всех анемий — железодефицитные. И когда доктор имеет дело с гипохромной микроцитарной анемией, чаще всего в ее основе все-таки лежит дефицит железа.
Существует целый спектр лабораторных показателей, но на сегодняшний день нет необходимости использовать их все. Особое внимание следует обратить на два показателя: сывороточный ферритин и растворимые трансферриновые рецепторы.
Почему не сывороточное железо? Потому что содержание ионов железа в плазме крови не отражает уровень содержания в клетке, накопления железа в организме. Это показатель содержания железа в плазме крови здесь и сейчас. Кроме того, результат может быть не совсем корректным, если, к примеру, не очень аккуратно произведен забор крови, в ходе чего оказывается разрушена часть эритроцитов.
Оказавшийся в пробирке гемоглобин также является источником железа. И вместо диссоциации железа только из комплекса с трансферрином происходит восстановление иона железа абсолютно из всех имеющихся в сыворотке соединений. Поэтому наличие ионов железа в плазме крови — ситуация сиюминутная и не отражающая содержание микроэлемента в организме.
Совершенно другое дело — сывороточный ферритин (СФ). Тест проводится с использованием специфических моноклональных антител, которые находятся в прямой связи с количеством внутриклеточного железа. Концентрация СФ 1 мкг/л эквивалентна ≈8 мг Fe в резервном фонде организма.
Ферритин был бы идеальным параметром для определения запасов железа в организме, если бы не одно «но»: он является еще и острофазным белком воспаления. Поэтому, когда речь идет о гипохромной микроцитарной анемии с высоким или нормальным содержанием ферритина, для диагностики сидеропении важен такой показатель, как растворимый рецептор трансферрина. По его уровню можно косвенно судить об уровне экспрессии рецепторов на клетках, принимающих железо, в первую очередь для синтеза гемоглобина.
Изменение количества рецепторов трансферрина на клетке также зависит от внутриклеточного состояния железа. Если имеется дефицит Fe, то готовность клетки принимать этот микроэлемент возрастает и количество рецепторов трансферрина тоже увеличивается. То есть при дефиците железа количество трансферриновых растворимых рецепторов возрастает. Сочетание высокого уровня СФ и растворимых рецепторов трансферрина не противоречит друг другу, потому что никто не исключает элемент воспаления параллельно с клеточным дефицитом железа.
Как устранить нехватку железа в организме?
Существует несколько подходов: трансфузия, железосодержащие препараты (пероральные и парентеральные). Железодефицитная анемия — это то состояние, когда трансфузия эритроцит-содержащих компонентов проводится исключительно по витальным показаниям, т. е. при наличии гемодинамических расстройств.
Никакая концентрация гемоглобина при компенсированном состоянии пациента не является показанием для трансфузионной терапии. Поэтому лечение дефицита железа проводится исключительно с применением ферросодержащих препаратов.
Парентерально железосодержащие препараты должны использоваться исключительно по медицинским показаниям, а именно при неэффективности пероральных препаратов или невозможности их назначения. Возможен старт с парентерального препарата железа, когда речь идет о тяжелой степени ЖДА. Но ровно до того момента, пока не удастся перевести анемию из тяжелой в средней степени тяжести.
Поэтому в основном нужно работать с пероральными ферросодержащими препаратами.
В педиатрии суточная доза железа должна рассчитываться по содержанию элементарного железа в зависимости от возраста, степени тяжести анемии и массы тела ребенка. Длительность терапии минимум 12 недель. Эффективность терапии, когда гемоглобин прирастает минимум на 2 г/л в неделю, считается достаточной.
Терапия латентного дефицита железа длится минимум 2 месяца и проводится до нормализации показателя сывороточного ферритина.
Железодефицитная анемия – синдром, обусловленный недостаточностью железа и приводящий к нарушению гемоглобинопоэза и тканевой гипоксии. Клинические проявления представлены общей слабостью, сонливостью, пониженной умственной работоспособностью и физической выносливостью, шумом в ушах, головокружениями, обморочными состояниями, одышкой при нагрузке, сердцебиением, бледностью. Гипохромная анемия подтверждается лабораторными данными: исследованием клинического анализа крови, показателей сывороточного железа, ОЖСС и ферритина. Терапия включает лечебную диету, прием препаратов железа, в некоторых случаях – трансфузию эритроцитарной массы.
Общие сведения
Железодефицитная (микроцитарная, гипохромная) анемия – анемия, обусловленная нехваткой железа, необходимого для нормального синтеза гемоглобина. Её распространенность в популяции зависит от половозрастных и климатогеографических факторов. По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий. Поскольку железодефицит может развиваться при самых различных патологических состояниях, данная проблема актуальна для многих клинических дисциплин: педиатрии, гинекологии, гастроэнтерологии и др.
Железодефицитная анемия
Причины
Ежесуточно с потом, калом, мочой, слущенными клетками кожи теряется около 1 мг железа и примерно столько же (2-2,5 мг) поступает в организм с пищей. Дисбаланс между потребностями организма в железе и его поступлением извне или потерями способствует развитию железодефицитной анемии. Железодефицит может возникать как при физиологических условиях, так и в результате ряда патологических состояний и быть обусловлен как эндогенными механизмами, так и внешними воздействиями:
Кровопотери
Чаще всего анемия вызывается хронической потерей крови: обильными менструациями, дисфункциональными маточными кровотечениями; желудочно-кишечными кровотечениями из эрозий слизистой желудка и кишечника, гастродуоденальных язв, геморроидальных узлов, анальных трещин и др. Скрытая, но регулярная кровопотеря отмечается при гельминтозах, гемосидерозе легких, экссудативном диатезе у детей и др.
Особую группу составляют лица с болезнями крови — геморрагическими диатезами (гемофилией, болезнью Виллебранда), гемоглобинурией. Возможно развитие постгеморрагической анемии, вызванной одномоментным, но массивным кровотечением при травмах и операциях. Гипохромная анемия может возникать вследствие ятрогенных причин — у доноров, часто сдающих кровь; пациентов с ХПН, находящихся на гемодиализе.
Нарушение поступления, всасывания и транспорта железа
К факторам алиментарного порядка относятся анорексия, вегетарианство и следование диетам с ограничением мясных продуктов, плохое питание; у детей — искусственное вскармливание, позднее введение прикорма. Снижение абсорбции железа характерно для кишечных инфекций, гипоацидного гастрита, хронического энтерита, синдрома мальабсорбции, состояния после резекции желудка или тонкой кишки, гастрэктомии. Значительно реже железодефицитная анемия развивается вследствие нарушения транспортировки железа из депо при недостаточной белково-синтетической функции печени – гипотрансферринемиях и гипопротеинемиях (гепатитах, циррозе печени).
Повышенное расходование железа
Ежедневная потребность в микроэлементе зависит от пола и возраста. Наиболее высока необходимость в железе у недоношенных, детей раннего возраста и подростков (в связи с высокими темпами развития и роста), женщин репродуктивного периода (в связи с ежемесячными менструальными потерями), беременных (в связи с формированием и ростом плода), кормящих мам (в связи с расходом в составе молока). Именно эти категории являются наиболее уязвимыми в отношении развития железодефицитной анемии. Кроме того, повышение потребности и расхода железа в организме наблюдается при инфекционных и опухолевых заболеваниях.
Патогенез
По своей роли в обеспечении нормального функционирования всех биологических систем железо является важнейшим элементом. От уровня железа зависит поступление кислорода к клеткам, протекание окислительно-восстановительных процессов, антиоксидантная защита, функционирование иммунной и нервной систем и пр. В среднем содержание железа в организме находится на уровне 3-4 г. Более 60% железа (>2 г) входит в состав гемоглобина, 9% — в состав миоглобина, 1% — в состав ферментов (гемовых и негемовых). Остальное железо в виде ферритина и гемосидерина находится в тканевом депо – главным образом, в печени, мышцах, костном мозге, селезенке, почках, легких, сердце. Примерно 30 мг железа непрерывно циркулирует в плазме, будучи частично связанным основным железосвязывающим белком плазмы – трансферрином.
При развитии отрицательного баланса железа мобилизуются и расходуются запасы микроэлемента, содержащиеся в тканевых депо. На первых порах этого бывает достаточно для поддержания адекватного уровня Hb, Ht, сывороточного железа. По мере истощения тканевых резервов компенсаторно увеличивается эритроидная активность костного мозга. При полном истощении эндогенного тканевого железа его концентрация начинает снижаться в крови, нарушается морфология эритроцитов, уменьшается синтез гема в гемоглобине и железосодержащих ферментов. Страдает кислородтранспортная функция крови, что сопровождается тканевой гипоксией и дистрофическими процессами во внутренних органах (атрофический гастрит, миокардиодистрофия и др.).
Классификация
Железодефицитная анемия возникает не сразу. Вначале развивается предлатентный железодефицит, характеризующийся истощением только запасов депонированного железа при сохранности транспортного и гемоглобинового пула. На этапе латентного дефицита отмечается уменьшение транспортного железа, содержащегося в плазме крови. Собственно гипохромная анемия развивается при уменьшении всех уровней метаболических запасов железа – депонированного, транспортного и эритроцитарного. В соответствии с этиологией различают анемии: постгеморрагические, алиментарные, связанные с повышенным расходом, исходным дефицитом, недостаточностью резорбции и нарушением транспорта железа. По степени выраженности железодефицитные анемии подразделяются на:
- Легкие (Нb 120-90 г/л). Протекают без клинических проявлений или с их минимальной выраженностью.
- Среднетяжелые (Нb 90-70 г/л). Сопровождаются циркуляторно-гипоксическим, сидеропеническим, гематологическим синдромами умеренной степени выраженности.
- Тяжелые (Нb <70 г/л). Все проявления носят крайнюю степень тяжести.
Симптомы
Циркуляторно-гипоксический синдром обусловлен нарушением синтеза гемоглобина, транспорта кислорода и развитием гипоксии в тканях. Это находит свое выражение в ощущении постоянной слабости, повышенной утомляемости, сонливости. Пациентов преследует шум в ушах, мелькание «мушек» перед глазами, головокружения, переходящие в обмороки. Характерны жалобы на сердцебиение, одышку, возникающую при физической нагрузке, повышенную чувствительность к низким температурам. Циркуляторно-гипоксические нарушения могут усугублять течение сопутствующей ИБС, хронической сердечной недостаточности.
Развитие сидеропенического синдрома связано с недостаточностью тканевых железосодержащих ферментов (каталазы, пероксидазы, цитохромов и др.). Этим объясняется возникновение трофических изменений кожных покровов и слизистых оболочек. Чаще всего они проявляются сухостью кожи; исчерченностью, ломкостью и деформацией ногтей; повышенным выпадением волос. Со стороны слизистых оболочек типичны атрофические изменения, что сопровождается явлениями глоссита, ангулярного стоматита, дисфагии, атрофического гастрита. Может возникать пристрастие к резким запахам (бензина, ацетона), искажение вкуса (желание есть глину, мел, зубной порошок и пр.). Признаками сидеропении также служат парестезии, мышечная слабость, диспепсические и дизурические расстройства. Астеновегетативные нарушения проявляются раздражительностью, эмоциональной неустойчивостью, снижением умственной работоспособности и памяти.
Изменения ногтей при железодефицитной анемии
Осложнения
Поскольку в условиях железодефицита IgA теряет свою активность, больные становятся подвержены частой заболеваемости ОРВИ, кишечными инфекциями. Пациентов преследует хроническая усталость, упадок сил, снижение памяти и концентрации внимания. Длительное течение железодефицитной анемии может привести к развитию миокардиодистрофии, распознаваемой по инверсии зубцов Т на ЭКГ. При крайне тяжелом железодефиците развивается анемическая прекома (сонливость, одышка, резкая бледность кожи с цианотичным оттенком, тахикардия, галлюцинации), а затем – кома с потерей сознания и отсутствием рефлексов. При массивной стремительной кровопотере возникает гиповолемический шок.
Диагностика
На наличие железодефицитной анемии может указывать внешний вид больного: бледная, с алебастровым оттенком кожа, пастозность лица, голеней и стоп, отечные «мешки» под глазами. При аускультации сердца обнаруживается тахикардия, глухость тонов, негромкий систолический шум, иногда – аритмия. С целью подтверждения анемии и определения ее причин проводится лабораторное обследование.
- Лабораторные тесты. В пользу железодефицитного характера анемии свидетельствует снижение гемоглобина, гипохромия, микро- и пойкилоцитоз в общем анализе крови. При оценке биохимических показателей отмечается снижение уровня сывороточного железа и концентрации ферритина (<30 мкг/л) на фоне повышения общей железосвязывающей способности сыворотки (ОЖСС >60 мкмоль/л), уменьшение насыщения трансферрина железом (<25 %). Для выявления источника скрытых кровотечений исследуется кал на скрытую кровь и яйца гельминтов
- Инструментальные методики. Для установления причины хронической кровопотери должно быть проведено эндоскопическое обследование ЖКТ (ЭГДС, колоноскопия,), рентгенодиагностика (ирригоскопия, рентгенография желудка). Обследование органов репродуктивной системы у женщин включает УЗИ малого таза, осмотр на кресле, по показаниям — гистероскопию с РДВ.
- Исследование пунктата костного мозга. Микроскопия мазка (миелограмма) показывает значительное снижение количества сидеробластов, характерное для гипохромной анемии. Дифференциальная диагностика направлена на исключение других видов железодефицитных состояний — сидеробластной анемии, талассемии.
Гипохромная анемия
Лечение
К основным принципам терапии железодефицитной анемии относятся устранение этиологических факторов, коррекция рациона питания, восполнение железодефицита в организме. Этиотропное лечение назначается и проводится специалистами гастроэнтерологами, гинекологами, проктологами и др.; патогенетическое – гематологами. При железодефицитных состояниях показано полноценное питание с обязательным включением в рацион продуктов, содержащих гемовое железо (телятины, говядины, баранины, мяса кролика, печени, языка). Следует помнить, что усилению ферросорбции в ЖКТ способствуют аскорбиновая, лимонная, янтарная кислота. Ингибируют всасывание железа оксалаты и полифенолы (кофе, чай, соевый протеин, молоко, шоколад), кальций, пищевые волокна и др. вещества.
Вместе с тем, даже сбалансированная диета не в состоянии устранить уже развившийся недостаток железа, поэтому больным с гипохромной анемией показана заместительная терапия ферропрепаратами. Препараты железа назначаются курсом не менее 1,5-2-х месяцев, а после нормализации уровня Hb проводится поддерживающая терапия в течение 4-6 недель половинной дозой препарата. Для фармакологической коррекции анемии используются препараты двухвалентного и трехвалентного железа. При наличии витальных показаний прибегают к гемотрансфузионной терапии.
Железодефицитная анемия
Прогноз и профилактика
В большинстве случаев гипохромная анемия подается успешной коррекции. Однако при неустраненной причине железодефицит может рецидивировать и прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития (ЗПР). В целях профилактики железодефицита необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме. Следует учитывать, что лучше всего усваивается железо, содержащееся в мясе и печени в форме гема; негемовое железо из растительной пищи практически не усваивается – в этом случае оно сначала должно восстановиться до гемового при участии аскорбиновой кислоты. Лицам групп риска может быть показан профилактический прием железосодержащих препаратов по назначению специалиста.
Дефицит железа: как выявить и чем исправить
Обсуждаем тему с экспертом Центра молекулярной диагностики CMD ЦНИИ эпидемиологии Роспотребнадзора Екатериной Антиповой
Когда видишь такое название статьи, как правило, ожидаешь увидеть конкретные рекомендации в стиле «что же надо есть». Но длинные списки продуктов быстро выветриваются из памяти. Поэтому давайте не просто поговорим о полезной в этом случае еде, а разберемся, что же такое железодефицит, откуда он берется и как его выявить. И в заключение уже обсудим, как с ним справиться.
Дефицит железа – это состояние, когда процесс поступления железа в организм нарушен. Происходит сбой в его усвоении и транспортировке к органам и системам или возрастают потери данного микроэлемента. Сначала организм пытается справиться с недостатком железа и подключает свои запасы; происходит увеличение его всасывания из пищи. Это стадия латентного железодефицита. Если в этот момент не обратить внимание на изменение самочувствия, то начинает развиваться железодефицитная анемия.
А это уже заболевание, которое приводит к осложнениям. Конечно, слабость, утомляемость, головокружение, бледность кожи, снижение аппетита и работоспособности, тахикардию мы привыкли списывать на осеннюю хандру, но игнорировать эти симптомы вовсе в корне неверно. Так организм пытается сказать нам, что с ним не все в порядке. И очень часто это может означать именно дефицит железа.
Дополнительными маркерами, указывающими на проблему, могут быть:
– изменения вкусовых пристрастий: хочется погрызть мел, пожевать глину или съесть сырое мясо;
– измененная реакция на резкие запахи: вдруг заметили, что стал приятен запах ацетона, лака, красок;
– повышенная ломкость ногтей и волос;
– потрескавшаяся кожа в уголках рта.
Почему возникает железодефицитная анемия?
Среди причин можно выделить:
– воспалительные заболевания желудочно-кишечного тракта (ЖКТ), которые сопровождаются хроническими кровопотерями;
– период активного роста у детей;
– беременность и период лактации у женщин.
Но основная причина все же связана с несбалансированным рационом питания. Запасы железа в организме необходимо постоянно пополнять, особенно в периоды повышенных нагрузок. Ежедневная потребность у взрослого человека в этом важном микроэлементе составляет 1–2 мг, у ребенка – 0,5–1,2 мг.
Где найти этот полезный элемент?
Основным пищевым источником железа являются продукты животного происхождения, содержащие гемовое железо. Оно более биодоступно, то есть хорошо усваивается организмом.
Наибольшее его количество содержат:
– говядина;
– баранина;
– печень;
– творог;
– курица;
– рыба.
Менее биодоступное для нас – негемовое железо, содержится в растительной пище: в овощах, фруктах, злаках. Это означает, что, отказываясь от мяса в пользу овощей, мы затрудняем организму путь к доступному источнику железа.
Что может помочь или, наоборот, затруднить насыщение организма микроэлементом?
– витамин С усиливает всасывание железа;
– таниновая кислота, которая содержится в чае, может угнетать всасывание;
– фитаты, содержащиеся в кофе, какао, семенах и отрубях, также уменьшают усвоение железа;
– продукты, содержащие кальций, подавляют активность всасывания вещества.
Необходимо также помнить, что лучше усваиваются маленькие порции пищи, которые употребляются через каждые 3–4 часа. Дробное питание способствует хорошему аппетиту, максимальному поглощению питательных веществ и нормальной работе ЖКТ.
Если при полноценном здоровом питании с учетом особенностей усваивания железа клинические признаки железодефицита сохраняются, нужно обратиться к врачу. Только специалист сможет назначить необходимые анализы, установить истинную причину недостатка железа и назначить лекарственные препараты. Не игнорируйте сигналы, которые посылает ваш организм. Следите за здоровьем и не занимайтесь самолечением.
- 1 Железо в организме
- 2 Что такое ЖДА
- 3 Причины развития
- 3.1 Недостаточное поступление железа в организм
- 3.2 Увеличение потребности организма в железе
- 3.3 Нарушение всасывания железа
- 3.4 Нарушение транспортировки
- 4 Симптомы
- 5 Виды и стадии железодефицитной анемии
- 6 Диагностика
- 7 Лечение железодефицитной анемии
- 7.1 Препараты железа
- 7.2 Диета
- 7.3 Переливание эритроцитарной массы
- 8 Осложнения ЖДА
- 9 Профилактика
Железодефицитная анемия или ЖДА – самое распространенное заболевание крови, которое встречается у людей разных возрастных групп и социальных слоев. Но особенно часто она диагностируется у беременных женщин и детей. Для железодефицитной анемии характерно возникновение в организме дефицита железа и снижение числа эритроцитов. Подобное может быть следствием действия различных причин, но, независимо от их природы, ЖДА чревата развитием нарушений процессов кроветворения, патологий сердечно-сосудистой системы, снижением иммунитета, отклонениями от нормы в работе органов репродуктивной системы и т. д.
Железо в организме
В организме человека железо главным образом представлено в виде гемоглобина, в состав которого оно входит. Гемоглобин является белком с четвертичной структурой, отвечающим за связывание кислорода, поступающего в момент вдоха в кровь, и его транспортировку до каждой клетки организма. Отдав им кислород, он забирает углекислый газ и, с током крови попадая в легкие, отдает его, снова насыщаясь кислородом. В результате во время выдоха человек выдыхает продукты обмена.
При этом связывание кислорода и его транспортировка обеспечивается именно небелковой частью гемоглобина, а точнее непосредственно входящим в ее состав атомом железа. Поэтому поддержание его количества в организме на должном уровне крайне важно.
Гемоглобин переносится эритроцитами, при этом на него приходится порядка 95% от всего внутриклеточного пространства каждого красного кровяного тельца. Эритроциты представляют собой самую многочисленную группу клеток крови и имеют характерную форму двояковогнутого диска. Именно такая форма эритроцита обеспечивает наиболее эффективное выполнение функции газообмена в организме. Поэтому когда в силу наследственности или действия других факторов эритроциты человека приобретают другую форму, например серпа (серповидноклеточная анемия), они уже не способны поддерживать газообмен на должном уровне.
Но кроме обеспечения транспортировки кислорода и углекислого газа в организме железом в составе гемоглобина, т. е. выполнения функции газообмена, оно также необходимо для:
- синтеза гормонов щитовидной железы;
- поддержания иммунитета;
- протекания ряда обменных процессов, клеточного деления;
- миелинизации нервных волокон (образования защитной оболочки вокруг нерва);
- продукции ДНК;
- правильного дыхания, поддержания мышечного тонуса;
- правильной работы головного мозга.
В организме взрослого человека содержится в среднем 4 г железа, что зависит от пола и возраста. Более половины сосредоточено в гемоглобине, 27% содержится в мышцах в виде миоглобина, а 7—8% депонировано в печени.
Запасается или депонируется железо специфическим белком, который называют ферритином. Каждая молекула ферритина способна удержать 3000 атомов железа. При недостаточном его поступлении извне организм начинает использовать ферритин для обеспечения своих потребностей. Но при длительном дефиците железа запасы ферритина истощаются, что приводит к нарушению течения обменных процессов и ЖДА.
Что такое ЖДА
ЖДА называют состояние, при котором в организме наблюдается дефицит железа, что провоцирует уменьшение количества эритроцитов. В результате развиваются различные нарушения в работе организма, в первую очередь связанные с неполноценным протеканием газообмена. Поэтому для железодефицитной анемии характерна слабость, головокружения и даже потеря сознания, а также ряд других изменений в состоянии. Подобное может быть следствием как недостаточного поступления железа с пищей, так и нарушением его усвоения в организме или чрезмерного расходования.
Поэтому железодефицитная анемия не может быть первичным заболеванием. Она всегда является следствием возникновения тех или иных нарушений. При этом на нее приходится порядка 80% всех анемий, что требует внимательного отношения к этой проблеме и ее детального рассмотрения.
Статистика ВОЗ показывает, что более 2 млрд. людей во всем мире страдают от железодефицитной анемии. Но это только по официальным данным. В действительности их количество существенно выше.
В норме железо поступает в организм вместе с растительной и животной пищей. В растительных источниках оно содержится в форме трехвалентного железа, а в животных – двухвалентного. Эти формы железа отличаются разной скоростью и степенью всасывания. Железо из животных источников пищи или гемовое всасывается легко. А вот полученное из растительной еды трехвалентное или негемовое железо должно сначала трансформироваться под действием соляной кислоты желудка в двухвалентное, а после поступления с пищевым комком в начальные отделы тонкого кишечника снова перейти в трехвалентную форму.
Часть железа накапливается в слизистой оболочке тонкого кишечника, а остальное всасывается в кровь. Причем в сутки может всосаться не более 2,5 мг железа. В крови его связывает белок трансферрин, за продукцию которого отвечает печень. Количество всасываемого и депонированного в кишечнике железа регулируется в зависимости от его уровня в организме. Если с пищей поступает избыток железа, оно в большем объеме задерживается в клетках слизистой оболочки тонкого кишечника, которые впоследствии естественным образом слущиваются и выводятся вместе с каловыми массами.
Всосавшееся в кровоток железо переносится трансферрином по двум основным направлениям:
- через воротную вену оно попадает в печень, где откладывается в виде белка ферритина;
- доставляется до клеток красного костного мозга, где задействуется для синтеза гемоглобина и принимает участие в тканевых окислительно-восстановительных реакциях.
Если на любом из этих этапов возникают нарушения, в организме развивается недостаток железа. Так, при снижении кислотности желудочного сока, что может быть следствием атрофического гастрита, использования антацидов, резекции желудка, способность организма превращать двухвалентное железо в трехвалентное снижается. Это значит, что оно не может полноценно всасываться и в дальнейшем участвовать в биохимических превращениях.
При развитии хронических патологий, затрагивающих слизистые оболочки кишечника, их способность всасывать железо также уменьшается. Поэтому оно не может в достаточных количествах поступать в кровь.
Если нарушается процесс связывания железа трансферрином, оно не может эффективно транспортироваться по организму. Поэтому оно не поступает в нужных количествах в клетки красного мозга.
В любом из этих случаев следствием становится снижение способности образования гемоглобина и других железосодержащих белков, т. е. развитие железодефицитной анемии и других обменных нарушений. В результате снижения продукции гемоглобина образующиеся молодые эритроциты имеют меньшие размеры, а их общее количество уменьшается.
Причины развития
Таким образом, можно выделить 4 основные причины развития ЖДА:
- недостаточное поступление железа в организм с пищей;
- увеличение потребности организма в железе;
- нарушение его всасывания;
- нарушение транспортировки железа по организму.
Недостаточное поступление железа в организм
Пища является основным источником железа для человеческого организма. А несбалансированное питание выступает одной из наиболее частых причин развития железодефицитной анемии и у детей, и у взрослых.
В большинстве случаев это обусловлено:
- продолжительным голоданием;
- вегетарианской или веганской диетой;
- употреблением однообразных продуктов с недостаточным количеством гемового и негемового железа;
- анорексией.
Для грудных детей, особенно в течение первого полугодия жизни, единственным источником железа является молоко матери. При условии отсутствия у кормящей женщины ЖДА ребенок получает его в необходимом объеме. При этом перевод малыш на искусственное вскармливание или раннее введение прикорма нередко становится причиной развития у него железодефицитной анемии.Nan-O-Fer (Швейцария)Nan-O-Fer (Швейцария) – капсулы для перорального употребления, созданные с учетом особенностей усвоения железа в организме. Именно Нанофер сегодня является одним из приоритетных средств для лечения ЖДА, так как он содержит липосомальное железо в форме пирофосфата, а чтобы повысить качество его всасывания в состав препарата введены витамины В12, В6 и фолиевая кислота.
ЕслотинУзнать о наличии
Если же у кормящей матери наблюдается тяжелая форма железодефицитной анемии, это может приводить к врожденному недостатку железа у ребенка. Также подобное может наблюдаться у недоношенных детей, а также рожденных от многоплодной беременности. В подобных ситуациях говорят о врожденном дефиците железе, а его симптомы проявляются уже с первых недель жизни ребенка.
Увеличение потребности организма в железе
Повышенная потребность в железе, как правило, характерна для женщин в период беременности и грудного вскармливания. Это обусловлено:
- увеличением объема крови и числа эритроцитов, что требует порядка 500 мг железа;
- необходимостью формирования плаценты (200 мг);
- обеспечением правильного развития тканей и органов плода (300 мг);
- потерей крови во время родов и после них (50—150 мг);
- покрытием потребностей новорожденного в этом макроэлементе (400—500 мг).
На период беременности и лактации потребности женщины в железе увеличиваются практически в 2 раза, а при многоплодной беременности еще больше.
В целом за время беременности и грудного вскармливания 1 ребенка женский организм теряет около 1 г железа. Учитывая тот факт, что в сутки может всасываться максимум 2,5 мг железа, железодефицитная анемия беременных является практически неизбежным состоянием. Но в силах женщины добиться протекания ее в наиболее легкой степени за счет правильной подготовки к беременности, коррекции рациона и использования препаратов железа при необходимости.
Также увеличение потребности организма в железе возникает при кровопотери, что также наиболее характерно для женщин. Ежемесячно во время менструального кровотечения женский организм теряет железо. Но подобные потери физиологичны и при правильном питании не приводят к развитию ЖДА. К сожалению, образ жизни и рацион большинства женщин не способен обеспечить создания достаточных количеств запасов железа в организме и покрыть ежемесячные его потери.
Но кроме менструальных кровотечений, приводить к железодефицитной анемии у людей любого пола и возраста могут другие ситуации, сопровождающиеся повышенной кровопотерей. Но однократные потери даже большого объема крови, например, при тяжелых травмах или операциях с нарушением целостности мягких тканей, обычно не провоцируют ЖДА, так как запасов железа в организме достаточно для их возмещения.
Железодефицитная анемия обычно развивается на фоне хронических и продолжительных кровотечений, типичных для:
- язвенной болезни желудка и двенадцатиперстной кишки;
- геморроя;
- дивертикулов кишечника;
- болезни Крона;
- эндометриоза;
- миомы матки;
- гематурической формы хронического гломерулонефрита;
- частых носовых кровотечений;
- системного васкулита, системной красной волчанки;
- полипоза кишечника;
- злокачественных опухолей в терминальной стадии.
Также ЖДА может возникать у доноров, сдающих большие объемы крови чаще 4-х раз в год.
Другими причинами повышения потребности в этом макроэлементе выступает:
- тяжелый физический труд, активные занятия спортом;
- период полового созревания и активного роста;
- паразитарные инвазии.
Нарушение всасывания железа
Всасывание железа происходит через слизистую оболочку двенадцатиперстной кишки и начальных отделов тонкого кишечника. Это возможно только при нормальном состоянии их слизистой оболочки. Но существует множество заболеваний, которые могут приводить к возникновению изменений в ней, а значит, и нарушениям всасывания железа из пищи. К их числу относятся:
- энтерит – заболевание, сопровождающееся воспалением слизистой оболочки кишечника;
- целиакия – наследственная патология, при которой организм не способен усваивать глютен, что приводит к нарушениям всасывания всех питательных веществ в кишечнике при его присутствии;
- атрофический и аутоиммунный гастрит – патологии ЖКТ, при которых наблюдается разрушение клеток слизистой оболочки желудка;
- резекция желудка и/или тонкого кишечника – хирургические вмешательства, проводимые при наличии веских показаний, но способные нарушать продукцию соляной кислоты, которая необходима для трансформации двухвалентного железа в трехвалентное;
- болезнь Крона – аутоиммунное заболевание желудочно-кишечного тракта, сопровождающееся воспаление слизистых оболочек кишечника, а иногда и желудка;
- инфекция Helicobacter pylori – является основной причиной развития гастрита и язвенной болезни желудка и двенадцатиперстной кишки с нарушением образования соляной кислоты;
- муковисцидоз – наследственная патология, при которой нарушается работа большинства желез организма;
- онкологические заболевания желудка и двенадцатиперстной кишки.
Алкоголизм также способствует повреждению слизистых оболочек ЖКТ, что приводит к нарушению всасывания железа. Кроме того, алкоголь угнетает деятельность красного костного мозга, что может усугублять течение железодефицитной анемии.
Также употребление ряда лекарственных средств способно провоцировать нарушения всасывания железа в кишечнике. Подобное характерно для употребления антацидов, снижающих кислотность желудочного сока, железосвязывающих препаратов, а также часто использующихся людьми без назначения и контроля врача НПВС (Парацетамол, Ибупрофен, Нурофен, Найз, Диклофенак, Аспирин пр.). Последние средства обладают противовоспалительными и обезболивающими свойствами, но при этом отрицательно сказываются на состоянии слизистых оболочек ЖКТ и разжижают кровь.
В таких ситуациях ЖДА будет возникать даже при условии достаточного употребления гемового и негемового железа с едой.
Нарушение транспортировки
Основным переносчиком железа по организму является белок трансферрин. Но в ряде ситуаций наблюдается нарушение его синтеза в организме. Подобное характерно для:
- врожденных нарушений продукции трансферрина, в таком случае признаки железодефицитной анемии будут наблюдаться с первых месяцев жизни ребенка;
- патологий печени, в частности цирроза и гепатита;
- туберкулеза;
- тяжелых инфекционных заболеваний.
Симптомы
ЖДА у разных людей может проявляться по-разному. В целом для этого заболевания характерно развитие 2-х синдромов: сидеропенического и анемического.
Сидеропенический синдром обусловлен возникновением на фоне нехватки в организме железа нарушений в состоянии кожи и слизистых оболочек, т. е. нарушением течения метаболических процессов. Поэтому при ЖДА могут возникать:
- сухость, снижение тонуса кожи, шелушение и образование трещин;
- ломкость и расслоение ногтей, образование на них поперечных полос, развитие ониходистрофии с уплощением или приобретением ногтем вогнутой формы;
- трещины и язвы в уголках рта (хейлит);
- развитие стоматита (изъязвлений слизистой оболочки ротовой полости);
- ухудшение состояния волос, включая потерю блеска, выпадение, повышение их ломкости, что приводит к секущимся кончикам;
- расстройства вкусовых предпочтений с появлением склонности есть мел, известь, уголь, землю, краску и т. д.;
- патологическое желание вдыхать неприятные и даже откровенно токсичные запахи растворителя, лакокрасочных средств, бензина, мазута, выхлопных газов и пр.;
- заболевания ЖКТ, включая поражение языка (глоссит, образование трещин), десен (гингивит, пародонтоз), зубов (кариес), желудка и кишечника (энтерит, гастрит);
- непродуктивный кашель, ощущение инородного тела в горле, сложности при глотании;
- дискомфорт во время полового акта, повышение частоты развития инфекционных урологических заболеваний;
- нарушение работы сфинктеров (кольцевых мышц, замыкающих кишечник, уретру и т. д.), что приводит к стрессовому недержанию мочи, например, при кашле, ночному энурезу и пр.
Наиболее характерным симптомом, который встречается у большинства больных железодефицитной анемией, является бледность кожи. Нередко она даже приобретает зеленоватый оттенок. При этом склеры (белки) глаз могут становиться голубоватыми.
Анемический синдром развивается в результате нарушения газообмена на фоне падения уровня гемоглобина. Основными его проявлениями являются:
- слабость;
- быстрая утомляемость;
- появление сонливости днем;
- приступы головокружения;
- потеря сознания;
- частые головные боли;
- шум в ушах;
- мелькание пятен перед глазами;
- приступы одышки при физических нагрузках;
- увеличение частоты сердечных сокращений (тахикардия);
- дискомфорт в области сердца;
- понижение уровня артериального давления.
Иногда при железодефицитной анемии наблюдается стойкое повышение температуры тела до субфебрильных значений, причем это может выступать единственным симптомом патологии. На фоне приема железосодержащих препаратов температура нормализуется.
Достаточно часто снижение уровня железа в организме, а значит и продуцируемого гемоглобина, протекает плавно. Поэтому многим органам и системам удается адаптироваться к изменившимся условиям существования. В течение этого времени самочувствие больных постепенно ухудшается, но поскольку это происходит медленно, они не замечают выраженных изменений в своем состоянии и списывают проявляющиеся симптомы на переутомление. Поэтому часто в том момент, когда они проходят обследование или обращаются к врачу, уже наблюдается тяжелая форма ЖДА.
Виды и стадии железодефицитной анемии
В течение заболевания выделяют 3 стадии:
- Прелатентный дефицит железа. На этом этапе происходит уменьшение количества железа, поступающего в красный костный мозг, и снижение объема депонирована в виде ферритина железа. При этом в крови еще сохраняется нормальный уровень сывороточного железа, как и гемоглобина, и эритроцитов. На стадии прелатентного дефицита чаще всего отсутствуют любые симптомы нехватки железа.
- Латентный дефицит железа. На данном этапе запасы железа в организме уже истощаются. Организм направляет основную его массу для синтеза гемоглобина, поэтому его количество в крови сохраняется в пределах нормальных показателей. Но при этом нехватка железа уже начинает сказываться на тканевом обмене, что приводит к возникновению первых, но пока еще слабовыраженных признаков анемического и сидеропенического синдромов.
- Собственно железодефицитная анемия. На этой стадии уровень железа падает до низких значений, его запасы истощаются, в результате снижается уровень сывороточного железа, гемоглобина и количество эритроцитов. Это сопровождается нарастанием клинической картины.
Сама железодефицитная анемия может быть разной степени тяжести, что зависит от уровня гемоглобина в крови. В норме у женщин в каждом литре крови должно присутствовать 120—140 г гемоглобина. Для мужчин нормальными показателями считаются 130—160 г/л. На основании концентрации гемоглобина в крови выделяют 3 степени ЖДА:
- легкая – 90—120 г/л;
- средняя – 70—89 г/л;
- тяжелая – менее 70 г/л.
Диагностика
Для диагностики железодефицитной анемии следует обратиться к терапевту или педиатру, а в сложных случаях – к гематологу. В первую очередь врач опросит пациента, выяснит характер жалоб, особенности питания, наличие хронических заболеваний и т. д. Затем обязательно проводится клинический анализ крови с составлением лейкоцитарной формулы. С его помощью удается обнаружить не только снижение концентрации гемоглобина и эритроцитов, но и другие важные изменения крови, в частности:
- цветового показателя крови – менее 0,8;
- среднего объема эритроцита – менее 70 мкм3;
- среднее содержание гемоглобина в эритроците – менее 24 пг;
- гематокрит – менее 40% для мужчин и менее 35% для женщин;
- СОЭ.
При обнаружении изменений в результатах ОАК назначается биохимический анализ крови. Как правило, исследуют:
- уровень сывороточного железа;
- уровень ферритина;
- общую железосвязывающую способность сыворотки крови;
- концентрацию эритропоэтина;
- коэффициент насыщения трансферрина железом.
При диагностировании железодефицитной анемии обязательно проводится поиск причин, спровоцировавших ее развитие. С этой целью могут назначаться:
- анализ кала на присутствие скрытой крови;
- рентгенологическое исследование, которое чаще проводят с использованием контраста (органов ЖКТ, грудной клетки);
- КТ;
- эндоскопическое исследование (эзофагогастродуоденоскопия, фиброколоноскопия);
- УЗИ органов брюшной полости, почек, щитовидной железы.
В редких случаях проводится исследование пунктата костного мозга.
Нередко в подобных ситуациях требуются консультации узких специалистов, занимающихся диагностикой и лечением заболеваний, провоцирующих развитие ЖДА. Это могут быть акушер-гинеколог, уролог, гастроэнтеролог и т. д.
Лечение железодефицитной анемии
При диагностировании железодефицитной анемии необходимо принять комплекс мер для восполнения дефицита железа, что приведет к улучшению самочувствия. В таких ситуациях пациентам назначаются препараты железа и диета. Но при тяжелой форме анемии может потребоваться переливание эритроцитарной массы.
Обязательно назначается лечение заболеваний, спровоцировавших развитие ЖДА.
Препараты железа
Курс приема препаратов железа – основа лечения железодефицитной анемии, так как восполнить недостаток этого макроэлемента только за счет коррекции питания крайне сложно. В подавляющем большинстве случаев препараты железа назначаются для приема внутрь, но при нарушениях всасывания из-за поражения кишечника или перенесения операция они вводиться внутримышечно или внутривенно. Инъекции осуществляются исключительно в условиях стационара под постоянным контролем медицинского персонала, так как в подобных случаях существует риск наступления шокового состояния.
Для каждого пациента индивидуально подбирают препарат в соответствии с его возрастом, тяжестью течения ЖДА, наличием сопутствующих патологий. Сегодня существует достаточно много лекарственных средств такого рода, причем регулярно на фармацевтический рынок выходят новые препараты, которые являются более совершенными. За счет развития технологий и углубления понимания течения биохимических реакций новые препараты железа отличаются большей эффективностью и безопасностью, чем те, что были синтезированы ранее. При этом повышается и удобство их применения.
Сегодня чаще всего для лечения железодефицитной анемии рекомендуются:
- Nan-O-Fer (Швейцария) – капсулы для перорального употребления, созданные с учетом особенностей усвоения железа в организме. Именно Нанофер сегодня является одним из приоритетных средств для лечения ЖДА, так как он содержит липосомальное железо в форме пирофосфата, а чтобы повысить качество его всасывания в состав препарата введены витамины В12, В6 и фолиевая кислота. Это обеспечивает быстрое восполнение дефицита железа при дозе всего 1 капсула в сутки. Благодаря особой технологии производства Нанофер лишен характерных для других средств побочных эффектов в виде запора, изменения цвета зубов и пр., что делает его препаратом выбора первой линии.
- Тотема – раствор для перорального употребления. Он выпускается в ампулах из темного стекла и содержит глюконат железа, медь и марганец. Раствор употребляют, растворив содержание ампулы в воде. Суточная доза для взрослого человека составляет 2—4 ампулы. При этом готовый напиток не отличается приятным вкусом, что в сочетании с нередким развитием запора, дискомфортом в животе и появлением металлического вкуса во рту становится причиной того, что пациенты нередко самовольно отказываются от лечения.
- Сорбифер Дурулес – таблетки для приема внутрь, содержащие сульфат железа и аскорбиновую кислоту. Принимают за полчаса до еды по 2 таблетки дважды в сутки. Препарат также может провоцировать нарушения пищеварения и появление металлического привкуса во рту.
- Мальтофер – линейка препаратов железа в форме капель для перорального употребления, сиропа и жевательных таблеток. Суточная доза для взрослых составляет 1—3 таблетки. Недостатком средств является их высокая стоимость и возможность развития побочных эффектов.
- Ферум Лек – препарат для внутривенного введения, хотя существуют и пероральные формы под этим торговым названием.
Все препараты железа назначаются курсом 1—5 месяцев, длительность которого определяет врач на основании результатов контрольных анализов крови.
Таким образом, преимущества препарата Nan-O-Fer делают его одним из лучших из существующих на сегодня средств для лечения железодефицитной анемии. Огромным его достоинством является введение в состав железа именно в форме пирофосфата, как это советует МОЗ. Рекомендация базируется на проведенных исследованиях, показавших, что пирофосфат железа усваивается именно в том количестве, которое требуется организму. Поэтому его прием не приводит к развитию побочных эффектов, но при этом обеспечивает полноценное восполнение не только легкого дефицита железа, но и выраженного. При этом препарат Нанофер отличается доступной стоимостью, особенно в пересчете на суточную дозу.
Важно не принимать препараты железа без назначения врача, так как переизбыток железа может спровоцировать развитие негативных последствий, в частности:
- поражение зубов;
- поражение печени вплоть до развития цирроза;
- сахарный диабет;
- сердечно-сосудистые патологии;
- тяжелые аллергические реакции.
Диета
При обнаружении железодефицитной анемии важно скорректировать рацион и ввести в него продукты, в которых железо содержится в наиболее усвояемой форме. Это:
- телятина и говядина, в особенности печень;
- баранина;
- мясо кролика;
- язык;
- яичный желток;
- плоды шиповника;
- морская капуста;
- чернослив;
- бобовые;
- гречка и пр.
Также рекомендуется употреблять во время основных приемов пищи и перекусов продукты, являющиеся источником витамина С. Это:
- плоды шиповника;
- черная смородина;
- болгарский перец;
- петрушка;
- брокколи;
- цитрусовые.
Фосфаты, фитины и щавелевая кислота, которых много в зерновых и ряде овощей, отрицательно сказываются на усвоении железа из пищи и лекарственных средств. Аналогично влияют на его всасывание танин, присутствующий в чае, кофе и какао.
Переливание эритроцитарной массы
Этот метод используются в наиболее тяжелых случаях, когда:
- содержание гемоглобина составляет менее 70 г/л;
- наблюдается массивная кровопотеря;
- присутствует стойкая гипотензия;
- существует высокий риск развития осложнений.
Осложнения ЖДА
При длительно существующей железодефицитной анемии существует высокий риск развития осложнений. Чаще всего они возникают через 5 лет при отсутствии лечения ЖДА. К этому моменту дефицит железа в организме может быть настолько острым, что могут развиваться:
- поражения сердечной мышцы, что приводит к снижению ее сократительной способности и возникновению сердечной недостаточности;
- нарушения работы иммунной системы, что становится причиной учащения случаев возникновения бактериальных и вирусных инфекций, обострения хронических заболеваний, в частности гайморита, тонзиллита;
- нарушения функционирования печени;
- нарушения в репродуктивной системе, что у женщин часто изначально проявляется сбоями в менструальном цикле;
- нарушения работы нервной системы, заключающиеся в раздражительности, плаксивости, ухудшении памяти, внимания (при длительном отсутствии лечения ЖДА, особенно сочетающаяся с атеросклерозом, сахарным диабетом, резко увеличивает вероятность развития болезни Паркинсона, Альцгеймера);
- гипоксическая кома (случается в исключительных случаях);
- инсульт;
- инфаркт миокарда.
ЖДА представляет особую опасность для детей, поскольку может приводить к нарушениям интеллектуального развития. Так как железо участвует в производстве важных для головного мозга веществ, их дефицит приводит к снижению память, концентрации внимания и нарушению интеллектуального развития в целом. В дальнейшем ситуация ухудшается на фоне гипоксии, т. е. кислородного голодания головного мозга, на фоне недостатка гемоглобина.
Железодефицитная анемия у беременных женщин повышает вероятность преждевременных родов и нарушений в развитии плода.
При этом дефицит железа в организме способствует ухудшению течения:
- ИБС;
- бронхиальной астмы;
- ишемии головного мозга.
Профилактика
Предотвратить развитие железодефицитной анемии значительно проще, чем затем бороться с выраженным дефицитом железа. Для этого рекомендуется:
- каждый год в профилактических целях сдавать общий анализ крови;
- обеспечить достаточное ежедневное поступление железа с пищей за счет введения в рацион красного мяса, печени, бобовых и других продуктов, богатых этим макроэлементом;
- проходить профилактические обследования и своевременно лечить нарушения в работе ЖКТ;
- принимать препараты железа при беременности.
Таким образом, сегодня с железодефицитной анемией и ее признаками может столкнуться каждый. Тем не менее при внимательном отношении к своему здоровью можно вовремя обратить внимание на изменения в самочувствии и обратиться к врачу или в профилактических целях использовать препараты железы на только после получения консультации доктора. В целом при своевременном диагностировании ЖДА прогноз весьма благоприятный, и пациентам удается справиться с заболеванием, восстановив нормальный уровень жизни.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу

В медицинском центре «МедПросвет» можно пройти обследование и определить уровень железа в крови, диагностировать анемию с помощью анализов крови:
- Клинический анализ крови с лейкоцитарной формулой и СОЭ;
- Ферритин;
- Железо в сыворотке.
Роль железа в работе организма
Все микро- и макроэлементы в крови имеют свое предназначение, а их баланс помогает поддерживать здоровье. Полезные вещества в 90% случаев попадают в организм из пищи и регулируют жизненно важные процессы. При нехватке даже одного из них или незначительном снижении уровня нескольких витаминов происходит сбой работы всей биосистемы человека.
Железо в крови присутствует в нескольких формах:
- гемоглобин — белок, который участвует в обеспечении клеток кислородом, на него приходится ¾ всего запаса железа, получаемого из пищи;
- ферритин;
- трансферрин;
- миоглобин;
- гемосидерин;
- тканевые ферменты.
Все формы феррума взаимодействуют между собой и организуют обменные процессы, регулируют кислородное питание клеток для их правильной работы и деления. При дисбалансе происходит сбой, который провоцирует развитие патологических процессов в клетках с последующим поражением органов.
При экстремально низком уровне железа в крови может наступить гипоксическая кома и летальный исход.
Как проявляется дефицит железа в крови

Чтобы самостоятельно заподозрить у себя дефицит железа в крови, симптомы должны быть четкими, отличаться от общих клинических проявлений гиповитаминоза. При их обнаружении, следует обратиться в клинику для проведения анализов.
На начальном этапе патологии гемоглобин может быть в норме, поэтому врачи отслеживают другие составляющие в комплексе и взаимосвязи. Такое состояние называется латентный дефицит железа. При дальнейшем развитии болезнь переходит в анемию, которая лечится дольше.
Признаки проявления дефицита железа:
- быстрое утомление, одышка;
- бледность и сухость кожи;
- выпадение волос;
- постоянное чувство холода;
- ногтевые пластины изогнуты;
- воспаляется язык, появляется чувство жжения;
- красная кайма вокруг губ, появляются заеды;
- искажаются обоняние и вкус — появляется желание съесть что-то несъедобное, привлекают химические запахи;
- синдром беспокойных ног — в сидячем положении хочется постоянно двигать конечностями.
Степень выраженности симптомов зависит от уровня дефицита железа. В крайних случаях с низким содержанием железа в крови появляются частые обмороки и нарушается глотательный рефлекс, снижается контроль над реальностью. При недостатке железа развивается железодефицитная анемия — разновидность малокровия.
Дефицит железа в организме причины
Нехватка железа в крови человека может быть связана с питанием, сопутствующими заболеваниями или образом жизни. Железодефицитная анемия развивается в большинстве случаев при недостаточном попадании микроэлемента с пищей при несбалансированном рационе.
Дефицит железа у человека также возникает при:
- активном росте (у детей, подростков);
- беременности и лактации;
- усиленных физических нагрузках (у работников тяжелого ручного труда, спортсменов, у которых повышен расход энергии);
- приеме некоторых препаратов, которые нарушают абсорбцию железа в организме;
- отсутствии или низком содержании в рационе железосодержащих продуктов;
- обильных кровопотерь (ранение, патологические маточные или кишечные внутренние кровотечения, обильные менструации, геморрой).
Железо попадает в организм через пищу. В продуктах животного происхождения оно присутствует в двухвалентной форме Fe2, растительного — в трехвалентной Fe3. Организм быстро получает гемовую форму Fe2. Для того, чтобы получить железо из фруктов и овощей, организму нужно проделать больше работы, т.к. усвоению элемента препятствуют другие продукты.
При употреблении пищи растительного происхождения кишечник должен превратить трехвалентную форму в двухвалентную, чему способствует витамин С. При этом всасыванию железа в кишечнике препятствуют пищевые волокна, отруби, тианин (есть в кофе, чае) и некоторые виды лекарств (например, антибиотики).
Стойкий железодефицит развивается у приверженцев голоданий и вегетарианской диеты. Отсутствие в рационе красного мяса является первой причиной появления анемии у взрослых и особенно у детей.
Дефицит железа: последствия
Недостаток железа в крови приводит к развитию разных патологий и усугубляет течение хронических болезней. Одно из частых последствий низкого содержания железа — развитие железодефицитной анемии. Данная форма малокровия наступает, когда нарушение работы системы кроветворения влияет на образование эритроцитов.
Недостаток железа может привести к появлению следующий нарушений:
- патологии сердечно-сосудистой системы на фоне гипотензии;
- снижение мышечного тонуса, слабость и хроническая усталость;
- иммунодефицит;
- задержка умственного развития и роста у детей;
- ухудшение памяти, болезнь Паркинсона, мозговая ишемия;
- сахарный диабет;
- бронхиальная астма;
- ухудшение состояния волос, кожи и ногтей;
- нарушение менструального цикла, проблемы в области гинекологии;
- повышенная возбудимость, нервозность, бессонница, потеря аппетита;
- угроза невынашивания или пороков развития плода для беременных;
- кислородное голодание клеток головного мозга.
Длительная нехватка железа в организме может вызвать тяжелые последствия. Чтобы не допустить ухудшения состояния, следует вовремя выявить дефицит витаминов и микроэлементов и начать лечение.
Дефицит железа: диагностика
- Клинический анализ крови с лейкоцитарной формулой и СОЭ (гемоглобин, формула эритроцитов);
- Ферритин;
- Железо в сыворотке;
- Белок общий в сыворотке;
- ОЖСС (общая железосвязывающая способность сыворотки) и др.
Данные показатели по отдельности и в комплексе помогут врачу выяснить состояние организма пациента и степень дефицита железа.
Скрытый дефицит железа можно установить даже при нормальном уровне гемоглобина, оценивая другие показатели формулы крови. Дополнительно могут быть назначены анализы на витамин D, насыщение трансферрина железом и др.
В клинике «МедПросвет» СПб можно пройти комплексное обследование и получить консультацию терапевта, гастроэнтеролога и других профильных специалистов. Врачи поставят диагноз и разработают эффективный плана лечения.
Лечение и профилактика железодефицитной анемии
При определении недостатка железа в крови и после сбора анамнеза врач разрабатывает терапевтический план. Терапия направлена, в первую очередь, на восполнение дефицита железа и поднятие уровня основных показателей до нормы. После этого пациенту необходимо время на восстановление, удержание значений гемоглобина и ферритина для предотвращения рецидива.
В ходе лечения врач назначает препараты железа в форме таблеток или инъекций в дозировке, индивидуально подобранной для каждого больного. Могут быть выписаны витамины и разработан правильный рацион питания.
При наличии у пациента тяжелой стадии анемии, ему может быть назначено переливание компонентов крови — эритроцитов (в стационаре). Продолжительность курса индивидуальна. Чаще всего длительность периода с восстановлением занимает примерно 6 месяцев.
Железодефицитная анемия в большинстве случаев может:
- стать причиной развития серьезных заболеваний разных органов и систем;
- привести к проблемам с сердцем, головным мозгом;
- усугубить течение разных болезней.
Чтобы вернуть здоровье пациенту, врач должен правильно определить причину состояния для назначения эффективного лечения.
Профессиональную помощь можно получить в медицинском центра “МедПросвет”. Специалисты нашей клиники используют принципы доказательной медицины, лечение, его тип и длительность, подбирается индивидуально для каждого клиента.