Дата публикации 13 июля 2022Обновлено 14 июля 2022
Определение болезни. Причины заболевания
Дискинезия жёлчных путей (Biliary dyskinesia) — это нарушение оттока жёлчи, вызванное недостаточным сокращением мышц жёлчного пузыря, жёлчных протоков и сфинктеров [1]. Проявляется болями в правом подреберье, тошнотой, рвотой и ощущением распирания в животе.
Дискинезия желчевыводящих путей (ДЖВП) относится к функциональным расстройствам. При таких расстройствах нарушается нормальная работа организма, в данном случае страдает пищеварение [5].
Синонимы: дисфункция жёлчных путей, функциональные расстройства жёлчного пузыря, сфинктера Одди и билиарного тракта, который включает жёлчные протоки и жёлчный пузырь.
Эпидемиология
Болезни желчевыводящих путей выявляют примерно у 30 из 1000 человек, с каждым годом эти заболевания встречаются всё чаще [3]. Точная распространённость дискинезии жёлчных путей не известна. Обычно она развивается у взрослых и подростков в возрасте 13–18 лет. Женщины страдают дискинезией в 2–3 раза чаще мужчин, что связано с влиянием эстрогенов на образование жёлчных камней и моторику билиарного тракта.
Причины дискинезии жёлчных путей
Причины болезни до конца не изучены. Предполагается, что основную роль играет недостаток гормонов или ферментов, влияющих на работу желудочно-кишечного тракта (ЖКТ). При этом нарушается движение и выведение жёлчи, повышается её вязкость и возникает воспаление [4].
Выделяют первичные и вторичные дисфункции билиарного тракта.
На первичные дисфункции приходится 10–15 % от всех случаев. Заболевание может возникать при генетическом нарушении чувствительности мышц жёлчных путей. Ещё одна возможная причина — нарушение нейрогуморальной регуляции (т. е. регуляции с помощью нервных импульсов и веществ, переносимых кровью и лимфой). Также при развитии первичных дисфункций большую роль играют психогенные причины: стрессы, депрессии и неврозы.
Вторичные билиарные дисфункции возникают:
- на фоне других болезней органов пищеварения — например, при хроническом холецистите или поражении слизистой двенадцатиперстной кишки, из-за чего нарушается выработка гормона холецистокинина;
- из-за изменения гормонального фона — при беременности, приёме гормональных контрацептивов, климаксе, избытке соматостатина и простагландинов;
- при системных заболеваниях — диабете, склеродермии, амилоидозе и миастении;
- после операции — по удалению жёлчного пузыря (холецистэктомии), рассечению блуждающего нерва (ваготомии) и резекции желудка.
К факторам риска дискинезии относятся:
- постоянный или сильный стресс;
- неправильное питание с низким содержанием жиров, избытком сахара и рафинированных продуктов;
- нерегулярные приёмы пищи или соблюдение строгих диет;
- употребление алкоголя;
- приём антидепрессантов;
- длительный приём антацидов (препаратов, которые уменьшают кислотность желудка);
- болезни щитовидной железы (например, гипотиреоз и тиреотоксикоз);
- низкий рН желудка;
- ожирение;
- хронические воспалительные заболевания кишечника (язвенный колит и болезнь Крона);
- сахарный диабет I и II типа;
- перегиб жёлчного пузыря и желчнокаменная болезнь.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы дискинезии жёлчных путей
Основные симптомы дискинезии жёлчных путей (ДЖВП):
- эпизодическая боль в правом подреберье, иногда она может усиливаться и мешать повседневной активности;
- боль в животе после еды;
- ощущение распирания в животе;
- тошнота и рвота, в том числе из-за непереносимости жирной пищи.
Симптомы ДЖВП могут напоминать жёлчные колики:
- резкая боль в правом боку может отдавать в правое плечо;
- боль возникает неожиданно и также внезапно исчезает;
- появляется тошнота и рвота;
- снижается аппетит, чаще у детей [7].
Патогенез дискинезии жёлчных путей
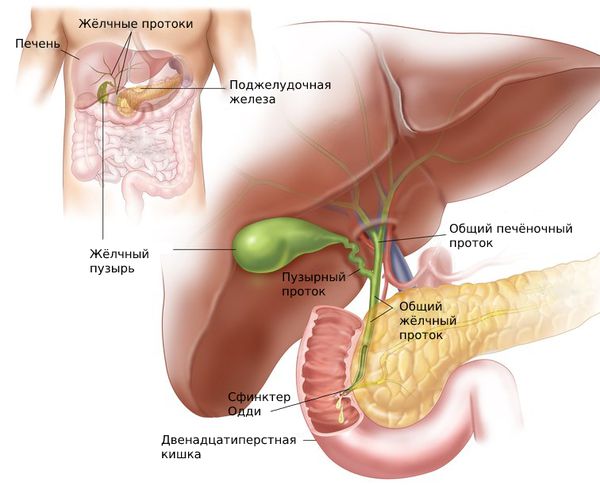
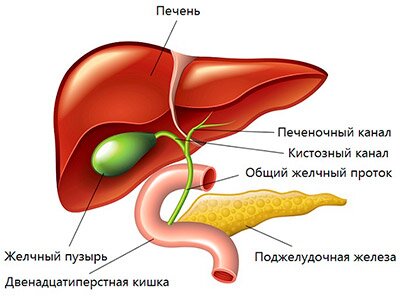
Жёлчь вырабатывается в клетках печени — гепатоцитах. Через желчевыводящие канальцы она покидает печень и достигает общего жёлчного протока. Часть жёлчи сразу попадает в двенадцатиперстную кишку, остальная направляется в жёлчный пузырь, где накапливается и концентрируется [8].
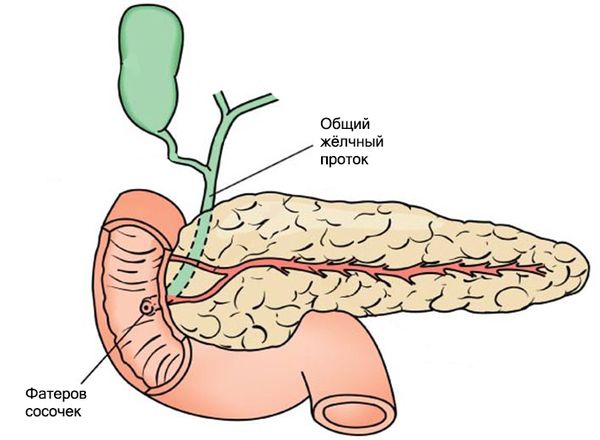
Моторика жёлчного пузыря, сфинктера Одди и других отделов ЖКТ взаимосвязаны. Разницу давления в общем жёлчном протоке и двенадцатиперстной кишке регулирует сфинктер Одди — мышца, которая находится в фатеровом сосочке. При повышении тонуса этого сфинктера жёлчный пузырь расслабляется и происходит накопление жёлчи.
Благодаря слаженной работе мышц жёлчного пузыря и сфинктера Одди, в промежутке между приёмами пищи жёлчный пузырь заполняется жёлчью. Так он становится резервуаром, который снабжает двенадцатиперстную кишку жёлчью во время пищеварения.
При нарушении работы мышц фатерова сосочка и жёлчного пузыря повышается давление в желчевыводящей системе. Сокращения сфинктера Одди в сочетании с избыточным тонусом жёлчного пузыря приводят к резкому повышению давления в жёлчных протоках, что проявляется острой болью в животе.
При спазме фатерова сосочка и пониженном тонусе жёлчного пузыря давление нарастает постепенно, что сопровождается тупой болью в животе. При недостаточности сфинктера Одди и снижении тонуса жёлчного пузыря жёлчь застаивается и раздражает его стенку [10].
При увеличении числа или чувствительности рецепторов холецистокинина жёлчный пузырь сокращается сильнее, давление внутри него повышается. В результате его слизистая оболочка повреждается, воспаляется и развивается холецистит.
Классификация и стадии развития дискинезии жёлчных путей
Cогласно Римским критериям IV пересмотра (2016 года), среди расстройства жёлчного пузыря и сфинктера Одди выделяют:
- Е1 – билиарную боль (Е1а — функциональное расстройство жёлчного пузыря; Е1б — функциональное расстройство сфинктера Одди билиарного типа).
- Е2 — функциональное расстройство сфинктера Одди панкреатического типа [9].
Различают гипо- и гиперкинетическую дискинезию желчевыводящих путей.
Гиперкинетическая (гипертоническая) дискинезия возникает при слишком частом и сильном сокращении жёлчного пузыря. Сфинктеры при этом не полностью открываются, жёлчь сперва накапливается, а затем перестаёт вырабатываться, так как оставшаяся её часть ещё не прошла по протоку. При гиперкинетической дискинезии фракция выброса жёлчи составляет больше 75 % [2]. Фракция выброса — это объём желчи, который выталкивается из жёлчного пузыря, в норме она равна 70 %. Предполагается, что этот тип заболевания связан с избытком рецепторов холецистокинина, что способствует сокращениям жёлчного пузыря.
При гипокинетической (гипотонической) дискинезии стенки пузыря и протоков расслаблены, жёлчь оттекает медленнее, фракция выброса составляет около 40 %. Такая форма дискинезии чаще встречается у женщин. Риск заболевания повышается с возрастом, так как ослабевают стенки жёлчного пузыря и желчевыводящих путей [11][12][13].
Осложнения дискинезии жёлчных путей
ДЖВП может способствовать развитию сахарного диабета, холецистита, панкреатита и желчнокаменной болезни.
При длительном застое жёлчи может присоединиться вторичная инфекция и паразитарные заболевания: лямблиоз и описторхоз. Такие инфекции проявляются слабостью, тошнотой, рвотой, высокой температурой, сильной болью в животе, вплоть до печёночной колики.
У детей с повторяющимися билиарными симптомами (желтушностью кожи, увеличением печени, тошнотой и рвотой) чаще, чем у взрослых, развивается калькулёзный холецистит [15][16].
Диагностика дискинезии жёлчных путей
При диагностике дискинезии жёлчных путей проводится сбор анамнеза, осмотр, лабораторные и инструментальные исследования.
Сбор анамнеза, осмотр и анализы
На приёме врач уточняет характер, частоту и расположение боли, оценивает цвет кожи и размеры печени. При выполнении анализов определяют оттенок кала и мочи.
Для диагностики используются Римские критерии IV.
Основные Римские критерии:
- боль продолжается полчаса и дольше;
- боль возникает в эпигастрии (верхней части живота) и/или в правом подреберье;
- симптомы появляются и исчезают через разные промежутки времени;
- боль мешает повседневным действиям, иногда она настолько выражена, что человек обращается за неотложной медицинской помощью;
- при изменении позы и приёме препаратов, снижающих кислотность, боль уменьшается незначительно (меньше чем на 20 %).
Дополнительные Римские критерии:
- боль в животе сопровождается тошнотой и рвотой, отдаёт в спину и/или под правую лопатку, может будить ото сна;
- изменения в результатах анализов: общий анализ крови, как правило, в норме; в кале могут выявляться жирные кислоты и мыла; по биохимическому анализу крови видно, что повышен уровень печёночных трансаминаз, панкреатической амилазы, липазы, общего и прямого билирубина, щелочной фосфатазы, гамма-глутамилтранспептидазы [9].
Инструментальная диагностика
При дискинезии жёлчных путей может потребоваться ультразвуковое исследование (УЗИ), дуоденальное зондирование, манометрия сфинктера Одди, гепатобилиарная сцинтиграфия, холесцинтиграфия, фиброгастродуоденоскопия (ФГДС) и другие методы. К обязательным обследованиям относится УЗИ, дуоденальное зондирование и рентгеновские исследования.
Ультразвуковое исследование позволяет измерить диаметр общего жёлчного протока. Обследование проводят до приёма жирной пищи и спустя 45 минут. Перед УЗИ пациента просят съесть что-нибудь жирное или вводят ему холецистокинин — гормон, способствующий сокращению жёлчного пузыря. Если на УЗИ видно, что проток увеличен, значит нарушен отток жёлчи. Это может указывать на дисфункцию жёлчных путей.
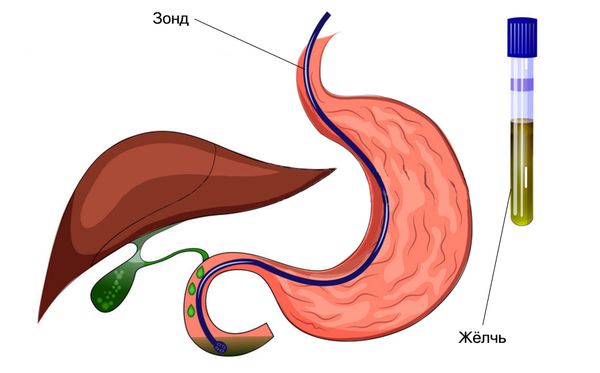
Дуоденальное зондирование — это забор жёлчи из двенадцатиперстной кишки с помощью зонда для последующего исследования. С помощью этого метода можно оценить работу жёлчного пузыря и его протоков, выявить в жёлчи бактерий и паразитов, определить предрасположенность к образованию камней.
Манометрия сфинктера Одди — это измерение давления с помощью катетера, который вводят в общий жёлчный и/или панкреатический протоки. Детям манометрия не проводится из-за возможных травм и осложнений, например сквозное повреждение стенки жёлчного пузыря.
Гепатобилиарная сцинтиграфия — это радиоизотопное исследование (т. е. с использованием меченых радионуклидами соединений), с помощью которого можно определить скорость и характер движения жёлчи от печени до двенадцатиперстной кишки. При необходимости процедуру дополняют фармакологическими пробами: Нитроглицерином, Неостигмином и Морфином. Гепатобилиарная сцинтиграфия хорошо подходит для диагностики дискинезии у детей.
Холесцинтиграфия позволяет оценить движение жёлчи. Перед процедурой в организм вводят холецистокинин и безопасный радиоактивный краситель. Затем жёлчный пузырь сканируют, наблюдая за выработкой жёлчи [14].
Холецистография — это рентгеновский метод диагностики состояния жёлчного пузыря и жёлчных протоков. Благодаря введению рентгеноконтрастного вещества, содержащего йод, можно рассмотреть жёлчный пузырь с протоками чётче и подробнее, чем на УЗИ.
ФГДС позволяет собрать образцы жёлчи из жёлчного пузыря и провести биопсию. Во время процедуры через рот вводят гибкую трубку, которую затем продвигают вниз по пищеводу в двенадцатиперстную кишку.
Ретроградная эндоскопическая холангиография — это обследование, которое выполняют при помощи рентгеновского и эндоскопического оборудования. Эндоскоп (гибкий длинный шланг с источником света и видеокамерой на входном конце) вводится в двенадцатиперстную кишку через рот и желудок. Далее в просвет общего жёлчного протока помещают катетер, по которому пускают контрастное вещество. Это вещество окрашивает сосуды, что будет видно на снимках. При необходимости во время процедуры из просвета общего жёлчного протока удаляют мелкие камни и устанавливают трубку, облегчающую отток жёлчи.
Магнитно-резонансная холангиопанкреатография (МРХПГ) — неинвазивный метод диагностики с помощью магнитных полей. МРХПГ позволяет получить чёткое изображение желчевыводящих путей и выявить их закупорку.
Дифференциальная диагностика
ДЖВП следует отличать от острого гастрита, жёлчных колик, острого панкреатита, острого и хронического холецистита.
Симптомы гипотонической дискинезии и дефицита сфинктера Одди схожи с проявлениями хронических болезней желудка, поджелудочной железы и двенадцатиперстной кишки, например дуоденита, язвы желудка, кишечной непроходимости и хронического панкреатита.
Также нужно провести дифференциальную диагностику с паразитарными заболеваниями (описторхозом, клонорхозом), опухолями печёночного изгиба, спаечной болезнью, ишемической болезнью сердца, мочекаменной болезнью и неврологическими патологиями.
Лечение дискинезии жёлчных путей
Лечение ДЖВП должно быть комплексным и поэтапным, методы терапии подбираются индивидуально.
На тактику лечения влияет:
- характер расстройства (гипо- или гиперкинетическая дискинезия);
- степень воспаления жёлчных протоков, двенадцатиперстной кишки и жёлчного пузыря;
- выраженность симптомов.
Диета при ДЖВП
При лечении дискинезии важно соблюдать диету. Питаться нужно небольшими порциями примерно 5–6 раз в день. Следует ограничить жареную пищу, шоколад, какао, кофе и газированные напитки. При гипертонической форме рекомендуется избегать продуктов, вызывающих сокращение жёлчного пузыря: жирное мясо, рыбу, птицу, наваристые бульоны и другую жирную пищу, лук, чеснок, маринады, копчёности, горох и фасоль. При гипотонической форме в рацион должны входить овощи, фрукты, сметана, сливки, яйца, растительное и сливочное масло.
Медикаментозная терапия
Одновременно с диетой проводится медикаментозное лечение. Основная терапия ДЖВП — это желчегонные препараты. Длительность лечения индивидуальна, в среднем курс длится две недели. Затем его прерывают примерно на месяц, что позволяет предотвратить истощение клеток печени и развитие устойчивости к лекарствам.
При гиперкинетической дискинезии применяют спазмолитики, седативные средства, фитотерапию и физиотерапию (электрофорез со спазмолитиками). Врач может назначить урсодезоксихолевую кислоту, метионин, незаменимые фосфолипиды, а также препараты на основе расторопши, куркумы, артишока и тыквенных семечек. При таком типе дискинезии также показаны гепатопротекторы, которые защищают печень и протоки от повреждения жёлчью.
При гипокинетической дискинезии используют холинокинетики — препараты, повышающие тонус жёлчного пузыря. Желчегонным действием обладают многие растения: барбарис, бессмертник, стебли и почки кукурузы, стебли и корень лопуха, горькая полынь, рябина, хмель, брусника, майоран, календула, одуванчик, корень ревеня.
Препараты для лечения заболеваний жёлчного пузыря и желчевыводящих путей:
- Гимекромон — действует как спазмолитик, желчегонное средство и предупреждает развитие желчнокаменной болезни, улучшая циркуляцию жёлчи.
- Мебеверин (Дюспаталин) — обладает двойным действием: расслабляет мышцы жёлчного пузыря и желчевыводящих путей, а также сокращает эти же мышцы в нужных участках, тем самым предотвращая гипотонию.
- Тримебутина малеат (спазмолитик), Гиосцина бутилбромид (применяют при печёночной колике).
- Аллохол, Дигестал, Фестал, Холензим — комбинированные желчегонные средства [19].
Тонизирующие или седативные препараты назначают, учитывая состояние нервной системы пациента. К тонизирующим средствам относится кофеин и женьшень, к седативным — бромиды, настойки валерианы и пустырника.
Также по назначению врача может проводиться тюбаж — выведение скопившейся жёлчи. Эффективен тюбаж с минеральной водой: пациент выпивает натощак 100–150 мл подогретой воды и 45 минут лежит на правом боку под тёплой грелкой. В минеральную воду можно добавлять сорбит и сульфат магния.
Хирургическое лечение
При ДЖВП может проводиться холецистэктомия — удаление жёлчного пузыря. Операция нужна в тех случаях, когда самочувствие не улучшается после консервативной терапии. По мнению некоторых авторов, холецистэктомия не требуется, если симптомы сохраняются меньше трёх месяцев.
Перед проведением холецистэктомии потребуется полное лабораторное и инструментальное обследование, включая анализы на ферменты печени, связанный билирубин, амилазу и липазу. Результаты анализов должны быть в норме, только после этого можно проводить операцию [17][18].
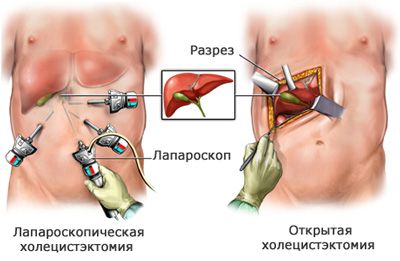
Выделяют два вида холецистэктомии: открытую и лапароскопическую. Лапароскопическая операция безопаснее, чем открытая. Её выполняют через несколько небольших проколов в брюшной стенке с помощью специального инструмента — лапароскопа.
Открытая холецистэктомия проводится при остром воспалении жёлчного пузыря и противопоказаниях к лапароскопической операции.
Прогноз. Профилактика
Дискинезия жёлчных путей — это хроническое заболевание, но при соблюдении диеты и правильной терапии болезнь протекает без обострений. Без лечения может развиться калькулёзный холецистит и холангит.
Холецистэктомия эффективна в 80—90 % случаев. Через год после операции нормальное самочувствие сохраняется у 50–70 % пациентов [5].
Для профилактики дискинезии нужно правильно питаться, есть меньше острой, жареной и копчёной пищи. Рекомендуется избегать стрессовых ситуаций, не курить, быть физически активным и лечить хронические очаги инфекции.
Дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей – это функциональное заболевание билиарной системы, в основе которого лежит нарушение моторики желчного пузыря и желчных путей, а также процесса желчеотведения. Патология может развиваться по гиперкинетическому или гипокинетическому типу; проявляется болями в правом подреберье, тошнотой, диспепсией, неврозоподобными симптомами. Диагностика включает УЗИ желчевыводящей системы, холецистографию, холангиографию, дуоденальное зондирование, сцинтиграфию. Лечение консервативное: диета, прием желчегонных средств и спазмолитиков, санаторно-курортная терапия, фитотерапия, гирудотерапия, физиотерапия.
Общие сведения
В основе дискинезии желчевыводящих путей лежит моторно-тоническая дисфункция желчного пузыря и сфинктеров желчных протоков. При этом нарушается опорожнение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Дискинезия является наиболее распространенным функциональным нарушением гепатобилиарной системы и служит ведущей причиной холестаза, а также образования камней в желчном пузыре и протоках. Патология встречается преимущественной у женщин. Наиболее подвержены развитию функциональных расстройств желчевыводящей системы лица молодого возраста (от 20 до 40 лет) с астенической конституцией и пониженным питанием.
Дискинезия желчевыводящих путей
Причины
Дискинезия желчевыводящих путей в современной гастроэнтерологии как психосоматическая патология, развивающаяся на фоне психотравмирующих ситуаций. Анамнез пациентов с дискинезиями желчевыводящих путей часто указывает на семейные, профессиональные и сексуальные трудности. Нередко дискинезия желчевыводящих путей служит проявлением общего невроза или диэнцефальных синдромов.
Значительная роль отводится нарушению нервной регуляции работы желчного пузыря, а также изменению уровня гормонов ЖКТ и эндокринных желез (при климаксе, недостаточности функции надпочечников, одиночной кисте и поликистозе яичников, гипотиреозе, тиреотоксикозе, сахарном диабете, ожирении). Кроме психогенных и эндокринных расстройств, среди этиологических факторов рассматривают алиментарные причины: пищевую аллергию, нерегулярное питание, употребление низкокачественной пищи в сочетании с малоподвижным образом жизни.
Дискинезии ЖВП часто сочетаются с другими заболеваниями органов пищеварения: хроническим гастритом, гастродуоденитом, язвенной болезнью, панкреатитом, энтеритом, холециститом, холангитом, желчнокаменной болезнью, постхолецистэктомическим синдромом. Нередко дисфункции желчевыводящих путей сопутствуют хронические воспалительные процессы в брюшной полости и органах малого таза – сальпингоофорит, хронический аппендицит и др.
С явлениями дискинезии могут протекать глистные и паразитарные инвазии ЖКТ (гельминтозы, лямблиоз), дисбактериоз, вирусный гепатит В, кишечные инфекции (дизентерия, сальмонеллез). Предрасполагающими к развитию заболевания факторами могут выступать аллергические патологии — обструктивный бронхит, атопический дерматит, аллергический ринит.
Классификация
По этиологическому механизму различают первичную и вторичную дискинезию желчевыводящих путей. Первичная дисфункция обусловлена нарушением нейрогуморальной регуляции деятельности гепатобилиарной системы вследствие неврозов, вегетативно-сосудистой дисфункции и диетических погрешностей. Вторичная дискинезия развивается по механизму висцеро-висцерального рефлекса на фоне других заболеваний органов пищеварения.
По характеру нарушения моторно-тонической функции желчного пузыря и сфинктеров различают дискинезии, протекающие по гипертонически-гиперкинетическому и гипотонически-гипокинетическому типу. Гипертонически-гиперкинетическая (спастическая) дискинезия развивается при повышенном тонусе парасимпатической вегетативной нервной системы; гипокинетически-гипотоническая (атоническая) – при преобладании тонуса симпатической нервной системы.
В обоих случаях в результате несогласованности работы желчного пузыря и сфинктеров желчных протоков, нарушается поступление желчи в просвет двенадцатиперстной кишки, что приводит к расстройству процесса пищеварения. В зависимости от типа дискинезии (гиперкинетического или гипокинетического) развиваются различные клинические проявления.
Симптомы дискинезии
При гипертонически-гиперкинетическом варианте патологии ведущим симптомом служит острая коликообразная боль в правом подреберье, иррадиирующая в правую лопатку и плечо. Болевой приступ, как правило, развивается после погрешности в диете, чрезмерной физической нагрузки или психоэмоционального стресса. Болевой синдром может сопровождаться тошнотой, иногда рвотой, запором или поносом, полиурией. Боль проходит самостоятельно либо легко купируется спазмолитиками.
Вне приступов самочувствие удовлетворительное, наблюдается периодически возникающие, непродолжительные болевые ощущения спастического характера в правом подреберье, эпигастрии, околопупочной области. Нередко гипертонической дискинезии сопутствуют вазомоторные (тахикардия, гипотония, кардиалгия) и нейровегетативные (раздражительность, потливость, нарушение сна, головные боли) проявления. Пальпация живота во время болевого приступа выявляет симптом Кера — максимальную болезненность в проекции желчного пузыря. Явления интоксикации и признаки воспалительного процесса в анализах крови отсутствуют.
Для гипокинетически-гипотонической дискинезии характерна постоянная, неинтенсивная, тупая, ноющая боль в правом подреберье, чувство тяжести и растяжения в этой зоне. На фоне сильных эмоций и приема пищи развиваются диспепсические расстройства — горечь во рту, отрыжка воздухом, тошнота, снижение аппетита, метеоризм, запор или понос. При пальпации живота обнаруживается умеренная болезненность в проекции желчного пузыря, положительный симптом Ортнера. Отмечаются неврозоподобные проявления: плаксивость, раздражительность, перепады настроения, повышенная утомляемость.
Диагностика
Задачей диагностики служит верификация заболевания, определение типа дискинезии желчевыводящих путей, исключение сопутствующих заболеваний, поддерживающих дисфункцию. УЗИ желчного пузыря и желчевыводящих путей направлено на определение формы, размеров, деформации, врожденных аномалий, конкрементов желчевыводящей системы. Для выяснения типа дискинезии УЗИ выполняется натощак и после приема желчегонного завтрака, позволяющего оценить сократительную функцию желчного пузыря.
Информативным методом диагностики является проведение фракционного дуоденального зондирования с исследованием дуоденального содержимого. С помощью зондирования 12-перстной кишки определяется тонус, моторика, реактивность, состояние сфинктерного аппарата внепеченочных желчных протоков. При гиперкинетической дискинезии ЖВП уровень липопротеидного комплекса и холестерина в порции В снижается; при гипокинетической – повышается.
Рентгенологическое обследование включает холецистографию и холангиографию. С их помощью оценивается архитектоника и моторика желчевыводящих путей. В комплексном обследовании может применяться манометрия сфинктера Одди, холесцинтиграфия, МРТ печени и желчевыводящих путей. Целесообразно исследование копрограммы, кала на дисбактериоз и яйца гельминтов.
Лечение дискинезии желчевыводящих путей
Лечение должно носить комплексную направленность, включающую нормализацию режима и характера питания, санацию очагов инфекции, десенсибилизирующую, противопаразитарную и противоглистную терапию, ликвидацию дисбактериоза кишечника и гиповитаминоза, устранение симптомов дисфункции. Важную роль играет диетотерапия: исключение приема экстрактивных продуктов, тугоплавких жиров, кондитерских изделий, холодных блюд, продуктов, вызывающих газообразование в кишечнике.
Большое внимание уделяется коррекции состояния вегетативной нервной системы. При гипертонически-гиперкинетическом типе дисфункции назначаются седативные препараты (бромиды, валериана, пустырник); при гипотонически-гипокинетическом — тонизирующие средства (экстракты левзеи, элеутерококка, настойки жень-шеня, лимонника, аралии). При лямблиозе или глистной инвазии проводится антипаразитарная и антигельминтная терапия.
Восстановление функции желчеообразования и желчеотведения при разных типах дискинезии также проводится дифференцированно. При гиперкинезии показаны холеретики (сухая желч, экстракт поджелудочной железы скота, фламин, гидроксиметилникотинамид, оксафенамид), слабоминерализованные минеральные воды в подогретом виде, спазмолитики (дротаверин, папаверин, платифиллин), фитосборы (отвары ромашки, мяты перечной, корня солодки, плодов укропа).
Из немедикаментозных методов пациентам с гипертонически-гиперкинетической дискинезией желчевыводящих путей рекомендуются курсы психотерапии, иглорефлексотерапии, гирудотерапии, аппликаций озокерита и парафина, диатермии, индуктотермии, СВЧ-терапии, электрофореза со спазмолитиками, точечного массажа, массажа воротниковой зоны.
При гипотоническом варианте назначаются холекинетики (ксилит, магния сульфат, сорбит), высокоминерализованные воды комнатной температуры, фитотерапия (отвары цветков бессмертника, листьев крапивы, плодов шиповника, душицы, зверобоя). При признаках внутрипеченочного холестаза показано проведение «слепого» зондирования (тюбажей). Для повышения общего тонуса назначается ЛФК, стимулирующие водные процедуры, тонизирующий массаж.
Из методов физиотерапии используют диадинамотерапию, электрофорез с магния сульфатом на область печени, ультразвук низкой интенсивности, СМТ-терапию, импульсные токи низкой частоты. Пациентам с дискинезией ЖВП показано наблюдение врача-гастроэнтеролога и невролога, ежегодные оздоровительные курсы в бальнеологических санаториях.
Прогноз и профилактика
Течение патологии хроническое, однако, при соблюдении диеты, здорового образа жизни, своевременном и правильном лечении заболевание может протекать без обострений. В противном случае возможно развитие осложнений со стороны гепетобилиарной системы – калькулезного холецистита и холангита. Профилактика первичной дискинезии требует соблюдения принципов здорового питания, своевременной коррекции нарушений психоэмоциональной сферы; предупреждение вторичной дискинезии — устранения основного заболевания.
Дискинезия желчевыводящих путей — лечение в Москве
Типы дискинезии желчевыводящих путей
ДЖВП – патология, в основе которой лежит нарушение оттока желчи. Ключевую роль в этом процессе играет дисфункция гладкой мускулатуры сфинктеров протоков и желчного пузыря. В зависимости от характера нарушения работы мышечных волокон бывает 2 вида дискинезий:
- по гипертоническому типу;
- по гипотоническому типу.
Из названия указанных типов расстройства понятно, что страдает в первую очередь тонус мышечных стенок и сфинктеров. Из-за этого желчь попадает в желудочно-кишечный тракт слишком часто (гиперкинез) или слишком редко (гипокинез).
При гипертонической форме ДЖВП желчь разбавляется другими пищеварительными соками и не «созревает» в пузыре. Из-за этого она неспособна полноценно выполнять свою функцию, что ведет к увеличению количества непереваренных частичек пищи в каловых массах. Такой тип дискинезии встречается у молодых людей астенического телосложения с гиперактивностью нервной системы.
Гипотоническая форма патологии характеризуется вялостью работы мышечной стенки протоков и желчного пузыря. Из-за этого желчь застаивается в естественных резервуарах и становится чрезмерно функционально активной. Пищеварение тормозится из-за нехватки желчи в просвете кишки во время ее пребывания в выводящих путях. Проблема возникает у людей, ведущих сидячий образ жизни, страдающих от избыточного веса.
Причины ДЖВП
Возможные причины дискинезии желчевыводящих путей:
- патология желчного пузыря – перегородки или перегибы внутри органа, слабость мышечной стенки, удвоение количества протоков, аномалии расположения органа;
- вирусные гепатиты;
- повышенная кислотность в желудке, язвенная болезнь двенадцатиперстной кишки;
- желчнокаменная болезнь;
- воспаление поджелудочной железы;
- перитонит;
- воспалительные заболевания органов малого таза.
Признаки дискинезии желчевыводящих путей могут возникать даже у здоровых людей. Они носят временный характер и проходят самостоятельно. Причиной такого состояния может стать стресс, который чрезмерно активирует нервную систему. Из-за этого нарушается нормальная моторика всего ЖКТ, что ведет к нервным диареям, гастритам, дискинезиям.
Провоцирующими факторами возникновения болезни являются гормональные расстройства, употребление большого количества фаст-фуда, избыточная масса тела, сидячий образ жизни.
Симптомы дисфункции желчного пузыря
Симптомы дискинезии желчевыводящих путей зависят от типа патологии. Ключевым признаком для двух видов болезни является болевой синдром. Характер боли отличается в зависимости от дисфункции мышечного аппарата.
Гипертоническая дискинезия сопровождается эпизодами резкой, колющей или режущей боли, которая возникает приступами. Появляется симптом спустя 20-30 минут после приема пищи. Его возникновение связано с выбросом желчи в 12-перстную кишку. Гипотоническая форма патологии сопровождается постоянной тупой, ноющей болью, которая связана с застоем желчи и избыточным растяжением стенок желчного пузыря.
В обоих случаях симптом локализуется в правом подреберье. Дополнительные симптомы дискинезии желчевыводящих путей у взрослых и детей:
- ощущение горького привкуса во рту;
- белый или желтый налет на языке;
- зуд кожных покровов (развивается из-за застоя желчи, которая, проникая в кровоток, раздражает нервные окончания кожи);
- желтуха при скоплении в протоках чрезмерного количества желчи;
- повышенное газообразование (метеоризм).
ДЖВП может негативно влиять на менструальный цикл у женщин или снижать потенцию у мужчин. Врачи клиники «МедПросвет» рекомендуют обращаться за помощью уже при первых симптомах заболевания.
Диагностика
Диагностика ДЖВП в нашем центре проводится по следующей схеме:
- сбор анамнеза и оценка жалоб пациента;
- физикальный осмотр больного;
- пальпация живота с выявлением болезненных участков;
- комплекс лабораторных тестов – общий и биохимический анализ крови, липидограмма и другие;
- УЗИ органов брюшной полости.
При необходимости пациента осматривают смежные специалисты (кардиолог, невропатолог, гинеколог). Такая комплексная диагностика обеспечивает ранее установление первопричины патологии с выбором адекватного метода лечения.
Лечение дискинезии желчевыводящих путей
Как лечить дискинезию желчевыводящих путей у взрослых и детей? Гастроэнтерологи (педиатры) центра «МедПросвет» используют комбинацию медикаментозных средств и коррекции питания. Изменение рациона в сочетании с подбором лекарств способствует стабилизации моторной функции желчевыводящих проток. Наши врачи назначают препараты в зависимости от особенностей клинической ситуации конкретного пациента.
Лекарства

Для снижения тонуса мускулатуры используются спазмолитики. При гипотонии назначаются прокинетики, желчегонные средства.
Поскольку ДЖВП является вторичной патологией, для ее устранения нужно выявить и ликвидировать первичное заболевание. Если причиной проблемы является гастрит или язва, тогда проводится терапия с применением антацидов, ингибиторов протонной помпы и т.д.. Если дискинезия является следствием гормональных расстройств, пациенту назначается заместительная терапия для стабилизации концентрации этих биоактивных веществ в крови. Возникновение ДЖВП на фоне бактериальных заболеваний (холецистит, аппендицит, перитонит) требует обязательного использования антибактериальных средств. В такой ситуации сначала нужно устранить жизненно опасную патологию, а уже потом стараться восстановить функцию желчевыводящих проток.
Диета при ДЖВП
Лечение холецистита и дискинезии желчевыводящих путей невозможно без соблюдения диеты. Пациентам с ДЖВП назначается диетический стол №5 по Певзнеру. Его суть заключается в минимизации функциональной нагрузки на ЖКТ с целью стабилизации работы желчевыводящих путей и других органов пищеварения.
Принципы лечебной диеты:
- кушать часто, но дробными порциями. Оптимальным является 5-6-ти кратный прием пищи. Чем меньше еды попадает за 1 раз в ЖКТ, тем легче ее переварить;
- употреблять достаточное количество воды (до 2 л в сутки). С осторожностью этот пункт нужно выполнять пациентам, страдающим от сердечной и почечной патологии. Предварительно стоит проконсультироваться с врачом;
- отказ от жареного и жирного. Предпочтение стоит отдавать тушенным и вареным блюдам;
- уменьшение в рационе острой пищи, консервантов, маринадов. В ежедневном меню нужно увеличивать количество овощей и фруктов, кисломолочных продуктов, хлебобулочных изделий из отрубей.
Соблюдение только диеты помогает 20-30% пациентов минимизировать дискомфортные ощущения во время очередного приступа.
Возможные осложнения

Осложнения ДЖВП связаны с бактериальной или вирусной инфекцией, которая присоединяется в процессе развития патологии. Нежелательные последствия:
- Прогрессирование болевого синдрома с возникновением печеночной колики. Интенсивность боли заставляет пациентов вызывать скорую помощь. Самостоятельно устранить этот симптом трудно.
- Развитие желчнокаменной болезни. При стазе (задержке) желчи в желчном пузыре (как при гипотонической форме) внутри органа создаются оптимальные условия для образования конкрементов, которые потом перерастают в большие камни.
- Панкреатит. Дисфункция поджелудочной железы в сочетании с нехваткой желчи снижает эффективность переваривания пищи.
Врачи клиники «МедПросвет» обращают внимание пациентов на возможность предотвращения развития таких осложнений. Нужно вовремя обращаться за помощью для раннего выявления и лечения ДЖВП.
Профилактика
Бороться с проблемой легче, когда она пребывает только на раннем этапе развития. Врачи центра «МедПросвет» рекомендуют своим пациентам придерживаться нескольких простых правил, которые помогут избежать ожирения и развития ДЖВП:
- вести здоровый образ жизни;
- кушать регулярно (до 6 раз на день);
- увеличить количество воды (до 2 л на день);
- регулярно посещать врача для профилактического осмотра;
- минимизировать влияние негативных эмоций;
- выполнять дозированные физические нагрузки.
Гастроэнтерологи «МедПросвет» предлагают пациентам комплекс услуг по выявлению, лечению и профилактике дискинезии желчевыводящих проток. Для записи на прием нужно позвонить по контактным телефонам или заполнить онлайн-форму предварительной записи. При возникновении вопросов наши сотрудники предоставят всю интересующую информацию.
Дискинезия желчевыводящих путей – патологическое состояние системы, отвечающей за желчевыделение, нарушения в работе желчного пузыря и желчных путей. Патология встречается преимущественно у женщин в молодом возрасте от 20 до 40 лет. Болезнь также часто выявляют у детей старше трех лет.
Нарушения выведения желчи влекут за собой ее застой и сгущение. Эти явления становятся причиной утраты антимикробной функции желчи, а также нарушений обмена веществ, учащения запоров и диареи, появления других расстройств пищеварения.
- Причины патологии
- Симптомы
- Диагностика и лечение
- Диета при дискинезии
- Прогноз и профилактика
Причины патологии
Дискинезия составляет 70% от общего количества патологий желчевыделительной системы. Как первичное заболевание патология диагностируется относительно редко, чаще всего она развивается на фоне других болезней.
Провоцирующими факторами патологии являются:
- повышенная кислотность желудка — гастрит, язва;
- желчнокаменная болезнь;
- изменения в гормональной системе, вызванные менопаузой, поликистозом яичников, нарушениями в работе надпочечников;
- хронические воспалительные процессы в брюшной области;
- заражения паразитами;
- кишечные инфекции;
- избыточное употребление жирной пищи;
- погрешности в питании, недостаточное соблюдение правил здоровой пищи;
- длительный прием некоторых медикаментозных препаратов.
Среди причин, провоцирующих дискинезию, называют психосоматику. Заболевание часто развивается на фоне психотравмирующих ситуаций, а также у пациентов, склонных к неврозам. Патология зачастую возникает у детей с повышенной возбудимостью.
Причинами слабости желчного пузыря могут быть астеническое сложение, малоподвижный образ жизни, неполноценное питание с дефицитом витаминов и других полезных веществ. Заболевание развивается по гипертоническому или гипотоническому типу.
Симптомы
Для заболевания, развивающегося по гипертоническому типу, характерны резкие боли, возникающие в правом подреберье, отдающие в плечевой пояс, а также тошнота, рвота, нарушения стула.
Боль возникает приступами, обычно после приема пищи или вследствие выполнения физической работы. Длительность приступа составляет 20-30 минут.
Для гипотонической дискинезии характерны постоянная тупая ноющая боль в правом подреберье, а также ощущение тяжести, повышенное газообразование, отрыжка, понижение аппетита, расстройства дефекации (запоры или поносы).
При нажатии на область живота отмечается умеренная болезненность. Застой желчи может стать причиной зуда кожи.
К характерным симптомам дискинезии относятся нестабильность психоэмоционального состояния. У пациента отмечают повышенную утомляемость, раздражительность, капризность и плаксивость.
Диагностика и лечение
Диагностика дискинезии желчевыводящих путей проводится врачом-гастроэнтерологом. Прежде всего, он выслушивает жалобы пациента, проводит общий осмотр с пальпацией живота для выявления болезненных участков. Затем пациенту назначают ряд лабораторных анализов — общий и биохимический анализ крови, анализ кала на лямблии, анализ мочи, печеночные пробы.
К инструментальным методам диагностики патологии относятся УЗИ желчного пузыря, дуоденальное зондирование, рентгенологическое обследование, включающее холецистографию и холангиографию. Эти методы позволяют определить структуру и функциональное состояние желчного пузыря и выявить существующие деформации.
Лечение дискинезии у детей и взрослых предусматривает комплексный подход с включением лекарственной терапии, проведением физиотерапевтических процедур, соблюдением специальной диеты.
Задача консервативной терапии — устранение симптомов дисфункции, ликвидация очагов инфекции, коррекция состояния нервной системы. С этой целью пациентам показан прием следующих групп препаратов:
- спазмолитики;
- желчегонные средства;
- антациды, ингибиторы протонной помпы — если заболевание развивается на фоне патологий системы пищеварения;
- антибиотики — при инфекционном происхождении болезни;
- противопаразитарная и противоглистная терапия — назначается при соответствующих показаниях;
- седативные средства — если болезнь сопровождается нервными расстройствами;
- фитосборы — отвары ромашки, мяты, солодки.
Из методов физиотерапии полезны электрофорез со спазмолитиками, иглорефлексотерапия, СВЧ-терапия, массаж воротниковой зоны, гирудотерапия. Рекомендуется также пройти курс психотерапии. Пациентам с дискинезией показано бальнеологическое санаторное лечение, наблюдение не только у гастроэнтеролога, но и у невролога.
Несвоевременное лечение патологии провоцирует прогрессирование болезни, часто с присоединением вирусной или бактериальной инфекции. Застой желчи вызывает желчнокаменную болезнь или дисфункцию поджелудочной железы.
Диета при дискинезии
Соблюдение специальной диеты — это одно из условий успешного лечения патологии. Пациентам назначается диетический стол № 5 по Певзнеру.
В рацион больного можно включать супы на овощном бульоне, крупяные каши в протертом виде, запеченные овощи, нежирное мясо и рыбу, вчерашний хлеб и галетное печенье. Из сладостей разрешены сухофрукты, домашнее желе, мармелад на пектине, кисели. Можно употреблять кисломолочную продукцию — кефир, йогурт, ряженку, простоквашу. Из напитков рекомендованы отвары шиповника, свежевыжатые соки, компоты.
В рацион нельзя включать:
- насыщенные мясные бульоны;
- перловую и пшенную кашу;
- колбасные и копченые изделия;
- сырые фрукты и ягоды;
- свежий хлеб;
- жирные мясо и рыбу;
- пряности, горчицу и майонез;
- крепкий чай, кофе и спиртосодержащие напитки.
Данный вид диеты предусматривает дробный прием пищи небольшими порциями. Продукты должны быть измельчены, это уменьшает нагрузку на желчный пузырь. Блюда необходимо отваривать или готовить на пару. Жареная пища категорически не рекомендуется.
Очень важно соблюдать оптимальную температуру приготовленных блюд: они не должны быть очень горячими или наоборот, излишне холодными.
Больному нужно обеспечить питьевой режим, количество употребляемой суточной жидкости должна быть не менее 2 литров. В то же время, важно ограничить прием соли, не более 10 грамм в сутки. Пищу едят не спеша, тщательно пережевывая каждый кусок для облегчения нагрузки на желчный пузырь и систему пищеварения.
Прогноз и профилактика
Дискинезия принадлежит к хроническим заболеваниям, но соблюдение диеты и выполнение рекомендаций лечащего врача позволяет стабилизировать состояние и уменьшить количество приступов боли.
Профилактика патологии в первую очередь заключается в своевременном лечении основных заболеваний, на фоне которых развивается дискинезия. К профилактическим мерам относятся соблюдение сбалансированной диеты с необходимыми ограничениями, здоровый образ жизни с отказом от вредных привычек, коррекция нарушений психоэмоциональной сферы.
Посещение врача с профилактической целью должно стать нормой для пациента. Важно дозировать физические нагрузки, обеспечить полноценный сон и прогулки на свежем воздухе.
Боль в животе, тошнота, запоры – наиболее частые симптомы дискинезии желчевыводящих путей. Почему возникает данное расстройство и как его можно преодолеть, мы попросили рассказать врача-гастроэнтеролога «Клиники Эксперт» Тула Юлию Анатольевну Салтымакову.
— Юлия Анатольевна, что такое дискинезия желчевыводящих путей?
— Это нарушение работы всей желчевыводящей системы, и прежде всего желчного пузыря. Имеются в виду как гипермоторные нарушения, т. е. избыточное сокращение желчного пузыря, так и гипомоторные – недостаточная (слабая) сократительная способность органа. Данное заболевание встречается и у взрослых, и у детей.
— Каковы причины возникновения дискинезии желчевыводящих путей?
— Причин много. Самая распространённая – это, конечно, нарушение питания. Если говорить о маленьких детях (я имею в виду до трёх лет), то их бывает сложно накормить. Поэтому довольно часто родители, бабушки, дедушки начинают действовать по принципу: пусть съест хоть что-нибудь. А это, как правило, что-то сладкое, вкусное, т. е. быстрые углеводы: соки, булочки, конфетки, блинчики или колбасные изделия. Дети любят такие продукты, их легко ими накормить. Но, к сожалению, почти всегда это приводит к очень неблагоприятным последствиям.
Если брать детей постарше, то у них часто меняется режим питания, когда появляются школа, секции, кружки. Между дополнительными занятиями и школой ребёнок может что-то быстро перекусить всухомятку, домой приходит поздно. И получается, что полноценно поесть он может примерно только после 7 вечера. Естественно, у него усиливается голод в течение дня, а плотные поздние приёмы пищи очень негативно сказываются прежде всего на работе желчного пузыря.
У взрослых людей то же самое. Они говорят: «Мы так заняты, что полноценно покушать не получается, поэтому едим два раза в день – в обед и потом уже на ночь». Отсюда и начинаются проблемы.
Кроме того, с пищеварительной системой тесно связана нервная система. Повышенные эмоциональные перегрузки, какие-то стрессовые ситуации в семье, школе – всё это отрицательно влияет на работу всей пищеварительной системы, а более всего таким факторам подвержен желчный пузырь.
На его функционирование также оказывает сильное воздействие работа кишечника. Иногда запоры, редкий стул (один раз в два-три дня) могут повлиять на работу желчного пузыря и вызвать дискинезию желчевыводящих путей.
У детей почти все заболевания желчного пузыря (в 99 % случаев) являются вторичными. Т. е. связаны, например, с воспалением в тонком кишечнике, чаще в двенадцатиперстной кишке. Реактивные изменения поджелудочной железы всегда влияют на работу желчного пузыря, вследствие анатомической близости их протоков. Поэтому доктор всегда стремится докопаться до истинной причины нарушения функционирования желчевыводящих путей.
Под диагнозом «дискинезия желчевыводящих путей» могут скрываться заболевания других органов, не только желчного пузыря. Поэтому диагностика болей в животе часто требует расширенного обследования, что не всегда вызывает понимание со стороны родителей.
Читайте материалы по теме:
Существует ли прививка от стресса?
Опять затор! Что делать, если у ребёнка запор?
Запоры у взрослых: ищем причины и избавляемся
Поджелудочная железа: единственная и неповторимая. Как сохранить её здоровой?
— Как проявляется дискинезия желчевыводящих путей у детей и взрослых?
— Основным симптомом и у детей, и у взрослых является боль в животе. Дети дошкольного возраста, если у них спрашиваешь, где болит, чаще всего указывают на пупок, т. е. околопупочную область. Но обязательно требуется дообследование ребёнка, чтобы определить, действительно ли боли в околопупочной области или где-то в другом месте. Потому что иногда и заболевания почек могут проявляться болью в животе. Лучше обращаться к узкому специалисту, например, гастроэнтерологу.
У 80 % детей дискинезии желчного пузыря возникают по гипомоторному типу. Клинически можно различить типы дискинезий. Боли спастические, колющие более характерны для гипертонуса желчного пузыря или сфинктера Одди (мышечный клапан, располагающийся в дуоденальном сосочке двенадцатиперстной кишки). Ноющие, почти постоянные боли, возникающие через час после еды, характерны для гипотонии желчевыводящих путей.
Кроме болевого синдрома часто бывают тошнота, нерегулярный или крутой стул, изменение аппетита (может быть как повышенный аппетит, так и пониженный).
Читайте материалы по теме:
Мама, у меня болит живот! Что скрывается за болью в животе у ребёнка?
Коварная боль-маска. Всегда ли боль в животе говорит о проблемах с ЖКТ?
— Какие могут быть последствия, если игнорировать симптомы заболевания?
— Допустим, у пациента недостаточная (слабая) сократительная способность желчного пузыря. Соответственно, будет нарушено отделение желчи из желчевыводящих путей. Т. е. будет формироваться определённый застой желчи. При проведении УЗИ органов брюшной полости мы видим, что в желчном пузыре появляется осадок или иногда даже песок. Это может привести к развитию хронического воспаления в самом желчном пузыре или даже к формированию камней. Песок, плотный осадок – это уже первичная стадия желчекаменной болезни.
90 % хронических заболеваний у взрослых людей начинаются в детском возрасте. Желчный пузырь – орган «молчаливый», и у детей он болит крайне редко. Игнорировать любые изменения по УЗИ органов брюшной полости – это значит обеспечить ребёнку хронические заболевания пищеварительной системы в будущем.
— Какие исследования назначаются для постановки диагноза «дискинезия желчевыводящих путей»?
— Прежде всего УЗИ органов брюшной полости. Проверить функцию желчного пузыря можно только при проведении холецистографии. Самый доступный её вариант – это УЗИ желчного пузыря с пробным завтраком. В этом случае УЗИ желчного пузыря делается трёхкратно, и только тогда можно судить о вариантах нарушения работы органа (гипер- или гиподисфункции). Изменение объёма желчного пузыря, его размеров, деформации (перетяжки, перегибы) и даже песок, сладж-синдром (осадок в желчном пузыре, образующийся при застое желчи) появляются при нарушении оттока желчи или заболеваниях печени.
Также назначается общий анализ крови и мочи, копрограмма. Копрограмма – это анализ кала, по которому можно судить, какой орган пищеварительной системы у нас больше всего страдает: желчный пузырь, желудок или поджелудочная железа, и есть ли воспалительные изменения в толстом кишечнике.
— Юлия Анатольевна, а как лечат дискинезию желчевыводящих путей?
— Лечение дискинезии желчевыводящих путей заключается прежде всего в нормализации режима питания. На приёме мы обговариваем с пациентом диету очень подробно: как часто и в какое время нужно есть, какие продукты лучше исключить из рациона. Лечение дискинезии начинается с самой простой медикаментозной терапии. Это могут быть минеральные воды или какие-то травяные сборы. Ну и, как правило, желчегонные препараты и ферменты, которые улучшают работу желчного пузыря, его сократимость, иногда даже улучшают аппетит у детей, которых сложно накормить.
Разумеется, что план лечения всегда разрабатывается индивидуально, с учётом всех нюансов заболевания, противопоказаний. Например, желчегонные препараты нельзя применять при острых воспалительных изменениях в желчевыводящей системе (в том числе холециститах), реактивных гепатитах, язвенных и эрозивных заболеваниях верхних отделов пищеварительного тракта (пищевод, желудок, двенадцатиперстная кишка). Поэтому любое лечение должно быть назначено врачом, желательно гастроэнтерологом.
— Как нужно питаться при дискинезии желчевыводящих путей?
— Больше всего «бьёт» по работе желчного пузыря избыток углеводистой пищи, консервантов, красителей в наших продуктах питания. Поэтому мы всегда делаем акцент на то, что чем натуральнее еда, тем лучше. Шоколад, конфеты, соки, хлебобулочные изделия, которые любят и маленькие дети, и подростки, нужно ограничить. Обязательно должен быть контроль со стороны родителей.
Всегда можно найти возможность нормализовать питание – и своё, и ребёнка. Если, например, дети очень заняты, можно собрать какие-то небольшие пластиковые контейнеры в школу, или брать с собой, когда везёте ребёнка на секции или кружки. Всё можно скорректировать, и постепенно справиться с проблемой.
— Как предотвратить развитие дискинезии желчевыводящих путей? Разработаны ли меры профилактики данной патологии?
— Да. Хотела бы сказать, что в первую очередь это, конечно, правильное питание, но не менее важны полноценный сон и отдых. В некоторых семьях, в зависимости от графика работы родителей, дети школьного возраста начинают поздно учить уроки, поздно ложатся спать, рано встают в школу. И организм ребёнка не успевает восстановиться полностью. Отсюда переутомление, которое также влияет на работу пищеварительной системы.
Ещё важный момент – нужно больше двигаться. К сожалению, сейчас гиподинамия – это бич, который присущ не только взрослым, но и детям. Из-за увлечения сотовыми телефонами и подобными гаджетами возникает недостаток движения. Гиподинамия у детей влечёт за собой появление избыточного веса и, соответственно, нарушение работы пищеварения. Очень важно предупредить эти проблемы, так как из-за избыточного веса или ожирения могут развиваться некоторые хронические патологии. Изменить пищевое поведение, например, у ребёнка в 12–13 лет, когда оно уже сформировалось, очень сложно. Поэтому важно задумываться о таких вещах как можно раньше.
Читайте материалы по теме:
Детство – для движения! К чему приводит гиподинамия?
Как довести ребёнка до ожирения?
Записаться на приём к врачу-гастроэнтерологу можно здесь
Записаться на приём к врачу-детскому гастроэнтерологу можно здесь
ВНИМАНИЕ: услуги доступны не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Не всегда гастроскопия. Обследование при болях в животе
Удалить или оставить? Что делать, если обнаружены камни в желчном пузыре?
Не только колоноскопия: о чём расскажет анализ кала?
Как защитить желудок от язвы?
Когда кишечник бунтует: что такое синдром раздражённого кишечника?
Для справки:
Салтымакова Юлия Анатольевна
В 2003 году окончила Тверскую государственную медицинскую академию.
2004 год – интернатура по педиатрии.
2006 год – первичная специализация по гастроэнтерологии в НИИ детской гастроэнтерологии, Нижний Новгород.
В настоящее время – врач-гастроэнтеролог в «Клинике Эксперт» Тула. Принимает по адресу: ул. Болдина, д. 74.
14.08.2012
«Многоликая» дискинезия

Дискинезия желчевыводящих путей
Для того чтобы желчный пузырь нормально функционировал, важен регулярный отток скапливаемой в нем желчи. Но нередко этот процесс нарушается, и возникают различные расстройства, могущие серьезно отразиться на здоровье человека. Одно из таких достаточно распространенных расстройств – дискинезия желчевыводящих путей. Расстройство заключается в том, что мышца-клапан, открывающая-закрывающая выход желчного протока в кишечник (сфинктер Одди) перестает нормально работать и в этом месте возникает препятствие для оттока желчи.
Это заболевание «многолико» и характеризуется диаметрально противоположными проявлениями: в одних случаях желчь выделяется замедленно либо вовсе застаивается (гипомоторная или гипотоническая дискинезия), в других – отток происходит ускоренно (гипермоторная или гипертоническая дискинезия).
Провоцирующие факторы
Причины, которые приводят к дискинезии желчевыводящих путей, различны. То есть, в каждом случае может иметь место своя «индивидуальная» предпосылка. Однако есть некое общее правило, объединяющее все проявления этого заболевания: ухудшение самочувствия человек зачастую провоцирует сам – прежде всего неправильным пищевым поведением, которое формируется в детские и юношеские годы. Если за питанием малышей строго следят родители и врачи педиатры, то по мере взросления ребенка этот контроль ослабевает. Например, в студенческие годы режим питания и вовсе соблюдается редко. А ведь именно регулярный прием пищи является тем естественным фактором, который стимулирует регулярное выделение желчи. Поэтому если человек питается от случая к случаю (не более двух раз в день), то дискинезия неизбежна.
По результатам многолетних медицинских исследований выявлены следующие провоцирующие факторы, приводящие к нарушению тонуса и моторики желчного пузыря и желчевыводящих путей:
- нейроциркуляторные дисфункции различного генеза;
- острый вирусный гепатит;
- вегето-сосудистая дистония и малоподвижный образ жизни (особенно у детей);
- неврозы и стрессы;
- пищевая аллергия, диатез;
- хронические патологии желудочно-кишечного тракта (особенно воспалительного характера);
- паразитарные заболевания желудочно-кишечного тракта (в частности, вызванные лямблиями);
- наследственная предрасположенность (чаще всего обусловлена особенностями образа жизни и традициями питания в каждой семье);
- хронические воспалительные очаги в организме (в полости рта, ЛОР-патологии и т.д.);
- злоупотребление пищей, содержащей консерванты;
- заболевания эндокринной системы (ожирение, сахарный диабет, тиреотоксикоз);
Согласно данным статистики, дискинезией чаще всего страдают женщины, поскольку у них чаще, чем у мужчин, выявляется избыточный вес. При наличии лишних килограммов нарушения желчевыделения и вовсе становятся «миной замедленного действия»: взрастает риск образования камней, поскольку при ожирении свойства желчи меняются, она приобретает более выраженную вязкость.

Симптоматика дискинезии
Гипермоторная (гипертоническая) дискинезия проявляется интенсивными приступообразными болями в правом боку. Вместе с тем могут беспокоить тупые, ноющие или давящие боли, усиливающиеся при быстрой ходьбе, беге, при физических нагрузках. Боли нередко отдают в правую лопатку и плечо, напоминая печеночную колику. Или, наоборот, иррадиация происходит в левую часть грудной клетки и область сердца, «маскируясь» под приступ стенокардии. В период ремиссии при пальпации области желчного пузыря и подложечной области живота отмечается незначительная болезненность и в некоторых случаях сохраняется ощущение тяжести в правом подреберье. Боли могут усиливаться после эмоциональных перегрузок и физических нагрузок, после употребления острых и холодных блюд, у женщин – в период менструации.
При сниженном тонусе желчного пузыря и желчных путей (гипомоторной дискинезии) боли, как правило, не столь интенсивны. Однако пациенты жалуются на тупые тянущие боли в правом подреберье , вздутие живота, тошноту, их мучают запоры, они чувствуют горечь во рту. Неприятные ощущения, как правило, появляются после еды, но могут давать о себе знать непосредственно во время приема пищи.
Из общих симптомов дискинезии можно отметить горечь во рту, пониженный аппетит, а также неустойчивость стула, тошнота и рвота. Дискинезии сопутствуют раздражительность, снижение массы тела, повышенная утомляемость, головная боль, потливость, тахикардия.
К счастью, дискинезия желчевыводящих путей не представляет угрозы для жизни. Однако этот недуг ощутимо снижает ее качество. Более того, если на это расстройство «махнуть рукой», то разовьются благоприятные условия для более серьезных заболеваний. Например, хроническая дискинезия – это прямой путь к развитию желчнокаменной болезни. Поэтому эти расстройства во избежание серьезных осложнений необходимо лечить.

Немедикаментозное лечение дискинезии
При повышенном тонусе желчного пузыря и желчевыводящих путей рекомендуют диету, при которой категорически запрещены продукты, усиливающие в кишечнике процессы брожения и гниения: это цельное свежее молоко, свежевыпеченный хлеб, изделия из сдобного и слоеного теста, консервы и т.д. Исключаются из рациона всевозможные бульоны, жирные сорта мяса и рыбы, жареные блюда, колбасы, копчёности. Нужно отказаться от мороженого, шоколада, кислых фруктов и ягод, какао, уксуса. Врачебное табу распространяется также на горчицу, хрен, лук, чеснок, редис, горох, грибы.
Настоятельно рекомендуются продукты с высоким содержанием витаминов А, С и группы В, а также растительной клетчатки. Принимать пищу следует небольшими порциями 5-6 раз в день. Рекомендуется включать в рацион белковые продукты (отварное нежирное мясо), серый или ржаной подсушенный хлеб и не сдобное печенье. Супы следует готовить на овощных отварах. Разрешены любые овощи, макаронные изделия, крупы. Пищу не следует принимать в очень холодном либо очень горячем виде.
При гипомоторной дискинезии необходимо включать в рацион богатые пищевыми волокнами овощи и фрукты: курагу, клубнику, малину, овсяную муку, сушёный шиповник и т.д., поскольку они снижают содержание холестерина и триглицеридов, литогенные показатели желчи. Рекомендуется включение в меню богатых солями магния пшеничных отрубей; гречневой, овсяной крупы и морской капусты. В готовые блюда после кулинарной обработки следует добавлять рафинированные растительные масла (оливковое, льняное, соевое, арахисовое).
Медикаментозное лечение дискинезии
Чтобы купировать приступы острой боли и предупредить их возникновение врачи используют препараты спазмолитического ряда. Целесообразным считается применение препаратов, которые дают максимально быстрый эффект – например, нитроглицерин, холиноблокаторы и ингибиторы фосфодиэстеразы I типа. При тяжёлых болях, которые длительно не купируются, применяются анальгетики наркотического действия, такие как промедол. Однако таких препаратов как кодеин и производных морфия при дискинезии желчевыводящих путей следует избегать.
Дискинезия желчевыводящих путей (ДЖВП) — довольно распространенная гепатобилиарная патология, диагностируемая у более 20% взрослых женщин, 8% мужчин и около 60% детей школьного возраста, причем девочки подвержены заболеванию в 3-4 раза больше мальчиков.
Заболевание во многих случаях сочетается с другими поражениями ЖКТ, например, хроническим гастритом, холециститом, ЖКБ, панкреатитом, язвенной болезнью и др. Нередко дискинезии желчных путей сопутствуют воспалительные процессы в брюшной области, в малом тазу — сальпингоофорит, хронический аппендицит и пр.
В группу риска по дискинезии входят женщины молодого и среднего возраста, а также люди астенического телосложения с симптомами астено-невротических расстройств.
Определение заболевания
Дискинезия желчных путей — симптомокомплекс, который обусловлен нарушением оттока желчи в двенадцатиперстную кишку и развивающийся вследствие моторно-тонической дисфункции всего билиарного тракта (желчный пузырь, желчные протоки и их сфинктеры).
Этиология и патогенез
Развитие клинической симптоматики, свойственной для дискинезий, связано с нарушением эвакуации желчи. В результате дискоординированного сокращения мышечных волокон, недостаточной сократимости мышц или слабости сфинктеров протоков нарушается отток желчи.
Дискинезии желчных путей делятся на первичные и вторичные. В гастроэнтерологии под первичными понимают нарушения оттока желчи без наличия диагностированных органических изменений структур желчевыделительной системы, такие патологии занимают 10-15% от общего количества дискинезий. Чаще всего провоцирующими факторами выступают следующие состояния:
- психоэмоциональные перегрузки — депрессии, неврозы, истерические реакции, навязчивые состояния и пр.;
- нарушение режима питания;
- злоупотребление алкоголем и табачными изделиями;
- гормональные нарушения — предменструальный синдром, патологии щитовидной железы, прием соматостатинов и комбинированных контрацептивов, сахарный диабет, беременность;
- органическое повреждение мозга, что особенно актуально в области гипоталамуса;
- малоподвижный образ жизни.
Вторичные дисфункциональные расстройства развиваются при таких патологиях, как:
- патологии печени и билиарного тракта — ЖКБ, цирроз, хронический холецистит, различные гепатиты;
- заболевания двенадцатиперстной кишки — язвенное поражение, дуоденит;
- послеоперационные состояния, например, холецистэктомия, резекция желудка;
- системные болезни — целиакия.
Провоцирующим фактором дискинезии могут выступать глистные инвазии, дисбактериоз, хронические очаги воспаления, аллергические реакции, аномалии развития структур желчевыводящей системы.
Симптомы заболевания
Ключевые клинические проявления при дисфункциональных расстройствах билиарного тракта — это болевой, диспепсический холестатический синдромы, психо-невротические расстройства.
Для гиперкинетической дискинезии характерно появление таких симптомов, как:
- интенсивная приступообразная боль с локализацией в правом подреберье, при высокой интенсивности отмечается иррадиация в правое плечо и лопатку. Длительность болезненных проявлений составляет в основном не более получаса, возникновение приступа связано со стрессовыми ситуациями, погрешностями в диете, а также с активными физическими нагрузками;
- диспепсия — тошнота, реже рвота, отрыжка, нарушения стула, после приема сладкой пищи может появится изжога;
- вазомоторные нарушения — тахикардия, кардиалгия, гипотония;
- полиурия;
- нейровегетативный проявления — раздражительность, головные боли, нарушения сна, бледность кожных покровов, холодный липкий пот;
- пальпаторно на высоте приступа определяется положительный симптом Кера.
При гипокинетический дискинезии на первый план выходит постоянная ноющая боль в области правого подреберья тупого характера, чувство тяжести и растяжения в эпигастрии. После приема пищи болевой синдром и другие неприятные ощущения ослабевают. Также пациентов беспокоит:
- отрыжка горечью;
- нарушение аппетита;
- резкая потеря веса;
- чередование запоров и поносов;
- изменение цвета кала — он приобретает светлый окрас;
- потемнение мочи;
- пожелтение склер;
- выраженный кожный зуд;
- желтый налет на языке
При гипертонически-гиперкинетической дискинезии боли обычно кратковременные, схваткообразные со стандартной иррадиацией. Может наблюдаться тошнота, рвота, признаки ваготонии, а также спастические запоры. При дисфункции сфинктера Одди симптоматика соответствует гипермоторной форме, но с отклонениями от физиологической нормы даже при отсутствии приступа в биохимическом анализе крови (повышение трансаминаз, конъюгированного билирубин и щелочной фосфотазы).
Задайте вопрос специалисту
Наши врачи ответят на любые интересующие вас вопросы
Классификация и стадии развития
В вопросах классификации до сих пор существуют некоторые расхождения. В последние года понятие ДЖВП становится более унифицированным и обозначенным, чему способствуют такие моменты, как накопление научного опыта, активная деятельность международных экспертных советов, а в частности — усовершенствование Римских критериев диагностики.
Согласно классификации прошлых десятилетий было принято выделять следующие формы дисфункции:
- гипокинетическая форма дискинезии желчного пузыря;
- гиперкинетический вариант дискинезии желчного пузыря;
- дискинезия желчных путей.
Кроме этого, указывалось их первичное или вторичное поражение.
В 2016 году была предложена новая классификация дискинезий на основании данных EPISOD и иных исследований, а также изменены Римские критерии VI функциональных билиарных расстройств. Согласно новым клиническим рекомендациям классификация следующая:
- Е1 — билиарный болевой синдром;
- Е1а — дисфункция желчного пузыря;
- Е1b — дисфункция сфинктера Одди билиарного типа;
- Е2 — дисфункция сфинктера Одди панкреатического типа.
При отсутствии четких диагностических признаков дисфункции желчного пузыря или сфинктер Одди выставляется диагноз функционального нарушения в виде билиарной боли. В качестве синонима «дисфункция желчного пузыря» допустимо использовать «акалькулезная холецистопатия». Понятия «гипокинетическая» и «гиперкинетическая» используются, но не выставляются в диагнозе.
Возможные осложнения
При нарушении эвакуации желчи формируются благоприятные условия для образования микролитов, из которых в дальнейшем могут образоваться конгломераты, в итоге разовьется желчекаменная болезнь.
Довольно частое осложнение дискинезии — хронический холецистит, развивающийся на фоне присоединения вторичной инфекции с выраженными патологическими изменениями структур желчевыводящего тракта. Вследствие инфекционного поражения желчевыводящих протоков зачастую развивается холангит.
При желчном застое может наблюдаться синдром механической желтухи, который сопровождается выраженной интоксикацией и печеночной энцефалопатией. Недостаточное поступление желчи непосредственно в кишечник приводит к появлению синдромов мальабсорбции и мальдигестии. Опасной проблемой при дисфункции сфинктер Одди представляется риск появления атак острого панкреатита.
Диагностика заболевания
Консультативный прием
Диагностика и лечение дискинезии начинается с приема гастроэнтеролога. После детального сбора анамнеза врач проводит осмотр пациента, особое внимание при этом уделяется кожным покровам, ротовой полости. Также в обязательном порядке обследуется грудная клетка и область живота с использованием пальпации, перкуссии и аускультации для выявления специфических синдромов патологии. После этого доктор выставляет предварительный диагноз и направляет пациента на дообследование с целью подтвердить или исключить предполагаемое нарушение.
К.м.н., Заслуженный врач РФ, врач гастроэнтеролог, гепатолог
Стаж
более 31 лет
Лякишева
Римма Владимировна
Врач гастроэнтеролог
Стаж
более 8 лет
Петриченко
Ольга Вадимовна
Инструментальная диагностика
В стандарты инструментальной диагностики дискинезии входят:
- УЗИ брюшной полости — позволяет исключить органические патологии (например, ЖКБ, новообразования);
- УЗИ желчного пузыря — дает возможность проанализировать изменения объема пузыря, а также выявить наличие гиперэхогенной взвеси;
- ультразвуковая холецистография с желчегонным завтраком — необходима для адекватной оценки показателей моторной и эвакуаторной функций;
- динамическая сцинтиграфия — проводится при введении пациенту радиофармпрепарата, позволяет оценить выделительную способность печени, оценить проходимость желчевыводящих протоков, а также степень сокращения пузыря. Дополняется пробой с холецистокинином;
- ретроградная холангиопанкреатография — применяется для оценки билиарной системы, позволяет обнаружить конкременты, расширенные желчевыводящие протоки, стеноз. Используется для дифдиагностики функциональных нарушений от органических процессов;
- дуоденальное зондирование — назначается для уточнения характера секреции и ритма желчеотделения;
- гастроскопия с визуализацией двенадцатиперстной кишки (область большого сосочка) — позволяет исключить язвенную болезнь как фактор развития клинической симптоматики.
В ряде случаев может быть выполнена МРТ — рекомендуется в качестве уточняющей диагностической методики при недостаточной информативность иных инструментальных исследований. Иногда может быть назначена ЭРХПГ.
- Гастроскопия (ФГС, ФГДС, ЭГДС)
- УЗИ брюшной полости
- УЗИ желчного пузыря
Лабораторная диагностика
Лабораторные методики при дискинезии представляют больше вспомогательное значение:
- общий анализ крови, как правило, остается в пределах физиологической нормы, признаки воспаления могут указывать на осложненное течение дисфункции;
- в общем анализе мочи при наличии синдрома желтухи определяется билирубинурия;
- в биохимическом анализе крови диагностируется повышение АСТ, ЩФ, холестерина, более редко — липопротеинемия и билирубинемия;
- при манометрии сфинктера Одди отмечается повышение давления свыше 40 мм.рт.ст.
Также необходимо сдать копрограмму на наличие паразитарных инфекций.
Лечение
Ключевая цель лечебной тактики при дискинезии желчевыводящих путей — это восстановление физиологического оттока желчи и предотвращение ее застоя в системе.
Медикаментозное лечение
С учетом этиологического фактора, классификации, степени выраженности дисфункции, гастроэнтеролог назначает рациональную схему лечения.
При гипотонической, гипокинетической формах показан прием:
- холеретиков — облегчают процесс оттока желчи;
- холекинетиков, не обладающих спазмолитическим эффектом;
- тюбажи.
При гипертонической, гиперкинетической формах назначают:
- холеспазмолитики — направлены на снижение гипертонуса мышц желчевыводящих путей;
- седативные препараты для купирования нейровегетативный проблем;
- слепое дуоденальное зондирование.
Пациентам с выраженной висцеральной чувствительностью, активными психогенными болями показаны трициклические антидепрессанты по согласованию с психотерапевтом.
Всем больным назначается заместительная терапия ферментами, которая направлена на нормализацию полостного пищеварения. Схема подбирается индивидуально с учетом кислотообразующей функции желудка, а также внешнесекреторной деятельности поджелудочной железы.
Учитывая риск развития микроэкологических нарушений в тонком кишечнике, при наличии микробной контаминации в intestinum tenue, целесообразно проведение деконтаминирующей терапии. Чтобы достичь максимальный эффект, назначаются невсасывающиеся в кишечнике антибиотики или кишечные антисептики с последовательным или одновременным применением про- и пребиотиков.
Физиолечение
В качестве вспомогательной терапии при дискинезии показано проведение физиопроцедур:
- диадинамометрия;
- СМТ-терапия;
- электрофорез с сульфатом магния;
- ультразвук низкой интенсивности;
- аппликации озокеритом и парафином.
Применяется тяже иглоукалывание, гирудотерапия и точечный массаж. Показано адаптированное санаторно-курортное лечение.
Режим питания и диета
Диетотерапия при дискинезии желчных путей базируется на соблюдении ряда правил:
- дробное питание порциями не менее 5-6 раз в стуки небольшого объема;
- придерживание щадящих способов обработки пищи — парового приготовления, тушения;
- отказ от копченой и жирной пищи;
- исключение случаев переедания.
Также рекомендован прием минеральных вод — при гипомоторной форме с высокой минерализацией (большим содержанием солей), при гипермотроном типе — с низкой минерализацией (с минимальным содержанием солей).
Прогноз и профилактика
Профилактические мероприятия сводятся к соблюдению таких рекомендаций, как:
- нормализация рациона питания;
- достаточное потребление жидкости;
- избегание стрессов, своевременная борьба с тревожными состояниями;
- нормализация массы тела;
- отказ от гормональных контрацептивов, а также препаратов соматостатина;
- регулярная физическая активность;
- своевременная диагностика и лечение патпроцессов ЖКТ;
- соблюдение принципов диспансерного наблюдения при наличии хронических патологий пищеварительной системы.
Комплексное лечение дискинезии в большинстве случаев позволяет достичь стойкой ремиссии, отсюда прогноз для жизни благоприятный. Осложнения развиваются в запущенных клинических случаях и при наличии интеркуррентной патологии тяжелой степени.
Заключение
Таким образом, ДЖВП — это функциональное расстройство билиарного тракта, обусловленное нарушением моторики пузыря, желчных путей и процесса желчеотделения. Патпроцесс может развиваться по гипо- гиперкинетическому или смешанному типу. Ключевыми проявлениями выступают билиарная боль, диспепсический, холестатический синдромы, а также неврозоподобные симптомы.
Диагностика дискинезии включает инструментальные и лабораторные методы, последние из которых являются вспомогательными. Положительный эффект от лечения в большинстве случаев достигается при консервативном подходе, включающем медикаментозную терапию, диету, санаторно-курортное лечение и физиотерапию. В тяжелых осложненных случаях может быть выполнено оперативное вмешательство. При соблюдении всех рекомендаций прогноз для жизни при дискинезии благоприятный.
Список использованной литературы
- Гастроэнтерология. Национальное руководство /2020.-714
- Григорьева И.Н. Основные факторы риска желчнокаменной болезни// Российский журнал гастроэнтерологии, гепатологии, колопроктологии.-2007.-Т17,№ 6,17-21.
- Иванченкова Р.А.Хронические заболевания желчевыводящих путей. М.Атмосфера, 2008.3 — 416;
- Гастроэнтерология и гепатология: диагностика и лечение: руководство для врачей / под ред. А.В. Калинина, А.И. Хазанова; Гл. воен. клин. госпиталь им. Н.Н. Бурденко. – М.: Миклош, 2007. – 600с. 616.3 Г22
- И.М.Щербенков. Дискинезия желчевыводящих путей: возможности терапии. Справочник поликлинического врача. 2012; 11: 50–54.3.
- Болезни печени и желчевыводящих путей. Руководство для врачей. Под ред. В.Т.Ивашкина. М.: Изд. Дом «М-Вести», 2005.
Дискинезия желчевыводящих путей – функциональное расстройство желчного пузыря и его протоков из-за нарушений моторики и тонуса органа. Среди всех заболеваний желчного пузыря оно встречается чаще всего. Обычно диагностируется у женщин, что связано с гормональным фоном и обменными процессами. Особенно часто жалобы предъявляют девочки-подростки.
ДЖВП обычно не первичное заболевание. Оно развивается на фоне других поражений ЖКТ. Это может быть колит, язвенная болезнь, гастрит, панкреатит. Впервые было описано в начале прошлого столетия.
Содержание
- Причины заболевания
- Классификация
- Проявления болезни
- Диагностика
- Лечение ДЖВП
- Прогноз и профилактика
- Дисфункция жёлчного пузыря (K82.8)
-
-
- Автоматизация клиники: быстро и недорого!
- Автоматизация клиники: быстро и недорого!
-
- Классификация
- Этиология и патогенез
- Эпидемиология
- Факторы и группы риска
- Клиническая картина
- Cимптомы, течение
- Диагностика
-
- Дискинезия
- Причины возникновения
- Симптомы
- Типы дискинезии
- Диагностика
- Лечение заболевания
-
- Лечение у взрослых
- Лучение у детей
- Профилактика
- Вопрос-ответ
- Заключение
- Список использованной литературы
-
- Дисфункция билиарного тракта
- Классификация дисфункциональных расстройства билиарного тракта
- Причины дисфункции билиарного тракта
- Симптомы дисфункции билиарного тракта
- Методы диагностики дисфункции билиарного тракта
- Методы лечения дисфункции билиарного тракта
- Дискинезия желчевыводящих путей
- По характеру нарушений двигательной функции желчевыводящих путей дискинезии делятся на:
- Диагностика дискинезий желчного пузыря и желчевыводящих путей
- Лечение дискинезий желчного пузыря и желчевыводящих путей
- В каких случаях необходимо обращаться к врачу:
- Дискинезия желчевыводящих путей
- Получите консультацию гастроэнтеролога
- О развитии болезни
- Причины развития дискинезии
- Клиническая картина
- Диагностика ДЖВП
- Лечение дискинезии
- Цены на услуги гастроэнтеролога
- Наши специалисты:
Причины заболевания
Нарушение оттока желчи может случиться по разным причинам, но все их можно разделить на две большие группы.
Первая – это первичные причины, и тогда симптомы ДЖВП будут появляться в следующих обстоятельствах:
- 1. Стрессы и перегрузка нервной системы, либо срывы в работе вегетативной нервной системы.
- 2. Неправильное питание – нерегулярное, переедание, слишком большое содержание в диете жирных продуктов, либо низкокачественных, недостаточное пережёвывание.
- 3. Астеническое телосложение в подростковом возрасте и нехватка массы тела.
- 4. Аллергические реакции – астма, крапивница.
В этом случае дискинезия желчного пузыря, если она не сочетается с другими болезнями органов пищеварения, лечится вполне успешно.
Вторая группа причин болезни – это сочетание с заболеваниями желудка и кишечника. Дисфункция здесь не является первичной, поэтому для её устранения придётся вылечить основную патологию. Обычно это холецистит, холангит, гастрит, язвенная болезнь, дуоденит, панкреатит.
Иногда дискинезия сопровождает гепатиты, глистные инвазии, дисбиоз кишечника, инфекции кишечника.
Классификация
Существуют типы дискинезии желчевыводящих путей, и от них зависит симптоматика болезни.
Гипотоническая или гипомоторная форма развивается при недостаточной сократительной способности желчного пузыря и его протоков. Чаще встречается после 40 лет.
Гипертоническая или гипермоторная развивается при повышенной сократительной способности желчного пузыря и его протоков. Чаще встречается у детей и подростков, у молодых людей.
Гипотонически-гиперкинетическая дискинезия, которая ещё называется смешанной, проявляется симптомами как гипотонического, так и гипертонического типов.
Проявления болезни
Дискинезия имеет различные симптомы, они будут зависеть от типа болезни. Поэтому при одном и том же диагнозе: ДЖВП пациенты имеют разные жалобы.
Для гипертонического типа это будет:
- 1. Острая боль в правом подреберье, которая отдаёт под правую лопатку или в правое плечо. Приступ боли развивается после переедания или других погрешностей в диете, при сильной физической нагрузке, стресса.
- 2. Тошнота или рвота на фоне болевого синдрома.
- 3. Нарушение стула, которое сопровождается диареей или запором.
Боль может пройти сама или купируется спазмолитиками. Вне болевого приступа пациент чувствует себя удовлетворительно. Признаками заболевания могут быть лишь незначительные неприятные ощущения в правом подреберье. Проявления интоксикации и воспалительные маркеры в анализах крови отсутствуют.
Для гипотонического типа характерна постоянная тупая ноющая боль в районе правого подреберья, чувство тяжести и распирания в этой зоне. Появляются диспепсические расстройства – горечь во рту, отрыжка, тошнота, метеоризм, запор или диарея, снижение аппетита.
Диагностика
Прежде, чем приступать к лечению дискинезии, следует провести диагностические процедуры и установить точный диагноз, а также найти причину болезни. Пациент проходит УЗИ органов брюшной полости, сдаёт общий и биохимический анализы крови, по показаниям проводится дуоденальное зондирование.
Как только причина болезни оказывается найдена, назначается терапия, которая помогает устранить симптомы и не допустить развития симптомов в дальнейшем.
Лечение ДЖВП
Терапия дискинезии желчевыводящих путей должна носить комплексную направленность. Следует нормализовать режим питания, провести санацию очагов инфекции, избавиться от дисбиоза кишечника, если он подтвердится при диагностике. Важно не только устранить симптомы заболевания, но и не допустить появления их в дальнейшем.
Одной из главных рекомендаций является диетотерапия. Необходимо отказаться от жирной и жареной пищи, кондитерских изделий из магазина, холодных блюд, продуктов, вызывающих газообразование.
При гипертоническом типе заболевания назначаются желчегонные препараты -холеретики, минеральные воды подогретые, спазмолитики во время приступа.
При гипотоническом – желчегонные препараты-холекинетики, минеральные воды с большим содержанием минеральных веществ комнатной температуры.
Рекомендации при дискинезии желчевыводящих путей включают в себя также проведение физиотерапии – электрофорез с сульфатом магния, ультразвук, импульсные токи низкой частоты. Регулярно следует посещать врача – гастроэнтеролога для контроля за состоянием. При необходимости требуется коррекция терапии, так как болезнь имеет хронический характер. Полезны ежегодные поездки на оздоровительные курорты.
Прогноз и профилактика
Заболевание будет протекать хронически на протяжении всей жизни, но при соблюдении диеты и при здоровом образе жизни можно избежать развития болевых приступов.
Среди осложнений при самолечении или несоблюдении рекомендаций врача может развиться калькулёзный холецистит и холангит.
Профилактические меры включают в себя соблюдение принципов здорового питания, нормализацию сна, избегание стрессов и обязательное лечение заболеваний, которые могут привести к развитию вторичной ДЖВП.
Дисфункция жёлчного пузыря (K82.8)
Дисфункция (дискинезия) желчного пузыря (ДЖП) — это расстройство сократимости желчного пузыря (опорожнения или наполнения), которое проявляется болью билиарного типа.
Примечание. Согласно Римским критериям III функциональных расстройств пищеварительного тракта (2006), ДЖП отнесена к рубрике Е1. Дисфункция сфинктера Одди билиарного и панкреатического типов отнесены к рубрикам Е2 и Е3. Согласно МКБ-10, они рассмотрены в подрубрике «Спазм сфинктера Одди» (К83.4).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
первичные и вторичные.
По функциональному состоянию:
— гиперфункция (гипермоторика);
— гипофункция (гипомоторика).
Этиология и патогенез
Этиология
Первичные функциональные расстройства желчного пузыря (ЖП) встречаются редко и могут быть связаны с нарушением сократимости из-за врожденной патологии гладкомышечных клеток, снижения чувствительности к нейрогуморальным Нейрогуморальный — относящийся к взаимодействию нервной системы и гуморальных факторов (любое биологически активное вещество в жидкостях организма)
стимулам.
Более часто встречаются вторичные функциональные расстройства ЖП, которые могут быть обусловлены следующими факторами:
Патогенез
Билиарная боль возникает, когда при увеличенном сопротивлении прохождению желчи в пузырном протоке сокращение желчного пузыря не приводит к его опорожнению. Помимо этого опорожнение желчного пузыря может быть затруднено в результате нарушенной мышечной сократимости при отсутствии избыточного давления в желчном пузыре и протоках.
В некоторых случаях билиарная боль возникает при растяжении желчного пузыря до объема, который не вызывает боль у здоровых людей. Это связано с нарушением моторики и снижением порога чувствительности к болевым стимулам.
Эпидемиология
Распространенность дисфункции желчного пузыря неизвестна. Среди лиц с сохраненным желчным пузырем, не имеющих ультразвуковых признаков ЖКБ, билиарную боль отмечают у 7,6% мужчин и 20,7% женщин.
Факторы и группы риска
Клиническая картина
Cимптомы, течение
В сочетании с болью могут встречаться один или несколько следующих признаков:
— иррадиация боли в спину или правую лопатку;
— появление боли после приема пищи;
— появление боли в ночное время;
— тошнота и рвота.
Для разных форм дисфункции общими считаются такие признаки, как горечь во рту, вздутие живота, неустойчивый стул.
Диагностика
Как и большинство диагнозов из группы функциональных расстройств органов пищеварения, диагноз дисфункции желчного пузыря (ДЖП) ставится методом исключения.
Диагностические критерии функционального расстройства желчного пузыря (ЖП):
1. Критерии функциональных расстройств ЖП и сфинктера Одди.
2. Наличие ЖП.
3. Нормальные показатели печеночных ферментов, конъюгированного билирубина и амилазы/липазы в сыворотке крови.
4. Отсутствие других причин для билиарных болей.
Визуализация
1.УЗИ имеет ведущее значение при диагностике дискинезий. Позволяет с высокой точностью определить:
— особенности структурных изменений желчного пузыря и желчных протоков (форма, расположение, размеры желчного пузыря, толщина, структура и плотность стенок, деформации, наличие перетяжек);
— характер гомогенности полости желчного пузыря;
— характер внутрипросветного содержимого, наличие внутриполостных включений;
— изменение эхогенности паренхимы Паренхима — совокупность основных функционирующих элементов внутреннего органа, ограниченная соединительнотканной стромой и капсулой.
печени, окружающей желчный пузырь;
— сократительную способность желчного пузыря.
Ультразвуковые признаки дискинезий:
— увеличение или уменьшение объема;
— неоднородность полости (гиперэхогенная взвесь);
— снижение сократительной функции;
— при деформации желчного пузыря (перегибы, перетяжки, перегородки, которые могут быть следствием воспаления) дискинезии встречаются значительно чаще;
Остальные признаки могут свидетельствовать о воспалительном процессе либо перенесенном воспалении, желчнокаменной болезни; имеют значение при дифференциальной диагностике.
2. Ультразвуковая холецистография применяется для исследования моторно-эвакуаторной функции желчного пузыря в течение 1,5-2 часов от момента приема желчегонного завтрака до достижения первоначального объема. После стимуляции в норме через 30-40 минут желчный пузырь должен сократиться на 1/3-1/2 объема.
3. Динамическая гепатобилисцинтиграфия (HIDA, PIPIDA, ISIDA) позволяет:
— оценить поглотительно-выделительную функцию печени, накопительно-эвакуаторную функцию желчного пузыря (гипермоторная, гипомоторная), проходимость терминального отдела общего желчного протока;
— выявить обструкцию желчных путей, недостаточность, гипертонус, спазм сфинктера Одди, стеноз большого дуоденального сосочка (БДС);
— дифференцировать органические и функциональные нарушения при помощи пробы с холецистокинином, нитроглицерином или метоклопрамидом.
Если опорожнение желчного пузыря составляет менее 40%, то наиболее вероятен диагноз дисфункции желчного пузыря.
Если опорожнение желчного пузыря происходит нормально (более 40%), проводят ЭРХПГ ЭРХПГ — эндоскопическая ретроградная холангиопанкреатография
.
При отсутствии камней и другой патологии в общих желчных протоках, выполняется манометрия Манометрия — измерение давления внутри имеющихся в теле человека органов
сфинктера Одди.
4. Фракционное хроматическое дуоденальное зондирование позволяет получить информацию о:
— тонусе и моторике желчного пузыря;
— тонусе сфинктера Одди и Люткенса;
— коллоидной стабильности пузырной и печеночной фракции желчи;
— бактериологическом составе желчи;
— секреторной функции печени.
5. Гастродуоденоскопия применяется для исключения органических поражений верхних отделов желудочно-кишечного тракта; для оценки состояния БДС, поступления желчи.
7. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ ЭРХПГ — эндоскопическая ретроградная холангиопанкреатография
) является методом прямого контрастирования желчных путей, который позволяет выявить наличие кoнкрементов, расширение желчных путей, стеноз БДС, а также осуществить прямую манометрию сфинктера Одди. ЭРХПГ ЭРХПГ — эндоскопическая ретроградная холангиопанкреатография
важна при дифференциальной диагностике органических и функциональных заболеваний.
8. Компьютерная томография (КТ) выявляет органическое поражение печени и поджелудочной железы.
9. Магнитно-резонансная томография (МРТ) обладает высокой контрастностью и разрешением (срезы от 1,5 мм), позволяет получать высококачественные многопроекционные изображения с возможностью построения трехмерных изображений. МРТ предоставляет возможность бесконтрастной визуализации протоковой системы.
Применение магнитно-резонансной холангиопанкреатографии (МРХПГ) позволяет визуализировать внутрипеченочные протоки (от уровня 4-го порядка) и внепеченочные желчные протоки до БДС.
Дискинезия
Дискинезия желчевыводящих путей — это нарушение процесса оттока желчи от печени. Из-за подобных сбоев в работе организма происходит застой печеночного секрета, а его избыточный объем может поступать в кишечник.
Патологический процесс сопровождается характерной симптоматикой, при появлении которой важно как можно скорее обратиться к гастроэнтерологу. После качественной диагностики врач разрабатывает схему лечения, которое зависит от разновидности заболевания и клинической картины. Соблюдение простых мер профилактики позволяет предупредить развитие патологии.
Причины возникновения
Дискинезия является одним из самых распространенных заболеваний желчевыделительной системы (около 70% от общего количества случаев). В качестве первичной болезни патологию регистрируют достаточно редко, в большинстве случаев она развивается на фоне различных системных недугов и других проблем со здоровьем.
Факторы, которые могут привести к возникновению заболевания «дискинезия желчевыводящих путей»:
- повышение кислотности желудка при язвенном поражении, гастрите;
- желчнокаменная болезнь;
- дисбаланс гормонов, который наблюдается при менопаузе, синдроме поликистозных яичников, проблемами с надпочечниками;
- хронические воспаления в брюшной полости;
- паразитарные инвазии;
- кишечные инфекции;
- чрезмерное употребление в пищу жирных продуктов;
- несбалансированное, нерегулярное питание, большое количество вредной еды в ежедневном рационе, дефицит витаминов и минеральных веществ;
- продолжительный прием некоторых лекарственных препаратов.
Некоторые специалисты связывают появление заболевания с психосоматическими причинами. Это связано с тем, что дискинезия нередко диагностируется у пациентов с неврозами и у тех, кто пережил психотравмирующие ситуации.
Болезнь возникает и у малышей с повышенной возбудимостью. Также провоцирующим фактором может быть малоподвижный образ жизни, астенический (тонкокостный) тип телосложения
Симптомы
Симптоматика заболевания зависит от его разновидности. Однако можно выделить общие признаки, характерные для всех типов ДЖВП:
- тупая или острая боль в правом подреберье, отдающая в лопаточную область и плечо (возникает преимущественно после приемов пищи и физических нагрузок);
- ощущение распирания живота, тяжесть;
- горечь в ротовой полости;
- метеоризм;
- тошнота или рвота;
- запор, жидкий стул;
- нарушения сердечного ритма, изменение тонуса кровеносных сосудов и другие вазомоторные патологии;
- головная боль (мигрень), бессонница;
- повышенное потоотделение;
- общая слабость, перепады настроения, раздражительность.
Болезнь сопровождается ухудшением процесса оттока желчи в двенадцатиперстную кишку с последующими нарушениями пищеварительной функции. Если своевременно не обратиться к врачу и не приступить к качественному лечению дискинезии, существенно возрастает риск развития серьезных осложнений.
Типы дискинезии
По характеру нарушения моторной функции ДЖВП делится на гиперкинетическую (сокращения желчного пузыря усилены) и гипокинетическую (стенки расслабляются, отток желчи замедленный). В первом случае наблюдаются такие симптомы дискинезии, как интенсивная боль, отдающая в лопатку и проявляющаяся приступообразно, а также тошнота (в редких случаях — рвота).
Характерные признаки гипокинетической болезни:
- ощущение переполненности, тяжести в животе;
- неинтенсивная боль в правом подреберье;
- проблемы со стулом (диарея, запор);
- изменение цвета каловых масс;
- рост показателей билирубина, холестерина в крови, образование сгустков, камней в желчном пузыре.
Также дискинезию можно классифицировать по механизму этиологии на первичную и вторичную. Например, в первом случае речь идет о неправильном образе жизни, во втором заболевание провоцируют сопутствующие патологические процессы.
Диагностика
При возникновении подозрительных симптомов рекомендуется обратиться к гастроэнтерологу. Специалист опрашивает пациентов для установления клинической картины, изучает анамнез и проводит первичный осмотр с пальпацией области живота для определения очагов патологии. Затем врач должен назначить перечень необходимых исследований, которые проводятся для дальнейшей постановки точного диагноза и назначения эффективной терапии.
Стандартный перечень лабораторных анализов для диагностирования дискинезии у детей и взрослых:
- общий, биохимический анализ крови;
- общий анализ мочи;
- анализ кала на лямблии, копрограмма;
- печеночные пробы и др.
- УЗИ органов желчевыводящей системы;
- дуоденальное зондирование;
- рентгенография (в том числе холангиография и холецистография);
- МРТ печени (при необходимости);
- желудочное, кишечное зондирование с забором проб желчи.
Все перечисленные выше исследования позволяют определить структуру и оценить функциональное состояние внутренних органов, выявить возможные нарушения.
Лечение заболевания
Главная задача, которую ставят перед собой врачи при терапии дискинезии — нормализация оттока желчи и предупреждение ее застоя в желчном пузыре. Общие рекомендации пациентам, которые касаются образа жизни в период обострения болезни:
- полноценный ночной сон не менее 8 часов в сутки;
- чередование физических упражнений и интеллектуальных занятий;
- отход ко сну не позже 23 часов;
- регулярные прогулки на свежем воздухе.
В период лечения дискинезии желчевыводящих путей у взрослых и детей особое внимание уделяется питанию. Несколько важных правил:
- есть не менее 5-6 раз в сутки небольшими порциями для стимулирования выведения желчи;
- исключение из рациона копченостей, жирной, жареной пищи, острого, консервированной продукции;
- употребление минеральной воды;
- минимизирование количества соли в готовых блюдах для предупреждения накапливания жидкости в организме.
Лечение у взрослых
Препараты, которые назначаются взрослым в составе консервативного лечения болезни в зависимости от типа заболевания:
- холеспазмолитики;
- холеретики;
- ферменты;
- нейротропные медикаменты (по назначению психотерапевта, если есть показания).
Неплохие результаты показывают физиотерапевтические методики (электрофорез, диадинамотерапия). Некоторые специалисты советуют пройти курс массажа с воздействием на определенные точки тела, отвечающие за функционирование желчевыводящей системы. Используются и нетрадиционные методы, например, иглоукалывание (акупунктура).
Народные средства не помогут избавиться от дискинезии, однако их можно использовать в составе комплексной терапии в дополнение к медикаментозным препаратам. Сборы лекарственных трав назначают курсами раз в полгода. Какие именно растения стоит применять, зависит от типа патологии.
Лучение у детей
При выявлении воспалительного процесса маленьким пациентам с диагнозом ДЖВП назначают антибактериальные препараты. Если провоцирующим фактором стали паразиты, показаны антигельминтные средства. Тактика лечения напрямую зависит от типа заболевания и его причин. Если диагностирована гипокинетическая дискинезия, подбирается комплекс препаратов различных групп (например, прокинетики, холеретики, медикаменты для поддержания работы печени и др.).
Известный педиатр Евгений Комаровский рекомендует физиотерапевтические методы, такие как электрофорез и гальванизация. Также в положительной динамике помогут синусоидальные модулированные токи и диадинамические токи Бернара.
Гиперкинетическая дискинезия у малышей лечится следующими препаратами:
- седативные средства;
- гепатопротекторы;
- ферменты;
- холеспазмолитики.
- СВЧ;
- аппликации парафином;
- электрофорез;
- радоновые, хвойные ванны.
Ребенок должен придерживаться здорового питания. Пациента кормят по принципу стола №5 , при этом следует иногда устраивать разгрузочные дни с кефиром и творогом или фруктами. Приемы пищи должны быть частыми и порционными.
Профилактика
Профилактические меры, которые позволяют предупредить возникновение заболевания:
- соблюдение режима труда и отдыха;
- полноценное сбалансированное питание с ограничением жареной, жирной пищи, копченостей, соленого и с включением свежих овощей и фруктов;
- отказ от курения и других вредных привычек;
- дозирование физических нагрузок;
- полноценный сон, регулярные прогулки на свежем воздухе;
- своевременное лечение патологий (как острых, так и хронических);
- исключение стрессовых, психотравмирующих ситуаций.
Стоит отдельно выделить вторичную профилактику, которая показана уже после диагностирования патологического процесса у пациента. Она заключается в проведении регулярных профилактических осмотров для выявления характерных признаков болезни на самых ранних сроках.
Несмотря на то, что патология носит хронический характер, при соблюдении перечисленных выше мер заболевание будет протекать без обострений. Если отказаться от выполнения профилактических мероприятий, возможны серьезные осложнения со стороны печени, желчного пузыря, желчевыводящих протоков.
Вопрос-ответ
Женщины болеют в 10 раз чаще, чем мужчины.
Первичный тип чаще возникает у лиц с вегетативными дисфункциями, нервными расстройствами, неправильным питанием и нарушениями сна. Вторичная патология развивается на фоне болезней органов пищеварения, гепатитов, после удаления желчного пузыря. На вероятность заболеть влияет гормональный фон и наличие некоторых хронических заболеваний в анамнезе.
При неправильном лечении повышается риск образования камней желчного пузыря, развития острого или хронического панкреатита, холецистита, рефлюкс-гастрита. Все это трудно поддается терапии и серьезно сказывается на состоянии здоровья пациента.
Заключение
иск— патологические процессы, которые характеризуются нарушениями сократительной функции органов желчевыводящей системы. Сокращения могут быть слишком сильными или наоборот, недостаточной интенсивности. В результате желчь, поступающая в двенадцатиперстную кишку, выходит в избытке либо в малом объеме.
Заболевание проявляется по-разному в зависимости от его типа. Чаще всего дискинезия желчевыводящих путей сопровождается болевым синдромом в правом подреберье, диспепсическим синдромом, раздражительностью, утомляемостью.
Лечение должно быть комплексным. Терапия сочетает в себе соблюдение строгой диеты, прием лекарственных средств и правильный образ жизни. Для предупреждения развития патологии стоит придерживаться профилактических рекомендаций.
Список использованной литературы
Функциональные расстройства желчевыводящей системы у детей | #07/08 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи.. Журнал «Лечащий врач». Дата обращения: 17 декабря 2020.
Richmond B. Biliary Dyskinesia in Veteran Patients: Response. // Am Surg — 2021 — Vol — NNULL — p.3134821997411; PMID:33634709
Гастроэнтерология и гепатология: диагностика и лечение. Руководство для врачей. Под ред. А.В.Калинина, А.И.Хазанова. М.: Изд. Миклош, 2007.
В. Т. Ивашкин, И. В. Маев, Ю. О. Шульпекова, Е. К. Баранская, А. В. Охлобыстин, А. С. Трухманов. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. Российский журнал гастроэнтерологии, гепатологии, колопроктологии (2018). Дата обращения: 20 ноября 2020.
Дисфункция билиарного тракта
Среди заболеваний билиарного тракта первое место принадлежит дискинетическим расстройствам.
Под дисфункциями желчевыводящих путей (ранее их называли дискинезиями) подразумеваются нарушения моторно-эвакуаторной функции желчного пузыря, протоков, а также нарушение тонуса сфинктера Одди. Эти изменения приводят к нарушению процесса образования и выделения желчи, а в дальнейшем – и к её застою. Дисфункции билиарного тракта – это функциональные расстройства длительностью более 3-х месяцев. Они могут носить периодический, кратковременный или затяжной характер, проявляясь в виде болей в правом подреберье.
Желчь выполняет важную роль в процессе пищеварения. Она нужна для “размыления“ жиров до состояния эмульсии. Затем она в кишечнике обрабатывается ферментами, расщепляется и всасывается. Желчь представляет собой водяной раствор, состоящий на 70% из солей желчных кислот (холевая и хенодиоксихолевая), на 22% – из фосфолипидов (лецитина), на 4% – из холестерина, на 3% – из белка и на 0,3% – из билирубина. При недостаточном количестве желчных кислот – лецитина и холестерина – появляется нерастворимый холестерин, и желчь становится литогенной. При застойных явлениях в билиарном тракте происходят изменения состава желчи, развивается воспалительный процесс и появляется осадок в желчи – билиарный сладж, что в дальнейшем может привести к образованию конкрементов.
Классификация дисфункциональных расстройства билиарного тракта
дисфункция желчного пузыря;
дисфункция сфинктера Одди.
гипофункция или гиперфункция желчного пузыря;
спазм или недостаточность сфинктера Одди.
Оставьте телефон –
и мы Вам перезвоним
Причины дисфункции билиарного тракта
Первичная дискинезия желчевыводящих путей может возникнуть у детей из-за: несогласованной работы симпатической и парасимпатической нервной системы: снижается тонус сфинктера Одди и желчного пузыря. Также различные стрессы, неправильный режим питания или погрешности в еде (употребления большого количества жирной пищи, переедание или нерегулярный прием пищи) приводят к тому, что нервно-мышечный аппарат желчного пузыря становится раздражённым и плохо сокращается.
Вторичная дискинезия желчевыводящих путей появляется из-за: хронических болезней пищеварительной системы, глистной инвазии; врождённых пороков развития желчевыводящих путей; эндокринных нарушений, воспалительных заболеваний пищеварительной системы.
Симптомы дисфункции билиарного тракта
Клинические проявления дисфункциональных расстройств билиарного тракта достаточно широки и могут носить неспецифический характер. Жалобы многосимптомны, как правило, связаны с психосоциальными факторами. Их можно условно разделить на три группы.
Для гипертонической формы дисфункции желчного пузыря характерны острые приступообразные, колющие, сжимающие кратковременные боли в правом подреберье или вокруг пупка, сопровождающиеся, как правило, тошнотой, отрыжкой или даже рвотой, но без подъема температуры.
Для гипотонической формы характерны ноющие, давящие, тупые боли, приобретающие постоянный характер и связанные с приемом пищи, физической нагрузкой или эмоциональным напряжением. Отмечается горечь во рту, тошнота.
Для спазма сфинктера Одди в сочетании со сниженным тонусом желчного пузыря характерны тупые, ноющие боли в животе. При недостаточности сфинктера Одди, характерны ранние боли после приема жирной пищи, они могут быть и острыми и ноющими, в сочетании с проявлениями диспепсии.
Наблюдаются тошнота, рвота, отрыжка, изжога, горечь во рту, чувство тяжести в эпигастрии, изменение характера и частоты стула. Все это связано с несвоевременным выделением желчи в двенадцатиперстную кишку и нарушением переваривания жиров, с дуоденогастральным и гастроэзофагальными рефлюксами.
Головная боль, чувство кома в горле, потливость, сонливость, быстрая утомляемость, кардиалгия, похолодание конечностей, изменение поведения, тревожность, истерия, снижение способности к обучению и работоспособности.
Методы диагностики дисфункции билиарного тракта
Обилие и многообразие симптомов дисфункциональных расстройств билиарного тракта вызывает затруднения в постановке диагноза, что требует дополнительного
обследования.
К скриниговым методам диагностики относятся: биохимические исследования сыворотки крови, УЗИ органов брюшной полости и ЭГДС.
Для уточнения диагноза используются УЗИ с определением функции желчного пузыря и сфинктера Одди, динамическая холесцинтиграфия, ЭРХПГ.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Для улучшение оттока желчи хорошо проводить дюбажи по Демьянову (слепое зондирование), с сульфатом магния (0,2-0,4 г/кг), минеральной водой «Донатом магния», 1-2 раза в неделю (на курс до 4-8 процедур).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
седативные препараты: корень валерианы, бром, пустырник, шалфей.
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Дискинезия желчевыводящих путей
Дискинезия желчного пузыря и сфинктеров желчевыводящих путей представляет собой неполное, чрезмерное или несвоевременное сокращение мышц желчного пузыря или сфинктеров желчевыводящих путей, которое приводит к нарушению нормального оттока желчи.
Дискинезии желчевыводящих путей относятся к часто встречающимся заболеваниям. Женщины болеют в 10 раз чаще, чем мужчины.
Сокращение желчного пузыря происходит под действием гормона холецистокинина, который выделяют клетки слизистой оболочки двенадцатиперстной кишки. Выделение холецистокинина происходит под действием пищи. При попадании пищи в двенадцатиперстную кишку, происходит выброс холецистокинина, желчный пузырь сокращается, а сфинктер Одди расслабляется. Желчь выделяется в двенадцатиперстную кишку. Весь этот процесс зависит от состояния и тонуса мускулатуры желчного пузыря, сфинктеров и характера пищи.
По происхождению выделяют первичную и вторичную дискинезии желчного пузыря и желчевыводящих путей
- Первичная дискинезия возникает в связи с нарушением нервно-мышечной регуляции двигательной активности желчного пузыря и сфинктеров желчных путей. Считается, что такой вид дискинезий возникает у пациентов астенического телосложения, имеющих невротические или психоэмоциональные нарушения. Таким пациентам кроме диагноза дискинезии желчевыводящих путей, часто устанавливают диагнозы нейроциркуляторной дистонии или вегетососудистой дисфункции. Причинами возникновения дискинезий становятся заболевания эндокринной системы, в частности, заболевания щитовидной железы, половых желез, климакс.
- Вторичная дискинезия желчного пузыря и желчевыводящих путей возникает у пациентов с заболеваниями других органов желудочно-кишечного тракта (хронический гастрит, дуоденит, энтерит, колит). Особенно часто дискинезии возникают при заболеваниях двенадцатиперстной кишки, когда в связи с поражением клеток слизистой оболочки двенадцатиперстной кишки, нарушается выброс ими холецистокинина. Вторичные дискинезии возникают и у больных желчекаменной болезнью или хроническим холециститом.
По характеру нарушений двигательной функции желчевыводящих путей дискинезии делятся на:
- Гипертонически-гиперкинетическая
- Гипотонически-гипокинетическая
- Смешанная.
Гипертонически-гиперкинетическая дискинезия встречается реже. Она характерна для людей с возбудимой нервной системой, астенического телосложения, сочетается с неврозами. Преобладает молодой возраст пациентов. Считается, что гипертонической дискинезии способствует питание с большим количеством специй, приправ, острых блюд.
Гипертонически-гиперкинетическая дискинезия желчного пузыря проявляется болью. Болевые ощущения появляются в области желчного пузыря, в правом подреберье. Боли отдают в правую половину грудной клетки, правую лопатку, ключицу, плечо, правую половину шеи или нижней челюсти. Интенсивность боли может быть различной. Часто боли бывают достаточно сильными. Продолжительность боли до получаса. Провоцируется болевой приступ приемом жирной или острой пищи, психо-эмоциональным напряжением.
Гипотонически-гипокинетическая дискинезия желчного пузыря и желчевыводящих путей встречается чаще и наблюдается в основном у лиц, которые ведут малоподвижный образ жизни, имеют лишний вес.
Причиной возникновения гипотонии желчных путей могут стать хронические воспалительные заболевания слизистой оболочки желудка или двенадцатиперстной кишки. Чаще болеют люди старшего возраста. Боли при этом виде дискинезий выражены незначительно. Обычно они тупые, ноющие, сопровождающиеся чувством распирания в правой подложечной области. У пациентов чаще возникают нарушения пищеварения, так как при гипотонии желчного пузыря выделение желчи в кишечник замедлено.
При пищеварении в кишечнике возникает недостаток желчных кислот, что проявляется нарушением всасывания жиров, витаминов, холестерина, солей кальция. У пациентов после еды, особенно при переедании, возникают тошнота, метеоризм, нарушения стула. Часто развиваются запоры, в связи с недостатком стимулирующего действия желчных кислот на мускулатуру кишечника. Но иногда возникают поносы, которые называют гипохолическая диарея. Это состояние также обусловлено недостатком желчных кислот в кишечнике.
Нарушения пищеварения способствуют ожирению, нарушениям обмена веществ, которые проявляются развитием полиартритов, мочекаменной болезни. При длительном течении процесса в желчном пузыре и протоках могут образовываться камни или развиваться воспалительный процесс.
Диагностика дискинезий желчного пузыря и желчевыводящих путей
Осуществляется при помощи дуоденального зондирования. При гипертонической форме дискинезий введение стимулятора желчеотделения (магнезии сульфат) часто вызывает болевой приступ и фракция пузырной желчи выделяется быстро или прерывисто, фаза сокращения желчного пузыря может быть сокращена. При гипокинетической дискинезии – желчь из желчного пузыря вытекает через большой промежуток времени после стимуляции, выделение желчи происходит медленно. Проводится также холецистография и внутривенная холеграфия, радиохолецистография. Эти исследования выявляют изменения наполнения и опорожнения желчного пузыря и позволяют исключить другие заболевания желчных путей и желчного пузыря.
Лечение дискинезий желчного пузыря и желчевыводящих путей
Прежде всего, необходима нормализация режима питания, режима труда и отдыха, состояния нервной системы. При гипертоническом типе дискинезий назначается диета с исключением жареных, острых блюд, приправ, копченостей, алкогольных напитков. Рекомендуется прием пищи небольшими порциями, часто. При болях назначаются спазмолитические средства, седативные сборы лекарственных трав.
Назначается физиотерапевтическое и санаторно-курортное лечение, лечебная физкультура. При гипокинетическом варианте дискинезий диета несколько расширяется. Применяются препараты, стимулирующие двигательную активность желчных путей (ксилит, сорбит, сульфат магния). Рекомендуется проведение дуоденальных зондирований с освобождением желчного пузыря от желчи или «закрытых тюбажей», когда пациенту рекомендуется специальная методика, по которой он может самостоятельно проводить стимуляцию сокращения желчного пузыря. Обязательно назначается лечебная физкультура и санаторно-курортное лечение.
В каких случаях необходимо обращаться к врачу:
- если прием острой, жирной пищи провоцирует приступы интенсивных болей в правом подреберье, отдающих под лопатку, в правую половину грудной клетки;
- если беспокоят тупые или ноющие боли в правом подреберье,
- если после приема пищи беспокоит тошнота, вздутие живота, неустойчивый стул.
Автор статьи: Тряпицын Александр Валерьевич (врач-гастроэнтеролог, к.м.н.)
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Дискинезия желчевыводящих путей
Обновлено: 02.11.2021
Просмотров: 18817
- / / /
- Дискинезия желчевыводящих путей
ЗАПИСАТЬСЯ НА ПРИЁМ
Получите консультацию гастроэнтеролога
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-гастроэнтерологом Мельниковой Е.Г., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В Клиническом госпитале на Яузе диагностика дискинезии желчевыводящих путей (ДЖВП) проводится с помощью УЗ исследования, МР-холангиографии, эндосонографии и дуоденоскопии. Метод лечения патологии подбирается индивидуально и зависит от выраженности заболевания и пожеланий пациента.
О развитии болезни
Дискинезия желчевыводящих путей возникает как следствие нарушения сократительной функции желчного пузыря и его протоков. Заболевание не сопровождается их органическими изменениями, а носит функциональный характер. Чаще ДЖВП встречается у женщин.
Причины развития дискинезии
- Частые стрессы;
- неправильный режим питания, злоупотребление жирной и острой пищей;
- сидячий образ жизни (пусковой фактор гипокинетической ДЖВП);
- патология эндокринной системы (заболевания яичников, щитовидной железы);
- органическое поражение ЖКТ (язвенная болезнь желудка, колит, аппендицит);
- глистные инвазии.
Клиническая картина
Различают две формы дискинезии желчевыводящих путей:
- гиперкинетическая — сопровождается частыми и сильными сокращениями гладкой мускулатуры;
- гипокинетическая — мышечные сокращения очень слабые и редкие.
Гиперкинетическая ДЖВП. Чаще всего диагностируют у пациентов молодого возраста (до 40 лет). Заболевание проявляется острыми, приступообразными болями в эпигастральной области и правом подреберье, которые усиливаются при приеме жирных или острых блюд. Пациенты отмечают появление привкуса горечи в утренние часы. Также заболевание сопровождается повышенной утомляемостью, нарушением сна, снижением аппетита.
Гипокинетическая дискинезия. Бич людей более старшего возраста с лабильной психикой. Их беспокоят ноющая боль и неприятные ощущения в правом подреберье, которые могут иррадиировать в плечо или лопатку (справа). Длится подобное состояние достаточно долго — от нескольких часов до
Диагностика ДЖВП
- Консультация гастроэнтеролога. Врач проводит опрос и тщательный осмотр пациента. При необходимости возможно консультирование врачом смежной специальности — гепатологом.
- Для подтверждения диагноза и верификации формы ДЖВП назначаются дополнительные обследования:
- биохимический анализ крови;
- УЗИ с исследованием сократительной функции желчного пузыря;
- МРТ желчного пузыря;
- МР холангиография.
Также в стенах нашего учреждения вы и ваши близкие могут пройти комплексное обследование по программе Check-up «Здоровая печень».
Лечение дискинезии
Для терапии ДЖВП в Клиническом госпитале на Яузе применяются только современные методики и препараты, эффективность которых доказана международными научными исследованиями.
- Схема лечения назначается гастроэнтерологом с учетом формы заболевания и сопутствующей патологии.
- Возможно применение антибактериальных, противовоспалительных, спазмолитических препаратов.
- С целью предупреждения рецидивов недуга для каждого пациента разрабатывается индивидуальная диета.
- При наличии сопутствующих патологий печени и других отделов ЖКТ наших клиентов консультируют гепатолог и хирург.
Помните: своевременная диагностика и лечение дискинезии желчевыводящих путей предотвратят развитие более серьезных патологий ЖКТ и вернут вам радость здоровой жизни. При наличии симптомов заболевания запишитесь на прием к гастроэнтерологу Клинического госпиталя на Яузе прямо сейчас!
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Цены на услуги гастроэнтеролога
- Стандартные консультации
- Прием (осмотр, консультация) врача-гастроэнтеролога первичный 3 900 руб.
- Прием (осмотр, консультация) врача-гастроэнтеролога повторный 3 500 руб.
- Телеконсультации
- Удаленная консультация врача-гастроэнтеролога первичная 2 500 руб.
- Удаленная консультация врача-гастроэнтеролога повторная 2 200 руб.
- Помощь на дому
- Прием (осмотр, консультация) врача-терапевта с выездом на дом в пределах МКАД 5 500 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.Наши специалисты:
МельниковаЕкатерина Геннадьевна Заведующий клинико-диагностическим отделением
Врач-гастроэнтеролог
Стоимость приема: 3900 ₽ЗАПИСАТЬСЯ НА ПРИЁМ ОБРАТНЫЙ ЗВОНОК
КашевароваСтанислава Сергеевна Врач-гастроэнтеролог
Прием пациентов с 15 лет Кандидат медицинских наук
Стоимость приема: 3900 ₽ЗАПИСАТЬСЯ НА ПРИЁМ ОБРАТНЫЙ ЗВОНОК
КондрашоваЕлена Александровна Врач-гастроэнтеролог, эндоскопист
Стоимость приема: 3900 ₽