Ожирение или избыточный вес часто связаны с чрезмерным потреблением калорий, «перееданием» и отсутствием физической активности, а также с генетическими факторами. Но не только. Оказывается, что иногда проблемы с потерей веса вызваны женскими заболеваниями и гормональными нарушениями, например, синдромом поликистозных яичников или гипотиреозом. В этом случае, не устранив эндокринную патологию, похудеть не удастся даже на голодной диете и при часовых нагрузках в спортзале.
Ожирение и лишний вес — результат «переедания» или болезни?
Наиболее распространенной причиной наличия лишних килограммов является переедание, связанное с неправильными привычками питания и «заеданием» эмоциональных проблем.
Гораздо реже оказывается, что основой избыточного веса или ожирения являются другие заболевания, симптомом которых являются жировые отложения. Эта группа включает в себя гормональные нарушения, связанные с нарушением функционирования щитовидной железы, надпочечников или гипофиза, а также, как правило, синдром поликистозных яичников у женщин.
Всегда ли установка на избыточный вес и ожирение хранится в генах?
Условия окружающей среды играют в наборе веса ключевую роль. Доступность всевозможных пищевых продуктов способствует нездоровому питанию и перееданию. Если добавить к этому снижение физической активности, во время которого можно было бы сжигать большое количество потребляемых калорий, становится понятно, откуда берутся дополнительные килограммы.
Многие семьи, члены которых из поколения в поколение борются с проблемой избыточного веса и ожирения, объясняют свою проблему генетической обусловленностью. На самом деле проблема фактического наследования генов ожирения гораздо сложнее и затрагивает лишь небольшой процент людей в мире. То, что мы «наследуем», — скорее это склонность к нездоровому питанию и пассивному досугу.
С другой стороны, есть заболевания, которые связаны с набором веса. Их патомеханизм основан на чрезмерном потреблении энергии, связанном с нарушениями осей, регулирующих прием пищи, или снижением основного обмена веществ, что вызывает трудности с потерей ненужных килограммов. Хотя такие проблемы могут встречаться у представителей обоих полов, они чаще диагностируются у женщин.
Гипотиреоз — причина проблем с потерей веса
Гипотиреоз на самом деле представляет собой набор клинических симптомов, которые являются эффектом уменьшения количества гормонов, вырабатываемых щитовидной железой: тироксина и трийодтиронина. Это, в свою очередь, приводит к замедлению метаболических процессов, что усугубляет трудности избавления от лишнего веса.
Гипотиреоз встречается у женщин примерно в 5 раз чаще, чем у мужчин. Это связано с тем, что в настоящее время наиболее распространенной причиной гипотиреоза является болезнь Хашимото, которая относится к группе аутоиммунных заболеваний, то есть тех, в которых аномальные иммунные процессы, происходящие в организме, приводят к разрушению клеток организма. В случае болезни Хашимото антитела разрушают клетки щитовидной железы, что приводит к снижению выработки гормонов. Аутоиммунные заболевания чаще встречаются у женщин, поэтому гипотиреоз также больше ассоциируется с представительницами прекрасного пола.
Среди симптомов гипотиреоза могут быть перечислены: увеличение массы тела, несмотря на отсутствие увеличения потребления пищи, хроническая слабость и усталость, снижение концентрации внимания, чувство холода, запоры и нарушения менструального цикла. Лечение патологии основано на приеме недостающих норм гормонов щитовидной железы.
Синдром Кушинга и жировые отложения
Синдром Кушинга представляет собой совокупность клинических симптомов, вызванных избытком глюкокортикостероидов — одного из гормонов, вырабатываемых надпочечниками. Это происходит, когда пациент принимает слишком много глюкокортикостероидов или когда в коре надпочечников образуются вегетативные опухоли, которые выделяют слишком много гормона. Эти типы изменений также чаще встречаются у женщин.
Пациенты с синдромом Кушинга страдают ожирением с характерным распределением жировой ткани преимущественно в области туловища и шеи, в то время как конечности остаются стройными. Кроме того, вокруг живота, бедер и ягодиц у них образуются неприглядные красно-коричневые растяжки. Пациенты с синдромом Кушинга также имеют характерное круглое луноподобное лицо.
На фоне синдрома Кушинга у пациента могут развиться серьезные заболевания, такие как диабет, гипертония и остеопороз. Лечение патологии основано на приеме лекарств, которые ингибируют синтез глюкокортикоидов. Затем рекомендуется удалить узелок — причину повышения уровня гормонов надпочечников.
«Я не могу похудеть» — аденомы гипофиза
Симптомы гипотиреоза или гиперадренокортицизма, описанные выше, также могут быть вызваны нарушениями работы гипоталамуса и гипофиза. Это связано с гормональной осью «гипоталамус — гипофиз — периферические железы: щитовидная железа, надпочечники». Отдельные гормоны, вырабатываемые гипоталамусом, стимулируют или подавляют выработку последующих гормонов гипофизом, что, в свою очередь, влияет на выработку гормонов в периферических железах.
Наиболее распространенной причиной дисфункции оси гипоталамус-гипофиз является наличие в гипофизе аденомы, которая чаще всего продуцирует гормон гипофиза одного типа (в половине случаев это пролактин). По размерам их делят на микроаденомы (до 1 см в диаметре) и макроаденомы (более 1 см).
Наличие микроаденомы в первую очередь связано с симптомами заболеваний, вызванных избытком гормона, продуцируемого клетками аденомы. При макроаденоме, помимо избыточной выработки гормонов, важен размер самого поражения, которое растет внутри черепа. Это может привести к головным болям, нарушениям зрения (из-за близости к гипофизу и зрительному соединению), а также к снижению выработки других гормонов гипофиза из-за сжатия паренхимы.
Благодаря вышеуказанным механизмам наличие опухоли гипофиза может привести к развитию гипотиреоза. Затем аденома сдавливает оставшуюся паренхиму гипофиза и вызывает нарушение выработки гормонов, стимулирующих щитовидную железу гипофиза, что увеличивает выработку гормонов щитовидной железы.
Симптомы и последствия гипотиреоза были описаны выше. С другой стороны, аденома гипофиза может продуцировать избыточное количество адренокортикотропного гормона, что, в свою очередь, увеличивает выработку надпочечниковых глюкокортикостероидов, вызывая гиперадренокортицизм и симптомы болезни Кушинга, также описанные выше.
Ожирение и лишний вес — симптомы синдрома поликистозных яичников
В отличие от вышеупомянутых заболеваний, которые также могут встречаться у мужчин, типичной женской патологией, приводящей к развитию избыточного веса и ожирения, является синдром поликистозных яичников. Это заболевание связано с чрезмерной выработкой андрогенов, то есть мужских половых гормонов, которые должны выделяться физиологически у женщин в небольших количествах.
Поэтому у большинства пациенток наблюдаются нарушения менструального цикла в виде значительно продолжительных циклов или даже аменореи. С другой стороны, менструация происходит гораздо реже, и без овуляции во время циклов. Пациентки имеют кожные симптомы, связанные с гиперандрогенизмом — мужские волосы на лице, груди, прыщи и андрогенную алопецию. Кроме того, около половины случаев связаны с избыточным весом или ожирением.
Эндокринологи могут бороться только с симптомами СПКЯ, такими как менструальные нарушения или изменения кожи. Затем рекомендуется снизить массу тела, а также фармакологическое лечение двухкомпонентными противозачаточными таблетками или препаратами, снижающими выработку или ингибирование андрогенов. Полностью избавиться от поликистоза нельзя.
Почему мы толстеем? — эмоциональные расстройства
Избыточный вес и ожирение также могут быть результатом эмоциональных расстройств. Современный мир навязывает очень интенсивный образ жизни, что отражается на психическом состоянии многих из нас.
Часто спасением от повседневных проблем становится еда. Пациенты заедают стресс, так как это приносит им удовольствие. Однако со временем наступает зависимость от нездоровых привычек питания, и в норму входят постоянные ночные перекусы и поглощение большого количества сладостей. Такой режим быстро влияет на увеличение массы тела и ухудшает самочувствие и самооценку пациентов, что способствует дальнейшим проблемам с питанием. Создается замкнутый круг.
Единственная форма разрушения этого самоходного колеса — обращение к хорошему эндокринологу. К сожалению, в этом случае нет чудесного лечения или операции, которые помогут эффективно избавиться от проблемы избыточного веса и ожирения без лекарств и физических усилий.
Важное условие успешной терапии: помимо нормализации веса пациент должен восстановить самооценку и научиться справляться с повседневными проблемами, избавляясь от разочарования более лучшим способом, чем прием пищи.
[dcb id=9583]
Гормональный дисбаланс влияет на настроение, аппетит и общее состояние здоровья женщины. С возрастом проблемы усугубляются, что ухудшает качество жизни. Некоторые факторы, включая старение, находятся вне контроля человека, однако уровень гормонов контролировать можно. Так почему бы не избавиться от бессонницы и плохого настроения?
Роль гормонов
Эндокринная система вырабатывает гормоны — специальные вещества, которые выполняют различные функции в течение дня и ночью. По сути, все процессы в организме протекают под влиянием или с непосредственным участием гормонов.
Гормоны контролируют:
- половое созревание, рост и вес человека;
- настроение, активность, качество сна;
- половое поведение, фертильность (способность к зачатию);
- процесс беременности, родов и лактации (кормление грудью);
- скорость старения;
- умственные способности, память и т.д.
Даже небольшие изменения уровня гормонов приведут к неблагоприятным последствиям, включая дополнительную нагрузку на организм. Симптомы могут ухудшаться со временем, и гормональный дисбаланс приводит к хроническим проблемам.
Симптомы нарушения гормонального баланса:
- перепады настроения: обидчивость, плаксивость, тревожность;
- ухудшение внешнего вида: бледность кожи, тусклость волос и глаз, повышенная жирность волос и кожи или, напротив, излишняя сухость;
- бессонница, сниженная трудоспособность;
- нарушения критических дней;
- изменение аппетита и веса.
Как лечат гормональные нарушения
При любых симптомах гормонального дисбаланса нужно немедленно обратиться к гинекологу-эндокринологу и сдать анализы на гормоны. Врач, получив результаты анализов, быстро скорректирует гормональный фон, подбирая дозы недостающих гормонов.
Внимание!
В нашей клинике действуют акции на комплексное обследование для женщин и мужчин. Обследование включает анализы и консультацию специалиста. Подробности можно узнать в разделе акции или у консультанта тел. +7 (812) 337-20-07.
Если каких-то гормонов вырабатывается слишком много, подбираются сдерживающие средства. Иногда это синтетические препараты, иногда — растительные.
Такое лечение называется гормонозаместительной терапией. Принимая гормональные препараты, можно сохранить здоровье и молодость на долгие годы.
Как восстановить уровень гормонов простыми средствами
Существуют дополнительные условия, помогающие поддерживать гормональный баланс в норме.
Высыпайтесь
Здоровый сон — важный фактор для поддержания нормального уровня гормонов.
Некоторые гормональные вещества вырабатываются в строго определенное время и при наличии определенных факторов, например темноты, покоя и т.д. Также здоровый сон снижает уровень стресса, провоцирующий выброс больших доз определенных гормонов. Нарушения сна часто связаны с ожирением, сахарным диабетом, проблемами с аппетитом.
Здоровый сон подразумевает наличие темноты. Воздействие света, например от сотовых телефонов или экранов компьютеров, и любое яркое искусственное освещение ночью сказывается на выработке гормона мелатонина, что отрицательно влияет на многие функции организма.
Управляйте стрессом
Врачи указывают на связь между стрессом и уровнем гормонов. Стресс приводит к увеличению адреналина и кортизола. Если уровень этих гормонов слишком высок, то нарушается общий баланс, что приводит к таким факторам, как ожирение, ухудшение настроения и сердечно-сосудистые проблемы.
Чтобы минимизировать риск развития этих заболеваний, необходимо научиться управлять стрессом, ведь даже в самых сложных ситуациях можно найти наиболее выгодную позицию. Например, снизить тревожность может прослушивание музыки, чтение, занятие рукоделием и т.д.
Делайте зарядку
Регулярные упражнения предотвратят переедание. Короткие тренировки помогают регулировать гормоны, которые контролируют аппетит.
Регулярная физическая активность снижает риск метаболического синдрома и диабета 2 типа.
Соблюдайте диету
Сладости не просто оказывают негативное влияние на здоровье, они провоцируют сбой в женской репродуктивной системе. Сахар влияет на метаболические заболевания и резистентность к инсулину. Чрезмерное употребление сладостей грозит гормональным дисбалансом — он оказывает не самое лучшее влияние на сексуальное влечение женщины.
Исключение сахара из рациона поможет контролировать уровень гормонов, включая инсулин.
Что нужно есть:
-
- Полезные жиры. Полезные для здоровья жиры поддерживают баланс гормонов, участвующих в обмене веществ и создающих ощущение сытости. Жирные кислоты регулируют работу клеток, отвечающих за реакцию организма на инсулин. К полезным жирам относят оливковое масло.
- Клетчатку. Клетчатка играет важную роль для здоровья кишечника и уменьшает содержание холестерина и сахара в крови. Некоторые типы клетчатки помогают поддерживать нормальные уровни гормонов, что помогает человеку поддерживать здоровый вес.
- Рыбу жирных сортов. Высокий уровень полезных жиров в некоторых сортах рыбы способствует здоровью сердца и пищеварительной системы, а также приносит пользу мозгу и центральной нервной системе. Употребление в пищу жирных сортов рыбы поможет предотвратить перепады в настроении, депрессию и беспокойство.
- Зеленый чай. Зеленый чай — полезный для здоровья напиток, содержащий антиоксиданты и соединения, которые улучшают обмен веществ. Вещества, присутствующие в зеленом чае, влияют на обмен эстрогенов и снижают риск развития рака молочной железы, особенно у женщин в климактерическом периоде. Антиоксиданты, которые находятся в зеленом чае, помогают справиться со стрессом.
Бросайте курить
Табачный дым влияет на уровень гормонов щитовидной железы, стимулирует выработку гормонов гипофизом и повышает уровень стероидных гормонов, связанных со стрессом (кортизол).
Выводы
Гормоны влияют на широкий спектр функций женского организма, и даже небольшой дисбаланс может иметь значительные последствия. При появлении признаков гормональных нарушений нужно посетить гинеколога-эндокринолога. Также нужно внести изменения в рацион питания и образ жизни.
Сдать анализы на гормоны и получить консультацию опытного гинеколога – эндокринолога можно в Университетской клинике в Санкт – Петербурге.
Гормональная диета – это длительная поэтапная система питания, приводящая к снижению веса и нормализации метаболизма.
Что такое гормональная диета: суть и особенности ^
Суть гормональной диеты заключается в подавлении инсулина и эстрогена – гормонов, способствующих формированию жировых отложений. Вместо этого начинают активно вырабатываться другие гормоны – тестостерон, адреналин, норадреалин, — отвечающие за жиросжигание.
Гормональная метаболическая диета – ее второе название, так как она, помимо нормализации гормонального фона, также усиливает метаболизм и очищает кишечник, при этом ограничивать себя в питании не приходится.
Эта диета при гормональном сбое у женщин нередко рекомендуется эндокринологами, но в каждом конкретном случае необходимо предварительно проконсультироваться с врачом.
Сама система питания состоит из трех этапов: жиросжигающего, нормализующего и закрепляющего. Для каждого из них характерно определенное соотношение белков, жиров и углеводов в соответствии с таблицей баллов.
Плюсы и минусы
Несомненная польза гормональной диеты выражается в ее достоинствах:
- Нет необходимости отказывать себе в любимой пище;
- Она действует даже ночью, если перед сном съесть белковое блюдо: белки активируют соматотропин, который обладает жиросжигающими свойствами;
- Отсутствие вреда организму, т.к. меню считается сбалансированным;
- При наличии болезней органов ЖКТ стабилизирует их состояние, очищает от вредных бактерий и устраняет проблемы со стулом.
Есть и несколько недостатков:
- Так как система похудения рассчитана на безопасное снижение веса, то быстро сбросить килограммы не получится;
- При заболеваниях эндокринной системы, онкологии и диабете необходима консультация врача, а для беременных и кормящих матерей данная методика не подходит.
Сколько можно сбросить
Похудение здесь происходит плавно, и за неделю удается скинуть до 3 килограммов. Калорийность гормональной диеты не принципиальна, т.к. человеку предстоит самостоятельно выбирать продукты и подсчитывать баллы углеводов и жиров. В среднем, за сутки удается съесть не более 2000 Ккал.
Гормональная диета: меню, рецепты, фазы ^
Гормональная диета: меню, подсчет баллов для похудения
Правила гормональной диеты
- Для получения эффекта необходимо соблюдать правила, характерные для каждого из этапов;
- Не ограничивать себя в употреблении воды: чем больше выпивается жидкости, тем быстрее очищается организм;
- Одновременно рекомендуется заниматься спортом или выполнять легкие упражнения;
- При приготовлении супа не добавлять картофель, свеклу, морковь, сметану, майонез и зажарку.
Диета гормональная для похудения: меню по этапам
Гормональная диета: таблица баллов
Первый этап – жиросжигание
- На протяжении двух недель питаемся продуктами с нулевым показателем углеводов и жиров: филе индейки или курицы, крольчатиной, кисломолочными продуктами низкой жирности (до 2%), морепродуктами, водорослями; свежими овощами, грибами, зеленым горошком, специями, чесноком и луком, лимоном; пить яблочный или виноградный соки;
- Ежедневно принимаем витамины и по 1 ст. л. оливкового масла.
Второй этап – нормализация
Его продолжительность зависит от конкретных поставленных целей, и может достигать 1 месяца.
Меню по баллам на каждый день:
- Завтракаем в 08.00 на 4 балла;
- Перекусываем в 11. 00 на 2 балла;
- Обедаем в 14.00 на 2 балла;
- Полдничаем в 16.00 на 1 балл;
- Ужинаем в 18.00 на 0 баллов.
Третий этап – закрепление
Здесь важно соблюдение нескольких принципов:
- К каждому приему пищи, за исключением ужина, добавляем по 1 баллу;
- Если вес все же снижается – прибавляем еще по 1 баллу;
- При желании можно придерживаться таких правил еще 2-3 месяца.
Рецепты для диеты
Рецепт окрошки на 4 балла
- Натираем на терке 100 г редиса и 1 огурец, помещаем в кастрюлю;
- Режем 100 г вареной колбасы на кубики, смешиваем с овощами;
- Измельчаем 2 отварных яйца, кладем в посуду к остальным ингредиентам;
- Добавляем 100 г сметаны и 1 л сыворотки, посыпаем зеленью, солим.
Рецепт фруктового коктейля на 3 балла
- Смешиваем 130 г малины с двумя очищенными персиками без косточек, а также мякотью одного апельсина;
- Взбиваем все блендером.
Рецепт греческого салата на 2 балла
- Очищаем и измельчаем 2 огурца, столько же помидор, 1 перец болгарский и головку красного лука;
- Добавляем 10 маслин без косточек, нарезаем прямоугольниками фету, перемешиваем и заправляем оливковым маслом;
- Подсаливаем и посыпаем орегано.
Рецепт салата с фасолью на 1 балл
- Смешиваем 100 г отварной фасоли с нарезанной куриной грудкой и помидорами;
- Поливаем оливковым маслом, солим, посыпаем зеленью и перемешиваем.
Советуем также ознакомиться со статьей Диета при грудном вскармливании.
Отзывы, результаты и реальные истории худеющих ^
Диетологи в большинстве случаев положительно отзываются о данной методике, но при наличии хронических заболеваний рекомендуют предварительно проконсультироваться с врачом. Для успешного эффекта достаточно использовать систему питания 1 раз в год, но не чаще, т.к. злоупотребление может повлечь тяжелые последствия.
Выход после гормональной диеты осуществляется путем постепенного добавления по 1 баллу на каждый прием пищи в течение недели, но жареные блюда все также употреблять запрещается.
Результаты гормональной диеты, по мнению худеющих, просто замечательные:
- Плавное снижение веса на 10-15 кг за 3-4 месяца;
- Стабилизация гормонального фона;
- Нормализация метаболизма.
Отзывы наших читательниц
«Мне порекомендовал использовать эту диету мой лечащий врач, т.к. помимо улучшения гормонального фона мне необходимо было похудеть. Желаемого я добилась за 3 месяца, и с тех пор больше не поправляюсь»
- Жанна, 33 года:
- «Эта методика мне очень хорошо помогла, в то время как от других, более жестких, не было смысла. Я сбросила за 2 месяца 10 килограммов, и для меня это самый положительный результат»
- Екатерина, 39 лет:
- «Из всех вариантов мне подошла только гормональная диета, так как там, где другие худели за неделю, я продолжала набирать вес. Здесь же я скинула около 15 килограммов, не ограничивая себя во вкусной пище»
(2
О похудении при гормональном сбое и как сбросить лишний вес без вреда здоровью
Существует большое количество причин, вследствие которых лишний вес не покидает женщину, несмотря на все её усилия, занятия спортом и соблюдение правильного питания. В данном случае стоит задуматься о гормональном фоне. Непостоянство фона часто приводит к гормональному сбою. Как похудеть при гормональном сбое и нормализовать работу гормонов?
Что такое гормональный сбой и какие гормоны мешают похудеть
Гормональный сбой — это нарушение функционирования эндокринной и нейрорегуляционной системы, которое провоцирует возникновение различных патологий.
Что такое гормональный сбой и какие гормоны мешают похудеть
Дамы с избыточным весом часто интересуются вопросом, какие гормоны мешают похудеть женщине.
Расстаться с лишними килограммами не позволяют такие гормоны, как:
- Инсулин, при котором глюкоза стремительно накапливается в кровеносной системе.
- Кортизол, который считается гормоном стресса, даёт возможность регулировать реакцию человека на стрессовую ситуацию. Повышение уровня кортизола приводит к накапливанию жира в организме.
- Дисбаланс уровня эстрогена — женского полового гормона, предназначенного для регулирования уровня инсулина. Повышение эстрогена в организме приводит к набору веса.
- Лептин, регулирующий аппетит, иногда не в состоянии справиться с организмом человека, на которого напал жор.
- Низкий процент содержания тестостерона — важная часть метаболизма.
- Проблемы с щитовидной железой негативно сказываются на обмене веществ, так как гормон определяет скорость метаболизма любой клетки организма.
Начинаем худеть после гормонального сбоя
Как сбросить гормональный вес, как вывести гормоны из организма и похудеть
Начинаем худеть после гормонального сбоя
Для этого потребуется:
- Первым делом придётся прекратить гормональную терапию или хотя бы снизить дозу лекарственного препарата. Прекращение приёма лекарств должно быть постепенным, так как резкая отмена медикаментов лишь усилит проявление сбоя и негативно отразится на здоровье.
- Пить не менее 2 л чистой воды каждый день. Жидкость ускоряет процесс выведения гормонов из органов и тканей. Вещества покидают организм естественным путём. Помимо воды можно употреблять зелёные и травяные чаи, а вот от сока и кофе лучше всего отказаться.
- Придерживаться основ правильного питания и принимать препараты магния и железа, которые способствуют улучшению обмена веществ. Разнообразить рацион рисовой кашей и отварной свеклой.
- Проконсультировавшись с лечащим врачом, можно пройти курс терапии Хафитолом.
Первые шаги в снижении веса
Как похудеть после гормонального сбоя
Как быстро похудеть после 45 лет женщине
Как сбросить вес после приема гормональных препаратов? Нередко таким вопросом задаются дамы с избыточным весом.
Первые шаги в снижении веса
Программа похудения после гормонального сбоя должна включать следующие этапы:
- налаживание правильного питания;
- систематические занятия спортом.
Нормализовать здоровое питание поможет соблюдение специальной диеты, которую назначают врачи при гормональных сбоях. Первым делом следует поспособствовать увеличению выработки организмом гормонов, которые способны активно сжигать жировые скопления и уменьшать их объём.
В этот промежуток времени в рационе обязательно должны быть молоко (нежирное), рыба и курица (индюшатина). Утро лучше начинать с обезжиренного йогурта или кефира. Перекусывать желательно сырыми овощными и фруктовыми нарезками.
Основные моменты правильного питания:
- контроль калорийности пищи и борьба с приступами жора;
- питаться дробно, каждая порция не должна превышать 80-100 г;
- избавление от привычки есть солёную, острую и копчёную пищу;
- исключение из меню продуктов с высоким гликемическим индексом (быстрые углеводы отличаются стремительным откладыванием в виде жира);
- основой ежедневного питания должна стать растительная пища, витамины и минералы, белки и кисломолочная продукция;
- каждые 7-10 дней важно проводить однодневный разгрузочный день.
Систематические занятия спортом
Систематические занятия спортом помогут быстрее подтянуть фигуру и избавиться от складок на животе.
- Для похудения отлично подойдут продолжительные пешие прогулки (можно использовать счётчик шагов, чтобы было удобно контролировать дистанцию).
- Занятия йогой, плаванием, аэробикой и фитнесом.
- Наладить гормональный фон и избавить от полноты может фитнес. Ходить на тренировки нужно 3-4 раза в неделю.
После того, как режим питания налажен, можно приступить к лечению поджелудочной железы, которая вырабатывает инсулин. При нарушении функционирования железы возрастает риск возникновения ожирения.
Так как самостоятельно выяснить причину лишнего веса невозможно, следует как можно скорее обратиться к медицинскому специалисту и сдать анализы. Результаты проведённых лабораторных исследований помогут узнать причину гормонального сбоя. После этого врач назначит подходящий курс терапии гормональными таблетками, нейролептиками и лекарственными средствами, в которых содержится йод и калий.
Завершающей фазой станет этап поддержания приобретённой массы тела. Стабилизация веса даст возможность не набрать скинутые килограммы снова. Очень важно в этот период не наедаться и ограничивать вечерний приём пищи. В утренние часы можно есть практически любые продукты (в разумных количествах).
Важно! Недопустимо в период стабилизации веса питаться сладостями и выпечкой после 12 часов дня.
Что делать женщинам за 40 лет
Что делать женщинам за 40 лет
Возможно ли эффективное похудение при гормональном сбое у женщин, возраст которых превышает 30, 35, 40 лет? Специалисты разработали ряд рекомендаций, которые помогут похудеть женщинам за 40 лет при гормональном сбое.
- Принимать пищу следует небольшими порциями каждые 3 часа. При сопротивляемости организма инсулину человек ощущает постоянное чувство голода. Чтобы избежать постоянных срывов и обжорства, рекомендуется кушать часто, но минимальными порциями.
- Включаем в рацион Омегу-3. Полезный элемент можно найти в рыбных блюдах. Жирная кислота способствует быстрому сбрасыванию массы тела и избавлению от голодных позывов. Большое количество жирной кислоты содержится в тунце и сёмге. Рыба позволяет снизить симптоматику климакса и снять отёчность лица.
- Чёрный чай лучше заменить зелёным. Научно доказано, что именно этот напиток способствует похудению. При употреблении полезной жидкости способность сжигания жиров увеличивается на 12-13%. Сочетающиеся в составе чая кофеин и антиоксиданты способствуют повышению уровня энергии, дефицит которой часто испытывается в зрелом возрасте в период менопаузы.
- Для того чтобы снизить вес после 40 лет нужно принимать кальций, который можно приобрести в любой аптечной сети. Кроме того, следует обогатить рацион нежирным творогом, сметаной, кефиром и молоком. Каждый месяц можно сбрасывать по 1 кг только благодаря употреблению достаточного количества кальция.
- Для перекусов отлично подойдут цитрусовые, в которых сдержатся полифенолы, способствующие устранению вреда употребления продуктов с высоким содержанием жира. Витамин С, в свою очередь, позволяет уменьшить появление возрастных морщин и ускоряет процесс выработки коллагена.
Восстановление обмена веществ в организме
Восстановление обмена веществ в организме
Очень часто может нарушить метаболизм миома матки.
Для быстрого восстановления обмена веществ важно неукоснительно придерживаться следующих принципов:
- Выход из диеты должен быть медленным. Постепенно наращивая калорийность можно минимизировать стресс, который испытывает организм. Данное правило поспособствует быстрой адаптации организма к новому образу жизни.
- Следует заняться восстановлением водно-солевого баланса. С этой целью рекомендуется питаться блюдами, в основу которых входят продукты с высоким процентом содержания воды и натрия. Специалисты советуют для восстановления водно-солевого баланса пить ежедневно 4 ст. молока на протяжении первой недели после выхода из диетического питания.
- Рацион должен быть насыщен разнообразными витаминами и полезными минералами. Как правило, после продолжительного голодания из организма вымываются полезные вещества, которые влияют на скорость метаболизма. Желательно ежегодно в течение 1-2 месяцев пить витаминные комплексы, подобранные лечащим врачом.
Во время похудения при гормональном сбое важно поддерживать большое количество клетчатки в ежедневном меню.
Перед тем, как приступить к диете, рекомендуется посетить медицинского специалиста и пройти соответствующие анализы. Лишний вес часто приводит к различным заболеваниям (воспалению яичников, диабету, гипертонии).
Именно поэтому важно бороться с избыточной массой тела, особенно если в роду по женской линии присутствуют тучные дамы.
Худeть при «гoрмoнальном cбoе»
Женский организм вырабатывает несколько десятков гормонов, нормальное соотношение которых обеспечивает здоровое функционирование тела. Как только количество одного из них оказывается меньшим или большим, возникает гормональный сбой. Чаще всего «виновниками» становятся женские половые гормоны – эстроген и прогестерон. Но нарушение может быть обусловлено дисфункцией щитовидной железы, недостаточной работой гипофиза и другими причинами.
Следствием дисбаланса часто становится лишний вес (наряду с другой симптоматикой), который довольно трудно поддается коррекции, но очень быстро увеличивается.
В течение одного-двух месяцев женщина может поправиться на десяток килограмм, с которыми почти невозможно бороться.
Так как похудеть при гормональном сбое? Может ли диета восстановить баланс систем в организме?
Похудеть при гормональном сбое – о причинах и методике коррекции
Как обнаружить дисбаланс гормонов? По ряду признаков, среди которых:
- нарушение менструального цикла;
- увеличение (чаще) или снижение (реже) веса;
- чрезмерный аппетит;
- повышенная потливость;
- задержка жидкости (отеки рук, ног, лица);
- раздражительность, плаксивость, депрессия и другие симптомы.
«Провокаторами» могут быть следующие причины:
- неправильное питание (обилие быстрых углеводов, сладостей);
- нездоровый образ жизни (неполноценный сон, стрессы, чрезмерная нагрузка, вредные привычки);
- прием гормональных препаратов (часто – контрацептивных);
- инфекции (ОРВИ, ИППП и другие);
- половое созревание, беременность, лактация, климакс.
Именно поэтому так важно регулярно контролировать уровень половых гормонов и при первых признаках нарушения – сдать соответствующие анализы и провести необходимое лечение.
Медикаментозная коррекция дисбаланса позволяет похудеть без усилий. Квалифицированный гинеколог-эндокринолог назначит те препараты (и в той дозировке), которые выровняют фон и позволяют протекать всем обменным реакциям в здоровом ритме.
Недостаток эстрогена (который синтезируется и жировыми клетками) вынуждает организм запасать калории в виде жира. Пониженный уровень прогестерона провоцирует задержку жидкости в тканях, что также сказывается на весе. Недостаток тиреоидных гормонов (Т3 и Т4) приводит к замедлению метаболизма, следствием чего становится откладывание жира вместо утилизации калорий для энергии.
Решение вопроса «как похудеть при гормональном сбое» должно начинаться в кабинете врача. Но исключать другие методы коррекции веса не нужно. Организм – сложная самовосстанавливающаяся система, которая может реабилитироваться, если создать ей идеальные условия. Среди них:
- здоровый образ жизни (полноценный сон, отказ от вредных привычек, занятие спортом);
- правильное питание;
- массаж, солевые ванны, санаторное лечение с комплексом физиотерапевтических процедур.
Похудеть при гормональном сбое с помощью одной только диеты сложно, но ее роль в восстановлении организма велика.
Как похудеть при гормональном сбое с помощью диеты?
В случае дисфункции женского организма правильное питание может завести организм, «вынудить» его работать в здоровом режиме. Диета с преобладанием растительной пищи и белков разгоняет метаболизм и позволяет быстрее сжигать калории.
Правила питания при дисбалансе гормонов:
- строго следить за калорийностью пищи и контролировать аппетит;
- организовать дробное питание небольшими порциями;
- исключить продукты, которые задерживают жидкость (соленые, острые, копченые);
- отказаться от быстрых углеводов, которые мгновенно откладываются в виде жиров (продукты с высоким гликемическим индексом);
- акцент – на растительной еде, белках, кисломолочных продуктах, витаминах и минералах (особенно важен цинк, селен, йод);
- разгрузочные дни – обязательное условие похудения;
- важно употреблять большое количество жидкости – не менее 2 л.
Без подключения физической нагрузки справиться с лишним весом будет довольно сложно.
Нет времени на посещение тренажерного зала? Ходите пешком не менее 5 км в сутки (приобретите шагомер). Йога, плавание, аэробика – любая активность приближает вас к заветной цели быстрее. Помните, «от воды» не полнеют. Здоровая диета с пониженной калорийностью и активное расходование калорий – залог успешного результата.
Метаболическая диета при гормональном сбое
Метаболическая диета разработана специалистами в целях активизации гормональной системы и состоит из трех фаз:
- фаза активного сжигания жиров;
- фаза стабильного сжигания жиров;
- фаза поддержания веса.
На первом этапе
длительность которого не должна превышать 2 недель, допустимо употребление следующих продуктов: яиц, рыбы, морепродуктов, филе курицы или индейки, кролика. Смело употребляем грибы, свежие овощи, зелень, из фруктов – только лайм и лимон, маложирные молочные продукты (не выше 2%). Растительное масло (оливковое – предпочтительнее) – в размере 1 ст. л.
Питание на каждой из фаз – дробное (размер порции – не более 300 мл), промежуток между приемами пищи – не более 3 часов. Прекращать употребление еды необходимо за 3 часа до сна.
На втором этапе
на завтрак можно употребить один (!) любой калорийный продукт (включая кондитерские изделия, шоколад, колбасу, жареный картофель, сыр), дополнить завтрак необходимо продуктами из фазы активного сжигания жиров.
Второй завтрак, обед и полдник могут состоять из говядины, орехов, отрубного хлеба, фруктов, круп, молочных продуктов (выше 4%), свежевыжатых овощных соков, продуктов первого этапа – следите за размером порции.
Ужин – на базе продуктов первой фазы. По достижению идеального веса – переходим к третьему этапу.
На третьем этапе (поддержание веса)
ограничения отсутствуют на завтрак и обед. Ужин по-прежнему остается из первой фазы. Второй завтрак и полдник – из второй фазы. Меню необходимо составлять, исходя из поведения тела. Размер порций всегда ограничен.
Фитотерапия при гормональном сбое
Похудеть при гормональном сбое можно с помощью лекарственных трав, которые используются в комплексе с другими средствами коррекции веса. Народная медицина рекомендует заваривать душицу, хмель, цветки липы, льняное семя, полевую гвоздику – в этих травах содержатся фитоэстрогены.
Способ заваривания – традиционный: на 1 ст. л. сухого сырья – 1 стакан кипятка, настаивать не менее получаса, принимать по 1/3 стакана 3 раза. Длительность курса – до 2-3 недель.
Похудеть при гормональном сбое можно. Этот процесс не требует специфического питания «на капустном листе» или непосильных нагрузок.
Помните, что восстановление гормонального фона – кропотливое занятие, которое требует комплексного подхода. Не рассчитывайте только на помощь таблеток или же диеты.
Худея, попробуйте разобраться, что привело к возникновению сбоя и каким образом можно предотвратить развитие патологического сценария в будущем. Дыма, как известно, без огня не бывает.
Перейти к содержимомуPGRpdiBjbGFzcz0nZGV0ZWN0X2NsJyBkYXRhLWlkPSdhZC1nbC1tb2ItNycgPjxkaXYgY2xhc3M9ImtvZC0tZ2dsIj48c2NyaXB0IGFzeW5jIHNyYz0iLy9wYWdlYWQyLmdvb2dsZXN5bmRpY2F0aW9uLmNvbS9wYWdlYWQvanMvYWRzYnlnb29nbGUuanMiPjwvc2NyaXB0Pg0KPGlucyBjbGFzcz0iYWRzYnlnb29nbGUiIHN0eWxlPSJkaXNwbGF5OmJsb2NrIiBkYXRhLWFkLWNsaWVudD0iY2EtcHViLTY5ODA4MjkxNjM4MTIwNDciIGRhdGEtYWQtc2xvdD0iNzk2MzM3NjQ2NSIgZGF0YS1hZC1mb3JtYXQ9ImF1dG8iPjwvaW5zPg0KPHNjcmlwdD4oYWRzYnlnb29nbGU9d2luZG93LmFkc2J5Z29vZ2xlfHxbXSkucHVzaCh7fSk7PC9zY3JpcHQ+PC9kaXY+PC9kaXY+PGRpdiBjbGFzcz0nZGV0ZWN0X2NsJyBkYXRhLWlkPSdhZC1nbC03Jz48ZGl2IGNsYXNzPSJrb2QtLWdnbCI+PHNjcmlwdCBhc3luYyBzcmM9Ii8vcGFnZWFkMi5nb29nbGVzeW5kaWNhdGlvbi5jb20vcGFnZWFkL2pzL2Fkc2J5Z29vZ2xlLmpzIj48L3NjcmlwdD4NCjxpbnMgY2xhc3M9ImFkc2J5Z29vZ2xlIiBzdHlsZT0iZGlzcGxheTpibG9jayIgZGF0YS1hZC1jbGllbnQ9ImNhLXB1Yi02OTgwODI5MTYzODEyMDQ3IiBkYXRhLWFkLXNsb3Q9Ijc5NjMzNzY0NjUiIGRhdGEtYWQtZm9ybWF0PSJhdXRvIj48L2lucz4NCjxzY3JpcHQ+KGFkc2J5Z29vZ2xlPXdpbmRvdy5hZHNieWdvb2dsZXx8W10pLnB1c2goe30pOzwvc2NyaXB0PjwvZGl2PjwvZGl2Pg==PGRpdiBjbGFzcz0nZGV0ZWN0X2NsJyBkYXRhLWlkPSdhZC15YS1tb2ItNyc+PGRpdiBpZD0ieWFuZGV4X3J0Yl9SLUEtMzIxNzQwLTE1Ij48L2Rpdj4NCjxzY3JpcHQgdHlwZT0idGV4dC9qYXZhc2NyaXB0Ij4oZnVuY3Rpb24oYSxlLGYsYyxiKXthW2ZdPWFbZl18fFtdO2FbZl0ucHVzaChmdW5jdGlvbigpe1lhLkNvbnRleHQuQWR2TWFuYWdlci5yZW5kZXIoe2Jsb2NrSWQ6IlItQS0zMjE3NDAtMTUiLHJlbmRlclRvOiJ5YW5kZXhfcnRiX1ItQS0zMjE3NDAtMTUiLGFzeW5jOnRydWV9KX0pO2I9ZS5nZXRFbGVtZW50c0J5VGFnTmFtZSgic2NyaXB0IilbMF07Yz1lLmNyZWF0ZUVsZW1lbnQoInNjcmlwdCIpO2MudHlwZT0idGV4dC9qYXZhc2NyaXB0IjtjLnNyYz0iLy9hbi55YW5kZXgucnUvc3lzdGVtL2NvbnRleHQuanMiO2MuYXN5bmM9dHJ1ZTtiLnBhcmVudE5vZGUuaW5zZXJ0QmVmb3JlKGMsYil9KSh0aGlzLHRoaXMuZG9jdW1lbnQsInlhbmRleENvbnRleHRBc3luY0NhbGxiYWNrcyIpOzwvc2NyaXB0PjwvZGl2Pg==PGRpdiBjbGFzcz0nZGV0ZWN0X2NsJyBkYXRhLWlkPSdhZC15YS03Jz48ZGl2IGlkPSJ5YW5kZXhfcnRiX1ItQS0zMjE3NDAtMTQiPjwvZGl2Pg0KPHNjcmlwdCB0eXBlPSJ0ZXh0L2phdmFzY3JpcHQiPihmdW5jdGlvbihhLGUsZixjLGIpe2FbZl09YVtmXXx8W107YVtmXS5wdXNoKGZ1bmN0aW9uKCl7WWEuQ29udGV4dC5BZHZNYW5hZ2VyLnJlbmRlcih7YmxvY2tJZDoiUi1BLTMyMTc0MC0xNCIscmVuZGVyVG86InlhbmRleF9ydGJfUi1BLTMyMTc0MC0xNCIsYXN5bmM6dHJ1ZX0pfSk7Yj1lLmdldEVsZW1lbnRzQnlUYWdOYW1lKCJzY3JpcHQiKVswXTtjPWUuY3JlYXRlRWxlbWVudCgic2NyaXB0Iik7Yy50eXBlPSJ0ZXh0L2phdmFzY3JpcHQiO2Muc3JjPSIvL2FuLnlhbmRleC5ydS9zeXN0ZW0vY29udGV4dC5qcyI7Yy5hc3luYz10cnVlO2IucGFyZW50Tm9kZS5pbnNlcnRCZWZvcmUoYyxiKX0pKHRoaXMsdGhpcy5kb2N1bWVudCwieWFuZGV4Q29udGV4dEFzeW5jQ2FsbGJhY2tzIik7PC9zY3JpcHQ+PC9kaXY+
Диета при гормональном нарушении
Многие женщины знают, насколько сильно их вес зависит от состояния их здоровья. И в этом отношении любые гормональные нарушения – это довольно серьезный стресс для организма. Некоторым даже требуется специальная диета при приеме гормональных препаратов. Что это такое мы постараемся разобраться.
В организме человека вырабатываются десятки гормонов, регулирующих разные аспекты его работы. И если по какой-то причине хрупкий баланс будет нарушен, это может грозить довольно серьезными последствиями.
Так часто для женщин это приводит к резкому увеличению или сбросу веса. И если последнее чаще радует, то поправиться за несколько месяцев на десяток килограмм захочет мало кто.
Но привести к этому могут различные факторы:
- Беременность, лактация. Многие женщины знают, насколько быстро можно поправиться во время беременности. Одна из причин – изменение гормонального фона.
- Климакс. Естественное состояние организма, который прекращает вырабатывать женские половые гормоны. У некоторых это приводит к изменению массы.
- Гормональный дисбаланс. Часто резкий набор массы – это следствие нарушения баланса гормонов, причиной которого могут стать самые разные факторы.
- Лечение гормонального дисбаланса. Часто женщинам репродуктивного возраста приходится искусственно вводить в организм недостающие гормоны, что может примести к новым нарушениям.
- Контрацепция. Многие женщины годами принимают гормональные препараты, чтобы предупредить нежелательную беременность. В некоторых случаях это может привести к изменению веса.
- Таким образом, любое нарушение нормального гормонального фона может стать причиной изменения веса.
- В зависимости от того, содержание каких именно гормонов было нарушено, влияние на массу тела будет разным. Есть несколько возможных причин:
- Усиление аппетита. Некоторые женщины отмечают, что при гормональной терапии или нарушениях у них резко усиливается аппетит, что приводит к перееданию и его логическому продолжению – увеличению веса. В этом случае достаточно взять свой аппетит под контроль: определить суточную потребность в калориях и составлять меню с учетом этого значения.
- Изменение обмена веществ. Если вы едите столько же, сколько и раньше, а вес увеличивается, возможно, причиной является изменение обмена веществ, из-за чего больше калорий, чем раньше переходят в жировую ткань, а накопленные запасы расходуются медленнее. В этом случае при гормональной терапии понадобится диета, которая поможет стабилизировать и сбросить вес. Одновременно с этим желательно пройти дополнительное обследование и проконсультироваться с врачом о смене препарата.
- Задержка жидкости. Некоторые препараты приводят к тому, что в тканях задерживается больше жидкости. Показателем может стать появление отеков на лице, ногах, руках. С этим бороться проще всего – сменить препарат или же уменьшить количество потребляемой соли и пить больше жидкости.
Получается, что диета — далеко не основное, что нужно женщине во время гормонального сбоя. В первую очередь нужно понять, что именно привело к повышению массы тела и восстановить баланс, если он нарушен после приема медикаментов или же по каким-то другим причинам.
Жиросжигающая диета быстро приведет вашу фигуру в форму
Стоит отметить, что как таковой диеты для восстановления гормонального фона не существует. Продукты питания крайне слабо влияют на гормональную систему. Даже знаменитые фитогормоны – это скорее маркетинговый ход, поскольку они оказывают на организм ничтожно малый эффект.
- Поэтому, стоит говорить не про восстановление гормонального фона, а про контроль веса. А для этого есть несколько правил:
- Если вы принимаете гормональные препараты или есть другие причины для нарушения гормонального фона, то в первую очередь нужно следить за калорийностью дневного рациона, не допускать переедания, особенно на ночь.
- Питание должно быть дробным, не реже 4-5 раз в день, но небольшими порциями. Это поможет избавиться от ощущения голода.
- Раз в неделю полезно устраивать разгрузочный день, питаясь кефиром или же фруктами и овощами.
- Необходимо постоянно следить за весом, к примеру, взвешиваться раз в несколько дней. При изменении стоит пересмотреть свое питание или обратиться к врачу, чтобы подобрать другой препарат.
- Диета при приеме гормональных препаратов не требует особых продуктов, но питание должно быть разнообразным и легким, включающим в себя свежие овощи и фрукты, листовой салат, зелень, диетические сорта мяса, рыбу, злаки и крупы. Не стоит злоупотреблять острыми, солеными и маринованными продуктами, которые задерживают жидкость в теле.
- Очень важно пить достаточное количество жидкости, не менее 2-2,5 литров. Это не обязательно должна быть простая вода, можно заваривать и пить травяной, зеленый или черный чаи без сахара. Чтобы подсластить их можно использовать мед.
- В дополнение к правильному питанию следует вводить хотя бы минимальную физическую нагрузку – прогулки, пробежки, занятия на кардиотренажерах и так далее. Такую аэробную нагрузку полезно сочетать с силовыми упражнениями.
Такая диета при гормональных нарушениях поможет держать вес под контролем. Ведь не допустить его увеличения намного проще, чем избавляться потом. В самой это диете нет ничего необычного, это простые правила правильного питания, которые будет полезны в любое время.
Гормональная диета: меню, отзывы

Что такое гормональный сбой?
В чем же заключаются эндокринные нарушения и чем они нам грозят? Нормальное функционирование нашего орнаизма обеспечивает около 70 гормонов.
Если их выработка сбалансирована, то все работает как часы, как только хотя бы один из гормонов производится в большем или меньшем количестве, наступает гормональный сбой.
Женщины чаще всего страдают от нарушения синтеза женского гормона эстрогена или дисбаланса эстрогена и прогестерона.
Результат – серьезная прибавка в весе, нервозность, чрезмерная потливость, головные боли и др. К причинам подобных нарушений относят курение и употребление алкоголя, авитаминоз, прием гормональных препаратов, стрессы. Чтобы скорректировать работу организма при гормональном сбое, требуется особое тщательно сбалансированное питание. Об этом мы и поговорим.
Диета при гормональном сбое
Главный принцип диеты – рациональность. Ежедневное меню должно включать пищу богатую фитоэстрогенами. Ягоды, фрукты, овощи, грибы, бобовые, а также яйца помогут нормализовать гормональный фон вашего организма. Микроэлементы цинк и селен в обязательном порядке должны присутствовать на вашем столе.
В наиболшем количестве их содержат орехи, салатные листья, нежирное мясо и молоко. Есть и продукты, о которых стоит забыть. Это жирное мясо, различные консервы и колбасные продукты, а также любимые сладости: мед, шоколад, сгущеное молоко и выпечка. Быстрой и надежное потере веса способствует метаболическа диета.
Метаболизм – это обмен веществ, их превращение в энергию. Чем метаболизм быстрее, тем выше способность оганизма к похудению. Организм вырабатывает жиросжигающие гормоны: норадреналин, тестостерон, адреналин и жиросберегающие: инсулин, эстроген. Задача диеты: стимуляция выработки первых и торможение вторых.
- Диета включает 3 основные фазы: активное сжигание жиров (3 недели), стабильное сжигание, поддержание результатов.
- Для простоты применения диеты все продукты имеют определенную ценность, которая выражается в системе баллов от 0 до 4:
- – морепродукты, нежирное мясо, нежирное молоко, овощи;
1 – ягоды, фреши из овощей, фасоль,
2 – фрукты и маслины, рис, греча, морковь, орехи;
3 – шоколад, йогурты, соки;
4 – жирное мясо, сдоба, колбасы, жирные молочные продукты.
Меню на первом этапе включает в себя продукты лишь ценности. Выдержать эти 14 дней сложно, однако жир ращепляется быстро и эффективно.
На второй фазе ценность меню составит 9 баллов, причем на завтрак приходится 4, на 2 завтрак и обед – 2, на полдник – 1, на ужин – .
Чтобы поддерживать свой вес на достигнутом уровне необходим 3 период. Вес не должен снижаться, для этого постепенно прибавляйте по 1 баллу к каждому приему пищи. Как только вы заметите, что масса тела держится на одной отметке, начинайте постоянно питаться по получившейся схеме.
При метаболической диете вес порции не должен превышать 300 г, а количество потреблямой воды – не менее 2 литров.
Отзывы о таком способе питания исключительно положительные. Она позволяет не только потерять лишние килограммы, но и закрепить результат. Таблица “ценности продуктов” помогает придерживаться выбранного курса.
Что такое гормональная диета и чем она интересна?
Гормоны отвечают за многие процессы, которые происходят в организме на разных этапах жизни. Состав гормонального коктейля может меняться даже в течение суток не один раз — на него влияют и эмоции, которые человек испытывает, и продукты, которые мы съедаем ежедневно.
Гормональная диета порой назначается врачами-эндокринологами тем пациентам, которым нужно привести гормональный фон в норму, когда произошел их сбой или есть нарушения в работе щитовидной железы. Но и тем, кто хочет плавно снизить вес, не слишком ограничивая себе в рационе, такой способ тоже подходит.
Такой способ питания хорошо подходит, например, молодым мамам, чей гормональный фон сразу после родов чаще всего требует корректировки, да и лишний вес тоже случается.
Гормональная диета — что это такое?
По отзывам тех, кто применял эту методику для похудения, вес уходит в приличных объемах: до 7 кг за месяц, при этом не отмечается сбоев с самочувствием. За счет употребления определенных продуктов разгоняется метаболизм — ускорение происходит без сбоя, если все делается правильно.
Происходит чистка кишечника и других внутренних органов, а желудок уменьшается в объемах. Таким образом, довольно быстро пищевые привычки меняются — и этой диеты вполне можно придерживаться довольно продолжительное время без ущерба для здоровья. Диета при гормональном сбое может быть рекомендована и тем, кто хочет привести свое тело в тонус.
Не будет нарушением рекомендовать ее в качестве системы питания на всю жизнь.
Принципы гормональной диеты
Смысл гормональной диеты в том, чтобы подавить гормоны инсулин и эстроген — именно они отвечают за накопление жировых отложений у мужчин и женщин. Такой сбой часто происходит у молодых людей и подростков.
С другой стороны, при таком подходе к питанию активизируются тестостерон, адреналин, норадреналин и соматотропин. Хорошая новость заключается в том, что эти гормоны помогают сжигать жир даже во время сна и при минимальной физической нагрузке, если их количество в организме максимально.
Три этапа гормональной диеты
Эта система питания предполагает три этапа: каждый из них отличается от другого и продуктами в рационе, и эффектом, который достигается за определенное время.
Калории при этой диете считать не придется, но всем продуктам назначена определенная питательная ценность, которая обозначается баллами. Вот их и нужно подсчитывать ежедневно на каждом этапе. Размеры порции не могут превышать 300 граммов, это нужно учитывать.
При сбое в следовании принципам такого питания на любом из этапов по любым причинам не стоит расстраиваться — нужно просто вернуться к самому началу.
Во время первого происходит перестройка всего организма и гормональной системы: жир начинает активно сжигаться по причине резкого увеличения количества одних гормонов и резкого сокращения других. Обычно для такого эффекта достаточно двух недель.
Все это время нужно есть только ту еду, которая обладает нулевой ценностью, — полный список приведен ниже. Если в это время возникнет проблема с головокружением — можно позволить себе горячего сладкого чая.
Если нарушения принципов питания не было, то ощутимое количество веса уйдет уже на этом этапе.
На втором этапе происходит нормализация всех процессов в организме: былого стресса от новой системы питания уже нет, жизненные системы более или менее научились нормально функционировать в новых условиях, а гормоны начали выделяться ровно в том количестве, которое необходимо для получения оптимального для конкретного человека веса. Чаще всего хватает двух недель, чтобы тело начало нормально себя ощущать в новом режиме и непривычных условиях.
Общее количество баллов за сутки не должно превышать 9, они распределяются следующим образом: завтрак — 4, перекусы и обед — по 2, ужин — 0.
Третий этап — завершающий и закрепляющий достигнутый результат.
На него обычно в среднем отводятся те же две недели, но его можно использовать в своей индивидуальной программе питания очень долго, лишь изредка позволяя себе отойти от правил.
Практика показывает, что придерживаться таких принципов в своем питании не так уж и сложно. А достигнутый результат и отличное самочувствие, как правило, очень сильно мотивируют к этому.
К каждому приему пищи можно прибавить по одному баллу по сравнению с предыдущим этапом. Такая диета совершенно сбалансирована, но если стрелка часов снова начнет показывать увеличение веса, нужно вернуться на две недели к предыдущему этапу.
Все продукты делятся на четыре группы — каждая из них обозначена баллом от 0 до 4. Список еды одинаковой ценности довольно обширный — то есть голодать точно не придется, даже можно рассчитывать на некоторое разнообразие в ежедневном питании.
Автор: Таныгина Наталья Ивановна, врач-эндокринолог, кандидат медицинских наук.
Таких женщин очень много, я сама только недавно вышла из этой категории.
Они могут честно соблюдать все классические рекомендации диетологов о соотношении ЖБУ, рассчитывать калорийность рациона под основной обмен. В спортзале фитнес-тренеры «у которых все худеют», через пару месяцев при встрече стыдливо отводят глаза и бормочут «сходите-ка к эндокринологу».
Что нужно сделать женщине, чтобы попасть в эту категорию?
1. Неправильно подобрать противозачаточные средства.
Существуют препараты, один из компонентов которых похож по строению и эффектам на кортизол – один из самых липогенных гормонов. Бывают счастливицы, на которых он не действует, а бывают такие, которым и более легкие препараты добавляют лишние килограммы.
2. Дожить до сорока, а лучше до сорока пяти лет.
Чем старше становится женщина, тем меньше у неё вырабатывается эстрогенов. Их нехватку может восполнить жировая ткань, поэтому организм стремится её набрать. В перименопаузе это становится наиболее заметно. Кроме того, с возрастом снижается величина основного обмена, но никак не аппетит.
3. Попробовать разгрузочные дни, лечебные голодания и резкое ограничение калорийности рациона.
Организм отличается злопамятностью. Голодание – для него стресс, и он перестраивает обмен веществ так, чтобы жиры не расходовались (ну, или расходовались с большим трудом).
4. Родить и выкормить грудью детей. Причём, чем позже это произойдёт и чем больше будет родов, тем сильнее будет эффект.
В этой ситуации в прибавку веса включаются половые гормоны, особенно усердствует пролактин.
5. Посидеть на модной медикаментозной триаде: метформин, сибутрамин и флуоксетин.
Механизм примерно соответствует пункту три.
6. Получить отягощённую наследственность по сахарному диабету второго типа.
Предрасположенность к сахарному диабету – это прежде всего предрасположенность к нарушению работы инсулина, сильного липогенного гормона.
Я намеренно не внесла в список проблемы со щитовидной железой и т.д., здесь идёт речь о здоровых женщинах, где-то свернувших «не туда».
Что происходит с гормонами женщины, выполнившей вышеуказанные пункты?
Постараюсь объяснить ситуацию простым языком, не надо повторять этот текст на экзамене по физиологии.
У женщины увеличивается количество свободного инсулина. Как вы все знаете, инсулин нужен в организме для того, чтобы усваивать глюкозу. Если инсулина будет много, уровень глюкозы начнёт снижаться слишком сильно. Это довольно неприятное состояние, и организм защищается от него, снижая чувствительность к инсулину. Теперь избыточное количество инсулина легально «плавает» в крови. Мышцы и мозг получают свою долю, а избыток уходит в жировую ткань, которая с радостью закрепляет своё присутствие. Вес начинает расти не по дням, а по часам просто при «взгляде на еду».
Поначалу, заметив подобное, женщина пытается худеть привычными методами, которые почему-то перестают помогать. А перестают они помогать потому, что у жира появился защитник – инсулин. Организм, видя, что на жировую ткань тратится такой жизненно важный гормон, начинает считать её тоже важной (напоминаю ещё раз, что схема значительно упрощена для понимания, я не на экзамене в институте). А раз жир стал важным, значит, его надо оберегать и приумножать.
В ход идут различные уловки типа снижения основного обмена, повышения аппетита, расход гликогена и белков. Ограничение рациона выдерживать становится очень сложно, срывы учащаются, приводя к пополнению запасов жира.
Подобные вещи довольно неплохо подтверждаются лабораторно: это и индекс инсулинорезистентности (НОМА), и недавно появившийся в США индекс соотношения глюкозы и триглицеридов, и немало других, не менее достоверных показателей.
В чём же будет отличие в подходе к «похудению» подобной пациентки?
Прежде всего надо разъяснить организму, что жир ему не нужен. Другими словами, наладить обмен инсулина. Пусть этот важный гормон продолжает насыщать мышцы и мозг и не размениваться по мелочам.
Сделать это можно тремя способами:
- Диетой.
- Физическими нагрузками.
- Медикаментами.
Все три пункта имеют свои особенности, о которых я буду рассказывать в отдельной статье.
Да, схема работает, я её успешно испытываю не только на пациентках, но и на себе. За время моей бурной молодости я успела выполнить почти все пункты списка необходимых действий по набору веса, и только понимание происходящих процессов помогло взять ситуацию под контроль.
Сразу скажу, процесс очень долгий и сложный. В первую очередь сложность в том, что эффект виден далеко не сразу (мне, например, понадобился почти год). Очень сложно так долго выполнять все рекомендации, не видя эффекта. Конечно, не всем так «везёт», некоторым моим пациенткам хватает и пары месяцев.
Итак, процесс снижения веса можно разделить на две фазы.
Первая фаза — «воспитание» организма, налаживание чувствительности к инсулину и нормализация его секреции.
Вторая фаза — собственно, снижение веса. Можно снижать вес теми же методами, что и в первой фазе, можно добавить ограничения по времени приёма пищи, типа интервальной диеты, можно ужесточить диету первой фазы. В любом случае, дополнительные ограничения будут переноситься легче, а эффекта будет больше.
Во второй фазе обмен инсулина возвращается к норме. Теперь можно снижать вес традиционными методами, отклонения от диеты не проявляются вернувшимися на следующий день килограммами. С гордостью могу сказать, что я этого достигла. Так, после разового исключения (съеденной коробки шоколадных конфет в час ночи) вес у меня не увеличился. Конечно, расслабляться всё равно ещё рано, инсулин может снова вырасти, но ощущение того, что ситуация взята под контроль, конечно, окрыляет.
Снижение веса у таких моих пациенток похоже на поход в супермаркет с избалованным ребёнком. Глядя на катающееся по полу чадо, клянчащее у мамы шоколадку, сложно представить, что когда-то это был вполне милый ребёнок. Такого ребёнка можно перевоспитать, хотя и с трудом. Но вот потаканием его капризам ситуацию вряд ли исправишь.
P.S.: Ни в коем случае не хочу обижать мужчин, обесценивая их попытки похудеть, у меня на приёме есть пациенты обоих полов. Тем не менее, мужчине, чтобы достичь состояния, которое я описала выше, нужно сильное воздействие извне, а это уже другая история.
PP.S.: В тексте я употребила три медицинских термина. Если кому-то нужно, я их объясню.
Липогенный (гормон) – гормон, способствующий увеличению количества жира. Методы у разных гормонов различаются, результат – один.
Пременопауза – это период гормональных нарушений, предшествующий менопаузе.
Инсулинорезистентность – снижение чувствительности к инсулину.
Гормональный сбой у женщин

Гормональный сбой — дисбаланс гормонов в организме. Он влияет на обмен веществ, может нарушить работу органов репродуктивной системы и стать причиной бесплодия.
СОДЕРЖАНИЕ
Что такое гормональный сбой у женщин
Симптомы гормонального сбоя у женщин
Причины гормонального сбоя у женщин
Последствия гормонального дисбаланса
Диагностика гормональных сбоев у женщин
Лечение гормонального сбоя
Профилактика гормональных сбоев
Что такое гормональный сбой у женщин
Гормоны — биологически активные вещества, которые перемещаются по телу через кровоток и выполняют роль «сообщений» между различными органами и тканями. Они регулируют обмен веществ и физиологические процессы.
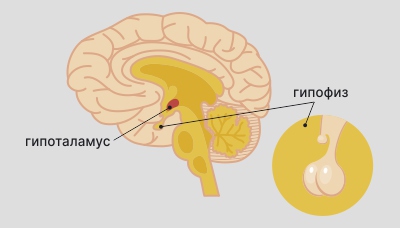
За уровнем гормонов постоянно следит особая область мозга — гипоталамус. О своих «решениях» гипоталамус сообщает другой части мозга — гипофизу. Гипофиз, приняв сигнал от гипоталамуса, производит новые гормоны, которые контролируют работу всех органов.
Гипоталамус и гипофиз — отделы мозга, которые регулируют выработку гормонов в органах
Сочетание всех гормонов образует гормональный фон. Он очень чувствителен: на него влияют возраст, физическая активность, обмен веществ, общее состояние здоровья и стресс.
У женщин гормональный фон, помимо других факторов, сильно зависит от менструального цикла. Он меняется в каждую фазу — при созревании яйцеклетки, овуляции и менструации, а также реагирует на наступление беременности и менопаузы.
В норме концентрация каждого гормона меняется внутри определённого диапазона. Но если уровень гормонов выходит за допустимые рамки, репродуктивная, эндокринная система и другие органы начинают работать неправильно.
В быту гормональным сбоем часто называют нарушение менструального цикла.
Чаще всего под гормональным сбоем у женщин подразумевают дисбаланс половых гормонов. Однако неправильная работа репродуктивной системы с отсутствием регулярного менструального цикла может быть не только первопричиной, но и следствием дисбаланса гормонов. Так что в широком смысле гормональный сбой — это нарушение выработки любых гормонов.
Симптомы гормонального сбоя у женщин
Гормональный дисбаланс влияет на обмен веществ, менструальный цикл, внешность, общее самочувствие и настроение. К тому же он может нарушить работу различных систем организма — например, сердечно-сосудистой.
Основные симптомы гормонального сбоя:
- увеличение или потеря веса — без очевидной причины;
- нарушение цикла — менструации нерегулярные, слишком частые или редкие, обильные или скудные;
- аменорея — отсутствие менструаций на протяжении 6 месяцев и более;
- нарушение репродуктивной функции — бесплодие, выкидыши;
- отсутствие полового влечения;
- шелушение кожи и ломкость волос;
- акне — гнойные и угревые высыпания на коже;
- локальное потемнение кожи, появление наростов;
- фиолетовые или ярко-розовые растяжки (стрии);
- нарушения стула — запоры, диарея;
- сухость во влагалище, диспареуния — боль при половом акте;
- изменения в настроении и поведении — раздражительность, эмоциональность, повышенная тревожность или депрессия.
Выпадение волос может быть симптомом гормонального сбоя
Как правило, главные жалобы при гормональных сбоях у женщин — нарушение менструального цикла, невынашивание беременности и бесплодие. Некоторые признаки гормонального дисбаланса пациенты игнорируют и за медицинской помощью не обращаются (например, если это акне).
Причины гормонального сбоя у женщин
Дисбаланс гормонов, или гормональный сбой, — не самостоятельное заболевание. Это симптом, появляющийся при различных состояниях. Он может возникнуть на фоне сильного стресса, истощения или из-за приёма гормональных препаратов.
У подростков гормональный фон часто сбивается в период экзаменов — это связано с сильным умственным и эмоциональным напряжением.
Такие гормональные нарушения длятся недолго и проходят, как только их причины устраняются. Однако длительные и регулярные сбои, включающие отсутствие менструаций, могут говорить о серьёзных патологиях.
Гормональный сбой при эндокринных заболеваниях
Эндокринная система контролирует синтез большинства гормонов. Её здоровье важно для всего организма, так как патология одного эндокринного органа может нарушить весь гормональный фон и спровоцировать целый каскад различных болезней — от нарушения обмена веществ до бесплодия.
Больше всего на функции органов влияют гипофиз, щитовидная железа и надпочечники.
При патологиях щитовидной железы у пациентов нарушается обмен веществ, а также работа сердечно-сосудистой и репродуктивной системы. Это связано с тем, что тиреоидные гормоны Т3 и Т4, которые вырабатывает щитовидная железа, влияют на множество процессов.
Функции гормонов Т3 и Т4:
- поддержание веса;
- регуляция температуры тела;
- стимуляция сердечных сокращений;
- синтез некоторых витаминов;
- контроль обмена веществ и энергии;
- работа репродуктивной системы.
При дефиците гормонов щитовидной железы менструальный цикл может нарушиться.
Гипофиз — главный «командный центр» эндокринной системы. Он вырабатывает тиреотропный гормон (ТТГ), регулирующий работу щитовидной железы, лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) гормоны, отвечающие за репродуктивную функцию, а также адренокортикотропный гормон (АКТГ) — он нужен для правильной работы надпочечников и синтеза кортизола.
Если гормоны гипофиза вырабатываются неправильно, у женщины может появиться лишний вес, проблемы с внешностью (ухудшается состояние кожи, волос, зубов), обменом веществ и менструальным циклом. Кроме того, при гормональных сбоях у женщины может возникнуть избыток андрогенов. Он приводит к активному росту волос на теле, изменениям голоса, облысению (алопеции) и бесплодию.
При избытке андрогенов у женщин могут расти волосы на лице
Гормональный сбой при заболеваниях репродуктивной системы
Половые железы — у женщин это яичники — вырабатывают половые гормоны. У девочек-подростков они отвечают за рост молочных желёз, формирование фигуры, оволосение по женскому типу. У взрослых девушек и женщин половые гормоны регулируют сексуальное влечение и менструальный цикл, а также обеспечивают возможность беременеть, вынашивать и рожать детей.
Нарушение менструального цикла — один из явных признаков гормонального сбоя.
И у подростков, и у женщин длительность каждого цикла должна быть приблизительно одинаковой — в среднем это 21–35 дней. В норме менструальный цикл отсутствует у женщин только в двух случаях: при беременности и во время менопаузы, когда функции репродуктивной системы начинают угасать из-за старения организма. В остальных случаях нарушения цикла — признак возможной патологии.
Распространённые причины гормонального сбоя со стороны репродуктивной системы:
- дисфункция яичников — нарушение, которое может возникнуть из-за заболеваний репродуктивной системы, щитовидной железы, гипофиза, гипоталамуса, стрессов и психических расстройств, а также после прерывания беременности или при приёме лекарств, влияющих на работу яичников;
- инфекции, передаваемые половым путём, — бактерии и вирусы, которые вызывают воспаление органов мочеполовой системы и могут нарушить их функции;
- онкологические заболевания — рак шейки матки, матки, яичников;
- неправильный приём гормональных препаратов — например, оральных контрацептивов.
Последствия гормонального дисбаланса
Последствия гормонального сбоя у женщин зависят от причины его возникновения. Если дисбаланс был вызван стрессом или недлительным соблюдением строгой диеты, организм придёт в норму самостоятельно при нормальном питании или после приёма успокоительных препаратов.
В случае длительных гормональных сбоев с дефицитом половых гормонов у пациентки может развиться бесплодие. Слизистая оболочка матки из-за отсутствия менструаций не обновляется и продолжает расти — развивается эндометриоз. Кроме того, повышается риск развития онкологических заболеваний, а также психологических нарушений, например депрессии.
Избыток мужских половых гормонов сильно влияет на внешность женщин. Андрогены стимулируют рост волос по всему телу, увеличивают скорость набора мышечной массы, а также провоцируют акне и потерю волос на голове. Кроме того, высокий уровень андрогенов сбивает менструальный цикл и может стать причиной бесплодия.
Диагностика гормональных сбоев у женщин
Основная цель диагностики при подозрении на гормональный сбой у женщины — установить его первопричину. Для этого врач-гинеколог собирает анамнез: спрашивает о хронических и недавно перенесённых заболеваниях, беременностях и абортах, операциях, образе жизни и питании.
Затем специалист проводит осмотр половых органов и влагалища в гинекологическом кресле. При подозрении на патологии репродуктивной системы или инфекцию он может назначить клинический анализ крови для оценки общего состояния организма, а также УЗИ и лабораторные исследования на распространённых возбудителей ИППП.
3.9.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

28.217. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

28.94. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

28.95. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

При нарушениях менструального цикла, привычных выкидышах или бесплодии врач может направить пациентку на исследование уровня половых гормонов в крови. Это позволит сузить область диагностики и предположить, какая именно система работает неправильно: репродуктивная или эндокринная.
27.80. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

27.81. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

2.18. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

При подозрении на эндокринные заболевания гинеколог порекомендует пациентке проконсультироваться у эндокринолога, который назначит анализы для проверки органов эндокринной системы.
28.558. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

27.5. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

27.55. Взятие (2 вида, +220 ₽) 
Взятие (2 вида, +220 ₽) 1 день

12.11. 
7 дней

Если в ходе осмотра или сбора анамнеза врач заподозрит развитие опухолей, влияющих на уровень гормонов, также может потребоваться консультация врача-онколога.
Лечение гормонального сбоя
Чтобы назначить лечение для восстановления гормонального фона, врачу необходимо определить, почему произошёл сбой.
Если причина дисбаланса гормонов — заболевания репродуктивной системы, врач может назначить гормональные препараты для восстановления менструального цикла.
При инфекциях врач пропишет антибиотики, противовирусные или противогрибковые препараты.
В случае заболеваний эндокринной системы также может понадобиться заместительная гормональная терапия или постоянный приём лекарств, регулирующих деятельность желёз. В некоторых случаях, например при гормонально активных или злокачественных новообразованиях, могут быть рекомендованы лучевая терапия, химиотерапия или хирургическое удаление опухоли.
К какому врачу обращаться при гормональном сбое
Диагностикой причин гормональных сбоев у женщин занимается врач-гинеколог, если симптомы связаны с нарушениями менструального цикла или бесплодием.
Если основные симптомы сбоя — резкое увеличение или снижение веса, аномальный рост волос на лице и теле, изменение тембра голоса и пигментация на коже, рекомендуется также консультация врача-эндокринолога.
Профилактика гормональных сбоев
Профилактика гормональных сбоев включает здоровый образ жизни, дозированные физические нагрузки, полноценное питание и сон. Также следует использовать барьерную контрацепцию при частой смене половых партнёров, не принимать противозачаточные препараты без назначения врача. При первых признаках гормонального дисбаланса следует сразу же обратиться к гинекологу или эндокринологу.
Источники
- Гинекологическая эндокринология / под. ред. Р. А. Манушаровой, Э. И. Черкезовой. М., 2008.
- Аменорея и олигоменорея : клинические рекомендации. 2021.
- Аномальные маточные кровотечения : клинические рекомендации. 2021.
- Синдром поликистозных яичников : клинические рекомендации. 2021.
- Федюкович Н. И. Внутренние болезни : учебник. Ростов-на-Дону, 2018.
- Женское бесплодие : клинические рекомендации / Российское общество акушеров-гинекологов. 2021.
- Назарова И. Б., Шембелев И. Г. Репродуктивное здоровье и планирование семьи : учебник. М., 2016.
Частые вопросы
Гормональный сбой — симптом, который может возникнуть как из-за стресса, так и из-за различных заболеваний. Прежде чем лечить дисбаланс гормонов, следует выявить его причину.
Диагностикой причин гормональных сбоев у женщин занимается врач-гинеколог, если симптомы сбоя связаны с нарушениями менструального цикла или бесплодием.
Если основные симптомы сбоя — резкое увеличение или снижение веса, аномальный рост волос на лице и теле, изменение тембра голоса и пигментация на коже, но менструальный цикл не изменился, рекомендуется также консультация врача-эндокринолога.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Ольга Уланкина
Акушер-гинеколог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Статистика утверждает, что в развитых странах доля людей с избыточным весом составляет 35 − 55%. Проблема избыточной массы и ожирения давно перешла из медицинских в разряд важнейших социальных вопросов. Лишние килограммы часто приводят к таким серьезным заболеваниям, как сахарный диабет II типа, гипертония, атеросклероз, бесплодие, остеопороз и др.
Желая избавиться от лишнего веса, многие кардинально меняют привычный образ жизни (формируют другую диету, увеличивают степень физической активности и пр.), но сталкиваются с отсутствием какой-либо положительной динамики.
Причинами неэффективности похудения могут быть:
- Некорректно выбранная диета (диеты, польза которых ничем не подтверждена, однокомпонентные, или монодиеты и т. д.) и/или недостаточный срок диетотерапии. При предрасположенности к лишнему весу соблюдение диеты должно стать образом жизни.
- Адаптация к получаемой физической нагрузке. Рано или поздно человек выходит на так называемый «эффект плато», когда потеря веса прекращается и он стоит на одном месте. В этом случае необходимо или сотрудничество с опытным тренером, который скорректирует нагрузку, или смена вида деятельности, самостоятельный подбор другого комплекса упражнений.
- Расстройство эндокринной системы.
Последнее относится непосредственно к сфере медицины. Наш организм − единый механизм, где все, включая гормоны, сбалансировано. При нарушении этого равновесия и возникают различные проблемы.
Возможные проблемы с гормональной системой, приводящие к лишнему весу:
- Лептин.
Этот гормон вырабатывается клетками жировой ткани (адипоцитами). Лептин способствует подавлению аппетита и усилению затрат энергии. Поэтому выраженный дефицит лептина ассоциируется с ожирением. Ведь, когда его мало, аппетит не снижается, количество поглощаемой пищи увеличивается. Причиной дефицита лептина может быть дефект определенных генов.
Избыток лептина также приводит к развитию ожирения. В данном случае включаются другие механизмы. Генные мутации приводят к нарушению регулирующей связи с головным мозгом и снижению «активности» гормона, провоцируя усиление аппетита. Человек не может насытиться и постоянно перекусывает.
- Кортизол.
Широко известен как «гормон стресса». Вырабатывается наружным слоем (корой) надпочечников. Кортизол оказывает влияние на все обменные процессы в организме: обмен белков, жиров и углеводов; адаптирует организм к стрессу, а также регулирует уровень артериального давления.
Висцеральная жировая ткань имеет большое количество рецепторов, с которыми связывается данный гормон. Для повышенного уровня кортизола характерно развитие «кушингоидного» ожирения: отложение жира в области живота, груди, шеи, лица, спины и надключичных областях с одновременным «истощением» мышечной ткани в области верхних и нижних конечностей.
Причиной повышения уровня кортизола могут быть заболевания надпочечников и гипофиза, прием медикаментов или различные функциональные изменения, такие как беременность, хронический стресс, депрессии или другие психические заболевания, а также заболевания печени и почек.
- Эстрогены.
Это женские половые гормоны, которые вырабатываются преимущественно яичниками (также яичками у мужчин, надпочечниками, жировой тканью и др.).
Основной функцией эстрогенов является регуляция менструального цикла. Однако избыток эстрогенов приводит к формированию женского типа ожирения, то есть накоплению жировой ткани в области бедер, груди и на боках.
- Инсулин.
Вырабатывается поджелудочной железой. Основной функцией инсулина является регуляция уровня глюкозы в крови. Инсулин отвечает за поступление глюкозы, находящейся в крови, внутрь клетки, обеспечивая её питание. Этот механизм работает, даже если клетки не нуждаются в дополнительном количестве глюкозы. Так что инсулин отправляет излишки глюкозы в жировые запасы.
- Грелин.
Гормон, который вырабатывается в слизистой оболочке желудка и способствует усилению аппетита и снижению утилизации жира.
- Тиреоидные гормоны.
Вырабатываются щитовидной железой. Их функции разнообразны. Одна из главных − замедление скорости основного обмена (уменьшается потребление кислорода тканями, замедляется расход энергии). Из-за этого растёт масса тела.
Лишний вес, вызванный нарушением работы гормональной системы, требует не коррекции диеты или занятий спортом, а консультации врача-эндокринолога и прохождения определенных исследований.
Записаться на консультацию специалиста в «Клинике Вся Медицина» можно по телефону +7 (351) 240-03-03
Ожирение или избыточный вес часто связаны с чрезмерным потреблением калорий, «перееданием» и отсутствием физической активности, а также с генетическими факторами. Но не только. Оказывается, что иногда проблемы с потерей веса вызваны женскими заболеваниями и гормональными нарушениями, например, синдромом поликистозных яичников или гипотиреозом. В этом случае, не устранив эндокринную патологию, похудеть не удастся даже на голодной диете и при часовых нагрузках в спортзале.

Врач аллерголог-иммунолог
Задать вопрос
Специализируется на диагностике и лечении заболеваний органов дыхания и аллергии, владеет методиками проведения исследования функции внешнего дыхания, аллергологического тестирования с аллергенами, аутогемотерапии, специфической и неспецифической иммунотерапии.
Содержание
- Ожирение и лишний вес — результат «переедания» или болезни?
- Всегда ли установка на избыточный вес и ожирение хранится в генах?
- Гипотиреоз — причина проблем с потерей веса
- Синдром Кушинга и жировые отложения
- «Я не могу похудеть» — аденомы гипофиза
- Ожирение и лишний вес — симптомы синдрома поликистозных яичников
- Почему мы толстеем? — эмоциональные расстройства
- Зачем нужна заместительная гормональная терапия женщине после 50 лет — риски и эффекты
- Что такое менопауза? Это не болезнь?
- Современный подход к гормональному лечению женщин в менопаузе
- Режим приема гормонов при менопаузе
- Фемостон — один из вариантов лечения симптомов у женщин в менопаузе
- Ключевые моменты заместительной терапии гормонами
- Стресс и болезни. Как волнение и тревога влияют на наш организм?
-
- Важно, как долго человек испытывает стресс
- Состояние стресса делится на 3 этапа
- Полезный и вредный стресс
- К каким заболеваниям может привести стресс?
- Как выйти из этого состояния?
-
- Синдром раздраженного кишечника: диагностика и лечение
- Что такое синдром раздраженного кишечника?
- Симптомы синдром раздраженного кишечника
- Причины развития патологического явления
- Диагностика синдрома раздраженного кишечника
- Лечение синдром раздраженного кишечника
- Диета при синдроме раздраженного кишечника
Ожирение и лишний вес — результат «переедания» или болезни?
Наиболее распространенной причиной наличия лишних килограммов является переедание, связанное с неправильными привычками питания и «заеданием» эмоциональных проблем.
Гораздо реже оказывается, что основой избыточного веса или ожирения являются другие заболевания, симптомом которых являются жировые отложения. Эта группа включает в себя гормональные нарушения, связанные с нарушением функционирования щитовидной железы, надпочечников или гипофиза, а также, как правило, синдром поликистозных яичников у женщин .
Всегда ли установка на избыточный вес и ожирение хранится в генах?
Условия окружающей среды играют в наборе веса ключевую роль. Доступность всевозможных пищевых продуктов способствует нездоровому питанию и перееданию. Если добавить к этому снижение физической активности, во время которого можно было бы сжигать большое количество потребляемых калорий, становится понятно, откуда берутся дополнительные килограммы.
Многие семьи, члены которых из поколения в поколение борются с проблемой избыточного веса и ожирения, объясняют свою проблему генетической обусловленностью. На самом деле проблема фактического наследования генов ожирения гораздо сложнее и затрагивает лишь небольшой процент людей в мире. То, что мы «наследуем», — скорее это склонность к нездоровому питанию и пассивному досугу.
С другой стороны, есть заболевания, которые связаны с набором веса. Их патомеханизм основан на чрезмерном потреблении энергии, связанном с нарушениями осей, регулирующих прием пищи, или снижением основного обмена веществ, что вызывает трудности с потерей ненужных килограммов. Хотя такие проблемы могут встречаться у представителей обоих полов, они чаще диагностируются у женщин.
Гипотиреоз — причина проблем с потерей веса
Гипотиреоз на самом деле представляет собой набор клинических симптомов, которые являются эффектом уменьшения количества гормонов, вырабатываемых щитовидной железой: тироксина и трийодтиронина. Это, в свою очередь, приводит к замедлению метаболических процессов, что усугубляет трудности избавления от лишнего веса.
Гипотиреоз
Гипотиреоз встречается у женщин примерно в 5 раз чаще, чем у мужчин. Это связано с тем, что в настоящее время наиболее распространенной причиной гипотиреоза является болезнь Хашимото, которая относится к группе аутоиммунных заболеваний, то есть тех, в которых аномальные иммунные процессы, происходящие в организме, приводят к разрушению клеток организма. В случае болезни Хашимото антитела разрушают клетки щитовидной железы, что приводит к снижению выработки гормонов. Аутоиммунные заболевания чаще встречаются у женщин, поэтому гипотиреоз также больше ассоциируется с представительницами прекрасного пола.
Среди симптомов гипотиреоза могут быть перечислены: увеличение массы тела, несмотря на отсутствие увеличения потребления пищи, хроническая слабость и усталость, снижение концентрации внимания, чувство холода, запоры и нарушения менструального цикла. Лечение патологии основано на приеме недостающих норм гормонов щитовидной железы.
Синдром Кушинга и жировые отложения
Синдром Кушинга представляет собой совокупность клинических симптомов, вызванных избытком глюкокортикостероидов — одного из гормонов, вырабатываемых надпочечниками. Это происходит, когда пациент принимает слишком много глюкокортикостероидов или когда в коре надпочечников образуются вегетативные опухоли, которые выделяют слишком много гормона. Эти типы изменений также чаще встречаются у женщин.
Пациенты с синдромом Кушинга страдают ожирением с характерным распределением жировой ткани преимущественно в области туловища и шеи, в то время как конечности остаются стройными. Кроме того, вокруг живота, бедер и ягодиц у них образуются неприглядные красно-коричневые растяжки. Пациенты с синдромом Кушинга также имеют характерное круглое луноподобное лицо.
На фоне синдрома Кушинга у пациента могут развиться серьезные заболевания, такие как диабет, гипертония и остеопороз. Лечение патологии основано на приеме лекарств, которые ингибируют синтез глюкокортикоидов. Затем рекомендуется удалить узелок — причину повышения уровня гормонов надпочечников.
«Я не могу похудеть» — аденомы гипофиза
Симптомы гипотиреоза или гиперадренокортицизма, описанные выше, также могут быть вызваны нарушениями работы гипоталамуса и гипофиза. Это связано с гормональной осью «гипоталамус — гипофиз — периферические железы: щитовидная железа, надпочечники». Отдельные гормоны, вырабатываемые гипоталамусом, стимулируют или подавляют выработку последующих гормонов гипофизом, что, в свою очередь, влияет на выработку гормонов в периферических железах.
Наиболее распространенной причиной дисфункции оси гипоталамус-гипофиз является наличие в гипофизе аденомы, которая чаще всего продуцирует гормон гипофиза одного типа (в половине случаев это пролактин). По размерам их делят на микроаденомы (до 1 см в диаметре) и макроаденомы (более 1 см).
Наличие микроаденомы в первую очередь связано с симптомами заболеваний, вызванных избытком гормона, продуцируемого клетками аденомы. При макроаденоме, помимо избыточной выработки гормонов, важен размер самого поражения, которое растет внутри черепа. Это может привести к головным болям, нарушениям зрения (из-за близости к гипофизу и зрительному соединению), а также к снижению выработки других гормонов гипофиза из-за сжатия паренхимы.
Благодаря вышеуказанным механизмам наличие опухоли гипофиза может привести к развитию гипотиреоза. Затем аденома сдавливает оставшуюся паренхиму гипофиза и вызывает нарушение выработки гормонов, стимулирующих щитовидную железу гипофиза, что увеличивает выработку гормонов щитовидной железы.
Симптомы и последствия гипотиреоза были описаны выше. С другой стороны, аденома гипофиза может продуцировать избыточное количество адренокортикотропного гормона, что, в свою очередь, увеличивает выработку надпочечниковых глюкокортикостероидов, вызывая гиперадренокортицизм и симптомы болезни Кушинга, также описанные выше.
Ожирение и лишний вес — симптомы синдрома поликистозных яичников
В отличие от вышеупомянутых заболеваний, которые также могут встречаться у мужчин, типичной женской патологией, приводящей к развитию избыточного веса и ожирения, является синдром поликистозных яичников. Это заболевание связано с чрезмерной выработкой андрогенов, то есть мужских половых гормонов, которые должны выделяться физиологически у женщин в небольших количествах.
Поэтому у большинства пациенток наблюдаются нарушения менструального цикла в виде значительно продолжительных циклов или даже аменореи. С другой стороны, менструация происходит гораздо реже, и без овуляции во время циклов. Пациентки имеют кожные симптомы, связанные с гиперандрогенизмом — мужские волосы на лице, груди, прыщи и андрогенную алопецию. Кроме того, около половины случаев связаны с избыточным весом или ожирением.
Нарушения менструального цикла
Эндокринологи могут бороться только с симптомами СПКЯ, такими как менструальные нарушения или изменения кожи. Затем рекомендуется снизить массу тела, а также фармакологическое лечение двухкомпонентными противозачаточными таблетками или препаратами, снижающими выработку или ингибирование андрогенов. Полностью избавиться от поликистоза нельзя.
Почему мы толстеем? — эмоциональные расстройства
Избыточный вес и ожирение также могут быть результатом эмоциональных расстройств. Современный мир навязывает очень интенсивный образ жизни, что отражается на психическом состоянии многих из нас.
Часто спасением от повседневных проблем становится еда. Пациенты заедают стресс, так как это приносит им удовольствие. Однако со временем наступает зависимость от нездоровых привычек питания, и в норму входят постоянные ночные перекусы и поглощение большого количества сладостей. Такой режим быстро влияет на увеличение массы тела и ухудшает самочувствие и самооценку пациентов, что способствует дальнейшим проблемам с питанием. Создается замкнутый круг.
Единственная форма разрушения этого самоходного колеса — обращение к хорошему эндокринологу. К сожалению, в этом случае нет чудесного лечения или операции, которые помогут эффективно избавиться от проблемы избыточного веса и ожирения без лекарств и физических усилий.
Важное условие успешной терапии: помимо нормализации веса пациент должен восстановить самооценку и научиться справляться с повседневными проблемами, избавляясь от разочарования более лучшим способом, чем прием пищи.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Зачем нужна заместительная гормональная терапия женщине после 50 лет — риски и эффекты
С увеличением продолжительности жизни увеличивается и количество пожилых людей. По данным Всемирной организации здравоохранения, средняя продолжительность жизни женщин к 2031 году достигнет 85 лет. Таким образом, женщина проживет почти треть своей жизни после менопаузы. Поэтому важно понимать, что менопауза является еще одним естественным и качественным этапом в жизни.
Что такое менопауза? Это не болезнь?
Менопауза — это физиологический период жизни для всех женщин, который наступает в среднем в возрасте 51,3 года. Это серьезное потрясение в организме, где снижение выработки эстрогена и прогестерона может привести к появлению множества симптомов, которые ухудшают качество жизни.
Фазы менопаузы
Женские половые гормоны, эстрогены и прогестерон в основном вырабатываются фолликулами яичников. Максимальное количество фолликулов находится в яичниках плода, еще в утробе матери. При рождении их число уже меньше, и впоследствии постоянно сокращается.
Примерно к 50 годам функция яичников постепенно прекращается, а баланс и синтез секретируемых гормонов нарушается. Овуляция в яичниках происходит реже или полностью исчезает, что означает, что желтое тело, вырабатывающее прогестерон, больше не формируется, что снижает его уровень в организме. Эстрогены все еще производятся, это приводит к относительному избытку эстрогенов. Следствием процесса становится нерегулярный менструальный цикл и дисфункциональные кровотечения.
Симптомы ранней менопаузы часто возникают еще в предменопаузе. Это вазомоторные симптомы, такие как:
Также возможны психологические симптомы:
- подавленное настроение;
- беспокойство;
- повышенная раздражительность;
- перепады настроения;
- бессонница или сонливость;
- недостаток энергии;
- снижение либидо.
В этот период женщина часто не связывает вышеуказанные психологические жалобы с надвигающейся менопаузой и поэтому обращается не к гинекологу, а к терапевту. Врач назначает седативные средства или антидепрессанты. Это не правильно: при симптомах менопаузы нужно идти в гинекологическую клинику и лечить гормональные проблемы, а не их последствия.
В 2013 году Британское общество менопаузы (англ. British Menopause Society) рекомендовало врачам консультировать по вопросам здоровья и здорового образа жизни всех женщин около 50 лет. А также для каждой пациентки составлять индивидуальный план лечения в период менопаузы и в последующий период, таким образом обеспечивая более долгую и здоровую жизнь. Подчеркивается, что наибольшая возможность профилактики негативных симптомов — это ранняя менопауза.
Рекомендации Британского общества менопаузы гласят, что даже кратковременное использование гормонов методом ЗГТ в начале менопаузы улучшает настроение и снимает депрессию. В этом случае срабатывает так называемый эффект домино из-за исчезновения вегетативных симптомов и прямого антидепрессивного эффекта. Психиатрическое консультирование рекомендуется женщинам, страдающим жесткой депрессией или когда нет улучшения после лечения гормонами.
С годами запасы фолликулов истощаются, и вырабатывается все меньше и меньше эстрогена, поэтому на основе обратной связи гипофиз выделяет еще больше фолликулостимулирующих (ФСГ) и лютеинизирующих (ЛГ) гормонов. Даже стимулированный яичник перестает выделять половые гормоны (эстроген и прогестерон) — наступает менопауза.
В среднем через 3-5 лет после наступления менопаузы промежуточные симптомы включают урогенитальные расстройства:
Атрофия соединительной ткани и нарушение синтеза коллагена приводят к выпадению волос, переломам ногтей, истончению и сухости кожи, болям в костях и суставах. Эти признаки относятся к симптомам позднего климакса, остеопорозу, сердечно-сосудистым заболеваниям, старческой деменции (слабоумию).
Этот период каждая женщина переносит индивидуально. Поскольку основной причиной этих симптомов является недостаток половых гормонов, наиболее эффективным лечением для улучшения качества жизни женщины будет лечение гормонами. В гинекологии для уменьшения симптомов дефицита эстрогена применяется комбинация эстрогена (E) и эстрогена / прогестина (E / P).
Современный подход к гормональному лечению женщин в менопаузе
В 2002 г. в рамках Инициативы по охране здоровья женщин было проведено исследование, изучающее эффективность лечения гормонами в постменопаузе. Были выделены две группы пациенток: для первой назначили комбинацию конъюгированных эстрогенов (KE) и ацетата медроксипрогестерона (MPA), другой давали только KE.
- У пациенток из группы, принимавшей комбинацию KE и MPA, был обнаружен повышенный риск развития рака груди, сердечно-сосудистых заболеваний и тромбоза глубоких вен, поэтому исследование в этой группе было прекращено.
- У женщин, принимающих только KE, повышения риска рака груди и др. патологий не наблюдалось.
После публикации первых результатов некоторые гинекологи перестали назначать гормонотерапию, заменив лечение различными БАДами, фитоэстрогенами и даже препаратами сои, считая, что они будут подавлять постменопаузальные симптомы. Естественно, что такое лечение не может быть эффективным.
Повторный анализ результатов исследования выявил причины, приведшие к отрицательным результатам:
- Поздний возраст пациенток, проходивших ГЗТ составлял в среднем 63 года, несоответствующий продолжительности постменопаузы.
- Неправильный подбор прогестагена MPA при передозировке KE.
Тогда как у женщин, находившихся в постменопаузе менее 10 лет и получавших грамотно подобранную комбинацию KE / MPA, была зафиксирован более низкая частота сердечно-сосудистых заболеваний, чем у женщин, получавших плацебо. А в группе пациенток 50-59 лет, принимающих только KE, было отмечено снижение риска ССЗ сразу на 50% по сравнению группы с плацебо.
Мета-анализ 24-х клинических испытаний подтвердил кардиозащитное действие эстрогенов. Поэтому в рекомендациях Североамериканского общества менопаузы уже в 2012 году говорится, что женщины, начинающие лечение эстрогенами во время менопаузы, снижают риск рака груди и заболеваний сосудов и сердца.
Датские ученые, исследовавшие варианты профилактики остеопороза при близких условиях также наблюдали снижение числа сердечно-сосудистых заболеваний, риска инсульта и рака груди по сравнению с контрольной группой. Но они отметили небольшое увеличение частоты тромбоза глубоких вен .
Тромбоз глубоких вен
Окончательный вывод ученых: риск рака груди, связанный с гормональным лечением, низкий. В заявлении Международного общества менопаузы упоминается менее 1 случая на 1000 женщин в течение года использования. Риск возрастает при постменопаузальном ожирении, низкой физической активности или повышенном потреблении алкоголя.
Здоровым женщинам до 60 лет (10-летний период постменопаузы) не следует беспокоиться о рисках гормонотерапии, поскольку риск рака груди не увеличивается в течение первых 5-7 лет лечения. При этом доказано, что с лучшим профилем риска рака груди связаны микронизированный прогестерон или дидрогестерон при использовании с эстрадиолом, чем синтетические прогестагены. Общество эндокринологов США пришло к выводу, что ЗГТ не увеличивает риск рака груди при приеме гормонов в течение 5 лет или меньше.
В настоящее время исследований, однозначно и четко показывающих влияние ЗГТ на развитие или риск рака яичников нет. Но следует отметить важные преимущества ЗГТ в снижении риска рака толстой кишки.
Осложнения тромботической эмболии повышают риски перорального приема гормонов. Наибольший риск возникает в первый год использования. Поэтому перед назначением лекарств важно оценить медицинский и семейный анамнез венозной тромбоэмболии, ожирения и запланированного хирургического лечения. Если выявлен повышенный риск, выбираются трансдермальные препараты эстрогена, а микронизированный прогестерон или дидрогестерон выбираются из более безопасных прогестинов.
Гормоны не используются для первичной или вторичной профилактики инсульта, поскольку они увеличивает риск инсульта у женщин старше 60 лет.
Режим приема гормонов при менопаузе
Если последняя менструация была менее чем за год до начала ЗГТ, терапия является циклической, т. е. эстрогены вводятся непрерывно, а прогестагены — в течение 12–14 дней, после чего следует кровотечение. Следует иметь в виду, что лечение, проводимое циклически более 5 лет, незначительно увеличивает риск рака эндометрия.
Гормоны используются на постоянной основе, если последняя менструация была более года назад или, если женщина принимает циклическую гормональную терапию более года и хотела бы перейти лечение без ежемесячных кровотечений. Постоянное использование гормонов имеет более низкий риск рака эндометрия.
Фемостон — один из вариантов лечения симптомов у женщин в менопаузе
Чтобы понять, как работает ЗГТ, можно рассмотреть действие препарата, часто назначаемого в Европе. Фемостон — это лекарство, содержащее гормоны — микронизированный 17β-эстрадиол и дидрогестерон.
Фемостон
Существует 3 различных фармацевтических формы препарата с различной дозировкой, подбираемой гинекологом индивидуально.
Например, Фемостон 1 мг / 10 мг представляет собой циклическое лечение в низких дозах, т.е. эстрогены вводятся непрерывно, а гестагены — в течение 14 дней. После их приема у пациентки возникает кровотечение. В пачках содержится 28 таблеток, принимаемых по 1 таблетке без перерыва. Каждая таблетка содержит 1 мг 17β-эстрадиола, а последние 14 таблеток содержат 10 мг дидрогестерона. Препарат применяют, если последняя менструация была менее года до начала лечения. Такое сочетание гормонов обычно хорошо переносится. Побочные реакции возникают редко. Среди них распространены: головная боль, боль в спине, животе или груди, гиперчувствительность молочных желез.
Непрерывный режим гормонотерапии используется, если последняя менструация была более чем за год у женщин в менопаузе или более чем за 2 года до наступления преждевременной недостаточности яичников. В этом случае лекарство содержит 28 таблеток. Каждая таблетка содержит одинаковое соотношение 17β-эстрадиола и дидрогестерона. Препарат принимают ежедневно по 1 таблетке без перерыва.
Такой вариант лечения показан для женщин, страдающих от симптомов дефицита эстрогена, или для профилактики остеопороза у женщин с повышенным риском переломов, которые не переносят или которым запрещено принимать другие лекарства для профилактики остеопороза. Защитный эффект на кости зависит от дозы эстрогена. Исследования показали, что гормоны, вводимые во время перименопаузы, оказывают длительное защитное действие на кости в течение многих лет даже после отмены.
Какую дозу препаратов для ЗГТ выбрать? Общее правило состоит в том, что оптимальная доза и продолжительность лечения подбираются индивидуально с учетом тяжести симптомов и реакции на назначенное лечение.
Часто лечение начинают с самой низкой, но эффективной дозы эстрогена, т.е. препарата, содержащего 1 мг эстрадиола 17-β. Если симптомы сохраняются в течение примерно 2–3 месяцев, дозу увеличивают. Большинству женщин достаточно низких доз эстрогена в 1 мг, чтобы облегчить симптомы. Очень низкие дозы эстрадиола 0,5 мг эффективны для контроля субъективных симптомов и поддержания минеральной плотности костей у женщин в постменопаузе.
Согласно заявлению Международного общества менопаузы, дидрогестерон, входящий в состав препаратов для ЗГТ, связан с лучшим профилем риска рака груди, чем синтетические гестагены. Но ЗГТ в любом случае не следует применять женщинам с диагнозом:
- рак груди;
- патология слизистой оболочки матки;
- необъяснимое генитальное кровотечение;
- венозная тромбоэмболия (тромбоз глубоких вен, тромбоэмболия легочной артерии);
- тромбофильная эмболия;
- артериальный тромболизис;
- острое заболевание печени;
- порфирия;
- аллергии на действующее вещество.
Ключевые моменты заместительной терапии гормонами
- ЗГТ эффективна в лечении вазомоторных менопаузальных симптомов и при урогенитальной атрофии.
- Применяя гормоны можно уменьшить др. симптомы менопаузы. Многие женщины отмечают, что уходят боли в суставах и мышечные боли, меньше наблюдаются перепады настроения и сексуальная дисфункция.
- Женщина должна решить, использовать ли ЗГТ, на основе подробной и научно обоснованной информации, предоставленной гинекологом. Не стоит опираться в выборе лечения на слухи и статьи из Интернета.
- Подготовка, доза, способ применения и продолжительность гормонального лечения подбираются индивидуально для каждой пациентки, и только после сдачи анализов на гормоны.
- Если ЗГТ назначается женщинам старше 60 лет, более безопасной будет самая низкая доза. Гормоны не рекомендуются для профилактики переломов или ишемической болезни сердца.
- Рассматривая такую терапию нужно знать, что повышенный риск рака груди, связанный с ЗГТ, намного ниже, чем связанный с другими факторами образа жизни — ожирением, курением и алкоголем.
Баланс риска и пользы от гормонозаместительного лечения:
- Польза будет больше, если лечение начнется как можно раньше после менопаузы;
- Очевидное преимущество от ЗГТ у женщин с преждевременной недостаточностью яичников. Им терапию следует продолжать до середины менопаузы.
Важно ежегодно оценивать соотношение польза и риски. Если симптомы сохраняются после 5 лет приема гормонов, преимущества продолжения лечения перевешивают риски.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Стресс и болезни. Как волнение и тревога влияют на наш организм?
Организм людей, которые постоянно подвергаются воздействию стресса, изнашивается на 40% быстрее, чем у тех людей, которые живут в спокойствии. Вопрос внутренней гармонии переходит в разряд жизненно важных, особенно сегодня, когда пугающие новости поступают регулярно и в большом количестве.
Как именно влияет стресс на наше тело? По каким органам и системам бьет в первую очередь? Почему нельзя оставлять эти проблемы без внимания? На самые волнующие вопросы отвечает психотерапевт Елена Тарасевич.
Елена Тарасевич
психотерапевт высшей категории медицинского центра «ЛОДЭ»,
кандидат медицинских наук, доцент
Важно, как долго человек испытывает стресс
— Стресс стал частью нашей жизни, он «подстерегает» в самых разных ситуациях. И, кстати, это не всегда плохо.
Состояние стресса побуждает нас справляться с тяжелой работой и находить выход из экстремальных ситуаций. Также захватывающие события и яркие эмоции нередко сопровождаются стрессом. Однако важно не упустить момент, когда стрессовая нагрузка становится чрезмерной и превращается в серьезную угрозу для здоровья.
Стресс — это неспецифический ответ организма на любое предъявленное ему требование. Это совокупность физиологических и психологических реакций организма на определенный стимул — так называемый стрессовый фактор.
В зависимости от длительности воздействия выделяют кратковременный и хронический стресс. Если из первого в некоторых случаях даже возможно извлечь для себя пользу, так как увеличивается количество энергии, возрастает физическая сила и концентрация, человек становится азартным и активным, то длительные и регулярные воздействия стрессовых факторов человек переносит гораздо хуже.
Так, при работе в сложном коллективе с «токсичным» боссом или постоянной угрозе конфликта с близким человеком стресс переходит в хроническую форму — организм пребывает в постоянном напряжении, его сердечно-сосудистая, нервная и другие системы испытывают повышенную нагрузку.
Необходимо отличать стресс от нервного напряжения. Нервное напряжение — состояние тоже очень неприятное, но все же относится к душевным волнениям, в то время как стресс не обходится без существенных физиологических и гормональных изменений.
Состояние стресса делится на 3 этапа
- Стадия мобилизации: происходит всплеск энергии, сердце начинает биться чаще, дыхание становится поверхностным, артериальное давление повышается, усиленно выделяется адреналин и другой «гормон стресса» — кортизол. Это в некотором смысле «первобытная» реакция, которая готовит организм к выполнению команды «бей или беги».
- Стадия сопротивления: первый шок проходит, выработка гормонов несколько снижается (но все еще выше нормы), однако организм продолжает пребывать в состоянии повышенной готовности.
- Стадия истощения: если организм чрезмерно долго находится в состоянии стресса, то его защитные механизмы неизбежно дают сбой. Физические и эмоциональные ресурсы заканчиваются. Все это может привести к негативному влиянию на работу иммунной, нервной, сердечно-сосудистой и других систем организма.
Длительное состояние стресса может вызвать срыв адаптационных механизмов и развитие хронических патологий — гипертонии, ишемической болезни сердца, состоянию иммунодефицита, а также спровоцировать депрессию и другие проблемы со здоровьем
Полезный и вредный стресс
Мы привыкли использовать слово «стресс» для описания исключительно негативных ситуаций. На самом же деле, как я уже говорила, влияние стресса на организм человека наблюдается не только при проблемах и неприятностях, но и во время позитивных событий. Для удобства различения этих состояний были введены понятия эустресса и дистресса.
Эустресс — это «положительный» стресс, который:
- всегда краткосрочен;
- мотивирует и повышает работоспособность;
- относительно легко переносится как физически, так и психологически;
- завершается расслаблением и положительными эмоциями.
Примеры эустресса: рождение ребенка, день свадьбы или продвижение по карьерной лестнице, поступление в университет и другое.
Дистресс деструктивен, и особенности у него совсем другие:
- как хроническая, так и острая форма течения;
- подавленность, снижение производительности труда;
- утрата способности к адаптации к окружающему миру;
- физиологическое недомогание на фоне негативных эмоций;
- развитие соматических и психических заболеваний.
Причины дистресса: тяжелая болезнь близкого человека, длительные конфликтные ситуации, безработица, проблемы со сном и так далее.
К каким заболеваниям может привести стресс?
Стресс бывает 3 видов и каждый из них оказывает различное влияние на самочувствие человека:
- психологический или эмоциональный – возникает из-за сильных положительных или отрицательных эмоций;
- физиологический, связанный с воздействием таких внешних факторов, как жажда, голод, боль, жара;
- кратковременный, выражающийся в кратковременной естественной реакции на внешнее раздражение; хронический, из которого невозможно выйти без дополнительных усилий.
Признаки состояния стресса у различных людей имеют много общего, это:
- вегетососудистые симптомы: головная боль, дрожь, потливость, холодные конечности, утомляемость;
- тахикардия и боли в груди;
- напряжение мышц, бруксизм;
- расстройства ЖКТ: колики, диарея, запор, тошнота;
- нарушения пищевого поведения, приводящие к прибавке или потере веса;
- простудные и инфекционные заболевания, возникающие в связи со снижением иммунитета;
- эмоциональные проблемы — чувство подавленности, тревоги, замкнутость, невозможность расслабиться, пессимизм, снижение либидо;
- когнитивные нарушения — забывчивость, низкая концентрация внимания;
- проблемы со сном.
Первое время эти симптомы могут появляться изолированно. Однако длительное состояние стресса легко может усугубить многие проблемы со здоровьем или стать причиной развития новых, среди которых:
- гипертоническая болезнь, аритмия, инфаркт миокарда (в особой группе риска находятся люди с уже имеющимися перечисленными заболеваниями, поскольку стресс, как показывают исследования, значительно ухудшает их течение);
- приобретенный иммунодефицит — повышенная активность гормонов стресса, которые выделяются корой надпочечников, угнетает работу клеток иммунной системы;
- синдром раздраженного кишечника, язвенный колит, гастрит;
- псориаз, акне, алопеция (выпадение волос);
- метаболический синдром — длительный гормональный дисбаланс может достигать таких масштабов, что вес невозможно самостоятельно контролировать даже с помощью диет;
- депрессии, неврозы, когнитивные и поведенческие нарушения — гормоны активности подавляют стволовые клетки в гиппокампе, происходит нарушение связей между нейронами, а также процесса образования новых нервных клеток и работы нервных цепей;
- алкогольная и наркотическая зависимость. Существует связь между состоянием постоянного стресса и злоупотреблением психоактивными веществами.
Психологический дискомфорт из-за межличностных отношений и психотравмирующих событий приводит к развитию соматических заболеваний. И наоборот: тяжелые болезни внутренних органов оказывают негативное влияние на психику и провоцируют стресс.
Как выйти из этого состояния?
— Многие люди, которые испытывают длительный стресс, даже не пытаются изменить привычки и устранить факторы, усугубляющие ситуацию. Это большая ошибка, ведь нормализация образа жизни — важнейший шаг в борьбе с любым недугом. Выполняйте хотя бы эти простые правила:
- Высыпайтесь. Исследования доказали тесную связь хронического стресса с недостатком сна. Необходимо приучать себя ложиться спать и просыпаться примерно в одно время. Стараться спать ночью не менее 7-8 часов.
- Перед сном воздержитесь от просмотра телевизора, использования телефона, планшета и других источников «синего света», который угнетает выработку мелатонина — «гормона сна».
Бывают ситуации, когда человек пытается нормализовать свою жизнь, но не получается: завал на работе только увеличивается, времени ни на что нет и даже уснуть вовремя из-за тревожных мыслей не удается. В этом случае альтернативным решением может стать медикаментозная поддержка. Обращайтесь к специалистам, которые подберут вам оптимальную программу лечения, и уже скоро вы сможете вернуться к полноценной жизни без стресса.
Синдром раздраженного кишечника: диагностика и лечение
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Вас мучает боль в животе, спазмы и постоянные нарушения стула? Неприятные ощущения в области кишечника могут испортить все планы, поэтому для купирования дискомфорта в животе мы используем различные препараты. Но эти меры позволяют лишь временно избавиться от симптомов серьезного заболевания, которые возвращаются снова и снова. А что если эти симптомы имеют единую причину – синдром раздраженного кишечника? Что представляет из себя данное заболевание, каковы его признаки и как его вылечить, расскажем в этой статье.
Что такое синдром раздраженного кишечника?
Это расстройство работы кишечника и дискомфорт в животе во время дефекации. Сам по себе синдром – это не болезнь, а скорее набор симптомов, которые часто возникают по неизвестной причине. К сожалению, такое расстройство может значительно снизить качество жизни человека, заставляя его пребывать в неудобном состоянии: нарушается пищеварение, ухудшаются обменные процессы в организме, снижается насыщение организма человека питательными веществами.
Синдром раздраженного кишечника – очень частое явление среди людей возрастом от 25 до 40 лет. Статистика показывает, что хотя бы один раз в жизни каждый третий человек испытывал на себе неприятные симптомы синдрома раздраженного кишечника.
Заниматься самолечением в данном случае может быть весьма опасно для здоровья. Дело в том, что синдром лечится комплексно и под пристальным вниманием лечащего врача. Последствием самолечения может стать кишечная непроходимость и многочисленные хронические заболевания ЖКТ. С первыми признаками синдрома раздраженного кишечника стоит обратиться к терапевту, который направит к более узкому специалисту – гастроэнтерологу. Диагноз обычно выставляется только после исключения опухолей, воспалительных изменений в кишечнике.
В кишечнике происходит процесс переваривания пищи и получение питательных веществ организмом. Когда пища поступает в кишечник, она продвигается вдоль кишечника. Этот процесс продвижения достигается за счет работы гладкомышечных клеток в составе стенок кишечника. Клетки попеременно сокращаются и расслабляются. Но при появлении СРК (синдрома раздраженного кишечника) работа клеток нарушается. Пища начинает проходить по кишечнику либо слишком быстро, либо слишком медленно. В результате появляются дискомфортные ощущения и запоры или диарея.
Симптомы синдром раздраженного кишечника
- тошнота и наличие рвотного рефлекса;
- метеоризм с обильным выделением газов;
- боли или спазмы в животе;
- постоянное вздутие живота;
- нарушения стула – запоры или понос;
- рези внизу живота;
- нарушение сна;
- усиленное сердцебаение;
- повышенная усталость;
- долгое переваривание пищи;
- появление слизи в кале;
- ложные позывы к дефекации;
- потеря аппетита.
Также заболевание часто сопровождается симптомами, на первый взгляд, не характерными для кишечных патологий: головные боли, неприятные ощущения в области позвоночника и в мышцах, потеря веса и отеки живота. Все эти симптомы не постоянны, они могут исчезать, а с истечением времени снова появляться. Неприятные ощущения чаще всего появляются после каждого приема пищи, а затем становятся менее выраженными.
Причины развития патологического явления
- Питание. Негативно сказывается на пищеварении употребление жареных, соленых, сладких и жирных продуктов, а также алкоголь содержащие напитки. К тому же, современный человек постоянно перекусывает «на бегу». Что также отрицательно сказывается на работе кишечника.
- Гормональный сбой. Чаще такая причина свойственна женщинам во время таких периодов жизни, как вынашивание ребенка, кормление грудью, менопауза, менструальный цикл. Что касается менструального цикла – во время этого периода происходит изменение количества химических веществ, и проблема начинает проявлять себя более ярко.
- Нарушение моторики кишечника. Если моторика работает в ускоренном режиме, это приводит к расстройству желудка и диарее. Напротив, замедленная моторика кишечника может вызвать запор. В результате болевые ощущения приводят к резкому сокращению мышц.
- Эмоциональное перенапряжение: стресс, депрессия, тревога, усталость.
- Перенесенные заболевания желудочно-кишечного тракта. Инфекции, вызывающие заболевания ЖКТ, в последствии могут повлиять на работу всего кишечника.
Диагностика синдрома раздраженного кишечника
Если у вас имеются все перечисленные выше симптомы заболевания, обратитесь к терапевту. Он проведет первичный осмотр и направит к гастроэнтерологу. Цель первичной диагностики – исключить наличие других опасных для жизни заболеваний: опухолей, воспалительных процессов, наростов, инфекционных заболеваний.
На приеме у врача нужно предоставить полную историю болезни, сообщить о наличии и частоте симптомов, рассказать о присутствии хронических заболеваний. После осмотра и пальпации (ощупывания) специалист направит вас на лабораторные анализы, среди которых:
- Общий анализ крови. Анализ позволяет определить, присутствует ли в организме воспалительный процесс, а также установить возможную анемию.
- Общий анализ мочи. Определяет наличие или отсутствие крови и паразитов в организме пациента, что позволяет говорить о развитие ряда кишечных заболеваний, отличных от синдрома раздраженного кишечника.
- Анализ крови на целиакию. Специфический анализ крови, который позволяет выявить болезнь пищеварительной системы (целиакию), при которой кишечник перестает нормально переваривать поступающую пищу, что сопровождается диареей.
- Колоноскопия. Это обследование толстой кишки изнутри с помощью специального аппарата (колоноскопа).
- Магнитно-резонансная томография области малого таза и живота. Это не инвазивный метод обследования, который позволяет изучить строение и состояние органов и ткани малого таза у мужчин и женщин с помощью магнитных волн.
После того, как были проведены все исследования и исключены все другие заболевания кишечника, врач приступает к лечению и назначает комплексную терапию, опираясь на историю болезни пациента.
Лечение синдром раздраженного кишечника
Терапия СРК должна выполняться комплексно в несколько этапов. Схема лечения зависит от индивидуальных особенностей организма, степени и времени протекания патологии. Чаще всего назначается медикаментозная терапия, которая дополняется специальной диетой. При отсутствии комплексного лечения, симптомы будут снова проявлять себя время от времени.
Лекарственные средства, которые врач выписывает для терапии СРК, не просто устраняют болезненные симптомы, но и улучшают состояние пищеварительной системы, а также предотвращают рецидивы и осложнения. При лечении синдрома с диареей назначаются медикаменты с противомикробными свойствами. Они снимают раздражение тканей кишечника, купируют избыточный метеоризм и восстанавливают нормальную работу кишечника.
При лечении СРК с запорами показано применение натуральных лекарственных средств, которые устраняют трудности с дефекацией, щадяще воздействуют на воспаленные ткани кишечника и освобождают его от каловых масс. Могут быть в виде жевательных таблеток или суппозиторий ректальных.
Если же появление СРК связано с неврологическими расстройствами, назначают антидепрессанты – нормализуют работу нервной системы, улучшают психоэмоциональное состояние.
Для купирования боли используются обезболивающие средства и спазмолитики – расслабляют мышечные волокна и ткани, которые находятся в гипертонусе.
Диета при синдроме раздраженного кишечника
Диета при СРК зависит от того, какие симптомы сопутствуют патологии. При частых запорах нужно исключить из питания сухие, соленые блюда. При диарее исключаются жидкие блюда, овощи, фрукты.
Если же вас мучает метеоризм, стоит ограничить молочные продукты, орехи, бобы. При сильной боли в кишечнике не допускается жирная, соленая, тяжелая пища.
В клинике «Медюнион» вы сможете пройти полное обследование и лечение синдрома раздраженного кишечника. У нас работают практикующие врачи со стажем работы от 10 лет. В диагностическом кабинете вы сможете сдать все анализы и пройти аппаратное обследование в комфортной обстановке. Для наших клиентов действует специальное предложение «врач на дом». Если у вас нет возможности посетить наш медицинский центр самостоятельно, врач приедет к вам и проведет осмотр на дому.
Позаботьтесь о своем здоровье и запишитесь на прием в многопрофильный медицинский центр «Медюнион» прямо на нашем сайте.
Женское здоровье напрямую зависит от состояния гормонального фона. Чрезмерные физические и психологические нагрузки, плохая экология, хронические заболевания приводят к тому, что работа эндокринной системы нарушается. В статье рассмотрим признаки гормонального дисбаланса, его последствия и способы исправить ситуацию.
Возможные причины гормонального сбоя
Состояние гормональной системы женщины естественным образом меняется в подростковом возрасте, в период беременности, грудного вскармливания, климакса. Эти изменения, хоть и затрагивают самочувствие женщины, обычно не относятся к патологическим, и здоровый баланс с течением времени восстанавливается самостоятельно.
Однако целый ряд факторов может существенно нарушить здоровую выработку гормонов:
- болезни репродуктивных органов;
- нарушения в работе эндокринной системы;
- вирусные и инфекционные заболевания;
- малоподвижный образ жизни;
- неправильное питание с обилием жирной, жареной, сладкой пищи, продуктов, содержащих гормоны (например, мяса курицы);
- диеты;
- лишний вес;
- большие нагрузки на работе, в быту;
- стрессы;
- вредные привычки;
- частый прием экстренных оральных контрацептивов.
Чрезвычайно опасной ситуацией для здоровья женщины считается аборт, особенно сделанный на поздних сроках, а также прием экстренной контрацепции.
Симптомы дисбаланса гормонов
Гормональный сбой проявляется характерными признаками. Заметив какие-то из них, необходимо проконсультироваться с эндокринологом или гинекологом.
В половой системе
У женщин будут проявляться черты, характерные для противоположного пола: обилие волос на теле, в частности на лице, груди, бедрах; огрубение голоса. При отсутствии грудного вскармливания из молочных желез может выделяться молоко. Снижается половое влечение, вплоть до необходимости принимать специальные препараты, повышающие либидо. Женщина перестает получать оргазм во время полового акта. Нарушается менструальный цикл (обильные либо скудные, нерегулярные месячные), в промежутках между менструациями возникают маточные кровотечения. Снижается фертильность.
В обмене веществ
Женщина может резко набрать либо сбросить вес при сохранности обычного режима питания и пищевых предпочтений. Из-за нарушения кальциевого обмена может развиваться остеопороз (повышенная хрупкость костей).
В нервной системе
Возникают раздражительность, повышенная утомляемость. Настроение меняется резко и непредсказуемо, развиваются депрессии, нарушения сна. Иногда заметно снижаются интеллектуальные способности. Частые головные боли трудно поддаются купированию анальгетиками.
Приметы гормонального сбоя в подростковом возрасте
Половое созревание девочек начинается в 7-8 лет, а завершается примерно к 18 годам. В эту пору организм переживает настоящие гормональные бури, и не всегда процесс формирования молодой женщины проходит гладко. В некоторых случаях необходим прием медикаментов для коррекции болезненных состояний.
- У девочки-подростка бывает заметно нарушение формирования вторичных половых признаков: усиление или ослабление их выраженности.
- Половое созревание может быть преждевременным (например, начало менструации в 7-летнем возрасте и ранее), либо серьезно задерживаться (аменорея в 18 лет).
- Могут развиваться длительные маточные кровотечения.
- Самый известный симптом подросткового сдвига гормонов – раздражительность. Девочка становится нервной, взрывной, плаксивой.
- Подросток может страдать от скачков артериального давления.
- Возникают проблемы с кожей.
- Повышается потливость.
Нарушения у женщин пожилого возраста
Главная причина проблем с гормонами в преддверии климакса – угасание активности желез внутренней секреции. В связи с этим в организме происходит следующее:
- развивается состояние апатии и стресса;
- нарушается концентрация внимания, память;
- часто беспокоят мигрени, повышение АД;
- возникает бессонница;
- снижается эластичность и упругость кожи;
- повышается аппетит.
Последствия гормональных нарушений
Если вовремя не начать лечение и прием медицинских препаратов, дисбаланс гормонов может привести к серьезным осложнениям. Среди них:
- нарушение способности к оплодотворению вплоть до бесплодия;
- появление доброкачественных и злокачественных опухолей;
- проблемы с сердечно-сосудистой системой, в частности, ишемической болезни сердца;
- нарушения работы ЖКТ;
- диабет II типа;
- атеросклероз, приводящий к инсульту, инфаркту;
- астма;
- миома матки;
- ожирение.
Что пить при гормональном сбое у женщин? Виды медикаментов
Для нормализации гормонального фона могут назначаться следующие препараты:
- оральные контрацептивы – содержат половые гормоны, восстанавливают их нормальный уровень в организме и улучшают состояние женщины;
- синтетические гормоны – надпочечников, щитовидной и околощитовидной железы, гипофиза; их роль – либо восполнить нехватку естественных гормонов, либо стимулировать их собственную выработку организмом;
- витамины – биоактивные вещества необходимы для нормальной продукции гормонов; однако их стоит пить лишь убедившись, что в организме нет опухолей, поскольку витамины могут стимулировать рост существующих новообразований;
- препараты с фитоэстрогенами – назначаются в случаях, когда к приему гормональных препаратов есть противопоказания;
- гомеопатические средства – способны не просто убрать симптомы сбоя, а наладить гормональный баланс и работу иммунной системы.
Гормональная терапия назначается только после полного обследования женщины и постановки точного диагноза. Самостоятельно принимать такие препараты категорически запрещено – это может вызвать тяжелые осложнения.
Диагностика и лечение
Лечением гормонального сбоя у женщин занимается эндокринолог либо гинеколог. Врач соберет анамнез болезни, назначит лабораторные исследования: анализ крови на гормоны, УЗИ щитовидной железы, надпочечников, матки и яичников, молочной железы.
После того, как установлена причина нарушений, назначается терапия, восстанавливающая баланс гормонов. Она включает в себя прием лекарственных средств, которые подбираются строго индивидуально; правильную диету и рекомендации относительно физической активности, режима труда и отдыха.
При наличии показаний проводится хирургическое удаление опухолей, кистозных образований.
Профилактика
Не допустить гормональный сбой поможет здоровый образ жизни и регулярные профилактические осмотры. Достаточно спите (8-9 часов). Чаще бывайте на свежем воздухе (2 часа в день). Будьте активны и занимайтесь физкультурой (тренировки 3 раза в неделю по часу). Нужно правильно питаться и пить необходимое количество воды и соков – 40 мл жидкости на 1 кг веса.
Старайтесь исключать те факторы, которые негативно влияют на выработку гормонов. Избавьтесь от вредных привычек: курения, злоупотребления алкоголем, кофеином (пить не больше одной чашечки кофе или чая в день).
При первых симптомах неблагополучия обращайтесь к врачу.