Астигматизм — что это такое, симптомы, диагностика зрения. Как лечить астигматизм глаз. Противопоказания. Лечение в офтальмологии. LensMaster.ru 2021-01-19T16:25:20+03:00
Астигматизм
Астигматизм относится к аномалиям рефракции — заболеваниям глаз, связанным с нарушением фокусировки изображения. Общие симптомы всех подобных патологий — расплывчатость картинки, дискомфорт и быстрая утомляемость при глазных нагрузках. Согласно статистике ВОЗ, аномалии рефракции встречаются у более чем 150 млн человек в мире, и в 10 % случаев наблюдается именно астигматизм.
Оглавление
- Астигматизм — что это за патология?
- Как влияет астигматизм на зрение
- Почему возникает астигматизм
- Симптомы астигматизма
- Диагностика астигматизма
- Диагностика астигматизма
- Как лечить астигматизм
- Методы профилактики
Астигматизм — что это за патология?
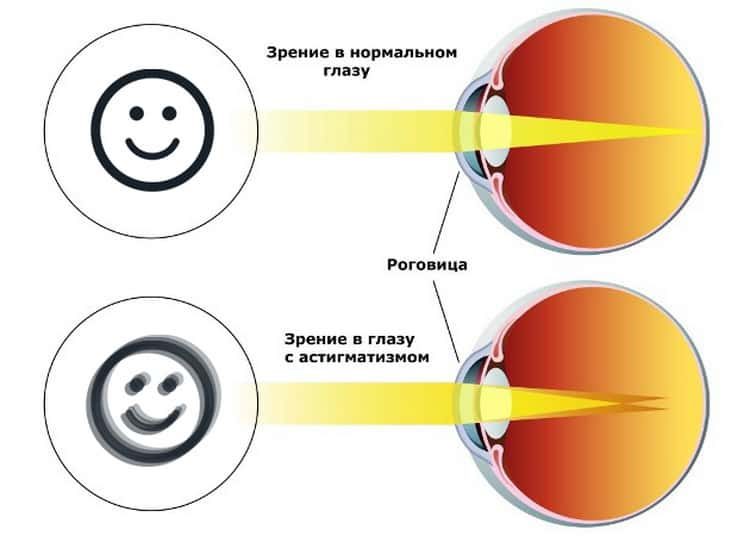
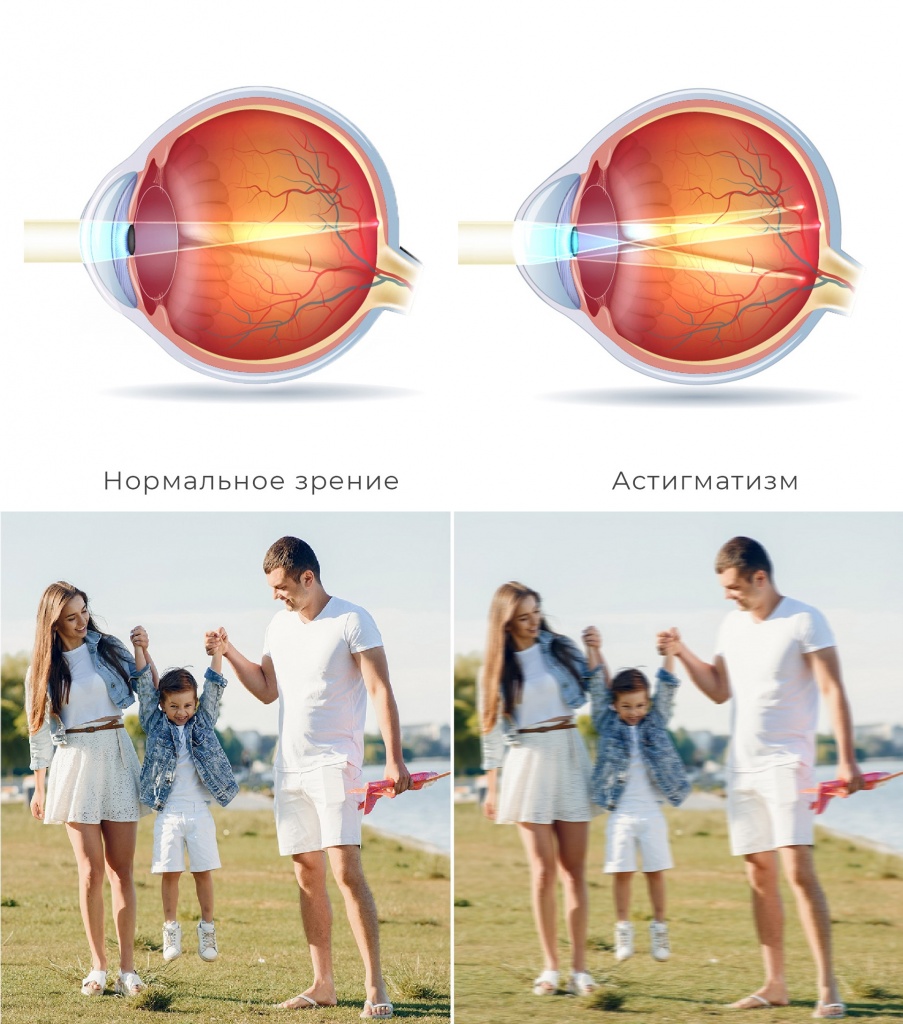
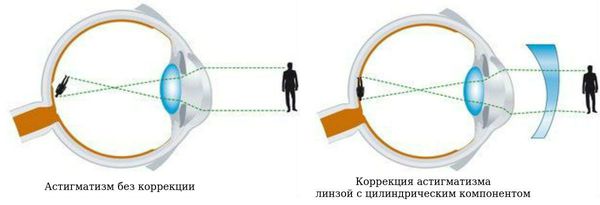
Здоровый глаз имеет ровную сферическую поверхность роговицы и хрусталика. Они одинаково изогнуты во всех направлениях, за счет чего глаз фокусирует свет и передает четкое изображение на сетчатку.
Что это такое — астигматизм? При этом состоянии сферичность роговицы и реже — хрусталика нарушена. Из-за этого преломляющая сила на разных участках поверхности отличается, а оптические лучи искажаются. В результате изображение получается размытым или непропорциональным.
В зависимости от того, какими дополнительными нарушениями рефракции осложнен астигматизм, выделяют несколько его видов:
- Простой гиперметропический: дальнозоркость в одном главном меридиане и нормальные зрительные функции (эмметропия) во втором.
- Простой миопический: близорукость в одном главном меридиане и эмметропия в другом.
- Сложный гиперметропический: дальнозоркость наблюдается в обоих главных меридианах.
- Сложный миопический: близорукость в двух главных меридианах.
- Смешанный: сочетание дальнозоркости в одном меридиане и близорукости в другом.
Как влияет астигматизм на зрение
Всем нам хорошо известны понятия близорукости и дальнозоркости, когда проблемы возникают с восприятием предметов на близком или далеком расстоянии. Что же такое астигматизм глаз и как он влияет на зрение? Люди, страдающие от этой патологии, видят искаженную картинку. Некоторые области (или все предметы) могут быть размытыми, у других нарушены пропорции. Офтальмологи любят проводить аналогию с отражением на металлической ложке: картинка местами нечеткая, местами непропорциональная. При этом абсолютно не имеет значения, на каком расстоянии расположен предмет.
На уровень искажения предметов влияет тяжесть патологии. При разнице в меридианах меньше 1 D (диоптрия) искажения практически незаметны и не доставляют дискомфорта человеку. В целом офтальмологи выделяют три степени астигматизма:
- слабая — до 3 D;
- средняя — 3-6 D;
- высокая — более 6 D.
Слабая степень, как правило, требует минимальной коррекции. При средней ухудшение зрения становится ощутимым, очертания предметов «плывут», необходимо лечение астигматизма. Высокая степень характеризуется сильным искажением предметов и рядом сопутствующих симптомов, связанных с повышенной зрительной утомляемостью: резью в глазах, головными болями, головокружением, двоением предметов.
Вот фото, которое показывает, что это такое — астигматизм глаз и как видит человек с такой патологией.
Почему возникает астигматизм
Астигматизм может быть врожденным и приобретенным. Разберем причины, почему проявляется это заболевание.
|
Врожденный астигматизм |
Приобретенный астигматизм |
|
Причиной являются наследственные генетические изменения, провоцирующие нарушения сферичности хрусталика или роговицы глаза: неравномерное развитие костей глазницы, нарушение работы глазных мышц и др. Врожденный астигматизм может проявляться у альбиносов, детей с врожденным пигментным ретинитом, а также при алкогольном синдроме плода. |
Приобретенный астигматизм проявляется в результате:
|
Симптомы астигматизма
Первые признаки астигматизма проявляются в детском возрасте. К сожалению, малыши редко могут сформулировать проблемы и объяснить, что испытывают дискомфорт. Именно поэтому проходить обследования детям требуется с первых месяцев жизни.

- повышенная усталость глаз;
- головная боль при зрительных нагрузках;
- ощущение постороннего объекта в глазу;
- двоение предметов;
- жжение, болезненные ощущения в глазах;
- сложности с удержанием внимания;
- проблемы с визуальным определением расстояния до предметов.
У детей падает успеваемость. Они испытывают сложности с чтением и письмом, путая похожие по написанию буквы и цифры.
Астигматизм особенно важно вовремя выявить у детей. Если не скорректировать зрение своевременно, может развиться амблиопия, или «ленивый глаз». Из-за того, что в период раннего развития зрения происходит неадекватная стимуляция зрительной системы (постоянно «размазанная» картинка), формируется неодинаковая рефракция, происходят структурные изменения в отделах глаз и наблюдается существенное, не поддающееся коррекции снижение зрения.
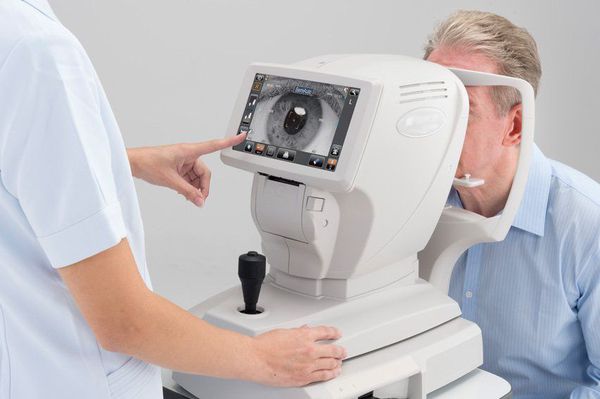
Диагностика астигматизма
В офтальмологии используются несколько способов диагностики астигматизма. Самый показательный — рефрактометрия: анализ преломляющей способности глаза, который позволяет выявить нарушения рефракции. Еще один популярный метод — визометрия, знакомая всем проверка зрения с помощью таблиц. Она выполняется сначала без коррекции, а затем с коррекцией, когда перед глазом размещаются цилиндрические линзы с разной преломляющей силой. Также выявить проблемы помогает скиаскопия, или метод теневой пробы: пациенту дают «примерить» сферические и цилиндрические линзы, а доктор наблюдает за движениями теней на зрачковой области.
Также могут быть назначены:
- УЗИ глазных яблок;
- компьютерная кератотопография;
- офтальмометрия;
- авторефрактометрия и другие методы.
Как лечить астигматизм
Можно ли вылечить астигматизм? Да, для этого используются консервативные и хирургические методы. Рассмотрим каждый из них подробнее.
Оптическая коррекция астигматизма
Использование контактных линз — более прогрессивный способ, чем ношение очков. Они плотно прилегают к роговице, поэтому позволяют полностью избежать искажений и корректируют зрение не только по центру, но и на периферии. Для исправления астигматизма обычно используются мягкие торические контактные линзы. Ведущие производители — Alcon, Cooper Vision, iWear. Ознакомиться с каталогом и изучить цены на такие контактные линзы вы можете в нашем каталоге.
Хирургическая коррекция астигматизма
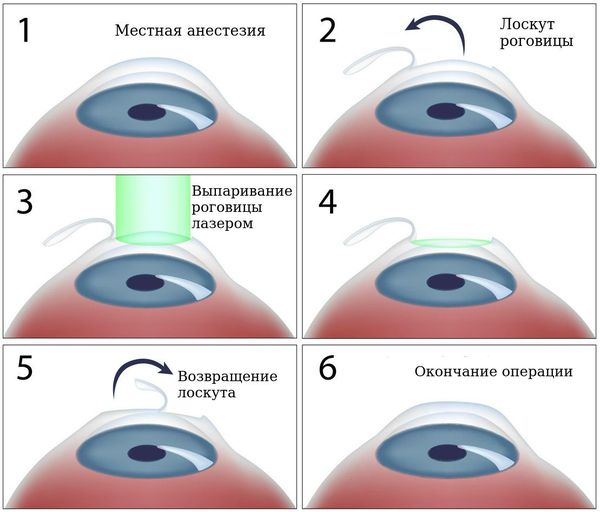
Для лечения астигматизма у взрослых сегодня чаще всего рекомендуют лазерную коррекцию зрения. Эта процедура позволяет провести кератотомию — удаление части роговой оболочки и уменьшение силы ее рефракции — при помощи высокоточных лазеров. Процедура выполняется под местной анестезией и практически не имеет осложнений.
В случае если причиной развития патологии является деформация хрусталика, проводится операция по его замене. Как лечится астигматизм у взрослых таким способом? После детального обследования офтальмолог изготавливает интраокулярные линзы (ИОЛ), которыми заменяется поврежденный хрусталик. Могут использоваться разные типы ИОЛ — торические, мультифокальные, факические.
Еще один способ лечения — термокератокоагуляция: прожигание роговицы при помощи металлической иглы или лазерного луча. Толщину роговичной ткани уменьшают в центре оптической зоны или на периферии. Это позволяет добиться увеличения преломляющей силы роговицы.
Для операций при астигматизме есть противопоказания. Так, оперативное вмешательство невозможно при патологиях сетчатки, проблемах с роговицей, некоторых заболеваниях глаз (катаракта, глаукома), при наличии инфекционных болезней, сахарного диабета, онкологии, туберкулеза, в период беременности и лактации.
Методы профилактики
Теперь, когда мы выяснили, как вылечить астигматизм, поговорим о том, как предотвратить развитие патологии. Необходимо регулярно посещать офтальмолога и проверять зрение, чтобы заметить изменения на ранних стадиях. Полезна будет гимнастика для глаз: упражнения помогут расслабить глазные мышцы, улучшить кровообращение и нормализовать обменные процессы.
Для профилактики астигматизма у детей стоит следить, чтобы глаза не перенапрягались: ограничить время с гаджетами и контролировать правильную посадку и уровень освещенности во время занятий. Также окулисты рекомендуют регулярно пропивать курсы поливитаминов, предназначенных для глаз.
Поэтому исправить косоглазие в домашних условиях невозможно
Все упражнения, представленные ниже направлены на тренировку глазодвигательных мышц, улучшение кровотока в глазу.
Основные моменты тренировки
Что бы добиться синхронного поворота глаз, для начала необходимо расслабить напряженные глазные мышцы. Затем, чтобы заставить глаза видеть посредством макулы, стоит обратить внимание на центр поля зрения. После данных процедур хорошо бы совместить картинки, поступающие по зрительным нервам обоих глаз. Синхронизация двух картинок и устранит косоглазие. Глаза сами не захотят вернуться к прежнему положению.
Специальные упражнения, выполняемые в определенной последовательности, помогут справиться с данной проблемой.
1. Встаньте спиной к солнцу и прикройте рукой глаз, смотрящий прямо. Поворачивайте голову и локоть в сторону глаза, который косит. Повороты выполняйте ритмично, их количество должно быть не менее десяти. При выполнении данного упражнения, пожалуйста, не забывайте, что это тренировка для мышц глаза, а не тела. Поэтому нет необходимости прикладывать усилия к его повороту. Завершив упражнение, отдохните и переходите к следующему.
2. При диагностированном косоглазии левого глаза внутрь, прикройте правый глаз повязкой или ладонью. Встаньте прямо, выставив вперед правую ногу, наклонитесь, потянувшись к носку правой ноги рукой. И поднимите руку вверх. Таким образом, необходимо выполнить 12 поворотов.
3. При косящем наружу левом глазе, выставлять вперед необходимо левую ногу. Затем наклониться вперед, потянувшись к носку левой ноги правой рукой, и указать рукой направление, в котором необходимо перемещать глаз.
Движения выбирают, учитывая поворот в нужную сторону. Наклоны вперед активизируют кровообращение в области глаз. В итоге, такие упражнения способствуют расслаблению мышц органа зрения. Ведь основная причина косоглазия – неправильная работа таких мышц, а после выполнения этого комплекса, глазные яблоки сами стремятся вернуться в нормальное состояние.
Упражнения для глаз
Проблемы косоглазия призваны решить и целые комплексы упражнений. К примеру, научные изыскания американского ученого У. Бейтса, свидетельствуют, что любые проблемы со зрением можно решить, улучшив состояние глазных мышц. То есть, если у человека хорошее зрение, значит, он обладатель отлично натренированных глазных мышц. Таким образом, стоит только выполнять специальные упражнения, тренирующие глазные мышцы, и всё нормализуется.
Одним из комплексов упражнений, предотвращающих проблемы с косоглазием, мы и приведем:
Упр. 1. Вращение глазами. Сначала вращать ими по часовой стрелке, затем, против нее.
Упр. 2. Прямые линии. Чертить взглядом прямые линии по вертикали и горизонтали.
Упр. 3. Глаза у переносицы. Сводить глаза к переносице и разводить их в исходное положение.
Упр.4. Частое моргание. Поморгать ресницами без напряжения в очень быстром темпе.
Упр.5. Взгляд вдаль. Перевод взгляда с ближнего предмета на дальний, с рассматриванием у дальнего предмета характерных деталей.
В жизни очень часто люди напрягают лицо, что вызывает появление морщин, но кроме того, напряженные мышцы лица ухудшают зрения. Отличным упражнением для глаз являются некоторые способы расслабления лицевых мышц. Ведь все мышцы нашего тела взаимосвязаны и не существуют по отдельности. Стоит знать, что на Востоке, даже при каких-либо проблемах, человек сохраняет легкую полуулыбку. Это является оптимально расслабленным состоянием для мышц лица.
Хотите научиться расслаблять лицевые мышцы? Давайте тренироваться.
• Слегка откиньте голову назад и расслабьте верхние веки, дав им самостоятельно опуститься. Несколько раз разомкните и сомкните губы.
• В течение 50 сек. неотрывно смотрите на поверхность любого однородного цвета. Сделайте дыхание медленным и глубоким, старайтесь сохранять на лице легкую полуулыбку.
Существует и определенный массаж, помогающий расслабить зрительные мышцы. Выполняя его, кончиками пальцев массируют внутренние уголки глаз. Продолжительность такого массажа определяется временем появления под закрытыми веками черного поля.
Мочка уха также способна помочь в решении проблем с системой зрения. Возьмитесь за нее двумя пальцами — большим и указательным, и разминайте не менее 10 секунд. Повторяйте процедуру до пяти раз в день. Также хорошо научиться двигать ушами, однако, такое занятие под силу не всем. Эти немного странные действий снимаются усталость с глаз и улучшают процессы внутриклеточного дыхания.
Безусловно, обращение к специалисту с таким недугом, как косоглазие, является обязательным. И всё же, отношение к избавлению от проблемы должно сложиться и у самого пациента. Необходимо понимать, что лишь комплексный подход в лечении патологии, способен помочь полностью избавиться от недуга и предотвратить его последствия.
Обратившись в «Московскую Глазную Клинику» Вы можете быть уверены, что получите здесь полную, всеобъемлющую помощь при любом заболевании органа зрения.
Лучшие специалисты, новейшее диагностическое и лечебное оборудование, гарантированно справятся с любой проблемой глаз. В нашем центре применяют самые новые методики лечения офтальмологических заболеваний, не забывая накопленный веками опыт предков.
Не откладывайте лечение «в долгий ящик», Вам здесь обязательно помогут!

Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Дата публикации 24 октября 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Астигматизм — это патология зрения, при которой роговица или хрусталик имеют неправильную форму, что препятствует нормальной фокусировке света на сетчатке и вызывает нечёткость зрения.
В переводе с латинского «астигматизм» означает отсутствие фокусной точки. На самом деле при астигматизме есть фокусные точки, но чаще всего они находятся на некотором расстоянии друг от друга. Поэтому речь идёт об отсутствии именно единой фокусной точки.
Можно провести аналогию с лупой для выжигания. Если представить, что лупа имеет слегка вытянутую форму, что визуально может быть и не очень заметно, то при попытке сфокусировать пучок света на дереве ничего не получится. Проходя через линзу, эти лучи соберутся в разных точках, и пучок световых лучей окажется слегка деформирован, вытянут и неравномерен. Часть света всё же будет в нужной точке, но скорее всего этого не хватит, чтоб получить нужную для выжигания температуру.
Что такое астигматизм:
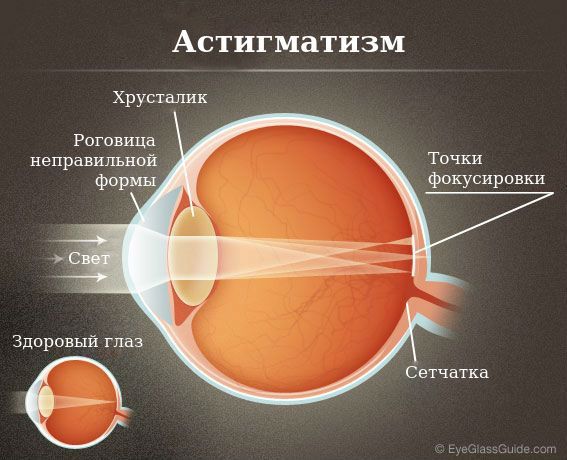
В глазу, который представляет собой оптическую систему, есть три линзы:
- Роговица — имеет наибольшую преломляющую силу.
- Хрусталик — средняя структура по силе преломления.
- Стекловидное тело (то, чем глаз «заполнен») — последняя и анатомически, и по силе преломления структура.
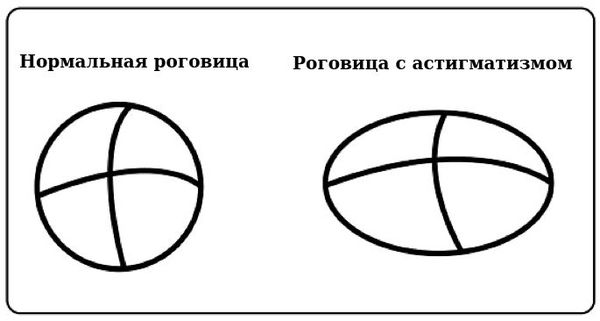
Наиболее распространён роговичный астигматизм, при котором роговица имеет неправильную форму. Он характеризуется тем, что преломляющая сила роговицы в разных меридианах отличается. Стоит пояснить, что меридианами называют условные линии на поверхности глазного яблока, соединяющие его передний и задний полюсы.
Визуально такие роговицы не выглядят эллипсовидными или «кривыми», если речь не идёт о высоких степенях.
Кроме роговичного существует ещё хрусталиковый астигматизм, при котором неправильную форму имеет хрусталик.
Причины астигматизма
Форма роговицы, как и многие параметры у человека, передаются ему по наследству. В связи с этим многие пациенты задают вопросы. Например, почему у ребёнка есть астигматизм, хотя в роду его ни у кого не было. Дело в том, что генетика — это не точное копирование всех признаков, в ходе развития эмбриона происходит множество мутаций, которые, по сути, и являются эволюцией.
Некоторые мутации полезны, другие — не совсем. В ходе не до конца ясных причин появляются люди, у который роговица не идеально ровная. Нужно отметить, что люди с идеально ровной в оптическом плане роговицей почти не встречаются. Практически каждый человек имеет небольшое отклонение, если рассматривать роговицу как оптический элемент.
Статистика
Частота распространения астигматизма:
- более 1 диоптрии: 15,6 – 22,5 %;
- более 2 диоптрий: 4,2 – 5,4 %;
- более 3 диоптрий: 1,6 % [6].
Бывает ли астигматизм на одном глазу
Астигматизм чаще бывает двусторонним, но может возникать и на одном глазу.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы астигматизма
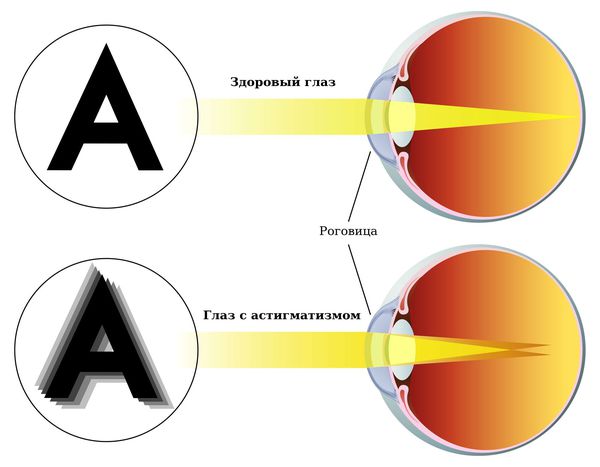
Клиническая картина астигматизма достаточно сложна, так как фокусная точка всё же есть. Зачастую люди с небольшими степенями астигматизма могут увидеть даже некоторые буквы из 10 строки таблицы для определения остроты зрения.
Чем астигматизм отличается от других болезней по симптомам
Наиболее часто люди с астигматизмом при попытке прочитать вдали будут путать схожие буквы, например «Р» и «В», «Н» и «К», «О» и «С» и другие подобные, где буквы отличаются «хвостиком» или «лишней палочкой».
Симптомы ранней стадии — проблемы усугубляются в тёмное время суток, когда зрачок становится шире.
Снижение зрения или невозможность различать похожие буквы может появиться не сразу с рождения, так как этот вид рефракции (преломляющей способности глаза) у многих людей компенсируется работой цилиарной мышцы. Это та мышца, которая посредством связок прикреплена к капсуле хрусталика и за счёт своей работы может менять форму хрусталика, позволяя фокусироваться вблизи. Именно эта система за счёт неравномерного напряжения может скомпенсировать роговичный астигматизм. Поэтому иногда говорят о внезапно возникшем астигматизме в 20-30 лет. Вероятнее всего, если речь идёт не о дегенеративных заболеваниях роговицы или травмах, причиной появления астигматизма в этом возрасте стало то, что он просто перестал компенсироваться.
Как видит человек с астигматизмом:
Сочетание с другими патологиями глаз
Наиболее часто астигматизм дополняет дальнозоркость (гиперметропию), близорукость (миопию), амблиопию, косоглазие.
Патогенез астигматизма
Существуют исследования, утверждающие, что у всех детей до трёх месяцев, особенно у новорождённых, есть астигматизм. При этом к 18 месяцам астигматизм уменьшается до значений, характерных для взрослых [1]. Некоторые авторы пришли к выводу, что линейное снижение астигматизма, как и наличие его у младенцев, является скорее естественным путём развития глаза [2].
Бывает ли астигматизм у детей
Большинство изменений в форме роговицы происходит у детей в возрасте от 1 до 3 лет [3]. Чаще всего эти изменения начинают носить стабильный характер и могут приводить к проблемам уже в школьном возрасте [4]. В остальное время астигматизм достаточно стабилен, если речь не идёт о кератоконусе (заболевании роговицы, при котором она истончается, вытягивается и мутнеет) или астигматизме, связанном с травмой или кератитом. Хотя есть исследование, утверждающее, что за 5 лет обучения у студентов-медиков выявили небольшое изменение формы роговицы, которое усилило их астигматизм [5].
В случае хрусталикового астигматизма делать прогноз сложно. Если речь идёт о хрусталиковом астигматизме у детей, то, вероятнее всего, это функциональное состояние, которое связано с неравномерным тонусом цилиарной мышцы. Если же имеется в виду аналогичная форма астигматизма у пожилых, скорее всего дело в хрусталике, который из-за инволюционных изменений потерял свою способность к прозрачности в некоторых участках и принял неправильную форму.
Классификация и стадии развития астигматизма
Существует множество классификаций астигматизма по степени и виду «неравномерности» роговицы, но самая понятная и удобная — это классификация по величине разницы между меридианами в диоптриях.
Виды астигматизма в зависимости от разницы между меридианами в диоптриях:
- до 3.0 диоптрий — слабая степень астигматизма;
- от 3.0 до 6.0 диоптрий — средняя степень;
- от 6 и более — высокая степень.
Осложнения астигматизма
Осложнений у астигматизма немного. Это рефракционная патология, которая так же, как близорукость и дальнозоркость способна влиять на остроту зрения и восприятие мира.
Чем опасен астигматизм
Если астигматизм не был вовремя выявлен у ребёнка, это может привести к развитию амблиопии. Это заболевание иначе называют «ленивым глазом», оно характеризуется снижением зрения в раннем возрасте, при этом процессы, которые не позволяют видеть остро, происходят в головном мозге. При астигматизме невозможно получить чёткий и правильный фокус на сетчатке, поэтому на неё проецируется «размазанная» картинка. Зрительный нерв передаёт её в аналитические центры мозга, где она обрабатывается. Ребёнок растёт, его потребности к повышению остроты зрения возрастают, а фактическая картинка на сетчатке из-за астигматизма не меняется и на уровне зрительных анализаторов становится невозможно сформировать чёткую картинку. Поэтому очень важно вовремя выявить астигматизм, который приводит к снижению остроты зрения, и правильно его скорректировать.
Диагностика астигматизма
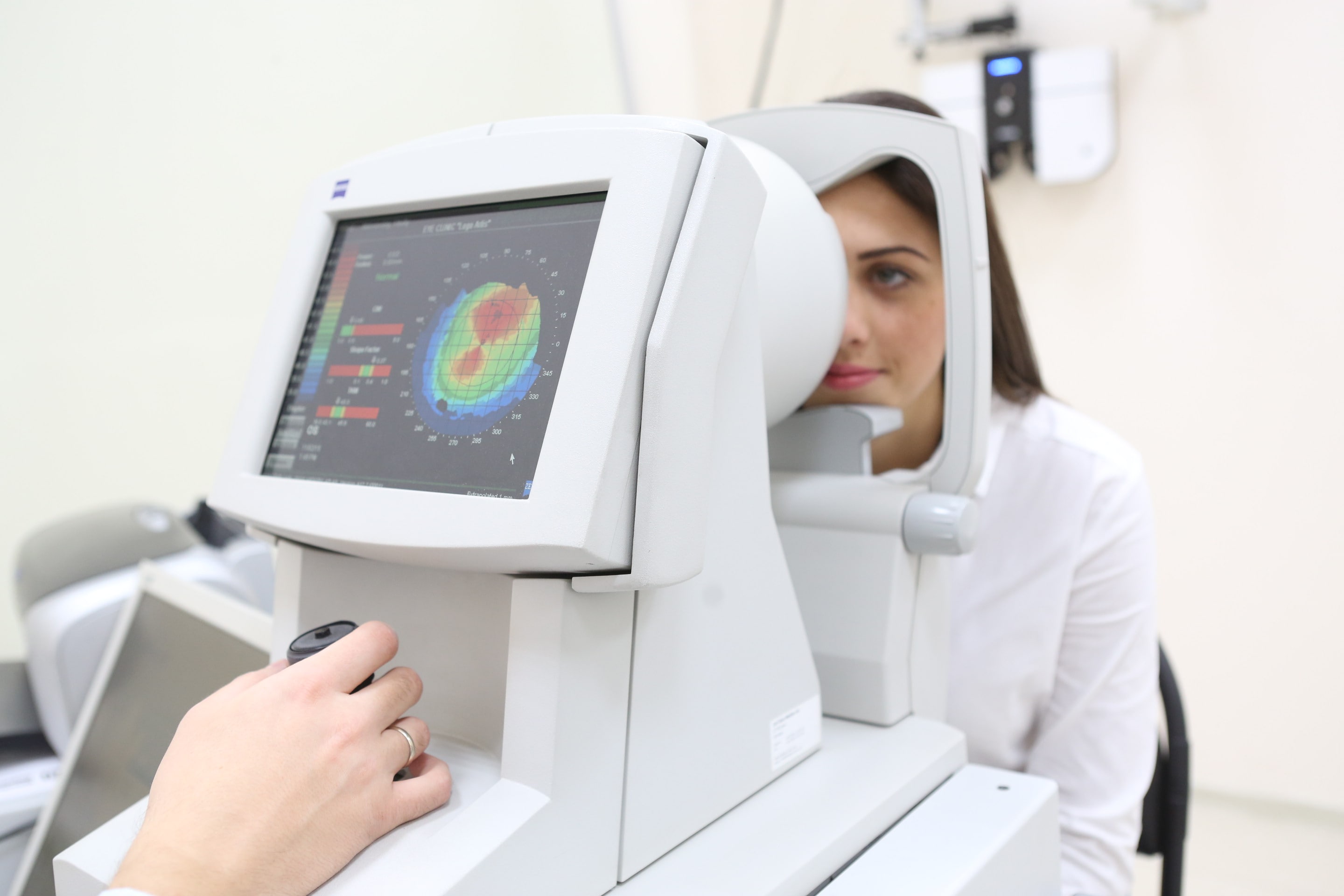
При наличии современного оборудования диагностировать астигматизм несложно. Например, рутинным методом обследования является кератометрия (измерение кривизны роговицы), она обычно проводится одновременно с рефрактометрией (определением рефракции глаза). В ходе этого исследования прибор показывает какую оптическую силу имеют меридианы, какова разница между ними и какой градус у осей. На основании этих данных можно сделать вывод о роговичном астигматизме.
Также для диагностики можно использовать кератотопографы — приборы, благодаря которым возможно точное построение и даже 3D-визуализация передней поверхности роговицы, чтобы пациент понял суть заболевания.
Важным моментом при диагностике астигматизма является анализ задней поверхности роговицы, так как изменения в ней могут быть первыми признаками появления хронического заболевания роговицы — кератоконуса, для которого характерны весомые цифры астигматизма, а также истончение, вытяжение и помутнение роговицы.
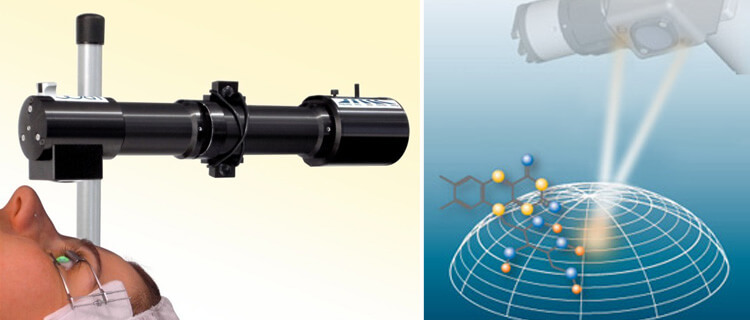
Астигматизм можно определить и с помощью метода скиаскопии. Его проводят с помощью источника света (матовой лампочки мощностью 60-80 вт), прибора скиаскопа, состоящего из двух зеркал (плоского и вогнутого) и скиаскопических линеек с набором линз.
Лампочку ставят за головой пациента, с левой стороны. Плоским зеркалом скиаскопа доктор направляет пучок света, исходящий от лампочки, в глаз пациента. В области зрачка появляется световое пятно. Когда доктор поворачивает зеркало в разные стороны вокруг вертикальной и горизонтальной осей, появляются тени. В зависимости от того, как движется тень, определяется вид нарушения рефракции (близорукость, дальнозоркость, астигматизм). Величина рефракции измеряется с помощью линз скиаскопической линейки.
Этот метод позволяет увидеть общую картину, но определить вид астигматизма (роговичный или хрусталиковый) с его помощью крайне сложно.
Во многих поликлиниках есть авторефрактокератометры, однако важно правильно проанализировать полученные данные. Некоторые доктора напрасно игнорируют данные кератометрии, считая, что наличие компенсированного астигматизма у пациента позволяет им говорить, что пациент полностью здоров. В этом вопросе решение должно быть индивидуальным.
Лечение астигматизма
Лечится ли астигматизм
Астигматизм — это не заболевание, а состояние, при котором роговица имеет неправильную форму. Форму роговицы можно изменить воздействием эксимерного лазера. Соответственно, от астигматизма в ряде случаев можно полностью избавиться с помощью лазерной коррекции.
Как и при близорукости, существует три способа коррекции:
- Очковая коррекция.
- Контактная.
- Рефракционная операция, или лазерная коррекция.
Очковая и контактная коррекция
Очки при коррекции астигматизма — наиболее давний метод коррекции. По комфорту и переносимости занимает не первое место, если говорить об астигматизме. Происходит это из-за того, что корректирующая линза не прилегает к роговице, а находится от нее на некотором расстоянии, обычно 12 мм. Из-за того, что многие пациенты, оглядываясь по сторонам, двигают глазами, а не головой, взгляд часто проходит не через оптический центр, что может вызвать дискомфорт, головокружение или искажение пространства.
С другой стороны, очковая коррекция практически не имеет предела по степени и величине корригируемого астигматизма.
Стоит отметить ещё одну особенность очковой коррекции. Лет 30-40 назад очковых линз с цилиндрическим компонентом (астигматических) было не так много, их сложно было найти, и тогда широкое распространение получил термин «сфероэквивалент, S.E.». С помощью этой величины можно добиться приемлемых показателей остроты зрения, и многие доктора даже сейчас считают это допустимым.
Что из себя представляет сфероэквивалент? Это округлённое значение сильного меридиана до целого. Например, у пациента близорукость в одном меридиане 2 диоптрии, а в другом — 1 диоптрия. Тогда его рецепт может выглядеть следующим образом: sph -1.0 cyl -1.0 и обозначение оси. В этом случае каждый из меридианов получается скоррегированным точно. В случае же использования сфероэквивалента рецепт может выглядеть следующим образом: sph -2.0. То есть сферическая линза корректирует сильный меридиан и нейтрализует там астигматизм, но в слабом меридиане происходит перекоррекция [1]. Это не самый лучший вариант, в наше время созданы все условия для соразмерной коррекции, поэтому подобных решений можно избежать.
Контактные линзы при астигматизме — один из самых комфортных методов коррекции, поскольку линза лежит на роговице, при взгляде по сторонам пациент всё равно смотрит через центр. При этом для контактной коррекции не характерны искажения пространства типа дисторсии (отдаления пространства и выпячивания), как это бывает у высокодиоптрийных очков. Но у контактной коррекции, если мы говорим о мягких линзах, есть ограничение 2.75 диоптрий (разница между меридианами, или степень самого астигматизма) — это максимальное значение, которое можно корригировать мягкими контактными линзами. Поэтому контактные линзы — это способ лечения астигматизма малой степени, а для лечения средней и тяжёлой степени применяют очковую и лазерную коррекцию. Существуют и другие разновидности линз: ортокератологические, и жесткие газопроницаемые линзы, и т. д.
Лазерная коррекция
Эксимер-лазерная коррекция астигматизма — набирающая популярность методика борьбы с астигматизмом. Позволяет воздействовать непосредственно на проблему астигматизма — форму роговицы.
Суть методики в следующем: специальный прибор делает топограмму роговицы, где отмечает точную её форму, врач вносит в прибор данные о том, какие ещё рефракционные отклонения (близорукость, дальнозоркость) есть у пациента. Система делает расчёт, при котором старается убрать сопутствующую астигматизму аметропию (нарушения преломляющей способности), например близорукость, и привести форму роговицы к идеальной. Происходит это за счёт абляции, при которой воздействие энергии приводит к контролируемому выпариванию нужных слоёв клеток с целью создания необходимой формы роговицы.
Астигматизм — это «кривая роговица», и лазерная коррекция эту форму исправляет. Однако у этого варианта есть и противопоказания, кроме того, у метода высокая стоимость.
Показания к операции
Лазерную коррекцию проводят при желании пациента повысить остроту зрения с помощью одномоментного хирургического вмешательства.
Противопоказания к проведению лазерной коррекции
- острые и некоторые хронические заболевания роговицы;
- тяжёлые психические отклонения;
- кератоконус;
- ранний возраст (большинстве клиник в России проводят операцию с 18 лет);
- сочетание высокой степени астигматизма и тонкой роговицы.
Гимнастика для глаз при астигматизме
Упражнениями для глаз астигматизм не исправить.
Диета при астигматизме
Питание с астигматизмом никак не связано.
Физиотерапевтическое лечение
Физиотерапевтическое лечение неэффективно, так как не способно изменить форму роговицы.
Медикаменты для терапии
Медикаментозная терапия для лечения астигматизма не используется.
Лечение астигматизма народными методами
Народные средства для лечения астигматизма применять не только бессмысленно, но и опасно.
Прогноз. Профилактика
Отдалённый прогноз у людей с врождённым астигматизмом благоприятный. Если человек вовремя выявил этот вид патологии рефракции, использовал какой-либо вид коррекции, то и впоследствии никаких проблем быть не должно.
Профилактика астигматизма как таковая отсутствует, если речь идёт о врождённом роговичном астигматизме.
Берут ли с астигматизмом в армию
Со слабой и средней степенью астигматизма, вероятнее всего, призывник будет годен с незначительными ограничениями или ограниченно годен (категории Б-3 и В). При высокой степени астигматизма призывник может получить категорию Г и Д (временно или полностью не годен к военной службе).
Астигматизм и спорт
Спортом при астигматизме заниматься можно. В нормативных документах РФ допуск ко многим видам спорта для детей, страдающих астигматизмом, ограничен, но это неоправданно и ничем не аргументированно.
Астигматизм и беременность
Астигматизм не должен влиять на выбор тактики родоразрешения. Следует помнить, что при потугах в родах контактные линзы могут потеряться или завернуться, поэтому очки в родах будут предпочтительнее.

Содержание
- Причины
- Симптомы
- Виды
- Диагностика
- Лечение
- Цены
Косоглазие — это нарушение положения глаз, при котором выявляется отклонение одного или обоих глаз поочередно при взгляде прямо. При симметричном положении глаз изображения предметов попадают на центральные области каждого глаза. В кортикальных отделах зрительного анализатора происходит их слияние в единое бинокулярное изображение. При косоглазии слияния не происходит и центральная нервная система, чтобы защититься от двоения, исключает изображение, получаемое косящим глазом. При длительном существовании такого состояния развивается амблиопия (функциональное, обратимое понижение зрения, при котором один из двух глаз почти (или вообще) не задействован в зрительном процессе).
Причины возникновения косоглазия
Причины косоглазия очень разнообразны. Они могут быть как врожденного, так и приобретенного характера:
- наличие аметропии (дальнозоркости, близорукости, астигматизма) средней и высокой степеней;
- травмы;
- параличи и парезы;
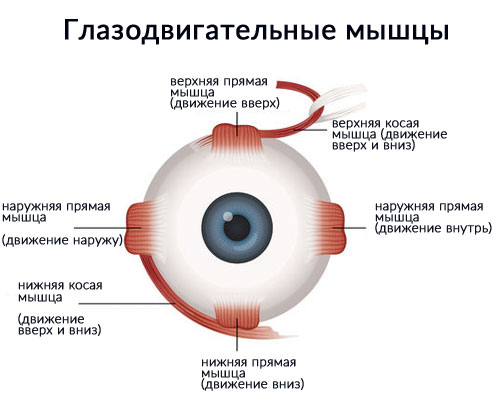
- аномалии развития и прикрепления глазодвигательных мышц;
- заболевания центральной нервной системы;
- стрессы;
- инфекционные заболевания (корь, скарлатина, дифтерия, грипп и т. д);
- соматические заболевания;
- психические травмы (испуг);
- резкое снижение остроты зрения одного глаза.
Симптомы косоглазия
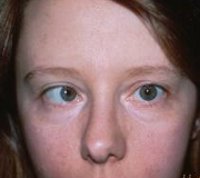
В норме зрение у человека должно быть бинокулярным. Бинокулярное зрение – это зрение двумя глазами с соединением в зрительном анализаторе (коре головного мозга) изображений, полученных каждым глазом, в единый образ. Бинокулярное зрение дает возможность стереоскопического зрения – позволяет видеть окружающий мир в трех измерениях, определять расстояние между предметами, воспринимать глубину, телесность окружающего мира. При косоглазии этого соединения в зрительном анализаторе не происходит и центральная нервная система, чтобы защититься от двоения, исключает изображение косящего глаза.
Как видят люди с косоглазием
изображение при косоглазии
Нормальное зрение

Виды косоглазия по происхождению
Специалисты выделяют две формы косоглазия: содружественное и паралитическое.
Содружественное косоглазие
При содружественном косоглазии косит то левый, то правый глаз, при этом величина отклонения от прямого положения примерно одинаковая. Практика показывает, что чаще косоглазие возникает у лиц с аметропией и анизометропией, среди которых превалирует дальнозоркость. Причем дальнозоркость преобладает в случаях сходящегося косоглазия, а близорукость сочетается с расходящимся видом косоглазия. Основной причиной содружественного косоглазия чаще всего является аметропия, и чем больше она выражена, тем большая ее роль в возникновении этой патологии.
К причинам содружественного косоглазия специалисты также относят:
- состояние зрительной системы, когда острота зрения одного глаза значительно ниже остроты зрения другого;
- заболевание зрительной системы, приводящее к слепоте или резкому снижению зрения;
- некоррегированные аметропии (гиперметропия, миопия, астигматизм);
- нарушения прозрачности преломляющих сред глаза;
- заболевания сетчатки, зрительного нерва;
- заболевания и повреждения центральной нервной системы;
- врожденные различия в анатомическом строении обоих глаз.
Содружественное косоглазие характеризуется следующими основными признаками:
- при фиксации неподвижного предмета один из глаз находится в состоянии отклонения в какую-либо сторону (к носу, к виску, вверху, внизу);
- может быть попеременное отклонение то одного, то другого глаза;
- угол отклонения (первичный) (чаще или постоянно) косящего глаза при включении его в акт зрения почти всегда равен углу отклонения (вторичный) парного глаза;
- подвижность глаза (поле взора) сохраняется в полном объеме во всех направлениях;
- отсутствует двоение перед глазами;
- отсутствует бинокулярное (объемное, стереоскопическое) зрение;
- возможно понижение зрения в косящем глазу;
- часто выявляются аметропии различного вида (дальнозоркость, близорукость, астигматизм) и различной величины (азиометропия).
Паралитическое косоглазие
При паралитическом косоглазии косит один глаз. Основным признаком этого вида косоглазия является ограничение или отсутствие движений глаза в сторону действия пораженной мышцы и, как следствие, – нарушение бинокулярного зрения, двоение. Причины возникновения этого вида косоглазия могут быть обусловлены поражением соответствующих нервов или нарушением морфологии и функции самих мышц. Эти изменения могут носить врожденный характер или наступить вследствие инфекционных заболеваний, травм, опухолей, сосудистых заболеваний.
Признаки паралитического косоглазия:
- ограничение или отсутствие подвижности глаза в сторону пораженной мышцы (мышц);
- первичный угол отклонения (девиации) меньше вторичного;
- отсутствие бинокулярного зрения, возможно, двоение;
- вынужденное отклонение головы в сторону измененной мышцы;
- головокружение.
Данный вид косоглазия может возникать у человека в любом возрасте. Он может быть также вызван повреждениями (травмами), токсикозами, отравлениями и т. п.
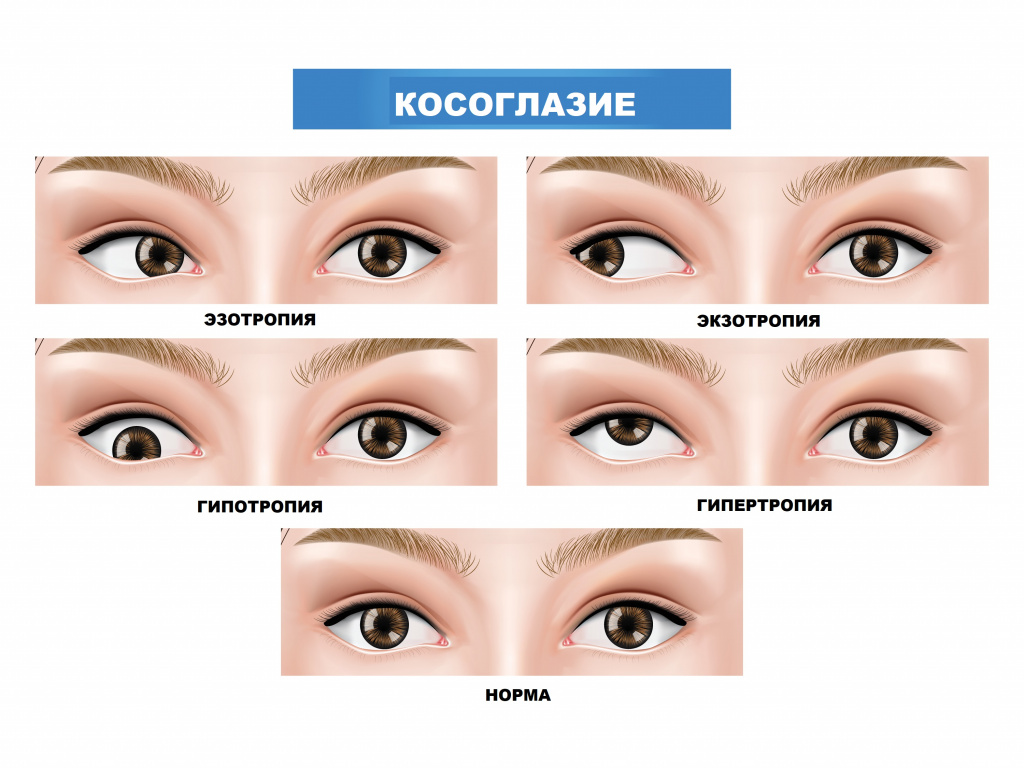
Кроме того, различаются следующие формы косоглазия:
- сходящееся (часто сочетается с дальнозоркостью), когда глаз направлен к переносице;
- расходящееся косоглазие (часто сочетается с близорукостью), когда глаз направлен к виску;
- вертикальное (в случае, если глаз косит вверх или вниз).
При сходящемся косоглазии зрительная ось одного из глаз отклонена к носу. Сходящееся косоглазие обычно развивается в раннем возрасте и сначала нередко бывает непостоянным. Чаще всего данный вид косоглазия присутствует при дальнозоркости средней и высокой степеней.
При расходящемся косоглазии зрительная ось отклонена в сторону виска. Расходящееся косоглазие зачастую наличествует при врожденной или рано появившейся близорукости. Причинами появления расходящегося косоглазия могут быть травмы, заболевания головного мозга, испуг, инфекционные заболевания.
Помимо этого бывают и другие сочетания разных положений. Косоглазие может быть постоянным или периодически появляющимся.
Атипичные виды косоглазия – встречаются редко, обусловлены анатомическими аномалиями развития (синдром Дуана, Брауна, LVL-синдром и т. д.)
Косоглазие различают по нескольким критериям:
По времени возникновения:
- врожденное;
- приобретенное.
По стабильности отклонения:
- постоянное;
- непостоянное.
По вовлеченности глаз:
- одностороннее (монолатеральное);
- перемежающееся (альтернирующее).
По происхождению:
- содружественное;
- паралитическое.
По виду отклонения:
- сходящееся (глаз направлен к переносице);
- расходящееся (глаз направлен к виску);
- вертикальное (отклонение глаза вверх или вниз);
- смешанное.
Диагностика косоглазия
Для того, чтобы подтвердить или опровергнуть диагноз «косоглазие», необходимо пройти тщательное обследование зрительной системы. В офтальмологической клинике «Эксимер» диагностика проводится при помощи комплекса современного компьютеризированного оборудования и позволяет составить полную картину о зрении пациента. Одним из критериев диагностики косоглазия является обследование с применением тестов на бинокулярное зрение.
Лечение косоглазия
При косоглазии обычно способность нормально видеть сохраняет только тот глаз, который осуществляет зрение. Глаз, отклоненный в сторону, видит со временем все хуже и хуже, его зрительные функции подавляются. Поэтому лечение косоглазия должно начинаться как можно раньше.
Лечение косоглазия может включать в себя:
- оптическую коррекцию (очки, мягкие контактные линзы);
- повышение остроты зрения обоих глаз (лечение амблиопии) при помощи аппаратных процедур;
- ортоптическое и диплоптическое лечение (развитие бинокулярного зрения);
- закрепление достигнутых монокулярных и бинокулярных функций;
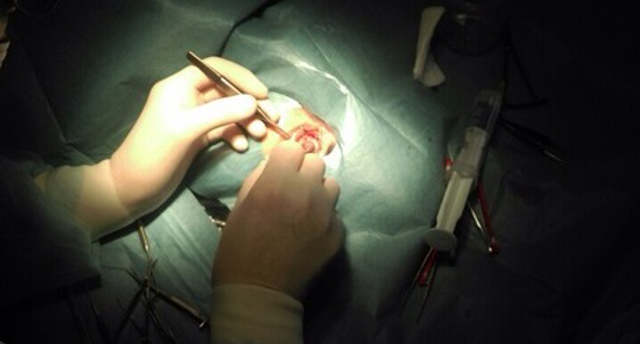
- хирургическое лечение.
Обычно к операции прибегают как к косметическому средству, так как сама по себе она редко восстанавливает бинокулярное зрение (когда два изображения, полученные глазами, мозг соединяет в одно). Вид операции определяется хирургом уже непосредственно на операционном столе, так как при такой операции необходимо учитывать особенности расположения мышц у конкретного человека. Иногда оперируются сразу оба глаза, при некоторых видах косоглазия оперируется только один глаз. Оперативное вмешательство направлено на то, чтобы усилить или ослабить одну из мышц, двигающих глазное яблоко.
Хирургическое лечение косоглазия выполняется в режиме «одного дня», под местной капельной анестезией. В этот же день пациент возвращается домой. Окончательное восстановление занимает около недели, однако после такой хирургической операции врачи настоятельно рекомендуют курс аппаратного лечения для оптимального восстановления зрительных функций.
Семенова Лола Александровна
Врач-офтальмохирург, специалист по лечению косоглазия
Лечение косоглазия — длительный процесс, и одной только хирургической помощи здесь недостаточно. Мало вернуть глаз в правильное положение, нужно научить организм правильно им пользоваться. Это достигается регулярными тренировками: зрительной гимнастикой, развитием и закреплением бинокулярного зрения, коррекцией амблиопии.
И если взрослому человеку еще можно объяснить необходимость регулярных занятий, то детям это быстро надоедает. В этом случае успех лечения зависит от родителей, которые должны контролировать выполнение всех назначений лечащего врача.
Актуальные вопросы
Сколько длится восстановительный период после операции по поводу косоглазия?
Окончательное восстановление занимает около недели, однако после такой хирургической операции врачи настоятельно рекомендуют курс аппаратного лечения.
Проводится ли операция по поводу косоглазия сразу на оба глаза?
Иногда оперируются сразу оба глаза, при некоторых видах косоглазия оперируется только один глаз.
Может ли косоглазие быть полностью исправлено?
Современные методы позволяют в большинстве случаев исправить косоглазие в детском возрасте или у взрослых, однако окончательный прогноз можно сделать после проведения обследования. При своевременном обращении, возможно не только устранить косметический дефект, но и восстановить бинокулярное зрение самыми щадящими методами. Бинокулярное зрение – это зрение двумя глазами с соединением в зрительном анализаторе (коре головного мозга) изображений полученных каждым глазом в единый образ.
Запишитесь в клинику «эксимер»
и узнайте больше о своём здоровье!
Вы можете позвонить по телефону: +7 (812) 325-55-35
Или нажать кнопку и заполнить форму заявки
и получить 5% скидку на полную диагностику зрения
Оценка статьи:
4.8/5 (301 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
|
Популярные статьи |
Больше статей |
Как правильно подобрать освещение стола?
Правильно подобранное освещение — это одно из необходимых условий для нормальной зри…
Подробнее
Дети и компьютер
Детям, живущим в современном мире, компьютер, зачастую, заменяет общение с друзьями, занят…
Подробнее
Бинокулярное зрение
Способность нашего зрения воспринимать трехмерное изображение обоими глазами называется бинокулярнос…
Подробнее
Можно ли исправить косоглазие у взрослых
Разновидности косоглазия
Болезнь классифицируется по определенным признакам и критериям. Страбизм у взрослых в первую очередь бывает:
- Монокулярный – дисфункция одного глаза. Это опасный процесс, так как со временем, если не предпринять никаких мер, зрительный орган становится неработоспособным из-за адаптации мозга к работе единственного, здорового, глаза.
- Альтернирующий – отклонения от нормы обоих глаз. Это не так страшно, как при монокулярном, поскольку потеря зрения тогда не грозит, ведь мозг получает одинаковые сигналы от двух органов, пусть и по очереди.
По степени выраженности у взрослых выделяют косоглазие:
- Скрытое – диагностировать патологию может только офтальмолог при помощи медицинского оборудования.
- Компенсированное – обнаружение возможно при проведении врачебного тестирования.
- Субкомпенсированное – пациент в состоянии осуществлять контроль над пораженным органом.
- Декомпенсированный – оба глаза невозможно контролировать.
Виды косоглазия зависят также от причин его возникновения:
- Содружественное – выявляется в детском возрасте. Происходит периодическое смещение глазного яблока, второй вариант – страбизм присутствует постоянно. Как правило, глаз смотрит всегда в сторону переносицы.
- Паралитическое – развитие заболевания характерно для пожилых пациентов. Источником проблемы выступает нарушение работы мышц, отвечающих за движение глаза.
Направление глазного яблока тоже может быть разным, вследствие чего различают следующие разновидности косоглазия:
- Эзотропия. В этом случае глаз смотрит в сторону переносицы (сходящийся тип).
- Гипертропия. Зрачок уходит наверх, может исчезать даже за веком (верхнее косоглазие вертикальной направленности).
- Экзотропия. Глаз стремится от переносицы (расходящийся тип).
- Гипотропия. Нарушение характеризуется закатыванием зрачка под нижнее веко (нижнее косоглазие вертикальной направленности).
Дисфункция зрительного органа также может развиваться по разным механизмам. В офтальмологии существует три формы страбизма:
- Аккомодационный. Данный вид косоглазия подразделяют на рефракционное и не рефракционное. В первом варианте патологии больной начинает страдать явно выраженной аметропией. Лечить аккомодационный страбизм рекомендуется методом оптической коррекции. Вообще ношение очков при косоглазии всегда положительно сказывается на общем состоянии пациентов.
- Не аккомодационный. Этому случаю присуща рефракция в аномальном проявлении и аметропия. Степень нарушения достаточно вариативна. Излечить косоглазие ношением бинокулярных очков не получится. Развитие заболевания, как правило, провоцируется неудачным хирургическим вмешательством на глаза, бельмом на роговой оболочке, патологическими процессами, затрагивающими зрительный нерв, или врожденной катарактой.
- Частично аккомодационный. Оптическая коррекция здесь выступает как один из первоначальных способов ликвидировать болезнь. Но ни один специалист не даст гарантий, что очки вернут больному полноценное зрение.
Основные симптомы
Симптоматика косоглазия связана не только с внешними проявлениями, которые сразу видны. Ей сопутствуют и внутренние нарушения, вызванные причинами патологии зрительного органа. Отчего развивается страбизм у взрослых людей:
- родственная предрасположенность (генетическая причина);
- различные травмы, заболевания головного мозга;
- психические травмы (как правило, это сильный испуг);
- болезни глаз, вследствие которых наблюдается упадок зрения или слепота одного глаза (катаракта, отслоение сетчатки);
- разница в рефракции на глаза;
- дальнозоркость, близорукость;
- заболевания инфекционного характера (корь, грипп, скарлатина);
- парез глазодвигательного нерва;
- стресс.
Визуальные признаки косоглазия, которые обнаруживаются еще до посещения специалиста:
- непроизвольное отведение глаза в сторону переносицы или виска;
- несинхронное движение глазных яблок;
- раздвоение в глазах;
- участившееся прищуривание;
- наклоны и развороты головы, чтобы рассмотреть предметы.
Основным симптомам нередко сопутствуют дополнительные, имеющие внутреннюю природу:
- часто беспокоящая головная боль;
- головокружения;
- ощутимое понижение остроты зрения;
- недомогания вроде вестибулярных нарушений, тошноты, рвоты;
- снижение концентрации внимания и провалы в памяти.
Если какие-либо из перечисленных признаков косоглазия обнаруживаются у себя или своих близких, необходима срочная консультация врача-офтальмолога. Несвоевременно начатое или вообще отсутствие адекватного лечения приведет к прогрессированию заболевания, что может закончиться слепотой косящего глаза.
Методы исправления косоглазия у взрослых
Сегодня с косоглазием помогают справиться несколько лечебных методик, основанных на консервативном лечении, специальных упражнениях, а в случаях, когда все перечисленные способы не дают эффекта, хирургическом вмешательстве.
Что практикуется для лечения косоглазия у взрослых:
1. Ношение очков при косоглазии, вне зависимости от природы его происхождения, показано практически всегда. Врач на основании проведенной диагностики и тестов подбирает правильную оптику, которая приводит рефракцию в нормальное состояние, избавляет от аккомодационного спазма и улучшает зрение.
2. Аппаратная терапия. Это разные процедуры, выбираемые по форме страбизма:
- плеоптика показана пациентам, страдающим односторонним косоглазием. Смысл в том, что здоровый глаз как бы «выключают», и человек смотрит только косящим. Во время манипуляции стимулируется центральная ямочка сетчатки пораженного органа, стимулятором выступает луч света или лазера. Также делается рефлексотерапия и электростимуляция глаза;
- ортоптика у взрослых не показывает таких хороших результатов, как у детей, улучшение может быть незначительным. Восстановление бинокулярного зрения основано на работе с компьютером и специальными игровыми программами, которые действуют в качестве тренажера на пораженное глазное яблоко. Также выполняются упражнения на специальном аппарате – Синоптофоре;
- диплоптика – целая система, в корне которой – специализированные упражнения, применение решетки для чтения и разделителей зрительных полей. Занимаются упражнениями на стереоскопических приборах.
3. Лазерная коррекция зрения.
4. Операция. Хирургическое вмешательство на глазных мышцах становится последней стадией в борьбе со страбизмом. Оно используется тогда, когда все остальные лечебные мероприятия бессильны, и показано сразу, если диагностирована атипичная форма косоглазия. Цель операции – скорректировать баланс глазных мышц и таким образом исправить нарушение. Консервативно проводят резекцию или иссечение участка для укорочения глазной мышцы. Чтобы ослабить глазодвигательную мышцу, делают рецессию, смещая ее вперед или назад и подвешивая по достижении оптимального положения. Иногда, если косоглазие сильно выражено, операций может понадобиться несколько. Более щадящей является лазерная коррекция косоглазия. Ее вид и степень определяется специалистом в индивидуальном порядке, выполнение осуществляется на соответствующем приборе. Стоимость процедуры выше, чем обычного оперативного вмешательства, но безболезненность и точность результата гарантированы, период реабилитации короче.
Полезные упражнения
Достаточно эффективными показали себя специально разработанные для лечения косоглазия упражнения для глаз. Они не отнимают много времени, поэтому делать их желательно параллельно с другими терапевтическими мероприятиями. Как их выполнять:
- Вытянуть вперед руку и сфокусировать взгляд на указательном пальце. Постепенно приближать руку к носу, не отрывая глаз. Требуемое минимальное расстояние до глаз – 10 см. Повторять занятие 5-10 раз ежедневно.
- Перемещать взгляд вправо-влево как можно дальше, при этом голова должна оставаться недвижимой. Повторение упражнения – 5-10 раз в каждую сторону.
- Поднимать взгляд вверх очень медленно, держа голову неподвижно, затем то же самое, только вниз, насколько это возможно. Повторы – 5-10 раз.
- В течение дня стараться концентрироваться на предметах, находящихся на удалении (глядя в окно, например). Задержав взгляд на несколько минут, перевести его на близлежащие объекты. Повторять упражнения можно сколько угодно раз, эта привычка в любом случае положительно влияет на качество зрения.
- Выполнять круговые движения глазами в одном направлении. Воспроизведение этих действий помогает заставить работать мышцы глаз одновременно.
Регулярные занятия очень способствуют укреплению глазных мышц и выравниванию центра фокусировки. Каждое упражнение рекомендуется делать в положении стоя, увеличивая нагрузку по нарастающей. Несмотря на свою элементарность, они дают хороший результат, а лечащий врач может составить план выполнения в соответствии с состоянием пациента.
Косоглазие у взрослых – не только эстетическая проблема, это довольно серьезный недуг, который может привести к плачевным последствиям. В профилактических целях нужно регулярно посещать специалиста, следить за гигиеной зрения. Бережное отношение к глазам, вовремя вылеченные инфекции зрительного органа, коррекция неврологических и соматических патологий – обязательные условия для каждого человека.
Заслуженный деятель науки РФ, академик РАН, профессор. Заслуженный врач Российской Федерации. Научный руководитель.
Повреждение роговицы глаза: лечение и возможные последствия
Последствия повреждения роговицы. Так ли это безопасно для глаза.
Подробнее

Повреждение роговицы глаза: лечение и возможные последствия
Последствия повреждения роговицы. Так ли это безопасно для глаза.
Подробнее
Лечение кератоконуса
Кератоконус – заболевание из области офтальмологии, характеризующееся развитием прогрессирующего дегенеративного процесса не воспалительной природы. Патологический процесс сопровождается истончением роговицы глаза, приобретением ею конусовидной формы.
В результате деформации и дистрофии роговицы зрение постепенно ухудшается. Развитие патологии обусловлено всевозможными биохимическими процессами. В ходе диагностики у пациентов наблюдается снижение синтеза коллагена, белка, ферментов, происходит нарушение активности антиоксидантов. Следствием именно этих изменений становится снижение эластичности роговичного слоя, ее растяжение и приобретение конусовидной формы.
Согласно статистике, кератоконус развивается всего у 1 пациента из тысячи, что делает это заболевание одним из редчайших в числе глазных патологий. Ему в равной степени подвержены мужчины и женщины, но в 9 из 10 случаев болезнь диагностируется уже в детстве. При этом пик прогрессирования кератоконуса приходится на возраст от 20 до 30 лет.
При несвоевременном или неправильном лечении заболевание прогрессирует и приводит к нарушению функционирования пораженного глаза, снижению остроты и четкости зрения. Однако полная слепота развивается редко, а улучшить состояние больного удается подбором контактных линз.
На сегодняшний день кератоконус является малоизученным заболеванием. Но даже при таком условии опасность болезни невелика, ведь медикам удалось разработать массу способов борьбы с этой патологией.
Причины развития
Несмотря на развитость инструментальных методов диагностики врачам не удается точно выявить причины заболевания. Но офтальмологи сходятся во мнении, выделяя наиболее вероятные факторы, предрасполагающие развитию кератоконуса:
- полученные в течение жизни травмы глаза, повреждения роговицы;нарушения со стороны эндокринной системы;
- загрязненная экология;
- генетическая предрасположенность (при наличии в анамнезе кератоконуса у одного из родителей риск развития заболевания у ребенка составляет 80%);
- различные хронические заболевания, генетические аномалии и другие заболевания (например, астма, поллиноз, синдром Дауна, экзема, воспаление конъюнктивы и роговицы, хроническая форма недостаточности надпочечников).
Возможные осложнения
Деформация роговичного слоя препятствует выполнению анатомической функции преломления света. В силу этого нарушения у больного снижается острота зрения, схожее с близорукостью. Неправильное преломление лучей света при прохождении искривленной роговицы также выражается в искажении видимых объектов и преломлении прямых линий в поле зрения.
Прогрессирование кератоконуса усложняет самостоятельный выбор очков и линз для коррекции зрения. Самым тяжелым осложнением, обусловленным прогрессированием патологии, считается разрыв роговицы. Подобное происходит при выраженном истончении роговичного слоя, в результате нарушаются функции глаза, а пациент ощущает острую боль или выраженный дискомфорт.
Классификация кератоконуса
В медицинской практике существует несколько классификаций болезни. Наиболее распространенная считается классификация по Амслеру (Amsler), включает 4 степени развитиякератоконуса:
- характеризуется приобретенным астигматизмом степени 1-0,5, который легко исправляется ношением контактных линз стандартного типа;
- степень астигматизма соответствует показателям 0,4-1, что также успешно поддается коррекции;
- фиксируется истончение роговичного слоя и его растяжение, астигматизм равен показателям 0,12-0,02, требуется подбор специальных линз;
- четвертая стадия самая тяжелая, при ее развитии роговица принимает форму конуса и мутнеет, зрение падает до 0,02-0,01, что тяжело поддается лечению и коррекции специальными линзами.
Для лечения кератоконуса требуется квалифицированная и своевременная помощь, самолечение лишь усугубляет ситуацию. Раннее обращение к квалифицированному специалисту позволяет минимизировать скорость прогрессирования патологии и избежать хирургического вмешательства.
Кератоконус и беременность
В 2011 году медиками впервые было проведено исследование, направленное на изучение течения и развития болезни во время беременности, в котором приняло участие 4 пациентки. Результаты проведенного исследования:
- даже в связи с гормональными перестройками и склонности к отекам, беременность не повлияла на ускоренное прогрессирование болезни;
- кератоконус никак не сказывается на течении беременности, развитии плода и состоянии женщины. Заболевание не является противопоказанием к естественным родам.
Клиническая картина
К числу общих и наиболее распространенных клинических признаков кератоконуса относятся:
- прогрессирующее снижение зрения;
- повышенная утомляемость органов зрения;
- зуд и чувство жжения на слизистых оболочках глазного яблока;
- слезоточивость, особенно при ярком свете;
- деформация и помутнение роговичного слоя при осмотре у окулиста;
- двоение в глазах;
- пониженная концентрация внимания;
- искажение объектов в поле зрения;
- необходимость в частой смене очков и контактных линз;
- снижение работоспособности, связанное с ухудшением зрения;
- в редких случаях – полная слепота.
Связь астигматизма с кератоконусом
Как видно из приведенной выше классификации заболевания, ранние стадии прогрессирования болезни сопровождаются астигматизмом, что выражается в соответствующих симптомах:
- размытость и нечеткость картинки, которую видит пациент;
- неприятные ощущения в глазах, рези, зуд и жжение, особенно вечером;невозможность сосредоточить взгляд на объектах маленького размера;головные боли, в большинстве случаев сосредоточенные в области лобной доли;
- повышенная утомляемость глаз, особенно при чтении;
- невозможность видеть в деталях удаленные или приближенные объекты.
Если изначально эти клинические признаки распознаются как астигматизм, в дальнейшем заболевание развивается и состояние пациента усугубляется. Присутствующие симптомы позволяют офтальмологу заподозрить наличие кератоконуса, в особенности при стремительном ухудшении состояния.
Как развивается заболевание
Изначально для кератоконуса характерно поражение лишь одного глаза. Со временем при отсутствии адекватного лечения патологический процесс охватывает оба глаза. При этом степень поражения левого и правого глаза может отличаться (один глаз видит лучше другого), что связано с поочередным поражением (вначале один, через некоторое время другой).
Для ранней стадии развития болезни характерно незначительное снижение зрения, особенно нечеткость картинки в вечернее время суток, при нахождении в плохо освещенных помещениях. По мере того, как болезнь прогрессирует, может возникнуть светобоязнь, а помутнение роговицы приводит к затуманиванию зрения, в глазах начинает двоиться.
У многих пациентов отмечается развитие монокулярной полиопии — глядя на два объекта, они воспринимаются как один. Диагностика монокулярной полиопии включает:
- окулист выкладывает перед пациентом лист черной бумаги, на котором имеется одно белое пятно;
- при этом больной видит на черном фоне несколько пятен, расположенных хаотично;
- озвучивание правильного ответа врачом и демонстрация картинки через время не меняет результатов;в будущем, при условии развития болезни, на той же картинке больной видит еще больше белых пятен, расположенных хаотично;на поздних стадиях прогрессирования патологии эти пятна пульсируют в такт сердцебиению.
Особый признак прогрессирования болезни — пациент носит идеально подобранные очки, спустя 10-15 дней они ему не подойдут. В случае со стандартными линзами при развитии болезни, их ношение становится невозможным. Это обусловлено деформацией роговичного слоя, вследствие чего линза не может полноценно прилегать. Каждый из этих признаков с вероятностью в 100% указывает на возникновение и усугубление кератоконуса.
Прочие симптомы
В числе прочих клинических признаков наиболее распространенными являются неприятные и болезненные ощущения в глазах, их повышенная утомляемость, слезоточивость. Такие симптомы проявляются ухудшением зрения, вследствие которого пациенту приходится прищуриваться и часто инстинктивно тереть глаза.
Теми же причинами обусловлено возникновение головных болей, которые связаны со снижением внимания, работоспособности, способности концентрироваться на чем-либо. У больных кератоконусом стремительное ухудшение зрения часто сменяется длительным застоем в развитии болезни.
Каждый из описанных симптомов, за исключением последнего, опасен для человека. Особенно рискуют люди, у которых концентрация внимания необходима на опасной работе, за рулем.
Клиника острого кератоконуса
Острый кератоконус – особый вид болезни, развивающийся в случае пренебрежения рекомендациями врача, погрешностях в лечении. Его возникновение характеризуется клиническими признаками:
- гиперемия слизистых оболочек глаза;
- выраженная отечность роговичного слоя;
- резкое помутнение роговицы или внезапная слепота;
- стремительное ухудшение остроты зрения;
- возникновение интенсивных болевых ощущений.
Такое состояние опасно, оно сопровождается стремительной деформацией и другими патологическими изменениями в роговичном слое. Корректировка лечения и беспрекословное соблюдение рекомендаций врача способствует стабилизации больного спустя 1-2 недели, позволяет улучшить функции зрительного органа. Если же острый кератоконус возникает на поздних стадиях патологического процесса, это чревато нарушением целостности роговичного слоя или слепотой.
Симптоматика у детей
В большинстве случаев патологический процесс развивается с детских лет. Распознать заболевание можно, присмотревшись к поведению ребенка:
- ухудшается успеваемость в школе, ребенок рассредоточенный и невнимательный;
- при чтении ребенок подносит книгу к глазам ближе, чем обычно;
- ребенок начинает щуриться;
- глаза слезятся и краснеют без видимых на то причин;
- дети систематически жалуются на головные боли;
- на боле поздних стадиях дети заявляют о расплывчивости изображения.
В случае, если ребенок ранее наблюдался у окулиста и по показаниям врача носит очки, они быстро приходят в негодность, о чем свидетельствуют соответствующие жалобы. Смена очков сопровождается непродолжительным улучшением и отсутствием жалоб. Но спустя пару недель расплывчатость изображения и прочие жалобы вновь возвращаются. Отсутствие своевременного и правильного лечения грозит отеком роговичного слоя и полной слепотой.
Диагностика
Постановка диагноза на ранних этапах развития кератоконуса крайне важна, но в то же время затруднительна, даже в условиях нынешнего развития медицины. Выявление этого заболевания производится офтальмологом на основе жалоб пациента, клинических признаков и анамнестических данных. Однако постановка окончательного диагноза производится путем проведения дополнительных аппаратных и физикальных исследований.
Наиболее достоверными и информативными методами диагностики являются:
- Скиаскопия – метод начальной диагностики кератоконуса. Это исследование предполагает использование светового луча, который направляется врачом на радужку, отражается от ее поверхности и образует светлые полосы на роговичном слое, которые должны располагаться под определенным углом. При деформации роговицы угол искривления этих полос отклоняется от показателей нормы, что свидетельствует о развитии кератоконуса.
- Рефрактометрия – это вспомогательный метод диагностики, при помощи которого подтверждается факт деформации роговичного слоя путем обнаружения измененного астигматизма и миопии. Такой способ диагностики основывается на использовании луча света, который при кератоконусе изменяет силу преломления и фокусировку после прохождения роговицы.
- Кератометрия – дает возможность постановки предварительного диагноза. Исследование заключается в изучении роговичного слоя на предмет его искривления. Его проведение осуществляется при помощи специального прибора или на компьютерном кератометре. Последний вариант более точен, так как позволяет предельно точно высчитывать искривление роговицы, сопоставляя текущие показатели с общепринятыми нормами.
- Картированная пахиметрия – с высокой долей вероятности позволяет выявить патологию на ранних стадиях развития или даже при первых тревожных признаках. В ходе исследования применяется специальный прибор, позволяющий определить участок деформации в самом начале ее формирования.
- Оптическая компьютерная топография – метод схож с предыдущим, но более точен, так как предполагает использование экспертного оборудования, которое считывает данные о строении роговицы, анализирует их, выделяя основные признаки возникновения деформации роговичного слоя.
- Диафаноскопия – при исследовании учитываются особенности тени на роговичном слое: при кератоконусе она принимает клиновидную форму.
- Оптическая когерентная томография – используется в ходе выполнения клинических исследований.
- Исследование роговицы путем биомикроскопии, конфокальной и эндотелиальной микроскопии. Эти методы предназначены для раннего выявления заболевания, так как с их помощью определяются патологические изменения на клеточном уровне.
Одним из методов выявления кератоконуса является щелевая лампа, но с ее помощью обнаружить заболевание можно только на поздних стадиях развития болезни. Если при осмотре с использованием щелевой лампы врач видит на поверхностном слое роговицы кольцо Флейшнера (коричнево-желтая окантовка, формирующаяся из солей железа), можно говорить о развитии кератоконуса. Существуют другие 2 признака, выявляющиеся при осмотре с щелевой лампой:
- линии Вогта – легко устраняющиеся нажатием формирования в поверхностном слое роговицы;
- признак Мюнсена – структурное изменение края нижнего века, которое просматривается, когда пациент смотрит вниз.
Особое значение в постановке диагноза играет проведение дифференциации кератоконуса с рядом патологий:
- миопия;
- астигматизм;
- кератоглобус;
- герпетическое поражение роговицы и т.д.
Важно понимать, что обращаться к офтальмологу следует как можно раньше, при появлении первых тревожных симптомов. Это позволяет начать лечение раньше, предотвратив тяжелое прогрессирование болезни и необходимость оперативного лечения.
Традиционное лечение
Помощь пациентам с диагнозом кератоконус подразумевает проведение терапевтического или хирургического лечения. Предпочтение тому или иному методу отдается в зависимости от того, на какой стадии прогрессирования находится болезнь, состояния больного, особенностей течения патологии и ряда других факторов.
К числу общих методов лечения кератоконуса относятся:
- ношение жестких контактных линз;
- использование специальных очков и линз особой формы, а также поочередное ношение этих атрибутов для коррекции зрения;
- предотвращение прогрессирования болезни при помощи специальных препаратов в комплексе с ультрафиолетовым облучением;
- выполнение коллагенового кросслинкинга роговицы;
- внедрение сегментных кольцевидных имплантов;
- кератопластика (полная или частичная).
Каждый медикаментозный препарат подбирается только врачом индивидуально для каждого пациента, самолечение строго противопоказано. На начальных этапах прогрессирования патологии, при условии консервативной терапии, лечение может проводиться в домашних условиях. Но даже при таком сценарии пациент должен регулярно посещать лечащего врача, который отслеживает состояние органов зрения, а при необходимости корректирует терапию.
Особенности лечения на ранних стадиях
Ранние стадии развития кератоконуса симптоматически схожи с астигматизмом и лечатся преимущественно консервативными методами. Препараты, которые назначает офтальмолог, направлены на предотвращение деформации роговичного слоя, купирование неприятной симптоматики и коррекцию четкости зрения.
Каждому пациенту с диагнозом кератоконус показано ношение специальных очков или линз, которые полностью устраняют дефекты зрения. Линзы и очки подбираются офтальмологом для каждого пациента индивидуально, учитывая характер патологических изменений. При этом каждый пациент предупреждается, что в скором времени может потребоваться замена очков в связи с ухудшением зрения. При резком ухудшение остроты зрения лечение корректируется, применяются более интенсивные методы.
Ношение линз
Учитывая особенности течения патологического процесса, офтальмолог подбирает для пациента особые линзы. Они позволяют искусственно восстановить четкость и остроту зрения, корректировать деформацию роговичного слоя.
В зависимости от характера патологии, используются следующие виды линз:
- Мягкие – используются редко, преимущественно на ранних стадиях развития болезни, пока не произошла серьезная деформация роговицы.
- Жесткие – наиболее распространенный вариант. Линзы способствуют восстановлению анатомической формы роговичного слоя и корректируют зрение.
- Двухслойные – конструктивное решение, совмещающее в себе жесткий и мягкий элементы. Применяются при выявлении участков истончения роговичного слоя или в тех случаях, когда ношение стандартной жесткой линзы плохо переносится пациентом.
- Гибридные – такие контактные линзы имеют мягкие края, но их центральная часть жесткая. Основным преимуществом является возможность ношения гибридных при полной непереносимости жестких линз. Однако такой вариант грозит отечностью роговицы, неоваскуляризацией, развитием конъюнктивита.
- Склеральные – имеют особое строение, при их ношении дополнительно покрываются участки склеры глазного яблока. Такая особенность позволяет корректировать деформацию роговичного слоя и обеспечивает надежное закрепление линзы.
Применение рибофлавина
Один из способов консервативного лечения кератоконуса, подразумевающий применение капель на основе рибофлавина. После закапывания препарата на органы зрения воздействуют ультрафиолетовым излучением, процедура занимает до получаса.
Выполнение таких процедур позволяет укрепить структуру роговичного слоя, значительно снизив скорость развития процесса деформации или вовсе остановить его. Применение рибофлавина и УФ-излучение, при условии своевременно начатого лечения, позволяет избежать сложных оперативных вмешательств.
Кросслинкинг
Такой метод лечения подразумевает обработку роговичного слоя специальным составом, который становится жестким при воздействии УФ-лучей. Лечение останавливает прогрессирование болезни путем укрепления роговицы.
Процедура обладает рядом преимуществ:
- результат от ее проведения сохраняется минимум в течение 7 лет, прогрессирование патологии останавливается;повышается четкость и острота зрения;
- выполнение кросслинкинга откладывает необходимость оперативных вмешательств.
Сегментные кольцевидные импланты
Малоинвазивная операция, частично относящаяся к оперативным методам лечения кератоконуса. Выполняется процедура в три этапа:
- с использованием высокоточного оборудования врач производит миниатюрный разрез на периферии роговичного слоя;
- в образовавшиеся после разреза «лунки», по обе стороны от зрачка, вживляются дуги с полиметилметакрилата;
- произведенные надрезы закрываются.
Вживленные в роговичный слой дуги способствуют постепенному выравнивают роговицы, придают ей анатомически правильной формы. Операция безболезненная и безопасная, проводится под местной анестезией. Если с течением времени отсутствует положительный эффект дуги удаляются из роговичного слоя без вреда для органа зрения.
Кератопластика
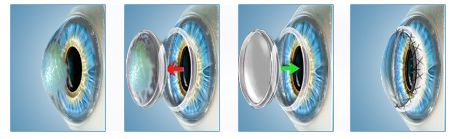
Хирургическое вмешательство проводится если консервативная терапия не принесла должных результатов. Выполнение этой операции подразумевает хирургическое удаление роговичного слоя с дальнейшей его пересадкой. Материалом для пересадки служит донорская роговица.
После проведения операции для полноценной регенерации тканей глаза требуется до 6 недель. Однако полноценного восстановления остроты и четкости зрения следует ожидать не ранее, чем через 9-12 месяцев. Для лечения пациентов детского возраста может применятся частичная кератопластика, но эта операция гораздо более сложная, требует наличия соответствующего оборудования экспертного класса.
Медикаментозное лечение
Сегодня в медицинской практике не существует медикаментов, которые смогли бы остановить развитие кератоконуса или излечить его полностью. Но некоторые препараты способны улучшить состояние пациента, купировать неприятные симптомы и временно замедлить прогрессирование патологии.
Косоглазие
Косоглазие — постоянное или периодическое отклонение зрительной оси глаза от точки фиксации, что приводит к нарушению бинокулярного зрения. Косоглазие проявляется внешним дефектом – отклонением глаза/глаз к носу или виску, вверх или вниз. Кроме этого у пациента с косоглазием могут отмечаться двоение в глазах, головокружения и головные боли, снижение зрения, амблиопия. Диагностика косоглазия включает офтальмологическое обследование (проверку остроты зрения, биомикроскопию, периметрию, офтальмоскопию, скиаскопию, рефрактометрию, биометрические исследования глаза и др.), неврологическое обследование. Лечение косоглазия проводится с помощью очковой или контактной коррекции, аппаратных процедур, плеоптических, ортоптических и диплоптических методик, хирургической коррекции.
Общие сведения
В детской офтальмологии косоглазие (гетеротропия или страбизм) встречается у 1,5-3% детей, с одинаковой частотой у девочек и мальчиков. Как правило, косоглазие развивается в 2-3-летнем возрасте, когда формируется содружественная работа обоих глаз; однако, может встречаться и врожденное косоглазие.
Косоглазие является не только косметическим дефектом: это заболевание приводит к нарушению работы практически всех отделов зрительного анализатора и может сопровождаться рядом зрительных расстройств. При косоглазии отклонение положения одного или обоих глаз от центральной оси приводит к тому, что зрительные оси не перекрещиваются на фиксируемом предмете. В этом случае в зрительных центрах коры головного мозга не происходит слияния раздельно воспринимаемых левым и правым глазом монокулярных изображений в единый зрительный образ, а возникает двойное изображение объекта. Для защиты от двоения ЦНС подавляет сигналы, получаемые от косящего глаза, что с течением времени приводит к амблиопии — функциональному понижению зрения, при котором косящий глаз почти или совсем не задействуется в зрительном процессе. При отсутствии лечения косоглазия развитие амблиопии и снижение зрения происходит примерно у 50 % детей.
Кроме этого, косоглазие неблагоприятно влияет на формирование психики, способствуя развитию замкнутости, негативизма, раздражительности, а также накладывая ограничения на выбор профессии и сферы деятельность человека.
Косоглазие
Классификация
По срокам возникновения различают косоглазие врожденное (инфантильное — имеется с рождения или развивается в первые 6 мес.) и приобретенное (обычно развивается до 3-х лет). По признаку стабильности отклонения глаза выделяют периодическое (преходящее) и постоянное косоглазие.
С учетом вовлеченности глаз косоглазие может быть односторонним (монолатеральным) и перемежающимся (альтернирующим) – в последнем случае попеременно косит то один, то другой глаз.
По степени выраженности различают косоглазие скрытое (гетерофорию), компенсированное (выявляется только при офтальмологическом обследовании), субкомпенсированное (возникает только при ослаблении контроля) и декомпенсированное (не поддается контролю).
В зависимости от того направления, куда отклоняется косящий глаз, выделяют горизонтальное, вертикальное и смешанное косоглазие. Горизонтальное косоглазие может быть сходящимся (эзотропия, конвергирующее косоглазие) – в этом случае косящий глаз отклонен к переносице; и расходящимся (экзотропия, дивергирующее косоглазие) – косящий глаз отклонен к виску. В вертикальном косоглазии также выделяют две формы со смещением глаза кверху (гипертропия, суправергирующее косоглазие) и книзу (гипотропия, инфравергирующее косоглазие). В некоторых случаях встречается циклотропия – торзионная гетеротропия, при которой вертикальный меридиан наклонен в сторону виска (эксциклотропия) или в сторону носа (инциклотропия).
С точки зрения причин возникновения выделяют содружественное и паралитическое несодружественное косоглазие. В 70-80% случаев содружественное косоглазие бывает сходящимся, в 15-20% — расходящимся. Торзионные и вертикальные отклонения, как правило, встречаются при паралитическом косоглазии.
При содружественном косоглазии движения глазных яблок в различных направлениях сохранены в полном объеме, отсутствует диплопия, имеется нарушение бинокулярного зрения. Содружественное косоглазие может быть аккомодационным, частично-аккомодационным, неаккомодационным.
Аккомодационное содружественное косоглазие чаще развивается в возрасте 2,5-3 лет в связи с наличием высоких и средних степеней дальнозоркости, близорукости, астигматизма. В этом случае применение корригирующих очков или контактных линз, а также аппаратного лечения будет способствовать восстановлению симметричного положения глаз.
Признаки частично-аккомодационного и неаккомодационного косоглазия появляются у детей 1-го и 2-го года жизни. При данных формах содружественного косоглазия аномалия рефракции является далеко не единственной причиной гетеротропии, поэтому для восстановления положения глазных яблок требуется проведение хирургического лечения.
Развитие паралитического косоглазия связано с повреждением или параличом глазодвигательных мышц вследствие патологических процессов в самих мышцах, нервах или головном мозге. При паралитическом косоглазии ограничена подвижность отклоненного глаза в сторону пораженной мышцы, возникает диплопия и нарушение бинокулярного зрения.
Причины косоглазия
Возникновение врожденного (инфантильного) косоглазия может быть связано с семейным анамнезом гетеротропии – наличием косоглазия у близких родственников; генетическими нарушениями (синдромом Крузона, синдромом Дауна); тератогенным влиянием на плод некоторых лекарственных препаратов, наркотических веществ, алкоголя; преждевременными родами и рождением ребенка с низкой массой тела; детским церебральным параличом, гидроцефалией, врожденными дефектами глаз (врожденной катарактой).
Развитие приобретенного косоглазия может происходить остро или постепенно. Причинами вторичного содружественного косоглазия у детей служат аметропии (астигматизм, дальнозоркость, близорукость); при этом при миопии чаще развивается расходящееся, а при гиперметропии — сходящееся косоглазие. Провоцировать развитие косоглазия могут стрессы, высокие зрительные нагрузки, детские инфекции (корь, скарлатина, дифтерия, грипп) и общие заболевания (ювенильный ревматоидный артрит), протекающие с высокой лихорадкой.
В старшем возрасте, в т. ч. у взрослых, приобретенное косоглазие может развиваться на фоне катаракты, лейкомы (бельма), атрофии зрительного нерва, отслойки сетчатки, дегенерации макулы, приводящих к резкому снижению зрения одного или обоих глаз. К факторам риска паралитического косоглазия относят опухоли (ретинобластому), черепно-мозговые травмы, параличи черепно-мозговых нервов (глазодвигательного, блокового, отводящего), нейроинфекции (менингиты, энцефалиты), инсульты, переломы стенки и дна глазницы, рассеянный склероз, миастению.
Симптомы косоглазия
Объективным симптомом любого вида косоглазия служит асимметричное положение радужки и зрачка по отношению к глазной щели.
При паралитическом косоглазии подвижность отклоненного глаза в сторону парализованной мышцы ограничена или отсутствует. Отмечается диплопия и головокружения, которые исчезают при закрытии одного глаза, невозможность правильно оценить местоположение предмета. При паралитическом косоглазии угол первичного отклонения (косящего глаза) меньше, чем угол вторичного отклонения (здорового глаза), т. е. при попытке фиксации точки косящим глазом, здоровый глаз отклоняется на гораздо больший угол.
Пациент с паралитическим косоглазием вынужденно поворачивает или наклоняет голову в сторону с тем, чтобы компенсировать нарушения зрения. Этот адаптационный механизм способствует пассивному переводу изображения объекта на центральную ямку сетчатки, избавляя тем самым от двоения и обеспечивая не вполне совершенное бинокулярное зрение. Вынужденный наклон и поворот головы при паралитическом косоглазии следует отличать от такового при кривошее, отите.
В случае поражения глазодвигательного нерва отмечается птоз века, расширение зрачка, отклонение глаза кнаружи и книзу, возникает частичная офтальмоплегия и паралич аккомодации.
В отличие от паралитического косоглазия, при содружественной гетеротропии, диплопия, как правило, отсутствует. Объем движения косящего и фиксирующего глаз приблизительно одинаковый и неограниченный, углы первичного и вторичного отклонения равны, функции глазодвигательных мышц не нарушены. При фиксации взгляда на предмете один или попеременно оба глаза отклоняются в какую-либо сторону (к виску, носу, вверх, вниз).
Содружественное косоглазие может быть горизонтальным (сходящимся или расходящимся), вертикальным (суправергирующим или инфравергирующим), торзионным (циклотропия), комбинированным; монолатеральным или альтернирующим.
Монолатеральное косоглазие приводит к тому, что зрительная функция отклоненного глаза постоянно подавляется центральным отделом зрительного анализатора, что сопровождается снижением остроты зрения этого глаза и развитием дисбинокулярной амблиопии различной степени. При альтернирующем косоглазии амблиопия, как правило, не развивается или бывает выражена незначительно.
Диагностика косоглазия
При косоглазии необходимо комплексное офтальмологическое обследование с проведением тестов, биометрических исследований, осмотром структур глаза, исследованием рефракции.
При сборе анамнеза уточняют сроки возникновения косоглазия и его связь с перенесенными травмами и заболеваниями. В ходе наружного осмотра обращают внимание на вынужденное положение головы (при паралитическом косоглазии), оценивают симметрию лица и глазных щелей, положение глазных яблок (энофтальм, экзофтальм).
Затем производится проверка остроты зрения без коррекции и с пробными линзами. Для определения оптимальной коррекции с помощью скиаскопии и компьютерной рефрактометрии исследуется клиническая рефракция. Если на фоне циклоплегии косоглазие исчезает или уменьшается, это указывает на аккомодационный характер патологии. Передние отделы глаза, прозрачные среды и глазное дно исследуются с помощью биомикроскопии, офтальмоскопии.
Для исследования бинокулярного зрения проводится проба с прикрыванием глаза: косящий глаз при этом отклоняется в сторону; с помощью аппарата синоптофора оценивается фузионная способность (способность к слиянию изображений). Производится измерение угла косоглазия (величины отклонения косящего глаза), исследование конвергенции, определение объема аккомодации.
При выявлении паралитического косоглазия показана консультация невролога и дополнительное неврологическое обследование (электромиография, электронейрография, вызванные потенциалы, ЭЭГ и др.).
Лечение косоглазия
При содружественном косоглазии главной целью лечения служит восстановление бинокулярного зрения, при котором устраняется асимметрия положения глаз и нормализуются зрительные функции. Мероприятия могут включать оптическую коррекцию, плеоптико-ортоптическое лечение, хирургическую коррекцию косоглазия, пред- и послеоперационное ортоптодиплоптическое лечение.
В ходе оптической коррекции косоглазия преследуется цель восстановления остроты зрения, а также нормализации соотношения аккомодации и конвергенции. С этой целью производится побор очков или контактных линз. При аккомодационном косоглазии этого бывает достаточно для устранения гетеротропии и восстановления бинокулярного зрения. Между тем, очковая или контактная коррекция аметропии необходима при любой форме косоглазия.
Плеоптическое лечение показано при амблиопии для усиления зрительной нагрузки на косящий глаз. С этой целью может назначаться окклюзия (выключение из процесса зрения) фиксирующего глаза, использоваться пенализация, назначаться аппаратная стимуляция амблиопичного глаза (Амблиокор, Амблиопанорама, программно-компьютерное лечение, тренировка аккомодации, электроокулостимуляция, лазерстимуляция, магнитостимуляция, фотостимуляция, вакуумный офтальмологический массаж). Ортоптический этап лечения косоглазия направлен на восстановление согласованной бинокулярной деятельности обоих глаз. С этой целью используются синоптические аппараты (Синоптофор), компьютерные программы.
На заключительном этапе лечения косоглазия проводится диплоптическое лечение, направленное выработку бинокулярного зрения в естественных условиях (тренировки с линзами Баголини, призмами); назначается гимнастика для улучшения подвижности глаз, тренировки на конвергенцтренере.
Хирургическое лечение косоглазия может предприниматься, если эффект от консервативной терапии отсутствует в течение 1-1,5 лет. Оперативную коррекцию косоглазия оптимально проводить в возрасте 3-5 лет. В офтальмологии хирургическое уменьшение или устранение угла косоглазия часто проводится поэтапно. Для коррекции косоглазия применяются операции двух типов: ослабляющие и усиливающие функцию глазодвигательных мышц. Ослабление мышечной регуляции достигается с помощью пересадки (рецессии) мышцы либо пересечения сухожилия; усиления действия мышцы добиваются путем ее резекции (укорочения).
До и после операции по коррекции косоглазия показано ортоптическое и диплоптическое лечение для ликвидации остаточной девиации. Успешность хирургической коррекции косоглазия составляет 80-90%. Осложнениями хирургического вмешательства могут являться гиперкоррекция и недостаточная коррекция косоглазия; в редких случаях — инфекции, кровотечение, потеря зрения.
Критериями излечения косоглазия служат симметричность положения глаз, устойчивость бинокулярного зрения, высокая острота зрения.
Прогноз и профилактика косоглазия
Лечение косоглазия необходимо начинать, как можно раньше, чтобы к началу школьного обучения ребенок был в достаточной степени реабилитирован в отношении зрительных функций. Практически во всех случаях при косоглазии требуется упорное, последовательное и длительное комплексное лечение. Поздно начатая и неадекватная коррекция косоглазия может привести к необратимому снижению зрения.
Наиболее успешно поддается коррекции содружественное аккомодационное косоглазие; при поздно выявленном паралитическом косоглазии прогноз восстановления полноценной зрительной функции неблагоприятный.
Профилактика косоглазия требует регулярных осмотров детей офтальмологом, своевременной оптической коррекции аметропий, соблюдения требований гигиены зрения, дозированности зрительных нагрузок. Необходимо раннее выявление и лечение любых заболеваний глаз, инфекций, профилактика травм черепа. В процессе беременности следует избегать неблагоприятных воздействий на плод.
Косоглазие — лечение в Москве
Косоглазие: причины, виды, лечение (исправление)
Причины
Классификация
Симптомы
Осложнения
Диагностика
Лечение
Косоглазие, или страбизм, – патология, при которой происходит отклонение зрительной оси глаза от единой точки фиксации. Заболевание сопровождается внешним дефектом, заключающимся в изменении положения глазного яблока, отклонении его к носу, виску, вверх или вниз.
Рассматриваемому состоянию часто сопутствует снижение зрения, в том числе не поддающееся очковой или контактной коррекции – амблиопия. Болезнь нередко развивается в детском возрасте и связана с дальнозоркостью, высокой близорукостью или астигматизмом. Приобретенные формы встречаются при неврологических расстройствах, возникают вследствие травмы, помутнения роговицы или хрусталика, атрофии зрительного нерва.
Лечение может быть как консервативным, так и хирургическим, что зависит от возраста пациента и выраженности нарушений.
По МКБ-10 содружественное и вертикальное косоглазие относятся к разделу H50, а паралитическая форма заболевания – к H49.
Причины развития косоглазия
Патология может быть вызвана отеком мягких тканей или ростом новообразований в глазнице. Причиной паралитического косоглазия становятся опухолевые, воспалительные и сосудистые изменения, например, менингит, энцефалит, инсульт или рассеянный склероз, а также травмы головного мозга, лицевого черепа или разрывы мышц.
Приводить к отклонению глазного яблока могут офтальмологические заболевания, сопровождающиеся снижением зрения:
- гиперметропия;
- миопия;
- астигматизм;
- помутнение роговицы;
- катаракта;
- глаукома;
- макулодистрофия;
- отслойка сетчатки;
- атрофия зрительного нерва.
Провоцирующими факторами выступают также стрессы, активные зрительные нагрузки, инфекционные и системные заболевания, сопровождающиеся высокой температурой.
Особенно высок риск развития косоглазия у детей, так как у них зрительная система полностью не сформирована. Если один глаз передает более размытое изображение, нервная система начинает игнорировать эту информацию, выключая его из акта зрения полностью или частично, что называется амблиопией. Не имея возможности фокусироваться на окружающих предметах, не получая импульса к работе, он отклоняется к носу или виску. Косоглазие у новорожденных называется инфантильным и развивается при аномалиях развития сетчатки или зрительного нерва, врожденном помутнении хрусталика, неврологической патологии (ДЦП, гидроцефалии), генетических нарушениях (синдромах Дауна, Крузона и других).
Классификация косоглазия
Косоглазие бывает нескольких видов:
- мнимое. Связано с особенностями строения черепа, в частности, положения костей орбит. Оптическая ось глаза отклонена относительно анатомической оси под углом не менее 4 градусов, при этом бинокулярное зрение не страдает;
- скрытое (гетерофория). Возникает из-за слабости одной из глазодвигательных мышц. Чтобы глазное яблоко заняло правильное положение, требуется дополнительное усилие. Симптомы появляются только при определенных обстоятельствах, когда человек теряет концентрацию внимания, например, если он задумался о чем-либо;
- содружественное. Следствие зрительных нарушений. Угол между осями двух глаз при движениях ими остается неизменным;
- паралитическое. Движения глаза ограничены в сторону парализованной мышцы, поэтому угол между осями может меняться.
По симметричности поражения выделяют одностороннюю форму и альтернирующее косоглазие, когда глаза отклоняются по очереди.
По направлению отклонения косоглазие бывает:
- сходящимся (к носу);
- расходящимся (к виску);
- с вертикальным компонентом (вверх или вниз);
- смешанным.
Симптомы косоглазия
Основным признаком косоглазия является смещение радужки и зрачка в какую-то сторону относительно центра глазной щели при взгляде прямо. В случае паралитической формы заболевания нередко присутствуют вынужденный поворот и наклон головы, призванный компенсировать недостаток движений пораженного глаза. В детском возрасте это может сопровождаться развитием кривошеи. При значительном угле отклонения появляются двоение рассматриваемых предметов, головокружение, неправильное восприятие глубины пространства.
Осложнения косоглазия
Страбизм у детей приводит к снижению зрения и развитию амблиопии, так как изображение рассматриваемых предметов проецируется не в центральную область сетчатки, где расположена макула, а в сторону от нее.
Неблагоприятно влияет заболевание также на формирование психики. Больной может стесняться косметического дефекта, быть замкнут и раздражителен, впадать в депрессию. Косоглазие у взрослого человека служит противопоказанием к некоторым видам работ, что накладывает ограничения на трудовую деятельность.
Диагностика косоглазия
Появление симптомов косоглазия, в особенности у ребенка, должно служить поводом для скорейшего обращения к врачу. Диагностикой и лечением заболевания занимается офтальмолог или окулист. При паралитической форме также может потребоваться консультация невролога, а в случае сопутствующего экзофтальма – эндокринолога.
После беседы с пациентом врач приступает к полному и всестороннему обследованию глаз. Проводятся следующие исследования:
- проверка остроты зрения по таблице с буквами или иными символами;
- биомикроскопия на щелевой лампе;
- измерение внутриглазного давления;
- определение рефракции на авторефрактометре или с использованием скиаскопических линеек;
- анализ периферического поля зрения (периметрия);
- осмотр глазного дна.
Проводится проба с прикрыванием глаза, определение угла косоглазия, запаса аккомодации и конвергентных способностей зрительного анализатора. Наиболее точная диагностика косоглазия и связанных с ним нарушений бинокулярного зрения возможна благодаря синоптофору.
При подозрении на неврологическую природу заболевания назначаются также дополнительные инструментальные исследования:
- электромиография;
- электронейрография;
- вызванные потенциалы;
- электроэнцефалография.
Чтобы исключить онкологический процесс или эндокринную офтальмопатию вследствие патологии щитовидной железы, необходимо провести ультразвуковое исследование глазного яблока и компьютерную или магнитно-резонансную томографию.
Лечение косоглазия
При содружественном косоглазии ребенку обязательно назначается оптическая коррекция с целью формирования как можно более четкого изображения и предотвращения или прогрессирования развития амблиопии. Также проводится плеоптическое лечение. Цель последнего – увеличить нагрузку на проблемный глаз, включить его в работу, закрывая второй непрозрачной накладкой (окклюдером).
При достижении зрения в 0,4–0,5 рекомендовано ортоптическое лечение. Оно необходимо для тренировки способности глаз к слиянию увиденных каждым из них изображений в единую картинку. Для этого проводятся занятия на синоптофоре и применяются различные компьютерные программы.
При амблиопии назначаются аппаратная стимуляция больного глаза на приборе Амблиокор и Амблиопанорама, специальная гимнастика и физиотерапевтическое воздействие током, лазером, магнитным излучением и светом.
Хирургическое лечение косоглазия показано при неэффективности консервативной терапии на протяжении 1,5 лет или выраженном двоении. Оно заключается в установке глазного яблока в правильное положение. Это достигается путем укорочения слабых или переноса и подшивания места крепления сильных глазодвигательных мышц.
После операции по исправлению косоглазия также проводится ортоптическое и диплоптическое лечение для устранения остаточного отклонения глазного яблока и функциональных нарушений.
офтальмохирург, руководитель направления «Офтальмология», ДМН
опыт работы 26 лет
отзывы оставить отзыв
Клиника
м. Сухаревская
Записаться на прием
Отзывы
Алексей
11.07.2021 23:58:53
Выражаю огромную благодарность Гусеву Юрию Александровичу за проведенную операцию по замене хрусталиков. Проблем со зрением было много: астигматизм, катаракта, близорукость, но после операции зрение полностью восстановилось и
теперь очки совсем не ношу. Большое спасибо за профессионализм и внимание к пациентам!
Вмктория
09.07.2020 18:09:43
Хотела выразить огромную благодарность врачу! В наше время очень сложно встретить хорошего врача, и мне повезло! Юрий Александрович — доктор с большой буквы!
Пройдя все исчадия ада у многих других врачей с моим диагнозом, и начавшимися осложнениями от неправильно назначенного лечения, стало понятно, что надо дальше искать хорошего врача. Мне повезло! Я нашла врача от Бога! Я пришла к Юрию Александровичу с диагнозом — химический ожёг глаза 2 степени уже в запущенном состоянии. Глаз «окаменел», потеря зрения и обширная эрозия. Доктор внимательно всё выслушал, продиагностировал, не пытался мне навязать ничего лишнего. Очень корректный, знающий, как помочь в данном заболевании. Назначил мне лечение. Оно очень сильно отличалось от предыдущего. Через день после приёма у меня наступило улучшение (даже я бы сказала огромный прогресс), которого не было от предыдущих лечащих врачей за месяц. На данный момент идёт 5-й день моего лечения, и с каждым днём мне всё лучше и лучше! Могу сказать со 100% уверенностью, что этому доктору можно довериться. Он не навредит вашему здоровью. Юрий Александрович отличный специалист, и как человек замечательный, и очень деликатный. Я очень благодарна ему за поэтапное возвращение к нормальной жизни !
Евгений Степанов
25.07.2021 09:53:31
Выражаю благодарность за проведенную операцию по замене хрусталиков на глазах при катаракте. Операции проведены профессионально. Зрение стало отличное, даже не верится что могу видеть все так четко и ярко, т.к. ухудшение длилось несколько лет.
Юрий Александрович профессионал своего дела!
Рекомендую его всем у кого проблемы с глазами.
Юрий Александрович прооперировал мне оба глаза:(высокая степень близорукости +катаракта) Огромное спасибо профессору за профессионализм!!! За внимание и отзывчивость!!! За яркие краски лета, которые я теперь вижу !!!Благодарю коллег. Юрия Александровича. за добрые слова и веру в результат! С уважением Марченкова И.
Ларчикова Нина Ивановна
14.01.2022 16:19:13
Юрий Александрович прооперировал мне в декабре 2021 года оба глаза (замена хрусталика из-за катаракты). Огромное спасибо профессору и его коллегам за профессионализм, внимание и отзывчивость! Теперь за компьютером я работаю без очков, а печатный текст вижу очень хорошо, все цвета стали более яркими. Очень рада и довольна, что обратилась к Ю.А. Гусеву. С уважением, Ларчикова Н.И.
Светличная Елена
30.03.2022 08:29:24
Спасибо большое волшебнику Юрий Александровичу — мановением руки свершил чудо — из потемок в свет!!!
Прекрасный врач, чуткий, внимательный, выбрал оптимальный вариант исправления моего очень плохого зрения.
Татьяна
18.07.2021 15:38:08
От всей души благодарю мед.персонал офтальмологического отделения Поликлиника. ру на Сухаревской и лично профессора Юрия Александровича Гусева за индивидуальный подход к моей проблеме и проведенную на высшем уровне операцию по замене хрусталиков. Диагноз — осложненная катаракта, миопия высокой степени. Почти год смотрела на мир одним глазом, побывала не в одной клинике. Очень страшно было решиться на операцию . К Юрию Александровичу я пришла уже подготовленная , зная почти всё о своей проблеме и изучив мнения других специалистов. Поэтому с первых же слов я смогла оценить его профессиональный уровень. В силу своей профессии мне нужно было видеть без очков на определенном расстоянии. Юрий Александрович блестяще справился с поставленной задачей, и результат превзошёл все мои ожидания. Теперь я могу обходиться без очков . Обойдя несколько клиник и услышав другие прогнозы от специалистов, не думала, что такое вообще будет возможно ! В течении всего времени лечения Юрий Александрович всегда был на связи и оказывал моральную поддержку , за что ему отдельное «спасибо».
Желаю всем здоровья и удачи.
Не бойтесь менять жизнь к лучшему !
Услуги
- Название
- Прием (осмотр, консультация) врача-офтальмолога первичный2850
- Прием (осмотр, консультация) врача-офтальмолога повторный1900
- Прием врача-офтальмолога доктора медицинских наук, профессора, эксперта5000
Статьи о здоровье
Другие специалисты
Операция по исправлению косоглазия
Операция по исправлению косоглазия возможна в любом возрасте. Она призвана исправить дисбаланс в двигательной активности шести глазных мышц, контролирующих положение центральной оси глаза. В ходе лечения хирург ослабляет или усиливает определённые мышцы, что приводит к коррекции положения зрачка в неподвижном положении и при его перемещении, когда взгляд переводится с одного объекта на другой. Целесообразность проведения операции при косоглазии в детском возрасте или позднее определяется по результатам офтальмологического обследования.
Операция по исправлению косоглазия у детей
Оперативное лечение косоглазия у детей наиболее эффективно в возрасте 4-5 лет. При врождённом косоглазии, для которого характерен существенный угол отклонения глаза от нормального положения, операция может быть проведена и в более раннем возрасте. Однако наилучшие результаты по восстановлению биполярного зрения даёт лечение в том возрасте, когда ребёнок в состоянии понимать и осуществлять регулярные упражнения для глаз в период послеоперационной реабилитации.
Как правило, хирургическое лечение по поводу детского косоглазия производится под общим наркозом. В определённых случаях требуется госпитализация.
Хирургическое лечение косоглазия у взрослых
Чаще всего операция по поводу косоглазия у взрослых пациентов проводится амбулаторно «одним днём». Применяется местная анестезия. Госпитализация не требуется, пациент в тот же день уходит домой.
Виды операций при хирургическом лечении косоглазия
При оперативном исправлении косоглазия применяется хирургическое вмешательство двух типов: направленное на ослабление или на усиление определённых глазодвигательных мышц.
Если причиной смещения глазного яблока является чрезмерное мышечное напряжение, могут быть применены следующие хирургические методики:
- рецессия (отсечение мышцы в области прикрепления и перемещение в точку, дающую меньшее её напряжение);
- частичная миотомия (иссечение части мышечных волокон;
- пластика глазодвигательной мышцы, направленная на её удлинение.
В ситуациях, когда косоглазие является следствием слабости глазодвигаленьных мышц, проводится вмешательство, направленное на их усиление:
- резекция (укорачивание мышцы путём иссечения и соединения заново);
- теноррафия (укорачивание мышцы за счёт формирования складки в зоне связанного с ней сухожилия);
- антепозиция (отсечение мышцы и прикрепление к новому месту, обеспечивающему её усиление).
Чаще всего косоглазие обусловлено нарушением тонуса нескольких глазодвигательных мышц, некоторые из которых ослаблены, тогда как другие перенапряжены. Хирургическая помощь в этом случае носит комбинированный характер, включая рецессию и резекцию. Результаты офтальмологического обследования дают полную картину характера нарушений и позволяют хирургу выработать план индивидуального лечения косоглазия. Операция в большинстве случаев сочетает меры по ослаблению одних и усилению других мышц.
Точно спрогнозировать работу глазодвигательных мышц после хирургического вмешательства невозможно. Иногда имеет место остаточное косоглазие. Если оно не подлежит коррекции путём упражнений, рекомендуется повторная операция. Она проводится спустя 6-8 месяцев, когда остаточное косоглазие стабилизируется.
Для наиболее эффективного хирургического лечения косоглазия необходимо следовать ряду правил:
- Не нужно настаивать на форсированном лечении косоглазия, когда рекомендована поэтапная коррекция. При необходимости, хирургическое вмешательство на нескольких глозодвигательных мышцах распределяется на две или более операции. Совокупность множественных одновременных иссечений может привести к неудовлетворительному результату.
- Если в рамках одной операции производится коррекция нескольких мышц одновременно, желательным является равномерное сочетание ослабляющих и усиливающих мер.
- Хирургическое вмешательство на глазной мышце не должно полностью нарушать её связь с глазным яблоком.
Возможные осложнения после операции по исправлению косоглазия
Современная офтальмохирургия даёт очень высокие результаты при оперативном лечении косоглазия. Лишь в 10-15% случаев имеет место остаточное незначительное косоглазие. В этом случае не совсем корректно говорить о том, что имеет место «осложнение», поскольку это нарушение лёгкой степени не влияет на качество жизни и профессиональную деятельность. Если в результате операции косоглазие остаётся существенным, возможна повторная операция. Лечение косоглазия затрагивает только экстраокулярные мышцы, поэтому хирургические манипуляции не несут риска для зрения. Повторное вмешательство рекомендуется, если имеет место значительная остаточная скошенность глазного яблока.
Одно из возможных осложнений после оперативного лечения косоглазия может стать инфицирование операционного поля. Однако эта проблема легко решается при помощи капель, содержащих антибиотики. Эти препараты могут быть также назначены в профилактических целях в первые послеоперационные дни.
В первые часы или дни после операции по поводу косоглазия может наблюдаться двоение в глазах — диплопия. Если в течение нескольких дней зрение не нормализуется, могут потребоваться дополнительные коррекционные меры. К счастью, такое осложнение наблюдается крайне редко.
Послеоперационный период и реабилитация
Оперативное лечение косоглазия даёт незамедлительный видимый результат – положение глазных яблок во время зрительного процесса становится правильным (симметричным). Однако устранение косметической проблемы не означает полную нормализацию зрительных функций. Поскольку косоглазие приводит к существенным нарушениям мозговых процессов зрительного восприятия и анализа образа, пациенту, как правило, после операции предстоит курс упражнений и процедур, способствующих восстановлению бинокулярного зрения и трёхмерного восприятия окружающей картины мира. Основная задача послеоперационной реабилитации после хирургического лечения косоглазия – вновь «научить» зрительную систему корректному функционированию. Чаще всего в современной офтальмологии для этих целей применяется аппаратное лечение. Индивидуальный курс восстановительных упражнений позволяет расширить фузионный резерв, вновь включить в работу зрительной системы тот глаз, на котором были нарушены движения глазного яблока. Задача такого курса – добиться равноценного восприятия картин, формирующихся на сетчатке обоих глаз, и слить их в соответствующих структурах головного мозга в единое изображение.
Московский офтальмологический центр предлагает пациентам со страбизмом комплексное обследование и многоэтапное лечение, включающее хирургическое вмешательство и реабилитацию, индивидуальные программы консервативной помощи, аппаратных и физиотерапевтических процедур.
Косоглазие: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Косоглазием считается отклонение одного из глаз от совместной точки фиксации, которое при этом сопровождается нарушением бинокулярного зрения. В зависимости от вида косоглазия рассогласование положения глаз может быть временным или постоянным.
Косоглазие — довольно частый вид патологии зрительного аппарата, которая, по мнению специалистов, возникает у 2–6% населения.
Разновидности косоглазия
Существует истинное и мнимое косоглазие. Последнее наблюдается, когда угол между анатомической осью глаза (проходит через центр роговицы) и оптической осью (проходит через центр кривизны поверхности роговицы и хрусталика) превышает 4о. Как правило, это происходит из-за особенностей строения лицевого черепа. Бинокулярное зрение при этом не страдает. Возможно также скрытое косоглазие, которое чаще возникает вследствие незначительного дисбаланса мышечных усилий и проявляется только при специализированном тестировании.
Истинное косоглазие может быть содружественным и паралитическим. При содружественном косоглазии угол между осями двух глаз при движении остается неизменным, при паралитическом – угол при движении глаз меняется. Содружественное косоглазие может быть постоянным или периодическим. Глаз может отклоняться наружу (экзотропия, или расходящееся косоглазие), внутрь (эзотропия, или сходящееся косоглазие) либо по вертикали – вверх (гипертропия) или вниз (гипотропия).
У некоторых пациентов могут косить попеременно оба глаза: то один, то другой. В этих случаях говорят об альтернирующем косоглазии.
При паралитическом косоглазии в основе заболевания лежат парезы и параличи глазодвигательных мышц. Такой вид косоглазия возникает чаще у взрослых и отличается сложностью диагностики. Выделяют также атипичные формы косоглазия: при синдроме Дуэйна, Брауна, вследствие эндокринных заболеваний, острого орбитального миозита и др.
Возможные причины косоглазия
Причины косоглазия могут иметь самую разную природу: врожденное недоразвитие глазодвигательных мышц, аномалии рефракции (невозможность сфокусировать предмет обоими глазами).
В этих случаях меняется форма глаза, так что изображение попадает не на сетчатку, а перед ней или позади нее.
Косоглазие может развиваться при недостаточном развитии или ослаблении цилиарной, или ресничной, мышцы глаза, которая обеспечивает аккомодацию глаза.
Астигматизм служит еще одной причиной развития косоглазия. Из-за неравномерной кривизны роговицы возникает несколько точек фокусировки, что ведет к размытости изображения. Мозг пытается ориентироваться только на один глаз, который дает четкую фокусировку, отсекая сигналы, поступающие от другого глаза. Глаз, оставшись без управления, перестает работать синхронно с другим, что ведет к косоглазию. В большинстве случаев астигматизм носит врожденный характер, и его первые симптомы отмечаются в 2–3 года. Однако возможен и приобретенный астигматизм вследствие операции или черепно-мозговой травмы, что объясняется поражением глазодвигательного нерва.
Опухолевые процессы, которые могут вести к смещению глазного яблока, нарушению его иннервации, также должны рассматриваться в качестве возможной причины косоглазия.
Значительная группа заболеваний приводит к параличам и парезам мышц глаза, что вызывает паралитическое косоглазие. При этом движение глаза в сторону пораженной мышцы ограничено или отсутствует, что отличает паралитическое косоглазие от содружественного. Характерным симптомом в этих случаях служит вынужденный поворот головы, который заменяет движение глаза. У детей иногда даже возникает кривошея из-за стремления избавиться от размытого изображения путем вынужденной смены положения головы. Причиной параличей могут быть опухолевые, воспалительные и сосудистые изменения, а также травмы головного мозга, глазницы и разрыв глазодвигательной мышцы.
Ряд инфекционных заболеваний (дифтерия, менингит и др.), интоксикация (ботулизм), воспалительные процессы, приводя к поражению глазодвигательных мышц и нервов, могут обусловливать косоглазие.
Сосудистые патологии (аневризма, васкулит), приводящие к нарушению питания нервов, иногда являются причиной паралича глазного нерва, вызывая косоглазие. Нуклеарные, или ядерные, парезы, например неврома III нерва, становятся фактором медленно прогрессирующего паралича и характеризуются расходящимся косоглазием. Кроме косоглазия отмечаются птоз верхнего века, невозможность или ограничение поворота глазного яблока кнутри и кверху, расширение зрачка.
Косоглазие при тиреотоксикозе возникает из-за выраженного экзофтальма («выпячивания» глазных яблок). Заболевание сопровождается поражением экстраокулярных мышц.
Отек, увеличение объема клетчатки вокруг глаз и глазодвигательных мышц приводят к выпячиванию глазного яблока из глазницы.
Со временем утолщение мышц и спаечный процесс способствуют ограничению подвижности глаз кверху и наружу и постоянному косоглазию.
К каким врачам обращаться при косоглазии
Диагностику и лечение косоглазия проводит офтальмолог. В случае экзофтальма («выпячивания» глазных яблок) необходима консультация
эндокринолога
. При паралитическом косоглазии к лечению должен подключиться
невролог
.
Диагностика и обследования при косоглазии
Для правильной постановки диагноза необходим тщательный опрос пациента о времени появления косоглазия, перенесенных заболеваниях, факторах, которые предшествовали нарушению зрения. Иногда косоглазие может быть скрытым. В этих случаях на начальном этапе обследования используют тест с закрыванием одного глаза. Закрывая пациенту поочередно каждый глаз, врач видит изменение положения глаза при фиксации изображения.
Обязательно следует определить остроту зрения для каждого глаза и провести периметрию (диагностический тест, при котором врач может выявить нарушения в полях зрения человека).
Для дифференциальной диагностики типа косоглазия (содружественное или паралитическое) определяют объем движения глазных яблок и рефракцию (выявление близорукости, дальнозоркости и т.д.) при расширенном зрачке.
Необходима проверка бинокулярного зрения, которую осуществляют с помощью четырехточечного цветотеста. Для определения степени и типа косоглазия следует также провести измерение угла косоглазия по Гиршбергу. Непрямая офтальмоскопия позволяет оценить глазное дно и изменение его структур, которые могут доставить проблемы в будущем, она также может быть полезна для врача при обследовании пациента с малозаметным косоглазием.
В некоторых случаях исследуют ткани и оптические среды глаза путем биомикроскопии, оценивают глазное дно для выявления патологии стекловидного тела и сетчатки. При подозрении на нейрогенную, опухолевую или эндокринную природу косоглазия проводят УЗИ и компьютерную томографию глаз.
Что делать при косоглазии
Если косоглазие появилось у ребенка, родителям следует обратиться к врачу.
В большинстве случаев с детским косоглазием удается справиться без оперативного вмешательства.
Однако выяснить его причину и назначить лечение может только врач после тщательного обследования. Поэтому консультация необходима даже в том случае, когда косоглазие возникает лишь периодически.
Иногда один этот симптом может свидетельствовать о более серьезных заболеваниях: неврологических нарушениях, а иногда – об опухолях. Поводом для немедленного обращения к врачу должно служить появление косоглазия вскоре после травмы или инфекционного заболевания. В этих случаях только быстрая помощь может предотвратить серьезные осложнения.
Лечение косоглазия
При содружественном косоглазии главная задача — нормализация бинокулярного зрения, благодаря которому глаза приобретают симметричное положение. В качестве одного из вариантов врач может рекомендовать оптическую коррекцию.
Этот метод направлен на восстановление остроты зрения и нормализацию соотношения аккомодации и конвергенции с помощью очков или контактных линз.
Затем подключают плеоптическое лечение для усиления нагрузки на косящий глаз. С этой целью здоровый глаз выключают из зрительного процесса, закрывая его днем непрозрачной наклейкой или экраном на очках. Ночью глаз освобождают от такого экрана. При этом косящий глаз учится фиксировать объект. Когда острота зрения достигает 0,4–0,5, назначают ортоптическое лечение, которое способствует развитию способности глаз к совмещению изображения.
На завершающей стадии лечения пациент должен закрепить эффект бинокулярного зрения в естественных условиях, что достигается с помощью специальной гимнастики.
Хирургические методы коррекции косоглазия назначают при отсутствии эффекта от консервативного лечения в течение 1–1,5 лет, а также при двоении в глазах и в случае постоянного вынужденного положения головы. Показанием к операции служит также наличие опухоли или гематомы, которые сдавливают глазодвигательный нерв.
Источники:
- Нероев В.В., Кащенко Т.П., Аклаева Н.А. Косоглазие // Национальное руководство «Офтальмология». – Москва, 2008.
- Кащенко Т.П. Глазодвигательный аппарат: Учеб. по глазным болезням / Под ред. В.Г. Копаевой. – М.: Медицина, 2002. – С. 387–410.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.