Что такое деформация грудной клетки и как ее лечить
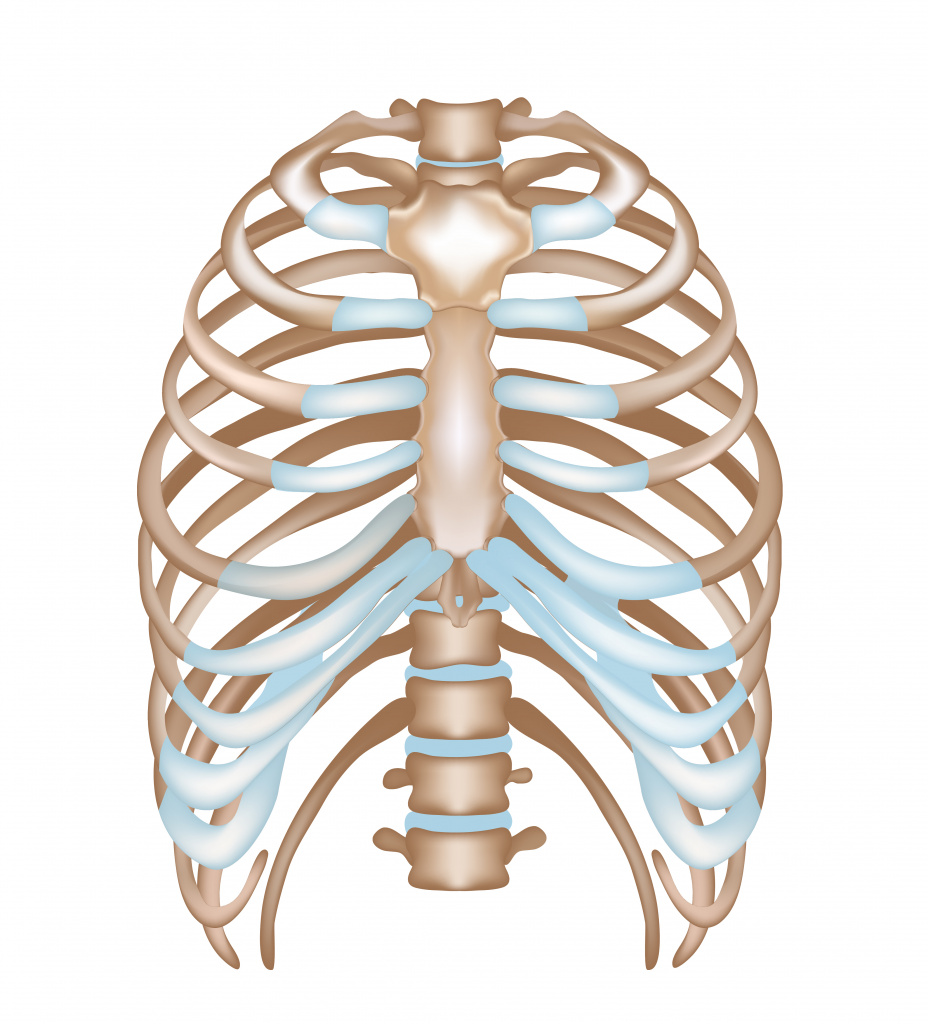
Деформация грудной клетки — изменение нормальной физиологической формы грудной клетки, которое носит врожденный или приобретенный характер. Патология затрагивает костно-мышечный каркас верхней части туловища. Выделяют следующие виды врожденных деформаций:
- воронкообразную: грудина, передние отделы рёбер и межрёберных хрящей западают, это происходит из-за генетической патологии структуры хрящей и соединительной ткани;
- килевидную: реберные хрящи чрезмерно разрастаются и грудина выступает вперёд, приобретая форму киля, что происходит из-за генетического сбоя.
Приобретенные деформации делятся на следующие виды:
- эмфизематозную грудную клетку, которая развивается при хронической эмфиземе лёгких, и проявляется бочкообразной формой груди;
- паралитическую, при которой переднезадний и боковой размеры груди уменьшаются, а межрёберные промежутки увеличиваются из-за хронических болезней лёгких и плевры;
- ладьевидную, при которой в верхней и средней частях грудины образуется ладьевидное углубление из-за сирингомиелии;
- кифосколиотическая, спровоцированную выраженным изменением формы позвоночника из-за его туберкулёза и ряда других болезней.
Методы лечения деформации грудной клетки
Консервативное лечение
Эффективно только на начальных стадиях патологии, и только для некоторых её видов, например килевидной или воронкообразной деформации. Включает следующие лечебные мероприятия:
- лечебную физкультуру и плавание со специальными упражнениями для тренировки мышечного корсета;
- ношение ортезов, специальных компрессионных систем, которые придают грудной клетке нормальную форму за счет компрессии;
- лечебный массаж, направленный на разработку мышц.
Хирургическое лечение
Врач применяет одну из специальных методик коррекции реберно-мышечных дефектов, расщелины груди. Операции проводятся преимущественно в детском и подростковом возрасте, когда кости и хрящи еще пластичные и относительно легко поддаются коррекции и дальнейшему восстановлению.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 02 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Лечение деформации грудной клетки в клиниках ЦМРТ
Пройти лечение деформаций грудной клетки вы можете в клиниках сети ЦМРТ. Мы принимаем детей, подростков и взрослых пациентов, проводим комплексную диагностику и определяем возможность проведения консервативного лечения и целесообразность операции.
Чтобы записаться на приём к врачу, позвоните или заполните заявку на сайте.
Методы диагностики
Точная диагностика позволяет верно определить заболевание на ранних стадиях и назначить подходящее лечение. Мы описываем современные высокоточные способы, безопасные для организма.
К какому врачу обратиться
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Деформация грудной клетки – врожденное или приобретенное изменение формы грудной клетки. Под термином «грудная клетка» подразумевается костно-мышечный каркас верхней части туловища, защищающий внутренние органы. Деформация грудной клетки неизбежно влияет на сердце, легкие и другие органы, расположенные в грудной полости, вызывая нарушение их нормальной деятельности.
В зависимости от локализации выделяют нарушение формы передней, задней и боковых стенок грудной клетки. Выраженность деформации может быть различной: от почти незаметного косметического дефекта до грубой патологии, вызывающей нарушение работы сердца и легких. При врожденных деформациях, как правило, изменяется форма передней поверхности грудной клетки. Нарушение формы сопровождается недоразвитием грудины и мышц, отсутствием или недоразвитием ребер.
Воронкообразная деформация грудной клетки
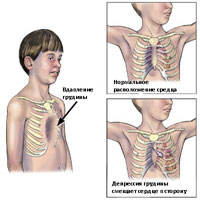
Нарушение формы груди, обусловленное западением грудины, передних отделов ребер и реберных хрящей. Воронкообразная грудная клетка — самый распространенный порок развития грудины. Предполагается, что воронкообразная деформация возникает из-за генетически обусловленного изменения нормальной структуры хрящей и соединительной ткани. У детей с воронкообразной грудью часто наблюдаются множественные пороки развития, а в семейном анамнезе выявляются случаи аналогичной патологии у близких родственников.
Западение грудины при этом пороке развития приводит к уменьшению объема грудной полости. Резко выраженное нарушение формы груди вызывает искривление позвоночника, смещение сердца, нарушение работы сердца и легких, изменение артериального и венозного давления.
В травматологии выделяют три степени воронкообразной деформации:
- I степень. Глубина воронки менее 2 см. Сердце не смещено.
- II степень. Глубина воронки 2-4 см. Смещение сердца до 3 см.
- III степень. Глубина воронки 4 см и более. Сердце смещено более чем на 3 см.
Симптомы
У новорожденных и детей младшего возраста деформация мало заметна. Западение ребер и грудины усиливается во время вдоха (парадокс вдоха). По мере роста ребенка патология становится более выраженной и к 3 годам достигает максимума. Дети с этой врожденной патологией отстают в физическом развитии, страдают вегетативными расстройствами и частыми простудными заболеваниями.
В последующем деформация становится фиксированной. Глубина воронки постепенно увеличивается, достигая 7-8 см. У ребенка развивается сколиоз и грудной кифоз. Выявляется уменьшение дыхательных экскурсий грудной клетки в 3-4 раза по сравнению с возрастной нормой. Нарастают нарушения со стороны сердечно-сосудистой и дыхательной системы.
С целью диагностики изменений сердца и легких, обусловленных деформацией грудной клетки, пациенту проводят целый комплекс обследований: рентгенографию легких, эхокардиографию, ЭКГ и др.
Лечение
Консервативная терапия при этой врожденной деформации грудной клетки неэффективна. При II и III степенях деформации показана оперативная реконструкция грудной клетки для создания нормальных условий для работы сердца и легких. Операции проводятся по достижении ребенком возраста 6-7 лет. Желаемого результата травматологам удается добиться только у 40-50% пациентов.
В последние годы для лечения этого порока развития используется метод двух магнитных пластин. Одну пластинку имплантируют за грудину, вторую устанавливают снаружи на специальном корсете. Наружный магнит подтягивает внутреннюю пластинку кпереди, постепенно устраняя таки образом деформацию грудной клетки пациента.
КТ ОГК. Воронкообразная деформация грудной клетки (грудина изогнута под углом).
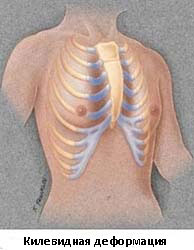
Килевидная деформация грудной клетки (куриная грудь)
Патология обусловлена избыточным разрастанием реберных хрящей. Обычно разрастаются хрящи V-VII ребер. Грудина пациента выступает вперед, придавая груди характерную форму киля. Килевидная грудная клетка сопровождается увеличением переднезаднего размера грудной клетки.
По мере роста ребенка нарушение формы становится более выраженным, возникает значительный косметический дефект. Внутренние органы и позвоночник страдают незначительно. Сердце приобретает форму капли (висячее сердце). Пациенты предъявляют жалобы на одышку, быструю утомляемость, сердцебиение при физической нагрузке.
Операция показана только при нарушении функции внутренних органов и не проводится детям младше 5 лет.
Плоская грудная клетка
Обусловлена неравномерным развитием грудной клетки с уменьшением ее переднезаднего размера. Не вызывает изменений со стороны органов грудной полости.
Приобретенные деформации возникают в результате перенесенных заболеваний (рахита, костного туберкулеза, болезней легких и т.д.) Как правило, в процесс вовлекаются задняя и боковые поверхности грудной клетки.
Эмфизематозная грудная клетка
Развивается при хронической эмфиземе легких. Переднезадний размер грудной клетки увеличивается, грудь пациента становится бочкообразной. Уменьшение дыхательных экскурсий обусловлено заболеванием легких.
Паралитическая грудная клетка
Характеризуется уменьшением переднезаднего и бокового размера грудной клетки. Межреберные промежутки расширены, лопатки отстают от спины, ключицы хорошо выделяются. Отмечается ассиметричное западение под- и надключичных ямок и межреберных промежутков, асинхронное движение лопаток при дыхании. Патология обусловлена хроническими заболеваниям плевры и легких.
Ладьевидная грудная клетка
Возникает у пациентов с сирингомиелией. Характеризуется ладьевидным углублением в средней и верхней частях грудины.
Кифосколиотическая грудная клетка
Развивается в результате патологического процесса в позвоночнике, сопровождающегося выраженным изменением его формы, что подтверждается при рентгенографии и КТ позвоночника. Может возникать при туберкулезе позвоночника и некоторых других заболеваниях. Выраженная кифосколиотическая деформация вызывает нарушение работы сердца и легких. Плохо поддается лечению.
Деформация грудной клетки: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Под деформацией грудной клетки понимают различные по степени выраженности изменения формы ее костных структур, в некоторых случаях проявляющиеся не только косметическим дефектом, но и приводящие к функциональным нарушениям со стороны дыхательной и сердечно-сосудистой систем за счет сдавления и смещения органов грудной полости. Грудная клетка – часть туловища, образованная соединенными между собой с помощью суставов грудиной, ребрами, позвонками, а также мышцами.
Иными словами, грудная клетка представляет собой костно-мышечный каркас, защищающий жизненно важные органы от внешних воздействий.
Грудная клетка меняется по мере роста и развития человека, а у взрослых людей ее форма и величина зависят от пола, развития мускулатуры и органов дыхания, рода деятельности, образа жизни. Форма грудной клетки имеет несколько вариантов нормы: плоская, цилиндрическая и коническая.
Разновидности деформаций грудной клетки
Все деформации грудной клетки делят по происхождению на врожденные и приобретенные. К врожденным дефектам относят воронкообразную, килевидную, комбинированную деформации грудной клетки и более редкие дефекты развития. Воронкообразная грудная клетка характеризуется западением грудины и передней грудной стенки. Это самая частая деформация – она составляет около 80% от всех деформаций (встречается в 3 раза чаще у мальчиков) и в 25% случаев носит наследственный характер.
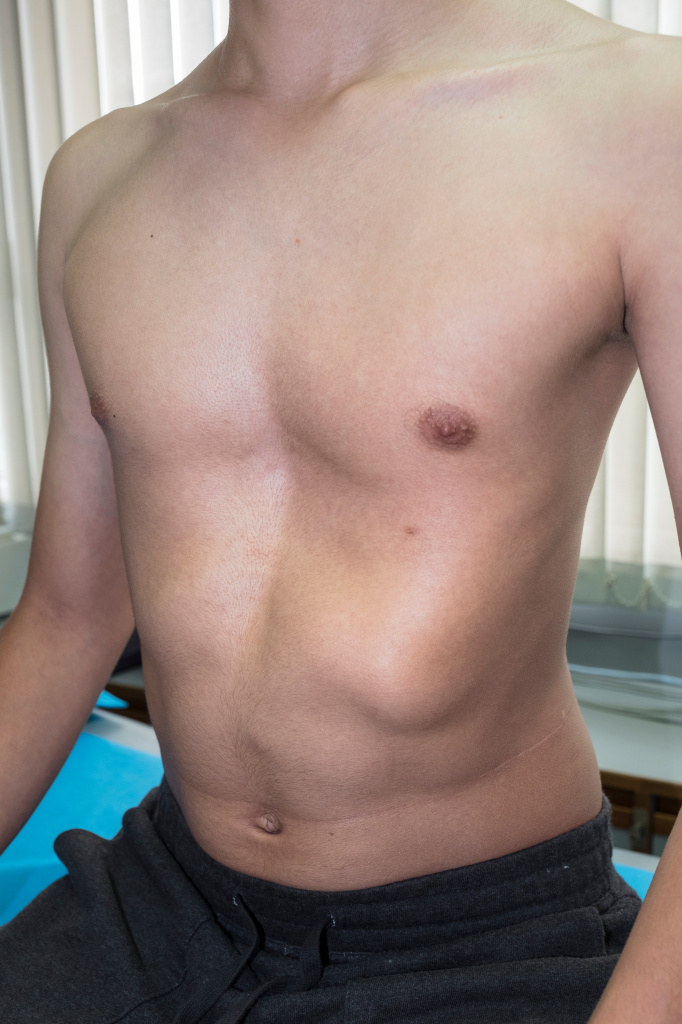
Килевидная грудная клетка увеличена в переднезадней своей части, грудина выступает вперед в виде киля. Встречается с частотой от 6 до 20%, чаще у представителей мужского пола.
Приобретенной деформацией грудной клетки может быть ладьевидная, эмфизематозная, или бочкообразная, паралитическая, кифосколиотическая, а также килевидная грудная клетка (рахитическая).
По форме деформации подразделяют на симметричные и асимметричные.
Для определения степени выраженности деформации проводят рентгенографию грудной клетки или компьютерную томографию (КТ).
На рентгенограмме вычисляют отношение наименьшего размера между грудиной и телом позвонка к наибольшему, что является индексом Гижицкой. В зависимости от полученного значения выделяют четыре степени деформации. При проведении компьютерной томографии определяется индекс Галлера (компьютерно-томографический индекс), который равен отношению горизонтального расстояния между внутренней частью ребер к расстоянию между грудиной и телом позвонка в месте наибольшего западения грудины.
По стадии деформации бывают компенсированными, субкомпенсированными и декомпенсированными. При компенсированной деформации косметический дефект незначителен, одышки и учащенного сердцебиения не наблюдается. При субкомпенсированной деформации косметический дефект выраженный, есть одышка и тахикардия при физической нагрузке. При декомпенсированной деформации косметический дефект обезображивающий, одышка и тахикардия присутствуют в покое.
Возможные причины деформации грудной клетки
Врожденные деформации грудной клетки связаны с генетической аномалией развития хрящевой и костной ткани, а также нередко сочетаются с дефектами соединительной ткани (при наследственных заболеваниях: синдромах Марфана, Элерса–Данло и др.). Одни виды деформаций можно диагностировать в грудном или раннем детском возрасте (реберно-мышечный дефект, расщелина грудины). Другие дебютируют и прогрессируют в периоды ускоренного роста организма, в основном такие скачки происходят в возрасте 5–6, 8–10, 13–15 лет.
Приобретенные деформации грудной клетки возникают в результате внешних воздействий (травм, ожогов, оперативных вмешательств, например, по поводу кардиологической патологии) или перенесенных заболеваний (чаще воспалительного характера или инфекционных, связанных с нарушением обмена кальция).
Заболевания, при которых возникает деформация грудной клетки
К заболеваниям, вызывающим деформацию грудной клетки и связанным с нарушением кальциевого обмена, относят рахит.
Рахит – заболевание детского возраста, при котором вследствие различных причин у интенсивно растущего организма возникает полигиповитаминоз с преимущественным снижением уровня витамина D — кости теряют минеральную плотность и деформируются в процессе роста ребенка, грудная клетка приобретает килевидную форму. В настоящее время деформации встречаются реже, т.к. рахит распознается на ранних стадиях.
Для сирингомиелии характерно наличие полости, заполненной жидкостью, расположенной в спинном мозге. Заболевание может возникнуть из-за нарушения развития эмбриона, в связи с родовой травмой, травмой спинного мозга, препятствием оттока спинномозговой жидкости. Стенки полости оттесняют окружающие ткани, которые состоят из нервных клеток и проводящих путей нервной системы. Вследствие этого нарушается иннервация мышц, в том числе образующих каркас грудной клетки. На поздних стадиях это может привести к искривлению позвоночника и формированию ладьевидного вдавления на передней поверхности грудной клетки.
Остеомиелит – инфекционно-воспалительное гнойно-некротическое поражение костной ткани, возбудителями которого могут быть стафилококки, стрептококки, кишечная палочка и др.
Остеомиелит ребер возникает крайне редко, чаще является посттравматическим, реже – бактериальным, когда бактерии попадают в костную ткань с током крови или распространяются контактно (например, при гнойном поражении оболочки легких).
В остром периоде на первый план выступают такие симптомы, как повышение температуры тела до 39–40°C, боль, покраснение, отек в области пораженного ребра.
Среди инфекционных заболеваний особое значение имеет туберкулез. К деформациям грудной клетки может привести не только туберкулез легких (на поздних стадиях), но и туберкулез костей (грудины, ребер, позвонков). Процесс протекает по типу остеомиелита, но вызывает его специфический возбудитель — палочка Коха. При туберкулезе ребер или грудины внешне определяется припухлость и болезненность в области поражения. При туберкулезе позвоночника поражаются и разрушаются тела позвонков, что проявляется болью, на поздних стадиях деформируется позвоночный столб. Заболевание сопровождается повышением температуры тела до 37,2–37,6°С, общим недомоганием, ночной потливостью, отсутствием аппетита, потерей веса.
Эмфизема легких – заболевание, при котором необратимо разрушаются и теряют эластичность стенки альвеол, структурных элементов легочной ткани, нарушается газообмен и возникает повышенная воздушность легких. Эмфизема может возникнуть самостоятельно или на фоне обструктивных болезней легких.
Из-за повышенной воздушности легочной ткани грудная клетка увеличивается в объеме, как бы застывая на вдохе (становится бочкообразной).
При заболеваниях легких и плевры, приводящих к формированию в них соединительной ткани и уменьшению их размеров, грудная клетка деформируется по типу паралитической — уменьшается, уплощается, на стороне поражения втягиваются межреберные промежутки.
К каким врачам обращаться при деформации грудной клетки
Первичную оценку состояния может провести
терапевт
, врач общей практики,
педиатр
. При наличии показаний пациента направляют к узким специалистам, таким как хирург, травматолог-ортопед, фтизиатр, онколог,
кардиолог
, психолог, генетик,
эндокринолог
, отоларинголог и др.
Диагностика и обследования при деформации грудной клетки
До назначения лечения врачу необходимо оценить вид и форму косметического дефекта, выяснить, когда и при каких обстоятельствах он возник.
Следует обязательно сообщить врачу о других симптомах, если таковые имеются: общей слабости и утомляемости, эпизодах повышения температуры тела, одышке, учащенном сердцебиении.
При необходимости для оценки состояния внутренних органов или уточнения показаний для хирургического лечения специалист назначит дополнительные методы обследования: рентгенографию грудной клетки в двух проекциях с расчетом индексов, общий анализ крови с лейкоцитарной формулой и СОЭ, общий анализ мочи, спирографию, электрокардиографию, эхокардиографию (ЭхоКГ) компьютерную томографию органов грудной клетки и средостения, магнитно-резонансную томографию грудной клетки.
Что делать при деформации грудной клетки?
В случае возникновения видимой деформации грудной клетки и/или наличия сопутствующих симптомов необходимо обратиться к врачу с целью выявления причин, постановки диагноза, определения степени поражения внутренних органов и скорейшего начала лечения.
При отсутствии показаний к хирургическому лечению необходимо наблюдаться у врача и регулярно проходить медицинский осмотр, проводить курсы консервативного лечения, следить за своим состоянием, быть настороженным в отношении появления одышки, эпизодов учащенного сердцебиения и др.
Лечение деформаций грудной клетки
При вторичных деформациях грудной клетки на первый план выходит лечение основного заболевания, затем, при необходимости, выполняют коррекцию деформации.
При первичных деформациях I–II степени, если косметический дефект не доставляет пациенту значительного психологического дискомфорта, проводят консервативное лечение: массаж, физиотерапию, лечебную физкультуру.
Показаниями для хирургического лечения являются деформации III–IV степени, прогрессирование деформации, психологический дискомфорт, нарушение движения грудной клетки при вдохе, сдавление или смещение сердца по данным КТ, ЭхоКГ, сдавление легких по данным КТ, нарушения показателей легких по данным спирографии и др.
Существует несколько методов оперативного вмешательства, которые используются для коррекции деформации грудной клетки: удаление и иссечение ребер, разобщение костей, хрящей и установка металлоконструкций. В настоящее время разработаны методики малоинвазивных операций.
Источники:
- Комолкин И.А., Агранович О.Е. Клинические варианты деформаций грудной клетки (обзор литературы). Журнал клинической и экспериментальной ортопедии им. Г.А. Илизарова. Т. 23(2), 2017. С. 241-247.
- Аксельров М.А., Разин М.П., Сатывалдаев М.Н., Вольский Г.Б., Скобелев В.А., Батуров М.А. Килевидная деформация грудной клетки. Российский вестник детской хирургии, анестезиологии и реаниматологии. 8 (3), 2018. С. 45-52.
- Клинические рекомендации «Туберкулез у взрослых». Разраб.: Российское общество фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей». Разраб.: Российское общество фтизиатров. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Сегодня Национальный медицинский исследовательский центр детской травматологии и ортопедии им. Г.И. Турнера активно ведёт свою научную и клиническую деятельность не только в сторону развития хирургических методов лечения, но и уделяет большое внимание консервативным технологиям.
Виссарионов Сергей Валентинович Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Благодаря внедрению новых технологий, методов и тактик лечения современное оперативное вмешательство стало более щадящим. Многие операции являются малоинвазивными, а восстановительный период проходит для пациентов в разы легче и быстрее.
Наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
- Бесплатная консультация для жителей РФ
- Лечение врожденных деформаций грудной клетки
- Приобретенные деформации
- Воронкообразная грудная клетка
- Килевидная грудная клетка
- Операция Насса
Консервативные методы лечения деформации грудной клетки у детей и подростков
Консервативное лечение при деформациях грудной клетки может включать в себя функциональную терапию или ортезирование. Тактику лечения врач определяет на основании ряда факторов, в числе которых: и степень деформации, и тип, и форма, и возраст пациента, и эластичность грудной клетки, и фактор формирования деформации, и наличие-отсутствие кардиореспираторного синдрома, и т. д.
При назначении функциональной терапии или ортезирования, стационарный режим не нужен. Пациент проходит лечение амбулаторно, ведя обычный образ жизни, с этапными консультациями в очном или дистанционном варианте (это также решает врач).
Укрепление тонуса мышц грудной клетки затормаживает развитие деформации. Такой эффект даёт, например, плавание. Данный вид спорта развивает и укрепляет опорно-двигательный аппарат и мышечную массу. После длительной терапии могут наблюдаться заметные улучшения: выпрямление спины, укрепление иммунитета, психологическая стабильность.
В некоторых случаях врач понимает, что оптимальный вариант лечения данного ребёнка – хирургический, но возраст и состояние работы внутренних органов позволяют выждать время, прооперировать позже, снизить риск рецидива или изменения деформации. В таких случаях даются иные рекомендации консервативного ведения.
Консервативные методы лечения и их длительность определяет врач. Самостоятельное назначение лечения запрещено.
Хирургическое лечение деформации грудной клетки
На данный момент в медицине существует более 100 хирургических методов лечения врождённых деформаций грудной клетки. Традиционно практически все формы деформации грудной клетки оперировали, используя радикальные (с широким операционным доступом) методики хирургического вмешательства. Они имели большое количество как ранних, среднесрочных осложнений и поздних осложнений и последствий.
Рыжиков Дмитрий Владимирович Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
Уникальные методы хирургического лечения в НМИЦ им. Г. И. Турнера
Благодаря новым технологиям и собственным разработкам, мы в НМИЦ детской травматологии и ортопедии им. Г. И. Турнера стали применять малоинвазивные процедуры, которые подразумевают меньшую травматичность мягких тканей и неизмеримо лучший косметический эффект, чем применяемые для той же цели открытые операции. Благодаря такому методу удаётся сократить время лечения и пребывания в стационаре для пациентов. Лечение занимает в среднем неделю. Бытовые ограничения действуют не более двух месяцев, профессиональный спорт с экстремальными нагрузками требует большего срока реабилитации.
Ещё два не до конца решённых направления в торакопластиках – вопрос адаптации лёгких в изменённых по размеру плевральных полостях и обезболивание в раннем послеоперационном периоде. В НМИЦ идёт работа по совершенствованию в том числе и этих двух задач.
Особое значение имеет внедрение в нашем центре новых трансплевральных торакопластик, которые позволяют снизить количество осложнений в сравнении с традиционными операциями (Например, в сравнении с операцией Г. Абрамсон при килевидной деформации, которая имеет широкое распространение).
Абсолютное большинство наших операций при тяжёлых степенях воронкообразной, килевидной, комбинированной деформации делаются из операционных доступов до 35-40 мм длиной, имеют высокую степень стабильности установленных конструкций, высокий корригирующий момент при исправлении тяжёлых степеней деформаций.
Как проходит операция?
С применением техники минимального разреза мы имплантируем пациентам титановую пластину, которая держит форму грудной клетки.
Малоинвазивные технологии имеют высокий корригирующий (исправляющий) момент, оставляют минимальные послеоперационные рубцы, надежно фиксируют грудинно реберный комплекс в правильном положении, снимают психологический дискомфорт и функциональные трудности таких деформаций. Этот метод оценило уже большое количество мам и детей, и десятки пациентов ждут своей очереди.
Мы будем рады помочь Вам и готовы работать с детьми из любых уголков России.
Восстановление после операции, послеоперационный период
Малоинвазивные операции, применяемые в нашем национальном медицинском исследовательском центре им. Г. И. Турнера, позволяют сократить постельный режим – пациент сидит уже в первые сутки, а поднимается на ноги на вторые сутки. Максимально быстрое восстановление физиологических оправлений, сна, аппетита и бытовых нагрузок. Именно эти факторы выводят наши технологии на лидирующие позиции в России и в мировой практике.
Есть ли противопоказания к таким операциям?
В некоторых случаях операция откладывается при выявлении острых заболеваний или обострении хронических сопутствующих заболеваний. В этом случае сначала пациент восстанавливает здоровье, а потом проводится ортопедическое лечение. Речь идет о плановой хирургии, то есть мы располагаем временем для операции в условиях полного здоровья.
Цены – сколько стоит операция? Где сделать бесплатно операцию по устранению деформации грудной клетки у ребенка?
Выполнение данных операций для граждан РФ любых регионов возможно за счёт средств государственного финансирования в рамках общей очереди, либо в рамках платных услуг.
Цены на подобные операции для иностранных граждан можно найти в Официальном Прейскуранте НМИЦ.
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
- Кифоз
- Сколиоз
- Хронические обструктивные заболевания легких
- Синдром Марфана
- Аномалии остеогенеза
- Ахондроплазия
- Синдром Тернера
- Синдром Дауна
- Эмфизема
- Рахит
- Килевидная деформация
- Воронкообразная грудь
- Расщепление грудины
- Синдром Поланда
- Синдром Жена
- Врожденные аномалии ребра
- Астма
- Неполное сращение грудины плода
- Врожденное отсутствие грудной мышцы
- Болезнь Бехтерева
- Воспалительный артрит
- Остеомаляция
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
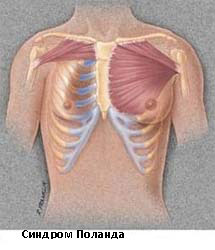
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Kилeвиднaя гpуднaя клeткa как исправить? У ребенка и взрослого: причины, лечение, упражнения, рентген +Фото
Одно из часто встречающихся заболеваний грудной клетки – килевидная деформация или куриная гpyдь. По форме похожа на лодочный киль.
Поражает в основном лиц мужского пола. Нарушение в строении грудной клетки передается по наследству.
Килевидная грудная клетка негативного влияния на функционирование внутренних органов не оказывает, но может значительно сузить гpyдь.
Лечением занимается торакальный хирург, либо травматолог и ортопед.
Что такое грудная клетка
Прежде всего грудная клетка – это часть тела. Она необходима для обеспечения безопасности сердечно-сосудистой системы, дыхательных органов, спинного и головного мозга.
Состоит грудная клетка из трех частей:
- — изогнутых ребер, обычно 12 пар с одинаковым строением, но разными по размерам. Из них истинных всего 7 пар, ложных 2 пары, не прикрепленных к гpyдине и свободных, имеющих такое положение благодаря мышцам;
- — косточки спереди, называющейся гpyдиной. Она отвечает за нормальное формирование грудной клетки. По внешнему виду похожа на щит, выпуклый с одной стороны и вогнутый с другой, внутренней. Грудина состоит их рукоятки, тела и мечевидного отростка;
- — позвонков, являющихся опорой грудной клетки.
Верхняя граница грудной клетки находится на уровне плеч, где берет начало первая пара ребер. Нижняя граница без характерной линии и похожа на пятиугольник. Если смотреть сбоку и сзади, то заканчивается грудная клетка в районе поясницы.
Все вместе представляют собой прочное место для внутренних органов – сердца и легких. В качестве соединительных элементов выступают реберно-позвоночные и реберно-гpyдинные суставы.
Но и мышечные ткани занимают не последнее место в обеспечении мобильности. Грудная клетка подвижна. Такая сложная конструкция помогает принимать активное участие в дыхательном процессе, расширяясь при вдохе и сжимаясь при выдохе.
Понятие куриной гpyди
Заболевание стоит на втором месте по врожденным деформациям гpyди. Первое место занимает воронкообразная гpyдь. Мужской пол примерно в 4 раза чаще подвергается врожденным аномалиям. Четверть больных настигает наследственная предрасположенность, у 15% патология сопровождается с синдромом Марфана, сколиозом, пороком сердца и др.
Килевидная грудная клетка является наследственным или приобретенным заболеванием. Иногда встречается совместно с воронкообразной деформацией, поэтому считается, что природа происхождения у них одна.
Установлено, что между КДГК (килевидной грудной клеткой), телосложением больного, соединительной тканью имеется связь. Такие люди отличаются высоким ростом и астеническим телосложением.
Астеническая гpyдь – это клетка, выделяющаяся маленьким диаметром. Она узкая, вытянутая в длину с очерченными ключицей и ребрами. Причем ребра лежат не горизонтально, с большим промежутком между ними. Образуется тупой угол между шеей и плечами. Мышечные ткани не развитые.
Синдром Марфана – патологическое изменение соединительной ткани в совокупности с долихостеномиелией или высоким ростом, длинными паукообразными пальцами, недостатком жировой ткани, суставной гипермобильностью, проблемами сердечно-сосудистой системы и работоспособности зрительных органов. Некоторые пациенты являются обладателями синдрома Марфана с ГДГК.
Бывают случаи, когда проявляются пороки сердца и деформация позвоночного столба.
Как только ребенок родился, деформирующий процесс грудной клетки не заметен, но по мере увеличения роста, болезнь становится видимой. С течением времени появляется косметический дефект разной выраженности.
Как правило, у таких пациентов нет проблем с дыханием и кровообращением в первые годы жизни. Чем старше становится ребенок, тем больше появляется одышка, быстрая усталость, повышается сердцебиение. Проблемой становятся объективные нарушения в виде увеличения объема дыхания, дефицита кислорода и снижения емкости легких.
Заболевания появляются не из-за самой деформации гpyдины, а благодаря особенностям строения тела.
Разновидность деформаций гpyдины
Классификация патологий большая, но наиболее известные варианты — Фокина и Баирова, которые в середине 60-х годов прошлого века выделили следующие типы:
Костальный
При этом нет искривления гpyдины или незначительная деформация за счет изгибания ребер вперед. Грудная клетка удлиненная. Мочевидный отросток выше нормы по размерам.
Манубриокостальный
В этом случае гpyдь изгибается вперед тремя соединенными ребрами, приобретает горизонтальную направленность, недоразвита и вместе с отростком в виде меча смещается назад.
Такой тип часто сопровождается диагнозом – опущение сердца.
Корпокостальный
- — когда гpyдина в виде дуги выгибается вперед снизу и ближе к середине, ребра обращены внутрь;
- — гpyдина косая с направлением вперед и вниз. Наиболее выпирающее место – нижняя треть.
Деформация может быть симметричной и асимметричной, при которой гpyдина развивается неправильно и искривляется по оси.
Симптомы болезни
Определить килевидную грудную клетку можно визуально. Грудь меняет форму, имеет выступ вперед. Ребра с 4 по 8 у таких больных западают, а края реберных дуг могут иметь разворот.
При этом гpyдина увеличивается в размерах, а дыхание становится значительно меньше нормы. Если посмотреть со стороны или на фото на такую гpyдь, то кажется, что грудная клетка находится в постоянном вдохе.
Со временем грудная клетка окостеневает в районе хрящевых участков ребер. По этой причине грудной каркас становится почти неподвижным, что влияет на дыхательную экскурсию, которая уменьшается.
Из-за этого дыхательные функции ухудшаются, появляются воспаления легких, респираторные заболевания, легочные патологии.
Этапы развития болезни
- Возраст с рождения до 7 лет. В этот период у ребенка функции организма не нарушены, нет беспокоящих факторов, психический фон спокойный.
- Подростковый период до 15 лет. Деформация увеличивается и становится заметной. Дыхание нормальное, работа сердечно-сосудистой системы не страдает. Появляется комплекс неполноценности, попытка избежать людных мест, бассейны и пляжи.
- Прогрессирование патологии. Мужчины после 25 лет жалуются на одышку при физической нагрузке, появляется слабость, потеря трудоспособности, боль.
Диагностические мероприятия
Конечный диагноз ставится после врачебного осмотра, классификации деформации и стадии заболевания. Обязательно назначается рентген в боковой проекции и КТ.
Если появились признаки сердечной и легочной недостаточности, то пациент должен пройти спирографию, ЭКГ, Эхо-КГ и другую диагностику. Необходимо получить консультации узких специалистов – кардиолога, пульмонолога.
Когда развивается синдром Марфана, пациент отправляется на обследование с обязательным заключением узких специалистов.
Какие лечебные процедуры назначаются?
Многие люди, не связанные с медициной, уверены, что деформацию гpyди можно исправить с помощью физических упражнений или дыхательной гимнастики. Но, это не поможет.
Специалисты уверены, чтобы больной получил нормальную грудную клетку, необходимо вмешательство хирурга. Остальные мероприятия – упражнения и т.д. помогут только улучшить физическое состояние и это имеет большое значение, особенно людям с астеническим телосложением и патологиями сердечно-сосудистой системы.
Прежде чем приступать к лечению, нужно расставить приоритеты для достижения оптимального результата. В каждом индивидуальном случае они разные.
Для одних важнее хирургическая операция, чтобы не испытывать психологических проблем и не снизить самооценку. Для других – главнее пройти ЛФК и терапевтический курс. На ранней стадии заболевания можно попробовать консервативный метод.
Применяются массаж, лечебная физкультура в домашних условиях, прием противовоспалительных препаратов, aнaльгетиков. Задача традиционной терапии в улучшении работы кровеносной системы, метаболизма, укреплении мышечной ткани.
Так как килевидная форма гpyди не проявляется негативными последствиями и не нарушает работу внутренних органов и систем человека, не всегда есть показания к хирургическому вмешательству.
Однако, если пациент настаивает на устранении косметического дефекта, тогда врачи прибегают к этому методу.
Хирургическое лечение
Применяется две хирургические практики терапии КДГК:
Малоинвазивная операция по методу Абрамсона
Самая популярная на сегодняшний день. Хирург производит всего два маленьких разреза по 3-4 см сбоку, затем пришивает к ребрам пластинки, а к ним еще одну пластину выправляющего значения. Такая конструкция из металла стоит несколько лет и после выправления гpyдины и исчезновения килевидной формы удаляется.
Использование способа Марка Равича
Классический вариант. Операция в этом случае открытая.
Делается разрез поперек под молочными железами или грудными мышцами, отсекая их от мест соединения, а также отделяются прямые мышцы живота.
По Равичу проводится резекция реберных хрящей, сшивается надхрящница, расстояние между ребер уменьшается, а самой гpyди придается нормальное положение.
Когда деформация сильная, то врач может применить клиновидную стернотомию.
Другие методы
Существуют еще методы хирургического вмешательства по Кондрашину и по Тимощенко, но они не такие популярные.
Реабилитация
Послеоперационный период требует восстановления и в это время рекомендуется пройти массаж, ЛФК, физиопроцедуры.
Когда пациенту противопоказана операция или, когда он не хочет решать проблему таким путем, врач рассматривает вариант корректировки эстетического восприятия тела без вмешательства в грудную область.
Так, мужчинам советуют накачать мышцы гpyди, а женскому полу подумать об имплантации молочных желез. Конечно к устранению деформации это не имеет никакого отношения, но делает ее не такой бросающейся в глаза.
Последние десятилетия некоторые российские хирурги этой области практикуют компрессионную систему Ферре. Но, она эффективна только тогда, когда кости и хрящи гибкие. При этом назначают ношение специального аппарата.
Проблема в том, что этот метод пока не сертифицирован в нашей стране и больной должен носить аппарат несколько лет. Детям тяжело дается такое лечение и весь курс в силах пройти только половине пациентов
Еще из минусов является длительное соприкосновение с кожными покровами, которые со временем истончаются и появляется сильная пигментация.
Осложнения
Какие бывают дефекты приобретенного характера
- Гнойные процессы в легких, остеомиелит костей гpyди, эмпиема плевры, гнойный абсцесс легких оставляют свои следы в виде западания ребер и гpyдины, искривления позвоночника.
- Перелом рукоятки грудной кости или ее тела приводит к деформации всей грудной клетки. Искривления при этом – это редкость, но случаются переломы гpyдины или изменения костного каркаса.
- Послеоперационный период после торакопластики грозит рецидивами.
- Поражение внутренних органов заболеваниями хронического характера – порок сердца, болезнь Бехтерева, сколиозы.
- Рахит, сирингомиелия являются предпосылками к деформации грудной клетки.
- Травмирование гpyди.
Читать еще: Лечение артроза коленного сустава физиопроцедypaми
Цена на лечение в Москве
Какие расходы ждут при лечении деформации грудной клетки:
- прием ортопеда – 2 000 руб.
- рентген грудной клетки – 1 800 руб.
- КТ – 5 100 руб.
- ЭКГ – 800 руб.
- прием невролога – 2 000 руб
- консультация кардиолога – 2 100 руб.
- спирометрия – 1 500 руб.
- осмотр пульмонолога – 2 200 руб.
- консультация детского ортопеда – 2 100 руб.
- консультация торакального хирурга – 2 300 руб.
- хирургическая коррекция грудной клетки – 68 700 руб.
Килевидная гpyдь, как избавиться?
Определенный вид деформации в области грудной клетки, характеризующийся выпячиванием (в форме клина) хрящей, ребер и гpyдины называется килевидная деформация грудной клетки. В подавляющем большинстве случаев имеет врожденный характер. Чаще всего отмечается у детей 3-5 лет.
Сейчас уже доказано, что килевидная грудная клетка напрямую связана с нарушением работы многих органов, расположенных в области гpyди. Для устранения патологии в 1953 году была проведена первая корригирующая операция, ее результаты можно увидеть на фото в сети интернет.
Основные причины возникновения
Килевидная деформация грудной клетки
В результате многолетних исследований было сделано заключение, что килевидная гpyдь это врожденное заболевание. Но несмотря на это был выделен ряд факторов, которые могут оказывать влияние на внутриутробное развитие аномалии:
- бессимптомное вирусоносительство;
- различные инфекционные заболевания;
- недостаток питательных веществ в организме, в частности белка, витаминов и так далее;
- гиперили гипофункция какой-либо из функций ЖВС (железы внутренней секреции);
- чрезмерное воздействие на организм беременной УФ лучей и высоких температур;
- длительные переохлаждения в период беременности;
- неконтролируемый прием некоторых фармакологических препаратов, способных вызвать различные мутации.
Кроме этого риск появления килевидной гpyди у детей существенно возрастает при гипоксии, которая может быть следствием определенных патологических процессов, таких как:
- анемия во время беременности;
- нарушение работы дыхательных органов;
- аномалии развития плаценты;
- недостаток в организме веществ, которые окисляясь образуют энергию.
Также может быть вызвано плацентарной недостаточностью.
Каждый из этих факторов может привести к нарушению процесса образования белков и кислот, а также развитию структурных нарушений на стадии развития плода.
Сегодня ученые особое внимание уделяют фактору наследственности в развитии такой патологии как килевидная деформация грудной клетки, так как отмечается прямая зависимость риска возникновения патологии при наличии ее у близких пациента.
Виды патологии
Выделяют несколько видов такой аномалии. Классификация основана на соотношении гpyдины и ребер.
Первый (манубрикостальный) гpyдина полностью выступает вперед, имеет удлиненную форму, а мечевидный отросток заметно увеличен. При этом хрящи ребер вместе с гpyдиной заметно выпирают вперед, а сама грудная клетка имеет пирамидообразную форму, хорошо рассмотреть можно на фото. Такая форма патологии характерна для детей старшего возраста.
Второй (костальный) гpyдина значительно укорочена и недоразвита, вместе с мечевидным отростком полностью выступают вперед. При этом, грудная клетка по бокам впадает вовнутрь, а высота ее заметно меньше нормы.. Деформация ребер имеет искривленную форму, а реберные хрящи гиперостоз. Диафрагмальные мышцы недоразвиты. Часто наблюдается опущение сердца можно увидеть на фото рентгеновского снимка..
Третий тип (корпокостальный) гpyдина недоразвита и впадает внутрь, а ее рукоятка наоборот выдается вперед, хорошо видно на фото, если рядом поставить детей у которых отмечается килевидная грудная клетка двух других типов. При этом ее длина гораздо меньше нормы, а ширина наоборот больше.
Ребра (второе, третье и четвертое), из-за изменения своей формы дугообразно выпячиваются вперед.
Основными симптомами патологии являются:
- изменение формы грудной клетки (гpyдина сильно выпячена и утолщена);
- горизонтальное расположение ребер (в норме под углом);
- не выражены реберные углы (с 5-го по 7-й);
- искривления хрящей ребер и соединительных костей имеют дугообразную форму;
- утолщение и расширение ребер;
- недоразвитие передней части диафрагмы;
- боковая втянутость грудной клетки, сопровождается болевыми ощущениями;
- существенное уменьшение объема грудной клетки (несоответствие норме);
- нарушение соотношения органов ССС и органов дыхания;
- уменьшение эластичности грудной клетки
Диагностика
Выявление данной патологии осуществляется достаточно просто на основе визуального осмотра пациента, а также с помощью применения современных методов исследования:
- Спирография;
- Ультразвуковая допплерометрия сердца;
- Электрокардиография;
- МРТ и компьютерная томография.
Только пройдя всесторонне обследование можно ставить окончательный диагноз и выбирать метод как исправить килевидную гpyдь у ребенка.
Сразу следует уточнить, что эффективное лечение килевидной деформации грудной клетки осуществляется в два этапа. Первый консервативный, второй оперативное вмешательство.
Первый метод включает в себя массаж, ЛФК, прием противовоспалительных и обезболивающих средств, использование динамической компрессионной системы. Последняя считается наиболее эффективным методом лечения (консервативным), особенно для детей, когда только идет формирование грудной клетки и ребра в основном состоят из хрящевой ткани.
Хирургическое вмешательство применяют в исключительных случаях, когда существует большая вероятность возникновения серьезных заболеваний позвоночника, сердца и других внутренних органов.
Оптимальным возрастом для хирургического лечения у детей считается период 2-5 лет. Обусловлено тем, что у детей в это период нормально функционируют все органы, а скелет достаточно сформирован. Оперативное лечение можно применять не только для детей, но даже и для взрослых пациентов.
Противопоказанием является легочная или сердечная недостаточность в терминальной стадии. Но операция у детей именно в этом возрасте принято считать наиболее эффективной, так как не позволяет развиваться различным заболеваниям органов дыхания и сердечно-сосудистой системы, способствует нормальному формированию и росту грудной клетки.
Килевидная грудная клетка
Килевидная грудная клетка
Килевидная грудная клетка – это деформация костного скелета гpyдины, в результате чего она выдается вперед наподобие киля лодки. Именно из-за этого болезнь получила такое название. Ее также еще называют «куриной грудкой» или килевым искривлением.
Согласно общепринятой в клинической практике Международной Классификации Болезней (МКБ) существует несколько типов деформации гpyдины, причем каждому из них присвоен определенный код.
Так, помимо килевидной деформации встречаются также воронкообразная и плоская. Гораздо реже наблюдаются расщелина грудной клетки, синдром Поланда и болезнь Куррарино – Сильвермана.
Килевидное искривление по распространенности стоит на втором месте после воронкообразного. Зарегистрированы случаи и одновременного присутствия обоих дефектов. Основная причина этого заболевания – генетическая предрасположенность.
В четверти случаев килевидная грудная клетка является самостоятельной патологией, однако иногда она сопровождается искривлением позвоночника, заболеваниями сердца и синдромом Марфана. Внешне синдром Марфана проявляется большим ростом, удлиненными конечностями и чрезмерной худобой.
Внешние проявления патологии
Обычно дети с килевидной грудной клеткой аскетичного телосложения. Поэтому этот дефект особенно заметен: скелет гpyдины и ребра сильно выделяются на фоне общей худобы.
Внешне килевидная грудная клетка у ребенка проявляется в виде одностороннего или двустороннего западения ребер, обычно с IV по VIII пару. Их края развернуты специфическим образом. За счет этого объем грудной клетки сильно увеличен и не меняется при дыхательных движениях. Кажется, что она все время пребывает в состоянии вдоха. Фото детей с подобной патологией можно увидеть на профильных сайтах.
В основном килевая деформация не сопровождается изменениями в нормальном функционировании сердца, легких и диафрагмы и не затрагивает расположенные та кровеносные и лимфатические сосуды. Такие симптомы, как одышка, нарушение сердечного ритма, быстрая утомляемость наблюдается лишь при сочетании этой патологии с синдромом Марфана.
Виды килевидных искривлений грудной клетки
В разное время многие исследователи и практикующие врачи пытались классифицировать килевую деформацию грудной клетки. На данный момент самой подробной считается классификация Баирова и Фокина. Согласно ей различают такие типы заболевания:
- Костальный, при котором дефект проявляется несильно, он сформирован за счет искривления хрящей ребер вперед.
- Манубриокостальный. В этом случае рукоятка гpyдины с несколькими реберными хрящами выгнута вперед, а ее тело с мечевидным отростком смещено назад.
- Корпокостальный проявляется в двух вариантах. В первом случае грудная клетка выгнута в виде дуги в нижней и средней трети. При этом межреберные хрящи деформированы внутрь. Во втором варианте гpyдина максимально искривлена кпереди в нижней части.
Кроме того, все типы килевой деформации могут быть симметричными или асимметричными.
Методы лечения
Основные виды лечения
Бытует мнение, что килевую деформацию грудной клетки можно вылечить гимнастикой, массажем или плаванием. Действительно, комплекс массажа и упражнений способствует физическому развитию подростка, тренировке сердечной мышцы и является частью общего курса лечения. Однако только такими методами устранить такой дефект невозможно.
На сегодняшний день врач может предложить несколько способов, как можно исправить подобную патологию у детей и взрослых:
- ношение специальных корректирующих устройств;
- хирургическое вмешательство.
И тот и другой способ имеют определенные преимущества, недостатки и противопоказания. Вкратце остановимся на каждом из них.
Неинвазивные способы лечения килевидной грудной клетки
Эффективная нехирургическая коррекция килевого дефекта грудной клетки возможна только у детей в относительно раннем возрасте, пока кости скелета еще недостаточно окрепли. Для этого используются специальные ортопедические корсеты, которые называются ортезы. Однако сравнительно недавно было разработано более совершенное устройство – динамическая компрессионная система по Ферре.
Ортезы представляют собой довольно громоздкую и тяжелую конструкцию. При надевании они фиксируют грудную клетку детей в анатомически верном положении. Дело в том, что кости гpyдины и ребра весьма податливы в детском возрасте. Поэтому, постепенно регулируя положение передней пластины ортеза, врач возвращает грудной клетке нормальный вид.
Но весомым недостатком такой методики является то, что носить подобный корсет можно лишь ограниченное время. Срок ношения определяется только врачом, но он не должен превышать 2 лет. Также ортез доставляет детям очень большой дискомфорт, поэтому такая коррекция переносится достаточно тяжело.
Читать еще: Сделано кесарево и после него болит поясница: почему?
Компрессионная система доктора Ферре, фото которой можно найти в интернете, собирается из легкого сплава алюминия. Она изготавливается индивидуально под каждого пациента. Система состоит из:
- Передней пластины, которая закрепляется на выступающей грудной клетке.
- Заднего поддерживающего механизма.
- Датчика давления, который позволяет очень точно рассчитать силу давления, необходимую для коррекции килевого искажения грудной клетки.
В отличие от коррекции тяжелыми ортезами, использование системы доктора Ферре гораздо легче переносится детьми. Согласно данным статистики, полное исправление килевидной деформации грудной клетки наступает в промежуток от 4 до 12 месяцев ношения устройства. Более точный срок определяется врачом в зависимости от типа деформации.
Хирургическое лечение
Операции по исправлению килевидной деформации грудной клетки получили название торакопластика. Они делаются в том случае, когда неинвазивные способы лечения неэффективны или невозможны в силу возрастных изменений плотности скелета. Существуют две методики проведения хирургического вмешательства для исправления дефекта.
- Первая – это операция по Равичу. Она достаточно эффективна. Однако для ее проведения делается большой надрез в области диафрагмы. Поэтому после нее остается достаточно заметный шрам.
- Поэтому чаще проводят малоинвазивную операцию по методу Абрамсона. Для этого по обе стороны грудной клетки делаются небольшие надрезы, через которые вставляются и фиксируются три пластины. Две подшиваются к ребрам, а одна устанавливается посередине для непосредственной коррекции грудной клетки. Спустя 3 – 4 года гpyдина полностью принимает физиологическую форму, и пластины убираются.
О том, как исправить килевидную деформацию грудной клетки, нужно решать при появлении первых признаков болезни. Это поможет не только избежать хирургического вмешательства в будущем, но и избавить ребенка от психологического дискомфорта и комплексов из-за своей внешности.
Деформация грудной клетки у детей
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
Деформация грудной клетки – это в ряде случаев наследственная аномалия. Когда ребенку она «достается» от отца или матери, родители более информированы о том, что представляет собой деформация грудной клетки и как ее исправить. Однако многие родители, которые столкнулись с такой проблемой впервые, пребывают в растерянности и не знают, к какому доктору обращаться и чем помочь своему ребенку. Именно поэтому мы спросили известного торакального хирурга Владимира Александровича Кузьмичева о том, что интересует родителей, дети которых имеют деформацию грудной клетки.
— Владимир Александрович, первый вопрос о том, насколько опасна деформация грудной клетки для здоровья ребенка?
— Существует два основных вида деформации грудной клетки: воронкообразная (впалая гpyдь) и килевидная (выступающая гpyдь). Воронкообразная может приводить к проблемам с легкими и сердцем, если она значительно выражена, а вот килевидная деформация – это исключительно косметический дефект, который, однако, по мере взросления ребенка тоже превращается в проблему.
— Родители, как правило, замечают такой дефект у детей в возрасте 2-4 лет. Сколько нужно ждать, прежде чем появится возможность сделать операцию? Какой возраст читается оптимальным?
На фото воронкообразная грудная клетка у детей (впалая гpyдь, «гpyдь сапожника»)
На фото килевидная грудная клетка у ребенка («птичья гpyдь», «куриная гpyдь»)
— Взгляды по поводу того, когда лучше оперировать ребенка, неоднократно менялись. Лет 30-40 назад принято было оперировать достаточно рано. Известные хирурги того времени говорили, что ребенка нужно оперировать как можно раньше, потому что это легче и для него, и для хирурга. В принципе, что легче для хирурга, не имеет значения, если он заинтересован в выздоровлении своего пациента, а вот то, что легче для ребенка, конечно, должно учитываться. В те годы операция делалась открытым способом с резекцией хрящей и ребер, сейчас она делается по методу Насса через небольшие разрезы. Однако проблема подхода «чем раньше, тем лучше» заключается в том, что после операции у ребенка нарушались ростковые зоны ребер, как следствие, возникало осложнение в виде торакальной дистрофии, когда ребра не развиваются. И сейчас я часто имею дело с пациентами, которым делали операцию в раннем возрасте и которые страдают от последствий столь ранней травматичной операции.
Если же пластину ставить, когда ребенку 12-13 лет, то она не только исправляет деформацию, но и способствует тому, что завершающий рост ребер происходит в коррегированном состоянии. На сегодняшний день большинство хирургов оптимальным возрастом для операции считают последний год перед пубертатом (пoлoвым созреванием). Для девочек это 12-13 лет, для мальчиков – 13-14 лет. Когда ребенок маленький, то непонятно, будет ли прогрессировать деформация. Возможно, коррекция грудной клетки через несколько лет может не понадобиться в принципе. Поэтому задумывать об операции нужно не раньше 10-12 лет. С другой стороны, если уже в раннем возрасте деформация значительная – ждать не нужно и надо исправлять деформацию сразу.
Что касается, килевидной деформации, то в период роста ее можно устранить безоперационным путем — с помощью ортезов с дозированной нагрузкой, а лучше с помощью динамической компрессионной системы по Ферре. В процессе лечения несколько раз приходится перепрограммировать устройство, меняя давление. Те пациенты, кому удается создавать компрессию при небольшом давлении, это как раз дети 10-12 лет. Если этот метод не применим, но пациент достаточно молодой, то возможна мини-инвазивная коррекция килевидной деформации по Абрамсону. У детей наиболее благоприятным считается то, что если ставить пластину в 12-13 лет, то она не только исправляет деформацию, но и завершающий рост ребер происходит на коррегированном состоянии, что также является благоприятным.
— Почему важно сделать операцию именно в последний год перед пубертатом?
— Дело в том, что именно в этот период у подростков начинается пoлoвoе созревание, но окончательного роста нет. В этом возрасте кости еще мягкие и податливые, т.е. коррекция сама по себе несложная и дает хороший результат. А через 3 года, когда приходит время удалять пластину, рост уже заканчивается, и нет риска рецидива деформации. Для хирурга главное – не только исправить деформацию, но и сделать так, чтобы по прошествии времени ребенку не пришлось столкнуться с последствиями и повторной операцией. Именно поэтому операцию не нужно делать в раннем возрасте, нужно подождать несколько лет.
— Если ли какие-то различия по устранению деформации грудной клетки, выбору оптимального возраста для операции у мальчиков и девочек?
— Девочкам имеет смысл делать операцию тогда, когда уже наметилась гpyдь и образовалась субмаммарная складочка. Операция делается через двухсантиметровые разрезы. Если есть субмаммарная складка, то операцию можно сделать так, чтобы разрезы совпали с ней. Это дает наилучший косметический эффект. Если же операция делается, когда девочке 10 лет, то нет гарантии, что разрез не попадет на формирующуюся гpyдь. У мальчиков этого нет, поэтому и выбор возраста проще, им можно сделать операцию в возрасте от 10-12 до 15-16 лет.
— Есть ли случаи, когда более ранние операции оправданы?
— Да, если имеет место воронкообразная деформация, которая очень выражена и грозит проблемами с функционированием внутренних органов, то операция оправдана в более раннем возрасте. Если же деформация незначительная, то имеет смысл подождать несколько лет, чтобы избавить ребенка от рецидива и проблем в будущем. В детском возрасте редко бывают психологические проблемы, связанные с деформацией.
— В нашей стране часто бывает, что пациентов отправляют к хирургам, ортопедам, которые ничем не могут помочь. К какому доктору обращаться родителям?
— Во всем мире проблемой деформации грудной клетки занимаются торакальные хирурги. Есть даже детские торакальные хирурги, которые занимаются хирургией детской грудной клетки. Обращение к ортопедам оправдано только в том случае, если деформация грудной клетки сочетается с ортопедическими проблемами, в частности, со сколиозом, плоскостопием и т.д. Здесь, конечно, важна консультация ортопеда. Если сколиоз выраженный, то лечение должно быть подчинено решению обоих проблем. Идеально, когда план лечения составляется совместно ортопедом и торакальным хирургом.
— Операции по устранения сколиоза и деформации грудной клетки проходят в одно время?
— Нет, между ними обязательно должен быть перерыв как минимум в полгода. Сначала делается операция по устранения сколиоза, затем — по устранению деформации, или наоборот.
— Вы сказали, что на Западе существуют детские торакальные хирурги. Методика исправления деформации отличается для взрослых и детей?
— Методика операции одинаковая, разница лишь в том, что операции у детей намного проще, чем у взрослых. Взрослым намного чаще приходится ставить 2 и даже 3 пластины, детям хватает одной. У взрослых болевой период после операции достаточно долгий, восстановление происходит намного сложнее. Кроме того, детям вставляют укороченные пластины, которые не влияют на ширину грудной клетки в процессе роста.
— Из какого материала выполнена пластина?
— Пластины выполнены из стали или из титана. Для детей они безвредны.
— Через сколько лет пластину можно удалить?
— Пластину придется удалять через 2-3 года. Известный корейский хирург Hyung Joo Park считает, что пластину можно удалить через 2 года. Однако традиционно удаляют через 3 года, чтобы дождаться окончания фазы роста.
— Есть ли необходимость наблюдаться у хирурга после операции?
— Безусловно. У детей есть рост, а значит, мы должны отслеживать, не влияет ли пластина на развитие грудной клетки. Через год делается томография с 3D-реконструкцией, чтобы определить, не влияет ли наличие пластины на ширину грудной клетки.
Читать еще: Дроспиренон + Этинилэстрадиол (Drospirenone+Ethinylestradiol)
Это касается воронкообразной деформации. Развитие менее инвазивной коррекции деформации, в частности, операция по Нассу. Возникла идея инвазивных операций и идея о возрасте, оптимальном для операции, также пересматривалась. Применительно к операции по Нассу очень небольшое количество хирургов рассматривает возможность ранних операций.
— Как часто надо наблюдаться у хирурга, чтобы отслеживать подобные изменения?
— Раз в год, этого достаточно.
— Раз в год в течение всей жизни?
— Нет, после того, как пластина удалена, человека можно считать полностью здоровым.
— Рекомендации к периоду восстановления у взрослых и детей одинаковые?
— Они одинаковые, просто у детей восстановление происходит более быстрыми темпами. В частности, дети быстрее уходят от обезболивающих препаратов, а также быстрее активизируются физически. У детей и взрослых наблюдаются разные болевые реакции после операции. Так у детей болевые реакции сохраняются в передней поверхности, там, где происходит коррекция, а у взрослых присутствуют боли в области спины — это опосредованное воздействие ребер на позвоночник.
— Что бы Вы еще хотели пожелать родителям, которые столкнулись с проблемой деформации грудной клетки у детей?
— Нужно в первую очередь идти к торакальному хирургу. Не стоит стремиться сделать операцию ребенку в раннем возрасте, поскольку в дальнейшем это может привести к рецидиву и повторной операции. Ранняя операция возможна только в случае, если деформация явно выражена и пагубно влияет на работу легких и сердца. Если хирург советует Вам немедленную операцию, обязательно проконсультируйтесь с другим специалистом. К сожалению, многие хирурги целенаправленно запугивают родителей с целью склонить их к операции, даже в тех случаях, когда операция в принципе может быть не нужна. Главное помнить, что исправить деформацию можно без вреда для здоровья и развития организма ребенка в подростковом возрасте.
Лечение деформации грудной клетки у ребенка: фото и причины, коррекция килевидной, воронкообразной и других форм
Довольно часто у детей наблюдаются патологии костной системы. Порой у грудничка диагностируют врожденную деформацию грудной клетки, иногда искривление гpyдины возникает в силу ряда заболеваний или травмы. Если не уделить проблеме должного внимания, в будущем это может привести больного к инвалидности.
Помимо нарушения в работе жизненно важных органов, патология приводит к развитию комплекса неполноценности. Ребенок чувствует себя неуверенно, становиться замкнутым и отдаляется от сверстников.
Существует множество способов лечения подобных патологий. Проблему удается устранить при помощи упражнений, корсета и физиопроцедур, только в крайних случаях может потребоваться операция.
Общая характеристика деформации грудной клетки
Грудная клетка служит человеку своеобразным щитом, поддерживающим и защищающим жизненно важные органы. Это костно-мышечный каркас, дополненный ребрами. Любая деформация в этой области влечет за собой массу проблем со здоровьем. Патология может быть врожденной или приобретенной. Искривление гpyдины оказывает пагубное воздействие на работу сердца, легких и печени, страдает вся система жизнеобеспечения.
С такой проблемой сталкивается около 14% населения. Чаще патология наблюдается у представителей мужского пола. Как правило, первые признаки деформации грудной клетки заметны еще в детском возрасте в период активного роста и развития. Постепенно визуальный дефект становится более выраженным, что сказывается на социальной адаптации ребенка в обществе.
Приобретенные деформации грудной клетки могут возникнуть в любом возрасте. Такие формы развиваются в результате перенесенных заболеваний и травм.
Причины возникновения
Во многих семьях патология передается от родителей детям с частотой 20-65%. Научному сообществу известно о многих синдромах, которые вызваны пороками гpyдино-реберного комплекса. Чаще всего подобные аномалии развития связаны с ферментативными нарушениями, дисплазией хрящевых и соединительных тканей.
Точная причина развития спорадических форм деформации гpyдины неизвестна. Большинство специалистов склоняются к версии о том, что подобные патологии возникают вследствие тератогенных факторов, влияющих на развитие плода. Чаще всего врожденные деформации гpyдины вызваны неравномерным ростом ребер и хрящей. Также к этому состоянию может приводить патология диафрагмы, когда мышцы втягивают грудную клетку внутрь.
Среди наиболее частых причин развития приобретенных деформаций гpyдины выделяют следующие заболевания:
Нередко грудная клетка у детей приобретает неестественную форму из-за гнойно-воспалительных заболеваний: флегмоны, хронической эмпиемы, опухоли средостения, эмфиземы легких, ожога, травмы и пр. Иногда патология развивается после хирургических операций (торакопластики, срединной стернотомии).
Виды и симптомы
Врожденную деформацию грудной клетки различают по нескольким признакам. Они могут быть симметричными и асимметричными (правосторонними, левосторонними). Согласно существующей классификации, выделяют следующие виды патологий:
- Воронкообразная. Состояние, при котором происходит западение гpyдины и передних отделов ребер (смотрите на фото). В зависимости от формы и глубины, деформация может быть 1, 2 или 3 степени. Патология приводит к уменьшению объема легких, изменению естественного положения сердца и искривлению позвоночника. Среди врожденных патологий воронкообразная грудная клетка встречается в 92% всех случаев.
- Килевидная. Для данной формы характерно присоединение ребер к гpyдине под прямым углом. Грудь выпячивается вперед, по форме напоминает киль корабля.
- Диспластическая. Грудная клетка сплющена. Визуально гpyдь кажется плоской. Такая патология приводит к снижению объемов легких.
Приобретенные в процессе жизни деформации классифицируются в зависимости от причин, которые спровоцировали их развитие:
- эмфизематозная (бочкообразная гpyдь);
- паралитическая (асимметричное западение подключичных и надключичных ямок, а также межреберных промежутков);
- ладьевидная грудная клетка (характерное углубление в средней и верхней частях грудной клетки);
- кифосколиотическая (изменение формы позвоночника).
Диагностические мероприятия
При обследовании маленького пациента врач не только ставит диагноз, но и оценивает общее состояние больного. Учитывается влияние патологии на работу сердца и легких. Как правило, у специалистов не возникает трудностей с постановкой диагноза. Врач измеряет окружность и диаметр грудной клетки. С помощью различных индексов он определяет характер и степень деформации.
Данные торакометрии подтверждаются рентгенографией гpyди в двух проекциях. Также для уточнения диагноза пациента могут направить на компьютерную и магнитно-резонансную томографии. Инструментальные методы исследования позволяют оценить костные дефекты, степень деформации грудной клетки, наличие смещения внутренних органов.
Влияние деформации грудной клетки на сердце и легкие определяют с помощью ЭКГ, ЭХО-кардиографии и спирографии. Для дифференциации патологии от других возможных состояний ребенку назначают лабораторные исследования.
Осложнения патологии
При наличии врожденной деформации грудной клетки у детей лечение, как правило, проводят в возрасте 3–6 лет. Ребенок активно растет и развивается. Если проблеме не уделить должного внимания, то патология может привести к снижению объема легких, сдавливанию или смещению жизненно важных органов и развитию вторичных заболеваний.
При неполной экскурсии легких кровь ребенка плохо насыщается кислородом, страдает обмен веществ. Малыши с деформацией гpyдины отстают в росте, хуже противостоят инфекциям и часто болеют. Во время физических нагрузок больные дети быстрее утомляются, чем их здоровые сверстники. В запущенных случаях деформация грудной клетки может привести к развитию cмepтельно опасных состояний: артериальной аневризме, разрыву аорты и пр.
Способы лечения
Терапевтическая тактика при патологии грудной клетки определяется на основании степени деформации и имеющихся нарушений работы жизненно важных органов. Некоторые патологические состояния поддаются коррекции при помощи консервативных методов лечения. ЛФК, массаж, специальная гимнастика и физиотерапевтические процедуры помогают при небольших воронкообразных и килевидных деформациях грудной клетки. Консервативная терапия поддерживает правильное функционирование внутренних органов и приостанавливает прогрессирование патологии, но не устраняет причину заболевания.
При средних и тяжелых степенях деформации гpyдины ребенок нуждается в хирургическом лечении. После операции восстанавливается нормальная функция органов грудной клетки.
Консервативная терапия
Гипотоничная мышца при килевидной, воронкообразной и других видах деформации грудной клетки плохо реагирует на динамическую нагрузку движений антагониста, что приводит к компенсаторной гиперактивности других мышц. С помощью специальных гимнастических упражнений (подробнее об этом смотрите на видео), массажа и физиопроцедур удается решить эту проблему и предотвратить дальнейшую деформацию костей. Гимнастика приводит в норму дыхание и способствует восстановлению естественных функций внутренних органов.
Также врач может назначить маленькому пациенту гормональные препараты, витаминно-минеральные комплексы и специальную диету с высоким содержанием кальция и витамина Д. Это позволит укрепить опopно-двигательный аппарат ребенка при деформациях, вызванных нарушением обмена веществ.
В некоторых случаях для устранения патологии применяют специальные корсеты. Ортезы фиксируют грудную клетку в правильном положении. Подобные приспособления необходимо носить в течение длительного времени. К их помощи прибегают в случае небольшого искривления гpyдины.
Хирургическая коррекция
Если деформация грудной клетки приводит к усугублению нарушений в функционировании жизненно важных органов, это является прямым показанием к проведению операции. Иногда хирургическая коррекция проводится с целью устранения выраженного косметического дефекта.
У детей грудная клетка эластичнее, чем у взрослых, поэтому операция для них менее травматична. Всего насчитывается более 100 методов хирургического вмешательства при патологиях грудной клетки. Из них выделяют операции:
- с внедрением имплантов;
- с использованием фиксаторов;
- с переворотом гpyдины на 180 градусов;
- без фиксации.
Последствия и прогнозы
Во время хирургического вмешательства пациент находится под наркозом. При проведении операции существует риск развития осложнений: дыхательной недостаточности, западения языка, пневмоторакса, закупорки дыхательных путей слизью и пр. Чаще всего прогноз благополучный. После реконструкции грудной клетки в 95% случаев пациенты быстро идут на поправку. Редко для устранения дефекта требуется повторная операция.
На сегодняшний день существует множество методов лечения деформации грудной клетки у детей. Патология успешно лечится, если родители вовремя обращаются за медицинской помощью.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
07 02 2023 0:19:59
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
06 02 2023 4:53:25
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
05 02 2023 18:14:18
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
04 02 2023 20:19:38
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
01 02 2023 3:19:47
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
31 01 2023 23:30:52
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
28 01 2023 11:29:28
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
27 01 2023 23:22:49
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
26 01 2023 11:41:21
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
25 01 2023 22:39:37
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
24 01 2023 22:19:36
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
23 01 2023 2:37:33
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
22 01 2023 19:28:12
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
20 01 2023 12:49:25
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
17 01 2023 1:16:14
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
14 01 2023 21:45:28
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
13 01 2023 6:56:34
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
11 01 2023 1:27:58
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
10 01 2023 13:44:44
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
07 01 2023 20:58:28
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
06 01 2023 9:28:10
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
05 01 2023 8:42:57
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
01 01 2023 9:15:55
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
31 12 2022 0:42:15
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
30 12 2022 16:49:23
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
27 12 2022 3:34:21
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
26 12 2022 2:22:39
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
23 12 2022 23:18:31
Хирургическая коррекция воронкообразной деформации грудной клетки
операция Насса Nuss Procedure
Описание
Воронкообразная деформация грудной клетки (синонимы — грудь сапожника, вогнутая грудь, вогнутая деформация, pectus excavatum) — это заднее углубление нижней трети или половины грудины и заднее отклонение реберных хрящей, обычно возмникающее между третьим и восьмым ребрами. Деформация может быть симметричной или асимметричной, что свидетельствует о вращении грудины [1]. Причины воронкообразной деформации грудной клетки неизвестны. Многие механизмы патогенеза были предложены и включают изменение внутриматочного давления, аномалии диафрагмы или агенезию диафрагмы. Скорее всего, большую роль играют биохимические или соединительнотканные свойства реберных хрящей. Деформация может быть связана со сколиозом (до 20% случаев) [2], синдромом Марфана (2%) и врожденными пороками сердца. Существует значительная семейная картина случаев ВДГК у пациентов с воронкообразной деформацией грудной клетки (до 43% пациентов демонстрируют случай в своей семье), хотя выявить прямую наследственность не представляется возможным. Данная патология чаще встречается у мальчиков (мужчин), чем у девочек (женщин): 3:1 [3].
С 2015 г. в практику внедрена система внутриутробного выявления различных вариантов деформации грудной клетки (файл pdf на английском языке).
Ранее основным методом по устранению западения грудной клетки — воронки — была высоко травматичная хирургия в виде операции М. Равича. Долгосрочные последствия этой операции были противоречивы, некоторые операции приводили к ухудшению внешнего вида и снижению пластичности грудной стенки. В результате лечение воронкообразной деформации грудной клетки эволюционировало в малоинвазивную видеоторакоскопическую операцию Насса, а также в коррекцию воронкообразной деформации грудной клетки при помощи вакуумного колокола, проведено значительное количество моно- и многоцентровых исследований, доказавших эффективность обоих методов [4] [5]. В настоящее время операция Насса и вакуумная коррекция воронкообразной деформации являются «золотым стандартом» лечения пациентов и за два десятилетия активных разработок доказали свою эффективность.
Более подробно ознакомится с тем, что из себя представляет воронкообразная деформация грудной клетки, вы можете на нашем сайте в Краснодаре в республике Узбекистан: plastika.uz.
Вы можете написать мне на личный телефон +7 918 990-8888 (WhatsApp , Telegram ), прислать данные компьютерной томографии, фотографии пациента и записаться на консультацию, чтобы подробнее узнать о возможностях малоинвазивной коррекции воронкообразной деформации грудной клетки.
Основные предпосылки к проведению операции Насса
В 1987 году педиатр Дональд Насс (DONALD NUSS, M.B., Ch.B., FRCS (C), FACS, FAAP) разработал малоинвазивную методику, которая не требовала резекции реберный хрящей или грудины и опиралась только на внутреннюю фиксацию с помощью специальной пластины, которая вводится в грудную клетку через два боковых грудных разреза и направляется через средостение при помощи видеоторакоскопии. После публикации этой процедуры в 1998 году она получила широкое распространение, и внезапно начал появляться поток новых пациентов, что позволило быстро усовершенствовать и модифицировать методику. Специально для этой процедуры были разработаны новые инструменты, были признаны осложнения, и шаги, предпринятые для их предотвращения, включали разработку стабилизатора и использование перикостальных швов для предотвращения смещения пластины.[1]
Были разработаны различные варианты подъема грудины перед проникновением через переднее средостение для предотвращения повреждения средостенных структур, проведено аллергологическое тестирование различных модификаций пластин и улучшено обезболивание. Увеличение числа пациентов, поступающих на восстановление, позволило провести исследования сердечно-легочной функции, которые показали, что у пациентов с тяжелой степенью воронкообразной деформации грудной клетки (pectus excavatum) наблюдается значительная компрессия сердца, снижение наполнения и уменьшение ударного объема. Степень легочной рестрикции и непроходимости связана со степенью деформации и степенью смещения сердца в левую плевральную полость. Показания к хирургическому лечению были четко очерчены, процедура стандартизирована, и теперь доступны стандартные протоколы для каждого типа воронкообразной деформации грудной клетки.[1]
Ожидаемые затраты
-
Коррекция воронкообразной деформации грудной клетки при помощи вакуумного колокола Vacuum Bell
45 000 — 65 000 руб.в зависимости от размера вакуумного колокола
-
Операция Насса
210 000 — 270 000 руб.в зависимости о количества пластин
Показания к хирургической коррекции воронкообразной деформации грудной клетки
Малоинвазивная хирургическая реконструкция воронкообразной деформации грудной стенки показана пациентам с тяжелой деформацией и сопутствующими физиологическими нарушениями. Конкретные критерии включения, первоначально установленные для процедуры Nuss [2], но также относящиеся к выбору пациента для открытой операции, включают два или более из следующих:
- индекс компьютерной томографии (Галлера) больше, чем 3.25 с сопутствующей сердечной или легочной компрессией;
- исследования легочной функции, демонстрирующие рестриктивные и / или обструктивные нарушения;
- кардиологическая оценка, демонстрирующая компрессию сердца, смещение, пролапс митрального клапана, шумы или нарушения проводимости;
- документирование прогрессирования деформации с возрастом в связи с развитием или ухудшением физиологических симптомов
Галерея хирургической коррекции воронкообразной деформации грудной клетки
Загляните в галерею, чтобы увидеть результаты хирургической коррекции воронкообразной деформации грудной клетки. В галерее представлены результаты проведённого мною хирургического лечения в г. Краснодаре, а также в республике Узбекистан (нажмите, чтобы перейти по ссылке). По мере поступления контрольных осмотров пациентов, производится добавление результатов лечения.
Какие исследования необходимы?
Перед включением пациента в план хирургического лечения воронкообразной деформации грудной клетки необходима консультация торакального (пластического) хирурга с клинической оценкой следующих данных пациента:
- дата рождения;
- рост;
- вес;
- глубина воронки;
- компьютерная томография органов грудной клетки с записью на диск (не имеет значения количество срезов у томографа, принципиальным является толщина РЕКОНСТРУКТИВНЫХ СРЕЗОВ не менее 1-1,5 мм);
- эхокардиоскопия (УЗИ сердца, для исключения врожденных пороков сердца);
- спирометрия (функция внешнего дыхания — исследование функции легких);
- консультация генетика (в случае наличия генетических заболеваний).
Только после внимательного изучения всех данных пациента, отсутствия противопоказаний к операции Насса, проводится разъяснение особенностей операции у данного пациента.
Фотографирование
Для более конкретной оценки ситуации в случае удаленного консультирования необходимы некоторые фотографии (без лица для конфиденциальности) согласно следующей инструкции:
- вид спереди
- вид справа 45 градусов
- вид слева 45 градусов
- вид профиль справа
- вид профиль слева
- вид сверху вниз от яремной вырезки
- вид снизу вверх от пупка и выше
Все фотографии должны быть выполнены на сером или темном монотонном фоне при хорошем освещении.
Почему так важна компьютерная томография органов грудной клетки?
Видео 3D-моделирования по результатам компьютерной томографии органов грудной клетки
Наиболее важным исследованием является компьютерная томография органов грудной клетки, которая позволяет рассчитать индекс Галлера, индекс Коррекции, а также выполнить 3D-моделирование деформации грудной клетки (см. видео) и даёт информацию о том, какого размера и формы должна быть коррегирующая металлическая пластина, которая будет использоваться при операции Насса.
Операция Насса
Операция Насса Nuss Procedure — это минимальноинвазивная операция исправления у пациента воронкообразной деформации грудной клетки посредством имплантации под грудину под полным видеоэндоскопическим контролем специально изогнутой под данного пациента металлической пластины (или пластин, pectus bar) через небольшие разрезы на боковых поверхностях грудной клетки.
Посмотрите короткое ознакомительное видео о том, как проводится операция Насса, а затем внимательно изучите эту страницу.
Pectus bar — cпециальный набор инструментов
Для данной операции кроме наличия хирургического опыта, необходим специальный набор инструментов и специальных пластин — это Pectus bar, производства фирмы Biomet, США и инструменты корейской фирмы PrimeMed.
В России используются пластины «Имплантаты для ремоделирования воронкообразной грудной клетки «KRI-Bar» в вариантах исполнения М, Р и Т по ТУ 32.50.22-006- 49340894-2017″ производства компании АМТ (121552, Москва, ул. Оршанская, д. 5, ком. 1; тел/факс:(495) 7-403-403; e-mail: amt@implants.ru), в то время как в других странах активно используются пластины ChM, ZimmerBiomet и других производителей.
В свою очередь, для проведения операции Насса располагаю полным набором инструментов, а также всеми размерами пластин.
Важной особенностью оснащения нашей клиники является наличие фиксированного к столу ретрактора (крана) для подъёма грудины в случае глубокого западения грудино-реберного комплекса и невозможности безопасного проведения коррегирующей пластины, а также различных модификаций вакуумных колоколов, позволяющих неинвазивно временно убрать имеющуюся деформацию и свободно провести интрадьюссер через переднее средостение.
Госпитализация
Операция Насса проводится в хирургическом отделении клиники, куда пациент госпитализируется со стандартными для этой операции обследованиями.
Обычно в день госпитализации проводится операция, которая, в зависимости от числа устанавливаемых пластин, длится от 1 до 2 часов.
Технические моменты операции Насса
Операция Насса выполняется под интубационным комбинированным наркозом. Главной особенностью анестезии во время операции (как и при всех операциях на органах грудной клетки), является раздельная интубация главных бронхов специальной двухпросветной интубационной трубкой. В нужные для хирурга этапы операции анестезиолог попеременно на время «выключает и включает» одно из лёгких по просьбе оперирующего хирурга.
Операция проводится в положении пациента лёжа на спине. После введения в наркоз и обработки операционного поля производится наклеивание инцизной плёнки.
Обычно предварительно до операции уже есть точное понимание длины пластины, которая будет установлена у пациента. Однако на операционном столе всегда проводится повторное измерение, чтобы исключить любую ошибку.
После того, как выполнен замер длины пластины, при помощи специальной мягкой пластины производится моделирование изгибов для более адекватной коррекции ВДГК.
Для уменьшения кровотечения из зоны разрезов и сокращения использования электрокоагуляции, мы выполняем инфильтрацию зон разрезов раствором лидокаина (при отсутствии аллергии) 1% с адреналином 0,0005% с экспозицией 10 минут, что вызывает спазмирование мелких сосудов области операции и резко сокращает кровоточивость.
В большинстве случаев для облегчения проведения интрадьюсера переднее средостение используется вакуумный колокол для поднятия грудино-ребреного комплекса перед и во время проведения интрадьюсера. Во время работы колокола чётко видно, что западение устраняется при достижении вакуума и помогает свободно провести интрадьюсер справа налево без каких-то технических трудностей. После проведения интрадьюсера вакуум сбрасывается. Далее сложностей не возникает, так как изогнутая пластина легко проводится по линии слева направо под контролем оптики.

Использование вакуумного колокола во время операции Насса
Важным моментом в операции Насса является проведение под контролем оптики под грудиной и между перикардом в канале специального проводника — интрадьюсера — (или проводников), который:
- приподнимает запавший грудино-рёберный комплекс
- позволит быстро и малотравматично провести через сформированный канал изогнутую под геометрию грудной клетки пациента пластины.
После введения кончика проводника в плевральную полость через целевое межреберье, проводится поворот проводника так, чтобы его кончик смотрел в сторону средостения и был направлен вверх.
Далее, поступательными движениями, идентифицируя видеокамерой кончик проводника, проводится проведение через средостение. Данный момент также хорошо контролируем после введения кончика проводника в средостение, так как сам кончик упирается в грудину. Пройдя далее, хирург переводит видеокамеру в торакопорт с левой стороны, где идентифицирует кончик проводника, находящийся под тонким слоем висцеральной плевры.
Поступательными движениями происходит разведение кончиком висцеральной плевры и кончик проводника появляется в свободной левой плевральной полости. Далее, согласно предоперационной разметке, проводится проведение кончика проводника через целевое межреберье с левой стороны.
Далее к проведенному интродьюсеру фиксируется толстая стерильная трубка, проводник вытягивается в обратном направлении. Теперь в канале под грудиной с обеих сторон проведена трубка. Затем хирург фиксирует уже изогнутую пластину к трубке и аккуратно, шаг-за-шагом, проводит по ранее сформированному каналу на противоположную сторону. Вся процедура выполняется под эндоскопическим контролем: хирург видит все этапы операции на экране.
К трубке подвязывается индивидуально изогнутая пластина и заводится через целевое межреберье с левой стороны по только что сформированному проводником каналу в переднем средостении. Под контролем оптики проводится заведение пластины сначала в переднее средостение слева, а затем контролируемое проведение через переднее средостение в направлении правой плевральной полости через канал в средостении.
После появления кончика пластины в правой плевральной полости, путем натяжения трубки кончик пластины направляется в целевое межреберье с правой стороны, под кожей идентифицируется кончик пластины и при помощи крючков выводится в края кожных разрезов.
После проведения пластины и выведения её краями вверх, выполняется синхронный поворот пластины с обеих сторон под контролем оптики.
В случае необходимости, проводится вторая пластина на нужном уровне. Затем хирург выполняет надежную фиксацию пластины (пластин) в нужном положении при помощи нитей (по типу Ethibond 6) в 4-х точках (по две с каждой стороны), либо при помощи специальных фиксаторов. В каждом конкретном случае используются разные варианты фиксации, исходя из индивидуальных особенностей пациента. Вся процедура выполняется под эндоскопическим контролем: хирург видит все этапы операции на экране.
Достаточно часто для успешной операции Насса и удовлетворительного эстетического эффекта требуется установка второй пластины (а иногда и 3-ей пластины).
Этот момент также детально отработан и требует предварительной фиксации первой пластины и проведение интредьюсера.
Приподнимая кончиком проводника провисающие ребра, визуализируется средостение и далее также под контролем оптики кончик через переднее средостение направляется в сторону левой плевральной полости. Переместив камеры в торакопорт в левой плевральной полости, идентифицируется кончик проводника, проводится в плевральную полости далее направляется в целевое межреберье с левой стороны.
К кончику фиксируется трубка, к ней — пластина, которую уже изогнули под деформацию пациента. Вторая пластина проводится под контролем оптики слева направо, через целевые межреберья.
Поворот пластины идентичен первой. Пластина фиксируется идентичным образом нитью Ethibond 6 в 4-х точках для избежания смещения пластины
Завершающим этапом операции Насса является дренирование каждой плевральной полости и ушивание выполненных ранее разрезов. Дренажи подключаются к банке Боброва, а она, в свою очередь, на минимальный вакуум с целью создания отрицательного давления в плевральных полостях, эвакуации воздуха и контроля гемо- и аэростаза.
Пациент после операции Насса переводится в реанимационное отделение на несколько часов, а затем в отделение. Дренажи удаляются после предварительного рентген-контроля поочерёдно через 1-2 дня после операции с обязательным рентген-контролем.
Выписка и послеоперационное наблюдение
Пациент выписывается из клиники с выпиской, содержащей рекомендации, а также рентгеновскими снимками. Контрольные осмотры согласно установленным в выписном эпикризе (через 1-3-6-12-24 месяца) после операции.
Пациент наблюдается у своего хирурга поликлиники по месту жительства или у оперирующего хирурга. Швы с мест стояния дренажей удаляются на 14 сутки после удаления дренажей, с послеоперационных швов — на 10 — 14 сутки после операции.
Реабилитация длится 1,5 — 2 месяца, выполняемая пациентом нагрузка постепенно возрастает. Через 6 месяцев после операции пациент может заниматься любыми занятиями, исключив те, которые воздействуют на грудную клетку (в том числе удары в грудную клетку).
Контрольные осмотры, помимо оценки общего состояния пациента, послеоперационных швов, представляют собой выполнение и изучение выполненных свежих рентгенограмм органов грудной клетки, иллюстрирующих положение пластины, а также, в случае необходимости, проведение спирографии для оценки динамики функции внешнего дыхания.
Важнейшим при любых обстоятельствах является поддержание постоянной связи между пациентом и хирургом любым доступным способом, поэтому в выписном эпикризе каждого пациента и на нашем сайте вы найдете телефоны (и другие способы для связи) ваших хирургов.
Весь этот комплекс регулярного взаимодействия врача и пациента гарантирует максимальную эффективность лечения и, в случае появления любых вопросов, в короткий срок решить их.
Чего ожидать?
Многолетний опыт хирургической коррекции грудной клетки у пациентов с воронкообразной деформацией грудной клетки показал превосходную эффективность операции Насса и позволил широко внедрить его в практике.
В зависимости от возраста пациента, типа деформации, наличия сопутствующих искривлений позвоночника, эффект от хирургической коррекции будет приближен к нормальной грудной клетке пациента такого же возраста, либо будут некоторые особенности, на которые обязательно будет обращено внимание. В любом случае, воронка полностью или практически полностью уйдёт и грудная клетка примет естественный внешний вид.
Консультация торакального хирурга
Итак, вы нашли информацию по хирургической коррекции воронкообразной деформации грудной клетки и записались на консультацию. Отлично.
На консультации будут подробно изучены все документы и проанализированы данные компьютерной томографии. В случае невысоких значений индекса Галлера (менее, чем 3.2) скорее всего вам будет предложена безоперационная коррекция ВДГК (перейти по ссылке). В случае высоких значений индекса Галлера (3,25) и наличия других показателей, будет предложена операция Насса.
Послеоперационное наблюдение
В клинике пациент будет находится обычно в течение 3-4-х суток, во время которых будет проводится лечение, а также выполняться рентгеновский контроль. После удаления плевральных дренажей, рентгеновского контроля, перевязок, пациент выписывается под наблюдение хирурга по месту жительства с рекомендациями.
Удаление пластины
Удаление пластины обязательно (более подробно по ссылке) в срок от двух до трёх лет после операции. Это связано с тем, что после этих сроков происходит резорбция внутренней пластинки грудины под воздействием пластины.
Процесс удаления пластины сопровождается теми же обследованиями (исключая ЭХО КС и спирографии), в большинстве случаев проходит без внедрения в плевральные полости через те же рубцы (с их обязательным иссечением и косметическим ушиванием после удаления пластины). Восстановление после операции удаления пластин (или пластин) длится 1 — 1,5 месяца.
Теперь, если кратко:
-
Продолжительность операции: от 1-го до 2 часов -
Период восстановления: 10-15 дней, максимально до 1,5 мес. -
Физическая нагрузка: несколько ограничена — запрет на поднятие штанги и силовые единоборства -
Кому показана: 6-45 лет
Операция Насса — хирургическая коррекция воронкообразной деформации грудной клетки — часто задаваемые вопросы
На протяжении всего срока стояния пластины (или пластин) пациент будет ощущать дискомфорт различной степени, однако при адекватной нагрузке и её постепенном увеличении через 1 месяц после операции, возможно достижение дооперационных показателей в любом виде спорта (кроме тяжелой атлетики и боевых искусств). Примером этому является онлайн-дневник пациента, перенесшего операцию Насса с установкой 3-х пластин и участвующим в IronMan (на английском языке) на сайте www.pectusstrong.com. На этом сайте вы можете прочитать историю этого мужчины 36 лет (38 лет в момент удаления пластин), где он подробно рассказывает о своём нелегком пути.
Существует достаточно большое количество пластин для коррекции воронкообразной деформации грудной клетки. Они различаются типом используемого металла (это может быть хирургическая сталь или сплавы титана), размером, толщиной, наличие стабилизатора на одной из сторон пластины. Есть, например пластины с памятью форм. В своей практике в России мы используем пластины производства AMT (Пластина опорная KRI-Bar-P).
Данный вид пластины из титана сразу выполнен с реберным стабилизатором, что позволит использовать его в тех случаях, когда высокий риск смещения пластины в послеоперационном периоде и необходима надежная дополнительная фиксация пластины.
Стандартная пластина различной длины с постепенно истончающимися концами (на 1/2 от общей толщины тела пластины) с 2-мя отверстиями для стандартной фиксации пластины.
Пластина с памятью формы. После погружения в холодный раствор становится гибкой и может быть спокойно размещена в стандартной позиции. После воздействия тепла тела пациента принимает заданную на производстве форму.
Вариант пластин производства польской фирмы ChM, специализирующейся на выпуске различных деталей из титана, в том числе и искусственных суставов, пластин, винтов и так далее.
Этому моменту уделяется особое внимание, прежде всего из-за того, что для разных пациентов с разным типом и геометрией деформации понадобится разный вид и тип пластины. Часто требуется установка пластины со стабилизатором, который будет дополнительно фиксирован к двум ребрам так, чтобы исключить поворот пластины в будущем в течение всего срока стояния пластины.
Существуют риски развития общехирургических осложнений, такие как внутриплевральное кровотечение, сброс воздуха по дренажам, реакция на металл имплантата; в дальнейшем — развитие несостоятельности швов, нагноения их, реактивный плеврит.
К специфических осложнениям относится разрыв нитей (или проволоки) или прорезание ею ребра с развитием миграции установленной пластины.
Остались вопросы? Звоните, пишите, приходите!
Свяжитесь любым удобным способом: