Перекос (смещение) костей таза
Таз – один из отделов скелета человека, который образован несколькими костями, соединяющимися между собой. Кости таза поддерживают и защищают от повреждения в результате внешних воздействий тазовые органы (нижние отделы толстого и тонкого кишечника, мочев
%20%D0%BA%D0%BE%D1%81%D1%82%D0%B5%D0%B8%CC%86%20%D1%82%D0%B0%D0%B7%D0%B0.jpg)
Функции костей таза
- Как уже говорилось, основные функции тазовых костей – защитная и опорная. Являясь вместилищем так называемых тазовых органов, кости таза предотвращают их травмирование при грубых физических внешних воздействиях и поддерживают в пространстве.
- Кости таза участвуют в процессе кроветворения благодаря наличию в них большого количества красного костного мозга.
- Таз играет важную роль в движении тела и поддержании естественного баланса, способствуя равномерному распределению нагрузки на конечности во время нахождения в вертикальном положении (стоя) и при выполнении различных движений.
- Кости таза поддерживают позвоночный столб, который к ним же и крепится, и нормальное их расположение относительно оси равновесия позволяет сохранить правильную осанку.
Последствия неправильного расположения (перекоса) таза
Изменение расположения таза может вызывать достаточно неприятные последствия:
- искривление позвоночника и нарушение его функции. При смещении таза происходит смещение позвоночной оси, что часто приводит к неравномерному распределению нагрузки внутри позвоночного столба, избыточному давлению на некоторые точки, вследствие чего в этих местах постепенно разрушаются костные структуры. Впоследствии это может стать причиной возникновения дегенеративных изменений позвонков, образования межпозвоночных грыж, развития деформирующего остеоартроза, стеноза спинального канала, радикулита и множества других заболеваний позвоночника.
- Как следствие смещения и нарушения функций позвоночника, у человека появляются боли в различных отделах спины, плечах, шее и конечностях. Могут нарушаться функции конечностей, развиваться синдром запястного канала.
- Усиление нагрузки на одну из нижних конечностей. Когда таз расположен правильно, нагрузка делится равномерно между обеими конечностями. При его перекосе происходит смещение центра тяжести, и сила тяжести действует больше на одну ногу.
Причины возникновения перекоса костей таза
- Дисбаланс мышц. Отсутствие адекватной физической нагрузки, малоподвижный образ жизни, «сидячая» работа зачастую приводят к тому, что некоторые группы мышц человеческого тела постепенно ослабевают и даже атрофируются, а другие находятся в постоянном напряжении, состоянии повышенного тонуса. Нарушается баланс мышечной ткани, которая в норме должна образовывать своего рода поддерживающий корсет для всей костно-мышечной системы. Как следствие напряжения некоторых групп мышц на фоне ослабления других, может смещаться таз.
- Травмы костей таза (следствие механического воздействия — падения или удара). К наиболее серьезным травмам относятся переломы костей таза и, особенно, переломы, сопровождающиеся разрывом тазового кольца. Неправильное сращение данных переломов может привести к нарушению формы и последующему смещению таза.
- Физическое перенапряжение (резкий подъем тяжестей, длительное ношение тяжелых предметов на одной стороне тела и прочее). Нередко перекос таза возникает у людей, занимающихся пауэрлифтингом и тяжелой атлетикой, особенно, если эти занятия проводятся без контроля опытного и грамотного инструктора.
- Беременность. Женский таз достаточно гибкий и эластичный от природы, что предусмотрено для того, чтобы женщина впоследствии могла родить ребенка. Поэтому во время беременности, особенно, при вынашивании крупного плода, женский таз вполне может сместиться. Также у женщины может произойти нарушение (смещение) таза во время родов.
- Повреждение мышц таза и прилегающих к нему областей тела. Как правило, поврежденные мышцы менее эластичные, более плотные и напряженные, чем здоровые. Если поврежден участок мышечной ткани в районе таза, напряжение и уплотнение волокон этого участка будет вызывать натяжение связок и смещение относительно другу друга костей, образующих суставы и неподвижные сочленения. Если мышцы не восстановятся полностью и останутся в повышенном тонусе, кости таза со временем сместятся относительно друг друга и изменят положение таза по отношению к другим частям костного скелета. В зависимости от того, какая мышца повреждена в данном случае, таз будет смещаться в разных направлениях. Так, например:
— повреждение поясничной мышцы вызывает смещение таза вперед;
— повреждение четырехглавой мышцы приводит к флексии бедра;
— повреждение приводящих мышц бедра приведет к наклону таза вперед и повороту бедра внутрь. - Разница в длине нижних конечностей, которая является проявлением анатомических особенностей или последствием заболевания. Наиболее часто разная длина ног вызывает смещение таза справа налево, но иногда в таких случаях таз смещается спереди назад или сзади наперед. Также может произойти скручивание таза.
- Наличие грыжи межпозвоночного диска. Смещение таза в таких случаях происходит вследствие возникающего длительного спазма мышц, и перекос носит функциональный характер. Механизм образования перекоса таза в данном случае подобен таковому при повреждении мышц.
- Оперативные вмешательства в области костей, формирующих таз, а также в области тазобедренных суставов.
- Наличие сколиотических изменений в позвоночнике (врожденных или приобретенных), особенно в поясничном отделе.
Косвенные признаки возможного наличия перекоса таза
- Боль, возникающая преимущественно во время движений.
- Скованность движений.
- Шаткость при ходьбе, частые падения – симптомы умеренного перекоса таза.
- боль в спине, плечах и шее, особенно часто возникает боль в области поясницы с иррадиацией в нижнюю конечность.
- Боль в области бедра.
- Боли в проекции крестцово- подвздошных сочленений.
- Боль в паховой области.
- Боли в области коленного сустава, лодыжки, стопы или в ахилловом сухожилии.
- Появление разницы в длине нижних конечностей.
- Нарушения функции мочевого пузыря.
- Нарушения функции кишечника.
- Нарушения функции половых органов.
Диагностика
- Сбор анамнеза: выяснение жалоб и возможных причин возникновения смещения таза.
- Физикальное обследование пациента:
— визуальный осмотр;
— пальпация (ощупывание) болезненных областей. - Применение инструментальных методов обследования, а именно:
— рентгенография позвоночника и костей таза;
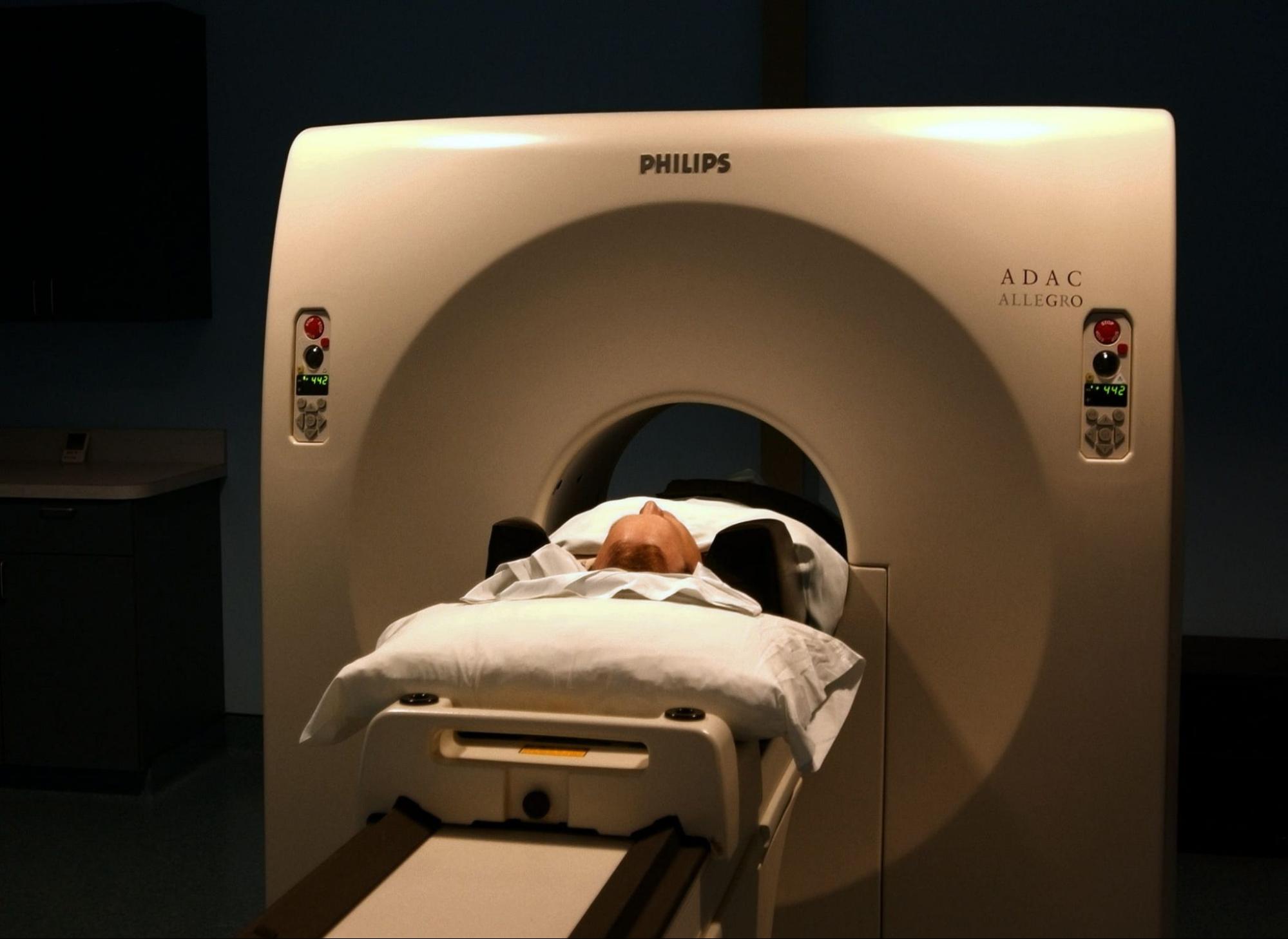
— магнитно-резонансная томография (МРТ) позвоночника и тазовых костей;
— компьютерная томография (КТ) позвоночника и костей таза.
Лечение
Лечение назначается после установления причины, вызвавшей смещение таза, и должно быть направлено, в первую очередь, на устранение этой причины. Эффективными признаны следующие методы:
- мануальная терапия;
- лечебно физкультурный комплекс;
- выполнение комплекса специальных гимнастических упражнений;
- специальный массаж;
- физиотерапия;
- при необходимости производится оперативное вмешательство.
Кроме того, назначается симптоматическое лечение:
- прием нестероидных противовоспалительных средств (НПВС)
- при наличии выраженного болевого синдрома показан кратковременный прием анальгезирующих средств;
- нанесение лечебных мазей и сухое тепло на болезненную область тела;
- физиотерапевтические методы лечения.
В любом случае, какие именно методы лечения окажутся эффективными в том или ином конкретном случае, должен решать только специалист: врач – невролог, ортопед или хирург. Самый идеальный вариант – когда лечение будет назначено всеми этими специалистами после совместного обсуждения, то есть комиссионно.
Прогноз
Лечение данной патологии достаточно проблематичное, требует определенного времени, причем продолжительность курса лечения зависит от длительности периода наличия смещения таза.
Получение положительного результата от проводимого лечения часто затрудняется вследствие того, что за время существования перекоса таза у человека возникает неправильный стереотип движений. Кроме того, вправлению перекоса, как показывает практика, очень часто могут препятствовать мышцы, которые в ответ на появление перекоса создают так называемый блок – рефлекторное напряжение некоторых мышечных групп, пытаясь таким образом устранить данное смещение.
Профилактика
- Активный образ жизни, регулярные занятия спортом, поддержание хорошей физической формы. Хорошо развитая мускулатура – поддержка для всех костей человеческого скелета; равномерная регулярная работа всех групп мышц поможет избежать возникновения мышечного дисбаланса.
Эффективными для профилактики перекоса таза и облегчения симптомов при уже имеющемся незначительном перекосе считаются плавание, занятие на тренажерах под руководством грамотного специалиста и конный спорт. Эти виды спорта исключают перенагрузку позвоночника и таза. Кроме того, есть сведения, что люди, у которых был выявлен перекос таза, значительно улучшали свое состояние регулярными упражнениями в верховой езде под контролем специалистов. - Профилактика искривления позвоночника. Поможет предотвратить определенные заболевания позвоночника, включая перекос таза.
Читайте так же
-
Осторожно! Как не навредить себе в погоне за ровной осанкой
Позвоночник—ось, поддерживающая тело.Людям часто напоминают, как важно сидеть прямо.Для ровной осанки советуют держать спину выпрямленной, и делать разные упражнения. Но так ли полезны и безвредны…
-
Упражнения при плечевом капсулите
Плечевой капсулит или «замороженное плечо» возникает при повреждении плечевой капсулы, которая создает защиту плечевым костям от трения. Возникает острая боль, нарушается мобильность плеча. Болевые…
-
Вертебро-базилярная недостаточность: причины, симптомы, лечение
Вертебрально-базилярная недостаточность (ВБН) – достаточно распространенная форма ухудшения функционирования головного мозга. Возникает из-за недостатка кровоснабжения задних отделов мозга…
-
Виды деформаций стопы у детей. Лечение традиционными и народными методами
Стопа – это сложный орган, состоящий из 26 мелких косточек. Очень легко разбалансировать его работу, нарушить функции связок, костей, сухожилий, тем более что он подвергается ежедневным физическим…
-
Катя
2013-11-16 06:14:48Здравствуйте! Проходила лечение в клинике Бобыря из-за болей в шее и прострела в лопатке. До этого лечилась у невролога, колола Медикалм, Мильгамму, Мовалис, пила Цлебрекс, но ничего не помогало. В декабре попала на прием к Сорокину С.Д. (клиника находится на Алексеевской). При себе на момент… Читать дальше
-
Анелия
2019-02-16 09:38:22После операции на позвоночник в грудном отделе не могла ходить так же были проблемы в поясничном и шейном отделе позвоночника….был целый букет проблем…благодаря врачам в клинике им.Михаила Анатольевича Бобыря я снова иогу полноценно жить и участвовать в жизни детей и внуков . Очень благодарна… Читать дальше
-
Елена
2014-09-25 23:18:27Столько всего хорошего хочется написать про замечательного доктора Халили Рамазана Нусретовича. Будучи беременной на 6-м месяце меня постоянно мучил копчик, не могла сидеть на одном месте более 5 минут, боль была невыносимая. По совету моей знакомой беременной подруги решилась на столь не очень… Читать дальше
-
Оксана Анатольевна
2014-09-17 12:08:33Пришла в клинику «Бобыря» с болями в спине, также мучили головные боли. Сама, будучи мед.работником, не раз обследовалась, мне назначали лечение. Но результатов не было никаких! В клинике «бобыря», прошла заново обследование у Михаила Анатольевича, он назначил лечение. Прошла спина, и голова тоже… Читать дальше
Пояснично-крестцовый сколиоз в отличие от искривления позвоночника в грудном отделе, развивается не молодом, а в более зрелом возрасте. В группу риска входят лица старше 35 лет, занятые сидячим трудом и обладающие избыточной массой тела. У них может наблюдаться боковое искривление на стыке поясничного и крестцового отделов позвоночника. Эта патология чревата негативными последствиями.
В предлагаемой статье рассказано про потенциальные причины данного заболевания, способы клинической диагностики и проведения лечения с помощью методов мануальной терапии.
Начнем с того, что позвонки крестцового отдела позвоночника к возрасту 23-25 лет у человека полностью срастаются между собой. После этого крестец представляет собой единую кость. Межпозвоночные диски практически полностью атрофируются. Подвижность в любом направлении утрачивается.
Поясничный отдел позвоночника разграничивает крестец и грудной отдел. На него приходится максимальная физическая и амортизационная нагрузка во время любых движений тела человека. Между крестцом и поясничным отделом позвоночника располагается межпозвоночный диск L5-S1 – на него приходится условный центр тяжести человеческого тела. Этот диск в довольно молодом возрасте подвергается дегенеративным дистрофическим изменениям. За счет этого он утрачивает свою эластичность, нормальную высоту и способность фиксировать в одном положении последний поясничный позвонок.
Именно это обстоятельство становится определяющим при дальнейшем развитии пояснично-крестцового сколиоза. Если разрушение диска L5-S1 наблюдается в боковой проекции, то высока вероятность развития левостороннего или правостороннего сколиоза. Способствует этому и синдром избыточного напряжения мышечного каркаса спины на высоте боли.
При развитии остеохондроза происходит постепенное сокращение высоты межпозвоночных дисков. Между тем основная их задача помимо равномерного распределения амортизационной нагрузки, это защита корешковых нервов, отходящих от спинного мозга. Корешковые нервы, разветвляясь, обеспечивают работоспособность разных участков тела человека, органов брюшной полости и малого таза. Они также участвуют в формировании поясничного и крестцового нервных сплетений. Поэтому сдавливание и последующая атрофия корешковых нервов на фоне протрузии – это крайне неблагоприятное состояние для организма человека. Соответственно, он стремиться использовать все возможные способы компенсации работоспособности повреждённого хрящевого диска.
Статическое напряжение мышц на стороне поражения – это защитная реакция. Но она провоцирует боковое искривление позвоночного столба, нарушает микроциркуляцию крови и лимфатической жидкости, значительно ускоряет процесс дальнейшей дегенерации хрящевой ткани межпозвоночного диска.
Для того, чтобы не допустить бокового искривления позвоночго столба при развитии дегенеративного дистрофического заболевания дисков следует как можно раньше начинать лечение остеохондроза и предупреждать появление его осложнений. Наиболее опасно состояние протрузии в боковой проекции и последующей экструзии фиброзного кольца.
Если вы чувствуете дискомфорт в области поясницы и крестца, вам сложно выпрямить спину, есть стремление при положении сидя наклонять туловище в ту или иную сторону? Вам нужно как можно быстрее посетить врача вертебролога или ортопеда. Эти специалисты смогут диагностировать пояснично-крестцовый сколиоз на ранней стадии. Они разработают для вас индивидуальный курс лечения основного заболевания и проведут коррекцию осанки. Вы будете застрахованы от риска развития негативных последствий пояснично-крестцового сколиоза.
В Москве можно записаться на бесплатный прием к вертебрологу и ортопеду в нашей клинике мануальной терапии. Здесь работают опытные доктора. Они проведут комплексное лечение и восстановят нормальную функциональность позвоночника.
Причины сколиоза пояснично-крестцового отдела позвоночника
Как уже говорилось выше, сколиоз пояснично-крестцового отдела часто формируется в зрелом возрасте. Страдают в основном женщины, ведущие малоподвижный образ жизни и пренебрегающие занятиями физкультурой и спортом. У них наблюдается сначала усиление или сглаживание естественного изгиба позвоночника в поясничном отделе. Существенно с годами меняется осанка. Внешне это при наличии избыточной массы тела нивелируется, но позвоночный столб постоянно находится под избыточной механической нагрузкой. Происходит нарушение процесса диффузного питания хрящевой ткани межпозвоночных дисков. А другого способа получения жидкости и питательных веществ у неё нет. Поэтому начинает развиваться остеохондроз.
Собственно дегенеративное дистрофическое заболевание хрящевой ткани межпозвоночных дисков с образованием боковой протрузии и есть основная и ведущая причина развития пояснично-крестцового сколиоза.
К другим потенциальным причинам развития этой серьезной патологии можно отнести:
- рубцовая деформация связочных и сухожильных тканей, в частности после перенесенных травматических растяжений и разрывов;
- остеомаляция и остеопороз, провидящие к разряжению костной ткани и компрессионным переломам тел позвонков;
- деформирующий остеоартроз подвздошно-крестцового сочленения костей, в результате чего наблюдается изменение угла наклона туловища с целью разгрузить больную сторону;
- аналогичные процессы могут наблюдаться при деформирующем остеоартрозе тазобедренного сустава;
- синдром короткой конечности, он также может быть осложнением длительно протекающего артроза коленного, голеностопного и тазобедренного сустава;
- синдром грушевидной мышцы (её постоянное напряжение и компрессия седалищного нерва провоцируют разрушение хрящевой ткани позвоночника в боковой проекции и смещение тел позвонков);
- травмы в области спины;
- заболевания внутренних органов брюшной полости и малого таза.
Предупредить сколиоз пояснично-крестцового отдела позвоночника значительно легче, чем впоследствии лечить эту патологию. Поэтому очень важно, начиная с молодого возраста, следить за тем, что мышечный каркас спины получал достаточную физическую нагрузку. Важно исключать из своей жизни следующие факторы риска:
- ведение малоподвижного сидячего образа жизни;
- тяжелый физический труд, особенно связанный с длительным пребыванием на ногах, подъемом и переносом различных тяжестей;
- нарушение правил эргономики в процессе организации своего спального и рабочего места;
- длительное пребывание в статичном положении с перекосом туловища в ту или иную сторону;
- болевой синдром с области поясницы любой этиологии;
- ношение неправильно подобранной обуви;
- отказ от использования дородового бандажа во время беременности;
- курение и употребление алкогольных напитков;
- избыточный вес и эндокринные патологии.
Исключая все эти потенциальные причины разрушения тканей позвоночного столба вы продлеваете период своего активного долголетия в старости. При появлении первых признаков неблагополучия в области позвоночника следует как можно быстрее обращаться за медицинской помощью и проводить эффективное восстановительное лечение.
Пояснично-крестцовый сколиоз 1-ой и 2-ой степени – симптомы
Крестцово-поясничный сколиоз 1-ой степени практически никак себя не выдает. Клинические симптомы появляются только на второй стадии искривления позвоночго столба. Но это не значит, что диагностировать сколиоз 1-ой степени пояснично-крестцового отдела невозможно. Для этого достаточно сделать рентгенографический снимок, на котором будет видно смещение 5-го поясничного позвонка в боковой плоскости на 10 – 15 °.
Заподозрить у себя или близких подобное состояние можно по ряду характерных признаков. Самый выраженный из них – ощущение быстрой утомляемости мышц спины при длительном нахождении в положении стоя. Начинают появляться тянущие неприятные боли, которые сразу же проходят, как только вы занимаете привычное для себя положение тела. Поэтому можете провести такой тест. Встаньте спиной к ровной стене. Прижмите к ней пятки, ягодицы, лопатки и плечи. Засеките время, в течение которого вы можете так простоять до появления болевого синдрома. Если это менее минуты, то у вас с высокой долей вероятности присутствуют искривления позвоночного столба и вам нужно как можно быстрее обратиться на прием к вертебрологу.
Пояснично-крестцовый сколиоз 2-ой степени проявляется внешними признаками. Это изменение положения линии плеч – одно опускается ниже другого. При осмотре спины и поясницы видно изменение кривизны позвоночго столба. Также может нарушаться положение гребней подвздошных костей. Они смещаются по горизонтальной оси. Один гребень опускается ниже другого.
Сколиоз 2-ой степени пояснично-крестцового отдела может проявляться и другими клиническими симптомами:
- постоянное ощущение скованности при попытке совершить наклон туловища вперед себя;
- боль в области поясницы, особенно наблюдающаяся при попытке держать спину прямо;
- ослабление мышечного каркаса спины и поясницы с одной стороны;
- невозможность выпрямить спину.
При появлении подобных клинических проявлений необходимо обратиться к врачу. Он назначит рентгенографический снимок в разных проекциях. На нем будут видны все возможные изменения положения тел позвонков. Это позволит поставить точный диагноз. В случае необходимости может быть рекомендовано дополнительно МРТ обследование.
Лечение сколиоза пояснично-крестцового отдела
Начинать лечение сколиоза пояснично-крестцового отдела следует с установления потенциальной причины, которая спровоцировала искривление позвоночго столба. если это остеохондроз с формированием боковой протрузии, то сначала необходимо провести полноценное лечение данного заболевания.
Уже в ходе первичной консультации в нашей клинике мануальной терапии все пациенты получают исчерпывающие рекомендации относительно того, как правильно организовать свое спальное и рабочее место, разработать полноценный рацион питания, создать условия для восстановления поврежденной хрящевой ткани межпозвоночного диска. Врач проконсультирует по вопросам того, как устранить все факторы негативного воздействия на позвоночный столб. Если пациент прислушается к этим советам и воплотит их в жизнь, то у него очень быстро восстановиться здоровье позвоночного столба.
Лечение сколиоза пояснично-крестцового отдела в нашей клинике мануальной терапии проводится с помощью безопасных и эффективных методик. Они исключают необходимость приема фармакологических препаратов и хирургического вмешательства. С помощью лечебной гимнастики и кинезиотерапии врач усиливает тонус необходимых мышц, которые компенсируют чрезмерную активность противоположных им и тем самым восстанавливают нормальное строение позвончого столба. Остеопатия и массаж усиливают клеточное питание, купирует гипертонус и улучшают эластичность всех мягких тканей. Физиотерапия ускоряет обменные процессы, а рефлексотерапия запускает регенерацию поврежденных тканей. В случае необходимости может применяться мануальное вытяжение позвоночго столба, лазерное воздействие, электромиостимуляция и многое другое.
Если вам необходима консультация вертебролога, то запишитесь на бесплатный прием к этому доктору в нашей клинике мануальной терапии в Москве прямо сейчас. Заполните форму записи, расположенную ниже на странице.
Консультация врача бесплатно.
Не занимайтесь самолечением, запишитесь на первичный бесплатный прием врача +7 (495) 505-30-40
Таз одна из наиболее важных, хотя и подчас игнорируемых частей, скелета.
Таз по форме напоминает корзину с наконечником и в его полости находится много жизненно важных органов, включая кишечник и мочевой пузырь. Кроме того, таз находится в центре тяжести скелета. Если тело сравнить с карандашом, балансирующим горизонтально на пальце, его точкой равновесия (центром тяжести) будет таз.
Поэтому очевидно, что расположение таза очень влияет на осанку. Это все равно, что в башне центральный блок будет смещен и в таком случае все блоки над смещением рискуют упасть. А если сравнить центральный блок с ящиком, то наклон может приводить к выпадению ящика. Аналогичные механизмы имеют место при наклоне таза, и происходит смещение содержимого таза вперед. В результате возникает выступающий живот и выпирание ягодиц. Так как таз является местом соединения верхней и нижней части туловища, то он играет ключевую роль в движении тела и баланса. Тазовые кости оказывают поддержку наиболее важной опорной части тела – позвоночнику. Кроме того, таз позволяет нижним конечностям и туловищу двигаться скоординировано (в тандеме). Когда таз расположен нормально, то возможны различные движения, скручивание наклоны и биомеханика движений сбалансирована и распределение векторов нагрузки равномерно. Смещение (перекос) же таза с нормальных позиций вызывает дисфункциональные нарушения со стороны позвоночника, так как происходит изменение оси распределения нагрузок при движении. Например, если есть смещение оси в автомобиле, то происходит быстрое изнашивание колес. Что-то похожее происходит в позвоночнике, возникают эффекты рычагов и избыточная нагрузка на определенные точки что приводят к быстрому износу структур позвоночника. Поэтому, нередко основной причиной болей в спине и шее является изменение в позиции таза (смещение, перекос). Изменение позиции меняет биомеханику, что может приводить к дегенеративным изменениям в позвоночнике, к грыже диска, сколиозу, остеоартрозу, стенозу спинального канала, радикулиту и т.д. Перекос таза также приводит к болям и дисфункции в области шеи, болям в шее с иррадиацией в плечи, руки, способствует развитию синдрома запястного канала и другим проблемам в конечностях.
Причины перекоса (смещения) таза
В первую очередь, перекос таза вызывается обычным дисбалансом мышц. Технологии развиваются очень быстро и сидячий образ жизни является одной из основных причин развития дисбаланса, потому что наш организм требует определенного объема движений, который он не получает. Длительное сидение и низкая физическая активность являются достаточными условиями для развития мышечного дисбаланса, приводящего к перекосу таза и вследствие этого появления дисфункциональных нарушений в позвоночнике и возникновению болей в спине.
Несчастные случаи и травмы являются частыми причинами перекоса таза, например при боковом ударе, при подъеме тяжестей с одновременным скручиванием, при падении на одну сторону, при ношении тяжестей сбоку, например ношение ребенка на бедре или тяжелой сумки постоянно на одном плече. У женщин таз с рождения менее стабилен, чем у мужчин, так как необходима определенная гибкость и эластичность тазовых структур для нормального прохождения беременности и родов. Поэтому, беременность нередко является основной причиной смещения таза у женщин.
Повреждение мышц таза является наиболее частой причиной перекоса. Травмированные мышцы обычно уплотняются и смещаются для того, чтобы защитить окружающие структуры. Если повреждаются мышцы в районе таза, например крестца, то уплотнение мышц будет приводить к воздействию на связки,прикрепленные к тазу и суставам.В результате этого такие структуры, как крестцово-подвздошные сочленения также будут иметь определенную диспозицию. Уплотнение мышц после повреждения сохраняется до полного восстановления мышцы в и течение этого периода времени таз остается в ненормальном положении.
Разница длины ног также может быть причиной перекоса таза и в таких случаях перекос может быть справа налево или наоборот. Но смещение может быть также вперед или назад или может быть скручивание таза.
Много состояний может привести к мышечным спазмам, которые вызывают скручивание таза. Грыжа диска может вызвать мышечный спазм адаптивного характера и в свою очередь в антальгическому сколиозу с функциональным перекосом таза. У активных людей часто возникают напряжение в области икроножных мышц, что в свою очередь создают напряженность вокруг таза. Операции, такие как замена тазобедренного сустава, также могут быть причиной изменения позиции таза.
Поскольку таз является одним из наиболее напряженных участков тела из-за двигательной активности и поддержки веса, движения, вызывающие боль и скованность, являются ярким показателем наличия проблем с расположением таза. Боль в спине, в частности, является частым индикатором перекоса таза. Кроме участия в движении в полости таза находятся: часть органов пищеварения, нервы, сосуды, репродуктивные органы. Поэтому, кроме болей в спине, симптомы могут быть и другие, такие как онемение, покалывание, нарушения со стороны мочевого пузыря и кишечника или проблемы в репродуктивной сфере. Чаще всего, изменения в следующих мышцах приводят к диспозиции таза:
M.Psoas major (поясничная мышца) анатомически может привести к экстензии и флексии бедра, что приводит к смещению таза вперед.
M.Quadriceps (четырехглавая мышца), особенно прямая мышца, может привести к флексии бедра.
M.Lumbar erectors может вызвать экстензию поясницы.
M.Guadratus lumborum при двустороннем уплотнении может вызвать увеличение экстензии поясницы.
M.Hip adductors (приводящие мышцы бедра) могут приводить к наклону таза вперед в результате ротации бедра внутрь. Это приводит к укорочению приводящей мускулатуры.
M.Gluteus maximus (большая ягодичная мышца) отвечает за экстензию бедра и является антагонистом мышцы psoas major.
M.Hamstrings Мышца задней поверхности бедра, эта мышца может быть уплотнена.Мышца может быть слабой, в то же время уплотниться за счет того, что является синергистом мышцы gluteus maximus и это может быть компенсационного характера. Глубокие мышцы брюшной стенки, включающие поперечные брюшные мышцы и внутренние косые мышцы могут напрягаться из-за ослабления мышц lumbar erectors
Симптомы
Симптоматика при смещении (перекосе) таза может быть как умеренной, так и выраженной и значительно нарушать функциональные возможности тела. При умеренном перекосе человек может чувствовать шаткость при ходьбе или возможны частые падения.
Чаще всего встречаются такие симптомы, как боль:
- В пояснице (с иррадиацией в ногу)
- Боль в бедре, крестцово-подвздошных суставах или в паху
- Боль в колене лодыжке или в стопе ахилловом сухожилии
- Боли в плечах, шеи
Если таз смещен в течение длительного времени, то тело будет корректировать и компенсировать нарушение биомеханики и асимметрию и будет происходить соответствующая адаптация мышц, сухожилий и связок. Поэтому, лечение может потребовать определенного времени. Кроме того, перекос таза бывает трудно исправить, так как в течение времени формируется патологический стереотип движений. Чем дольше период перекоса таза, тем больше времени требуется на восстановление нормального мышечного баланса.
Диагностика и лечение
Перекос таза, как правило, хорошо диагностируется при физикальном обследовании пациента. При необходимости диагностики изменений в позвоночнике или тазобедренных суставах назначаются инструментальные методы обследования, такие как рентгенография или МРТ (КТ).
Существуют различные варианты лечения перекоса таза и зависят эти методы от причины, приведшей к перекосу таза. При лечении, например, скручивания таза необходимо уменьшить повреждение мышц. Для этого могут быть использованы различные методики физиотерапии, прием НПВС. Если же перекос таза обусловлен разностью длины конечностей, то тогда необходимо использование индивидуальных стелек или оперативные методы лечения.
Но, в любом случае, лечение перекоса таза эффективно только в комплексе с воздействием на патогенетические звенья, которые привели к изменению позиции таза и нарушению биомеханики (физиотерапия, массаж, мануальная терапия и ЛФК). ЛФК является ведущим методом лечения диспозиции таза, особенно когда причиной перекоса таза являются проблемы в мышцах.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Это патологическое состояние, при котором наблюдается соскальзывание позвонков. Вышележащий меняет свое положение относительно нижележащего. Из-за изменения анатомии позвоночника у пациента проявляется целый ряд неприятных симптомов. Могут развиваться неврологические нарушения, тяжелые осложнения. Вплоть до инвалидизации и потери качества жизни.
Занимаются вопросами диагностики, лечения, профилактики врачи-травматологи, неврологи, вертебрологи. Если требуется операция, то обязательна консультация нейрохирурга. Чем раньше будет обеспечено внимание со стороны специалистов, тем благоприятнее прогноз.
Общие сведения
Заболевание не имеет возрастных рамок: оно диагностируется и у взрослых, и у детей. Смещение происходит в шейном, грудном или поясничном отделах, протекать может явно или скрыто. Зачастую выявляется у людей в возрастной категории 20-40 лет. Если говорить об общей статистике, то от данной болезни страдает 3-6 % всего населения. В 65 % случаев обнаруживается у мужчин.
Причины
Патологическое изменение не возникает само по себе. Как правило, этому способствуют другие аномалии или же провоцирующие факторы.
Основные причины:
- опухолевый процесс в проекции позвоночного столба;
- врожденные аномалии строения костного скелета;
- остеохондроз;
- дегенерация суставов;
- травматизация;
- спортивные травмы (даже если была небольшая гематома, ушиб, надрыв связок, этого достаточно для развития спондилолистеза);
- анатомически неправильное положение крестца: если верхняя часть крестца не способна правильно распределять нагрузку, то возникает избыточное давление на определенные сегменты столба, из-за этого может произойти соскальзывание.
К числу провоцирующих факторов также относят пассивный образ жизни, дефекты костей, артрогрипоз, радикулит, артрозные изменения суставов.
Факторы риска
В зоне риска находятся лица, которые страдают от патологий опорно-двигательного аппарата, имеют в анамнезе заболевания ревматологического профиля (красная волчанка, подагра, артрит и др.). Довольно часто выявляется у тех, кто длительно страдает от системных поражений, находится в состоянии постоянного инфекционного заражения.
К факторам риска относят занятия травматичными и экстремальными видами спорта: гимнастику, хоккей, горные лыжи, бокс, бег с препятствиями, прыжки с парашютом.
Стадии развития
Заболевание носит прогрессирующий характер, самоизлечение невозможно.
Основные стадии:
- Первая (начальная): нет явных признаков. При этом больной отмечает проявление болезненных ощущений в области спины. Особенно при нахождении в неудобной позе, при нагрузках.
- Вторая (прогрессирование): ноющие боли возникают как в состоянии активности, так и покоя. В пораженном сегменте они усиливаются при нагрузках.
- Третья: боль постоянная, чаще в области поясницы. Больному затруднительно выполнять некоторые движения туловищем или конечностями, проявляется стеноз.
- Заключительная (осложненная): наблюдаются компрессия нервных структур, серьезные нарушения осанки, живот выпирает вперед, меняется походка (шаг становится перевалочным, колени полусогнуты). Больной становится раздражительным, его мучают интенсивные боли. Наблюдаются дисфункции внутренних органов: у некоторых снижается потенция, диагностируются недержание мочи, парезы и паралич.
Зачастую патология выявляется на второй или третьей стадии. Нередко обнаруживается в рамках планового приема у врача-невролога или травматолога. Для многих постановка диагноза становится неожиданностью.
Классификация
Спондилолистез протекает у всех по-разному. И классифицируют его по целому ряду клинических особенностей.
По типу смещения он бывает:
- стабильный: фиксированная деформация, постоянное смещение костных структур;
- нестабильный: позвонок может менять свое положение в зависимости от физической нагрузки.
По этиологии:
- Патологическая разновидность, развивается при воспалительном процессе или новообразовании. Характеризуется поражением суставного отростка.
- Диспластический спондилолистез. Подразумевает нарушение развития позвоночника. Прогрессирует в детский период жизни, симптоматика появляется по мере старения организма.
- Истмический спондилолистез. Развивается при соскальзывании позвонка. Прогрессирует после физического повреждения. Чаще диагностируется у профессиональных спортсменов, которые практикуют растяжение позвоночника.
- Дегенеративный спондилолистез. Подразумевает отсутствие серьёзных нарушений. Позвонки смещаются при возрастной дегенерации суставных тканей.
- Постхирургический спондилолистез. Развивается после оперативного вмешательства на позвоночнике.
- Травматический спондилолистез. Подразумевает развитие при повреждении связок и костей позвоночного столба.
По направлению:
- назад;
- боковой;
- вперед.
По выраженности смещения:
- І степень – соскальзывание на 1-25 %;
- ІІ степень – отклонение на 25-50 %;
- ІІІ степень – соскальзывание на 51-75 %;
- ІV степень – смещение на 76-100 %;
- V степень – спондилоптоз, полное отделение от нижнего позвонка.
По характеру течения выделяют следующие формы:
- острая: развитие спондилолистеза обусловлено травматическим повреждением позвонка (если был перелом, вывих);
- бессимптомная: пациент не догадывается о том, что развивается патология позвоночника, так как нет каких-либо клинических признаков;
- затяжная: дисплазия сочетается с дистрофическими изменениями позвоночных дуг, болевой синдром проявляется периодически, может стихать;
- неосложненная: нет прогрессирования спондилолистеза, болезнь развивается медленно, без осложнений, сопутствующих дисфункций, симптоматика не расширенная.
Врачи всегда ищут возможность помочь больному, оценивая клиническую картину в общем!
Симптомы
Жалобы на первом этапе могут быть нехарактерными, размытыми. Поэтому только на основе первичных признаков диагноз не ставят. Проводится дообследование.
В зависимости от локализации патологи проявляются следующие симптомы:
- умеренные, слабо выраженные или выраженные боли (носят острый или ноющий характер);
- физическая слабость: снижение амплитуды движений конечностями, невозможность или затрудненность выполнить отдельные физические упражнения;
- сочетанность болевого синдрома: в области поясницы, грудины и шеи (особенно если имеют место дегенеративно-дистрофические изменения);
- прогрессирование остеохондроза;
- изменение таза (возможен наклон вперед или назад);
- укорочение туловища (при тяжелом и агрессивном течении болезни);
- контрактура мышц;
- гипотрофия ягодичной мышечной ткани
- снижение чувствительности в проекции иннервации;
- развитие корешкового синдрома;
- повышенная потливость кожи (не только в зоне патологии);
- нервозность, склонность к депрессивным состояниям;
- сонливость, слабость, утомляемость;
- нарушение/снижение слуховой функции;
- нарушение/снижение зрительной функции;
- бессонница;
- эпизоды головокружений, обмороки;
- звон в ушах;
- приступы удушья;
- сухой кашель;
- одышка.
Боль чувствуется или усиливается при пальпации позвоночника. Или же при длительном нахождении в положении стоя, сидя, при наклоне.
Осложнения
Спондилолистез способствует развитию неврологических нарушений. Они возникают на фоне сдавливания нервных корешков, сужения канала.
К числу отдаленных последствий и осложнений можно отнести:
- появление чувства тяжести в нижних конечностях;
- недержание мочи;
- парезы;
- ощущение мурашек по телу (локально: в области поясницы, бедер);
- неприятные ощущения в промежности;
- гипотрофию мышц;
- снижение чувствительности;
- затрудненность поднятия ноги при нахождении в положении лежа на спине на фоне появляющегося чувства натяжения.
Очень важно провести комплексное обследование. Человек может годами лечиться от недержания, принимать обезболивающие таблетки, сражаться с несуществующей ревматологической патологией. И всё это будет безрезультатно, так как причина кроется в спондилолистезе. Только комплексный подход позволяет выявить все дисфункции, предпринять меры для восстановления здоровья, нормализации самочувствия, возвращения к привычному образу жизни.
Диагностика
На консультацииврач первым делом внимательно выслушивает жалобы. Проводится беседа, выполняется осмотр: невролог или травматолог визуально оценивают строение костного скелета, проверяют, имеют ли место деформации, выраженные признаки смещения, сопутствующих ревматологических, неврологических, травматологических изменений.
Как правило, патологическая зона при надавливании откликается неприятными ощущениями. Если степень прогрессирования высока, то может чувствоваться углубление, небольшой выступ.
В зависимости от результатов осмотра назначают:
- рентген;
- КТ;
- МРТ;
- лабораторные анализы.
По снимкам удается определить угол смещения, стадию болезни, масштабность соскальзывания. По результатам лабораторных исследований оценивается общее состояние организма, уточняется, имеется ли инфекционный агент.
Лечение спондилолистеза
На начальной стадии иногда делается выбор в пользу выжидательной тактики. Если можно устранить первоисточник проблемы и купировать синдром медикаментами, то предлагается коррекция образа жизни, проводятся меры для устранения провокаторов. Иногда назначают обезболивающие, противовоспалительные препараты.
Хорошо помогает ЛФК. Специальные упражнения способствуют укреплению мышечного каркаса, суставов. Это не изнурительно: лечебная физкультура проходит легко, благодаря ускорению лимфооттока, нормализации дыхания, насыщению клеток кислородом отмечается общее улучшение настроения и самочувствия.
Медикаментозное лечение
Основная задача терапии – снять боль, воспаление, снизить или полностью устранить отечность мягких тканей. Препараты подбираются в зависимости от возраста пациента.
Не стоит доверять сомнительной рекламе или прибегать к приему БАДов. Они не просто неэффективны, они могут усугубить течение болезни.
Медикаментозное лечение должно проходить строго под контролем врача – эксперименты недопустимы!
Физиотерапия
Физиотерапевтические процедуры снимают спазмы, нормализуют отток крови, «работают» положительно как на местном уровне, так и в целом.
Наиболее эффективны:
- диадинамотерапия (направляются токи постоянной полярности, обеспечиваются миостимулирующий, анальгезирующий, трофический эффекты);
- электрофорез;
- синусоидальные токи и др.
На первом этапе проводят курс физиолечения с целью более быстрого достижения терапевтического результата. Далее курсовые процедуры делают по показаниям: для профилактики или же для нивелирования остаточных последствий.
Хирургическое вмешательство
К операции прибегают в тех случаях, когда позвонки смещены вне зависимости от положения туловища больного. Иногда хирургические методики применяют даже при 1 степени смещения: к примеру, если наблюдается нестабильный спондилолистез.
Поводы для вмешательства:
- возраст до 14 лет;
- нарастание и усиление неприятных ощущений;
- скованность движений;
- прогрессирование заболевания.
Как правило, операцию назначают через 3-6 месяцев после постановки диагноза и начала медикаментозной терапии. Если нет результата, что через полгода больному предлагают проведение хирургической коррекции.
Применяемые методы:
- скрепление и фиксация позвонков винтами;
- фораминотомия (расширение корешковых каналов с целью достижения эффекта декомпрессии);
- ламинэктомия: удаление рубцовой ткани, резекция дуг, стабилизация позвоночных сегментов;
- установка имплантов.
Подготовка к операции занимает всего несколько дней. Необходимо сдать общие анализы крови и мочи, сделать ЭКГ, КТ, УЗИ сосудов. Дополнительные исследования назначают при отягощенном течении спондилолистеза.
Мануальная терапия
Она считается одним из самых эффективных методов при данном заболевании. Врач – мануальный терапевт специальными техниками надавливания и вправления восстанавливает анатомически правильное положение позвоночных сегментов. При этом в процессе сеанса также ведется работа над нормализацией кровообращения, состояния опорно-двигательного аппарата.
Уже после первого сеанса многие отмечают увеличение амплитуды движения телом, резкое улучшение, исчезновение мучительных симптомов. Однако следует помнить, что результативность данной методики обеспечивается только в том случае, если мануальную терапию проводит квалифицированный специалист с высшим медицинским образованием. Только курса переподготовки недостаточно для освоения техник и оказания компетентной помощи пациентам с тяжелыми расстройствами травматологического характера. Необходимо быть внимательным при выборе специалиста!
Ударно-волновая терапия (УВТ)
Нередко в лечебную программу включают процедуры УВТ. Ее суть заключается в нагнетании большого давления за счет краткосрочных звуковых импульсов. За счет этого оказывается благотворное влияние на нервные рецепты, расширяются капилляры, ускоряется ток крови, формируется новая сосудистая сеть, становятся более мягкими и податливыми участки фибромы. Остеофиты разрушаются и выводятся безопасным образом за счет лимфатической системы.
Внутритканевая электростимуляция
Методика получила широкое распространение в 80-х годах и до сих пор остается востребованной ввиду высокой эффективности.
В рамках процедур на область патологического поражения накладывают специальные пластины. По ним направляют ток. Оказывается положительное воздействие на периферическую нервную систему. Улучшается трофика, замедляются процессы разрушения и дегенерации, уходят мышечные спазмы, воспалительные очаги уменьшаются в размерах. При курсовом прохождении отмечается восстановление мышечного тонуса, что тоже важно при спондилолистезе.
Внутривенное лазерное облучение крови
Для некоторых название метода звучит как-то угрожающе или даже пугающе. Но не стоит проявлять недоверие к врачам и медицинским технологиям. ВЛОК безопасно.
Данный способ основан на лечебных свойствах лазера. При излучении происходит биологическое действие, изменяется способность эритроцитов менять свою форму (при этом без изменённости объема и площади поверхности). Такая «адаптивность» способствует более эффективному газообмену, повышению энергетических способностей клеток. Они насыщаются кислородом, причем на глубоком уровне.
Прогноз и профилактика
Прогноз во многих клинических случаях благоприятный. Если больной в полной мере выполняет указания доктора, то в последующем ограничения в плане нагрузок, занятий экстримом минимальны.
Специфическая профилактика не предусмотрена. Основные рекомендации:
- прохождение диспансеризации согласно возрасту;
- спортсменам, которые занимаются в усиленном режиме, испытывают избыточные нагрузки, необходимо по мере появления болевого синдрома сразу делать рентген поясничного отдела (не дожидаясь последствий и осложнений);
- прохождение рентген-диагностики рекомендовано лицам, чья профессиональная специфика предполагает поднятие тяжестей, работу с грузами, избыточное физическое напряжение;
- во время беременности будущим мамам многие врачи советуют носить бандаж, заниматься профилактической гимнастикой, отказаться от ношения обуви на каблуке;
- прохождение курса витаминотерапии;
- контроль за положением осанки: если есть склонность к деформациям, то по согласованию с доктором следует периодически носить специальные каркасы;
- укрепление мышц спины, плеч и ног: достаточно заниматься несложной гимнастикой по утрам и обеспечить умеренную физическую нагрузку без стресса для организма (пешие прогулки, быстрая ходьба, занятия на брусьях, на турнике и др.).
Профилактические меры должны носить комплексный характер. Требуется осознанный подход к сохранению здоровья со стороны пациента.
В клинике «Рэмси Диагностика» успешно внедрены в практику консервативные и современные технологии. В первую очередь назначаем лечение НПВП, Гарм. терапию, витаминотерапию. В рамках одного визита проводится масштабное обследование, врачи очень быстро ставят диагноз и приступают к лечению. Наши пациенты выздоравливают быстрее. Даже если казалось, что боль уже никогда не отступит!
Литература
- Классификация спондилолистеза Н. И. Хвисюка / Куценко В. А., Продан А. И. // Хирургия позвоночника — 2008 — № 4.
- Миронов С. П., Ветрилэ С. Т., Ветрилэ М. С. и др. Оперативное лечение спондилолистеза позвоночника L5 с применением транспедикулярных фиксаторов // Хирургия позвоночника. 2004. № 4. С. 39—46.
- Макаревич C. B. Спондилодез универсальным фиксатором грудного и поясничного отделов позвоночника. — Минск. — 2001.
- Тагер И. Л., Мазо И. С. Рентгенодиагностика спондилолистеза. — М. — «Медицина». — 1968. – 122 с.
- Arnold P., Winter M., Scheller G., Konermann W., Rumetsch D., Jani L. Clinical and radiological isthmus reconstruction in lumbar spondylolysis and minimal spondylolisthesis. // Z Orthop Ihre Grenzgeb 1996 — May-Jun – 134 (3).
- Доценко В. В., Загородний Н. В., Сампиев М. Т., Васильев В. Ф. Доклад: «Передние малотравматичные операции при спондилолистезе». — III Съезд нейрохирургов России, — июнь 4-8, 2002 г., Санкт-Петербург.

По данным ВОЗ, он встречается в 30% всех случаев патологии опорно-двигательного аппарата.
Деформация позвоночного столба может начаться в любом возрасте, но пик ее развития приходится на 8-14 лет.
Это прогрессирующая болезнь, которая вызывает тяжелые, зачастую, необратимые изменения скелета.
Поэтому к лечению, а самое главное к профилактике нужно отнестись с большой серьезностью.
О том как это сделать можно узнать из материала статьи.
Содержание[Скрыть]
- 1. Суть патологии, степени и этапы
- 2. Причины заболевания
- 3. Симптомы и диагностика
- 4. Лечение
- 5. Профилактика и прогноз
- 6. Заключение
- 7. Пройдите тест!
Суть патологии, степени и этапы
Сколиоз — это отклонение позвоночника от своей оси в правую или левую сторону. Начинает формироваться вследствие разного давления на позвоночные диски. Из-за возникшей асимметрии ось позвоночника смещается с одновременным вертикальным вращением позвонков. В результате такого смещения начинается раздражение мягких тканей, возникает болевой синдром. В зависимости от стороны искривления, сколиоз поясничного отдела бывает право- и левосторонним.
Следует дифференцировать заболевание от нарушения осанки, при котором наблюдается только смещение оси позвоночного столба без поворота позвонков.
Поясничный сколиоз имеет четыре степени, в зависимости от величины угла искривления:
- 1 степень. Угол искривления 5-10 градусов.
- 2 степень . Угол — 11-25 градусов.
- 3 степень. Угол кривизны — 50 градусов.
- 4 степень . Угол превышает 50 градусов.

Развитие сколиоза проходит в три этапа, соответствующие возрасту пациента:
- До 8 лет. В этом возрасте в позвонках преобладает хрящевая структура.
- 8-14 лет. Начинается окостенение позвонковых отростков и дужек.
- 14-18 лет. Формирование позвоночного столба заканчивается, его структура сохраняется до конца жизни.
Патологические искривления возможно исправить до тех пор, пока позвоночник еще имеет хрящевые части. После 18 лет боковые деформации сложно поддаются лечению.
Причины заболевания
Основная причина бокового искривление — неравномерное распределение нагрузки на позвоночник и неправильное положение тела при длительном сидении.
| Врожденный: | Приобретенный: | |
| Это искривление позвоночника, возникающее при определенных врожденных аномалиях развития позвоночника (сращение позвонков, наличие полупозвонков и т.д). | Подтип | Причины |
| Рахитический | Причиной становится рахит. | |
| Диспластический | Развивается вследствие нарушения процесса окостенения позвонков. | |
| Паралитический | Появляется из-за ДЦП, перенесенного полиомиелита, частичного пареза мышц спины. | |
| Идиопатический | Причины его возникновения неизвестны, часто встречается и быстро прогрессирует. | |
| Школьный | Этот вид самый распространенный. Причины — неправильное положение позвоночника при слабо развитом мышечном аппарате. Искривление могут спровоцировать неудобная школьная мебель, неправильный выбор портфеля, гиподинамия, ослабленный иммунитет ребенка. Поэтому сколиоз часто называют школьной болезнью. |
Таким образом, можно выделить следующие провоцирующие факторы болезни:
- Гиподинамия.
- Избыточный вес.
- Травмы спины.
- Рахит.
- Инфекционные заболевания (остиомиелит)
- ДЦП.
- Ревматизм.
- Плоскостопие.
- Туберкулез костей.
- Беременность.
- Грыжи, протрузии.
- Опухоли позвоночника.
- Врожденные аномалии формирования позвоночника.
- Наследственность.
Симптомы и диагностика
На начальном этапе заболевание себя никак не проявляет, может быть обнаружено при рентгенологическом исследовании. Правда, иногда пациенты жалуются на быструю утомляемость и дискомфорт в спине при выпрямлении.
На второй стадии заметно искривление позвоночника во время наклона вперед. Появляется асимметрия лопаток и бедер. Боли имеют уже более выраженный характер.
На следующих стадиях присоединяются неврологические симптомы:
- Головная боль.
- Чувство онемения в руках и пальцах ног.
- Боли в ногах.
- Нарушение походки.
- Сбои в работе внутренних органов.
В это период наблюдается выраженная асимметрия тазовых костей, плеч, расхождение лопаток. Искривление позвоночника видно невооруженным глазом в вертикальном и горизонтальном положении. Может наблюдаться частичный паралич из-за защемления нервных корешков спинного мозга. Боли становятся сильнее, особенно при физических нагрузках, ограничиваются движения.

На четвертой стадии боль уже невыносима, нарушается сердечный ритм, возникает одышка, иногда приступы удушья.
При отсутствии лечения последствия для больного катастрофические:
- Нарушение сердечной деятельности.
- Гипоксия мозга.
- Снижение работоспособности, памяти, внимания.
- Постоянная тошнота и головные боли.
Это сильно ухудшает качество жизни. Если произойдет защемление нерва, пациент может потерять способность передвигаться.
Диагностика
При появлении нескольких из вышеперечисленных симптомов, необходимо обратиться к травматологу или ортопеду.
Для диагностики назначают лабораторные и инструментальные исследования:
- Общий анализ крови и мочи.
- Рентген позвоночника в двух проекциях — лежа и стоя. При этом определяется причина и степень искривления, изменения в позвонках.
- МРТ, КТ применяют для уточнения диагноза.
- Измерение мышечного тонуса.
- УЗИ внутренних органов проводят, чтобы определить, пострадали ли они в результате искривления.
Лечение
Успех терапии зависит от комплексного подхода. Лечение — это долгий и трудный процесс. Главная цель — приостановить развитие сколиоза, укрепить мышечный корсет.
Основные методы лечения делятся на две группы: консервативное и хирургическое лечение.
Консервативное лечение
Консервативное включает в себя:
- общеукрепляющую терапию;
- ЛФК;
- физиопроцедуры;
- массаж;
- мануальную терапию;
- вытяжение;
- применение ортопедических кроватей и корсетов;
- медикаментозную терапию.
Общеукрепляющая терапия заключается в налаживании режима дня, питания, применении витаминов. Помимо этого, устраняют все провоцирующие факторы. Необходимо подобрать ребенку правильный портфель, письменный стол и стул.

В рационе ребенка должны присутствовать в достаточном количестве белки, продукты, богатые витаминами. Дополнительно можно принимать витаминно-минеральные комплексы, назначенные врачом.
Полезно заниматься плаванием, спортивными играми (баскетбол, волейбол). Не рекомендуются такие виды спорта, как тяжелая атлетика, гимнастика, велоспорт, бокс.
Лечебная физкультура имеет огромное значение в лечении сколиоза. К выбору упражнений надо подходить с осторожностью, комплекс подбирается врачом. Цель ЛФК — укрепление мышечного корсета, исправление уже имеющегося искривления, формирование правильной осанки.
На начальной стадии заболевания упражнения можно выполнять дома. При выраженном искривлении — в медицинском учреждении под контролем специалиста.
Лечебная физкультура — длительны процесс, требующий терпения от пациента и врача. Главное в занятиях — их систематичность, только так можно добиться положительных результатов.
Массаж приносит хорошие результаты в комплексе с ЛФК. С его помощью укрепляются мышцы, восстанавливается кровоток, снимается напряжение. Массаж должен выполнять специалист, самостоятельное проведение массажа запрещено, так как может усугубить ситуацию.
Мануальная терапия с успехом применяется для лечения сколиоза. Больные отмечают снижение болевых ощущений, легкость в спине, улучшение общего состояния.
Физиолечение включает в себя такие процедуры, как: электрофорез, амплипульс и др. С их помощью снимают мышечный спазм, боль, воспаление.
При выраженном сколиозе показано ношение корсетов для снятия нагрузки на мышцы спины и формирования правильной осанки. Не следует носить корсет длительное время, чтобы мышцы не «обленились».
Вытяжение — довольно спорный метод. С одной стороны, увеличивается высота позвоночных дисков, с другой — происходит перерастяжение связок и мышц.
Медикаментозное лечение направлено на снятие мышечных болей, напряжения, воспаления. Группы лекарств, используемые для лечения:
- Нестероидные противовоспалительные препараты (Ибупрофен, Найз, Деклофенак) снимают воспаление.
- Обезболивающие (Анальгин, Баралгин, Кеторол) купируют болевой синдром.
- Миорелаксанты (Листенон, Мидокалм) снимают мышечный спазм, делают массаж и мануальную терапию более эффективными.
Видео: «Упражнения при сколиозе: рекомендации тренера»
Хирургическое лечение
Применяется на третьей и четвертой стадиях заболевания, когда консервативное лечение уже бессмысленно. Операции бывают одномоментными и этапными.
При одномоментных устанавливается металлическая конструкция за один раз. Правда в последствии придется делать корректировку в соответствии с ростом позвоночника.
Этапные предполагают установку штативов в несколько приемов. На первом этапе устраняют органические повреждения позвонков, затем устанавливают конструкции из металла.
Профилактика и прогноз

Нельзя сажать или ставить на ноги ребенка преждевременно. Нужно строго следить за осанкой, так как правильная осанка — это основа профилактики искривления позвоночника. Ребенок должен правильно питаться, находиться достаточно времени на свежем воздухе, играть в подвижные игры.
Занятия в спортивных секциях положительно сказываются на развитии человека, укрепляют мышечный корсет, способствуют правильному и гармоничному формированию скелета. Также нельзя допускать набора веса, при котором значительно увеличивается нагрузка на позвоночник, ухудшается обмен веществ.
Прогноз лечения зависит от степени выраженности деформации. На начальном этапе удается добиться хороших результатов, остановить развитие болезни добиться полного излечения. На поздних стадиях возможно только частичное исправление.
Заключение
Сколиоз — серьезное и опасное заболевание, которое может привести к инвалидности. Зачастую, возникает из-за недостаточного внимания со стороны родителей к ребенку. Гиподинамия, неправильное питание, избыточный вес, некорректно подобранная мебель приводят к деформации позвоночника.
Полного исправления дефекта возможно добиться, начав лечение на первом этапе. При выраженном искривлении удается лишь приостановить прогрессирование заболевания. Не допустить появление этого опасного недуга возможно с помощью профилактических мероприятий. По мнению ортопедов, «лечить сколиоз надо тогда, когда его еще нет».
Прочтите такие статьи:
- Как правильно лечить сколиоз у взрослых?
- О методах диагностики сколиоза можно узнать здесь
- Подробнее об S-образном искривлении позвоночника на странице https://spinatitana.com/pozvonochnik/grudnoj-otdel/skolioz/s-obraznyj-skolioz-chto-eto-znachit-i-kak-ego-lechit.html
Пройдите тест!
Оцените свои знания: насколько хорошо Вы усвоили материал. Что такое поясничный сколиоз и как часто он развивается?
Врач ЛФК
Проводит комплексную терапию и профилактику заболевания позвоночника, проводит расшифровку рентгенографии и МРТ снимков. Также проводит реабилитацию и восстановления физического состояния после травм.Другие авторы
Комментарии для сайта Cackle
Перекос таза
причины, симптомы, методы лечения и профилактики
Перекос таза – патология, возникающая при механическом повреждении, аномальном развитии опорно-двигательной системы и различных физиологических факторах. Кости таза выполняют важные функции: предотвращают травмирование тазовых органов, поддерживают баланс тела и способствуют равномерному распределению нагрузки. Лечением перекоса таза занимается врач-ортопед.
Симптомы перекоса таза
Патология характеризуется следующими симптомами:
- болевые ощущения во время движений;
- неустойчивость при ходьбе и частые падения;
- скованность движений;
- боль в спине, шее и плечах, иррадиирующая в ногу;
- болевой синдром в области паха;
- дисфункция мочевого пузыря, кишечника и половых органов;
- боль в коленном суставе и лодыжке.
На фоне перекоса таза может развиться радикулит. Он вызывает головокружение и головную боль, нарушение чувствительности кожи и тошноту.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 26 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Причины
Перекос таза возникает на фоне таких причин:
- ослабление мышц при сидячей работе и малоподвижном образе жизни;
- подъем тяжестей рывком и ношение их в одной руке;
- травмы связок, мышц и костей в области таза;
- перенесенные операции;
- заболевания желудочно-кишечного тракта;
- беременность и роды;
- наличие избыточного веса;
- эмоциональное перенапряжение;
- нарушение осанки;
- межпозвоночная грыжа – сопровождается длительным мышечным спазмом, что приводит к смещению;
- разная длина ног, приводящая не только к смещению таза, но и к его скручиванию.
Поврежденные мышцы при травмах теряюсь эластичность и становятся более плотными и напряженными.
Если пациент не занимается спортом, то у него наблюдается дисбаланс мышц. Некоторые группы мышц начинают ослабевать, а другие пребывают в постоянном напряжении.
К опасным травмам костей таза относятся переломы, при которых происходит разрыв тазового кольца. Если они неправильно срастаются, то у человека смещается таз Нередко перекос таза возникает у тяжелоатлетов и людей, занимающихся пауэрлифтингом.
Диагностика
В первую очередь врач выяснит, при каких обстоятельствах возникло смещение таза и анализирует жалобы пациента, после чего проводит визуальный осмотр с пальпацией болезненных участков. Чтобы поставить точный диагноз, может потребоваться сдача рентгена, компьютерная томография и МРТ позвоночника и костей таза.
Для диагностики перекоса таза в сети клиник ЦМРТ применяют разные методы:
К какому врачу обратиться
Смещение тазовых костей лечит ортопед. Он поставит точный диагноз, определит степень патологии, назначит лечение. Даст рекомендации по рациону и образу жизни. Если болезнь сопровождается сильными болями, понадобится консультация невролога.
Лечение перекоса таза
При перекосе таза врач назначает противовоспалительные препараты и обезболивающие средства. Если пациента беспокоит сильная боль, то потребуется кратковременный прием анальгезирующих лекарств и применение лечебных мазей.
В курс лечения также входят физиопроцедуры, мануальная терапия, лечебная гимнастика для укрепления мышц поясницы и области таза, массаж. Упражнения ЛФК травматолог подбирает сам, ориентируясь на индивидуальные особенности больного. Если мануальная терапия провоцирует выраженный болевой синдром, то можно заменить ее на регулярные занятия йогой. Помимо положительного действия на кости таза йога помогает нормализовать эмоциональное состояние.
Если перекос таза выявлен у ребенка, то требуется незамедлительное лечение. Оздоровительные процедуры в таком случае занимают еще больше времени. Они направлены на нормализацию деформированных частей тела. К эффективным физиопроцедурам для детей относятся лечения грязями, массаж, водолечение и лечебная гимнастика.
Если у пациента диагностировали межпозвоночную грыжу, то ему назначают точечный массаж, иглорефлексотерапию и гирудотерапию. Современным методом реабилитологии считается кинезитерапия. Ее суть заключается в выполнении пациентом специальных упражнений для восстановления функционирования суставов, связок и мышц. Также потребуется прием нестероидных противовоспалительных средств в течение 15-20 дней. При повышении рекомендуемых дозировок и срока приема возможно появление побочных эффектов в виде дисфункций желудка и кишечника.
Если консервативное лечение не помогло, то врач проводит рентген-контролируемую блокаду. В область сжатого нервного корешка вводят через иглу раствор гормонов и обезболивающих средств. Процедура проходит под местной анестезией. Спустя пару часов после нее пациента выписывают, поскольку состояние намного улучшается.
В случае, если болевой синдром не проходит ни под действием медикаментов, ни после эпидуральных блокад, врач назначает микродискэктомию. В ходе операции хирург использует микроинструменты и микроскоп и удаляет грыжу без травмирования окружающих тканей.
Для лечения перекоса таза в сети клиник ЦМРТ используют такие методы:
Осложнения
Перекос таза может привести к искривлению нижних конечностей, деформации стоп, лодыжек и коленей. Также к опасным осложнениям патологии относятся межпозвонковые грыжи, остеохондроз и радикулит. Они нарушают координацию движения и существенно снижают качество жизни пациента. Межпозвонковая грыжа способна оказывать компрессионное действие на нервные корешки и спинной мозг, усиливая воспаление, отек и спазм мышц. Не исключено нарушение подвижности в пораженной области. Радикулит опасен тем, что может спровоцировать инфаркт спинного мозга или паралич.
Смещение таза нередко вызывает искривление позвоночника, повышающее нагрузку на позвоночный столб и приводящее к постепенному разрушению костных структур. В будущем оно может вызвать дегенеративные изменения позвонков, деформирующий остеоартроз и другие болезни позвоночника.
Вследствие перекоса таза у больного появляются болевые ощущения в плечах, шее и спине, может возникнуть синдром запястного канала.
Профилактика перекоса таза
Для предотвращения перекоса таза следует соблюдать ряд рекомендаций:
- избегать травм опорно-двигательного аппарата;
- не допускать сильных нагрузок;
- заниматься плаванием;
- своевременно исправлять искривления позвоночника;
- вести здоровый образ жизни;
- контролировать свой вес;
- сбалансированно питаться.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Сколиоз поясничного отдела позвоночника представляет собой одну из достаточно распространенных патологий. Искривление позвоночника встречается у детей, взрослых и пожилых людей, и в каждом возрасте оно может быть вызвано совершенно разными факторами.
Причины сколиоза поясничного отдела позвоночника
Причин возникновения заболевания много. В их числе может быть наличие грудного сколиоза, который сопровождается возникновением аналогичной патологии в пояснице. Кроме того, провоцировать сколиоз в поясничном отделе позвоночника может:
- неодинаковое давление на диски между позвонками;
- недостаток движения и физических нагрузок;
- травмирование спины;
- избыточный вес, ведущий к дополнительным нагрузкам на поясницу;
- врожденные причины болезни;
- рахит, туберкулез и инфекции;
- детский церебральный паралич (в детском возрасте);
- ревматизм;
- беременность женщины;
- косолапость, плоскостопие;
- тесная одежда;
- опухолевые заболевания;
- грыжи;
- нарушения метаболизма.
Кроме того, существенное значение в формировании сколиоза данного отдела позвоночника имеет отсутствие профилактики.
Степени поясничного сколиоза
Сколиоз поясничного отдела бывает разных форм и степеней. Все они различаются в зависимости от тяжести болезни. Всего существует четыре степени, и на последних стадиях часто сколиоз нужно лечить оперативным путем, поскольку одних упражнений уже недостаточно.
Сколиоз поясничного отдела позвоночника 1 степени
Первой степенью сколиоза считается искривление позвоночного столба на 5–10 градусов. Заметить его в этот период сложно, поскольку болезнь никак иначе не проявляет себя, либо же могут возникать слабые боли. Нередко начало болезни выявляют случайно, когда человек обследует спину в связи с поиском других заболеваний. Между тем сколиоз в поясничном отделе позвоночника 1 степени вылечить проще всего. Для этого достаточно придерживаться несложных правил относительно организации места для сна и отдыха, а также регулярно делать упражнения. Но при этом понадобится наблюдение у доктора, который будет отмечать динамику заболевания.
Сколиоз поясничного отдела позвоночника 2 степени
Сколиоз в поясничном отделе 2 степени обнаружить проще. Возникает такой тип болезни, если 1 степень не была вовремя замечена и устранена. В этом случае угол искривления составляет 10–25 градусов, появляются отчетливые боли, а кривизна спины видна даже неспециалисту.
Симптомы
Самый главный признак поясничного сколиоза в том, что тазобедренный пояс несимметричен. При этом нижние конечности визуально имеют разную длину. Но вместе с этим симптоматика будет зависеть от того, какой тип сколиоза у человека возник. Типы поясничного сколиоза таковы:
- правосторонний;
- левосторонний;
- S-образный.
Самым главным симптомом является наличие болезненности в пояснице, человек сутулится, возникают боли в грудине, сильная слабость, а также могут наблюдаться перемены в походке. Человек с поясничным сколиозом из-за болей становится менее подвижным, а его конечности обладают не такой чувствительностью, как раньше. Могут появляться шейные боли, боли в ступнях, отеки в пояснице, а также онемение рук и ног. Часто картину дополняют нарушения в работе внутренних органов.
Диагностика
Диагностирование поясничного сколиоза 1 степени осуществляется только опытным врачом-неврологом. Конечно, можно и самому посмотреть на спину и определить, насколько ровный позвоночник, но при обращении к специалисту, кроме осмотра и опроса, вы будете направлены на диагностические процедуры, что позволит точно быть уверенным в наличии или отсутствии сколиоза, а также сопутствующих отклонений. Диагностика может включать в себя:
- Анализы крови и мочи.
- Измерение роста стоя, сидя, определение массы тела.
- Рентген, КТ или МРТ поясницы.
- Флюорографию.
- Исследование мышечного тонуса.
- УЗИ органов.
- Кардиографию и пр.
По итогам таких исследований врач определит, есть ли у вас сколиоз поясничного отдела позвоночника 1 или 2 степени, а при его наличии подберет оптимальный метод лечения.
Лечение
Лечатся деформации позвоночника только в комплексе. В процессе лечения применяются:
- медикаменты;
- ЛФК;
- операции.
Определяется метод лечения индивидуально.
Медикаментозная терапия
Чтобы снять воспаление, спровоцированное сколиозом в пояснично-крестцовом отделе, применяют нестероидные противовоспалительные препараты. Также может понадобиться применение обезболивающих и миорелаксантов, которые способствуют снятию спазма мышц.
ЛФК
Лечение сколиоза поясничного отдела позвоночника также обязательно заключается в прохождении курса профессионального массажа, посещениях мануального терапевта, применении иглоукалывания и физиотерапии. Не лишним будет соблюдать специальную диету в процессе лечения. Первая степень сколиоза часто лечится корсетами и упражнениями, которые подбираются врачом-неврологом индивидуально.
Хирургическое лечение
Сколиоз 1 или 2 степени поясничного отдела, как правило, не лечат операциями. Однако если болезнь прогрессирует, присоединяются нестерпимые боли, неврологические проявления, сердечная или легочная недостаточность и пр., хирургическое вмешательство неизбежно.
Профилактика
Развитие идиопатического сколиоза в поясничном отделе легко профилактировать. Достаточно соблюдать режим активности и отдыха, держать правильную осанку, обращать внимание на жесткость матраса для сна и правильное положение тела за столом, тогда риск возникновения патологии минимален.
О файлах cookie на этом веб-сайте
Мы используем cookie-файлы, IP-адреса и данные об устройствах для аналитики, чтобы Ваше посещение сайта было удобным и персонализированным. Вы можете отключить cookie-файлы в настройках вашего браузера. Продолжая пользоваться нашим сайтом, Вы даете согласие на обработку перечисленных данных и принимаете условия Политики обработки и обеспечения безопасности ПДн.