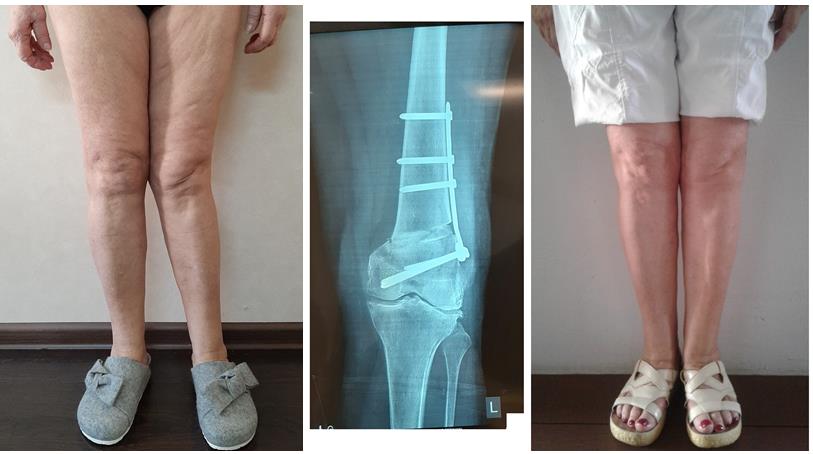
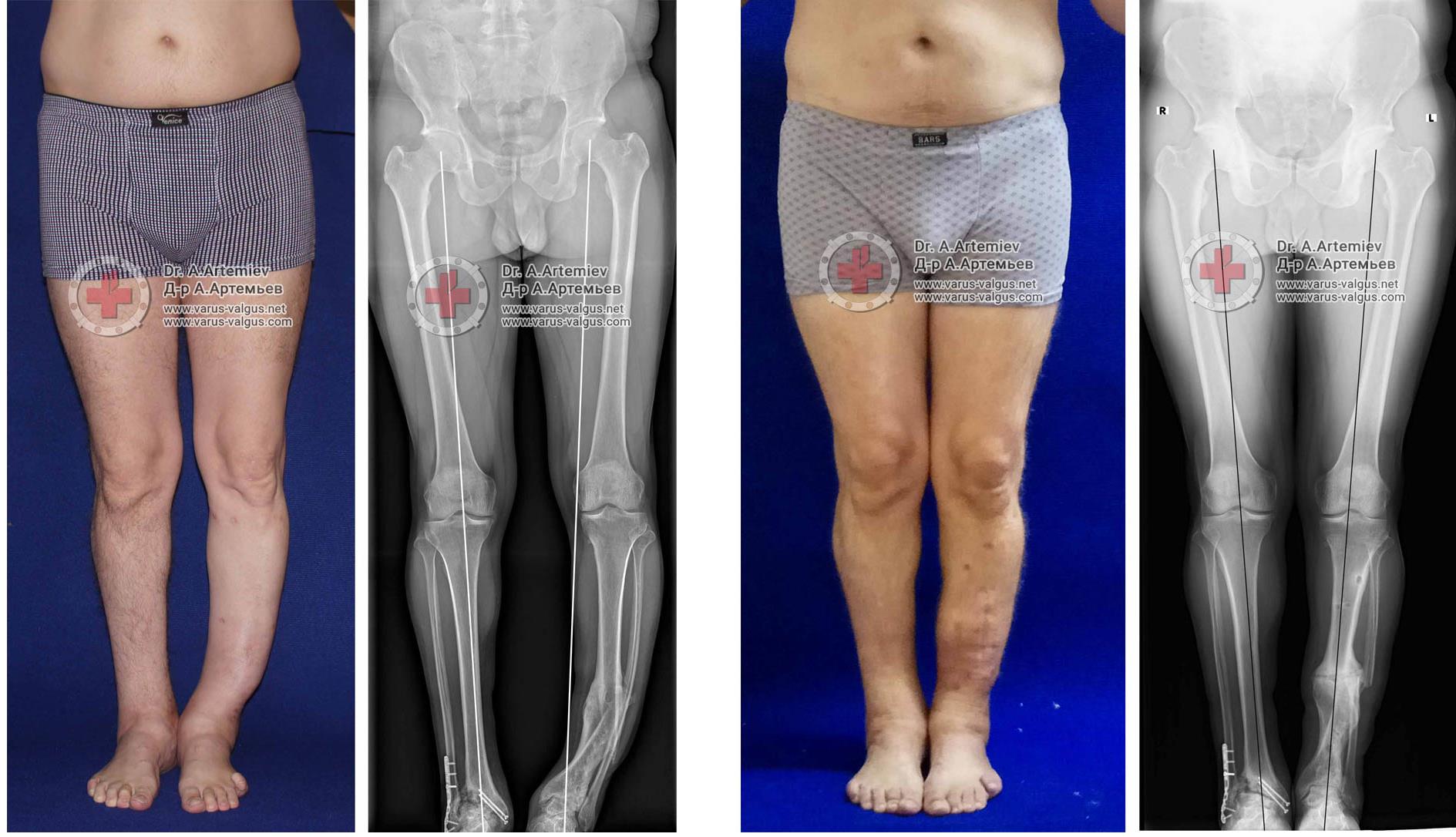
Вальгусная деформация коленных суставов — аномалия развития наследственного характера. При внешнем осмотре взрослого или ребенка ортопедом наблюдается Х-образное искривление ног. Одним из симптомов патологии становится боль в коленях, усиливающаяся после длительной ходьбы или подъема тяжестей. На рентгенографических снимках хорошо визуализировано нарушение процессов окостенения, а наружный мыщелок бедра выглядит скошенным.
Вальгусная деформация у взрослых часто сопровождается коксартрозом или гонартрозом, поэтому проводится дополнительное рентгенологическое обследование тазобедренного сустава. В терапии заболевания 1-2 степеней используются консервативные методы — массаж, физиопроцедуры, лечебная гимнастика, ношение ортопедической обуви. Пациентам с тяжелыми аномалиями показано хирургическое вмешательство, обычно остеотомия бедренной кости. Операции проводятся и в пожилом возрасте, поскольку являются единственным методом предотвращения развития артроза.
Характерные особенности патологии
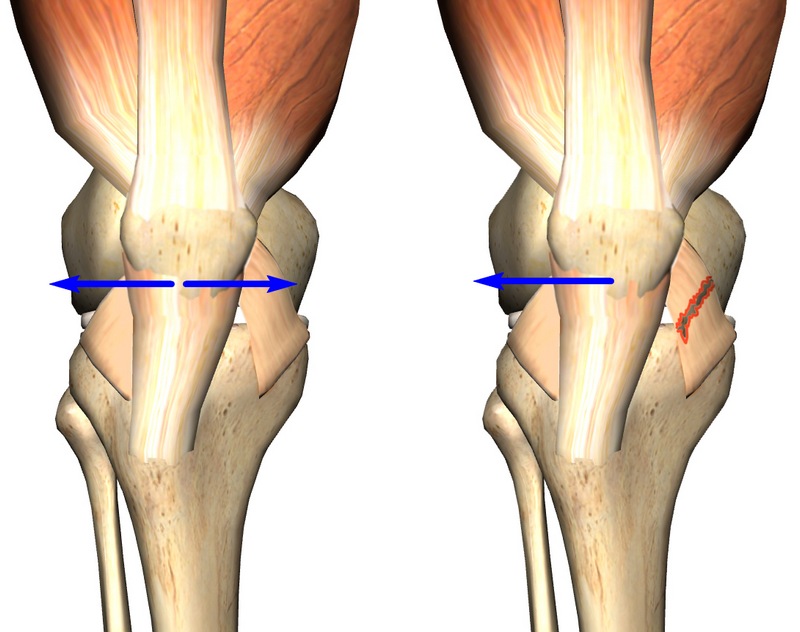
Развитие внутренних бедренных мыщелков происходит несколько быстрее внешних, поэтому для бокового искривления ног характерно формирование открытых наружных углов между бедрами и голенями. Результатом становится расширение внутренней суставной щели, сужение наружной. Патологический процесс негативно отражается на состоянии связочно-сухожильного аппарата. Соединительнотканные структуры растягиваются; для стабилизации сочленения человек во время ходьбы вынужден широко расставлять ноги.
При нормальном состоянии здоровья центры головок бедренных костей и голеностопных суставов объединены биомеханическими осями, которые проходят через середину коленей. Возникающие нагрузки равномерно распределяются между обоими феморо-тибиальными отделами, границей между которыми являются мениски. Если механическая ось отклоняется наружу или внутрь, то происходит смещение силового вектора, увеличение нагрузки, как на латеральные, так и на медиальные мыщелки. Такое состояние называется синдромом гиперпрессии. Последствием избыточной нагрузки на определенные мыщелки является повышение уровня напряжения в костных, мышечных, хрящевых тканях, связках, сухожилиях. Из-за возникшего дисбаланса анатомические элементы сустава быстро изнашиваются, что становится причиной развития деформирующего артроза даже у совсем молодых людей.
Вальгусная деформация коленей у детей
Ортопеды определяют, патологическое ли искривление ног у маленького пациента, при помощи обычного измерения. Они просят ребенка встать и плотно прижать колени друг к другу. Нормальным состоянием считается расстояние между лодыжками не более 5 см. Многие новорожденные появляются на свет с вальгусной деформацией коленных суставов из-за латеропозиции четырехглавой мышцы (ее отклонения наружу). Это считается временным дефектом, исчезающим по мере роста и формирования опорно-двигательного аппарата. Несмотря на то, что незначительное искривление принимается за физиологическую норму, ребенок ставится на учет у детского ортопеда. Он контролирует процесс окостенения, чтобы своевременно провести лечение при прогрессировании вальгуса.
В медицинской литературе описаны случаи рождения детей с деформацией коленей. Аномалия внутриутробного развития сочетается с такими патологическими состояниями:
- искривлением бедренной шейки;
- вальгусной установкой голеностопа;
- плоскостопием.
У ребенка может диагностироваться односторонний или двусторонний вальгус в зависимости от аномального развития одного или сразу двух коленных сочленений. Обычно патология выявляется в возрасте года, когда ребенок начинает уверенно передвигаться. К терапии приступают незамедлительно, пока связочно-сухожильный аппарат не подвергся необратимым изменениям.
Причины
Спровоцировать развитие вальгусной деформации у ребенка может слишком раннее начало самостоятельного передвижения. Связки, мышцы, сухожилия еще окончательно не сформировались, а сустав уже подвергается нагрузке. Чтобы удержаться в вертикальном положении, ребенок инстинктивно широко раздвигает ноги. Постепенно связки и сухожилия растягиваются, утрачивают способность стабилизировать сустав. Что еще может стать причиной искривления ног:
- нарушение пролиферации клеток хрящевых колонок в эпифизарной пластинке и роста трубчатых костей;
- суставные заболевания: псориатический, ювенильный, ревматоидный артрит, подагра, остеоартроз;
- перенесенный или имеющийся рахит, дефицит витамина D, нарушения его биосинтеза или абсорбции;
- болезнь Эрлахера-Блаунта, или искривление большеберцовой кости в ее верхней части;
- параличи ног любого происхождения;
- некоторые сердечно-сосудистые, эндокринные патологии;
- приводящая контрактура (ограничение движений) тазобедренного сочленения.
Все пожилые люди и старики входят в группу риска. В этом возрасте снижается продуцирование коллагена, а костные ткани становятся более хрупкими. Спровоцировать развитие суставных патологий, приводящих к деформированию колена, может избыточная масса тела, чрезмерная двигательная активность или, наоборот, малоподвижный образ жизни.
Вальгусная деформация коленных суставов иногда является последствием постравматического артроза коленного сустава. Неправильное сращивание костных отломков снижает функциональную активность сустава. Хрящи быстро изнашиваются, разрастаются костные ткани. В совокупности это приводит к деформации колена, искривлению конечности.

Клиническая картина
Ортопед выставляет диагноз уже при внешнем осмотре маленького или взрослого пациента по Х-образной форме ног. Чтобы выбрать оптимальный метод лечения, устанавливается степень вальгусной деформации. Для начальной степени характерно отклонение голени в сторону не более чем на 15°. При вальгусе второй степени — 15°-20°. Искривление третьей, самой высокой степени тяжести, сопровождается отклонением голени наружу на 20° и более.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Деформированное колено довольно быстро приспосабливается к перераспределению нагрузок, поэтому возникают только слабовыраженные болезненные ощущения. Их интенсивность нарастает после долгой ходьбы. При прогрессировании патологии меняется походка человека в результате появления плоскостопия. Больной, стараясь стабилизировать вертикальное положение тела, начинает шаркать, наклоняться в противоположную сторону. Со временем позвонки смещаются относительно друг друга — развивается сколиоз.
Методы лечения
Практикуется комплексный подход к лечению вальгусной деформации коленных суставов у детей и взрослых. В терапии используются ортопедические приспособления, физиопроцедуры, массаж, ЛФК. В большинстве случаев применения этих методик достаточно для полного выздоровления детей и взрослых. Хорошо поддается консервативному лечению вальгус 1 (иногда 2) степени у взрослых.
Медикаментозная терапия обычно не проводится. Для устранения болезненных ощущений могут быть назначены нестероидные противовоспалительные средства в таблетках или мазях (Найз, Ибупрофен, Кеторол).
Ортопедические приспособления
Ношение ортопедических изделий маленькими детьми позволяет довольно быстро справиться с искривлением ног. Это могут быть жесткие ортезы для фиксирования конечности в анатомически правильно положении. Врачи рекомендуют также ношение специальной обуви, обычно изготавливаемой на заказ, для устранения и профилактики плоскостопия. Ортопедические приспособления помогают равномерно распределять нагрузку на коленные суставы, предотвратить дальнейшее искривление ног.
При заболевании любой степени у детей и подростков практикуется использование фиксирующих шин, корригирующих накладок. Они устанавливаются только на ночь, снимаются в утренние часы. Противопоказаниями к такому методу лечения являются нарушения кровообращения.
Физиотерапевтические процедуры
В лечении вальгуса коленных суставов у детей и взрослых используются различные физиотерапевтические мероприятия: магнитотерапия, фонофорез, лазеротерапия, ударно-волновая терапия. Для нормализации кровообращения и ускорения процессов метаболизма больным назначается 10-15 сеансов озокеритовых и парафиновых аппликаций. Рекомендовано бальнеолечение минеральными водами, грязями. Но ведущим методом терапии явялется электростимуляция. Воздействие на сочленение импульсов электрического тока помогает достичь следующих результатов:
- нарастить мышечный объем, не изменяя при этом длину мышечных волокон;
- снизить выраженность болезненных ощущений;
- повысить адаптационные возможности, укрепить скелетную мускулатуру;
- ускорить движение лимфы, выводящей из сустава метаболиты;
- улучшить иннервацию, в том числе мышечных тканей.
Под влиянием электрических импульсов мышечные волокна поочередно сокращаются и расслабляются. Это особенно актуально для больных с 3 степенью вальгуса, определенные группы мышц которых могут постепенно атрофироваться. Укрепление мышечного корсета бедра, голеностопа, колена способствует поддержанию ног в анатомически правильном положении при ходьбе.
Массажные процедуры
Классический массаж показан пациентам для укрепления мышц и связочно-сухожильного аппарата. Его проводят на протяжении всего лечения с небольшими перерывами. Интенсивное воздействие полностью исключено — руки массажиста двигаются в усредненном ритме, а состояние пациентов контролируется. Как проводится массаж:
- сначала используются поглаживающие движения бедер, ягодиц, коленей, голеней для расслабления мышц, подготовки пациента к процедуре;
- затем область мышц разминается, растирается, сдавливается. Для укрепления мускулатуры массажист производит вибрирующие движения с различной амплитудой;
- на последующем этапе переходят к рубящим движениям, бедра и голени слегка поколачиваются и похлопываются;
- массаж завершается легким разминанием с поглаживанием.
Оздоравливающие процедуры показаны для снижения тонуса излишне напряженных, а иногда и спазмированных, мышечных волокон, укрепления ослабленных связок, сухожилий, мышц.
Лечебная физкультура и гимнастика
Комплекс упражнений для устранения искривления ног разрабатывает врач ЛФК. Тренировки должны быть систематичными 1-3 раза в день. Во время выполнения упражнений следует избегать повышенных нагрузок на колени, не заниматься дольше 30-40 минут. Какие движения терапевтически наиболее эффективны:
- лечь на твердую поверхность, выпрямить ноги, поочередно сгибать их, подтягивая колени к корпусу;
- лежа на спине, сводить/разводить прямые ноги, выполняя упражнение «ножницы»;
- сидя на табурете, пытаться ухватить стопами и удержать небольшой предмет, например, карандаш, мяч, деталь конструктора;
- приседать как можно ниже, сохраняя параллельное расположение стоп, стараясь не отрывать их от пола.
Ортопеды рекомендуют приобрести специальные коврики для устранения намечающегося или уже имеющегося плоскостопия. Они составлены из нескольких частей, каждая из которых имитирует какую-либо природную поверхность: песок, траву, мелкую и крупную гальку. Хождение по такому коврику детей можно скомбинировать с познавательными играми.
Хирургическое вмешательство практикуется при неэффективности консервативной терапии и диагностировании вальгусной деформации коленей у пациентов с остеоартрозом. Во время проведения операции часть берцовой кости удаляется, а затем происходит ее дальнейшее сращение. Хирургическое вмешательство при вальгусе у детей и подростков заключается сразу в придании ноге анатомического положения. Вальгусная деформация относится к прогрессирующим патологиям, поэтому результативность лечения зависит от своевременного обращения к врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Что такое искривление коленного сустава?
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
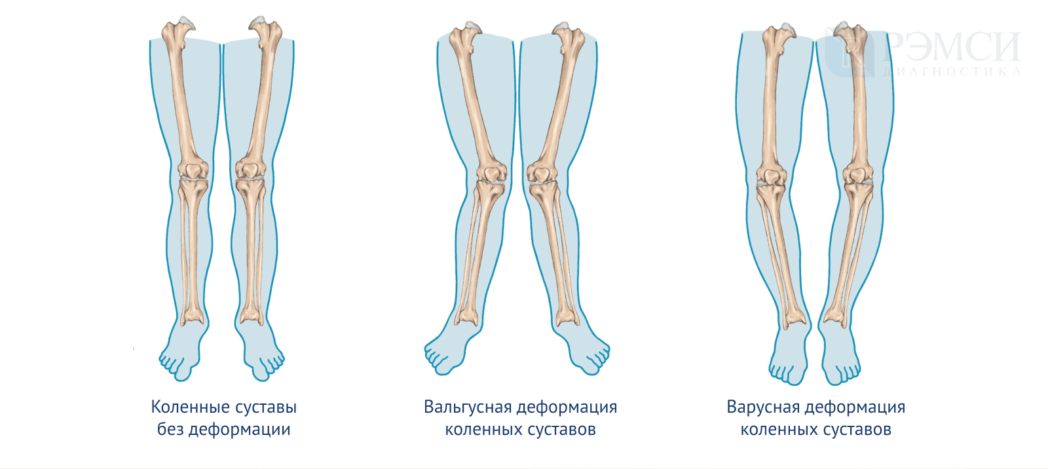
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
- вальгусная — колени выворачиваются внутрь, силуэт ног похож на букву Х;
- варусная — колени смещаются наружу, ноги напоминают букву О.
Заболевание делится также по степени проявления:
- лёгкая, при которой отклонение ноги не превышает 15 градусов;
- средняя, которая характеризуется углом ноги в 15-20 градусов и смещением механической оси ноги к краю кости;
- тяжёлая, при которой угол голени превышает 20 градусов, а колено находится за пределами механической оси ноги.
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
- было отравление токсическими веществами,
- происходили частые стрессовые ситуации,
- присутствовало лечение антибиотиками,
- были проблемы с эндокринной системой.
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
- при недостатке кальция и витамина D в пище,
- при избыточной массе тела,
- на фоне хронических или врождённых болезней хрящевой и костной ткани,
- при долгом ограничении движения,
- при слишком ранней попытке научиться ходить.
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.
У взрослого человека есть несколько путей приобретения этого заболевания:
- переломы ног со смещением,
- разрыв связок и вывих одного и того же колена несколько раз,
- повреждения и заболевания хрящевой ткани.
Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
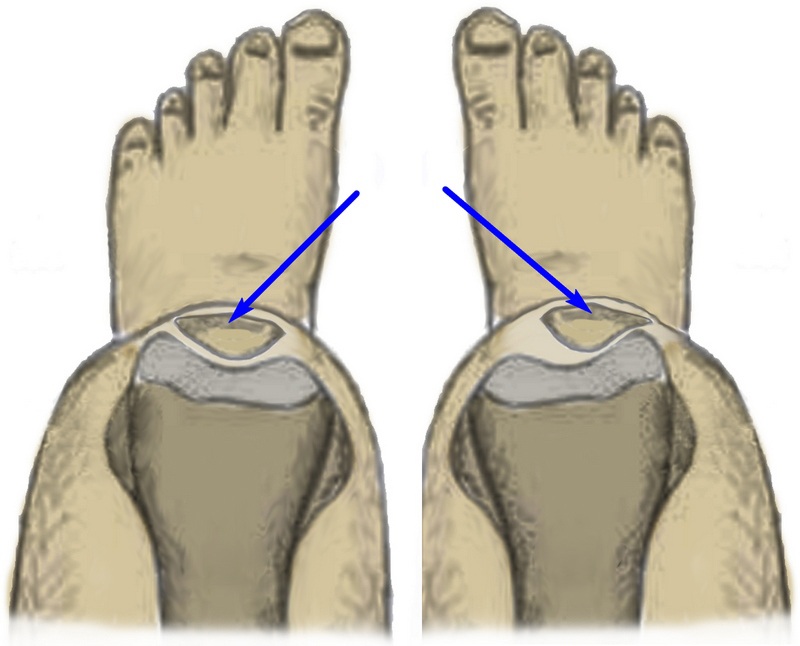
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
- рентген,
- ультразвуковая диагностика,
- МРТ суставов ноги,
- КТ таза и коленей.
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
У детей
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
У взрослых
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
Список литературы
- Алексеев В.В., Амелин А.В., Давыдов О.С. [и др.]. — Невропатическая боль: клинические наблюдения. Под редакцией Н.Н. Яхно // Методические рекомендации по диагностики и лечению невропатической боли – М.: Издательство РАМН.-2009.-С.6-31.
- Данилов А.Б., Давыдов О.С. Нейропатическая боль. — М.:БОРГЕС — 2007. – С.191.
- Bruyère O., Honvo G., Veronese N., Arden N. K., Branco J. et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO) // Semin Arthritis Rheum. — 2019.
- Abbott NJ. Astrocyte-endothelial interactions and blood-brain barrier permeability // J Anat. – 2002. – Vol. 200(6). – 629-38.
- Чичасова Н.В. Лечение хронических заболеваний суставов // Современная ревматология, 2012. ссылка
- Саковец Т.Г. Особенности нейропатической боли при поражении суставов // Практическая медицина, 2014. ссылка
Исправление ложной кривизны
При ложной кривизне колени и стопы смыкаются, а икры – нет. В результате от коленей до лодыжек образуется дефект мягких тканей, и создается впечатление худых и кривых ног.
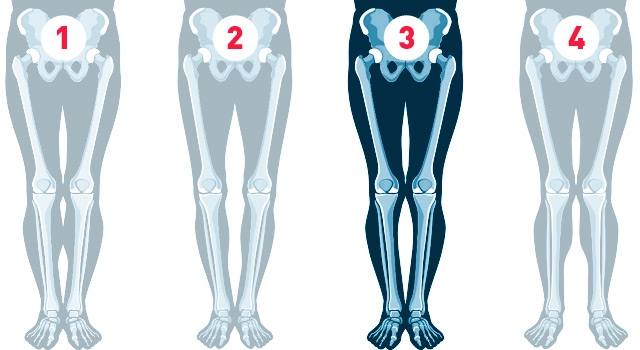
Выделяют 4 формы ног:
- Идеальные ноги. Предполагается смыкание коленей, икр и стоп и наличие трех промежутков между ними.
- Истинная О-образная кривизна (варусная деформация). Не смыкаются коленные суставы;
- Ложная кривизна. Связана с особенностями распределения мягких тканей на голени.
- Истинная Х-образная кривизна (вальгусная деформация). Не смыкаются стопы;
Что такое ложная кривизна ног
Чаще всего кривизна ног обусловлена различными деформациями костей нижних конечностей – бедренной или большеберцовой. Поэтому такая кривизна называется истинной. Она бывает О-образной (варус) и Х-образной (вальгус). Ложная кривизна связана с особенностями распределения мягких тканей, при этом на рентгенограмме ось конечности может быть прямой. При ложной кривизне колени и стопы смыкаются, и икры – нет. В результате от коленей до лодыжек образуется дефект мягких тканей, и создается впечатление худых и кривых ног.
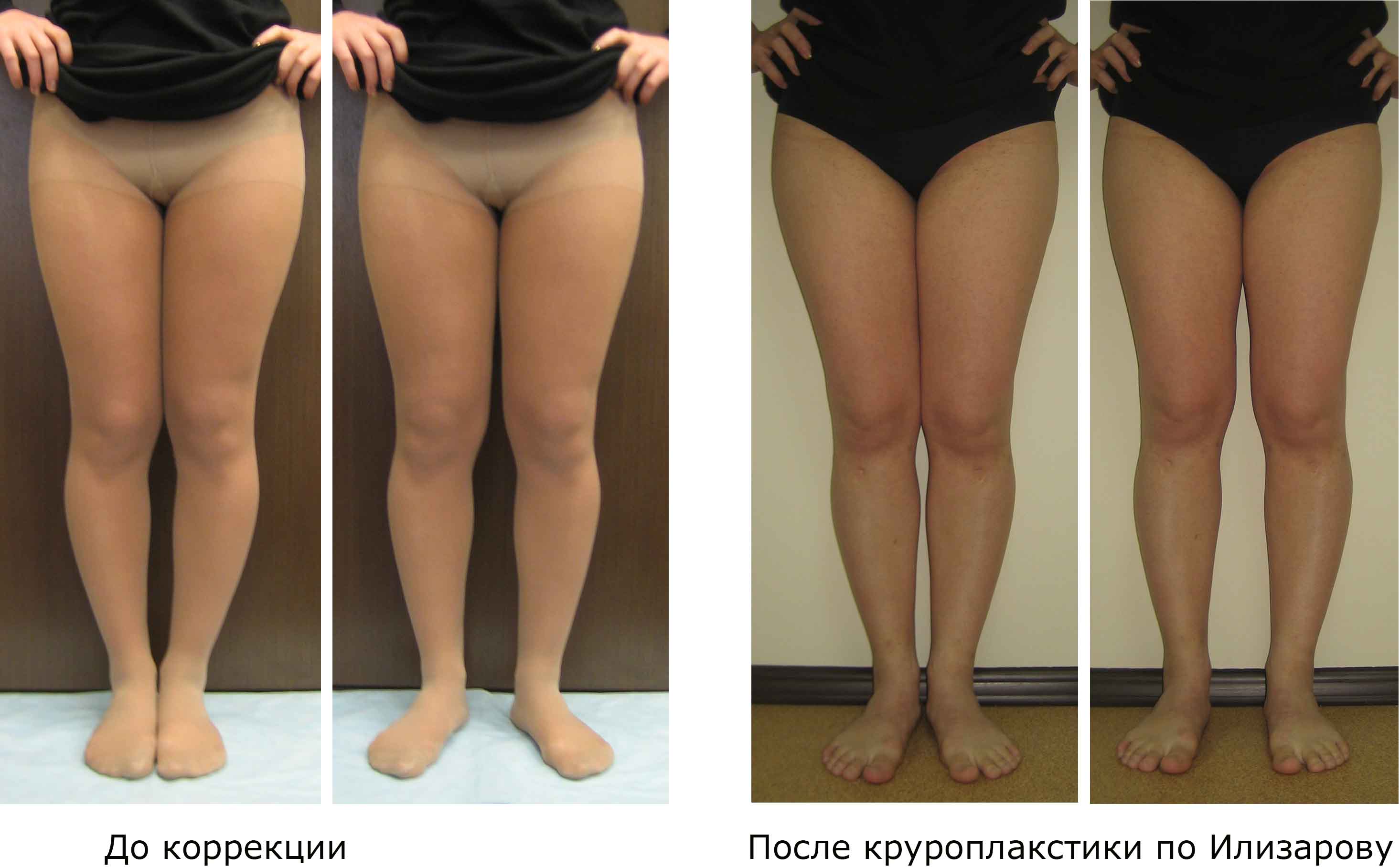
Если не смыкаются колени, то это — истинная кривизна ног, и нужна костная пластика по Илизарову. Если колени смыкаются, то это ложная кривизна ног, и нужна контурная пластика (круропластика).
Самые частые ошибки при коррекции кривизны ног
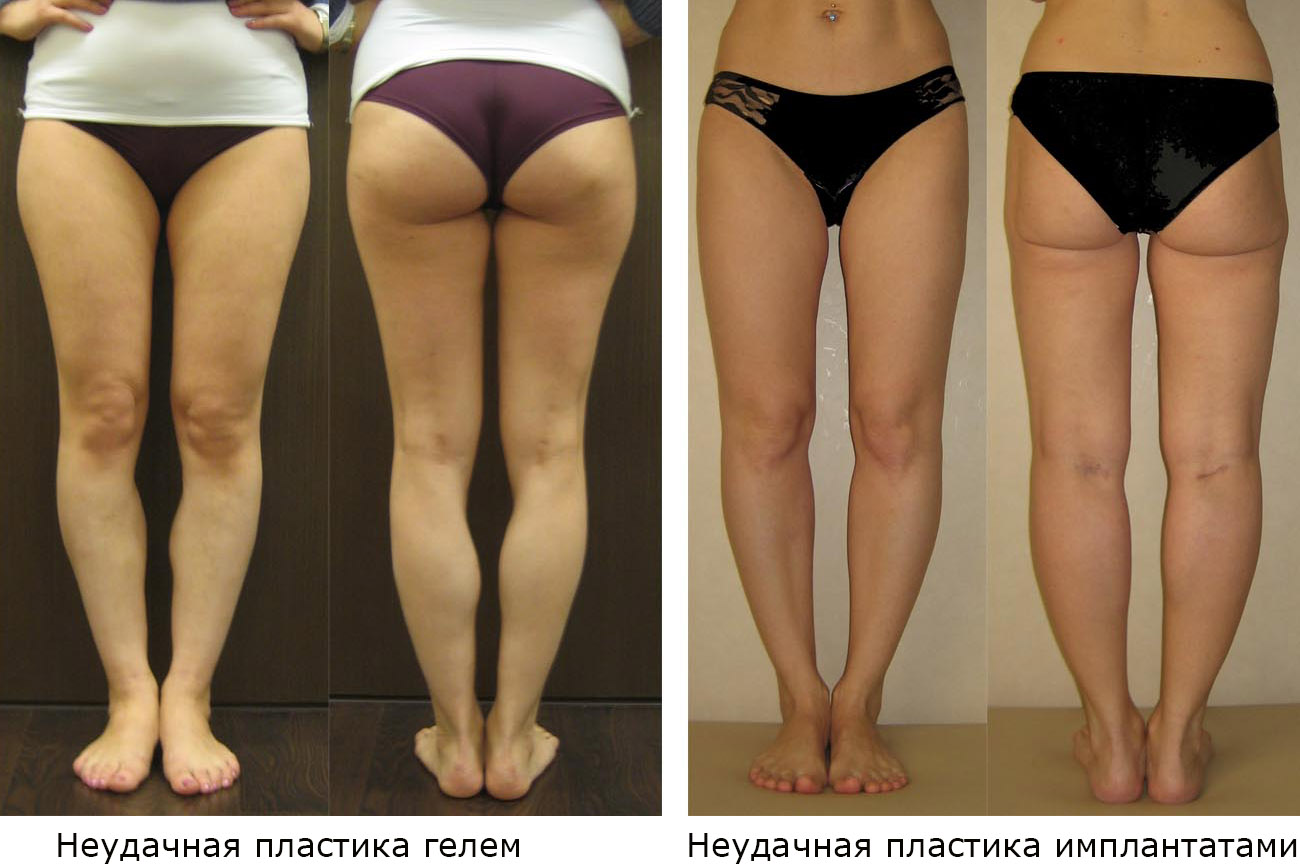
К сожалению, при попытках самостоятельно определить форму ног очень трудно отличить ложную кривизну от истинной. Очень часто пациенты с истинной кривизной обращаются к пластическим хирургам. В итоге, после пластики силиконовыми импантатми, получается неудовлетворительный результат. Голени становятся «тяжелыми», колени при этом не смыкаются.
Вместо худых кривых ног получаются толстые кривые ноги.
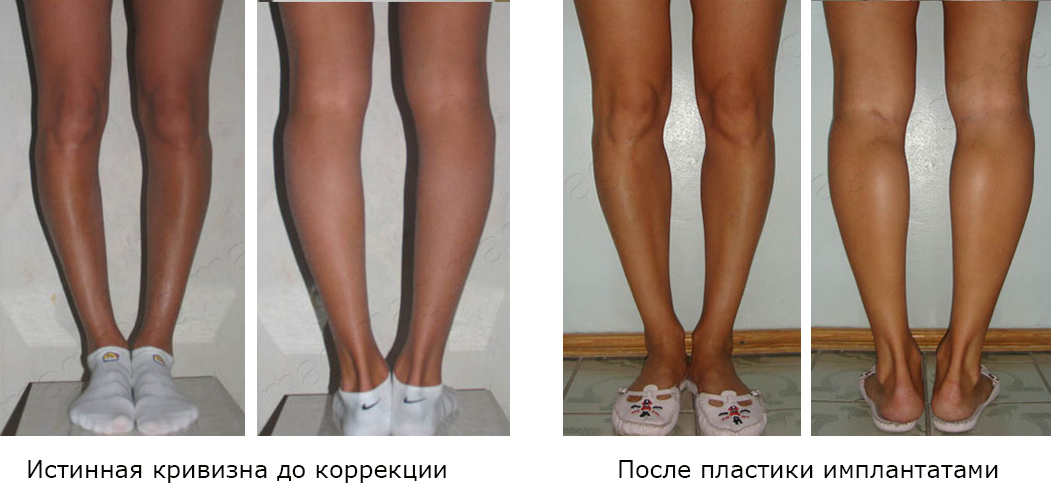
Пластика силиконовыми имплантатами у пациентки с истинной О-образной кривизной ног
Речь идет не об осложнениях контурной пластики, а о том, что неправильно определены показания к операции. А точнее — неверно определен тип кривых ног. На самом деле кривизна не ложная, а истинная. А при истинной кривизне необходима не контурная пластика, а корригирующая остеотомия или, иными словами, круропластика по Илизарову..
Неудачные результаты контурной пластики
Как исправить ситуацию
В таких случаях импланты извлекаются, и выполняется та операция, которую необходимо было выполнить с самого начала. Вместо одной операции получает фактически три операции. Но, по крайней мере, ситуацию можно исправить.
Исправление неудовлетворительного результата контурной пластики — извлечение имплантатов и круропластика по Илизарову
Круропластика – это пластика голеней.
Можно выделить несколько видов пластики голеней (круропластики):
- липофилинг — жировую ткань берут в другом месте и вводят в подкожную клетчатку в области голеней;
- пластика силиконовыми имплантатами;
- костная пластика по Илизарову — увеличение контура голени достигается смещением кости.
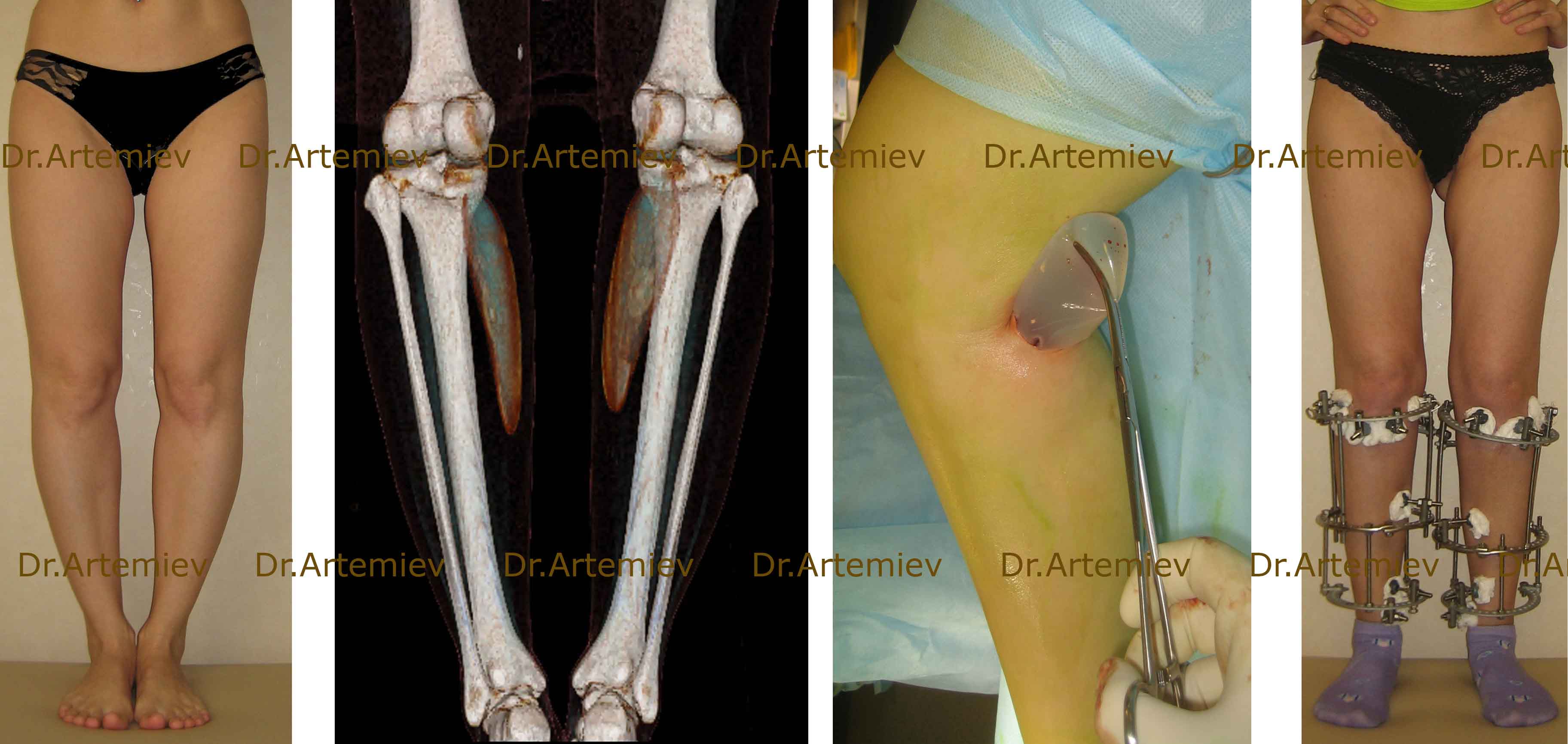
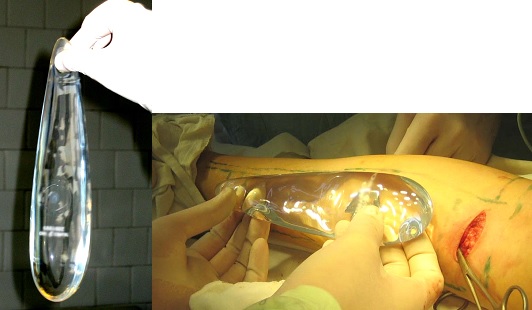
Чаще всего при ложной кривизне применяется круропластка силиконовыми имплантатами. Суть операции заключается в том, что в область наиболее выраженного дефицита мягких тканей вставляются специальные имплантаты. На таком же принципе основано увеличение молочной железы и ягодиц.
Схема увеличивающей пластики голеней силиконовыми имплантатами
Современные имплантаты представляют собой наполненные силикагелем пластиковые мешочки. Они различаются по форме и размеру.
Внешний вид имплантата каплевидной формы на этапе установки
Внешний вид пациентки с ложной кривизной до и после круропластики имплантатами
При ложной кривизне чаще всего применяют контурную пластику имплантатами. Эта операция имеет определенные преимущества — короткий реабилитационный период, быстрый эффект. Однако нужно понимать, что это всё-таки инородное тело, и с возрастом, по мере снижения мышечного тонуса, возможно их смещение. Необходимо также избегать травмы голеней во избежание повреждения имплантатов.
Бывают ситуации, когда даже при ложной кривизне пластика имплантатами может не привести к хорошему эстетическому результату. В таких случаях лучше использовать круропластику по Илиазрову. Т.е. выполняют корригирующую остеотомию с медиализацией.
Круропластика по Илизарову при ложной кривизне
На первый взгляд, круропластика имплантатами кажется более привлекательной, чем остеотомия – стационарный период 2-4 дня, не нужно носить громоздких аппаратов. Послеоперационный рубец длиной 3-4 см малозаметен. Однако нужно понимать, что положительный эффект от этой операции может быть достигнут только при ложной кривизне. Круропластика при истинной кривизне лишь усилит отрицательный эффект кривых ног. Поэтому нередко приходится извлекать имплантаты, которые были поставлены не по показаниям, и выполнять повторную операцию – остеотомию, т.е. круропластику по Илизарову.
Ложная кривизна ног — наиболее спорный вариант в плане выбора метода операции. Поскольку значительную роль в формировании формы ноги в данном случае играют мягкие ткани, чаще пациенты обращаются к пластическим хирургам. Если это действительно ложная кривизна, то такая операция, как контурная пластика, позволит получить хороший результат. Эта операция увеличивает икры, увеличивает их объем. Никакими упражнениями такого эффекта достичь невозможно.
Однако самый сложный момент — это правильная диагностика. Нужно обратить внимание на самый главный элемент: если колени смыкаются, то это ложная кривизна. Если же колени не смыкаются — то это т.н. истинная О-образная кривизна (варусная деформация). В таком случае единственный способ помочь — это корригирующая остеотомия с применением аппарата Илизарова.
Если Вас заинтересовала рассматриваемая проблема, и Вы хотите получить дополнительную информацию или профессиональную консультацию, звоните по телефону +7 909 641-36-41
Материалы в электронном виде (фото, рентгенограммы и пр.) отправляйте по адресу varus-valgus@yandex.ru
Фотогалерея работ
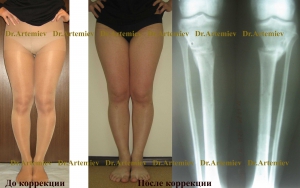
Женщина 43 лет. Ложная кривизна ног. Выполнили контурную пластику силиконовыми имплантатами каплевидной формы.
Женщина 27 лет. Ложная кривизна ног. Коррекция — остеотомия + медиализация.
Деформации суставов нижних конечностей – недуг, которая беспокоит как взрослых, так и детей. Первые признаки этих проблем, довольно часто появляются именно в юном возрасте, а с течением времени только прогрессируют.
Прежде всего, обозначим базовую терминологию:
- Вальгусное искривление – Х-образное, коленями внутрь
- Варусное искривление – О-образное, коленями наружу
К большому сожалению, дети с ДЦП очень часто страдают от деформаций суставов ввиду малоподвижного образа жизни, трудностей при передвижении и нарушений развития костно-мышечной системы.
Причины данных деформаций могут быть как врожденные, так и приобретенные. К врожденным можно отнести:
Чем опасно искривление суставов?
Кроме эстетического нарушения, это вызывает ещё болезненность и усталость ног при ходьбе и длительном стоянии. По мере взросления, будет возрастать нагрузка на одни связки и мышцы, а другие, в это же время будут излишне растягиваться. Изменения мышечной структуры, в свою очередь, будут способствовать деформации суставов, нарушению осанки и другим проблемам. Негативные последствия будут заметны по всему телу – от стоп, и до шеи. А самое главное – если не предпринимать никаких мер, они будут только прогрессировать.
Отёчность, боль во время движений, быстрая утомляемость, нарушение подвижности и координации – вот яркие и частые последствия обозначенной проблемы.
Как лечить вальгусные и варусные деформации?
Лечение варусного и вальгусного искривления суставов – процесс трудоёмкий и не быстрый. Обозначим первые шаги в этом направлении:
- Посещение врача-ортопеда (при необходимости ещё остеопата и невролога)
- Определение источника патологии и методов лечения
Когда удаётся установить причину заболевания, начинается активная фаза лечения. Среди традиционных методов можно выделить:
— ношение ортопедической обуви и стелек
— массаж
— лечебная физкультура
— физиотерапия
— в крайне тяжёлых случаях может потребоваться хирургическое вмешательство
Как лечат в «Первом шаге»?
Лечение проблемы опорно-двигательного аппарата в нашем центре нацелено на долгосрочный результат. Его основные принципы – комплексность, и борьба не только с последствиями, но и с первопричиной заболевания. Как правило, мы включаем в состав курса лечения следующие процедуры:
- остеопатическая коррекция
На этапе диагностики причин вальгусных и варусных деформаций особое внимание уделяется состоянию позвоночника. Осмотр остеопата – эффективный инструмент диагностики и коррекции обсуждаемых диагнозов.
- лечебный массаж
Массаж компенсирует неравномерную нагрузку на мышцы, связки и с суставы. Во время процедуры массажист прорабатывает не только проблемную область. Он начинает с позвоночника, работает с пояснично-крестцовой областью, и только потом – с ногами.
- ЛФК и кинезиотерапия
Эти процедуры позволяют нагрузить ослабленные мышцы и связки, вернуть им тонус. Таким образом снимается излишнее напряжение в проблемных областях. В связке с массажем физкультура показываеь наилучшие, и что немаловажно — быстрые результаты.
- аквареабилитация
Может применяться в достаточно тяжёлых случаях для мягкой разгрузки суставов и работы со спастикой.
После окончания активной реабилитации следует предпринять профилактические меры – носить ортопедическую обувь и стельки, регулярно заниматься физкультурой и проходить плановые обследования у профильных специалистов.
- Физио- и механотерапия
Терапия в имитаторе опорной нагрузки «Корвит», грязевые обёртывания, занятия на стабилоплатформе – эти и другие процедуры увеличивают эффективность основных методик лечения.
На что обратить внимание?
Официально в группу риска возникновения вальгусной и варусной деформации входят:
- дети до 1 года
- пожилые люди
- все лица, страдающие плоскостопием
- люди со смещением атланта и сколиозом
Если вы замечаете, что у вашего ребёнка неравномерно стаптывается обувь, он «шаркает» ногами, имеет «пружинистую» походку, не оставляйте это без внимания. Многие родители оставляют эти проблемы без внимания, рассчитывая, что ребёнок просто «перерастёт» эти проблемы. Также рекомендуем вернутся в начало текста, и ещё раз посмотреть на причины возникновения деформаций. В перечисленных пунктах упомянуты самые частые из них.
При возникновении подозрений на вальгусные и варусные деформации, мы рекомендуем не заниматься самолечением. Лучше сразу обратиться к квалифицированным специалистам. Например – в медицинский центр «Первый шаг».
Поделиться в социальных сетях:
- В чем причина кривых коленей?
- Как определить тип искривления?
- Как исправить нарушение?
- Восстановительный период
Нередко именно коленная область создает нежелательный визуальный эффект и впечатление о кривизне ног. В статье подробно говорим о том, как исправить кривые колени, а когда этого делать не следует.
Красота ног определяется преимущественно двумя параметрами:
- Насколько пропорциональна их длина по отношению к размерам тела.
- Насколько визуально ровными они выглядят.
В чем причина кривых коленей?
Искривления ног и коленей в частности принято делить на две больших группы:
- Ложная кривизна
- Истинная кривизна
В этом случае кости нижних конечностей сами по себе достаточно ровные и имеют правильную форму. А очертания ног искажаются за счет избыточного или, наоборот, недостаточного объема мягких тканей на бедрах и/или голенях.
Более серьезный случай. Здесь искаженную форму имеют сами кости, которые формируют коленный сустав. Такие деформации могут быть двух видов: варусные (О-образные), когда правое и левое колено вообще не смыкаются, и вальгусные (Х-образные), когда они чрезмерно сходятся друг с другом.
Причиной того, почему колени смотрят в разные стороны или, наоборот, прилегают друг к другу слишком плотно, при истинной кривизне являются генетические особенности скелета. Такие нарушения могут быть и последствием некоторых патологий, например, рахита. Одновременно нельзя забывать, что у маленьких детей разнонаправленность коленных суставов — физиологическая норма. В возрасте до 1 года почти у каждого ребенка наблюдается варусное искривление. Примерно к 3 годам оно переходит в вальгусную деформацию, а к 5–6 ноги выравниваются.
Как определить тип искривления?
Самый надежный метод различить ложную и истинную кривизну — рентгенографическое исследование нижних конечностей. Эта методика позволит визуализировать костные и суставные структуры и даст ответ: искривлены на самом деле кости ног или нет. Это важно, ведь ложная кривизна является прежде всего эстетическим недостатком и не влияет на состояние здоровья человека. А вот истинная способна менять походку и осанку, что в более зрелом возрасте может провоцировать появление патологий суставов.
Как исправить нарушение?
Прежде всего следует выяснить — ложное это искривление или истинное. Первое обусловлено неправильным распределением мягких тканей. А значит, его можно скорректировать дозированными и грамотно подобранными физическими нагрузками. То есть попросту прокачать те или иные мышцы, чтобы они придали ровные очертания бедрам, коленным суставам и голеням.
Но в случае истинной деформации спортивные упражнения или массажные техники бесполезны. Ведь ни одна из них не может повлиять на геометрическую форму твердых и прочных костных структур. Поэтому в данном случае единственный эффективный способ избавиться от «страшных коленей» — хирургическое вмешательство. Стоит учесть, что и здесь поможет не всякая операция. Например, нередко можно увидеть рекламные объявления клиник, которые обещают решить проблему при помощи круропластики. Данное вмешательство подразумевает установку в мягкие ткани голени силиконовых имплантатов или трансплантацию туда жировой ткани самого пациента. Однако так можно изменить лишь объем голеней, но не исправить искривление костей. По сути, круропластика просто маскирует имеющийся недостаток.
Операция, позволяющая действительно выпрямить коленные суставы, проводится при помощи аппарата Илизарова. Выполняют ее под общим наркозом, фиксируя систему на костях нижних конечностей. А затем их постепенно выравнивают, прикладывая точно рассчитанное усилие к спицам аппарата. Выпрямление проходит достаточно медленно, а все лечение длится 2–4 месяца.
Запишитесь на бесплатную консультацию пластического хирурга!
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Восстановительный период
2–3 суток после операции важно соблюдать постельный режим, а после постепенно увеличивать активность. Через неделю пациент выписывается домой, где продолжает лечение с периодическими контрольными визитами к врачу. Когда аппарат Илизарова снимут, полезно несколько недель походить в бассейн — это ускорит функциональную реабилитацию мышц и суставов ног. Окончательный результат станет очевидным через полгода — колени станут ровными и красивыми.
Если и вам собственные колени кажутся непривлекательными и неэстетичными, запишитесь на консультацию к врачам «СМ-Пластика» по тел.: +7 (495) 777-48-05. Специалист ответит на все вопросы и, в случае необходимости, окажет необходимую помощь.
Деформация колена
причины, способы диагностики и лечения
Деформация колена — заболевание, характеризующееся искривлением коленного сустава либо О — образного, либо Х — образного типа. Деформация проявляется при развитии костной ткани. Возможно искривление коленей и в старческом возрасте, объясняется интенсивной нагрузкой на ослабленный опорно-двигательный аппарат. Главным симптомом деформации коленного сустава кроме неправильной ходьбы считается боль, усиливающаяся при дополнительной физической нагрузке.
Причины деформации колена
Искривление коленей — вторичная болезнь, развивающаяся на фоне другого заболевания. Деформация коленного сустава развивается при поражении костной ткани. Выделяют следующие причины прогрессирования синдрома у ребенка:
- недостаточная концентрация кальция в организме;
- повреждения хряща;
- избыточная масса тела;
- хронические болезни суставных тканей;
- недостаточная концентрация витамина Д;
- физические повреждения коленей;
- деформирующий артроз коленного сустава;
- наследственный характер;
- заболевания костных тканей в детском возрасте;
- ребенок рано научился ходить;
- заболевания суставов воспалительного характера;
- сердечно-сосудистые болезни;
- паралич нижних конечностей;
- ограниченность движений в области таза;
- проникновение в организм матери токсинов при вынашивании ребенка;
- частые стрессовые ситуации;
- употребление лекарственных препаратов антибактериального характера во время беременности;
- загрязнения окружающей среды;
- нарушения в работе эндокринной системы у будущей матери увеличивают риск деформации коленей у ребенка.
Во взрослый период жизни деформация коленного сустава отмечается при физическом повреждении нижних конечностей:
- переломы ног, характеризующиеся смещением;
- разрыв связок с последующим отмиранием клеток;
- частые вывихи коленного сустава;
- повреждения хрящевой ткани.
Также у взрослого деформация развивается при загрязненной окружающей среде, недостаточной концентрации витаминов и минералов в организме, заболеваниях суставов и нарушении функционирования эндокринной системы.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 16 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Типы деформации коленей
В возрасте до 2 лет небольшое искривление коленных суставов считается нормой. Объясняется это особенностями строения мышц в данный возрастной период. В зависимости от стороны, в которую происходит искривление нижних конечностей, выделяют 2 разновидности. Каждая имеет характерную симптоматику:
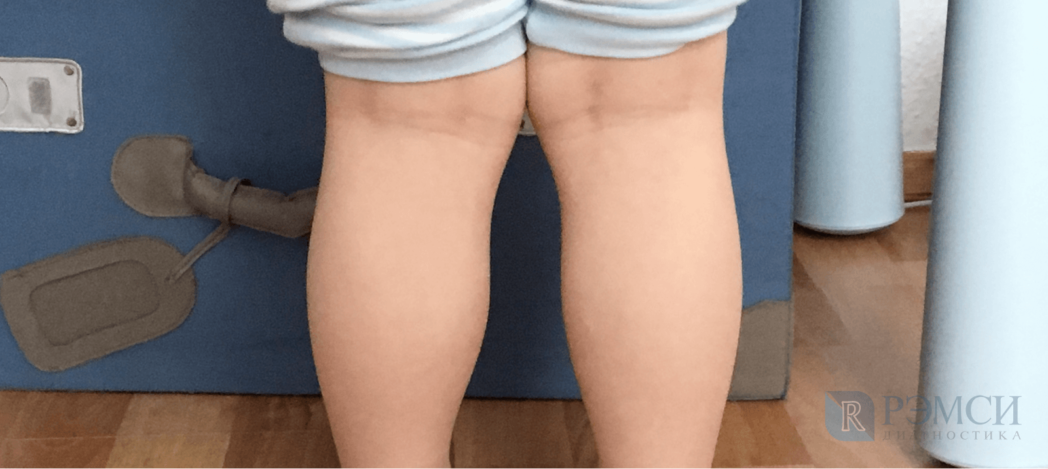
Вальгусная деформация коленей
Отличительная черта — искривление нижних конечностей Х — образного типа. У больного отмечается быстрая утомляемость при небольших нагрузках. Малыши постоянного просятся на руки. Развиваются дискомфортные ощущения при ходьбе, возможна боль в колене. Больной постоянно шаркает, прогрессирует плоскостопие. Иногда диагностируется искривление позвоночника.
Варусная деформация коленей
Искривление нижних конечностей имеет О — образную форму. На первоначальных этапах заболевания симптоматика выражена слабо. Характерная черта — косолапость. По мере развития болезни отмечаются нарушения в походке, развивается быстрая утомляемость при ходьбе. Характеризуется повышенной нагрузкой на позвоночник. Провоцируется развитие сколиоза.
Методы диагностики
При подозрениях на варусную разновидность искривления нижних конечностей назначается рентгенография. Потребуется обследование стоп, тазовой области. Назначается компьютерная томография или МРТ. Если причина развития деформации коленного сустава — заболевание внутренней системы, назначается консультация у врачей другого профиля.
Для диагностики вальгусной разновидности заболевания измеряется расстояние между щиколотками, когда стопы и голени сомкнуты. Назначается рентгенография для определения угла отклонения костей. При необходимости назначают УЗИ суставных тканей, плантографию, компьютерную томографию. Определяется концентрация кальция в организме.
Для постановки диагноза в сети клиник ЦМРТ пациент проходит комплексное обследование, включающее следующие процедуры:
К какому врачу обратиться
При первых признаках деформации колена запишитесь на прием к ортопеду. Он определит степень деформации, выявит причину изменений и поставит точный диагноз. Если понадобится, направит к другим узким специалистам — например, к травматологу-ортопеду.
Лечение деформации коленного сустава
Курс лечения составляется после прохождения диагностических процедур. Терапия направлена на устранение причины развития искривления коленей и сопутствующих симптомов. Для лечения варусной деформации на начальной стадии больному назначается специальная обувь для фиксации голеностопа, массаж, лечебная физическая культура. При нехватке витамина Д в организме и других минералов прописывают соответствующие лекарства. При тяжелой форме болезни используется оперативное вмешательство.
Чтобы вылечить вальгусную разновидность заболевания назначаются специальные ортопедические приспособления для использования во время сна. Избавиться от боли помогают физиотерапевтические процедуры. Физические упражнения назначаются для укрепления мышечных и суставных тканей нижних конечностей. Специалисты клиник ЦМРТ составят эффективный курс лечения с учетом индивидуальных особенностей течения заболевания:
Последствия
Если искривление коленного сустава не исчезает после достижения двухлетнего возраста, следует принять меры по устранению заболевания. Нагрузка на конечности увеличивается, мышечные ткани сформированы не до конца. Возможно распространение деформации за пределы коленного сустава. Увеличивается вероятность искривления позвоночника. Отсутствие лечения провоцирует поражение стоп, прогрессирует плоскостопие. Развиваются следующие осложнения:
- длительные болезненные ощущения в нижних конечностях;
- гонартроз;
- травмирование мениска в коленной области;
- повреждение крестообразной связки.
Профилактика деформации коленного сустава
Для снижения вероятности искривления коленей требуется отказаться от интенсивных физических упражнений. Рекомендуется выполнять следующие правила:
- ежедневно заниматься гимнастикой;
- записаться на плавание;
- отказаться от употребления алкогольных напитков, курения, приема наркотических препаратов;
- ежедневно гулять на свежем воздухе;
- в профилактических целях принимать витаминные комплексы до 3 лет;
- рацион питания должен обеспечивать достаточное количество кальция;
- использовать обувь высокого качества;
- раз в полгода проходить профилактический осмотр в медицинском учреждении;
- при обнаружении симптомов деформации коленей обратиться к врачу.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Деформация ног, или кривые ноги, что это, отчего возникает, к чему приводит и как это можно лечить.
Причин развития деформаций ног на уровне коленного сустава много. Основные из них – это индивидуальные особенности роста и развития, рахит, посттравматические деформации, несостоятельный остеогенез, и появление вторичной деформации на фоне повреждения связочного аппарата коленного сустава или первичного артроза.
За последние 20 лет значительно возрос интерес к корригирующим остеотомиям на уровне коленного сустава. Это связано, во-первых, с желанием уйти от тотального эндопротезирования, или хотя бы максимально его отсрочить, а во-вторых, с поиском возможности сохранения собственного сустава в условиях повреждения внутрисуставных структур – суставного хряща, крестообразных связок, менисков.
Почему же тренд к раннему эндопротезированию коленного сустава существовавший на протяжении последнего десятилетия 20 века изменился?
Эндопротезирование коленного сустава – очень хорошая и технологичная операция, но даже после неё в 20% случаев у людей сохраняется болевой синдром, и они остаются не удовлетворены результатом операции. Через 15-20 лет после первичной операции необходимо делать ревизию, и во многих случаях эта операция технически сложнее и сопровождается большим количеством рисков и осложнений. Поэтому продолжается поиск решений для того чтобы отсрочить или избежать эндопротезирования.
Кому показано проведение операции по коррекции деформации конечностей?
- Лица с изолированным наружным или внутренним остеоартрозом коленного сустава (вальгусная и варусная формы) в возрасте до 65 лет, с полной амплитудой движений, без лишнего веса.
- Деформация без артроза у молодых пациентов. При выраженной деформаций (вальгусварус) которая в любом случае, через какое то время приведёт к артрозу.
- Посттравматическая деформация (угловая, ротационная, укорочение) например после перелома бедра или голени.
Какие существуют методы исправления деформаций ног?
Основные методы исправления деформации это остеотомии с последующей внутренней или внешней фиксацией. Остеотомии – это искусственные переломы, которые позволяют смещать фрагменты кости относительно друг друга. В случае если деформация угловая, и планируется коррекция в одной плоскости или в двух, возможно использование погружных фиксаторов, таких как пластины с угловой стабильностью и интрамеддулярные штифты. В случае когда планируется исправление угловой деформации, ротации и длины то целесообразно использование аппарата Илизарова или Гексапода.
В нашей стране накоплен самый богатый опыт использования аппарата Илизарова в мире, что неудивительно, учитывая то, что он был придуман и внедрён в практику выдающимся отечественным врачом, учёным и изобретателем Гавриилом Абрамовичем Илизаровым.
Ниже рассмотрим показания, технику выполнения операции и результаты лечения различных деформаций нижних конечностей на клинических примерах.
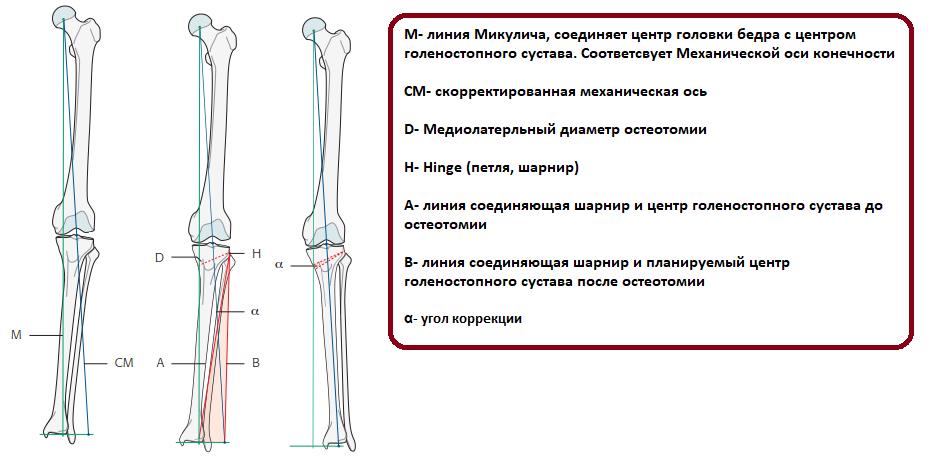
Для планирования операции по коррекции деформации нижних конечностей вам потребуется сделать рентгенограммы обеих нижних конечностей стоя с нагрузкой весом тела. Это позволит определить расположение анатомических и механических осей, обнаружить вершину деформации, произвести расчёт необходимой коррекции и выбрать оптимальный метод последующей фиксации остеотомии.
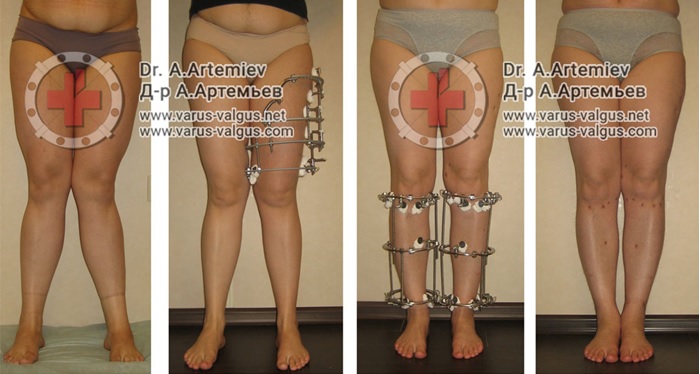
Клинические примеры операций по коррекции деформации нижних конечностей с использованием аппарата Илизарова.
Часто встречающаяся ситуация – вальгусная деформация ног + наружная ротация + укорочение левого бедра 2 см. Слева деформация более выражена, поскольку деформированы были и бедро, и голень. Провели двухэтапную коррекцию. 1 этап – левое бедро, 2 этап – обе голени. Genu valgum (в отличие от genu varum) часто обусловлена деформацией бедренных костей. Поэтому для определения объема операции обязательно нужен рентген ног по всей длине.
При такой значительной деформации уже к 50 годам развивается деформирующий артроз коленных суставов преимущественно с вовлечением наружных отделов. Когда деформация прогрессирует, операция по исправлению оси становится уже не настолько эффективна. Кроме того, вальгусное колено намного сложнее в плане эндопротезирования.
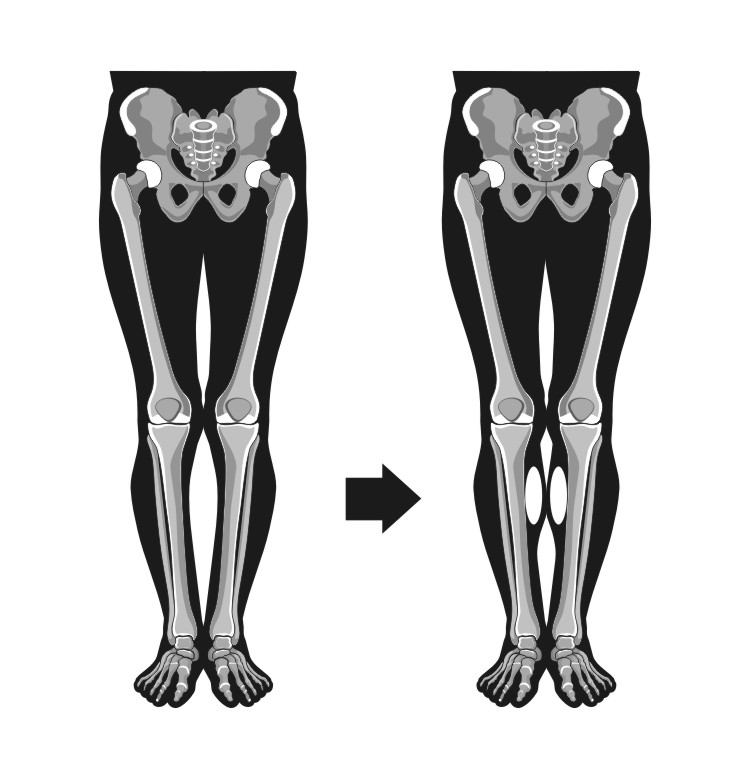
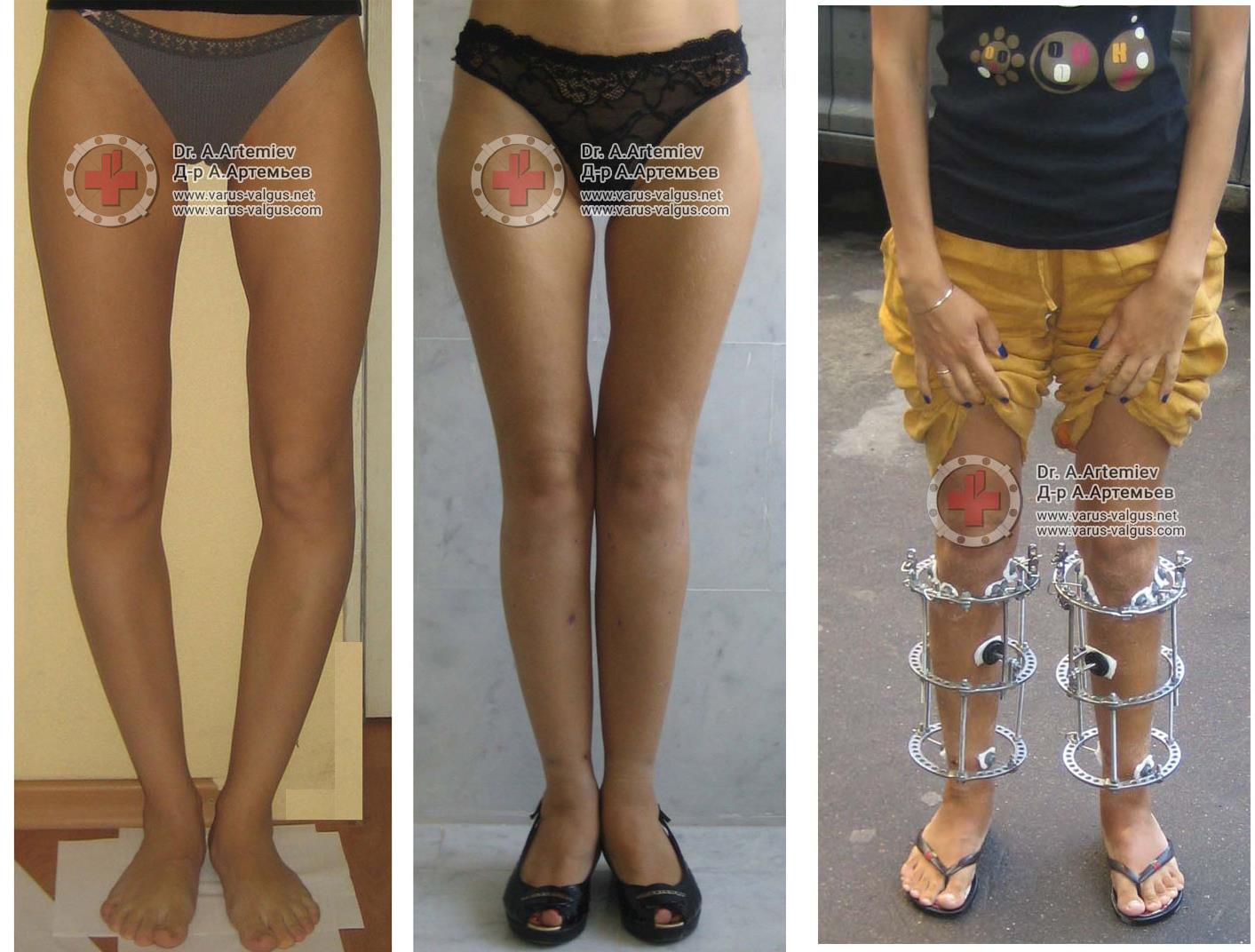
Достаточно грубая варусная деформация у девушки 25 лет исправленная при помощи метода Илизарова. У аппаратной методики есть важное преимущество, она позволяет производить коррекцию в любых плоскостях, одновременное увеличение длины, и одновременно проводить вмешательство на обеих нижних конечностях. Аппарат Илизарова можно спрятать под свободными брюками, и ходить без трости или костылей. Подобная операция не только является профилактикой развития в последующем гонартроза с поражением внутренних отделов коленных суставов, но так же значительно влияет на эстетику нижних конечностей, что крайне важно, когда мы говорим о девушках.
Ещё один клинический пример, одновременного исправления угловой, ротационной деформации и укорочения левой голени. Травма за 5 лет до операции в результате падения с 5 этажа, левая голень срослась с грубой варусной деформацией, удлинением и внутренней ротацией, правая нога укоротилась за счёт явлений посттравматического артроза голеностопного сустава. В итоге ноги получились вот такими. Обращало на себя внимание, что деформированная левая голень длиннее правой. При выпрямлении эта разница стала бы еще более заметной. В итоге решили укоротить левую голень и выпрямить её. Резецировали около 5 см берцовых костей и срастили их в прямом положении. Устранили варус и внутреннюю ротацию.
Виды деформации коленной чашечки
Кривые ноги в коленях считаются нормой у детей до двух лет, что связано с особенностями их физического развития. Но если отклонение от нормы, заметное невооруженным глазом, сохраняется и в более позднем возрасте, стоит побывать на приеме у профильных специалистов. Различают два типа патологии:
- вальгусная деформация;
- варусная деформация.
В первом случае коленные чашечки смещаются вовнутрь, такое положение именуется х-образной деформацией коленного сустава. Во втором случае, наоборот, колени словно бы вывернуты наружу, про таких детей часто говорят: ноги колесом. Примечательно, что подобные отклонения чаще всего встречаются у маленьких детей и у пожилых людей: это является следствием серьезных нарушений работы опорно-двигательного аппарата.
Почему колени деформируются
Причин, по которым развивается патология, довольно много. Среди них — неравномерное развитие мышц, которое приводит к смещению и выворачиванию коленей, травмы, возрастные изменения костной ткани, наличие различных заболеваний. Например, вальгусная деформация коленных суставов чаще всего развивается по причине увеличения расширения суставной щели за счет интенсивного развития мыщелковых суставных костей, что обычно наблюдается у детей. Человек в возрасте может столкнуться с искривлением коленного сустава по причине растяжения связок, а также на фоне развития других заболеваний — артроза, ожирения, нарушения функций нервной системы, поражений головного мозга (инсульт).
Причиной врожденного искривления колена могут стать:
- Недостаток кальция и витаминов в организме женщины во время беременности.
- Попадание в организм будущей матери токсинов, а также употребление некоторых видов антибиотиков.
- Проблемы с эндокринной системой у роженицы.
- Неблагоприятная наследственность (аналогичные заболевания были у родителей, бабушек, дедушек).
- Родовые травмы.
У ребенка проблемы с коленными суставами могут возникнуть из-за избыточного веса или нехватки витамина D, что приводит к развитию рахита. Нередко именно авитаминоз является причиной гиперподвижности суставов и приводит к тому, что колени у малыша выгибаются назад. Еще один источник неприятностей — неправильно подобранная обувь с мягкой подошвой и без задника, из-за которой могут возникнуть проблемы с суставами.
У людей зрелого возраста заболевания опорно-двигательного аппарата встречаются довольно часто. Основная причина — ослабление мышц и связок, проблемы с костями. Подагра, артрит, гонартроз, избыточный вес — дополнительные факторы риска, которые могут привести к сколиозу коленного сустава. У женщин спровоцировать патологию коленного сустава могут высокие каблуки. Ну и, конечно, не стоит сбрасывать со счетов травмы, даже самые незначительные. Иногда несильного удара в область коленной чашечки достаточно, чтобы со временем она деформировалась.
Когда следует обращаться к специалистам
Чем раньше будет произведен медицинский осмотр, тем выше шансы избавиться от патологии и при этом сохранить здоровье. Ведь искривление ног может стать причиной серьезных нарушений функции позвоночника и внутренних органов.
Что могут предложить медики
Лечение деформации коленного сустава является комплексным и подбирается в зависимости от того, какие причины привели к развитию патологии. Детям в большинстве случаев назначают витамины и лекарственные препараты, а также физиотерапию. Взрослым — укрепляющие физические процедуры и обезболивающие препараты. Для выравнивания ног обычно используются специальные ортопедические приспособления, в некоторых случаях целесообразно хирургическое вмешательство.
В каждом конкретном случае лечение назначается после тщательного медицинского обследования. Нередко требуются консультации смежных специалистов: эндокринолога, невропатолога, кардиолога.
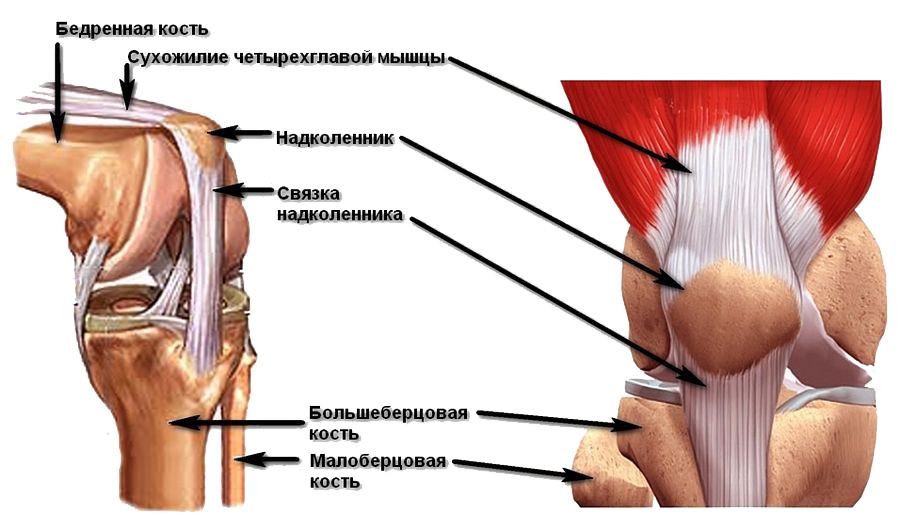
Анатомия надколенника и коленной чашечки
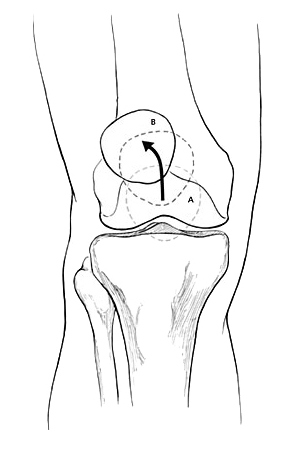
Сухожилие, в котором расположен надколенник, образовано 4-мя мышцами передней бедренной поверхности. В нижней части коленной чашечки расположена собственная связка надколенника, присоединенная (прикрепляемая) к большеберцовой кости. Когда нога находится в разогнутом положении, коленная чашечка, как бы, плавает в суставной щели над коленным суставом. При этом, при сгибании нижней конечности, надколенник ложится в суставную борозду, расположенную на концах (мыщелках) бедренной кости.
С внутренней части коленная чашечка имеет достаточно толстый (до 5 мм) хрящевой слой, обеспечивающий нормальное скольжение по мыщелку бедра.
На рис. 1 изображено колено в согнутом положении. При этом, коленная чашечка, расположенная в бороздке, работает, как блок, повышая силу тяги сухожилия.
Нормальная работа коленной чашечки возможна при условии центрированного (правильного) его расположения в бороздке бедренной кости. В противном случае может наблюдаться наклон коленной чашечки.
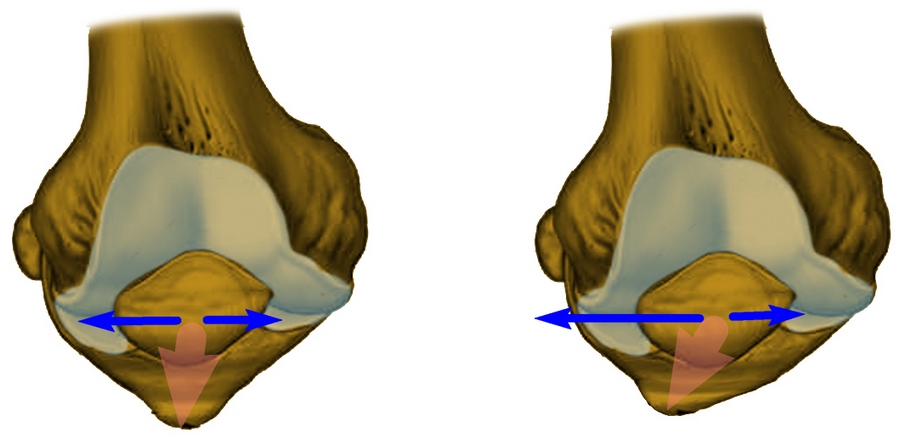
На рисунке слева показано нормальное (центрированное) положение надколенника. Справа – положение надколенника смещено.
В подавляющем большинстве ситуаций, при наличии тех или иных проблем в бедренно-надколенниковом суставе, коленная чашечка смещается в наружную сторону, и лишь изредка – во внутреннюю. Незначительные наклоны во фронтальном направлении могут говорить о наличии высокого давления надколенника на мыщелок, или, как называют данную патологию в медицине, латеральной гиперпрессии. В свою очередь, если коленная чашечка смещается во внутреннюю часть, пациенту диагностируется медиальная гиперпрессия.
Как показывает медицинская практика, даже незначительное смещение надколенника может спровоцировать его подвывих. В то время, как полный выход коленной чашечки за пределы бороздки – ее вывих.
На рис. 3 в направлении слева на право отображено нормальное состояние коленного сустава с одинаковой шириной наружной и внутренней частей. Далее, показана латеральная гиперпрессия, при которой внутренний просвет шире, нежели наружный. На следующем изображении можно наблюдать выход части коленной чашечки за пределы бороздки при подвывихе. И, затем, можно наблюдать полное смещение надколенника за пределы сустава при вывихе.
Наклон, а также подвывих коленной чашечки являются одним из примеров его нестабильности, при которой может наблюдаться полный вывих.
Причины
Возникновение и патологическое развитие наклона надколенника, а также его подвывих провоцируются множеством факторов и, в большинстве случаев, сразу несколькими.
Наиболее значимыми причинами данного недуга являются:
- аномалии развития нижних конечностей;
- ослабление внутренней связки, либо чрезмерное натяжение поддерживающей коленную чашечку наружной связки;
- слабость внутренней широкой мышцы бедра;
- аномальная форма ног:
- Х-образное или вальгусное искривление голеней;
- высокое стояние надколенника
- внутренняя ротация голени и многое другое.
Анатомически, коленная чашечка имеет 2-е расположенные по бокам связки, удерживающие ее и не дающие ей смещаться внутрь и наружу. При этом, чрезмерное натяжение наружной, либо ослабление внутренней связки могут провоцировать существенное смещение надколенника кнаружи.
При нормальном, строго центрированном положении коленной чашечки в бороздке (мыщелке), тяга внутренней и наружной связок строго сбалансирована. В случае возникновения дисбаланса (например, при серьезных повреждениях и разрывах связки) надколенник будет смещаться кнаружи вследствие отсутствия компенсации тяги наружной связки.
Помимо связок, стабильность коленной чашечки обеспечивают и мышцы, в том числе и внутренняя (медиальная). Являющаяся составным элементом четырехглавой мышцы бедра, данное мышечное образование отвечает, в том числе, и за стабильность коленной чашечки, исключая ее смещение кнаружи.
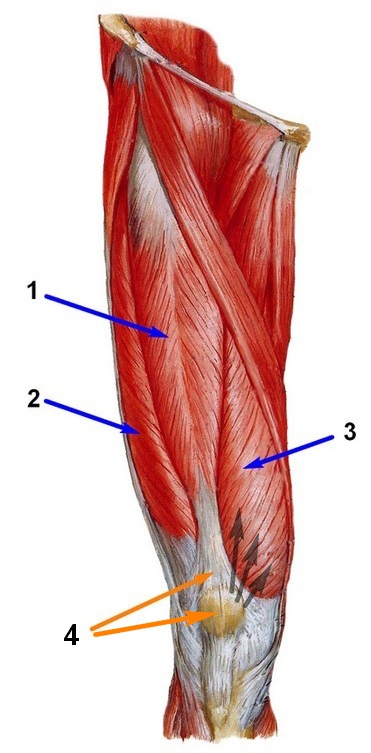
На рис. 5 отображены бедренные мышцы (вид спереди): 1 – прямая, 2 – латеральная, 3 – медиальная, 4 – промежуточная. Черными стрелками отмечена тяга медиальной мышцы.
Вальгусное или Х-образное искривление голеней кнаружи
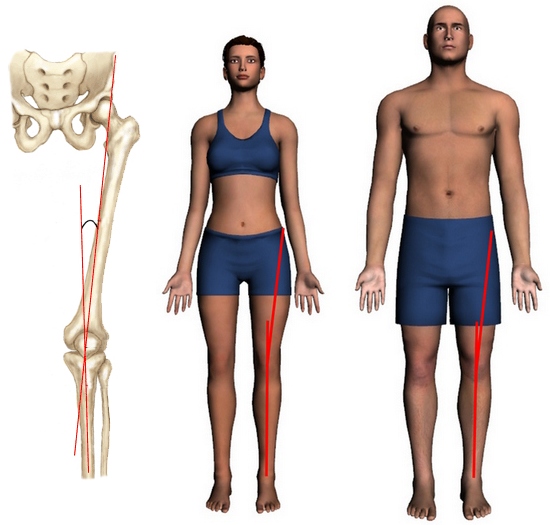
Голень соединяется с бедренной костью под так называемым Q-углом (углом квадрицепса), определяемым шириной таза. Как правило, у женщин данный угол больше, нежели у мужчин. Как показывает медицинская практика, большая величина угла квадрицепса является дополнительным фактором, провоцирующим повреждение (включая полный разрыв) передней связки.
Q-угол у женщин составляет 20°, у мужчин — 15°. При наличии больших показателей может наблюдаться боль в колене или подвывих коленной чашечки.
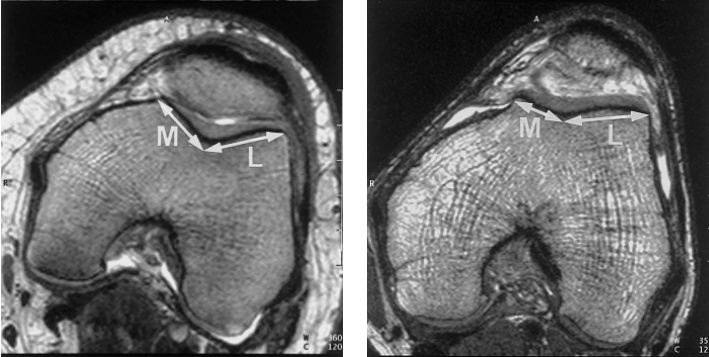
Дисплазия мыщелков бедра
Для стабильного и надежного удержания надколенника, бороздка, расположенная между мыщелками бедра, должна быть глубокой. В случае наличия так называемой дисплазии и вызванной данной патологией малой глубиной бороздки, коленная чашечка может смещаться кнаружи. Вывить дисплазию позволяют различные лучевые методики – МРТ и рентгенограммы.
На рис. 7 показаны данные МРТ коленного сустава, отображающие размещение коленной чашечки в бороздке. Слева показана бороздка в нормальном состоянии, справа – при наличии дисплазии мыщелков.
Переразгибание в колене, а также повышенное стояние надколенника провоцируют смещение последнего кнаружи вследствие выскальзывания из бороздки.
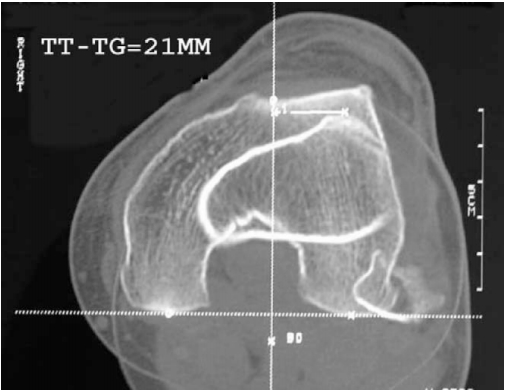
Наружное положение бугристости большеберцовой кости, к которой присоединяется связка коленной чашечки
У некоторого количества пациентов бугристость смещена кнаружи (расположена латерально), что провоцирует попутное смещение надколенника.
Подобная ситуация имеет место быть и в случае значительного закручивания голени во внутреннюю сторону (ротации голени внутреннего типа). Этому способствуют врожденные анатомические нюансы строения нижних конечностей, например – плоскостопие.
Закручивание голени во внутреннюю часть провоцирует попутное смещение коленной чашечки
Симптоматика подвывиха и наклона коленной чашечки
В случае патологически неправильного скольжения коленной чашечки в бороздке, зачастую, наблюдается нестабильность первой, а также различной интенсивности болевые ощущения в области коленного сустава.
При этом, чувство нестабильности, хотя и достаточно распространенный, но не основной показатель наличия подвывиха, либо наклона коленной чашечки.
Помимо болевых ощущений, при совершении разгибательно-сгибательных движений колена не редко можно услышать хруст (щелчок), вызванные патологически неправильным скольжением коленной чашечки в мыщелковой бороздке.
Стоит, также, обратить внимание, что подвывиху/наклону надколенника, зачастую, предшествует повреждение тех или иных участков сустава, вызванное, например, осложнениями после хирургического вмешательства, а также полученными ранее вывихами и пр.
В случае патологического подвывиха и/или наклона, скольжение коленной чашечки в мыщелковой бороздке осуществляется с отклонениями. Это, в свою очередь, вызывает существенные повреждения покрывающего данный коленный участок хряща, провоцируя развитие различного рода травм и, в частности, артроза сустава.
Также, в случае продолжительного наклона и/или подвывиха коленной чашечки, в суставной части может наблюдаться скопление жидкости, провоцирующей возникновение отечностей.
Диагностика
Осмотр лечащим специалистом
Согласно распространенной медицинской практике, наиболее частыми симптомами подвывиха и наклона коленной чашечки, является наличие в коленной области болевых ощущений различной интенсивности. В процессе осмотра, специалист уточняет локализацию боли, а также выясняет при совершении каких движений она обычно проявляется. Зачастую, дискомфортные ощущения возникают при совершении сгибательных движений свыше 30° и при определенных нагрузках, например, спуске и подъеме по лестнице.
Также, врач акцентирует внимание на неравномерном развитии отвечающих за разгибание коленно-суставных мышц. Как правило, при наличии подвывиха, а также наклоне надколенника могут наблюдаться атрофические изменения медиальной мышцы.
Однако и это еще не все. В процессе осмотра лечащим специалистом могут проверяться:
- осанка;
- степень искривления нижних конечностей;
- наличие дисплазии бедра;
- наличие плоскостопия;
- Q-угол и многое другое.
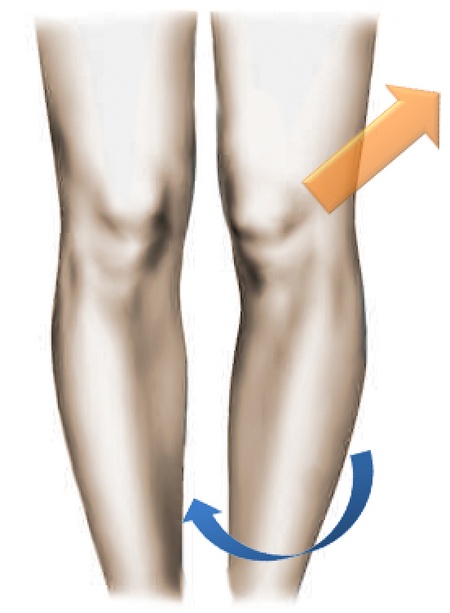
Поскольку в нормальном состоянии коленная чашечка перемещается по прямой траектории, ориентировочную оценку состояния надколенника можно выполнить путем разгибания нижней конечности в положении сидя. В случае наличия подвывиха, наблюдается его смещение кнутри. Если же J-признак отмечен при разгибании свисающей конечности – речь может идти о слабости медиальной бедренной мышцы.
На рисунке показана траектория движения коленной чашечки из точки А в точку В при совершении разгибания нижней конечности. При этом, при наличии подвывиха/наклона, надколенник движется по траектории, напоминающей букву J.
Для наиболее точного диагностирования подвывиха и/или наклона коленной чашечки, лечащий специалист проводит пальпацию пораженного участка. Наличие болевого синдрома, а также не типичная подвижность надколенника могут практически со 100%-й гарантией указывать на наличие недуга.
Кроме того, наличие болезненных ощущений в районе медиального надмыщелка свидетельствует о развитии так называемого признака Бассетта, возникающего, зачастую, при травмировании медиальной связки.
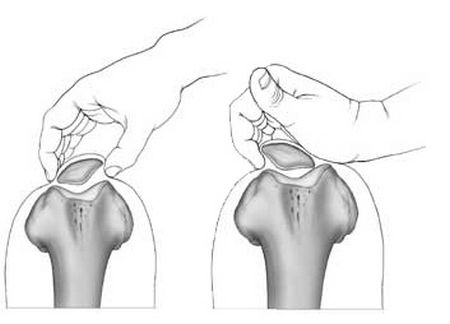
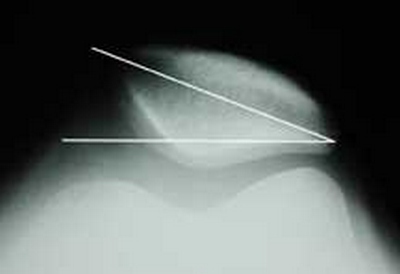
С целью выявления чрезмерной тяги наружной связки проводятся измерения наклона коленной чашечки при разогнутом, находящемся в свободном положении колене. В момент приподнятия ее наружного края, внутренний край фиксируется. Полученный угол, в норме, составляет порядка 15°. Если болевые ощущения начинают возникать в случае меньших показателей – речь может идти о чрезмерном натяжении латеральной связки.
Наличия смещений коленной чашечки по коленно-суставной поверхности могут указывать на ограничивающей ее движения целости структур – суставной капсулы, а также поддерживающей наружной связки и медиальной бедренной мышцы. Для диагностирования недуга, специалист смещает надколенник кнаружи, замеряя полученную разницу смещения, относительно нормы. Смещения менее, чем на ¼ указывают на чрезмерное натяжение медиальной связки, более, чем на ¾ — о гипермобильности.
На изображении показан процесс пальпации коленной чашечки (проба Бассета).
Страх, вызванный предчувствием вывиха коленной чашечки
В процессе взятия проб, когда специалист смещает коленную чашечку, пациент может почувствовать дискомфортные ощущения, боль, а также страх вывиха.
Обследование пациента осуществляется в положении лежа, как на спине (чаще всего), так и на животе. При этом, во втором случае, фиксация таза и отсутствие возможности сгибания бедра обеспечивают более точную оценку имеющейся ситуации.
Для того, чтобы подтвердить установленный диагноз, а также разработать оптимально подходящий для конкретной ситуации план лечения, специалист проводит дополнительное обследование посредством лучевых методик – КТ и МРТ.
Первый этап обследования предполагает получение рентгенограммы в боковой и фронтальной проекциях при положении пациента стоя. Данная методика позволяет оценить особенности рельефа и глубину борозды, а также определить высоту стояния коленной чашечки. В этом случае, при получении такой развернутой информации, специалист может выявить деформацию, существенный подвывих или полный перелом коленной чашечки. Дополнительные сведения о размещении надколенника, а также наличии его вывиха или наклона, предоставляет рентгенограмма, выполненная в осевой проекции.
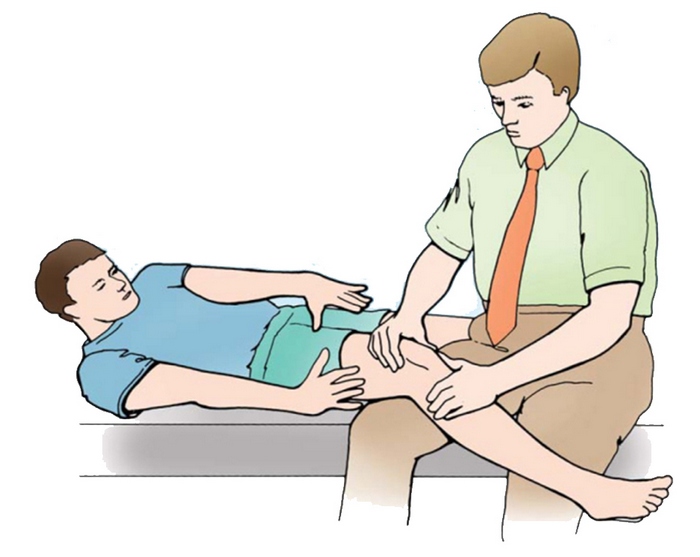
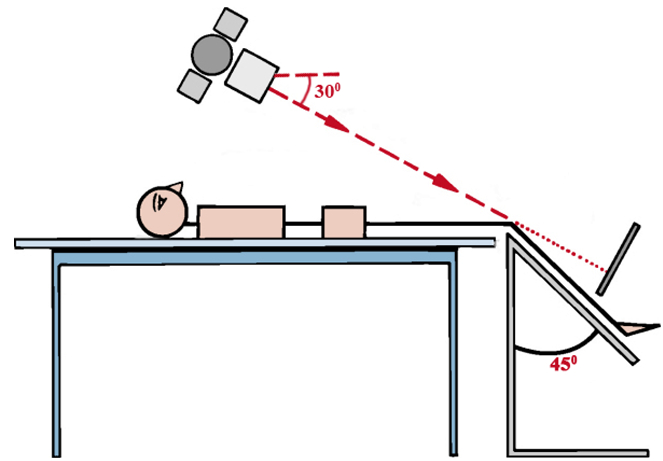
Особенности положения пациента при рентгенограммах по Мерчанту
Рентгенограмма по Мерчанту (осевая проекция) демонстрирует наклон надколенника. В этом случае наружная ширина суставной щели меньше, нежели внутренняя.
В отличие от рентгенограммы, компьютерная томография позволяет определить наличие недуга с большей точностью, что объясняется отсутствием искажений и наложений друг на друга структур при получении снимка. Более того, КТ предоставляет возможность получить необходимые данные при любых вариациях согнутой конечности.
Как уже было сказано выше, наиболее значимой причиной возникновения и прогрессирования наклона/подвывиха считается патологическое положение бугристости большой берцовой кости. Как правило, КТ, также, позволяет максимально точно установить особенности пространственного положения борозды, бугристости, и коленной чашечки.
На изображении показано наложение срезов позволяющих вымерять промежуток между бороздой и бугристостью.
МРТ допускается применять для уточнения данных, полученных при проведении КТ и рентгенографических исследований. Однако, наиболее актуальным такой метод является при:
- изучении состояния хрящевой и окружающих ее мягких тканей;
- выявлении повреждений, сопряженных с вывихом коленной чашечки;
- обнаружении суставного выпота;
- определения наличия гематом и др.
Учитывая, что наличие болевых ощущений в колене, зачастую, может быть сопряжено с наличием иного вида проблем, МРТ, как наиболее точная методика, применяется гораздо чаще.
Особенности лечения
Консервативные методики
Как правило, устранение проблем, вызванных наклоном/подвывихом коленной чашечки, проводится по консервативным методикам, основанным, преимущественно, на выполнении специально разработанных физупражнений, позволяющих эффективно восстановить баланс разгибающих мышц.
Эффективным считается и применение так называемого тейпирования, обеспечивающего снижение болевых ощущений в области колена и компенсацию коленной чашечки кнаружи.
Важно, все же, отметить, что в ряде случаев, несмотря на результативность консервативных методик, без хирургического вмешательства на обойтись.
Хирургические методики
Методики хирургического вмешательства основаны на артроскопическом введении через предварительно сделанный прокол видеокамеры, позволяющей детально наблюдать и оценивать надколенник, а также все другие элементы коленного сустава изнутри.
В случае, когда наблюдается только наклон надколенника, выполняют рассечение косой части широкой мышцы, а также всей наружной связки.
Схематическое отображении артроскопического рассечения наружного края коленной чашечки.
Выше было дано элементарное описание основной и наиболее часто применяемой хирургической процедуры, используемой для устранения подвывиха и/или наклона коленной чашечки. Однако, как правило, существует масса вариаций одной и той же клинической ситуации, что требует индивидуального подхода к ее устранению.
Прогноз
В подавляющем большинстве клинических ситуаций, лечение подвывиха/наклона, имеет благоприятный исход. При грамотном подходе, а также адекватной консервативной и/или хирургической стратегии лечения, с высокой степенью вероятности допускается полное излечение и восстановление пациента, с возможностью достаточно быстрого возврата к активному образу жизни и занятиям спортом.
Разумеется, что при восстановлении интенсивность физических реабилитационных нагрузок следует повышать постепенно, во избежание повторного травмирования некогда поврежденной области колена.