Причины возникновения размета у собак. Как исправить?
Что такое размет у собак?
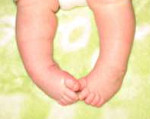
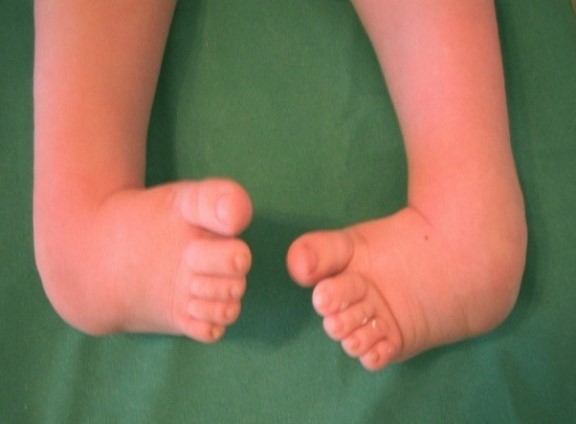
Размет — обе пясти или одна вывернуты наружу а локти прижаты к груди (или когда грудь мелкая — локти прижаты друг к другу). Часто сопровождается «распущенной» лапой.
На латыни косолапость собак или размёт носит определение — congenital talipes equinovarus . «Congenital» — переводится как «врожденный». Действительно косолапость или размет является генетически предопределенной деформацией. Размет больше связан с костью ноги, чем с самой ногой.
Любой владелец должен понимать, что косолапость вредит любой собаке: и шоу-собаке, и рабочей, и собаке «для себя», и собаке-спортсмену. Косолапость вносит дискомфорт в жизнь пса. Ведь любой недостаток организма сказывается на всём процессе жизнедеятельности особи. Косолапость привносит в жизнь собаки не только саму косолапость, но и психические, и физические деформации.
Причины возникновения размёта у собак.
Чаще всего — выращивание подсосных щенков в очень тесном загоне а затем — неправильное выращивание молодняка: недокорм (перекорм) животными белками, недостаток (избыток) в рационе минеральных веществ, отсутствие достаточного выгула и нагрузок (перенапряжение) и перегрузка связок и мышц растущей собаки. Т.е. навредить могут все крайности. Нередки случаи наследственной предрасположенности к размету и другим дефектам суставов из-за унаследованной аномалии строения связочного аппарата.
Из-за генетического кода передние лапы собаки растут с нарушениями и бедренная структура выталкивает лапы собаки наружу или внутрь. Также необходимо обращать внимание на питательность рациона щенков — это тоже может стать причиной размета.
В достаточно серьезных случаях, деформация стопы лап собаки может привести к проблемам с межпозвонковыми дисками позвоночника — истирание, возникновение грыж из-за неправильнораспределенной нагрузки или к артриту.
Что делать, если у Вашей собаки размёт?
Зависит от причины. Надо разбираться. Что касается минеральных добавок — то их нужно давать не только в определенном возрасте, но и в точно высчитанном количестве и только специально предназначенные для собак. Количество и состав препарата следует подобрать в зависимости от типа кормления («традиционное кормление» или готовые промышленные корма) и от возраста. С физическими нагрузками тоже требуется осторожность, особенно, если размет (т.е. слабый разболтанный сустав) уже заметен.
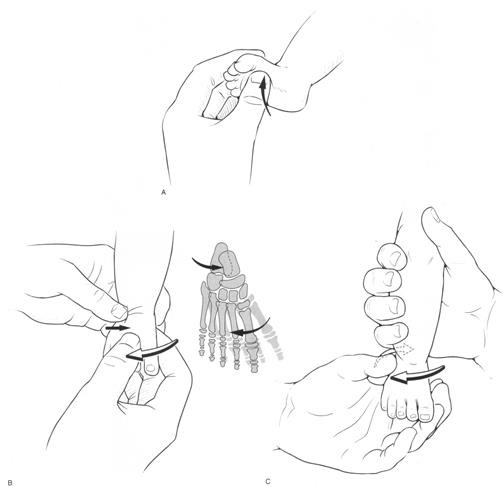
Размет можно исправить, но нужно придерживаться определённых правил: Во-первых не перекармливать щенка, чтобы не увеличивать нагрузку на и без того слабые связки. Во-вторых, очень дозированно выхаживать щенка без резких прыжков, лучше, если выхаживание будет происходить, когда пясти забинтованы эластичным бинтом (очень аккуратно, чтобы не перетянуть).Что касается кормления, то переизбыток минералов порой намного хуже, нежели недостаток. Поэтому, хорошо сбалансированный корм, соответствующий возрасту — лучше всего. Если такая методика (абсолютно не сложная) не поможет, то далее можно уже говорить о введении в рацион минеральных добавок, но под строгим наблюдением ветеринарного врача.
Возникнуть он может как у щенков, так и во взрослом состоянии. Причин масса, но основная — слабость опорно-связочного аппарата, врожденная или приобретенная — к примеру, от недостатка кальция, фосфора и витамина D.
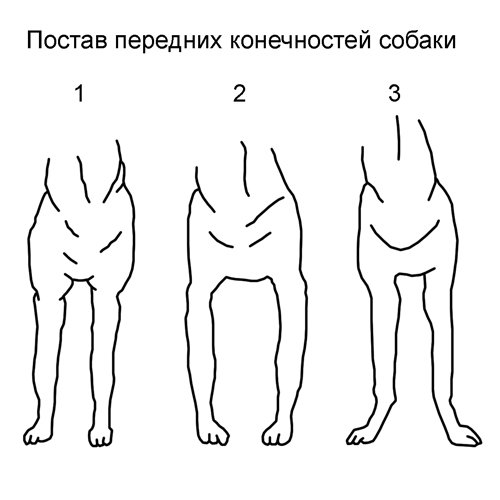
1-нормальный постав
2-косолапость
3-размет
Ещё причины, которые могут привести к размету у собак:
1. скользкие полы
2. щенок не получает достаточного моциона
3. очень крепкий и тяжелый костяк и перекорм одновременно (либо по отдельности)
3. быстрый рост щенка и смена зубов одновременно
4. щенок не получает достаточно движений
Профилактика и лечение размета у взрослой собаки или щенка.
Профилактика и лечение включают в себя устранение вышеуказанных факторов.
Полы следует застелить ковролином или положить ДСП или доски, чтобы неокрепшие лапы щенка не расползались, щенок должен крепко и уверенно стоять на ногах. Если такой возможности нет, то со щенком следует минимум 2 часа в день гулять по жесткой или вязкой поверхности: песок, мелкий щебень, зимой по не очень глубокому снегу. Следует давать щенку умеренные физические нагрузки, чтобы укрепить мускулатуру, поддерживающую связки. Не перекармливать щенков, у щенка должны легко прощупываться ребра, но в расслабленом состоянии их видно быть не должно, для очень тяжелых и сырых собак допускается, чтобы просматривались 2-3 последних ребра.
Если у собаки узкая и мелкая грудная клетка, и размет связан не со связками, а с неправильным положением передних конечностей и сближенными локтями — размет можно исправить лишь частично и не ранее 8-9 мес. С этого возраста необходимо давать собаке нагрузки на грудные мышцы (лучше всего плавание, хотьба в натяжку, перетаскивание тяжестей на шлее в гору, бег по лестнице вверх, желательно в натяжку).
Выводы.
Если обобщить данные и взять достаточно средний и не запущенный случай размета у щенка или взрослой собаки, то можно отнестись к косолапости серьезно, но без особой паники. Если доверять American Kennels Club, а ведь им точно можно доверять, то собачью косолапость можно рассматривать так же, как и косолапость у человека. Мы ведь не так сильно беспокоимся, если у наших домочадцев плоскостопие или что-то ещё? Однако мы понимаем, что это проблема над которой стоит поработать, чтобы избежать дискомфорта при носке обуви или проблем с осанкой, походкой.
Для тяжелых случаев может потребоваться хирургическое вмешательство.
при использовании материала
ссылка на ресурс wolcha.ru
обязательна
Новость отредактировал: maugli — 7-03-2020, 07:38
Плоскостопие — врождённое или приобретенное состояние при котором изменяется форма сводов стопы, что приводит к потери ею способности к амортизации. В медицины выделяют несколько типов патологии, которые отличаются между собой степени выраженности и анатомическими особенностями. Плоскостопие сопровождается болью в стопе, которая возникает при ходьбе. В нашей частной медицинской клинике вы можете получить качественную медицинскую помощь и избавиться от заболевания.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Что такое плоскостопие
- Причины развития плоскостопия
- Косолапие у детей
- Косолапие у взрослых
- Методы лечения искривления ног
- К кому обратиться при плоскостопии
- Методы лечения косолапости
- Оперативное лечение косолапости
- Консервативное лечение косолапости
- Лечение косолапости по методу Понсети
- Как исправить косолапость?
- Классификация
- Этиология и патогенез
- Клинические проявления и признаки косолапости
- Особенности косолапости у детей
- Последствия косолапости
- Диагностика косолапости
- Лечение косолапости
- Операции при косолапости
- Профилактика косолапости
- Советы и рекомендации
- Вопрос-Ответ
- Как избежать косолапости у детей?
- Почему при косолапости щадящие методы лечения не всегда помогают?
- У кого чаще встречается косолапость?
- Косолапость – не повод для шуток, а заболевание. И оно лечится!
- Разновидности косолапости
- Симптомы косолапости
- Диагностика заболевания
- Лечение косолапости
- Классификация косолапости
- Лечение косолапости
- Причины возникновения врожденной косолапости
- Симптомы
- Атипичная косолапость
- Плоско-вальгусная деформация стоп
- Это не смешно: как предотвратить развитие косолапости у ребенка – действия родителей
- Посещение ортопеда – первое, что нужно сделать
- Регулярная гимнастика – лфк при косолапости
- Комплексное лечение – ортопедические стельки и массажные коврики
Что такое плоскостопие
Плоскостопие у детей и взрослых — это патология при которой изменяется форма сводом стопы. Оно появляется в результате различных причин и сопровождается функциональными нарушениями. Существует несколько видов патологии: поперечный, продольный и комбинированный.
Поперечный выявляется в большинстве случаев у взрослых пациентов. Характеризуется расхождением костей плюсны и деформацией большого пальца, который образует «косточку».
Продольное плоскостопие характерно для молодых людей и детей. У больного уплощается продольный свод стопы, что приводит к удлинению и распластыванию стопы. Существует комбинированный вариант, который сочетает в себе две предыдущих формы.
Причины развития плоскостопия
Плоскостопие бывает врожденным или приобретенным. Врожденный вариант выявляется в детском возрасте и связан с особенностями формирования связочного аппарата стоп.
Приобретенное плоскостопие характерно для людей со слабостью связочного аппарата ступней и голени. В связи с этой наследственной предрасположенностью у человека постепенно формируется плоскостопие. К факторам риска развития патологии относят:
● большая масса тела;
● недостаток физической нагрузки при «сидячей профессии»;
● работа с преимущественным положением стоя, например сборщик на конвейере, парикмахер и др.;
● травматологические повреждения стопы с переломами костей.
У одного пациента может одновременно быть несколько факторов риска. Для полного выздоровления необходимо их устранение. В нашей клинике травматолог-ортопед всегда проводит комплексное обследование, позволяющее выявить все причины.
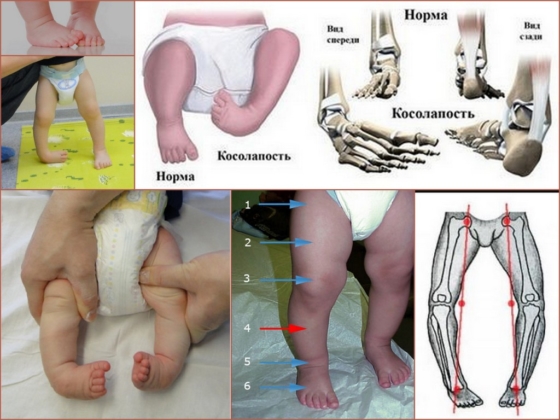
Косолапие у детей
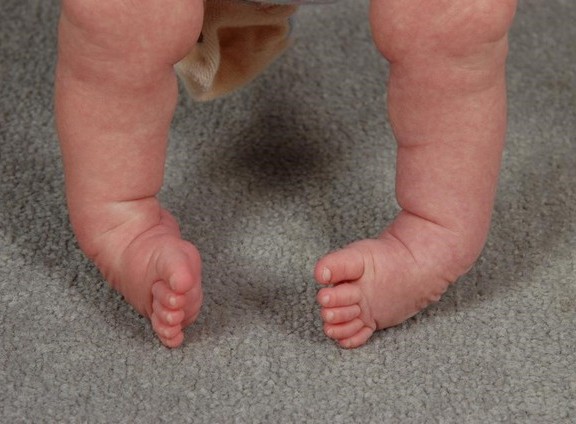
Первые признаки врождённого косолапия можно выявить при рождении ребёнка: стопа находится в неестественном положении, а её наружный край свисает. При этом косолапие характеризуется тем, что в первый год жизни ребенок при ходьбе опирается на внешнюю часть стопы из-за поворота подошвы внутрь.
Без лечения болезнь прогрессирует и уже к 3-5 годам жизни может стать причиной выраженной атрофии мышц на голени. У малыша формируется переваливающаяся походка, он испытывает трудности при движениях и беге. Нога при этом становится короче.
Во время обследования в клинике «Доктор Анна» врачи определяют степень тяжести заболевания. От этого зависит подходы к лечению и прогноз на выздоровление.
Косолапие у взрослых
Косолапие у взрослых имеет симптоматику, схожую с проявлениями заболевания в детском возрасте. Основной признак патологии — отсутствие возможности поставить стопу на поверхность полностью. При этом, стопа вывернута в сторону, а часть пятки всегда остаётся поднятой кверху.
Внешне пациент при ходьбе похож на Винни-Пуха. Из-за неправильного распределения нагрузки на опорно-двигательный аппарат происходит сглаживание поясничного отдела позвоночника, а грудной отдел выгибается сильнее — спина округляется и формируется переваливающаяся походка.
Методы лечения искривления ног
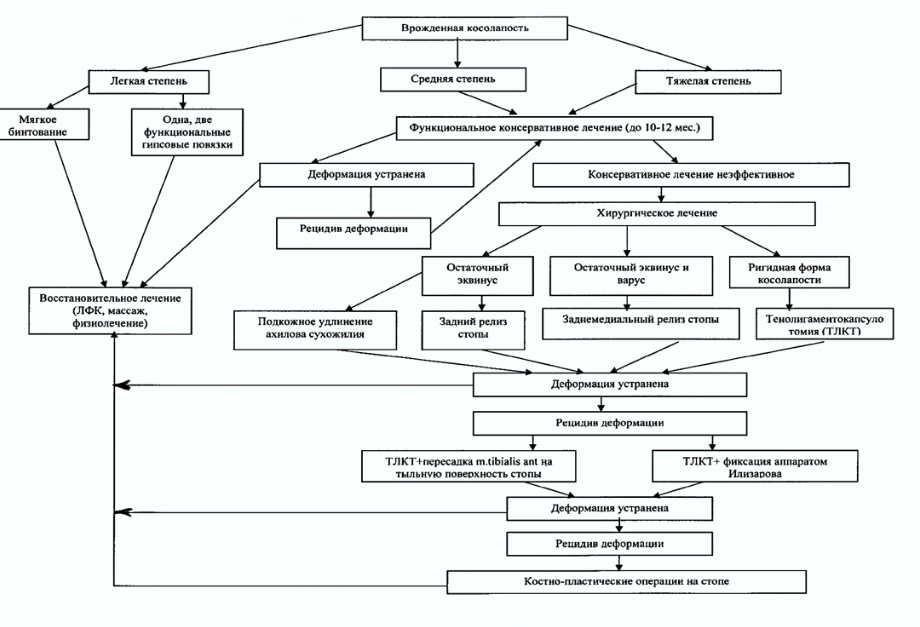
Лечение косолапия зависит от возраста пациента и степени тяжести болезни. Как правило, врождённый вариант патологии легче всего корректировать в младшем дошкольном возрасте. Очень важно, что эффективность терапии зависит от времени начала — чем раньше выявлено заболевание и начато лечение, тем больше вероятность выздоровления.
При лёгкой форме патологии проводится консервативное лечение:
● лечебная физкультура с использованием бинтов для фиксации стоп. Все упражнения должны проходить под строгим контролем специалиста;
● временное наложение гипсовых повязок, особенно в случае врождённой формы заболевания;
● лечебный массаж для нормализации тонуса мышц стопы. Проводится в виде курса из 10-15 сеансов. После его завершения курс можно повторить через несколько месяцев;
● ношение специальной ортопедической обуви, позволяющей корректировать положение стопы;
● физиотерапевтические процедуры — магнитотерапия, использование лечебной грязи и др.;
● если косолапие возникло на фоне поражения нервной системы, то может быть назначен Прозерин. Это медикамент, позволяющий восстановить нервно-мышечную передачу импульсов. Важно отметить, что любые лекарственные средства должны назначаться только лечащим врачом.
В тяжёлых случаях рекомендуется проводить хирургические вмешательства. Они позволяют скорректировать длину связок и мышц, а с помощью последующего ношения специальной обуви эти эффекты закрепляются. Операции, как правило, приводят к полному восстановлению положения стопы. Благодаря этому дети и взрослые с плоскостопием и искривлением ног могут вести активный образ жизни без какого-либо дискомфорта.
К кому обратиться при плоскостопии
При выявлении любых признаков плоскостопия и косолапия у детей следует сразу же обратиться к врачу. Мы рекомендуем проконсультироваться с платным педиатром. Он проведёт первичный осмотр и определит, требуется ли осмотр у ортопеда-травматолога.
Как обычно проходит приём у специалиста? Обследование ребёнка или взрослого с подозрениями на патологию включает несколько этапов:
● при врождённом варианте родители отмечают необычное положение стопы и переваливающуюся походку в детстве;
● у взрослых пациентов признаки плоскостопия выявляются при осмотре стопы. Она занимает неправильное положение и повёрнута кнутри;
● для оценки состояния связок, сухожилий и состояния сводов проводится УЗИ и другие инструментальные методы диагностики. Они позволяют подтвердить диагноз и определится с тактикой терапии.
Клиника «Доктор Анна» пользуется большой популярностью у взрослых и детей с проблемой косолапия. Врачи медицинского центра имеют большой положительный опыт устранения болезни различной степени тяжести. Удобное расположение клиники у станции метро делает её посещение доступным в любое время дня. При этом на приём можно записаться по телефону или оставив заявку на сайте.
Методы лечения косолапости
Косолапость – сложное заболевание, заключающееся в деформации стопы и голени и нарушении их функции. Патология затрагивает мышцы, сухожилия, костную ткань, суставы, часто – нервы и сосуды. Формируется эта болезнь во время развития плода еще на ранних сроках беременности по не до конца установленным причинам. Обычно деформация стоп – двухсторонняя.
Косолапости в большей мере подвержены мальчики. Лечение врожденной косолапости должно начинаться у детей до достижения ими возраста одного года или вертикализации. В противном случае болезнь будет препятствовать нормальной ходьбе. Если же провести эффективное лечение врожденной косолапости в нормальные сроки, то в будущем стопа будет функционировать, ребенок сможет носить обычную обувь, не будет испытывать болей, сможет заниматься спортом.
Если вы заметили у ребенка признаки косолапости, обратитесь к ортопеду. Врач назначит диагностику (УЗИ или рентгенографию) и подберет оптимальный способ лечения.
Существует две основные методики терапии – оперативное исправление дефекта и консервативные способы.
Оперативное лечение косолапости
Традиционно у детей это заболевание лечилось методом гипсования, а при его неэффективности назначалась хирургическая операция. Она также показана, если нарушена анатомия стопы и снижена функция мышц. Вмешательство показано, когда ребенок достигнет возраста одного-двух лет. Для коррекции применяются релизы по Штурму, Зацепину и др., а также пластика связочного аппарата, сухожилий и апоневроза стоп. Сухожилия могут удлиняться и сшиваться, связки стопы – пересекаться. В некоторых случаях приходится корректировать также костные структуры. Операция может предполагать фиксацию стопы при помощи спиц или аппарата Илизарова. Однако чаще всего в периоде реабилитации на срок до шести месяцев показано ношение гипсовой повязки.
Хирургическая методика характеризуется большим процентом рецидивов – по мировой статистике, показатель достигает 64%.
Консервативное лечение косолапости
Терапия должна начинаться как можно раньше, быть постоянной и последовательной. Результат лечения во многом зависит от того, какова у пациента разновидность косолапости:
- идиопатическая – таранная кость уменьшена, пятка подтянута кверху, стопа изгибается по направлению к подошве, икроножная мышца укорочена, есть патологии развития большеберцовых сосудов;
- постуральная – суставные поверхности развиты в норме, но находятся в стадии подвывиха;
- врожденная, сочетающаяся с миопатией и нейропатией (тоже врожденного характера), – вторичное поражение стопы, спровоцированное нарушениями в развитии других мышц и костей;
- синдромологическая – сочетание предыдущего вида с внескелетными нарушениями.
Влияние на эффективность терапии оказывает и степень косолапости. При легкой степени возможно вылечить консервативно до 90% пациентов, а при тяжелой – только 10%.
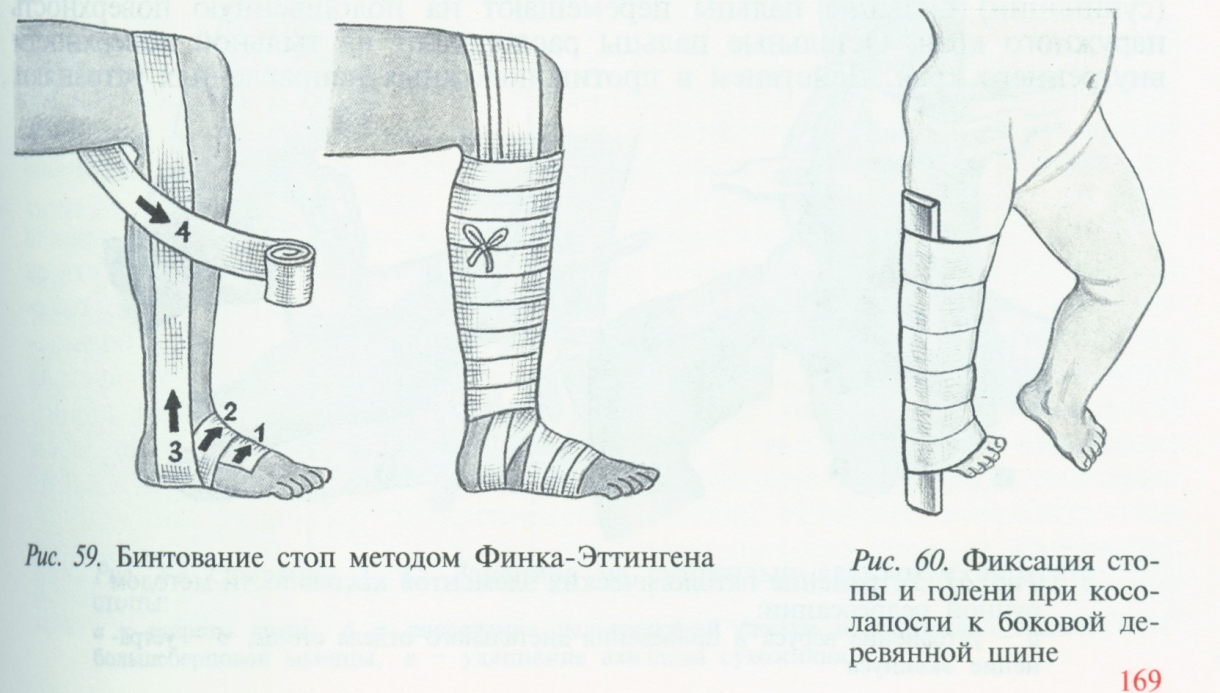
Консервативное лечение должно проводиться с первых недель жизни, потому что в это время кости очень мягкие и без операции можно вернуть стопе правильное положение. Как правило, назначается массаж, лечебная гимнастика, мягкая фиксация специальными бинтами из фланели. Когда стопа принимает нужную форму, накладывают шину. Гипсовые повязки применяются при выраженной степени дефекта.
После лечения детям показан массаж, физиотерапия, лечебная гимнастика, ортопедическая обувь.
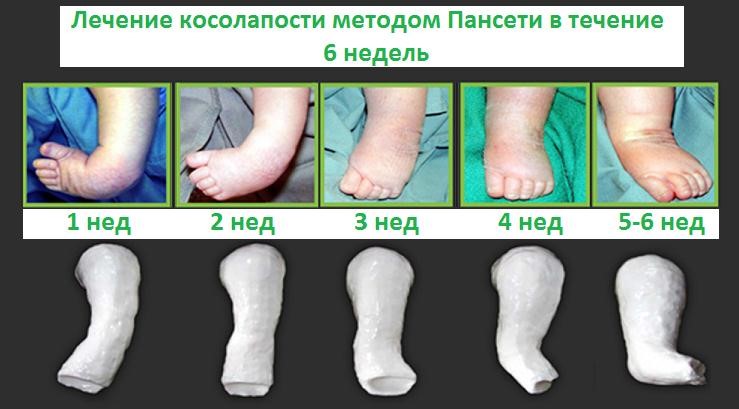
Лечение косолапости по методу Понсети
Ignacio Ponseti – ортопед, разработавший в 50-60-е годы 20 века метод исправления косолапости, основывающийся на детальном изучении строения стопы ребенка при патологии и в норме. Сегодня метод Понсети признают «золотым стандартом» лечения косолапости во всем мире.
Преимущества этого способа терапии:
Методика Понсети позволяет корректировать косолапость с учетом особенностей строения костей и мышц ребенка, а также состояния соединительной ткани. Ее основные плюсы:
- высокая эффективность;
- атравматичность;
- полное восстановление функции стопы;
- гипсование – не дольше 2,5 месяцев.
Лечение включает три основных этапа. Рассмотрим их подробнее.
Наложение гипсовых повязок в первые недели жизни очень эффективно, благодаря мягкости и эластичности сухожилий ребенка, их способности растягиваться в нужном направлении. При этом отсутствует боль и существенный дискомфорт.
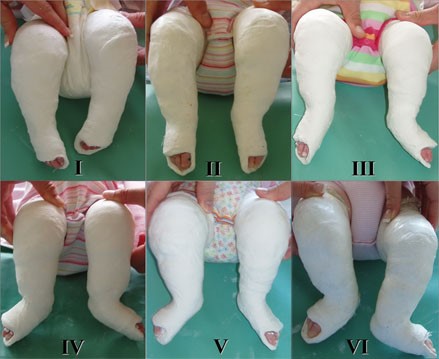
Повязки нужно менять раз в неделю, накладывать от пальцев до верха бедра. Каждый раз их накладывают в новом положении, благодаря чему стопа и исправляется. Обычно нужно от 4 до 7 повязок, в зависимости от тяжести болезни и возраста ребенка.
При косолапости ахиллово сухожилие укорочено и препятствует опусканию пятки. Из-за этого почти все дети при косолапости нуждаются в его удлинении. По методу Понсети применяется щадящая техника – закрытая ахиллотомия. Она проводится без наркоза детям в возрасте до 2 лет, длится несколько минут. После процедуры как само сухожилие, так и его функции полностью и максимально быстро восстанавливаются. Далее снова накладывается гипсовая повязка на срок три недели.
Закрепление результата – брейсы
Брейсы – это пара обуви на раздвигающейся планке, фиксирующая стопы в специальном положении, чтобы избежать рецидива заболевания. В первые три месяца после окончания лечения брейсы носят 23 часа в сутки, снимать их можно только для умывания и переодевания. Через некоторое время их надевают ребенку примерно на 15 часов в сутки, а затем – только на время сна (дневного и ночного). В последнем режиме брейсы ребенок должен носить до 2-4-х, иногда до 5-ти лет. В остальное время, кроме сна, ребенок может носить обычную обувь, играть, гулять, заниматься спортом без ограничений.
Если не уделить этому этапу лечения должного внимания, то вероятность рецидива составляет 80%.
Остались вопросы? Позвоните!
Санкт-Петербург, ул.Ольминского, 5
Как исправить косолапость?
Косолапость — это деформация стопы с ее неестественным положением и отклонением от продольной оси голени. Обычно заболевание является врожденным, поражает обе стопы и чаще всего диагностируется у мальчиков. Без адекватной терапии патология приводит к инвалидности. Современные методы лечения косолапости позволяют полностью устранить дефект.
Классификация
В зависимости от особенностей аномалии и сопутствующих дефектов выделяют такие формы косолапости:
- идиопатическую — таранная кость уменьшена, ее шейка патологически размещена, характерен эквинус (конская стопа);
- позиционную — таранная, пяточная кости не изменены, суставная поверхность развита нормально, но находится в состоянии подвывиха;
- врожденную — аномалия со вторичным характером, вызванная патологическим развитием других частей мышечной и костной систем;
- синдромологическую — сочетание врожденной косолапости со внескелетными патологиями.
По характеру заболевания бывают такие виды косолапия:
- варусная — выворот пятки внутрь;
- эквиноварусная — стопа вывернута внутрь и вниз;
- вальгусная — развертывание пятки наружу;
- супинация — развертывание стопы пяткой вперед, ее передняя часть имеет вид боба.
По тяжести течения косолапость бывает:
- легкой формы — движения в суставе голеностопа свободные;
- средней — движения ограничены;
- тяжелой — изменения в суставах необратимые.
Выделяют также одностороннюю и двухстороннюю деформацию.
Этиология и патогенез
Приобретенная косолапость встречается реже, чем врожденная. Причинами ее возникновения могут стать:
- ушибы, травмы, ожоги;
- неправильная обувь;
- воспаление в организме;
- рахит;
- наследственные факторы;
- патологии ЦНС;
- медленное развитие мышечной ткани, а также сухожилий;
- паралич и др.
Также дефект стопы вызывают другие заболевания опорно-двигательного аппарата.
Врачи не всегда могут установить причины косолапости врожденного характера, лишь в 20 случаях из 100. Среди самых распространенных патологических факторов выделяют:
- токсикоз при беременности;
- вредные привычки будущей матери;
- вирусные инфекции;
- амниотические тяжи;
- наследственность;
- авитаминоз;
- давление плодного мешка, матки, пуповины на нижние конечности плода;
- прием некоторых медицинских препаратов или наркотиков;
- маловодие и др.
Немалое значение имеет плохая экология и вредные условия работы. Любое негативное влияние в первом триместре на плод может стать причиной косолапия.
Патологическому процессу подвергаются связки и мышцы голеностопного сустава и стопы. Связки и сухожилия сгибательной стопы при этом укорочены, недоразвиты. Мышцы располагаются аномально, таранная кость выдвинута вперед, наружу. Без своевременного лечения возникает подвывих стопы, из-за чего нормальная ходьба невозможна.
Клинические проявления и признаки косолапости
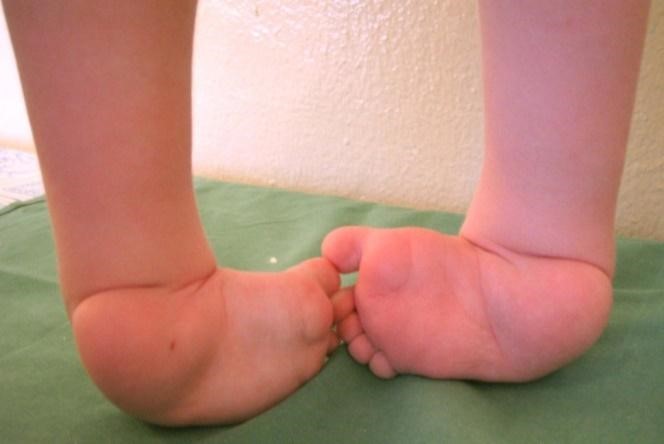
При выраженной форме симптомы косолапости видны сразу. Стопа неестественно вывернута внутрь или наружу, иногда развернута. В деформированной конечности движение нарушено.
Признаки врожденной косолапости у взрослых:
- приподнятость внутреннего края стопы и опущение наружного (эквинус);
- разворачивание стопы вплоть до того, что подошва находится наверху (аддукция);
- кости голени повернуты наружу (торсия);
- деформация внешней части стопы (варус).
Дополнительные симптомы косолапости у взрослых:
- стопа аномально маленького размера;
- нарушение подвижности голеностопа;
- опущение передней части стопы, ее направление вниз;
- положение пятки приподнятое.
Приобретенные деформации у взрослых проявляются следующими симптомами:
- отклонением большого пальца внутрь;
- нарушением подвижности в голеностопе;
- неправильным расположением суставов колена, развитием Х-образной деформации ног;
- изменением походки (больной начинать «загребать» ногами при ходьбе).
Специалист УЗИ на 16 неделе беременности может заметить аномалии развития ног плода. После рождения малыша отмечаются такие клинические проявления:
- центр пятки смещен внутрь;
- подошва перегибается поперек;
- подвижность сустава голеностопа нарушена;
- стопа аномально маленького размера;
- носок стопы опущен вниз, а пятка приподнята.
Приобретенная косолапость у детей проявляется:
- неправильным положением колен;
- отклонением большого пальца внутрь;
- невозможностью свободного движения сустава голеностопа;
- изменением походки;
- нарушенным положением лодыжки. Если посмотреть на след ребенка, носки стоп развернуты друг к другу.
Явные клинические проявления хорошо заметны в расслабленном состоянии.
Особенности косолапости у детей
Косолапость встречается у 3-х детей из тысячи. Уже на 15-й неделе с помощью УЗИ можно увидеть аномальное развитие стопы у плода. Чаще всего деформация врожденная и требует незамедлительного лечения. В качестве терапии используется метод Понсети, который подразумевает фиксацию гипсовой повязкой. В тяжелых случаях назначают операцию для опускания пятки. После лечения обязательно нужно носить ортопедическую обувь.
Последствия косолапости
Если своевременно не принять меры, патология может привести к таким осложнениям, как:
- искривление позвоночника;
- подвывих;
- атрофия мышц;
- разрушение костей;
- инвалидность;
- деформация сустава колена.
В группе риска мальчики, а также люди с наследственной предрасположенностью.
Диагностика косолапости
Определить эквиноварусную деформацию можно в утробе матери с помощью УЗИ. После достижения 3-месячного возраста проводят рентгенографию. У детей младше 3-х месяцев кости еще не сформировались, поэтому диагноз ставят по визуальным признакам.
Ортопед для диагностики косолапости может назначить УЗИ стопы, рентгенографию, КТ.
В большинстве случаев очевидные симптомы патологии заметны сразу после рождения ребенка и только подтверждают диагноз.
Лечение косолапости
Как исправить косолапость? Терапия всегда длительная, комплексная и подбирается индивидуально. Лечение может быть консервативным или хирургическим.
Безоперационная терапия включает:
- гипсование — эффективность составляет 60 %;
- коррекционный массаж — проводится на начальных стадиях или перед наложением гипсовой повязки;
- аппликацию парафином;
- метод Понсети — особое гипсование, эффективность которого составляет около 90 %;
- ношение шин, ортопедических конструкций, специальной обуви.
Также показана физиотерапия для детей, лечебный детский массаж и гимнастика.
Операции при косолапости
Хирургическое лечение применяется при врожденной и тяжелой форме, если консервативная терапия не дала желаемых результатов. Хирургическое вмешательство заключается в пластике апоневрозов, связочного аппарата и сухожилий стопы. Операцию можно проводить ребенку в возрасте не менее 1 года. В реабилитационный период назначают ЛФК для детей, массаж, физиотерапию.
Профилактика косолапости
Беременная женщина должна полноценно питаться и вести здоровый образ жизни. После рождения ребенка необходимо следить за его походкой. Предупредить косолапость поможет плавание.
Также следует соблюдать профилактические меры:
- чаще ходить босиком по неровным поверхностям;
- выбирать обувь по размеру и такую, чтобы нога была хорошо зафиксирована;
- не носить обувь со сбитыми/стоптанными каблуками, смятыми задниками;
- своевременно лечить патологии при беременности;
- носить правильную не сдавливающую ноги обувь с подъемом стельки на внутренней стороне стопы, твердым задником;
- делать массаж для укрепления мышц.
Полезно употреблять в пищу рыбу, молочные и кисломолочные продукты. При подозрении косолапости обязательно покажите ребенка детскому ортопеду-травматологу.
Советы и рекомендации
Для профилактики и лечения косолапия специалисты рекомендуют:
- лечебную физкультуру;
- использование ковриков для массажа;
- курс массажа, который подбирается индивидуально;
- ношение ортопедической обуви или стелек;
- посещение спортивных секций, например, гимнастики или танцев.
Данные советы направлены на растяжку, расслабление, укрепление и активизацию мышц.
Если вы заметили малейшие отклонения в нормальном хождении или строении стоп ребенка, обязательно покажите его врачу. Своевременное лечение в 90 % случаев позволяет полностью избавиться от патологии.
Вопрос-Ответ
Как избежать косолапости у детей?
Косолапость может возникнуть даже у здорового ребенка, а не только на фоне определенного заболевания: дефекта стопы, рахита, дисплазии тазобедренного сустава и пр. У маленьких детей костно-мышечный аппарат еще не окреп, поэтому с первых самостоятельных шагов малыша необходимо дозировать нагрузку на ноги: пешие прогулки, активные игры. Важным методом профилактики косолапости у детей является правильно подобранная ортопедическая обувь, детский массаж, ЛФК.
Почему при косолапости щадящие методы лечения не всегда помогают?
Часто врожденная косолапость характеризуется сильной деформацией стопы и другими дефектами, которые можно исправить только при операции. Оперативное лечение применяют также при косолапости у детей, достигших 3-летнего возраста, которым консервативные, щадящие методы лечения не помогли. К хирургическим методам коррекции стопы в ортопедии относятся операции на мягких тканях стопы и на костях. Быстрому восстановлению в послеоперационный период способствуют физиотерапевтические процедуры.
У кого чаще встречается косолапость?
Статистика показывает, что у мальчиков косолапость развивается чаще, чем у девочек. Более, чем в половине случаев развивается двусторонняя косолапость. Процент появления патологии у близнецов выше, чем при одноплодной беременности.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Косолапость – не повод для шуток, а заболевание. И оно лечится!
Под термином «косолапость» стоит понимать деформацию голеностопа, сопровождающуюся его неестественным свободным положением и разной степенью отклонения от оси голени. Это расстройство обычно врожденное и диагностируется при проведении УЗИ плода на любом триместре беременности (согласно статистике обычно встречается у малышей мужского пола). Без своевременного обращения к врачу и начала терапевтических мероприятий болезнь может стать причиной инвалидизации пациента.
Разновидности косолапости и возможных дефектов стоп
Разновидности косолапости
В зависимости от того, какие именно дефекты стоп наблюдаются у пациента, выделяют следующие разновидности недуга:
- идиопатический — таранная кость имеет слишком малый размер, а ее шейка размещается неправильно, отмечается так называемая «конская стопа»;
- позиционный — пяточная и таранная кости не имеют каких-либо изменений, поверхность суставов также развита нормально, но находится в подвывихнутом состоянии;
- врожденный — патология носит вторичный характер, который был вызван развитием недугов каких-либо других мышц или костей;
- синдромологический — подразумевает сочетание нескольких из вышеописанных видов заболевания.
Также косолапость подразделяется на типы в зависимости от характера протекания недуга:
- варусный — пятка повернута внутрь;
- эквиноварусный — стопа повернута вниз и внутрь;
- вальгусный — развернута наружу пятка;
- супинационный — пяткой вперед развернута стопа, а спереди она напоминает своим видом бобовый плод.
Степень и тяжесть протекания косолапости
Косолапость может иметь разные формы тяжести протекания. От легкой (когда в голеностопном суставе сохраняются движения) до средней (наблюдается ограничение движений) и тяжелой (в суставах отмечаются необратимые изменения). Также существует одно- или двусторонняя косолапость.
Симптомы косолапости
Если наблюдаются ярко выраженные признаки, нарушение будет заметно сразу, без какой-либо дополнительной диагностики — выше описаны явные признаки недуга. Если речь идет про врожденную форму косолапости, которая диагностирована у взрослого, то симптоматика будет следующей:
- внутренний край стопы приподнят, а наружный опущен;
- стопа развернута вплоть до того, что подошва располагается в верхней части;
- кости голеностопа вывернуты наружу;
- внешняя часть стопы деформирована;
- стопа имеет непропорциональный остальным частям тела размер (слишком маленькая);
- наблюдаются проблемы при движении голеностопом;
- часть стопы спереди опущена, по направлению располагается вниз.
Если говорить о приобретенной разновидности заболевания, то такой тип недуга будет проявляться в виде значительного отклонения внутрь большого пальца на ноге, изменения походки (к примеру, человек будет «загребать» ногами вперед во время ходьбы) или проблемами с подвижностью голеностопа разной степени тяжести.
Симптомы, диагностика и лечение заболевания косолапость
Диагностика заболевания
Определить патологию можно еще в утробе материи при помощи ультразвукового исследования плода. Как только ребенку исполнится 3 месяца, проводят рентгенографию стопы (до 3-месячного возраста костный аппарат у малышей еще не сформирован), в некоторых случаях может понадобится КТ или МРТ. Занимается диагностикой и лечением заболевания доктор-ортопед.
Как показывает практика, благодаря выраженности симптомов косолапость можно диагностировать визуально (как у малыша, так и взрослого). Дополнительные исследования направлены лишь на то, чтобы получить больше информации о степени деформации.
Лечение косолапости
Терапия при косолапости всегда довольно продолжительная и отличается комплексным подходом, подбирается индивидуально для каждого пациента. Лечить косолапость можно как консервативными методиками, так и при помощи оперативного вмешательства.
Консервативное лечение включает такие меры:
- временное гипсование (если речь идет о ребенке), показывающее эффективность в 60%;
- массаж с целью коррекции костно-суставной ткани (эффективен на начальных стадиях развития недуга);
- парафиновые аппликации;
- методика Понсети — уникальный способ гипсования с эффективностью порядка 90%;
- применение специальных шин, обуви и различных ортопедических конструкций;
- физиотерапевтические методы: массажи, гимнастика и т.д.
Можно ли вылечить косолапость?
К операциям прибегают в случаях, когда косолапость диагностирована у взрослого пациента или деформационные процессы начали прогрессировать. Заключается такое вмешательство в пластике апоневрозов, сухожилий и связочного аппарата стопы. Детям проводить такие операции разрешено в возрасте от 1-го года.
Вылечить косолапие лекарствами нельзя. Но в качестве профилактики развития недуга врачи могут назначать детям препараты для лечения и правильного развития костной системы, а также обезболивающие:
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.
Классификация косолапости
Косолапость — это деформация стопы, при которой она отклоняется внутрь от продольной оси голени.
Врожденная косолапость является сложным пороком развития, при котором изменение внешней формы стопы является проявлением костной, суставной, мягкотканной, нервной и сосудистой системы нижней конечности. Является второй по частоте встречаемости врожденной деформации нижних конечностей, оценивается как 1-2 случая на 1 000 новорожденных. Косолапость можно определить по УЗИ уже на 3 месяце беременности, но встречаются случаи, когда родители получают «сюрприз» только после рождения. В любом случае детский ортопед может определить степень деформации, необходимость в лечении и план лечения только после рождения ребенка.
Всю косолапость можно разделить на врожденную и приобретенную. Врожденную деформацию может отметить неонатолог и дать рекомендации по незамедлительной консультации с ортопедом, либо пригласить ортопеда в родильное отделение, который дает назначение, а в некоторых родильных домах приглашают специалиста, который начинает гипсование, лечение по методу Понсети на 2-3 день после рождения ребенка.
Приобретенная косолапость ассоциируется с более взрослыми детьми и наблюдается в большинстве случаев после травм или заболеваний неврологического характера. Как определить что ребенок с косолапостью? Он ходит не опираясь полностью на стопу, а больше на передний отдел стопы или внешний край стопы. Об этом свидетельствуют натоптыши на стопе.
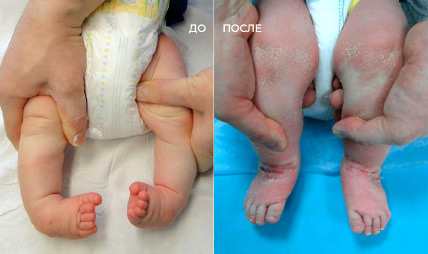
Встречаются случаи с односторонней и двухсторонней косолапость
При двухсторонней косолапости наблюдается деформация обеих нижних конечностей, при этом необязательно симметричность деформации. Поэтому протокол лечения для стоп может различаться. Клиническая картина при тяжелой форме односторонней и двухсторонней косолапости ярко выражена. При односторонней косолапости наблюдается деформация одной из нижних конечностей, встречается реже двухсторонней. При односторонней косолапости иногда наблюдается укорочение стопы, голень на пролеченной ноге тоньше здоровой.
Односторонняя косолапость
Двухсторонняя косолапость
У родителей часто возникают вопросы про последствия лечения односторонней косолапости.
При односторонней косолапости две стопы развиваются по разному и соответственно разница будет в объеме голени и длине стопы, но это никак не влияет на функционал стопы и паттерн ходьбы. Об этом и говорит Вавилов Максим Александрович.
Врожденную косолапость можно разделить на две клинические формы:
1) типичная косолапость
Типичная врожденная косолапость характеризуется всеми компонентами, которые составляют данную деформацию: эквинус (стопа изогнута в подошвенном направлении, пятка смещена кверху), варус (пятка вывернута кнутри), аддукция (передний отдел стопы приведен), супинация (внутренний край стопы развернут кверху).
2) атипичная косолапость
Атипичная косолапость – форма врожденной косолапости, отличающейся от типичной формы наличием ярко выраженных признаков: глубокая поперечная складка на подошве; стопы короткие и пухлые; все кости плюсны заметно согнуты подошвенно, вызывая ригидный кавус. При атипичной косолапости изменяется протокол лечения.
Глубокая поперечная складка на подошве при атипичной косолапости
Лечение атипичной формы косолапости по методу Понсети имеет свои тонкости. Об этих изменения рассказывает Президент Русской Ассоциации Понсети, д.м.н., Врач травматолог-ортопед Вавилов Максим Александрович.
Идиопатическая и неидиопатическая косолапость
Идиопатическая косолапость – это самостоятельная деформация с неустановленной причиной. Неидиопатическая или сложная косолапость – деформация как следствие ряда заболеваний. Среди которых выделяют синдромальную (из наиболее известных артрогрипоз, синдром Ларсена, синдром Шарко-Мари-Тута, синдром Мебиуса, расщелины губы и нёба, синдром Дауна и более 100 других синдромов), с аномалиями развития (амниатические перетяжки, синдактилии и полидактилии, дисплазия тазобедренных суставов, малоберцовые и большеберцовые гемимелии и т.д.), поражением периферических нервов (в том числе детский церебральный паралич ДЦП). Как говорит врач – травматолог-ортопед, нейрохирург, доктор медицинских наук, профессор Кенис Владимир Маркович, идиопатическая косолапость когда с «кораблем» что-то не так, а неидиопатическая косолапость – это когда с кораблем что-то не так, и с окружением корабля не так, т.е. есть косолапость и есть неидеальное общее состояние здоровья. При лечении неидиопатической косолапости есть специфика протокола лечения косолапости по методу Понсети в соответствии с сопутствующими заболеваниями.
Лечение косолапости
Лечение косолапости следует начинать в первые три недели жизни (по рекомендации доктора) для того, чтобы воспользоваться эластичностью тканей, которые формируют связки и сухожилия в ногу. Целью лечения является устранение или значительное уменьшение выраженности всех элементов деформации для получения функциональной, мобильной, безболезненной, сильной, опорной стопы, имеющей нормальную форму и дающее возможность ношения нормальной обуви. Опорная стопа обозначает, что ребенок стоит на поверхности всей подошвой, а не пальцах или на наружной стороне стопы. Гибкая стопа обозначает, что стопа безболезненно и свободно движется в суставах.
Золотым стандартом лечения косолапости в мире на данный момент является метод Понсети.
Лечение косолапости у детей по данному методу является малотравматичным и в минимальные сроки позволяет исправить все элементы деформации до нормы.
Существует ряд хирургических и консервативных методов лечения косолапости у детей.
Причины возникновения врожденной косолапости
Несмотря на большое количество исследований в области изучения этиопатогенезе врожденной косолапости, ее причины в большинстве случаев все еще остаются неизвестными. Существует несколько теорий возникновения врожденной косолапости:
- механическая — приверженцы данной теории считают, что происхождение деформации стопы обусловлено повышенным давлением на нее стенок матки (при ее узости, маловодии, наличии опухолей), тазовое предлежание плода;
- нервно-мышечная — поборники этой теории полагают, что косолапость у новорожденных объясняется патологиями в развитии плода (тератогенное воздействие — курение (даже пассивное), принятие наркотиков, употребление алкоголя; частые стрессы, электромагнитные излучения, инфекционные заболевания во время беременности, употребление лекарственных веществ);
- генетическая — сторонники данной теории утверждают, что косолапость у младенцев обусловлена наследственностью (если в семье есть родственники с косолапостью, то велик шанс рождения ребенка с данной патологией).
На сегодняшний день, при отсутствии очевидной связи деформации стопы с первичной патологией нервной системы (главным образом — врожденными пороками развития позвоночника и спинного мозга) или системными заболеваниями опорно-двигательного аппарата (такими как артрогрипоз) принято употреблять термин «идиопатическая врожденная косолапость».
Приобретенная косолапость – косолапость, возникшая вследствие заболеваний нервной системы; либо неправильного сращивания переломов костей, формирующих голеностопный сустав; нарушений роста костей стопы и голени; ожогов; острых специфических и неспецифических воспалительных процессов; опухолей. Приобретенная косолапость встречается реже врожденной. В зависимости от тяжести случая, возраста и побочных заболеваний применяются различные протоколы лечения.
Симптомы
Как самостоятельное заболевание врождённая косолапость относится к часто встречающимся деформациям. Как правило, она выявляется при рождении, прогрессируя в дальнейшем. Врожденная контрактура суставов стопы проявляется эквинусом – подошвенным сгибанием в голеностопном суставе, супинацией – опущением наружного края стопы и аддукцией – приведением её переднего отдела. Если косолапость резко выражена, то стопа повернута внутрь, наружный край обращен книзу и кзади, внутренний вогнутый край обращён кверху. Тыльная поверхность стопы при этом обращена вперед и вниз, подошвенная обращена назад и вверх. При визуальном осмотре можно выделить ряд компонентов косолапости.
В некоторых случаях супинация стопы бывает настолько существенной, что пятка касается внутренней поверхности голени. Также при врожденной косолапости кроме этих симптомов часто наблюдается следующее:
- поперечный перегиб подошвы (инфлексия), сопровождающийся образованием поперечной борозды, идущей по внутреннему краю среднего отдела стопы (борозды Адамса);
- скручивание костей голени кнаружи (торсия);
- варусная деформация пальцев стопы.
Атипичная косолапость
Около 2-3% случаев косолапости более трудны для коррекции и такая косолапость описывается как атипичная. Большинство стоп при атипичной косолапости короткие и «пухлые». Отмечается глубокая складка над пяткой и выраженная жировая подушка по нижней поверхности пятки. Все кости плюсны заметно согнуты подошвенно, вызывая ригидный кавус и глубокую поперечную складку по подошвенной поверхности стопы. Большой палец стопы короче других и переразогнут.
Плоско-вальгусная деформация стоп
Плоско вальгусная стопа — это одна из патологий. Обычно не проводится лечение на ранней стадии (только массаж, ортопедическая обувь). Если с ростом нет изменений, тогда проводится гипсование и удлинение сухожилий, в тяжелых случаях — оперативное лечение.
Для того, чтобы оценить тяжесть врожденной деформации и определиться с планом лечения и выбрать лечащего врача, вы можете прислать фотографии стоп ребенка на [email protected] с ФИО и датой рождения ребенка, местом жительства.
Это не смешно: как предотвратить развитие косолапости у ребенка – действия родителей
Косолапость – аномалия анатомического строения суставов стопы. Внешне это выглядит как заворот стопы внутрь и немного вниз. Полностью наступить на стопу в таком положении невозможно.
Здесь важно помнить, что наступает время, когда косолапие перестает поддаваться коррекции. Помочь ребенку уже будет нельзя. Поэтому начинать лечение следует сразу после выявления этого отклонения.
Как поступить родителю при косолапости у ребенка – расскажем в нашей статье.
Посещение ортопеда – первое, что нужно сделать
Чтобы снизить уровень беспокойства и тревоги, необходимо записаться на прием к ортопеду.
Врач оценит состояние ножек ребенка и даст необходимые рекомендации по терапии, которые способны остановить развитие патологии.
Частыми советами ортопедов в лечении и профилактике развития косолапости, как правило, являются:
- курс массажа;
- определенные спортивные секции, которые будет полезно посещать с такой особенностью анатомического строения – например, танцы или гимнастика;
- комплекс лечебной физкультуры, направленный на устранение косолапости;
- использование дома массажных ковриков;
- применение ортопедических стелек и/или ортопедической обуви.
Все перечисленные рекомендации направлены, во-первых, на укрепление и растяжку мышц, во-вторых, на их активизацию или расслабление, в зависимости от назначений лечащего врача-ортопеда. Обратите внимание, что курс массажа – его продолжительность и специфику – назначает только врач. В вопросе спорта вы можете выбирать любую дисциплину, но обязательно обращайте внимание на травматичность спорта. Сейчас важно «наставить» организм ребенка на правильное развитие, поэтому врачи рекомендуют танцы, гимнастика (не олимпийский спорт), плавание и т.п.
Давайте мы расскажем подробнее о тех методах лечения и исправления косолапия, которые вы можете делать самостоятельно в домашних условиях.
Регулярная гимнастика – лфк при косолапости
Лечебная гимнастика при косолапости имеет цель укрепить и активизировать расслабленные мышцы и, наоборот, расслабить мышцы, находящиеся в повышенном тонусе.
При выполнении этих упражнений очень важно родителю следить, а ребенку стараться:
- поставить стопу на внутренний свод;
- отвести стопу в сторону мизинца.
Мы представим в статье комплекс упражнений.
Обязательно согласуйте эти упражнения с лечащим врачом-ортопедом!
1. «Резиночка» . Исходное положение: сидя на полу, упор руками сзади, выпрямленные ноги вместе. На передние отделы стоп необходимо надеть широкую резинку.
Отвести стопы в стороны, растягивая резинку. Пятки остаются сомкнутыми. Стараться направить пальцы «на себя», то есть разгибать стопы. Удержать это напряжение от десяти секунд до одной минуты – один раз.
2. «Брусок» . Исходное положение: стоя передними отделами стоп на бруске высотой 10 — 15 см, пятки свисают с бруска, руками держаться за перекладину шведской стенки или за спинку стула.
Совершать пружинистые движения пятками до пола, растягивая задние поверхности голеней и ахилловы сухожилия – три раза. Вернуться в исходное положение. Повторить восемь раз.
3. «Ёлочка» . Исходное положение: на коврике создать изображение прямой полоски, от которой в стороны идут «ветки» под углом, их частоту сделать равной расстоянию небольшого шага. Переставлять стопы по «веткам» так, чтобы пятки были обращены к середине, то есть к центральной полоске, а передние отделы стоп отведены в стороны. Здесь нужно смотреть вниз, чтобы правильно поставить стопы.
4. «Ходьба гусиным шагом» . Исходное положение: в положении приседа с отведением стоп в стороны. Руки свободны или на поясе.
Ходить до утомления.
5. «Ходьба на пятках». Ходить двадцать секунд.
6. «Вращение стопой» . Исходное положение: сидя на стуле, правую ногу положить на левую колено на колено, руки в «замке» положить на правое колено, чтобы зафиксировать правую ногу. Правой стопой «рисовать» круги по часовой стрелке — до легкого утомления. Левой стопой «рисовать» круги против часовой стрелки — до легкого утомления.
7. «Канатоходец» . Ходьба по канату или гимнастической палке с отведением стоп в стороны.
После выполнения упражнений приветствуется расслабляющая ходьба.
Есть противопоказания. Требуется консультация врача.
Комплексное лечение – ортопедические стельки и массажные коврики
Массажные коврик создает эффект полезных для здоровья стоп поверхностей, созданных природой. Песок, каменистые и лесные тропы благодаря естественным неровностям отлично массажируют босую стопу человека. Этот же эффект дают массажные коврики .
Тут важно понимать, что заставить ходить ребенка по маленькой поверхности трудно или вообще невозможно. Поэтому лучше всего приобрести несколько ковриков и разложить их дома по самому частому маршруту ребенка. Таким образом, в течение всего дня стопы будут получать полезный эффект без специальных усилий со стороны родителей и ребенка.
Ортопедические стельки или обувь
Ортопедические стельки и обувь поддерживают своды стопы в анатомически правильном положении и, тем самым, формируют правильное развитие стопы, голеностопного и коленного суставов. Помимо этого, создаются более комфортные условия и для позвоночника: уменьшается вероятность появления развития сутулости.
Необходимые стельки или обувь – лечебные или профилактические – назначит врач-ортопед. С рекомендациями врача уже можно посетить специализированный ортопедический салон. Лучше приобрести эти изделия именно в салоне, так как в этом случае будет прекрасная возможность померить и подобрать то, что будет максимально комфортно для ребенка.
Косолапость — один из самых тяжелых дефектов стоп. Только комплексное лечение косолапости, при трудолюбии и добросовестном выполнении упражнений, использовании рекомендуемых врачом вспомогательных изделий и под регулярным контролем ортопеда, даст положительный результат.
Руководитель учебного центра «Ортикс», медицинский эксперт в области ортопедических изделий, врач общей практики
Косолапость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Косолапость — это комплексная деформация стопы с вовлечением в процесс костей, суставов, мягких тканей, окружающих стопу, нервной и сосудистой системы нижней конечности.

Различают врожденную и приобретенную косолапость.
Врожденная косолапость встречается часто – примерно 1–2 случая на 1000 новорожденных, причем у мальчиков чаще, чем у девочек.
Косолапость можно определить по УЗИ на 3-ем месяце беременности или после рождения.
Врожденная косолапость проявляется:
- эквинусом – подошвенным сгибанием в голеностопном суставе;
- супинацией – опущением наружного края стопы;
- аддукцией – приведением переднего отдела стопы.
Также при врожденной косолапости часто наблюдаются:
- поперечный перегиб подошвы (инфлексия), сопровождающийся образованием поперечной борозды, идущей по внутреннему краю среднего отдела стопы (борозды Адамса);
- скручивание костей голени кнаружи (торсия);
- варусная деформация пальцев стопы (искривление сводов стопы и ее оси, когда стопа разворачивается во внутреннюю сторону).

Отдельно выделяют рецидивирующую косолапость, которая возникает после консервативного и хирургического лечения.
При косолапости ребенок ходит, опираясь на стопу не полностью, а больше на ее передний отдел или внешний край, что вызывает формирование натоптышей – скопления и разрастания уплотненной кожи. Дети старшего возраста (7-9 лет) могут жаловаться на боль при ходьбе и быструю утомляемость.
Если косолапость резко выражена, то стопа повернута внутрь, наружный край обращен книзу и кзади, внутренний (вогнутый) край обращен кверху. Тыльная поверхность стопы при этом обращена вперед и вниз, а подошвенная – назад и вверх. В некоторых случаях деформация стопы бывает существенной и пятка касается внутренней поверхности голени.
По шкале Пирани оценивают тяжесть косолапости до лечения, во время и после лечения, при последующих осмотрах. Стопу с косолапостью сравниваются с нормальной стопой по шести клиническим признакам, где три признака показывают деформацию заднего отдела стопы и три признака – среднего отдела. Каждый симптом оценивается:
0 = без деформации,
0.5 = умеренная деформация,
1 = выраженная деформация.
Чем больше сумма баллов, тем тяжелее деформация.
По тяжести течения различают легкую, средней степени тяжести и тяжелую косолапость.
Около 2-3% случаев косолапости крайне трудно подаются коррекции, и такая косолапость описывается как атипичная.
У большинства пациентов с атипичной косолапостью стопы короткие и пухлые, присутствует глубокая складка над пяткой и выраженная жировая подушка по нижней поверхности пятки. Все кости плюсны заметно согнуты подошвенно. Большой палец стопы короче других и переразогнут.
Возможные причины косолапости
Истинные причины возникновения врожденной косолапости в большинстве случаев остаются неизвестными. По причине возникновения врожденную косолапость делят:
- на идиопатическую (причина деформации неизвестна),
- неидиопатическую (причина деформации известна).
Возможными причинами возникновения врожденной косолапости могут быть:
- повышенное давление на стопу стенок матки при ее узости, при маловодии, наличии опухолей, при тазовом предлежании плода;
- патологии развития плода (тератогенное воздействие курения, наркотиков, алкоголя; электромагнитное излучение; употребление лекарственных веществ; влияние экологического фактора);
- вирусные инфекции, перенесенные матерью и способствующие нарушению эмбриогенеза, а также развитию пороков костно-мышечной системы плода;
- недостаточное кровообращение в сосудах нижних конечностей плода в период эмбриогенеза;
- нейромышечные заболевания плода, дефекты развития костей;
- генетические нарушения развития плода.
Нормально развивающаяся стопа плода становится косолапой примерно на третьем месяце внутриутробного развития. В стопе аномально разрастается соединительная ткань, формируется фиброз.
Если косолапость имеется у одного из родителей, вероятность ее появления у ребенка составляет 3-4%; если косолапостью страдают оба родителя – 15%.
Причины приобретенной косолапости всегда известны. Она возникает вследствие каких-либо заболеваний, неправильного сращивания переломов костей, формирующих голеностопный сустав, нарушений роста костей стопы и голени и т. д. Приобретенная косолапость встречается реже врожденной. Причинами приобретенной косолапости могут быть:
- травмы, ушибы, ожоги стоп;
- вирусные заболевания (полиомиелит);
- болезни нервной системы, параличи;
- системные дисплазии или системные заболевания соединительной ткани (церебральный паралич, миелопатии и миодистрофии, артрогриппоз, синдром Ларсена, синдром Эскобара и др.);
- аномально медленное развитие сухожилий и мышечной ткани;
- избыточные нагрузки на ноги малыша, неправильная обувь;
- рахит и т. д.
При отсутствии очевидной связи деформации стопы с первичной патологией нервной системы (врожденными пороками развития позвоночника и спинного мозга) или системными заболеваниями опорно-двигательного аппарата (артрогрипозом) говорят об идиопатической врожденной косолапости.
В некоторых случаях заболеванию сопутствуют и другие патологии опорно-двигательного аппарата, например, сколиоз, плоскостопие.
При запущенной форме косолапости у детей старшего возраста наблюдаются грубые нарушения походки, укорочение конечности, снижение или отсутствие функциональных возможностей мышц стопы и голени, уменьшение объема движений в голеностопном суставе и окружающих мышцах, атрофия мышц голени на пораженной стороне, снижение выносливости при ходьбе на дальние расстояния и при значительных спортивных нагрузках.
К каким врачам обращаться при косолапости
Для выявления косолапости необходима консультация детского ортопеда. Степень деформации и план лечения врач определяет после рождения ребенка. При необходимости может быть рекомендовано более глубокое обследование и консультации других специалистов (например, невропатолога).
Диагностика и обследования при косолапости
Диагностику косолапости в настоящее время осуществляют пренатально (во время беременности) с помощью УЗИ (достоверность метода около 83 %) № 721.
При рождении для установки клинического диагноза достаточно осмотра и данных инструментальных методов исследования. Для диагностики суставных патологий, планирования операции выполняют:
- рентген костей стопы;
Общие лабораторные анализы помогают выявить возможные скрытые воспалительные заболевания:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов;
Что делать при косолапости
Родителям необходимо обращать внимание на походку ребенка. При косолапости носочки обеих ног или одной повернуты внутрь. В норме отпечатки следов малыша на влажном песке должны располагаться ровно, почти параллельно, со слегка развернутыми наружу носками. Для своевременного выявления начальных признаков деформации стопы и принятия мер необходимы регулярные осмотры
педиатра
и профилактические мероприятия: хождение по массажному коврику, ванночки для ног, занятия спортом, профессиональный массаж и др. Использование ходунков нежелательно. Длина обуви ребенка должна быть больше длины стопы на 12 мм.
После того как косолапость полностью исправлена есть риск возникновения рецидива. Чем младше ребенок, тем этот риск выше. Поэтому после исправления косолапости для предотвращения рецидива стопа должна в течение определенного времени удерживаться в корригированном положении. Для этого сразу после снятия заключительной гипсовой повязки на ребенка надевают брейсы (специальную обувь при косолапости), которые малыш должен носить до четырехлетнего возраста. Также ребенок должен регулярно наблюдаться у врача-специалиста до окончания периода костного роста. Если появляются первые визуальные признаки рецидива деформации, брейсы становятся малы или ломаются, на стопе появляются потертости от брейсов, необходимо немедленно обратиться к лечащему врачу.
Лечение косолапости
Лечение косолапости подбирается индивидуально с учетом причины заболевания, тяжести исходной деформации, сопутствующих заболеваний (нейромышечных и генетических синдромов), возраста ребенка на момент начала лечения.
Цель лечения – устранение или значительное уменьшение деформации стопы для получения безболезненной, сильной стопы нормальной формы.
Коррекция врожденной деформации начинается со 2-3 ей недели жизни ребенка.
При легкой форме косолапости показаны массаж, гимнастика, бинтование мягкими бинтами. При средней форме вышеуказанные лечебно-профилактические мероприятия являются подготовительным этапом для дальнейшего лечения, которое заключается в корригирующей терапии гипсовыми повязками с последовательным исправлением всех деформаций стопы.
При отсутствии стойких результатов консервативного лечения при тяжелой и очень тяжелой формах косолапости проводят оперативное вмешательство в области сухожильно-связочного аппарата: операции на мягких тканях, на костях стопы, комбинированные вмешательства на мягких тканях и костях.
При всех видах детской косолапости рекомендуется ношение специальной ортопедической обуви до полного излечения и регулярное наблюдение у ортопеда.
Раннее консервативное лечение дает полное излечение косолапости в 90% случаев.
При отсутствии лечения у детей могут развиться следующие осложнения:
- огрубления кожи на внешних сторонах стоп;
- атрофия мышц ног;
- нарушения функций коленных суставов;
- подвывих костей стоп;
- искривление позвоночника.
Источники:
- Айрис Лоан. Лечение врожденной косолапости по методике Понсети [2-е издание]. Практическое руководство. С. 56.
- Тимаев М.Х., Сертакова А.В., Куркин С.А., Рубашкин С.А., Анисимова Е.А., Анисимов Д.И. Косолапость у детей (обзор) // Саратовский научно-медицинский журнал. – 2017. – Т. 13. – № 3. – С. 514-520.
- Бродко В.Г., Соколовский О.А., Бродко Г.А. Врожденная косолапость: обзор проблемы // Медицинские новости. – 2014. – № 4 (235).
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Причины и лечение косолапости у новорожденных
Врожденная косолапость, известная среди специалистов как эквиноварусная деформация стопы – достаточно часто встречающийся вид ортопедической патологии. По статистике, она обнаруживается у 1 – 3 детей из тысячи новорожденных. Статистика также утверждает, что у мальчиков он встречается в полтора раза чаще, чем у девочек, но объяснений этому факту пока не найдено. Известно другое – формирование скелета плода, в том числе и костного аппарата стопы, происходит в первом триместре беременности, а значит, именно в это время в организме матери вступают в действие некие отрицательные факторы, играющие негативную роль в возникновении врожденной косолапости у детей.
Врожденная косолапость у детей
Причины косолапости
У врожденной косолапости имеется собственный код по МКБ 10 (десятому варианту международной классификации болезней, созданной медиками для удобства постановки диагнозов и систематизации данных) – Q66. В данную группу входят также другие врожденные патологии стопы. Специалисты относят к числу причин подобной аномалии и наследственную предрасположенность. Известны случаи, когда она время от времени встречается в разных поколениях у представителей одного рода. Но гораздо чаще развитие такой деформации ножки у младенца становится следствием воздействия внешних факторов. Среди них выделяют следующие:
- Сращение околоплодных вод (амниона) с нижней конечностью;
- Нажим амниона на стопу ребенка;
- Передавливание детской стопы, обмотавшейся вокруг нее пуповиной;
- Воздействие на стопу маточной мускулатуры при дефиците околоплодных вод и снижении их защитной функции;
- Давление на детскую стопу опухолевого новообразования в матке;
- Наличие у новорожденного ребенка патологий, вызванных нарушением функций спинномозговых нервов;
- Перенесенные матерью в первом триместре беременности инфекции, в том числе токсоплазмоз.
Важно!
Эмоциональное состояние женщины также имеет значение – опасны длительные хронические стрессы. Многолетние наблюдения доказывают, что число детей, появляющихся на свет с врожденным косолапием, резко увеличивается в военные и послевоенные годы, когда психологический дискомфорт неизбежен.
Но четкой связи между этими причинами и косолапостью у новорожденных не выявлено. Женщина может пережить во время беременности болезни и стрессы, и родить здорового ребенка.
Причины врожденной косолапости у ребенка
Диагностика и симптоматика косолапости
Современные диагностические методики позволяют медикам определить наличие косолапости у ребенка задолго до его рождения. Выявить косолапость плода на УЗИ (ультразвуковом исследовании) беременной для опытного специалиста не составляет большого труда. После появления ребенка с этой патологией на свет косолапость диагностируется практически сразу же. Заболеванию свойственны следующие симптомы:
- Сгибание стопы в подошве;
- Поворот внутрь подошвенной части с опорой на наружный край стопы;
- Приведение переднего отдела стопы.
Степень их выраженности может быть различной. Она зависит от степени тяжести заболевания, классифицируемой по трем группам:
- Легкая – ограничения движения в голеностопном суставе нет, положение стопы исправляется незначительным нажимом руки;
- Средняя – движения голеностопа заметно ограничены, при попытке исправить положение стопы чувствуется пружинистая податливость в сочетании с некоторым сопротивлением;
- Тяжелая – наблюдается выраженная деформация стопы и голеностопного сустава, не поддающаяся коррекции при мануальном воздействии.
Также существует определение косолапости в зависимости от предполагаемой этиологии (причины ее возникновения). Для врожденной косолапости их три:
- Типичная. Точную причину возникновения этого вида патологии определить пока не удается. Характеризуется дисплазией (неправильным развитием, недоразвитием) голеностопного сустава и нарушением анатомического строения и расположения мышц и связок. При этой форме одномоментная коррекция не представляется возможной даже в первые дни после рождения ребенка – необходимо длительное поэтапное лечение косолапости у новорожденного;
- Позиционная – вызвана укорочением мышц и связок без повреждения костно-суставной части. Является следствием нарушений эмбриональной стадии развития плода. Лечение этой формы менее сложное и позволяет добиться полного выздоровления без остаточных явлений;
- Вторичная – возникает вследствие различных врожденных патологий нервно-мышечной системы. Клиническая картина и способы лечения, а также его результаты, находятся в прямой зависимости от первичного заболевания;
Важно!
Тяжелая форма недуга имеет четкие признаки, по которым врожденную косолапость на фото способен определить даже не специалист. Но для уточнения диагноза необходимы дополнительные исследования, которые проводятся в обязательном порядке. Костный и мышечно-связочный аппарат стопы ребенка исследуется при помощи УЗИ, компьютерной томографии и рентгеноскопического метода.
На основании полученных данных принимается решение о том, какие именно методики лечения необходимо применить. Неукоснительное исполнение рекомендаций специалистов в большинстве случаев позволяет справиться с проблемой в раннем детстве, закончив лечение до достижения малышом возраста пяти-шести лет.
Виды врожденной косолапости у ребенка
Лечение косолапости
Родителей часто пугает диагноз. Они считают, что полностью исправить аномалию стопы невозможно. Но такое мнение – ошибочно. Существует несколько способов лечения врожденной косолапости, результативность которых весьма высока. Поэтому в большинстве случаев у них есть все шансы вылечить своего малыша.
В начальной стадии процесса лечения применяются консервативные методики, дающие высокие результаты при легкой и средней степенях косолапости:
- Самый первый из них – тугое бинтование стопы, которой предварительно вручную придается анатомически правильное положение. Методику начинают применять сразу после выписки из роддома и окончательного заживления пупочной ранки. При легкой степени деформации она позволяет добиться восстановления нормальной позиции стоп через 2-3 месяца после рождения ребенка;
- Наиболее распространенный способ коррекции средней формы детской косолапости – метод Понсети, названный так по имени американского врача, впервые применившего его в середине прошлого века. Метод заключается в поэтапном гипсовании ножек на протяжении 4-6 недель, со сменой гипсовой повязки, накладываемой до верхней трети бедра, через каждые 7 дней. После этого до 3-4-летнего возраста ребенку необходимо носить специальный фиксатор – брейс, удерживающий стопу в правильном положении;
- Для лечения тяжелой формы, включающей суставную деформацию, порой приходится прибегать к хирургическому вмешательству на связках и мышцах, иногда и на суставах стопы. После операции также накладывается гипсовая повязка.
Важно!
Перечисленные способы лечения дополняются физиотерапией (парафиновые, озокеритные и грязевые аппликации), массажем и лечебной гимнастикой, а также обязательным ношением ортопедической обуви до 5-6 лет.
Комплексный подход к лечению патологии стопы гарантирует радикальное исправление аномалии в 90% случаев. Но даже если полного выздоровления добиться не удается, после всех указанных манипуляций состояние ребенка улучшается настолько, что, вырастая, он способен вести полноценный активный образ жизни с минимумом ограничений.
Оценка статьи:
Загрузка…
Косолапость
Косолапость – аномалия развития костно-мышечной системы, характеризующаяся отклонением пальцев кнутри, подгибанием внутреннего края подошвы вверх и кнутри. Проявляется внешней деформацией, изменением походки, ограничением движений стопы. Возможны боли. Диагностика косолапости у детей до 3-х мес. проводится при помощи УЗИ, у детей более старшего возраста — с помощью рентгенологического исследования. Лечение осуществляется ортопедом и включает ношение ортопедической обуви, массаж, гимнастику, физиотерапию, возможно использование гипсовых повязок и специальных шин.
Общие сведения
Косолапость (эквиноварусная деформация стопы) – одна из самых распространенных аномалий развития костно-мышечной системы (33-38%). Как правило, возникает с двух сторон. У мальчиков косолапость выявляется в два раза чаще, чем у девочек.
Причины косолапости
Причины развития патологии до конца не ясны. Предполагают, что факторами риска возникновения косолапости могут быть аномалии положения плода, недостаток околоплодных вод, курение, прием алкоголя и наркотических препаратов. Вследствие неблагоприятного воздействия на плод нарушается развитие костей стопы, мышц и нервов голени. Возможна вторичная косолапость, возникающая вследствие патологии других отделов костно-мышечной системы.
Классификация
В травматологии и ортопедии выделяют следующие виды косолапости:
- Идиопатическая косолапость. Характеризуется уменьшением таранной кости, сочетающимся с патологическим расположением ее шейки, эквинусом (конской стопой), при котором пятка подтянута вверх, а стопа изогнута в сторону подошвы, нарушением расположения передней части стопы по отношению к задней, нарушением развития суставных поверхностей суставов стопы, укорочением икроножной мышцы, нарушением развития большеберцовых сосудов в передних отделах голени.
- Постуральная (позиционная) косолапость. Пяточная и таранная кости не изменены. Суставные поверхности нормально развиты и находятся в состоянии подвывиха.
- Врожденная косолапость, сочетающаяся с врожденной нейропатией и миопатией. Деформация стопы носит вторичный характер, вызывается патологией развития других отделов костно-мышечной системы (множественные искривления костей конечностей, двухсторонний врожденный вывих бедра и т.д.).
- Синдромологическая косолапость. Сочетание предыдущей формы косолапости с внескелетной патологией (амниотические перетяжки, аномалии развития почек и т.д.).
Симптомы косолапости
Наблюдается эквинус, варусная деформация (стопа подогнута, пальцы отклонены кнутри) и супинация (стопа развернута подошвой кверху и кнутри). Движения в голеностопном суставе ограничены. Из-за изменения положения стопы ребенок с косолапостью при ходьбе опирается не на всю подошву, а на наружный край стопы. Развивается своеобразная походка, при которой больной во время каждого шага перешагивает через опорную ногу.
Со временем нарушения усугубляются. Кости стопы еще больше деформируются, возникают подвывихи в суставах стопы. Кожа наружной поверхности стоп становится грубой. Не участвующие в ходьбе мышцы голеней атрофируются, нарушается работа коленных суставов. Чем позже начато лечение врожденной косолапости, тем труднее компенсировать возникшие нарушения и восстановить форму стопы.
Диагностика
Важно определить, является ли косолапость истинной (обусловленной нарушением развития костей стопы) или позиционной. При позиционной косолапости стопа пациента более подвижна, активно или пассивно выводится в нормальное положение. Эквинус слабо выражен. На тыле стопы есть поперечные складки, свидетельствующие о достаточной подвижности. Как правило, позиционная косолапость самостоятельно исчезает в течение первых недель жизни ребенка, однако, при выявлении этой формы косолапости в любом случае показана консервативная терапия.
Рентгенографические методы исследования неинформативны при обследовании детей до 3 месяцев, поскольку в этом возрасте кости состоят преимущественно из хрящевой ткани и не отображаются на рентгенограммах. Детям старше трех месяцев проводят рентгенографическое исследование в двух проекциях: переднее-задней и боковой. Рентгенограммы делаются при максимально возможном подошвенном и тыльном сгибании стопы. Для обследования детей до 3 месяцев используется УЗИ. Этот метод абсолютно безвреден, но менее информативен, поскольку позволяет увидеть лишь один из двух уровней (вид сбоку или сверху).
Лечение косолапости
Тактика лечения выбирается травматологом-ортопедом в зависимости от выраженности патологии. Лечение должно быть как можно более ранним, последовательным и постоянным. Исход лечения зависит от степени косолапости. При легкой степени косолапости в 90% случаев удается добиться исправления положения стопы без операции. Тяжелая степень косолапости исправляется консервативно всего в 10% случаев.
Консервативная терапия косолапости начинается с первых недель жизни больного, поскольку в этот период костные структуры стопы ребенка очень мягкие и стопу можно без операции перевести в правильное положение. Назначается лечебная гимнастика и массаж стоп. Применяется мягкая фиксация стоп при помощи фланелевых бинтов. После исправления формы стопы на ножку ребенка накладывают специальную шину. При более выраженной косолапости проводится поэтапное выведение стопы в правильное положение с использованием гипсовых повязок.
В последующем детям с косолапостью показано физиолечение, массаж, лечебная гимнастика, ношение ортопедической обуви. На ночь на ноги накладывают специальные полиэтиленовые шины. При неэффективности консервативной коррекции косолапости выполняется операция. Хирургическое лечение проводится по достижении ребенком возраста 1-2 лет, включает в себя пластику сухожилий, связочного аппарата и апоневрозов стопы. В послеоперационном периоде назначается ношение гипсовых повязок сроком до полугода.
|
Литература 1. Травматология и ортопедия/ Кавалерский Г.М. — 2017 2. Лечение врожденной косолапости по методике Понсети. Практическое руководство/ Лоэн А. — 2012 3. Алгоритм лечения врожденной косолапости у детей младшей возрастной группы/ Клычкова И.Ю., Кенис В.М., Степанова Ю.А., Сапоговский А.В., Коваленко-Клычкова Н.А., Иванов С.В.// Ортопедия, травматология и восстановительная хирургия детского возраста — 2013 — Т.1, №1 4. Детская ортопедия/ Волков М.В., Дедова В.Д. — 1980 |
Код МКБ-10 Q66.8 |
Косолапость — лечение в Москве
Врождённая косолапость.
Определение.
Врождённая косолапость – это сложный порок развития стопы, при котором изменения внешней формы стопы являются проявлением патологии костной, суставной, нервной и сосудистой системы нижней конечности. При косолапости отмечается деформация стопы в трёх плоскостях – подошвенная флексия или эквинус (пятка поднята вверх, носочная часть опущена), аддукция (передний отдел стопы приведён кнутри) и супинация (стопа развёрнута подошвенной частью кнутри).
Т.С. Зацепин определил ВК, как врождённую контрактуру суставов стопы, проявляющуюся привидением, супинацией и эквинусом.
На фото: Нижние конечности детей с врождённой косолапостью.
Статистика
Врождённая косолапость занимает первое место среди заболеваний опорно-двигательного аппарата (ОДА) и составляет примерно 36% от общего количества. По разным данным на 1000 новорожденных выявляется от 1 до 4 случаев врождённой косолапости. В 40-50% случаев встречается двусторонняя патология. Чаще страдают мальчики, соотношение мальчики/девочки оценивается, как 2:1.
Этиология
Врождённая косолапость полиэтиологическое заболевание. Существуют следующие теории возникновения ВК:
- Механическая теория. Согласно данной теории, причиной деформации стоп являются такие факторы, как внутриутробное давление на плод. Уменьшенная полость матки приводит к излишней иммобилизации (фиксации) суставов, что в дальнейшем нарушает прочность связочного аппарата и мест прикрепления сухожилий.
- Теория аномальной закладки. Согласно этой теории, ВК возникает вследствие неправильной закладки таранной кости, что ведёт к эквинусу и супинации с вторичными изменениями в костно-суставных и мягкотканных структурах.
- Теория задержки внутриутробного развития стопы. В норме, стопа плода на 6-8 недели имеет те же эквинус, супинацию и аддукцию, плюс медиальное отклонение шейки таранной кости. При нормальном развитии данные компоненты претерпевают обратное развитие, и к 12-14 недели стопа приобретает правильную форму и строение. Согласно предположению M.Bohnа, при врождённой косолапости происходит задержка фетального развития стопы на этом этапе и таким образом формируется деформация.
- Нервно-мышечная теория. Согласно данной теории ВК возникает в результате нарушения иннервации малоберцовых мышц или при сдавлении нервных стволов, иннервирующих малоберцовые мышцы. Р.Р. Вреден считал, что причиной ВК является запаздывание в развитии малоберцовых мышц.
- Генетическая теория. Согласно этой теории ВК – результат генетической мутации, т.к. встречаются семейные случаи изолированной деформации. Кроме того ВК имеется при таких генетических синдромах, как синдром Дауна и Фридмана-Шелдона.
- Миогенная теория. Ряд исследователей считает, что главной причиной ВК является аномальное расположение мышц и связок стопы.
- Теория о первичном поражении сосудов. Теория рассматривает в качестве первопричины ВК аномальное строение артерий голени и стопы.
Классификация.
Существует несколько вариантов классификации ВК.
Классификация по Г.С. Бому (1935г.)
- Поздняя форма. Она поддаётся терапии достаточно неплохо. Характеризуется присутствием на стопе малыша поперечной бороздки, неярко выраженной косолапостью и правильно развитой пяткой.
- Нейрогенная форма. Плохо поддаётся терапии, имеет склонность к рецидиву. Похожа на полиомиелитическую косолапость.
- Форма с недоразвитой пяткой. Также тяжелая в лечении. При этом задняя часть голени имеет длинные связки и плохо разрабатываемые мышцы.
- Амниотическая форма. Наблюдается, как врождённый дефект.
- Дефектная форма. Развивается из-за врождённых отклонений в строении скелета ребёнка.
- Артрогрипотическая форма. Появляется как осложнение после болезни — артрогрипоза. Наблюдается сужение и стягивание сухожилий, атрофия мышц или гипотрофия, вследствие поражений спинного мозга.
- Варусная контрактура. При таком нарушении появляется сложность в подборе обуви из-за жёсткой складки на стопе. Характеризуется косметическим дефектом, но не вызывает функциональных отклонений.
- Косолапость, сопровождающая ахондроплазию — генетическое отклонение в развитии костной ткани.
- Леченая форма. Почти не подлежит коррекции.
Классификаци С.Е. Волкову.
- Типичная (первичная) косолапость.
- Позиционная ВК.
- Вторичная ВК: а) Нейрогенная косолапость, вследствие перинатального повреждения ЦНС. б) Миелодиспластическая, следствие мышечной дистонии в) ВК вследствие врождённого поражения периферического нервно-мышечного аппарата. Например, поражение малоберцового нерва.
- Артрогрипотическая эквиноварусная деформация стоп.
Классификация С.Т. Зацепина (1947г.) подразделяет ВК на типичную и атипичную.
- Типичная: Варусная контрактура, связочная косолапость, костная форма.
- Атипичная: Амниотическая, артрогрипотическа, результат дефектов развития скелета.
Классификация по И. Понсети.
- Не леченная. Любая косолапость у детей не достигших восьми лет.
- Корригированная. Косолапость, которую вылечили методом Понсети.
- Рецидивирующая. В результате хорошей коррекции возникают повторные супинации свода стопы.
- Резистентная. Сопровождающая разные синдромы.
- Атипичная. Характеризуется коротким первым пальцем и глубокой складкой на стопе.
Классификация Ф.Р. Богданова три формы ВК:
- Типичную (лёгкой, средней и тяжёлой степени).
- Отягощённая. К этой форме, согласно автору, относятся косолапость с амниотическими перетяжками, артрогрипотическую К., косолапость, связанную с врождённым дефектом костей стопы и голени, косолапость при системных заболеваниях и нейрогенные формы.
- Рецидивирующая. Т.Е. возврат компонентов косолапости после их полного исправления или исправления одного из них.
Классификация С.С. Беренштейна. Беренштейн разделил все виды деформаций на две группы:
- Типичная. Невральная, тератогенная и механическая формы.
- Нетипичная.
По степени выраженности компонентов косолапости выделяют три степени деформации: лёгкая, средняя, тяжёлая. Ряд авторов добавляет крайне тяжёлую степень, при которой деформация не поддаётся коррекции.
- Лёгкая степень. Данная степень тяжести позволяет одномоментно корригировать все компоненты деформации и выводить стопу практически в среднее положение.
- Средняя степень. Данная степень позволяет скоррегировать привидение стопы до среднего положения, но супинация и эквинус остаются.
- Тяжёлая степень. Деформация устойчива и позволяет лишь частично скоррегировать привидение и эквинус.
Клиника.
С рождения у ребёнка обнаруживается неправильное положение стоп (стопы), отмечается эквинус, привидение и супинация. Увеличен продольный свод (полая стопа). Так же наблюдается атрофия мышц голени. Часто отмечается торсия (скручивание) костей голени. Кроме того всегда имеется ограничение движений в голеностопном суставе разной степени выраженности.
Диагностика.
- Рентгенография стоп в переднезадней проекции в положении максимальной коррекции варуса стопы и в двух боковых проекциях, одна (экстензорная) – в положении максимального сгибания и коррекции варуса стопы, другая (флексорная) – в положении максимального разгибания и коррекции варуса стопы.
Для определения эффективности лечения на рентгенограммах оценивают форму, размер и сроки появления ядер окостенения стопы; величины углов между осями ядер окостенения и костей голеностопного сустава и стопы; расположение костей стопы относительно друг друга. - Компьютерная томография с мультиплантарной реконструкцией. Дополнительный метод диагностики для оценки взаимоотношения структур стопы и голеностопного сустава в трёх плоскостях для определения дальнейшей тактики лечения.
- Электрофизические методы. Электронейромиография (ЭНМГ) – метод позволяет оценить функциональные возможности отдельных мышц, а так же взаимодействие системы синергистов и антагонистов. Механомиография (ММГ) – метод исследует сократительные способности скелетной мускулатуры, изучает тонус мышц в покое и при напряжении, а так же параметры вызванных механических ответов мышц голени.
Лечение.
Принципы лечения:
- Лечение начинать как можно раньше.
- Коррекция деформация должна начинаться с консервативных мероприятий.
- Тактика и методы определяются в зависимости от степени тяжести деформации и индивидуальных особенностей пациента и представляют собой единое, взаимодополняющее сочетание оперативных и консервативных методов.
- Нормальная опороспособность конечности должна быть восстановлена до начала ходьбы, т.е. до 10-12 месяцев.
- Восстановление функции стопы должно начинаться параллельно с коррекцией формы стопы, с момента рождения ребёнка.
- Непрерывное наблюдение и лечение ВК должно проводиться до окончания роста стопы ребёнка.
Схема лечения.
Консервативное лечение.
Консервативное лечение начинается в родильном доме с мануальной коррекции (редрессации) имеющихся деформаций. Корригирующая гимнастика проводится в течении 5-7 минут.
- Первый этап– «накатываем» ладьевидную кость на головку тарана (отведение переднего отдела);
- Второй этап – при получении правильных соотношений на уровне Шопарова сустава, производим ротацию стопы с целью выведения под нагрузку тыльной поверхности тела таранной кости, которая при косолапости развернута кнаружи и, только после постепенного проведения этих манипуляций, ортопедом выполняется;
- Третий этап — растяжение голеностопного сустава с целью освобождения свободного пространства для вправления таранной кости в вилку голеностопного сустава в правильном положении. Эта манипуляция выполняется путем придания стопе положения тыльной флексии (тыльного сгибания – «антиэквинус»).
Необходимо отметить, что все эти движения следует выполнять достаточно медленно и постепенно, чтобы не вызвать у ребенка болевой реакции, выраженного растяжения сосудов, а, следовательно, трофических расстройств и отека. Обычно, устранение каждого из компонентов деформации, при смене гипсовой повязки один раз в неделю, выполняется не более чем на 5 – 7°.
На фото: Мягкое битование по финку – Эттингену.
- Мягкое битование по финку – Эттингену. Дополняет мануальную коррекцию и фиксирует стопу в положении достигнутой коррекции.
- Лечение по Виленскому этапными гипсовыми повязками с клином из вспененного латекса.
Основным условием при наложении повязки должно быть отсутствие перетяжек на уровне голеностопного сустава. Гипсовые бинты накладываются на тонкий слой рулонной ваты, бинт, чулочное покрытие или обычный хлопчатобумажный гольф без резинки и пятки. Проведение каждого этапа коррекции необходимо сопровождать наложением гипсовой повязки и кончиков пальцев до верхней трети бедра в положении сгибания в коленном суставе под углом 100-150 гр. Гильзу , охватывающую верхнюю треть бедра , накладывают достаточно плотно, но не сдавливая мягкие ткани. Пальцы открывают до уровня плюснефаланговых суставов, для доступа к межпальцевых промежуткам.
Первые трое суток конечность ребенка должна находиться в возвышенном положении (на время высыхания гипса) для предотвращения отека при сжатии гипсовой повязкой.
Если отмечены признаки нарушения кровообращения (отек, синюшность, побеление или похолодание пальцев), на любых сутках фиксации необходимо обучить родителей разрезать гипсовую повязку так, чтобы она не потеряла форму, и достигнутая коррекция была бы сохранена. Разрезанная повязка в этом случае превращается в циркулярный лонгет и фиксируется обыкновенным бинтом.
Этапные гипсовые коррекции проводятся с промежутков в 5-7 дней до полного исправления деформации.
Если кожные покровы младенца плохо переносят гипсовое покрытие, допустимо на срок в 7 – 10 дней переводить ребенка в гипсовый лонгет, назначать ванночки, смазывать поверхность кожи нежирным кремом до восстановления ее нормального вида. Далее вновь необходимо продолжить этапное гипсование.
Этапные гипсовые повязки проводятся не только до полного исправления деформации, но и переведение стопы в положение гиперкоррекции. Фиксауию стопы в положении гиперкоррекции проводят до начала ходьбы с помощью заднего гипсового лонгета или тутора. Далее ребенку изготовляют нитролаковые ортезы для голени и стопы, в которых нога развивается до 3-3,5 лет. Ортезы-тутора меняют по мере роста стопы ребенка. В этот период лечения ребенку назначают массаж разгибателей стопы и малоберцовых мышц, тепловые процедуры, ЛФК для голеностопного сустава. Допустима электростимуляция малоберцовых мышц и разгибателей стопы, иногда используется иглорефлексотерапия.
Ортезы для лечения косолапости.
Орте́з (греч. ορθός — прямой, равный) — внешнее медицинское приспособление, предназначенное для изменения структурных и функциональных характеристик нервно-мышечной и скелетной системы: разгрузки, фиксации, активизации и коррекции функций повреждённого сустава или конечности. В частности, корсеты, бандажи, аппараты, специальная обувь, стельки и пр. Применяется при нестабильности связочного аппарата суставов, травмах при занятиях спортом, артрозе и артрите суставов, в послеоперационный период.
Брейсы представляют собой ортопедическую обувь с фиксатором в виде пластиковой или металлической планки.
На фото: Вариант брейсов. Ребёнок в брейсах.
Инструкция по ношению брейсов
Брейсы для фиксации стоп используются только после того, как косолапость полностью исправлена. Даже после полной коррекции косолапость имеет тенденцию к рецидивированию до достижения ребенком возраста 4-5 лет.
Брейсы являются единственным успешным методом предотвращения рецидива. Если они используются адекватно, эффективность составляет 90%. Сокращение времени использования брейсов в период быстрого роста ребенка резко увеличивает количество рецидивов деформации и приводит к необходимости повторного гипсования. Ношение брейсов не замедлит развитие вашего ребенка.
Брейсы необходимо одеть сразу же после того, как снята последняя гипсовая повязка. Ребенок находиться в брейсах 23 часа в сутки в течение первых 3-4 месяцев после снятия гипсовых повязок. Брейсы снимаются только на время купания. В последующие 3-4 года, брейсы одеваются только на время сна. В зависимости от «тяжести» косолапости, врач примет решение касательно времени нахождения ребенка в брейсах. Не следует самостоятельно уменьшать время нахождения в брейсах. Если у вас возникают сомнения, спрашивайте у вашего врача.
Брейсы состоят из планки, к которой прикрепляются ботинки. Изнутри ботинка, над пяткой, должен быть мягкий вкладыш, создающий условия для нормального развития пятки и предотвращающий выскальзывание стопы из ботинка.
- Всегда надевайте хлопчатобумажные носки, закрывающие стопу, везде, где ботинок касается ноги ребенка. Кожа вашего ребенка может быть гиперчувствительной после длительного нахождения в гипсе, так что вам может понадобиться использовать две пары носков на первые двое суток.
- Придержите стопу в ботиночке и, в первую очередь, затяните ремешок. Ремешок помогает крепко удерживать пятку внизу ботиночка. Не отмечайте отверстие на ремешке, потому что со временем кожаный ремешок растянется, и ваша отметка не будет иметь смысла.
- Одевая брейсы, проверьте, чтобы пятка стопы ребенка находилась внизу ботиночка. Если пальцы ноги двигаются вперед и назад, пятка находится не на месте, и вам потребуется покрепче затянуть ремешок. На стельке ботиночка должна быть черта, обозначающая положение пальцев стопы ребенка; так что если пятка находится внизу, пальцы будут на этой черте.
- Плотно зашнуруйте ботиночки.
- Будьте готовы, что ваш ребенок может беспокоиться, находясь в брейсах в первые два дня. Так может быть не потому, что брейсы причиняют боль, а потому, что это что-то новое и непривычное для ребенка.
- Ребенок в брейсах не может двигать ножками отдельно одна от другой. Вы должны научить его сгибать и разгибать ножки одновременно, занимаясь гимнастикой, аккуратно сгибая и разгибая ножки в коленях, держась при этом за планку брейсов.
- Более вероятно, что ваш ребенок будет меньше беспокоиться, если применение брейсов станет частью ежедневного распорядка. Для детей старше года должно стать правилом ношение брейсов во время сна.
- Закройте планку брейсов мягким материалом. Надев эту накладку, вы защитите ребенка, себя и вашу мебель от ударов металлической планки.
- Если ребенок самостоятельно развязывает шнурки на брейсах, можно попробовать завязать шнурки с подошвенной стороны или забинтовать ботинки поверх шнурков.
- Периодически затягивайте болты на планке.
Брейсы будут настроены вашему ребенку врачом, но вы можете быть ответственными за смену ботинок и расширение планки с ростом ребенка. Меняйте ботинки только тогда, когда пальцы ног ребенка будут совсем выходить за край подошвы. Новые ботинки должны быть на два размера больше, прежних. Чтобы отрегулировать ширину планки, измерьте расстояние между внешними сторонами плеч, оно должно равняться расстоянию между центрами пяточек в ботинках; увеличьте расстояние на планке, чтобы оно соответствовало вашим измерениям. В первый раз, надевая ботинки, отметьте черту для определения положения пальцев ног, чтобы определить, что пятка находится внизу ботинка.
Время ношения брейсов для «детей младшего возраста» (если лечение начато до начала самостоятельной ходьбы)
*) Дети, начинающие носить брейсы до 9 месяцев:
1. Круглосуточное ношение
(снимать на время купания) = 23 часов в день: 3 месяца
2. Ежемесячное уменьшение времени в брейсах
= 20-22 часов в день: 1 месяц
= 18-20 часов в день: 1 месяц
= 16-18 часов в день: 1 месяц
3. На ночной и дневной сон = 14-16 часов в день: несколько месяцев, до начала самостоятельной ходьбы
4. На ночной сон = 12-14 часов в день: до 4-5 лет
*) Дети, начинающие носить брейсы после 9 месяцев:
1. Большую часть времени дня = 18-20 часов в день: 2 месяца
2. Уменьшение времени в брейсах = 16 часов в день: 3-4 месяца
3. На ночной сон = 12-14 часов в день: до 4-5 лет
Время ношения брейсов для «детей старшего возраста» (если лечение начато после начала самостоятельной ходьбы)
*) Дети, начинающие носить брейсы до 4 лет:
1. Большую часть времени дня = 16-18 часов в день: 3-4 месяца
2. На ночной сон = 12-14 часов в день: до 5 лет
*) Дети, начинающие носить брейсы после 4 лет
1. На ночной сон = 12-14 часов в день: в течение 1 года
Отводящие шины (брейсы) — абдукционные брейсы
В брейсах оба ботинка должны быть фиксированы на планке для предотвращения рецидива. Стандартных ортезов и туторов для этого недостаточно — не нужно пытаться заменить ими брейсы!На сегодняшний день доступно множество моделей брейсов.
Детей не нужно стимулировать к стоянию и ходьбе в брейсах – они не предназначены для этого.
Отведение (или наружная ротация) и тыльная флексия
*) Двусторонняя косолапость:
— для «детей младшего возраста» (если лечение начато до начала самостоятельной ходьбы):
обе стопы фиксированы при отведении 70° и тыльной флексии 10-20°.
— для «детей старшего возраста» (если лечение начато после начала самостоятельной ходьбы): обе стопы фиксированы при отведении 40-60° и тыльной флексии 10-20°.
*) Односторонняя косолапость:
— для «детей младшего возраста» (если лечение начато до начала самостоятельной ходьбы): корригированная стопа фиксированы при отведении 70° и тыльной флексии 10-20°; здоровая стопа фиксированы при отведении 40° и тыльной флексии 10-20°.
— для «детей старшего возраста» (если лечение начато после начала самостоятельной ходьбы): корригированная стопа фиксированы при отведении 40-60° и тыльной флексии 10-20°; здоровая стопа фиксированы при отведении 40° и тыльной флексии 10-20°.
*) У детей с гипермобильностью суставов, мышечной гипотонией, вторичным избыточным вальгусом пятки и наружной торсией костей голени: обе стопы (косолапая и/или здоровая) фиксируются при отведении 30-40° и тыльной флексии 0-15°.
*) Атипичная косолапость: корригированная стопа первоначально фиксируется при отведении 20-30° и тыльной флексии 0-15°. Позднее по мере улучшения формы стопы отведение может быть увеличено до 40-50°.
*) Косолапость, связанная с другими заболеваниями (например, артрогрипотическая, паралитическая): положение стопы в брейсах определяется индивидуально в соответствии с конкретной ситуацией. У детей с нейромышечными заболеваниями дополнительно могут применяться стандартные ортезы.
Длина планки: расстояние между пятками ботинок в брейсах должно приблизительно равняться расстоянию между плечами.
Так же используется сложная ортопедическая обувь на шнуровке или велькро (липучки) с высоким жёстким задником, с высокими жёсткими берцами (различают три степени жёсткости), иногда конструкцию дополняют внутренней высокой жёсткой поддержкой, так же внутренний жёсткий берец может быть продлён до носка с целью удержания стопы в положении отведения.
На фото: Варианты обуви
Лечение по методу Понсети.
На сегодня это самый эффективный метод лечения врождённой косолапости.
Методика Понсети проста, но вместе с тем предусматривает четкое соблюдение принципов этапности и последовательности коррекции, любое отклонение от правил ведет к затягиванию лечения, снижению количества положительных результатов, возникновению рецидивов.
При мануальной коррекции отличаются точки давления на стопе, что приводит к полному восстановлению соотношений таранной ладьевидной и пяточной костей. Другие способы мануального исправления косолапости приводят к псевдокоррекции и сохранению подвывихов в таранно-ладьевидном и таранно-пяточном суставах. Сохраняющиеся подвывихи приводят к быстрому рецидиву деформации.
Время нахождения стопы без фиксации при смене гипса составляет не более часа.
Выделение пальцев при гипсовании по тыльной поверхности до плюснефаланговых суставов позволяет избежать потертостей, и осуществлять контроль за кровоснабжением стопы.
Фиксация коленного сустава гипсом в положении сгибания до 90 градусов и тщательное моделирование гипса по контуру стопы позволяет избежать потертостей кожи и смещения гипса.
Первая часть лечения — исправление деформации гипсовыми повязками. Как правило, для полной коррекции деформации стопы, вне зависимости от тяжести, необходимо 6-7 смен гипсовых повязок с постепенным исправлением деформации. Этапное лечение с использованием гипса занимает от 4 до 8 недель в зависимости от тяжести косолапости. Смена гипсовых повязок с постепенным исправлением стопы происходит через 5-7 дней.
Гипсовые повязки накладываются всегда с фиксацией коленного сустава до верхней трети бедра.
Вторая важная часть лечения – закрытая ахиллотомия. Ахиллово сухожилие при косолапости всегда укорочено, из-за этого абсолютное большинство детей, которые лечатся от косолапости, нуждаются в его удлинении. Щадящий метод его удлинения – это закрытая ахиллотомия, предложенная Игнасио Понсети. Ахиллотомия — это полное пересечение ахиллова сухожилия на 1.5-2 см. выше точки прикрепления его к пяточной кости. Ахиллотомия, выполняемая на последнем этапе мануальной коррекции, является малотравматичной, кратковременной, не оставляющей рубцов операцией, в сравнении с Z-образной пластикой ахиллова сухожилия. Ахиллотомия по Понсети, при своевременно начатом лечении, позволяет избежать продолжительного общего наркоза.
Третья часть лечения — ношение брейсов. Через три недели нахождения в гипсе необходимо перейти на ношение брейсов: специальных башмачков закрепленных на планке. Только ношение брейсов до возраста 4-х — 5-ти лет позволяет избежать возврата деформации. Брейсы обеспечивают отведение стопы, удерживают пяточную кость и передний отдел стопы в положении отведения и предотвращает рецидивы. Стопа будет постепенно возвращаться в правильное положение (10° наружной ротации). Мягкие ткани по медиальной поверхности останутся растянутыми, только в том случае, если брейсы используются после гипсования. Брейсы состоят из ботиночек с открытыми пальцами и высоким задником, прикрепленных к планке. В случаях, когда требуется коррекция одной стопы, корректируемая стопа в брейсе отведена наружу на 60-70°, а нормальная на 30-40°. При коррекции двух стоп оба ботиночка отводятся на 70°. Планка должна быть достаточной длины, чтобы пятки были на ширине плеч ребенка.
I, II, III, IV, V – Этапные гипсовые повязки, с постепенной коррекцией деформации среднего и переднего отделов стоп.
V – средний и передний отдел стоп отведен на 70°, подвывих в таранно-ладьевидном и подтаранном суставах исправлен.
VI – Последняя гипсовая повязка, наложенная после подкожной ахиллотомии, в положении 15° тыльной флексии.
График наблюдения детей после гипсования по методу Понсети:
- Через 2 недели (для решения проблем следования предписаниям).
- Через 3 месяца (для постепенного уменьшения времени нахождения в брейсах).
- Каждые 4 месяца до достижения возраста 3 лет (для контроля за соблюдением предписаний и диагностики рецидивов).
- Каждые 6 месяцев до возраста 4 лет.
- Каждый год или раз в 2 года до окончания роста.
Оперативное лечение.
Цели.
- Рассечение и удлинение контрагированных тканей стопы.
- Устранение эквинуса.
- Устранение дислокации в подтаранном суставе.
- Устранение подвывиха ладъевидной и кубовидной костей стоп.
- Надёжная фиксация стопы в правильном положении.
Виды оперативного лечения.
- Мягкотканные методики. Операция Зацепина-Штурма. Показания: безуспешность консервативного лечения. Выполняется в возрасте старше 8 месяцев.
- Поэтапная коррекция в аппарате Илизарова. Показания: дети с регидными (стойкими) формами эквиноварусной деформации стоп (остаточные явления после лечения у детей старше 3-х лет, рецидив, нейрогенные и артрогрипотические деформации).
- Костно-пластические методики. Операции на костно-суставных компонентах стопы с резекцией суставных поверхностей. Показания: тяжёлые рецидивирующие врождённые и вторичные (нейрогенная и артрогрипотическая) деформации. Проводятся детям старше 12 лет.
Статью подготовил врач-ортопед детской клиники Тигренок Кравченков Павел Вячеславович
Косолапость – аномалия анатомического строения суставов стопы. Внешне это выглядит как заворот стопы внутрь и немного вниз. Полностью наступить на стопу в таком положении невозможно.
Здесь важно помнить, что наступает время, когда косолапие перестает поддаваться коррекции. Помочь ребенку уже будет нельзя. Поэтому начинать лечение следует сразу после выявления этого отклонения.
Как поступить родителю при косолапости у ребенка – расскажем в нашей статье.
Посещение ортопеда – первое, что нужно сделать
Чтобы снизить уровень беспокойства и тревоги, необходимо записаться на прием к ортопеду.
Врач оценит состояние ножек ребенка и даст необходимые рекомендации по терапии, которые способны остановить развитие патологии.
Частыми советами ортопедов в лечении и профилактике развития косолапости, как правило, являются:
- курс массажа;
- определенные спортивные секции, которые будет полезно посещать с такой особенностью анатомического строения – например, танцы или гимнастика;
- комплекс лечебной физкультуры, направленный на устранение косолапости;
- использование дома массажных ковриков;
- применение ортопедических стелек и/или ортопедической обуви.
Все перечисленные рекомендации направлены, во-первых, на укрепление и растяжку мышц, во-вторых, на их активизацию или расслабление, в зависимости от назначений лечащего врача-ортопеда. Обратите внимание, что курс массажа – его продолжительность и специфику – назначает только врач. В вопросе спорта вы можете выбирать любую дисциплину, но обязательно обращайте внимание на травматичность спорта. Сейчас важно «наставить» организм ребенка на правильное развитие, поэтому врачи рекомендуют танцы, гимнастика (не олимпийский спорт), плавание и т.п.
Давайте мы расскажем подробнее о тех методах лечения и исправления косолапия, которые вы можете делать самостоятельно в домашних условиях.
Регулярная гимнастика – лфк при косолапости
Лечебная гимнастика при косолапости имеет цель укрепить и активизировать расслабленные мышцы и, наоборот, расслабить мышцы, находящиеся в повышенном тонусе.
При выполнении этих упражнений очень важно родителю следить, а ребенку стараться:
- поставить стопу на внутренний свод;
- отвести стопу в сторону мизинца.
Мы представим в статье комплекс упражнений.
Обязательно согласуйте эти упражнения с лечащим врачом-ортопедом!
1. «Резиночка». Исходное положение: сидя на полу, упор руками сзади, выпрямленные ноги вместе. На передние отделы стоп необходимо надеть широкую резинку.
Отвести стопы в стороны, растягивая резинку. Пятки остаются сомкнутыми. Стараться направить пальцы «на себя», то есть разгибать стопы. Удержать это напряжение от десяти секунд до одной минуты – один раз.
2. «Брусок». Исходное положение: стоя передними отделами стоп на бруске высотой 10 — 15 см, пятки свисают с бруска, руками держаться за перекладину шведской стенки или за спинку стула.
Совершать пружинистые движения пятками до пола, растягивая задние поверхности голеней и ахилловы сухожилия – три раза. Вернуться в исходное положение. Повторить восемь раз.
3. «Ёлочка». Исходное положение: на коврике создать изображение прямой полоски, от которой в стороны идут «ветки» под углом, их частоту сделать равной расстоянию небольшого шага. Переставлять стопы по «веткам» так, чтобы пятки были обращены к середине, то есть к центральной полоске, а передние отделы стоп отведены в стороны. Здесь нужно смотреть вниз, чтобы правильно поставить стопы.
4. «Ходьба гусиным шагом». Исходное положение: в положении приседа с отведением стоп в стороны. Руки свободны или на поясе.
Ходить до утомления.
5. «Ходьба на пятках». Ходить двадцать секунд.
6. «Вращение стопой». Исходное положение: сидя на стуле, правую ногу положить на левую колено на колено, руки в «замке» положить на правое колено, чтобы зафиксировать правую ногу. Правой стопой «рисовать» круги по часовой стрелке — до легкого утомления. Левой стопой «рисовать» круги против часовой стрелки — до легкого утомления.
7. «Канатоходец». Ходьба по канату или гимнастической палке с отведением стоп в стороны.
После выполнения упражнений приветствуется расслабляющая ходьба.
Есть противопоказания. Требуется консультация врача.
Комплексное лечение – ортопедические стельки и массажные коврики
Массажный коврик
Массажные коврик создает эффект полезных для здоровья стоп поверхностей, созданных природой. Песок, каменистые и лесные тропы благодаря естественным неровностям отлично массажируют босую стопу человека. Этот же эффект дают массажные коврики.
Тут важно понимать, что заставить ходить ребенка по маленькой поверхности трудно или вообще невозможно. Поэтому лучше всего приобрести несколько ковриков и разложить их дома по самому частому маршруту ребенка. Таким образом, в течение всего дня стопы будут получать полезный эффект без специальных усилий со стороны родителей и ребенка.
Ортопедические стельки или обувь
Ортопедические стельки и обувь поддерживают своды стопы в анатомически правильном положении и, тем самым, формируют правильное развитие стопы, голеностопного и коленного суставов. Помимо этого, создаются более комфортные условия и для позвоночника: уменьшается вероятность появления развития сутулости.
Необходимые стельки или обувь – лечебные или профилактические – назначит врач-ортопед. С рекомендациями врача уже можно посетить специализированный ортопедический салон. Лучше приобрести эти изделия именно в салоне, так как в этом случае будет прекрасная возможность померить и подобрать то, что будет максимально комфортно для ребенка.
Косолапость — один из самых тяжелых дефектов стоп. Только комплексное лечение косолапости, при трудолюбии и добросовестном выполнении упражнений, использовании рекомендуемых врачом вспомогательных изделий и под регулярным контролем ортопеда, даст положительный результат.
Содержание:
- Что такое врожденная косолапость
- Как проявляется косолапость
- Кто занимается лечением косолапости
- Когда начинать лечение
- Почему именно метод Понсети? И как лечили косолапость до него?
- Лечение косолапости по методу Понсети: основные этапы
- Где можно приобрести брейсы? Производят ли их в России?
- Нужно ли после лечения по методу Понсети наблюдаться у врача?
- Прогноз лечения косолапости по методу Понсети: как ребенок будет развиваться, ползать, ходить
«Косолапость – это не приговор, и даже не проблема», – утверждает Президент Русской Ассоциации Понсети Максим Александрович Вавилов. Ведущий детский ортопед подробно рассказывает про косолапость, метод Понсети и волшебные ботинки — брейсы.
Вавилов Максим Александрович
- Доктор медицинских наук
- Детский ортопед-травматолог
- Президент Русской Ассоциации Понсети
- Лучший детский ортопед-травматолог России 2021 года по версии Центральной конкурсной комиссии Министерства здравоохранения Российской Федерации
Что такое врожденная косолапость
Косолапость – это врожденная патология развития стопы и голеностопного сустава — эквиноварусная деформация стопы. Если говорить простым языком, то косолапость — это когда стопы малыша завернуты вовнутрь.
Наиболее распространенными врожденными пороками развития нижних конечностей у детей является эквиноварусная (косолапость) и плоско-вальгусная (вертикальный и косой таран) деформации.
Точные причины врожденной косолапости неизвестны до сих пор. Сегодня существует три теории, согласно которым могло развиться данное заболевание. Подробнее о них вы можете прочитать в этой статье.
Современные ультразвуковые исследования позволяют поставить предварительный диагноз ребенку уже на третьем месяце беременности матери. Но нередки случаи, когда болезнь определяют уже после рождения малыша.
Мировая статистика сходится на 1-2 случаях косолапости из 1000 новорожденных. И, кстати, у мальчиков данная патология выявляется в два раза чаще, чем у девочек.
Как проявляется косолапость

Родители могут заподозрить наличие заболевания у ребенка по особым внешним признакам косолапости.
Данный порок проявляется внешней деформацией стоп, то есть в будущем без должного лечения ребенок не сможет нормально ходить, а также подбирать обувь. Стопы останутся искривленными и со временем станут болезненными.
Но важно помнить, что каждый случай уникален, определить степень тяжести и деформации, а также разработать план исправления косолапости можно только на приеме у специалиста.
Кто занимается лечением косолапости
Лечением косолапости должен заниматься ортопед, владеющий методом Понсети, и никто другой. К сожалению, в практике даже сейчас встречаются специалисты из глубинки, не владеющие современными методами, и назначают варварские способы или абсолютно бесполезные процедуры, например, массаж, лфк и т.д. На сегодняшний день такое бывает уже крайне редко, так как родители начинают искать информацию на просторах интернета, и, если заподозрят неладное, то меняют врача. Однако, случаи бывают разные.
Лечение косолапости у детей на высоком профессиональном уровне проводят в Клинике КОНСТАНТА в г. Ярославле детские ортопеды-травматологи — д.м.н. Вавилов М.А. и к.м.н. Громов И.В. В Клинике созданы условия, чтобы малышам и их родителям было спокойно и комфортно. Лечение проводится как за собственные средства пациента, так и на бесплатной основе за счет средств Благотворительного фонда.
После индивидуальной консультации, обозначения проблем и обсуждений совместно с родителями, врачом подбирается тактика лечения, после согласования которой можно приступать к терапии.
В разделе “Порядок действий” — информация о дальнейших шагах, которые нужно предпринять родителям, чьим детям был поставлен диагноз “врожденная косолапость”.
Когда начинать лечение
Чем раньше, тем лучше. В идеале в возрасте 3-4 недель пора приступать к лечению. Но ситуации бывают разные, и поэтому лечение может быть начато еще раньше или позже в зависимости от других сопутствующих проблем у ребенка и семьи.
Почему именно метод Понсети? И как лечили косолапость до него?
Метод Понсети был предложен еще в 40-х годах в США ортопедом Игнасио Понсети. А в Российских реалиях он стал применяться 18 лет назад. Ранее же использовали другие отечественные техники лечения по В.Я. Виленскому, Т.С. Зацепину и др. Они предполагали долгое гипсование ног от 6 до 12 месяцев, потом предстояла обширная операция, затем снова гипсование и в конце — тяжелые ботинки. После всех этих вмешательств ребенку ставили инвалидность. Стопа более-менее выправлялась, но была ограничена в подвижности, а пациент, как правило, испытывал болезненный дискомфорт при ходьбе и беге, а также сложности в подборе обуви.
Метод Понсети — консервативный, малотравматичный способ лечения косолапости, который позволяет добиться полного выздоровления пациента без каких-либо последствий. Его главные преимущества:
- Минимальная степень хирургического вмешательства, а следовательно, низкая травматичность данного способа.
- Сравнительно небольшой срок пребывания ребенка в гипсовых повязках (2-2,5 месяца).
- Высокая эффективность — 98%.
- Стопы полностью принимают здоровую форму, пациенты не испытывают болезненных ощущений после завершения терапии и могут носить обычную обувь.
Лечение косолапости по методу Понсети: основные этапы
Гипсование

Заключается в исправлении деформации стопы гипсовыми повязками, которые меняются один раз в неделю.
При еженедельной смене гипса мы стараемся выводить стопу по 10-15 градусов против деформации. В итоге, через 4-6 этапных гипсований стопа полностью выведена в положение необходимой коррекции.
Ахиллотомия
При косолапости ахиллово сухожилие всегда укорочено, поэтому подошвенное сгибание ограничено, и это не дает пятке опуститься вниз. Для снятия ограничений движения стопы требуется удлинение ахиллового сухожилия.
Выполняется манипуляция через небольшой прокол, как правило, под местной анестезией, и после накладывается финальный гипс на три недели. Теперь остается только закрепить результат с помощью, как их называют мамы, волшебных ботинок — брейсов.
В среднем общий срок лечения в гипсе (гипсование + ахиллотомия) составляет 2-2,5 месяца.
Ношение брейсов

Ношение брейсов (специальные ботинки, зафиксированные на планке) — обязательная и заключительная часть лечения косолапости, позволяющая закрепить полученный результат, при этом особенно важно строго соблюдать предписанный врачом режим.
Первые три месяца брейсы нужно носить 23 часа в сутки с перерывом на 1 час. Далее режим снижается до 20-22 часов в сутки, потом до 18-20, 16-18 часов и наконец остаются только на сон. Таким образом, предписанный режим необходимо соблюдать до 4-5 лет.
Именно нарушение режима — одна из главных причин рецидивов косолапости.
О том, как правильно надевать брейсы, выбрать их размер, что делать, если малыш снимает ботинки, и о многом другом, вы можете прочитать в этой статье. Ответы на вопросы, касающиеся ухода за ножками в процессе лечения косолапости (как купать ребенка, чтобы не намочить гипс, как избежать мозолей при ношении брейсов и что делать, если они все же появились), вы найдете здесь.
Облегчить процесс выбора брейсов для лечения косолапости, поможет созданная ведущими ортопедами-понсетистами сводная таблица.
Где можно приобрести брейсы? Производят ли их в России?
Изначально, когда в России начали использовать метод Понсети, то можно было достать только зарубежные брейсы. Однако, отечественные ортопедические компании не заставили себя долго ждать и начали изобретать аналоги. На сегодняшний день в России среди производителей качественных брейсов лидирует компания Медвежонок. А в целом могу выделить несколько моделей, представленных на рынке: Mitchell (Великобритания), Alfa-flex (Германия), Kinetic Pro (Россия). Брейсы на любой вкус и карман, так сказать. Надо отметить, что все больше пациентов стали выбирать отечественные брейсы Медвежонок, особенно последнюю модель Kinetic Pro. Хорошее качество, доступная цена — все аргументы ЗА!
Нужно ли после лечения по методу Понсети наблюдаться у врача?
Сразу после гипсования начинается ответственный и важный период. Родители должны соблюдать предписанный режим ношения брейсов, чтобы не возникало рецидивов и приходить на прием сначала каждые 2-3 месяца, а потом 2 раза в год. Эти приемы для родителей все равно, что праздник, потому что на них мы оцениваем результат лечения и снижаем время ношения брейсов, давая малышу больше свободы.
Вылеченный ребенок должен носить брейсы и проходить регулярные обследования до 4-5 лет.
Прогноз лечения косолапости по методу Понсети: как ребенок будет развиваться, ползать, ходить
Рецидив заболевания возникает у 1-2 пациентов из 10. И его причиной как правило, является несоблюдение режима ношения брейсов. Почему болезнь возвращается и как этого избежать, мы рассказываем этой статье.
В 90% случаев дети, которые прошли путь терапии по методу Понсети, ничем не отличаются от своих сверстников, скорее наоборот, развиваются лучше и быстрее их. Я не шучу. Вы думаете, ребенка остановят зафиксированные на ножках ботинки? Да никогда. В каком-то смысле, ощущая сопротивление, малыши еще больше придают усилий для движения, становясь выносливее и сильнее. Дети с косолапостью развиваются в точно таком же ритме, что и без нее. Так же ползают, переворачиваются, встают, несмотря на брейсы. А, как правило, если лечение начато вовремя, то через 14 месяцев брейсы надевают только на все виды домашнего сна, а в остальное время ребенок не отличается от сверстников. И здесь просто нужно приучить ребенка к ним, показать, что брейсы или волшебные ботиночки — это наши друзья. И усвоив это, детки обычно сами берут брейсы и шлепают спать.

Волнения и переживания родителей, чьим детям был поставлен диагноз “врожденная косолапость” — вполне понятны. Проект “Мамы вместе” создан для информационной и эмоциональной поддержки родителей малышей с косолапостью, их близких, а также беременных женщин, ожидающим ребенка с этим недугом. Здесь можно поддержать друг друга эмоционально, обменяться опытом и поделиться полезной информацией. Главное, помните — вы не одиноки! Узнать о проекте подробнее и рассказать свою историю можно здесь.
Сегодня косолапость — это не приговор, а всего лишь временная трудность, которую просто надо пережить. Желаю всем крепкого здоровья!
Не нашли ответа на свой вопрос?Свяжитесь с нами, и мы предоставим необходимую информацию. |
Задать вопрос |
Методы лечения косолапости
Косолапость – сложное заболевание, заключающееся в деформации стопы и голени и нарушении их функции. Патология затрагивает мышцы, сухожилия, костную ткань, суставы, часто – нервы и сосуды. Формируется эта болезнь во время развития плода еще на ранних сроках беременности по не до конца установленным причинам. Обычно деформация стоп – двухсторонняя.
Косолапости в большей мере подвержены мальчики. Лечение врожденной косолапости должно начинаться у детей до достижения ими возраста одного года или вертикализации. В противном случае болезнь будет препятствовать нормальной ходьбе. Если же провести эффективное лечение врожденной косолапости в нормальные сроки, то в будущем стопа будет функционировать, ребенок сможет носить обычную обувь, не будет испытывать болей, сможет заниматься спортом.
Если вы заметили у ребенка признаки косолапости, обратитесь к ортопеду. Врач назначит диагностику (УЗИ или рентгенографию) и подберет оптимальный способ лечения.
Существует две основные методики терапии – оперативное исправление дефекта и консервативные способы.
Оперативное лечение косолапости
Традиционно у детей это заболевание лечилось методом гипсования, а при его неэффективности назначалась хирургическая операция. Она также показана, если нарушена анатомия стопы и снижена функция мышц. Вмешательство показано, когда ребенок достигнет возраста одного-двух лет. Для коррекции применяются релизы по Штурму, Зацепину и др., а также пластика связочного аппарата, сухожилий и апоневроза стоп. Сухожилия могут удлиняться и сшиваться, связки стопы – пересекаться. В некоторых случаях приходится корректировать также костные структуры. Операция может предполагать фиксацию стопы при помощи спиц или аппарата Илизарова. Однако чаще всего в периоде реабилитации на срок до шести месяцев показано ношение гипсовой повязки.
Хирургическая методика характеризуется большим процентом рецидивов – по мировой статистике, показатель достигает 64%.
Консервативное лечение косолапости
Терапия должна начинаться как можно раньше, быть постоянной и последовательной. Результат лечения во многом зависит от того, какова у пациента разновидность косолапости:
- идиопатическая – таранная кость уменьшена, пятка подтянута кверху, стопа изгибается по направлению к подошве, икроножная мышца укорочена, есть патологии развития большеберцовых сосудов;
- постуральная – суставные поверхности развиты в норме, но находятся в стадии подвывиха;
- врожденная, сочетающаяся с миопатией и нейропатией (тоже врожденного характера), – вторичное поражение стопы, спровоцированное нарушениями в развитии других мышц и костей;
- синдромологическая – сочетание предыдущего вида с внескелетными нарушениями.
Влияние на эффективность терапии оказывает и степень косолапости. При легкой степени возможно вылечить консервативно до 90% пациентов, а при тяжелой – только 10%.
Консервативное лечение должно проводиться с первых недель жизни, потому что в это время кости очень мягкие и без операции можно вернуть стопе правильное положение. Как правило, назначается массаж, лечебная гимнастика, мягкая фиксация специальными бинтами из фланели. Когда стопа принимает нужную форму, накладывают шину. Гипсовые повязки применяются при выраженной степени дефекта.
После лечения детям показан массаж, физиотерапия, лечебная гимнастика, ортопедическая обувь.
Лечение косолапости по методу Понсети
Ignacio Ponseti – ортопед, разработавший в 50-60-е годы 20 века метод исправления косолапости, основывающийся на детальном изучении строения стопы ребенка при патологии и в норме. Сегодня метод Понсети признают «золотым стандартом» лечения косолапости во всем мире.
Преимущества этого способа терапии:
Методика Понсети позволяет корректировать косолапость с учетом особенностей строения костей и мышц ребенка, а также состояния соединительной ткани. Ее основные плюсы:
- высокая эффективность;
- атравматичность;
- полное восстановление функции стопы;
- гипсование – не дольше 2,5 месяцев.
Лечение включает три основных этапа. Рассмотрим их подробнее.
Гипсование
Наложение гипсовых повязок в первые недели жизни очень эффективно, благодаря мягкости и эластичности сухожилий ребенка, их способности растягиваться в нужном направлении. При этом отсутствует боль и существенный дискомфорт.
Повязки нужно менять раз в неделю, накладывать от пальцев до верха бедра. Каждый раз их накладывают в новом положении, благодаря чему стопа и исправляется. Обычно нужно от 4 до 7 повязок, в зависимости от тяжести болезни и возраста ребенка.
Ахиллотомия
При косолапости ахиллово сухожилие укорочено и препятствует опусканию пятки. Из-за этого почти все дети при косолапости нуждаются в его удлинении. По методу Понсети применяется щадящая техника – закрытая ахиллотомия. Она проводится без наркоза детям в возрасте до 2 лет, длится несколько минут. После процедуры как само сухожилие, так и его функции полностью и максимально быстро восстанавливаются. Далее снова накладывается гипсовая повязка на срок три недели.
Закрепление результата – брейсы
Брейсы – это пара обуви на раздвигающейся планке, фиксирующая стопы в специальном положении, чтобы избежать рецидива заболевания. В первые три месяца после окончания лечения брейсы носят 23 часа в сутки, снимать их можно только для умывания и переодевания. Через некоторое время их надевают ребенку примерно на 15 часов в сутки, а затем – только на время сна (дневного и ночного). В последнем режиме брейсы ребенок должен носить до 2-4-х, иногда до 5-ти лет. В остальное время, кроме сна, ребенок может носить обычную обувь, играть, гулять, заниматься спортом без ограничений.
Если не уделить этому этапу лечения должного внимания, то вероятность рецидива составляет 80%.
Остались вопросы? Позвоните!

Единый номер телефона +7 (812) 407-27-73
E-mail: info@orto-s.ru
Заказать обратный звонок