Вальгусная деформация большого пальца стопы

Как избавиться от вальгусной деформации большого пальца стопы
Вальгусная деформация стопы считается едва ли не самой распространенной ортопедической болезнью. Она проявляется в виде искривления большого пальца стопы и выглядит как своеобразная шишка возле его основания.
Поскольк у развивается это заболевание медленно, его бывает довольно сложно выявить на ранних этапах, что приводит к возникновению болезненных ощущений и различных осложнений. Под вальгусной деформацией понимают патологию стопы, в процессе развития которой искривляется плюсне-фаланговый сустав большого пальца. В результате этого его фаланги находятся под углом по отношению друг к другу.
В итоге одна из них начинает выпирать в сторону головкой кости. Это приводит к формированию шишки с внешней стороны стопы. Иногда данный процесс сопровождается болью.
Причины развития вальгуса
Нарушение положения пальцев и других костей стопы развивается на фоне нескольких причин:
- Нарушение анатомии. Строение стопы всегда имеет индивидуальные особенности. При некоторых отклонениях (например, избыточная длина первой плюсневой кости или фаланги пальца) стопа стремится к большей деформации при нагрузках. Нормализация внутренней анатомии ступни – основная задача хирурга-ортопеда при оперативном лечении вальгуса.
- Слабость связочных структур. Она зависит от особенностей строения коллагеновых волокон связок и сухожилий. При их ослабленности легко достигается предел прочности и своды не восстанавливают свою форму после прекращения нагрузок.
- Избыточный вес. Постоянная избыточная нагрузка на ступни способствует отклонению 1-й плюсневой кости кнутри, а пальца, соответственно – кнаружи. Пациенты с избыточным весом имеют высокий риск развития этой патологии.
- Пристрастие к узкой и тесной обуви на высоком каблуке. Ношение подобной обуви неблагоприятно сказывается на функции сводов стопы.
- Наследственность. Наличие изменений стоп у кровных родственников может свидетельствовать о склонности к развитию деформации. Наследственность «в ответе» за свойства соединительной ткани, поддерживающей своды.
Также к причинам появления патологии относятся и разные повреждения ступней.
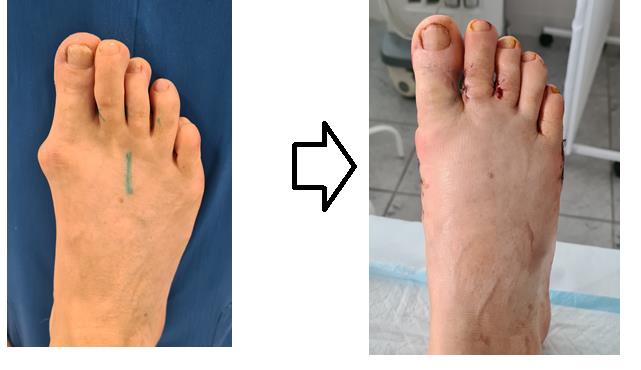
Симптомы и фото
Основные проявления вальгусной деформации стопы заключаются в следующем:
- появляется мягкое образование, которое сопровождается тем, что кожа в районе сустава краснеет, появляются болевые ощущения, поскольку воспаляется суставная сумка;
- большой палец меняет свою форму, становясь кривым;
- в районе первой фаланги образуется твердая шишка;
- развивается костная мозоль, раздражаются кожные покровы;
- появляются болевые ощущения во время ходьбы;
- большой палец теряет свою подвижность. Со временем двигательную активность могут потерять и другие пальцы.
На фото ниже показано, как проявляется заболевание у человека.
Стадии деформации
Принято выделять четыре степени халлюс вальгус, в зависимости от угла отклонения большого пальца:
- I степень — 15 градусов.
- II степень — 20 градусов.
- III степень — 30 градусов.
- IV степень — больше 30 градусов.
Первые две степени вальгусной деформации 1 пальца стопы не осложняются и приносят в основном косметический дискомфорт. III и IV степени имеют последствия для здоровья. Среди таких молоткообразная деформация, когда II и III пальцы перестают принимать участие в процессе ходьбы; вросшие ногти; болезненные мозоли и натоптыши, которые воспаляются и нагнаиваются; отёк стопы, остеомиелит. Поэтому своевременная диагностика имеет первостепенное значение.
Диагностика
Первый этап во время определения диагноза вальгусной деформации большого пальца – это зрительный осмотр врача и определение стадии болезни. Во время осмотра берутся во внимание, в каком состоянии подошвенные поверхности, упругость (тургор) верхней части ступни, а также сосудистый статус, определяется тактильная чувствительность стоп и функциональность фаланги.
Врач обязан рассмотреть все возможные ограничения передвижений стопы, чтобы точно определить причину патологии. С помощью расстояния между плюсневыми головками определяют степень деформации пальца. Чаще всего к жалобам пациентов относится: ощущение тяжести после больших физических нагрузок, ноющие боли в передней части ступни, скованность во время движения.
Осложнения
При отсутствии лечения заболевание приводит к возникновению патологических процессов в области позвоночного столба, коленных и тазобедренных суставах.
Прогрессирование болезни изменяет биомеханику стопы и может привести к изменению походки. Заболевание также нередко является причиной развития бурсита большого пальца вследствие постоянного раздражения и трения, которые вызывают отек и воспаление синовиальной суставной сумки.
Другим частым осложнением вальгусной деформации является артрит плюснефалангового сустава, так как из-за постоянного трения хрящевая ткань большого пальца уменьшается.
Возможно лечение косточки на пальце без операции?
На ранних этапах лечение без операции возможно. Под ранними этапами подразумевается вальгусная деформация большого пальца I—II степени, с небольшим углом отклонения и без осложнений.
В домашних условиях консервативное лечение включает в себя специальную гимнастику, коррекцию веса, , ношение ортопедической обуви и медикаментозную терапию.
На начальных стадиях вальгусной деформации большого пальца стопы упражнения способны значительно уменьшить угол отклонения и болевые ощущения, сопутствующие этой проблеме.
Фиксаторы
Сегодня ортопеды активно используют новые разработки, а именно фиксаторы, которые корректируют положение большого пальца при вальгусной деформации. Они надеваются преимущественно на ночь и снимаются утром. Примером такого фиксатора является гелевый фиксатор Valgus Pro. Аналогов ему немало, но оригинал даёт результаты быстрее, да и качество самого материала выгодно отличается.
Использование фиксаторов для деформированных больших пальцев позволяет полностью устранить дефект на I стадии и значительно уменьшить дискомфорт и выпирание при вальгусной деформации стопы степеней от II до IV.
Полезные упражнения
Врачи назначают специальную зарядку, которая снимает отечность, разрабатывает поврежденные недугом суставы, уменьшает болевой синдром. Для выполнения гимнастики не нужны особые условия, главное – это регулярность.
Упражнения могут быть разные, но некоторые считаются особо полезными:
- лист бумаги (можно использовать ручку или другой мелкий предмет) поднимается с пола при помощи пальцев ног;
- своды стоп напрягаются и удерживаются в таком положении несколько секунд;
- пальцы ног поочередно сгибаются и разгибаются, пока не появится усталость;
- лежащий на полу лист бумаги нужно скомкать с помощью пальцев ног;
- скалка или небольшая бутылка с водой перекатываются стопой 2–3 минуты;
- пальцы ног разводятся в стороны и удерживаются так не меньше минуты.
Консервативное лечение более эффективно в комплексе со специальным массажем, удаляющим мышечные спазмы и восстанавливающим подвижность суставов.
Физиотерапия
Для лечения вальгусной деформации могут использоваться и физиотерапевтические процедуры – ультразвук или диатермия. Нужно учитывать, что эти мероприятия дают временный эффект.
Наиболее действенным считается применение ортопедических изделий, которые изготавливают индивидуально после исследования формы стопы и походки человека.
Использование различных супинаторов, корректоров пальцев ног или межпальцевых валиков в начале болезни может остановить последующую деформацию. Если же процесс запущен, то применение таких изделий может лишь слегка уменьшить болевые ощущения. С помощью индивидуальных стелек удается корректировать нарушение свода стопы.
Обувь
При вальгусной деформации первого пальца стопы обувь должна быть мягкой, с широким носом и на низком каблуке (до 4 см). При плоско-вальгусной деформации стопы необходимо носить новую обувь с высоким и жестким задником, на 3 см выше пятки, с плотным и высоким супинатором.
Ортопедические стельки
Для коррекции деформации стопы используются различные виды стелек и полустелек. Лучше всего для этого подходят стельки, изготовленные по индивидуальному заказу. С их помощью снижается нагрузка на суставы ног, улучшается кровообращение стопы, снижается чувство усталости в ногах.
Иногда стельки тяжело уместить в обуви, особенно стандартные. Поэтому с целью коррекции патологических нарушений в стопе можно использовать полустельки – укороченный вариант обычной стельки (без переднего отдела).
В некоторых нетяжелых случаях ортопед может разрешить ношение ортопедических подпяточников.
Хирургическое лечение
К оперативному вмешательству, в большинстве случаев, прибегают уже на запущенных стадиях болезни. Хотя операцию можно делать и в начале вальгусной деформации стопы, в этом случае хирургическое вмешательство будет одновременно и профилактикой артроза в первом плюснефаланговом суставе. Современных техники операций не разрушают сустав, сохраняют его опороспособность и подвижность.
Существуют такие способы оперативного вмешательства:
- проведение реконструкции деформированных костей;
- удаление нароста оперативным способом;
- операция, с помощью которой уравновешиваются околосуставные мышцы;
- проведение дистальной и проксимальной остеотомии, которая заключается в изменении угла между костями;
- артродез – оперативное вмешательство по фиксации сустава;
- пересадка сухожилий;
- имплантация суставов;
- а также еще приблизительно 93 методики, которые подбираются индивидуально для каждого пациента.
Процесс реабилитации после хирургического вмешательства может длиться от одного и до двух месяцев, поэтому на протяжении 1,5 месяцев врачи советую носить специальный ортопедический сапог, который поможет надежно зафиксировать больную конечность и обеспечить ей максимальный покой во время движения.
Как предотвратить появление косточки?
Профилактика заболевания включает в себя несколько проверенных способов:
- Правильное питание. Часто поражение суставов вызывает избыточный вес. От лишних килограммов лучше избавиться, для этого следует скорректировать рацион в пользу здорового питания. Жирную, копченую и соленую пищу нужно исключить.
- Ношение только удобной обуви. Суставы, находящиеся в правильном положении, редко подвергаются деформации. В отдельных случаях можно просто носить ортопедические стельки.
- Физические упражнения. Врачами разработано множество методик, позволяющих держать ноги в тонусе. Для этого не обязательно ходить в тренажерный зал, гимнастикой можно заниматься и в домашних условиях.
- Ножные ванночки. Действенное средство, снимающее усталость ног и улучшающее кровообращение. Для повышения эффективности следует добавлять травы или морскую соль.
При проявлении первых неприятных симптомов лучше обратиться к специалисту. После проведения комплексной диагностики он подскажет, как и чем лечить вальгусную деформацию большого пальца. Только своевременная адекватная терапия поможет избежать оперативного вмешательства.
Дата публикации 23 января 2018Обновлено 28 декабря 2021
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса.[2][6][13]
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%.[3][8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность;[10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной.[15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца;[13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок;[9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава.[13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость.[11][15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник.[2][7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы.[4][15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака.[6][13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V.[5][8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах.[12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава.[10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
| I степень | II степень | III степень | |
|---|---|---|---|
| Межплюсневый угол |
<12° | <18° | <18° |
| Угол вальгусного отклонения первого пальца (Hallux valgus angle) |
<25° | <25° | <35° |
Существует другая классификация степени галюксной деформации, где оценивается только межплюсневый угол. Она менее точна и используется для первичной постановки диагноза:
I ст. — 15 градусов;
II ст. — 20 градусов;
III ст. — 30 градусов;
IV ст. — больше 30 градусов.
Для характеристики деформации заднего отдела при плосковальгусной стопе существует своя классификация, и одним из показателей учитывается установка пятки к оси голени:
I стадия — стопа располагается плоско, но отклонение небольшое: 10-15°;
II стадия — угол уже составляет 15-20°;
III стадия — искривление 20-30°, и его еще можно устранить;
IV стадия — тяжелая степень, стопа полностью распластана, а отклонение от нормы равно 30° и более.
Конечно, необходимо различать степени собственно плоскостопия (поперечного и продольного) — виновника всех деформаций, так как они напрямую связаны с ним.
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы.[16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм.[2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине.[7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы.[13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс).[12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией.[9][12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции.[10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования.[13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы.[5][16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена.[13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами.[12][15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга).[13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование.[16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO.[9][15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез.[1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению.[18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы.[13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли.[6] Кроме того, возможны инъекции кортикостероидов.[11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию.[10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп.[17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы.[12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива.[13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Эффективные упражнения при вальгусной деформации стоп у взрослых
Гимнастика при вальгусе стопы взрослых дает неплохой результат, если речь идет о начальной стадии заболевания. Рекомендуется заниматься по несколько раз в день. Эффективный комплекс упражнений при вальгусной деформации стопы следующий:
- «Велосипед» выполняется, лежа на спине на полу. Ноги имитируют движения, характерные для велопрогулок. В момент выпрямления ноги носок вытягивайте вперед, а при сгибании колена тяните на себя. Голени держите параллельно полу. Эти упражнения для вальгусных ног выполняют по 10 раз дважды в день.
Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.
- Не меняя позу, разводите пальцы на ногах. Расставьте их как можно шире и постарайтесь удержать подольше. Потом расслабьте ноги. Необходимо 10–15 подходов.
- Следующее упражнение выполняется аналогично предыдущему, но пальцы следует просто сгибать. Повторяйте движения в течение 5 минут.
- «Гусеница» делается, сидя на стуле. Держите осанку. Поставьте ноги ровно перед собой. Согните пальцы, подтяните к ним пятку. Расслабьте ногу и повторите движение. Должны получиться шажки, имитирующие технику передвижения гусеницы.
- Сидя в той же позе, вставьте карандаш между большим и указательным пальцами ноги и рисуйте им что-нибудь в воздухе.
- Поднимите руки вверх и пройдитесь на носочках, а потом на пятках. Уприте руки в бока и походите сначала на внутренней стороне стопы, а затем — на внешней.
- Одно из самых действенных упражнений для исправления вальгуса предполагает потягивание голеностопа на себя из любого положения (встаньте, присядьте или прилягте). Носочки вытяните вперед и пошевелите большими пальцами сначала по очереди, а потом одновременно.
- Сядьте на пол, скрестив ноги по-турецки. Постарайтесь подняться. Если не получается, обопритесь на руки и приподнимайте таз с опорой на наружную сторону стоп. Меняйте ноги (сначала сверху будет одна, а потом другая).
- Присядьте и вытяните ноги. Пальцами постарайтесь собрать и поднять кусок ткани. Также можно перекладывать пальцами небольшие предметы.
- Наберите в ванну воду температурой около 30–40°. На дно положите массажный коврик. Походите по нему. Время процедуры максимум 10 минут.
На выполнение всех упражнений при вальгусной деформации стопы у взрослых достаточно 15–20 минут. Гимнастику делают утром и вечером. Некоторые из этих упражнений при вальгусе можно повторять в течение дня прямо на рабочем месте. Тогда обувь во время занятий снимают, а все движения выполняют на небольшом коврике.
Секреты массажной техники при вальгусе
Массаж при вальгусе стоп является неотъемлемой частью терапевтического комплекса. Курс длится 2 недели. Периодичность терапии определяется с учетом тяжести состояния для каждого пациента отдельно. Процедуры способствуют:
- расслаблению мышц;
- растягиванию и укреплению связок;
- улучшению кровообращения.
Для исправления ситуации бесполезно работать только со стопами. Их деформация влияет и на позвоночник. Медики рекомендуют начинать лечение вальгусной деформации с массажа спины (выше пояснично-крестцового отдела). Очень хороший результат достигается при I стадии вальгусной деформации стопы. При варикозе нижних конечностей массаж противопоказан.

- Сначала следует прогреть спину. Ее гладят, а потом слегка растирают кончиками пальцев. Позвоночник трогать нельзя.
- Затем переходят к воздействию на мышцы. Их следует прогреть и размять. Для этого используется гребнеобразная техника.
- Переходим на пояснично-крестцовую область. Тут применяется та же техника, что и на спине, но движения энергичнее и направлены от центра к бокам и вниз.
- В ягодичной области похлопывания чередуются с круговыми поглаживаниями. Направление движений совпадает с ходом тока лимфы и идет от подколенных впадин наверх и в стороны.
- Над голенями работают щипцеобразными движениями по направлению от ахиллова сухожилия до подколенной ямки.
- Стопу массируют начиная с кончиков пальцев. Внутреннюю ее часть интенсивно гладят. Затем идут поперечные движения. С их помощью как бы формируют физиологически правильный свод.
Массажист должен работать теплыми руками. По наружной стороне ног допускается применение растягивания и вибрации. На внутренних поверхностях следует работать интенсивнее: использовать обе руки, внедрять ударные приемы. С коленными чашечками обращаются аккуратно: сильное или резкое воздействия недопустимы. После обработки каждой зоны ее успокаивают поглаживанием.
ЛФК для профилактики вальгуса
Чтобы предупредить вальгусную деформацию стоп, желательно ходить босиком по гальке, песку или газону. В качестве домашней альтернативы можно перекатывать пальцами и всей стопой небольшой предмет. Желательно взять массажный мячик.
При вальгусе стопы гимнастика дает ощутимое облегчение уже через несколько недель. Спустя 2–3 месяца при начальной стадии заболевания боли уходят полностью.
Из этой статьи вы узнаете почему появляется косточка на большом пальце, как лечить косточку консервативно, какие показания для операции по удалению косточки, какие существуют операции на косточке большого пальца, сколько стоит операция на косточках, что делать после операции на косточках, какие могут быть осложнения и многое другое.
Косточка на большом пальце.
Словом «косточка» в среде людей, не имеющих отношения к медицине, принято называть любую деформацию в области первого плюсне — фалангового сустава стопы. Существует несколько основных видов такой деформации. Во первых это Халюс Вальгус, Hallux Valgus или вальгусная деформация большого пальца стопы. Во вторых это артроз большого пальца ноги, а вернее, первого плюсне — фалангового сустава стопы. Ниже мы рассмотрим две эти деформации чуть подробнее. Также косточка может развиваться на фоне таких заболеваний как подагра и ревматоидный артрит, по этой причине мы кратко опишем особенности поражения большого пальца стопы при этой патологии.
Халюс Вальгус.
Отклонение первого пальца кнаружи с формированием «косточки» по внутренней поврехности первого плюсне-фалангового сустава получило название Hallux Valgus халюс вальгус, что в переводе с латинского и означает отклонение первого пальца (hallux) кнаружи (valgus). Термин Hallux Valgus был впервые введён в 1871 году Carl Heuter, который назвал так отклонение первого пальца стопы кнаружи от центральной оси тела. Халюс Вальгус наиболее часто встречаемая деформация переднего отдела стопы, его частота возрастает с возрастом и составляет 3% населения в возрасте 15-30 лет, 9 % в возрасте 31-60 лет и 16% лиц старше 60 лет. 9 из 10 пациентов с Hallux Valgus — женщины. Основной жалобой пациентов с «косточкой на большом пальце» являются трудности с подбором обуви. Это не удивительно, учитывая тот факт, что человек ко всему привыкает и адаптируется (по этой причине боль возникающая в процессе деформации проходит). А вот покупать ботинки на 3-4 размера больше крайне неудобно.
Помимо трудностей с подбором обуви, основной жалобой также становится болезненный натоптыш под 2-3 пальцами. Вернее он возникает под головками 2-3 плюсневых костей. Его возникновение связано с переносом нагрузки от 1 плюсневой кости, которая уходит кнутри, на 2-3 плюсневые кости, которые жёстко фиксированы и сместиться никуда не могут. Со временем из-за этой нагрузки 2-3 пальцы начинают скрючиваться, возникает их молоткообразная деформация, которая ещё больше усугубляет трудности с подбором обуви.
Артроз большого пальца ноги.
Артроз большого пальца ноги, а вернее, первого плюсне-фалангового сустава получил название Hallux Rigidus, что в переводе с латинского означает тугоподвижный (Rigidus) первый палец стопы (Hallux). Первый плюснефаланговый сустав наиболее часто из всех суставов стопы поражается артрозом. Среди всех деформаций переднего отдела стопы Hallux Rigidus уступает только Hallux Valgus. Значительно чаще встречается в возрастной группе от 30 до 60 лет.
Косточка на большом пальце причины.
Причины возникновения «косточки» на большом пальце до настоящего момента времени остаются не до конца изученными. В случае если «косточка» формируется на фоне подагры или ревматоидного артрита можно говорить о её вторичном характере по отношению к этим заболеваниям. Но в большинстве случаев эти деформации появляются без какой-либо связи со специфическими болезнями и рассматриваются как самостоятельные заболевания.
Тем не менее можно утверждать, что развитие «косточки» связано с ношением обуви. Так в популяциях не носивших европейской обуви (классических ботинок и туфель с сужающимся мысом) частота развития косточки на большом пальце не превышала 2-5%. Когда же «туземцы» начинали переходить на европейскую обувь, частота встречаемости халюс вальгус начинала неизменно расти, и спустя 40-50 лет, достигала «западного стандарта» в 30%. Сама по себе обувь является только пусковым механизмом, приводящим к «выключению» части мышц голени, которые становятся попросту не нужны в условиях жёсткой поддержки и ходьбы по твёрдым поверхностям. По этой причине развитие «косточки» можно считать одной из многочисленных «болезней цивилизации».
Появление Hallux Valgus связывают с множеством факторов. Традиционно возникновение халюс вальгус связывают с ношением обуви на высоких каблуках. И действительно, нельзя не обратить внимание на то, что вальгусное отклонение первого пальца значительно чаще встречается именно у женщин. Узкий и тесный мыс и высокий каблук приводят к перераспределению нагрузки на передний отдел стопы. Но это далеко не единственная причина. Предрасположенность к халюс вальгус наблюдается у лиц с плосковальгусной стопой, поперечным плоскостопием, эквиноварусной деформацией стопы, синдромами гипермобильности соединительной ткани. Все эти анатомические особенности вкупе с ношением обуви на высоком каблуке приводят к перегрузке первого плюсне-фалангового сустава, повреждению его суставной капсулы с внутренней стороны и отклонению первого пальца кнаружи. Если палец отклоняется от своей оси, то все крепящиеся к нему сухожилия в последующем будут приводить к усилению деформации.
После того как такое отклонение произошло, никакие консервативные меры уже не способны вернуть его в нормальное положение и направлены только на борьбу с болью и замедлением прогрессирования болезни. Если пациент не начинает лечение и продолжает носить обувь с тесным мысом и каблуком то деформация будет быстро прогрессировать.
Возникновение артроза первого плюсне — фалангового сустава, Hallux Rigidus связано с рядом анатомических особенностей, таких как чрезмерно длинная и приподнятая кверху первая плюсневая кость, генетические причины, предыдущие травмы первого плюсне — фалангового сустава. Также он наиболее часто поражается при таких метаболических расстройствах как подагра, когда в полости сустава откладываются соли мочевой кислоты, и при ревматоидном артрите, когда ткани сустава атакует собственная иммунная система. Подагра и ревматоидный артрит после нескольких таких атак приводят к возникновению артроза первого плюсне — фалангового сустава, на фоне которого и формируется характерная болезненная тугоподвижность.
Болит косточка на большом пальце.
Боли в области первого плюсне-фалангового сустава могут наблюдаться как при вальгусном отклонении первого пальца так и в случае его артроза. При халюс вальгус боли часто связаны с воспалением суставной сумки, или бурсы, расположенной по внутренней поверхности сустава и служащей для уменьшения трения между суставной сумкой, кожей и костью. Когда ось первого пальца отклоняется кнаружи и сама стопа распластывается данная область находится в постоянном натяжении и дополнительно травмируется обувью. Также боли при вальгусном отклонении первого пальца связаны со смещением всего комплекса сухожилий сгибателей первого пальца с расположенными внутри них сесамовидными костями кнаружи.
Боли сопровождают и артроз первого плюсне-фалангового сустава. В этом случае они чаще затрагивают тыльную поверхность сустава или захватывают весь сустав целиком. Боли при этом связаны прежде всего с износом суставного хряща, формированием костных наростов, которые в свою очередь травмируют суставную сумку и окружающие мягкие ткани. Боли при подагре и ревматоидном артрите поначалу носят волнообразный характер и связаны прежде всего с атаками заболевания. То есть в случае подагры – с повышением уровня мочевой кислоты в крови которая кристаллизируется в суставной жидкости, а в случае ревматоидного артрита с повышением уровня антител которые повреждают суставную сумку и приводят к её воспалению.
Подагра.
Подагра проявляется внезапными, сильными атаками болей, покраснения и отёка суставов. При этом наиболее часто поражается именно первый плюсне-фаланговый сустав. Подагрическим артритом может заболеть кто угодно, но существуют определенные предрасполагающие факторы (они перечислены ниже). Подагра широко распространена, частота её встречаемости в популяции колеблется от 3,6 до 5,3%.
Подагра приступ.
Подагрическая атака часто начинается внезапно, в течение нескольких часов, часто ночью, у пациента появляется ощущение, что большой палец горит, а любые движения в нём вызывают нестерпимую боль. Приступ длится около 3-5 дней, но остаточные боли могут продолжаться и 2-3 недели после окончания приступа.
Подагра причины.
Приступы подагры связаны с формированием кристаллов моноурата натрия в суставе, что вызывает воспаление, интенсивную боль, а после нескольких подобных атак — разрушение суставного хряща. Главным условием для появления этих кристаллов служит высокий уровень мочевой кислоты в сыворотке крови. Мочевая кислота является конечным продуктом биологического распада таких веществ как нуклеиновые кислоты и белки. В норме количество мочевой кислоты не велико и она выводится из организма почками. Но в случаях когда в пищу употребляется большое количество пищи богатой нуклеиновыми кислотами (например красное мясо и красное вино) уровень мочевой кислоты значительно возрастает, что может привести к повышению её концентрации в синовиальной жидкости сустава и выпадению в виде острых, иглообразных кристаллов моноурата натрия.
Подагра факторы риска.
Факторами риска подагрического артрита являются:
-наследственность (повышенная продукция мочевой кислоты или нарушенное выведение её почками)
-диета (содержащая большое количество нуклеотидов, которые при расщеплении выделяют огромное количество мочевой кислоты)
-ожирение (повышенная продукция мочевой кислоты)
-нарушение функции почек (сниженное выведение мочевой кислоты)
-алкоголизм (алкоголь конкурирует с мочевой кислотой за выведение почками)
-приём препаратов (тиазидные диуретики, и малые дозы аспирина — часто применяемые в лечении гипертонии, значительно увеличивают концентрацию мочевой кислоты за счёт нарушения её выведения почками)
-пол и возраст. До менопаузы риск подагрического артрита у женщин крайне низок и подагрой от 30 до 50 лет намного чаще болеют мужчины. Однако после 50 вероятность заболеть подагрой у женщин значительно выше.
Подагра лечение.
Если рассматривать подагру в контексте косточек на ногах, то следует сказать, при своевременном и грамотном лечении основного заболевания сами по себе косточки не будут доставлять вам неудобств.
Острая подагрическая атака купируется интраартикулярной инъекцией ГКС (или системным приёмом ГКС в случае если бывает вовлечено множество мелких суставов) и приёмом высоких доз НПВС на протяжении 2-5 дней, с последующим приёмом НПВС в более низкой дозировке на протяжении 7-10 дней. Хорошо помогает бороться с болевым синдромом местное применение холода по 15 минут каждые 4-5 часов и возвышенное положение конечности. Принимать препараты снижающие уровень мочевой кислоты во время острой атаки не нужно, это только растянет её во времени. После того как атака подагры завершилась, больному следует чётко следовать диете со сниженным содержанием нуклеотидов, соблюдать питьевой режим, отказаться от приёма алкоголя. Также производится контроль уровня мочевой кислоты крови, если этот показатель снижается недостаточно на фоне одной диеты то к лечению добавляется аллопуринол (препарата для снижения уровня мочевой кислоты).
В случае если лечение подагрического артрита и самой подагры было начато несвоевременно, проводилось неправильно, или подагра по каким либо причинам плохо поддавалась терапии, велика вероятность формирования выраженного артроза как следствие разрушения сустава кристаллами мочевой кислоты. В такой ситуации встаёт вопрос о лечении артроза, так как полностью разрушенный сустав не способен уже выполнять свою функцию и причиняет своему владельцу боль уже в отсутствии подагрических атак. О хирургическом лечении артроза читайте ниже.
Ревматоидный артрит.
Ревматоидный артрит – хроническое заболевание, приводящее к поражению множества суставов. Чаще всего первыми поражаются пястно-фаланговые и проксимальные межфаланговые суставы кистей. Ревматоидный артрит широко распространённое заболевание, частота его встречаемости в популяции колеблется от 0,6 до 1,3%.
У 90% людей страдающих ревматоидным артритом поражаются и суставы стоп. Ревматоидный артрит поражает все отделы стопы, но так как эта статья посвящена всестороннему рассмотрению такого явления как «косточка» то мы рассмотрим только характерные особенности поражения первого плюсне — фалангового сустава. Характерная деформация которая появляется в переднем отделе стопы является уникальной для пациентов с ревматоидным артритом. Основной проблемой становится метатарсалгия – боль в средней части переднего отдела стопы.
Чаще всего у людей страдающих ревматоидным артритом поражаются сразу несколько суставов стопы, в том числе переднего отдела. Как следствие формируется серьёзно выраженный халюс вальгус с когтевидной деформацией остальных четырёх пальцев.
Ревматоидное поражение стопы часто сопровождается вывихом во 2-5 плюсне-фаланговых суставах. Такая деформация стопы приводит к формированию серьёзных мозолей как на подошвенной поверхности стопы так и на когтевидно деформированных пальцах. Ношение любой обуви при этом становится практически невозможно. В таких ситуациях встаёт вопрос о хирургической коррекции деформации.
Косточка на большом пальце лечение.
В случае если «косточка» появляется на фоне подагры или ревматоидного артрита то на первое место выступает специфическое лечение, назначаемое ревматологом. Ортопед в этой ситуации выполняет внутрисуставные инъекции глюкокортикостероидных препаратов, ношение ортопедических стелек и обуви, а в далеко зашедших случаях производит оперативное лечение деформаций. По этому, необходимо сначала исключить эти заболевания перед тем как начинать лечение косточки.
Но чаще всего боли в области косточки возникают при воспалении суставной сумки по внутренней (при халюс вальгус) или по тыльной (при артрозе) поверхности первого плюсне-фалангового сустава. Само по себе воспаление не является показанием к оперативному лечению и в большинстве случаев хорошо поддаётся консервативным мерам.
Самым лучшим методом лечения в этой ситуации является профилактика травматизации. Для снижения риска воспаления «косточки» надо строго запретить себе носить узкую и маломерную обувь, обувь с каблуком больше 5 см и обувь не подходящую для вашей формы стопы. Носите обувь с широким и мягким передним отделом, не давящую на область первого плюсне — фалангового сустава. Использование специальных силиконовых прокладок позволит ещё больше уменьшить давление на больной сустав.
Для медикаментозного снятия воспаления назначается НПВС (например ибупрофен), противовоспалительные мази (например найз), компрессы водка+вазелин 1:1 на ночь, сухой холод местно по 15-20 минут 4-5 раз в день.
В том случае если деформация переднего отдела стопы эластичная, и поддаётся мануальной коррекции, возможно остановить прогрессирование деформации и даже добиться улучшения ситуации при помощи таких методов как лечебная физкультура, тейпирование, ортезирование. Очень важен переход на свободную обувь с анатомической передней частью, чтобы исключить основной фактор провоцирующий деформацию.
Лечебная физкультура направлена в основном на то чтобы «включить» те мышцы которые при поперечном плоскостопии не работают. Это прежде всего длинная малоберцовая мышца, задача которой — опускать первую плюсневую кость вниз, мышца приводящая большой палец, мышца отводящая мизинец.
В случае если ваша «косточка» не зашла слишком далеко, этих мер лечения и профилактики будет достаточно.
Если у вас сформировалась ригидная форма Hallux Valgus или вы испытываете постоянные боли в области первого плюсне-фалангового сустава из-за выраженного артроза выход только один – оперативное лечение.
Косточка операция.
Если консервативные меры не обеспечили вам удовлетворительного качества жизни, то остаётся только один выход – оперативное лечение. Выбор конкретной методики зависит от нескольких факторов:
1) Вид и степень деформации
2) Возраст и степень активности пациента
3) Сопутствующая патология
4) Хирургические навыки и предпочтения хирурга
5) Техническое оснащение операционной
6) Наличие фиксаторов той или иной конструкции
Самое важное — это соответсвие ожиданий пациента и того что в реальности последует после операции. Зачастую пациенты не полностью отдают себе отчёт в степени выраженности болевого синдрома, длительности реабилитации, травматичности самой операции. Риски инфекционных осложнений такие же как для большинства ортопедических операций и не превышают 1%, риск рецидива деформации составляет по разным данным от 7 до 9 %, и зависит от степени деформации, адекватности коррекции деформации, увеличивается при врождённых и юношеских деформациях. При этом общая удовлетворённость пациентов результатами хирургического лечения остаётся высокой и варьирует в диапазоне 75-90%.
Халюс вальгус операция.
В литературе описаны более 200 операций по поводу халюс вальгус. Для того чтобы понять, какая именно операция вам показана, хирургу — ортопеду понадобятся снимки ваших стоп и полноценный клинический осмотр. На рентгенограммах оцениваются такие углы как: межплюсневый угол 1-2, угол халюс вальгус, межфаланговый угол халюс вальгус, дистальный плюсневый суставной угол. Ниже приведена картинка позволяющая понять о каких углах идёт речь.
После измерения углов хирург — ортопед оценивает подвижность суставов. При выявлении ригидной деформации в первом плюсне-фаланговом суставе или избыточной подвижности в 1 клиновидно-плюсневом суставе хирургическая тактика может значительно измениться.
Ниже приведена таблица регламентирующая выполнение той или иной операции при халюс вальгус в зависимости от степени и сопутствующих факторов. Конечно она не является истиной в последней инстанции, так как в каждом конкретном случае хирург должен учитывать и многие другие факторы, но она позволяет легко сориентироваться и сузить перечень возможных вмешательств. Данная классификация основана на национальных клинических рекомендациях.
|
Степень деформации |
Угол вальгуса |
Межплюсневый угол |
Дополнительно |
Операция |
|
Лёгкая |
<25° |
<13° |
Дистальные остеотомии |
Шевронная остеотомия + Операция МакБрайда, + Акин при межфаланговом халлюкс вальгус. Возможно использование миниинвазивных методик. |
|
Средняя |
26-40° |
13-15° |
Диафизарная Проксимальная остеотомия |
Шевронная остеотомияОстеотомия Scarf Проксимальная остеотомия + Акин при межфаланговом халлюкс вальгус и для коррекции ротации 1 пальца дополнительные вмешательства на 2-3-4-5 плюсневых костях при необходимости |
|
Тяжёлая |
41-50° |
16-20° |
Двойная остеотомия |
Агрессивные дистальные остеотомии (слайддаун, Укорачивающий скарф со смещением на полный поперечник) Проксимальные остеотомии + Акин при межфаланговом халлюкс вальгус. практически всегда — дополнительные вмешательства на 2-3-4-5 плюсневых костях иили пальцах |
|
Пожилые >75 лет с низкими запросами |
артродез первого плюсне-фалангового сустава. |
|||
|
Ювенильный халлюкс вальгус |
Остеотомия клиновидной кости (молодой возраст), двойная остеотомия (если позволяет скелетная зрелость) + Акин при межфаланговом халлюкс вальгус. одновременная коррекция среднегозаднего отдела стопы при необходимости |
Более подробно об операциях при халюс вальгус вы можете в статье о Hallux Valgus.
В подавляющем большинстве случаев требуется дополнение операции на халюс вальгус операциями на других пальцах, так как вальгусная деформация первого пальца не изолированное явление, а скорее, часть сложной деформации всего переднего отдела стопы.
Операция по удалению косточки.
Удалением косточки (или резекцией костного экзостоза по внутренней поверхности головки первой плюсневой кости) сопровождаются практически все оперативные вмешательства на первом луче стопы. Однако основную роль в предотвращении рецидива несёт как правило остеотомия со смещением головки плюсневой кости в наружную сторону. Собственно изолированная операция по удалению косточки при халюс вальгус, или операция Шеде, в настоящее время крайне редко практикуется, так как сопровождается практически 100% риском рецидива. Удалением косточки при артрозе первого плюсне-фалангового сустава можно также назвать хейлэктомию, сводящуюся к резекции костно-хрящевых экзостозов по тыльной поверхности головки 1 плюсневой кости и основания основной фаланги 1 пальца.
В очередной раз повторюсь, что сама по себе «косточка» — это только вершина айсберга. Наиболее заметный глазу аспект деформации. Но боль при ходьбе, болезненные натоптыши, проблемы в заднем отделе стопы, и последующие проблемы с коленным суставом обусловлены поперечным распластыванием стопы.
Основной проблемой является миграция головки первой плюсневой кости, она смещается внутрь и вверх, при этом нагрузка перераспределяется на 2-3 плюсневые кости, и вся стопа заваливается вовнутрь, что при водит к перегрузке подошвенного апоневроза (развитию пяточной шпоры) перегрузке сухожилия задней большеберцовой мышцы (и развитию приобретенного плоскостопия) смещению пяточной кости кнаружи и укорочению ахиллова сухожилия.
По этой причине операции по удалению косточки сама по себе не имеет смысла, так как решает только косметическую задачу, но не восстанавливает нормальный поперечный свод стопы. Целью хирургии должно быть не только получение хорошего косметического результата но прежде всего – восстановление нормальной анатомии, нормальной длинны плюсневых костей, нормальной позиции их головок. Это позволяет в полной мере восстановить опороспособность и функцию ходьбы.
Удаление косточек лазером.
В качестве дополнения скажу пару слов про так называемое удаление косточки лазером. Лазер оказывает выраженное термическое воздействие, и провоцирует развитие некроза кости, по этой причине для данных целей не используется. Удаление косточек лазером это только маркетинговый ход, ориентированный на наивного потребителя. Операция должна выполняться только хирургически, при помощи осцилляторной пилы или бура, другие методы не используются.
Операция на косточке большого пальца.
В этом разделе будут рассмотрены операции при артрозе первого плюсне-фалангового сустава стопы. Как и в случае с халюс вальгус, хирургу – ортопеду понадобятся ваши снимки для оценки степени деформации и ваши ноги для клинического осмотра. В зависимости от того насколько далеко зашёл патологический процесс выбирается либо сустав-сберегающая либо сустав-не сберегающая операция. Данный алгоритм основан на классификации Coughlin and Shurnas.
|
стадия |
Клиническая картина |
Рентгенологическая картина |
|
|
1 |
Лёгкая боль при амплитудных движениях |
Небольшой остеофит по тыльной поверхности |
Консервативное лечение – коррекция при помощи обуви и стелек. Хейлэктомия. Дебридмент и синовэктомия – при наличии острого остеохондрального повреждения. |
|
2 |
Средняя боль при амплитудных движениях |
Средний остеофит по тыльной поверхности, сужение суставной щели на <50% |
Хейлэктомия. Операция Лапидус при гипермобильности в первом клиновидно-плюсневом суставе. Операция Моберга (Кесселя-Бони, Уотермана) Укорачивающая Шевронная остеотомия. |
|
3 |
Выраженная тугоподвижность, выраженная боль при амплитудных движениях |
Выраженный остеофит по тыльной поверхности, сужение суставной щели на >50% |
Хейлэктомия. Операция Моберга (Кесселя-Бони, Уотермана) Операция Лапидус при гипермобильности в первом клиновидно-плюсневом суставе. Эндопротезирование (у молодых пациентов с низким уровнем физической активности) |
|
4 |
Выраженная тугоподвижность, выраженная боль при любых движениях |
Дальнейшая прогрессия вплоть до анкилоза |
Артродез. Резекционная артропластика (операция Келера) Эндопротезирование (у молодых пациентов с низким уровнем физической активности) |
Более подробно об операциях при артрозе первого плюсне-фалангового сустава вы можете в статье о Hallux Rigidus.
Оперативное лечение артроза первого плюсне-фалангового сустава в случае подагрической артропатии и ревматоидном артрите следует тем же принципам, однако учитывая низкую опороспособность разрушенной кости имеется тенденция к использованию более радикальных вмешательств, дающих надёжный результат, таких как артродез первого плюсне-фалангового сустава.
Стоимость операции на косточке.
Стоимость операции складывается из нескольких моментов. Во первых важную роль играет источник оплаты оперативного лечения, это может быть государство, в случае если операция выполняется в стационаре по квоте ВМП, страховая компания, если у вас есть полис ДМС, и наличные средства. Стоимость лечения складывается из нескольких элементов:
1) предоперационное обследование.
2) нахождение в стационаре.
3) предоперационная подготовка
4) анестезия
5) стоимость использованных фиксаторов и расходных материалов
6) сама операция
7) перевязки, ортопедическая обувь
Учитывая то, что в каждом конкретном случае объём оперативного лечения варьирует, а скорость восстановления у каждого человека индивидуальна, примерную стоимость лечения можно оценить только составив план операции.
В настоящее время возможно лечение бесплатно по полису ОМС в частных клиниках, в том числе и в нашем центре. Если вы планируете операцию, то можете написать нам на почту ortoweb@ya.ru или связаться по телефону +79269617196 для уточнения информации.
После операции на косточках.
После хирургического лечения вальгусной деформации 1 пальца, а также артроза первого плюсне фалангового сустава, следует 6 месячный реабилитационный период. Его можно разделить на 3 этапа: острый послеоперационный период (0-6 недель), восстановительный реабилитационный период (6-12 недель), отдалённый реабилитационный период (12 недель — 6 мес).
Первые сутки после операции — постельный режим, возвышенное положение нижних конечностей, холод местно — 20 мин 5-6 раз в день, анальгетики.
Вторые сутки после операции — перевязка, умеренная ходьба в специальной обуви,
Обувь для разгрузки переднего отдела стопы.
возвышенное положение нижних конечностей, холод местно — 20 мин 5-6 раз в день, анальгетики.
По мере стихания болевого синдрома — постепенное начало разработки объёма пассивных движений в суставах стопы.
Две недели после операции — снятие швов, продолжение увеличения объёма пассивных движений. Ходьба в специальной обуви по требованию, возможен переход на обычную обувь (зависит от проведенной операции). При болях — возвышенное положение нижних конечностей, холод местно, анальгетики.
Шесть недель после операции — контрольная рентгенография, при удовлетворительной картине — переход на обычную обувь, разработка объёма активных движений.
12 недель после операции — полный переход на обычную обувь, начало лёгкой спортивной нагрузки.
Шесть месяцев после операции — полное восстановление, никаких ограничений.
Конечно реабилитационный процесс индивидуален в каждом конкретном случае, так как скорость заживления тканей зависит от возраста пациента, наличия сопутствующей патологии, скорости репаративных процессов, соблюдения пациентов назначенного режима и программы реабилитации. Конечно же продолжительность реабилитации зависит и от степени деформации, так как чем больше деформация, тем более травматична её коррекция.
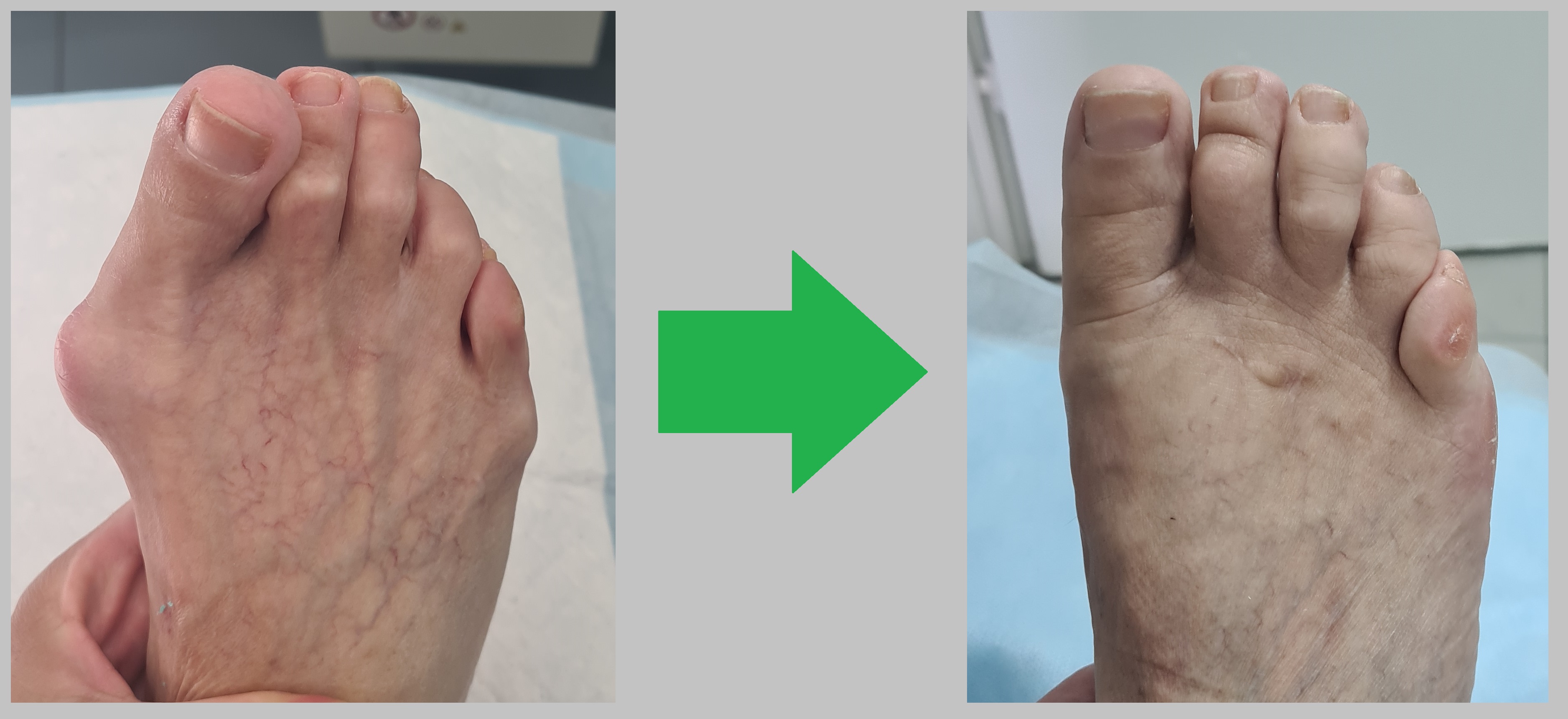
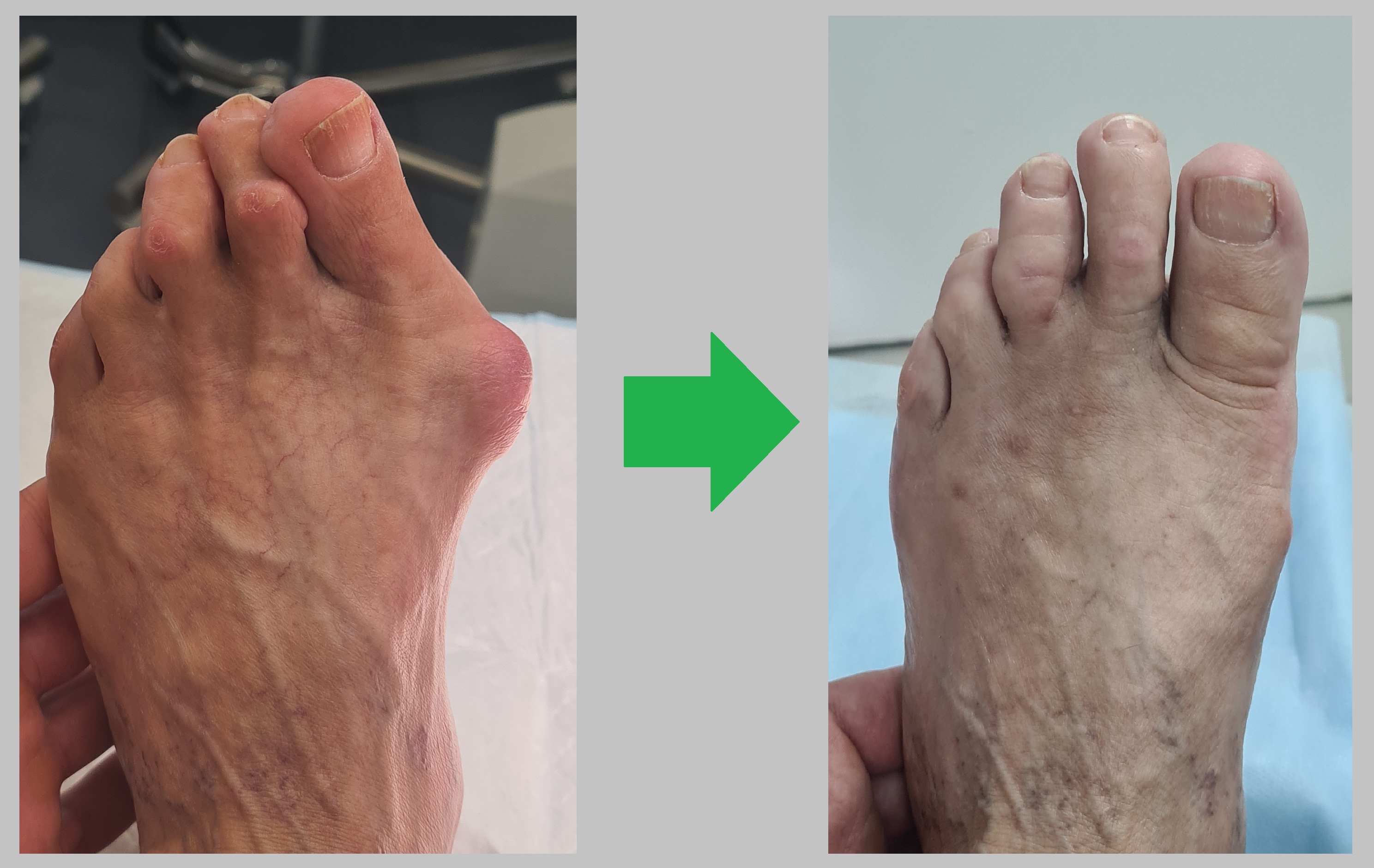
Клинические примеры хирургического лечения косточки на большом пальце ноги в центре хирургии стопы и голеностопного сустава.
Пациент А. 62 лет, z-образная остеотомия 1 плюсневой кости, медиализирующая косая остеотомия 5 плюсневой кости. Результат лечения через 6 месяцев после операции.
Пациент В. 43 лет, z-образная остеотомия 1 плюсневой кости, медиализирующая косая остеотомия 5 плюсневой кости. Результат лечения через 6 месяцев после операции.
Пациент С. 54 лет, z-образная остеотомия 1 плюсневой кости, медиализирующая косая остеотомия 5 плюсневой кости, артропластическая резекция проксимального межфалангового сустава 2 пальца. Результат лечения через 6 месяцев после операции.
Подведём итоги.
- 1) Hallux Valgus, Халюс Вальгус — Прогрессирующее заболевание
- 2) Провоцируется ношением малоразмерной обуви, ношением обуви с узким мысом, ношением обуви на высоком каблуке
- 3) Встречается чаще у женщин из-за более эластичной соединительной ткани, гормональной перестройки во время беременности, увеличения веса во время беременности
- 4) Хирургическая коррекция возможна на любой стадии заболевания
- 5) Операция выполняется под щадящей проводниковой анестезий (блокируется чувствительность только на уровне стопы). Как альтернативные методы могут быть использованы спинальная анестезия и наркоз.
- 6) Длительное нахождение в стационаре не требуется, пациент выписывается домой уже на следующий день после операции.
- 7) Основной этап реабилитации идёт 6 недель. Он включает разгрузку при помощи специальной обуви, и лечебную физкультуру начиная с 3 недели от операции.
-
В нашем центре операция по коррекции поперечного плоскостопия и устранению «косточки» может быть выполнена бесплатно по полису ОМС для всех жителей России
И ещё несколько клинических случаев.
Пациентка Э. 33 лет.
Пациентка К. 67 лет
Пациентка Н 68 лет
Пациентка А 58 лет
-
Запишитесь на первичную консультацию к ортопедам нашего центра по телефону +7-926-9617196 или оставив заявку по почте ortoweb@ya.ru и узнайте подробности — как можно пройти лечение по полису ОМС бесплатно
Вальгусная деформация первого пальца стопы (Hallux valgus, «косточка» на ноге, «шишка» на стопе) — наиболее частое заболевание стопы, возникающее в области первого пальца, представляет собой отклонение большого пальца по направлению к мизинцу. Второй палец стопы при этом также деформируется.
Кто подвержен заболеванию?
Заболевание, как правило, носит наследственный характер, но неудобная и тесная обувь также может способствовать появлению деформации. Чрезмерная нагрузка на стопу ведет к нарастанию деформации, при этом происходит захождение второго пальца на первый. Возникают, так называемые, «косточки».
В нашу Клинику с данной проблемой чаще всего обращаются женщины старше 30 лет. Основные причины:
- наследственность
- ношение неудобной обуви
- чрезмерная физическая нагрузка
- избыточный вес
- изменения гормонального фона (в том числе после беременности)
- воспалительные процессы в суставах
- последствия травм или неудачных оперативных вмешательств.
Сначала выпирающие косточки кажутся косметическим дефектом, со временем появляется боль, нарушается двигательная способность стопы, как вытекающие последствия развивается артроз коленного и тазобедренного сустава, остеохондроз и прочие патологии связанные с опорно-двигательным аппаратом. В зависимости от тяжести деформации, для лечения используют различные методики хирургических вмешательств. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Постановка диагноза
Прежде чем назначить лечение наши специалисты проводят тщательную диагностику пациента, в ходе этой диагностики выявляется этиология (происхождение болезни) и степень тяжести. Существуют международные стандарты по которым все ортопеды-травматологи классифицируют патологию по одним и тем же принципам, а именно:
- Статическая. Деформация произошла из-за нарушений осанки
- Врождённая. Нарушение связано с генетической особенностью положения одной из косточек стопы
- Компенсаторная. В данном случае, деформация является ответом на анатомическую особенность сухожилия, в результате которого большеберцовая кость меняет положение и деформирует голеностопный сустав;
- Паралитическая деформация. Возникает после перенесенного полиомиелита или других воспалительных процессов в центральной нервной системе;
- Спастическая. Является осложнением мышечных спазмов;
- Гиперкоррекционная. При неправильном лечении патологий стоп;
- Травматическая. Является осложнением переломов и травм связок.
Значение данной классификации заключается в том, что лечение патологии невозможно без воздействия на причину. Операция избавит пациента от деформации и приведет к нормальному образу жизни. А воздействие на этиологию заболевания поможет избежать нового появления деформации.
В зависимости от степени тяжести, вальгусная деформация может быть:
- Легкой
- Средней
- Тяжелой
От степени тяжести заболевания зависит метод лечения пациента.
Когда стоит обратиться к врачу?
Главный симптом — боль в стопе после статической нагрузки или длительной ходьбы. Она может сочетаться с дискомфортом в икроножных мышцах. В тяжёлой степени тяжести боль становится постоянной.
Стоит обратиться на консультацию, если вы обнаружили следующие проявления:
- увеличение “косточки”,
- болезненность и покраснение;
- деформация пальцев ноги;
- боль в суставах стопы;
- ощущение усталости после небольших нагрузок;
- сложности с подбором обуви.
Как проводится диагностика вальгусной деформации стопы
Врачи-травматологи отделения травматологии и ортопедии № 2 могут уже на первом приёме определить комплекс типичных нарушений, поставить клинический диагноз и назначить дополнительные обследования для его подтверждения. Дополнительные методы, которые позволяют провести дифференциальную диагностику и уточнить диагноз:
- плантография;
- рентгенография;
- подометрия.
Можно ли вылечить данную патологию?
Да, можно. Всё зависит от тяжести заболевания. На начальных этапах деформации лечение необходимо начинать с консервативных методов.
Консервативная терапия включает в себя:
- ношение удобной обуви,
- ортопедические стельки,
- использование корригирующих бандажей на большой палец,
- физиотерапия,
- массаж.
Оперативное вмешательство необходимо, если консервативные меры оказались неэффективными, а также присутствует выраженный болевой синдром. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Решать вопрос об оперативном лечении следует лишь в том случае, если все проводимые консервативные мероприятия окажутся неэффективными, особенно если речь идет о пациентах пожилого возраста.
Оперативное лечение вальгусной деформации
Рекомендовано в том случае, если консервативные меры оказываются неэффективными, а также присутствует выраженный болевой синдром. Наличие только косметического дефекта не является показанием к хирургическому вмешательству. Целью операции является устранение боли и создания функциональной стопы. «Красивые ножки» при этом становятся лишь приятным дополнением. Лечение hallux valgus (вальгусной деформации первого пальца стопы, «косточки» на ноге). При незначительной деформации движения в плюсне-фаланговом суставе в полном объеме, безболезненны. На этой стадии заболевания улучшению способствует смена обуви на более удобную, использование ортопедических стелек. Хирургическое лечение показано лишь при наличии болевого синдрома.
Простое удаление «косточки» при оперативном лечении, как правило, не достаточно. Необходимо выполнение корригирующей остеотомии плюсневой кости как при средней и тяжелой степени выраженности деформации.
Коррекция деформации осуществляется за счет резекции выступающей костной ткани, а также коррекции угла между плюсневыми костями путем позиционирования первой плюсневой кости. Результат операции заключается в восстановлении функции сустава. Для лечения «косточки» стопы в Клинике высоких медицинских технологий им. Н. И. Пирогова используется малотравматичный метод. Хирургическая манипуляция затрагивает, в основном, мягкие ткани и выполняется на сухожилиях. Это сокращает период восстановления после операции. Для коррекции хирургическим путем достаточно двух разрезов: один на внутренней поверхности стопы, а другой — в промежутке между пальцами. Для обезболивания применяется анестезия, тип которой определяет анестезиолог, учитывая общее состояние пациента и сопутствующие заболевания.
Подготовка к операции
Пациент проходит общую подготовку: проходит консультацию различных специалистов, санацию и устранение возможных противопоказаний.
Противопоказаниями к операции являются:
- воспалительные и инфекционные процессы кожи и мягких тканей стопы;
- патология сосудистой системы нижних конечностей;
- нарушения системы свертываемости крови;
- декомпенсация систем организма и выраженное нарушение их функций.
Врач контролирует общие анализы и показатели жизнедеятельности, которые определяют готовность пациента к оперативному лечению.
После операции пациенту накладывается эластичная тугая повязка, которая ограничивает движения. Постепенно разрабатывается программа реабилитации, во время которой восполняется объем движения и пациент возвращается к привычной активности. Лечащий врач рекомендует, в какой период можно вновь выполнять нагрузки на ногу. Также, рекомендуется ношение специальной обуви и супинаторов.
После операции
Дозированная нагрузка на ногу возможна уже со следующего дня после операции. Несмотря на это, в первые две недели послеоперационного периода рекомендуется использовать дополнительную опору для передвижения (трость) для лучшего и скорейшего заживления послеоперационной раны. Полное восстановление опорной функции нижней конечности происходит к 4-6 недели после операции.
Рекомендации по профилактике Hallux Valgus от наших докторов
Существуют определённые профилактические меры, принимая которые можно избежать или остановить прогрессирование возникновения «шишки на стопе».
- 1. Питайтесь правильно. Исключите из меню острые и солёные блюда, ограничьте употребление углеводов и сахара. Добавьте в рацион овощи и фрукты. Следите за весом, ведь как мы уже писали ранее, лишние килограммы усиливают нагрузку на стопы и провоцируют деформацию.
- 2. Делайте гимнастику для стоп. Выделите 5-10 минут на выполнение простейших упражнений. Основным условием гимнастики является ее регулярность. При ежедневных упражнениях укрепляются мышцы и связки стопы:
- — разбросайте по полу мелкие предметы и собирайте их пальцами (ручки, карандаши, ластик, лист бумаги);
- — ходите на носочках и пятках;
- — рисуйте пальцами в воздухе или на песке (полу) всё что душа пожелает;
- — раздвигайте пальцы, таким образом, чтобы они не соприкасались. Держите в таком положении не менее минуты;
- — перекатывайте ступней бутылку с водой.
- 3. Массаж стоп. Массаж стопы возможно делать самостоятельно в домашних условиях. Выполняйте основные правила:
- — Руки должны быть тёплыми и сухими.
- — Массаж проводить 2 раза в день: утром и вечером.
- — Выполните растирание ступни и пальцев. Используйте постукивающие и поглаживающие движения, делая акцент на внутреннюю поверхность подошвы.
- — Пальцы следует массировать от кончиков по направлению к стопе.
- — Закончите массаж сгибанием и разгибанием пальцев ног.
- 4. Ванночки для стоп. После тяжёлого дня тёплые ванны для ног прекрасно расслабляют и успокаивают. Добавьте травы, соль или соду. После окончания процедуры промойте ступни прохладной водой и аккуратно разотрите подошвы мягким полотенцем.
- 5.Носите правильную обувь. Модницам необходимо минимизировать носку туфель на высоком каблуке с узким носом. Повседневная обувь должна быть с устойчивым каблуком – не выше 4 -5 см, с округлым мысом, с мягкой и гнущейся подошвой.
- 6. Подберите ортопедические стельки. Ортопедические стельки показаны всем людям и носить их можно в любом возрасте. Стельки разгружают пальцы, перераспределяя давление по стопе. Правильно подобранные стельки — это стельки которые сделаны на специальном аппарате по вашей стопе.
- 7. Используйте ортезы. Ортезы — это специальные межпальцевые вставки-разделители, которые располагаются между большим и вторым пальцами. Так же существуют вкладыши-подушечки разных видов, защищающие стопы от натоптышей. Вы можете приобрести их и получить консультацию в любом ортопедическом салоне в Санкт-Петербурге.
- 8. Давайте ногам отдохнуть. Если работа требует постоянного нахождения в положении «стоя», необходимо через определенные промежутки времени устраивать ногам разминку (опускать и поднимать пальцы ног, «распускать пальцы веером» и т.д.).
Наша Клиника предоставляет лечение по федеральным квотам, а это значит, что у граждан Российской Федерации есть возможность получить помощь на бесплатной основе. Запись на приём к травматологу-ортопеду: +7 (812) 676-25-25 или на сайте.
Обратившись за помощью Вы получите:
- помощь врачей регулярно обучающихся за границей,
- передовое, а главное доступное диагностическое оборудование МРТ и КТ,
- оперативный прием,
- материалы и импланты, качество которых доказано 3-мя миллионами врачей,
- внимательный уход после операций.
Наш опыт — 30 000 здоровых пациентов. Наша гордость — легкое протекание реабилитации и полное восстановление работоспособности в кратчайшие сроки.
Что такое Hallux Valgus
Если ноет косточка на большом пальце ноги, то причина, скорее всего в вальгусной деформации переднего отдела стопы. Патология характеризуется искривлением первого пальца по направлению ко второму и сопровождается образованием костной «шишки». При этом также наблюдаются:
-
нарушения мышечно-связочного баланса;
-
поперечное и продольное плоскостопие;
-
покраснения и отечность близлежащих тканей;
-
воспаления сустава.
Из-за неправильной нагрузки на связки и мышцы стопы изменяются точки опоры. Вместо трех опорных точек давление оказывается на все плюснефаланговые суставы, это укоряет деформационные процессы и усиливает воспаление косточки на ноге возле большого пальца.
Медицинское название патологии Hallux Valgus. В переводе с латыни: hallux — большой палец стопы, valgus — искривленный. В обиходе заболевание именуют: искривление пальца, галюкс, халюкс, косточка на стопе, шишка или нарост на пальце.
Причины вальгусной деформации большого пальца стопы

- наследственность — врожденная слабость связочного и мышечного аппаратов;
- ожирение — увеличенная масса тела провоцирует избыточные нагрузки на стопы и последующие деформации тканей;
- дистрофические изменения суставов — характерны для пациентов пожилого возраста;
- эндокринные заболевания — сахарный диабет, болезни щитовидной железы;
- травмы — переломы костей стопы, разрывы и надрывы связок;
- плоскостопие — отсутствие правильной опоры на стопу усиливает риск костно-суставных деформаций стопы;
- стоячая работа — патология характерна для продавцов, учителей, парикмахеров, официантов;
- профессиональные риски — избыточную нагрузку на стопы испытывают также спортсмены, балерины, танцоры;
- быстрый рост стопы — наблюдается в подростковом возрасте;
- пожилой возраст — сокращение выработки эстрогена ведет к снижению объема кальция в костях, приводит к остеопорозу, подагре и вальгусной деформации.
Частота воспалений и необходимость лечения косточки на большом пальце ноги тесно связаны с возрастом и полом пациентов. Самые частые обращения с Hallux Valgus от женщин старше 50 лет.
Симптомы и стадии Халиус Вальгус

- Легкая (I степени) — угол вальгуса <25°, межплюсневый угол <12°. В области стопы пациентом отмечается умеренный дискомфорт. Также могут наблюдаться небольшие отеки и покраснения в месте деформации.
- Средняя (II степени) — угол вальгуса 26-35°, межплюсневый угол <18°. Уже требуется лечение — косточки на пальцах ног воспалились, выпирают. Ходьба начинает причинять пациенту боль, возникают сложности с подбором обуви.
- Тяжелая (III степени) — углы вальгуса и межплюсневый соответственно 35-70° и менее 18°. Болевые ощущения в суставах становятся постоянными. Пальцы стопы приобретают молоткообразную деформацию, задний отдел стопы искривляется. Из-за патологии у пациента меняется походка, что в свою очередь негативно сказывается на стабильности позвоночника, провоцирует боли в спине и формирование патологий опорно-двигательного аппарата.
Осложнения при вальгусной деформации стопы

- воспалениям в суставах — гиперемии, отекам, болезненности;
- артрозу плюснефалангового сустава — разрушениям хрящевой ткани, резкому увеличению косточки по причине экзостоза;
- нарушениям работы других суставов — коленных, тазобедренных и их последующее поражение артрозом;
- формированию «пяточной шпоры» — сильным болям в пятке при ходьбе;
- ахиллобурситу — воспалению синовиальной сумки около ахиллова сухожилия.
Вывод: опухоль косточки на ноге возле большого пальца лучше не запускать. Современная ортопедия предлагает разные варианты консервативной терапии, техники малоинвазивного оперативного вмешательства. Метод подбирается исходя из стадии болезни — с учетом противопоказаний и возраста пациента.
Как лечить воспаление вальгусной шишки на ноге
Первая стадия заболевания, когда косточка еще не сильно выражена, позволяет исправить патологию консервативными методами. Лечение базируется на трех правилах: устранить причину искривления стопы, исправить текущие деформации пальца, снять болевые и иные симптомы.

Основные средства консервативного лечения:
- Медикаментозная терапия. Пациенту назначают гормональные препараты, которые вводят внутрь суставной полости; рассказывают, чем мазать вальгусную шишку на ноге при воспалении; прописывают обезболивающие лекарства.
- Применение бандажей и вальгусных шин. Приспособления принудительно фиксируют большой палец в правильном положении, исключая дальнейшие деформации ступни. Некоторые шины обладают направленным действием и давят на выпирающую косточку, заставляя костные ткани вернуться в правильное положение.
- Ношение туторов и ортезов. Ортопедические изделия изготавливают индивидуально для каждого пациента. Задача приспособления — жесткая фиксация сустава стопы.
- Изготовление ортопедических стелек для коррекции положения большого пальца и профилактики вальгусной деформации. Подходят только при незначительно выраженной патологии. Обычно рекомендованы пожилым пациентам для предотвращения развития Hallux Valgus из-за возрастного ослабления сухожильно-связочного аппарата.
- Физиотерапия. Методики воздействия подбираются для достижения следующих результатов — повышение тонуса тканей, устранение отеков, улучшение кровообращения, стимулирование нервных окончаний.
Также некоторые пациенты пробуют народные методы для устранения шишки на пальце ноги, но подобные средства совершенно неэффективны.
Удаление «косточки» большого пальца: хирургические методы

Операции по устранению Халиус Вальгус проводят под местным обезболиванием. В зависимости от оснащения клиники возможны варианты: спинальная или — более современная и безопасная — местно-проводниковая анестезия.
Существует более 400 видов хирургических операций для лечения вальгусных деформаций. Наиболее перспективный сегодня метод — корригирующая остеотомия. Это малотравматичные операции, позволяющие корректировать положение плюсневой кости, достигать большей конгруэнтности сустава. В процессе операции врач перепиливает кость для выставления правильного угла, после чего фиксирует соединение винтами или спицами. Одновременно пациенту удаляют саму «шишку», образовавшийся на суставе экзостоз, восстанавливая эталонную эстетику стопы.
Корригирующая остеотомия стопы Халюс Вальгус — это операции:
- шевронная остеотомия;
- Scarf-остеотомия;
- проксимальная остеотомия;
- остеотомия E. Juvara.
Остеотомия дает отличные результаты при патологиях II или III степени, так как позволяет выправить угол между плюсневыми костями и зафиксировать результат во избежание рецидива. Важно понимать: чем раньше проведено лечение, тем меньше объем вмешательства и тем быстрее восстановление.
На начальной стадии обходятся малоинвазивным хирургическим лечением — изменением точки прикрепления сухожилия приводящей мышцы первого пальца.
В некоторых случаях врач проводит эндопротезирование или артродез. Операции показаны при разрушениях сустава артрозом или иных серьезных патологиях. Также хирург-ортопед может комбинировать методики — устранять осложнения, деформации стопы, вызванные Hallux Valgus.
Восстановление после операции
После операции наступает реабилитационный период, который проходит под внимательным и постоянным контролем врача. Хороший ортопед остается на связи с пациентом до полного восстановления функций и эстетики стопы — следит за динамикой, корректирует рекомендации, контролирует темпы возврата к нормальной активной жизни.
При выборе малотравматичного протокола операции реабилитационный период проходит следующие этапы:
- после операции — разрешается опираться на стопы;
- спустя сутки — выписка из стационара;
- 10-14 дней — ношение специально изготовленной ортопедической обуви для снятия нагрузки с переднего отдела стопы;
- через 2 недели — ношение обычной обуви, но с ортопедическими стельками;
- спустя 1,5 месяца — контрольные рентгеновские снимки;
- через 3 месяца — возврат к полноценной активной жизни, занятиям спортом.
Косточка на большом пальце: иные причины появления
Если опухла косточка большого пальца на ноге, то причиной может быть не только вальгусная деформация. Также среди диагнозов фигурируют:
- Подагра. Вызывается отложением в суставах солей мочевой кислоты и проявляется сильными резкими неожиданными приступообразными болями. Приступ может длиться до 5 дней, и это один из основных признаков, как отличить подагру от халиус вальгус.
- Ревматоидный артрит. Поражает все суставы и отделы ног. Симптомы — подошвенные мозоли, когтевидная деформация пальцев. Типичная для халиус вальгус «косточка» — редкое явление.
- Артроз плюснефаланговых суставов, Hallux Rigidus. Среди симптомов — боль в основании фаланг пальцев, отек большого пальца ноги, подкожные выпячивания, бугристость.
Несмотря на разницу заболеваний, пациентам сложно различить, чем отличается вальгус от подагры, а артрит от артроза. Все вопросы разрешит консультация опытного ортопеда. Врач проведет диагностику, изучит рентгеновские снимки, поставит диагноз, предложит лечение.
Профилактика: можно ли предотвратить появление косточки на ногах
Простые профилактические методы снизят риск образования шишек, галюксной деформации. Пациентам рекомендовано:
- правильно питаться — исключить появление избыточного веса, недостатка витаминов и минералов;
- носить удобную обувь и ортопедические стельки — следить за тем, чтобы суставы были всегда в правильном положении;
- заниматься спортом — укреплять мышцы и связки на ногах.
При первых симптомах или подозрении на патологию необходимо сразу обратиться к врачу — пройти обследование, начать лечение.
Автор статьи: Рубен Степанян

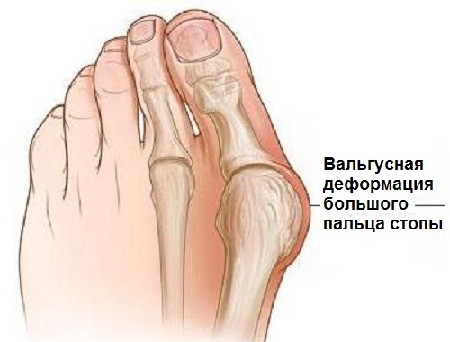







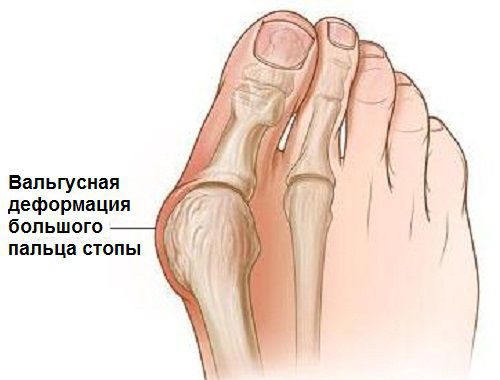
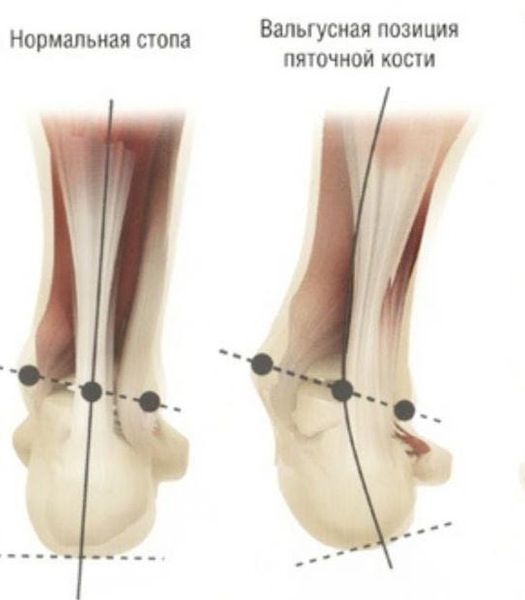
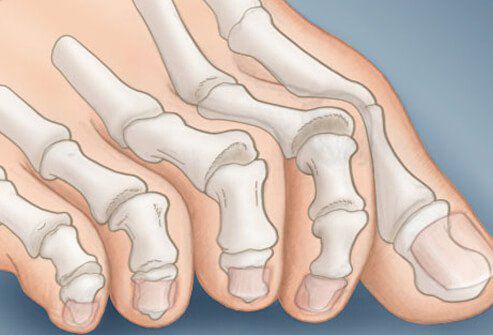
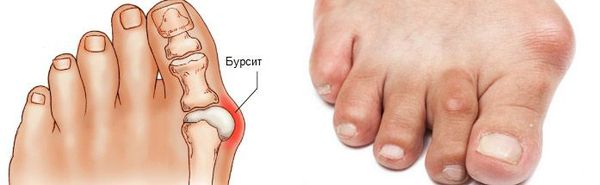
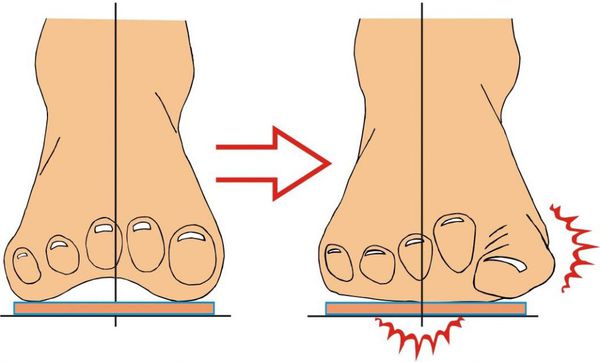
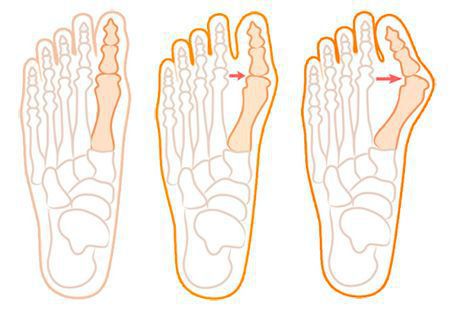
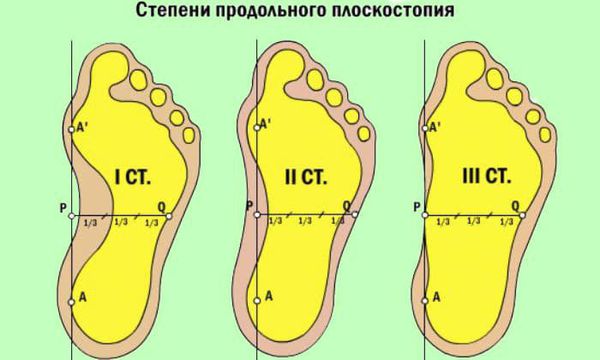
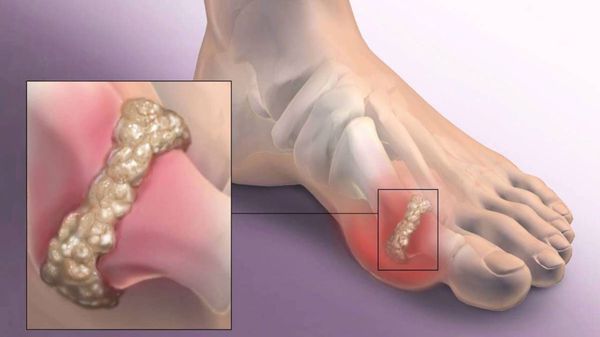
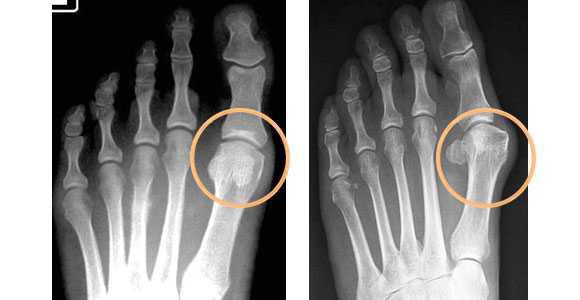
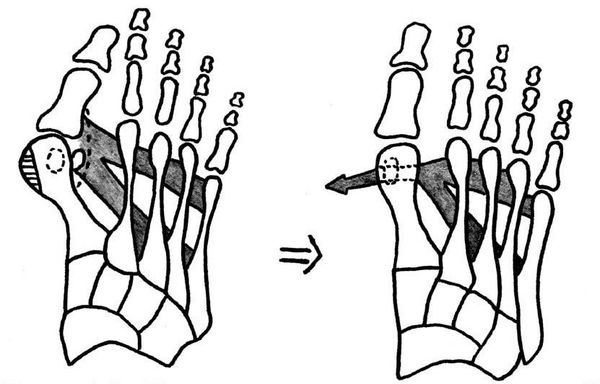
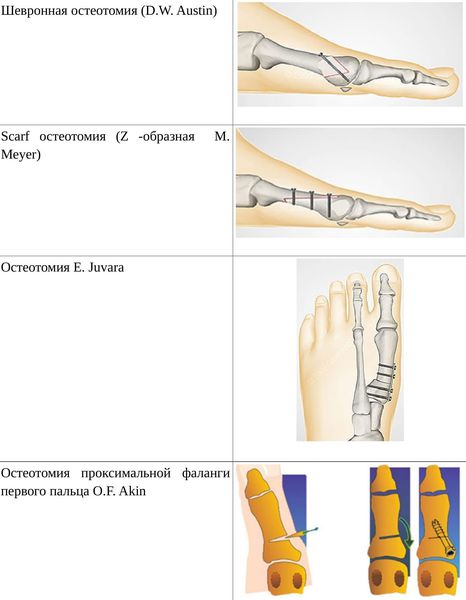
 Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.
Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.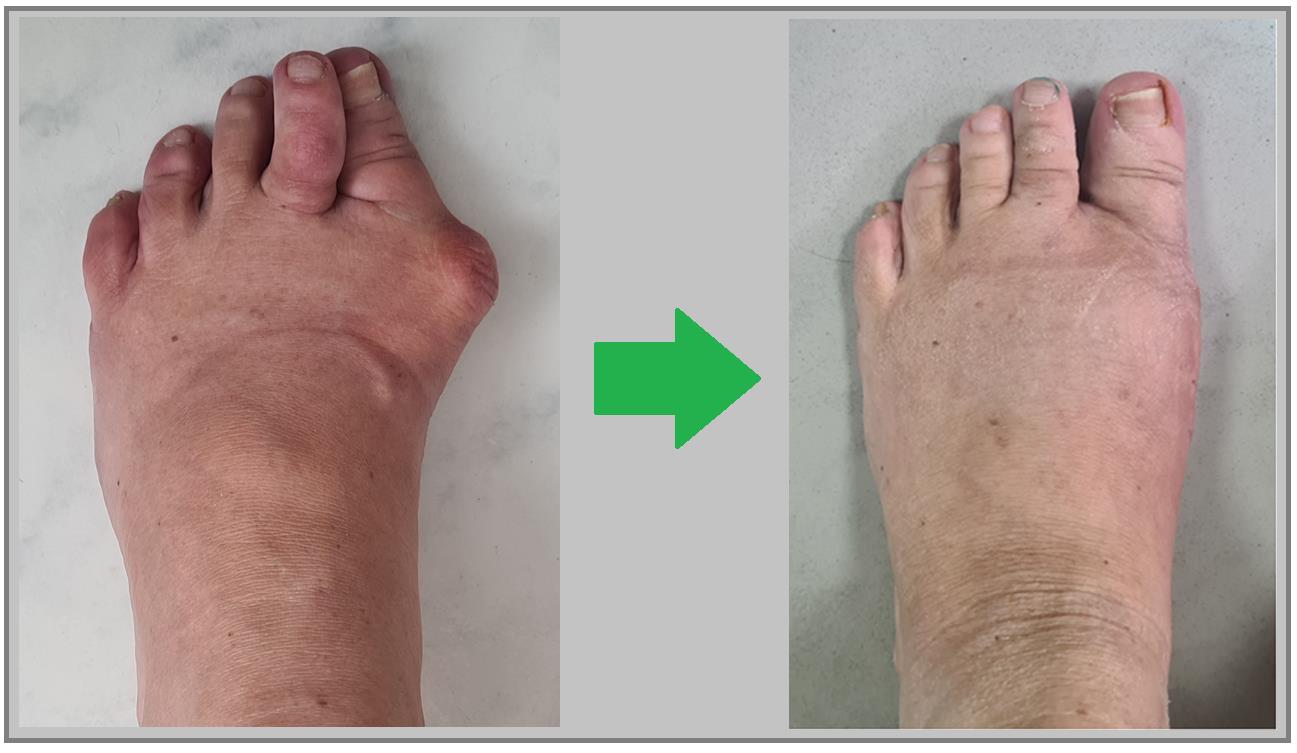
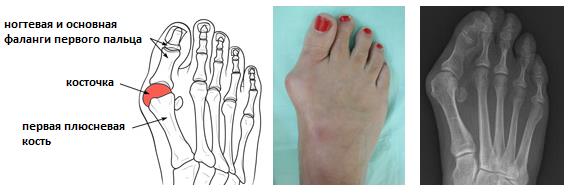
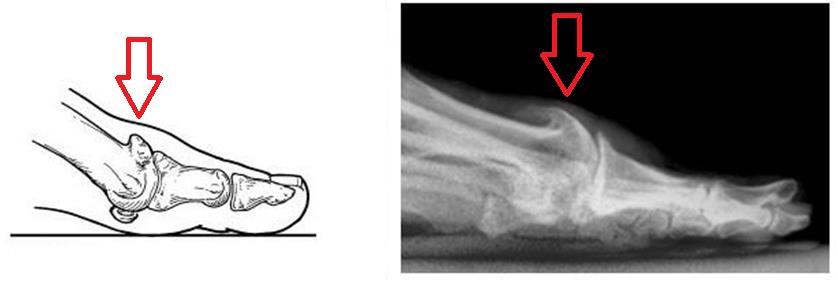
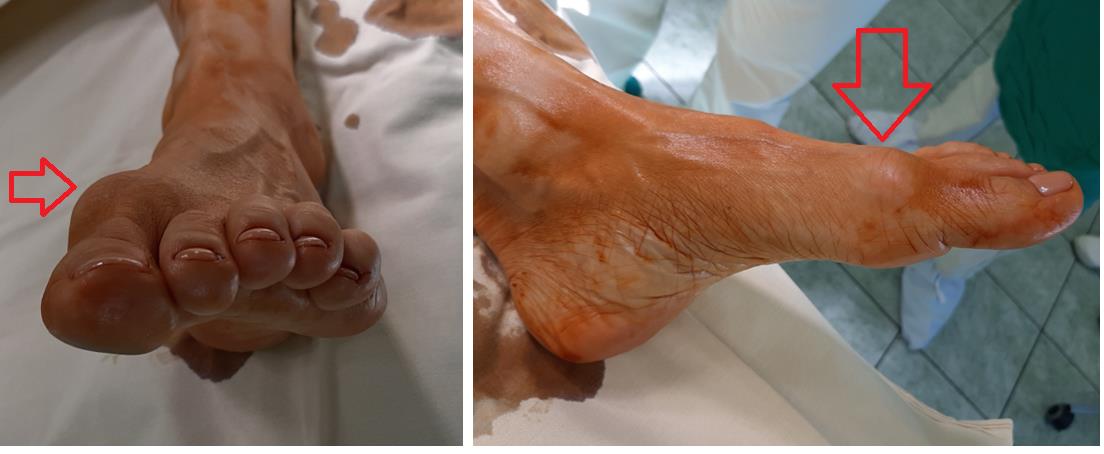
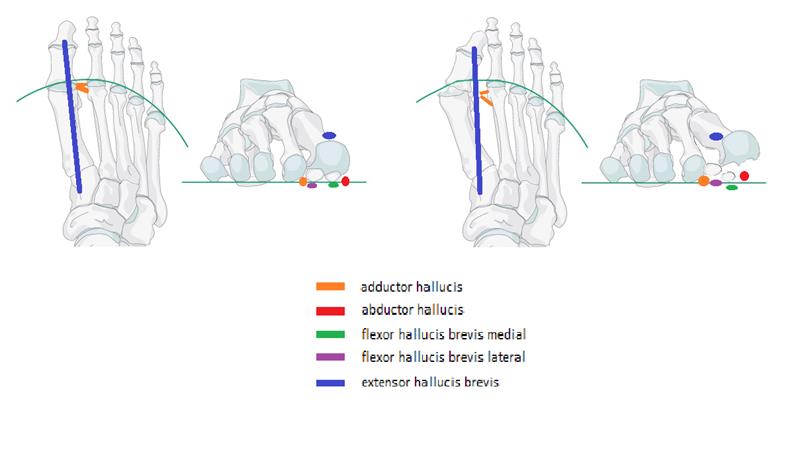
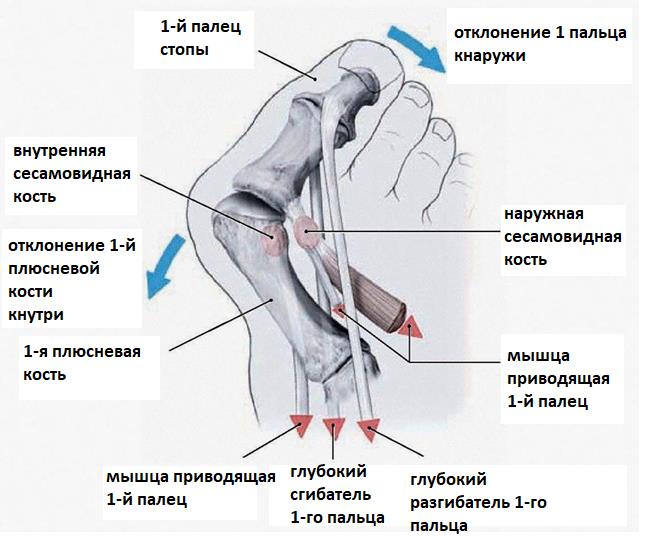
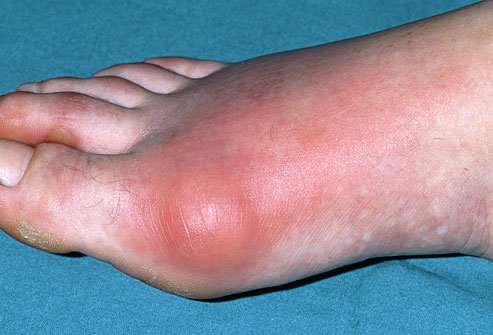
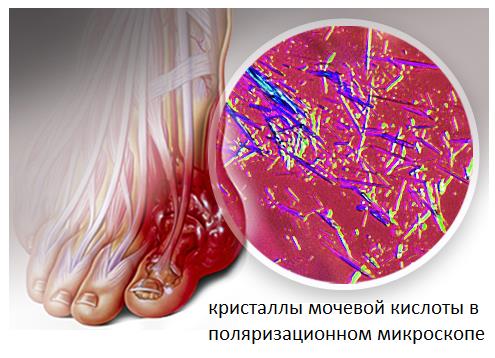
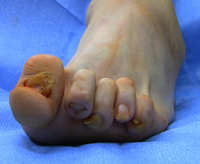
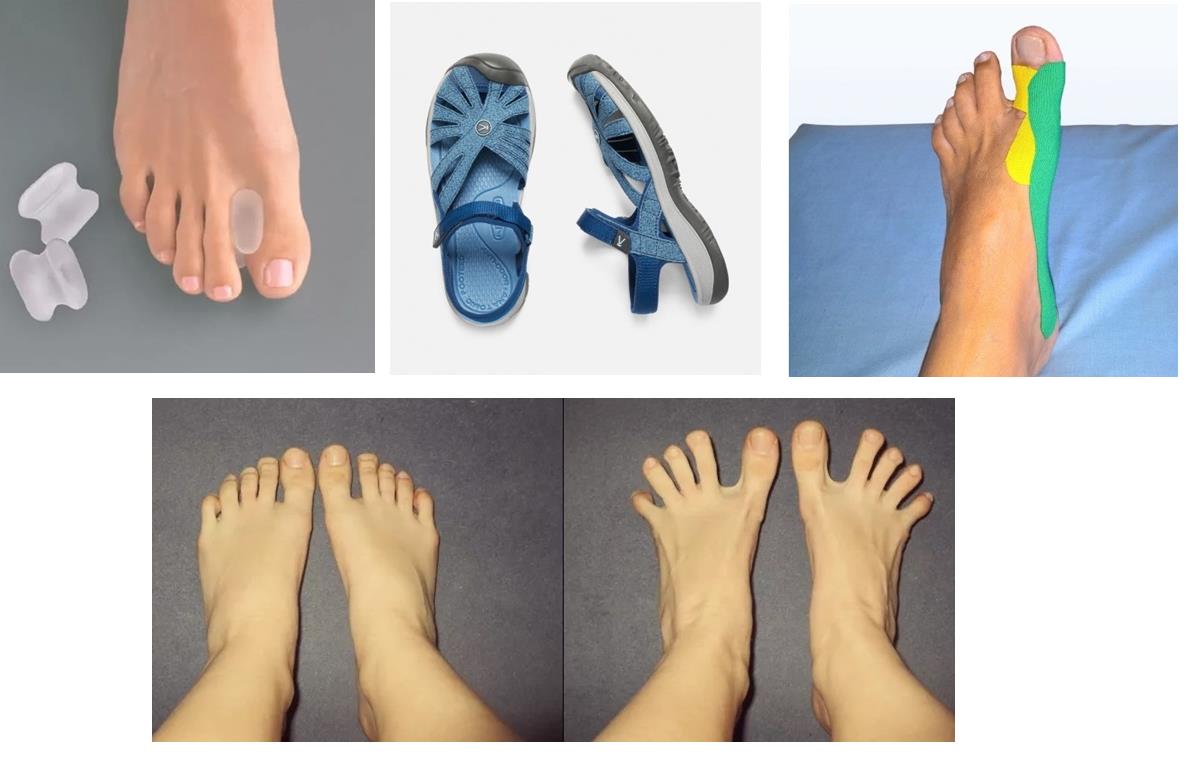
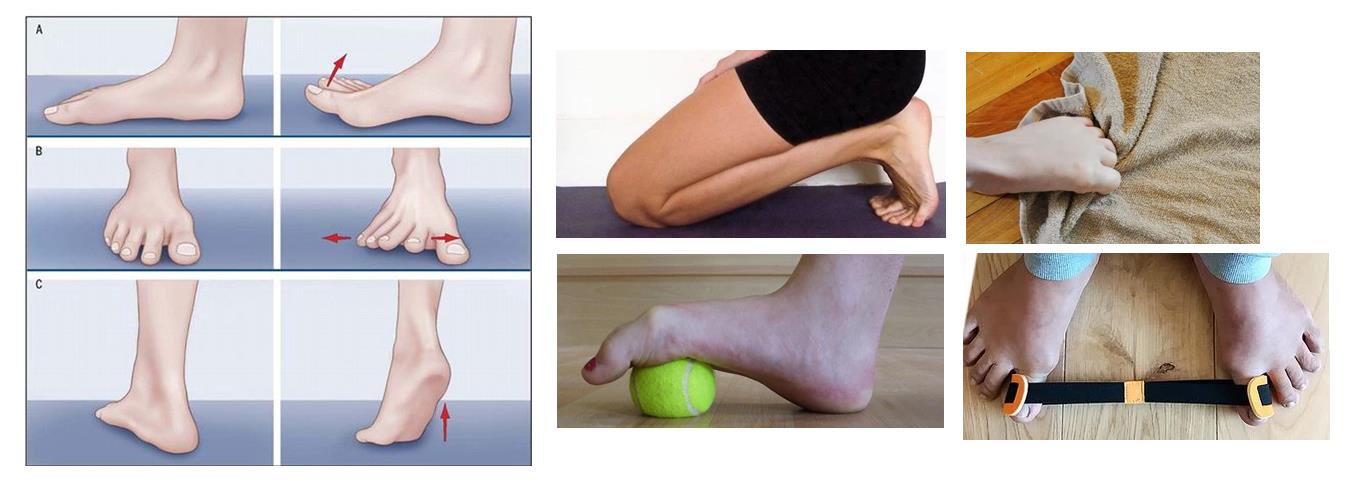
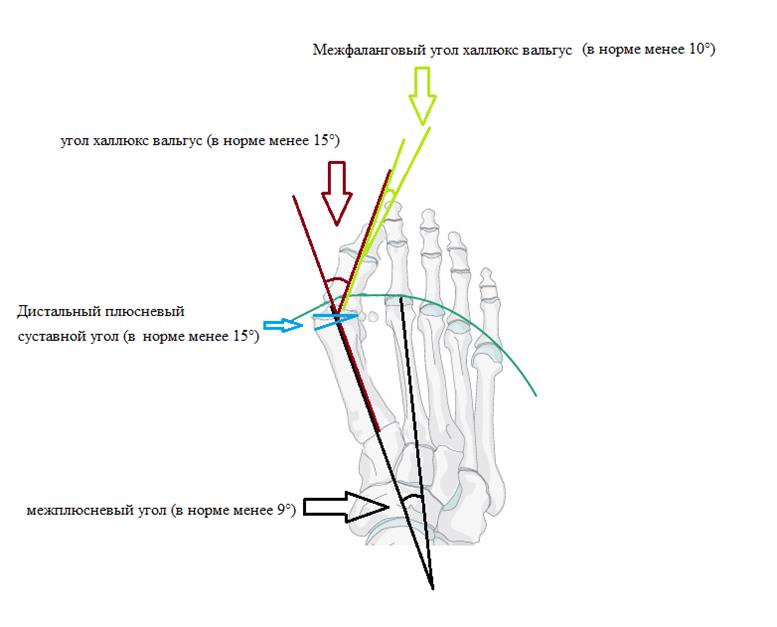
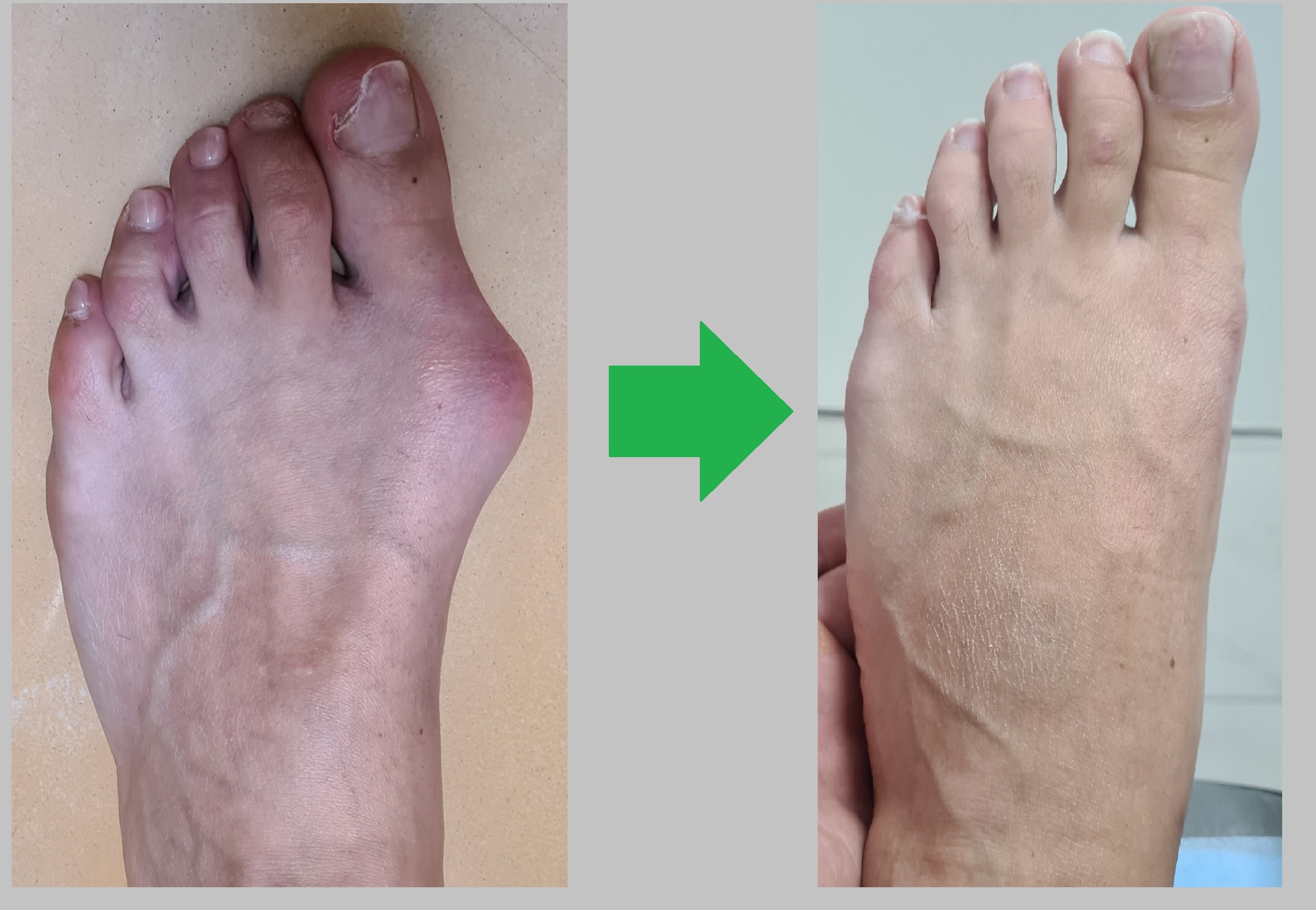
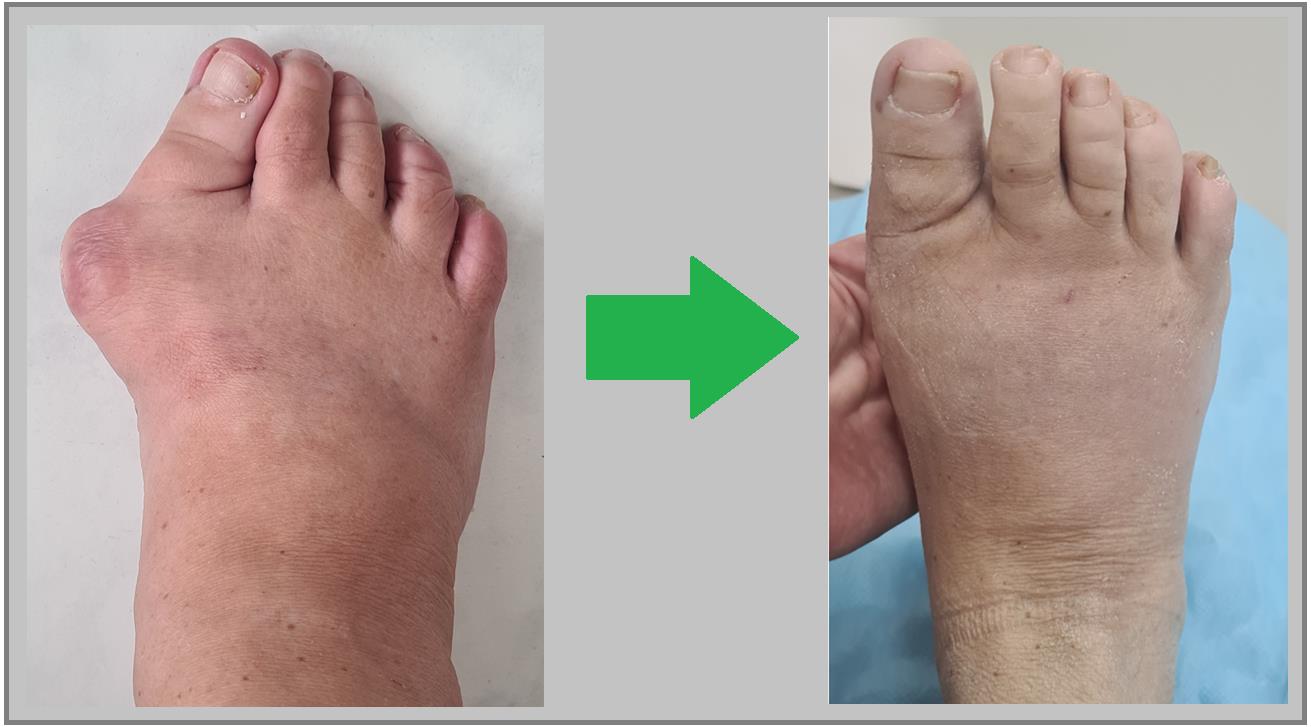
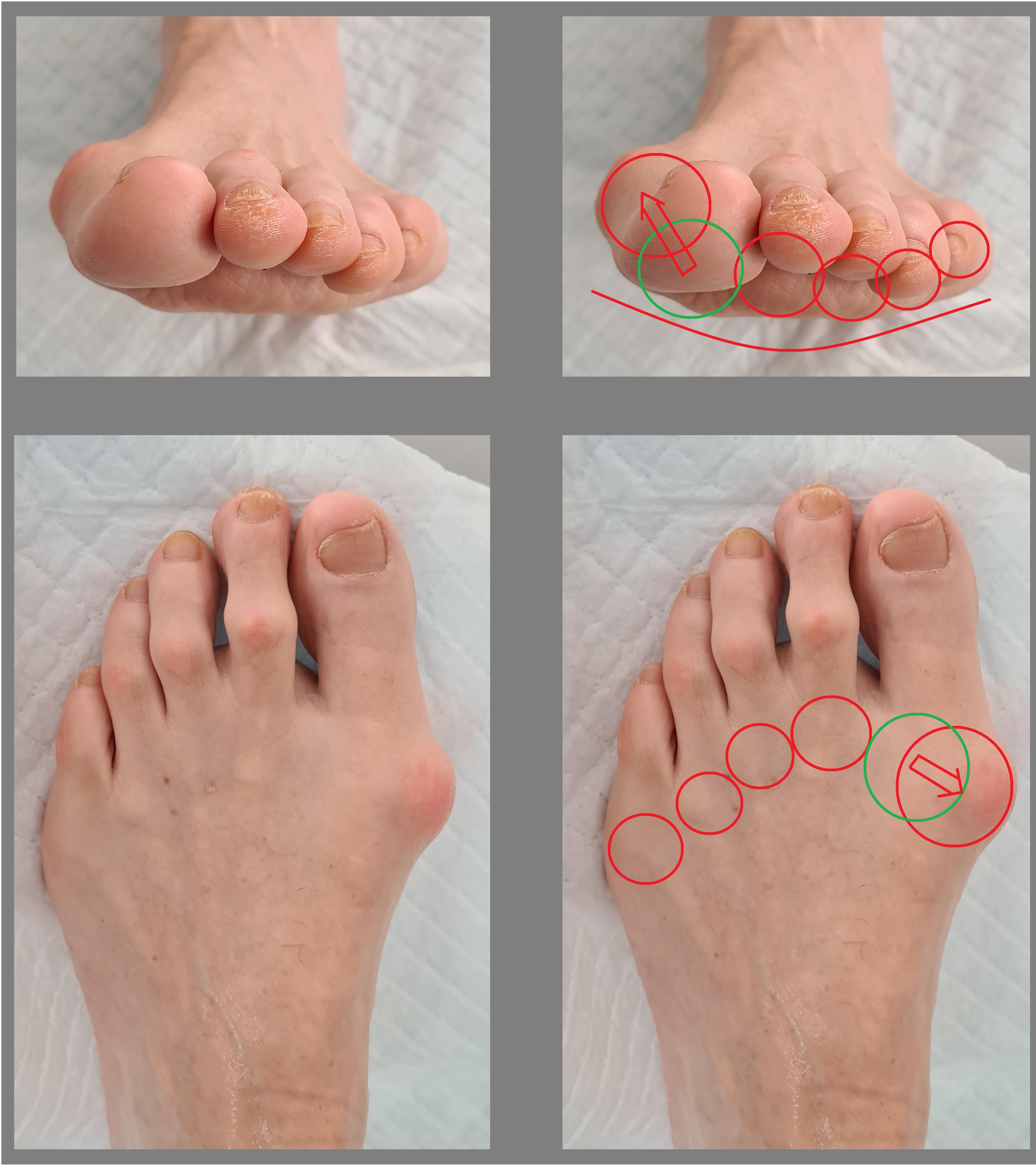
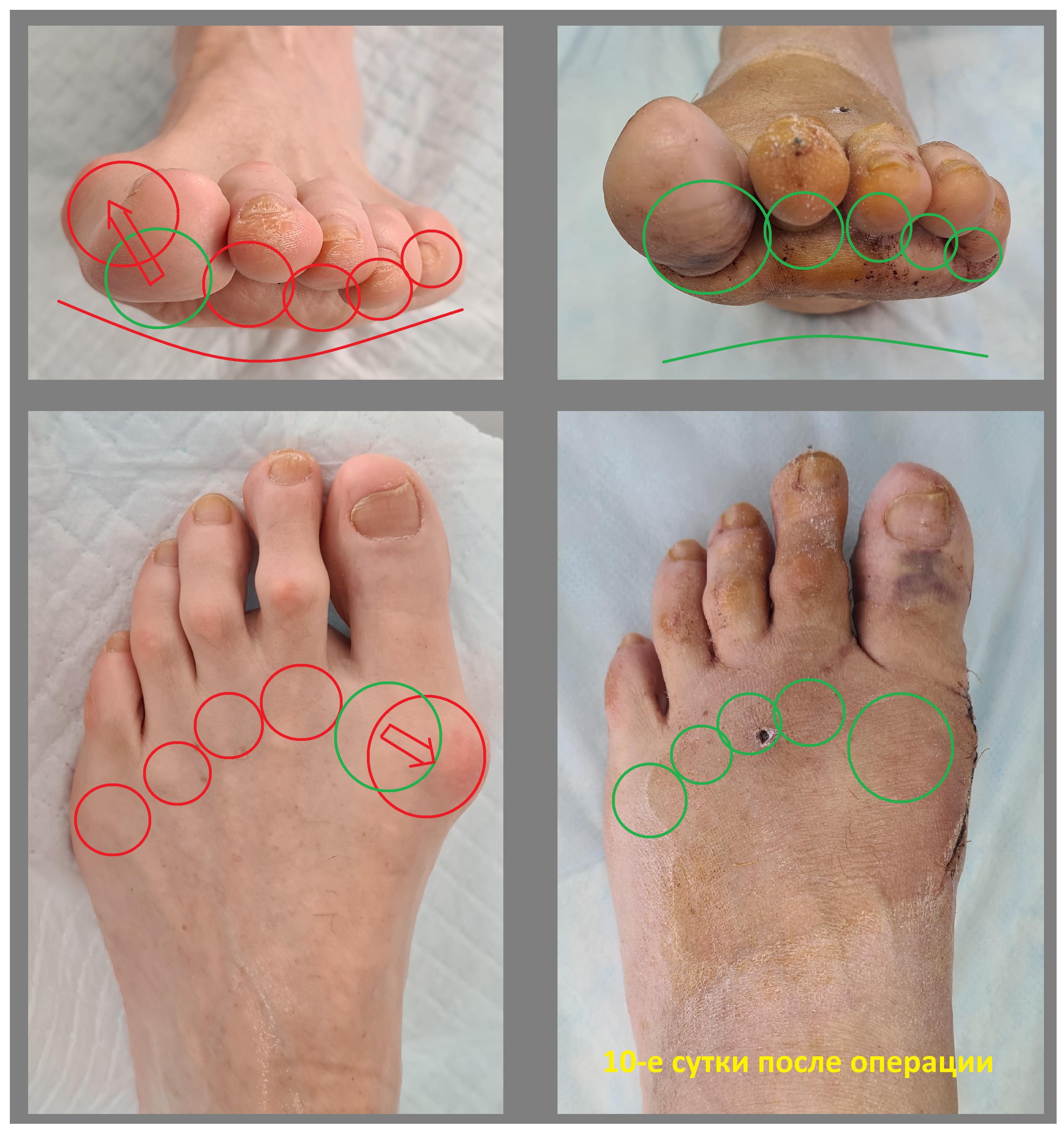
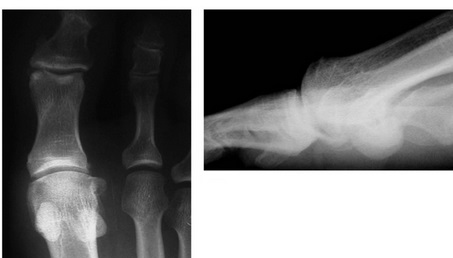
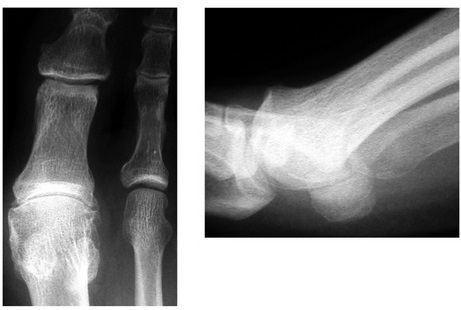
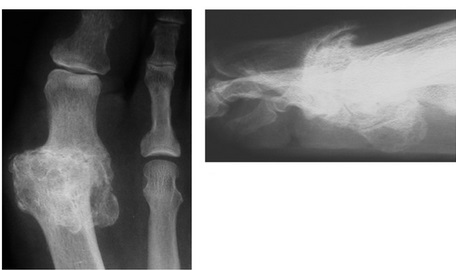

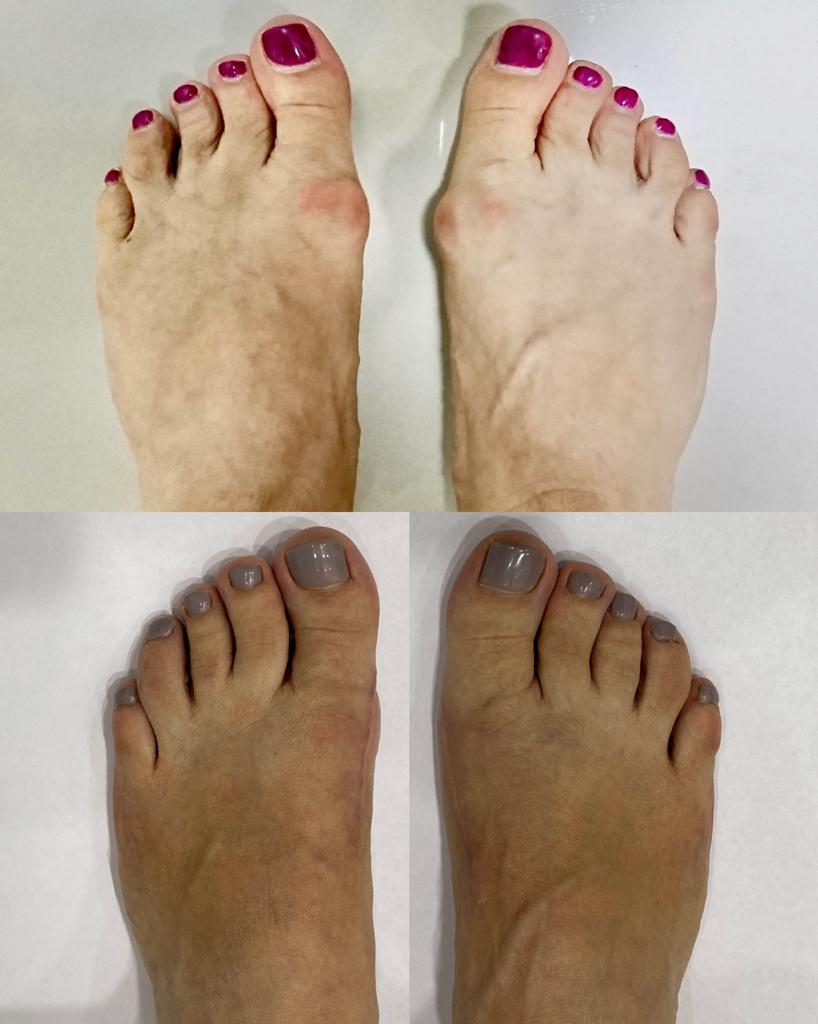
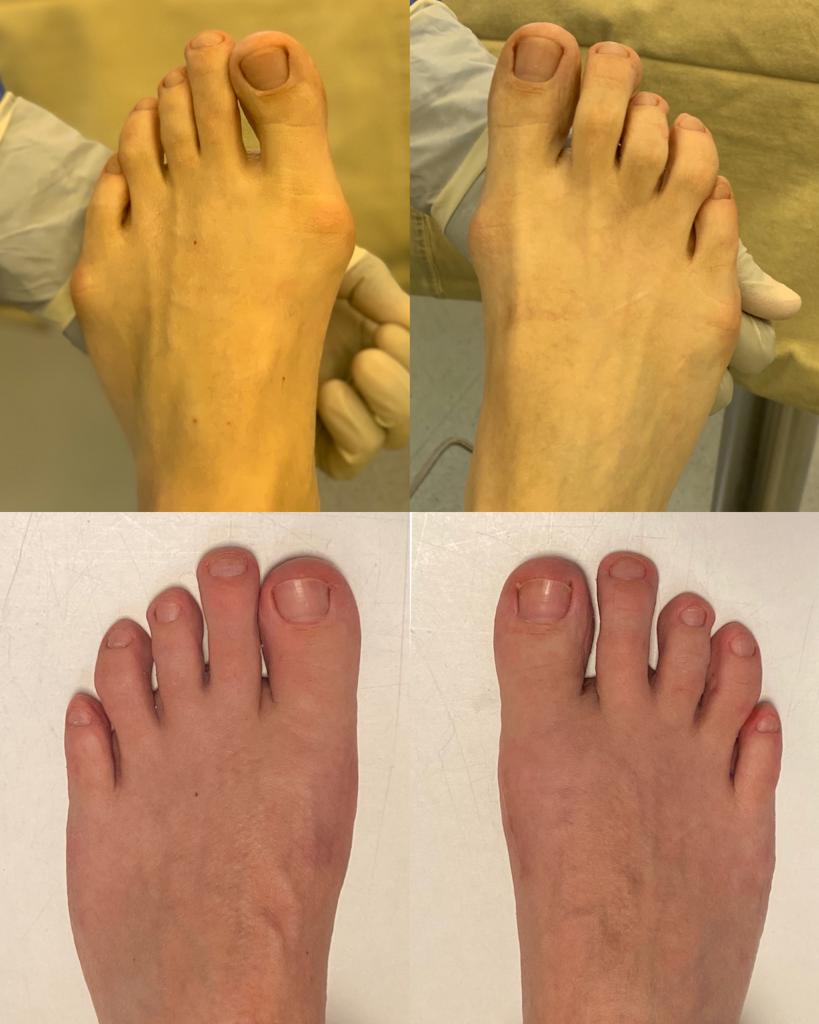
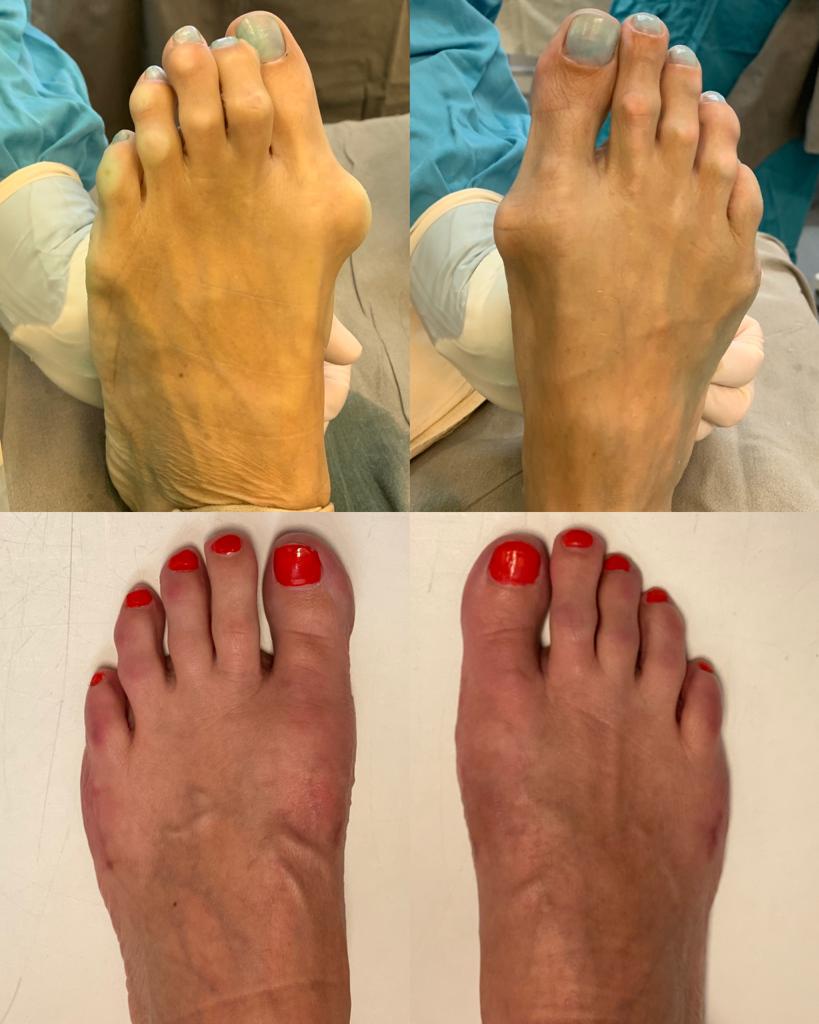
 В нашем центре операция по коррекции поперечного плоскостопия и устранению «косточки» может быть выполнена бесплатно по полису ОМС для всех жителей России
В нашем центре операция по коррекции поперечного плоскостопия и устранению «косточки» может быть выполнена бесплатно по полису ОМС для всех жителей России