Изменения походки присутствуют у большого процента
пациентов с рассеянным склерозом, они появляются на ранних стадиях
заболевания и могут ограничивать возможности пациентов выполнять основные действия в
повседневной жизни, влияющих на качество их жизни. при таком
аутоиммунном заболевании как рассеянный склероз недостаток подвижности проявляется достаточно
сильно, потому что практически сразу усиливаются симптомы рассеянного склероза.
Согласно недавним исследованиям, которые анализируют пространственно-временные параметры хода при рассеянном склерозе, у этих пациентов наблюдается снижение ходьбы. скорость, частота вращения педалей, длина шага и увеличенное время шага. Езда на велосипеде и ходьба имеют схожие кинематические закономерности, поскольку обе задачи являются циклическими и требуют, чтобы ноги (бедра, колени и лодыжки) чередовались в сгибании и разгибании, чередуя мышцы-разгибатели. с их анатомическими антагонистами синхронно и в координации.
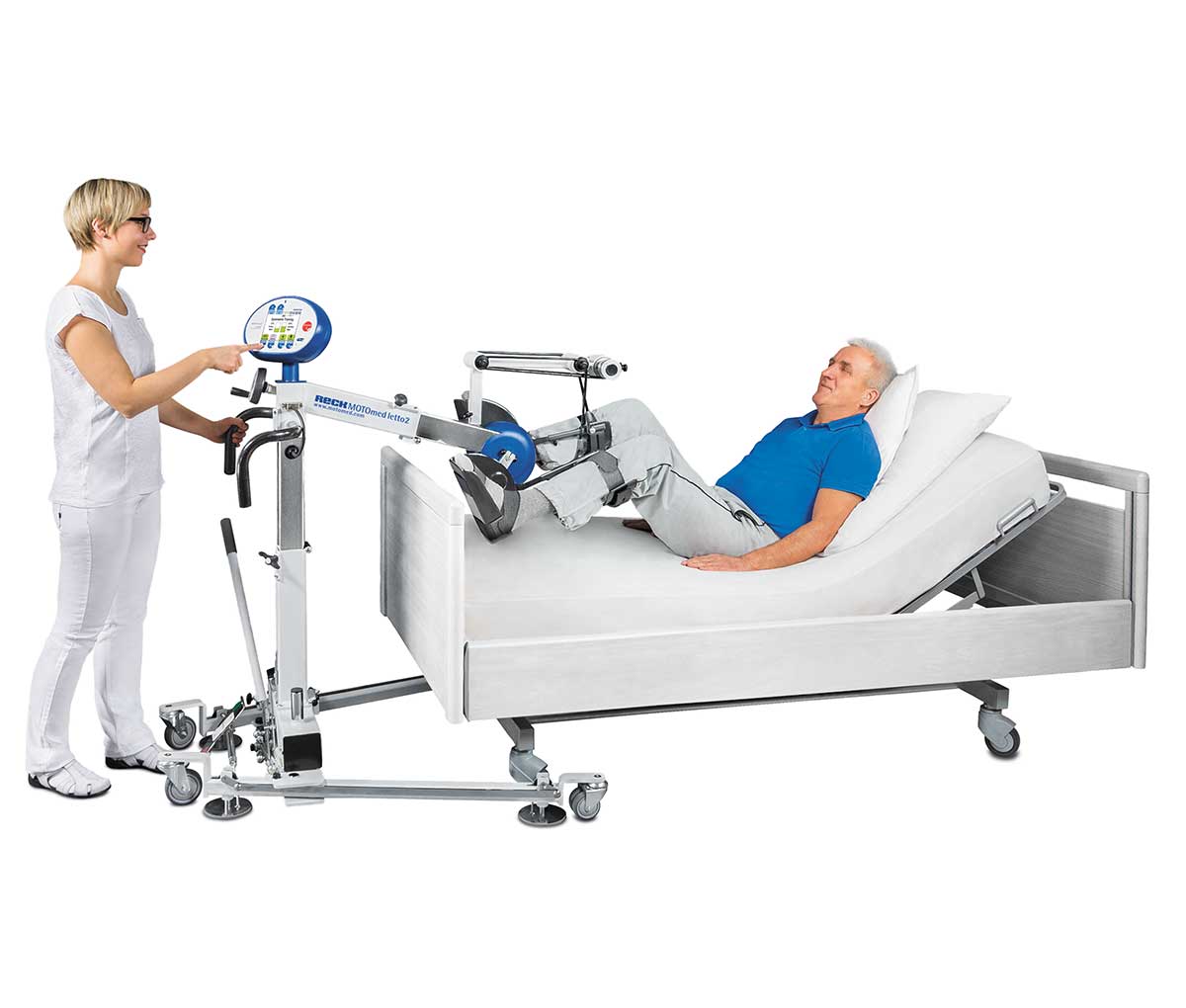
Механотерапия на тренажере MOTOmed предлагает ежедневные занятия даже для малоподвижных больных, ибо наличие движений, зависит от стадии болезни. Пациенты с рассеянным склерозом могут тренироваться сидя на стуле или в инвалидной коляске с поддержкой или без поддержки электромотора, а также в пассивном режиме.
Двигательная механотерапия без приложения своих усилий (пассивный режим) подходит для регулирования мышечного тонуса, расслабление мышц и ранней мобилизации после длительной паузы без движения. Пассивное тренировки способствует улучшению кровообращения, пищеварению и подвижности суставов.

Функция MOTOmed Серво обеспечивает легкий переход от пассивного к активному тренировки, поскольку, пользователь прилагает усилия, а мотор помогает завершить оборот. Ассистивний движение (servotrenuvannya), способствует укреплению выносливости даже при наличии минимальных собственных сил.
Активная тренировка собственными силами с точной регулировкой нагрузки укрепляет мышцы ног, рук и верхней части тела, а также укрепляет сердечно-сосудистую систему.
Регулярные занятия на тренажере MOTOmed для рук или
для ног снижают спастичность, расслабляют мускулатуру, увеличиваю силу и
выносливость, повышают мобильность, оказывают положительное влияние на деятельность
кишечника и мочевыделительной системы, стимулируют кровообращение, снимают отечность в
ногах, а также стабилизируют эмоциональное состояние. Больные рассеянным склерозом с помощью
регулярных тренировок могут снижать хроническую усталость. Кроме этого, могут быть
снижены риски, вызванные малой подвижностью, такие как избыточный вес, болезни,
связанные с кровообращением, переломы, диабет и остеопороз.
С целью обоснования, использование МОТОmed для реабилитации при рассеянном склерозе было проведено исследование – направлено на оценку кратковременного воздействия тренировки с биологической обратной связью на ходу у пациентов с рассеянным склерозом.
Пациенты и методы воздействия
Участники были выбраны из неврологического отделения больницы, и соответствовали критериям участия в исследовании и исключения из исследования, перечисленным ниже.
Критерии участия в исследования:
- направление от невролога в больницу с рассеянным склерозом;
- диагноз рассеянный склероз в соответствии с критериями Макдональда;
- оценка степени тяжести рассеянного склероза EDSS ≤7 (установлен неврологом);
- возраст от 20 до 70 лет;
- клиническая стабильность в течение 3 месяцев;
- отсутствие когнитивных нарушений в соответствии с экзамена на мини-психическое состояние;
- готовность подписать форму информированного согласия;
- балл по шкале расширенной шкале оценки степени инвалидности от 2 до 6,5.
Критерии исключения из исследования:
- тяжелые сопутствующие
заболевания, которые могут включать риск смерти у пациентов, которые получают
биофункционального нейрофизиотерапию; - медицинское состояние или
психологические расстройства, потенциально ограничивающие способность понимать и / или
отвечать на вопросы или заполнять анкеты; - рецидивы, возникших
менее чем за 3 месяца до начала лечения или во время вмешательства; - визуальные дефекты.
В исследовании приняли участие шестьдесят один пациент (25 мужчин и 36 женщин) с рассеянным склерозом с легкой и умеренной привлечением, случайным образом распределен в контрольной (п = 31) и экспериментальной (п = 30) групп. Все участники дали письменное согласие на участие в исследование.
Экспериментальная группа выполняла тренировки
на устройстве МОТОмед с биологическим обратной связью, один день в неделю
в течении 3 месяцев и дополнительно программу домашних упражнений.
Контрольная группа имела только домашнюю
программу упражнений.
В течение периода исследования ни один из
участников не получал другие виды физиотерапии. Результаты были оценены
независимым экспертом.
Испытания навыков ходьбы
Для оценки ходьбы, неврологи используют две функциональные тесты:
1. 25-ты футовая походка ограничено временем (762 см) T25-FW
– это количественный тест на функциональность и подвижность ног, основан на прохождении расстоянии 25 футов. Это первый метод диагностики, который проводится при каждом посещении невролога. Пациент направляется к началу четко отмеченного начала контрольного отрезка, получает указание прохождения отрезка 25 футов, как можно скорее, но безопасно. Время фиксируется от начала отрезка до финиша, когда пациент достигает 25-футовую отметку. После этого задача повторяется, когда пациент вернется на исходное положение. Пациенты могут использовать средства поддержки при выполнении этих задач.
2. Расширенная шкала инвалидности (EDSS)
– представляет собой метод количественной оценки инвалидности при рассеянном склерозе и мониторинга изменений уровня инвалидности с течением времени. Он широко используется в клинических испытаниях и при оценке людей с рассеянным склерозом. Шкала EDSS варьируется от 0 до 10 с шагом 0,5 единицы. Оценка основана на осмотре у невропатолога. EDSS показатель с 1.0 по 4.5 относятся к людям с рассеянным склерозом, которые могут ходить без посторонней помощи и основаны на показателях нарушения в восьми функциональных системах (FS):
• пирамидальной – мышечная слабость или трудности при движении конечностей
• мозочок – атаксия, потеря равновесия, координации или тремор
• ствол мозга – проблемы с речью, глотанием и нистагмом
• сенсорной – онемение или утрата чувства
• функция кишечника и мочевого пузыря
• зрительная функция – проблемы со зрением
• церебральные функции – проблемы с мышлением и памятью
• другой
функциональная система (FS) представляет собой сеть нейронов в головном мозге с ответственностью за конкретные задачи. Каждая ФС оценивается по шкале от 0 (Есть инвалидности) до 5 или 6 (тяжелая инвалидность). EDSS шаги по 5,0 до 9,5 определяются нарушениями ходьбы.
хотя шкала
учитывает инвалидность, связанную с рассеянным склерозом, у 51% людей оценка была
5 или ниже. 88% имели оценку 7 или ниже.
Исследования оценивались в начале лечения, через месяц после начала лечения и в конце 3-месячного периода вмешательства. Оценки проводились независимым исследователем, который не обращал внимания на распределение лечения. Изменения ходы были проанализированы с использованием системы GAITRite – коврика, оборудованного датчиками давления. Его результаты эквивалентны результатам теста T25FW, но предоставляют более точную, подробную информацию. GAITRite использовался для измерения следующих переменных Длина шага (см): расстояние от центра пяти одного следа к центру пяти предыдущего следа, выполненного противоположной ногой, измеренное на линии прогрессии .
Результаты испытаний и выводы
В исследовании приняли участие 61 человек. К экспериментальной группы вошли 30 лиц, в контрольную группу – 31 лицо. выборка включала 25 мужчин и 36 женщин. Статистически значимых различий с точки зрения типа рассеянного склероза не было. Баллы EDSS в группе вмешательства W = 0,84, п <0,001 против W = 0,90, п <0,05 в контрольной группе. U-критерий Манна-Уитни (U = 377,0) продемонстрировал отсутствие статистически значимых различий в баллах по шкале EDSS между группами. Средний балл по шкале EDSS составил 4,3. Таким образом, мы можем сделать вывод, что обе группы сопоставимы по возрасту и полу.
стадия 0 соответствует начальному состоянию, стадия 1 соответствует состоянию через месяц, а стадия 2 соответствует состоянию через три месяца. Скорость ходьбы и ритм прохождения соответствуют нормальному распределению, тогда как FAP (функциональные амбулаторные показатели) и длина шага – ни. Во-первых, мы сравнили переменную ФАП, которая не соответствует нормальному распределению. Экспериментальная группа показала статистически значимые изменения между стадиями 0 и 1 (п <.014) и между стадиями 0 и 2 (п <.002); в контрольной группе таких различий не наблюдалось. Это отражает значительные улучшения в производительности между базовой оценкой и следующими оценками. Экспериментальная группа также показала существенные различия в длине шага между этапами 0 и 2 (п <.001) и между этапами 1 и 2 (п <.002), в то время как контроле показали только значительные различия в длине шага между этапами 0 и 2 (п <.004) T-критерий парных данных использовался для анализа скорости ходьбы и частоты вращения педалей, поскольку эти переменные обычно были распределены. Никаких существенных различий в скорости ходьбы или частоте ходьбы не наблюдалось между этапами в любой из групп.
| Результат | уровень статистической значимости |
|
| FAP 0 (контр) | 0,929 | 0,040 |
| FAP 0 (эксп) | 0,820 | 0,000 |
| FAP 1 (контр) | 0,906 | 0,010 |
| FAP 1 (эксп) | 0,796 | 0,000 |
| FAP 2 (контр) | 0,942 | 0,095 |
| FAP 2 (эксп) | 0,792 | 0,000 |
| Длина шага 0 (контр) |
0,884 | 0,003 |
| Длина шага 0 (эксп) |
0,918 | 0,024 |
| Длина шага 1 (контр) |
0,861 | 0,001 |
| Длина шага 1 (эксп) |
0,960 | 0,319 |
| Длина шага 2 (контр) |
0,945 | 0,115 |
| Длина шага 2 (эксп) |
0,840 | 0,000 |
| Скорость 0 (контр) |
0,985 | 0,929 |
| Скорость 0 (эксп) |
0,904 | 0,011 |
| Скорость 1 (контр) |
0,957 | 0,240 |
| Скорость 1 (эксп) |
0,885 | 0,004 |
| Скорость 2 (контр) |
0,950 | 0,157 |
| Скорость 2 (эксп) |
0,893 | 0,006 |
| каденция 0 (контр) |
0,935 | 0,061 |
| каденция 0 (эксп) |
0,977 | 0,732 |
| каденция 1 (контр) |
0,932 | 0,051 |
| каденция 1 (эксп) |
0,947 | 0,143 |
| каденция 2 (контр) |
0,921 | 0,025 |
| каденция 2 (эксп) |
0,944 | 0,117 |
каденция – темп (или ритм) походки человека, который выражается в отношении количества шагов, выполненных за одну минуту, выражается в шаг / мин.
Интенсивность реабилитации после инсульта существенно определяет результат реабилитации, что показано, как в этом так и в других исследованиях. Более задолго до начала реабилитации после шестимесячного периода после инсульта очень негативно влияет на двигательные достижения пациентов в ходе реабилитации.
Основная цель нашего исследования заключалась
в том, чтобы проанализировать эффективность программы нейрофизиотерапии, основанной
на циклическом обратной связи для улучшения походки у пациентов с РС. мы
оценили влияние программы на ступенчатую асимметрию, функциональные амбулаторные
показатели (FAP), а также скорость и частоту ходьбы электронной
системы GAITRite®.
Статистически значимые результаты по
параметру функциональных амбулаторных показателей (FAP) в экспериментальной
группе между вмешательства и через месяц (р = 0,014), до и после вмешательства (р =
0,002). Значительно улучшилась разница в длине шага экспериментальной группы между
до и после вмешательства (р = 0,001), между месяцем и после вмешательства (р = 0,004).
Лечение с помощью МОТОмед улучшило в краткосрочной перспективе
определенные параметры хода, будучи способным показать подобный терапевтический вариант в
перевоспитании ходы у пациентов с рассеянным склерозом. исследования показали, что
тренировки движений с визуальной обратной связью обеспечивает внутреннюю и
внешнюю сенсорную информацию, улучшая обучение и двигательный контроль.
Экспериментальная Группа показала значительные
улучшение только в ФАП и длине шага. ФАП показал улучшение через один
месяц и через 3 месяца после начала лечения. В экспериментальных группе
длина шага не показала значительных изменений через месяц после начала
лечение, но значительно улучшилась за 3 месяца, как по сравнению с исходной
длиной шага, так и с длиной шага через месяц после начала
лечение.
Наиболее значительные улучшения
наблюдались в конце 3-месячного периода эксперимента, пациенты показали
значительные улучшения в симметрии ходы. Ни один из пациентов ни в одной из групп не
показал улучшение ни в скорости ходьбы, ни в темпе. Это говорит о том, что
продолжительность эксперимента была слишком короткой, чтобы вызвать изменения этих
параметров хода. Наши результаты также показывают, что 12 сеансов недостаточно,
чтобы полностью определить потенциал циклических тренировок для улучшения походки. большая
продолжительность лечения может способствовать лучшему улучшению аспектов от физического
работоспособности в двигательной функции. Продолжительность лечения должна быть адаптирована
к обстоятельствам каждого пациента. Согласно нашим результатам, этот тип лечения
наиболее эффективен у пациентов с более выраженной асимметрией и тех, кто злоупотребляет
менее пораженной ногой.
реабилитационные устройства, использовавшихся в исследовании:

Материалы взяты из статьи:
Высокий прыжок А., Ферма Dominguez А., Magni Е., Escudero Урибе С., Гарсия Морено. (2017). Влияние визуального обучения БОС велоспорта на походки у пациентов с рассеянным склерозом. неврологический.
УДК 616.832-004.2
А.Д. ДОРОХОВ1, Г.Г. ШКИЛЬНЮК1, Т.Л. ЦВЕТКОВА2, И.Д. СТОЛЯРОВ1
1Институт мозга человека имени Н.П. Бехтеревой РАН, г. Санкт-Петербург 2ООО «Новел СПб», г. Санкт-Петербург
Особенности нарушений ходьбы при рассеянном склерозе
Контактная информация:
Дорохов Артемий Дмитриевич — аспирант
Адрес: 197376, г. Санкт-Петербург, ул. академика Павлова, 9, тел.: +7-951-666-95-99, e-mail: dorohovart@yandex.ru
Рассеянный склероз (РС) — самое распространенное демиелинизирующее заболевание центральной нервной системы (ЦНС), поражающее лиц молодого трудоспособного возраста и быстро приводящее к инвалидизации, сопровождающееся двигательными расстройствами. Нарушения движений приводят к изменению походки, которая может быть количественно оценена с помощью различных методик.
Цель исследования — изучить современные данные литературы по патогенетическим механизмам развития и клиническим особенностям двигательных нарушений при рассеянном склерозе, сопоставить различные методы оценки нарушений ходьбы в зависимости от форм и степени развития рассеянного склероза.
Материал и методы. Для оценки нарушений ходьбы используются несколько десятков различных методик, которые позволяют оценить пространственные и временные характеристики походки. В данном обзоре сравнивались степень выраженности РС с параметрами походки по стандартизированным методикам оценки ходьбы. Исследование походки имеет важное диагностическое значение, а также позволяет наблюдать за течением РС. Самые простые тесты, не требующие специального оснащения, показывают только временные характеристики шага. Использование специальных дорожек для оценки походки с анализом данных через программное обеспечение показывает временные и пространственные параметры походки.
Выводы. Исследование походки при РС позволяет оценить тонкие, в том числе доклинические проявления РС. Однако проблема нарушений ходьбы, по данным источников литературы, раскрыта не полностью, что требует всестороннего изучения данного направления.
Ключевые слова: рассеянный склероз, нарушения походки, походка при рассеянном склерозе, методы оценки походки.
(Для цитирования: Дорохов А.Д., Шкильнюк Г.Г., Цветкова Т.Л., Столяров И.Д. Особенности нарушений ходьбы при рассеянном склерозе. Практическая медицина. 2019. Том 17, № 7, С. 28-32)
DOI: 10.32000/2072-1757-2019-7-28-32
A.D. DOROKHOV1, G.G. SHKILNYUK1, TL. TSVETKOVA2, I.D. STOLIAROV1
1Bechtereva Institute of the Human Brain of the Russian Academy of Sciences, St. Petersburg 2Novel SPb Corp., St. Petersburg
Features of walking disorders in multiple sclerosis
Contact details:
Dorokhov A.D. — postgraduate student
Address: 9 Akademika Pavlova St., St. Petersburg, Russian Federation, 197376, tel.: +7-951-666-95-99, e-mail: dorohovart@yandex.ru
Multiple sclerosis (MS) is the most common demyelinating disease of the central nervous system, affecting persons of young working age and quickly leading them to disability, accompanied by motor disorders. Movement disorders lead to changes in gait, which can be quantified using a variety of techniques.
The purpose — to study the current literature data on pathogenetic mechanisms of development and clinical features of motor disorders in multiple sclerosis, to compare different methods of walking disorders assessment depending on the forms and degree of multiple sclerosis development.
Material and methods. To assess walking disorders, several dozen different techniques are used, which allow estimating the spatial and temporal characteristics of gait. In this review, MS severity was compared with gait parameters using standardized walking assessment methods. Gait examination has important diagnostic value, and also allows observing the course of MS. The simplest tests that do not require special equipment show only the time characteristics of gait. The use of special tracks for gait assessment with data analysis through software shows the temporal and spatial parameters of gait.
Conclusion. The study of gait in multiple sclerosis allows evaluating the subtle, including pre-clinical, manifestations of MS. However, the problem of walking disorders according to literature sources is not fully disclosed, which requires a comprehensive study in this area.
Key words: multiple sclerosis, gait impairment, walking disorders in multiple sclerosis, gait estimation methods.
(For citation: Dorokhov A.D., Shkilnyuk G.G., Tsvetkova T.L., Stoliarov I.D. Features of walking disorders in multiple sclerosis. Practical Medicine. 2019. Vol. 17, № 7, P. 28-32)
Рассеянный склероз (РС) — самое распространенное демиелинизирующее заболевание центральной нервной системы (ЦНС), поражающее лиц молодого трудоспособного возраста и быстро приводящее их к инвалидизации. По распространенности среди неврологических заболеваний ЦНС РС занимает четвертое место после острых нарушений мозгового кровообращения, эпилепсии и паркинсонизма, а в молодом возрасте — второе место после эпилепсии [1].
Ведущие клинические проявлениями РС отражаются в расширенной шкале инвалидизации (EDSS), которая позволяет количественно в баллах оценить неврологический статус, двигательные расстройства и нарушения ходьбы [2].
Цель исследования — изучить современные данные литературы по патогенетическим механизмам развития и клиническим особенностям двигательных нарушений при рассеянном склерозе, сопоставить различные методы оценки нарушений ходьбы в зависимости от форм и степени его развития.
Особенности двигательных нарушений при РС
Двигательные расстройства являются часто встречающейся симптоматикой при РС. При легкой степени тяжести (EDSS от 1 до 3 баллов) у 30,5% пациентов развиваются двигательные нарушения: в виде монопареза — у 8,3% больных, парапареза — у 16,7%, гемипареза — у 5,5% пациентов. В клинической картине у больных рассеянным склерозом доминируют поражения пирамидного тракта: от рефлекторной пирамидной недостаточности до различной степени выраженности парезов (снижение мышечной силы до 1,5-2 баллов). У 91,7% больных имеются признаки поражения пирамидной системы: у 61,1% больных — анизорефлексия и появление патологических рефлексов наряду с выпадением брюшных рефлексов. При средней степени тяжесть (EDSS от 4 до 6 баллов) у всех больных выявляется пирамидно-мозжечковый синдром, где поражение пирамидной и мозжечковой систем зарегистрировано у 91,7% и 86,1% соответственно. Двигательные нарушения в виде умеренного или выраженного пареза определяются у 62,8% больных, монопарез выявлен у 20,9%, парапарез — у 25,6%, гемипа-рез — у 9,3%, тетрапарез — у 7% больных. При тяжелой степени с выраженным неврологическим дефицитом (EDSS более 7 баллов) клинически доминируют двигательные расстройства, связанные с поражением пирамидных и мозжечковых путей. Эта симптоматика выявляется у 100% больных. Поражение пирамидной системы в виде гиперрефлексии, патологических знаков, клонусов стоп сочетается с наличием умеренного или выраженного тетрапареза, параплегии или гемиплегии. Мышечная слабость разной степени выраженности диагностируется у 77% больных [3].
Особенности нарушений ходьбы при РС
Один из видов двигательных расстройств при РС — нарушение походки, которое имеется даже у пациентов с относительно короткой продолжительностью заболевания [4]. Однако в одном исследовании у пациентов с незначительными неврологическими расстройствами соответствующими 1 баллу по шкале EDSS в сравнении с контрольной группой не наблюдалось изменения скорости ходьбы, длины шага, длительности, времени двойного контакта (одновременное касание земли обоими стопами) [5], в то время как пациенты с EDSS 2,0-3,5 баллов имели более стойкие корреляционные сопоставления с нарушениями ходьбы, чем пациенты с EDSS менее 2,0 баллов [6].
Расстройство ходьбы при РС может быть связано с поражением пирамидных, мозжечковых трактов [7], есть исследования, указывающие на нарушения ходьбы, связанные с апраксией. Апраксия походки может вызвать значительные функциональные нарушения у пациентов с РС и может быть недостаточно распознана [8]. Апраксия — расстройство движений, связанное с поражением ассоциативных связей коры: центра праксиса в нижней теменной доли доминантного полушария, премоторной и па-рието-постцентральной области обоих полушарий, передне-средних отделов лобных долей, угловой извилины теменной доли доминантного полушария, не связанное с мозжечковой [9]. При этом не задействованы пирамидные и мозжечковые тракты.
При поражении пирамидных трактов возникают признаки поражения центрального мотонейрона, которые приводят к нарушению ходьбы — нижний спастический парапарез. Более частое инвалидизи-рующее поражение нижних конечностей объясняется большей длиной кортико-спинального пути к ногам. В результате процессов демиелинизации затрагиваются и периферические нервы, что приводит в том числе к мышечной слабости и иногда гипотро-фиям. Выраженная мышечная слабость приводит к невозможности самостоятельного передвижения, развитию пролежней, остеопороза, атрофий. Мозжечковый синдром редко бывает изолированным и приводит к дискоординации при ходьбе [10].
Нарушения ходьбы со временем существенно увеличивают энергозатраты пациентов на выполнение бытовых нужд, снижают качество жизни, приводят к инвалидизации и необходимости прибегать к посторонней помощи. Неврологическая симптоматика, приводящая к нарушениям ходьбы, обусловлена патологическими изменениями в центральной нервной системе, и оценка функции ходьбы является распространенным методом мониторинга про-грессирования заболевания и нетрудоспособности пациентов. Развитие нарушений ходьбы коррелирует с прогрессированием и тяжестью заболевания [11].
Нарушения ходьбы в том числе связывают с уменьшением общей физической активности [12].
Имеются различия по встречаемости нарушений ходьбы в зависимости от типа РС. В сравнительном анализе типов РС при первично и вторично прогрессирующем РС нарушения ходьбы встречались на 20% чаще, чем при реммиттирующем типе. Больше всего нарушений ходьбы присутствовало в группе пациентов с первично прогрессирующей формой РС [13].
У пациентов с EDSS 1-6,5 баллов скорость ходьбы в среднем снижается на ~ 40% по сравнению с контрольной группой, и нарушения уже присутствуют на ранних стадиях заболевания, что предусматривает раннее начало реабилитации. Существенная корреляция с EDSS выявлена на 2- и 6-минутных тестах ходьбы [14].
Имеется прямая взаимосвязь между неврологическим статусом, выраженностью РС и жалобами пациентов со степенью нарушений ходьбы [4, 15].
Обзор методов исследования ходьбы при РС
Для оценки параметров ходьбы и нарушений походки при РС используются различные методики и шкалы [4-7, 11-25].
Тесты 2-минутной (2MWT) и 6-минутной ходьбы (6MWT) изначально использовались для исследования сердечно-сосудистой и респираторной патологии. Но затем стали использоваться более широко, в том числе для исследования параметров ходьбы при РС в связи со своей простотой. Чаще используется тест 6-минутной ходьбы. Тест позволяет оценить пройденную дистанцию в метрах за 6 мин в максимальном для пациента темпе [14, 26].
25-футовый тест ходьбы измеряет время ходьбы на 25 футов и является способом количественного измерения функции нижних конечностей. Это первый компонент MSFC. Пациент встает с одного конца четко размеченного отрезка длиной 25 футов (7,62 м) и его просят пройти это расстояние настолько быстро, насколько он может это сделать без какой-либо опасности для себя. После выполнения первой попытки пациента просят пройти то же самое расстояние еще раз. Фиксируются результаты обеих попыток [27].
В 2003 г. на основании анализа данных 602 пациентов с РС разработана шкала оценки ходьбы (MSWS-12), включающая 12 вопросов про ограничения ходьбы, бега, нарушения поддержания равновесия, плавности походки, необходимости использования вспомогательных устройств [28].
Для оценки пространственно-временных характеристик используется система GAITRite (SMS Technologies Ltd., Elizabeth Way, Harlow Essex, UK). Система GAITRite представляет собой компьютерную инструментальную дорожку, которая была разработана для измерения пространственных и временных характеристик походки. Она включает в себя свертывающуюся дорожку в виде ковриков различной длины, в зависимости от комплектации, со встроенными датчиками давления. Длина дорожки, используемой для исследований параметров ходьбы при РС, составляет 6 м с 18 432 встроенными датчиками давления. Зона активного измерения соответствует ширине дорожки — 61 см и 488 см в длину. Датчики расположены в виде сетки (48 х 384) и размещены в 1,27 см по центру. Частота дискретизации системы используется в диапазоне от 32,2 до 38,4 Гц. Встроенные датчики в GAITRite срабатывают, когда прикладывается механическое давление, которое не зависит от источника воздействия, будь то нога или посторонний предмет. Данные от сработавших
датчиков принимаются бортовыми процессорами, которые через последовательный порт передают данные на компьютер, и производится расчет параметров [29, 30]. Некоторые инструментальные высокотехнологичные методы оценки ходьбы можно использовать не только стационарно, но и на дому. Исследование походки пациентов с РС с помощью акустических датчиков Echo5D в сопоставлении с T25FW показало высокую специфичность. Акустические датчики Echo5D способны воспринимать изменения положения предметов в пространстве. Таким образом, с помощью системы датчиков можно ежедневно отслеживать скорость походки и ее изменения. Технически для этого необходимо последовательно установить нескольких датчиков вдоль траектории движения пациента. Датчики передают информацию в облачное хранилище, которое анализирует изменения скорости походки [19].
Система оценки ходьбы GAITRite также позволяет оценить влияние отдельных функциональных систем на параметры походки. В частности, скорость ходьбы, время одиночной поддержки и время качания отрицательно коррелировали с пирамидальной функциональной оценкой, а время двойной поддержки положительно коррелировало с пирамидальной оценкой. Ширина опоры основания положительно коррелировала с функциональной оценкой мозжечка [4].
Измерительная дорожка Zebris FDM-T также позволяет исследовать параметры ходьбы с последующей компьютерной обработкой. Для этого используются высококачественные емкостные датчики давления, которые расположены в форме матрицы и вмонтированы в платформы для ходьбы. Измерительные пластины имеют два режима — статический и динамический, анализируется распределение силы под ногами во время стояния и ходьбы. Система подключена к ПК через интерфейс USB и не требует никакой дополнительной электроники. Благодаря этому измерение параметров, предусмотренных в FDM-системе, может быть расширено с учетом программного обеспечения. Пациент проходит по дорожке 4 раза. Полученные данные обрабатываются на компьютере, используя программное обеспечение WinFDM [24].
Измерение временных параметров походки в реальных условиях на протяжении длительного времени может быть осуществлено с помощью инерциальных датчиков BioStampRC. Для этого используются легкие инерциальные датчики (то есть акселерометры и гироскопы), которые крепятся к коже с двух сторон по передней поверхности боль-шеберцовой кости на уровне ее бугристости на каждой ноге. Датчики BioStampRC не стесняют движения. Пациентам предлагается выполнять задачи по протоколу 6MWT и теста ходьбы на 25 футов. Данные, собранные BioStampRC, анализируются для расчета количества шагов, а также временные параметры походки, включая частоту шага, период переноса и время шага. Все данные обрабатываются с использованием MATLAB [31].
При сравнении тестов ходьбы SMSW (сокращенный тест максимальной скорости ходьбы компьютерным моделированием) и T25FW (тест ходьбы на 25 футов) предпочтение отдается первому, как более простому в использовании при одинаковой их чувствительности в сопоставлении с тяжестью течения РС [17]. В другом исследовании [18] показана достоверная значимость обоих тестов (SMSW и T25FW). Однако SMSW требует специального обо-
рудования и программного оснащения, что в условиях российской медицины и науки достаточно трудоемко и экономически нецелесообразно.
У пациентов с легкой формой РС наблюдалось снижение мышечной силы сгибателей колена, оцененной с помощью динамометра, и ухудшение поддержания равновесия, которые коррелировали со степенью нарушения ходьбы, оцененной по 6-минутному тесту (6MWT), по сравнению с контрольной группой [21].
Для анализа нарушений ходьбы используют методы нейровизуализации. При анализе диффузи-онно-взвешенных изображений при помощи МРТ выявлены корреляционные взаимоотношения нарушений ходьбы со степенью поражения кортико-спинальных трактов [22].
Для исследования ходьбы при РС также может быть использована функциональная МРТ (фМРТ). Так, ряд авторов [15] замечает взаимосвязь изменений коры головного мозга с тестом ходьбы на 25 футов (T25FW). Существует восемь областей коры головного мозга, которые были функционально связаны с T25FW, а именно — левая парагиппо-кампальная извилина и поперечная височная, правая веретенообразная извилина, нижняя височная, язычная извилина, область коры около шпорной борозды, верхняя височная извилина.
Парадоксальные данные были получены при использовании GPS-трекера для оценки максимально пройденной дистанции. Пациент постоянно носил GPA-трекер, который записывал пройденное расстояние. Пациенты проходили до 4550 м, что существенно выше 500-метрового порога согласно шкале EDSS [20].
Также существует такая проблема, как падения при РС. Падения чаще встречаются у пациентов с более тяжелым неврологическим дефицитом, оцененным по EDSS. Эти пациенты старше, чаще пользуются вспомогательными средствами для ходьбы и быстрее устают [23]. Пациенты с прогрессирующим формами заболевания чаще падают по сравнению с ремиттирующей формой РС [32].
Важным аспектом в изучении нарушения походки при РС является изучение вклада конкретных неврологических функциональных систем, то есть изучение влияния пирамидных, мозжечковых и чувствительных трактов на показатели походки. У пациентов с пирамидной недостаточностью больше наблюдается асимметрия времени шага и одиночной опоры. Пациенты преимущественно с чувствительными нарушениями шли значительно быстрее, более длинными шагами и более симметрично. Пирамидные расстройства являются основными причинами нарушений походки в популяции РС. Кроме того, пациенты с сенсорными нарушениями имеют относительно сохраненную походку по сравнению с пациентами, у которых присутствует пирамидная симптоматика [7].
С помощью педографии количественно можно оценить степень влияния и определить ведущую роль той или иной функциональной системы на нарушение походки. Например, у пациентов с преимущественно мозжечковой симптоматикой отмечается латеральный сдвиг стопы, проявляющийся увеличением нагрузки на головки IV и V плюсневых костей. Уменьшение нагрузки под головкой II плюсневой кости, сопровождающееся углублением образования поперечной арки в переднем отделе стопы, связано, по всей видимости, с нарастанием спастичности. Притом данные изменения наблю-
дались у пациентов с EDSS менее 3 баллов с отсутствием жалоб на нарушения ходьбы. Для этого использовалась система измерения распределения плантарного давления EMED-AT 25 с частотой 25 Гц, плотность датчиков — 2 датчика/см2, программное обеспечение [25].
Нарушения походки также могут быть связаны с нарушением мозжечковых функций. Отмечена взаимосвязь между нарушениями походки и мозжечковой атаксией среди пациентов, страдающих РС, в сравнении с контрольной группой (пациенты с РС без мозжечковых расстройств) [24].
Ряд авторов сообщает о значимости реабилитационных мероприятий для предотвращения падений у пациентов с нарушениями ходьбы [33].
После реабилитационного лечения отмечается значительное уменьшение одновременного времени контакта обеими ногами и увеличение длины шага при разных скоростях ходьбы. Наибольшие клинически значимые улучшения прослеживались у более инвалидизированных пациентов с РС [16].
Выводы
В связи с прямыми корреляционными связями между степенью выраженности РС и нарушением походки очевидна важность использования различных методов оценки ходьбы. Исследование походки позволяет оценить тонкие, в том числе доклинические проявления РС. Однако проблема нарушений ходьбы, по данным источников литературы, раскрыта не полностью. Остаются разногласия и некоторые несоответствия, что требует всестороннего изучения данного направления.
Дорохов А.Д.
https://orcid.org/ 0000-0002-8635-2415
ЛИТЕРАТУРА
1. Столяров И.Д., Осетров Б.А. Рассеянный склероз. — ЭЛБИ-СПб, 2002. — 176 с.
2. Kurtzke J.F. Neurology rating neurologic impairment in multiple sclerosis: an expanded disability status scale (EDSS) // Neurology. — 1983. — Vol. 33.
3. Барабанова М.А., Иванова Е.М., Стоянова О.В. и др. Клинико-неврологические проявления рассеянного склероза // Кубанский научно-медицинский вестник. — 2012. — № 5. — С. 134.
4. Givon U., Zeilig G., Achiron A. Gaitanalysis in multiple sclerosis: characterization of temporal-spatial parameters using GAITRite functional ambulation system // Gait Posture. — 2009. — Vol. 29. — P. 138.
5. Pau M., Mandaresu S., Pilloni G.et al.Smoothness of gait detects early alterations of walking in persons with multiple sclerosis without disability // Gait Posture. — 2017. — Vol. 58. — P. 307-309.
6. Kahraman T., Savci S., Coskuner Poyraz E. et al.Utilization of the Expanded Disability Status Scale as a distinctive instrument for walking impairment in persons with multiple sclerosis with mild disability // NeuroRehabilitation. — 2016. — Vol. 38. — P. 7-14.
7. Kalron A., Givon U. Gait characteristics according to pyramidal, sensory and cerebellar EDSS subcategories in people with multiple sclerosis // J Neurol. — 2016. — Vol. 263. — P. 9.
8. Abou Zeid N.E., Weinshenker B.G., Keegan B.M. Gaitapraxia inmultiple sclerosis // Can J Neurol Sci. — 2009. — Vol. 36. — P. 562.
9. Одинак М.М., Дыскин Д.Е. Клиническая диагностика в неврологии. — СпецЛит, 2007. — 525 с.
10. Шмидт Т.Е., Яхно Н.Н. Рассеянный склероз. — М.:Медпресс-информ. — 2010. — С. 54-57.
11. Motl R.W.,Learmonth Y.C. Neurological disability and its association with walking impairment in multiple sclerosis: brief review // Neurodegener Dis Manag. — 2014. — Vol. 4. — P. 491-500.
12. Kohn C.G., Coleman C.I., Michael White C. et al. Mobility, walking and physical activity in persons with multiple sclerosis // Curr Med Res Opin. — 2014. — Vol. 30. — P. 9.
13. Feys P., Bibby B.M., Baert I., Dalgas U. Walking capacity and ability are more impaired in progressive compared to relapsing type of multiple sclerosis // Eur J PhysRehabil Med. — 2015. — Vol. 51. — P. 207.
14. Langeskov-Christensen D., Feys P., Baert I. et al.Performed and perceived walking ability in relation to the Expanded Disability Status Scale in persons with multiple sclerosis // J Neurol Sci. — 2017. — Vol. 15. — P. 131-136.
15. Bollaert R.E., Poe K., Hubbard E.A. et al. Associations of functional connectivity and walking performance in multiple sclerosis // Neuropsychologia. — 2018. — Vol. 117. — P. 8-12.
16. Leone C., Kalron A., Smedal T. et al. Effects of Rehabilitation on Gait Pattern at Usual and Fast Speeds Depend on Walking Impairment Level in Multiple Sclerosis // Int J MS Care. — 2018. — Vol. 20. — P. 199-209.
17. Grobelny A., Behrens JR., Mertens S. et al. Maximum walking speed in multiple sclerosis assessed with visual perceptive computing // PLoS One. — 2017. — Vol. 15. — P. 12.
18. Behrens J., Pfüller C., Mansow-Model S. et al. Using perceptive computing in multiple sclerosis — the Short Maximum Speed Walk test // Journal of Neuroengineering and Rehabilitation. — 2014. — Vol. 11. — P. 89.
19. Bethoux F., Varsanik J.S., Chevalier T.W. et al. Walking speed measurement with an Ambient Measurement System (AMS) in patients with multiple sclerosis and walking impairment // Gait Posture. — 2018. — Vol. 61. — P. 393-397.
20. Créange A., Serre I., Levasseur M. et al.Walking capacities in multiple sclerosis measured by global positioning system odometer // Mult. Scler. — 2007. — Vol. 13. — P. 220.
21. Ramari C., Moraes A.G., Tauil C.B. et al. Knee flexor strength and balance control impairment may explain declines during prolonged walking in women with mild multiple sclerosis // MultSclerRelatDisord. — 2018. — Vol. 20. — P. 181.
22. Hubbard E.A., Wetter N.C., Sutton B.P.et al. Diffusion tensor imaging of the corticospinal tract and walking performance in multiple sclerosis // J Neurol Sci. — 2016. — Vol. 15. — P. 363.
23. Sosnoff J.J., Socie M.J., Boes M.K. et al. Mobility, balance and falls in persons with multiple sclerosis // PLoS One. — 2011. — Vol. 6. — P. 11.
24. Kalron A., Frid L. The «butterfly diagram»: A gait marker for neurological and cerebellar impairment in people with multiple sclerosis // J Neurol Sci. — 2015. — Vol. 358. — P. 92-100.
25. Петров А.М., Столяров И.Д., Шкильнюк Г.Г. и др. Динамика нарушений ходьбы при рассеянном склерозе // Неврология, нейропсихиатрия, психосоматика. — 2015. — Т. 1. — С. 27-32.
26. Paul L., Enright and Duane L. Sherrill. Reference Equations for the Six-Minute Walk in Healthy Adults // Am J Respir Crit Care Med. — 1998. — Vol. 158. — P. 1384.
27. Rudick R., Cutter G., Reingold S. The Multiple Sclerosis Functional Composite: a new clinical outcome measure for multiple sclerosis trials // Mult. Scler. — 2002. — Vol. 8. — P. 359.
28. Hobart J.C., Riazi A., Lamping D.L. et al. Measuring the impact of MS on walking ability: the 12-Item MS Walking Scale (MSWS-12) // Neurology. — 2003. — Vol. 60. — P. 31.
29. McDonough A.L., Batavia M., Chen F.C. et al. The validity and reliability of the GAITRite system’s measurements: a preliminary evaluation // Arch Phys Med Rehabil. — 2001. — Vol. 82. — P. 419.
30. Cornelis J.T., van Uden and Marcus P. Besser. Test-retest reliability of temporal and spatial gait characteristics measured with an instrumented walkway system (GAITRite®) // BMC Musculoskeletal Disorders. — 2004. — Vol. 5. — P. 13.
31. Moon Y., McGinnis R.S., Seagers K. et al. Monitoring gait in multiple sclerosis with novel wearable motion sensors // PLoS One. — 2017. — Vol. 12. — P. 2.
32. Soyuer F., Mirza M., Erkorkmaz U. Balance performance in three forms of multiple sclerosis // Neurol Res. — 2006. — Vol. 5. — P. 555.
33. Stevens V., Goodman K., Rough K., Kraft G.H. Gait impairment and optimizing mobility in multiple sclerosis // Phys Med Rehabil Clin N Am. — 2013. — Vol. 4. — P. 573.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
НОВОЕ В МЕДИЦИНЕ. ИНТЕРЕСНЫЕ ФАКТЫ
НЕВРОЛОГИ РЕКОМЕНДУЮТ ПОЖИЗНЕННЫЙ ПРИЕМ ВИТАМИНА В4
Если человек всю свою жизнь принимает добавки с витамином В4 (холином), тем самым он может снизить риск развития болезни Альцгеймера. Также этот витамин способствует регенерации после черепно-мозговой травмы, при рассеянном склерозе, паркинсонизме, передает «Rugnum» со ссылкой на Центр исследований нейродегенеративных заболеваний Университета Аризоны.
Ученые провели эксперименты с мышами, в рамках которого они исследовали влияние холина на работу мозга и на болезни мозга. Было доказано: пожизненный прием повышенных доз холина приводит к значительному улучшению пространственной памяти, а также предотвращает возникновение болезни Альцгеймера за счет снижения активации клеток микроглии (тип клеток центральной нервной системы).
Эти клетки призваны удалять «мусор». Если их активность снижена, возможно накопление клеточного «мусора». Если же они излишне активны, то клетки микроглии начинают атаковать нейроны, вызывают воспаление и смерть нервных клеток. Это выливается в потерю памяти, ослабление мыслительных и речевых способностей. Параллельно холин блокирует производство бета-амилоидных бляшек — белковых отложений, характерных для болезни Альцгеймера. Они приводят к смерти нейронов, слабоумию и в целом затрудняют передачу нервных сигналов. Эксперты призывают использовать увеличенные дозы холина. Безопасный предел для взрослых составляет 3500 миллиграммов в день (это в 8,24 раза выше суточной дозы для женщин, и в 6,36 раза выше рекомендуемой дозы для мужчин).
Источник: www.meddaily.ru
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Ахмедова Г.М.
1
Сабиров Ж.Ф.
1
Якупов М.А.
1
Хайбуллин Т.И.
1
1 КГМА-филиал ФГБОУ ДПО РМАНПО Минздрава России
В обзорной статье рассматриваются особенности двигательного дефицита у больных рассеянным склерозом, вызванные поражением различных участков центральной нервной системы, формирующих основные неврологические синдромы и обусловливающих инвалидизацию пациентов. Отражены этиология и клинико-эпидемиологическое состояние заболевания, подходы к коррекции двигательных нарушений с использованием стабилометрического комплекса с биологической обратной связью, тредмил установки, транскраниальной магнитной стимуляции. Клиническая картина рассеянного склероза очень многогранна, нет ни одного конкретного признака, характеризующего эту нозологическую единицу. Характерен для рассеянного склероза синдром «клинической диссоциации», который отражает несоответствие между симптомами поражения одной или нескольких функциональных систем. Двигательные расстройства являются одной из основных причин стойких нарушений профессиональной и социально-бытовой активности пациентов. Традиционно под ними понимают пирамидные парезы и параличи, но, согласно современным представлениям, генез двигательных расстройств при рассеянном склерозе существенно сложнее и отражает многоочаговое поражение различных частей головного и спинного мозга, которое может быть по патогенезу как воспалительным, так и нейродегенеративным. В настоящее время в мире высокое внимание уделяется вопросу реабилитации больных рассеянным склерозом, при этом особое внимание уделяется комплексному применению медикаментозного лечения и методов физической реабилитации, направленных на коррекцию двигательных нарушений.
транскраниальная магнитная стимуляция
коррекция моторных нарушений
лечение
рассеянный склероз
1. Переседова А.В., Черникова И.А. Физическая реабилитация при рассеянном склерозе: общие принципы и современные высокотехнологичные методы // Вестник РАМН. 2013. № 10. С.14-21.
2. Гусев Е.И., Завалишина И.А., Бойко А.Н. Рассеянный склероз: клиническое руководство. М.: Реал Тайм, 2011. 520 с.
3. Markowitz C.E. Multiple sclerosis update. Am. J. Manag. Care. 2013. Vol. 19 (16 Suppl.). P.294-300.
4. Segal B.M., Cohen J.A., Antel J. Americas Committee for Treatment and Research in Multiple Sclerosis Forum 2017: Environmental factors, genetics, and epigenetics in MS susceptibility and clinical course. Mult.Scler. 2018. Vol.24, № 1. P.4-5.
5. Al Jumah, S. Kojan, A. Al Khathaami, I. Al Abdulkaream, M.A. Al Blawi Jawhary M. Familial multiple sclerosis: does consanguinity have a role? // Mult.Scler. 2011. Vol.17. P.487-489.
6. C. O’Gorman, S. Freeman, B.V. Taylor, H. Butzkueven Australian and New Zealand M.S. Genetics Consortium (ANZgene), Broadley SA. Familial recurrence risks for multiple sclerosis in Australia. Australian and New Zealand M.S. J. Neurol. Neurosurg. Psychiatry. 2011. Vol.82. P.1351-1354.
7. Кондратьева О.С., Исмагилов М.Ф., Матвеева Т.В., Саитгалеев И.З. К эпидемиологии рассеянного склероза на территории Республики Татарстан // Х Всероссийский съезд неврологов с международным участием: Материалы Х Всерос. съезда неврологов. Н. Новгород, 2012. С.200.
8. Benito-León, J., Pisa D., Alonso R., Calleja P., Díaz-Sánchez M., Carrasco L. Association between multiple sclerosis and Candida species: evidence from a case-control study // Eur. J. Clin. Microbiol. Infect. Dis. 2010. Vol.29, № 9. P.1139-1145.
9. Belbasis L., Bellou V., Evangelou E., Ioannidis J.P., Tzoulaki I. Environmental risk factors and multiple sclerosis: an umbrella review of systematic reviews and meta-analyses. Lancet Neurol. 2015. V.14(3). Р. 263-273. DOI: 10.1016/S1474-4422(14)70267-4.
10. Roux J., Bard D., Le Pabic E., Segala C., Reis J., Ongagna JC, de Sèze J, Leray E. Air pollution by particulate matter PM10 may trigger multiple sclerosis relapses. Environ. Res. 2017. Vol.156. P.404-410.
11. Koutsouraki E., Costa V., Baloyannis S. Epidemiology of multiple sclerosis in Europe: a review. Int. Rev. Psychiatry. 2010. Vol.22. P.2-13.
12. Blozik E., Rapold R., Eichler K., Reich O. Epidemiology and costs of multiple sclerosis in Switzerland: an analysis of health-care claims data, 2011-2015. Neuropsychiatr. Dis.Treat. 2017. Vol. 13. P.2737-2745.
13. Browne P., Chandraratna D., Angood C., Tremlett H., Baker C., Taylor B.V., Thompson A.J. Atlas of Multiple Sclerosis 2013: a growing global problem with widespread inequity. Neurology. 2014. Vol.83, № 11. P.1022–1024.
14. Шмидт Т.Е. Принципы лечения рассеянного склероза // Медицинский совет. 2012. № 4. C .72-76.
15. Хабиров Ф.А., Бабичева Н.Н., Есин Р.Г., Кочергина О.С., Гранатов Е.В., Хайбуллин Т.И. Клинические и социально-демографические характеристики РС в Республике Татарстан // Практическая медицина. 2013. T. 68, № 11. С.15-18.
16. Хабиров Ф.А., Бабичева Н.Н., Хайбуллин Т.И. Клинико-эпидемиологические характеристики рассеянного склероза в Республике Татарстан // Неврологический вестник. Журнал им. В.М. Бехтерева. 2010. Т. 43. С.9-13.
17. Dahmane R., Valenčič V., Knez N., Eržen I. Evaluation of the ability to make non-invasive estimation of muscle contractile properties on the basis of the muscle belly response. Med.Biol.Eng.Comput. 2001. Vol.39. № 1. P.51–55.
18. Dalton C.M., Brex P.A., Miszkiel K.A., Hickman S.J., MacManus D.G., Plant G.T., Thompson A.J., Miller D.H. Application of the new McDonald criteria to patients with clinically isolated syndromes suggestive of multiple sclerosis. Ann. Neurol. 2002. Vol.52. № 1. P.47-53.
19. Kalron A., Fonkatz I., Frid L., Baransi H., Achiron A. The effect of balance training on postural control in people with multiple sclerosis using the CAREN virtual reality system: a pilot randomized controlled trial. J. Neuroeng. Rehabil. 2016. Vol. 13. P. 13.
20. Akdemir N. Prevalence of Multiple Sclerosis in the Middle Black Sea Region of Turkey and Demographic Characteristics of Patients. Arch Neuropsychiatry. 2017. Vol.54. P.11-14.
21. Гордеев Я.Я., Шамова Т.М., Семашко В.В. Шкала оценки неврологического статуса при рассеянном склерозе // Журнал ГрГМУ. 2006. № 1. С.75-78.
22. Хабиров Ф.А., Кочергина О.С., Бабичева Н.Н. Центральные и периферические механизмы действия в реабилитации больных рассеянным склерозом с двигательными нарушениями // Неврологический вестник. 2010. Т. XVIII, вып. 1. С. 31-36.
23. Motl R.W., Balto J.M., Ensari I., Hubbard E.A. Self-efficacy and Walking Performance in Persons With Multiple Sclerosis. J. Neurol. Phys. Ther. 2017. Vol. 41. № 2. P. 114-118.
24. Motl R.W., Goldman M.D., Benedict R.H. Walking impairment in patients with multiple sclerosis: exercise training as a treatment option. Neuropsychiatr. Dis. Treat. 2010. Vol.16, № 6. Р.767-774.
25. Гусев Е.И., Завалишин И.А., Бойко А.Н. Рассеянный склероз. М.: Реал Тайм, 2011. 528 с.
26. Gunn H., Andrade J., Paul L., Miller L., Creanor S., Green C., Marsden J., Ewings P., Berrow M., Vickery J., Barton A., Marshall B., Zajicek J., Freeman J.A. Balance Right in Multiple Sclerosis (BRiMS): a guided self-management programme to reduce falls and improve quality of life, balance and mobility in people with secondary progressive multiple sclerosis: a protocol for a feasibility randomised controlled trial Pilot Feasibility Stud. 2018 Vol. 4. P. 26.
27. Martin C.L., Phillips B.A., Kilpatrick T.J., Butzkueven H., Tubridy N., McDonald E., Galea M.P. Gait and balance impairment in early multiple sclerosis in the absence of clinical disability. Mult. Scler. 2006. Vol.12, № 5. P. 620–628.
28. Петров А.М., Столяров И.Д., Шкильнюк Г.Г., Ильвес А.Г., Минеев К.К., Лебедев В.В., Цветкова Т.Л. Динамика нарушений ходьбы при рассеянном склерозе // Неврология, нейропсихиатрия, психосоматика. 2015. №1. С.27–32.
29. Рыльский А.В. Диагностика двигательных нарушений у больных рассеянным склерозом // Уральский медицинский журнал. 2010. № 10. С.87-89.
30. Leone C., Severijns D., Doležalová V., Baert I., Dalgas U., Romberg A., Bethoux F., Gebara B., Santoyo Medina C., Maamâgi H., Rasova K., Maertens de Noordhout B., Knuts K., Skjerbaek A., Jensen E., Wagner J.M., Feys P. Prevalence of Walking-Related Motor Fatigue in Persons With Multiple Sclerosis: Decline in Walking Distance Induced by the 6-Minute Walk Test. Neurorehabil. Neural. Repair. 2016. Vol. 30, № 4. P. 373-383.
31. Broekmans T., Gijbels D., Eijnde B.O., Alders G., Lamers I., Roelants M., Feys P. The relationship between upper leg muscle strength and walking capacity in persons with multiple sclerosis. Mult. Scler. 2013. Vol. 19, № 1. P.112-119.
32. Захаров А.В., Власов Я.В., Повереннова И.Е., Хивинцева Е.В., Антипов О.И. Особенности постуральных нарушений у больных рассеянным склерозом // Журнал неврологии и психиатрии. 2014. № 2. вып. 2. С.55-58.
33. Corporaal S.H., Gensicke H., Kuhle J., Kappos L., Allum J.H., Yaldizli Ö. Balance control in multiple sclerosis: correlations of trunk sway during stance and gait tests with disease severity. Gait Posture. 2013. Vol.37. P.55-60.
34. Fjeldstad C., Pardo G., Bemben D., Bemben M. Decreased postural balance in multiple sclerosis patients with low disability. Int. J. Rehabil. Res. 2011. Vol. 34, № 1. P.53-58.
35. Citaker S., Guclu-Gunduz A., Yazici G., Bayraktar D., Nazliel B., Irkec C. Relationship between lower extremity isometric muscle strength and standing balance in patients with multiple sclerosis. NeuroRehabilitation. 2013. Vol. 33, № 2. P.293-298.
36. Гранатов Е.В., Хабиров Ф.А., Хайбуллин Т.И., Аверьянова Л.А., Бабичева Н.Н., Кочергина О.С. Медицинская реабилитация больных рассеянным склерозом с двигательными и чувствительными нарушениями // Практическая медицина. 2013. №1-1. С.68.
37. Тотолян Н.А. Реабилитация при рассеянном склерозе [Электронный ресурс]. URL: https://medi.ru/info/11629/ (дата обращения: 23.07.2018).
38. Черникова Л.А., Иоффе М.Е., Бушенева С.Н., Шестакова М.В., Билименко А.Е. ЭМГ-биоуправление и функциональная магнитно-резонансная томография в постинсультной реабилитации (на примере обучения точностному схвату) // Бюллетень сибирской медицины. 2010. Т. 9, № 2. С.12-17.
39. van den Berg M., Dawes H., Wade D.T., Newman M., Burridge J., Izadi H., Sackley C.M. Treadmill training for individuals with multiple sclerosis: a pilot randomised trial. J. Neurol. Neurosurg. Psychiatry. 2006. Vol.77, № 4. P.531-533.
40. Sandroff B.M., Hillman C.H., Benedict R.H., Motl R.W. Acute effects of varying intensities of treadmill walking exercise on inhibitory control in persons with multiple sclerosis: A pilot investigation. Physiol. Behav. 2016. Vol. 154. P.20-27.
41. Beer S., Aschbacher B., Manoglou D., Gamper E., Kool J., Kesselring J. Robot-assisted gait training in multiple sclerosis: a pilot randomized trial. Mult. Scler. 2008. Vol.14, № 2. P.231-236.
42. Mahbubeh Moradi, Mohammad Ali Sahraian, Aida Aghsaie, Mohammad Reza Kordi, Alipasha Meysamie, Maryam Abolhasani, and Vahid Sobhani Effects of Eight-week Resistance Training Program in Men With Multiple Sclerosis. Asian. J. Sports. Med. 2015. Vol. 6, № 2. P.228-238.
43. Климов Ю.А., Бойко А.Н., Попова Н.Ф., Петров А.В., Овчаров В.В., Шаранова С.Н., Рябухина О.В., Крынкина Е.Ф., Батышева Т.Т. Аппаратные методы реабилитации двигательных нарушений у больных рассеянным склерозом // Мануальная терапия. 2012. № 3. С.26-34.
44. Salcı Y., Fil A., Armutlu K., Yildiz F.G., Kurne A., Aksoy S., Nurlu G., Karabudak R. Effects of different exercise modalities on ataxia in multiple sclerosis patients: a randomized controlled study. Disabil. Rehabil. 2017. Vol.39, № 26. P.2626-2632.
45. Koch G., Rossi S., Prosperetti C., Codecà C., Monteleone F., Petrosini L., Bernardi G., Centonze D. Improvement of hand dexterity following motor cortex rTMS in multiple sclerosis patients with cerebellar impairment. Mult. Scler. 2008. Vol.14, № 7. P. 995-998.
46. Mori F., Codecà C., Kusayanagi H., Monteleone F., Boffa L., Rimano A., Bernardi G., Koch G., Centonze D. Effects of intermittent theta burst stimulation on spasticity in patients with multiple sclerosis. Eur. J. Neurol. 2010. Vol.17, № 2. P.295–300.
Рассеянный склероз (РС) – хроническое аутоиммунное прогрессирующее заболевание, проявляющееся рассеянной неврологической симптоматикой в сочетании с множественными очагами поражения в белом веществе головного мозга. PC болеют преимущественно люди трудоспособного возраста, что приводит к ранней стойкой инвалидизации.
На современном этапе широкое внедрение средств патогенетической терапии позволило в существенной степени модифицировать течение заболевания и практически нивелировать снижение продолжительности жизни у большинства пациентов. Тем не менее, даже с учётом достигнутых успехов в патогенетической терапии, рассеянный склероз рано или поздно приводит к стойкому ограничению трудоспособности, а на более поздних стадиях заболевания, особенно при наступлении вторично-прогрессирующего течения, ограничивает и способность к самообслуживанию [1]. Экономические затраты на оказание медицинской и социальной помощи больным РС очень велики. Следует подчеркнуть, что патогенетическая терапия в настоящее время не позволяет в полном объёме предотвратить развитие неврологических нарушений, приводящих к ограничениям трудоспособности и самообслуживания, хотя и замедляет их развитие. Следовательно, поддержание нормальной функции самообслуживания, применяя различные реабилитационные программы, является актуальным и практически значимым аспектом лечения больных РС [2].
Цель исследования: изучить современные данные литературы по этиологии, эпидемиологии, клиническим особенностям двигательных нарушений при рассеянном склерозе и основным методам коррекции двигательного дефицита у больных рассеянным склерозом.
Этиология и эпидемиология. Этиология РС полностью не изучена, многие данные свидетельствуют о сложной взаимосвязи между генетическими и наследственными факторами [3; 4]. Проведённые исследования [5] позволили установить, что среди обследуемых пациентов у 11,2% членов семьи и других родственников был РС. Отмечается также [6], что наследственная предрасположенность повышает риск возникновения заболевания: частота развития РС в семьях составляет 5-26% случаев.
Заболеваемость РС зависит от сезонности, этнического профиля населения, экологических и других факторов [7; 8]. К высоким факторам риска развития РС относится неблагоприятная экологическая обстановка, обусловленная выбросами металлургических и нефтеперерабатывающих предприятий [9]. Высокая распространённость РС наблюдается также в регионах с низким содержанием меди и кобальта в почве [10].
По результатам эпидемиологических исследований, распространённость РС в европейских странах находится на среднем и высоком уровнях: в Великобритании – 110 случаев на 100 000 населения; Северной Ирландии – 200/100 000; в Боснии и Герцеговине – 27/100 000; в Венгрии – 62/100 000; в Италии (Сицилия и Сардиния) – 166/100 000; во Франции 120/100 000; в Норвегии – 120/100 000; на севере Швейцарии – 125/100 000, в Финляндии – 105/100 000 и в Дании — 154/100 000 [11]. E. Blozik и соавт. [12] проанализировали данные 123 исследований по распространённости РС и отметили, что средние данные составили около 160/100 000 населения. По мнению P. Browne и соавт. [13], для уточнения эпидемиологических показателей РС необходимы дальнейшие исследования на национальном уровне, особенно изучение взаимосвязи распространённости заболевания от географических, этнических и генетических факторов.
В России распространённость РС в различных регионах варьирует от 24 до 60 случаев на 100 000 населения. Определены территории с максимальной и минимальной распространённостью заболевания. Особенно она велика в северных, северо-западных и западных регионах России, где встречается в 30-70 случаях на 100 000 населения [14].
Изучая клинико-эпидемиологические характеристики РС в Республике Татарстан, Ф.А. Хабиров и соавт. [15] отметили, что и в соседних регионах наблюдается относительно аналогичная эпидемиологическая ситуация. Распространённость заболеваемости в целом соответствует зоне среднего риска. Тем не менее она существенно варьирует в отдельных районах Республики Татарстан. Обращает на себя внимание большое число больных старше 50 лет (29% случаев). О.С. Кондратьева и соавт. [7], изучая эпидемиологию РС на территории республики, отметили, что в районах с повышенным содержанием ртути, мышьяка и пониженным содержанием цинка в почве регистрируются высокие показатели распространённости и заболеваемости (более 30/100 000 населения).
РС может возникнуть в любом возрасте, но более чем в 50% случаев дебют заболевания приходится на период между 20 и 40 годами. Начало РС до 10-летнего возраста отмечается менее чем у 1% больных, в 10-20 лет – у 15-20%, после 50 лет – менее чем у 1%. Соотношение мужчин и женщин примерно один к двум. Распространённость заболевания из года в год увеличивается, это связано не только с совершенствованием методов ранней диагностики, но и с повышением распространённости аллергических и аутоиммунных заболеваний [16].
Рассеянный склероз является актуальной и практически значимой проблемой современной неврологии. Рассеянный склероз характеризуется различными клиническими проявлениями с поражением многих систем организма. Основные клинические проявления рассеянного склероза связаны с поражением пирамидного тракта. Среди типичных, часто встречающихся симптомов выделяют двигательные расстройства (спастичность, парезы, параличи), связанные как с тяжёлыми нарушениями функций непроизвольных (дисфункции мочеиспускания, кишечника, половой сферы), так и скелетных мышц (снижение физической силы в верхних и нижних конечностях, иногда приводящие к параличу, особенно нижних конечностей) [17]; моно-, геми- и парапарезы, миоклонус, высокие проприорефлексы [18].
По данным [19], при РС распространён мышечный дисбаланс, заключающийся в гипертонусе одних мышц и гипотонусе других. N. Akdemir и соавт. [20] отмечают, что наиболее часто встречающимися клиническими симптомами больных с РС являются двигательные нарушения (у 34,5% пациентов). Я.Я. Гордеев и соавт. [21] сообщают, что у больных РС выявлена высокая зависимость (r = +0,82) между выраженностью двигательных расстройств и степенью снижения трудоспособности.
Особенности двигательных нарушений при рассеянном склерозе. Клиническая картина РС очень многогранна, нет ни одного конкретного признака, характеризующего эту нозологическую единицу. Характерен для РС синдром «клинической диссоциации», который отражает несоответствие между симптомами поражения одной или нескольких функциональных систем. К примеру, при центральном парезе с повышением сухожильных рефлексов и наличием патологических пирамидных знаков вместо ожидаемой спастичности обнаруживают гипотонию. Другой типичный для РС симптом – феномен Утхоффа, характеризующийся временным усилением или появлением симптоматики при повышении температуры окружающей среды или подъёме температуры тела у больного (физические упражнения, лихорадка) [22].
Одной из основных причин стойких нарушений профессиональной и социально-бытовой активности пациентов являются двигательные нарушения [23]. Традиционно под ними понимают пирамидные парезы и параличи. Однако, согласно современным представлениям, генез двигательных расстройств при рассеянном склерозе существенно сложнее. В нём отражается многоочаговость поражений различных отделов головного и спинного мозга, при этом патологические очаги в центральной нервной системе (ЦНС) могут иметь как воспалительную, так и нейродегенеративную природу. Помимо поражений пирамидных путей на различных уровнях ЦНС, в развитие двигательных расстройств вносят вклад координаторные нарушения различного генеза (сенситивного, вестибулярного, мозжечкового), различные изменения мышечного тонуса, астенический синдром, глазодвигательные синдромы и даже когнитивные и аффективно-поведенческие, причём их значимость может сильно варьировать в зависимости как от стадии заболевания, так и от индивидуальных особенностей пациента [24]. Нарушение пирамидных путей встречается в 85-95% случаев, координаторные нарушения – в 65-85%, нейропсихологические – в 32-95% [25].
По данным H. Gunn и соавт. [26], при вторично-прогрессирующем типе заболевания примерно у 70% больных были проблемы с координацией. Кроме того, результаты проведённого исследования свидетельствуют о повышении мышечного тонуса. Наблюдается спастичность – мышцы в покое становятся напряженными, твёрдыми на ощупь. Этот симптом, наряду с мышечной слабостью, может затруднять передвижение больных (если это возникает в ногах).
У больных РС изменяется походка, она может быть паретической, спастико-паретической, атактической, спастико-атактической. По мнению исследователей, нарушения ходьбы при РС чаще всего связаны с поражением пирамидной и мозжечковой систем, более чем у 80% больных отмечается развитие нижнего спастического парапареза [27].
А.М. Петров и соавт. [28] сообщают, что оценка биомеханической функции стоп по мере прогрессирования заболевания у больных РС показала, что влияние пирамидной дисфункции сказывается на нагрузках, приходящих на головки II и III плюсневых костей. А.В. Рыльский [29], на основании диагностики двигательных нарушений у больных РС, выявил, что у всех больных с ремиттирующим типом течения РС выявлены патологические изменения как в основной стойке, так и в биомеханике ходьбы. У обследованных пациентов значительно изменены силовые и коррекционные параметры походки: вертикальная, продольная и поперечная составляющие динамической опороспособности нижней конечности.
Результаты исследования C. Leone [30] показали, что у более трети больных РС наблюдалась двигательная усталость, связанная с ходьбой, причем она чаще всего встречается у больных, имеющих инвалидность (до 51%), и при прогрессирующей форме РС (до 50% случаев). T. Broekmans и соавт. [31] отмечают, что снижение устойчивости при поддержании вертикальной позы является одним из наиболее частых, а порой и ведущим симптомом у больных РС.
Среди наблюдаемых симптомов нарушение постурального контроля является ведущим клиническим проявлением РС. В некоторых случаях данный симптом оказывается первым клиническим проявлением демиелинизирующего заболевания в структуре клинически изолированного синдрома [32]. Эти симптомы тесно связаны с тяжестью заболевания [33].
У больных РС система постурального контроля характеризуется различной степенью выраженности движений в суставах, свойствами тонических и динамических мышц, тонусом, устойчивостью позвоночного столба, а также его эластичностью и гибкостью [34]. S. Citaker и соавт. [35] обращают внимание, что для лучшего баланса и снижения уровня неврологической инвалидности в реабилитационные программы следует включить укрепление мышц нижних конечностей.
Все описанные клинические симптомы могут появляться у больных РС в различные периоды времени и сочетаться в самых разнообразных комбинациях. При смене типа течения РС с ремитирующего на вторично-прогрессирующее изменяется структура неврологических синдромов, вырастает значимость пирамидных парезов (100%), тазовых расстройств (86%) и когнитивных нарушений (47%). В то же время сенсорные и мозжечковые нарушения становятся менее выраженными. Патологическая утомляемость остается неизменной вне зависимости от типа течения и является важнейшей причиной функциональных нарушений [36].
Методы коррекции двигательного дефицита у больных РС. В настоящее время в мире большое внимание уделяется вопросу реабилитации больных рассеянным склерозом. Подходы к коррекции двигательных нарушений складываются из комплексных воздействий: медикаментозного лечения и методов физической реабилитации [37]. Изучается лечебное воздействие на отдельные симптомы заболевания (парезы, спастичность, атаксия и др.) и на общие механизмы формирования движений (кинезиотерапия, обучающие методики с использованием биологической обратной связи и др.). Применение компьютеризированного стабилометрического комплекса с биологической обратной связью (БОС) обеспечивает общее воздействие на систему контроля механизмов поддержания равновесия и позволяет не только проводить общую оценку состояния моторно-координаторной системы, но и проводить коррекцию её нарушений [38].
Для лучшего восстановления моторной функции при рассеянном склерозе в течение последних двадцати лет развиваются новые терапевтические подходы. С целью тренировки мышц ног используется тредмил-тренинг без системы поддержки массы тела [39]. Группе больных рассеянным склерозом (n=19 человек) проводили 3 занятия в неделю в течение 4 недель с увеличением продолжительности занятий в зависимости от переносимости до 30 минут максимально, не более чем с 3 периодами отдыха. В исследование были включены пациенты, которые могут пройти 10 метров меньше чем за 60 секунд. Тредмил для пациентов с РС является хорошо переносимой нагрузкой, которая приводит к увеличению скорости ходьбы, повышению выносливости, при этом нагрузка не сопровождается нарастанием утомляемости (сравнивали: время, за которое пациент проходит 10 метров, а также дистанцию, пройденную им за 2 минуты).
Перспективным рассматривается влияние беговой дорожки на когнитивные функции пациентов с РС [40].
В исследовании S. Beer и соавт. [41] было проведено сравнение эффективности трёхнедельного роботизированного локомоторного тренинга с обычной тренировкой ходьбы. В исследование были включены 35 пациентов с РС вне стадии обострения, имеющие по шкале EDSS = 6,0-7,5 баллов и способные стоять или передвигаться последние три месяца. Результаты ежедневных занятий по 30-40 минут в течение 5 дней в неделю (всего 15 дней) показали, что роботизированный и стандартный локомоторный тренинг улучшили скорость ходьбы, однако явных различий между методами не было обнаружено. В течение полугода наблюдений всё вернулось к исходному уровню.
Существуют упражнения, направленные на изменение длины мышечных волокон за счёт максимального растяжения спастичных мышц [42]. Эффективные упражнения для снижения спастичности, как правило, связаны с расслаблением и растяжением тонически напряженных мышц. Пациентам РС необходима ежедневная тренировка на растяжение спастических мышц [43]. Y. Salci и соавт. [44] в своих исследованиях показали положительный эффект от упражнений с контролированным сопротивлением, которые выполнялись 3 раза в неделю в течение 8 недель; длительность каждого занятия не превышала 30 минут. При сравнении эффективности различных упражнений при атаксии у пациентов с РС ими был сделан вывод, что для нормализации координаторных нарушений более эффективны упражнения для стабилизации поясничного отдела позвоночника.
Хотелось бы остановиться также на методе транскраниальной магнитной стимуляции (ТКМС), который все чаще используется в лечении больных РС. Так, выявлено, что повторяющаяся ТКМС двигательной коры вызывает кратковременное улучшение моторики рук у пациентов с рассеянным склерозом с координаторными нарушениями [45], а прерывистая ТКМС θ-вспышками (iTBS) может способствовать уменьшению спастичности при рассеянном склерозе [46]. Это позволило авторам рассмотреть метод ТКМС в сочетании с другими подходами к коррекции двигательных нарушений, рассмотренными выше, как одно из перспективных направлений реабилитации больных рассеянным склерозом.
Заключение. Физическая реабилитация – это важное терапевтическое направление в предотвращении прогрессирования инвалидизации при рассеянном склерозе. Применение немедикаментозных методов терапии при рассеянном склерозе представляется весьма перспективным направлением и требует дальнейшего совершенствования и расширения.
Библиографическая ссылка
Ахмедова Г.М., Сабиров Ж.Ф., Якупов М.А., Хайбуллин Т.И. ДВИГАТЕЛЬНЫЕ НАРУШЕНИЯ У БОЛЬНЫХ РАССЕЯННЫМ СКЛЕРОЗОМ // Современные проблемы науки и образования. – 2018. – № 5.
;
URL: https://science-education.ru/ru/article/view?id=28058 (дата обращения: 11.02.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
- Debate
- Open Access
- Published: 16 September 2017
BMC Neurology
volume 17, Article number: 185 (2017)
Cite this article
-
52k Accesses
-
116 Citations
-
72 Altmetric
-
Metrics details
Abstract
Background
Multiple sclerosis (MS) can result in significant mental and physical symptoms, specially muscle weakness, abnormal walking mechanics, balance problems, spasticity, fatigue, cognitive impairment and depression. Patients with MS frequently decrease physical activity due to the fear from worsening the symptoms and this can result in reconditioning.
Physicians now believe that regular exercise training is a potential solution for limiting the reconditioning process and achieving an optimal level of patient activities, functions and many physical and mental symptoms without any concern about triggering the onset or exacerbation of disease symptoms or relapse.
Main body
Appropriate exercise can cause noteworthy and important improvements in different areas of cardio respiratory fitness (Aerobic fitness), muscle strength, flexibility, balance, fatigue, cognition, quality of life and respiratory function in MS patients.
Aerobic exercise training with low to moderate intensity can result in the improvement of aerobic fitness and reduction of fatigue in MS patients affected by mild or moderate disability.
MS patients can positively adapt to resistance training which may result in improved fatigue and ambulation.
Flexibility exercises such as stretching the muscles may diminish spasticity and prevent future painful contractions. Balance exercises have beneficial effects on fall rates and better balance.
Some general guidelines exist for exercise recommendation in the MS population.
The individualized exercise program should be designed to address a patient’s chief complaint, improve strength, endurance, balance, coordination, fatigue and so on.
An exercise staircase model has been proposed for exercise prescription and progression for a broad spectrum of MS patients.
Conclusion
Exercise should be considered as a safe and effective means of rehabilitation in MS patients. Existing evidence shows that a supervised and individualized exercise program may improve fitness, functional capacity and quality of life as well as modifiable impairments in MS patients.
Peer Review reports
Background
MS or demyelinating disease of central nervous system is characterized with neurodegeneration, inflammation, axonal demyelination and transaction [1,2,3].
This disease has a chronic nature and affects young people, especially women [3]. However, it can be identified in childhood or late adulthood, although this is rare [4,5,6].
The chronic course of multiple sclerosis can result in significant mental and physical symptoms and irreversible neurologic deficits, including muscle weakness, ataxia, tremor, spasticity, paralysis, balance disorder, cognitive impairment, loss of vision, double vision, vertigo, impaired swallowing and speech, sensory deficits, bladder and bowel dysfunction, pain, fatigue, and depression [3,4,5, 7].
Motor dysfunctions in MS patients are frequently due to muscle weakness, abnormal walking mechanics, balance problems, spasticity and fatigue [6, 8, 9].
MS has an unpredictable progressive nature and defects and restrictions of activities may suddenly occur and proceed further than the expected time [10].
It is reported that nearly 50% of multiple sclerosis patients use a an accessory device for moving following 15 years from the beginning of disease [11, 12]. Patients frequently reduce their activities due to their fear of symptoms exacerbation [13]. Limited activities increase disability,unfitness, mobility, quality of life (QOL),gait abnormalitiesand lack of stability and muscle strenght [14, 15].
Impairments related to the disease process itself are irreversible by exercise, but impairments resulting from deconditioning are often reversible with exercise [16]. Furthermore, inactivity places MS patients in raised possibility of comorbid health dependent conditions.
Hypercholesterolemia, hypertension, obesity, type 2 diabetes, cancer, arthritis, osteoporosis, depression, fatigue and death from cardiovascular diseases are the most frequently reported comorbid health -related conditions [13, 16].
These comorbidities in MS have further been connected with a raised possibility of inability development because of reduced aerobic capacity, decreased muscle strength, increased muscle atrophyas well as further neurologic risks (e.g., stroke, etc) [16].
For many years, physicians advised newly diagnosed persons with MS to avoid anyphysical activity and exercise. But now, we believe that regular exercise and training is a possible solution during disease period by limiting the deconditioning process and achieving an optimal level of patient activity, functions and many physical and mental health benefits without any concern about a triggering onset or exacerbation of disease symptoms or relapse [13, 16].
We review in this paper, therapeutic function of physical training in multiple sclerosis. The aim of this narrative review is to emphasize the current documents in exercise recommendation including aerobic, resistance, balance or combined trainingin MS patients, and to provide instructions for the sensible use of the physical modalities. Another aim is to outline the impacts of exercise on MS patients by summarizing the physiologic and health view of multiple sclerosis disease.
Part I
Physiological profile of MS patients
MS patients, especially with more severe impairments, may exhibit some differences in their physiological characteristics in comparison tohealthy age-matched people in terms of cardiovascular and muscle physiology [16].
Decreased aerobic capacity and cardiorespiratory fitness, in expression of VO2maxor maximal oxygen consumption, among MS patients has been about 30% lower than the healthy controls. Respiratory dysfunction due to respiratory muscle weakness and external causes like muscle defect and tiredness are contributing factors in reducing aerobic fitness [14, 16,17,18].
Another cardiac factors such as basic heart rate and minimum blood pressure are noted to be increased in multiplesclerosis because of impairments in the autonomic control of cardiovascular function that has been estimated about 7% to 60% among MS patients [13, 19].
Also, decreased muscle force calculated by isokinetic and isometric muscle contractions and endurance,muscle mass in total body and increased muscle atrophy are seen in MS patients [13, 16, 20, 21].
It must be shown that muscle strength defect appears particularly clear in the lower extrimities in comparison to the upper extrimities [8, 13].
Flexibility is another physiological characteristic that has diminished in MS patients specially in those with spasticity [16].
About 80% of MS patients feel high temperature intolerance that may be correlated with temporary exacerbation of clinical manifestations of the MS [22]. This is an important concern about MS and exercise. Physical activity is beneficialand important for people with MS, but it should not causeoverheating symptoms [22, 23].
Benefits of exercise for MS patients
Appropriate exercise can lead to significant and important improvements in different areas of cardiorespiratory fitness (Aerobic fitness), muscle strength, flexibility, stability, tiredness, cognition, quality of life and respiratory function. At this section, the details of benefits are described [3].
Cardiorespiratory fitness
Aerobic training in MS patients is more extensively studied than resistance training. During aerobic training, the patients use multiple muscle acts opposite a low burdon with aim of increasing cardiovascular fitness [16].
In summary, aerobic training of low to moderate intensity is effective on cardiovascular fitness, mood and QOL(quality of life) in multiple sclerosis patients with EDSS < 7. This type of exercise is safe and tolerable in many individuals with MS. multiple sclerosis patients are shown to make favorable gains in cardiorespiratory fitness within a short term of exercise (for example, 4 weeks) [18, 24].
Cardiorespiratory exercise training in MS is associated with increased VO2 Max or VO2peak and working capacity, respiratory function and reduction of fatigue [18, 25].
A number of studies have made better in cardiorespiratory fitness and aerobic capacity in response to exercise interventions. For instance, Rampello et al. (2007) showed that cardiorespiratory training is better than neurorehabilitation in improvement of functional and moving capacity in multiple sclerosis patients with EDSS < 7 [26].
In another study, Swank et al. (2013) showed that structural cardiorespiratory training can cause improvement in quality of life and emotion of multiple sclerosis patients [2].
In addition cardiorespiratory training can can increase aerobic fitness and reduce tiredness in MS patients some degrees of disability [27]. However, it is not clear whether MS patients with sever impairements have similar adaptations to the cardiorespiratory training benefits or not [13].
Muscle strength and endurance
During strength training, the patients use muscle contractions against a load for increasing muscle strength. Some studies have demonstrated the benefits strenght exercises in MS patients [16, 28].
Increased muscular strength and endurance have also been shown following other exercise interventions in multiple sclerosis patients [18]. Increased strength in lower limbs, could be an important benefit of strnght training in MS. Strength of the lower limb is affected by the disease often previously and to a more range than arms and hands [29, 30].
White et al. (2004) revealed the effects of the strenght exercise on leg strength, moving ability and self-reported fatigue and disability and showed significant improvements in knee extensor and plantar flexor muscle forces and thenwalking performance [8].
MS patients can make good adjustments to strenght trainings in accompanying by improvement in moving capacity and tiredness [30]. Gutierrez.et al. (2005) revealed that strenght training is a good intervention to improve moving and functional capacity in MS patients having moderate disabilities [9]. Surakka et al. (2004) reported that cardiorespiratory and strength training improves tiredness in MS patients with some degree of disabilities and the training type was more achievable in women patients with less disability in comparison to men patients with more disabilities [27]. In general, resistance training with moderate intensity can induce improvements in muscle strength and function among moderately impaired persons with MS. Thistype of exercise is safe and well tolerated in multiple sclerosis [8, 9, 16, 25, 29].
Bone health
The use of therapeutic corticosteroids and inactivity may both lead to osteoporosis and pathologic fractures in MS patients. Furthermore, the chronic process of disease and inactivity in multiple sclerosis patients can cause loss of muscle and bone mass. Shabas et al. (2000) showed that among 220 women with MS, 82% had corticosteroid’s history of use and 53% had loss of mobility and bone mass [31].
Weight — bearing exercise can slow the loss of muscle and bone mass in MS. For this reason, the resistance training program is recommended for maintaining and developing the muscle and bone mass in the whole of body [18].
Flexibility
People with multiple sclerosis frequently have limitation in joint motion because of spasticity and prolonged inactivity. Goals of flexibility exercises are to lengthen the muscles, enhance joint range of motion, reduce spasticity, and maintain good posture and balance [16, 18].
Avoidance of spasticity in early stages of disease is very noted. Lenghening the muscles can delay coming aching muscle contractions and spasms. Studies regarding the effects of flexibility exercise on MS are limited, but this type of exercise are recommended. These exercises must be performed by using proprioceptive facilitation techniques and stretching tight muscles in pelvis, chest, leg and hip flexores. For preventing spasticity aggravation, activities like for example indicating the toes during traing must be prevented [6, 13, 16, 18].
Balance
Impairments of balance, such as difficulty in maintenance of upright posture, are common in MS patients. Swing during silent standing, moving slowly following postural disturnances and inability to maintain the balance are common in multiple sclerosis and may be related to falling [5, 32, 33].
Some articles showed the effects of balance training in stability of MS patients. Improvements in balance assessed by Berg Balance Scale (BBS), are shown following group aquatic and stability training [34, 35].
Cattaneo et al. (2007) studied the effects of stability training on multiplesclerosis patients and demonstrated that stability training is effective to reduce the falling and improve stability [36].
Generally, balance training has small, but statistically significant effect on improving stability and reducing falling risk in MS patients with some degrees of disabilities. There was limited data on patients with severe MS who are not ambulatory [33, 37].
Tiredness
Tiredness is greatly seen in MS patients and leads to exacerbation of the neurological and other symptoms of MS such as depression, pain, anxiety and cognitive dysfunction [18, 37]. The underlying mechanisms of fatigue are unknown.
Physical inactivity and mental disorders because of MS or comorbidities have been suggested to cause tiredness.
Exercise can cause some changes such as neuroprotection and neuroplasticity, reduction of long-term inactivityand deregulation of hypothalamus-pituitary- adrenal (HPA) axis and then reduction of tiredness in patients [38].
Evidence has revealed that exercise can manage energy and tierdness levels in healthy peoples. Results are much less conclusive with relation to the exercise and tiedness management in MS patients, although several studies provide support for the potential benefits of exercise in these patients [25, 37, 39].
Cardiorespiratory training and neurorehabilitation, energy storage programs and cooling devices and plans have also been shown as good and effective interventions [24, 40, 41]. Petajan et al. showed that regular aerobic exercisecan reduce fatigue in MS patients, and improve both mood and the QOL(quality of life) [42].
Kargarfard et al. (2012), revealed that aquatic training is effective on tierdness and QOL of women with MS [34].
Establishing a safe and effective exercise program may be considered as an important option while planning for treatment of fatigue and should be encouraged [37].
Quality of life
HRQOL(Health-related quality of life) has diminished in MS patients. The reduced QOL may be related with deterioration of symptoms, walking and cognition in patients [14].
Stuifbergen (2006) studied the positive effects of regular exercises in general health, liveliness and function of patients [43]. The results of several studies on patients with MS confirm the effectiveness of exercise on long period improvement in physical and social function and quality of life [25, 42, 44].
In summary, exercise training can cause prominent and positive effects in QOL of persons with MS [3].
CNS morphology and imaging findings
Until now, no evidence has been foundabout the effects of exercise training on brain structure in multiple sclerosis disease. Any way, some studies revealed the effects of cardiorespiratory training on volume of brain grey matter volume and unity of white matter tract as well as functional connectivity of the hippocampus and cortex in people with MS [5, 45]. Despite the limited data on exercise performance on the brain structureon, some studies revealed regular cardiorespiratory training work against brain degeneration in relapsing-remitting type of MS and probably is a protective strategy.
Some studies proposed detection of morphological changes with exercise in the CNS of MS patients by imaging techniques. Although, evidence is still not enoughto demonstrate effects of exercise on brain structure in multiple sclerosis [46].
Implications for practice
The evidence confirms that individuals with MS are less active than healthy individuals [28]. This is important when designing effective exercise programs for both increasing the tendency and adherence to exercise and createing potential beneficial effects.
Despite all the limitations, exercise has beneficial effects on individuals with multiple sclerosis. Furthermore, no side effects from exercise have been seen in most studies [14, 23, 46,47,48].
Part II: Exercise recommendations
Growing evidence exists in favour of exercise as an effective treatment for MS patients, and therefore it should be recommended in the rehabilitation process [7, 49].
Some general guidelines exist for exercise prescription in the MS population. In this part, we will discuss the practical points for exercise prescription in MS patients.
Pre-exercise evaluation
A comprehensive pre-exercise screening should be considered before designing an individualized exercise program. This should be preferably performed by sports medicine physician, physical medicine and rehabilitation physician, exercise physiologist or physical therapist with proper expertise on MS patients [13, 16, 18, 23, 50].
The evaluation should include a thorough physical examination and history, including MS, functional, and exercise histories. A cardiopulmonary function review should also be done [6, 49]. Patients should also be screened for risk factors or presence of cardiovascular, respiratory or metabolic disorders [51].
Some authors have recommended a baseline ECG or submaximal stress test for this review [52]. However, some others do not always find these tests necessary unless individual cardiovascular risk factors and cardiac history mandate further evaluations [23]. In these cases, MS patients, stratified as “high risk” for medical problems during exercise should undergo a supervised exercise test before participating in an exercise routine [51].
Also, some authors recommend fitness evaluations to be used as a baseline for exercise prescription in MS patients. Using these assessments, the physician can formulate an appropriate initial exercise program [53].
After medical clearance was obtained by physician, exercise professionals should use proper fitness tests to estimate the patient’s cardiorespiratory, musculoskeletal fitness, as well as neuromuscular/functional competence [53]. These tests should be selected according to the patient’s tolerance and goals [18, 54, 55]. Fitness tests should be performed according to the guidelines of American College of Sports Medicine [51]. The six minute walk test (6MWT) requiring minimal apparatus, is a valid tool for MS patients, and is applicable for patients who use walkers, canes, and assistive devices [56, 57]. Other proper tests consist of arm, leg, or combined leg and arm cycle ergometry and recumbent stepping.
Table 1 describes suggestions for testing cardiorespiratory and musculoskeletal fitness, as well as neuromuscular/functional competence.
Full size table
Exercise program
The individualized exercise program should be designed to address a patient’s chief complaint or goal—to improve strength, endurance, balance, coordination, fatigue, etc. It should consider a patient’s baseline impairments and capabilities [18, 50]. The prescription should include all the necessary components, such as frequency, duration, intensity, modalities to be used, and precautions to be observed [50].
Exercise staircase model
An exercise staircase model has been proposed for exercise prescription and progression for a broad spectrum of MS patients [23].
At the base of the staircase is the passive range of motion exercises. This serves as the foundation and is suitable for the most physically and cognitively disabled. These exercises should be done no less than once daily.
The next step up the staircase is the active range of motion exercises. These are proper for less disabled MS individuals and may be carried out with or without gravity eliminationas strength allows. Even when diffused weakness exists, resistance exercises of cautiously chosen muscles, perhaps not more than 2 per limb, may still permit efficient strengthening. In motivated patients with mild MS, focused muscle strengthening with progressive resistive exercises may be effective.
The third and highest step in the staircase is integrated exercises. Integrated exercises use a combination of strength, endurance, flexibility, balance, and coordination exercises [16, 23]. Recent studies have also shown that combined exercisetraining may have advantages, especiallyin reducing fatigue perception, and improving someaspects of QOL [58, 59]. The exact combination of exercises should be individualized according to patient needs and capabilities. Aquatic exercise is a good example of an integrated exercise, simultaneously incorporating endurance, resistance, flexibility and balance components [16, 23].
Aerobic exercises
In general, aerobic training of low to moderate intensity produced improvements in aerobic capacity and in measures of HRQL, mood, and depression in patients with mild to moderate MS (EDSS < 7). Aerobic training is generally safe and well tolerated in these patients [13, 16]. Individuals with MS have been shown to make favorable gains in cardiorespiratory fitness within a short span of 4 weeks [18, 60].
Bicycle ergometry, arm ergometry, arm-leg ergometry, aquatic exercise, and treadmill walking may all be suggested, although rowing and running are only recommended for MS patients with proper functioning [13, 54, 55, 60,61,62,63,64,65,66,67]. Currently, the use of robot assisted weight supported treadmills has shown promising results in MS patients [68,69,70,71]. Exercise frequency of 2–5 weekly sessions is recommended according to the patient’s toleration. It is preferred to set these sessions in non-resistance training days [13, 53,54,55]. Starting with intensity of 40%–70% of VO2max, 60%–80% of maximal heart rate or 40%–60% heart rate reserve is recommended [13, 18, 53, 63, 64]. A rating of percieved exertion (RPE) scale of 11–13 (fairly light to somewhat hard) is another valuable alternative for exercise intensity. As autonomic dysfunction (a common finding in MS patients) may attenuate the HR response to exercise in MS patients, the use of the RPE scale is advised throughout the exercise [13, 53,54,55].
Depending on the level of patient’s disability, the initial training duration of 10–40 min is suggested. At first, it may be splitted to three 10-min bouts [13, 53,54,55]. During the first 2–6 months, progression should be attained by increasing the duration or frequency of exercise sessions. After this time, it should be checked to find out whether a higher intensity is tolerable. In this condition, one training session may be replaced with interval training (up to 90% of VO2max) [13, 18, 53,54,55].
Resistance exercises
It is important that resistance training should be supervized for safety by an experienced staff until the MS patient is contented with the program [13]. Other than safety concern, it has been shown that supervised is more effective than nonsupervised resistance training [13, 72].
In terms of resistance training modalities, the use of weight machines (i.e., closed kinetic chains) is preferred to free weights (i.e., open kinetic chains) for safety, especially in the initial training phase [13]. If weight machines are not practicable, a home based exercise program using elastic bands and/or body weight as resistance should be considered as a substitute. However, it is not easy to achieve the same benefit from this type of exercises, as it can be achieved using weight machines [13, 18].
Training frequency of 2–3 weekly sessions is well tolerated and gives rise to significant progress in patients. Training intensity should be set in the range of 8 to 15 repetition maximum (RM) with 60%–80% of 1RM. Initial starting intensities of approximately 15 RM is suitable [53,54,55]. This should be gradually increased over several months toward intensities of approximately 8 to 10 RM [8, 18]. Resistance can be securely added by 2% to 5% when 15 repetitions are properly carried out in successive training sessions [8, 18]. However, day-to-day variability in fatigue will likely justify flexibility in the resistance program. The rate of progression should permit for full recovery between exercise sessions to prevent overuse musculoskeletal injuries [13, 18].
The patient should begin with 1 to 3 sets, which can be gradually increased over a few months to 3 to 4 sets of each exercise. Allow rest breaks of 2 to 4 min between sets and exercises [16].
Regarding the number of exercises, a whole-body program including 4 to 10 exercises is suitable. As a general rule regarding the exercise order, large muscle group exercises should be performed before small muscle group exercises, and multiple-joint exercises before single-joint exercises [13, 53, 73]. Prioritize lower extremity over upper extremity exercises. In MS patients, the lower extremity strength deficit is greater than that of the upper extremity [13, 74].
Balance training of agonist/antagonist muscle groups is also necessary. Particular emphasis should be placed on the posterior shoulder girdle, spine, hip and knee extensors, and dorsiflexor muscles [4,5,6, 9]. However, any contraindications based on individual impairments should be addressed [16, 18].
Sample exercises include shoulder press, seated scapular row, latissimus pull-downs, chest press, knee extensions, seated leg press, seated hamstring curls, biceps curls, seated triceps extensions, seated back extensions and abdominal crunches, and chair sit to stands [53,54,55].
In terms of precautions, weight lifting in a seated position (as in most weight machines) is preferred to minimize the risk of falling with free weights. If an individual has impaired proprioception or coordination, the exercise should be done under supervision [16, 18]. Also, compared to the endurance exercise, resistance training in heat sensitive patients less frequently cause symptom exacerbations due to increased body temperature [18].
Flexibility and stretching exercises
Individuals with MS usually have limited range of motion as a result of spasticity and prolonged immobility. Flexibility exercises are recommended to lengthen muscles, offset the effects of spasticity, enhance joint mobility, and improve balance and posture [18]. These exercises should be performed at least daily for 10 to 15 min [18, 75, 76]. Stretching should be done before and after exercise sessions and must involve both upper and lower body muscle groups used in the program. The neck extensors, anterior shoulder girdle, hip flexors, hamstring, hip adductors and plantar flexors should be especially emphasized [53,54,55]. Spastic muscles must be particularly targeted. Stretches should be slow, gentle, and prolonged. The stretch should be up to the end of the comfort range and held there for 20 to 60 s. Ballistic stretch or bouncing with the stretch is not recommended. Furthermore, stretching should not be painful. Individuals who need assistance with stretching may use a towel, rope, or partner. For immobilized patients with spasticity, passive stretching may be done by an expert therapist. Passive range of motion above the joint of a paralysed area is recommended. Complementary techniques such as deep breathing, light massage and progressive muscle relaxation techniques may also be beneficial. Supervized yoga or tai chi classes may be suitable for doing stretching exercises in higher-functioning MS patients [16, 18, 62].
Balance and coordination exercises
Particular attention should be paid to include activities for improvement of balance and coordination. In these activities, the MS patient should shift the centre of gravity and respond to external signals. Swiss ball exercise with coordinated movements and bilateral muscle actions may increase coordination and balance, as well. This type of exercise is extremely helpful to increase strength and flexibility, as well. Tai Chi exercises with slow eccentric movements may also be beneficial to maintain balance, strength and range of motion. For patients with insufficient stability or strength to take part in the mentioned activities, coordination and balance drills may be done in shallow pools. In this milieu, the risk of falling or injury due to balance loss is minimised and support of the water will permit the accomplishment of challenging movements, when it is not possible on land. Improvement of posture, flexibility, coordination and muscle tone are potential advantages of water exercise [6].
Respiratory muscle training
Adaptation of respiratory muscles to training programs can occur similar to skeletal muscles [18].
In a study, Foglio et al. (1994) examined respiratory muscle function and exercise capacity in MS patients. They concluded that in patients, reduction in exercise tolerance may be associated, at least partially, to diminished respiratory muscle strength [77].
O’Kroy et al. (1993) showed that respiratory muscle training enhanced maximal inspiratory and expiratory pressures, controlled breathing exercises and increased respiratory muscle endurance in MS patients. The use of ventilatory resistance training devices may be helpful and increase respiratory muscle strength [78].
Special precautions
MS patients are especially susceptible to exercise-related fatigue, heat intolerance, and falling [53,54,55]. Furthermore, some problems such as spasticity, neurologic or cognitive deficits, and urinary incontinence may influence the exercise program. So, special measures should be considered in these cases. A summary of these precautions and safety recommendations are listed in Table 2.
Full size table
Fatigue
There are some concerns about the potential effect of exercise on exacerbation of fatigue in MS patients. However, the existing evidence supports the fact that regular exercise training is linked with a small but important reduction in fatigue among persons with MS [39, 63, 79].
Exercise on elliptical machine may result in significant reduction of fatigue among MS patients. So, this type of exercise may be a useful part of MS rehabilitation programs [80]. Aquatic exercise may also successfully improve fatigue of MS patients and may be considered in the rehabilitation of these patients [34].
Heat intolerance
A common concern with exercise in MS patients is potentially prompting Uhthoff phenomenon. Uhthoff phenomenon is defined as developing transient symptoms such as amblyopia or blurred vision triggered by overheating from exercise [6, 23]. The exact mechanism of Uhthoff phenomenon is not determined. It may be the result of heat-worsened conduction across partially demyelinated axons, fatigue of damaged neuronal pathways with repetitive nerve transmission, [23, 81] or a hormonal factor produced by cooling [16]. Exercise-induced Uhthoff phenomenon should not be considered as a contraindication for exercise [23]. Fortunately, temporary and mild heat stress causes only transient exacerbation of symptoms without apparent remaining impairment after normothermia is achieved [18]. It often settles within an hour or even sooner with rapid cooling [23]. Moreover, it is still more common in MS patients to respond to exercise in heat conditions with just general fatigue rather than Uhthoff phenomenon with focal neurologic deficits [23, 82]. Studies have demonstrated that usual exercise does not considerably increase core body temperature. A study reported a mean rectal temperature change of 0.1̊ C during land-based exercise and — 0.1̊C during water-based exercise [83]. Alternatively, normal thermoregulatory responses (e.g., sweating and peripheral vasodilatation) that preserve a stable core temperature during usual exercise may be impaired in MS patients. In such cases, an increase in core temperature of even less than 1̊ C may trigger heat-related symptoms [16, 23]. The use of cooling devices such as head-vest liquid cooling garment may provide some modest benefits for MS patients [84, 85]. Another study showed the reduced fatigue and improved ambulation for up to 3 h postcooling with the use of either the liquid cooling system or an icepack suit [23, 85, 86]. When engaging in pool-based aquatic exercises, the ideal water temperature for heat sensitive MS patients seems to be between 27 and 29 ̊C [18, 23, 87, 88]. Temperatures below 27 ̊ C can paradoxically enhance spasticity [23, 89].
MS patients, especially those who are heat-sensitive, should avoid scheduling exercise sessions in the hottest times of the day or times when they experience greater fatigue. Exercise sessions in the early morning, when there is cooler temperature and lower body temperature, may be more endurable than in the afternoon [18, 90]. Moreover, resistance exercise is more tolerable than endurance exercise for heat sensitive MS patients and should be encouraged to incorporate resistance exercises in their routines [91].
Particularly for individuals with heat sensitivity, several investigators have recommended pre-exercise cooling strategies, such as the use of cooling devices, [6, 18, 50, 92] cold water lower body immersion, [18] or taking a tepid bath 20 to 30 min before (and after) exercise [23]. Individuals should wear light exercise clothing or may even try exercising with a cooling vest. The exercise area temperature should be kept cool through the use of fans or air conditioning [16, 23].
Risk of falling
Special attention is needed for patients at high risk of falling due to the balance and coordination problems as well as sensory and proprioceptive deficits. These issues should be particularly considered when planning and supervising exercise sessions in MS patients [13, 16].
Conclusion
Exercise should be considered as a safe and effective means of rehabilitation in MS patients. Existing evidence has shown that a supervised and individualized exercise program can improve physical fitness, functional capacity, quality of life and modifiable impairments in MS patients. There are general guidelines that may be followed for exercise prescription for the MS population. These guidelines should be adapted according to the patient’s needs, abilities and preferences.
Abbreviations
- BP:
-
blood pressure
- EDSS:
-
Expanded Disability Status Scale
- HR:
-
heart rate
- HRQOL:
-
Health related quality of life
- MS:
-
Multiple sclerosis
- QOL:
-
Quality of life
- RM:
-
repetition maximum
- RPE:
-
Rate of precieved exhaustion
- RPE:
-
ratings of perceived exertion
- VO2max:
-
maximal oxygen consumption
- VO2peak:
-
peak oxygen consumption
References
-
Pilutti LA, Platta ME, Motl R, Latimer-Cheung AE. The safety of exercise training in multiple sclerosis: a systematic review. J Neurol Sci [review]. 2014;343:3–7.
Article
Google Scholar
-
Swank C, Thompson M, Medley A. Aerobic exercise in people with multiple sclerosis: its feasibility and secondary benefits. Int J MS Care. 2013;15(3):138–45.
Article
PubMed
PubMed CentralGoogle Scholar
-
Motl RW, Sandroff BM. Benefits of exercise training in multiple sclerosis. Curr Neurol Neurosci Rep. 2015;15(9):62.
Article
PubMedGoogle Scholar
-
Romberg A, Virtanen A, Aunola S, Karppi SL, Karanko H, Ruutiainen J. Exercise capacity, disability and leisure physical activity of subjects with multiple sclerosis. Mult Scler. 2004;10(2):212–8.
Article
CAS
PubMedGoogle Scholar
-
Motl RW, Pilutti LA. The benefits of exercise training in multiple sclerosis. Nat Rev Neurol. 2012;8(9):487–97.
Article
PubMedGoogle Scholar
-
Petajan JH, White AT. Recommendations for physical activity in patients with multiple sclerosis. Sports Med. 1999;27(3):179–91.
Article
CAS
PubMedGoogle Scholar
-
Sa MJ. Exercise therapy and multiple sclerosis: a systematic review. J Neurol. 2014;261(9):1651–61.
Article
PubMedGoogle Scholar
-
White L, McCoy S, Castellano V, Gutierrez G, Stevens J, Walter G, et al. Resistance training improves strength and functional capacity in persons with multiple sclerosis. Mult Scler. 2004;10(6):668–74.
Article
CAS
PubMedGoogle Scholar
-
Gutierrez GM, Chow JW, Tillman MD, McCoy SC, Castellano V, White LJ. Resistance training improves gait kinematics in persons with multiple sclerosis. Arch Phys Med Rehabil. 2005;86(9):1824–9.
Article
PubMedGoogle Scholar
-
Asano M, Dawes DJ, Arafah A, Moriello C, Mayo NE. What does a structured review of the effectiveness of exercise interventions for persons with multiple sclerosis tell us about the challenges of designing trials? Mult Scler. 2009;15(4):412–21.
Article
CAS
PubMedGoogle Scholar
-
O’Connor P. Key issues in the diagnosis and treatment of multiple sclerosis. An overview Neurology. 2002;59(6 Suppl 3):S1–33.
PubMed
Google Scholar
-
Grima DT, Torrance GW, Francis G, Rice G, Rosner AJ, Lafortune L. Cost and health related quality of life consequences of multiple sclerosis. Mult Scler. 2000;6(2):91–8.
Article
CAS
PubMedGoogle Scholar
-
Dalgas U, Stenager E, Ingemann-Hansen T. Multiple sclerosis and physical exercise: recommendations for the application of resistance-, endurance- and combined training. Mult Scler. 2008;14(1):35–53.
Article
CAS
PubMedGoogle Scholar
-
Gallien P, Nicolas B, Robineau S, Petrilli S, Houedakor J, Durufle A. Physical training and multiple sclerosis. Ann Readapt Med Phys. 2007;50(6):373–6. 69-72
Article
CAS
PubMedGoogle Scholar
-
Pilutti LA, Platta ME, Motl RW, Latimer-Cheung AE. The safety of exercise training in multiple sclerosis: a systematic review. J Neurol Sci. 2014;343(1):3–7.
Article
PubMedGoogle Scholar
-
Sandoval AE. Exercise in multiple sclerosis. Phys Med Rehabil Clin N Am. 2013;24(4):605–18.
Article
PubMedGoogle Scholar
-
Feltham MG, Collett J, Izadi H, Wade DT, Morris MG, Meaney AJ, et al. Cardiovascular adaptation in people with multiple sclerosis following a twelve week exercise programme suggest deconditioning rather than autonomic dysfunction caused by the disease Results from a randomized controlled trial. Eur J Phys Rehabil Med. 2013;49(6):765–74.
CAS
PubMedGoogle Scholar
-
White LJ, Dressendorfer RH. Exercise and multiple sclerosis. Sports Med. 2004;34(15):1077–100.
Article
PubMedGoogle Scholar
-
Huang M, Jay O, Davis SL. Autonomic dysfunction in multiple sclerosis: implications for exercise. Auton Neurosci. 2015;188:82–5.
Article
PubMedGoogle Scholar
-
Formica CA, Cosman F, Nieves J, Herbert J, Lindsay R. Reduced bone mass and fat-free mass in women with multiple sclerosis: effects of ambulatory status and glucocorticoid use. Calcif Tissue Int. 1997;61(2):129–33.
Article
CAS
PubMedGoogle Scholar
-
Lambert CP, Lee Archer R, Evans WJ. Body composition in ambulatory women with multiplesclerosis. Arch Phys Med Rehabil. 2002;83(11):1559–61.
Article
PubMedGoogle Scholar
-
White AT, Wilson TE, Davis SL, Petajan JH. Effect of precooling on physical performance in multiple sclerosis. Mult Scler. 2000;6(3):176–80.
Article
CAS
PubMedGoogle Scholar
-
Brown TR, Kraft GH. Exercise and rehabilitation for individuals with multiple sclerosis. Phys Med Rehabil Clin N Am. 2005;16(2):513–55.
Article
PubMedGoogle Scholar
-
Mostert S, Kesselring J. Effects of a short term exercise training programme on aerobic fitness, fatigue, health perception and activity level of subjects with multiple sclerosis. multiple sclerosis. 2002;8(2):161–8.
-
Latimer-Cheung AE, Pilutti LA, Hicks AL, Martin Ginis KA, Fenuta AM, MacKibbon KA, et al. Effects of exercise training on fitness, mobility, fatigue, and health-related quality of life among adults with multiple sclerosis: a systematic review to inform guideline development. Arch Phys Med Rehabil. 2013;94(9):1800–28. e3
Article
PubMedGoogle Scholar
-
Rampello A, Franceschini M, Piepoli M, Antenucci R, Lenti G, Olivieri D, et al. Effect of aerobic training on walking capacity and maximal exercise tolerance in patients with multiple sclerosis: a randomized crossover controlled study. Phys Ther. 2007;87(5):545–55.
Article
PubMedGoogle Scholar
-
Surakka J, Romberg A, Ruutiainen J, Aunola S, Virtanen A, Karppi SL, et al. Effects of aerobic and strength exercise on motor fatigue in men and women with multiple sclerosis: a randomized controlled trial. Clin Rehabil. 2004;18(7):737–46.
Article
PubMedGoogle Scholar
-
Motl RW, McAuley E, Snook EM. Physical activity and multiple sclerosis: a meta-analysis. Mult Scler. 2005;11(4):459–63.
Article
PubMedGoogle Scholar
-
DeBolt LS, McCubbin JA. The effects of home-based resistance exercise on balance, power, and mobility in adults with multiple sclerosis. Arch Phys Med Rehabil. 2004;85(2):290–7.
Article
PubMedGoogle Scholar
-
Kjølhede T, Vissing K, Dalgas U. Multiple sclerosis and progressive resistance training: a systematic review. Mult Scler J. 2012;18(9):1215–28.
Article
Google Scholar
-
Shabas D, Weinreb H. Preventive healthcare in women with interferon beta-1b in MS: results of an open label trial. Neurol- multiple sclerosis. J Womens Health Gend Based Med. 2000;9(4):389–95.
Article
CAS
PubMedGoogle Scholar
-
Motl RW, Learmonth YC, Pilutti LA, Gappmaier E, Coote S. Top 10 research questions related to physical activity and multiple sclerosis. Res Q Exerc Sport. 2015;86(2):117–29.
Article
PubMedGoogle Scholar
-
Cameron MH, Lord S. Postural Control in Multiple Sclerosis: Implications for Fall Prevention. Curr Neurol Neurosci Rep. 2010;10:407–12.
Article
PubMedGoogle Scholar
-
Kargarfard M, Etemadifar M, Baker P, Mehrabi M, Hayatbakhsh R. Effect of aquatic exercise training on fatigue and health-related quality of life in patients with multiple sclerosis. Arch Phys Med Rehabil. 2012;93(10):1701–8.
Article
PubMedGoogle Scholar
-
Rafeeyan Z, Azarbarzin M, Moosa FM, Hasanzadeh A. Effect of aquatic exercise on the multiple sclerosis patients’ quality of life. Iran J Nurs Midwifery Res. 2010;15(1):43–7.
PubMed
PubMed CentralGoogle Scholar
-
Cattaneo D, Jonsdottir J, Zocchi M, Regola A. Effects of balance exercises on people with multiple sclerosis: a pilot study. Clin Rehabil. 2007;21(9):771–81.
Article
CAS
PubMedGoogle Scholar
-
Motl RW. Benefits, safety, and prescription of exercise in persons with multiple sclerosis. Expert Rev Neurother. 2014;14(12):1429–36.
Article
CAS
PubMedGoogle Scholar
-
Heine M, van de Port I, Rietberg MB, van Wegen EE, Kwakkel G. Exercise therapy for fatigue in multiple sclerosis. Cochrane Database Syst Rev. 2015;11(9):CD009956.
Google Scholar
-
Andreasen AK, Stenager E, Dalgas U. The effect of exercise therapy on fatigue in multiple sclerosis. Mult Scler. 2011;17(9):1041–54.
Article
CAS
PubMedGoogle Scholar
-
Karpatkin HI. Multiple sclerosis and exercise: a review of the evidence. Int J MS Care. 2005;7(2):36–41.
Article
Google Scholar
-
Braley TJ, Chervin RD. Fatigue in multiple sclerosis: mechanisms, evaluation, and treatment. Sleep. 2010;33(8):1061–7.
Article
PubMed
PubMed CentralGoogle Scholar
-
Petajan JH, Gappmaier E, White AT, Spencer MK, Mino L, Hicks RW. Impact of aerobictraining on fitness and quality of life in multiple sclerosis. Ann Neurol. 1996;39:432–41.
Article
CAS
PubMedGoogle Scholar
-
Stuifbergen AK, Blozis SA, Harrison TC, Becker HA. Exercise, functional limitations, and quality of life: a longitudinal study of persons with multiple sclerosis. Arch Phys Med Rehabil. 2006;87(7):935–43.
Article
PubMedGoogle Scholar
-
Dalgas U, Stenager E, Jakobsen J, Petersen T, Hansen HJ, Knudsen C, et al. Fatigue, mood and quality of life improve in MS patients after progressive resistance training. Mult Scler. 2010;16(4):480–90.
Article
CAS
PubMedGoogle Scholar
-
Prakash RS, Snook EM, Motl RW, Kramer AF. Aerobic fitness is associated with gray matter volume and white matter integrity in multiple sclerosis. Brain Res. 2010;1341:41–51.
Article
CAS
PubMedGoogle Scholar
-
Doring A, Pfueller CF, Paul F, Dorr J. Exercise in multiple sclerosis — an integral component of disease management. EPMA J. 2011;3(1):2.
Article
PubMed
PubMed CentralGoogle Scholar
-
Dalgas U, Stenager E. Multiple sclerosis and physical training. Ugeskr Laeger. 2005;167(14):1495–9.
PubMed
Google Scholar
-
Dalgas U, Stenager E. Exercise and disease progression in multiple sclerosis: can exercise slow down the progression of multiple sclerosis? Ther Adv Neurol Disord. 2012 Mar;5(2):81–95.
Article
PubMed
PubMed CentralGoogle Scholar
-
Rietberg MB, Brooks D, Uitdehaag BM, Kwakkel G. Exercise therapy for multiple sclerosis. Cochrane Database Syst Rev. 2005;1:CD003980.
Google Scholar
-
Vollmer T, Benedict R, Bennett S. Exercise as prescriptive therapy in multiple sclerosis. Int J MS Care. 2012;14:2–14.
Article
Google Scholar
-
Medicine ACoS. ACSM’s Guidelines for exercise testing and prescription: Lippincott Williams & Wilkins; 2013.
-
Taylor R. Rehabilitation of persons with multiple sclerosis. Phys Med Rehabil Phila: WB Saunders. 1996:1105–7.
-
Ronai P, LaFontaine T, Bollinger L. Exercise guidelines for persons with multiple sclerosis. Strength & Conditioning Journal. 2011;33(1) 30–3
-
Jackson K, Mulcare J. Multiple sclerosis. In: Myers J, Nieman D, editors. ACSM’s Resources for clinical exercise physiology. 2nd ed. Baltimore: Lippincott Williams & Wilkins; 2009. p. 34–43.
Google Scholar
-
Jackson K, Mulchare J. Multiple sclerosis. In: Durstine JL, Moore GE, Painter PL, Roberts SO, editors. ACSM’s Exercise Management for Persons with chronic diseases and disabilities. 3rd ed. Champaign, IL: Human kinetics; 2009. p. 321–6.
Google Scholar
-
Goldman MD, Marrie RA, Cohen JA. Evaluation of the six-minute walk in multiple sclerosis subjects and healthy controls. Mult Scler. 2008;14(3):383–90.
Article
PubMedGoogle Scholar
-
Savci S, Inal-Ince D, Arikan H, Guclu-Gunduz A, Cetisli-Korkmaz N, Armutlu K, et al. Six-minute walk distance as a measure of functional exercise capacity in multiple sclerosis. Disabil Rehabil. 2005;27(22):1365–71.
Article
PubMedGoogle Scholar
-
Gobbi E, Carraro A. Effects of a combined aerobic and resistance exercise program in people with multiple sclerosis: a pilot study. Sport Sciences for Health. 2016;12(3):437–42.
Article
Google Scholar
-
Latimer-Cheung AE, Pilutti LA, Hicks AL, Ginis KAM, Fenuta AM, MacKibbon KA, et al. Effects of exercise training on fitness, mobility, fatigue, and health-related quality of life among adults with multiple sclerosis: a systematic review to inform guideline development. Arch of Phys Med Rehabil. 2013;94(9) 1800–28. e3
-
Mostert S, Kesselring J. Effects of a short-term exercise training program on aerobic fitness, fatigue, health perception and activity level of subjects with multiple sclerosis. Mult Scler. 2002;8(2):161–8.
Article
CAS
PubMedGoogle Scholar
-
Kileff J, Ashburn A. A pilot study of the effect of aerobic exercise on people with moderate disability multiple sclerosis. Clin Rehabil. 2005;19(2):165–9.
Article
CAS
PubMedGoogle Scholar
-
Oken BS, Kishiyama S, Zajdel D, Bourdette D, Carlsen J, Haas M, et al. Randomized controlled trial of yoga and exercise in multiple sclerosis. Neurology. 2004;62(11):2058–64.
Article
CAS
PubMedGoogle Scholar
-
Petajan JH, Gappmaier E, White AT, Spencer MK, Mino L, Hicks RW. Impact of aerobic training on fitness and quality of life in multiple sclerosis. Ann Neurol. 1996;39(4):432–41.
Article
CAS
PubMedGoogle Scholar
-
Ponichtera-Mulcare JA, Mathews T, Barrett PJ, Gupta SC. Change in aerobic fitness of patients with multiple sclerosis during a 6-month training program. Res Sports Med: An Int J. 1997;7(3–4):265–72.
Google Scholar
-
Schulz K-H, Gold SM, Witte J, Bartsch K, Lang UE, Hellweg R, et al. Impact of aerobic training on immune-endocrine parameters, neurotrophic factors, quality of life and coordinative function in multiple sclerosis. J Neurol Sci. 2004;225(1):11–8.
Article
CAS
PubMedGoogle Scholar
-
Van den Berg M, Dawes H, Wade D, Newman M, Burridge J, Izadi H, et al. Treadmill training for individuals with multiple sclerosis: a pilot randomised trial. J Neurol Neurosurg Psychiatry. 2006;77(4):531–3.
Article
PubMed
PubMed CentralGoogle Scholar
-
Newman M, Dawes H, Van den Berg M, Wade D, Burridge J, Izadi H. Can aerobic treadmill training reduce the effort of walking and fatigue in people with multiple sclerosis: a pilot study. Mult Scler. 2007;13(1):113–9.
Article
CAS
PubMedGoogle Scholar
-
Lo AC, Triche EW. Improving gait in multiple sclerosis using robot-assisted, body weight supported treadmill training. Neurorehabil Neural Repair. 2008;22(6):661–71.
Article
PubMedGoogle Scholar
-
Giesser B, Beres-Jones J, Budovitch A, Herlihy E, Harkema S. Locomotor training using body weight support on a treadmill improves mobility in persons with multiple sclerosis: a pilot study. Mult Scler. 2007;13(2):224–31.
Article
PubMedGoogle Scholar
-
Pilutti LA, Lelli DA, Paulseth JE, Crome M, Jiang S, Rathbone MP, et al. Effects of 12 weeks of supported treadmill training on functional ability and quality of life in progressive multiple sclerosis: a pilot study. Arch Phys Med Rehabil. 2011;92(1):31–6.
Article
PubMedGoogle Scholar
-
Wier LM, Hatcher MS, Triche EW, Lo AC. Effect of robot-assisted versus conventional body-weight-supported treadmill training on quality of life for people with multiple sclerosis. J Rehabil Res Dev. 2011;48(4):483–92.
Article
PubMedGoogle Scholar
-
Mazzetti SA, Kraemer WJ, Volek JS, Duncan ND, Ratamess NA, Gomez A, et al. The influence of direct supervision of resistance training on strength performance. Med Sci Sports Exerc. 2000;32(6):1175–84.
Article
CAS
PubMedGoogle Scholar
-
Kraemer WJ, Adams K, Cafarelli E, Dudley GA, Dooly C, Feigenbaum MS, et al. American College of Sports Medicine position stand. Progression models in resistance training for healthy adults. Med Sci Sports Exerc. 2002;34(2):364–80.
Article
PubMedGoogle Scholar
-
Schwid S, Thornton C, Pandya S, Manzur K, Sanjak M, Petrie M, et al. Quantitative assessment of motor fatigue and strength in MS. Neurology. 1999;53(4):743.
Article
CAS
PubMedGoogle Scholar
-
Durstine JL. American college of sports medicine’s exercise management for persons with chronic diseases and disabilities: human kinetics 10%; 2009.
-
Burks JS, Johnson KP. Multiple sclerosis: diagnosis, medical management, and rehabilitation: diagnosis, medical management, and rehabilitation: demos medical; 2000.
-
Foglio K, Clini E, Facchetti D, Vitacca M, Marangoni S, Bonomelli M, et al. Respiratory muscle function and exercise capacity in multiple sclerosis. Eur Respir J. 1994;7(1):23–8.
Article
CAS
PubMedGoogle Scholar
-
O’Kroy JA, Coast JR. Effects of flow and resistive training on respiratory muscle endurance and strength. Respiration. 1993;60(5):279–83.
Article
PubMedGoogle Scholar
-
Pilutti LA, Greenlee TA, Motl RW, Nickrent MS, Petruzzello SJ. Effects of exercise training on fatigue in multiple sclerosis: a meta-analysis. Psychosom Med. 2013;75(6):575–80.
Article
CAS
PubMedGoogle Scholar
-
Huisinga JM, Filipi ML, Stergiou N. Elliptical exercise improves fatigue ratings and quality of life in patients with multiple sclerosis. J Rehabil Res Dev. 2011;48(7):881–90.
Article
PubMedGoogle Scholar
-
Van Diemen H, Van Dongen M, Dammers J, Polman C. Increased visual impairment after exercise (Uhthoff’s phenomenon) in multiple sclerosis: therapeutic possibilities. Eur Neurol. 1992;32(4):231–4.
Article
PubMedGoogle Scholar
-
Ponichtera-Mulcare JA. Exercise and multiple sclerosis. Med Sci Sports Exerc. 1993;25(4):451–65.
CAS
PubMedGoogle Scholar
-
Ponichtera-Mulcare J, Glaser R, Mathews T, Camaione D. In the Field-Maximal aerobic exercise in persons with multiple sclerosis. Clinical Kinesiology. 1993;46:14.
Google Scholar
-
Capello E, Gardella M, Leandri M, Abbruzzese G, Minatel C, Tartaglione A, et al. Lowering body temperature with a cooling suit as symptomatic treatment for thermosensitive multiple sclerosis patients. Ital J Neurol Sci. 1995;16(7):533–9.
Article
CAS
PubMedGoogle Scholar
-
Kraft GH, Alquist AD. Effect of microclimate cooling on physical function in multiple sclerosis (MS). J Rehabil Res Dev. 1997;34:198.
Google Scholar
-
Syndulko K, Woldanski A, Baumhefner RW, Tourtellotte WW. Preliminary evaluation of lowering tympanic temperature for the symptomatic treatment of multiple sclerosis. Neurorehabil Neural Repair. 1995;9(4):205–15.
Article
Google Scholar
-
Peterson C. Exercise in 94 degrees F water for a patient with multiple sclerosis. Phys Ther. 2001;81(4):1049–58.
CAS
PubMedGoogle Scholar
-
Peterson J, Bell G. Aquatic exercise for individuals with multiple sclerosis. Clinical Kinesiology. 1995;49:69.
Google Scholar
-
Chiara T, Carlos J, Martin D, Miller R, Nadeau S. Cold effect on oxygen uptake, perceived exertion, and spasticity in patients with multiple sclerosis. Arch Phys Med Rehabil. 1998;79(5):523–8.
Article
CAS
PubMedGoogle Scholar
-
Noronha M, Vas C, Aziz H. Autonomic dysfunction (sweating responses) in multiple sclerosis. J Neurol Neurosurg Psychiatry. 1968;31(1):19.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Skjerbaek AG, Moller AB, Jensen E, Vissing K, Sorensen H, Nybo L, et al. Heat sensitive persons with multiple sclerosis are more tolerant to resistance exercise than to endurance exercise. Mult Scler. 2013;19(7):932–40.
Article
PubMedGoogle Scholar
-
Grahn DA, Murray JL, Heller HC. Cooling via one hand improves physical performance in heat-sensitive individuals with multiple sclerosis: a preliminary study. BMC Neurol. 2008;8(1):14.
Article
PubMed
PubMed CentralGoogle Scholar
-
Mulchare J, Webb P, Mathews T, Gupta S. Sweat response in persons with multiple sclerosis during submaximal aerobic exercise. Int J Mult Scler Care. 2001;3:26–33.
Google Scholar
-
LaFontaine T. Clients with spinal cord injury, multiple sclerosis, epilepsy, and cerebral palsy. NSCA’s Essentials of Personal Training Earle RW and Baechle TR, eds Champaign, IL: Human Kinetics. 2004:565–8.
Download references
Acknowledgements
The authors would like to thank Development and Research center of Sina Hospital and Mrs. Pourmand (Urology Research Center, Tehran University of Medical Sciences) for editing the manuscript.
Funding
We did not have any sources of funding.
Availability of data and materials
The datasets used and/or analysed during the current study are available from the corresponding author on reasonable request.
Author information
Authors and Affiliations
-
Sports and Exercise Medicine, Sports Medicine Research Center, Neuroscience Institute, Tehran University of Medical Sciences, Tehran, Iran
Farzin Halabchi & Zahra Alizadeh
-
Neurology, MS fellowship, MS Research Center, Neuroscience Institute, Tehran University of Medical Sciences, Tehran, Iran
Mohammad Ali Sahraian
-
Sports and Exercise Medicine, MS Research Center, Neuroscience Institute, Tehran University of Medical Sciences, Tehran, Iran
Maryam Abolhasani
-
Sports and Exercise medicine, Sina MS Research Center, Department of Sports Medicine, Sina Hospital, Hassan Abad Square, Tehran, Iran
Maryam Abolhasani
Authors
- Farzin Halabchi
You can also search for this author in
PubMed Google Scholar - Zahra Alizadeh
You can also search for this author in
PubMed Google Scholar - Mohammad Ali Sahraian
You can also search for this author in
PubMed Google Scholar - Maryam Abolhasani
You can also search for this author in
PubMed Google Scholar
Contributions
HF and AM Wrote the primary draft. SMA Proposed the idea and revised the primary draft. AZ reviewed the literature and approved the primary draft. All authors read and approved the final manuscript.
Corresponding author
Correspondence to
Maryam Abolhasani.
Ethics declarations
Ethics approval and consent to participate
Not applicable.
Consent for publication
Not applicable.
Competing interests
None of the authors had any financial or personal conflicts of interest.
Publisher’s Note
Springer Nature remains neutral with regard to jurisdictional claims in published maps and institutional affiliations.
Rights and permissions
Open Access This article is distributed under the terms of the Creative Commons Attribution 4.0 International License (http://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons license, and indicate if changes were made. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated.
Reprints and Permissions
About this article
Cite this article
Halabchi, F., Alizadeh, Z., Sahraian, M.A. et al. Exercise prescription for patients with multiple sclerosis; potential benefits and practical recommendations.
BMC Neurol 17, 185 (2017). https://doi.org/10.1186/s12883-017-0960-9
Download citation
-
Received: 07 July 2016
-
Accepted: 04 September 2017
-
Published: 16 September 2017
-
DOI: https://doi.org/10.1186/s12883-017-0960-9
Keywords
- Multiple sclerosis
- Exercise
- Fitness
- Balance
- Fatigue
- Debate
- Open Access
- Published: 16 September 2017
BMC Neurology
volume 17, Article number: 185 (2017)
Cite this article
-
52k Accesses
-
116 Citations
-
72 Altmetric
-
Metrics details
Abstract
Background
Multiple sclerosis (MS) can result in significant mental and physical symptoms, specially muscle weakness, abnormal walking mechanics, balance problems, spasticity, fatigue, cognitive impairment and depression. Patients with MS frequently decrease physical activity due to the fear from worsening the symptoms and this can result in reconditioning.
Physicians now believe that regular exercise training is a potential solution for limiting the reconditioning process and achieving an optimal level of patient activities, functions and many physical and mental symptoms without any concern about triggering the onset or exacerbation of disease symptoms or relapse.
Main body
Appropriate exercise can cause noteworthy and important improvements in different areas of cardio respiratory fitness (Aerobic fitness), muscle strength, flexibility, balance, fatigue, cognition, quality of life and respiratory function in MS patients.
Aerobic exercise training with low to moderate intensity can result in the improvement of aerobic fitness and reduction of fatigue in MS patients affected by mild or moderate disability.
MS patients can positively adapt to resistance training which may result in improved fatigue and ambulation.
Flexibility exercises such as stretching the muscles may diminish spasticity and prevent future painful contractions. Balance exercises have beneficial effects on fall rates and better balance.
Some general guidelines exist for exercise recommendation in the MS population.
The individualized exercise program should be designed to address a patient’s chief complaint, improve strength, endurance, balance, coordination, fatigue and so on.
An exercise staircase model has been proposed for exercise prescription and progression for a broad spectrum of MS patients.
Conclusion
Exercise should be considered as a safe and effective means of rehabilitation in MS patients. Existing evidence shows that a supervised and individualized exercise program may improve fitness, functional capacity and quality of life as well as modifiable impairments in MS patients.
Peer Review reports
Background
MS or demyelinating disease of central nervous system is characterized with neurodegeneration, inflammation, axonal demyelination and transaction [1,2,3].
This disease has a chronic nature and affects young people, especially women [3]. However, it can be identified in childhood or late adulthood, although this is rare [4,5,6].
The chronic course of multiple sclerosis can result in significant mental and physical symptoms and irreversible neurologic deficits, including muscle weakness, ataxia, tremor, spasticity, paralysis, balance disorder, cognitive impairment, loss of vision, double vision, vertigo, impaired swallowing and speech, sensory deficits, bladder and bowel dysfunction, pain, fatigue, and depression [3,4,5, 7].
Motor dysfunctions in MS patients are frequently due to muscle weakness, abnormal walking mechanics, balance problems, spasticity and fatigue [6, 8, 9].
MS has an unpredictable progressive nature and defects and restrictions of activities may suddenly occur and proceed further than the expected time [10].
It is reported that nearly 50% of multiple sclerosis patients use a an accessory device for moving following 15 years from the beginning of disease [11, 12]. Patients frequently reduce their activities due to their fear of symptoms exacerbation [13]. Limited activities increase disability,unfitness, mobility, quality of life (QOL),gait abnormalitiesand lack of stability and muscle strenght [14, 15].
Impairments related to the disease process itself are irreversible by exercise, but impairments resulting from deconditioning are often reversible with exercise [16]. Furthermore, inactivity places MS patients in raised possibility of comorbid health dependent conditions.
Hypercholesterolemia, hypertension, obesity, type 2 diabetes, cancer, arthritis, osteoporosis, depression, fatigue and death from cardiovascular diseases are the most frequently reported comorbid health -related conditions [13, 16].
These comorbidities in MS have further been connected with a raised possibility of inability development because of reduced aerobic capacity, decreased muscle strength, increased muscle atrophyas well as further neurologic risks (e.g., stroke, etc) [16].
For many years, physicians advised newly diagnosed persons with MS to avoid anyphysical activity and exercise. But now, we believe that regular exercise and training is a possible solution during disease period by limiting the deconditioning process and achieving an optimal level of patient activity, functions and many physical and mental health benefits without any concern about a triggering onset or exacerbation of disease symptoms or relapse [13, 16].
We review in this paper, therapeutic function of physical training in multiple sclerosis. The aim of this narrative review is to emphasize the current documents in exercise recommendation including aerobic, resistance, balance or combined trainingin MS patients, and to provide instructions for the sensible use of the physical modalities. Another aim is to outline the impacts of exercise on MS patients by summarizing the physiologic and health view of multiple sclerosis disease.
Part I
Physiological profile of MS patients
MS patients, especially with more severe impairments, may exhibit some differences in their physiological characteristics in comparison tohealthy age-matched people in terms of cardiovascular and muscle physiology [16].
Decreased aerobic capacity and cardiorespiratory fitness, in expression of VO2maxor maximal oxygen consumption, among MS patients has been about 30% lower than the healthy controls. Respiratory dysfunction due to respiratory muscle weakness and external causes like muscle defect and tiredness are contributing factors in reducing aerobic fitness [14, 16,17,18].
Another cardiac factors such as basic heart rate and minimum blood pressure are noted to be increased in multiplesclerosis because of impairments in the autonomic control of cardiovascular function that has been estimated about 7% to 60% among MS patients [13, 19].
Also, decreased muscle force calculated by isokinetic and isometric muscle contractions and endurance,muscle mass in total body and increased muscle atrophy are seen in MS patients [13, 16, 20, 21].
It must be shown that muscle strength defect appears particularly clear in the lower extrimities in comparison to the upper extrimities [8, 13].
Flexibility is another physiological characteristic that has diminished in MS patients specially in those with spasticity [16].
About 80% of MS patients feel high temperature intolerance that may be correlated with temporary exacerbation of clinical manifestations of the MS [22]. This is an important concern about MS and exercise. Physical activity is beneficialand important for people with MS, but it should not causeoverheating symptoms [22, 23].
Benefits of exercise for MS patients
Appropriate exercise can lead to significant and important improvements in different areas of cardiorespiratory fitness (Aerobic fitness), muscle strength, flexibility, stability, tiredness, cognition, quality of life and respiratory function. At this section, the details of benefits are described [3].
Cardiorespiratory fitness
Aerobic training in MS patients is more extensively studied than resistance training. During aerobic training, the patients use multiple muscle acts opposite a low burdon with aim of increasing cardiovascular fitness [16].
In summary, aerobic training of low to moderate intensity is effective on cardiovascular fitness, mood and QOL(quality of life) in multiple sclerosis patients with EDSS < 7. This type of exercise is safe and tolerable in many individuals with MS. multiple sclerosis patients are shown to make favorable gains in cardiorespiratory fitness within a short term of exercise (for example, 4 weeks) [18, 24].
Cardiorespiratory exercise training in MS is associated with increased VO2 Max or VO2peak and working capacity, respiratory function and reduction of fatigue [18, 25].
A number of studies have made better in cardiorespiratory fitness and aerobic capacity in response to exercise interventions. For instance, Rampello et al. (2007) showed that cardiorespiratory training is better than neurorehabilitation in improvement of functional and moving capacity in multiple sclerosis patients with EDSS < 7 [26].
In another study, Swank et al. (2013) showed that structural cardiorespiratory training can cause improvement in quality of life and emotion of multiple sclerosis patients [2].
In addition cardiorespiratory training can can increase aerobic fitness and reduce tiredness in MS patients some degrees of disability [27]. However, it is not clear whether MS patients with sever impairements have similar adaptations to the cardiorespiratory training benefits or not [13].
Muscle strength and endurance
During strength training, the patients use muscle contractions against a load for increasing muscle strength. Some studies have demonstrated the benefits strenght exercises in MS patients [16, 28].
Increased muscular strength and endurance have also been shown following other exercise interventions in multiple sclerosis patients [18]. Increased strength in lower limbs, could be an important benefit of strnght training in MS. Strength of the lower limb is affected by the disease often previously and to a more range than arms and hands [29, 30].
White et al. (2004) revealed the effects of the strenght exercise on leg strength, moving ability and self-reported fatigue and disability and showed significant improvements in knee extensor and plantar flexor muscle forces and thenwalking performance [8].
MS patients can make good adjustments to strenght trainings in accompanying by improvement in moving capacity and tiredness [30]. Gutierrez.et al. (2005) revealed that strenght training is a good intervention to improve moving and functional capacity in MS patients having moderate disabilities [9]. Surakka et al. (2004) reported that cardiorespiratory and strength training improves tiredness in MS patients with some degree of disabilities and the training type was more achievable in women patients with less disability in comparison to men patients with more disabilities [27]. In general, resistance training with moderate intensity can induce improvements in muscle strength and function among moderately impaired persons with MS. Thistype of exercise is safe and well tolerated in multiple sclerosis [8, 9, 16, 25, 29].
Bone health
The use of therapeutic corticosteroids and inactivity may both lead to osteoporosis and pathologic fractures in MS patients. Furthermore, the chronic process of disease and inactivity in multiple sclerosis patients can cause loss of muscle and bone mass. Shabas et al. (2000) showed that among 220 women with MS, 82% had corticosteroid’s history of use and 53% had loss of mobility and bone mass [31].
Weight — bearing exercise can slow the loss of muscle and bone mass in MS. For this reason, the resistance training program is recommended for maintaining and developing the muscle and bone mass in the whole of body [18].
Flexibility
People with multiple sclerosis frequently have limitation in joint motion because of spasticity and prolonged inactivity. Goals of flexibility exercises are to lengthen the muscles, enhance joint range of motion, reduce spasticity, and maintain good posture and balance [16, 18].
Avoidance of spasticity in early stages of disease is very noted. Lenghening the muscles can delay coming aching muscle contractions and spasms. Studies regarding the effects of flexibility exercise on MS are limited, but this type of exercise are recommended. These exercises must be performed by using proprioceptive facilitation techniques and stretching tight muscles in pelvis, chest, leg and hip flexores. For preventing spasticity aggravation, activities like for example indicating the toes during traing must be prevented [6, 13, 16, 18].
Balance
Impairments of balance, such as difficulty in maintenance of upright posture, are common in MS patients. Swing during silent standing, moving slowly following postural disturnances and inability to maintain the balance are common in multiple sclerosis and may be related to falling [5, 32, 33].
Some articles showed the effects of balance training in stability of MS patients. Improvements in balance assessed by Berg Balance Scale (BBS), are shown following group aquatic and stability training [34, 35].
Cattaneo et al. (2007) studied the effects of stability training on multiplesclerosis patients and demonstrated that stability training is effective to reduce the falling and improve stability [36].
Generally, balance training has small, but statistically significant effect on improving stability and reducing falling risk in MS patients with some degrees of disabilities. There was limited data on patients with severe MS who are not ambulatory [33, 37].
Tiredness
Tiredness is greatly seen in MS patients and leads to exacerbation of the neurological and other symptoms of MS such as depression, pain, anxiety and cognitive dysfunction [18, 37]. The underlying mechanisms of fatigue are unknown.
Physical inactivity and mental disorders because of MS or comorbidities have been suggested to cause tiredness.
Exercise can cause some changes such as neuroprotection and neuroplasticity, reduction of long-term inactivityand deregulation of hypothalamus-pituitary- adrenal (HPA) axis and then reduction of tiredness in patients [38].
Evidence has revealed that exercise can manage energy and tierdness levels in healthy peoples. Results are much less conclusive with relation to the exercise and tiedness management in MS patients, although several studies provide support for the potential benefits of exercise in these patients [25, 37, 39].
Cardiorespiratory training and neurorehabilitation, energy storage programs and cooling devices and plans have also been shown as good and effective interventions [24, 40, 41]. Petajan et al. showed that regular aerobic exercisecan reduce fatigue in MS patients, and improve both mood and the QOL(quality of life) [42].
Kargarfard et al. (2012), revealed that aquatic training is effective on tierdness and QOL of women with MS [34].
Establishing a safe and effective exercise program may be considered as an important option while planning for treatment of fatigue and should be encouraged [37].
Quality of life
HRQOL(Health-related quality of life) has diminished in MS patients. The reduced QOL may be related with deterioration of symptoms, walking and cognition in patients [14].
Stuifbergen (2006) studied the positive effects of regular exercises in general health, liveliness and function of patients [43]. The results of several studies on patients with MS confirm the effectiveness of exercise on long period improvement in physical and social function and quality of life [25, 42, 44].
In summary, exercise training can cause prominent and positive effects in QOL of persons with MS [3].
CNS morphology and imaging findings
Until now, no evidence has been foundabout the effects of exercise training on brain structure in multiple sclerosis disease. Any way, some studies revealed the effects of cardiorespiratory training on volume of brain grey matter volume and unity of white matter tract as well as functional connectivity of the hippocampus and cortex in people with MS [5, 45]. Despite the limited data on exercise performance on the brain structureon, some studies revealed regular cardiorespiratory training work against brain degeneration in relapsing-remitting type of MS and probably is a protective strategy.
Some studies proposed detection of morphological changes with exercise in the CNS of MS patients by imaging techniques. Although, evidence is still not enoughto demonstrate effects of exercise on brain structure in multiple sclerosis [46].
Implications for practice
The evidence confirms that individuals with MS are less active than healthy individuals [28]. This is important when designing effective exercise programs for both increasing the tendency and adherence to exercise and createing potential beneficial effects.
Despite all the limitations, exercise has beneficial effects on individuals with multiple sclerosis. Furthermore, no side effects from exercise have been seen in most studies [14, 23, 46,47,48].
Part II: Exercise recommendations
Growing evidence exists in favour of exercise as an effective treatment for MS patients, and therefore it should be recommended in the rehabilitation process [7, 49].
Some general guidelines exist for exercise prescription in the MS population. In this part, we will discuss the practical points for exercise prescription in MS patients.
Pre-exercise evaluation
A comprehensive pre-exercise screening should be considered before designing an individualized exercise program. This should be preferably performed by sports medicine physician, physical medicine and rehabilitation physician, exercise physiologist or physical therapist with proper expertise on MS patients [13, 16, 18, 23, 50].
The evaluation should include a thorough physical examination and history, including MS, functional, and exercise histories. A cardiopulmonary function review should also be done [6, 49]. Patients should also be screened for risk factors or presence of cardiovascular, respiratory or metabolic disorders [51].
Some authors have recommended a baseline ECG or submaximal stress test for this review [52]. However, some others do not always find these tests necessary unless individual cardiovascular risk factors and cardiac history mandate further evaluations [23]. In these cases, MS patients, stratified as “high risk” for medical problems during exercise should undergo a supervised exercise test before participating in an exercise routine [51].
Also, some authors recommend fitness evaluations to be used as a baseline for exercise prescription in MS patients. Using these assessments, the physician can formulate an appropriate initial exercise program [53].
After medical clearance was obtained by physician, exercise professionals should use proper fitness tests to estimate the patient’s cardiorespiratory, musculoskeletal fitness, as well as neuromuscular/functional competence [53]. These tests should be selected according to the patient’s tolerance and goals [18, 54, 55]. Fitness tests should be performed according to the guidelines of American College of Sports Medicine [51]. The six minute walk test (6MWT) requiring minimal apparatus, is a valid tool for MS patients, and is applicable for patients who use walkers, canes, and assistive devices [56, 57]. Other proper tests consist of arm, leg, or combined leg and arm cycle ergometry and recumbent stepping.
Table 1 describes suggestions for testing cardiorespiratory and musculoskeletal fitness, as well as neuromuscular/functional competence.
Full size table
Exercise program
The individualized exercise program should be designed to address a patient’s chief complaint or goal—to improve strength, endurance, balance, coordination, fatigue, etc. It should consider a patient’s baseline impairments and capabilities [18, 50]. The prescription should include all the necessary components, such as frequency, duration, intensity, modalities to be used, and precautions to be observed [50].
Exercise staircase model
An exercise staircase model has been proposed for exercise prescription and progression for a broad spectrum of MS patients [23].
At the base of the staircase is the passive range of motion exercises. This serves as the foundation and is suitable for the most physically and cognitively disabled. These exercises should be done no less than once daily.
The next step up the staircase is the active range of motion exercises. These are proper for less disabled MS individuals and may be carried out with or without gravity eliminationas strength allows. Even when diffused weakness exists, resistance exercises of cautiously chosen muscles, perhaps not more than 2 per limb, may still permit efficient strengthening. In motivated patients with mild MS, focused muscle strengthening with progressive resistive exercises may be effective.
The third and highest step in the staircase is integrated exercises. Integrated exercises use a combination of strength, endurance, flexibility, balance, and coordination exercises [16, 23]. Recent studies have also shown that combined exercisetraining may have advantages, especiallyin reducing fatigue perception, and improving someaspects of QOL [58, 59]. The exact combination of exercises should be individualized according to patient needs and capabilities. Aquatic exercise is a good example of an integrated exercise, simultaneously incorporating endurance, resistance, flexibility and balance components [16, 23].
Aerobic exercises
In general, aerobic training of low to moderate intensity produced improvements in aerobic capacity and in measures of HRQL, mood, and depression in patients with mild to moderate MS (EDSS < 7). Aerobic training is generally safe and well tolerated in these patients [13, 16]. Individuals with MS have been shown to make favorable gains in cardiorespiratory fitness within a short span of 4 weeks [18, 60].
Bicycle ergometry, arm ergometry, arm-leg ergometry, aquatic exercise, and treadmill walking may all be suggested, although rowing and running are only recommended for MS patients with proper functioning [13, 54, 55, 60,61,62,63,64,65,66,67]. Currently, the use of robot assisted weight supported treadmills has shown promising results in MS patients [68,69,70,71]. Exercise frequency of 2–5 weekly sessions is recommended according to the patient’s toleration. It is preferred to set these sessions in non-resistance training days [13, 53,54,55]. Starting with intensity of 40%–70% of VO2max, 60%–80% of maximal heart rate or 40%–60% heart rate reserve is recommended [13, 18, 53, 63, 64]. A rating of percieved exertion (RPE) scale of 11–13 (fairly light to somewhat hard) is another valuable alternative for exercise intensity. As autonomic dysfunction (a common finding in MS patients) may attenuate the HR response to exercise in MS patients, the use of the RPE scale is advised throughout the exercise [13, 53,54,55].
Depending on the level of patient’s disability, the initial training duration of 10–40 min is suggested. At first, it may be splitted to three 10-min bouts [13, 53,54,55]. During the first 2–6 months, progression should be attained by increasing the duration or frequency of exercise sessions. After this time, it should be checked to find out whether a higher intensity is tolerable. In this condition, one training session may be replaced with interval training (up to 90% of VO2max) [13, 18, 53,54,55].
Resistance exercises
It is important that resistance training should be supervized for safety by an experienced staff until the MS patient is contented with the program [13]. Other than safety concern, it has been shown that supervised is more effective than nonsupervised resistance training [13, 72].
In terms of resistance training modalities, the use of weight machines (i.e., closed kinetic chains) is preferred to free weights (i.e., open kinetic chains) for safety, especially in the initial training phase [13]. If weight machines are not practicable, a home based exercise program using elastic bands and/or body weight as resistance should be considered as a substitute. However, it is not easy to achieve the same benefit from this type of exercises, as it can be achieved using weight machines [13, 18].
Training frequency of 2–3 weekly sessions is well tolerated and gives rise to significant progress in patients. Training intensity should be set in the range of 8 to 15 repetition maximum (RM) with 60%–80% of 1RM. Initial starting intensities of approximately 15 RM is suitable [53,54,55]. This should be gradually increased over several months toward intensities of approximately 8 to 10 RM [8, 18]. Resistance can be securely added by 2% to 5% when 15 repetitions are properly carried out in successive training sessions [8, 18]. However, day-to-day variability in fatigue will likely justify flexibility in the resistance program. The rate of progression should permit for full recovery between exercise sessions to prevent overuse musculoskeletal injuries [13, 18].
The patient should begin with 1 to 3 sets, which can be gradually increased over a few months to 3 to 4 sets of each exercise. Allow rest breaks of 2 to 4 min between sets and exercises [16].
Regarding the number of exercises, a whole-body program including 4 to 10 exercises is suitable. As a general rule regarding the exercise order, large muscle group exercises should be performed before small muscle group exercises, and multiple-joint exercises before single-joint exercises [13, 53, 73]. Prioritize lower extremity over upper extremity exercises. In MS patients, the lower extremity strength deficit is greater than that of the upper extremity [13, 74].
Balance training of agonist/antagonist muscle groups is also necessary. Particular emphasis should be placed on the posterior shoulder girdle, spine, hip and knee extensors, and dorsiflexor muscles [4,5,6, 9]. However, any contraindications based on individual impairments should be addressed [16, 18].
Sample exercises include shoulder press, seated scapular row, latissimus pull-downs, chest press, knee extensions, seated leg press, seated hamstring curls, biceps curls, seated triceps extensions, seated back extensions and abdominal crunches, and chair sit to stands [53,54,55].
In terms of precautions, weight lifting in a seated position (as in most weight machines) is preferred to minimize the risk of falling with free weights. If an individual has impaired proprioception or coordination, the exercise should be done under supervision [16, 18]. Also, compared to the endurance exercise, resistance training in heat sensitive patients less frequently cause symptom exacerbations due to increased body temperature [18].
Flexibility and stretching exercises
Individuals with MS usually have limited range of motion as a result of spasticity and prolonged immobility. Flexibility exercises are recommended to lengthen muscles, offset the effects of spasticity, enhance joint mobility, and improve balance and posture [18]. These exercises should be performed at least daily for 10 to 15 min [18, 75, 76]. Stretching should be done before and after exercise sessions and must involve both upper and lower body muscle groups used in the program. The neck extensors, anterior shoulder girdle, hip flexors, hamstring, hip adductors and plantar flexors should be especially emphasized [53,54,55]. Spastic muscles must be particularly targeted. Stretches should be slow, gentle, and prolonged. The stretch should be up to the end of the comfort range and held there for 20 to 60 s. Ballistic stretch or bouncing with the stretch is not recommended. Furthermore, stretching should not be painful. Individuals who need assistance with stretching may use a towel, rope, or partner. For immobilized patients with spasticity, passive stretching may be done by an expert therapist. Passive range of motion above the joint of a paralysed area is recommended. Complementary techniques such as deep breathing, light massage and progressive muscle relaxation techniques may also be beneficial. Supervized yoga or tai chi classes may be suitable for doing stretching exercises in higher-functioning MS patients [16, 18, 62].
Balance and coordination exercises
Particular attention should be paid to include activities for improvement of balance and coordination. In these activities, the MS patient should shift the centre of gravity and respond to external signals. Swiss ball exercise with coordinated movements and bilateral muscle actions may increase coordination and balance, as well. This type of exercise is extremely helpful to increase strength and flexibility, as well. Tai Chi exercises with slow eccentric movements may also be beneficial to maintain balance, strength and range of motion. For patients with insufficient stability or strength to take part in the mentioned activities, coordination and balance drills may be done in shallow pools. In this milieu, the risk of falling or injury due to balance loss is minimised and support of the water will permit the accomplishment of challenging movements, when it is not possible on land. Improvement of posture, flexibility, coordination and muscle tone are potential advantages of water exercise [6].
Respiratory muscle training
Adaptation of respiratory muscles to training programs can occur similar to skeletal muscles [18].
In a study, Foglio et al. (1994) examined respiratory muscle function and exercise capacity in MS patients. They concluded that in patients, reduction in exercise tolerance may be associated, at least partially, to diminished respiratory muscle strength [77].
O’Kroy et al. (1993) showed that respiratory muscle training enhanced maximal inspiratory and expiratory pressures, controlled breathing exercises and increased respiratory muscle endurance in MS patients. The use of ventilatory resistance training devices may be helpful and increase respiratory muscle strength [78].
Special precautions
MS patients are especially susceptible to exercise-related fatigue, heat intolerance, and falling [53,54,55]. Furthermore, some problems such as spasticity, neurologic or cognitive deficits, and urinary incontinence may influence the exercise program. So, special measures should be considered in these cases. A summary of these precautions and safety recommendations are listed in Table 2.
Full size table
Fatigue
There are some concerns about the potential effect of exercise on exacerbation of fatigue in MS patients. However, the existing evidence supports the fact that regular exercise training is linked with a small but important reduction in fatigue among persons with MS [39, 63, 79].
Exercise on elliptical machine may result in significant reduction of fatigue among MS patients. So, this type of exercise may be a useful part of MS rehabilitation programs [80]. Aquatic exercise may also successfully improve fatigue of MS patients and may be considered in the rehabilitation of these patients [34].
Heat intolerance
A common concern with exercise in MS patients is potentially prompting Uhthoff phenomenon. Uhthoff phenomenon is defined as developing transient symptoms such as amblyopia or blurred vision triggered by overheating from exercise [6, 23]. The exact mechanism of Uhthoff phenomenon is not determined. It may be the result of heat-worsened conduction across partially demyelinated axons, fatigue of damaged neuronal pathways with repetitive nerve transmission, [23, 81] or a hormonal factor produced by cooling [16]. Exercise-induced Uhthoff phenomenon should not be considered as a contraindication for exercise [23]. Fortunately, temporary and mild heat stress causes only transient exacerbation of symptoms without apparent remaining impairment after normothermia is achieved [18]. It often settles within an hour or even sooner with rapid cooling [23]. Moreover, it is still more common in MS patients to respond to exercise in heat conditions with just general fatigue rather than Uhthoff phenomenon with focal neurologic deficits [23, 82]. Studies have demonstrated that usual exercise does not considerably increase core body temperature. A study reported a mean rectal temperature change of 0.1̊ C during land-based exercise and — 0.1̊C during water-based exercise [83]. Alternatively, normal thermoregulatory responses (e.g., sweating and peripheral vasodilatation) that preserve a stable core temperature during usual exercise may be impaired in MS patients. In such cases, an increase in core temperature of even less than 1̊ C may trigger heat-related symptoms [16, 23]. The use of cooling devices such as head-vest liquid cooling garment may provide some modest benefits for MS patients [84, 85]. Another study showed the reduced fatigue and improved ambulation for up to 3 h postcooling with the use of either the liquid cooling system or an icepack suit [23, 85, 86]. When engaging in pool-based aquatic exercises, the ideal water temperature for heat sensitive MS patients seems to be between 27 and 29 ̊C [18, 23, 87, 88]. Temperatures below 27 ̊ C can paradoxically enhance spasticity [23, 89].
MS patients, especially those who are heat-sensitive, should avoid scheduling exercise sessions in the hottest times of the day or times when they experience greater fatigue. Exercise sessions in the early morning, when there is cooler temperature and lower body temperature, may be more endurable than in the afternoon [18, 90]. Moreover, resistance exercise is more tolerable than endurance exercise for heat sensitive MS patients and should be encouraged to incorporate resistance exercises in their routines [91].
Particularly for individuals with heat sensitivity, several investigators have recommended pre-exercise cooling strategies, such as the use of cooling devices, [6, 18, 50, 92] cold water lower body immersion, [18] or taking a tepid bath 20 to 30 min before (and after) exercise [23]. Individuals should wear light exercise clothing or may even try exercising with a cooling vest. The exercise area temperature should be kept cool through the use of fans or air conditioning [16, 23].
Risk of falling
Special attention is needed for patients at high risk of falling due to the balance and coordination problems as well as sensory and proprioceptive deficits. These issues should be particularly considered when planning and supervising exercise sessions in MS patients [13, 16].
Conclusion
Exercise should be considered as a safe and effective means of rehabilitation in MS patients. Existing evidence has shown that a supervised and individualized exercise program can improve physical fitness, functional capacity, quality of life and modifiable impairments in MS patients. There are general guidelines that may be followed for exercise prescription for the MS population. These guidelines should be adapted according to the patient’s needs, abilities and preferences.
Abbreviations
- BP:
-
blood pressure
- EDSS:
-
Expanded Disability Status Scale
- HR:
-
heart rate
- HRQOL:
-
Health related quality of life
- MS:
-
Multiple sclerosis
- QOL:
-
Quality of life
- RM:
-
repetition maximum
- RPE:
-
Rate of precieved exhaustion
- RPE:
-
ratings of perceived exertion
- VO2max:
-
maximal oxygen consumption
- VO2peak:
-
peak oxygen consumption
References
-
Pilutti LA, Platta ME, Motl R, Latimer-Cheung AE. The safety of exercise training in multiple sclerosis: a systematic review. J Neurol Sci [review]. 2014;343:3–7.
Article
Google Scholar
-
Swank C, Thompson M, Medley A. Aerobic exercise in people with multiple sclerosis: its feasibility and secondary benefits. Int J MS Care. 2013;15(3):138–45.
Article
PubMed
PubMed CentralGoogle Scholar
-
Motl RW, Sandroff BM. Benefits of exercise training in multiple sclerosis. Curr Neurol Neurosci Rep. 2015;15(9):62.
Article
PubMedGoogle Scholar
-
Romberg A, Virtanen A, Aunola S, Karppi SL, Karanko H, Ruutiainen J. Exercise capacity, disability and leisure physical activity of subjects with multiple sclerosis. Mult Scler. 2004;10(2):212–8.
Article
CAS
PubMedGoogle Scholar
-
Motl RW, Pilutti LA. The benefits of exercise training in multiple sclerosis. Nat Rev Neurol. 2012;8(9):487–97.
Article
PubMedGoogle Scholar
-
Petajan JH, White AT. Recommendations for physical activity in patients with multiple sclerosis. Sports Med. 1999;27(3):179–91.
Article
CAS
PubMedGoogle Scholar
-
Sa MJ. Exercise therapy and multiple sclerosis: a systematic review. J Neurol. 2014;261(9):1651–61.
Article
PubMedGoogle Scholar
-
White L, McCoy S, Castellano V, Gutierrez G, Stevens J, Walter G, et al. Resistance training improves strength and functional capacity in persons with multiple sclerosis. Mult Scler. 2004;10(6):668–74.
Article
CAS
PubMedGoogle Scholar
-
Gutierrez GM, Chow JW, Tillman MD, McCoy SC, Castellano V, White LJ. Resistance training improves gait kinematics in persons with multiple sclerosis. Arch Phys Med Rehabil. 2005;86(9):1824–9.
Article
PubMedGoogle Scholar
-
Asano M, Dawes DJ, Arafah A, Moriello C, Mayo NE. What does a structured review of the effectiveness of exercise interventions for persons with multiple sclerosis tell us about the challenges of designing trials? Mult Scler. 2009;15(4):412–21.
Article
CAS
PubMedGoogle Scholar
-
O’Connor P. Key issues in the diagnosis and treatment of multiple sclerosis. An overview Neurology. 2002;59(6 Suppl 3):S1–33.
PubMed
Google Scholar
-
Grima DT, Torrance GW, Francis G, Rice G, Rosner AJ, Lafortune L. Cost and health related quality of life consequences of multiple sclerosis. Mult Scler. 2000;6(2):91–8.
Article
CAS
PubMedGoogle Scholar
-
Dalgas U, Stenager E, Ingemann-Hansen T. Multiple sclerosis and physical exercise: recommendations for the application of resistance-, endurance- and combined training. Mult Scler. 2008;14(1):35–53.
Article
CAS
PubMedGoogle Scholar
-
Gallien P, Nicolas B, Robineau S, Petrilli S, Houedakor J, Durufle A. Physical training and multiple sclerosis. Ann Readapt Med Phys. 2007;50(6):373–6. 69-72
Article
CAS
PubMedGoogle Scholar
-
Pilutti LA, Platta ME, Motl RW, Latimer-Cheung AE. The safety of exercise training in multiple sclerosis: a systematic review. J Neurol Sci. 2014;343(1):3–7.
Article
PubMedGoogle Scholar
-
Sandoval AE. Exercise in multiple sclerosis. Phys Med Rehabil Clin N Am. 2013;24(4):605–18.
Article
PubMedGoogle Scholar
-
Feltham MG, Collett J, Izadi H, Wade DT, Morris MG, Meaney AJ, et al. Cardiovascular adaptation in people with multiple sclerosis following a twelve week exercise programme suggest deconditioning rather than autonomic dysfunction caused by the disease Results from a randomized controlled trial. Eur J Phys Rehabil Med. 2013;49(6):765–74.
CAS
PubMedGoogle Scholar
-
White LJ, Dressendorfer RH. Exercise and multiple sclerosis. Sports Med. 2004;34(15):1077–100.
Article
PubMedGoogle Scholar
-
Huang M, Jay O, Davis SL. Autonomic dysfunction in multiple sclerosis: implications for exercise. Auton Neurosci. 2015;188:82–5.
Article
PubMedGoogle Scholar
-
Formica CA, Cosman F, Nieves J, Herbert J, Lindsay R. Reduced bone mass and fat-free mass in women with multiple sclerosis: effects of ambulatory status and glucocorticoid use. Calcif Tissue Int. 1997;61(2):129–33.
Article
CAS
PubMedGoogle Scholar
-
Lambert CP, Lee Archer R, Evans WJ. Body composition in ambulatory women with multiplesclerosis. Arch Phys Med Rehabil. 2002;83(11):1559–61.
Article
PubMedGoogle Scholar
-
White AT, Wilson TE, Davis SL, Petajan JH. Effect of precooling on physical performance in multiple sclerosis. Mult Scler. 2000;6(3):176–80.
Article
CAS
PubMedGoogle Scholar
-
Brown TR, Kraft GH. Exercise and rehabilitation for individuals with multiple sclerosis. Phys Med Rehabil Clin N Am. 2005;16(2):513–55.
Article
PubMedGoogle Scholar
-
Mostert S, Kesselring J. Effects of a short term exercise training programme on aerobic fitness, fatigue, health perception and activity level of subjects with multiple sclerosis. multiple sclerosis. 2002;8(2):161–8.
-
Latimer-Cheung AE, Pilutti LA, Hicks AL, Martin Ginis KA, Fenuta AM, MacKibbon KA, et al. Effects of exercise training on fitness, mobility, fatigue, and health-related quality of life among adults with multiple sclerosis: a systematic review to inform guideline development. Arch Phys Med Rehabil. 2013;94(9):1800–28. e3
Article
PubMedGoogle Scholar
-
Rampello A, Franceschini M, Piepoli M, Antenucci R, Lenti G, Olivieri D, et al. Effect of aerobic training on walking capacity and maximal exercise tolerance in patients with multiple sclerosis: a randomized crossover controlled study. Phys Ther. 2007;87(5):545–55.
Article
PubMedGoogle Scholar
-
Surakka J, Romberg A, Ruutiainen J, Aunola S, Virtanen A, Karppi SL, et al. Effects of aerobic and strength exercise on motor fatigue in men and women with multiple sclerosis: a randomized controlled trial. Clin Rehabil. 2004;18(7):737–46.
Article
PubMedGoogle Scholar
-
Motl RW, McAuley E, Snook EM. Physical activity and multiple sclerosis: a meta-analysis. Mult Scler. 2005;11(4):459–63.
Article
PubMedGoogle Scholar
-
DeBolt LS, McCubbin JA. The effects of home-based resistance exercise on balance, power, and mobility in adults with multiple sclerosis. Arch Phys Med Rehabil. 2004;85(2):290–7.
Article
PubMedGoogle Scholar
-
Kjølhede T, Vissing K, Dalgas U. Multiple sclerosis and progressive resistance training: a systematic review. Mult Scler J. 2012;18(9):1215–28.
Article
Google Scholar
-
Shabas D, Weinreb H. Preventive healthcare in women with interferon beta-1b in MS: results of an open label trial. Neurol- multiple sclerosis. J Womens Health Gend Based Med. 2000;9(4):389–95.
Article
CAS
PubMedGoogle Scholar
-
Motl RW, Learmonth YC, Pilutti LA, Gappmaier E, Coote S. Top 10 research questions related to physical activity and multiple sclerosis. Res Q Exerc Sport. 2015;86(2):117–29.
Article
PubMedGoogle Scholar
-
Cameron MH, Lord S. Postural Control in Multiple Sclerosis: Implications for Fall Prevention. Curr Neurol Neurosci Rep. 2010;10:407–12.
Article
PubMedGoogle Scholar
-
Kargarfard M, Etemadifar M, Baker P, Mehrabi M, Hayatbakhsh R. Effect of aquatic exercise training on fatigue and health-related quality of life in patients with multiple sclerosis. Arch Phys Med Rehabil. 2012;93(10):1701–8.
Article
PubMedGoogle Scholar
-
Rafeeyan Z, Azarbarzin M, Moosa FM, Hasanzadeh A. Effect of aquatic exercise on the multiple sclerosis patients’ quality of life. Iran J Nurs Midwifery Res. 2010;15(1):43–7.
PubMed
PubMed CentralGoogle Scholar
-
Cattaneo D, Jonsdottir J, Zocchi M, Regola A. Effects of balance exercises on people with multiple sclerosis: a pilot study. Clin Rehabil. 2007;21(9):771–81.
Article
CAS
PubMedGoogle Scholar
-
Motl RW. Benefits, safety, and prescription of exercise in persons with multiple sclerosis. Expert Rev Neurother. 2014;14(12):1429–36.
Article
CAS
PubMedGoogle Scholar
-
Heine M, van de Port I, Rietberg MB, van Wegen EE, Kwakkel G. Exercise therapy for fatigue in multiple sclerosis. Cochrane Database Syst Rev. 2015;11(9):CD009956.
Google Scholar
-
Andreasen AK, Stenager E, Dalgas U. The effect of exercise therapy on fatigue in multiple sclerosis. Mult Scler. 2011;17(9):1041–54.
Article
CAS
PubMedGoogle Scholar
-
Karpatkin HI. Multiple sclerosis and exercise: a review of the evidence. Int J MS Care. 2005;7(2):36–41.
Article
Google Scholar
-
Braley TJ, Chervin RD. Fatigue in multiple sclerosis: mechanisms, evaluation, and treatment. Sleep. 2010;33(8):1061–7.
Article
PubMed
PubMed CentralGoogle Scholar
-
Petajan JH, Gappmaier E, White AT, Spencer MK, Mino L, Hicks RW. Impact of aerobictraining on fitness and quality of life in multiple sclerosis. Ann Neurol. 1996;39:432–41.
Article
CAS
PubMedGoogle Scholar
-
Stuifbergen AK, Blozis SA, Harrison TC, Becker HA. Exercise, functional limitations, and quality of life: a longitudinal study of persons with multiple sclerosis. Arch Phys Med Rehabil. 2006;87(7):935–43.
Article
PubMedGoogle Scholar
-
Dalgas U, Stenager E, Jakobsen J, Petersen T, Hansen HJ, Knudsen C, et al. Fatigue, mood and quality of life improve in MS patients after progressive resistance training. Mult Scler. 2010;16(4):480–90.
Article
CAS
PubMedGoogle Scholar
-
Prakash RS, Snook EM, Motl RW, Kramer AF. Aerobic fitness is associated with gray matter volume and white matter integrity in multiple sclerosis. Brain Res. 2010;1341:41–51.
Article
CAS
PubMedGoogle Scholar
-
Doring A, Pfueller CF, Paul F, Dorr J. Exercise in multiple sclerosis — an integral component of disease management. EPMA J. 2011;3(1):2.
Article
PubMed
PubMed CentralGoogle Scholar
-
Dalgas U, Stenager E. Multiple sclerosis and physical training. Ugeskr Laeger. 2005;167(14):1495–9.
PubMed
Google Scholar
-
Dalgas U, Stenager E. Exercise and disease progression in multiple sclerosis: can exercise slow down the progression of multiple sclerosis? Ther Adv Neurol Disord. 2012 Mar;5(2):81–95.
Article
PubMed
PubMed CentralGoogle Scholar
-
Rietberg MB, Brooks D, Uitdehaag BM, Kwakkel G. Exercise therapy for multiple sclerosis. Cochrane Database Syst Rev. 2005;1:CD003980.
Google Scholar
-
Vollmer T, Benedict R, Bennett S. Exercise as prescriptive therapy in multiple sclerosis. Int J MS Care. 2012;14:2–14.
Article
Google Scholar
-
Medicine ACoS. ACSM’s Guidelines for exercise testing and prescription: Lippincott Williams & Wilkins; 2013.
-
Taylor R. Rehabilitation of persons with multiple sclerosis. Phys Med Rehabil Phila: WB Saunders. 1996:1105–7.
-
Ronai P, LaFontaine T, Bollinger L. Exercise guidelines for persons with multiple sclerosis. Strength & Conditioning Journal. 2011;33(1) 30–3
-
Jackson K, Mulcare J. Multiple sclerosis. In: Myers J, Nieman D, editors. ACSM’s Resources for clinical exercise physiology. 2nd ed. Baltimore: Lippincott Williams & Wilkins; 2009. p. 34–43.
Google Scholar
-
Jackson K, Mulchare J. Multiple sclerosis. In: Durstine JL, Moore GE, Painter PL, Roberts SO, editors. ACSM’s Exercise Management for Persons with chronic diseases and disabilities. 3rd ed. Champaign, IL: Human kinetics; 2009. p. 321–6.
Google Scholar
-
Goldman MD, Marrie RA, Cohen JA. Evaluation of the six-minute walk in multiple sclerosis subjects and healthy controls. Mult Scler. 2008;14(3):383–90.
Article
PubMedGoogle Scholar
-
Savci S, Inal-Ince D, Arikan H, Guclu-Gunduz A, Cetisli-Korkmaz N, Armutlu K, et al. Six-minute walk distance as a measure of functional exercise capacity in multiple sclerosis. Disabil Rehabil. 2005;27(22):1365–71.
Article
PubMedGoogle Scholar
-
Gobbi E, Carraro A. Effects of a combined aerobic and resistance exercise program in people with multiple sclerosis: a pilot study. Sport Sciences for Health. 2016;12(3):437–42.
Article
Google Scholar
-
Latimer-Cheung AE, Pilutti LA, Hicks AL, Ginis KAM, Fenuta AM, MacKibbon KA, et al. Effects of exercise training on fitness, mobility, fatigue, and health-related quality of life among adults with multiple sclerosis: a systematic review to inform guideline development. Arch of Phys Med Rehabil. 2013;94(9) 1800–28. e3
-
Mostert S, Kesselring J. Effects of a short-term exercise training program on aerobic fitness, fatigue, health perception and activity level of subjects with multiple sclerosis. Mult Scler. 2002;8(2):161–8.
Article
CAS
PubMedGoogle Scholar
-
Kileff J, Ashburn A. A pilot study of the effect of aerobic exercise on people with moderate disability multiple sclerosis. Clin Rehabil. 2005;19(2):165–9.
Article
CAS
PubMedGoogle Scholar
-
Oken BS, Kishiyama S, Zajdel D, Bourdette D, Carlsen J, Haas M, et al. Randomized controlled trial of yoga and exercise in multiple sclerosis. Neurology. 2004;62(11):2058–64.
Article
CAS
PubMedGoogle Scholar
-
Petajan JH, Gappmaier E, White AT, Spencer MK, Mino L, Hicks RW. Impact of aerobic training on fitness and quality of life in multiple sclerosis. Ann Neurol. 1996;39(4):432–41.
Article
CAS
PubMedGoogle Scholar
-
Ponichtera-Mulcare JA, Mathews T, Barrett PJ, Gupta SC. Change in aerobic fitness of patients with multiple sclerosis during a 6-month training program. Res Sports Med: An Int J. 1997;7(3–4):265–72.
Google Scholar
-
Schulz K-H, Gold SM, Witte J, Bartsch K, Lang UE, Hellweg R, et al. Impact of aerobic training on immune-endocrine parameters, neurotrophic factors, quality of life and coordinative function in multiple sclerosis. J Neurol Sci. 2004;225(1):11–8.
Article
CAS
PubMedGoogle Scholar
-
Van den Berg M, Dawes H, Wade D, Newman M, Burridge J, Izadi H, et al. Treadmill training for individuals with multiple sclerosis: a pilot randomised trial. J Neurol Neurosurg Psychiatry. 2006;77(4):531–3.
Article
PubMed
PubMed CentralGoogle Scholar
-
Newman M, Dawes H, Van den Berg M, Wade D, Burridge J, Izadi H. Can aerobic treadmill training reduce the effort of walking and fatigue in people with multiple sclerosis: a pilot study. Mult Scler. 2007;13(1):113–9.
Article
CAS
PubMedGoogle Scholar
-
Lo AC, Triche EW. Improving gait in multiple sclerosis using robot-assisted, body weight supported treadmill training. Neurorehabil Neural Repair. 2008;22(6):661–71.
Article
PubMedGoogle Scholar
-
Giesser B, Beres-Jones J, Budovitch A, Herlihy E, Harkema S. Locomotor training using body weight support on a treadmill improves mobility in persons with multiple sclerosis: a pilot study. Mult Scler. 2007;13(2):224–31.
Article
PubMedGoogle Scholar
-
Pilutti LA, Lelli DA, Paulseth JE, Crome M, Jiang S, Rathbone MP, et al. Effects of 12 weeks of supported treadmill training on functional ability and quality of life in progressive multiple sclerosis: a pilot study. Arch Phys Med Rehabil. 2011;92(1):31–6.
Article
PubMedGoogle Scholar
-
Wier LM, Hatcher MS, Triche EW, Lo AC. Effect of robot-assisted versus conventional body-weight-supported treadmill training on quality of life for people with multiple sclerosis. J Rehabil Res Dev. 2011;48(4):483–92.
Article
PubMedGoogle Scholar
-
Mazzetti SA, Kraemer WJ, Volek JS, Duncan ND, Ratamess NA, Gomez A, et al. The influence of direct supervision of resistance training on strength performance. Med Sci Sports Exerc. 2000;32(6):1175–84.
Article
CAS
PubMedGoogle Scholar
-
Kraemer WJ, Adams K, Cafarelli E, Dudley GA, Dooly C, Feigenbaum MS, et al. American College of Sports Medicine position stand. Progression models in resistance training for healthy adults. Med Sci Sports Exerc. 2002;34(2):364–80.
Article
PubMedGoogle Scholar
-
Schwid S, Thornton C, Pandya S, Manzur K, Sanjak M, Petrie M, et al. Quantitative assessment of motor fatigue and strength in MS. Neurology. 1999;53(4):743.
Article
CAS
PubMedGoogle Scholar
-
Durstine JL. American college of sports medicine’s exercise management for persons with chronic diseases and disabilities: human kinetics 10%; 2009.
-
Burks JS, Johnson KP. Multiple sclerosis: diagnosis, medical management, and rehabilitation: diagnosis, medical management, and rehabilitation: demos medical; 2000.
-
Foglio K, Clini E, Facchetti D, Vitacca M, Marangoni S, Bonomelli M, et al. Respiratory muscle function and exercise capacity in multiple sclerosis. Eur Respir J. 1994;7(1):23–8.
Article
CAS
PubMedGoogle Scholar
-
O’Kroy JA, Coast JR. Effects of flow and resistive training on respiratory muscle endurance and strength. Respiration. 1993;60(5):279–83.
Article
PubMedGoogle Scholar
-
Pilutti LA, Greenlee TA, Motl RW, Nickrent MS, Petruzzello SJ. Effects of exercise training on fatigue in multiple sclerosis: a meta-analysis. Psychosom Med. 2013;75(6):575–80.
Article
CAS
PubMedGoogle Scholar
-
Huisinga JM, Filipi ML, Stergiou N. Elliptical exercise improves fatigue ratings and quality of life in patients with multiple sclerosis. J Rehabil Res Dev. 2011;48(7):881–90.
Article
PubMedGoogle Scholar
-
Van Diemen H, Van Dongen M, Dammers J, Polman C. Increased visual impairment after exercise (Uhthoff’s phenomenon) in multiple sclerosis: therapeutic possibilities. Eur Neurol. 1992;32(4):231–4.
Article
PubMedGoogle Scholar
-
Ponichtera-Mulcare JA. Exercise and multiple sclerosis. Med Sci Sports Exerc. 1993;25(4):451–65.
CAS
PubMedGoogle Scholar
-
Ponichtera-Mulcare J, Glaser R, Mathews T, Camaione D. In the Field-Maximal aerobic exercise in persons with multiple sclerosis. Clinical Kinesiology. 1993;46:14.
Google Scholar
-
Capello E, Gardella M, Leandri M, Abbruzzese G, Minatel C, Tartaglione A, et al. Lowering body temperature with a cooling suit as symptomatic treatment for thermosensitive multiple sclerosis patients. Ital J Neurol Sci. 1995;16(7):533–9.
Article
CAS
PubMedGoogle Scholar
-
Kraft GH, Alquist AD. Effect of microclimate cooling on physical function in multiple sclerosis (MS). J Rehabil Res Dev. 1997;34:198.
Google Scholar
-
Syndulko K, Woldanski A, Baumhefner RW, Tourtellotte WW. Preliminary evaluation of lowering tympanic temperature for the symptomatic treatment of multiple sclerosis. Neurorehabil Neural Repair. 1995;9(4):205–15.
Article
Google Scholar
-
Peterson C. Exercise in 94 degrees F water for a patient with multiple sclerosis. Phys Ther. 2001;81(4):1049–58.
CAS
PubMedGoogle Scholar
-
Peterson J, Bell G. Aquatic exercise for individuals with multiple sclerosis. Clinical Kinesiology. 1995;49:69.
Google Scholar
-
Chiara T, Carlos J, Martin D, Miller R, Nadeau S. Cold effect on oxygen uptake, perceived exertion, and spasticity in patients with multiple sclerosis. Arch Phys Med Rehabil. 1998;79(5):523–8.
Article
CAS
PubMedGoogle Scholar
-
Noronha M, Vas C, Aziz H. Autonomic dysfunction (sweating responses) in multiple sclerosis. J Neurol Neurosurg Psychiatry. 1968;31(1):19.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Skjerbaek AG, Moller AB, Jensen E, Vissing K, Sorensen H, Nybo L, et al. Heat sensitive persons with multiple sclerosis are more tolerant to resistance exercise than to endurance exercise. Mult Scler. 2013;19(7):932–40.
Article
PubMedGoogle Scholar
-
Grahn DA, Murray JL, Heller HC. Cooling via one hand improves physical performance in heat-sensitive individuals with multiple sclerosis: a preliminary study. BMC Neurol. 2008;8(1):14.
Article
PubMed
PubMed CentralGoogle Scholar
-
Mulchare J, Webb P, Mathews T, Gupta S. Sweat response in persons with multiple sclerosis during submaximal aerobic exercise. Int J Mult Scler Care. 2001;3:26–33.
Google Scholar
-
LaFontaine T. Clients with spinal cord injury, multiple sclerosis, epilepsy, and cerebral palsy. NSCA’s Essentials of Personal Training Earle RW and Baechle TR, eds Champaign, IL: Human Kinetics. 2004:565–8.
Download references
Acknowledgements
The authors would like to thank Development and Research center of Sina Hospital and Mrs. Pourmand (Urology Research Center, Tehran University of Medical Sciences) for editing the manuscript.
Funding
We did not have any sources of funding.
Availability of data and materials
The datasets used and/or analysed during the current study are available from the corresponding author on reasonable request.
Author information
Authors and Affiliations
-
Sports and Exercise Medicine, Sports Medicine Research Center, Neuroscience Institute, Tehran University of Medical Sciences, Tehran, Iran
Farzin Halabchi & Zahra Alizadeh
-
Neurology, MS fellowship, MS Research Center, Neuroscience Institute, Tehran University of Medical Sciences, Tehran, Iran
Mohammad Ali Sahraian
-
Sports and Exercise Medicine, MS Research Center, Neuroscience Institute, Tehran University of Medical Sciences, Tehran, Iran
Maryam Abolhasani
-
Sports and Exercise medicine, Sina MS Research Center, Department of Sports Medicine, Sina Hospital, Hassan Abad Square, Tehran, Iran
Maryam Abolhasani
Authors
- Farzin Halabchi
You can also search for this author in
PubMed Google Scholar - Zahra Alizadeh
You can also search for this author in
PubMed Google Scholar - Mohammad Ali Sahraian
You can also search for this author in
PubMed Google Scholar - Maryam Abolhasani
You can also search for this author in
PubMed Google Scholar
Contributions
HF and AM Wrote the primary draft. SMA Proposed the idea and revised the primary draft. AZ reviewed the literature and approved the primary draft. All authors read and approved the final manuscript.
Corresponding author
Correspondence to
Maryam Abolhasani.
Ethics declarations
Ethics approval and consent to participate
Not applicable.
Consent for publication
Not applicable.
Competing interests
None of the authors had any financial or personal conflicts of interest.
Publisher’s Note
Springer Nature remains neutral with regard to jurisdictional claims in published maps and institutional affiliations.
Rights and permissions
Open Access This article is distributed under the terms of the Creative Commons Attribution 4.0 International License (http://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons license, and indicate if changes were made. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated.
Reprints and Permissions
About this article
Cite this article
Halabchi, F., Alizadeh, Z., Sahraian, M.A. et al. Exercise prescription for patients with multiple sclerosis; potential benefits and practical recommendations.
BMC Neurol 17, 185 (2017). https://doi.org/10.1186/s12883-017-0960-9
Download citation
-
Received: 07 July 2016
-
Accepted: 04 September 2017
-
Published: 16 September 2017
-
DOI: https://doi.org/10.1186/s12883-017-0960-9
Keywords
- Multiple sclerosis
- Exercise
- Fitness
- Balance
- Fatigue
О.Л.Ивко, Л.Н.Прахова, Т.Л.Цветкова, А.Г.Ильвес, И.Г.Никифорова, А.М.Петров, М.В.Вотинцева,И.Д.Столяров
Особенности двигательных нарушений при рассеянном склерозе и способы их медикаментозной коррекции
О.Л.Ивко, Л.Н.Прахова, Т.Л.Цветкова, А.Г.Ильвес, И.Г.Никифорова, А.М.Петров, М.В.Вотинцева,И.Д.Столяров
Рассеянный склероз – демиелинизирующее заболевание ЦНС, наиболее часто поражающее активно работающих людей в возрасте от 15 до 50 лет и приводящее к инвалидизации. Одной из основных причин, ведущей к развитию нетрудоспособности, являются нарушения ходьбы. Походка больных рассеянным склерозом отличается от походки здоровых людей в 35% случаев — уменьшением скорости ходьбы, в 25% случаев — уменьшением в длине шага, в 22% случаев — уменьшением числа шагов в мин, в 23% случаев — увеличением ширины шага [10]. Нарушения ходьбы при рассеянном склерозе чаще всего связаны с поражением пирамидной, мозжечковой систем, расстройствами чувствительности и, более чем у 80% больных, вызваны развитием нижнего спастического парапареза [4].
Под спастичностью понимают зависимое от скорости возрастание сопротивления мышцы (или группы мышц) пассивному растяжению, причем увеличение мышечного сопротивления напрямую зависит от скорости пассивного движения исследуемой конечности [4]. Основными жалобами (связанными с повышенным мышечным тонусом в ногах), которые предъявляют больные, являются: чувство скованности в ногах, быстрая утомляемость, периодические боли и судороги. Физическую активность больного при этом ограничивает не только мышечная слабость, но и выраженное повышение мышечного тонуса. Спастический парез приводит к ограничению объема движений в пораженной конечности, вторичным изменениям в мышцах, суставах и сухожилиях и, как следствие, к контрактурам.
Мышечный гипертонус при рассеянном склерозе носит ряд отличительных особенностей: отмечается нестойкость выраженности мышечной гипертонии (она может носить преходящий характер). Кроме того, имеет место зависимость степени выраженности спастичности от позы больного. При исследовании мышечного тонуса в положении лежа пластический гипертонус часто выражен нерезко, в то время как при ходьбе он значительно нарастает. Урологические заболевания, задержка мочи также могут приводить к усилению синдрома спастичности [8].
Необходимо отметить, что спастичность может играть адаптивную роль. При выраженной степени пареза пациент может использовать конечность как опорную. В таком случае попытка уменьшить спастичность приводит к ухудшению двигательной функции. Поэтому терапия, направленная на коррекцию спастичности, должна быть строго индивидуальной и тщательно мониторируемой.
Для количественной оценки выраженности изменений мышечного тонуса и контроля за проводимой терапией наиболее часто используется модифицированная шкала Эшуорта (Ashworth, 1964). Данный метод не позволяет получить точную количественную информацию о степени ограничения двигательных способностей из-за относительной субъективности: достоверность информации во многом зависит от опыта исследователя.
В клинической практике для коррекции спастичности при рассеянном склерозе наиболее часто используются миорелаксанты с центральным механизмом действия: мидокалм (толперизон), баклофен (лиорезал), сирдалуд (тизанидин). Механизм действия этих препаратов связан с их воздействием на полисинаптические рефлексы, которые участвуют в формировании спастичности, и незначительным влиянием на моносинаптические рефлексы, от которых зависит мышечная сила. Препараты этой группы характеризуются хорошей переносимостью и минимумом побочных эффектов, поэтому они могут быть рекомендованы для длительного приема. Однако, у части пациентов могут развиваться побочные эффекты; чаще они носят дозозависимый характер и проявляются в виде слабости, абдоминального дискомфорта и т.д., что может значительно снижать качество жизни пациентов.
Для диагностики нарушений опорно-двигательного аппарата, планирования процесса реабилитации и оценки эффективности лечебных мероприятий ряд исследователей используют инструментальные методики с регистрацией временных, кинематических, динамических параметров ходьбы и функциональной электромиограммы (ЭМГ) [2]. Наряду с этим, широкое распространение получил также метод педографии – измерения распределения плантарного давления в статике и динамике. Данный метод активно используется для обследования больных сахарным диабетом с синдромом диабетической стопы [3], при изучении особенностей походки пациентов, перенесших инсульт, страдающих болезнью Паркинсона. Результаты исследований могут быть полезны в планировании и оценке эффективности реабилитационных мероприятий [7]. Педографическое обследование больных рассеянным склерозом осуществляется в лаборатории нейроиммунологии Института Мозга человека РАН совместно с ООО «НовелСПб» с 2000 года [1, 5, 6, 9].
Анализ особенностей двигательных нарушений при рассеянном склерозе и оценка влияния на них медикаментозной коррекции и реабилитационных процедур помогут сформировать новые подходы в изучении механизмов двигательных нарушений, расширить возможности диагностики и оптимизировать проводимую терапию, что определяет актуальность настоящего исследования.
Целью работы являлся анализ нарушений походки у больных рассеянным склерозом и возможности медикаментозной коррекции нарушений, связанных с повышением мышечного тонуса в ногах.
Материалы и методы. Анализ особенностей походки при рассеянном склерозе с помощью метода педографии проводился у 95 пациентов. Все обследуемые были разделены на две группы в зависимости от тяжести инвалидизации по шкале Куртцке, им проводился неврологический осмотр и оценивалась тяжесть заболевания по шкалам FS и EDSS.
Характеристика групп пациентов приведена в таблице 1 (группа сравнения – 52 здоровых добровольца (18 мужчин, 34 женщины) в возрасте от 20 до 27 лет).
Таблица 1
Основные данные по количеству пациентов, распределению по полу и возрасту, среднему баллу EDSS и FS
|
EDSS≤1,5 (группа 1) |
EDSS>1,5 (группа 2) |
|
|
Число больных (мужчины/женщины) |
34(11/23) |
61(20/41) |
|
Возраст (годы) |
35±12 |
38±8 |
|
Средний балл EDSS |
1,2±0,3 |
3,2±1,1 |
|
Нарушения в пирамидной системе |
1,3±0,6 |
2,5±0,9 |
|
Нарушения в мозжечковой системе |
1,1±0,4 |
2,3±0,8 |
Часть из обследованных пациентов, у которых отмечался повышенный мышечный тонус в ногах, получала медикаментозную коррекцию препаратом мидокалм. Они были включены в отдельную группу, состоящую из 22 пациентов (10 мужчин и 12 женщин в возрасте от 33 до 49 лет). Инвалидизация больных по шкале EDSS составила от 3 до 6 баллов. У всех пациентов был достоверный рассеянный склероз (согласно критериям Мак-Дональда), ремиттирующий тип течения заболевания (вне обострения). Отсутствовали тяжелые когнитивные нарушения. В зависимости от выраженности мышечного гипертонуса в ногах, все пациенты были разделены на две группы в соответствии со шкалой Эшуорта:
1. С легкой спастичностью (от 1 до 1+ баллов);
2. С выраженной спастичностью (2 и более баллов).
Эти группы пациентов были относительно однородны по полу, возрасту и длительности заболевания, значимые различия имели место в бальной оценке EDSS, FS, что соответствует большей тяжести инвалидизации пациентов 2-й группы. Все пациенты наблюдались амбулаторно.
Общая характеристика групп больных по полу, возрасту, длительности заболевания, тяжести неврологического дефицита и инвалидизации (по шкалам FS, EDSS) представлена в таблице 2.
Таблица 2
Характеристика групп больных, получивших терапию препаратом мидокалм
|
Группа 1 |
Группа 2 |
P |
|
|
Число больных (мужчины/женщины) |
9 (5/4) |
7 (3/4) |
|
|
Возраст (годы) |
41±6 |
41±8 |
|
|
Длительность заболевания рассеянным склерозом (годы) |
6.9±4.6 |
7±2 |
|
|
EDSS (баллы) |
3.4±0.5 |
4.9±0.8 |
<0.001 |
|
Нарушения в пирамидной системе (баллы по FS) |
2.4±0.7 |
2.9±0.4 |
|
|
Мозжечковые нарушения (баллы по FS) |
1.9±0.6 |
3.1±0.7 |
0.002 |
|
Спастичность (левая нога) |
0.9±0.4 |
2.1±0.7 |
0.002 |
|
Спастичность (правая нога) |
1.2±0.3 |
1.5±0.5 |
Пациенты, получавшие медикаментозную коррекцию, прошли комплексное неврологическое и нейропсихофизиологическое обследование:
1) неврологический статус и тяжесть инвалидизации оценивались по общепринятым шкалам FS и EDSS (Kurtzke J., 1983);
2) для оценки спастичности (количественная оценка выраженности изменений мышечного тонуса) использовалась шкала Эшуорта;
3) качество жизни оценивалось пациентом с помощью опросника – EuroQol;
4) нарушения распределения плантарного давления оценивались с помощью метода педографии. Измерение осуществлялось с помощью платформы Emed-at 25 system (Novel, Мюнхен, Германия), частота 25 Гц, плотность датчиков – 2 датчика/см2. Использовался протокол “первого шага”, по 5 измерений для левой и правой ног. Измерения проводились до и после курса терапии.
Анализировались следующие параметры: время контакта (мс), пиковое и среднее давления (кПа), максимальная сила (в % к весу тела), интегралы»давление-время» (кПа*с) и»сила-время» (в % к весу тела*с). Для хранения и анализа анамнестических данных, результатов оценки EDSS и FS, результатов осмотра стоп, измеренных данных, расcчитанных параметров распределения давления и определения анатомических областей стопы использовалось программное обеспечение, разработанное Novel.
Неврологический статус, мышечный тонус оценивались до начала терапии в процессе титрации дозы мидокалма и по окончании курса лечения в подобранной дозе (1 мес), педографическое обследование проводилось дважды: до лечения и после окончания курса терапии.
Для сравнения между группами использовался однофакторный анализ ANOVA.
Группе пациентов с повышенным мышечным тонусом в ногах с целью коррекции этих нарушений был назначен мидокалм. Данный препарат был выбран нами за выраженный антиспастический эффект, хорошую переносимость даже в высоких суточных дозировках и при длительном приеме, отсутствие привыкания, отсутствие седативного эффекта и влияния на координацию движений, что, безусловно, является важным у данной группы пациентов.
Результаты и их обсуждение. В таблице 3 приведены значимые отличия в параметрах распределения давления для двух групп больных рассеянным склерозом в сравнении с параметрами давления контрольной группы.
Таблица3
Значимые отличия (р<0.001) в параметрах распределения плантарного давления в группах больных с EDSS≤1,5 (34 пациента) и EDSS>1,5 (61 пациент) в сравнении со здоровыми добровольцами
|
Параметр |
Отдел стопы |
EDSS≤1,5 |
EDSS>1,5 |
Здоровые добровольцы |
|
Пиковое давление (кПа) |
Пятка |
292±108 |
260±110 |
334±80 |
|
ПГ(плюсневая головка)2 |
321±144 |
270±94 |
365±132 |
|
|
ПГ3 |
305±136 |
266±103 |
349±111 |
|
|
Среднее давление (кПа) |
Пятка |
141±35 |
131±39 |
|
|
ПГ2 |
150±41 |
139±38 |
||
|
Максимальная сила (% к весу тела) |
Пятка |
67±15 |
62±18 |
76±11 |
|
Средний отдел |
20±12 |
17±12 |
19±7 |
|
|
ПГ2 |
24±6 |
21±6 |
25±6 |
|
|
Интеграл»давление-время» (кПа*сек) |
ПГ2 |
148±70 |
134±52 |
130±46 |
|
ПГ5 |
77±63 |
95±90 |
82±64 |
|
|
2 палец |
61±41 |
77±77 |
47±30 |
|
|
Интеграл»сила-время» (% к весу тела*сек) |
2 палец |
2±1 |
2±2 |
8±5 |
|
Время контакта (мс) |
ПГ5 |
849±197 |
915±301 |
690±100 |
|
Время контакта (% к времени переката) |
ПГ5 |
73±9 |
75±9 |
74±6 |
|
2 палец |
62±15 |
66±18 |
57±14 |
|
|
Начало контакта (% к времени переката) |
ПГ1 |
17±8 |
15±10 |
19±6 |
|
ПГ4 |
11±4 |
9±5 |
12±4 |
|
|
ПГ5 |
14±6 |
12±6 |
13±4 |
|
|
2 палец |
37±15 |
33±17 |
43±13 |
|
|
Площадь контакта (см2) |
Средний отдел |
25±10 |
22±10 |
27±4 |
|
2 палец |
4±1 |
4±2 |
4±1 |
Усредненные картины распределения плантарного давления для сравниваемых групп представлены на рисунке 1.
EDSS≤1.5 EDSS>1.5
Здоровые добровольцы
Рис.1. Усредненные картины распределения плантарного давления в сравнении с контрольной группой.
На основании полученных данных можно дать следующую характеристику походки пациентов, страдающих рассеянным склерозом, с различной степенью инвалидизации:
1. Походка пациентов с минимальной степенью инвалидизации (EDSS≤1.5) практически не отличается от походки здоровых пациентов.
2. Для пациентов с умеренным неврологическим дефицитом характерно замедление походки, о чем свидетельствуют параметры, характеризующие время контакта. Кроме того, снижена нагрузка на пятку и центральные плюсневые головки.
Группа пациентов с повышенным мышечным тонусом в ногах получала антиспастическую терапию. Начальная доза мидокалма для всей группы больных составила 50 мг 3 раза в сутки (низкая начальная доза связана с теоретической возможностью развития мышечной слабости и других побочных эффектов, описанных в литературе). Титрация дозы препарата проводилась с учетом того, что спастичность могла компенсировать парез нижних конечностей, и в каждом конкретном случае необходимо было найти баланс между слабостью мышц и спастичностью, позволяющей максимально реализовать двигательную функцию.
В процессе лечения пациентов препаратом Мидокалм минимальная эффективная доза, вызывающая клинический эффект, составила 100 мг в сутки у одного пациента. Попытка увеличения дозы приводила к развитию мышечной слабости. Максимальная эффективная доза — 600 мг в сутки. На этой дозе отмечалось отсутствие спастичности без нарастания мышечной слабости. Средняя эффективная доза составила 450мг в сутки.
На фоне проведенной терапии выраженность неврологических симптомов по шкале FS и тяжесть инвалидизации по шкале EDSS до и после лечения не изменились.
До лечения в группе обследованных больных повышение мышечного тонуса легкой степени (до 2 баллов) наблюдалась у 9 пациентов, что соответствует 56% случаев, выраженная спастичность (2 и более баллов) — у 7 пациентов (44%). После лечения доля пациентов с легкой степенью спастичности увеличилась и составила 94% — 15 человек (из них у 5 пациентов спастичность полностью отсутствовала на обеих ногах после курса лечения, что соответствовало 31,3% от общего числа пациентов), а спастичность 2 и более баллов — у 6% (1 больной) (рисунок 2).
.
Рис.2. Доля пациентов с различной спастичностью до и после лечения.
При анализе данных визуально-аналоговой шкалы EuroQol, по которой пациенты самостоятельно оценивали состояние своего здоровья, выявлен значительный рост среднего балла через 2 месяца терапии с 56,9 до 62,5, свидетельствующий об улучшении субъективного восприятия больными своего самочувствия.
У большинства пациентов до начала приема мидокалма отмечалось нарушение функции тазовых органов в виде задержки или недержания мочи. Даже при приеме максимальных доз препарат влияния на функцию тазовых органов не оказал.
Из анализа результатов были исключены 6 пациентов:
— у одного пациента на 9-й день приема мидокалма развилась аллергическая реакция, проявившаяся в виде сыпи, отека кистей рук и стоп, отечности лица;
— 1 пациент был исключен из исследования в связи с развившимся обострением заболевания и необходимостью экстренной госпитализации для проведения курса пульс-терапии метилпреднизолоном;
— у 2-х пациентов после приема первых доз препарата развился адбоминальный дискомфорт – пациенты от приема препарата отказались;
— 2 пациентки получили полный курс лечения, но от заключительного обследования отказались.
Все пациенты, получавшие антиспастическую терапию, прошли педографическое обследование до и после курса лечения. Основной задачей обследования было оценить эффективность терапии с помощью данного метода.
На начальном этапе были проанализированы основные значимые параметры распределения давления в сравниваемых группах до начала лечения, результаты приведены в таблице 4.
Таблица 4
Значимые отличия (р<0.001) в параметрах распределения плантарного давления в группах больных до начала терапии
|
Параметры |
Отдел стопы |
Группа 1 |
Группа 2 |
|
Пиковое давление (кПа) |
Внешняя часть пятки |
256±71 |
216±77 |
|
Внутренняя часть среднего отдела стопы |
78±42 |
53±33 |
|
|
Среднее давление (кПа) |
Пятка |
144±33 |
122±39 |
|
Максимальная сила (% к весу тела) |
Пятка |
71±15 |
60±20 |
|
Второй палец |
6±3 |
4±3 |
|
|
Интеграл «давление-время» (кПа*с) |
ПГ1 |
105±62 |
157±118 |
|
ПГ2 |
125±36 |
155±67 |
|
|
ПГ3 |
127±39 |
161±54 |
|
|
Интеграл «сила-время» (% к весу тела) |
Стопа |
92±16 |
108±19 |
|
ПГ1 |
9±5 |
13±8 |
|
|
ПГ2 |
10±3 |
13±6 |
|
|
ПГ3 |
12±4 |
14±4 |
|
|
Время контакта (мс) |
Стопа |
1079±161 |
1390±355 |
Основные отличия параметров распределения давления в группе 1 по сравнению с данными группы 2 до лечения состояли в следующем:
1. Время контакта значительно ниже.
2. Пиковое и среднее давление, а также максимальная сила в области пятки значительно выше.
3. Интегралы «давление-время» и «сила-время» в области 1-ой, 2-ой и 3-ей плюсневых головок стопы значимо меньше; интеграл «сила-время» – меньше для всей стопы.
На втором этапе исследования был проведен анализ влияния антиспастической терапии на пациентов из каждой группы отдельно. В таблице 5 приведены значимо отличающиеся параметры распределения давления в группе 1 до и после лечения.
Таблица 5
Сравнительные данные параметров в группе 1 до и после лечения
|
Параметры |
Отдел стопы |
До лечения |
После лечения |
Р-значение |
|
Максимальная сила (% к весу тела) |
Стопа |
127±5 |
123±5 |
<0.001 |
|
Интеграл «давление-время» (кПа*с) |
Пятка |
117±40 |
102±31 |
<0.01 |
|
2 палец |
78±61 |
54±25 |
<0.001 |
|
|
3,4,5 пальцы |
74±74 |
50±42 |
<0.01 |
|
|
Интеграл «сила-время» |
Стопа |
92±16 |
83±13 |
<0.005 |
|
2 палец |
2±1 |
2±1 |
<0.005 |
|
|
3,4,5 пальцы |
3±3 |
2±1 |
<0.005 |
|
|
Время контакта (мс) |
Стопа |
1079±161 |
1017±138 |
<0.005 |
|
Пятка |
746±150 |
681±124 |
<0.005 |
|
|
Средний отдел |
698±158 |
616±142 |
<0.001 |
|
|
ПГ2 |
851±141 |
793±109 |
<0.005 |
|
|
ПГ3 |
886±147 |
822±119 |
<0.005 |
|
|
ПГ4 |
886±144 |
815±112 |
<0.001 |
|
|
ПГ5 |
806±152 |
735±110 |
<0.005 |
В группе 1 после лечения отмечалось:
1. Значимое уменьшение времени контакта под всей стопой, а также практически под всеми анатомическими областями стопы, кроме ПГ1 и пальцев (т.е. скорость переноса веса тела значительно увеличилась после лечения.)
2. Значимое уменьшение под стопой — максимальной силы и интеграла «сила-время»; под 2 и латеральными пальцами – интегралов «давление-время» и «сила-время»; под пяткой – интеграла «давление-время». (Может быть объяснено уменьшением времени контакта между стопой и поверхностью при ходьбе).
Параметры распределения давления в группе 2 до и после лечения приведены в таблице 6.
Таблица 6
Сравнительные данные параметров в группе 2 до и после лечения
|
Параметры |
Отдел стопы |
До лечения |
После лечения |
Р-значение |
|
Максимальная сила (% к весу тела) |
Стопа |
126±10 |
118±9 |
<0.001 |
|
Пятка |
60±20 |
46±14 |
<0.01 |
|
|
Интеграл «сила-время» (% к весу тела) |
ПГ2 |
13±6 |
18±8 |
<0.005 |
|
ПГ3 |
14±4 |
18±5 |
<0.005 |
В группе 2 после лечения отмечалось уменьшение максимальной силы как под всей областью стопы, так и под пяткой, значимое увеличение интеграла «сила-время» под 2 и 3 плюсневыми головками.
Усредненные картины распределения плантарного давления для сравниваемых групп представлены на рисунке 3.
До лечения После лечения




Группа 1 Группа 2 Группа 1 Группа 2
Рис.3. Усредненные картины распределения плантарного давления до и после лечения.
Ниже приведены клинические примеры пациентов из обеих групп.
1. Больной Я., 32 г., пациент из первой группы. EDSS=3,5 балла, нарушения в пирамидной системе — 1 балл, в мозжечковой — 2 балла. Спастичность на обеих ногах до лечения соответствовала 1 баллу по шкале Эшуорта; после лечения спастичность на левой ноге отсутствовала, а на правой сохранилась на том же уровне, что и до лечения. Анализ данных педографии показал, что у пациента значимо увеличилась скорость ходьбы за счет уменьшения времени контакта.
До лечения После лечения
Рис.4. Усредненные картины распределения давления у больного Я., 32 г., до и после лечения в сравнении со здоровыми сверстниками.
На представленных ниже диаграммах можно отметить, что время контакта (рис. 5а) и пиковое давление (рис. 5б) до и после лечения соответствовало нормальным показателям (сравнение с группой здоровых добровольцев); значимые отличия после лечения наблюдаются только в скорости ходьбы (контактное время после лечения значимо уменьшилось).
До лечения После лечения

До лечения После лечения

Рис.5. Время контакта и пиковое давление до и после лечения в сравнении с данными здоровых добровольцев.
2. Больная Ц., 38 лет, пациентка из второй группы. Результаты неврологического осмотра: EDSS=4,5, нарушения в пирамидной и мозжечковой системах 3 балла, спастичность по шкале Эшуорта до лечения составляла на левой ноге 2, а на правой — 1 балл соответственно, после лечения спастичность отсутствовала на обеих ногах. При анализе результатов педографического обследования до и после лечения значимые отличия (p<0.001) были получены для времени контакта (до лечения оно составляло 1144±91 мс, а после лечения — 984±87 мс).
На рисунке 6 представлены усредненные картины распределения давления до и после лечения.
До лечения После лечения




Рис.6. Усредненные картины распределения давления у больной Ц., 38 лет, до и после лечения.
На представленных ниже диаграммах видно, что время контакта (рис.7а) до лечения было выше в сравнении с группой здоровых добровольцев, после лечения данный показатель значимо снизился и приблизился к среднестатистическим показателям здоровых молодых людей. На диаграммах пикового давления (рис.7б) до и после лечения отмечалось снижение показателей пикового давления под всеми областями стопы по сравнению со среднестатистическими показателями здоровых добровольцев; после курса терапии данные показатели значимо не изменились.
До лечения После лечения

До лечения После лечения

Рис.7. Время контакта и пиковое давление до и после лечения в сравнении с данными здоровых сверстников.
Выводы. Метод педографии является объективным методом оценки степени двигательных нарушений при рассеянном склерозе, позволяющий получить количественные и качественные характеристики ходьбы. Чувствительными параметрами распределения давления, характерными для больных с рассеянным склерозом, являются показатели пикового, среднего давления и максимальная сила под центральными плюсневыми головками, а также время контакта. Для пациентов с умеренным неврологическим дефицитом (EDSS>1,5) характерны увеличение времени контакта (уменьшение скорости ходьбы), снижение давления под пяткой и центральными плюсневыми головками. Основные параметры ходьбы у пациентов с минимальной степенью инвалидизации (EDSS≤1,5) по данным педографии значимо не отличались от показателей у здоровых добровольцев.
Применение препарата Мидокалм с целью коррекции спастичности безопасно и эффективно у пациентов с рассеянным склерозом. В целом, переносимость Мидокалма в обследованной группе была удовлетворительной. На фоне приема Мидокалма у всех обследованных больных выявлено значимое снижение мышечного тонуса в среднем на 1 балл по шкале Эшуорта. При этом у больных с легкой степенью спастичности отмечено увеличение скорости ходьбы. В группе с выраженным повышением мышечного тонуса удалось достичь значимого уменьшения спастичности, что подтверждается клинически и педографически (значимое увеличение давления в области 2 и 3 плюсневых головок) однако, скорость ходьбы не изменилась, что, вероятнее всего, связано с большей выраженностью парезов, координаторных и чувствительных нарушений и, в целом, с большей тяжестью заболевания.
Учитывая, что после коррекции спастичности, атаксия заняла одно из ведущих мест в картине двигательных нарушений, можно сделать вывод о том, что назначение антиспастических препаратов является лишь частью комплексной терапии у больных рассеянным склерозом с высокой степенью инвалидизации. Применение таблетированных форм Мидокалма у больных рассеянным склерозом не оказывает влияния на тазовые функции. Качество жизни пациентов на фоне проводимой терапии улучшилось. Данный препарат может быть рекомендован для терапии спастичности пациентов с рассеянным склерозом.
Список литературы
- Абдурахманов М.А., Столяров И.Д., Ильвес А.Г., Цветкова Т.Л., Лебедев В.В. Использование измерения распределения плантарного давления при ходьбе у больных рассеянным склерозом для оценки эффективности лечения. Физиология человека 2006; 32 (2б): 1-3.
- Батышева Т.Т., Бойко А.Н., Русина Л.Р., Скворцов Д.В. Функциональные изменения походки у больных рассеянным склерозом (по данным биомеханических исследований). Журн. неврологии и психиатрии им. С.С.Корсакова, 2003; Рассеянный склероз(спец. выпуск) 2: 70-72.
- Бреговский В.Б., Зайцев А.А., Залевская А.Г., Карпов О.И.,.Карпова И.А, Цветкова Т.Л.. Поражение нижних конечностей при сахарном диабете. – СПб.: Изд. “ДИЛЯ”, 2004. – 272с.
- Гусев Е.И., Завалишин И.А., Бойко А.Н. Рассеянный склероз и другие демиелинизирующие заболевания. – М.: Миклош, 2004. – 540 с.
- Ивко О.Л., Цветкова Т.Л., Ильвес А.Г., Никифорова И.Г., Лебедев В.В., Столяров И.Д.. Особенности распределения плантарного давления при ходьбе при различных вариантах нарушений функциональных систем у больных рассеянным склерозом. Журнал неврологии и психиатрии им. С.С.Корсакова. 2006; Рассеянный склероз – Спец. выпуск 3 – 2006: 37-40.
- Цветкова Т.Л., Абдурахманов М.А., Лебедев В.В., Столяров И.Д. Можно ли использовать данные измерения распределения давления при ходьбе для оценки эффективности лечения больных рассеянным склерозом? Нейроиммунология 2003; 1 (2): 153-154.
- Meyring S. et al. Clinical Biomechanics 1997; 12: 60-65.
- Shakespeare D. et al. Spasticity and movement – 2000.
- Tsvetkova T., Lebedev V., Stoliarov I., Ilves A. Patients with multiple sclerosis: how do they walk? Clin. Biomech. 2003; 18 (7): 36-37.
- Walker A.E., Noseworthy J.H., and Kaufman K.R. Gait changes of patients with progressive multiple sclerosis. 23rd Annual Meeting of the ASB, University of Pittsburgh, 1999.
Уважаемые пользователи!
Наши специалисты готовы ответить на Ваши вопросы в разделе
«Форум».
Сайт издательства «Медиа Сфера»
содержит материалы, предназначенные исключительно для работников здравоохранения. Закрывая это сообщение, Вы подтверждаете, что являетесь дипломированным медицинским работником или студентом медицинского образовательного учреждения.
ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Бойко А.Н.
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова»;
ФЦ мозга и нейротехнологий
Беляева И.А.
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России;
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
Пехова Я.Г.
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России;
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
Рачин А.П.
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
Медицинская реабилитация при нарушениях ходьбы у больных рассеянным склерозом
Авторы:
Рябов С.А., Бойко А.Н., Беляева И.А., Пехова Я.Г., Рачин А.П.
Журнал:
Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2022;122(7‑2): 14‑18
Как цитировать:
Рябов С.А., Бойко А.Н., Беляева И.А., Пехова Я.Г., Рачин А.П.
Медицинская реабилитация при нарушениях ходьбы у больных рассеянным склерозом. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски.
2022;122(7‑2):14‑18.
Ryabov SA, Boyko AN, Belayeva IA, Pehova YaG, Rachin AP. Medical rehabilitation of gait disorders in multiple sclerosis. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2022;122(7‑2):14‑18. (In Russ.).
https://doi.org/10.17116/jnevro202212207214

?>
Закрыть метаданные
Наиболее распространенным и важным следствием рассеянного склероза (РС) является нарушение ходьбы, которое ограничивает повседневную активность и увеличивает риск падения. В статье представлен обзор основных нефармакологических методов медицинской реабилитации при нарушениях ходьбы у больных РС (аэробные и силовые тренировки, роботизированные технологии, ортезирование и функциональная электростимуляция), которые имеют доказательную базу по данным систематических обзоров и метаанализов. Отдельное внимание уделено подходу к реабилитации у больных с тяжелой степенью инвалидности. Рассмотрены методы определения параметров ходьбы при помощи тестов и устройств, которые служат основой для рутинной оценки доменов Международной классификации функционирования и эффективности проводимых вмешательств.
Авторы:
Рябов С.А.
ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Бойко А.Н.
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова»;
ФЦ мозга и нейротехнологий
Беляева И.А.
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России;
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
Пехова Я.Г.
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России;
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
Рачин А.П.
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
Дата поступления:
06.05.2022
Дата принятия в печать:
02.06.2022
Список литературы:
- Amatya B, Khan F, Galea M. Rehabilitation for people with multiple sclerosis: an overview of Cochrane Reviews. Cochrane Database Syst Rev. 2019;1(1):CD012732. https://doi.org/10.1002/14651858.CD012732.pub2
- Heesen C, Böhm J, Reich C, et al. Patient perception of bodily functions in multiple sclerosis: gait and visual function are the most valuable. Mult Scler. 2008;14(7):988-991. https://doi.org/10.1177/1352458508088916
- Larocca NG. Impact of walking impairment in multiple sclerosis: perspectives of patients and care partners. Patient. 2011;4(3):189-201. https://doi.org/10.2165/11591150-000000000-00000
- Nilsagård Y, Gunn H, Freeman J, et al. Falls in people with MS—an individual data meta-analysis from studies from Australia, Sweden, United Kingdom and the United States. Mult Scler. 2015;21(1):92-100. https://doi.org/10.1177/1352458514538884
- Hayes S, Galvin R, Kennedy C, et al. Interventions for preventing falls in people with multiple sclerosis. Cochrane Database Syst Rev. 2019;11(11):CD012475. Published 2019 Nov 28. https://doi.org/10.1002/14651858.CD012475.pub2
- World Health Organization (WHO). International Classification of Functioning, Disability and Health (ICF). Accessed 1 March 2022. www.who.int/classifications/icf/en/
- Coenen M, Cieza A, Freeman J, et al. The development of ICF Core Sets for multiple sclerosis: results of the International Consensus Conference. J Neurol. 2011;258(8):1477-1488. https://doi.org/10.1007/s00415-011-5963-7
- Řasová K, Martinková P, Soler B, et al. Real-World Goal Setting and Use of Outcome Measures According to the International Classification of Functioning, Disability and Health: A European Survey of Physical Therapy Practice in Multiple Sclerosis. Int J Environ Res Public Health. 2020;17(13):4774. https://doi.org/10.3390/ijerph17134774
- Cofré Lizama LE, Khan F, Lee PV, Galea MP. The use of laboratory gait analysis for understanding gait deterioration in people with multiple sclerosis. Mult Scler. 2016;22(14):1768-1776. https://doi.org/10.1177/1352458516658137
- Liparoti M, Della Corte M, Rucco R, et al. Gait abnormalities in minimally disabled people with Multiple Sclerosis: A 3D-motion analysis study. Mult Scler Relat Disord. 2019;29:100-107. https://doi.org/10.1016/j.msard.2019.01.028
- Greene BR, Rutledge S, McGurgan I, et al. Assessment and classification of early-stage multiple sclerosis with inertial sensors: comparison against clinical measures of disease state. IEEE J Biomed Health Inform. 2015;19(4):1356-1361. https://doi.org/10.1109/JBHI.2015.2435057
- Spain RI, Mancini M, Horak FB, Bourdette D. Body-worn sensors capture variability, but not decline, of gait and balance measures in multiple sclerosis over 18 months. Gait Posture. 2014;39(3):958-964. https://doi.org/10.1016/j.gaitpost.2013.12.010
- Givon U, Zeilig G, Achiron A. Gait analysis in multiple sclerosis: characterization of temporal-spatial parameters using GAITRite functional ambulation system. Gait Posture. 2009;29(1):138-142. https://doi.org/10.1016/j.gaitpost.2008.07.011
- Coca-Tapia M, Cuesta-Gómez A, Molina-Rueda F, Carratalá-Tejada M. Gait Pattern in People with Multiple Sclerosis: A Systematic Review. Diagnostics (Basel). 2021;11(4):584. https://doi.org/10.3390/diagnostics11040584
- Feys P, Gijbels D, Romberg A, et al. Effect of time of day on walking capacity and self-reported fatigue in persons with multiple sclerosis: a multi-center trial. Mult Scler. 2012;18(3):351-357. https://doi.org/10.1177/1352458511419881
- Sun R, McGinnis R, Sosnoff JJ. Novel technology for mobility and balance tracking in patients with multiple sclerosis: a systematic review. Expert Rev Neurother. 2018;18(11):887-898. https://doi.org/10.1080/14737175.2018.1533816
- Alexander S, Peryer G, Gray E, et al. Wearable technologies to measure clinical outcomes in multiple sclerosis: A scoping review. Mult Scler. 2021;27(11):1643-1656. https://doi.org/10.1177/1352458520946005
- Abou L, Wong E, Peters J, et al. Smartphone applications to assess gait and postural control in people with multiple sclerosis: A systematic review. Mult Scler Relat Disord. 2021;51:102943. https://doi.org/10.1016/j.msard.2021.102943
- Leone C, Patti F, Feys P. Measuring the cost of cognitive-motor dual tasking during walking in multiple sclerosis. Mult Scler. 2015;21(2):123-131. https://doi.org/10.1177/1352458514547408
- Rooney S, Ozkul C, Paul L. Correlates of dual-task performance in people with multiple sclerosis: A systematic review. Gait Posture. 2020;81:172-182. https://doi.org/10.1016/j.gaitpost.2020.07.069
- Postigo-Alonso B, Galvao-Carmona A, Benítez I, et al. Cognitive-motor interference during gait in patients with Multiple Sclerosis: mixed Systematic Review. Neurosci Biobehav Rev. 2018;94:126-148. https://doi.org/10.1016/j.neubiorev.2018.08.016
- Learmonth YC, Ensari I, Motl RW. Physiotherapy and walking outcomes in adults with multiple sclerosis: systematic review and meta-analysis. Physical Therapy Rev. 2016;21:3-6, 160-172. https://doi.org/10.1080/10833196.2016.1263415
- Pearson M, Dieberg G, Smart N. Exercise as a therapy for improvement of walking ability in adults with multiple sclerosis: a meta-analysis. Arch Phys Med Rehabil. 2015;96(7):1339-1348.e7. https://doi.org/10.1016/j.apmr.2015.02.011
- Kalb R, Brown TR, Coote S, et al. Exercise and lifestyle physical activity recommendations for people with multiple sclerosis throughout the disease course. Mult Scler. 2020;26(12):1459-1469. https://doi.org/10.1177/1352458520915629
- Ahmadi A, Arastoo AA, Nikbakht M, et al. Comparison of the Effect of 8 weeks Aerobic and Yoga Training on Ambulatory Function, Fatigue and Mood Status in MS Patients. Iran Red Crescent Med J. 2013;15(6):449-454. https://doi.org/10.5812/ircmj.3597
- van den Berg M, Dawes H, Wade DT, et al. Treadmill training for individuals with multiple sclerosis: a pilot randomised trial. J Neurol Neurosurg Psychiatry. 2006;77(4):531-533. https://doi.org/10.1136/jnnp.2005.064410
- Mañago MM, Glick S, Hebert JR, et al. Strength Training to Improve Gait in People with Multiple Sclerosis: A Critical Review of Exercise Parameters and Intervention Approaches. Int J MS Care. 2019;21(2):47-56. https://doi.org/10.7224/1537-2073.2017-079
- Mount J, Dacko S. Effects of dorsiflexor endurance exercises on foot drop secondary to multiple sclerosis: a pilot study. Neuro Rehabilitation. 2006;21(1):43-50. https://doi.org/10.3233/NRE-2006-21107
- Renfrew LM, Paul L, McFadyen A, et al. The clinical- and cost-effectiveness of functional electrical stimulation and ankle-foot orthoses for foot drop in Multiple Sclerosis: a multicentre randomized trial. Clin Rehabil. 2019;33(7):1150-1162. https://doi.org/10.1177/0269215519842254
- Casuso-Holgado MJ, Martín-Valero R, Carazo AF, et al. Effectiveness of virtual reality training for balance and gait rehabilitation in people with multiple sclerosis: a systematic review and meta-analysis. Clin Rehabil. 2018;32(9):1220-1234. https://doi.org/10.1177/0269215518768084
- Morelli N, Morelli H. Dual task training effects on gait and balance outcomes in multiple sclerosis: A systematic review. Mult Scler Relat Disord. 2021;49:102794. https://doi.org/10.1016/j.msard.2021.102794
- Pilloni G, Choi C, Shaw MT, et al. Walking in multiple sclerosis improves with tDCS: a randomized, double-blind, sham-controlled study. Ann Clin Transl Neurol. 2020;7(11):2310-2319. https://doi.org/10.1002/acn3.51224
- Aidar FJ, Gama de Matos D, de Souza RF, et al. Influence of aquatic exercises in physical condition in patients with multiple sclerosis. J Sports Med Phys Fitness. 2018;58(5):684-689. https://doi.org/10.23736/S0022-4707.17.07151-1
- Tosun TA, Ipek Y, Ozdincler RA, Saip S. The efficiency of mirror therapy on drop foot in Multiple Sclerosis Patients. Acta Neurol Scand. 2021;143(5):545-553. https://doi.org/10.1111/ane.13385
- Pilutti LA, Platta ME, Motl RW, Latimer-Cheung AE. The safety of exercise training in multiple sclerosis: a systematic review. J Neurol Sci. 2014;343(1-2):3-7. https://doi.org/10.1016/j.jns.2014.05.016
- Jain A, Rosso M, Santoro JD. Wilhelm Uhthoff and Uhthoff’s phenomenon. Mult Scler. 2020;26(13):1790-1796. https://doi.org/10.1177/1352458519881950
- Sconza C, Negrini F, Di Matteo B, et al. Robot-Assisted Gait Training in Patients with Multiple Sclerosis: A Randomized Controlled Crossover Trial. Medicina (Kaunas). 2021;57(7):713-719. https://doi.org/10.3390/medicina57070713
- Yeh SW, Lin LF, Tam KW, et al. Efficacy of robot-assisted gait training in multiple sclerosis: A systematic review and meta-analysis. Mult Scler Relat Disord. 2020;41:102034. https://doi.org/10.1016/j.msard.2020.102034
- Sattelmayer M, Chevalley O, Steuri R, Hilfiker R. Over-ground walking or robot-assisted gait training in people with.multiple sclerosis: does the effect depend on baseline walking speed and disease related disabilities? A systematic review and meta-regression. BMC Neurol. 2019;19(1):93-98. https://doi.org/10.1186/s12883-019-1321-7
- Calabrò RS, Cassio A, Mazzoli D, et al. What does evidence tell us about the use of gait robotic devices in patients with multiple sclerosis? A comprehensive systematic review on functional outcomes and clinical recommendations. Eur J Phys Rehabil Med. 2021;57(5):841-849. https://doi.org/10.23736/S1973-9087.21.06915-X
- Edwards T, Pilutti LA. The effect of exercise training in multiple sclerosis with severe mobility disability: A systematic review and future research directions. Mult Scler Relat Disord. 2017;16:31-39. https://doi.org/10.1016/j.msard.2017.06.003
Лечебная физкультура при рассеянном склерозе
Лечебная гимнастика при рассеянном склерозе
Демиелинизирующие заболевания, в том числе рассеянный склероз, нередко становятся причиной инвалидности и летального исхода. Часто патология сопровождается неврологической симптоматикой, где особое место занимает расстройство крупной и мелкой моторики. ЛФК и двигательная самореабилитация при рассеянном склерозе включают упражнения, которые помогут восстановить координацию движений, удерживать равновесие, сохранять физическую активность, несмотря на поражение нервной системы.
Польза ЛФК при рассеянном склерозе
Лечебная гимнастика, которую назначают при рассеянном склерозе, предполагает комплексное воздействие на все группы мышц с целью перераспределения мышечного напряжения. В результате мышечная ткань укрепляется, устраняется повышенная спастичность, нормализуется тонус мышц. Больной лучше удерживает равновесие, четко управляет всеми отделами тела. Что дает лечебная физкультура при рассеянном склерозе:
- Общее укрепление и оздоровление организма.
- Улучшение самочувствия, уменьшение чувства усталости.
- Стимуляция кровообращения. В результате отделы мозга и тела лучше снабжаются кислородом и питательными веществами.
- Укрепление мышц опopно-двигательного аппарата, мочевого пузыря.
- Восстановление двигательной координации.
Больные РС, которые регулярно занимаются спортом, стараются вести активный образ жизни, меньше подвержены развитию депрессии и неврозов, дольше сохраняют способность к самообслуживанию.
Основные правила и рекомендации
Если занятия проходят под присмотром родственников, уменьшается вероятность падения и травматизма. Основные принципы физических упражнений, показанных при рассеянном склерозе:
- Доступность для выполнения с учетом часто ограниченной двигательной активности пациентов.
- Дозированные нагрузки без переутомления. Основная цель – достижение легкой усталости в мышцах.
- Регулярные занятия. Терапевтический эффект более выражен у больных, которые ежедневно делают упражнения в течение 30-60 мин.
Нагрузка обязательно чередуется с отдыхом. Врачи рекомендуют делать перерывы между отдельными подходами, чтобы восстановить ровное дыхание и расслабить мышцы. Для занятий используют удобную одежду и обувь.
Комплексы упражнений
Классическая гимнастика для повышения выносливости организма, рассчитанная на больных с рассеянным склерозом, включает следующие упражнения:
- Приподняться на носочках вверх, одновременно делая вдох. Удерживать тело в таком положении в течение 5 сек. Опускаться на полную стопу на выдохе. Если сложно удерживать равновесие, выполнять упражнение рядом с вертикальной опорой – стеной, устойчивой, громоздкой мебелью.
- Опираясь на пятки, удерживать тело в равновесии в течение 15 сек. Постепенно увеличивать продолжительность до 30 сек.
- Подъем и спуск по лестнице. Можно присаживаться на стул и подниматься с него. Продолжительность подбирается индивидуально с учетом состояния здоровья пациента.
- Встать лицом к стене, опереться о стену ладонями. Опираясь на кисти рук, пытаться с усилием толкать стену вперед. Давить на опору ладонями в течение 15 сек.
Выполнить каждое упражнение 5 раз. Занятия направлены на укрепление мышц, управляющих верхними и нижними конечностями, улучшение работы опopно-двигательного аппарата в целом, восстановление нормальной походки. Зарядка для укрепления и растяжки скелетных мышц, разработанная для больных рассеянным склерозом:
- Лечь на спину на пол, поднять прямые ноги и таз вверх, поддерживать торс ладонями рук, опираясь на согнутые локти и лопатки. Удерживать тело в принятой позиции в течение 15 сек. Опустить ноги.
- Лежа на спине, поднять согнутые в коленях ноги, совершать нижними конечностями вращательные движения, как при езде на велосипеде. Удерживать тело в равновесии при помощи рук, которые лежат на полу вдоль тела. Выполнять 15 сек.
- Лежа на спине, согнуть ноги в коленях, опираясь на стопы, приподнимать тазовую область максимально высоко, чтобы вес перемещался на зону лопаток. Удерживать положение 15 сек.
- Сидя на стуле, поднимать вверх вытянутые руки, удерживая гимнастическую палку. Сначала кисти находятся на противоположных концах палки. Поднимая руки, одновременно скользить кистями к ее центру.
Повторить каждое 5-10 раз. При выполнении упражнений с участием рук и ног при рассеянном склерозе для увеличения нагрузки применяют утяжелители – гантели и ножные манжеты. Масса спортивных снарядов подбирается индивидуально с учетом физической подготовки пациента. Тренировка нацелена на укрепление мышц тела, нормализацию их тонуса, наращивание мышечной массы.
Упражнения помогают бороться с хронической усталостью, возвращают хорошее самочувствие. Чтобы тренировать двигательную координацию, важно научиться удерживать баланс тела в заданной позиции. С этой целью делают гимнастику, которая развивает гибкость, подвижность рук, ног, корпуса. Для тренировки равновесия при рассеянном склерозе разработан комплекс:
- Опереться о лестничные перила или стену, приподнять одну ногу, стоять на другой конечности в течение 15 сек. Постепенно увеличивать нагрузку – выше приподнимать свободную ногу, одновременно удерживать на затылке, сложенные в замок кисти рук.
- Пытаться ухватить пальцами стоп небольшие предметы, разбросанные на полу. Это может быть мячик для пинг-понга, карандаш, носовой платок. Выполнять 10 раз для каждой ноги. Тренировка укрепляет мышцы лодыжки и стопы.
- В положении стоя, опираясь корпусом на устойчивую опору, приподнимать ногу и в воздухе выводить буквы алфавита, цифры, любые знаки. Делать по 10 раз для каждой ноги.
- Опираясь руками о стену, медленно переступать вперед, выставляя стопы вдоль воображаемой прямой линии, максимально близко друг к другу, чтобы носок задней ноги прикасался к пятке передней. Упражнение напоминает движение по тонкой жердочке. Шаги делать сначала вперед, затем назад.
Опорой при выполнении гимнастики может служить кухонный стол или другая устойчивая поверхность. Тренировка мелкой моторики рук положительно влияет на общую двигательную активность. При этом руками нужно выполнять любые действия, связанные с напряжением мышц кисти.
Это может быть обычное рисование, синхронные движения пальцами, вышивание, моделирование, сборка конструктора из мелких деталей, перебирание пальцами шариков бус. Гимнастика для укрепления мышц, пролегающих в области тазового дна, поможет бороться с недержанием мочи:
- Сильно сжимать в течение нескольких секунд мышцы, расположенные в области заднего прохода. Расслабиться, отдохнуть, повторить упражнение.
- Ритмично сокращать мышцы в зоне тазового дна на протяжении 5 сек., отдохнуть, повторить. Чтобы найти нужные мышцы, достаточно приостановить акт мочеиспускания. Те мышцы, которые при этом напрягаются, нужно тренировать.
- Расслабиться, задержать дыхание, несильно напрягать мышцы внизу живота, делая небольшие усилия, как при акте дефекации.
Упражнения делают в любом удобном положении – стоя, сидя, лежа. Перед занятиями пациент должен oпopoжнить мочевой пузырь и кишечник. Практикуя параллельно несколько методик, удастся добиться лучших результатов. Комплексы упражнений и альтернативные методики, которые помогут улучшить состояние здоровья при рассеянном склерозе:
- Дыхательная гимнастика.
- Аэробика, танцы под ритмичную музыку.
- Йога, ушу, цигун, другие восточные практики. Расслабляющие, восстанавливающие гибкость и выносливость упражнения выполняются в медленном темпе, способствуют релаксации и повышению самооценки.
- Занятия на большом гимнастическом мяче.
Улучшить способность произвольно двигаться вперед, назад и в стороны помогут водные процедуры. Пойдет на пользу любая двигательная активность в бассейне, летом в водоеме с теплой водой. Врачи рекомендуют заниматься на батуте – ходить на месте, делать невысокие прыжки, переступать с ноги на ногу. Такая гимнастика положительно сказывается на умении удерживать равновесие.
Противопоказания
При соблюдении мер предосторожности абсолютных противопоказаний не выявлено. Врач-невролог порекомендует ограничить физические нагрузки при некоторых хронических болезнях. Основные противопоказания для занятий:
- Плохое самочувствие, спровоцированное инфекционным или вирусным заболеванием, воспалительным процессом.
- Повышение температуры тела.
- Общая слабость, помрачение сознания, головокружения.
- Лихорадочные состояния, протекающие в острой форме.
- Сильные боли, независимо от локализации.
На ранней стадии течения патологии большинству пациентов при помощи гимнастики удается увеличивать физическую выносливость. Регулярные спортивные занятия устраняют признаки патологической усталости, мышечного и нервного перенапряжения.
Лечебная гимнастика помогает больным РС восстанавливать утраченные физические функции – способность ходить, удерживать равновесие, выполнять произвольные движения и целенаправленные действия. Благодаря тренировке двигательной координации повышается способность к самообслуживанию, улучшается качество жизни пациента.
Гимнастика
Упражнения лечебной гимнастики и лечебной физкультуры при рассеянном склерозе
Рассеянный склероз — аутоиммунное заболевание, характеризующееся разрушением миелиновой оболочки нервных волокон. В результате этого нарушается передача нервных импульсов. Патология чаще диагностируется у женщин с 18 до 50 лет. Болезнь развивается вследствие стрессовых ситуаций, проблем со сном, физического и психологического переутомления. С помощью лечебной физкультуры можно ускорить выздоровление.
Описание патологии
Симптоматика болезни зависит от места повреждения нервных волокон. Практически всегда пациенты отмечают ухудшение зрения, проблемы с речью и координацией. Первыми признаками патологии являются:
- быстрая утомляемость;
- двоение в глазах;
- ухудшение зрения;
- нарушения походки;
- ухудшение температурной и тактильной чувствительности.
Указанные симптомы через некоторое время исчезают и наступает период ремиссии. В связи с этим больные в большинстве случаев не подозревают прогрессирование рассеянного склероза.
Лечение патологии проводится медикаментами, подавляющими деятельность иммунных клеток. Состояние больного улучшается с помощью лечебной физкультуры, направленной на укрепление мышц и поддержку равновесия посредством выполнения точных упражнений.
Основные правила занятий лечебной физкультурой
Физические тренировки проводятся трижды в день, их длительность не должна превышать 15-20 минут. Комплекс подбирают с учетом симптоматики. Основные рекомендации в случаях, когда допускается лечебная физкультура при рассеянном склерозе, сводятся к следующему:
- Периоды активности должны чередоваться с расслаблением.
- На гимнастическихтренировках нагрузку и интенсивность увеличивают постепенно.
- Даже при незначительной усталости занятие прекращают.
- Во время тренировок задействуются все группы мышц.
- Дыхание должно оставаться ровным и спокойным. Любые действия делают на вдохе, в исходную позицию возвращаются на выдохе.
- Болевые ощущения во время занятий сигнализируют о недопустимости дальнейшего выполнения.
Читать еще: Токсоплазмоз у человека — в чем его коварство?
Начинать ЛФК при рассеянном склерозе лучше под контролем физиотерапевта. После исключения недопустимых упражнений, доставляющих дискомфорт, разрешается переходить к самостоятельным занятиям. В комплекс обязательно включают движения на координацию и равновесие.
Упражнения стоя
При выполнении данного комплекса ноги находятся на ширине плеч. Упражнения рекомендуется выполнять 4-8 раз. При рассеянном склерозе делают наклоны головы вперед, назад и в стороны, затем переходят к наклонам и поворотам туловища. После этого задачу усложняют, и во время прогиба вперед пациент должен руками дотянуться до пола, после чего вернуться в исходное положение.
Следующее движение — разведение рук в стороны во время вдоха с опусканием рук на выдохе.
Полезны при указанной болезни:
- выпады вперед поочередно на каждую ногу;
- приседания с переносом массы тела в сторону, опираясь на согнутую ногу;
- выпады в стороны.
Лечебная гимнастика при рассеянном склерозе включает движения в положении стоя на одном колене. Другое колено и противоположная рука не должны соприкасаться с полом. Подобное упражнение улучшает равновесие. Рассеянный склероз — это болезнь, требующая ежедневных физических усилий, если упopно тренироваться, можно вести обычный способ жизни, через некоторое время после начала тренировок даже можно будет заниматься обычным спортом, а не только лечебной гимнастикой.
Упражнения в положении лежа на спине
Комплекс рекомендуется выполнять на твердой поверхности. Допустимое число повторений при рассеянном склерозе — 5 раз.
В позиции лежа руки могут быть в нескольких положениях. Если они находятся под головой, выполняют упражнение «велосипед». При этом важно, чтобы движение выполнялось каждой ногой поочередно.
Эффективными тренировками в позиции лежа при РС (розсіяному склерозі) считаются:
- Наклоны коленей в стороны. Важно, чтобы плечи и таз не отрывались от пола.
- Подъем таза при согнутых коленях.
- Подъемы вытянутых рук. Данное задание может выполняться с помощью гимнастической палки.
- Согнув ноги,попеременно притягивают колено к гpyди.
- Отведение в стороны руки и противоположной ноги. Очень важно в момент выполнения контролировать, чтобы руки и ноги передвигались по полу.
Для выполнения более сложного упражнения при рассеянном склерозе требуется круглый предмет. Взяв его в правую руку, посредством передвижения по полу предмет над головой передают в другую руку. После этого сгибают правую ногу и переносят предмет над коленом из левой руки в правую. Упражнение повторяют 4 раза, после чего выполняют в обратном направлении.
Если предыдущий вариант упражнения вызывает у пациента трудности, рекомендуют выполнить упражнение «книжка». Для этого одну руку отрывают от пола, после чего кладут ее ладонь поверх второй руки. Польза для организма заключается в стимуляции кровообращения благодаря скручиванию позвоночника.
Тренировки в позиции сидя
Самое простое упражнение из данной категории — плавное присаживание на стул. Усложняют задачу при расположении рук на коленях. На них следует опираться руками о стульчик при вставании.
В положении сидя допускается поднятие рук. Медики рекомендуют выполнять наклоны в стороны, вперед и назад. При этом руки должны скользить по поверхности. Взгляд во время тренировки следует держать прямо, запрещается откидывание головы назад.
Отмечается польза для пациентов с подобной патологией, если при выполнении комплекса в позиции сидя взять палку и скользить по ней руками по направлению к ее центру. Важное условие, при котором будет положительный результат терапии — держать руки вытянутыми.
Использование тренажеров
При рассеянном склерозе хороший результат показывают тренировки, проводимые на шведской стенке. Она может служить опорой при выполнении упражнений из позиции стоя. Помимо этого, шведская стенка облегчает приседания и прогибы. Рассеянный склероз может и не отступит полностью, но его проявления можно свести к минимуму, если заниматься ежедневно.
Рекомендуемые физические упражнения:
- Поставив перед шведской стенкой стул и взявшись рукой за перекладину, необходимо присесть, не отрывая рук.
- Правую ногу ставят на нижнюю ступеньку, после чего делают шаг вниз этой же ногой.
С помощью физических тренировок облегчается жизнь больного рассеянным склерозом. Необходимо проконсультироваться с врачом относительно подходящего комплекса упражнений и питания. Чтобы ускорить лечение, следует комбинировать лечебную гимнастику с занятиями на тренажерах, плаванием, пешими прогулками. Нужно активней двигать ногами, можно неспешно кататься на трехколесном велосипеде или на веломобиле. Рассеянный склероз перестанет прогрессировать, если вести активный образ жизни, правильно питаться.
Эффективный комплекс упражнений при рассеянном склерозе
Рассеянный склероз (РС) – тяжелое инвалидизирующее заболевание нервной системы, которым чаще страдают люди молодого и среднего возраста. В связи с тем, что точная причина этой болезни до сих пор не выявлена, полное ее излечение невозможно. Тем не менее медикаментозная терапия, физическая реабилитация, упражнения, рекомендуемые при рассеянном склерозе, позволяют замедлить прогрессирование процесса.
Для чего нужна физкультура при РС
Суть заболевания состоит в развитии аутоиммунной реакции: собственные иммунные клетки организма повреждают оболочку нервных волокон головного и спинного мозга. Замедляется проведение импульса, и появляются разнообразные симптомы РС, напрямую зависящие от локализации повреждений:
- Снижение силы мышц туловища и конечностей;
- Расстройства координации движений;
- Нечеткость зрения;
- Изменение чувствительности;
- Нарушение речи;
- Приступы судорог;
- Недержание мочи и кала;
- Интеллектуальное снижение (больные медленно соображают и быстро забывают самые простые вещи);
- Психическая нестабильность.
Очень важно вовремя начать лечение, когда еще есть возможность повернуть процесс вспять. Помимо специальных медикаментов важную роль играет лечебная физкультура, которую врачи назначают при рассеянном склерозе. Она необходима для формирования обратной связи: когда вы выполняете какой-либо комплекс упражнений, нервный импульс от работающей мышцы поступает в мозг и стимулирует зоны, которые отвечают именно за ее деятельность.
Даже если определенный участок мозга поврежден, то его функцию могут частично взять на себя соседние зоны. Но для этого тренировки должны быть регулярными и систематичными. Правильно подобрать комплекс лечебной физкультуры для больных с рассеянным склерозом поможет врач ЛФК.
Другая проблема состоит в том, что на фоне появления мышечной слабости (парезов) и нарушения механизма движений начинаются вторичные изменения в опopно-двигательном аппарате. Из-за неправильной нагрузки на суставы и позвоночник появляются первые признаки остеохондроза и артрозов – сужение суставной щели и субхондральный склероз замыкательных пластинок на рентгенограмме. Адекватные физические нагрузки позволят избежать подобных осложнений.
Общие принципы лечебной гимнастики у больных рассеянным склерозом
Во время лечения рассеянного склероза двигательной активностью нужно придерживаться некоторых общих рекомендаций:
- Строго дозируйте физические нагрузки, переутомляться нельзя. При появлении признаков усталости тренировку нужно прекратить.
- К каждому пациенту необходим индивидуальный подход. Проявления рассеянного склероза очень разнообразны, как по тяжести симптоматики, так и по своей сущности. Гимнастический комплекс для пациента с расстройствами координации будет значимо отличаться от тренировки при парализации половины тела.
- Переходить из одного положения в другое во время занятия нужно с большой осторожностью. Используйте опору, если это необходимо.
- Не нужно тренироваться непосредственно перед отходом ко сну – это может спровоцировать бессонницу.
- При парезах эффективно сочетание массажа и ЛФК.
- Следите за правильностью дыхания во время занятия, оно сделает тренировку намного эффективнее.
Преимущества
ЛФК при РС имеет ряд серьезных преимуществ:
- Сохраняет физическую форму и способность двигаться;
- Предотвращает формирование контрактур;
- Тонизирует, повышает работоспособность;
- Улучшает координацию;
- Помогает справиться с проблемой недержания мочи за счет укрепления мышц мочевого пузыря и прямой кишки;
- Развивает умение правильно удерживать определенное положение тела;
- Нормализует кровоснабжение мозга и повышает его сопротивляемость болезни;
- Сохраняет интеллект длительное время.
Физические тренировки способствуют выработке эндорфинов – гормонов радости – в головном мозге, это очень много значит для больных с рассеянным склерозом. По статистике 15% таких пациентов погибают вследствие суицида на фоне затяжной депрессии. ЛФК помогает бороться с тревогой и стрессом, улучшает общий фон настроения.
Противопоказания к тренировкам
Специфических противопоказаний к занятиям при РС нет, они носят общий характер и соответствуют ограничениям к ЛФК при любом другом заболевании:
- Острый инфекционно-воспалительный процесс независимо от его локализации, сопровождающийся лихорадкой и общим ухудшением самочувствия;
- Нарушение функции жизненно важных органов;
- Выраженный болевой синдром;
- Обострение сопутствующих хронических заболеваний.
Полезное видео — Лечебная физкультура для больных рассеянным склерозом
Комплекс упражнений, рекомендованных при рассеянном склерозе
Время одного занятия лечебной гимнастикой, выполняемой при рассеянном склерозе, не должно превышать четверти часа. Тренироваться желательно не менее 2 раз в сутки. Темп выполнения – неспешный, с перерывами на отдых. Активные и расслабляющие элементы желательно чередовать.
В течение всей тренировки необходимо контролировать свое состояние и интенсивность нагрузки. Поскольку больной человек не всегда способен объективно оценить степень своей усталости, то на помощь приходит подсчет пульса. Частота сердечных сокращений от 100 до 130 ударов в минуту говорит о небольшой интенсивности занятий, от 130 до 150 – о средней (оптимальной), от 150 до 170 – об избыточной, свыше 180 – о предельной.
Читать еще: Аллергия на губах
Упражнения, которые выполняются в исходном положении (ИП) лежа
Повторять каждое задание нужно 3-8 раз в зависимости от тяжести состояния.
- Ноги согнуть в коленях, слегка их развести и упереть ступни в пол. По очереди подтягивайте бедра к животу, при необходимости помогая руками.
- Из прежней позиции осуществляйте наклоны обеих ног то вправо, то влево, не отрывая от пола стопы, таз и весь корпус.
- Еще больше приблизьте ступни к ягoдицам. Поднимайте таз вверх, не отрывая от горизонтальной поверхности лопатки.
- Выполняйте упражнение «Велосипед», имитируя нажатия на педали.
- Теперь делайте такое же упражнение, но одной ногой – сначала правой, потом левой.
- Ложитесь ровно, ноги соедините, руки разведите в стороны ладонями вверх. Скручивая позвоночник, ладонью одной руки накрывайте вторую. Затем наоборот.
- Перевернитесь на живот, голову положите на предплечья. Ступни поставьте параллельно друг другу с опорой на пальцы. Оторвите от опоры правую ступню, перенесите ее через левую, коснитесь пальцами пола. Затем повторите левой ногой.
- Имитируйте плавание брассом: вытяните прямые руки вперед, затем разведите в стороны, поднимая голову и плечи. Сделав полный круг, вытяните руки вдоль туловища и снова выведите вперед.
Следующие упражнения можно выполнять как лежа, так и сидя
Данный раздел содержит ряд упражнений, которые выполняются с помощью стула и гимнастической палки.Выполнение этих упражнений допустимо как лежа (на фоне тяжелого состояния), так и сидя, если такая возможность сохранена. Должно быть также сделано от 3 до 8 подходов.
- Поочередно вытягивайте кверху выпрямленные в локтевых и лучезапястных суставах руки.
- Зажмите в руках гимнастическую палку, так, чтобы верхние конечности были расположены параллельно друг другу. На вдохе медленно поднимайте ее над головой, на выдохе опускайте.
- Одновременно отводите одноименные конечности в свою сторону.
- Теперь отводите разноименные конечности. Например, правую руку и левую ногу и наоборот.
- Согните руки в локтях с опорой на постель или подлокотник. Поочередно соединяйте подушечки больших пальцев со всеми остальными.
- В прежней позиции вращайте кистями по, а затем против часовой стрелки. Делайте по 4 круга на 3-8 подходов.
- На выдохе обхватите руками туловище, а ступни потяните на себя. На вдохе опустите руки, а стопы разведите.
- Сжимаем пальцы правой кисти в кулак, правую ступню сгибаем к себе. В это время левая ладонь открыта, а левая стопа согнута от себя. Затем меняем местами конечности: левые кисть и стопа сгибаются, правые разгибаются.
Упражнения, которые выполняются в исходном положении (ИП) сидя
Данные задания предназначены для больных, сохранивших способность сидеть и удерживать равновесие. Количество повторений, аналогичное – от 3 до 8.
- Ровно сядьте на стул со спинкой, руки опустите параллельно туловищу. Слегка отклонитесь вперед, оторвавшись от спинки, затем снова откиньтесь назад. При этом положение головы и позвоночника должно оставаться ровным, а симптомы головокружения и расстройства равновесия отсутствовать.
- Возьмите гимнастическую палку. Зажмите ее обеими руками, расположив на весу перпендикулярно полу. Перебирая выпрямленными руками, перемещайте ее то вниз, то вверх.
- Теперь нужно пересесть на диван или кровать. Плавно делайте боковые наклоны корпусом, руки при этом скользят по горизонтальной поверхности, не опираясь на нее.
- Переносить вес тела с одной ягoдицы на другую. Контролируйте состояние мышц: они должны удерживать туловище вертикально, двигаются только ягoдицы.
- Садитесь за стол. Поместите кисти рук на мягкую ткань и потянитесь кпереди, скользя ими по столу вместе с тряпкой, затем снова сядьте прямо.
- Предплечья поместите на стол. Зажмите ладонью скалку, держа ее под прямым углом к столешнице. Поверните кисть таким образом, чтобы скалка легла на горизонтальную поверхность, потом верните ее обратно. Продублируйте второй рукой.
- Теперь зажмите скалку двумя руками, параллельно столу. Предплечья лежат на твердой поверхности. Поднимайте скалку вверх, сгибая только кисти рук в лучезапястных суставах.
- Поместите руки на коленные суставы, обопритесь на них и медленно встаньте, выпрямитесь, постойте около 3-5 секунд и снова медленно сядьте. Затем попытайтесь выполнить это задание без помощи рук, напрягая только мышцы ног и туловища.
После тренировки в течение минуты делайте медленные вдохи и выдохи, успокаивая дыхание.
Если вам поставили такой серьезный диагноз, как рассеянный склероз, отчаиваться ни в коем случае не следует. Заболевание у всех протекает по-разному, многие сохраняют возможность передвижения и даже трудоспособность до преклонного возраста. Важно соблюдать все врачебные рекомендации, не забывать о тренировках и сохранять позитивный настрой.
Видео — Простые упражнения йоги при заболевании РС. Полная версия
ЛФК при заболевании рассеянным склерозом
Любое неврологическое заболевание снижает качество жизни. Оно обременяет человека различными ограничениями, с которыми приходится жить длительное время или на протяжении всей жизни. Улучшить самочувствие позволит только комплекс лечебной терапии. Например, неплохой положительный эффект может создать лечебная физкультура при рассеянном склерозе.
Рассеянный склероз – неврологическое заболевание, имеющее хроническую форму. Распознается оно по характерным симптомам:
- постоянное ощущение чувства усталости;
- плохое запоминание и воспроизведение информации;
- беспричинное появление депрессий;
- ухудшение самочувствия: головокружение, спазмы;
- появление боли в горле при попытках совершения глотания;
- недержание мочи.
Если возникли подобные проблемы, то требуется незамедлительно обратиться к неврологу для проведения диагностического обследования и подбора комплексной терапии. Неотъемлемой её составляющей является лечебная физкультура при рассеянном склерозе.
Самая распространенная причина рассеянного склероза – ослабленная нервная система. Каждая клеточка организма не может противостоять инфекции, из-за чего происходит разрушение клеток нейрологии.
Преимущества
Упражнения при рассеянном склерозе – неотъемлемая часть лечения. Опытными неврологами было выявлено несколько их преимуществ:
- Общее укрепление организма и прибавление жизненных сил. Упражнения полезны не только для устранения заболевания, но и для профилактики его появления.
- Снижение чувства усталости и общее улучшение самочувствия.
- Нормализация циркуляции крови, за счет чего улучшается активность мозга и память.
- Укрепление мышц мочевого пузыря.
- Упрочнение костей и восстановление координации, что, несомненно, приводит к устранению проблем с подвижностью.
В результате многочисленных медицинских исследований было доказано, что регулярные занятия физической культурой способствуют улучшению физиологического самочувствия человека с рассеянным склерозом. Причем, выполнять можно, как сложные упражнения с тренером, так и простую программу ЛФК при рассеянном склерозе на дому.
Противопоказания к тренировкам
Человек сам, как никто другой, может дать оценку своему самочувствию: сможет ли он вынести нагрузку, или от этого ему станет хуже. Очевидным противопоказанием к ЛФК при РС является вирусное и простудное заболевание, повышенная температура тела, сильное головокружение или слабость.
В обязательном порядке требуется перед выполнением упражнений проконсультироваться с врачом-неврологом, в особенности, если у пациента есть другие сопутствующие хронические заболевания. Специалист сможет дать объективную оценку здоровью больного.
Упражнения, направленные на повышение выносливости
Зарядка при рассеянном склерозе подразделяется на несколько подвидов. Одной из самых важных её составляющих являются упражнения на выносливость. Они необходимы для следующих целей:
- Придание дополнительной силы верхним и нижним конечностям;
- Увеличение скорости ходьбы;
- Дополнительная польза для организма – сокращение усталости и улучшение качества жизни.
Например, эффективным является упражнение на удержание тела на конечностях. Для его выполнения требуется максимально высоко подняться на цыпочки и удерживать собственное тело в таком положении в течение 10-15 секунд. Затем нужно опуститься и подняться вновь, но уже опираясь только на пятки. Постепенно нагрузку можно увеличить до 3 подходов по 30-60 секунд.
Для тренировки кисти подойдет подобное упражнение на удержание тела, стоя в опоре. Ноги при этом могут быть выпрямлены или согнуты в коленях, но вес тела, при этом, должен удерживаться только на руках.
Опытные неврологи рекомендуют ходьбу по лестницам в качестве упражнения при рассеянном склерозе для развития выносливости, но подходит оно далеко не всем из-за индивидуальных особенностей организма пациента.
Упражнения, направленные на укрепление тела
Силовые тренировки необходимы каждому человеку с рассеянным склерозом. Они позволяют добиться:
- Укрепления тела;
- Увеличения мышечной массы;
- Кроме того, они позволяют мгновенно побороть усталость и улучшить самооценку.
Учеными было доказано, что силовые занятия заставляют организм выpaбатывать гормоны счастья, а это значит, что человек, занимающийся спортом регулярно, будет меньше подвержен стрессам и депрессиям.
Силовая лечебная физкультура и гимнастика при РС включает в себя использование гантелей и манжет, которые надеваются на ноги. Стоит заметить, что это достаточно большая нагрузка для человека, поэтому заниматься рекомендуется только в спортивном зале под наблюдением квалифицированного тренера или медицинского работника.
На первых стадиях силовых тренировок рекомендуется использовать минимальный груз и совершить несколько подходов. Основная задача – достижение легкой мышечной усталости. Затем, постепенно нагрузку можно увеличить, но в обязательном порядке требуется делать между подходами кратковременный отдых для восстановления работы дыхательной системы.
Читать еще: Себорейный дерматит: какими препаратами лечить?
Упражнения, направленные на растяжку
Неотъемлемой составляющей лечения склероза являются упражнения на растяжку, которые в обязательном порядке необходимо выполнять, хотя бы, 1-2 раза в неделю. Они необходимы для следующих целей:
- Улучшение координации движений;
- Придание телу пластичности;
- Улучшение эластичности и укрепление мышц.
Кроме того, выполнение растяжки под мелодичную музыку способствует расслаблению и улучшению настроения.
Опытные неврологи рекомендуют пациентам с рассеянным склерозом заниматься йогой или тибетской гимнастикой. Уже через несколько дней тренировок пропадет неустойчивость, и улучшится координация движений, так как человек научится прислушиваться к своему телу.
Совершенно не обязательно для улучшения растяжки посещать спортивный зал. Невероятно полезным для всего тела является привычное всем упражнение «Березка». Для его выполнения требуется:
- Занять положение лежа на полу;
- Зафиксировать ладони под уровнем лопаток;
- Поднять вверх ноги и оторвать от пола нижнюю часть спины.
В таком положение требуется удерживать тело в течение 10 – 30 секунд. Если во время выполнения упражнений появился спазм мышц (судороги), тремор или начали неметь конечности, то тренировку требуется незамедлительно прекратить.
Упражнения дома
Конечно же, любая лечебная гимнастика будет эффективной в зале. Но, если посещать его нет возможности, то заниматься нужно дома. Рекомендуется регулярно совершать аэробные и анаэробные нагрузки на тело. Во-первых, они способствуют укреплению мышц и тела, а во-вторых, — улучшению подвижности и координации движений. Кроме того, ритмичные движения положительно влияют и на работу мозга и психосоциальное функционирование.
Особенность аэробики заключается в выполнении определенных монотонных движений в быстром темпе. К счастью, в современном мире легко найти любую методику и программу в интернете. Достаточно только включить видео и повторять действие за профессиональным тренером. Отличной альтернативой к подобным занятиям является легкий бег или быстрая ходьба, катание на лыжах или велосипеде. Особенно благоприятно влияют на самочувствие человека прогулки на свежем воздухе.
Очевидным минусом тренировок в домашних условиях является то, что человек будет заниматься один. Во-первых, он не сможет таким образом оценить правильность выполнения упражнений, а, во-вторых, если ему внезапно станет плохо, то рядом может не быть того, кто бы оказал первую помощь. Поэтому все же рекомендуется заниматься под присмотром специалиста.
Упражнения в зале
Организм человека с рассеянным склерозом может различно отреагировать на физическую нагрузку, его состояние здоровья может, как улучшиться, так и резко ухудшиться. Поэтому, первые тренировки стоит проводить только в зале для того, чтобы понять, какой вид физкультурного комплекса является наиболее подходящим. Занятие в зале проводится на нескольких тренажерах:
- Велосипед – отлично укрепляет мышцы ног и разогревает их. Начинать крутить педали стоит медленно, постепенно добавляя интенсивности. Опытные спортсмены могут выставлять на оборудовании сопротивление движения.
- Тайчи – специальная целебная методика, разработанная для людей с рассеянным склерозом. Она направлена на укрепление силы и гибкости рук и ног. В настоящее время, практически в каждом клубе есть тренер, проводящий подобные групповые занятия.
- Гимнастический мяч позволит добиться максимального отдыха и расслабления всего тела после тренировки. Кроме того, упражнения на нем направлены на растяжку всего тела.
- Цигун – еще один вид целительных упражнений, которым можно научиться в спортивном зале. Они направлены на укрепление позвоночника.
Одним из проявлений рассеянного склероза является отсутствие равновесия и нарушение координации движений. Людям с подобными симптомами рекомендуется использовать во время выполнения упражнения опору или попросить помощи у другого человека.
Важные рекомендации
Человеку с рассеянным склерозом при выполнении упражнений рекомендуется придерживаться следующих рекомендации:
- Тренироваться часто, но понемногу, не доводя себя до сильного физического утомления. В таком случае уменьшится нагрузка на суставы, и будет затрачиваться немного энергии.
- Если упражнения выполняются в лежачем положении, то ложиться и вставать нужно медленно и аккуратно.
- В обязательном порядке в промежутках между подходами стоит посидеть и отдохнуть, чтобы дать возможность мышечной ткани восстановиться.
- Многие люди с подобным диагнозом плохо спят. Для улучшения сна рекомендуется в вечернее время выполнять реабилитационную расслабляющую тренировку: йога, медитация, дыхательная гимнастика, медленные танцы.
- Упражнения стоит выполнять только в просторной одежде и в удобной обуви.
- После проведения тренировки рекомендуется провести сеанс реабилитационного массажа. Он способствует расслаблению мышц и отдыху после интенсивной нагрузки.
- Следует предварительно подобрать музыку, под которую будут выполняться занятия, очень важно, чтобы она вызывала приятные эмоции.
- На тренировку стоит взять с собой бутылочку воды, она позволит восстановить силы во время отдыха.
Занятия должны приносить спортсмену только положительные эмоции и хорошее настроение. При появлении чувства дискомфорта стоит подобрать для себя другую систему тренировок.
Особенности действия температуры тела
Опытными неврологами было доказано, что приблизительно у 60-80% пациентов с заболеванием «рассеянный склероз» наблюдается повышение температуры тела. Это связано с выполнением непривычных для организма физических нагрузок. Стоит заметить, что, в основном, это происходит только на ранних стадиях тренировок и постепенно проходит.
Рассеянный склероз – одно из самых распространенных неврологических заболеваний, которое достаточно сложно подается лечению. Облегчить самочувствие пациента может только комплексная терапия, одной из составляющих которой является лечебная физкультура.
Какие упражнения необходимы при рассеянном склерозе?
Рассеянный склероз (РС) является хроническим воспалительным заболеванием центральной нервной системы (ЦНС), характеризующимся демиелинизацией и дегенерацией нейронов.
РС поражает примерно 1 — 2,5 миллиона человек во всем мире. Он часто встречается у молодых людей и часто приводит к нетравматической инвалидности. Потеря мобильности значительно влияет на занятость и другие повседневные действия.
Физические упражнения и физиотерапия играют положительную роль в реабилитации пациентов с рассеянным склерозом.
Преимущества физических упражнений при рассеянном склерозе
Физические упражнения имеют ряд преимуществ у пациентов с этим заболеванием:
• Улучшенная сила и мобильность;
• Повышенная самооценка / уверенность в себе;
• Снижение общей усталости;
• Улучшенная функция кишечника и мочевого пузыря.
Вначале пациенты чувствуют усталость, когда начинают заниматься. Но постепенно появляется «привычка» к данным упражнениям и усталость становиться минимальной .
Цели упражнений при рассеянном склерозе
Пациентам с РС рекомендуется проконсультироваться с врачом и разработать программу упражнений в соответствии с состоянием их здоровья. Медицинский работник может помочь в достижении цели занятий пациента, отслеживая его прогресс. Так, физиотерапевт определяет конкретные виды упражнений в зависимости от потребностей пациента. Пациенту же необходимо следить за своим прогрессом, записывая необходимые регулярные упражнения.
Успех домашней программы зависит от того, является ли она приятной, разнообразной и реалистичной. Программы физической терапии на дому имеют определенные проблемы с соблюдением нормативных требований, включая истощение, плохую мотивацию, депрессию, отсутствие поддержки со стороны близких, ограничения по времени и когнитивную дисфункцию.
Типы упражнений при рассеянном склерозе
Программы тренировок для пациентов включают в себя несколько видов упражнений, таких как растяжка, аэробика и силовая нагрузка.
Растягивание
Растяжение увеличивает гибкость мышц , которые помогают в выполнении повседневных действий, а также предотвращает травмы.
• Потратьте 10 минут в день на растяжку.
• Перед разминкой человек должен разогреться в течение 5-10 минут, чтобы избежать травм.
• Растягивайтесь осторожно . Продолжительность каждого отрезка должна составлять 30-60 секунд. Важно растянуть основные группы мышц в организме.
Аэробная активность
В зависимости от степени рассеянного склероза: прогулки, ходьба, плавание и аквааэробика являются одними из самых распространенных видов таких занятий.
• Специалисты рекомендуют минимальную продолжительность тренировки средней интенсивности 150 минут в неделю.
• Желательно медленно увеличивать аэробную активность. Начальные дни тренировки должны быть более короткими, а продолжительность должна постепенно увеличиваться.
• Несколько 10-минутных периодов можно использовать для тренировки в день, когда есть ограничения по времени.
Силовые тренировки
Силовые тренировки являются важной частью режима, так как они помогают укрепить мышцы .
• Рекомендуются не реже двух раз в неделю.
• Различные виды силовых тренировок должны быть включены в режим, поскольку это помогает улучшить основные группы мышц, присутствующих в организме.
• Необходимо выполнять основные силовые упражнения, так как они помогают укрепить мышцы живота, спины и таза.
На что обратить внимание?
Следующие рекомендации могут помочь в предотвращении проблем, связанных с режимом физических упражнений на дому:
• Старайтесь сначала не делать нагрузочные тренировки , вместо этого начинайте упражнения медленно.
• Правильная гидратация ( питье воды ) требуется до, во время и после тренировки.
• Пациенты с рассеянным склерозом должны не перегреваться во время тренировок. Можно использовать вентилятор или другие охлаждающие устройства.
• Избегайте физических упражнений при обострении симптомов. В эти периоды рекомендуется отдыхать и экономить энергию.
Спасибо , что читаете канал. Если Вам интересны публикации по этой теме: оценивайте материал , и подписывайтесь на канал . От Вашего мнения зависят поднимаемые темы.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
07 02 2023 10:34:58
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
06 02 2023 12:27:51
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
05 02 2023 11:49:35
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
04 02 2023 4:17:10
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
01 02 2023 20:37:40
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
31 01 2023 15:42:14
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
28 01 2023 10:27:55
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
27 01 2023 6:24:49
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
26 01 2023 14:20:47
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
25 01 2023 3:13:54
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
24 01 2023 5:39:47
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
23 01 2023 14:33:57
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
22 01 2023 22:26:11
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
20 01 2023 13:20:10
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
17 01 2023 21:50:17
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
14 01 2023 3:30:29
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
13 01 2023 1:19:12
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
11 01 2023 19:34:31
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
10 01 2023 13:52:56
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
07 01 2023 14:15:10
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
06 01 2023 5:50:11
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
05 01 2023 17:11:42
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
02 01 2023 12:39:51
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
01 01 2023 8:35:45
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
31 12 2022 5:46:22
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
30 12 2022 15:41:24
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
27 12 2022 5:27:55
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
26 12 2022 4:58:13
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
23 12 2022 19:15:37
Рассеянный склероз (РС) – это аутоиммунное заболевание, при котором возникает поражение головного и спинного мозга. В первую очередь повреждаются оболочки нервных волокон, содержащие миелин. Повреждение неравномерно распределяется в нервной системе – формируются рассеянные очаги демиелинизации. Структурно очаги напоминают рубец.
Рассеянный склероз характеризуется волнообразным течением с периодами обострения и полной или частичной ремиссии. Рассеянный склероз поражает в основном молодых людей в возрасте от 20 до 40 лет. Заболевание редко дебютирует в детском возрасте и по достижению пятидесяти лет. В настоящее время в мире насчитывается около 3 млн. больных РС. Женщины болеют в 1,5-2 раза чаще мужчин.
Лечение РС в Юсуповской больнице
Неврологи Юсуповской больницы применяют инновационные методики, имеют большой опыт в лечении пациентов с рассеянным склерозом. После проведенного комплексного лечения пациенты проходят программы реабилитации, медико-социальной адаптации, улучшается качество и продолжительность их жизни.
В клинике неврологии созданы все условия для лечения пациентов:
- Комфортные палаты;
- Диетическое питание;
- Профессиональное выполнение всех манипуляций;
- Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников.
Заболевание поражает преимущественно пациентов от 15 до 45 лет. Известны случаи, когда болезнь диагностировали у детей 2-х лет. В возрасте после 50 лет риск заболевания становится значительно меньше.
Рассеянный склероз развивается постепенно, а его проявления становятся визуально заметны только в тот момент, когда пострадала уже половина нервов. На этой стадии отмечается следующая симптоматика:
- ухудшение зрения;
- болевой синдром и раздвоение в глазах;
- ощущения покалывания в пальцах;
- онемение пальцев;
- уменьшение чувствительности кожных покровов;
- слабость в мышцах;
- ухудшение координации.
Врачи Юсуповской больницы проводят полное обследование пациента и назначают комплексное лечение под наблюдением.
Причины и механизмы развития заболевания
Ученые пока не определили точной причины РС. Известны следующие факторы, провоцирующие дебют заболевания:
- Возраст – заболевание может поражать людей любого возраста, однако чаще диагностируется от 16 до 55 лет;
- Пол – рецидивирующе-ремиттирующий склероз поражает женщин почти в три раза чаще, чем мужчин;
- Отягощённая наследственность – если у кого-то из кровных родственников был рассеянный склероз, риск его возникновения значительно возрастает;
- Возбудители инфекций – заболевание может быть связано с инфицированием вирусами, в том числе Эпштейн-Барра, вызывающего развитие инфекционного мононуклеоза;
- Расовая принадлежность – риск развития рассеянного склероза выше у белых людей, особенно родом из Северной Европы, чем, например, у жителей Азии, Африки и Индии;
- Климат – болезнь чаще поражает людей из стран с умеренным климатом: Канады, северной части США, Новой Зеландии, северной Европы и юго-восточной Австралии;
- Уровень витамина D – при недостатке солнечного света и связанным с этим дефицитом витамина D риск развития рассеянного склероза возрастает;
- Некоторые аутоиммунные заболевания – рассеянный склероз возникает чаще у пациентов, страдающих патологией щитовидной железы, сахарным диабетом первого типа, воспалительными процессами кишечника.
Основной причиной развития заболевания является дисфункция иммунной системы. Кроме того, возникновение рассеянного склероза может быть спровоцировано следующими предрасполагающими факторами:
- вирусными и бактериальными заболеваниями;
- сильными стрессами;
- дефицитом витамина D в организме;
- генетической предрасположенностью.
По мере развития поражений нервные волокна могут разрушаться или повреждаться. В результате электрические импульсы мозга не проходят надлежащим образом к целевому нерву. Это означает, что организм не может выполнять определенные функции.
Когда миелиновая оболочка исчезает или получает повреждения, во многих областях центральной нервной системы образуются рубцы. Они влияют на следующие участки ЦНС:
- Мозжечок, который координирует движения и контролирует равновесие;
- Спинной мозг;
- Зрительные нервы;
- Белое вещество в некоторых областях мозга.
Наследственная природа
Рассеянный склероз – мультифакторное наследственно детерминированное аутоиммунное заболевание. Оно развивается под воздействием внешних и внутренних факторов. Риск развития заболевания у ребёнка, один из родителей которого страдает рассеянным склерозом, не превышает 3%. Это достаточно низкий показатель.
Сегодня известны следующие причины рассеянного склероза:
- заболевание чаще встречается у лиц, проживающих на всех континентах северней 30 параллели;
- огромную роль в возникновении рассеянного склероза играют аутоиммунные механизмы, которые активизируются под воздействием Т-лимфоцитов, вследствие чего повреждаются липиды и белки миелиновой оболочки;
- предполагается, что заболевание может развиться при нехватке в организме витамина Д и под воздействием вирусов.
Рассеянный склероз передаётся по наследству. Вероятность заболеть у детей больного рассеянным склерозом ниже, чем у его братьев и сестёр. Наследственная предрасположенность зависит от многих независимых генов. В развитии рассеянного склероза принимают участие гены, расположенные на седьмой хромосоме, а также гены тяжелых цепей иммуноглобулинов. У больных рассеянным склерозом отсутствуют протективные локусы, выявляемые у здоровых людей.
Причины РС у молодых людей
Результаты последних исследований позволяют предположить, что рассеянный склероз у молодых людей возникает в силу тех же причин, что и у людей старшего возраста. Независимо от возраста у человека может быть генетическая предрасположенность к заболеванию. Негативные факторы окружающей среды воздействуют на людей разного возраста тоже одинаково.
До наступления полового созревания подобное заболевание диагностируется у равного количества девочек и мальчиков, после наступления половой зрелости – чаще у девочек. Этот факт свидетельствует о влиянии гормональных изменений, происходящих в этот период.
Российская статистика свидетельствует, что в нашей стране больных РС около 90 тысяч человек, но некоторые ученые считают, что около 150 тысяч. Такой разброс может быть связан с тем, что люди не всегда обращаются к специалистам при проявлении симптомов.
Рассеянный склероз: ремиттирующее течение заболевания
Проявления рассеянного склероза различны и носят индивидуальный характер, поэтому диагноз «рассеянный склероз» озвучивается сначала только предположительно. Учитывается набор симптомов, характер их рецидивирования, локализация нарушений в организме, а также результаты лабораторных и инструментальных исследований (в частности, МРТ). Последующее развитие рассеянного склероза предсказать достаточно сложно. Зачастую лишь через несколько лет после появления первых симптомов врачу удается с точностью установить диагноз «рассеянный склероз» и предположить, как именно будет протекать заболевание в дальнейшем.
В зависимости от течения рассеянный склероз может быть:
- ремиттирующим;
- первично-прогрессирующим;
- вторично-прогрессирующим;
- прогрессирующе-ремиттирующим.
При ремиттирующем рассеянном склерозе отмечаются непредсказуемые заранее острые приступы (рецидивы), на фоне которых ухудшаются симптомы заболевания. После этого может произойти полное либо частичное восстановление функций пораженных органов, в некоторых случаях функции не восстанавливаются. Очередной рецидив может развиваться через несколько дней либо недель. Иногда для восстановления после приступа может потребоваться более длительное время – до нескольких месяцев. В промежутках между приступами ухудшение состояния больного не происходит. Такая схема заболевания характерна для большинства пациентов на начальных стадиях рассеянного склероза.
Психосоматика
В развитии рассеянного склероза большое значение уделяется психосоматике. Многие исследователи связывают дебют заболевания с травмами (в том числе и в детском возрасте). В этот момент человек ощущал свою острую беспомощность и незащищенность. Компенсируя свои эмоции, он чувствовал гнев. Некоторые люди, ощущая беспомощность, настолько поглощались этим чувством, что блокировали свой гнев, оставаясь целиком подавленными.
Больной рассеянным склерозом нередко ощущает негодование, враждебность, направленную на события и людей из прошлого. Боясь повторения своих ошибок, повторного попадания в аналогичную ситуацию, он блокирует собственное развитие, боится перемен в жизни. Пережитая травма привела к ослаблению всех энергетических ресурсов человека. Поэтому все его усилия сейчас направлены на экономию того оставшегося малого ресурса. При этом он осознанно ограничивает себя от попыток изменить свою жизнь.
Луиза Хей и другие авторы о психосоматике РС
Целительница Инна Сигал определила психосоматические причины развития рассеянного склероза:
- Человек чрезмерно давил на себя;
- Ощущал собственную неполноценность;
- Создавал помехи самому себе;
- В пользу интересов других пренебрегал собственными потребностями;
- Чувствовал потерю связи с самим собой и окружающими;
- Страдал истощением, беспокойством, чувством ложного стыда и вины.
По мнению известного психолога Лиз Бурбо, развитие рассеянного склероза обусловлено следующими факторами:
- Подавлением собственного гнева;
- Слишком строгими требованиями к своей личности, черствостью по отношению к себе и окружающим;
- Неуверенностью в себе, отказом жить в свое удовольствие.
Как утверждает еще один знаменитый психолог Луиза Хей, рассеянный склероз –следствие жесткости мышления, жестокосердия, железной воли, отсутствия страха и гибкости.
Симптомы рассеянного склероза
У больных рассеянным склерозом наблюдается различная симптоматика. Заболевание может протекать в лёгкой форме или проявляться тяжёлыми нарушениями нервных функций.
Рассеянный склероз характеризуется следующими общими симптомами:
- Сложностью с ходьбой;
- Усталостью;
- Нарушением зрения;
- Онемением конечностей;
- Покалыванием под кожей;
- Эректильной дисфункцией;
- Расстройством процесса мочеиспускания и опорожнения кишечника;
- Болевыми ощущениями;
- Депрессией;
- Проблемами с запоминанием и фокусированием мысли.
Болезнь часто проявляется в 20-40 лет. Большинство больных рассеянным склерозом страдают от приступов и рецидивов, в результате которых наступает заметное ухудшение состояния. После приступов организм восстанавливается, но со временем проявления болезни усугубляются.
На этом этапе болезнь проявляется следующими нарушениями:
- нарушением зрения в одном или обоих глазах;
- болью и двоением в глазах;
- ощущением онемения и покалывания в пальцах;
- снижением чувствительности кожных покровов;
- мышечной слабостью;
- нарушением координации движений.
По мере роста и увеличения количества склеротических бляшек появляются и другие симптомы рассеянного склероза:
- возникают спазмы и болевые ощущения в мышцах;
- нарушается процесс мочеиспускания и дефекации;
- развивается эректильная дисфункция у мужчин;
- появляются патологические пирамидные рефлексы, выявляемые неврологом;
- повышается утомляемость при выполнении физических действий;
- возникает паралич тройничного, глазодвигательного, подъязычного и лицевого нервов;
- развивается паралич верхних или нижних конечностей, затрудняются произвольные движения;
- нарушается поведение больного, снижается его интеллект;
- эмоциональное состояние становится неустойчивым, депрессии сменяются эйфориями.
Прием горячей ванны, жара в помещении могут временно ухудшить состояние больного, поэтому перегрева следует избегать.
Для РС также характерно поражение зрительного нерва. Оптический неврит – типичное проявление поражения зрительных путей при рассеянном склерозе. Проявляется болью в одном глазу, усиливающейся при движениях глазного яблока, с последующим снижением зрения различной степени выраженности.
Расстройства функции тазовых органов – частое проявление рассеянного склероза. Проявляется императивными позывами или задержками на мочеиспускания, запором. По мере прогрессирования заболевания возможно развитие недержания мочи и кала. У мужчин с РС может развиться эректильная дисфункция, которая, помимо поражения спинного мозга, может быть также обусловлена психосоциальными факторами.
Типичнейший, почти патогномоничный признак рассеянного склероза – появление или ухудшение симптоматики при повышении температуры тела (например, после приёма горячей ванны или после того, как человек выпил горячий чай). Редкие клинические проявления рассеянного склероза – эпилептиформные припадки (наблюдают у 2–3% пациентов) и пароксизмальные симптомы (кратковременные стереотипные эпизоды диплопии, лицевых парестезий, тригеминальной невралгии, атаксии, дизартрии либо двигательных нарушений – болезненных тонических спазмов мышц одной или двух конечностей, туловища, иногда лица). Редко развиваются нарушения высших мозговых функций (афазия, агнозия, апраксия), экстрапирамидные нарушения (ригидность, хорея, атетоз).
Типы течения заболевания рассеянного склероза
На основе типа течения заболевания выделяют клинические формы рассеянного склероза:
- Ремитирующий;
- Вторично-прогрессирующий;
- Первично-прогрессирующий;
- Первично-прогрессирующий РС с обострениями.
Рассеянный склероз развивается волнообразно с периодами ухудшения и улучшения. Со временем реммитирующий рассеянный склероз может перейти во вторичное прогрессирование.
Первично-прогрессирующий склероз развивается преимущественно у мужчин. При первично-прогрессирующем заболевании симптоматика нарастает постоянно, постепенно приводя к тяжёлой инвалидности. Отмечаются следующие симптомы:
- Затруднения при ходьбе;
- Слабость в ногах или тугоподвижность;
- Нарушение равновесия.
Также у пациентов отмечаются проблемы с речью и зрением, затруднения при глотании, быстрое наступление чувства усталости. У них нарушается функция кишечника и мочевого пузыря.
Проблема первично-прогрессирующего рассеянного склероза во многом состоит в том, что диагноз таким пациентам ставится довольно поздно. Требуется время для наблюдения пациента и проведения широкого спектра дополнительных обследований для исключения других возможных причин неврологической симптоматики. Правильный диагноз ППРС требует от врача-невролога высокого профессионализма, глубокого знания диагностических методов и «готовности» распознать и правильно интерпретировать симптомы. Этими качествами обладают профессора и врачи высшей категории центра лечения рассеянного склероза Юсуповской больницы.
Лечение вторично-прогрессирующего рассеянного склероза остаётся одной из наиболее сложных проблем, так как на этом этапе развития болезни наиболее выражены необратимые нейродегенеративные изменения. В лечении вторично-прогрессирующего рассеянного склероза в настоящее время выделяют основные тенденции: пациентам с сохранением обострений можно рассмотреть назначение бетаферона или митоксантроната. Единственный препарат, направленный на лечение прогрессирующего рассеянного склероза, – окревус. Он зарегистрирован в США в 2017 году. В Юсуповской больнице имеется хороший положительный опыт применения окревуса для лечения пациентов со вторично-прогрессирующим рассеянным склерозом.
Исследования учёных
Учёные постоянно проводят научные исследования для того, чтобы выяснить точные механизмы развития РС и разрабатывают эффективные методики лечения заболевания. Врачи клиники неврологии Юсуповской больницы тесно сотрудничают с ведущими НИИ, занимающимися подобной проблемой. Они на практике используют результаты новейших научных исследований.
Диагностика заболевания выполняется с применением современных методик: нейровизуализационных методов, электроэнцефалографии, точных иммунологических тестов. Благодаря внедрению в практику инновационных диагностических методик рассеянный склероз выявляется своевременно. Это позволяет рано начать эффективную терапию, которая сохраняет пациенту высокое качество жизни.
Последние исследования, проведенные в 2019 году, позволяют сделать следующие заключения:
- Группа американских ученых занималась исследованием, результаты которого доказали, что симптомы рассеянного склероза появляются уже на начальной стадии развития заболевания. Явные признаки склероза могут дополняться когнитивными расстройствами (снижением памяти, падением качества умственных способностей), нарушениями тактильной функции, координации, постоянной выраженной усталостью и депрессивными состояниями;
- Исследователям удалось выяснить, что развитие рассеянного склероза тесно связано с концентрацией витамина D в организме. Иммунная система больного постепенно утрачивает возможность отличать пораженные клетки от неизмененных. Усугубление данной ситуации происходит при дефиците витамина D, который представляет собой защитный фактор для нервных волокон;
- Недавно была выявлена связь между рассеянным склерозом и курением. Выяснилось, что даже здоровые клетки иммунной системы у больных не способны в полной мере защититься от чужеродных тел, что еще в большей степени повышает риск развития рассеянного склероза;
- Приостановить процесс демиелинизации и улучшить передачу импульсов по зрительному нерву от сетчатки к головному мозгу у больных, страдающих рассеянным склерозом, помогает недавно разработанный метод иммунотерапии, в ходе которого вводятся моноклональные антитела;
- Приостановить прогрессирование заболевания можно путем пересадки стволовых клеток. У пациента изымают собственные клетки гемопоэза, обрабатывают их посредством химиотерапии (для уничтожения пораженных клеток) и возвращают обратно в кровь больного. В результате происходит «перезапуск» иммунной системы. Этот способ лечения находится в стадии изучения, исследования в данном направлении еще продолжаются.
Ранняя диагностика
На сегодняшний день специальный тест, подтверждающий диагноз, не разработан. В основе диагностики рассеянного склероза лежат основные принципы: жалобы пациента, данные анамнеза болезни и жизни, клинические проявления, которые затрагивают разные области ЦНС и появляются в разное время. После получения результатов исследований неврологи проводят дифференциальную диагностику РС с другими заболеваниями, которые проявляются похожими симптомами.
В 2010 году критерии диагностики были уточнены, и теперь заболевание можно выявить более, чем у 80% больных в течение одного года после возникновения первых признаков, в отличие от предыдущих лет, когда диагноз устанавливался максимум в 40% случаев в соответствии с симптоматикой.
Диагностика РС в Юсуповской больнице
Врачи клиники неврологии устанавливают диагноз «рассеянный склероз» на основании следующих критериев:
- Начало заболевания в возрасте 20-50 лет;
- Наличие симптомов, свидетельствующих о заболевании спинного или головного мозга;
- МРТ-признаки двух или более очагов демиелинизации;
- Два и больше эпизодов обострений длительностью не менее 24 часов с интервалом в один месяц;
- Отсутствие альтернативного объяснения имеющихся симптомов.
Неврологи Юсуповской больницы используют следующие методы диагностики рассеянного склероза:
- Вызванные потенциалы (ЭМГ ВП). Этот метод основан на том, что при рассеянном склерозе вследствие разрушения миелина (изолятора нервных проводников) замедляется проведение нервных импульсов. Скорость их проведения регистрируется специальной аппаратурой и подвергается компьютерной обработке. На основании полученных данных врачи устанавливают процент снижения скорости проведения нервных импульсов, что является косвенным свидетельством наличия демиелинизирующей патологии;
- Магниторезонансную томографию, которая позволяет чётко визуализировать участки демиелинизации;
- Исследование цереброспинальной жидкости, полученной посредством люмбальной пункции. Положительные результаты тестов обнаруживаются у 90 % пациентов с рассеянным склерозом;
- Биохимическое исследование крови – позволяет с помощью специальных реактивов определить наличие в крови определённых веществ, которые содержатся у больных рассеянным склерозом;
- Офтальмологическое обследование позволяет врачу-окулисту обнаружить на глазном дне характерные изменения и обнаружить феномен выпадения полей зрения.
Комплексное использование врачами Юсуповской больницы клинических, рентгенологических, лабораторных и электрофизиологических признаков позволяет поставить диагноз на ранней стадии заболевания, оценить характер течения, стадию и остроту процесса. Ранняя диагностика рассеянного склероза имеет огромное значение, поскольку своевременно назначенное лечение может замедлить прогрессирование заболевания.
МРТ при рассеянном склерозе
Для того чтобы установить диагноз рассеянный склероз, в Юсуповской больнице проводят магнитно-резонансную томографию (МРТ) головного мозга. В ходе проведения МРТ головы визуализируются очаги рассеянного склероза (бляшки), имеющие свои особенности, по которым данное заболевание дифференцируется с очаговым поражением головного мозга и другими патологиями, в т. ч. дисциркуляторной энцефалопатией. На основе диагностических критериев можно определить заболевание, выявить его обострение либо ремиссию, а также подобрать адекватное лечение.
Грамотная диагностика рассеянного склероза возможна при высоком уровне специализации МРТ-диагноста, владеющего знанием основных признаков данного заболевания. Поэтому для проведения подобного исследования необходимо выбрать клинику, обладающую современной аппаратурой и штатом высококлассных специалистов. В Москве такой клиникой является Юсуповская больница с собственным научно-практическим центром, где помогут не только диагностировать рассеянный склероз, но и подобрать эффективную терапию для улучшения качества жизни больного.
Анализ МРТ при РС может подтвердить наличие заболевания по следующим признакам:
- Диссеминация во времени (очаги увеличиваются на серии исследований);
- Критерий диссеминации в пространстве (новые очаги появляются в областях головного мозга, не тронутых ранее);
- Скопление контрастного препарата (по краю очага рассеянного склероза появляется кольцевидный участок повышения мр-сигнала, который отражает активную фазу воспалительно-демиелинизирующего процесса);
- Наличие перифокального отека вокруг очага рассеянного склероза, специфичного для данного заболевания либо, в некоторых случаях, симулирующего картину образования;
- Поражение инфратенториальных отделов головного мозга (ствола мозга, мозжечка, спинного мозга) и супратенториальных отделов мозга (больших полушарий, зрительного нерва);
- Поражение мозолистого тела: структуры, связывающей левое и правое полушария головного мозга;
- Локализация очагов вытянутой формы вдоль волокон лучистого венца.
В случае если диагноз «рассеянный склероз» на МРТ головного мозга был подтвержден, не стоит паниковать. Неврологи Юсуповской больницы благодаря применению самых современных препаратов добиваются прекрасных результатов лечения РС. У пациентов сохраняется высокое качество жизни, предотвращается быстрое прогрессирование поражения нервной системы.
Современные взгляды на лечение РС
Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента. Проводится купирование обострений, предотвращение появления новых симптомов и нарастания неврологического дефицита, подбор симптоматических препаратов. Неврологические нарушения восстанавливают при помощи пульс-терапии метилпреднизолоном, который вводят внутривенно капельно.
Неврологи Юсуповской больницы как можно раньше назначают терапию, модулирующую течение рассеянного склероза. Она позволяет стабилизировать состояние пациента. При ремитирующем рассеянном склерозе предупреждает трансформацию в прогрессирующее течение, а также снижает частоту обострений и замедляет нарастание инвалидизации.
Диета Эмбри при рассеянном склерозе. Рецепты
Диета Эмбри предполагает исключить или ограничить потребление вредных продуктов, заменив их теми, которые не могут усугубить течение заболевания. Рекомендуется обогатить организм витаминами и минералами (кальцием, суточная доза которого должна составлять 1100 мг, магнием –500 мг, 3-омега-ненасыщенными жирными кислотами 3 г и витамином D 3 – 4000 I).
Пациентам, которые используют диету Эмбри при рассеянном склерозе, следует убрать из рациона продукты, которые содержат большое количество белка:
- молочные продукты (молоко и молочнокислые продукты, различные сыры, соусы на сметанной основе, заливки и йогурты);
- бобовые (арахис, бобы и горох, фасоль, арахисовое масло);
- продукты из зерна пшеницы, ржи, ячменя.
Ознакомимся с рецептами диеты Эмбри, которые помогут правильно приготовить вкусные диетические блюда в домашних условиях. Для морковного супа понадобятся следующие продукты:
- 1 столовая ложка оливкового масла;
- 450 грамм нарезанной мелкими кубиками моркови;
- 1очищенная и нарезанная кубиками картофелина;
- Нарезанная кубиками луковица;
- 1 чайная ложка приправы тархун;
- 800мл овощного бульона;
- Соль и зелень.
Необходимо взять большую кастрюлю и подогреть в ней масло, положить порезанные овощи и добавить ложку тархуна. Их следует тушить на медленном огне несколько минут, не пережаривая. Добавляют в кастрюлю овощной минут и варят в течение 30 минут. Когда овощи станут мягкими. Суп готов.
Ремитирующий РС: варианты лечения
Ввиду того, что методы, позволяющие навсегда избавиться от данного недуга, находятся только в разработке, лечение рассеянного склероза на сегодняшний день предполагает прием препаратов для снятия симптоматики и облегчения проявлений заболевания, а также продления периодов ремиссии и предотвращения развития осложнений. В современной неврологии используются лекарственные средства, применяемые в периоды обострений и ухудшения состояния. Кроме того, в периоды ремиссии проводится интервальная терапия.
Врачи клиники неврологии Юсуповской больницы имеют огромный опыт в диагностике и лечении рассеянного склероза, в том числе ремиттирующей формы заболевания. При лечении рассеянного склероза применяются два основных направления, суть которых заключается в остановке обострения и предупреждении его развития. При выборе терапевтического метода учитываются индивидуальные особенности организма больного, тип течения заболевания и степень его тяжести.
При необходимости пациентов госпитализируют, наблюдают и проводят лечебные процедуры, повышающие эффективность реабилитации. Для создания максимального комфорта пациентам Юсуповской больницы предоставляются уютные палаты. Организовано полноценное сбалансированное питание, подобранное диетологом. Клиника оснащена современным МРТ-томографом и другим оборудованием, необходимым для диагностики и лечения неврологических патологий.
Лечение рассеянного склероза стволовыми клетками в Москве
Около двадцати лет назад определенную надежду возлагали на тогда считавшийся очень перспективным метод трансплантации стволовых клеток при рассеянном склерозе. Сейчас он относится лишь к четвертой линии лечения. Первую линию лечения составляют иммуномодуляторы (ребиф, бетаферон, копаксон), текфидера и абаджио, вторую – гиления, тизабри, лемтрада и окревус. К третьей линии относят человеческий иммуноглобулин, митоксантрон, азатиоприн. И в случае отсутствия эффекта от первых трёх линий лечения, при злокачественном течении рассеянного склероза рассматривают проведение трансплантации стволовых клеток.
Несмотря на большие ожидания, данный метод активно не используется. Во-первых, раньше или позже новые иммунные клетки снова обучаются действовать против собственного миелина, так как несмотря на химиотерапию сохраняются иммунные клетки в лимфоузлах, дендритные клетки и т.д. Заболевание снова активизируется. Во-вторых, такая массивная химиотерапия имеет различные отдаленные последствия в виде повышения риска развития онкологических заболеваний. В-третьих, за последние годы выпущены новые высокоэффективные препараты- моноклональные антитела (такие как, лемтрада, окревус и др.), которые как иммунологический нож удаляют только «плохие» иммунные клетки, сохраняя иммунитет в целом сохранным.
Более подробную информацию вы можете получить на консультации, записавшись по телефону на прием к врачу-специалисту по рассеянному склерозу Юсуповской больницы.
Первично прогрессирующий рассеянный склероз
Рассеянный склероз имеет несколько типов течения заболевания, каждый из которых имеет свои особенности:
- Наиболее часто встречается ремиттирующая-рецидивирующая форма рассеянного склероза. Такое течение заболевания состоит из периодов восстановления и периодов обострения, между обострениями не происходит нарастания симптомов.
- Вторично-прогрессирующее течение сопровождается сменой течения болезни с ремиттирующего-рецидивирующего на вторично-прогрессирующее течение. Независимо от наступления обострения болезнь прогрессирует.
- Первично-прогрессирующее течение заболевания характеризуется быстрым развитием с самого начала, с небольшими паузами улучшения состояния.
- Прогрессирующее течение болезни с обострениями встречается крайне редко, характеризуется быстрым развитием с самого начала заболевания, при замедлении процессов прогрессирования развиваются обострения.
Первично прогрессирующий рассеянный склероз тяжело поддается лечению, заканчивается, как правило, быстрым наступлением инвалидности больного. Первично-прогрессирующая форма заболевания характеризуется быстрым течением, нарастанием симптоматики, потерей неврологической функции. Негативными факторами при первично-прогрессивной форме заболевания являются:
- Вовлечение трех и более функциональных систем организма на начальном этапе заболевания;
- Скорость достижения баллов по расширенной шкале оценки степени инвалидизации от начала болезни.
Лечение первично прогрессирующего рассеянного склероза
Лечение заболевания начинают после определения типа течения заболевания – это позволяет поставить диагноз, определить прогноз течения заболевания, выбрать соответствующую тактику и наиболее эффективные для данного типа течения болезни препараты. В качестве эффективной терапии первично-прогрессирующей формы рассеянного склероза (ППРС) применяют препараты моноклональных антител.
Эффективность препаратов данной группы отмечена у молодых людей, которые болеют рассеянным склерозом непродолжительное время. Препараты показали хорошую переносимость больными, исследователи отметили уменьшение выраженности воспалительных реакций в ранее активных очагах. Также препараты этой группы показали эффективность в снижении риска прогрессирования инвалидности у больных.
Вторично прогрессирующий рассеянный склероз
Вторично-прогрессирующий рассеянный склероз (ВПРС) проявляется атрофией нервных тканей, дегенерацией белого и серого вещества, и меньшим количеством воспалительных реакций в отличие от ППРС. Поражение нервных тканей спинного мозга проявляется нарушением двигательной функции и работы внутренних органов. В большинстве случаев ВПРС предшествует ремиттирующая-рецидивирующая форма течения заболевания. ВПРС может проявляться с приступами или протекать без них, иметь злокачественное течение заболевания.
Для лечения рассеянного склероза назначают иммуносупрессивные и иммуномодулирующие препараты. Многочисленными исследованиями доказана эффективность этих препаратов в лечении рассеянного склероза. К ним относятся натализумаб, бета-интерферон, диметилфумарат, митоксантрон, глатирамер и другие препараты. Препараты, созданные в последнее время, позволяют контролировать и существенно снижать скорость развития заболевания. Исследованиями доказано, что раннее начало лечения РС наиболее эффективное, индивидуальный подбор терапии, контроль течения заболевания помогают отсрочить наступление инвалидности.
Рассеянный склероз у детей
У детей выделяют следующие формы рассеянного склероза, которые имеют значение в дебюте заболевания:
- Церебральную;
- Цереброспинальную;
- Глазную;
- Мозжечковую;
- Спинномозговую;
- Смешанную.
По характеру манифестации различают несколько вариантов течения рассеянного склероза у детей:
- Транзиторный монофокальный;
- Транзиторный полифокальный;
- Прогредиентный, или полифокальный стабильный.
Прогрессирование детского рассеянного склероза бывает первичным, вторичным и ремиттирующим.
Диагностика рассеянного склероза у детей представляет определённые трудности. Это связано с низкой частотой заболевания и вариабельностью симптомов. У детей заболевание может начинаться с одного признака или иметь полисимптомную клиническую картину. Анализ наблюдений врачей позволяет выделить следующие симптомы рассеянного склероза у детей:
- Одностороннее поражение зрительного нерва или сетчатки – приводит к частичной или полной слепоте и не сопровождается видимыми повреждениями или дефектами глазного яблока. Возможно появление «пелены», тумана перед глазами, цветного круга или чёрной точки. Пациенты ощущают боль в области лба, глубине орбиты и при движениях глазного яблока;
- Поражение пирамидного пути – проявляется снижением или исчезновением поверхностных брюшных рефлексов, повышением глубоких рефлексов на нижних конечностях, повышенной утомляемостью и мышечной слабостью;
- Нарушение чувствительности – пациенты жалуются на чувство «онемения» определённых участков тела. Субъективные чувствительные нарушения мигрируют в течение небольшого промежутка времени. Они не находят подтверждения во время клинического обследования;
- Нарушение функции черепных нервов;
- Симптомы поражения спинного мозга с локализацией патологического очага в верхне-шейном отделе – асимметрическое повышение глубоких рефлексов без чувствительных расстройств и нарушений функции тазовых органов.
Рассеянный склероз у подростков проявляется разными клиническими диссоциациями:
- Высокими с клонусами рефлексами при лёгком или умеренном нарушении объема движении;
- Патологическими рефлексами при сниженных коленных и карпорадиальных рефлексах;
- Диссоциациями между поверхностными и глубокими брюшными рефлексами.
Врачи центра рассеянного склероза Юсуповской больницы для постановки первичного диагноза используют 3 группы диагностических критериев:
- Иммунологическое исследование спинномозговой жидкости;
- Нейровизуализацию с использованием магниторезонансной и компьютерной томографии;
- Регистрацию вызванных потенциалов мозга.
Затем неврологи проводят дифференциальную диагностику рассеянного склероза с другими демиелинизирующими заболеваниями, имеющими похожую симптоматику.
Врачи проводят у детей, страдающих РС, две группы лечебных мероприятий:
- Патогенетические (направленные на предупреждение деструкции мозговой ткани токсическими веществами и активированными иммунными клетками);
- Симптоматические (компенсирующие имеющиеся нарушения, а также поддерживающие и корригирующие повреждённые функции нервной системы).
Патогенетическая терапия обострения рассеянного склероза включает иммуносупрессивные, иммуномодулирующие и противовоспалительные препараты. Препаратами выбора являются кортикостероиды (метилпреднизолон, дексаметазон и преднизолон). Они способствуют ограничению воспалительного процесса и деструкции миелина. В менее тяжёлых случаях применяем препараты адренокортикотропного гормона АКТГ.
Симптоматическая терапия зависит от симптомов заболевания. При выраженном гипертонусе врачи назначают детям миорелаксанты. Если имеет место дисфункция тазовых органов, проводят магнитостимуляцию, а при гиперефлексии детрузора применяют антихолинергические препараты. При интенционном треморе и нарушении координации вводят витамин В6, бета-адреноблокаторы в сочетании с трициклическими антидепрессантами и антагонисты серотонина. В случае атаксии назначают аминокислоты (глицин) и пропранолол в сочетании с трициклическими антидепрессантами.
Детям с рассеянным склерозом врачи рекомендуют вести максимально активный образ жизни, соответствующий возрасту, активно участвовать в домашних и общественных делах. Рано начатая медико-социальная реабилитация позволяет существенно улучшить течение заболевания, отдалённый прогноз, обогащает социальную жизнь маленьких пациентов.
РС у мужчин
Рассеянный склероз у мужчин проявляется следующими симптомами:
- Парезами, параличами. Паралич – неспособность совершать произвольные движения. При парезе частично сохраняется способность произвольных движений;
- Глазными расстройствами – у пациента изменяется восприятие цвета, выпадают поля зрения, снижается острота зрения. У некоторых больных бывает вертикальный нистагм – дрожание глазных яблок;
- Нарушениями чувствительности – мужчина чувствует покалывания, онемения в различных частях тела. Снижаются вибрационная и суставно-мышечная чувствительность. Реже происходят изменения температурной и поверхностной чувствительности;
- Интенционным тремором – дрожанием кончиков пальцев при произвольных движениях, которое начинается при завершении движения. Это характерный признак поражения мозжечка;
- Болью – может быть острой и хронической. Возникает боль по ходу тройничного нерва, цервикалгия, суставные и мышечные боли;
- Синдромом хронической усталости – пациенты быстро устают, им не помогает продолжительный отдых;
- Эмоциональной нестабильностью – настроение меняется от эйфории до депрессивного состояния. Больной то раздражается на любую мелочь, то наоборот, ни на что не реагирует;
- Расстройством речи. Характерная черта РС – скандированная речь. Больной говорит медленно, прерывисто, причем делает паузы не только после слов, но и после отдельных слогов;
- Спастичностью – повышается мышечный тонус. Пациент чувствует скованность в теле. Появляется судорожное дрожание;
- Эпилептическими припадкам – встречаются лишь у 5% мужчин с РС.
Статистика показывает, что течение данного заболевания будет благоприятным, если первые проявления начались с глазных расстройств. Если же дебютом были парезы, параличи и нарушения походки, то прогноз неблагоприятен.
Формы РС у мужчин
В зависимости от пораженного отдела мозга неврологи выделяют различные формы РС у мужчин. При церебральной форме патологический процесс затрагивает головной мозг. К церебральной форме относятся стволовая, оптическая и мозжечковые формы РС. Стволовая форма может быть представлена вариантом Марбурга. Он известен как злокачественная форма рассеянного склероза. Наблюдается у молодых мужчин. Характерно острое начало, стремительная прогрессия симптомов и отсутствие ремиссий.
При этом варианте РС первыми появляются не признаки поражения ЦНС, а стволовые симптомы:
- Тетраплегия и гемиплегия – паралич всех конечностей или руки и ноги с одной стороны;
- Дисфония, дисфагия, дизартрия – типичная триада, характерная для псевдобульбарного синдрома;
- Эпилептические припадки;
- Снижение интеллектуальных способностей.
Оптическая форма РС представлена невритами зрительного нерва. При этом снижается острота зрения, развиваются скотомы – слепые участки поля зрения. Выявляются изменения в диске зрительного нерва.
Мозжечковая форма проявляется ведущим симптомом – мозжечковой атаксией. Существуют два варианта:
- Статическая атаксия. Поражается червь мозжечка. У больного шаткая, неуверенная походка с широко расставленными ногами. Она очень напоминает походку пьяного человека. Если попросить пациента стоять прямо, то он широко расставит ноги, чтобы не потерять равновесие. Хорошо удается распознать нарушения координации в позе Ромберга. Человек становится прямо, сводит вместе стопы, руки вытягивает вперед и закрывает глаза. При наличии патологических изменений в черве мозжечка больной не сможет удерживать позу или даже упадет;
- Динамическая атаксия. Процесс рассеянного склероза переходит на полушария. Теряются навыки координированных движений. Для точного выявления необходимо провести координационные пробы.
При спинальной форме РС патологический процесс затрагивает аксоны нейронов спинного мозга. У пациентов развиваются нижний спастический парапарез, тазовые нарушения, нарушения чувствительности. Цереброспинальная форма проявляется симптомами и церебральной, и спинальной формы.
Лечение рассеянного склероза у мужчин решает следующие задачи:
- Не дать заболеванию прогрессировать, ухудшая качество жизни;
- Изменить течение заболевания;
- Купировать обострения.
ПИТРС – препараты, изменяющие течение рассеянного склероза. Лекарственные средства этой группы оказывают следующее действие:
- Уменьшают частоту обострений;
- Отдаляют момент перехода ремиттирующего течения во вторично-прогрессирующее состояние;
- Снижают тяжесть обострений.
Существует две линии ПИТРС лечения при рассеянном склерозе:
- Первая линия – препараты β-интерферона
- Вторая линия – иммуноглобулины, сильные иммуносупрессоры, аутологичная пересадка клеток костного мозга.
Для снятия спастичности назначают миорелаксанты различных групп, М-холиноблокаторы, проводят ботулинотерапию. Для нормализации работы мочевого пузыря применяют антихолинэстеразные препараты. Эпилептические припадки купируют противосудорожными средствами. При нарушении сна показаны анксиолитики. В случае развития депрессивного состояние назначают антидепрессанты.
Используется для:
- Купирования спастичности;
- Определения возбудимости коры головного мозга;
- Точечного воздействия на отдельные участки коры.
Это безболезненная и неинвазивная процедура.
Молодым мужчинам особенно тяжело переживать утрату прежних функций и симптомы болезни. Главное – поддержка родственников и близких друзей. Родственники должны понимать, что родной мужчина не выздоровеет, но без лечения ему станет хуже намного быстрее.
Советы по поддержке больного РС
Психологи разработали рекомендации, как общаться с мужчиной, больным РС:
- Не давайте ложных обещаний о выздоровлении. Лучше, если больной сможет поговорить с психологом о своих переживаниях;
- Сдержитесь от раздражительности на неуклюжесть и медлительность. Это расстраивает больных;
- Способствуйте реабилитации. В Юсуповской больнице функционирует центр реабилитации больных рассеянным склерозом. Для каждого пациента в зависимости от стадии подбирают индивидуальную программу по восстановлению функций. Так больной будет чувствовать себя увереннее и сможет дольше оставаться самостоятельным;
- Предлагайте выполнение посильных заданий. Чувствовать себя нужным — важная потребность любого человека;
- Стимулируйте больного на контакты с другими людьми. Хорошо начать общение с другими больными через группы в социальных сетях. Так человек будет знать, что он не одинок в своей болезни;
- Напоминайте о необходимости посильной физической активности. Следите, чтобы больной не перенапрягался при выполнении упражнений;
- Не надо акцентировать внимание на том, чего пациент не может. Подчеркивайте то, с чем он справляется. Не давайте человеку чувствовать себя обузой.
- Следите за диетой. Включайте в рацион больного продукты с клетчаткой, чтобы не было проблем со стулом;
- Поощряйте отказ от курения и алкоголя. Вредные привычки усугубляют течение и могут дать начало обострению.
Прогноз
Однозначно предсказать продолжительность жизни пациента, страдающего рассеянным склерозом, невозможно, так как заболевание влияет на людей по-разному.
Продолжительность жизни больных рассеянным склерозом могут сократить психические расстройства, пролежни и язвы на верхних или нижних конечностях, вследствие развития которых возникает инфицирование других органов. Существует также ряд причин, которые могут привести к моментальной смерти больного РС:
- Инфаркт миокарда;
- Поражение дыхательного центра;
- Почечная недостаточность;
- Инфекции органов мочевыделительной системы.
Продолжительность жизни зависит также от стадии патологических процессов, на которой была выявлена болезнь. Своевременная диагностика и правильное лечение рассеянного склероза позволяют предупредить или отсрочить наступление инвалидности.
Разная продолжительность жизни зафиксирована у людей, относящихся к следующим группам:
- Первая группа – больные, заболевание которых было выявлено на ранних стадиях. При условии приема лекарственных препаратов средняя продолжительность их жизни примерно аналогична сроку жизни здоровых людей (на семь лет короче);
- Вторая группа – данная категория включает в себя пожилых людей, диагноз которых был впервые установлен в 50 лет. Проведение правильного лечения дает им возможность прожить до 70 лет;
- Третья группа – пациенты, которым в 50 лет был установлен диагноз осложненный рассеянный склероз. Срок жизни данных больных составляет десять лет после выявления болезни;
- Четвертая группа – больные с молниеносным течением болезни. Продолжительность их жизни составляет, как правило, менее десяти лет после установления диагноза.
Продолжительность жизни сокращается при развитии осложнений РС:
- Утраты чувствительности конечностей;
- Поражения головного мозга;
- Отсутствия контроля над процессом мочеиспускания, дефекации;
- Слабости в нижних конечностях;
- Парезов и параличей;
- Судорог;
- Депрессивных состояний.
Раньше считалось, что рассеянный склероз неизлечим. Но в последние годы благодаря новым методам терапии врачи добиваются замедления развития болезни и эффективного управления симптоматики у некоторых больных. Новые «модифицирующие заболевание» лекарства и методики реабилитации позволяют сохранить больным более высокое качество жизни, чем было ранее.
По мнению современных исследователей, жизнь больного, страдающего рассеянный склерозом, укорачивается в связи с непрямым воздействием заболевания, которое может проявляться тяжелыми осложнениями или другими состояниями, не относящимися к болезни.
Инвалидность
Степень инвалидности больных рассеянным склерозом определяют врачебно-экспертные комиссии. Специалистами учитывается характер течения приступов и сопутствующие нарушения. Больным РС определяют следующие группы инвалидности:
- Первую – определяют пациентам с выраженными расстройствами опорно-двигательной системы;
- Вторую – определяют больным с серьезными расстройствами двигательной функции;
- Третью – назначают при незначительных или умеренных расстройствах движений и возможности больного работать
Профилактика
Никакие профилактические мероприятия не способны предупредить развитие рассеянного склероза.
Ряд простых рекомендаций помогут предотвратить развитие этого тяжелого недуга, а также будут способствовать уменьшению проявлений заболевания:
- проведение регулярных (но не изнуряющих) физических упражнений;
- отказ от употребления алкогольных напитков и табакокурения;
- правильный рацион питания – с минимумом жирных продуктов;
- стабилизация эмоционального состояния;
- нормализация собственного веса;
- контроль температурного режима в помещении (во избежание перегрева);
- отказ от использования гормональных контрацептивов;
- регулярный прием назначенных лекарственных препаратов (включая периоды ремиссии, для ослабления симптоматики).
У каждого больного рассеянный склероз протекает по-разному. Правильное лечение дает пациентам надежду сохранить физическое и умственное здоровье на долгие годы.
Если уже поставлен диагноз, профилактика поможет контролировать обострения и тяжесть заболевания. Неврологи рекомендуют больным РС:
- Избегать инфекций, поскольку одна из причин развития рассеянного склероза – вирусные и бактериальные заболевания;
- Отказаться от тепловых процедур: горячих ванн, бань, саун и других. Повышение температуры вызывает ухудшение симптоматики;
- Не допускать переутомления;
- Придерживаться диеты. При рассеянном склерозе рекомендовано обогатить пищу витамином D, перейти с животного на растительный белок, обеспечить адекватное потребление жирных кислот;
- Воздержаться от приема алкоголя, отказаться от курения;
- Вести активный образ жизни: настолько, насколько это возможно без перенапряжения организма.
Выполнение рекомендаций врача позволяет предотвратить очередное обострение РС. Чтобы получить консультацию невролога Юсуповской больницы, звоните по номеру телефона контакт-центра. Вас запишут на приём к ведущему специалисту в области лечения демиелинизирующих заболеваний центральной нервной системы.