Как бороться с возрастной сутулостью, как избавиться от «утиной походки» и избежать патологических переломов без медикаментов

Я работаю ортопедом больше 30 лет. Мои пациенты взрослеют вместе со мной – мне 56. У кого-то из сверстников нарушилась осанка; у кого-то портится походка; кто-то становится завсегдатаем травмпункта. А я невольно смотрю на окружающих глазами врача со стажем – даже на отдыхе… Порой, с трудом сдерживаю себя от порыва подойти к незнакомому человеку и сказать: «Простите меня за бестактность! Я – доктор. Вы позволите мне дать Вам маленький совет?».
Дело в том, что проблемы позвоночника и суставов имеют определенные внешние проявления. Причем, как правило – задолго до необратимых явлений. Важно вовремя заметить и устранить погрешности, сохранить активность и не зависеть от лекарств.
Если Вы хотите узнать, как бороться с возрастной сутулостью, избавиться от «утиной походки», избежать патологических переломов – я готова поделиться своим врачебным опытом.
Про сутулость
Сутулость – это согбенная осанка. Чисто внешне она прибавляет человеку десяток лет, а еще нарушает работу сердца, легких, желудочно-кишечного тракта. Что заставляет наше туловище крениться вперед? Принято считать, что в этом виноваты слабые мышцы спины – разгибатели позвоночника. Но это – неверная трактовка. У всех своих пациентов я тщательно проверяю мышцы (а их у человека 696 парных). Именно влиянию мышечных проблем на состояние позвоночника и суставов в свое время посвятила свое диссертационное исследование. Так вот… У всех сутулых людей в патологическом спазме находятся сгибатели позвоночника – они расположены по передней его поверхности. Их сокращенно-укороченное состояние приводят к наклону тела кпереди. Позвоночный столб можно сравнить с мачтой, а мышцы – с канатами. Мачта будет вынуждена накрениться в пользу укороченных канатов. Так и позвоночник – наклоняется вперед, следуя за сокращенными и укороченными сгибателями туловища. С них и нужно начинать восстановление осанки.
Потрогать сгибатели, в буквальном смысле, доктор сможет со стороны живота, в области паха, по передней поверхности шеи.
Причиной патологического спазма этих мышц являются островки хронической перегрузки в них – так называемые «мышечные мозоли» или триггерные точки. Они формируются от шаблонных, повторяющихся нагрузок. Эти образования не любят добросовестного классического массажа. С ними специалисты работают исключительно прицельно, производя их послойное пальцевое распределение. Параллельно с устранением триггеров, идет растягивание пострадавших мышц до нормы – они не должны оставаться короткими.
Ведь, в случае бездействия, банальная мышечная погрешность со временем перерастает в костную деформацию грудной клетки, ведет к формированию «реберного горба».
В то же время, адекватная и своевременная помощь мышечному корсету, позволяет вернуть позвоночный столб в его вертикальное положение. При этом, освобожденные внутренние органы получают возможность функционировать нормально.
Что полезного для профилактики сутулости можно делать самому?
1. Почаще менять рабочую позу – хотя бы раз в пол часа. Вставать, выпрямляться, мягко потягиваться, пытаясь слегка прогнуться назад. Все медленно и осторожно.
2. Растягивать сгибатели туловища в дверном проеме. ИП – стоя в дверном проеме, руки отвести в стороны, затем – согнуть в локтевых суставах до прямого угла. Упереться ладонями и предплечьями в косяк. Мягко подать туловище вперед, почувствовав растяжение грудных мышц. Вернуться в ИП; повторить 10-15 раз.
Очень не советую идти в спортзал с целью «закачать спину». Ваш позвоночник может оказаться в двойных тисках: не устранив мышечные тиски спереди, Вы рискуете добавить тиски сзади. Это часто приводит к появлению грыж межпозвоночного диска. С ними, безусловно, тоже можно расставаться, в большинстве случаев – без лекарств и операций. Но лучше избежать дополнительных проблем.
«Нелетящая походка»…
С возрастом может меняться походка. Часто она напоминает «утиную»: человек при ходьбе переваливается с боку на бок. Причина скрывается в нескольких мышцах, отвечающих за функцию тазобедренных суставов. Сам сустав, как правило, остается здоровым (хотя нередко в такой ситуации, опираясь на болевую симптоматику, необоснованно ставят диагноз «коксартроз»). Он просто зажат проблемными мышцами, и нужно, не откладывая, спасти его от потенциального разрушения. Для этого – выявить сформировавшиеся триггерные точки (они – виновники мышечных тисков и болевой симптоматики), устранить их; параллельно – растянуть укороченные мышцы до физиологической нормы (Крайне нежелательно использовать медикаменты).
Походка при таком подходе меняется на глазах. Хромота, как правило, уходит за пару недель. И освобожденному суставу не грозит разрушение.
Продержаться до профессиональной помощи позволит следующее упражнение: ИП – лежа на спине, ноги – прямые. Согнем одну ногу в коленном суставе. Возьмемся двумя руками за согнутое колено (если больно – держим под коленом). Тянем его к противоположному плечу, дыхание не задерживаем – 45 секунд. Голову при этом не поднимаем, плечи – не отрываем. Повторить по 5 раз на каждую ногу.
Как избежать переломов?
С годами люди становятся «хрупкими»: упав на бок, ломают шейку бедра; подвернув стопу – нарушают лодыжки. Правда – не все. От чего зависит поведение костной ткани? Прежде всего – от ее упруго-эластических свойств, от состояния коллагена, эластина – обязательных, наиважнейших составляющих костных балок. Да-да, именно они в большей степени, обеспечивают нам травмобезопасность. Вопреки устоявшемуся мнению, что «Кальций – это наше все!». В течение долгих лет мы с коллегами мониторили содержание кальция в сыворотке крови у пациентов с артрозом, остеохондрозом, остеопорозом; у людей, получавших перелом после несущественной травмы. Результаты показали – кальций – в абсолютнейшем большинстве случаев оказывался в рамках нормы.
И – как в такой ситуации не вспомнить школьную программу… Тема – строение костной ткани. Она, как известно, состоит из органических веществ (коллаген, эластин) и неорганических (кальций, фосфор, и другие элементы таблицы Менделеева). Если поместить кость в костер – «сгорит» органика, а неорганика (в том числе кальций) не пострадает. Такая кость будет чрезвычайно хрупкой, она рассыпается в порошок.
В то же время, при погружении кости в раствор кислоты, неорганические вещества вступят в химическую реакцию, образуя соединения; а органика (коллаген, эластин) останутся. И такую кость можно будет завязать в узел – она становится чрезвычайно пластичной.
Как решать проблемы позвоночника и суставов?
Для улучшения структуры костной ткани, необходимо:
1) Обеспечивать организм достаточным количеством чистой питьевой воды – без нее не могут жить нити коллагена и эластина.
2) Минимизировать (а в идеале – исключить) продукты с содержанием сахара – он высушивает ткани, делая их хрупкими. Добавить в рацион кунжутное семя (можно добавлять в кашу, в салат), красные овощи (сладкий перец, помидор, свеклу, морковь) – они способствуют увлажнению.
3) Устранить мышечные тиски на пути поставки питательных веществ и влаги к позвоночнику и суставам. Отличными помощниками в этом направлении являются доктора которые занимаются миотерапией («миос» — мышца; «Терапия» — лечить).
4) Регулярно, заручившись поддержкой врача, выполнять упражнения без отягощений (либо – с гантелями/утяжелителями не более 2 кг), обеспечивая капиллярным кровотоком уязвимые участки скелета – в первую очередь: шейку бедра, ребра, лучезапястные суставы и лодыжки.
В идеале – должна работать слаженная команда специалистов. В наших Центрах диагностикой нарушенной геометрии занимается доктор. Он же разрабатывает программу восстановления; прорабатывает наиболее деликатные зоны: шею, жевательную мускулатуру, живот, пах, подколенные ямки. Ему помогают массажисты, устраняя триггерные точки в скелетной мускулатуре; инструкторы лечебной физкультуры – восстанавливая исходную длину проблемных мышц. Курсовое 10-дневное лечение позволяет радикально поменять биомеханику тела, задать ей принципиально другой вектор. В завершение – курирующий врач подбирает оптимальный видео-урок с упражнениями для закрепления полученного результата и профилактики рецидивов.
Заключение
Наш организм устроен гениально. Изначально он способен решать серьезные задачи: устранять поломки, восстанавливать и обновлять собственные клетки. Очень важно: не мешать ему многоэтажной лекарственной агрессией, не ломать природные приспособительные механизмы.
Конечно, на первых порах, важна помощь профессионалов. Нужно устранить механические заторы на пути притока и оттока крови, лимфы, тканевых жидкостей – отвечающих за здоровье любого органа, включая позвоночник и суставы. А дальше — заниматься и получать удовольствие от полноценной жизни!
Ведь тело – это единственное имущество, которое гарантированно принадлежит нам с момента рождения до момента смерти. Можно поменять квартиру, сменить автомобиль, но обменяться позвоночником и суставами не получится. Есть предложение – улучшать свои!
- Содержание
Дисбазия ходьбы или нарушение походки – причины шаткости у пожилых людей
Нарушения равновесия и походки — относительно распространенные явления, ещё называют шаткость походки.
Чаще возникает дисбазия ходьбы у людей пожилого возраста при плохом питании, ухудшении зрения.
*Еще читайте: Алкоголизм пожилых, как бороться с проблемой
Вызывают это состояние различные заболевания, алкогольные напитки, наркотики, седативные препараты.
Появление нарушений походки в ряде случаев связано с инфекциями внутреннего уха.
Симптомы дисбазии ходьбы
Название недуга содержит греческую приставку dys, означающую «нарушение». Типичное проявление заболевания — асимметрия походки.
Например, человек делает ведущей ногой нормальный шаг, а затем медленно подтягивает вторую. Могут возникать затруднения в самом начале движения.
Больному не удается оторвать ноги от пола, он топчется на одном месте, совершает маленькие шажки.
Распространенные симптомы дисбазии:
- невозможность нормально согнуть суставы ног;
- постоянные столкновения с объектами вокруг;
- затруднения в выполнении разворотов;
- трудности при ходьбе по ступенькам;
- ощущение одеревеневших мышц;
- спотыкания, падения;
- мышечная слабость;
- дрожь в ногах.
Подобные симптомы могут возникать при поражении сосудов и нарушении связей между структурами головного мозга (ГМ). Более причудливые изменения походки связаны с истерией.
Это ходьба зигзагом, скользящие движения, полусогнутые ноги. Заболевания суставов чаще проявляются медленной, неуверенной походкой, укорочением шага.
Причины болезни
Две основные группы факторов, которые приводят к дисбазии ходьбы, — анатомические и неврологические.
Вызывают нарушения походки болезни костно-мышечной системы, головного и спинного мозга.
Нарушение походки
Так, на основе расстройства иннервации сосудов возникает ангионевротическая дисбазия.
Поражения межпозвоночного диска в нижней части спины тоже нарушает походку.
Анатомические причины
Анатомические причины дисбазии ходьбы:
- чрезмерно повернутая внутрь бедренная кость;
- нижние конечности неодинаковой длины;
- врожденные вывихи ног.
Чаще всего дисбазия появляется при различных заболеваниях ЦНС.
Дрожательный паралич, мышечная дистрофия, склероз — серьезные поражения, при которых зачастую нарушается ходьба.
Такой же эффект возникает при злоупотреблении алкоголем, успокоительными средствами, применении наркотиков.
Неврологические причины дисбазии
Неврологические причины дисбазии:
- поражение оболочек нервных волокон ГМ и СМ (склероз);
- паралич малоберцового нерва нижней конечности;
- дрожательный паралич или болезнь Паркинсона;
- нарушения кровообращения в сосудах мозга;
- функциональные нарушения в мозжечке;
- патологии лобной доли ГМ;
- паралич церебральный.
Дефицит в организме витамина В12 приводит к появлению чувства онемения в конечностях.
В результате человек не может определить положение ног по отношению к поверхности пола.
Сахарный диабет обостряет проблемы с равновесием из-за снижения чувствительности в нижних конечностях.
Виды дисбазии
Осторожная, шаркающая походка, затруднения в сохранении равновесия — это наиболее распространенные симптомы дисбазии ходьбы.
Существуют и другие проявления, на основании которых специалисты выделяют несколько типов нарушений.
Атактическая походка (беспорядочно-хаотическая)
Атаксия — нарушение согласованности движений мышц. Больной человек пошатывается при ходьбе, не может передвигаться без посторонней помощи.
Атактическая походка (беспорядочно-хаотическая)
Существует несколько причин атаксии, одна из основных — поражение мозжечка. Согласованность мышечных движений нарушается при вестибулярных расстройствах.
Лобная дисбазия
Больной человек частично или полностью утрачивает способность ходить.
Такие нарушения появляются при обширных повреждениях лобных долей ГМ. Этому типу дисбазии часто сопутствует недержание мочи, деменция.
Гемипаретическая походка («косящая»)
Пострадавший с трудом отрывает больную ногу от поверхности и переносит ее вперед, выполняя конечностью круговое движение наружу.
Человек наклоняет корпус в противоположную сторону. Гемипаретическая походка возникает при травмах, опухолях ГМ и СМ, инсультах, энцефалитах.
Гипокинетическая походка («шаркающая»)
Больной долго топчется на месте, затем совершает медленные, скованные движения ног.
Поза тела напряженная, шаги короткие, повороты затруднены. Причинами могут быть многие заболевания и синдромы.
«Утиная» походка
Слабость мышц, парезы, врожденные вывихи бедра — основные причины затруднений при поднятии ноги и движении вперед.
Такие действия больной старается осуществить, поворачивая таз и наклоняя корпус.
Диагностика дисбазии
Патология обычно возникает в обеих конечностях, поэтому походка человека напоминает движение утки — переваливание тела то влево, то вправо.
Диагностика дисбазии
Рекомендуется первый визит нанести к терапевту, этот специалист направит к другим врачам при необходимости.
Дело в том, что дисбазия ходьбы характеризуется разнообразием симптомов и причин.
Это затрудняет выбор врача, к которому больному следует обратиться в первую очередь.
Потребуется помощь невролога, травматолога, хирурга. Иногда нужны консультации эндокринолога, отоларинголога или окулиста.
Невролог при дисбазии у больного пользуется различными диагностическими методиками.
Пациенту назначают исследование ликвора, рентген, КТ, МРТ, УЗИ. Нужно сдать общий и биохимический анализы крови.
Лечение нарушения ходьбы
Снять болевые ощущения помогут медикаментозные средства.
Потребуется комплексное лечение, длительное и требующее настойчивости со стороны пациента.
Пирацетам – средство от дисбазии
Курс терапии часто включает массаж, лечебную гимнастику, физиопроцедуры.
Медикаментозное лечение дисбазии:
- Пирацетам — ноотропное средство. Улучшает микроциркуляцию и метаболизм в нейронах. Аналог по действующему веществу — препарат Мемотропил;
- Толперизон — миорелаксант. Уменьшает болезненность в области периферических нервных окончаний, устраняет повышенный тонус мышц;
- Мидокалм — толперизон в комбинации с лидокаином (местноанестезирующим средством);
- Толпекаин — мышечный релаксант и местноанестезирующее средство;
- Гинкоум — ангиопротектор растительного происхождения. Снижает проницаемость и нормализует метаболические процессы в сосудистой стенке.
Заключение
Дисбазия ходьбы возникает при многих опасных заболеваниях.
Необходимо как можно раньше пройти обследование, чтобы специалисты установили причины, вид нарушения ходьбы и назначили адекватное лечение.
Курс терапии длительный, включает применение ноотропных препаратов, мышечных релаксантов и ангиопротекторов.
Видео: Как исправить утиную походку
Наиболее распространённые типы нарушений походки у детей?
К наиболее частым нарушения походки у детей относятся:
- косолапие (intoeing), внутренняя ротация ног
- наружная ротация ног (outtoeing), “утиная походка”
Косолапие (intoeing), внутренняя ротация ног
Косолапие, приведение стоп, обычно не вызывает серьезных проблем. Эта проблема носит временный характер и в большинстве случаев не требует ортопедической коррекции и лечения. Самой большой проблемой при косолапии может быть трудности при подборе обуви или косметическое отлонение в подростковом возрасте.
Важно отличать косолапие от косолапости. Косолапость (в отличие от косолапия) – серьезная ортопедическая патология (деформация стопы в результате диспластического процесса соединительной ткани). Таким детям требуется ортопедическое и/или хирургическое лечение
К косолапию может приводить:
- приведение плюсны
- внутренняя ротация большеберцовой кости
- антеверсия бедренной кости
“Утиная походка” (outtoeing), наружная ротация ног
Наиболее распостраненными нарушениями походки у детей являются косолапие (intoeing) и «утиная походка» (outtoeing)
Приведение стопы (metatarsus adductus, приведение плюсны)
Приведение стопы – это распространенная позиционная деформация, в результате которой стопы ребенка сгибаются внутрь от середины стопы до пальцев. В тяжелых случаях может напоминать косолапость. В большинстве случаев состояние улучшается самостоятельно.
В случае выраженных нарушений может потребоваться лечение, которое включает упражнения, гипсовые повязки или специальную корректирующую обувь.
Торсия большеберцовой кости
Торсия большеберцовой кости – это поворот голени внутрь или наружу. Состояние обычно улучшается без лечения, обычно до 4-х летнего возраста ребенка.
При внутренней торсии большеберцовой кости стопы ребенка смотрят внутрь. При наружной торсии большеберцовой кости стопы ребенка разведены наружу.
Антеверсия (внутренняя ротация) бедренной кости
Антеверсия (внутренняя ротация) бедренной кости обычно становится заметной в возрасте от 2 до 4 лет, когда вращение бедра внутрь имеет тенденцию к увеличению.
Состояние обычно исправляется без лечения
Ретроверсия (наружная ротация) бедренной кости встречается реже чем антеверсия. Состояние также чаще всего исправляется самостоятельно
В некоторых случаях может потребовться хирургическое лечение в случае антеверсии или ретроверсии бедренной кости, если ребенок старше 9 лет и имеет очень тяжелое состояние, когда ребенок часто спотыкается и имеет выраженные нарушения походки.
Варусная и вальгусная деформация в коленных суставах
Варус (bow legs) и вальгус (knock knees) являются стадиями развития и, как правило самокорректируются по мере роста ребенка
Вальгусная деформация коленных суставов – это состояние, при котором колени отклоняются внутрь (так называемые «Х-ноги»). У большинства детей в течение определенного периода времени в той или иной степени может возникать вальгус в коленных суставах, хотя у некоторых детей это более заметно.
В редких случаях вальгус коленных суставов может быть признаком заболевания костей, особенно когда это заболевание появляется впервые, когда ребенку более 6 лет.
Как вальгус в коленных суставах связан с развитием?
У младенцев: вальгус в коленных суставах не типичен для младенцев до 2-х лет жизни.
У детей 2-5 лет: в возрасте от 2-3 лет у детей обычно появляется небольшой вальгус в коленных суставах. До возраста 4-5 лет вальгус может иметь тенденцию к усилению.
Дети старше 7 лет: к 7 годам ноги детей обычно выравниваются. Однако у некоторых детей вальгус коленных суставов может проявляться и в подростковом возрасте.
Какие причины Х-образной деформации ног у детей?
Обычно вальгусная деформация коленных суставов в возрасте от 2 до 7 лет является возрастной нормой. Это положение помогает детям сохранять равновесие.
В более редких случаях «х-образная» деформация ног может быть связана с:
- Генетическими заболеваниями, такими как дисплазия скелета или метаболические заболевания костей (например Рахит)
- Нарушение мышечного тонуса, компрессия суставов таза и пояснично-крестцового отдела позвоночника
- Травма в области зоны роста большеберцовой кости или бедренной кости (в этом случае отмечается вальгус только одного коленного сустава)
Когда родителям необходимо беспокоится по поводу вальгуса коленных суставов?
- Если у вашего ребенка варус коленных суставов сочетается с одним из следующих симптомов, то следует обратиться к врачу:
- Варусная деформация коленных суставов в возрасте до 2-х лет и более 7 лет
- Усиление варусной деформации коленных суставов в возрасте старше 7 лет
- Разная длина ног, разная выраженность вальгуса коленных суставах на ногах
- Если ребенок хромает при ходьбе
- Боль в колене или бедре
- Невысокий рост ребенка
Подробнее про варус и вальгус коленных суставов у детей
Плоскостопие у детей
Плоскостопие является нормой для младенцев и маленьких детей. Своды стоп у детей развиваются примерно к 5-8 годам.
Ходьба “на носочках”
Хождение на носочках – распространенное нарушение походки, особенно у маленьких детей, которые только начинают ходить. В большинстве случаев хождение на носочках проходит самостоятельно с течением времени. Однако дети, которое какое-то время ходят нормально, а затем начинают ходить на цыпочках, или дети с напряжением, укорочением ахиллова сухожилия нуждаются в дополнительном лечении.
Заключение
Часто родителей беспокоит нарушение постановки ног ребенка. Зачастую нарушения являются физиологической нормой и проходят самостоятельно с ростом ребенка. Однако в некоторых случаях такие нарушения могут быть проявлением нейроортопедической патологии. Поэтому я рекомендую при нарушении постановки стоп или коленных суставов обратиться к врачу для оценки состояния ребенка.
Также вы можете скачать методичку Доктора Линн Стэйли в переводе НИДОИ им. Г. И. Турнера (скачать)
Так называемая утиная походка может стать признаком серьезных заболеваний тазобедренных суставов. В этой статье мы поговорим о том, признаком каких заболеваний эта патология может быть у взрослых и детей. А также рассмотрим причины появления подобной походки у беременных женщин.
Причины патологии у взрослых
«Утиная походка» характерна для заболеваний тазобедренных суставов, в частности коксартроза.
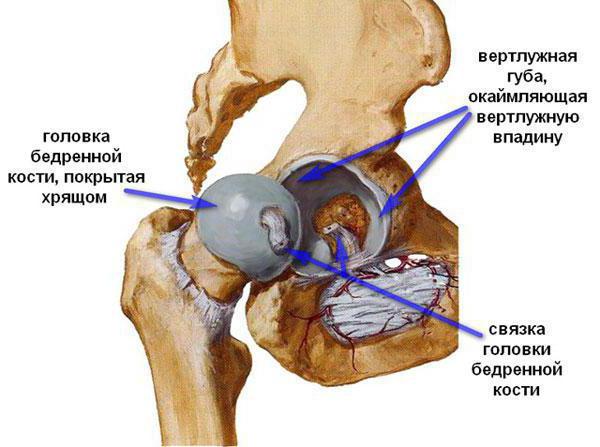
Это заболевание является хроническим и приводит к постепенному разрушению костной ткани, формирующей тазобедренные суставы. Причин у патологии множество, но основной считается постоянное травмирование опорно-двигательного аппарата. Развитие недуга приводит к тому, что суставная щель начинает сужаться. На последних этапах болезни она может исчезнуть окончательно.
У взрослых «утиная походка» (причины заболевания у детей рассмотрим ниже) может быть вызвана в основном только коксартрозом. Эта патология может развиться у людей любых возрастов, за исключением совсем еще маленьких детей. Мужчины страдают от нее чаще, нежели женщины. Связано это с тем, что их физические нагрузки обычно выше. Наиболее подвержены коксартрозу пожилые люди. В этом возрасте питание тканей начинает нарушаться, а способность организма к восстановлению снижается.
Как развивается коксартроз
Итак, «утиная походка» при каком заболевании появляется у взрослых? В основном, при коксартрозе, так как ее причиной может стать только разрушение суставов. Но как это происходит и с чего начинается? Как не запустить процесс и вовремя начать лечение?
Вне зависимости от того, что стало причиной появления недуга, развиваться он будет всегда по одной схеме. Здоровые поверхности суставов всегда соответствуют друг другу, благодаря чему нагрузка распределяется равномерно. Однако из-за различных пагубных воздействий происходит деформация гиалинового хряща, главной составляющей суставной полости. Это приводит к нарушению конгруэнтности суставных поверхностей. А следствием уже этого становится неравномерное распределение нагрузки на сустав во время движения. Та часть хряща, на которую приходится большая часть веса, постепенно деформируется и даже трескается. А поверхность суставов становится шершавой и неровной.
Этот процесс влечет за собой компенсаторные реакции. Сначала в поврежденной области начинает разрастаться хрящевая ткань. Если нагрузки не уменьшаются, то она постепенно погибает, а на ее месте образуется костная. Это приводит к формированию остеофитов (костных выростов), которые постепенно заполняют сустав. Примерно в это время и появляется «утиная походка». Она свидетельствует о запущенном состоянии заболевания. Если вовремя не начать его лечение, то суставы могут окончательно лишиться подвижности.
Причины появления болезни
Причиной возникновения коксартроза могут стать:
- Дегенеративные старческие изменения.
- Дисплазия — врожденная патология (о ней мы подробнее поговорим ниже).
- Травмы.
- Инфекционные заболевания, вызывающие повреждения опорно-двигательного аппарата.
- Асептический некроз головки бедренной кости.
- Болезнь Пертеса.
Также существует идиопатический коксартроз, причина которого до сих пор остается медицине неизвестной.
Симптомы, сопровождающие разрушения суставов
Опасность коксартроза в том, что его диагностируют уже на поздних стадиях. Дело в том, что в пораженных областях не наблюдается отечности тканей, различных припухлостей и проч.
Перечислим основные симптомы заболевания:
- Ограничение подвижности сустава – этот признак появляется довольно рано, но может быть и симптомом другого заболевания. Причиной его является сужение суставной щели.
- Отчетливый «хруст». Появляется из-за трения суставов друг об дружку. По мере развития недуга громкость издаваемого звука будет усиливаться.
- Болевые ощущения. Появляются из-за повреждения внутрисуставных структур и снижения количества внутрисуставной жидкости. Чем сильнее трение, тем больнее будет пациенту.
- Мышечные спазмы. Происходят из-за ослабления суставных сумок.
- Укорочение пораженной ноги. Появляется уже на поздних стадиях. Нога на стороне пораженного сустава может быть короче здоровой на 1-2 см.
- «Утиная походка» — еще один симптом, появляющийся на поздних стадиях. И относится к крайне неблагоприятным признакам. Причиной появления является то, что человек из-за изменений уже не может удерживать равновесие при правильном положении ног. Постепенно пациент просто физически теряет способность разогнуть коленные суставы и встать ровно.
Как выявить заболевание до появления «утиной походки»
«Утиная походка» уже сама по себе является серьезным клиническим признаком для постановки диагноза. Но на этой стадии лечение будет уже малоэффективным, поэтому его лучше начать гораздо раньше. А для этого нужно диагностировать коксартроз на более ранних стадиях. Для этого существует ряд методов, которыми стоит воспользоваться при появлении первых признаков. Перечислим основные диагностические средства:
- Компьютерная томография – намного эффективнее обычного рентгена, так как позволяет получить информацию о количестве и качестве суставной ткани.
- Рентгенологические исследования.
- Сопоставление длины ног – этот метод подойдет только для поздних стадий, когда произошли серьезные дегенеративные изменения суставов.
- Магнитно-резонансная томография.
Характеристика походки при коксартрозе
При данной патологии у пациентов наблюдаются два варианта изменения походки. Первый появляется при поражении только одного сустава, второй – при заболевании двух. Последний вариант и называется «утиной походкой». Давайте же подробно разберем, что происходит в этот момент с суставами.
Итак, неправильная похода появляется уже после того, как костная ткань в суставных полостях начала растрескиваться. В это момент начинает формироваться «приводящая контрактура», то есть ноги больного принимают слегка согнутое положение кнутри. И вернуться в нормальное состояние самостоятельно пациент уже не может. Во время движения человек вынужден переносить вес всего тела с одной ноги на другую. Это сопровождается качающимися движениями из стороны в сторону. Именно поэтому походка и получила в народе название «утиная».
Однако столь серьезное изменение в положении опорно-двигательного аппарата характерно уже для запущенных стадий болезни. Что особенно опасно, подобное перенесение тяжести тела приводит к искривлению позвоночника и поражениям коленных суставов. Поэтому врачи советуют использовать костыли или трости (обязательно две) для снижения нагрузок.
«Утиная походка» при беременности
Изменение походки у женщины во время беременности не имеет ничего общего с коксартрозом, и вызывают ее совершенно другие причины. Обычно походка меняется на поздних сроках беременности, месяце на восьмом-девятом. Женщины действительно начинают широко расставлять ноги и при этом немного переваливаются с одной ноги на другую.
Но все-таки давайте выясним причины таких изменений. Разумеется, зависят они от физиологических изменений, происходящих в женском организме:
- Прибавление в весе, а следовательно, увеличение нагрузки на позвоночный столб. Причиной этого являются и боли в пояснице, на которые так часто жалуются беременные.
- Происходит смещение центра тяжести. Беременные женщины немного дезориентированы в пространстве, на что, конечно же, рефлекторно реагирует тело и немного изменяет походку для большей устойчивости.
- При приближении к родам сочленения таза становятся подвижными.
При этом не должно возникать болей в тазобедренных суставах. Если они появились, то речь может идти о симфизите, тогда нужно срочно обратиться к врачу. В противном случае ничего страшного не происходит. Изменение походки – закономерный процесс.
Что делать беременным при появлении «утиной походки»?
«Утиная походка» у женщин может стать настоящей психологической проблемой. Будущие мамы и так эмоционально уязвимы, а такой огромный, с их точки зрения, изъян лишает их всякой привлекательности. Однако не стоит отчаиваться. Как показывают опросы, подобная походка беременных вызывает у окружающих только умиление и множество положительных эмоций.
К сожалению, ответить на вопрос о том, как избавиться от «утиной походки» в период беременности, невозможно. Придется ждать родов. Как только ребенок появится на свет, к вам вернется прежняя поступь. Немного облегчить положение может бандаж, который снизит нагрузку на позвоночник. Но никаких кардинальных изменений это не принесет.
«Утиная походка» у ребенка
Причиной патологии (дисбазии) у ребенка могут быть изменения ортопедического или неврологического характера. Вызвать эти изменения могут заболевания центральной нервной системы и периферической, а также болезни и врожденные дефекты суставов. Вариантов нарушения походок насчитывается более 20, но «утиная» является самой распространенной.
Такой вид патологии характеризуется уже описанным выше переваливанием с ноги на ногу. И причиной ее появления являются изменения тазобедренных суставов, сопровождающиеся болевыми ощущениями. Такая походка не только вызывает дискомфорт, но приводит и к другим нарушениям опорно-двигательного аппарата.
Причины «утиной походки» у детей
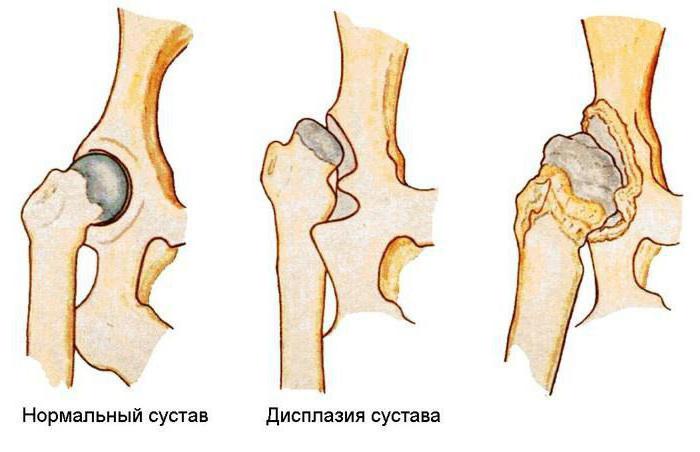
В 90% случаев появляется «утиная походка» у ребенка при дисплазии, патологических изменениях тазобедренных суставов. Этот недуг приводит к псевдоартрозу и хроническим вывихам.
Дисплазия является очень распространенным заболеванием, от которого страдает 3% всех новорожденных. И в 80% всех случаев страдают от недуга девочки. Если патология была обнаружена еще во младенчестве, ее можно попробовать исправить с помощью специальных бандажей.
Также причиной «утиной походки» могут стать воспалительные процессы в нервах пояснично-крестцового сплетения или крестцово-подвздошном суставе.
Лечение детей
«Утиная походка» у ребенка свидетельствует о наличии довольно серьезного отклонения, которое необходимо диагностировать и лечить.
Терапевтический комплекс будет зависеть только от причины заболевания. Как отмечалось выше, в некоторых случаях при ранней постановке диагноза возможно полное избавление от такой походки. Но все зависит от конкретного случая, быстроты оказания помощи и квалификации специалистов, назначающих лечение.
Упражнения для исправления походки
Упражнения для исправления «утиной походки» при заболевании должны проводиться только после консультации с лечащим врачом. Здесь мы не рассматриваем случаи с беременными женщинами и детьми, так как это совершенно другая категория, и комплекс ЛФК должен для них разрабатываться индивидуально.
Перечислим рекомендуемые упражнения:
- Лягте на спину, расслабьтесь, начните медленно поочередно сгибать ноги в тазобедренных и коленных суставах, стараясь прижимать колено к груди.
- Лягте на живот. Поднимите правую ногу, затем левую, потом обе. При этом ноги должны быть прямыми и не сгибаться в коленных суставах.
- Лягте на спину и начните разводить ноги в стороны, возвращаясь в исходное положение.
Эти упражнения имеют своей целью не нагружать больной сустав, а разрабатывать его. Не нужно спешить, выполняйте все задания очень медленно. Не перегружайте ноги. При возникновении болевых ощущений комплекс нужно прервать. Не выполняйте сразу все упражнения. Сначала освойте первое, затем через пару дней подключите второе и так далее. Постепенно можно увеличивать число подходов, но только в случае отсутствия неприятных ощущений в суставах. Понадобится немало терпения и упорства, но результат стоит затраченных усилий.
Нарушение походки
причины, способы диагностики и лечения
Нарушения походки — повреждения естественных функций опорно-двигательного аппарата и ограниченные возможности ходьбы из-за поражений разных систем организма. При ходьбе активизируются мозг, центральная нервная система, костно-мышечный аппарат, зрение, слух и другие органы чувств. Симптом является признаком серьезных патологий и требует медицинского вмешательства. Выражается в потере равновесия, затруднении поворотов и ходьбы, тугоподвижности суставов и слабости мышц ног, а также в онемении, судорогах или болезненности конечностей.
Причины нарушения походки
Нарушение координации движений может быть вызвано множеством причин, которые делятся на анатомические и неврологические. К первым относятся особенности строения скелета, ко вторым — болезни и расстройства внутренних органов, мягких тканей, естественных функций.
Анатомические причины симптома:
- повреждения позвоночника или конечностей;
- асимметрия костей бедра;
- врожденные дефекты ног;
- асимметричная длина ног;
- снижение остроты зрения и слуха;
- потеря равновесия из-за опьянения.
Неврологические причины:
- сбои кровообращения головного мозга;
- патологии мозжечка и лобной доли мозга;
- функциональные расстройства ЦНС;
- поражения мозговых нейронов;
- амиотрофический склероз;
- паралич малоберцового нерва ног;
- ДЦП, болезнь Паркинсона;
- мышечная дистрофия;
- сахарный диабет;
- ослабление мышц на одной стороне;
- инсульт, энцефалит;
- синдром мальабсорбции;
- стрио-нигральная дегенерация;
- гидроцефалия;
- торсионная дистония;
- дистония стопы;
- поражение ягодичного нерва;
- невральная амиотрофия;
- заболевания спинного мозга;
- генетические заболевания;
- недостаток витаминов группы B.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 22 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Типы нарушения походки
Медицинское название нарушения походки — дисбазия. Известно более 20 разновидностей симптома, которые классифицируются по причине появления. Дисбазия часто сопровождается такими дефектами, как атаксия и астазия — это ограничение двигательной функции в положении стоя из-за поражений спинного мозга.
Распространенные виды нарушения походки
- Атактическая — ходьба с расшатыванием тела в стороны вследствие поражений мозжечка, таламуса, нервных волокон или от сильных болей;
- гемипаретическая — косящие шаги круговыми движениями как последствия инсульта, родовой травмы, мозгового абсцесса, опухолей головного мозга, гемипареза;
- перонеальная — или степпаж, характеризуется резкими движениями стопы вперед и возникает из-за рассеянного склероза, полиомиелита, и повреждений перонеального нерва;
- параспастическая — обычно наблюдается у пожилых людей с хроническим высоким давлением, а также у пациентов с миелопатией, ДЦП, дефицитом витамина B12;
- гипокинетическая — скованность двигательных функций, вызванная болезнью Паркинсона, гипокинезией, гидроцефалией, дистоническим гипертонусом;
- гиперкинетическая — беспорядочные резкие движения при ходьбе, вызваны гиперкинезией, хореями, дистонией стопы;
- идиопатическая сенильная — отличается короткими медленными шагами и неустойчивостью туловища, появляется чаще после 50-60 лет из-за возрастных деформаций опорно-двигательного аппарата;
- пароксизмальная — дефекты при ходьбе, провоцирующие падения, эпилептические припадки;
- ятрогенная — появляется после чрезмерного приема алкоголя или анальгизирующих препаратов;
- фризинг-дисбазия — считается неврологической патологией в пожилом возрасте, сопровождается болезнью Паркинсона и атрофией коры мозга;
- в позе «конькобежца» — широкая координация движений с низко опущенным телом, возникает вследствие ортостатической гипотензии;
- хромота Дюшенна — «утиная» ходьба при недостаточности тазобедренной кости, травмах бедра, мышечной недоразвитости.
Методы диагностики
Исследованием причин, признаков и симптомов дисбазии занимаются терапевт, травматолог, невролог, ангиохирург, ревматолог и другие. Врачи проводят консультацию и осмотр, после чего направляют на лабораторные и аппаратные анализы. Если возникает острое течение нарушения походки, может понадобиться диагностика внутренних органов — УЗИ, ЭКГ, эхоКГ, МРТ, рентген.
Некоторые виды дисбазии требуют дополнительных диагностических обследований:
- измерение и нормализация артериального давления;
- нейровизуализация для определения биохимической структуры мозга;
- МРТ и КТ для выявления опухолей, патологий микрососудов и дегенерации нейронов.
В клиниках ЦМРТ для определения причин нарушений походки применяют такие методы:
К какому врачу обратиться
Обратитесь к ортопеду. Если причина в заболевании опорно-двигательной системы, он назначит лечение и будет контролировать его. Если причина в других болезнях, направит к соответствующему узкому специалисту — например, неврологу, психиатру, онкологу.
Лечение нарушения походки
Симптом не является заболеванием, но говорит о начале или развитии определенной патологии в организме. Лечение назначают, исходя из результатов диагностики. Только определив причину дефекта, возможно проводить лечение. В случае, когда невозможно полностью вылечить нарушенную координацию движения, применяются лечебные методики для ослабления симптоматики:
- хирургическая операция;
- мануальная терапия;
- лечебный массаж;
- физиотерапия;
- бальнеотерапия;
- рефлексотерапия;
- иглоукалывание;
- лечебная гимнастика.
В сети медицинских центров ЦМРТ для лечения нарушений походки используют такие методы:
Последствия
Терапия позволяет больному избавиться от дефекта или ослабить проявление симптомов. Необходимо корректировать нарушения походки, чтобы избежать развития осложнений:
- болезненные ощущения;
- повышение температуры тела;
- перепады артериального давления;
- прогрессирование эпилепсии;
- получение травм и ушибов;
- потеря двигательной способности;
- полная дисфункция позвоночника;
- деформация костно-мышечного аппарата.
Профилактика нарушений походки
При ятрогенной патологии воздержитесь от употребления алкогольных напитков, наркотиков, сильнодействующих лекарственных препаратов. Некоторые формы дисбазии не поддаются лечению, поэтому следует выполнять профилактические меры, чтобы не было ухудшения состояния:
- избегайте физической перенагрузки, спортивных турниров, интенсивных упражнений;
- во время физкультуры или гимнастики используйте защитное снаряжение;
- носите прописанную доктором ортопедическую обувь, специальные фиксаторы и бандажи для тела;
- регулярно посещайте врача-ортопеда или травматолога для профилактического осмотра.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
У людей обычная «бипедальная» ходьба является наиболее сложно организованным двигательным актом, который, наряду с речевой способностью, отличает человека от его предшественников. Ходьба оптимально реализуется только при условии нормального функционировании большого количества физиологических систем. Ходьба, как произвольный моторный акт, требует беспрепятственного прохождения моторных импульсов через пирамидную систему, а также активного участия экстрапирамидной и мозжечковой систем контроля, осуществляющих тонкую координацию движений. Спинной мозг и периферические нервы обеспечивает прохождение этой импульсации до соответствующих мышц. Сенсорная обратная связь от периферии и ориентация в пространстве через зрительную и вестибулярную системы также необходимы для нормальной ходьбы, как и сохранность механической структуры костей, суставов и мышц.
Поскольку в осуществлении нормальной походки участвуют многие уровни нервной системы, то, соответственно, имеется большое количество причин, которые могут нарушать нормальный акт ходьбы. Некоторые заболевания и повреждения нервной системы сопровождаются характерными и даже патогномоничными нарушениями походки. Навязанный болезнью патологический паттерн походки стирает её нормальные половые различия и определяет тот или иной тип дизбазии. Поэтому внимательное наблюдение за ходьбой часто является очень ценным для дифференциальной диагностики и должно выполняться в начале неврологического осмотра.
Во время клинического изучения походки больной ходит с открытыми и закрытыми глазами; идёт вперёд лицом и спиной; демонстрирует фланговую походку и ходьбу вокруг стула; исследуется походка на носках и пятках; по узкому проходу и по линии; медленная и быстрая ходьба; бег; повороты во время ходьбы; подъём по лестнице.
Общепринятой унифицированной классификации типов дисбазии не существует, Кроме того иногда у больного походка носит сложный характер, так как в ней одновременно присутствуют сразу несколько ниже перечисленных типов дисбазии. Врач должен увидеть все компоненты, из которых складывается дисбазия и описать их отдельно. Многие типы дисбазии сопровождаются симптомами вовлечения тех или иных уровней нервной системы, распознавание которых также имеет важное значение для диагностики. Нужно отметить, что многие пациенты с самыми разными нарушениями походки жалуются на «головокружение».
Нарушения ходьбы — часто встречающийся в популяции синдром, особенно среди пожилых людей. До 15 % людей старше 60 лет испытывают те или иные нарушения ходьбы и периодические падения. Среди старых людей этот процент ещё выше.
Основные типы нарушений походки (дисбазии)
- Атактическая походка:
- мозжечковая;
- штампующая («табетическая»);
- при вестибулярном симптомокомплексе.
- «Гемипаретическая» («косящая» либо по типу «тройного укорочения»).
- Параспастическая.
- Спастико-атактическая.
- Гипокинетическая.
- Апраксия ходьбы.
- Идиопатическая сенильная дисбазия.
- Идиопатическая прогрессирующая «фризинг-дисбазия».
- Походка в «позе конькобежца» при идиопатической ортостатической гипотензии.
- «Перонеальная» походка — односторонний или двусторонний степпаж.
- Ходьба с переразгибанием в коленном суставе.
- «Утиная» походка.
- Ходьба с выраженным лордозом в поясничной области.
- Походка при заболеваниях опорно-двигательного аппарата (анкилозы, артрозы, сухожильные ретракции и др.).
- Гиперкинетическая походка.
- Дисбазия при умственной отсталости.
- Походка (и другая психомоторика) при выраженной деменции.
- Психогенные нарушения походки разных типов.
- Дисбазия смешанного происхождения: комплексная дисбазия в виде нарушений походки на фоне тех или иных комбинаций неврологических синдромов: атаксии, пирамидного синдрома, апраксии, деменции и т.д.
- Дисбазия ятрогенная (неустойчивая или «пьяная» походка) при лекарственной интоксикации.
- Дисбазия, вызванная болью (антальгическая).
- Пароксизмальные нарушения походки при эпилепсии и пароксизмальных дискинезиях.
Атактическая походка
Движения при мозжечковой атаксии плохо соизмеримы с особенностями поверхности, по которой идет пациент. Равновесие нарушается в большей или меньшей степени, что приводит к корригирующим движениям, придающим походке беспорядочно-хаотический характер. Характерна, особенно для поражения червя мозжечка, ходьба на широкой базе как результат неустойчивости и пошатывания.
Пациент часто пошатывается не только при ходьбе, но и в положении стоя или сидя. Иногда выявляется титубация — характерный мозжечковый тремор верхней половины туловища и головы. В качестве сопутствующих знаков выявляется дисметрия, адиадохокинез, интенционный тремор, постуральная нестабильность. Могут выявляться и другие характерные знаки (скандированная речь, нистагм, мышечная гипотония и др.).
Основные причины: мозжечковая атаксия сопровождает большое количество наследственных и приобретённых заболеваний, протекающих с поражением мозжечка и его связей (спино-церебеллярные дегенерации, синдром мальабсорбции, алкогольная дегенерация мозжечка, множественная системная атрофия, поздние атрофии мозжечка, наследственные атаксии, ОПЦА, опухоли, паранеопластические дегенерация мозжечка и многие другие заболевания).
При поражении проводников глубокого мышечного чувства (чаще всего на уровне задних столбов) развивается сенситивная атаксия. Она выражена особенно сильно при ходьбе и проявляется характерными перемещениями ног, которые часто определяются как «штампующая» походка (нога с силой опускается всей подошвой на пол); в крайних случаях ходьба вообще невозможна из-за потери глубокой чувствительности, что легко выявляется при исследовании мышечно-суставного чувства. Характерной особенностью сенситивной атаксии является коррекция её зрением. На этом основана проба Ромберга: при закрывании глаз сенситивная атаксия резко усиливается. Иногда при закрытых глазах выявляется псевдоатетоз в вытянутых вперёд руках.
Основные причины: сенситивная атаксия характерна не только для поражения задних столбов, но и для других уровней глубокой чувствительности (периферический нерв, задний корешок, ствол головного мозга и т.д.). Поэтому сенситивная атаксия наблюдается в картине таких заболеваний, как полинейропатия («периферический псевдотабес»), фуникулярный миелоз, спинная сухотка, осложнения лечения винкристином; парапротеинемия; паранеспластический синдром и др.)
При вестибулярных расстройствах атаксия менее выражена и больше проявляется в ногах (пошатывание при ходьбе и стоянии), особенно в сумерках. Грубое поражение вестибулярной системы сопровождается развёрнутой картиной вестибулярного симптомокомплекса (головокружение системного характера, спонтанный нистагм, вестибулярная атаксия, вегетативные расстройства). Лёгкие вестибулярные расстройства (вестибулопатия) проявляется только непереносимостью вестибулярных нагрузок, что часто сопутствует невротическим расстройствам. При вестибулярной атаксии нет мозжечковых знаков и нарушения мышечно-суставного чувства.
Основные причины: вестибулярный симптомокомплекс характерен для поражения вестибулярных проводников на любом уровне (серные пробки в наружном слуховом проходе, лабиринтит, болезнь Меньера, невринома слухового нерва, рассеянный склероз, дегенеративные поражения ствола головного мозга, сирингобульбия, сосудистые заболевания, интоксикации, в том числе лекарственные, черепно-мозговая травма, эпилепсия и др.). Своеобразная вестибулопатия обычно сопровождает психогенные хронические невротические состояния. Для диагноза важен анализ жалоб на головокружение и сопутствующих неврологических проявлений.

«Гемипаретическая» походка
Гемипаретическая походка проявляется экстензией и циркумдукцией ноги (рука согнута в локтевом суставе) в виде «косящей» походки. Паретичная нога при ходьбе подвергается воздействию веса тела более короткий период, чем здоровая нога. Наблюдается циркумдукция (круговое движение ноги): нога разгибается в коленном суставе с легким подошвенным сгибанием стопы и выполняет круговое движение наружу, при этом туловище несколько отклоняется в противоположную сторону; гомолатеральная рука теряет некоторые из своих функций: согнута во всех суставах и прижата к туловищу. Если при ходьбе используется палочка, то она используется на здоровой стороне тела (для чего пациент наклоняется и переносит на неё свой вес). При каждом шаге больной поднимает таз, чтобы оторвать выпрямленную ногу от пола и с трудом переносит её вперёд. Реже походка расстраивается по типу «тройного укорочения» (флексия в трёх суставах ноги) с характерным подъёмом и опусканием таза на стороне паралича при каждом шаге. Сопутствующие симптомы: слабость в поражённых конечностях, гиперрефлексия, патологические стопные знаки.
Основные причины: гемипаретическая походка имеет место при разнообразных органических поражениях головного и спинного мозга, таких как инсульты различного происхождения, энцефалиты, абсцессы мозга, травма (в том числе родовая), токсические, демиелинизирующие и дегенеративно-атрофические процессы (в том числе наследственные), опухоли, паразиты головного и спинного мозга, приводящие к спастическому гемипарезу.
Параспастическая походка
Ноги обычно разогнуты в коленных и голеностопных суставах. Походка замедленная, ноги «шаркают» по полу (соответственно изнашивается подошва обуви), иногда передвигаются по типу ножниц с их перекрещиванием (вследствие повышения тонуса приводящих мышц бедра), на носках и с лёгким подворачиванием пальцев («голубиные» пальцы). Этот тип нарушения походки обычно обусловлен более или менее симметричным двусторонним поражением пирамидных путей на любом уровне.
Основные причины: параспастическая походка наиболее часто наблюдается при следующих обстоятельствах:
- Рассеянном склерозе (характерная спастико-атактическая походка)
- Лакунарном состоянии (у пожилых пациентов с артериальной гипертензией или другими факторами риска сосудистых заболеваний; часто предшествуют эпизоды малых ишемических сосудистых инсультов, сопровождаются псевдобульбарными симптомами с нарушениями речи и яркими рефлексами орального автоматизма, походка с мелкими шагами, пирамидные знаки).
- После травмы спинного мозга (указания в анамнезе, уровень чувствительных расстройств, нарушения мочеиспускания). Болезни Литтля (особая форма детского церебрального паралича; симптомы заболевания имеются с рождения, наблюдается задержка моторного развития, но нормальное интеллектуальное развитие; часто только избирательное вовлечение конечностей, особенно нижних, с движениями по типу ножниц с перекрещиванием ног во время ходьбы). Семейном спастическом спинальном параличе (наследственное медленно прогрессирующие заболевание, симптомы чаще появляются на третьей декаде жизни). При шейной миелопатии у пожилых людей механическая компрессия и сосудистая недостаточность шейного отдела спинного мозга часто вызывают параспастическую (или спастико-атактическую) походку.
Как результат редких, частично обратимых состояний, таких как гипертиреоидизм, портокавальный анастомоз, латиризм, поражение задних столбов (при дефиците витамина В12 или как паранеопластический синдром), адренолейкодистрофия.
Интермиттирующая параспастическая походка наблюдается редко в картине «перемежающейся хромоты спинного мозга».
Параспастическую походку иногда имитирует дистония нижних конечностей (особенно при так называемой допа-респонсивной дистонии), что требует проведения синдромального дифференциального диагноза.
Спастико-атактическая походка
При этом нарушении походки к характерной параспастической походке присоединяется явный атактический компонент: разбалансированные движения тела, легкое переразгибание в коленном суставе, неустойчивость. Эта картина является характерной, почти патогномоничной для рассеянного склероза.
Основные причины: она может наблюдаться также при подострой комбинированной дегенерации спинного мозга (фуникулярный миелоз), болезни Фридрейха и других заболеваниях с вовлечением мозжечковых и пирамидных путей.
Гипокинетическая походка
Этот тип походки характеризуется медленными, скованными движениями ног с уменьшением или отсутствием содружественных движений рук и напряженной позой; затруднением инициации ходьбы, укорочением шага, «шарканьем», затруднёнными поворотами, топтанием на месте перед началом движения, иногда — «пульсионными» феноменами.
Наиболее частые этиологические факторы этого типа походки включают:
- Гипокинетико-гипертонические экстрапирамидные синдромы, особенно синдром паркинсонизма (при котором отмечается легкая флексорная поза; во время ходьбы отсутствуют содружественные движения рук; также отмечается ригидность, маскообразное лицо, тихая монотонная речь и другие проявления гипокинезии, тремор покоя, феномен зубчатого колеса; походка медленная, «шаркающая», ригидная, с укороченным шагом; возможны «пульсивные» феномены при ходьбе).
- Другие гипокинетические экстрапирамидные и смешанные синдромы, среди которых прогрессирующий супрануклеарный паралич, оливо-понто-церебеллярная атрофия, синдром Шая-Дрейджера, стрио-нигральная дегенерация (синдромы «паркинсонизма-плюс»), болезнь Бинсвангера, сосудистый «паркинсонизм нижней половины тела». При лакунарном состоянии также может быть походка по типу «marche a petits pas» (мелкими короткими нерегулярными шаркающими шагами) на фоне псевдобульбарного паралича с нарушениями глотания, речевыми расстройствами и паркинсоноподобной моторикой. «Marche a petits pas» может также наблюдаться в картине нормотензивной гидроцефалии.
- Акинетико-ригидный синдром и соответствующая походка возможны при болезни Пика, кортико-базальной дегенерации, болезни Крейтцфельдта-Якоба, гидроцефалии, опухоли лобной доли, ювенильной болезни Гентингтона, болезни Вильсона-Коновалова, постгипоксической энцефалопатии, нейросифилисе и некоторых других более редких заболеваниях.
У молодых пациентов торсионная дистония иногда может дебютировать необычной напряженно-скованной походкой из-за дистонического гипертонуса в ногах.
Синдром постоянной активности мышечных волокон (синдром Исаакса) наиболее часто наблюдается у молодых пациентов. Необычное напряжение всех мышц (преимущественно дистальных), включая антагонисты, блокирует походку, как и все другие движения (походка «броненосца»)
Депрессия и кататония могут сопровождаться гипокинетической походкой.
Апраксия ходьбы
Апраксия ходьбы характеризуется утратой или снижением способности должным образом использовать ноги в акте ходьбы при отсутствии сенсорных, мозжечковых и паретических проявлений. Данный тип походки встречается у больных с обширными церебральными повреждениями, особенно лобных долей. Больной не может имитировать некоторые движения ногами, хотя определённые автоматические движения сохранны. Снижается способность к последовательной композиции движений при «бипедальной» ходьбе. Этому типу походки часто сопутствуют персеверации, гипокинезия, ригидность и, иногда, гегенхальтен, а также деменция или недержание мочи.
Вариантом апраксии ходьбы является так называемая аксиальная апраксия при болезни Паркинсона и сосудистом паркинсонизме; дисбазия при нормотензивной гидроцефалии и других заболеваниях с вовлечением лобно-подкорковых связей. Описан также синдром изолированной апраксии ходьбы.

Идиопатическая сенильная дисбазия
Эта форма дисбазии («походка пожилых», «сенильная походка») проявляется чуть укороченным замедленным шагом, лёгкой постуральной неустойчивостью, уменьшением содружественных движений рук при отсутствии каких-либо других неврологических расстройств у пожилых и старых людей. В основе такой дисбазии лежит комплекс факторов: множественный сенсорный дефицит, возрастные изменения в суставах и позвоночнике, ухудшение вестибулярных и постуральных функций и др.
Идиопатическая прогрессирующая «фризинг-дисбазия»
«Фризинг-дисбазия» обычно наблюдается в картине болезни Паркинсона; реже она встречается при мультиинфарктном (лакунарном) состоянии, мультисистемной атрофии и нормотензивной гидроцефалии. Но описаны пожилые больные, у которых «фризинг-дисбазия» является единственным неврологическим проявлением. Степень «застывания» вариирует от внезапных моторных блоков при ходьбе до тотальной неспособности начать ходьбу. Биохимические анализы крови, ликвора, а также КТ и МРТ показывают нормальную картину, за исключением слабо выраженной корковой атрофии в части случаев.
Походка в «позе конькобежца» при идиопатической ортостатической гипотензии
Эта походка наблюдается также при синдроме Шая-Дрейджера, при котором периферическая вегетативная недостаточность (главным образом ортостатическая гипотензия) становится одним из ведущих клинических проявлений. Сочетание симптомов паркинсонизма, пирамидных и мозжечковых знаков оказывает влияние на особенности походки этих пациентов. При отсутствии мозжечковой атаксии и выраженного паркинсонизма больные пытаются адаптировать походку и позы тела к ортостатическим изменениям гемодинамики. Они передвигаются широкими, направленными чуть в сторону быстрыми шагами на слегка согнутых в коленях ногах, низко наклонив туловище вперёд и опустив голову («поза конькобежца»).
«Перонеальная» походка
Перонеальная походка — односторонний (чаще) или двусторонний степпаж. Походка по типу степпажа развивается при так называемой свисающей стопе и вызывается слабостью или параличом дорсофлексии (тыльного сгибания) стопы и (или) пальцев. Больной либо «тащит» стопу при ходьбе, либо, пытаясь компенсировать свисание стопы, поднимает её по возможности выше, чтобы оторвать её от пола. Таким образом наблюдается усиленное сгибание в тазобедренном и коленных суставах; стопа выбрасывается вперёд и опускается вниз на пятку либо всей стопой с характерным шлёпающим звуком. Фаза поддержки при ходьбе укорочена. Больной не способен стоять на пятках, но может стоять и ходить на носках.
Самой частой причиной одностороннего пареза разгибателей стопы является нарушение функции малоберцового нерва (компрессионная нейропатия), поясничная плексопатия, редко поражение корешков L4 и, особенно, L5, как при грыже межпозвонкового диска («вертебральный малоберцовый паралич»). Двусторонний парез разгибателей стопы с двусторонним «степажем» часто наблюдается при полинейропатии (отмечается парестезия, чувствительные нарушения по типу чулок, отсутствие или снижение ахилловых рефлексов), при перонеальной мышечной атрофии Шарко-Мари-Тута — наследственном заболевании трёх типов (отмечается высокий свод стопы, атрофия мышц голени (ноги «аиста»), отсутствие ахилловых рефлексов, чувствительные нарушения незначительные или отсутствуют), при спинальной мышечной атрофии — (при которой парез сопровождается атрофией других мышц, медленным прогрессированием, фасцикуляциями, отсутствием чувствительных нарушений) и при некоторых дистальных миопатиях (скапуло-перонеальные синдромы), в особенности при дистрофической миотонии Штейнерта-Батена-Гибба (Steinert-strong atten-Gibb).
Близкая картина нарушения походки развивается при поражении обеих дистальных ветвей седалищного нерва («свисающая стопа»).
Ходьба с переразгибанием в коленном суставе
Ходьба с одно- или двусторонним переразгибанием в коленном суставе наблюдается при параличе разгибателей колена. Паралич разгибателей колена (четырехглавая мышца бедра) приводит к переразгибанию при опоре на ногу. Когда слабость двусторонняя, обе ноги переразогнуты в коленных суставах во время ходьбы; иначе перенос веса с ноги на ногу может вызвать изменения в коленных суставах. Спуск по лестнице начинается с паретичной ноги.
Причины одностороннего пареза включают поражение бедренного нерва (выпадение коленного рефлекса, нарушение чувствительности в области иннервации n. saphenous]) и поражение поясничного сплетения (симптомы, сходные с таковыми при поражении бедренного нерва, но отводящие и подвздошно-поясничная мышцы также вовлекаются). Чаще всего причиной двустороннего пареза является миопатия, особенно прогрессирующая мышечная дистрофия Дюшенна у мальчиков, а также полимиозит.
«Утиная» походка
Парез (или механическая недостаточность) отводящих мышц бедра, то есть абдукторов бедра (mm. gluteus medius, gluteus minimus, tensor fasciae latae) приводит к неспособности удерживать таз горизонтально по отношению к ноге, несущей нагрузку. Если недостаточность только частичная, тогда переразгибание туловища по направлению к поддерживающей ноге может быть достаточным для переноса центра тяжести и предотвращения перекоса таза. Это так называемая хромота Дюшенна, когда же имеются двусторонние нарушения, это приводит к необычной походке «в развалку» (больной как бы переваливается с ноги на ногу, «утиная» походка). При полном параличе абдукторов бедра перенос центра тяжести, описанный выше, является уже недостаточным, что приводит к перекосу таза при каждом шаге в сторону движения ноги — так называемая хромота Тренделенбурга.
Односторонний парез или недостаточность абдукторов бедра может вызываться поражением верхнего ягодичного нерва, иногда в результате внутримышечной инъекции. Даже в наклонной позиции выявляется недостаточность силы для наружного отведения пораженной ноги, но чувствительные нарушения отсутствуют. Подобная недостаточность обнаруживается при одностороннем врожденном или посттравматическом вывихе бедра либо послеоперационном (протезирование) повреждении абдукторов бедра. Двусторонние парезы (или недостаточность) является обычно следствием миопатии, в особенности прогрессирующей мышечной дистрофии, или двустороннего врожденного вывиха бедра.

Ходьба с выраженным лордозом в поясничной области
Если вовлекаются разгибатели бедра, особенно m. gluteus maximus, то подъем по лестнице становится возможным только при начале движения со здоровой ноги, но при спуске по лестнице первой идет пораженная нога. Ходьба по плоской поверхности нарушается, как правило, только при двусторонней слабости m. gluteus maximus; такие пациенты ходят с вентрально наклоненным тазом и с увеличенным поясничным лордозом. При одностороннем парезе m. gluteus maximus невозможно отведение пораженной ноги кзади, даже в позиции пронации.
Причиной всегда является (редкое) поражение нижнего ягодичного нерва, например, вследствие внутримышечной инъекции. Двусторонний парез m. gluteus maximus обнаруживается наиболее часто при прогрессирующей форме мышечной дистрофии тазового пояса и форме Дюшенна.
Изредка в литературе упоминается так называемый синдром бедренно-поясничной экстензионной ригидности, который проявляется рефлекторными нарушениями мышечного тонуса в разгибателях спины и ног. В вертикальном положении у больного отмечается фиксированный нерезко выраженный лордоз, иногда с боковым искривлением. Основным является симптом «доски» или «щита»: в положении лёжа на спине при пассивном поднимании за обе стопы вытянутых ног у больного отсутствует сгибание в тазобедренных суставах. Ходьба, носящая толчкообразный характер, сопровождается компенсаторным грудным кифозом и наклоном головы вперёд при наличии ригидности шейных мышц-разгибателей. Болевой синдром не является ведущим в клинической картине и часто носит смазанный, абортивный характер. Частая причина синдрома: фиксация дурального мешка и концевой нити рубцово-спаечным процессом в сочетании с остеохондрозом на фоне дисплазии поясничного отдела позвоночника или со спинальнои опухолью на шейном, грудном или поясничном уровне. Регресс симптомов наступает после хирургической мобилизации дурального мешка.
Гиперкинетическая походка
Гиперкинетическая походка наблюдается при разного типа гиперкинезах. К ним относятся такие заболевания как хорея Сиденгама, хорея Гентингтона, генерализованная торсионная дистония (походка «верблюда»), аксиальные дистонические синдромы, псевдоэкспрессивная дистония и дистония стопы. Более редкими причинами нарушения ходьбы являются миоклонус, туловищный тремор, ортостатический тремор, синдром Туретта, поздняя дискинезия. При этих состояниях движения, необходимые для нормальной ходьбы, неожиданно прерываются непроизвольными, беспорядочными движениями. Развивается странная или «танцующая» походка. (Такая походка при хорее Гентингтона иногда выглядит настолько странной, что может напоминать психогенную дисбазию). Больные должны постоянно бороться с этими нарушениями, чтобы двигаться целенаправленно.
Нарушения походки при умственной отсталости
Этот тип дисбазии — пока ещё недостаточно изученная проблема. Неуклюжее стояние с чересчур согнутой или разогнутой головой, вычурное положение рук или ног, неловкие или странные движения — всё это часто обнаруживается у детей с задержкой умственного развития. При этом отсутствуют нарушения проприоцепции, а также мозжечковые, пирамидные и экстрапирамидные симптомы. Многие моторные навыки, формирующиеся в детстве, являются возрастозависимыми. По-видимому, необычная моторика, в том числе походка у умственно отсталых детей, связаны с задержкой созревания психомоторной сферы. Необходимо исключать коморбидные с умственной отсталостью состояния: детский церебральный паралич, аутизм, эпилепсию и др.
Походка (и другая психомоторика) при выраженной деменции
Дисбазия при деменции отражает тотальный распад способности к организованному целенаправленному и адекватному действию. Такие больные начинают обращать на себя внимание своей дезорганизованной моторикой: пациент стоит в неловкой позе, топчется на месте, кружится, будучи неспособным целенаправленно ходить, садиться и адекватно жестикулировать (распад «языка тела»). На первый план выходят суетливые, хаотические движения; больной выглядит беспомощным и растерянным.
Походка может существенно меняться при психозах, в частности при шизофрении («челночная» моторика, движения по кругу, притоптывания и другие стереотипии в ногах и руках во время ходьбы) и обсессивно-компульсивных расстройствах (ритуалы во время ходьбы).
Психогенные нарушения походки разных типов
Имеются нарушения походки, часто напоминающие описанные выше, но развивающиеся (чаще всего) при отсутствии текущего органического поражения нервной системы. Психогенные нарушения походки часто начинаются остро и провоцируются эмоциогенной ситуацией. Они вариабельны в своих проявлениях. Им может сопутствовать агорафобия. Характерно преобладание женщин.
Такая походка часто выглядит странной и плохо поддаётся описанию. Однако внимательный анализ не позволяет отнести её к известным образцам вышеупомянутых типов дисбазии. Часто походка весьма живописна, экспрессивна или крайне необычна. Иногда в ней доминирует образ падения (астазия-абазия). Всё тело больного отражает драматический призыв к помощи. Во время этих гротесковых, некоординированных движений кажется, что пациенты периодически теряют равновесие. Тем не менее, они всегда способны удержать себя и избежать падения из любого неудобного положения. Когда пациент на публике, то его походка может приобретать даже акробатические черты. Существуют и достаточно характерные элементы психогенной дисбазии. Больной, например, демонстрируя атаксию, часто ходит, «плетя косу» ногами, или, предъявляя парез, «тащит» ногу, «волоча» её по полу (иногда касаясь пола тыльной поверхностью большого пальца и стопы). Но психогенная походка может иногда внешне напоминать походку при гемипарезе, парапарезе, заболеваниях мозжечка и даже при паркинсонизме.
Как правило, имеют место другие конверсионные проявления, что крайне важно для диагностики, и ложные неврологические знаки (гиперрефлексия, псевдосимптом Бабинского, псевдоатаксия и т.д.). Клинические симптомы должны оцениваться комплексно, очень важно в каждом подобном случае подробно обсуждать вероятность истинных дистонических, мозжечковых или вестибулярных нарушений ходьбы. Все они могут вызывать иногда беспорядочные изменения походки без достаточно чётких признаков органического заболевания. Дистонические нарушения походки чаще других могут напоминать психогенные расстройства. Известно много типов психогенной дисбазии и даже предложены их классификации. Диагностика психогенных двигательных расстройств всегда должна подчиняться правилу их позитивной диагностики и исключению органического заболевания. Полезно привлечение специальных тестов (тест Хувера, слабости кивательной мышцы и другие). Диагноз подтверждается эффектом плацебо или психотерапии. Клиническая диагностика этого типа дисбазии нередко требует специального клинического опыта.
Психогенные нарушения походки редко наблюдаются у детей и пожилых людей
Дисбазия смешанного происхождения
Часто встречаются случаи комплексной дисбазии на фоне тех или иных комбинаций неврологических синдромов (атаксии, пирамидного синдрома, апраксии, деменции и т.д.). К таким заболеваниям можно отнести детский церебральный паралич, множественную системную атрофию, болезнь Вильсона-Коновалова, прогрессирующий супрануклеарный паралич, токсические энцефалопатии, некоторые спиноцеребеллярные дегенерации и другие. У таких больных походка несёт в себе черты нескольких неврологических синдромов одновременно и нужен внимательный её клинический анализ в каждом индивидуальном случае, чтобы оценить вклад каждого из них в проявления дисбазии.

Дисбазия ятрогенная
Ятрогенная дисбазия наблюдается при лекарственной интоксикации и часто носит атактический («пьяный») характер преимущественно за счёт вестибулярных или (реже) мозжечковых расстройств.
Иногда такая дисбазия сопровождается головокружением и нистагмом. Чаще всего (но не исключительно) дисбазию вызывают психотропные и противосудорожные (особенно дифенин) препараты.
Дисбазия, вызванная болью (антальгическая)
Когда имеется боль во время ходьбы, пациент пытается её избежать, изменяя или укорачивая наиболее болезненную фазу ходьбы. Когда боль односторонняя, пораженная нога переносит вес более короткий период. Боль может возникать в определенный момент каждого шага, но может наблюдаться во время всего акта ходьбы или постепенно уменьшаться при непрерывной ходьбе. Нарушения походки, обусловленные болью в ногах, чаще всего проявляются внешне как «хромота».
Перемежающаяся хромота является термином, который используется для обозначения боли, которая появляется только во время ходьбы на определенное расстояние. В этом случае боль обусловлена артериальной недостаточностью. Эта боль регулярно появляется при ходьбе после определенного расстояния, постепенно нарастает по интенсивности, и с течением времени возникает на более коротких дистанциях; она появится скорее, если пациент поднимается вверх или идет быстро. Боль заставляет пациента остановиться, но исчезает после короткого периода отдыха, если пациент остается стоять. Боль наиболее часто локализована в области голени. Типичной причиной является стеноз или окклюзия кровеносных сосудов в верхней части бедра (типичный анамнез, сосудистые факторы риска, отсутствие пульсации на стопе, шум над проксимальными кровеносными сосудами, отсутствие других причин для боли, иногда чувствительные нарушения по типу чулок). При подобных обстоятельствах может в дополнение наблюдаться боль в области промежности или бедра, вызванная окклюзией тазовых артерий, такая боль должна быть дифференцирована от ишиалгии или процесса, поражающего конский хвост.
Перемежающаяся хромота при поражении конского хвоста (каудогенная) является термином, который используется для обозначения боли при компрессии корешков, наблюдается после ходьбы на различные расстояния, особенно при спуске вниз. Боль является следствием компрессии корешков конского хвоста в узком спинномозговом канале на поясничном уровне, когда присоединение спондилёзных изменений вызывает ещё большее сужение канала (стеноз канала). Поэтому этот тип боли наиболее часто обнаруживается у пожилых пациентов, особенно мужчин, но может встречаться также и в молодом возрасте. Исходя из патогенеза этого типа боли, отмечаемые нарушения обычно двусторонние, корешкового характера, преимущественно в задней области промежности, верхней части бедра и голени. Пациенты также жалуются на боли в спине и боли при чихании (симптом Наффцигера). Боль во время ходьбы заставляет пациента останавливаться, но обычно полностью не исчезает, если пациент стоит. Облегчение наступает при изменении положения позвоночника, например, при сидении, резком наклоне вперед или даже приседании. Корешковый характер нарушений становится особенно очевидным, если имеется стреляющий характер боли. При этом отсутствуют сосудистые заболевания; рентгенография выявляет уменьшение сагиттального размера позвоночного канала в поясничной области; миелография показывает нарушение пассажа контраста на нескольких уровнях. Дифференциальная диагностика обычно возможна, учитывая характерную локализацию боли и другие особенности.
Боль в поясничной области при ходьбе может быть проявлением спондилеза или поражения межпозвонковых дисков (указания в анамнезе на острые боли в спине с иррадиацией по седалищному нерву, иногда отсутствие ахилловых рефлексов и парез мышц, иннервируемых этим нервом). Боль может быть следствием спондилолистеза (частичной дислокации и «соскальзывания» пояснично-крестцовых сегментов). Она может вызываться анкилозирующим спондилитом (болезнь Бехтерева), и т.д. Рентгенографическое исследование поясничного отдела позвоночника или МРТ часто проясняют диагноз. Боль из-за спондилеза и патологии межпозвонковых дисков часто усиливается при длительном сидении или неудобной позе, но может уменьшаться или даже исчезать при ходьбе.
Боль в области бедра и паховой области обычно является результатом артроза тазобедренного сустава. Несколько первых шагов вызывают резкое усиление боли, которая постепенно уменьшается при продолжении ходьбы. Редко наблюдается псевдокорешковая иррадиация боли по ноге, нарушение внутренней ротации бедра, вызывающее боль, ощущение глубокого давления в области бедренного треугольника. Когда при ходьбе используется трость, то она располагается на стороне противоположной боли для переноса веса тела на здоровую сторону.
Иногда во время ходьбы или после длительного стояния может наблюдаться боль в паховой области, связанная с поражением подвздошно-пахового нерва. Последнее редко является спонтанным и чаще связано с хирургическими вмешательствами (люмботомия, аппендэктомия), при которых ствол нерва повреждается или раздражается компрессией. Эта причина подтверждается анамнезом хирургических манипуляций, улучшением при сгибании бедра, максимально выраженной болью в области на два пальца медиальнее передней верхней подвздошной ости, чувствительными нарушениями в подвздошной области и области мошонки или больших половых губ.
Жгучая боль по наружной поверхности бедра характерна для парестетической мералгии, которая редко приводит к изменению походки.
Локальная боль в области длинных трубчатых костей, возникающая при ходьбе, должна вызывать подозрение наличия локальной опухоли, остеопороза, болезни Педжета, патологических переломов и т.п. Для большинства из этих состояний, которые могут выявлены пальпацией (боль при пальпации) или рентгенографией, характерны также боли в спине. Боль по передней поверхности голени может появляться во время или после длительной ходьбы, либо другого избыточного напряжения мышц голени, а также после острой окклюзии сосудов ноги, после хирургического вмешательства на нижней конечности. Боль является проявлением артериальной недостаточности мышц передней области голени, известной как передний большеберцовый артериопатический синдром (выраженный нарастающий болезненный отек; боль от сдавления передних отделов голени; исчезновение пульсации на тыльной артерии стопы; отсутствие чувствительности на тыльной поверхности стопы в зоне иннервации глубокой ветви малоберцового нерва; парез мышц разгибателя пальцев и короткого разгибателя большого пальца), являющийся вариантом синдрома мышечного ложа.
Боль в стопе и пальцах является особенно частой. Причина большинства случаев — в деформации стопы, такой как плоскостопие или широкая стопа. Такая боль обычно появляется после ходьбы, после стояния в обуви на жесткой подошве, или после ношения тяжести. Даже после короткой прогулки пяточная шпора может вызывать боль в области пятки и повышенную чувствительность к давлению подошвенной поверхности пятки. Хронический тендинит ахиллова сухожилия проявляется, не считая локальной боли, пальпируемым утолщением сухожилия. Боль в передних отделах стопы наблюдается при метатарзалгии Мортона. Причиной является псевдоневрома межпальцевого нерва. В начале боль появляется только после длительной ходьбы, но позже может появляться после коротких эпизодов ходьбы и даже в покое (боль локализована дистально между головками III-IV или IV-V плюсневых костей; также возникает при сдавлении или смещении относительно друг друга головок плюсневых костей; отсутствие чувствительности на соприкасающихся поверхностях пальцев стопы; исчезновение боли после местной анестезии в проксимальное интертарзальное пространство).
Достаточно интенсивная боль по подошвенной поверхности стопы, которая вынуждает прекратить ходьбу, может наблюдаться при тарзальном туннельном синдроме (обычно при дислокации или переломе лодыжки, боль возникает позади медиальной лодыжки, парестезия или потеря чувствительности на подошвенной поверхности стопы, сухость и истончение кожи, отсутствие потоотделения на подошве, невозможность отведения пальцев по сравнению с другой стопой). Внезапно наступившие висцеральные боли (стенокардия, боли при мочекаменной болезни и т.д.) способны отразиться на походке, существенно изменить её и даже вызвать остановку ходьбы.

Пароксизмальные нарушения походки
Периодическая дисбазия может наблюдаться при эпилепсии, пароксизмальных дискинезиях, периодической атаксии, а также при псевдоприпадках, гиперэкплексии, психогенной гипервентиляции.
Некоторые эпилептические автоматизмы включают не только жестикуляцию и определённые действия, но и ходьбу. Более того известны такие формы эпилептических припадков, которые провоцируются только ходьбой. Эти припадки иногда напоминают пароксимзмальные дискинезии или апраксию ходьбы.
Пароксизмальные дискинезии, начавшиеся во время ходьбы, могут вызвать дисбазию, остановку, падение больного или дополнительные (насильственные и компенсаторные) движения на фоне продолжающейся ходьбы.
Периодическая атаксия вызывает периодически мозжечковую дисбазию.
Психогенная гипервентиляция часто не только вызывает липотимические состояния и обмороки, но и провоцирует тетани-ческие судороги или демонстративные двигательные нарушения, в том числе периодическую психогенную дисбазию.
Гиперэкплексия способна вызывать нарушения походки и, в выраженных случаях — падения.
Миастения иногда является причиной периодической слабости в ногах и дисбазии.
Содержание:
- Причины
- Как варианты нарушений походки выделяют
- Какой врач занимается лечением нарушений походки
- Диагностика нарушений походки в клинике «ЛОР-ПРАКТИКА»
- Лечение
Нарушение походки – это изменения характера ходьбы, которые проявляются в нарушении длины шага, его ширины, ритма и симметричности, а также изменении положения тела и конечностей при движении. Чаще всего оно возникает в пожилом возрасте при различных неврологических заболеваниях.
Причины
Патология может быть врожденной и приобретенной. Изменение походки вызывает множество анатомических и неврологических причин. К первой группе относятся травмы позвоночника и конечностей. Неврологических факторов намного больше. Здесь причинами нарушения координации, головокружения и изменений походки являются:
- нарушения цереброваскулярного кровообращения (в том числе и острые – инсульты);
- патологии, затрагивающие лобную долю мозга или мозжечок;
- функциональные расстройства ЦНС (астенический или полиневритический синдром и прочее);
- амиотрофический склероз;
- сахарный диабет;
- миодистрофия;
- энцефалит;
- патологии спинного мозга;
- генетические заболевания;
- дефицит витаминов группы В;
- невральная амиотрофия;
- детский церебральный паралич (ДЦП);
- болезнь Паркинсона;
- торсионная дистония.
Это базовый список патологий, способных повлиять на походку взрослого человека и привести к нарушению координации движения при ходьбе. На деле причин множество, и все их перечислить невозможно.
Как варианты нарушений походки выделяют
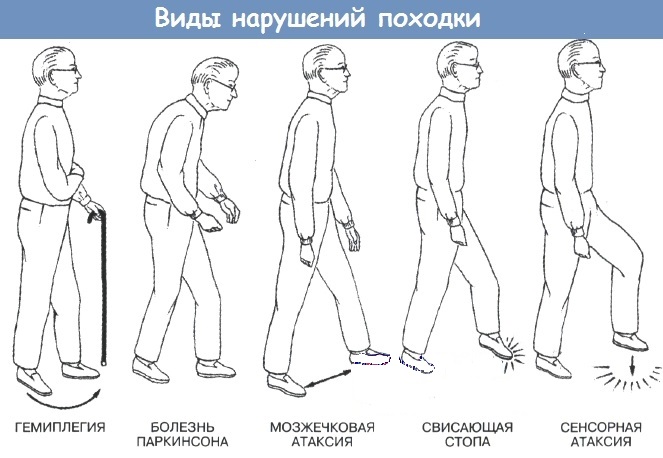
По способу проявления определенных признаков условно можно выделить такие виды:
- Атактическая, или шаткая. Возникает при поражении мозжечка или таламуса. Пациент широко расставляет ноги и ходит, постоянно пошатываясь, регулярно теряет равновесие.
- Штампующая. Появляется в результате поражения проводящих волокон нервной системы. При ходьбе больной опускает ногу сразу на всю стопу, как бы впечатывая каждый шаг.
- Шаркающая. Такой тип ходьбы свойственен пожилым, а также он развивается на фоне ряда неврологических патологий и общей слабости. Характеризуется уменьшением длины шага, при котором стопа почти не отрывается от пола, как бы волочится.
- Петушиная (перонеальная, степпаж). Возникает при проблемах с малоберцовым нервом, на фоне рассеянного склероза, полиомиелита и некоторых других патологий. При подъеме ноги ступня свисает, при этом пациенту приходится сильно сгибать колено, чтобы не зацепить повисшим носком землю.
- Утиная походка (хромота Дюшенна). Во время ходьбы больной как бы переваливается с ноги на ногу, напоминая утку. Такая неуверенная походка бывает у людей, страдающих парезом или получивших механическую травму отводящей группы мышц бедра.
- Паретическая. Развивается вследствие мышечного пареза нижних конечностей. Конкретные особенности зависят от того, какая именно группа мышц вовлечена в патологический процесс.
- Гемипаретическая походка. Сопровождает гемипарезы любой природы: инсульты, родовые травмы, абсцессы и опухоли головного мозга. При передвижении рука пациента прижата к телу, а больная нога выпрямлена и описывает полукруг при движении, при этом тело каждый раз отклоняется в сторону здоровой половины тела.
- Гипокинетическая. Проявляется скованностью движений. Развивается у людей, страдающих болезнью Паркинсона, или возникает на фоне гидроцефалии.
- Гиперкинетическая. Характеризуется хаотичными резкими движениями. Бывает при хореях, дистонии стопы и гиперкинезии.
- Ятрогенная. Развивается вследствие алкогольной интоксикации или приема некоторых лекарственных препаратов. У больных возникает чувство, что ноги не слушаются их при ходьбе.
- Параспастическая. Характерна для людей, страдающих гипертонией, а также бывает у пациентов с ДЦП, выраженным или критическим дефицитом витаминов группы B и миелопатией.
- Идиопатическая сенильная. Появляется в старческом возрасте и связана с дегенеративно-дистрофическими изменениями в опорно-двигательном аппарате.
- Фризинг-дисбазия (застывание при ходьбе) и пропульсии (ускорение во время ходьбы, возникшее в результате небольшого непроизвольного толчка). Появляются у пациентов, страдающих болезнью Паркинсона. Иногда застывания появляются после многоочаговых инсультов или просто у пожилых людей без признаков неврологических патологий.
- Поза конькобежца. Человек при ходьбе низко наклоняет тело и совершает широкие размашистые движения. Такая неустойчивость бывает при ортостатической гипотензии.
Какой врач занимается лечением нарушений походки
Для успешного лечения шаткости походки и нарушений координации необходимо выявить истинную причину этих явлений. Если ей являются заболевания или нарушения в работе опорно-двигательного аппарата, пациента ведет ортопед-травматолог. В других случаях необходимо обратиться к терапевту или неврологу, поскольку чаще всего нарушение походки наблюдается при различных заболеваниях нервной системы.
Врачи-диагносты оценивают симптомы, определяют причину патологии и в случае необходимости направляют к другим специалистам: ревматологу, онкологу, ангиохирургу, психиатру и прочим докторам.
Запишитесь на прием онлайн
Без очередей и длительного ожидания, в удобное для вас время к любому врачу
Диагностика нарушений походки в клинике «ЛОР-ПРАКТИКА»
На первичной консультации врач выслушивает жалобы пациента, составляет анамнез болезни, измеряет артериальное давление и проводит неврологический осмотр. Для установления окончательного диагноза специалист направляет больного на дополнительные обследования:
- КТ черепа или МРТ головного мозга;
- УЗИ;
- ЭНМГ;
- энцефалографию.
Лабораторные анализы (ПЦР, РИФ, ИФА, тесты на антитела, биохимия крови) являются вспомогательным методом. Их назначают при подозрении на инфекцию, аутоиммунный процесс, интоксикацию.
В любом случае объем обследования определяет врач, исходя из предполагаемого диагноза.
Лечение
Консервативное лечение неустойчивой походки включает различные мероприятия. С учетом основного диагноза пациентам назначают антибактериальные препараты, НПВС, миорелаксанты, антиконвульсанты, средства для нормализации микроциркуляции и улучшения проводимости нервных импульсов.
Неотъемлемой частью комплексного консервативного лечения шаткости походки и нарушения координации является ЛФК, в рамках которой применяют классические методики, механотерапию и занятия на специальных тренажерах. Лечебную физкультуру дополняют массажем, рефлексотерапией и различными методами мануальной терапии, а также проводят курс физиотерапии – грязелечение, тепловые процедуры, электростимуляцию.
К хирургическому лечению прибегают только в случае наличия серьезных показаний. Так, при обширных патологических процессах проводят резекцию опухолей, вскрытие абсцессов, лечение гематом.
При нарушениях кровообращения применяют окклюзию или эмболизацию аневризм, выполняют реконструкцию артерий, создают искусственные анастомозы.
При травмах показана декомпрессивная трепанация, стабилизирующие операции на позвоночном столбе.
В некоторых случаях пациентам требуется ортопедическая хирургическая коррекция, чтобы устранить вторичные нарушения со стороны костно-мышечного аппарата.