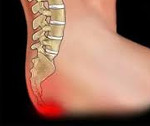
Копчик – это самый нижний отдел позвоночго столба человека. Он состоит из пяти рудиментарных позвонков, которые срослись между собой. Копчик не обладает внутренним просветом спинномозгового канала. Спинной мозг в нем не проходит. Однако рядом с ним располагается твердая мозговая оболочка и нервное сплетение «конский хвост».
Смещение копчика приводит к чрезмерному растягиванию твердой мозговой оболочки и компрессии «конского хвоста». Это дает не только выраженный болевой синдром, но и ряд неврологических проявлений. В частности, смещение копчика может спровоцировать нарушение работы мочевого пузыря, толстого кишечника. Не редко при смещении позвонков копчика у пациента возникает слабость в ногах, он утрачивает способность самостоятельно ходить.
При отсутствии своевременного лечения при смещении копчика могут развиваться негативные последствия. Чаще всего страдают внутренние органы брюшной полости им алого таза. За их иннервацию отвечает нервное сплетение, расположенное в районе копчика. Любые дислокации этого узла приводят к тому, что нарушается перистальтика кишечника. На фоне этого могут развиваться различные патологии, начиная от синдрома раздраженного кишечника, до формирования полипов и язв в слизистой оболочке этого органа пищеварения.
Смещение позвонков копчика может происходить при травматическом воздействии или за счет увеличения давления со стороны тазовых органов. Например, у женщин отклонение рудиментарного отдела позвоночника может появиться в течение беременности. После родов естественное положение копчика восстанавливается далеко не всегда. Это провоцирует развитие сосудистых патологий. Варикозное расширение вен нижних конечностей и полости малого таза, атеросклероз артерий и артериол – это лишь некоторые из возможных заболеваний, которые развиваются при неправильном положении копчика.
Правильное лечение патологии можно проводить только после вправления копчика. Этим занимается остеопат или мануальный терапевт. В нашей клинике для каждого пациента разрабатывается индивидуальный курс лечения.
Если у вас есть подозрение на неправильное положение копчика, то рекомендуем вам прямо сейчас записаться на первичную бесплатную консультацию вертебролога в нашей клинике мануальной терапии в Москве. Здесь работают опытные доктора. Они в ходе первичного осмотра смогут поставить точный диагноз. Вам будет оказана безопасная и эффективная медицинская помощь.
Для записи на прием к вертебрологу заполните форму, расположенную в конце этой страницы. Или позвоните по указанному на этой странице номеру телефона.
Причины смещения копчика (травма, падение, беременность)
Основная причина смещения копчика – травматическое воздействие на этот отдел позвоночного столба. Копчик соединяется с крестцом с помощью копчиково-крестцового сустава. Это сочлените костей облает очень небольшой амплитудой подвижности. При воздействии на него с внешней или внутренней стороны происходит нарушение целостности суставной капсулы. Она растягивается, провоцируя подвывих или вывих копчика.
Загиб или смещение рудиментарного отдела позвончого столба фиксируется за счет воспалительных процессов в суставной капсуле. Самостоятельно восстановить нормальное положение будет очень сложно. Обязательно требуется помощь остеопата или мануального терапевта.
Очень многие пациенты, пережившие падение на область копчика, после устранения болевого синдрома продолжают жить с загибом нижней части позвоночго столба. Это сказывается негативно на работе кишечника и мочевого пузыря, приводит к неправильному распределению нагрузки на остальной позвоночный столб. Все это способствует быстрому разрушению межпозвоночных дисков в пояснично-крестцовом отделе.
Смещение копчика после ушиба требует обязательной консультации с вертебрологом. Между тем, смещение копчика при падении – это не самая распространенная причина развития данной патологии.
Рассмотрим другие факторы риска загиба рудиментарного отдела позвончого столба:
- нарушение осанки и искривление позвоночго столба в поясничном и грудном отделах – компенсаторной происходит загиб и смещение;
- разрушение тазобедренных суставов с компенсаторным чрезмерным напряжением мышц в области поясницы и крестца, ягодичной зоне;
- неправильная постановка стопы в виде плоскостопия или косолапости;
- воспалительные процессы и рост опухолей в полости малого таза;
- патологии прямой кишки (геморрой, проктит, парапроктит, трещины и т.д.);
- беременность и роды;
- тяжелый физический труд.
Ушиб копчика со смещением позвонков фиксируется с помощью рентгенографического снимка. Поэтому, если было падение, удар, ДТП, экстренное торможение, неудачное движение, то следует незамедлительно посетить травматолога. Этот врач назначит рентгенографическое обследование. Таким образом можно исключить не только вероятный загиб с деформацией копчиково-крестцового сустава, но и трещину или перелом.
Смещение копчика после родов возникает у женщин, которые не прислушиваются к рекомендациям лечащего врача. Необходимо в течение всей беременности соблюдать все рекомендации, использовать дородовый бандаж, заниматься специальными гимнастическими упражнениями и отказываться от обуви на высоком каблуке. Загиб может произойти во время родовой деятельности если ослаблены мышцы промежности и пояснично-крестцовой области. Поэтому в течение всего срока вынашивания ребенка стоит уделять максимальное внимание своему физическому состоянию.
Примерно у 7 % пациентов причиной загиба становится врожденное нарушение формирования хрящевых тканей. Они рождаются с предрасположенностью к неправильному положению рудиментарного отдела позвоночго столба. Патология начинает развиваться в период становления младенца на ноги и окончательно формируется к 7-10 годам жизни.
Еще один важный фактор негативного влияния – привычка или необходимость в течение длительного времени сидеть на твердой поверхности. Происходит постепенное смещение копчика, которое начинает давать клинические симптомы уже после растяжения твёрдой спинномозговой оболочки.
Что такое смещение копчика впереди и влево
В процессе первичной диагностики очень важно установить вид патологии. В зависимости от направления загиба могут страдать дуральная оболочка спинного мозга, нервное сплетение «конский хвост» или отдельные нервы, проходящие через мягкие ткани, расположенные рядом с дистальным отделом позвоночника.
В ортопедической практике встречаются следующие виды патологии:
- заднее отклонение позвонков относительно центральной оси;
- прямое правостороннее смещение без отклонения кпереди или кзади;
- левостороннее без отклонения кпереди или кзади;
- смещение копчика кпереди и влево;
- смещение копчика влево и кзади;
- дистальная сегментальное смещение копчика.
О том, что такое смещение копчика впереди влево, лучше всего знают женщины, которые совсем недавно родили ребенка. В процессе прохождения плода по родовым путям, происходит отклонение копчика. Если при неправильно оказанной акушерской помощи произошло травмирование сустава, расположенного между копчиковым и крестцовым отделом позвончого столба, то загиб может сохраняться на протяжение нескольких месяцев после родов. Это доставляет массу неприятностей. Женщина вынуждена сидеть и лежать определённым образом. Любые движения дают усиления боли. Нарушается стул и мочеиспускание.
Если появилась боль в области копчика, не стоит её терпеть. Как можно быстрее обратитесь на прием к вертебрологу или мануальному терапевту. Эти специалисты смогут восстановить нормальное положение рудиментарного отдела позвончого столба и устранят болевой синдром.
Симптомы смещения копчика
Клинические симптомы смещения копчика появляются в момент нарушения его физиологического положения. К характерным признакам можно отнести:
- резкая боль в области нижней части позвоночго столба, которая усиливается при сидении и вставании;
- неприятные ощущения могут возникать при попытке совершать глубокие наклоны вперед-назад и вправо-влево;
- болевые ощущения могут иррадиировать в область паха, прямую кишку, вертел тазобедренного сустава;
- при натуживании во время акта дефекации боль многократно усиливается;
- начинаются проблемы с опорожнением кишечника и мочевого пузыря.
Если медицинская помощью не оказывается своевременно, то возникают различные неврологические патологии, связанные с иннервацией тканей органов брюшной полости, малого таза и нижних конечностей.
Для проведения диагностики следует обратиться к врачу вертебрологу или травматологу (если было травматическое воздействие на позвоночный столб, Врач назначит рентгенографический снимок в разных проекциях. В ходе этого обследования можно оценить положение рудиментарного отдела позвоночного столба, его состояние. По мере необходимости также назначаются УЗИ, МРТ и КТ обследования.
Последствия смещения копчика
Негативные последствия смещения копчика могут проявляться в течение длительного времени. Если пациенту своевременно и в полном объеме оказана медицинская помощь, то единственным последствием может стать привычный вывих этой части позвончого столба. Восстановить полностью эластичность суставной капсулы и работоспособность связочного аппарата поможет полноценный курс реабилитации. Разработать его смогут доктора нашей клиники мануальной терапии.
К другим негативным последствиям смещения копчика можно отнести следующие патологии:
- сосудистые нарушения, связанные с непроходимостью кровеносных сосудов, их компрессией;
- образование тромбов в глубоких венах, что является опасным для жизни человека состоянием;
- нарушение работы мочевого пузыря в виде его гиперфункции или задержки мочеиспускания;
- атония кишечника или спастический колит при нарушении процесса иннервации мышечной стенки данного органа пищеварительной системы;
- слабость в мышцах нижних конечностей, появление эффектов парестезии.
Устранить все последствия смещения копчика можно с помощью методов мануальной терапии. О способах эффективного лечения расскажем далее в статье.
Как лечат смещение копчика
Начинать лечение смещения копчика необходимо с восстановления его нормального положения. Проще всего этого эффекта добиться при посещении врача остеопата. Он мягко и безболезненно восстановит положение позвонков. Затем необходимо пройти курс восстановительной терапии для устранения риска повторного загиба.
Существует определённая разница в том, как лечат смещение копчика в условиях городской поликлиники, и в условиях клиники мануальной терапии. Официальная медицина не стремиться восстановить нормальное состояние тканей. Все усилия врачей направлены на восстановление работоспособности пациента. Важно снять боль и восстановить подвижность тела. Для этого назначаются противовоспалительные и обезболивающие препараты.
Что делать при смещение копчика, если хотите восстановить его нормальное положение? Обращаться в клинику мануальной терапии. Здесь не будут назначать симптоматические препараты. Остеопат проведет восстановление нормального положения копчика. Затем вертебролог разработает индивидуальный курс реабилитации. В него могут входит лечебная гимнастика, кинезиотерапия, остеопатия, массаж, физиопроцедуры и т.д.
Запишитесь на бесплатный прием к вертебрологу прямо сейчас, используя специальную форму, расположенную далее на странице.
Консультация врача бесплатно.
Не занимайтесь самолечением, запишитесь на первичный бесплатный прием врача +7 (495) 505-30-40
Если перелом копчика всегда сопровождается острыми болями, его вывих или подвывих иногда происходит незаметно для пострадавшего. Выраженный дискомфорт обычно принимается за последствия травмы — воспалительную отечность, сформировавшиеся обширные гематомы. Но внешние признаки повреждений со временем исчезают, а боль в копчике сохраняется, мешая вести привычный образ жизни. При обследовании диагностируется смещение структур копчика или всей кости, требующее проведения незамедлительной терапии.
Причины смещения копчика
Наиболее частая причина смещения копчика — травма. Повреждение этого органа, имеющего статус рудимента, происходит при падении с высоты в положении сидя, а также в результате сильного прямого удара в нижнюю часть спины. К травмированию предрасполагают следующие факторы:
- слабость связочно-сухожильного аппарата пояснично-крестцовых позвонков;
- дегенеративно-дистрофические патологии тазобедренных и коленных суставов, например, коксартроз и гонартроз;
- постоянное микротравмирование копчиковой кости во время спортивных тренировок, езды на велосипеде.
Копчик нередко смещается (а иногда и ломается) при осложненных родах. Это становится возможным из-за крупного плода и (или) узкого таза матери. Отмечены случаи идиопатического повреждения: копчик смещается, но объективных причин травмирования выявить не удается.
Симптоматика
Ведущий симптом смещения копчика — болезненность нижней части спины. Интенсивность дискомфортных ощущений нарастает даже при незначительных физических нагрузках. На повреждение указывает хруст, который может слышаться во время ходьбы, вставания, перемены положения тела. Если смещение сопровождалось травмированием близлежащих мягких тканей, то боль ощущается и в состоянии покоя. Наблюдаются также следующие клинические проявления:
- формирование гематом или точечных кровоизлияний в области поясницы;
- неспособность больного долго находиться в одной позе.
Специфический признак смещения копчика — проблемы с дефекацией, чаще неврогенного происхождения. Чтобы не испытывать болей при опорожнении кишечника, человек откладывает посещение туалета. Это приводит к развитию хронических запоров, расстройствам пищеварения, дисбалансу кишечной микрофлоры.
Виды смещения
Различают врожденные и приобретенные смещения копчика. В последнем случае повреждение происходит в результате травмы, сложных родов, прогрессирования системных заболеваний. Причиной врожденного смещения становится неправильное внутриутробное развитие костных структур.
Болезненность копчика может быть обусловлена его подвывихом — патологическим состоянием, при котором сочлененные поверхности соседних позвонков смещаются с сохранением точек соприкосновения. Но чаще диагностируется вывих, или полное смещение тел позвонков относительно друг друга. Самым опасным считается перелом копчиковой кости.
Существуют различные варианты травматизации копчика. Его структуры отклоняются вправо, влево, вперед, назад. Возможна комбинация вариантов, например, смещение вперед и в сторону.
Методы диагностики
Диагноз выставляется на основании осмотра пациента, его жалоб, наличия в анамнезе системных патологий опорно-двигательного аппарата. Врач выясняет, какие внешние или внутренние факторы предшествовали появлению болезненности копчика. Как проводится обследование пациента:
- при пальпации пояснично-крестцового отдела определяется смещение позвонков, присутствие воспалительной отечности;
- ректальное обследование (через прямую кишку) помогает установить угол отклонения копчика, локализацию болей, позволяет исключить новообразования, в том числе во влагалище.
Из инструментальных исследований наиболее информативна рентгенография. На полученных в 2 проекциях изображениях отчетливо визуализируются сместившиеся структуры крестцово-копчикового сочленения. При необходимости оценить состояние связок, сухожилий, мышц, кровеносных сосудов проводятся МРТ или КТ.
Первая помощь
При резком, внезапном смещении, особенно сопровождающемся переломом, ощущается острая боль. Пострадавшего необходимо уложить на живот, желательно на твердую поверхность. Если он может терпеть боль, то до приезда бригады «Скорой помощи» лучше не использовать обезболивающие медикаменты. Они исказят клиническую картину, что существенно затруднит диагностику. Снизить выраженность болевого синдрома следует холодовыми компрессами. К копчику нужно приложить пакет, наполненный измельченным льдом и обернутый плотной тканью. Длительность процедуры — не дольше 10 минут. При острых, пронизывающих болях не обойтись без приема фармакологических препаратов. Лучше дать пострадавшему таблетку с нестероидными противовоспалительными ингредиентами: ибупрофеном, нимесулидом, кеторолаком.
Способы лечения
При выборе метода лечения врач учитывает тяжесть травмы, степень повреждения мышц, связок, сухожилий, особенности симптоматики. Если смещение спровоцировано воспалительной или дегенеративно-дистрофической патологией, то одновременно проводится ее терапия. Сразу после изучения рентгенографических снимков врач вправляет копчик, возвращает его в исходное положение.
Медикаментозная терапия
Устранить сильные боли помогают медикаментозные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон, Дексаметазон) и анестетиками (Лидокаин, Новокаин). Для купирования острого болевого синдрома используются также нестероидные противовоспалительные средства (НПВС) для внутримышечного введения. Терапевтический эффект закрепляется приемом таблеток — Найз, Ибупрофен, Кетопрофен, Диклофенак.
Постепенно болезненность ослабевает, поэтому в лечебные схемы включаются НПВС для локального нанесения. Это мази и гели Вольтарен, Фастум, Артрозилен.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
>
Миорелаксанты (Баклосан, Мидокалм, Сирдалуд) применяются при смещениях копчика, осложненных мышечными спазмами. На этапе реабилитации рекомендованы мази с согревающим и местнораздражающим действием — Наятокс, Финалгон, Випросал.
Для нормализации перистальтики пациентам назначают мягкие слабительные с растительным составом, при необходимости — пробиотики и пребиотики.
Хирургическое вмешательство
Операция проводится при неэффективности консервативной терапии на протяжении нескольких месяцев. Если интенсивность болей не снижается, то пациента готовят к хирургическому вмешательству. Показанием к операции могут стать застарелые травмы. При осложненном повреждениями связок, мышц, сухожилий смещении копчика человек не обращался за медицинской помощью. Итогом стало неправильное сращение соединительнотканных структур, приведшее к постоянной болезненности. Операция может быть проведена 2 способами:
- кокцигэктомия — иссечение поврежденных или сместившихся структур копчиковой кости;
- ризотомия — деструкция фасеточных нервов, или радикулотомия.
К оперативному лечению прибегают в крайних случаях, но не только из-за эффективности консервативной терапии в большинстве диагностированных случаев. Есть вероятность развития осложнений на этапе реабилитации. Хотя копчик считается рудиментом, он служит местом крепления связок и сухожилий. После его удаления могут возникнуть расстройства в функционировании органов малого таза и нижних конечностей.
Комплекс ЛФК
На этапе реабилитации ежедневные занятия лечебной физкультурой и гимнастикой позволяют обходиться без приема обезболивающих средств или существенно снизить фармакологическую нагрузку на организм. Комплекс упражнений составляет врач ЛФК с учетом физической подготовки пациента и тяжести травмы. Под его контролем проходят и первые тренировки. Он подскажет, как правильно выполнять упражнения, чтобы не возникало избыточных нагрузок на копчик. Регулярные занятия способствуют улучшению кровообращения и метаболизма, ускоряют тканевую регенерацию.
Занятия ЛФК необходимы и для профилактики повторных смещений. Укрепляются мышцы, расположенные около копчика, дополнительно стабилизируя его сегменты.
Диета
Рекомендуя пациентам внести коррективы в рацион, врачи преследуют две цели. Во-первых, улучшение общего самочувствия человека. Наличие в ежедневном меню достаточного количества полезных продуктов укрепляет иммунитет, стимулирует кровообращение и микроциркуляцию. Это положительно сказывается на метаболизме, способствует повышению прочности и эластичности связок, мышц, сухожилий. К полезным продуктам относятся крупяные каши, постное мясо, свежие овощи и фрукты.
Во-вторых, изменения в питании нормализуют массу тела. К смещению копчика и его болезненности предрасполагает ожирение.
Ожирение — предрасполагающий фактор при смещении копчика.
Режим
При сложном смещении пациенту рекомендован постельный режим на протяжении нескольких дней. Находясь в положении сидя, следует подкладывать под ягодицы специальную ортопедическую подушку. А в процессе терапии необходимо избегать любой физической нагрузки, замедляющей восстановление поврежденных структур. Нельзя поднимать тяжести, совершать прогулки на большие расстояния.
Народные средства и рецепты
Применение народных средств разрешено только после проведения основного лечения. В период реабилитации допускается использование компрессов, аппликаций, спиртовых или масляных растирок, настоев и отваров. Вот несколько эффективных рецептов для устранения болезненности копчика:
- в ступке смешать до однородного состояния 100 г детского жирного крема, чайную ложку живичного скипидара, столовую ложку косметического миндального масла и по 2-3 капли эфирных масел чабреца и пихты. Переложить мазь в темную посуду, хранить в холодильнике, использовать при болях в копчике;
- крупный свежий лист репейника слегка размять и смазать густым медом. Приложить к копчику, сверху поместить полиэтиленовую пленку. Закрепить компресс обычным или эластичным бинтом, держать до полного высыхания листа.
Ускорить выздоровление помогает употребление чаев из лекарственных растений. Для их приготовления нужно залить стаканом кипятка чайную ложку ромашки, душицы или ноготков. Оставить на 30 минут, охладить, процедить, выпить в течения дня.
Травяной сбор.
Возможные последствия
Если человек не обращается за медицинской помощью при первых симптомах смещения копчика, то вероятность тяжелых, часто необратимых осложнений значительно повышается.
Кокцигодиния
Так называется патологическое состояние, для которого характерны постоянные или приступообразные боли в копчике, заднем проходе, прямой кишке. Болезненность особенно выражена при сидении на твердых поверхностях, усиливается при подъеме. Нередко возникают трудности с опорожнением кишечника. С течением времени дискомфорт ощущается даже в ночные часы. Вскоре появляется бессонница, депрессивные состояния, вялость, апатия, снижение полового влечения. Кокцигодиния требует комплексного подхода к лечению с участием невролога и проктолога.
Кокцигодиния.
Осложнение родового процесса
При смещении с переломом копчиковых сегментов у женщин могут возникать трудности во время рождения ребенка. Это особенно актуально при неправильном сопоставлении костных отломков и их сращении в таком положении.
Неприятности при смещении отломков
В ходе операции костные фрагменты в первую очередь возвращаются в нормальное анатомическое положение. Обычно они хорошо репонируются, но отмечены случаи их повторного смещения. Это приводит к нарушению функционирования пояснично-крестцового отдела позвоночника. Возникает риск травмирования мягких тканей и развития воспалительного процесса.
Прогноз
При своевременном обращении к врачу прогноз на полное выздоровление благоприятный. Лечение осложняется при наличии у пациента системных воспалительных или дегенеративно-дистрофических патологий.
Перелом копчика
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одной из травм, которую способен получить человек неудачно приземлившись на ягодицы — перелом копчика. Наиболее часто такой результат падения преследует людей в возрасте, маленьких детей и женщин, чей таз, в силу анатомического строения, несколько шире мужского. Каковы же источники, способные спровоцировать данную травму, как ее диагностировать и купировать. На все эти вопросы постараемся дать ответы в данной статье.
Код по МКБ-10
Рассматриваемая травма вынесена медиками в отдельное заболевание в связи, с чем оно имеет свой отдельный код по мкб в Международной классификации болезней. Данный код соответствует шифру S32.2 — перелом копчика.
Код по МКБ-10
Причины перелома копчика
Как уже было отмечено выше, источником рассматриваемой патологии является травма, а это, прежде всего, результат внешнего воздействия на организм пострадавшего. Поэтому причины перелома копчика различны, но они имеют одно общее – характер воздействия на копчиковые кости, который и приводит к такому плачевному результату.
Следует сразу отметить, что фактически полноценный разлом встречается достаточно редко. Чаще медики констатируют неполный перелом с вывихом.
Ряд медицинских работников считает данное нарушение возрастным заболеванием, так как оно наиболее часто диагностируется у маленьких детей и людей пожилого возраста. Данный факт вполне понятен физиологически, и объясняется особенностями формирования позвоночника у детей и возрастными изменениями в нем у стариков.
У маленьких пациентов позвоночник только активно растет, параллельно с ним формируется и связочно – мышечный каркас. Именно в связи с еще не завершенным развитием данных аппаратов и риск получения подобного поражения становится весьма значительным.
У стариков клинический фон патологии несколько иной. Постепенно человек преодолевает пик своей активности, в его организме происходит ряд возрастных изменений. В том числе уровень кальция в костных тканях постепенно снижается, что приводит к их повышенной хрупкости. Создание такой почвы и провоцирует кости чаще ломаться, получая не всегда даже достаточно большую нагрузку.
В силу своего физиологического строения именно женщина существенно опережает сильный пол в количестве получаемых аналогичных травм. В данном случае причина такого процентного опережения в размере тазовых костей, ведь они у женщин шире.
Так каковы же причины, способные привести к таким серьезным последствиям:
- Дорожно — транспортное происшествие.
- Несчастный случай, связанный с падением и приземлением «пятой точкой» с большой высоты.
- Жесткие травмирующие вибрации во время поездки не таком виде транспорта как велосипед, снегоход, катание на санях или лопатках для спускания с гор или что – то подобное.
- Травмирование, полученное во время спортивной тренировки или соревнования.
- Слабый опорно — мышечный каркас.
- Повышенная хрупкость костной ткани (различной этиологии).
- Предродовые потуги и прохождение по родовым путям крупного плода.
[1], [2], [3], [4]
Симптомы перелома копчика
Рассматриваемая патология имеет и свою классификацию, различаемую сопутствующими изменениями: со смещением, без него, с вывихом. В любом случае симптомы перелома копчика достаточно схожи и если основная болевая симптоматика возрастает, следует немедленно обратиться за помощью к медикам, пытаться переносить повреждение «на ногах» не следует, а тем более заниматься самолечением. Более подробно познакомиться с данными проявлениями возможно в статье «Симптомы и последствия перелома копчика».
Диагностика перелома копчика
При возникновении любого дискомфорта или появлении болевой симптоматики, следует записаться на прием к специалисту и получить его консультацию. Если у доктора возникнет подозрение о наличии у пациента рассматриваемой патологии, он назначит соответствующее обследование.
Некая дифференциация диагноза требует ряда разноплановых мероприятий. Поэтому диагностика перелома копчика обычно включает в себя:
- Влагалищное или ректальное обследование, позволяющее определиться с наличием повреждения. Минус данного исследования в том, что она достаточно дискомфортна для пациента.
- Обязательно проводится рентгенографическое исследование, что подтверждает или не подтверждает наличие нарушения целостности копчиковой кости.
- Чтобы оценить состояние соседствующих с местом повреждения тканей, кровеносных сосудов и нервных окончаний, доктором назначается магнитно-резонансная томография (МРТ)— томографический метод исследования внутренних органов и тканей с использованием физического явления ядерного магнитного резонанса.
Диагноз выставляется, основываясь на результатах всех проведенных исследований.
[5], [6], [7], [8], [9]
Рентген признаки перелома копчика
Одним из основных методов обследования при подозрении на рассматриваемое заболевание является рентген, признаки перелома копчика при этом не всегда можно четко рассмотреть на рентгеновском снимке. Этот факт связан с тем, что данный участок позвоночника прикрыт достаточно толстым слоем мягких тканей, что снижает четкость снимка.
В случае проведения процедуры снимки обычно делаются как во фронтальной, так и в боковой проекции.
При этом специалисты знают, что в большинстве случаев нарушение целостности костных тканей проходит по крестцово — копчиковому сочленению и гораздо реже затрагивает само тело костного отростка. Поэтому если врач имеет, какие – либо сомнения, он дополнительно назначает компьютерную томографию или магнитно-резонансную томографию.
МРТ признаки перелома копчика
Если у доктора, обследующего больного, имеются определенные сомнения в предполагаемом диагнозе, при этом рентгеновские снимки показывают недостаточную визуализацию, пациенту назначается компьютерная либо магнитно-резонансная томография.
Инновационная безопасная, безболезненная диагностическая методика, обеспечивающая достаточно высокую четкость картинки глубоко располагающихся биологических тканевых слоев. При проведении мрт, признаки перелома копчика состояние соседствующих с пораженным участком мягких тканей, сосудистой и нервной системой, возможно, не только просмотреть, но и зафиксировать покадрово.
Особенно данная методика становится актуальной при застарелом переломе. В отличие от свежего повреждения, его сложнее определить. Ведь со временем на месте разлома формируется костная мозоль и на рентгеновском снимке ее легко спутать, приняв за анатомический вариант нормы. Именно с такой задачей легко справляется МРТ.
К кому обратиться?
Лечение перелома копчика
Тактика терапии во многом зависит от характера повреждения и общей клинической картины заболевания.
Например, больной с патологией без смещения проходит купирование проблемы в условиях амбулатории, тогда как тот же недуг, диагностированный со смещением, пролечивается только в условиях стационара. Более подробно о терапии можно познакомиться в статье «Лечение перелома копчика».
Секс при переломе копчика
Как уже говорилось ранее, рассматриваемое нами заболевание – это больше возрастная патология, но данный факт не говорит о том, что такая беда не может случиться с взрослыми, но достаточно молодыми людьми, для которых секс является неотъемлемой частью их жизни. Поэтому, получив подобную травму они, что естественно, интересуются, возможен ли секс при переломе копчика?
Отвечая на него, специалисты, неоднократно работавшие с данной проблемой, однозначны: «Заниматься сексом до момента, пока костная ткань не срастется, не рекомендуется!» Если проигнорировать данными советами квалифицированного доктора, то впоследствии возможно появление серьезных осложнений, на фоне которых уж точно будет не до секса.
Поэтому напрашивается вполне обоснованный вывод – стоит воздержаться от «занятий любовью» до того времени, когда на месте повреждения образуется хрящевая мозоль.
Перелом позвоночника
Перелом позвоночника считается тяжелой травмой и часто сопровождается повреждениями связок, мышц, межпозвонковых дисков, корешков, спинного мозга. От степени повреждения спинного мозга, а также локализации перелома и зависит клиническая картина. Диагностируют травму с помощью рентгенологического исследования, КТ и МРТ позвоночника, электронейрографии.
Что такое перелом позвоночника
Опорой скелета человека является позвоночник. Он представляет собой соединённые друг с другом позвонки. Их массивные тела составляют основу позвоночного столба.
Спинной мозг находится в своеобразном тоннеле, который образуют дуги, отходящие от каждого позвонка. Каждая дуга, в свою очередь, имеет 7 отростков.
Вся эта система соединяется связками, что делает ее прочной, но гибкой. Она состоит из 5 отделов:
- шейного,
- грудного,
- поясничного,
- крестцового,
- копчикового.
Именно позвонки не выдерживают различных механических воздействий (неудачных падений с высоты на голову, ноги или ягодицы, ударов), вследствие чего случаются переломы.
Также позвонки могут разрушаться под влиянием различных системных заболеваний (остеомиелита, остеопороза, рахита, онкопроцессов).
Часто переломами заканчиваются аварии. Человек может быть пристегнут, но голова по инерции движется вперед, шея резко сгибается и позвонки попросту раздавливаются.
Виды переломов позвоночника
Вид перелома зависит от того, какой отдел позвоночника пострадал и насколько сильно, сколько позвонков деформировано, затронут ли спинной мозг, а также какие последствия влечет за собой травма.
Перелом шейного отдела
При ударе в шею, неудачном нырянии, аварии или падении на голову может произойти перелом шейного отдела позвоночника. В таком случае человек ощущает сильную боль, отдающую в голову и шею, руки, головокружение, тошноту. Его рвет, дышать тяжело. Может наблюдаться недержание мочи. Попытка встать успехом не отличается — он теряет равновесие и даже сознание. Взять что-то в руки сложно, поскольку утрачивается чувствительность.
Переломы в данной области крайне опасны. Сильные повреждения второго шейного позвонка затрагивают спинной мозг и, как правило, несовместимы с жизнью.
Перелом грудного отдела
Менее явная симптоматика у перелома грудного отдела, являющегося следствием падения даже с небольшой высоты. Многие переносят его «на ногах», что чревато. Распознать проблему можно по иррадиирущим болям в область сердца, между лопатками, а также по онемению рук и удушью.
Перелом поясничного отдела
При переломе поясничного отдела могут отказать ноги, болеть поясница и отдавать в живот. В крайних случаях у человека затруднена дефекация и мочеиспускание.
Перелом крестцового отдела
О переломе крестца свидетельствует боль при ходьбе, отдающая в пах, отечность, припухлость и локальные кровоизлияния. Трамвае осложняется повреждениями прямой кишки и параличом.
Перелом копчикового отдела
Аналогичные симптомы свидетельствуют о травме копчика. К ним добавляется невозможность сидеть, опорожняться и стоять устойчиво. Перенесшие его женщины часто рожают детей посредством кесарева сечения.
- В зависимости от того, повреждены отделы только спереди, только сзади, или одновременно, переломы бывают стабильные (только одна сторона) и нестабильные (сзади и спереди). Второй тип грозит смещением позвоночника.
- Если деформирован один позвонок, говорят об изолированном переломе, а если несколько в одном отделе или по одному в разных — о множественном.
- Неосложненной считается травма, не задевшая спинной мозг. Двигательная активность тела сохраняется, боль выражена неярко. Риск развития осложнений невелик, но только в случае своевременной госпитализации. Если же спинной мозг задет, восстановление займет больше времени, а человек будет ограничен в своих движениях.
В зависимости от характера травмы, перелом может быть компрессионным, оскольчатым и смешанным.
Компрессионный перелом
Компрессия — это давление. Компрессионный перелом возникает вследствие избыточного вертикального давления на тело позвонков и находящиеся между ними диски. Это приводит к их сплющиванию. Часто страдает спинной мозг. Усугубляет ситуацию проникающий характер травмы, то есть когда тело позвонков смещено, имеет место клиновидная деформация и кифоз. В большинстве случаев, при качественной реабилитации прогноз благоприятный.
Оскольчатый перелом
Оскольчатый перелом куда коварнее. Он сопровождается сколами кости и их смещениями, деформацией мягких тканей, повреждением нервных окончаний. Осколки нужно извлечь, иначе человек может перестать ходить.
Компрессионно-оскольчатый перелом
При смешанном типе наблюдается все вышеперечисленное сразу. Им обычно заканчивается неудачное вертикальное воздействие (приземление на нижние конечности или ягодицы с высоты) или падение тяжести на согнутого человека. Ситуация достаточно тяжелая. Пациент испытывает боль, не может двигаться.
Первая помощь
Хотя переломы и отличаются между собой, объединяет их схожая симптоматика.
Травмированный человек испытывает боль, особенно в области спины, головы, живота и паха, слабо ощущает или не чувствует вовсе свои конечности, скован в движениях, жалуется на тошноту и головокружение, недержание мочи и удушье. Мышцы в зоне перелома чрезмерно напряжены. Кроме того, пострадавший может впасть в шоковое состояние.
Грамотная первая помощь может спасти ему не только жизнь, но и здоровье. Она заключается в следующем:
- Человека обездвиживают. Он может вырываться, метаться, пытаясь встать, но допустить этого нельзя. Если ситуация позволяет, его кладут вверх лицом на ровную поверхность.
- Вправлять позвонки запрещено.
- Если перелом произошел в шейном отделе, нужно аккуратно зафиксировать голову.
- Если есть под рукой анальгетики, нужно дать их пострадавшему. Если он на грани потери сознания, нельзя давать ему таблетки, так как он может попросту подавиться.
Помогать скорой транспортировать пострадавшего должны минимум трое. Один контролирует шею, второй — грудь, третий — таз и ноги. На мягкие носилки человека укладывают лицом вниз, на твердые — вверх. Для фиксации конечностей в правильном положении используют жгуты, валики ремни.
Дальнейшую медицинскую помощь пострадавшему должны оказать врачи в стационаре.
Диагностика
Пациента осматривают, проводят неврологические тесты, отправляют на рентгенографию, КТ или МРТ.
Сохранность спинного мозга покажет миелография. Плотность костной ткани и наличие остеопороза у женщин старше 50 определяют на остеоденситометрии.
Методы лечения
На основании результатов диагностики врач назначает лечение. Оно может быть консервативным или хирургическим.
Посредством медикаментов, постельного режима и специальных приспособлений корректируется несложный закрытый и стабильный перелом, не усугубленный травмами спинного мозга.
В процессе реабилитации человек должен соблюдать длительный постельный режим, носить сначала жесткий корсет из пластика или металла, затем эластичный с возможностью полусвободной фиксации, а также выполнять лечебную гимнастику и посещать массажиста.
Важно! Корсет не одевается на голое тело, только на майку из натуральных тканей. Он не должен сдавливать и мешать дышат, но при этом обязан хорошо поддерживать спину.
До выздоровления пациент должен спать на твердой кровати (часто матрас уплотняют фанерой), а если того требует ситуация, стоять под наклоном (по принципу «голова выше ног»).
Поскольку человек много лежит, важно предупреждать пролежни, обрабатывая его кожу антисептиками. В случае затруднённой дефекации необходимо делать сифонные клизмы.
Назначаются лекарственные препараты, действие которых направлено на поддержание уровня кальция, фтора и витаминов в организме, укрепление структуры дисков, на снятие отечности и уменьшение боли.
Помимо перечисленного, может применяться вытяжение петлей Глиссона или аппаратное вытяжение за череп.
Увы, но исправить многие переломы (особенно если они оскольчатые с повреждением спинного мозга) может только операция. Типы хирургического вмешательства:
- Вертебропластика, при которой тело позвонка восстанавливается с помощью введения костного цемента. Эффективна при компрессионных переломах без повреждения нервных структур.
- Кифопластика. Применяется для выпрямления позвонка. Для этого в полость вводится сжатый баллон, надувается, после чего полость заболняется специальным пластичным цементом.
- Более сложные операции, заключающиеся в извлечении осколков, корректировке имеющейся деформации, вживлении имплантов, пластин, ламинарных контракторов и трансартикулярных фиксаторов.
Профилактика
Лучшей профилактикой перелома позвоночника станет внимательное к себе отношение. Человек должен избегать травм спины, ударов по ней, опасных прыжков и аварий.
Занятие спортом и поддержание иммунитета позволят укрепить мышечный корсет, поддержать целостность костей и позвонков.
Кроме того, нужно проходить ежегодные осмотры. Это поможет своевременно выявить заболевания, влияющие на скелет. К таким относится остеопороз. Это заболевание, провоцирующее уменьшение массы костей, их хрупкость. Оно опасно отсутствием ярких симптомов (лишь иногда появляется боль в груди и пояснице), а диагностируется, когда уже сломана лучевая кость, шейка бедра или тела позвонков.
Чаще других остеопорозу подвержены:
- возрастные пациенты,;
- люди, страдающие от проблем с ЖКТ и эндокринной системой,
- люди, страдающие от остеомиелита (воспаления костного мозга),
- часто рожавшие и кормившие грудью женщины,;
- женщины, у которых менопауза началась рано (до 50 лет),;
- женщины, у которых поздно началась менструация.
Последние два пункта наука объясняет взаимосвязью состояния костной ткани и продукции эстрогенов.
Врач диагностирует остеопороз, основываясь на результатах:;
- Лабораторных исследований уровня фосфора, кальция, витамина Д и паратиреоидного гормона в крови, суточной потери фосфора и кальция с мочой, количества гормонов щитовидной железы, тестостерона, печеночных маркеров.
- Денситометрии. Это измерение минеральной плотности кости (МПК). Может быть однофотонным (не всегда информативно) и двухфотонным, а также ультразвуковым. Также врач может назначить КТ-денситометрию позвоночника.
- Рентгенологических исследований. Они результативны только при значительной потере массы костных тканей (более 30%). Да и функциональность их ограничена: такие исследования назначаются для выявления свежих переломов, костных мозолей и посттравматических деформаций, свидетельствующих о нарушении целостности костей.
Лечение остеопороза может быть медикаментозным или оперативным. Независимо от вида, его цель заключается в устранении причины (если это — заболевание) и предотвращении последствий.
Ушиб грудной клетки
Ушиб грудной клетки — закрытое повреждение мягких тканей в области грудной клетки. При сильном травматическом воздействии нарушается целостность ребер, грудины, внутренних органов, расположенных в грудной полости. Основная причина — удар в быту и на производстве, падения во время занятий спортом.
Любая травма грудной клетки опасна для жизни и здоровья, поэтому все пострадавшие даже при удовлетворительном состоянии требуют детального обследования. Диагноз уточняют с помощью рентгенографии грудной клетки. В зависимости от вида травмы назначают консервативное или хирургическое лечение.
Какие органы могут повредиться при ушибе грудной клетки
При ушибе грудной клетки чаще травмируется кожа, мышцы, подкожная клетчатка, внутренние органы и кости не повреждаются. Поражение может быть изолированным или при высокоэнергетической травме сочетаться с повреждениями ребер, легких, сердца, сосудов, молочных желез, перелом грудины, грудных позвонков, гемотораксом и пневмотораксом.
Ушиб грудной клетки чаще распространен среди молодежи. Уровень летальности составляет 5–6%, и связан с риском нарушения целостности и функций внутренних органов, расположенных в области грудной клетки. При своевременной медицинской помощи высокий процент благоприятных исходов.
Причины ушиба грудной клетки
Ушиб грудной клетки чаще всего возникает из-за удара тупым предметом, сдавления грудины, падения. Наиболее частые обстоятельства повреждения мягких тканей в области грудины — бытовая и производственная травма, спортивные занятия. Реже ушиб грудной клетки диагностируют вследствие драк, автомобильных аварий, природных катастроф, огнестрельных травм. Количество пострадавших среди детей возрастает в период летних каникул.
Повреждение внутренних органов имеет вторичный характер, и связано с их травматизацией острыми обломками сломанных ребер.
Симптомы ушиба грудной клетки
Сразу после удара грудной клетки пострадавший ощущает боль. В зависимости от силы травмирующего агента боль бывает тупая, резкая, усиливается при глубоком вдохе, во время физической активности. Незначительные ушибы иногда остаются неопознанными.
Мягкие ткани реагируют на травму отеком, кровоподтеками, образованием гематом разного размера. В первые дни гематомы ярко багровые, через неделю приобретают багрово-синюшный оттенок, еще рез 7–10 дней — зеленовато-бурый. В отдельных случаях при обширных ушибах возможно повышение температуры.
При сильном травматическом воздействии травматолог обязан исключить перелом ребер. Если при сдавлении грудной клетки двумя ладонями боль не усиливается, вероятность перелома минимальная.
Перелом ребер можно предположить, если грудная клетка со стороны поражения отстает при дыхании, при ощупывании поврежденных ребер слышится хруст костных отломков, кожа в области грудины бледная, синюшная, дыхание поверхностное.
Перелом грудины проявляется интенсивной болью, которая усиливается при надавливании и дыхании, кашлем, отеком, кровоизлиянием, болезненной пальпацией. Признаки сдавливания грудной клетки — удушье, поверхностное дыхание, синяя кожа в области головы, шеи, верхней части груди. В отдельных случаях наблюдается потеря сознания, временное снижение остроты зрения, слуха.
Смещенные отломки ребер, грудины могут нарушать целостность внутренних органов. В результате повреждения плевры и легких развивается гемоторакс (скопление крови) и пневмоторакс (скопление воздуха).
- дыхательная недостаточность,
- одышка,
- боль при дыхании,
- кровохарканье,
- учащенное сердцебиение..
При скоплении в грудной клетке крови от 500 мл и более, состояние пациента ухудшается, учащается пульс, дыхание поверхностное, кожа становится синюшного цвета. Пациент принимает вынужденное положение сидя с опорой на руки.
Клиническая картина пневмоторакса — сухой кашель, ослабленное дыхание, боль в момент глубокого вдоха, одышка, удушье, цианоз кожи и слизистых оболочек.
Степени ушибов грудной клетки
Тяжесть ушиба предопределяет сила травмирующего фактора — скорость, вес, характер поверхности, и плотность костей, состояние свертывающей системы крови.
С учетом механизма травмы, повреждения мягких тканей и органов выделяют четыре степени ушиба грудной клетки:
- I степень — характеризуется травмированием мышц и жировой клетчатки. Проявляется отеком, незначительной болезненностью. Внешние признаки проходят самостоятельно через 3–7 дней.
- II степень — повреждение мышц и сосудов сопровождается отеком, образованием гематом. Период восстановления варьируется в пределах 10–14 дней.
- III степень — травмирование мягких тканей осложняется повреждением внутренних органов. Симптоматика зависит от того, какой орган или кость были задеты. Восстановительный период — от двух недель до месяца и дольше.
- IV степень — диагностируют при нарушении целостности и функций внутренних органов. Подобные травмы угрожают жизни и здоровью пациента, и требуют срочной госпитализации. Продолжительность периода реабилитации зависит от тяжести повреждения.
Первая помощь при ушибе грудной клетки
На этапе доврачебной помощи необходимо обеспечить пострадавшему покой, дать анальгетик, приложить на место ушиба холод для уменьшения отечности, боли и кровоподтеков. Это может быть грелка с холодной водой, пакет со льдом. При эмоционально нестабильном состоянии предложить воды, седативные препараты, обеспечить поток свежего воздуха.

Важно! В первые 3–4 дня после травмы запрещено принимать горячую ванну, посещать сауну, баню, так как тепло увеличивает отек и риск развития гемартроза.
Даже при незначительной травме, удовлетворительном состоянии пациент нуждается в срочном осмотре травматологом, так как повреждения внутренних органов на начальном этапе могут протекать бессимптомно. Транспортировать пострадавшего лучше в положение сидя или полусидя.
Диагностируют ушиб грудной клетки на основании внешних признаков, субъективных ощущений пациента. Чтобы исключить травмирование внутренних органов обязательна рентгенография грудной клетки. Исследование позволяет оценить состояние костных структур, установить расположение переломов, выявить уровень жидкости и газа в плевральной полости и легочной ткани.
Лечение и профилактика ушиба грудной клетки
При изолированной травме грудины без повреждения внутренних органов и костей достаточно будет консервативной терапии. Для снижения интенсивности боли назначают анальгетические препараты, от кашля — бронхолитические средства. Хорошо купируют боль и воспаление, восстанавливают мышечный тонус физиопроцедуры:
- электрофорез,
- лазеротерапия,
- ультразвуковая терапия,
- СМВ-терапия (воздействие сантиметровыми электромагнитными волнами),
- индуктотермия (лечение магнитными полями).
При сильных болях на непродолжительное время проводят бинтование грудной клетки. Всем пациентам рекомендовано сбалансированное питание, ЛФК, физический покой, дыхательная гимнастика.
Важно! При сильном травмировании грудины рекомендуется спать в положении полусидя или лежа с высоко приподнятым изголовьем.
Малое количество крови, воздуха в плевре рассасывается самостоятельно. Для устранения выраженного гемоторакса и пневмоторакса применяют экстренные меры:
- дренирование плевральной полости,
- пункцию с эвакуацией воздуха, крови,
- ушивание раны легкого,
- искусственную вентиляцию легких,
- перевязку грудного лимфатического протока.
При длительном существовании гематом производят их вскрытие и дренирование. Для восстановления целостности грудного каркаса при переломах ребер выполняют иммобилизацию.
Профилактика ушибов грудной клетки — это соблюдение мер безопасности во время занятий спортом, в быту. К профилактическим мероприятиям относят выполнение правил техники безопасности и дорожного движения. Снижение количества детского травматизма подразумевает контроль родителей, игры на нетравмоопасных детских территориях, специально оборудованных детских площадках.
Для предупреждения осложнений после ушиба грудной клетки важна консультация травматолога и своевременная медицинская помощь.
Ушиб копчика: симптоматика и возможные риски
Мало кто знает, что копчик очень уязвим для различных травм. Важно понимать и то, что даже небольшое повреждение этой зоны представляет серьёзную опасность. Именно поэтому необходимо чётко знать основную симптоматику такого повреждения.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Нередки ситуации, когда в результате падения удар приходится на копчиковую зону. Если травматическое повреждение сильное (например, перелом), это отзывается острой болью, и человек обращается в медицинское учреждение. Вместе с тем, незначительный ушиб часто игнорируется, в то время как он может повлечь за собой отдалённые неблагоприятные последствия.
Последствия ушиба копчика
Чем же может грозить ушиб копчиковой области? Всё дело в том, что сильные болевые ощущения при ушибе могут возникать не сразу, а только спустя некоторое время. Но главная опасность заключается всё же в другом.
После полученной травмы повреждённая копчиковая зона будет непосредственным образом влиять на работу внутренних органов и различных систем организма. Например, внезапно начнёт проявлять себя головная боль. Причём человек не всегда сможет связать данное последствие с перенесённой травмой, что затруднит диагностику.
Почему так происходит? Суть заключается в том, что спинной мозг окружён плотной спинномозговой оболочкой. Эта же оболочка покрывает полушария головного мозга, копчик является её крайней областью прикрепления. Ушиб копчика провоцирует некоторое смещение, оболочка в отдельных участках натягивается, при этом пережимаются сосуды и ткани головного мозга. В свою очередь, всё это вызывает головную боль.
Таким же образом происходит сдавливание нервов, идущих к внутренним органам, вследствие чего могут возникать соответствующие патологии.
Хронические формы патологии
Безусловно, при травме копчика наиболее опасной является ситуация, когда повреждение затрагивает непосредственно ткань спинного мозга. Это может возникать при компрессионных переломах. Впоследствии болезненность отодвигается на второй план, но начинают выявляться другие проблемы со здоровьем.
При сильном ушибе или переломе копчика возникшие патологии могут принимать хронический характер. Болезненность в этом случае может проявляться при каких-либо отдельных движениях (например, при попытке присесть).
Если болевые ощущения в копчике доставляют человеку дискомфорт длительное время, может быть показано оперативное вмешательство. В медицинском учреждении принимается решение о вправлении или даже удалении позвонка. Поэтому важно при возникновении любого заболевания позвоночника лечение начинать своевременно, не затягивая с посещением врача.
Основная симптоматика при ушибе копчика
В большинстве случаев человек довольно легко может идентифицировать у себя травму копчика. Непосредственно сразу после травмы возникает боль.
Болевой синдром может быть различной степени выраженности. При некоторых травмах интенсивность ощущений настолько высока, что человеку невыносимо трудно занять удобную для себя позу. Малейшее телодвижение отзывается острой болью, сигнализирующей о необходимости принятия мер. Спустя некоторое время боль может притупляться или даже исчезать на время полностью. Однако любые попытки сесть или пройтись вновь пробуждают первоначальные симптомы.
Вместе с тем, небольшое ослабление боли часто побуждают человека игнорировать посещение медицинского учреждения. Думая, что травма не слишком серьёзна, люди навлекают на себя в дальнейшем различные осложнения, многие из которых необратимы.
Даже слабая боль в копчиковой зоне не исчезает слишком быстро. Обычно болезненность этого отдела сохраняется несколько лет. Поэтому велик риск возникновения воспалительного процесса и перехода патологии в хроническую форму. Хронические формы ушибы носят затяжной характер, но при этом даже незначительная боль возникает регулярно.
Также типичным проявлением ушиба является возникновение гематомы в области копчика. Гематома формируется вследствие нарушения целостности кровеносных сосудов, несущих кровь в окружающие ткани. Отёчный кровоподтёк также сопровождает переломы копчика. Окончательный диагноз ставится в медицинском учреждении после прохождения рентгенографических процедур.
Гематома, возникающая в результате ушиба, сохраняется длительное время. В зависимости от давности травмы меняется оттенок синяка. Это является важным диагностическим параметром. По внешнему виду синяка доктор судит о сроках полученного повреждения.
Но бывает и так, что первичная симптоматика при ушибах копчика не ярко выражена. Это бывает при незначительных, а также застарелых травмах. В таких ситуациях доктор опирается на слова пациента.
Если перелом копчика всегда сопровождается острыми болями, его вывих или подвывих иногда происходит незаметно для пострадавшего. Выраженный дискомфорт обычно принимается за последствия травмы — воспалительную отечность, сформировавшиеся обширные гематомы. Но внешние признаки повреждений со временем исчезают, а боль в копчике сохраняется, мешая вести привычный образ жизни. При обследовании диагностируется смещение структур копчика или всей кости, требующее проведения незамедлительной терапии.
Причины смещения копчика
Наиболее частая причина смещения копчика — травма. Повреждение этого органа, имеющего статус рудимента, происходит при падении с высоты в положении сидя, а также в результате сильного прямого удара в нижнюю часть спины. К травмированию предрасполагают следующие факторы:
- слабость связочно-сухожильного аппарата пояснично-крестцовых позвонков;
- дегенеративно-дистрофические патологии тазобедренных и коленных суставов, например, коксартроз и гонартроз;
- постоянное микротравмирование копчиковой кости во время спортивных тренировок, езды на велосипеде.
Копчик нередко смещается (а иногда и ломается) при осложненных родах. Это становится возможным из-за крупного плода и (или) узкого таза матери. Отмечены случаи идиопатического повреждения: копчик смещается, но объективных причин травмирования выявить не удается.
Симптоматика
Ведущий симптом смещения копчика — болезненность нижней части спины. Интенсивность дискомфортных ощущений нарастает даже при незначительных физических нагрузках. На повреждение указывает хруст, который может слышаться во время ходьбы, вставания, перемены положения тела. Если смещение сопровождалось травмированием близлежащих мягких тканей, то боль ощущается и в состоянии покоя. Наблюдаются также следующие клинические проявления:
- формирование гематом или точечных кровоизлияний в области поясницы;
- неспособность больного долго находиться в одной позе.
Специфический признак смещения копчика — проблемы с дефекацией, чаще неврогенного происхождения. Чтобы не испытывать болей при опорожнении кишечника, человек откладывает посещение туалета. Это приводит к развитию хронических запоров, расстройствам пищеварения, дисбалансу кишечной микрофлоры.
Виды смещения
Различают врожденные и приобретенные смещения копчика. В последнем случае повреждение происходит в результате травмы, сложных родов, прогрессирования системных заболеваний. Причиной врожденного смещения становится неправильное внутриутробное развитие костных структур.
Болезненность копчика может быть обусловлена его подвывихом — патологическим состоянием, при котором сочлененные поверхности соседних позвонков смещаются с сохранением точек соприкосновения. Но чаще диагностируется вывих, или полное смещение тел позвонков относительно друг друга. Самым опасным считается перелом копчиковой кости.
Существуют различные варианты травматизации копчика. Его структуры отклоняются вправо, влево, вперед, назад. Возможна комбинация вариантов, например, смещение вперед и в сторону.
Методы диагностики
Диагноз выставляется на основании осмотра пациента, его жалоб, наличия в анамнезе системных патологий опорно-двигательного аппарата. Врач выясняет, какие внешние или внутренние факторы предшествовали появлению болезненности копчика. Как проводится обследование пациента:
- при пальпации пояснично-крестцового отдела определяется смещение позвонков, присутствие воспалительной отечности;
- ректальное обследование (через прямую кишку) помогает установить угол отклонения копчика, локализацию болей, позволяет исключить новообразования, в том числе во влагалище.
Из инструментальных исследований наиболее информативна рентгенография. На полученных в 2 проекциях изображениях отчетливо визуализируются сместившиеся структуры крестцово-копчикового сочленения. При необходимости оценить состояние связок, сухожилий, мышц, кровеносных сосудов проводятся МРТ или КТ.
Первая помощь
При резком, внезапном смещении, особенно сопровождающемся переломом, ощущается острая боль. Пострадавшего необходимо уложить на живот, желательно на твердую поверхность. Если он может терпеть боль, то до приезда бригады «Скорой помощи» лучше не использовать обезболивающие медикаменты. Они исказят клиническую картину, что существенно затруднит диагностику. Снизить выраженность болевого синдрома следует холодовыми компрессами. К копчику нужно приложить пакет, наполненный измельченным льдом и обернутый плотной тканью. Длительность процедуры — не дольше 10 минут. При острых, пронизывающих болях не обойтись без приема фармакологических препаратов. Лучше дать пострадавшему таблетку с нестероидными противовоспалительными ингредиентами: ибупрофеном, нимесулидом, кеторолаком.
Способы лечения
При выборе метода лечения врач учитывает тяжесть травмы, степень повреждения мышц, связок, сухожилий, особенности симптоматики. Если смещение спровоцировано воспалительной или дегенеративно-дистрофической патологией, то одновременно проводится ее терапия. Сразу после изучения рентгенографических снимков врач вправляет копчик, возвращает его в исходное положение.
Медикаментозная терапия
Устранить сильные боли помогают медикаментозные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон, Дексаметазон) и анестетиками (Лидокаин, Новокаин). Для купирования острого болевого синдрома используются также нестероидные противовоспалительные средства (НПВС) для внутримышечного введения. Терапевтический эффект закрепляется приемом таблеток — Найз, Ибупрофен, Кетопрофен, Диклофенак.
Постепенно болезненность ослабевает, поэтому в лечебные схемы включаются НПВС для локального нанесения. Это мази и гели Вольтарен, Фастум, Артрозилен.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Миорелаксанты (Баклосан, Мидокалм, Сирдалуд) применяются при смещениях копчика, осложненных мышечными спазмами. На этапе реабилитации рекомендованы мази с согревающим и местнораздражающим действием — Наятокс, Финалгон, Випросал.
Для нормализации перистальтики пациентам назначают мягкие слабительные с растительным составом, при необходимости — пробиотики и пребиотики.
Хирургическое вмешательство
Операция проводится при неэффективности консервативной терапии на протяжении нескольких месяцев. Если интенсивность болей не снижается, то пациента готовят к хирургическому вмешательству. Показанием к операции могут стать застарелые травмы. При осложненном повреждениями связок, мышц, сухожилий смещении копчика человек не обращался за медицинской помощью. Итогом стало неправильное сращение соединительнотканных структур, приведшее к постоянной болезненности. Операция может быть проведена 2 способами:
- кокцигэктомия — иссечение поврежденных или сместившихся структур копчиковой кости;
- ризотомия — деструкция фасеточных нервов, или радикулотомия.
К оперативному лечению прибегают в крайних случаях, но не только из-за эффективности консервативной терапии в большинстве диагностированных случаев. Есть вероятность развития осложнений на этапе реабилитации. Хотя копчик считается рудиментом, он служит местом крепления связок и сухожилий. После его удаления могут возникнуть расстройства в функционировании органов малого таза и нижних конечностей.
Комплекс ЛФК
На этапе реабилитации ежедневные занятия лечебной физкультурой и гимнастикой позволяют обходиться без приема обезболивающих средств или существенно снизить фармакологическую нагрузку на организм. Комплекс упражнений составляет врач ЛФК с учетом физической подготовки пациента и тяжести травмы. Под его контролем проходят и первые тренировки. Он подскажет, как правильно выполнять упражнения, чтобы не возникало избыточных нагрузок на копчик. Регулярные занятия способствуют улучшению кровообращения и метаболизма, ускоряют тканевую регенерацию.
Занятия ЛФК необходимы и для профилактики повторных смещений. Укрепляются мышцы, расположенные около копчика, дополнительно стабилизируя его сегменты.
Диета
Рекомендуя пациентам внести коррективы в рацион, врачи преследуют две цели. Во-первых, улучшение общего самочувствия человека. Наличие в ежедневном меню достаточного количества полезных продуктов укрепляет иммунитет, стимулирует кровообращение и микроциркуляцию. Это положительно сказывается на метаболизме, способствует повышению прочности и эластичности связок, мышц, сухожилий. К полезным продуктам относятся крупяные каши, постное мясо, свежие овощи и фрукты.
Во-вторых, изменения в питании нормализуют массу тела. К смещению копчика и его болезненности предрасполагает ожирение.

Режим
При сложном смещении пациенту рекомендован постельный режим на протяжении нескольких дней. Находясь в положении сидя, следует подкладывать под ягодицы специальную ортопедическую подушку. А в процессе терапии необходимо избегать любой физической нагрузки, замедляющей восстановление поврежденных структур. Нельзя поднимать тяжести, совершать прогулки на большие расстояния.
Народные средства и рецепты
Применение народных средств разрешено только после проведения основного лечения. В период реабилитации допускается использование компрессов, аппликаций, спиртовых или масляных растирок, настоев и отваров. Вот несколько эффективных рецептов для устранения болезненности копчика:
- в ступке смешать до однородного состояния 100 г детского жирного крема, чайную ложку живичного скипидара, столовую ложку косметического миндального масла и по 2-3 капли эфирных масел чабреца и пихты. Переложить мазь в темную посуду, хранить в холодильнике, использовать при болях в копчике;
- крупный свежий лист репейника слегка размять и смазать густым медом. Приложить к копчику, сверху поместить полиэтиленовую пленку. Закрепить компресс обычным или эластичным бинтом, держать до полного высыхания листа.
Ускорить выздоровление помогает употребление чаев из лекарственных растений. Для их приготовления нужно залить стаканом кипятка чайную ложку ромашки, душицы или ноготков. Оставить на 30 минут, охладить, процедить, выпить в течения дня.

Возможные последствия
Если человек не обращается за медицинской помощью при первых симптомах смещения копчика, то вероятность тяжелых, часто необратимых осложнений значительно повышается.
Кокцигодиния
Так называется патологическое состояние, для которого характерны постоянные или приступообразные боли в копчике, заднем проходе, прямой кишке. Болезненность особенно выражена при сидении на твердых поверхностях, усиливается при подъеме. Нередко возникают трудности с опорожнением кишечника. С течением времени дискомфорт ощущается даже в ночные часы. Вскоре появляется бессонница, депрессивные состояния, вялость, апатия, снижение полового влечения. Кокцигодиния требует комплексного подхода к лечению с участием невролога и проктолога.

Осложнение родового процесса
При смещении с переломом копчиковых сегментов у женщин могут возникать трудности во время рождения ребенка. Это особенно актуально при неправильном сопоставлении костных отломков и их сращении в таком положении.
Неприятности при смещении отломков
В ходе операции костные фрагменты в первую очередь возвращаются в нормальное анатомическое положение. Обычно они хорошо репонируются, но отмечены случаи их повторного смещения. Это приводит к нарушению функционирования пояснично-крестцового отдела позвоночника. Возникает риск травмирования мягких тканей и развития воспалительного процесса.
Прогноз
При своевременном обращении к врачу прогноз на полное выздоровление благоприятный. Лечение осложняется при наличии у пациента системных воспалительных или дегенеративно-дистрофических патологий.
Кокцигодиния – это распространенная проблема, связанная с появлением болевого синдрома в области копчика. Она возникает как при повреждении этого отдела позвоночника, так и на фоне других видов заболеваний. Выделяют первичную и вторичную форму заболевания.
Боль может возникать как сразу после получения травмы – смещения, вывиха, трещины, – так и через некоторое время после происшествия. Одним из методов лечения является лечебная физкультура. В этой статье мы расскажем про основные упражнения при кокцигодинии и правила их выполнения.
Упражнения при кокцигодинии: особенности и правила
ЛФК при кокцигодинии направлена на то, чтобы снять болевые ощущения, нормализовать состояние больного, уменьшить напряжение в поврежденной области.
Есть несколько важных правил для пациентов:
- Упражнения должны назначаться только после консультации с врачом-неврологом. Даже если вы нашли видео упражнения при кокцигодинии, не стоит делать его сразу самостоятельно – обсудите, не нанесет ли это вреда организму.
- Не каждая форма недуга лечится физкультурой. К примеру, при вторичном проявлении, нужно будет сначала устранить саму причину возникновения болевого синдрома.
- Первые занятия всегда нужно проводить под строгим надзором специалиста с учетом всех реакций вашего организма и общей динамики улучшения состояния.
Какой эффект от упражнений?
Правильно подобранная и проработанная гимнастика при кокцигодинии у мужчин ориентирована на то, чтобы нормализовать состояние, снять боль, привести в порядок обменные процессы в организме.
Укрепление мышц и связок поясничной области спины
Упражнения позволяют усилить мышечный каркас. Это важно для тех пациентов, у которых появление болевого синдрома связано с возрастным ослаблением связок и мышц. Укрепление мышц позволяет уйти от изменения осанки в результате развития заболевания – это частый симптом кокцигодинии.
Улучшение обменных процессов в органах малого таза
Это важно при вторичной форме болезни, когда боль развивается на фоне нарушений функций прямой кишки, появления рубцов и других подобных симптомов.
Восстановление анатомического расположения структур и органов малого таза
Такой подход необходим, когда кокцигодиния появляется в результате смещения копчика или других травм. Исправление положения кости возможно только в том случае, если порядок упражнений будет проработан вместе со специалистом.
Уменьшение болевого синдрома в области копчика
Гимнастика при кокцигодинии позволяет снять боль в том случае, если неприятные ощущения вызваны сильным напряжением связок и мышц, а также при неправильном положении кости в силу травмы.
Комплекс упражнений
Зарядка при кокцигодинии позволяет нормализовать состояние пациента. Вот примерный набор упражнений:
- Из положения лежа на спине нужно будет подтягивать к груди колени и потом разводить их в стороны.
- Лежа на спине, пациент кладет между коленей мяч, а потом начинает на несколько секунд сдавливать его.
- В том же положении мяч сдавливается голеностопными суставами.
- В лежачем положении таз поднимается и опускается.
Кроме того, выполняются повороты, упражнения «лодочка» и «бабочка».
Противопоказания к упражнениям при кокцигодинии
Лечебная физкультура при кокцигодинии должна выполняться осторожно, чтобы не усугубить боль в области копчика.
Высокие цифры артериального давления в момент выполнения упражнений
Если давление выше 125/100, нужно отказаться от упражнений, – они могут инициировать другие заболевания.
Острый воспалительный процесс органов малого таза
При воспалении слишком резкие упражнения и большая физическая активность могут только усилить поражение.
Онкологические заболевания 3-4 степени тяжести
В такой ситуации гимнастика может стать причиной сильного ухудшения состояния и непредвиденных реакций со стороны новообразования.
Повышенная температура тела по любой причине
На фоне такого поражения копчика, очень важно отслеживать причины негативного состояния больного, а также ухудшения симптомов сопутствующих болезней, так как их очень много.
Перелом копчика
причины, симптомы, методы лечения и профилактики
На перелом копчика — рудиментарный отдел позвоночного столба — приходится около 19% от всех травм опорно-двигательного аппарата. У каждого пятого пострадавшего регистрируют смещение костных отломков. Для подобной травмы не характерны клинически значимая кровопотеря и грубые функциональные дефекты в последующем, но нарушение качества жизни может быть вызвано кокцигодинией — изнурительным болевым синдромом в аноректальной области. Копчик относительно защищен от внешних воздействий мышцами и связками, поэтому ушибы, вывихи и подвывихи регистрируют чаще. Диагноз подтверждают с помощью визуализирующих исследований. Лечение в большинстве случаев консервативное.
Причины перелома копчика
Прямой удар в крестцово-копчиковую область, грубое падение на ягодицы (на лестнице, скользкой поверхности, при катании на коньках, “ледянках”), осложненные самостоятельные роды при узком тазе у женщин могут вызвать смещение копчика и его травматизацию. При высокоэнергетической силе воздействия в тяжелых случаях обнаруживают перелом крестца, таза, нижних конечностей.
К способствующим факторам относят:
- сколиотическую деформацию
- женский пол, что связано с анатомическими условиями — отклонением крестца и копчика назад, более поверхностным расположением, подвижностью соединения
- опухоли и метастатические поражения
- несостоятельность связочного аппарата
Можно ли сломать копчик без травматического воздействия? Ответ положительный, если кости подверглись деструкции на фоне остеопороза.
Статью проверил
Кученков А.В.
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач • стаж 25 лет
Дата публикации: 02 Июня 2022 года
Дата проверки: 28 Февраля 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Симптомы перелома копчика
Клинические проявления включают:
- боль, которая более выражена при сидении на твердой поверхности, неприятные ощущения усиливаются при кашле, дефекации, изменении положения тела в пространстве — при попытке резко встать, надавливании на область крестцово-копчикового и межкопчиковых сочленений
- припухлость, гематому в крестцово-копчиковой области
- иногда — патологическую подвижность при пальпации
- диспареунию — боль при сексуальном контакте
В осложненных случаях при двустороннем поражении (сжатии отломками) нерва присоединяются неспособность контролировать мочевыделение, потеря чувствительности в области ягодиц.
Какие бывают переломы копчика
Повреждения подразделяют:
- с учетом нарушения целостности кожного покрова — закрытые/открытые
- по направлению линии излома — чаще диагностируют поперечные переломы копчика
- со смещением/ без смещения костных отломков
- неосложненные/осложненные — с присоединением воспалительного процесса, вовлечением нервно-сосудистых пучков и развитием неврологического дефицита, хронического болевого синдрома, нестабильности на фоне частичного повреждения крестцово-копчиковых связок, со смещением фрагментов копчика и формированием стеноза прямой кишки
- переломовывихи
Как диагностировать
Для определения характера травмы врачи используют:
рентген в прямой и боковой проекциях
компьютерную и магнитно-резонансную томографию
Наибольшей информативностью об изменении в костях обладают снимки, полученные с помощью мультиспиральной многосрезовой компьютерной томографии. Магнитно-резонансное сканирование крестцово-копчиковой области показывает повреждение связочного аппарата, подкожно-жировой клетчатки, нервов, костного мозга, отек прилежащих тканей. Исследование назначают при длительно сохраняющемся болевом синдроме после травмы, подозрении на осложнения.
Специалисты сети клиник ЦМРТ по снимкам компьютерной или магнитно-резонансной томографии могут определить характер травмы, сопутствующие состояния, значимые для выбора лечения. Все исследования проводят на оборудовании экспертного класса.
К какому врачу обратиться
После удара в область копчика, падения необходимо обратиться в травмпункт или профильную клинику и пройти первичную диагностику.
Пациентами с посттравматическими последствиями занимается ортопед-травматолог.
Лечение переломов копчика
Терапевтический подход зависит от характера посттравматических изменений, преимущественно назначают консервативное лечение, включающее:
- постельный режим
- использование вспомогательных подкладочных приспособлений — резиновых кругов, подушек
- назначение нестероидных противовоспалительных средств
- адекватное обезболивание, включая блокады ганглионарного симпатического нерва с анестетиками и кортикостероидами
- миорелаксанты
- средства для улучшения кровообращения — ангиопротекторы, корректоры микроциркуляции
- поливитаминные комплексы
Для более быстрого восстановления проводят физиотерапевтические процедуры, массаж, назначают комплексы лечебной гимнастики. Доказали эффективность в купировании болевого синдрома и уменьшении отека магнитно-лазерное воздействие, электрофорез с анестетиками и противовоспалительными средствами, электротерапия, ультразвук с гидрокортизоновой мазью.
Но пациент должен помнить, что только врач может определить тип и количество процедур.
Лишь небольшому проценту больных необходимо хирургическое лечение — ампутация копчика (кокцигэктомия). Показания к операции — изнурительный болевой синдром, ухудшающий качество жизни, ранение отломком/стеноз прямой кишки, сочетанные травмы и пр.
Как вправляют копчик
При травмах со смещением выполняют закрытую или открытую репозицию костных фрагментов. Если отломки не удерживаются в правильном положении, хирургическим путем удаляют дистальную часть копчика.
Последствия
Среди осложнений без медицинской помощи, есть вероятность:
- хронической кокцигодинии
- нагноения гематомы
- функциональных нарушений — ограничения способности сидеть, выполнять привычные нагрузки
- неправильного сращения костных фрагментов — актуально для женщин, планирующих беременность
- воспаления/сдавления нервов, нарушения функции тазовых органов
- деформации копчика и пр.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Боль в копчике – это проявление патологических процессов в области копчика, крестцово-копчикового сочленения и окружающих тканей. Причиной болевого синдрома становятся воспалительные или дегенеративные изменения, травматическое повреждение, аномалия развития либо новообразование. Боли в копчике нередко имеют отраженный характер, провоцируются патологиями вышележащих отделов позвоночника и болезнями органов малого таза. Боль может усиливаться в определенном положении тела или при совершении каких-либо действий, иногда иррадиирует в ягодицы, поясницу, промежность и внутренние органы. Причину болей устанавливают с помощью наружного и ректального осмотра, аппаратных исследований (рентгенографии, КТ, МРТ, УЗИ и пр.). До уточнения диагноза рекомендуют покой, разгрузку копчика, анальгетики.
Причины болей в копчике
Травматические повреждения
Обычно возникают в быту в результате падения на ягодицы из положения стоя. Могут диагностироваться у всех категорий населения, но чаще выявляются у женщин среднего и пожилого возраста. Количество повреждений резко увеличивается в зимнее время, особенно в период гололеда. Проявляются острой болью при падении. В последующем боли становятся менее интенсивными, приобретают разлитой характер. Иногда в области ягодиц и копчика обнаруживаются кровоподтеки, отечность мягких тканей. Отдельной категорией травм копчика являются повреждения во время родов.
- Ушиб копчика. В момент травмы пострадавший чувствует резкую простреливающую или жгучую боль в ушибленном копчике. В течение нескольких часов боль уменьшается. На протяжении 1-2 недель человека могут беспокоить постепенно стихающие умеренные, тупые, давящие либо распирающие боли при движениях, попытке сесть на ягодицы, сексуальном контакте, акте дефекации. Боли могут иррадиировать в промежность, прямую кишку, ягодицы и нижние конечности. Нередко пациент старается сидеть «боком», чтобы уменьшить болевые ощущения. При прощупывании копчика чувствуется сильная, но обычно выносимая боль, иногда определяется незначительный или умеренный локальный отек.
- Перелом копчика. По проявлениям перелом копчика напоминает ушиб, но симптомы выражены ярче. Во время падения боль может достигать такой интенсивности, что пострадавшие описывают ее как «что-то взорвалось», «прострелило так, что потемнело в глазах». Затем болевой синдром несколько уменьшается, но остается достаточно интенсивным для того, чтобы существенно ограничить активность пациента. Из-за боли человек не может сидеть, ходит, наклоняется и поворачивается медленно, аккуратно, порой воздерживается от акта дефекации. При ощупывании копчика боль резкая, нередко невыносимая, малейшее прикосновение к зоне повреждения заставляет больного отдергиваться или отводить руку врача. Отек окружающих тканей обычно умеренный.
- Вывих копчика. Отмечаются те же симптомы, что при переломе. В момент падения боль острая, пронзительная, стреляющая или жгучая, иногда невыносимая, затем – умеренная, но достаточно интенсивная, резко усиливающаяся при попытке сесть, акте дефекации, любых видах физической активности. Поскольку копчик небольшой, расположен в глубине мягких тканей, его смещение относительно крестца невозможно определить при ощупывании. Единственным признаком травмы, кроме характерного болевого синдрома, является отек мягких тканей.
- Травмы копчика в родах. Во время движения плода по родовым путям копчик сначала вмещается кпереди, затем – кзади. При стремительных родах, узком тазе, крупном плоде и недостаточной подвижности копчика возможны травмы: переломы, вывихи, растяжения связок. Клинические проявления аналогичны обычным бытовым травмам – наблюдается жгучая либо распирающая боль в копчике, сопровождающаяся отеком, усиливающаяся при сидении, движениях, акте дефекации. Болевой синдром постепенно исчезает через несколько недель после родов.
Воспалительные процессы
Обычно имеют инфекционный характер, могут поражать сам копчик или близлежащие мягкие ткани, протекать остро или хронически. Чаще проникновение патогенных микроорганизмов в область копчика происходит контактным способом (снаружи через дефект кожных покровов или с соседних структур), реже наблюдается гематогенное распространение инфекции. Богатая иннервация данной зоны объясняет выраженность болевого синдрома. Из-за близости внутренних органов, в первую очередь — прямой кишки, распространение воспалительного процесса может быть чревато опасными осложнениями.
- Нагноившийся эпителиальный копчиковый ход. ЭКХ представляет собой бессимптомный врожденный свищ в клетчатке копчиковой области, чаще встречается у мужчин. При закупорке свища в его полости развивается воспаление, образуется абсцесс. Вначале в межъягодичной области появляется давящая или распирающая боль. Ее интенсивность нарастает, боль становится дергающей или пульсирующей, усиливается при малейших движениях, лишает сна, сопровождается слабостью, разбитостью и лихорадкой. Зона копчика отечная, горячая, резко болезненная. При прорыве абсцесса выделяется гнойное содержимое, все симптомы стихают.
- Ретроректальный парапроктит. Редкая форма парапроктита с поражением клетчатки, расположенной по задней поверхности прямой кишки. Проявляется сильной глубокой болью в копчике, прямой кишке. Боль вначале распирающая, затем дергающая, пульсирующая, ее интенсивность быстро увеличивается. Болевые ощущения изматывают пациента, нарушают сон, резко усиливаются при дефекации и в положении сидя, сопровождаются интоксикационным синдромом. Внешние признаки парапроктита (резкий отек и гиперемия в зоне промежности) определяются только на поздних стадиях болезни.
- Остеомиелит. Гематогенный остеомиелит возникает у детей после ушиба или без предшествующих травм. Обычно поражает копчик, крестец и крестцово-копчиковое сочленение. Манифестирует симптомами общей интоксикации, сильной болью в крестце, копчике. Интенсивность боли уменьшается через 1-2 суток после прорыва гнойника в поднадкостничное пространство. Посттравматический остеомиелит может развиваться у людей любого возраста после открытых повреждений крестцово-копчиковой зоны. Проявляется усилением болей в области раны, нарастанием отека и признаков интоксикации, формированием плотного очага в пораженной зоне. После завершения острого периода и образования свища боли ноющие, давящие или распирающие умеренной или незначительной интенсивности.
Опухоли и опухолеподобные образования
Боли в копчике могут вызываться кистами, доброкачественными и злокачественными опухолями копчика и окружающих мягких тканей. Первичные новообразования копчиковой области у детей (за исключением новорожденных) и взрослых обнаруживаются редко, обычно имеют доброкачественное течение. Злокачественные поражения копчика чаще обусловлены местным распространением неоплазий соседних органов.
- Эмбриональные опухоли. Крестцово-копчиковые тератомы возникают внутриутробно, в большинстве случаев диагностируются при рождении. Небольшие тератомы могут оставаться невыявленными, долгое время протекают бессимптомно. При росте опухоли отмечаются незначительные тупые боли в крестце и копчике, сочетающиеся с болевыми ощущениями нечеткой локализации в промежности и нижней части живота. По мере увеличения неоплазии болевой синдром усиливается, появляются запоры и/или частые позывы на дефекацию, нарушения мочеиспускания. При отсутствии лечения возможно нагноение и образование свища, открывающегося на кожу, в прямую кишку или влагалище.
- Доброкачественные опухоли. В основном представлены липомами, хондромами и гломусными неоплазиями (скоплениями сосудов неправильной формы). Склонны к длительному бессимптомному течению. При увеличении размера опухоли возникают неинтенсивные и непостоянные боли в копчике или околокопчиковой области. По мере роста новообразования боли становятся более продолжительными, что обусловлено сдавлением близлежащих нервных волокон, в пораженной области прощупывается плотное (хондрома) или эластичное (липома, гломусная опухоль) образование.
- Злокачественные опухоли. Могут обнаруживаться остеосаркомы и хондросаркомы. В ряде случаев наблюдается озлокачествление ранее доброкачественно протекавших тератом. Возможно распространение опухолевого процесса с соседних анатомических структур (прямой кишки, крестца). Вначале болевые ощущения неясные, тупые, непостоянные, иногда усиливающиеся в ночное время. В последующем интенсивность и продолжительность болей быстро нарастает, боли становятся разлитыми, жгучими, пекущими, режущими или дергающими, сопровождаются слабостью, отсутствием аппетита, похуданием. На поздней стадии болевой синдром изматывающий, невыносимый, лишающий сна, не купируемый обычными обезболивающими препаратами.
Боль при кокцигодинии
Кокцигодиния – общее название группы состояний, при которых наблюдается стойкая хроническая копчиковая боль. Патологией чаще страдают женщины в возрасте 30-60 лет. Непосредственными причинами развития болевого синдрома при кокцигодинии являются воспалительные и дегенеративные изменения костно-хрящевых структур, недостаточное кровоснабжение и механическое сдавление нервных сплетений, рефлекторный спазм мышц. Из-за общего механизма характер болей не зависит от патологии, провоцирующей кокцигодинию, что делает невозможным определение ее первопричины на основании жалоб больного.
Причиной постоянных болей в копчике может стать старая травма (болевой синдром обычно возникает после безболевого промежутка продолжительностью несколько месяцев или лет), в том числе – травма в родах. Из-за нарушения соотношений между частями скелета кокцигодиния провоцируется остеохондрозом, посттравматическими деформациями, врожденными аномалиями позвоночника и таза. У некоторых людей патология развивается из-за длительного сдавления области копчика при сидячей работе. Более половины случаев болей в зоне копчика потенцируется проктологическими, урологическими и гинекологическими заболеваниями. Некоторые исследователи отмечают связь с психоэмоциональными нарушениями.
Характерной особенностью кокцигодинии является упорный болевой синдром, зачастую трудно поддающийся описанию. Наиболее распространенными являются тупые, тянущие, ноющие либо распирающие болевые ощущения, реже больные жалуются на жгучие либо стреляющие боли. Боль может локализоваться глубоко или поверхностно, определяться четко в проекции копчика или быть разлитой, захватывать пах, промежность, анус, поясницу, задневнутренние поверхности бедер.
Боли обычно уменьшаются либо исчезают в положении стоя, усиливаются в положении лежа на спине и сидя, при ходьбе, наклонах, кашле, во время дефекации и сексуального акта. Люди сидят боком, опираясь на одну ягодицу, двигаются плавно, медленно. В тяжелых случаях интенсивность болей в копчике настолько велика, что пациенты не могут присесть на корточки или развести ноги, передвигаются, согнувшись, маленькими шажками. Возможны сезонные обострения, типично усиление боли при переутомлении, переохлаждении, стрессах, обострении терапевтической патологии, после проктологического или гинекологического осмотра.
Обследование
Вначале пациенты, как правило, обращаются к травматологу, ортопеду или ревматологу. В зависимости от характера болевого синдрома, обстоятельств его появления и данных, полученных в ходе осмотра, врач может направить больного на консультацию или обследование и лечение к онкологу, гинекологу, урологу либо проктологу. Перечень диагностических методик при боли в копчике обычно включает следующие процедуры:
- Общий осмотр. Специалист обнаруживает крепитацию при переломах, признаки воспаления (отек, гипертермию и гиперемию), флюктуацию, свидетельствующую о скоплении жидкости, объемные образования и свищевые ходы. Врач определяет точную локализацию боли, уточняет, с какими структурами она связана – с самим копчиком или мягкими тканями.
- Ректальный осмотр. Производится при отсутствии интенсивного болевого синдрома, обусловленного нагноением в зоне прямой кишки и близлежащих тканей. В ходе ректального осмотра выявляются опухоли и инфильтраты при воспалительных заболеваниях, оценивается расположение и структура копчика, определяются уплотненные связки при кокцигодинии.
- Рентгенологическое исследование. Рентгенография копчика является базовой диагностической методикой, рекомендуется всем пациентам с болями характерной локализации. Для улучшения визуализации снимки выполняют после очищения толстого кишечника. При наличии свищей показана контрастная фистулография.
- Ультрасонография. УЗИ мягких тканей копчиковой области является недорогим доступным методом диагностики, позволяющим оценивать состояние мягких тканей, выявлять участки с измененной структурой, кисты, полости абсцессов и воспалительные инфильтраты.
- КТ и МРТ. При неопределенных данных рентгенографии для уточнения состояния твердых структур больным с подозрением на травматическое повреждение, новообразование или дегенеративный процесс выполняют КТ копчика. Для углубленного исследования мягких тканей при воспалительных процессах и опухолях проводят МРТ.
Перечень остальных методов существенно варьируется. Диагностический поиск может включать ректороманоскопию, УЗИ органов брюшной полости и малого таза, ирригоскопию, проктодефекографию и электрофизиологические исследования. При обнаружении опухолей требуется биопсия. По показаниям назначают общие анализы крови и мочи, биохимию крови и другие исследования.
КТ копчика
Симптоматическое лечение
Тактика лечения определяется индивидуально с учетом выявленной причинной патологии. Общим мероприятием, позволяющим уменьшить боль в копчике, является режим покоя. Следует отказаться от пребывания в сидячем положении и по возможности ограничить физическую активность, особенно – наклоны вперед, подъем тяжестей и быструю ходьбу. Лежать лучше на животе. Для кратковременного уменьшения сильной боли после травмы можно использовать хлорэтил. Умеренные боли устраняются таблетированными и местными формами анальгетиков, при интенсивной боли применяют препараты для внутримышечного введения. Следует помнить, что обезболивающие средства устраняют боль, но не воздействуют на причину ее появления, их нельзя употреблять постоянно и бесконтрольно.
До визита к врачу копчик нельзя массировать, греть или парить в горячей ванне – это может стимулировать развитие воспаления, ускорить рост опухоли или усилить кровоизлияние при травме. Наличие нарастающего или упорного болевого синдрома, появление болезненной припухлости, свища или опухолевидного образования в копчиковой области, нарушение акта дефекации, обнаружение патологических примесей в кале, повышение температуры тела и признаки интоксикации при болях в копчике являются показаниями для срочной консультации специалиста.