Плоскостопие — это патология свода стопы, возникающая из-за генетических особенностей или приобретённая вследствие чрезмерных нагрузок на ноги. Выражается в изменении и нарушении походки, ноющих болях при ходьбе. У детей младшего возраста заболевание возможно вылечить, у взрослых болезнь уже не поддаётся лечению, но можно ослабить выраженность симптомов. Вторая стадия наступает, если не была вовремя обнаружена начальная или не проводилось правильное лечение.
Клиники ЦМРТ более 10 лет специализируются на консервативном лечении плоскостопия II степени. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к ортопеду-травматологу
Важно!
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону
Вы записываетесь на прием к врачу
Вы записываетесь на прием к врачу
Вы записываетесь на прием к врачу
Симптомы плоскостопия II степени
Характерный признак патологии — интенсивная боль в ногах ноющего характера, которая иногда ослабевает, если больной принимает состояние покоя. Если на начальной стадии пациент ощущает боль в пальцах ног, пятках и подошве, на второй — болезненные ощущения распространяются на голени, икры, колени, бёдра и таз. Другие симптомы:
- судороги в ногах разной силы и характера
- начало косолапости
- дискомфорт при ходьбе
- нарушения походки
- частые приступы усталости
- боль в пояснице и крестце
- появление болезней суставов и костей
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 14 Февраля 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Причины
Основная причина развития второй степени — недостаточное лечение первой или игнорирование пациентом первых признаков заболевания. Плоскостопие возникает по разным причинам:
- генетическая предрасположенность
- родовые травмы и аномалии развития
- недостаточное развитие костно-мышечного аппарата
- травмы ног и позвоночника
- инфекционные болезни
- малоподвижный образ жизни
- интенсивные физические нагрузки
- стоячая или сидячая работа
- тесная, неудобная обувь, ношение высоких каблуков
Разновидности
- Продольное. Выражается в нездоровом росте ступней, нерааномерной длине подошв ног. На отпечатке практически отсутствуют пробелы, характерные здоровой ноге.
- Поперечное. Характеризуется расширением стопы в области большого пальца ноги. Сопровождается возникновением натоптышей, мозолей, уплотнений на подошве.
Диагностика
Чтобы вылечить недуг, врачи назначают комплексную диагностику:
- Осмотр у ортопеда и подолога. При второй степени можно визуально заметить деформацию.
- Анализы крови. Помогают определить причину развития болезни, если её происхождение связано с нарушением работы кровеносных сосудов.
- Подометрия. Позволяет изучить динамику формирования дефекта при помощи исследования отпечатка стопы при ходьбе и в состоянии покоя.
- Плантография. Определение степени развития с помощью снимка сенсорного плантографа или рисунка ноги с краской.
К какому врачу обратиться
Для составления индивидуального лечебного курса, терапевт направляет больного на диагностику или сразу к профильному специалисту. Лечением занимаются ортопед и подолог. Первый специализируется на общих нарушениях опорно-двигательного аппарата, второй — конкретно на проблемах со ступнями.
Лечение
Лечебная программа должна включать сразу несколько видов терапии (две и более):
- Лекарственную. Пациенту назначают, в зависимости от симптоматики, обезбаливающие, противовоспалительные, противоотёчные препараты, хондропротекторы, миорелаксанты, глюкокортикостероиды.
- Физиотерапевтическую. Эффективны микротоковые процедуры, электрофорез и электромиостимуляция, кинезиотейпирование, акватерапия, иглорефлексотерапия.
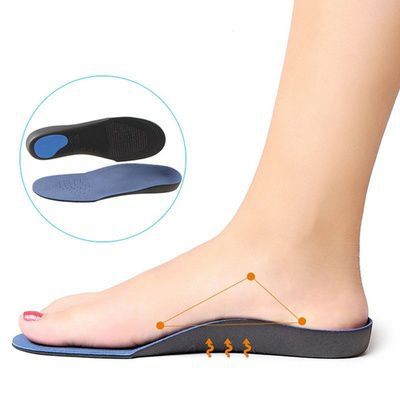
- Консервативную. Ношение индивидуальных ортопедических стелек, лечебный, расслабляющий и точечный массаж, лечебная физкультура, плавание.
Хирургическое устранение деформации может потребоваться, если консервативные методы не помогают. Операция позволяет полностью избавиться от симптомов, боли и деформации.
Осложнения
- переход в третью тяжёлую стадию
- развитие невритов и невралгии
- скованность движений
- полная обездвиженность
- нарушение координации движений
- патологии внутренних органов
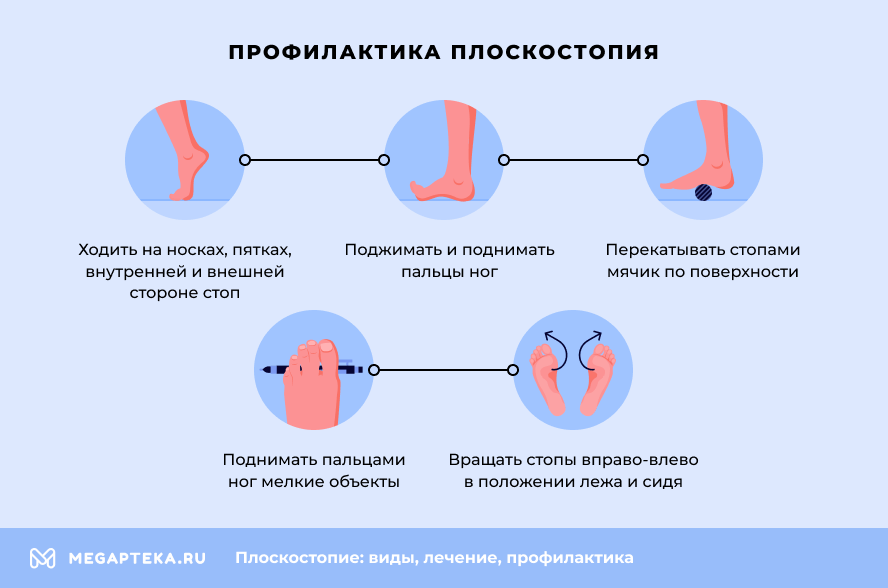
Профилактика плоскостопия
- Ходите босяков по земле, траве, песку, камням.
- Носите обувь на небольшом каблуке с супинатором.
- Занимайтесь гимнастикой, делайте массаж.
- Принимайте витамины и микроэлементы.
- Избегайте травмирования ног.
- Делайте перерывы в однотипной работе.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Окажем помощь в день обращения
Рекомендуем не начинать лечение без консультации у опытного специалиста!
Тремаскин Аркадий Федорович
Ортопед • Травматолог • стаж 9 лет

Здравствуйте! Будем рады помочь в решении вашей проблемы на очном приеме. Запишитесь прямо на сайте или по телефону
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Продольное плоскостопие
Продольное плоскостопие – это уплощение продольного свода стопы. Стопа распластывается в продольном направлении, чуть удлиняется и соприкасается с опорой не только наружным краем, как в норме, а практически всей поверхностью. Это приводит к нарушению амортизационных функций стопы, становится причиной утомляемости и болей в ногах и провоцирует развитие патологических изменений в вышележащих отделах опорно-двигательного аппарата (в позвоночнике и нижних конечностях). Диагноз выставляется на основании подометрии, плантографии и рентгенографии. Лечение чаще консервативное.
Общие сведения
Продольное плоскостопие – достаточно широко распространенная патология, выявляется примерно у 20% пациентов с уплощением стопы. В остальных случаях встречается либо поперечное, либо комбинированное плоскостопие (сочетание продольного и поперечного плоскостопия). Обычно бывает приобретенным, врожденные формы встречаются редко и, как правило, сопровождаются более выраженными анатомическими нарушениями и клиническими симптомами.
Продольное плоскостопие может выявляться в любом возрасте, но особенно часто наблюдается у детей. При этом все дети рождаются с мнимо плоскими стопами, а своды стопы формируются только к 3 годам, поэтому до наступления этого возраста диагностировать данную патологию невозможно. Среди взрослых пациентов, страдающих данным заболеванием, преобладают люди, вынужденные длительное время проводить на ногах в связи с выполнением профессиональных обязанностей. Лечение продольного плоскостопия осуществляют врачи-ортопеды.
Продольное плоскостопие
Причины
Примерно в 3% случаев продольное плоскостопие является врожденной патологией, возникающей вследствие внутриутробного нарушения процесса формирования костей и связок стопы. Кроме того, причиной развития этого состояния могут стать травмы, в том числе – неправильно сросшиеся переломы костей предплюсны и плюсны и переломы лодыжек. Выделяют также паралитическое плоскостопие, возникающее вследствие паралича или пареза мышц стопы и голени и рахитическое плоскостопие, обусловленное деформацией костей вследствие их избыточной мягкости.
Однако чаще всего встречается статическое продольное плоскостопие, обусловленное слабостью связочного и мышечного аппарата дистальных отделов нижних конечностей. Предрасполагающими факторами, способствующими развитию статического плоскостопия, являются излишняя масса тела, беременность, чрезмерные физические нагрузки, деятельность, связанная с продолжительным стоянием (продавцы, приемщики, токари и т. д.), ношение неудобной некачественной обуви, а также ослабление связок и мышц стопы вследствие старения или отсутствия достаточных физических нагрузок.
Патанатомия
Стопа человека состоит из 26 костей, множества суставов, связок и мышц. Все перечисленные анатомические элементы связаны между собой и представляют единое образование, обеспечивающее функции опоры и ходьбы. Правильное функционирование стоп позволяет оптимальным образом распределять массу тела при перемещении в пространстве, сохранять правильную осанку и физиологичное положение голеностопных, коленных и тазобедренных суставов. При ходьбе стопа амортизирует удары о землю, благодаря чему снижается нагрузка на вышележащие отделы опорно-двигательного аппарата.
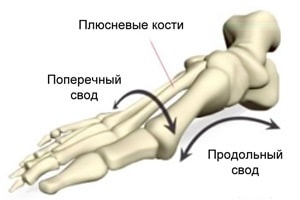
Соединенные между собой элементы формируют два свода стопы, имеющие форму дуг. Продольный свод расположен по наружному краю стопы, поперечный – в области основания пальцев. Благодаря такой сложной дугообразной форме, стопа соприкасается с опорой не всей подошвой, а определенными точками: в области пяточной кости, основания I и V пальцев. При продольном плоскостопии высота продольного свода снижается, стопа начинает соприкасаться с опорой практически всей поверхностью.
Все перечисленное приводит к неправильному распределению нагрузки, ухудшению амортизационных качеств стопы, нарушению осанки и выработке порочных двигательных стереотипов. В результате развиваются прогрессирующие патологические изменения не только в стопах, но и в других отделах опорно-двигательного аппарата. Увеличивается вероятность возникновения коксартроза, гонартроза, остеохондроза и других дегенеративно-дистрофических заболеваний.
Классификация
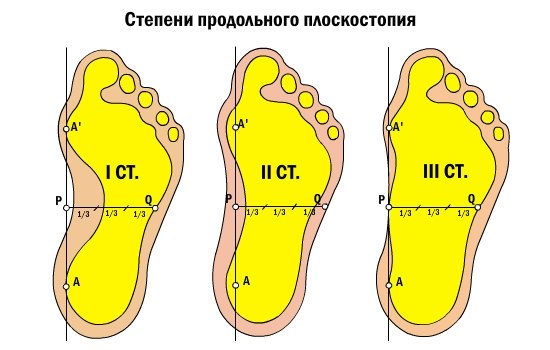
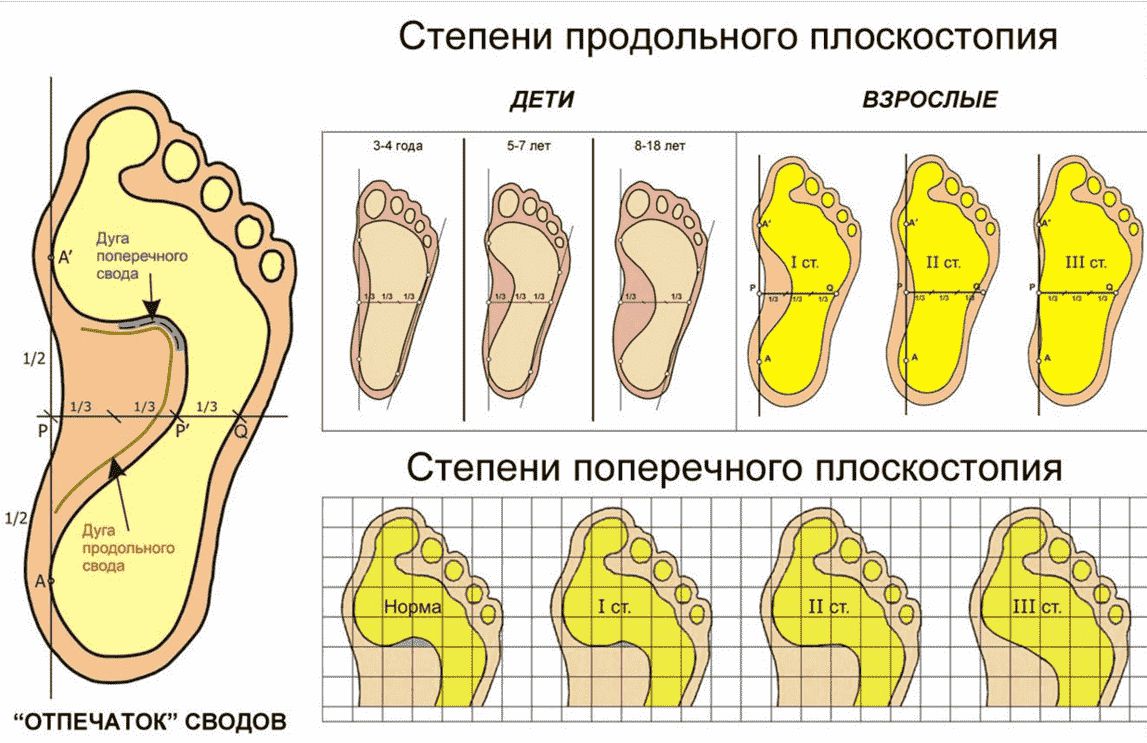
В ортопедии и травматологии выделяют три степени продольного плоскостопия, различающиеся между собой как выраженностью анатомических изменений, так и клиническими симптомами:
- 1 степень или слабо выраженное плоскостопие. Высота продольного свода уменьшена до 25-35 мм, угол свода стопы составляет 131-140 градусов. Видимая деформация стоп отсутствует. Пациенты отмечают чувство усталости после продолжительного бега, ходьбы или физической нагрузки. Может наблюдаться незначительное нарушение плавности походки. К вечеру иногда отмечается отечность дистальных отделов нижних конечностей. При надавливании на стопы появляется дискомфорт или нерезкая болезненность.
- 2 степень или умеренно выраженное плоскостопие. Высота продольного свода уменьшена до 24-17 мм, угол свода стопы составляет 141-155 градусов. Выявляется видимое уплощение стоп. Возможны артрозные изменения в таранно-ладьевидном суставе. Болевой синдром выражен более ярко и может возникать даже после незначительных нагрузок или в покое, боли распространяются на область лодыжек и голеней. Плавность походки нарушена. Пальпация стоп болезненна.
- 3 степень или резко выраженное плоскостопие. Высота продольного свода составляет менее 17 мм, угол свода стопы – более 155 градусов. Пациентов беспокоят постоянные боли и отечность стоп и голеней. Наряду с деформирующими артрозами суставов стопы возникают артрозы коленных суставов, появляются боли в пояснице, развивается остеохондроз. Ходьба затруднена, отмечается снижение трудоспособности. Использование обычной обуви невозможно, необходима специальная ортопедическая обувь.
Диагностика
Основными методиками, используемыми для диагностики и определения степени продольного плоскостопия, являются подометрия, плантометрия и рентгенография стоп. Самый простой и доступный способ – вычисление подометрического индекса по методу Фридланда. Для этого производят измерение высоты стопы от вершины свода до пола и длины стопы от края пятки до конца I пальца. Затем высоту стопы умножают на 100 и делят на длину. Полученная цифра – подометрический индекс, который в норме должен составлять 29-31. При уменьшении индекса до 27-29 можно заподозрить начальные степени плоскостопия. Если индекс составляет около 25, речь идет о резко выраженном дефекте.
Для уточнения степени патологических изменений применяют плантографию и рентгенографию. Плантография представляет собой исследование, в ходе которого подошвенную поверхность стоп покрывают красящим веществом, а затем исследуют отпечатки на бумажном листе. Рентгеновские снимки выполняют в боковой проекции, после чего отправляют на описание к рентгенологу, который измеряет расстояние и углы между отдельными костями стопы.
Лечение продольного плоскостопия
При патологии 1 степени основное внимание уделяется профилактическим мероприятиям. Пациенту рекомендуют избегать продолжительного стояния и ходьбы. Если это невозможно в силу профессиональной или бытовой деятельности, больному советуют контролировать, чтобы носки стоп располагались параллельно друг другу. Полезно укреплять стопы в естественных условиях, в том числе – ходить босиком по камням и песку, по бревнам и по различным мелким предметам (разумеется, следя за тем, чтобы не поранить подошвы).
Большое значение имеет подбор подходящей по размеру удобной обуви с небольшим каблуком и просторным носком. При слабо выраженном продольном плоскостопии используют специальные стельки, при умеренно выраженном – оснащают пациента изготовленной на заказ ортопедической обувью. Профилактические мероприятия сочетают с массажем стоп, лечебной гимнастикой и физиотерапией. При неэффективности консервативного лечения, плоскостопии 3 степени и выраженном болевом синдроме показано оперативное лечение.
Хирургические вмешательства производятся в плановом порядке, в условиях ортопедического отделения. Используются различные методики, которые можно разделить на три группы – операции на связках и сухожилиях, операции на костях и комбинированные вмешательства. Оперативные методики выбираются с учетом причин, выраженности и характера патологии. Чаще всего применяется пересадка сухожилий мышц голени. При травматическом и рахитическом плоскостопии проводится остеотомия. По окончании операции на стопы накладывают гипсовые сапожки сроком на 1-1,5 месяца. Затем гипс снимают, назначают ЛФК, массаж и физиотерапевтические процедуры.
Продольное плоскостопие у детей
Отличительной особенностью детского плоскостопия являются более выраженные отдаленные последствия. Организм ребенка растет и формируется, в таких условиях нарушение амортизации и неправильное распределение нагрузки может стать причиной развития грубых нарушений осанки, сколиоза и ранних артрозов. Основными методами коррекции данной патологии в детском возрасте являются использование качественной обуви, ножные ванночки и специальные упражнения. Обувь должна иметь небольшой каблук высотой 0,5 см, жесткий задник и стельки с супинаторами. Кроме того, больному предлагают ходить босиком по песку и камням, перекатывать ступнями камушки или специальные деревянные валики.
|
Литература 1. Диагностика и лечение продольного плоскостопия: Методические рекомендации / Михнович Е.Р., Волотовский А.И., Талако Е.Л. и др. — 2004 2. Основные методы лечения продольного плоскостопия в зарубежных публикациях (обзор литературы) / Буравцов П.П., Шабалин Д.А., Неретин А.С. // Гений ортопедии — 2007 — №2 3. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 |
Код МКБ-10 M21.4 Q66.5 |
Продольное плоскостопие — лечение в Москве
Виды плоскостопия
Каждый человек рождается практически с плоской стопой. Но по мере взросления и осваивания новых двигательных навыков она приобретает естественные изгибы, называемых сводами. В норме они постепенно увеличиваются до физиологических значений. Этот процесс завершается с закрытием зон роста и окончательным формированием стопы.
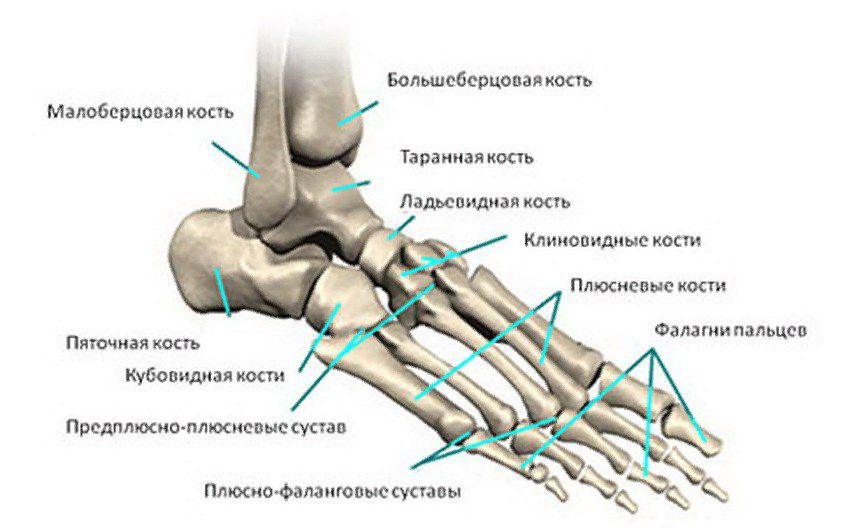
У каждого человека есть 2 свода:
- Поперечный – свод стопы, образованный головками 1—5 тонких плюсневых костей, хорошо заметных с наружной части стопы. Он поддерживается связками, сухожилиями и головкой мышцы, отвечающей за приведение большого пальца стопы. Если в строении этих структур возникают изменения, в результате чего они растягиваются и ослабляются, возникает поперечное плоскостопие. Зачастую, особенно у женщин, это сочетается с вальгусной деформацией 1-го пальца стопы, т. е. Hallux valgus.
- Продольный – свод стопы, расположенный вдоль ступни и образованный плюсневыми, кубовидной, пяточной, клиновидной, таранной и ладьевидной костями. Основную роль в его поддержании играет длинная подошвенная связка. Поэтому при развитии продольного плоскостопия основные меры направлены на ее подтягивание.
Hallux valgus – деформация плюснефалангового сустава, сопровождающаяся отклонением от нормального положения плюсневой кости и фаланг большого пальца. В результате формируется болезненное выпячивание или шишка у основания 1-го пальца стопы, а он сам отклоняется к соседним пальцам. На поздних стадиях развития патологии 2, 3, а иногда и остальные пальцы стопы деформируются, их суставы увеличиваются в результате развития артроза. Это называют молоткообразной деформацией.
Поэтому при уплощении поперечного свода диагностируется поперечное плоскостопие. Если же уменьшается глубина продольного свода, говорят о продольном плоскостопии. В части случаев наблюдается одновременное уплощение обоих сводов. В подобных ситуациях диагностируют продольно-поперечное или комбинированное плоскостопие.
Хирургическое лечение плоскостопия любого вида и степени – задача ортопеда-хирурга.
Важность своевременного лечения
При любом плоскостопии на начальных этапах можно справиться с проблемой консервативными, т. е. безоперационными методами. Но при деформации стопы 2-й степени уже может потребоваться операция, если консервативное лечение не дает результатов и патологические изменения прогрессируют. А если плоскостопие достигнет 3-й степени, хирургическое вмешательство станет единственным способом восстановить нормальную опорную функцию стопы и избежать деформации всего опорно-двигательного аппарата. Ведь стопы принимают на себя весь вес тела, а от правильности их строения зависит, как будет распределяться нагрузка на остальные суставы нижних конечностей и позвоночник. Поэтому при плоскостопии резко возрастает риск развития:
- дегенеративно-дистрофических процессов в коленном и тазобедренном суставе, т. е. артроза;
- остеохондроза с последующим присоединением протрузий и межпозвоночных грыж;
- искривлений позвоночника и пр.
Кроме того, прогрессирование плоскостопия вызывает усиливающиеся со временем боли в ногах, отеки, сложности с ходьбой и продолжительным стоянием. На поздних этапах развития человек сталкивается с существенными трудностями в повседневной жизни, поскольку ему становится сложно передвигаться даже на небольшие расстояния.
Поэтому при любом виде плоскостопия все меры направляются на нормализацию сводов стопы. Но характер хирургического вмешательства, если оно показано, подбирается индивидуально в соответствии с видом плоскостопия, его степенью, наличием сопутствующих заболеваний и другими особенностями. В любом случае операция будет заключаться в устранении всех компонентов плоскостопия с минимизацией рисков рецидива в будущем и восстановлении нормальных 3-х точек опоры (пятка и головки 1 и 5 плюсневых костей).
Поэтому она позволит не только устранить боли в ногах и другие симптомы, но и максимально приблизить строение стопы к норме, обеспечивая получение хорошего косметического результата. При этом проводимые сегодня операции при плоскостопии 2 и 3 степени подразумевают прочное соединение костных структур, не требуют наложения гипсовой повязки, использования костылей, что обеспечивает возможность ранней активизации пациентов.
При лечении плоскостопия оно обязательно включает комплекс мер, направленных на устранение причин его развития. Это может быть коррекция образа жизни, смена основной обуви, лечение имеющихся заболеваний и пр.
Противопоказания к проведению хирургического вмешательства
Даже при наличии веских показаний операция при плоскостопии 2 или 3 степени не всегда может быть проведена. Она противопоказана при:
- тяжелом протекании сердечно-сосудистых заболеваниях;
- дыхательной недостаточности;
- аллергической реакции на используемые для анестезии препараты;
- дерматологических заболеваниях с проявлением признаков на коже стоп и голеней;
- острых воспалительных процессах в организме, инфекционных заболеваниях.
При диагностировании плоскостопия у детей лечение обычно осуществляется консервативными методами с целью предотвращения усугубления ситуации и дальнейшего прогрессирования патологических изменений. Но при отсутствии эффекта и серьезном уплощении сводов стопы операция может быть проведена в подростковом возрасте.
Подготовка к хирургическому лечению

После выявления показаний к проведению операции, пациентам назначается комплексное предоперационное исследование. Это позволяет не только обнаружить возможные противопоказания, но и правильно спланировать проведение хирургического вмешательства, обнаружить потенциальные причины развития осложнений и принять меры для профилактики их возникновения. Таким образом, в рамках предоперационной подготовки больным потребуется предоставить результаты:
- ОАК и ОАМ;
- биохимического анализа крови;
- коагулограмму;
- теста на ВИЧ и сифилис;
- анализов на гепатит В и С;
- ЭКГ;
- флюорографии, проведенной не позднее, чем год назад;
- МРТ, КТ или рентген стоп;
- УЗДГ сосудов нижних конечностей.
На консультации ортопед-хирург обязательно выяснит, какие препараты пациент принимает на постоянной основе и порекомендует заблаговременно отменить использование антикоагулянтов и ряда других лекарственных средств. Также за 2 недели до операции следует отказаться от употребления алкогольных напитков.
Операции при поперечном плоскостопии
При диагностировании поперечного плоскостопия 2 или 3 степени показано проведение операции на переднем отделе стопы. Выбор тактики вмешательства осуществляется на основании обнаруженных изменений в состоянии плюсневых костей, мышц, связок и сухожилий.
Чаще всего при поперечном плоскостопии проводится остеотомия 1-й плюсневой кости, т. е. ее пересечение и последующее соединение фрагментов в нужном для восстановления свода стопы положении. Ее выполнение может осуществляться по одной из следующих методик:
- Chevron – операция, при которой выполняется V-образная остеотомия. Пересечение 1-й плюсневой кости осуществляется у ее головки, а после сопоставления обломков они закрепляются в заданном положении титановыми винтами.
- Scarf – операция, заключающаяся в проведении Z-образной остеотомии 1 плюсневой кости. В ходе нее удается не только вернуть правильный угол кости, но и ликвидировать деформацию суставной капсулы и переместить сухожилия. Костные фрагменты также закрепляются титановыми винтами.
В самых сложных случаях проводят артродезирование, заключающееся в удалении деформированных суставов и неподвижном соединении образующих их костей. В результате прооперированный сегмент теряет подвижность.
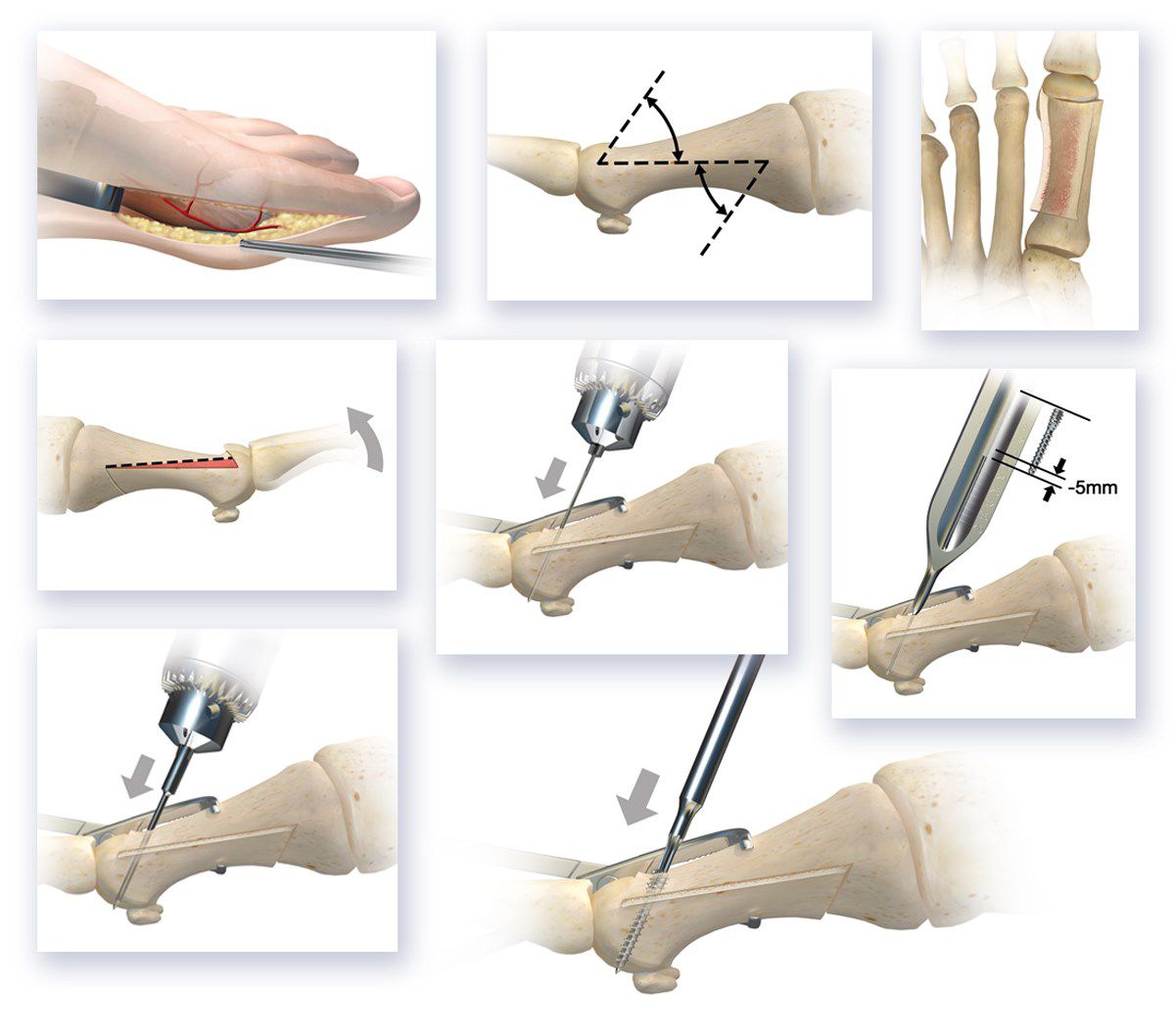
При необходимости остеотомию 1-й плюсневой кости дополняют пластикой мышц, связок и сухожилий. Это реализуется за счет проведения операции McBride. Ее суть состоит в перемещении сухожилия мышцы, отвечающей за приведение большого пальца, на головку 1-й плюсневой кости. Это создаст условия для восстановления нормального мышечно-сухожильного баланса стопы.
Поскольку при поперечном плоскостопии практически у всех больных наблюдается развитие вальгусной деформации 1-го пальца стопы разной степени выраженности, операцию по ликвидации плоскостопия обычно дополняют лечением и этого нарушения с удалением костной мозоли у основания большого пальца. Для этого используется метод Шеде, подразумевающий резекцию основания проксимальной фаланги большого пальца на половину и спиливание избытка костной ткани с головки 1-й плюсневой кости и восстановление нормального размера сустава.
Если поперечное плоскостопие и Hallux valgus привели к молоткообразной деформации пальцев стопы, ее также устраняют во время проведения хирургического вмешательства. Это реализуется за счет изменения положения сухожилий, проведения остеотомии по типу Scarf, или резекции фрагментов средней или основной фаланг.
Операции при продольном плоскостопии
Для хирургического лечения продольного плоскостопия для доступа к требующим коррекции структурам хирург может выбрать внутреннюю или заднюю часть стопы. Сегодня для устранения деформации продольного свода стопы могут использоваться:
- пластика длинной подошвенной связки;
- подтаранный артродез;
- артродезирование;
- медиализирующая остеотомия пяточной кости;
- комбинации разных методов.
Поскольку продольное плоскостопие часто осложняется образованием пяточной шпоры, т. е. формированием на подошвенной части стопы или у ахиллова сухожилия костного выступа, при выполнении оперативного лечения, как правило, удаляют и его.
Каждая операция отличается не только своими особенностями проведения, но и показаниями. Поэтому выбор конкретной методики решения проблемы плоскостопия осуществляется строго индивидуально.
Пластика длинной подошвенной связки

Как уже упоминалось, поддержание продольного свода в анатомически правильном положении обеспечивает длинная подошвенная связка. Поэтому при его уплощении чаще всего именно она подвергается коррекции. Пластика подошвенной связки заключается в укорочении и укреплении этой структуры, благодаря чему устраняется связочный компонент плоскостопия.
Данный метод показан пациентам, у которых подтверждено ослабление мышечно-связочного аппарата стоп. Об этом свидетельствует уплощение свода стопы при нагрузке, т. е. ходьбе или стоянии. Но в состоянии спокойствия стопы приобретают нормальную форму и уплощения продольного свода не наблюдается. Но, к сожалению, нередко слабость длинной подошвенной связки или «эластичное плоскостопие» является не единственной причиной развития продольного плоскостопия. Поэтому пластику длинной подошвенной связки часто сочетают с подтаранным артродезом или другими методиками.
Подтаранный артродез
Подтаранный артродез направлен на нормализацию положения костей стопы, что реализуется за счет установки специальных титановых имплантатов в синус (особую пазуху) под таранной костью. Они фиксируют кости в нужном положении, что позволяет восстановить продольный свод. Импланты остаются в теле пациента на несколько лет. После полной нормализации функций стопы, их можно удалить, проведя повторную операцию. Изначально для установки имплантов хирургу потребуется сделать небольшой разрез длиной до 1,5—2 см.
Метод может быть выбран для лечения только пациентов моложе 20 лет. При проведении подтаранного артродеза больным старше 30 лет нередко возникает стойкий болевой синдром, что привело к отказу от его использования для лечения пациентов этой возрастной категории.
Артродезирование

Артродезирование – метод, позволяющий устранить продольное плоскостопие любой степени тяжести. Его суть состоит в полном обездвиживании костей предплюсны с помощью специальных винтов. В ходе операции или еще на этапе подготовки к ней хирург может принять решение о необходимости соединить между собой пяточную, таранную и ладьевидную кости, что позволит полностью устранить костный компонент плоскостопия и надежно зафиксировать свод стопы. При необходимости артродезирование сочетают с пластикой длинной подошвенной связки или медиализирующей остеотомией пяточной кости.
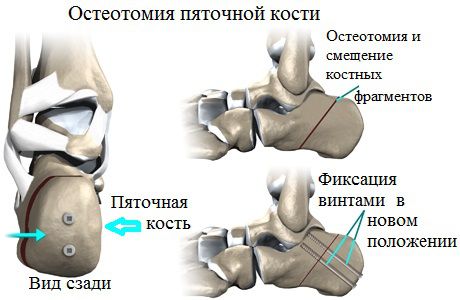
Медиализирующая остеотомия пяточной кости
Остеотомия пяточной кости представляет собой операцию, которую чаще всего проводят людям пожилого возраста. Для лечения подростков и молодых пациентов она почти не используется.
Суть операции заключается в распиливании пяточной кости с последующим соединением образовавшихся фрагментов в положении, обеспечивающим оптимальную высоту продольного свода, с помощью титановых винтов. Благодаря этому удается нормализовать взаимное положение суставов стопы и сформировать правильный с точки зрения анатомии свод.
Комбинированные операции
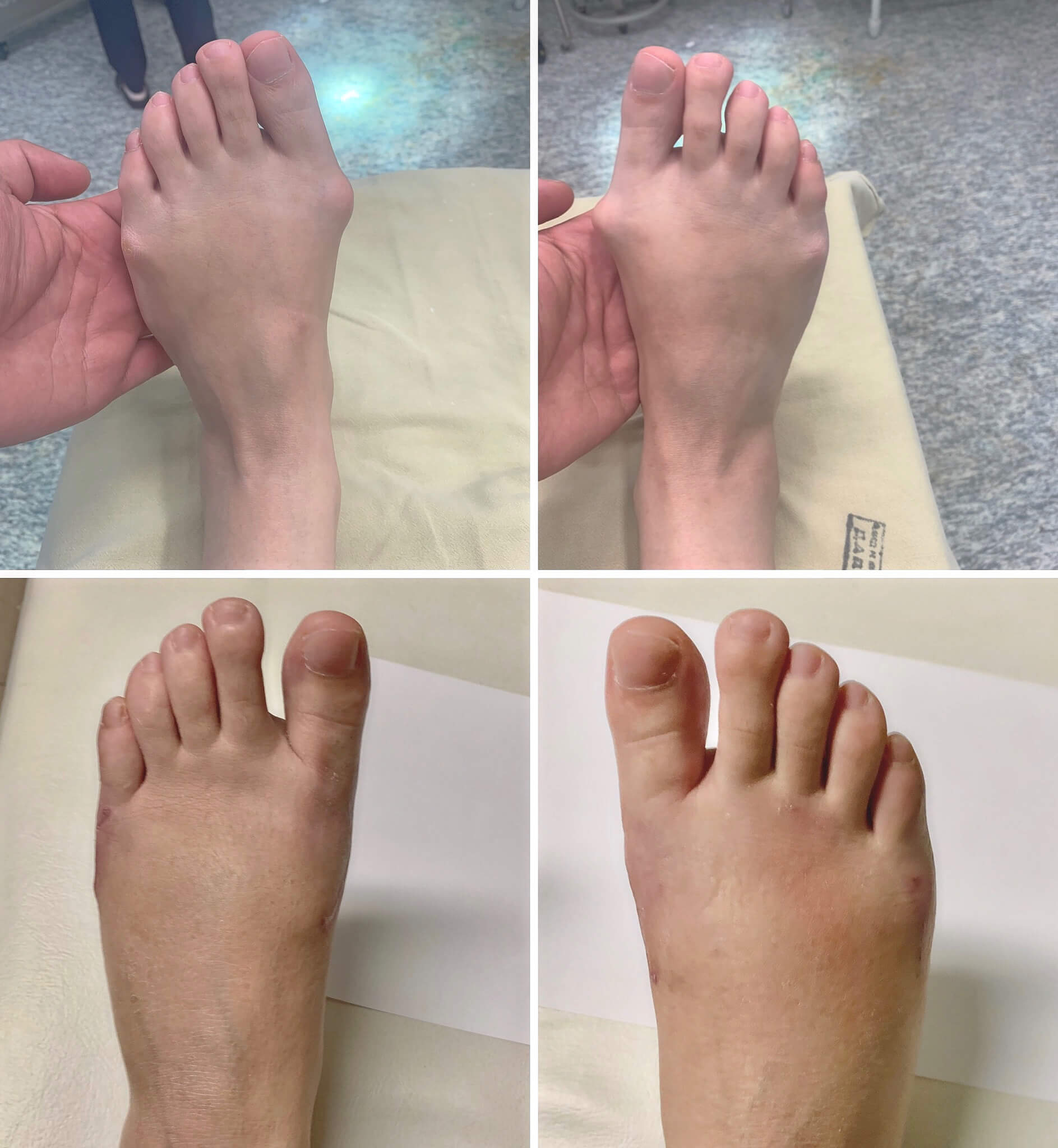
Сочетание различных видов операций показано в наиболее сложных случаях, а также при наличии Hallux valgus. Это позволяет добиться наиболее выраженных и стойких результатов.
Последние проведенные исследования показали, что одним из лучших методов формирования нормального свода стопы является сочетание остеотомии пяточной кости с таранно-ладьевидным артродезом. Подобное сочетание методик обеспечивает получение хорошего результата. Кроме того, в таких случаях развитие осложнений наблюдается крайне редко. Если сравнивать результаты операций такого рода с изолированным подтаранным артродезом, то они, в отличие от последнего, позволяют избежать рецидива плоскостопия и возникновения необходимости в повторном хирургическом вмешательстве.
Операции при комбинированном плоскостопии
Продольно-поперечное плоскостопие представляет собой наиболее тяжелую форму этой патологии стопы. В результате ее развития стопа больного становится полностью плоской, что вызывает мощные боли и существенно снижает работоспособность. При этом и лечение комбинированного плоскостопия является одной из наиболее сложных задач, так как требуется одновременно:
- восстановить нормальную анатомию обоих сводов стопы;
- надежно зафиксировать кости;
- устранить образовавшиеся костные наросты у основания 1-го пальца, пятке и пр.;
- нормализовать положение большого пальца;
- устранить молоткообразную деформацию пальцев стопы.
Поэтому пациентам с продольно-поперечным плоскостопием показано проведение комбинированных операций. Их характер определяется отдельно для каждого больного. Как правило, хирурги стараются устранить все деформации стопы за одну операцию. Это позволяет сократить сроки реабилитации и нетрудоспособности пациента. Хотя в подобных случаях восстановление будет протекать несколько сложнее.
Таким образом, при комбинированном плоскостопии одновременно может проводиться не только остеотомия 1-й плюсневой кости тем или иным методом, удаление костной мозоли методом Шеде, но и артродез ряда суставов плюсны.
Реабилитация

Всем пациентам, перенесшим операцию по устранению плоскостопия 2 или 3 степени, обязательно требуется пройти реабилитацию. Но в большинстве случаев она протекает легко и безболезненно. При отсутствии осложнений и использовании современных методик пациенты могут вставать на ноги уже на следующий день после операции, предварительно надев специальную обувь – туфли Барука. Носить их требуется не менее нескольких недель, а затем можно перейти на обычную обувь, но с использованием индивидуально изготовленных ортопедических стелек.
Выписка из стационара в большинстве случаев осуществляется через 2—10 дней после операции.
В первые дни пациентам могут назначаться обезболивающие для купирования послеоперационных болей. А впоследствии в рамках реабилитационной программы рекомендуется пройти курс физиотерапевтических процедур.

Как правило, послеоперационные швы снимаются через 2 недели. Если операция предполагала фиксацию специальными спицами, что обычно практикуется при исправлении комбинированного плоскостопия, их также могут убирать одновременно со снятием швов.
С первых же дней реабилитации пациентам назначается ЛФК. Она подразумевает выполнение ряда индивидуально подобранных упражнений, которые будут способствовать более быстрому восстановлению после хирургического вмешательства. Постепенно сложность и количество повторов упражнений увеличивают.
К привычному для себя образу жизни после операции по лечению плоскостопия 2 или 3 степени пациенты могут вернуться уже через 3 месяца. Но вернуться на работу, если она не связана с выраженными физическими нагрузками, можно уже через 3 недели после хирургического лечения. Полное восстановление организма происходит через 6 месяцев. С этого момента женщины уже могут снова носить обувь на каблуке, но только недолго во избежание рецидива плоскостопия. Таким образом, при плоскостопии 2 или 3 степени операция поможет не только ликвидировать боли, но и обеспечить восстановление нормальной анатомии стопы. Благодаря этому удастся добиться правильного распределения нагрузки на суставы нижних конечностей и устранить риск развития осложнений, в том числе со стороны позвоночника.
Уплощение стопы – заболевание, затрагивающее опорно-двигательный аппарат. Плоскостопие 2 степени приводит к нарушениям во всех суставах нижних конечностей – голеностопном, коленном, тазобедренном. При возникновении 1 стадии уплощения стопы клиническая картина стерта, патология не доставляет большого дискомфорта пациенту. Этого нельзя сказать о 2 второй степени плоскостопия, так как нарушается функциональность в совершении движений, появляются болевые ощущения.
Помимо этого, плоскостопие второй степени чревато развитием артроза, так как в дегенеративный процесс вовлекаются хрящевые ткани стопы и связочно-мышечный аппарат. Возникнуть данный недуг может абсолютно в любом возрасте. Женщины подвержены патологическим изменениям в стопе значительно чаще, нежели сильные представители пола.
Плоскостопие бывает двух видов:
- Врожденное (аномалии развития внутри утробы матери);
- Приобретенное на протяжении жизни.
Плоскостопие 2 степени
Причины возникновения
Влияет на развитие недуга множество факторов. Но основной причиной развития второй степени является отсутствие лечения начальных этапов патологии. Различают следующие факторы, влияющие на патологический процесс:
- Патология врожденного типа;
- Травмы (повреждения лодыжки, пяточной кости, мягких тканей нижней конечности);
- Плоскостопие по причине рахита;
- Активные нагрузки на нижние конечности;
- Неправильно подобранная обувь;
- Период вынашивания ребенка;
- Избыточная масса тела;
- Поднятие тяжестей;
- Малоподвижный образ жизни.
Виды деформации стопы
Подразделяется патология на три основных типа – продольное, поперечное и комбинированное. Последний вид встречается достаточно редко.
Продольное плоскостопие 2 степени наблюдается у 24% населения с диагнозом уплощения свода стопы. В большинстве случаев базовой причиной развития данного вида деформации является плохое состояние мышечно-связочного аппарата и неправильно подобранная обувь. При продольном плоскостопии отмечается увеличение длины и ширины непосредственно самой стопы. Свод начинается меняться, а пациента мучает боль не только в стопе, но и других частях нижней конечности.
Вторая степень плоскостопия характерна тем, что стопа после надлежащего отдыха стремительно возвращается на место. Изменения особенно заметны в вечернее время. В какой-то момент восстановление прекращается, и вторая степень переходит в третью. Такой вид деформации стопы, как продольное плоскостопие второй степени, характеризуется переносом массы тела человека на переднюю часть пяточной кости. В таком случае стопа начинает выворачиваться внутрь.
Продольное плоскостопие 2 степени
Обратите внимание!
Несвоевременное диагностирование и отсутствие лечения приводят к вальгусной деформации большого пальца на стопе.
Поперечное плоскостопие 2 степени чаще встречается, нежели предыдущее. Диагностируется поперечная деформация у 76% пациентов. При данной форме патологии изменяется положение первого пальца и расширением самой стопы в передней части. Поперечное плоскостопие 2 степени характеризуется постоянными болевыми ощущениями в области косточки на большом пальце, а также нередко могут возникать судорожные явления. При повышенной нагрузке образуются специфические натоптыши и мозоли. Угол подгиба большого пальца может составлять до 30-35 градусов. В процессе выполнения физических упражнений ощущаются характерные для данного недуга жжения и ноющая боль. Ниже представлены фото ног при плоскостопии второй степени.
Рентгенологические снимки поперечного плоскостопия 2 степени
Комбинированное (двустороннее) плоскостопие второй степени совмещает в себе поперечное и продольное. Становятся заметны резкие изменения в своде стопы, развиваются нарушения в работе связочного аппарата пальцев, кости деформируются. Комбинированное плоскостопие характеризуется проблемами с поворотом стопы.
На заметку!
Комбинированное поперечно-продольное плоскостопие второй степени встречается чаще у пациентов после 30-40 лет.
Основная симптоматика
Отличительной чертой клинических проявлений второй степени плоскостопия является появление болевых ощущений в нижних конечностях при ходьбе. Локализация боли приходится на свод стопы, лодыжку, подошву и область пяточной кости.
При первой степени заболевания также может присутствовать боль, но последующая стадия характеризуется постоянными ноющими ощущениями – при нагрузках и в состоянии полного покоя.
Другие характерные проявления плоскостопия второй степени – чувство тяжести в ногах, отеки, судорожные явления, косолапость и проблемы при ходьбе.
Развитие уплощения стопы не только косметический дефект, но и опасное заболевание, которое может стать причиной развития различных последствий. Основные осложнения:
- Грыжи межпозвоночных дисков;
- Деформации стоп, мозоли и вросший ноготь;
- Шпоры на пятках;
- Гонартроз;
- Разрывы мениска;
- Варикозное расширение вен;
- Коксартроз;
- Нарушение развития мышц;
- Радикулит;
- Артроз;
- Остеохондроз.
Осложнения при плоскостопии 2 степени
Диагностика
Подтверждение предварительного диагноза проводят при помощи антропометрических исследований стопы пациента. К ним относятся:
- Сравнение угла свода стопы;
- Высота;
- Измерение индекса Фридлянда;
- Рентгенография.
Для постановки верного диагноза применяют:
- Плантографию – отпечаток стопы на бумаге, дает возможность получить ориентировочную информацию;
- Подометрия – позволяет узнать соотношение высоты стопы (у здорового человека этот индекс составляет от 31 до 29%, а при второй степени составляют от 27 до 25%);
- Подография – методика, позволяющая изучить механизм ходьбы пациента и проанализировать походку, ритмичность и фазы переката;
- Рентгенография – дает возможность выявить степень прогрессирования.
На заметку!
В современной медицине существуют другие методы диагностики, использующие компьютерные технологии. Это дает возможность получить полную картину развития патологии.
Методы диагностики плоскостопия
Лечение
Вернуть стопе физиологическое положение в домашних условиях можно только в детском и подростковом возрасте. Связано это с тем, что стопа еще только формируется и недуг не так сильно прогрессирует. При своевременной диагностике можно полностью вылечить плоскостопие посредством ношения специально созданной ортопедической обуви и лечебной гимнастики, которая поможет поддержать мышцы и связки в нормальном тонусе.
Обратите внимание!
Массажные и физиотерапевтические процедуры выступают в роли вспомогательных методов терапии плоскостопия.
В зрелом возрасте от плоскостопия избавиться полностью при помощи консервативных методов лечения не получится. Лечение плоскостопия 2 степени во взрослом возрасте заключается в:
- Ношение специальных стелек с ортопедическим уклоном. Подбор стелек и специальной обуви должен осуществляться только лечащим врачом с учетом индивидуальных особенностей пациента;
- Выбираемая при плоскостопии второй степени обувь, должна быть максимально комфортной для человека, с анатомической точки зрения. Женщинам рекомендуется отказаться от высоких каблуков, отдавая предпочтение невысокому подъему;
- В случае чрезмерной массы тела, необходимо пересмотреть свой рацион. Также необходимо заняться терапией других болезней, влекущих за собой развитие уплощения стопы.
Необходимо регулярно наблюдаться у ортопеда, что позволит следить за прогрессом заболевания. При деформации второй степени не назначают проведение оперативного вмешательства. Операцию проводят, если патология переходит в 3 степень. Базовым показанием к проведению операции при плоскостопии является наличие серьезных дегенеративных изменений в позвоночном столбе и других органах человека.
Дата публикации 12 октября 2018Обновлено 31 января 2022
Определение болезни. Причины заболевания
Плоскостопие — ортопедическое заболевание, заключающееся в изменении конфигурации стопы. Оно не является деформацией как таковой. При плоскостопии наступает сглаживание естественных, характерных для здорового человека анатомических вогнутостей — сводов стопы.[10]
Анатомия стопы при плоскостопии:
Плоскостопие — всегда приобретённая патология, она формируется в процессе развития и жизни. Но при этом доказана очевидна роль наследственности в развитии плоскостопия: существует ряд врождённых и наследуемых состояний, которые приводят к развитию плоскостопия, даже без провоцирующих факторов.[6]
Плоскостопие вызывается комплексом причин и условий. Основной причиной плоскостопия можно считать современный образ жизни.[1]
Особенности плоскостопия у детей
Все дети рождаются с плоскостопием — это физиологическая норма, свойственная новорождённому.[34] Во время роста ребёнка стопа должна «созревать», постепенно переставая быть плоской и обретая своды (вогнутости).[10]
Для формирования сводчатой стопы нужны крепкие мышцы и их несимметричное развитие. Эти условия выполняются в естественных условиях, при активном образе жизни и босой ходьбе в природном ландшафте.[18] Именно развитые мышцы, крепящиеся с помощью сухожилий к пока ещё мягким, податливым как хрящи костям, своей тягой формируют правильные своды. Но в сегодняшних реалиях детская стопа не сталкивается с побуждающими к развитию мышц и костей факторами.[9] Вместо неровностей и шероховатой структуры земли ребёнок начинает ходить дома по плоскому полу, а на улице — в обуви. В таких адаптированных условиях мышцы не напрягаются, стопа не работает в полной мере и не обретает сводов.[1]
Повышенное внимание врачей к плоскостопию объяснимо ранними необратимыми нарушениями в стопах:
- разрушением хрящей суставов;
- интенсивной болью;
- ограничением подвижности.
Плоскостопие у взрослых
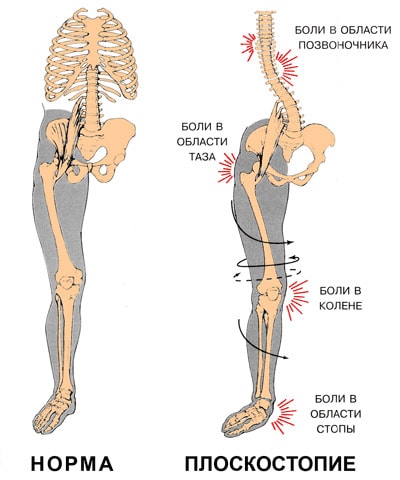
Уже в молодом возрасте плоскостопие, оставленное без внимания, проявляет себя дискомфортом в икроножных областях, повышенной утомляемостью при ходьбе и беге. В действительности, первые симптомы могут сигнализировать об обширных, но пока не проявившихся проблемах.[2] Уплощение сводов стопы ведёт к нарушению биомеханики ходьбы. Теряются присущие здоровой стопе податливость и амортизация, так необходимые для сглаживания неровностей и толчков при ходьбе. Без этого важного свойства не «погашенную» стопой нагрузку принимают на себя суставы. Организм пытается себя защитить себя — идёт вынужденное перераспределение нагрузки при ходьбе. Увы, не лучшим образом. Это затрагивает не только стопы и голени. Цепочка патологических сдвигов идёт восходяще: от неправильно перераспределённой нагрузки страдают суставы стопы, голеностопные, коленные и тазобедренные суставы. Конечным «адресатом» плоскостопия, становится позвоночник,[29] а обширная симптоматика проблем с позвоночником и трудности в лечении знакомы пациентам и известны каждому клиницисту.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы плоскостопия
Симптомы заболевания проявляются быстро, но неспецифично, так как плоскостопие — диагноз клинического поиска. Это значит, что больной почти не предъявляет жалоб, а заболевание выявляет врач, как правило, во время профилактического осмотра.[16]
Отчасти, в скудной симптоматике и отсутствии жалоб есть положительный момент — плоскостопие протекает компенсировано, не принося дискомфорта пациенту. Если человек не подвергает себя физическим нагрузкам, такое состояние может затянуться на годы, не влияя на самочувствие и трудоспособность.
Первые признаки плоскостопия
Внимательный опрос всё же позволяет выявить самые частые симптомы:
- повышенную утомляемость ног при ходьбе и длительном стоянии;
- дискомфорт и болезненность в стопах.[3]
Пациенты отмечают быстрое появление усталости в стопах и икроножных областях при ходьбе и длительном статичном положении. Возникает спастическая, ноющая боль, проходящая после отдыха в горизонтальном положении. Дискомфорт в стопах и в голенях может предшествовать боли.
Часто больные замечают прогрессирующий характер симптомов — указанные жалобы начинают появляться уже при меньших нагрузках, а дневной отдых не снимает негативные ощущения полностью. Отдельным, хоть и редким симптомом является отёчность стоп и голеней, появляющаяся к вечеру.[18]
Обращает на себя внимание и трудность подбора обуви, несоответствие её привычного размера. Пациентам с плоскостопием даже качественная обувь может казаться неудобной из-за нарушения анатомии стопы. При плоскостопии распластанность стопы ведёт к постепенному увеличению длины следа, что вынуждает пациентов покупать обувь «свободнее» на 0,5-1 размера.
Отдельным симптомом при плоскостопии является неравномерное изнашивание обуви — пациенты замечают несимметричное истирание подошв обуви. К тому же, подошва истирается сильнее и в нехарактерных (сравнительно с обувью здорового человека) местах.[24]
Ранним симптомом является нарушение позы и походки — в положении стоя, легко заметить патологическую установку ног. При ходьбе этот дисбаланс выглядит ещё грубее, проявляясь асимметрией походки, её «неуклюжестью» и механичностью.[9]
В силу компенсаторных возможностей организма большинство симптомов обычно не специфичны, субъективны и не расцениваются серьёзно из-за их слабой выраженности. В связи с этим требуются комплексные и объективные методы диагностики.
Патогенез плоскостопия
Патогенез плоскостопия разнится. Изменчивым является только инициирующий (причинный) фактор. Остальной каскад нарушений, как правило, одинаковый и не зависит от причины.
Несостоятельность мышечной и фиброзной тканей — глобальный патогенетический ключ плоскостопия. Под несостоятельностью указанных тканей понимают нарушение их растяжимости. Это характерно для системных особенностей организма, например, для дисплазии соединительной ткани.[10]
Если говорить о связках, то в случае плоскостопия им характерна повышенная растяжимость. Они не способны выдерживать весовые (статические) нагрузки, что ведёт к «распластыванию» (потере формы) стопы.
Крепость связок, их свойство сохранять форму — то, что вместе с мышцами позволяет поддерживать постоянство сводов стопы. Мышцы же выступают в роли динамического компонента. В отличие от связок, они легко изменяют свою длину, адаптируя своды стопы к ударным нагрузкам при ходьбе.[17] Это позволяет за счёт тонуса формировать своды стопы, отчасти изменяя их выраженность.
Стопа с врождённо состоятельными связками и мышцами способна сохранять постоянство сводов даже в неблагоприятных условиях, например, на фоне избыточного веса и физических перегрузок. Врождённая предрасположенность к плоскостопию в виде несостоятельности мышц и связок, в свою очередь, приведёт к плоскостопию даже при исключении всех потенциально провоцирующих факторов плоскостопия.[19]
Не менее важно состояние костной ткани, вовлечённой в патогенез плоскостопия. Пластичность кости, степень её зрелости и способность к трансформации по-своему влияют на развитие плоскостопия: пока эти «параметры» корректируемы (в детском возрасте), есть шанс изменить ход болезни.[1]
Возрастной патогенез плоскостопия влияет на обратимость процессов — возможность повернуть вспять процессы плоскостопия. Данное заболевание, развившееся у взрослого человека, не может быть излечено радикально: отсутствие активного роста костей стопы, сниженная способность к восстановлению мышечной ткани и сформировавшиеся связки не дают шанса воздействовать на звенья патогенеза.[35]
Немалую роль в формировании плоскостопия играют вторичные изменения — те проявления, с помощью которых организм адаптируется к потерявшей свою упругость стопе. Они происходят не только в самой стопе, но и в других сегментах опорно-двигательной системы. В случаях стойких изменений клиническое течение плоскостопия разительно отличается от варианта течения заболевания без вторичных нарушений. Помня о вторичных патогенетических проявлениях, врачи не всегда стремятся их излечить, расценивая как допустимую приспособительную реакцию.[16]
Классификация и стадии развития плоскостопия
Выделяют два вида плоскостопия:
- врождённое плоскостопие, или первичное — возникающее как самостоятельное заболевание;
- приобретённое плоскостопие, или вторичное — ставшее проявлением другого заболевания.
Плоскостопие классифицируется и по причинам появления:[33]
- Врождённая предрасположенность к плоскостопию — возникает на этапе внутриутробного развития и приводит к неблагоприятному и быстро прогрессирующему плоскостопию с появлением деформаций стопы на фоне грубых анатомических нарушений.[19]
- Статическое плоскостопие — медленно прогрессирующий вариант заболевания, связанный с недостаточностью мышечно-связочного аппарата стопы. В этом случае развитие заболевания зависит от образа жизни пациента (характера его работы, физических нагрузок и сопутствующих заболеваний).
- Рахитическое плоскостопие — развивается на фоне общего заболевания, когда костная ткань утрачивает жёсткость и легко теряет форму даже без нагрузок.
- Паралитическое плоскостопие — возникает как результат нарушения функции мышц. В этом случае мышцы не контролируются организмом (либо контролируются не в полной мере) по причине неврологических нарушений.
- Травматическое плоскостопие — результат травмы (как правило, перелома). Своды стопы опускаются из-за нарушения её анатомии после перелома трубчатых или губчатых костей стопы.
По характеру снижения высоты сводов выделяют:
- поперечное плоскостопие — снижение (или полная утрата) поперечного свода стопы;
- продольное плоскостопие — снижение (или полная утрата) продольного свода стопы;
- комбинированное плоскостопие — сочетанное уплощение продольного и поперечного сводов.[9][16]
Степени плоскостопия
Клиническое значение представляет классификация плоскостопия по степени: прогрессивно снижающийся свод стопы от первой до третьей степени. Эта классификация рентгенологическая, а потому весьма объективная. Рентгеновский снимок используется для анализа углов свода стопы и оценки дополнительных костных изменений на фоне плоскостопия.
Для формирования диагноза также применима классификация плоскостопия с учётом осложнений, в которой указывается факт осложнения и его разновидность.[33]
Стадийность течения плоскостопия не выделяется большинством авторов. Памятуя о показаниях и противопоказаниях к ортопедической коррекции, простое разделение на фиксированное и нефиксированное плоскостопие вполне себя оправдывает.
При фиксированном плоскостопии уплощённость сводов стопы сохраняется даже без нагрузки. При нефиксированном плоскостопии своды стопы «возвращаются», как только прекращается нагрузка на ноги. Часто выражение «фиксированное плоскостопие» путают с понятием «статическое плоскостопие», несмотря на то, что термины принадлежат классификациям по разным признакам.
Осложнения плоскостопия
Осложнения возникают в результате длительно протекающего плоскостопия. Нарушение конфигурации стопы приводит к дисбалансу нагрузок в её определённых частях. Длительное время организм работает, приспособившись к проблемам и не «выдавая» их.[25] Но в итоге возникает каскад осложнений:
- фасциит/миозит (воспаление мышц и их оболочек);
- остеоартрит (разрушение суставов);
- деформации пальцев стопы;
- нарушение походки;
- компенсаторные заболевания других суставов и позвоночника.
Отдельным пунктом осложнений стоят местные нарушения: появление натоптышей, мозолей, потёртостей и врастание ногтей.
Указанные осложнения могут проявляться как по отдельности, так и в комплексе.
Самое очевидное осложнение, с которым больные обращаются к врачу — миофасцит и связанный с ним болевой синдром.[9] Боль возникает из-за воспаления мышц стопы и их оболочек, чрезмерно растянутых на распластанном костном каркасе стопы. Неестественная установка плоской стопы приводит к ударной нагрузке во время ходьбы — происходит микротравматизация одних и тех же участков. Так, стопа травмируется ежедневно, не имея возможности и времени для заживления, а боль при этом сохраняется.
Остеоартрит — результат длительных многолетних перегрузок суставов уплощённой стопы. Он характеризуется преждевременной изношенностью суставов, не свойственной пациенту в его возрасте. Истончается суставной хрящ, страдают мягкие ткани, окружающие сустав, нарушается подвижность и появляется боль в суставе.
Деформация пальцев — прогнозируемый итог плоскостопия, протекающего без лечения и коррекции.[22] Ослабленный связочный аппарат и мышцы не сохраняют правильного соотношения костей стопы — пальцы «наползают» друг на друга. Появляются деформации по типу углового отклонения, когтеобразных и молоткообразных пальцев, что затрудняет ношение обуви и усугубляет нарушения походки.
Хорошо заметным и часто встречающимся осложнением является вросший ноготь. Пациенты с этим осложнением могут долго лечиться у специалиста-подолога, не сразу попадая к травматологу-ортопеду. После ортопедической коррекции плоскостопия, как правило, проблема с вросшим ногтем отступает.[10]
Почему при плоскостопии нарушается осанка
Хромота, отсутствие или укорочение фазы переката стопы, вынужденная установка стопы — всё это делает походку человека с плоскостопием узнаваемой издалека. Такая походка в итоге приводит к перегрузочным реакциям в других суставах нижних конечностей, позвоночнике и нарушениям осанки.[32]
Все перечисленные осложнения приведены в порядке убывания частоты их встречаемости. Однако длительный «стаж» плоскостопия и отсутствие лечения могут привести к появлению любого из этих осложнений.
Диагностика плоскостопия
Плоскостопие диагностируется путём детализации жалоб пациента. Проводится опрос для уточнения образа жизни, характера нагрузок и предрасположенности к деформации.
Ведущую роль в диагностике играет обыкновенный осмотр стоп. Существует изобилие клинических тестов и методик, позволяющих без использования аппаратуры не только выставить диагноз, но и получить информацию о степени заболевания и осложнениях.[10]
Врач выполняет осмотр под нагрузкой, без нагрузки и в динамических условиях (при ходьбе). Для объективизации картины оценивается степень снижения сводов стопы в сантиметрах, уточняется характер установки стоп угломером.
Первичный осмотр с клиническими тестами и грамотно собранный анамнез — важный этап диагностики плоскостопия, проводимый без сложных инструментальных исследований.
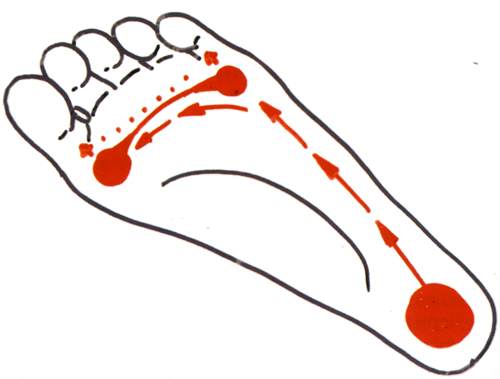
При массовом обследовании стоп с целью выявления бессимптомного плоскостопия (скрининг) хорошо зарекомендовал себя метод плантоскопии.[30] Его суть заключается в изучении отпечатка стопы в положении стоя. В норме стопа с хорошо выраженными сводами не полностью соприкасается с опорной поверхностью: пятно контакта вырисовывается отчасти в переднем отделе стопы, по её наружному краю и в пяточной области. Чем сильнее выражено плоскостопие, тем обильнее заполняется контур стопы и исчезают естественные «просветы».
Плантоскопия позволяет увидеть и оценить отпечаток стопы на специальном опорном экране. Иногда плантоскопию называют подоскопией, подографией и плантовизиографией.[25] Существующие разновидности плантоскопии не влияют на суть метода: плантография — отпечаток на бумаге, компьютерная плантоскопия — изображение на мониторе.
После нанесения меток на отпечаток/изображение следа легко определяется вид и степень плоскостопия.[30][36] Эта процедура даёт возможность быстро, точно и безвредно выявить патологию, направляя пациентов для дальнейшего детального обследования.
«Золотым стандартом» диагностики является рентгенография стопы. Получив рентгеновский снимок стопы и измерив расстояния между костными ориентирами, врач обладает точной информацией о заболевании.[28] Снимок пригоден для определения степени плоскостопия, оценки осложнений в виде артроза и выявления деформации.[5] Кроме того, рентгенография обязательна в экспертных вопросах трудоспособности, пригодности к военной службе и спортивным нагрузкам.
Чем плоскостопие отличается от косолапости
Плоскостопие и косолапость различаются даже внешне: при плоскостопии теряется высота продольного и поперечного сводов стопы (исчезает арка стопы), а при косолапости стопа поворачивается внутрь и сгибается в сторону подошвы, что выглядит как избыточно глубокий свод стопы.
Лечение плоскостопия
Плоскостопие лечится как консервативно (безоперационно), так и оперативно. Способ лечения определяется индивидуально для каждого пациента. Учитываются:
- возраст больного;
- степень плоскостопия;
- его прогрессирование;
- наличия осложнений;
- ограничение жизнедеятельности пациента и его потребности в обезболивающих препаратах.
Независимо от выбранной врачом тактики лечения плоскостопия, на быстрый и идеальный результат рассчитывать не приходится, так как плоскостопие — тяжело поддающаяся коррекции патология, требующая не только скрупулёзности от врача и полного понимания происходящего, но и выдержки, сил и дисциплины от пациента.
Лечение плоскостопия длительное и обязательно комплексное. Зачастую хорошим результатом считается отсутствие прогрессирования плоскостопия. Основная масса пациентов получает консервативное лечение.
Результативность лечения у детей выше, чем у взрослых пациентов. По причине продолжающегося формирования и роста стопы полное излечение у них вполне достижимо. В случае плоскостопия у взрослых применяется поддерживающая терапия, направленная на предупреждение ухудшения состояния.
Комплексное лечение плоскостопия включает:
- противовоспалительную терапию;
- лечебную физкультуру на укрепление мышц стопы и голени;
- физиотерапию;
- применение ортопедических стелек;
- кинезиотейпирование;
- дозирование физических нагрузок;
- правильный выбор обуви.
Противовоспалительная терапия снимает болевые ощущения, вызванные воспалением, расширяя двигательный режим пациента.
Физические упражнения при плоскостопии
Лечебная физкультура призвана укрепить мышцы, способные формировать своды стопы. Проводится она с учётом тонизирования ослабленных групп мышц и одновременного расслабления спазмированных мышц. Это позволяет отчасти вывести стопу из патологической установки.[13]
Другие методы лечения плоскостопия
Физиотерапия выполняет дублирование функций лечебной физкультуры, но без активного участия пациента.
Использование ортопедических стелек позволяет быстро и безболезненно скорректировать неправильное положение стопы.[24] Стелька выполняет пассивную коррекцию — она приносит выраженное облегчение, но не улучшает состояние мышц. Потому стелька не должна расцениваться как единственный метод лечения.
Кинезиотейпирование — относительно новый способ терапии, пригодный для решения задач обезболивания, противоотёчного эффекта, поддержания тонуса мышц, профилактики травм и маршевых перегрузок на фоне плоскостопия.
Пациенты с плоскостопием должны соблюдать лечебный режим — ограничивать длительные пешие передвижения, статические нагрузки в положении стоя, перенос тяжестей.[31]
Какая обувь нужна при плоскостопии
Обувь должная быть удобной, хорошо держать форму и фиксировать стопу, а также иметь жёсткую подошву и невысокий каблук.[10][15]
Операция при плоскостопии
Ожидать восстановления сводов стопы у взрослого пациента, даже после проведённого в полном объёме консервативного лечения, не имеет смысла. Стопа уже не пластична и не может изменить свою форму, так как прекратила рост.[9]
Одним из радикальных методов лечения у взрослых может стать операция, однако и здесь есть досадные особенности. Техника операций предполагает вмешательство на мягких тканях, в основном на сухожилиях. Эти пластические операции призваны восстановить своды стопы.[4] Такая специфика приводит к частым рецидивам — плоскостопие возникает вновь, спустя несколько лет после операции. Это связано с растяжимостью тканей, посредством которых выполнялась пластика.[26] Попытки работы на костях или применение искусственных трансплантатов тоже не увенчались успехом.
Хорошие результаты наблюдаются после корригирующих операций. В этом случае пластика сводов стопы не выполняется.[21] Хирург устраняет возникшие в результате плоскостопия деформации, ликвидирует анатомические преграды, ограничивающие функцию стопы, не влияя на изначальную их причину.[12] Подобная симптоматическая хирургия помогает улучшить качество жизни и повысить активность пациентов.[14]
Массажные коврики при плоскостопии
Массажные коврики будут полезны детям от 3 до 5 лет. Их рекомендуется применять не только при патологии стопы, но и здоровым детям для правильного её формирования. Однако коврики нельзя считать самостоятельным способом лечения и профилактики, это только часть комплексной лечебной физкультуры. Кроме того, учитывая непоседливость детей и быструю потерю интереса к упражнениям, очень сложно добиться того, чтобы ребёнок тренировался на нём столько, сколько необходимо.
Хороший массажный коврик должен повторять свойства природной поверхности: содержать шероховатые участки различной формы и размера, выпуклости и впадины, плавные и прерывистые рельефы, элементы различной жёсткости. Несмотря на термин «массажный», принцип работы коврика заключается не в массаже, а в тренировке мышц имитацией нагрузок, необходимых нашим стопам.
Как выбрать ортопедические стельки при плоскостопии
Выбор ортопедических стелек при плоскостопии основан на диагнозе, выставленном ортопедом-травматологом. Грамотный врач порекомендует не только вид стелек, но и необходимые ортопедические элементы, которые должны в них содержаться. Это позволит выбирать изделия, не привязываясь к определённым производителям.
Подбирая стельки при плоскостопии самостоятельно, можно не только не получить пользы, но и ухудшить состояние. Если обстоятельства всё же вынуждают делать самостоятельный выбор, лучше купить стельки с одноимённым названием патологии стопы. Стельки не должны быть жёсткими, их нужно тщательно примерять. Именно в ходе примерки можно выяснить, что они не подходят: в этом случае сразу же возникнет боль в месте давления стельки. При удачном выборе она, как правило, будет легко давить на кожу.
Прогноз. Профилактика
Прогнозы плоскостопия зависят от причин его возникновения.
Если плоскостопие развилось в раннем возрасте на фоне тяжёлых системных заболеваний скелета (в том числе врождённой патологии), то протекает оно неблагоприятно. В этом случае плоскостопие не ограничивается лишь утратой сводов стопы — в скором времени возникают осложнения в виде грубых деформаций, устойчивых к попыткам ортопедической коррекции. Рано развивается остеоартрит с присущим ему болевым синдромом и дисфункцией суставов. Активность пациентов ограничивается, возникает риск инвалидизации.[20] Похожим образом может протекать и паралитическое плоскостопие.
Статическое плоскостопие более «отзывчивое» к терапии. Коррекция образа жизни и традиционное комплексное лечение надёжно замедляют развитие плоскостопия, которое в подобном своём проявлении редко приводит к утрате трудосопособности.
Посттравматическое плоскостопие требует агрессивного хирургического подхода. Своевременно и качественно сопоставленный перелом и восстановленная анатомия стопы позволит предупредить «проседание» сводов.
Профилактика плоскостопия — нетривиальная задача. Она направлена на контингент детского возраста. Требуется пристальное наблюдение в рамках плановых осмотров травматолога. Важно не пропустить интервал, когда плоскостопие впервые проявляется у ребёнка.[20] Этот период благоприятный для лечения, оно окажется эффективным и незатяжным. Увы, интервал этот очень короткий. Инструктаж родителей с целью самоконтроля и обучение ортопедической гигиене — шанс на значительное снижение рисков плоскостопия.[11] Своевременное лечение заболеваний, провоцирующих плоскостопие, снижает процент патологии.
Анализ физических нагрузок и их дозирование актуальны как для детей, так и для взрослых.[23] Это связано с тем, что плоскостопие на фоне перегрузок часто встречается не только в быту, но и в спорте высоких достижений.[8]
Единственный способ активной профилактики плоскостопия — возвращение функции стопы.[7] Только потребность в сложных, ловких и отточенных движениях будет формировать у растущего ребёнка мышечный массив, «вытягивающий» кости стопы с характерными для неё особенностями сводчатости.
Освобождая стопу из «заточения» в обуви, возвращая стопе возможность преодоления рытвин, перепадов и кочек, мы побуждаем её развитие. Стопа подвластна правилам развития органа. Потребность в функции порождает характерную для органа анатомию — незыблемое утверждение эволюционной теории. Задача реабилитологии и гигиены — сформировать новый алгоритм нагрузок, тренировок, образцов поведения, которые позволят не утратить здоровье стопы в современных условиях.[27]
Освобождение от армии при плоскостопии
От призыва на военную службу освобождает лишь 3-я степень продольного плоскостопия. При 1-й степени выставляется категория годности А, при 2-й степени — категория годности Б.
Дают ли освобождение от физкультуры ребёнку при плоскостопии
Ребёнка освобождают от физкультуры, если появились симптомы: боль в определённых группах мышц голени и стопы. Боль возникает во время занятий физкультурой или вскоре после неё и снижает переносимость нагрузки. При прогрессировании или тяжёлой степени плоскостопия и неблагоприятном прогнозе врач может рекомендовать исключить отдельные виды нагрузки, например длительный бег и прыжки.
Какими видами спорта можно заниматься при плоскостопии
Если выполнена ортопедическая коррекция (стельками или обувью) и при тренировках не возникает боль в стопе, то можно заниматься любыми видами спорта. Когда из-за плоскостопия не получается выполнять поставленные спортивные задачи, рекомендуется перейти на любительский уровень тренировок.
Плоскостопием называется заболевание, проявляющееся как деформация формы стопы.
Стопа – это природный амортизатор, предохраняющий организм от тряски при ходьбе и позволяющий удерживать равновесие при движении. Стопа пружинит, поскольку касается земли; не всей поверхностью сразу, а лишь ее частью (опорными точками). В результате под стопой возникает некоторый объем пустого пространства. При повышении нагрузки (например, при совершении шага) стопа немного проседает, пользуясь этим объемом; это позволяет избежать жесткого соприкосновения с опорной поверхностью, то есть самого настоящего удара.
При рассмотрении формы стопы выделяют два свода – продольный и поперечный. Продольный свод – это изогнутость стопы по внутренней стороне от пятки до сустава большого пальца. Обычно он хорошо виден. Поперечный свод
менее заметен. Он представляет собой арку у основания пальцев ног (там, где кончаются плюсневые кости). Положение костей, при котором оба свода имеют выраженный характер, фиксируется связочно-мышечным аппаратом. При ослаблении мышечно-связочного аппарата нормальная форма стопы нарушается. Выраженность сводов утрачивается, стопа оседает, распластывается. Подобная патология и определяется как плоскостопие.
Каким бывает плоскостопие
Деформация стопы может привести к уплощению продольного свода, в этом случае говорят о продольном плоскостопии. Распластанность переднего отдела стопы называется поперечным плоскостопием. Если деформация затронула оба свода стопы, диагностируется комбинированное плоскостопие.
Плоскостопие может быть врожденным. В этом случае неправильное развитие стопы происходит из-за внутриутробных пороков. Это – достаточно редкое явление. Гораздо чаще имеет место приобретённое плоскостопие, которое может развиться в любом возрасте.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины плоскостопия
Приобретенное плоскостопие классифицируется в зависимости от причины, вызвавшей деформацию стопы. Различают:
- травматическое плоскостопие. Развивается как следствие травмы – перелома костей стопы, голеностопного сустава, повреждения соединительных тканей свода стопы;
- паралитическое плоскостопие. Возникает в результате паралича мышц стопы (например, как осложнение перенесенного полиомиелита);
- рахитическое плоскостопие. При рахите у детей в период интенсивного роста нарушается минерализация костей: они становятся податливыми и мягкими. Это касается и костей стопы, которые деформируются под тяжестью тела ребенка;
- статическое плоскостопие. Возникает в тех случаях, когда мышечно-связочный аппарат стопы не справляется с выпавшей на него нагрузкой. Это наиболее распространённый вид плоскостопия (более 82% всех случаев).
Статическое плоскостопие не обусловлено каким-либо заболеванием. Оно может развиться как у ребенка, так и у взрослого. Основные факторы, способствующие его возникновению, следующие:
- врожденная слабость связок;
- избыточный вес;
- слабость мышц и связок стопы, развившаяся в результате низкой физической активности (малоподвижного, прежде всего сидячего образа жизни);
- неправильно выбранная обувь. Женская обувь на высокой платформе или высоком каблуке практически гарантированно приводит к плоскостопию;
- повышенные нагрузки на стопу, вызванные обстоятельствами жизни (беременность, профессиональная деятельность, связанная с постоянным пребыванием на ногах и т.п.).
Последствия плоскостопия
Плоскостопие приводит к потере амортизационной способности стопы. В результате весь костный аппарат начинает испытывать жесткие толчки при ходьбе. Сотрясение передается вверх по скелету и достигает головного мозга. При сильном плоскостопии эти сверхнормативные нагрузки сказываются в различных местах, вызывая:
- изменение походки и осанки. Походка становится тяжелой, «косолапой»;
- заболевания стопы и боли в стопе;
- заболевания коленных суставах (деформирующий артроз, воспаление менисков, разболтанность коленного сустава) и боли в коленях;
- заболевания тазобедренного сустава (коксартроз);
- заболевания позвоночника (остеохондроз, сколиоз, грыжи межпозвоночных дисков, радикулит) и боли в спине;
- головные боли.
Симптомы плоскостопия
Симптомы плоскостопия зависят от его вида и стадии развития заболевания.
В развитии продольного плоскостопия выделяют следующие стадии: предболезнь, перемежающееся плоскостопие, плоскостопие I-й, II-й и III-й степени тяжести.
Первые признаки плоскостопия
О том, что у вас плоскостопие могут свидетельствовать следующие признаки:
- ваша обувь обычно стаптывается и изнашивается с внутренней стороны;
- при ходьбе ноги быстро устают;
- при работе «на ногах» ноги устают и к концу дня отекают. Обычно отечность наблюдается в районе лодыжек. Могут быть судороги;
- вы обнаруживаете, что вам нужна обувь на размер больше, словно нога выросла. Или прежняя обувь становится слишком узкой.
Стадия предболезни
Стадия предболезни характеризуется возникновением усталости ног и болью в стопе после длительных статических нагрузок, то есть если приходится долго стоять или много ходить. Возникающий дискомфорт или боли в стопах свидетельствуют о несостоятельности связочного аппарата. При этом форма стопы еще не нарушена.
Перемежающееся плоскостопие
На стадии перемежающегося плоскостопия стопа теряет свою форму при нагрузках, но после отдыха форма стопы восстанавливается.
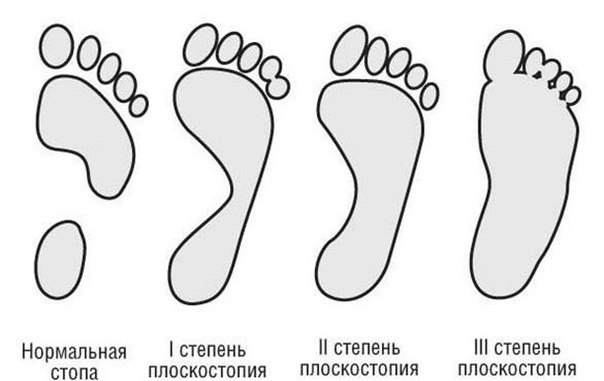
Плоскостопие I-й степени
Плоскостопие I-й степени – это слабовыраженное плоскостопие. Деформация стопы незначительная. Продольный свод сохраняется и имеет высоту не менее 25 мм. При надавливании на стопу могут возникать болезненные ощущения. Немного меняется походка. При ходьбе быстро возникает усталость. К вечеру стопа может отекать.
Плоскостопие II-й степени
При плоскостопии II-й степени продольный свод стопы – не выше 17 мм. Отмечаются постоянные и довольно сильные боли в стопах, боль может подниматься до коленного сустава. Больной испытывает затруднения при ходьбе.
Плоскостопие III-й степени
Плоскостопие III-й степени характеризуется значительной деформацией стопы. Продольный свод практически отсутствует. Сильные боли затрудняют даже непродолжительную ходьбу. Отечность стоп и голеней сохраняется практически постоянно. Может болеть поясница, появляются сильные головные боли.
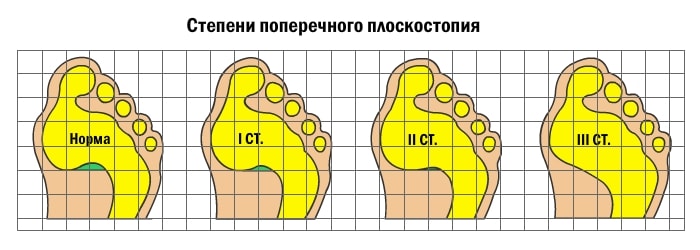
Поперечное плоскостопие
Развитие поперечного плоскостопия приводит к тому, что пальцы приобретают молоткообразную форму. В результате проседания поперечного свода плюсневые кости смещаются; большой палец отклоняется к наружной стороне стопы, при этом начинает выпирать головка первой плюсневой кости. Визуально это выглядит так, что в основании большого пальца растет косточка. Чем выше степень поперечного плоскостопия, тем больше отклонение большого пальца. В районе выпирающей косточки может наблюдаться боль, отечность и покраснение. Это свидетельствует о воспалении сустава.
Методы диагностики плоскостопия
Диагностика плоскостопия проводится врачом травматологом-ортопедом. Степень плоскостопия определяется с помощью инструментальных методов исследования.
Плантография
Плантография – это определение плоскостопия по отпечатку подошвенном поверхности стопы, полученном на специальном оборудовании (плантографе).
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения плоскостопия
Полное излечение плоскостопия возможно только в детстве, поскольку у детей костный и мышечно-связочный аппараты находятся ещё в процессе формирования, и, устранив патологию, можно добиться последующего закрепления правильной формы стопы. Во взрослом возрасте речь идет лишь о некотором улучшении ситуации и остановке процесса дальнейшей деформации стопы.
Лечение плоскостопия у взрослых направлено, прежде всего, на снятие болевого синдрома и укрепление мышц и связок стопы.
Большое значение имеет ношение ортопедических стелек, позволяющих правильно распределять нагрузку по поверхности стопы. Ортопедические стельки-супинаторы возвращают стопе нормальное положение, выполняя при этом функцию амортизатора.
Обувь должна быть удобной, обязательно не тесной, с широким носком и на невысоком каблуке.
Травматологи-ортопеды «Семейного доктора» произведут диагностику заболевания (выявят степень плоскостопия) и назначат индивидуальный курс лечения. Чем раньше Вы обратитесь к врачу, тем меньшей деформации подвергнется Ваша стопа. При плоскостопии I-й степени еще возможна коррекция, дальше – только торможение деформации.
Медикаментозная терапия
Целью медикаментозной терапии при плоскостопии является снятие боли.
Лечебная физкультура
Ведущую роль в курсе лечения играет лечебная гимнастика, которой необходимо заниматься ежедневно. Комплекс лечебных упражнений подбирается лечащим врачом в зависимости от формы и положения стопы, возраста пациента и других индивидуальных особенностей. Такие специальные упражнения необходимо сочетать с обычными упражнениями для укрепления мышц голеней и стоп.
Подробнее о методе лечения
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Фото и видео галерея
Оцените, насколько был полезен материал
Лечение плоскостопия с помощью ортопедической обуви, корректоров и вкладышей
Ортопедические стельки и вкладыши позволяют бороться со многими заболеваниями стопы, в том числе они могут исправить плоскостопие, а также послужить хорошей профилактикой.
Виды плоскостопия
Данное заболевание классифицируется по происхождению на:
- врожденное – обнаруживается обычно после 6 лет;
- статическое – самое распространенное, формируется из-за слабости мышц стопы, голени, а также связок;
- паралитическое – возникает при парезе и параличе мышц голени и стопы;
- травматическое – формируется после травм, когда происходит перелом голеностопа, пяточной кости, лодыжки.
Также выделяют поперечное, продольное и смешанное плоскостопие.
Поперечное
Встречается в 50% случаев. Характеризуется понижением поперечного свода стопы, в связи с чем она становится короче на фоне увеличения ее передней части. Большой палец отклоняется. Причина – слабость мышц и связок. Группа риска – люди в возрасте от 35 до 50 лет.
Продольное
Продольный свод стопы уплощается, почти вся ее поверхность соприкасается с полом, несколько увеличивается размер ноги. Болезнь проявляется сильнее у полных людей, беременных женщин. Основная группа риска – люди со стоячей работой, имеющие большой лишний вес, а также молодые женщины (16-25 лет).
Комбинированное (смешанное, продольно-поперечное)
Поперечный и продольный своды стопы уплощаются. В связи с этим растет площадь опоры, поэтому пациенты редко предъявляют жалобы на болевой синдром.
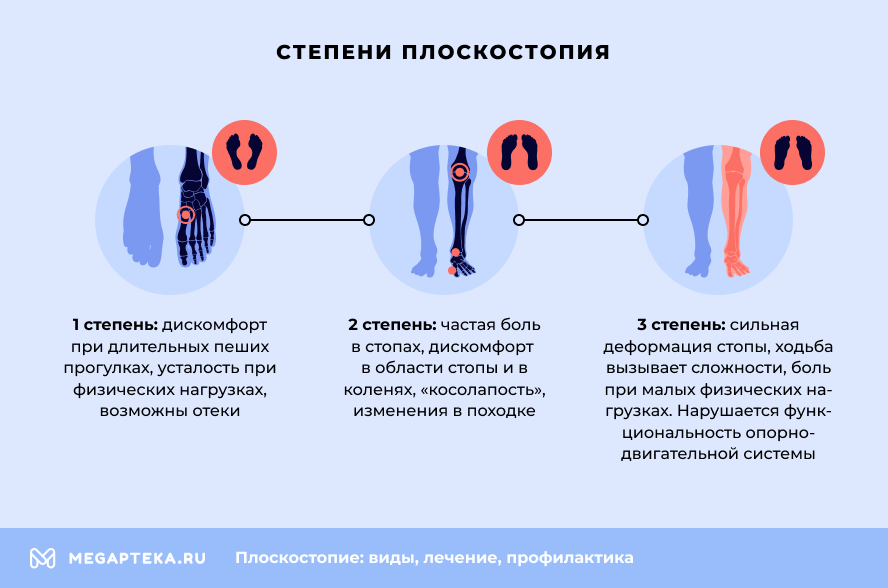
Выделяют три степени этого заболевания:
- Первая. У больного к вечеру отекают ноги, после физической нагрузки появляется боль, проходящая в покое. Немного меняется походка.
- Вторая. Характеризуется сильной болью, поэтому, в отличие от 1 степени, люди быстрее обращаются к врачу, чтобы исправить такое плоскостопие, – при 2 степени становится даже трудно ходить. Своды почти исчезают.
- Третья. Сопровождается сильной болью в коленях, голенях, стопе, человек испытывает головную боль, дискомфорт в пояснице, ему тяжело пройти даже малое расстояние.
Как исправить плоскостопие у ребенка или взрослого, можно ли скорректировать врожденную патологию?
Существует две основные методики терапии – консервативное и хирургическое лечение.
Консервативные методы
После проведения рентгенографии врач-ортопед может назначить один из этих методов коррекции или несколько из них:
- ЛФК;
- прием нестероидного противовоспалительного препарата для избавления от боли и воспаления;
- массаж, усиливающий кровообращение в ногах и обмен веществ;
- использование супинаторов, которые укрепляют ослабленные мышцы;
- подбор корректирующей и поддерживающей обуви;
- проведение травяных ванночек для ног для снятия болей в суставах, усталости и напряжения.
Перечисленные методы не позволяют исправить поперечное или другое плоскостопие у взрослых, они выступают как средства сдерживания болезни и облегчения состояния. Для детей прогноз гораздо лучше. Главное – вовремя обнаружить врожденную или приобретенную патологию и начать лечение.
Хирургические методы лечения
Операбельное лечение показано взрослым после того, как испробованы консервативные методики без видимого результата. В зависимости от индивидуальных особенностей и вида заболевания, могут проводиться следующие манипуляции:
- удаление фаланги, которая патологически разрослась;
- вырезание плюснефалангового сустава, после этой процедуры связки фиксируются металлическим крепежом;
- удаление наростов на костных тканях стопы;
- и др.
После этого необходимо пройти этап реабилитации, во время которого проводятся физиопроцедуры, назначается щадящий режим нагрузки.
Как ортопедические стельки и вкладыши помогают устранить болезнь?
Применение стелек и вкладышей – возможность исправить плоскостопие в домашних условиях, так как эти лечебно-профилактические изделия:
- поддерживают нормальное функционирование опорно-двигательного аппарата;
- стимулируют кровообращение;
- помогают восстановиться после травмы;
- снижают болевой синдром в суставах и мышцах ног;
- предотвращают повреждения при занятиях спортом;
- правильно распределяют нагрузку при ходьбе, что особенно важно для пожилых людей, беременных женщин, людей с избыточным весом;
- снижают нагрузку на голеностопный, тазобедренный, коленный суставы и позвоночник.
При продольной разновидности заболевания стельки позволяют:
- улучшить амортизацию стопы;
- уменьшить нагрузку на позвоночник и суставы ног при ходьбе;
- снизить боль и утомляемость.
При поперечном виде патологии:
- снижают вероятность отека;
- профилактируют мозоли и натоптыши;
- сохраняют правильный просвет стопы;
- позволяют правильно ставить ногу;
- снижают боль.
Лечебные и профилактические стельки
Назначение и особенности профилактических стелек
Готовые ортопедические стельки, которые можно приобрести в аптеке или магазине, поддерживают свод стопы. Своды могут не выдержать при больших физических нагрузках, беременности, резком увеличении веса, в пожилом возрасте, у людей, которые ослаблены в связи с другим заболеванием. Чтобы не развилось плоскостопие в этих случаях, нужны профилактические поддерживающие стельки.
Свойства и назначение лечебных стелек
Такие изделия предназначены для тех, у кого уже диагностированы определенные проблемы со ступнями. После точной врачебной диагностики такие изделия изготавливаются индивидуально. В ступне находится 20 суставов и 28 костей. При ходьбе этот отдел ноги выполняет толчковую функцию и поддерживает равновесие. В связи с травмой, неправильным развитием и другими проблемами, согласованность в действии различных частей этой сложной системы нарушается. В результате появляются боли, идут приспособительные реакции, может возникнуть болезненная реакция организма в целом. Задача стельки в данном случае – не только поддерживать своды, но и компенсировать патологию, предотвращать серьезные общие нарушения.
Как подобрать стельки?
Стельки бывают предназначены для спортивной, повседневной и модельной обуви.
- Для спортивной. Имеют амортизирующий каркас, пяточный амортизатор, покрытие повышенной износостойкости, защиту от неприятного запаха.
- Для повседневной с плоской подошвой. Имеют каркас, отличаются высокой жесткостью. Есть и безкаркасные модели, которые могут вставляться абсолютно в любую обувь.
- Для модельной на каблуке. Каркасные модели предназначены для каблука высотой до 4 см. Можно приобрести также стельки для обуви с более высоким каблуком – этот параметр указывается в маркировке. Есть еще вкладыши для половины стопы, снижающие утомляемость от ношения такой обуви.
При продольном плоскостопии готовые стельки выбирают с учетом выраженности патологии. При 1-й и 2-й степени можно приобрести лечебно-профилактические вкладыши. При 3-й нужна консультация врача, который назначит лечебные изделия для коррекции нарушений.
При поперечном плоскостопии обычно выпирает косточка большого пальца. При тяжелом протекании болезни может выгибаться палец. Для коррекции используют продольно-поперечные ортезы, которые поддерживают всю ступню.
Стельки делятся на каркасные и безкаркасные. У первых присутствует каркас из пластика или ЭВА. Он эффективно поддерживает ступню в правильном положении. Модели без каркаса производятся из несминаемого материала, но все равно они более мягкие.
Индивидуально изготовленные лечебные стельки нужны при сильной деформации и разрастании суставов. Если болезнь замечена на начальной стадии, можно приобрести готовые изделия. Их выбор очень большой, они имеют сложную, продуманную конструкцию, фиксируют ступню в правильном положении, корректируя ее. Тип стельки выбирают, в зависимости от симптомов. Например, при болях в области пятки показаны изделия с пяточным амортизатором. Если обувь стаптывается на одну сторону, то рекомендуется приобрести вальгусные стельки.
Остались вопросы? Позвоните!

Единый номер телефона +7 (812) 407-27-73
E-mail: info@orto-s.ru
Заказать обратный звонок
Гели-бальзамы для ногКремы для ногОртопедические стельки
Содержание статьи
- Что такое плоскостопие, его виды
- Причины плоскостопия
- Лечение плоскостопия
- Профилактика плоскостопия
- Какую обувь носить при плоскостопии?
- Плоскостопие 2 степени: берут ли в армию
- Задайте вопрос эксперту по теме статьи
Что такое плоскостопие, его виды
Первые ассоциации с диагнозом «плоскостопие» — это пустяковая патология, способ отказа от службы в армии. Но так ли это на самом деле?
Амортизирующие функции при ходьбе выполняют два свода костей стопы: продольный и поперечный. Благодаря образованию своеобразной арки из костей нагрузка равномерно распределяется при движениях. Когда размер «арки» становится меньше или она вовсе отсутствует, стопы при ходьбе соприкасаются с поверхностью. Результат процесса — серьезные повреждения, патологии костей, суставов.
Плоскостопие представляет собой нарушение опорно-двигательной системы, при котором страдает биомеханика, возникают болезненные ощущения при нагрузках. Виды плоскостопия:
- поперечное
- продольное
- продольно-поперечное
- вальгусное
- по степени развития плоскостопия — 1 степень, 2 и 3
Поперечное плоскостопие — это процесс уплощения поперечного свода стопы, которое в дальнейшем приводит к деформированию пальцев. Симптоматика — наличие мозолистых образований, болевой синдром в передней области стопы.
Продольное плоскостопие — это нарушение анатомии продольного свода стопы. При патологии наблюдается картина, когда фактически вся подошва прикасается к поверхности во время ходьбы. Поперечно-продольное — совокупность симптомов обоих вышеперечисленных видов.
Понять, что такое плоскостопие 1, 2 и 3 степени, можно, представив стадии развития заболевания. При первой степени симптомы почти не заметны, присутствует дискомфорт при длительных пеших прогулках. Усталость наступает быстрее при физических нагрузках, возможны отеки.
При второй степени боль в стопах возникает чаще, она становится очень выражена. Дискомфорт ощущается в области стопы и в коленях. Часто отмечается развитие «косолапости», изменения в походке.
При третьей степени стопа деформируется очень сильно, ходьба вызывает сложности. Болевой синдром отмечается даже при малых физических нагрузках. Нарушается функциональность опорно-двигательной системы, нередко ощущается боль в голове. Терапия более успешна, если начинать ее как можно раньше, не доводя патологию до третьей стадии развития.
Причины плоскостопия
Лучший вариант того, как определить плоскостопие — посетить врача. Ребенок или взрослый заметят следующие симптомы:
- Быстрое наступление усталости, ощущения тяжести в ногах при стоянии или пеших прогулках.
- Судорога, отеки в области лодыжек, голеней.
- Для женщин — трудности в ходьбе на каблуке.
- Трансформация размера стопы.
- Сложности с выбором удобной обуви.
- Косолапость, дискомфорт при ходьбе.
Чтобы определить плоскостопие в домашних условиях, необходимо окунуть ступни ног в краску или масло. Далее следует наступить на чистый лист бумаги сначала пальцами, затем пяткой, чтобы остались четкие отпечатки ступней. Краска или масло не должны растечься по листу. Опираться об кресло или стол нельзя, тест проводится стоя.
Изучение полученной картины:
- Серповидная форма отпечатка, отсутствует внутренняя область подошвы — отсутствие плоскостопия.
- Полный отпечаток стопы полых областей— наличие плоскостопия, скорее всего плоско-валгусного.
- Большой полый промежуток между передней и задней областью стопы также свидетельствует о плоскостопии.
Интересный, но не очень эффективный вариант того, как определить плоскостопие у ребенка — попросить его наступить на влажный песок на пляже.
Лечение плоскостопия
При лечении плоскостопия у детей нужно понимать, что до определенного возраста (3-4 года) стопа формируется и растет. Поэтому некоторые отклонения в отпечатке подошвы считаются нормой.
Терапия детей включает в себя выполнение физических упражнений на ортопедических ковриках, массажи, ношение ортопедической обуви. Конкретный перечень упражнений и то, какую обувь при плоскостопии покупать ребенку, назначает врач. Многие задаются вопросом о том, какой врач плоскостопие диагностирует и лечит. Это врач-ортопед или остеопат.
Перед началом лечения плоскостопия у взрослых, нужно провести тщательную диагностику у специалиста для выявления конкретного вида и степени заболевания. После нее врач расскажет, как лечить плоскостопие в домашних условиях, занимаясь специальной гимнастикой.
В комплексе могут помочь упражнения для укрепления мышц голени и стопы, формирования правильной осанки. От пациента требуются усилия для достижения эффекта — соблюдать режим, регулярно выполнять назначенные врачом упражнения. Оперативное вмешательство при данной проблеме практикуется очень редко.
Профилактика плоскостопия
Для профилактики плоскостопия нужно ежедневно выполнять следующие упражнения:
- Ходить на носках, на пятках, на внутренней и внешней стороне стоп, в процессе упражнения поджимать и поднимать пальцы
- Использовать мячик, который нужно перекатывать стопами ног по поверхности
- Практиковать поднятие пальцами ног мелких объектов
- Вращать стопы вправо-влево в положении лежа и сидя
Чтобы устранить риски развития заболевания, нужно носить удобную обувь, регулярно проходить медицинские осмотры, контролировать массу тела.
Какую обувь носить при плоскостопии?
От того, какие стельки при плоскостопии будет носить пациент, зависит эффективность лечения. Ортопедическая стелька представляет собой специальную вставку, корректирующую нарушения в анатомическом строении стопы. Она поддерживает своды подошвы, снижает нагрузку на суставы и позвоночник.
Ортопедическая обувь отличается широким носком, чтобы пальцы свободно располагались внутри и не были зажаты. У таких моделей высокий задник из жесткого материала и мягкая внутренняя часть без грубых швов. Застежки тоже нестандартные — они позволят комфортно зафиксировать обувь на ноге. Материал изготовления предпочтительнее натуральный.
Важно, чтобы обувь не сдавливала ногу, не ухудшая тем самым кровоток, не натирала стопу. Но обувь не должна быть и слишком свободной — тогда нога будет болтаться, скользить, приводя к деформациям костей.
Среди видов стелек встречаются варианты по всей длине стопы или те, которые занимают 3/4 размера обуви. Существуют стельки-вкладыши, располагающиеся в области пятки или носка. Стельки-супинаторы снимут жжение стоп.
Плоскостопие 2 степени: берут ли в армию
Выделяют несколько степеней плоскостопия:
- Первая степень плоскостопия: отсутствует или слабо выражена деформация стопы, характерно быстрое наступление усталости ног, дискомфорт при надевании обуви и утренняя отечность стоп.
- Вторая степень плоскостопия: выражена умеренно, свод стопы исчезает, появляется частая болезненность ног, переходящая на голень. Походка становится грубее, теряется эластичность стопы.
- Третья степень плоскостопия: более выраженная форма с сильной деформацией стопы. Ноги постоянно отекают и болят, добавляется головная и поясничная боль. Передвижения на незначительные расстояния становятся непреодолимыми. Утрачивается возможность ходить.
Со 2 степенью плоскостопия юношей призывают в армию, но с учетом некоторых ограничений. А в случае с 3 степенью юноши будут зачислены в запас.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Продольное плоскостопие – это уплощение продольного свода стопы. Стопа распластывается в продольном направлении, чуть удлиняется и соприкасается с опорой не только наружным краем, как в норме, а практически всей поверхностью. Это приводит к нарушению амортизационных функций стопы, становится причиной утомляемости и болей в ногах и провоцирует развитие патологических изменений в вышележащих отделах опорно-двигательного аппарата (в позвоночнике и нижних конечностях). Диагноз выставляется на основании подометрии, плантографии и рентгенографии. Лечение чаще консервативное.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- МКБ-10
- Общие сведения
- Причины
- Патанатомия
- Классификация
- Диагностика
- Лечение продольного плоскостопия
- Продольное плоскостопие у детей
- Плоскостопие у детей
- Причины плоскостопия у детей
- Симптомы плоскостопия у детей
- Лечение плоскостопия у детей
- Диагностика
- Современные методы
- Профилактика плоскостопия у детей в домашних условиях
- Популярные вопросы и ответы
- К каким осложнениям может привести плоскостопие у детей?
- Можно ли при плоскостопии заниматься спортом?
- Какая обувь предпочтительнее для ребенка?
- Как часто ребенок должен проходить осмотр у ортопеда?
- Плоскостопие у детей: лечение, профилактика, массаж
- Причины возникновения плоскостопия
- Симптомы плоскостопия
- Какая может быть опасность от плоскостопия?
- Детское плоскостопие — лечение
- Оптимальный режим нагрузки на ноги
- Какие физические упражнения подходят для того, чтобы вылечить плоскостопие?
- Каким правилам нужно следовать, чтобы выбрать подходящую обувь для своего ребенка?
- Как развивается, в чем проблема, когда обратиться к ортопеду и как скорректировать плоскостопие у ребенка.
- Рассказывает Дарья Павловна Минисиярова,
- Врач ЛФК детского медицинского центра «Аква-Доктор»
- Как выявить плоскостопие у ребенка?
- Нужно ли беспокоиться, если у ребенка обнаружено плоскостопие?
- Что вызывает плоскостопие у детей?
- Какие проблемы вызывают плоскостопие?
- Почему при лечении плоскостопия недостаточно ортопедических стелек?
- Как лечат плоскостопие?
- Какой прогноз при плоскостопии у детей?
- СВЕЖИЕ ЗАПИСИ
- Как лечить плоскостопие у детей
- Перезвоните мне
- Ожидайте
- Перезвоните мне
МКБ-10
Общие сведения
Продольное плоскостопие – достаточно широко распространенная патология, выявляется примерно у 20% пациентов с уплощением стопы. В остальных случаях встречается либо поперечное, либо комбинированное плоскостопие (сочетание продольного и поперечного плоскостопия). Обычно бывает приобретенным, врожденные формы встречаются редко и, как правило, сопровождаются более выраженными анатомическими нарушениями и клиническими симптомами.
Продольное плоскостопие может выявляться в любом возрасте, но особенно часто наблюдается у детей. При этом все дети рождаются с мнимо плоскими стопами, а своды стопы формируются только к 3 годам, поэтому до наступления этого возраста диагностировать данную патологию невозможно. Среди взрослых пациентов, страдающих данным заболеванием, преобладают люди, вынужденные длительное время проводить на ногах в связи с выполнением профессиональных обязанностей. Лечение продольного плоскостопия осуществляют врачи-ортопеды.
Причины
Примерно в 3% случаев продольное плоскостопие является врожденной патологией, возникающей вследствие внутриутробного нарушения процесса формирования костей и связок стопы. Кроме того, причиной развития этого состояния могут стать травмы, в том числе – неправильно сросшиеся переломы костей предплюсны и плюсны и переломы лодыжек. Выделяют также паралитическое плоскостопие, возникающее вследствие паралича или пареза мышц стопы и голени и рахитическое плоскостопие, обусловленное деформацией костей вследствие их избыточной мягкости.
Однако чаще всего встречается статическое продольное плоскостопие, обусловленное слабостью связочного и мышечного аппарата дистальных отделов нижних конечностей. Предрасполагающими факторами, способствующими развитию статического плоскостопия, являются излишняя масса тела, беременность, чрезмерные физические нагрузки, деятельность, связанная с продолжительным стоянием (продавцы, приемщики, токари и т. д.), ношение неудобной некачественной обуви, а также ослабление связок и мышц стопы вследствие старения или отсутствия достаточных физических нагрузок.
Патанатомия
Стопа человека состоит из 26 костей, множества суставов, связок и мышц. Все перечисленные анатомические элементы связаны между собой и представляют единое образование, обеспечивающее функции опоры и ходьбы. Правильное функционирование стоп позволяет оптимальным образом распределять массу тела при перемещении в пространстве, сохранять правильную осанку и физиологичное положение голеностопных, коленных и тазобедренных суставов. При ходьбе стопа амортизирует удары о землю, благодаря чему снижается нагрузка на вышележащие отделы опорно-двигательного аппарата.
Соединенные между собой элементы формируют два свода стопы, имеющие форму дуг. Продольный свод расположен по наружному краю стопы, поперечный – в области основания пальцев. Благодаря такой сложной дугообразной форме, стопа соприкасается с опорой не всей подошвой, а определенными точками: в области пяточной кости, основания I и V пальцев. При продольном плоскостопии высота продольного свода снижается, стопа начинает соприкасаться с опорой практически всей поверхностью.
Все перечисленное приводит к неправильному распределению нагрузки, ухудшению амортизационных качеств стопы, нарушению осанки и выработке порочных двигательных стереотипов. В результате развиваются прогрессирующие патологические изменения не только в стопах, но и в других отделах опорно-двигательного аппарата. Увеличивается вероятность возникновения коксартроза, гонартроза, остеохондроза и других дегенеративно-дистрофических заболеваний.
Классификация
В ортопедии и травматологии выделяют три степени продольного плоскостопия, различающиеся между собой как выраженностью анатомических изменений, так и клиническими симптомами:
- 1 степень или слабо выраженное плоскостопие. Высота продольного свода уменьшена до 25-35 мм, угол свода стопы составляет 131-140 градусов. Видимая деформация стоп отсутствует. Пациенты отмечают чувство усталости после продолжительного бега, ходьбы или физической нагрузки. Может наблюдаться незначительное нарушение плавности походки. К вечеру иногда отмечается отечность дистальных отделов нижних конечностей. При надавливании на стопы появляется дискомфорт или нерезкая болезненность.
- 2 степень или умеренно выраженное плоскостопие. Высота продольного свода уменьшена до 24-17 мм, угол свода стопы составляет 141-155 градусов. Выявляется видимое уплощение стоп. Возможны артрозные изменения в таранно-ладьевидном суставе. Болевой синдром выражен более ярко и может возникать даже после незначительных нагрузок или в покое, боли распространяются на область лодыжек и голеней. Плавность походки нарушена. Пальпация стоп болезненна.
- 3 степень или резко выраженное плоскостопие. Высота продольного свода составляет менее 17 мм, угол свода стопы – более 155 градусов. Пациентов беспокоят постоянные боли и отечность стоп и голеней. Наряду с деформирующими артрозами суставов стопы возникают артрозы коленных суставов, появляются боли в пояснице, развивается остеохондроз. Ходьба затруднена, отмечается снижение трудоспособности. Использование обычной обуви невозможно, необходима специальная ортопедическая обувь.
Диагностика
Основными методиками, используемыми для диагностики и определения степени продольного плоскостопия, являются подометрия, плантометрия и рентгенография стоп. Самый простой и доступный способ – вычисление подометрического индекса по методу Фридланда. Для этого производят измерение высоты стопы от вершины свода до пола и длины стопы от края пятки до конца I пальца. Затем высоту стопы умножают на 100 и делят на длину. Полученная цифра – подометрический индекс, который в норме должен составлять 29-31. При уменьшении индекса до 27-29 можно заподозрить начальные степени плоскостопия. Если индекс составляет около 25, речь идет о резко выраженном дефекте.
Для уточнения степени патологических изменений применяют плантографию и рентгенографию. Плантография представляет собой исследование, в ходе которого подошвенную поверхность стоп покрывают красящим веществом, а затем исследуют отпечатки на бумажном листе. Рентгеновские снимки выполняют в боковой проекции, после чего отправляют на описание к рентгенологу, который измеряет расстояние и углы между отдельными костями стопы.
Лечение продольного плоскостопия
При патологии 1 степени основное внимание уделяется профилактическим мероприятиям. Пациенту рекомендуют избегать продолжительного стояния и ходьбы. Если это невозможно в силу профессиональной или бытовой деятельности, больному советуют контролировать, чтобы носки стоп располагались параллельно друг другу. Полезно укреплять стопы в естественных условиях, в том числе – ходить босиком по камням и песку, по бревнам и по различным мелким предметам (разумеется, следя за тем, чтобы не поранить подошвы).
Большое значение имеет подбор подходящей по размеру удобной обуви с небольшим каблуком и просторным носком. При слабо выраженном продольном плоскостопии используют специальные стельки, при умеренно выраженном – оснащают пациента изготовленной на заказ ортопедической обувью. Профилактические мероприятия сочетают с массажем стоп, лечебной гимнастикой и физиотерапией. При неэффективности консервативного лечения, плоскостопии 3 степени и выраженном болевом синдроме показано оперативное лечение.
Хирургические вмешательства производятся в плановом порядке, в условиях ортопедического отделения. Используются различные методики, которые можно разделить на три группы – операции на связках и сухожилиях, операции на костях и комбинированные вмешательства. Оперативные методики выбираются с учетом причин, выраженности и характера патологии. Чаще всего применяется пересадка сухожилий мышц голени. При травматическом и рахитическом плоскостопии проводится остеотомия. По окончании операции на стопы накладывают гипсовые сапожки сроком на 1-1,5 месяца. Затем гипс снимают, назначают ЛФК, массаж и физиотерапевтические процедуры.
Продольное плоскостопие у детей
Отличительной особенностью детского плоскостопия являются более выраженные отдаленные последствия. Организм ребенка растет и формируется, в таких условиях нарушение амортизации и неправильное распределение нагрузки может стать причиной развития грубых нарушений осанки, сколиоза и ранних артрозов. Основными методами коррекции данной патологии в детском возрасте являются использование качественной обуви, ножные ванночки и специальные упражнения. Обувь должна иметь небольшой каблук высотой 0,5 см, жесткий задник и стельки с супинаторами. Кроме того, больному предлагают ходить босиком по песку и камням, перекатывать ступнями камушки или специальные деревянные валики.
1. Диагностика и лечение продольного плоскостопия: Методические рекомендации / Михнович Е.Р., Волотовский А.И., Талако Е.Л. и др. — 2004
2. Основные методы лечения продольного плоскостопия в зарубежных публикациях (обзор литературы) / Буравцов П.П., Шабалин Д.А., Неретин А.С. // Гений ортопедии — 2007 — №2
Плоскостопие у детей
Плоскостопие у детей – одна из самых распространенных ортопедических патологий, из-за которой стопа деформируется, а ребенок жалуется на боль и утомляемость во время ходьбы. Расскажем, опасно ли плоскостопие для ребенка, а также о мерах его профилактики в раннем возрасте
Причины плоскостопия у детей
Начнем с того, что все дети рождаются с плоскими стопами. Это физиологическая норма (если, конечно, речь не идет о врожденной аномалии), ведь когда малыш учится ходить, начинается и формирование стопы. Только примерно к 6-7 годам можно говорить о каких-либо нарушениях – в частности ставить диагноз плоскостопие.
Под плоскостопием понимается изменение скелета стопы, при котором ее своды уплощаются. Здоровая стопа имеет два свода и три арки и опирается на три точки – пяточную и две, расположенные на подошве перед пальцами (плюсневые кости). Мышцы, которые поддерживают стопу в нормальном состоянии, называются супинаторы. Если эти мышцы плохо выполняют свою работу, свод стопы опускается, а кости смещаются. При этом сама стопа удлиняется и расширяется в средней части, а пятка отклоняется наружу. Вот так и возникает плоскостопие.
Плоскостопие у детей может развиваться по разным причинам. Например, врожденная деформация стопы встречается при внутриутробных пороках развития. Также плоскостопие может развиться после травмы стопы или в результате неврологической патологии.
– Основные причины плоскостопия, по мнению большинства исследователей, – это врожденное состояние, на генетическом уровне. Есть посттравматическое плоскостопие, которое появляется после травмы стопы, и третья причина – какое-либо неврологическое заболевание, например, плоскостопие при косолапости, при ДЦП, при парезах или параличе. Но в 90 % это все же генетика. Надо смотреть стопы у папы, у мамы, бабушки, дедушки, примерно будет такая же картина, – объясняет детский врач-ортопед Роман Жарин. – Также существует так называемая идиопатическая плано-вальгусная стопа (в переводе означает «без причины»). У родственников таких пациентов стопы обычно в полном порядке, а вот у самого ребенка есть плоскостопие. И вот такая форма плоскостопия при наличии болей и требует оперативного лечения.
Также некоторые врачи отмечают, что в группе риска находятся дети, страдающие ожирением или рахитом, которые ведут малоподвижный образ жизни или даже носят неправильно подобранную «на вырост» обувь. Впрочем, многие ведущие специалисты уверены, что обувь тут точно ни при чем.
– Как сказал знаменитый ортопед Владимир Кенис: «Обувь не имеет никакого отношения к формированию свода стопы. Это генетически запрограммированный элемент анатомии!» – добавляет доктор.
Симптомы плоскостопия у детей
Зачастую родители могут и не догадываться, что у ребенка есть плоскостопие. В большинстве случаев, оно никак не мешает ребенку, но иногда малыш может жаловать на боль и дискомфорт во время ходьбы.
О нарушениях строения стопы могут сигнализировать следующие симптомы:
- Быстрая утомляемость – ребенок предпочитает отсиживаться на скамеечке, а не принимать участие в активных играх сверстников, быстро устает во время бега или долгих прогулок.
- Боли в ступнях (иногда может появиться боль в коленях или пояснице).
- Хромота после длительной ходьбы.
- Неравномерное изнашивание обуви (подошва стирается только с внешней или внутренней стороны).
Лечение плоскостопия у детей
Чтобы своевременно выявить проблемы стопы, нужно регулярно, раз в год приводить ребенка на осмотр к врачу-ортопеду. Особенно это важно сделать, если ребенок жалуется на боль и дискомфорт во время ходьбы.
Диагностика
Плоскостопие выявляется во время приема у врача-ортопеда: врач внимательно осмотрит ребенка, соберет семейный анамнез – уточнит, есть ли плоскостопие у близких родственников, при необходимости назначается плантография (если раньше стопу ребенка покрывали красящим веществом, делали отпечаток на бумаге, а потом изучали его, то сейчас снимок и обработка проводится с помощью компьютерных технологий). Официально диагноз плоскостопие ставится только после рентгена стопы, который определяет не только наличие, но и вид, а также степени плоскостопия у детей.
– Начнем с того, что до 7 лет диагноз плоскостопие в принципе не ставится. Ребенок постоянно растет, его стопа тоже развивается. У многих детей есть иксообразная деформация ног, которая влияет и на состояние стопы. Обычно этот икс-вальгус уходит где-то к 5-6 годам, и стопа выравнивается. Поэтому, когда я слышу, что ребенку ставят плоскостопие в годовалом возрасте, я считаю это неверным, – считает врач-ортопед Роман Жарин.
Современные методы
– При лечении плоскостопия самое важное – это ответить на вопрос: беспокоит ли плоскостопие самого ребенка или это проблема, которая волнует только его родителей. Основное лечение направлено на профилактику: лечебный массаж, лечебная физкультура, физиотерапия (электрическая стимуляция и парафиновые сапожки), но от физиотерапии ждать глобальных улучшений не стоит, – считает доктор.
Массаж при лечении плоскостопия у детей эффективен, поскольку восстанавливает кровообращение в стопе, положительно влияет на состояние суставов и связок. Массаж лучше доверить специалисту, особенно, если ребенок перенес серьезное растяжение или перелом. Для домашнего использования подойдет массажный коврик: он воздействует на активные точки стопы, стимулирует кровообращение.
ЛФК при плоскостопии у детей считается одним из самых действенных методов лечения. При регулярных занятиях укрепляются мышцы и связки, формируется правильный свод стопы. Можно заниматься лечебной физкультурой и в домашних условиях: перекатывание мячика с носка на пятку, хождение на носочках, пятках, внутренней или внешней стороне стопы, поднятие с помощью пальцев ног мелких предметов.
– Некоторые специалисты назначают при плоскостопии специальную ортопедическую обувь – со специальными стельками с супинаторами, с высоким задником и жестким каркасом. Но стоит отметить, что это очень тяжелая и неудобная обувь. Например, трехлетний ребенок в таких ботинках будет постоянно спотыкаться и падать. Своим пациентам до 5-6 лет я не назначаю ортопедическую обувь, а после 6 лет могу выписать ортопедические стельки, чтобы убрать завал стопы. Настоящая ортопедическая обувь требуется детям с серьезными патологиями – например, после перелома стопы или при детском церебральном параличе. До 5-6 лет ребенку достаточно просто удобной обуви – по размеру, чтобы не болталась на ноге. Что касается, обязательно ли нужен супинатор – то на этот счет мнение у специалистов до сих пор расходится, – считает врач-ортопед Роман Жарин.
Что касается хирургических методов лечения плоскостопия, например, подтаранный артоэрез, при котором в стопу вворачиваются специальные фиксаторы, выводящие стопу в правильное положение и фиксирующие ее, не давая заваливаться внутрь, используются относительно редко и в тяжелых случаях, например, при плоскостопии, вызванном ДЦП или других неврологических заболеваниях.
– После такой операции у стопы появляется опорность, и ребенок может стоять самостоятельно, – объясняет доктор.
Профилактика плоскостопия у детей в домашних условиях
Лучшей профилактикой плоскостопия у детей является постоянная физическая нагрузка: ребенок должен бегать, играть, выполнять утреннюю зарядку.
– Большую часть своей жизни мы ходим по ровной поверхности – ровному полу или асфальту, поэтому в качестве профилактики плоскостопия я рекомендую хождение босиком по неровной поверхности – камешкам, земле, траве, чем чаще – тем лучше. Но следите чтобы земля не была слишком холодной, чтобы ребенок не наступил на осколок или острый камень, – советует доктор.
Также нужно следить за весом ребенка, покупать ему удобную и качественную обувь точно по размеру ноги.
Популярные вопросы и ответы
На вопросы отвечает детский врач-ортопед Роман Жарин.
К каким осложнениям может привести плоскостопие у детей?
Основная проблема плоскостопия – это боль и развитие артроза суставов стопы в будущем. Меняется походка, осанка, ребенок устает во время ходьбы, чувствует боль и дискомфорт, особенно, с утра, когда ему трудно расходиться. Впрочем, я не раз видел людей с абсолютно плоской стопой, который работают целый день на ногах – и не испытывают никакого дискомфорта.
Можно ли при плоскостопии заниматься спортом?
При плоскостопии, если нет болей, нет никаких ограничений в занятиях спортом. Особенно для детей будет полезны различные виды единоборств – карате, ушу и другие, где они занимаются босиком. Это служит хорошей профилактикой плоскостопия.
Какая обувь предпочтительнее для ребенка?
Самое главное правило: обувь должна быть из качественных материалов, удобной, с хорошей амортизационной подошвой, ровно по размеру, чтобы не болталась на ноге. Некоторые считают, что обувь (особенно зимняя) должна быть на размер больше, это не так – должен оставаться небольшой запас.
Как часто ребенок должен проходить осмотр у ортопеда?
Каждый год ребенок должен проходить осмотр у ортопеда. Ведь малыш быстро растет, и многие изменения родителям заметить просто невозможно, это должен делать доктор. Впрочем, родителям я всегда советую: фотографируйте стопы ребенка. Вот вы его разули, поставили на жесткую поверхность и сзади сфотографировали. Каждые 4-5 месяцев делайте новое фото, так вы можете оценить завал стопы в динамике.
Плоскостопие у детей: лечение, профилактика, массаж
Плоскостопие у детей представляет собой деформацию стопы, которая приводит к тому, что уплощается ее свод. Очень редко плоскостопие бывает врожденным. По статистике, это 2-3%. Как правило, причиной в этом случае являются различные нарушения, которые происходят в процессе развития стопы внутри утроба.
Значительно чаще детское плоскостопие становится приобретенным. Стоит обратить внимание молодых мам на один момент: грудной ребенок имеет плоскую стопу, потому что на своде имеется наличие жировой подушечки. В связи с этим можно сказать, что никакого патологического изменения стопы здесь нет. Как правило, точный диагноз по этому заболеванию ставится в возрасте примерено 5-6 лет.
Чаще всего плоскостопие возникает у мальчиков. Наверно, есть родители, которые уже что-то замечают за своим сыном: например, быструю усталость ребенка, невозможность поднимать какие-либо тяжести, странно снашивание обуви. Все это можно успешно исправить в детском возрасте.
Причины возникновения плоскостопия
Причин развития плоскостопия у детей 2 лет очень много. И родители должны не только знать, как они выглядят, но и уметь устранить их, если это возможно. Если нет возможности сделать это самостоятельно, необходимо обратиться за помощью к врачу, который может что-то посоветовать и рассказать обо всех причинах, по которым возникает данное заболевание, а также о последствиях, которые могут быть, если вовремя не заняться его лечением.
Причины могут быть следующими:
- слабый мышечный аппарат из-за чрезмерных нагрузок или заболеваний;
- различные травмы стоп;
- неправильно подобранная обувь;
- наследственность;
- последствие рахита;
- гибкость суставов;
- избыточный вес;
- детский церебральный паралич;
- полиомиелит.
Симптомы плоскостопия
Родители должны быть очень внимательны при распознавании симптомов плоскостопия, чтобы вовремя остановить дальнейшее разрушение стопы ребенка и избежать возможных проблем в будущем.
Симптомы плоскостопия могут самыми разными. Как правило, стоит обратить внимание на следующие моменты:
- боль в ногах или икроножных мышцах, когда ребенок ходит;
- нарушение осанки;
- повышенная утомляемость;
- головная боль;
- отказ от подвижных игр, где нужно много бегать;
- усталость ног;
- изменение походки;
- уплощение стопы;
- отечность ног;
- неравномерный износ подошвы обуви;
- широкая расстановка ног при ходьбе
- появление мозолей на стопах и пальцах;
- вросшие ногти в кожу пальцев.
Какая может быть опасность от плоскостопия?
Если проанализировать, то очень много людей считает, что плоскостопие – это безобидная и безвредная болезнь, поэтому родители ни в коей мере не опасаются за здоровье своего ребенка. Но это серьезное заблуждение.
При возникновении такого заболевания начинает нарушаться амортизация стопы, а это, в свою очередь, может привести к достаточно высокой нагрузке на такие части тела, как голени, что впоследствии станет основой для развития самых разнообразных заболеваний, связанных с суставами, (например, артрозу) и сколиозу.
В связи с этим важно проведение профилактики плоскостопия у детей, а также оказание своевременного лечения.
Как предупредить и вылечить плоскостопие?
- Можно прибегнуть к помощи теплых ножных ванн с добавлением морской соли, которые нужно делать ежедневно.
- Необходимо выполнять физические упражнения, разработанные специально для профилактики такого заболевания.
- Можно сходить на прием к массажисту или заняться самомассажем (для этого можно использовать различные валики и коврики от плоскостопия у детей).
- Очень важно соблюдать режим нагрузки на ноги.
- Некоторые врачи советуют покупать детям ортопедическую обувь.
- Если есть возможность, то стоит заняться спортом. Например, лыжами, плаванием или ездой на велосипеде.
Детское плоскостопие — лечение
Есть очень много случаев, когда отсутствуют абсолютно все вышеперечисленные симптомы при детском плоскостопии. Только косметический дефект. Но все равно это считается не очень здоровым и нормальным состоянием.
Чаще всего родители стараются предотвратить дальнейшее развитие заболевания, так как это гораздо проще, чем вылечить его. По этой причине профилактические методы лечения плоскостопия у детей должны проводиться уже с первых дней жизни малыша.
Наилучший способ правильного развития стопы считается ходьба и бег на босую ногу. Как правило, это процедура выполняется только в домашней обстановке. Так как ребенок должен как можно больше гулять на улице, то нужно правильно выбирать обувь: обязательно должна быть либо плоская подошва, либо должен присутствовать небольшой каблучок. Главное, чтобы нога не съезжала вперед. Ортопеды считают, что обувь, имеющая слишком высокий каблук или платформу, вредна для здоровья. Поэтому мамы должны постараться объяснить, что такую обувь ни в коем случае нельзя носить все семь дней в неделю. Нужен какой-нибудь весомый повод, куда бы можно было такую обувь надеть.
Любому взрослому и любому ребенку стоит запомнить, что носка качественной обуви не вредит здоровью. Обувь ни в коем случае не должна сильно сжимать ногу или наоборот активно болтаться на ней. Очень важно, чтобы она в меру плотно придерживала стопу, была по возможности гибкой в центральной части и обладала достаточной жесткостью в области пятки и носка.
Чтобы укрепить мышцы и связки, необходимо заниматься гимнастикой и посещать бассейн. Обязательны и физические нагрузки, которые будут способствовать тому, чтобы своды стопы сформировывались правильно, а также помогут оздоровить организм.
Оптимальный режим нагрузки на ноги
Чтобы лечение плоскостопия у ребенка проходило безопасно и эффективно, необходимо подобрать наиболее рациональную нагрузку, которая будет осуществляться постоянно на протяжении всего процесса выздоровления.
- не стоит очень долго стоять в одной позе, а также носить большие тяжести;
- желательно, чтобы ребенок не ходил босиком по каменным или твердым поверхностям в течение длительного времени;
- ребенок должен хотя бы иногда гулять по рыхлой почве, а также осуществлять прогулки по песку. Но при этом родители должны быть уверены, что на этих поверхностях нет никаких стекол или проволоки;
- ребенок не должен пребывать в теплой обуви в каком-либо помещении.
Какие физические упражнения подходят для того, чтобы вылечить плоскостопие?
Упражнение первое : ребенок должен лечь на пол. Затем соединить стопы подошвами вместе, после чего нужно вытягивать и поворачивать носки вовнутрь. Упражнение делается 5 раз. Потом можно постепенно увеличивать нагрузку.
Упражнение второе: ребенок должен сесть на пол или стул. Затем он катает мячик голыми ногами. Также можно сгибать и разгибать пальцы стоп, поворачивать стопы во внутрь, захватывать и поднимать карандаш с пола при помощи пальцев ног.
Упражнение третье: ребенок должен встать на пол. Можно выполнять следующие движения: подниматься на носочках и разводить и сводить пятки вместе; ходить на носочках; ходить на наружном крае стопы, при этом согнув пальцы; делать шаги на одном месте, при этом носочки должны оставаться на полу.
Некоторые врачи советуют при лечении использовать такую процедуру, как физиолечение (например, электрофорез и другие возможные варианты). За счет этого кровообращение становится значительно лучше, а также повышается активность различных процессов обмена, которые происходят в стопе, что очень важно. Такое лечение имеет определенное количество курсов. Как правило, они проводятся три-четыре раза в год.
Прежде чем начинать тот или иной вид лечения, необходимо проконсультироваться со специалистом в клинике или ортопедическом центре. Он подскажет, какой должна быть продолжительность занятий, а также определит дозированность нагрузок.
лечение плоскостопия у детей
Каким правилам нужно следовать, чтобы выбрать подходящую обувь для своего ребенка?
- В составе обуви обязательно должны быть только те материалы, которые имеют натуральную природу, чтобы кожа ног могла «дышать» и не испытывала дискомфорт.
- Очень важно, чтобы подошва была жесткой и устойчивой и обязательно имела небольшой каблучок высотой 1-1,5 см.
- Задник должен обладать достаточной высотой и жесткостью. Длина должна составлять примерно до голеностопа.
- Обуви необходимо иметь запас, который обычно составляет 1-1,5 см.
- Обувь, которая подбирается для ребенка, обязательно должна достаточно плотно сидеть на ноге, но при этом должно отсутствовать сдавливание ножки.
- Желательно выбирать перфорированную обувь, тогда можно избежать потливости ног.
Полное отвердение костей стопы ребенка завершается около 14 лет. После этот возрастной отметки плоскостопие уже не лечится. Но можно попытаться приостановить возможную в дальнейшем деформацию стопы.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Как развивается, в чем проблема, когда обратиться к ортопеду и как скорректировать плоскостопие у ребенка.
Рассказывает Дарья Павловна Минисиярова,
Врач ЛФК детского медицинского центра «Аква-Доктор»
Все младенцы рождаются с плоскостопием, что означает отсутствие сформированного свода стопы, являющегося естественным амортизатором при ходьбе. Это происходит из-за повышенной гибкости соединений костей стопы. Продольные и поперечные арки свода стопы формируется лишь примерно к 5-6 годам жизни. Для амортизации и поддержки стопы у малышей до этого возраста служит жировая подушка.
Однако у каждого пятого ребенка свод стопы с возрастом не развивается должным образом. Достаточно часто плоскостопие передается по наследству. Плоскостопие начинается с изменения нормального положения пяточной кости, которая вращается внутрь (происходит пронация пяточной кости). Это лишает возможности стопу сформировать арку свода. В большинстве случаев гибкое плоскостопие не вызывает проблем и боли, если у ребенка правильно подобрана обувь и дозируется физическая нагрузка на ноги. За помощью к врачу необходимо обратиться, если ребенок испытывает боль в ногах, его активность ограничена из-за плоскостопия, или процессом затронута только одна нога.
Как выявить плоскостопие у ребенка?
Как следует из названия, плоскостопие довольно легко обнаружить. У ребенка старше 5-6 лет свод стопы в норме дожжен выглядеть как арка – то есть, только наружная часть стопы должна касаться пола, когда ребенок стоит на полу. Но у детей с плоскостопием пола касается большая часть стопы или вся стопа. И при ходьбе ребенок опирается не на наружную, а на внутреннюю часть стопы.
Чтобы проверить, нет ли плоскостопия у ребенка, существует осень простой способ: ребенка нужно поставить босиком на пол, спиной к себе, поставив ножки на ширине плеч, взять смартфон и сфотографировать его ноги сзади (в кадре ноги до колен), расположив телефон строго перпендикулярно посредине обеих ножек. Если на снимке видны и мизинец, и большой палец ноги, то, скорее всего, со стопами все в порядке. Если на снимке видны лишь мизинцы, то у ребенка, скорее всего, развивается плоскостопие.
Врачи при диагностике плоскостопия используют следующие методы:
- Рентгенография стоп, которая позволяет получить изображения костей.
- EOS визуализация, которая создает трехмерные модели из двух плоских изображений. В отличие от компьютерной томографии, изображения снимаются, когда ребенок находится в вертикальном или стоячем положении, что позволяет получить изображения костей стоп в реальном положении под воздействием веса.
- Компьютерная томография (КТ), которая использует комбинацию рентгеновских лучей и компьютерных технологий для исследования костей и создает изображения поперечного сечения («срезы») тела.
- Магнитно-резонансная томография (МРТ), которая использует комбинацию магнитных полей, радиочастот и компьютерной обработки изображений для получения детальных изображений, мягких тканей, мышц, связок и других структур внутри тела.
Нужно ли беспокоиться, если у ребенка обнаружено плоскостопие?
Если вы заметили плоскостопие у ребенка в возрасте до 5-6 лет, то это может являться нормальным: ребенок все еще развивается. Однако, если при наблюдении за ребенком выяснится, что плоскостопие не уменьшается со временем, или даже прогрессирует, если ребенок испытывает боль при ходьбе, ножки его быстро устают, он проявляет неуклюжесть, у него нарушается осанка, проявляются задержки в развитии.
Что вызывает плоскостопие у детей?
Низкий мышечный тонус
Для детей с гипотонусом причиной плоскостопия является слабость связок. Это означает, что связки (соединительная ткань) стопы слишком эластичны. Это позволяет костям совершать движения за пределами нормального диапазона: пяточная кость совершает вращение внутрь, которое уплощает своды стоп.
Высокий мышечный тонус
У детей с мышечным гипертонусом ахиллово сухожилие слишком короткое, что тянет стопу внутрь.
До семи лет плоскостопие отностиельно легко поддается корректировке, так как в костях стоп еще много хрящевой ткани, которая потом замещается костной. Если кости приобретают окончательную форму в неправильном положении, то коррекция плоскостопия будет затруднена.
В более старшем возрасте свод стопы может стать уплощенным из-за перегрузок (физическая нагрузка, перенос тяжестей, избыточный вес) или травм.
Некоторые заболевания, такие как ожирение, сахарный диабет и ревматоидный артрит могут увеличить риск развития плоскостопия с течением времени.
Какие проблемы вызывают плоскостопие?
К сожалению, чаще всего плоскостопие не является изолированной проблемой стоп. Оно может вызвать цепь ортопедических проблем с лодыжками, коленями и бедрами, чтобы компенсировать измененное положение стопы. Другие потенциальные проблемы включают в себя:
- Боль в суставах
- Мышечное истощение / слабость
- Неправильная ходьба
- Невозможность долго ходить пешком
- Плохое развитие стопы
Почему при лечении плоскостопия недостаточно ортопедических стелек?
Теоретически, ортопедические вкладыши или стельки должны формировать отсутствующую арку свода стопы, помогая облегчить основной симптом. Но стельки не в состоянии исправить первопричину плоскостопия – измененное положение пяточной кости. И из-за этого ограничения вставки не помогают при поперечном плоскостопии, не могут исправить измененную походку, и могут создать зависимость, так как не устраняют основную причину заболевания. Поэтому дети, которые лечат плоскостопие только с помощью ортопедических стелек, могут постепенно превратиться во взрослых, вынужденных носить такие стельки всю жизнь.
Как лечат плоскостопие?
Для детей, которые испытывают боль, связанную с плоскостопием, врачи могут применять комплекс из различных нехирургических методов лечения:
- Упомянутые выше ортопедические стельки, изготавливаемые по индивидуальному заказу для придания необходимой формы своду стоп ребенка.
- Ортопедическая обувь, ортопедические системы фиксации, позволяющая изменять положение пяточной кости, компенсирующие мышечный гипотонус.
- Растягивающие упражнения для растягивания ахиллова сухожилия при гипертонусе, может помочь некоторым детям с плоскостопием.
- Физиотерапия для снятия воспалительных явлений при плоскостопии.
- ЛФК и акватерапия – для нормализации мышечного тонуса, формирования правильной осанки и походки.
- Дозированная спортивная нагрузка — вместо противопоказанных при плоскостопии бега и прыжков, тренировки по ходьбе, плаванию и езде на велосипеде.
- Медикаменты — безрецептурные обезболивающие (противовоспалительные) препараты могут уменьшить боль и дискомфорт у детей, которые испытывают это.
- Снижение массы тела — если у ребенка избыточный вес и плоскостопие, врач может порекомендовать структурированное снижение веса, чтобы уменьшить избыточную нагрузку на ноги ребенка.
Хирургическое вмешательство обычно не требуется для лечения плоскостопия, если только проблемы не были вызваны травмами сухожилий, сращением или деформацией костей стопы, или другими состояниями, при которых может быть рекомендована операция.
Какой прогноз при плоскостопии у детей?
Подавляющее большинство детей с плоскостопием будут жить нормальной, здоровой жизнью. Некоторые дети могут испытывать периодические боли в ногах, но использование ортопедических стелек и ортопедической обуви, лечебная физкультура и ограничение нагрузок смогут облегчить это состояние.
Обязательно проговорите с вашим педиатром, правильно ли развивается стопа у вашего малыша, нет ли ранних признаков плоскостопия. Сомневаетесь – лучше посоветоваться с ортопедом. Вовремя начатое лечение – залог того, что проблему можно будет устранить полностью.
СВЕЖИЕ ЗАПИСИ
Именно с такой жалобой чаще всего приходят обеспокоенные родители. — рассказывает врач-кардиолог детского медицинского центра «ОННИ» Зайналова Хайбат Зайналовна. Большую популярность приобрели смарт – часы, наделенные функцией.
Сахарный диабет — это заболевание у ребенка, при котором его организм неправильно контролирует уровень глюкозы («сахара») в крови — рассказывает врач-педиатр высшей квалификации, детский эндокринолог.
Многие девочки сталкиваются с нарушениями менструального цикла, особенно первое время после менархе, то есть прихода первых месячных — рассказывает детский гинеколог, врач УЗИ, специалист по.
Как лечить плоскостопие у детей
Специалист приемной комиссии свяжется с Вами
в ближайшее время в рабочие часы с Пн-Вс с 9:00-21:00 МСК
Перезвоните мне
Ваш персональный менеджер: Валерия
Ответственная и отзывчивая! 😊
Ожидайте
Специалист свяжется с Вами сразу в рабочее время, ежедневно с 10:00 — 19:00 МСК
Перезвоните мне
Плоскостопие у детей, к сожалению, распространенная проблема.
Бесплатные занятия с логопедом
Бесплатный курс ИКТ для детей
Плоскостопие у детей, к сожалению, распространенная проблема. К подростковому возрасту плоскостопие обнаруживается почти у 50% детей. Родители должны знать меры профилактики патологии и признаки, указывающие на появление плоскостопия у ребенка.
Плоскостопие — изменение анатомически правильного соотношения свода стопы. Эта проблема приводит к нарушению биомеханики ходьбы, нарушению походки, болевым ощущениям при движении.
Продольные и поперечные своды стопы человека состоят из костей, связок, хрящей, мышц. Роль сводов важна. Они необходимы для амортизации, равномерного распределения нагрузки при ходьбе, удержания равновесия.
Если своды стопы уплощаются, их функции нарушаются.
Врожденное плоскостопие встречается не часто и обычно сочетается с другими патологиями.
У младенцев стопа плоская. Формирование сводов начинается в восемь месяцев. У одних малышей процесс может начаться чуть раньше, а у других немного позже. Все зависит от того, во сколько месяцев малыш учиться стоять и ходить. Заканчивается формирование сводов к шести годам. В этом возрасте уже можно выявить плоскостопие.
Родителям следует понимать, что плоскостопие «тянет» за собой проблемы с коленными и тазобедренными суставами, позвоночником. Могут возникать нарушения в работе внутренних органов.
Плоскостопие бывает трёх видов:
— продольное;
— поперечное;
— комбинированное
Самым распространённым видом плоскостопия является продольное. Выявить его нетрудно. При этой патологии стопа увеличивается в длину, при касании с полом между подошвой и поверхностью нет просвета.
При плоскостопии поперечном длина стопы уменьшается, так как стопа опирается о пол головками плюсневых костей.
Причин развития плоскостопия несколько.
Формирование костной структуры начинается в утробе матери, а заканчивается в десятилетнем возрасте. Поэтому так важно, чтобы ребенок получал в достаточном количестве кальций и витамин D.
У детей происходит бурное развитие мышечной массы, формирование которой заканчивается к пятнадцати годам. Мышцы влияют на правильно развитие суставов, биомеханику шага, походку. Ребенок с раннего детства должен получать разнообразную двигательную нагрузку.
Если пятилетнему ребёнку сложно освоить езду на велосипеде, он всё еще сохраняет неловкость при движении, значит, развитие нервных связей у него протекает медленнее обычного. Формирование нервной регуляции формируется в основном к пяти годам, но окончательно связь между мышцами и центральной нервной системой налаживается к тринадцатилетнему возрасту.
Спортивные игры и разнообразные физические упражнения помогут ребенку быстрее справиться с проблемой.
Плоскостопие может возникнуть при недостатке витамина D, кальция. У детей, не получающих в достаточном количестве эти важные вещества, может развиться рахит.
Полиомиелит, энцефалопатия сами по себе очень опасны, их следствием может быть парез голени и стопы, изменение тонуса мышц и нервной регуляции.
Причиной появления плоскостопия могут стать переломы костей стопы, особенно при неправильном лечении.
Слабость соединительной ткани также является фактором риска. В этом случае длительная ходьба, долгое стояние, ожирение, неправильная обувь могут вызвать патологию.
Обращайте внимание на жалобы ребенка. Дети, у которых развивается плоскостопие, жалуются на постоянные боли в ногах, особенно после нагрузки. Такие детки быстро утомляются, после долгой ходьбы у них может возникнуть отечность.
Родителей должны насторожить образование мозолей, жалобы на боли в спине, особенно после физической нагрузки, длительного сидения, отказ ребенка от длительных прогулок и подвижных игр.
Если во время не начать лечение, со временем у ребенка может развиться сколиоз и другие серьезные проблемы с опорно-двигательным аппаратом.
Задача родителей – своевременно заняться профилактикой плоскостопия у ребенка.
Ходьба босиком по неровным поверхностям (гальке, грунту, траве, массажным коврикам) активируют рецепторы стопы и помогут правильно сформироваться костным и мышечным тканям, разовьют рецепторы и нервные связи.
Ребенок должен получать достаточно кальция. В рационе питания у детей должны быть молочные продукты, орехи, жирная морская рыба, бобовые. В то же время важно следить, чтобы ребенок не переедал. Повышенная масса тела увеличивает нагрузку на стопы.
Прогулки на свежем воздухе, особенно в солнечные дни, помогут избежать дефицита витамина D.
Выбирайте ребёнку правильную обувь:
• стопа должна быть надёжно зафиксирована, но обувь не должна давить на ногу;
• не покупайте обувь с мягкой или плоской подошвой (балетки, чешки);
• правильная обувь должна быть с небольшим каблуком (1-2 см) и достаточно жёсткой подошвой.
Родители должны отслеживать любые изменения в состоянии и настроении ребёнка, вовремя находить их причину. Здоровый ребёнок редко капризничает и отказывается от прогулок. Не списывайте жалобы ребёнка на вредный характер, а внимательно осмотрите ребёнка и при необходимости обратитесь к врачу. Любой недуг, выявленный на ранней стадии, намного легче поддаётся лечению.
Лечение плоскостопия комплексное. Придётся заняться лечебной гимнастикой, физкультурой, массажем стоп и голени, физиотерапией, ношением ортопедической обуви. Как бы сложно не было, вы должны понимать, что эти меры избавят вашего ребенка от более сложных проблем со здоровьем.

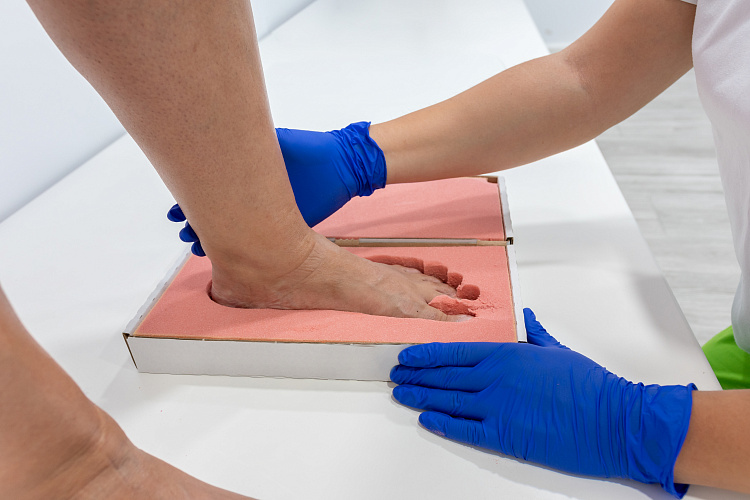







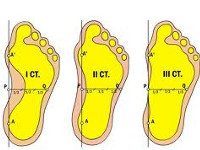





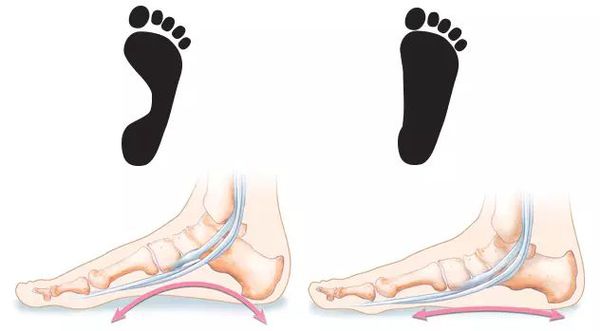
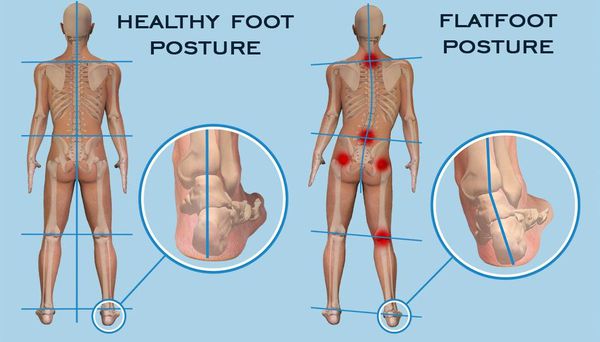
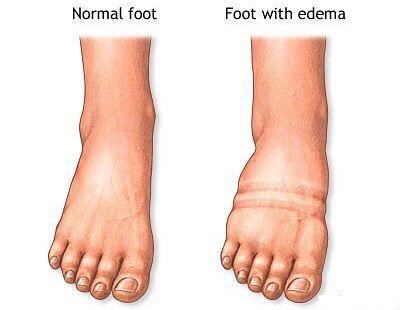

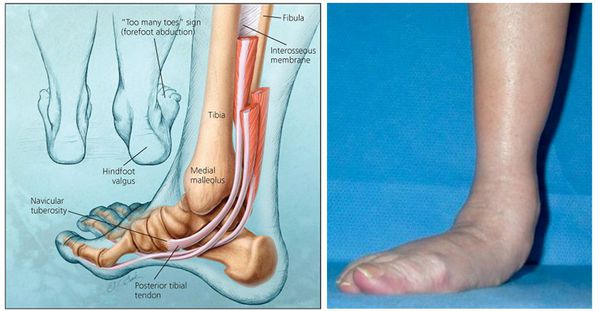
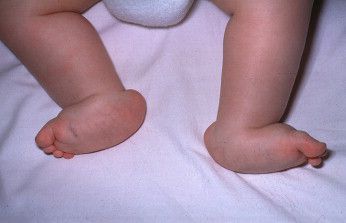
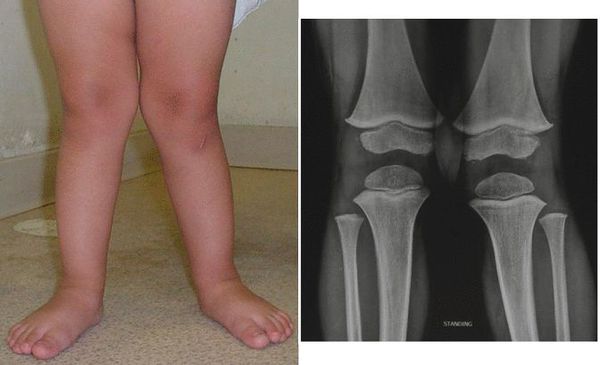
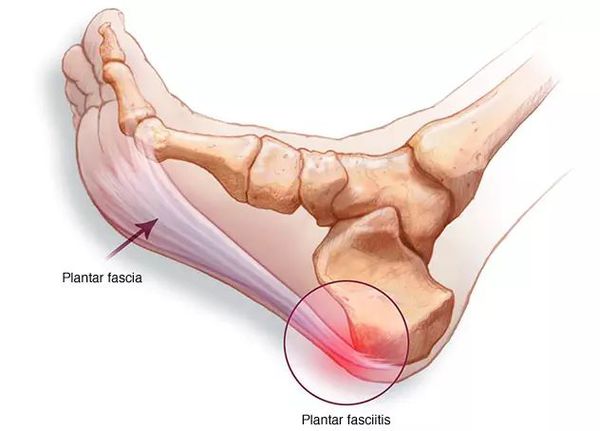
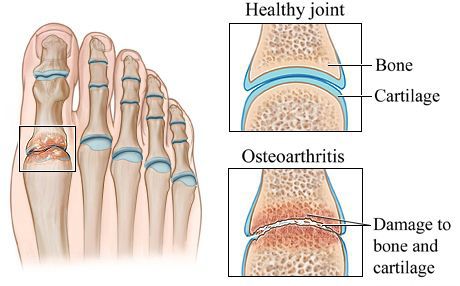
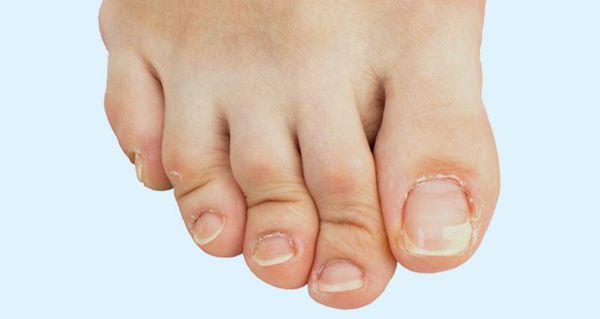
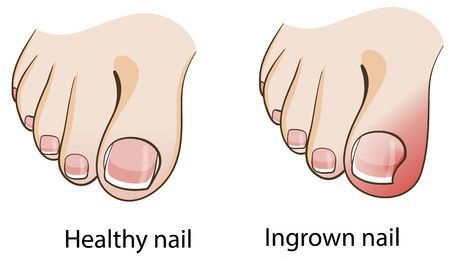

![Косолапость [37] Косолапость [37]](https://probolezny.ru/media/bolezny/ploskostopie/kosolapost-37_s.jpeg)