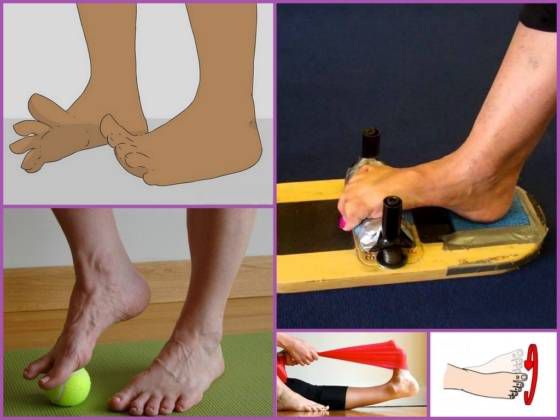
Эффективные упражнения при вальгусной деформации стоп у взрослых
Гимнастика при вальгусе стопы взрослых дает неплохой результат, если речь идет о начальной стадии заболевания. Рекомендуется заниматься по несколько раз в день. Эффективный комплекс упражнений при вальгусной деформации стопы следующий:
- «Велосипед» выполняется, лежа на спине на полу. Ноги имитируют движения, характерные для велопрогулок. В момент выпрямления ноги носок вытягивайте вперед, а при сгибании колена тяните на себя. Голени держите параллельно полу. Эти упражнения для вальгусных ног выполняют по 10 раз дважды в день.
Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.
- Не меняя позу, разводите пальцы на ногах. Расставьте их как можно шире и постарайтесь удержать подольше. Потом расслабьте ноги. Необходимо 10–15 подходов.
- Следующее упражнение выполняется аналогично предыдущему, но пальцы следует просто сгибать. Повторяйте движения в течение 5 минут.
- «Гусеница» делается, сидя на стуле. Держите осанку. Поставьте ноги ровно перед собой. Согните пальцы, подтяните к ним пятку. Расслабьте ногу и повторите движение. Должны получиться шажки, имитирующие технику передвижения гусеницы.
- Сидя в той же позе, вставьте карандаш между большим и указательным пальцами ноги и рисуйте им что-нибудь в воздухе.
- Поднимите руки вверх и пройдитесь на носочках, а потом на пятках. Уприте руки в бока и походите сначала на внутренней стороне стопы, а затем — на внешней.
- Одно из самых действенных упражнений для исправления вальгуса предполагает потягивание голеностопа на себя из любого положения (встаньте, присядьте или прилягте). Носочки вытяните вперед и пошевелите большими пальцами сначала по очереди, а потом одновременно.
- Сядьте на пол, скрестив ноги по-турецки. Постарайтесь подняться. Если не получается, обопритесь на руки и приподнимайте таз с опорой на наружную сторону стоп. Меняйте ноги (сначала сверху будет одна, а потом другая).
- Присядьте и вытяните ноги. Пальцами постарайтесь собрать и поднять кусок ткани. Также можно перекладывать пальцами небольшие предметы.
- Наберите в ванну воду температурой около 30–40°. На дно положите массажный коврик. Походите по нему. Время процедуры максимум 10 минут.
На выполнение всех упражнений при вальгусной деформации стопы у взрослых достаточно 15–20 минут. Гимнастику делают утром и вечером. Некоторые из этих упражнений при вальгусе можно повторять в течение дня прямо на рабочем месте. Тогда обувь во время занятий снимают, а все движения выполняют на небольшом коврике.
Секреты массажной техники при вальгусе
Массаж при вальгусе стоп является неотъемлемой частью терапевтического комплекса. Курс длится 2 недели. Периодичность терапии определяется с учетом тяжести состояния для каждого пациента отдельно. Процедуры способствуют:
- расслаблению мышц;
- растягиванию и укреплению связок;
- улучшению кровообращения.
Для исправления ситуации бесполезно работать только со стопами. Их деформация влияет и на позвоночник. Медики рекомендуют начинать лечение вальгусной деформации с массажа спины (выше пояснично-крестцового отдела). Очень хороший результат достигается при I стадии вальгусной деформации стопы. При варикозе нижних конечностей массаж противопоказан.

- Сначала следует прогреть спину. Ее гладят, а потом слегка растирают кончиками пальцев. Позвоночник трогать нельзя.
- Затем переходят к воздействию на мышцы. Их следует прогреть и размять. Для этого используется гребнеобразная техника.
- Переходим на пояснично-крестцовую область. Тут применяется та же техника, что и на спине, но движения энергичнее и направлены от центра к бокам и вниз.
- В ягодичной области похлопывания чередуются с круговыми поглаживаниями. Направление движений совпадает с ходом тока лимфы и идет от подколенных впадин наверх и в стороны.
- Над голенями работают щипцеобразными движениями по направлению от ахиллова сухожилия до подколенной ямки.
- Стопу массируют начиная с кончиков пальцев. Внутреннюю ее часть интенсивно гладят. Затем идут поперечные движения. С их помощью как бы формируют физиологически правильный свод.
Массажист должен работать теплыми руками. По наружной стороне ног допускается применение растягивания и вибрации. На внутренних поверхностях следует работать интенсивнее: использовать обе руки, внедрять ударные приемы. С коленными чашечками обращаются аккуратно: сильное или резкое воздействия недопустимы. После обработки каждой зоны ее успокаивают поглаживанием.
ЛФК для профилактики вальгуса
Чтобы предупредить вальгусную деформацию стоп, желательно ходить босиком по гальке, песку или газону. В качестве домашней альтернативы можно перекатывать пальцами и всей стопой небольшой предмет. Желательно взять массажный мячик.
При вальгусе стопы гимнастика дает ощутимое облегчение уже через несколько недель. Спустя 2–3 месяца при начальной стадии заболевания боли уходят полностью.
Исправление вальгусной деформации нижних конечностей, голеней
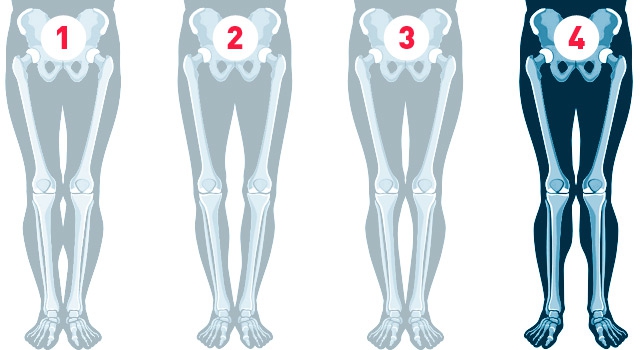
Истинная Х-образная кривизна (вальгусная деформация) проявляется наличием расстояния между стопами при плотно сомкнутых коленях в свободной стойке.
Классификация формы ног (Артемьев А.А., 2001 г.):
- Идеальные ноги;
- Истинная О-образная кривизна (варусная деформация);
- Ложная кривизна;
- Истинная Х-образная кривизна (вальгусная деформация);
Ниже — видео о том, как исправить кривые ноги
Исправление Х-образных ног. Часть 1. Опасности и последствия
Исправление Х-образных ног. Часть 2. В каком возрасте делать операцию
Что такое Х-образная кривизна
Эта классификация позволяет самостоятельно определить форму ног и принять решение об исправлении кривизны.
«Идеальная» форма ног предполагает смыкание коленей, икр и стоп и наличие трех промежутков между ними.
Истинная Х-образная кривизна проявляется наличием расстояния между стопами при плотно сомкнутых коленях в свободной стойке. Условно можно считать, что отклонение оси на 10-15° является косметической проблемой, более 15° — ортопедической. При выраженном искривлении речь уже идет о вальгусной деформации.
Как часто встречаются ноги иксом
Форма ног является этническим признаком. Х-образное искривление ног чаще встречается у жителей европейских стран. Для хирургического исправления обладатели таких ног обращаются примерно в 10-15 раз реже, чем по поводу О-образной кривизны ног.
Трудно сказать, как часто среди всех людей встречаются ноги иксом, но к услугам хирургов мужчины прибегают примерно в 2-3 раза чаще, чем женщины.
Проявления и последствия вальгусного искривления нижних конечностей
Обращает на себя внимание интересное наблюдение: в брюках ноги с небольшой вальгусной деформацией кажутся прямыми. Прямые же ноги, особенно у худощавых людей, в брюках кажутся немного колесом. При выраженной вальгусной деформации икс-образные ноги, наоборот, не только очень сильно заметны в брюках, но даже затрудняют ношение одежды. Очень частым поводом для обращения за хирургической помощью, особенно у мужчин, являются проблемы в выборе модельной одежды.
Вальгусная деформация при углубленном обследовании сопровождается недоразвитием мыщелков бедра или голени, а также плоскостопием. С возрастом эти особенности могут привести к развитию и прогрессированию различных патологических состояний, поэтому требуют как можно более ранней коррекции.
Три варианта коррекции формы ног
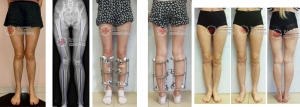
Вы можете не сомневаться в том, что мы сделаем идеальные ноги практически в любом случае (см. фото…). Дело в том, сколько времени займет этот процесс. Мы предлагаем три способа исправления варусной деформации ног:
- Коррекция по Илизарову (см. подробнее ниже);
- Экспресс-метода;
- Усовершенствованный экспресс-метод.
Экспресс-методы предполагают фиксацию штифтом, что значительно сокращает сроки реабилитации — фактически можно приступить к активной реабилитации уже через 19 дней после операции. Подробнее.
Если Вы считаете, что у Вас ложная кривизна — смотрите здесь.
Особенности коррекции Х-образной формы ног
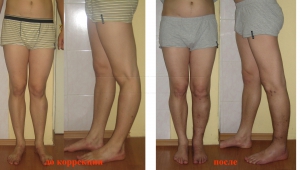
Принцип хирургического лечения – такой же, как и при исправлении О-образных ног – только направление смещения прямо противоположное.
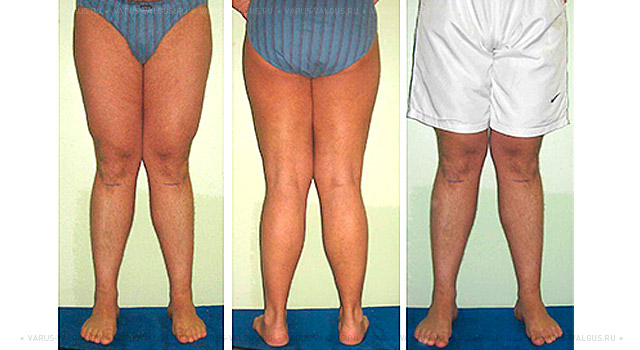
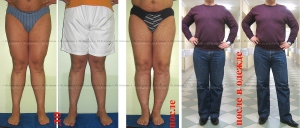
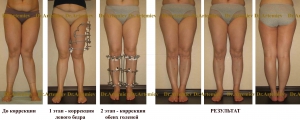
Внешний вид мужчины 38 лет с выраженной вальгусной деформацией ног до и после коррекции
В процессе коррекции в интересах улучшения внешнего вида можно удлинить ноги.
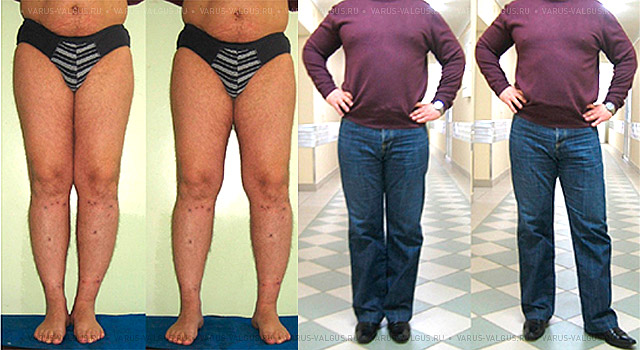
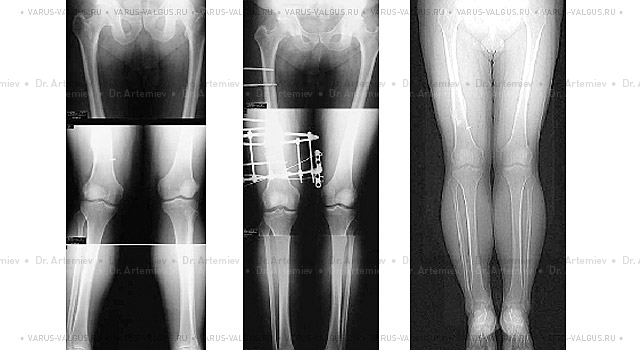
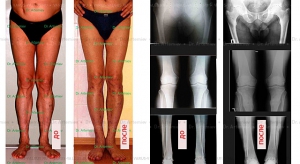
Внешний вид и рентгенограммы мужчины 56 лет с Х-образной формой ног до лечения и после коррекции (исправление формы ног + удлинение 4 см).
Хирургическая коррекция голени технически проще и имеет гораздо меньше осложнений, чем операции на бедре. Однако при выраженной вальгусной деформации необходимо производить коррекцию именного того сегмента, который искривлен.
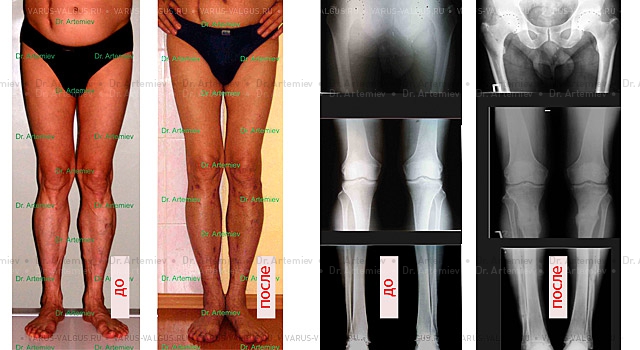
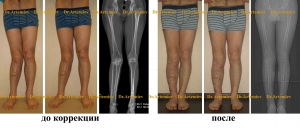
Рентгенограммы мужчины с вальгусной посттравматической деформацией правого бедра до операции, в процессе коррекции аппаратом Илизарова и после лечения
Учитывая, что принцип коррекции Х-образной кривизны ног такой же, как при О-образной кривизне, основные особенности операции и послеоперационного ведения, а также стоимость лечения однаковы при лечении обоих типов деформации.
Дополнительная информация и часто задаваемые вопросы
На этапе принятия решения и в процессе коррекции часто возникают дополнительные вопросы. Ответы на них — на отдельной странице. Здесь Вы можете узнать, какое обследование необходимо пройти перед операцией, как правильно делать фото для заочной консультации и многое другое.
Часто под вальгусной деформацией ног понимают деформацию стопы, в том числе первого (большого) пальца (hallux valgus). И вальгусное отклонение 1 пальца стопы, и деформация (вальгусная и варусная) коленных суставов — это явления одного порядка. Они относятся к статическим деформациям, и причина заключается в особенностях развития соединительной ткани. Нельзя считать это патологией. Во многих случаях это особенности развития. Однако с возрастом такие деформации могут привести к серьезным проблемам. При выявлении одного из этих заболеваний нужно дополнительное обследование, чтобы выявить другие деформации.
Такие статические деформации могут выявляться в раннем детстве. Ребенок должен пройти дополнительное обследование, чтобы исключить какую-либо патологию. При подозрении ребенка нужно показывать ортопеду минимум 1 раз в год.
Попытки вылечить серьезные деформации упражнениями — это заблуждение. Если имеется серьезная деформация, нужно рассматривать возможность применения других методов лечения, в том числе хирургических.
Если Вы хотите изучить проблему более подробно, рекомендуем обратиться вот к этой книге:
Если Вас заинтересовала рассматриваемая проблема, и Вы хотите получить дополнительную информацию или профессиональную консультацию, звоните по телефону +7 909 641-36-41
Материалы в электронном виде (фото, рентгенограммы и пр.) отправляйте по адресу varus-valgus@yandex.ru
Фотогалерея работ
Коррекция вальгусной (X-образной) деформации ног.
Мужчина 38 лет. Истинное Х-образное искривление голеней. Выполнили коррекцию деформации.
Мужчина 56 лет с Х-образной деформацией ног. Исправили деформацию и удлинили голени на 4 см
Женщина 21 года. Двусторонняя вальгусная деформация, укорочение левой голени 2,5 см. Произведена двухэтапная коррекция (1 этап -левое бедро; 2 этап — обе голени).
Мужчина 19 лет. Посттравматическая (после операции) вальгусная деформация и рекурвация левого коленного сустава.
Мужчина 35 лет. Посттравматическая вальгусная деформация левого коленного сустава.
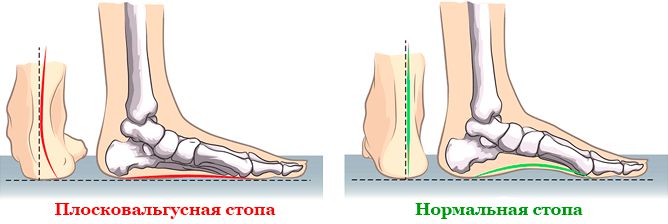
Это существенно снижает качество жизни и даже может стать причиной развития артроза голеностопных, коленных, тазобедренных суставов, а также заболеваний, искривлений позвоночника. Поэтому важно не только своевременно диагностировать плоско-вальгусную деформацию стопы, но и сразу же начинать лечение. Это позволит остановить прогрессирование патологии. Но на последних стадиях развития исправить ситуацию можно будет только хирургическим путем.
Что такое плоско-вальгусная деформация стопы
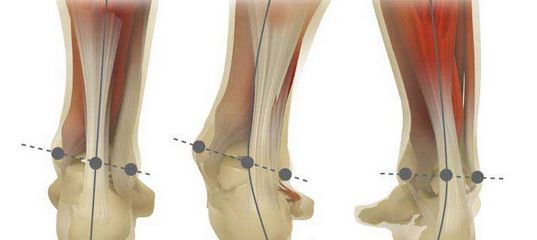
Плоско-вальгусной деформацией стопы называют изменение в строение стопы, при котором происходит уменьшение величины ее продольного свода на фоне нарушения функции сухожилия задней большеберцовой мышцы. В результате происходит искривление оси стопы. Это сопровождается опущением ее среднего отдела и разворотом пятки наружу с примыканием ее внутренней части к опорной поверхности. Другими словами, стопа заваливается вовнутрь, уплощается, а в тяжелых случаях наблюдается и Х-образное искривление голеней. Это можно заметить по наличию достаточно большого расстояния между пятками при занятии положения стоя с соприкасающимися между собой лодыжками.
По данным разных авторов, подобная проблема присутствует у 15—58% людей.
Плоско-вальгусная деформация стопы чревато не только возникновением выраженного косметического недостатка, но и развитием ряда осложнений. Это:
- Бурсит – воспаление синовиальных сумок суставов стопы. Это сопровождается покраснением кожи в проекции пораженного сустава, отечностью, болями, склонными усиливаться при механическом воздействии.
- Артроза – дегенеративно-дистрофических изменений в хрящевой ткани, сопровождающихся ее истончением и возникновением постепенно усиливающихся болей. Впоследствии наблюдается образование остеофитов на суставных поверхностях костей вплоть до их срастания между собой и обездвиживания сустава. При плоско-вальгусной деформации стопы артроз может поражать не только суставы стопы, но и голеностопные, коленные и тазобедренные суставы.
- Пяточная шпора – следствие чрезмерного растяжения плантарной фасции и образования на стороне пяточной кости выступа, что приводит к возникновению резких болей в области пятки при ходьбе. Нередко это сопровождается воспалением ахилового сухожилия.
- Остеохондроз – дегенеративно-дистрофические изменения в межпозвоночных дисках, что приводит к уменьшению их высоты и создает предпосылки для образования протрузий и межпозвоночных грыж.
- Искривление позвоночника – может проявляться углублением физиологических изгибов (кифозов, лордозов) или развитием сколиотической деформации.
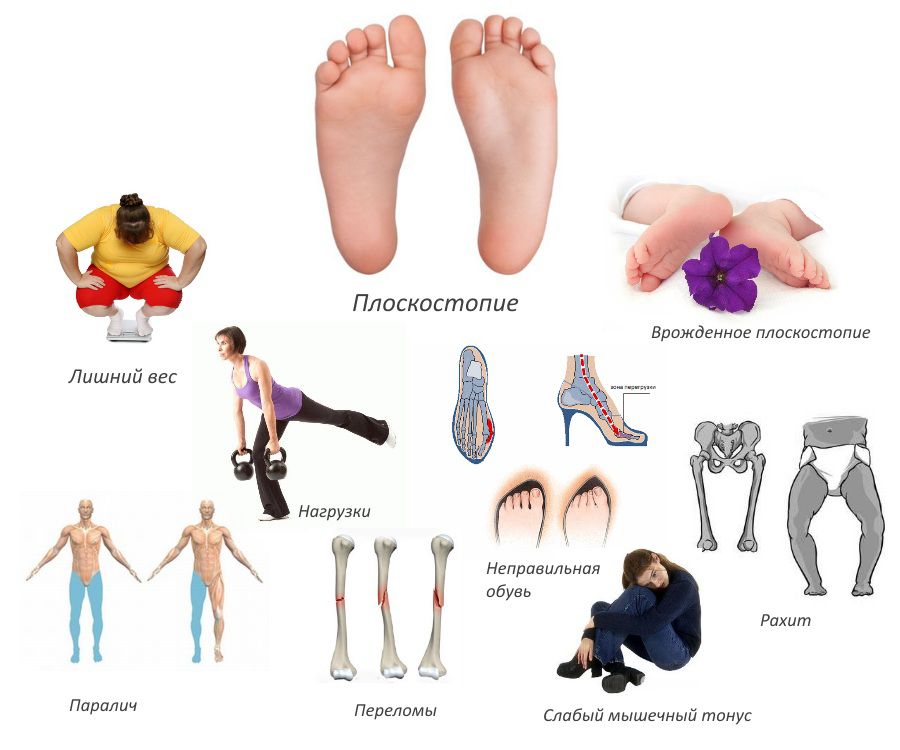
Причины

Центральным звеном в развитии заболевания является поворот (ротация) таранной кости в горизонтальной и сагиттальной плоскости. Это приводит к изменению точек опоры стопы и уплощению ее сводов. Этому может способствовать достаточно много факторов, но они крайне редко наблюдаются изолировано. Чаще всего причины плоско-вальгусной деформации стопы кроются в сочетанном действии ряда причин. Поэтому заболевание может становиться следствием:
- врожденных нарушений соединительной ткани;
- прогрессирования плоскостопия любого типа;
- травм нижних конечностей, в особенности костей и связок стоп;
- остеопороза, т. е. заболевания, сопровождающегося снижением содержания кальция в костях, что приводит к повышению их хрупкости;
- нарушений гормонального фона, обусловленных эндокринными заболеваниями, в частности сахарным диабетом, гипотиреозом, а также физиологическими изменениями при беременности и менопаузе;
- наличия лишнего веса и особенно ожирения, что обусловлено повышением нагрузки на стопу и перерастягиванием мышц и связок;
- неврологических нарушений, в том числе полиомиелита, ДЦП;
- рахита;
- чрезмерной нагрузки на стопы, обусловленной необходимостью подолгу стоять, ходить или заниматься тяжелым физическим трудом;
- ношения неправильно подобранной обуви, т. е. чрезмерно узкой и/или на высоком каблуке, что приводит к нарушению распределения нагрузки на стопу;
- аномалий развития стопы.
При наличии врожденных аномалий развития, а также наследственно обусловленной гиперэластичности стопы плоско-вальгусные стопы могут обращать на себя внимание практически сразу после рождения ребенка. Но чаще патология диагностируется, когда малыш начинает ходить. Нередко в таких ситуациях нарушения быстро усугубляются в результате выбора неправильной обуви, недостаточной физической активности или наоборот чрезмерной и несоответствующей возрасту.
В большинстве случаев плоско-вальгусная деформация стопы формируется еще в детстве. Если в этот период нарушение не было замечено и не скорректировано, заболевание остается с человеком и в дальнейшем склонно прогрессировать при создании благоприятных условий. У взрослых плоско-вальгусная деформация стопы чаще всего усугубляется во время беременности или на фоне набора массы тела, что обычно сопряжено с малоподвижным образом жизни.
Симптомы плоско-вальгусной деформации стопы
Для плоско-вальгусной деформации стопы характерно постепенное нарастание интенсивности симптомов. Поэтому если изначально патология проявляется лишь незначительным дискомфортом, то на поздних стадиях ее проявления могут стать препятствием для ведения активного образа жизни или даже существенно осложнять просто передвижение. Для заболевания характерны:
- боли в стопе, особенно в заднем отделе, усиливающиеся после длительного стояния, ходьбы или физической работы;
- отечность лодыжек;
- повышение утомляемости при ходьбе;
- уплотнение, образование натоптышей, мозолей и болезненность кожи в области головок малых плюсневых костей, усугубляющаяся при ношении обуви на каблуке и длительных физических нагрузках;
- Х-образное искривление голеней, что со временем приводит к появлению болей в коленях;
- смещение первого пальца стопы, постепенно приводящее к изменениям в других пальцев (Hallux valgus);
- нарушения походки.
Иногда у пациентов обнаруживается добавочная сесамовидная кость в области расположения ладьевидной кости.
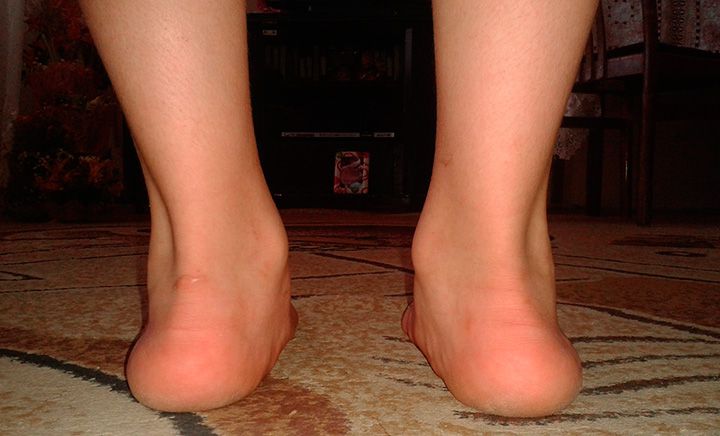
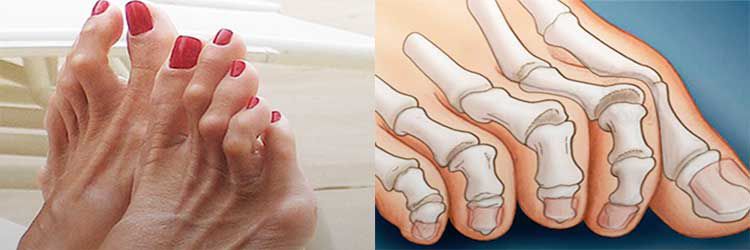
Плоско-вальгусная деформация стопы повышает вероятность врастания ногтя большого пальца. А его отклонение в сторону при сильном искривлении провоцирует изменение формы остальных пальцев. В результате они искривляются, приобретают форму когтей, а суставы утолщаются. Это называют молоткообразной деформацией.
При этом в области плюснефалангового сустава также наблюдается разрастание сустава с образованием на его боковой поверхности костной мозоли, называемой в народе шишкой или косточкой. Это приводит к возникновению затруднений при выборе обуви, делает дискомфортным ношение уже имеющейся.
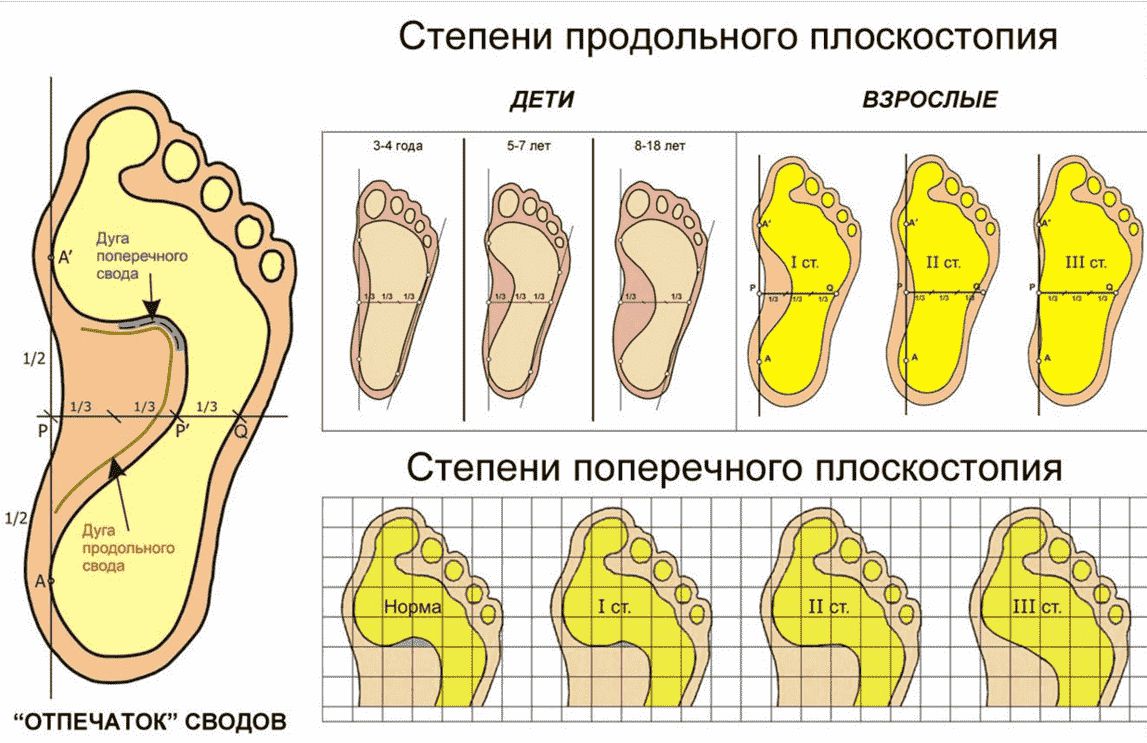
Степени деформации
В течении плоско-вальгусной деформации стопы выделяют 4 стадии, каждая из которых сопровождается определенным набором симптомов. Это:
- 1 стадия – в стопе еще отсутствуют костные деформации, но уже иногда возникают боли в области сухожилия задней большеберцовой мышцы, особенно после продолжительного стояния или ходьбы. Это может осложняться тендовагинитом, т. е. воспалением сухожилия задней большеберцовой мышцы. А угол постановки пятки по отношению к оси голени составляет не более 10—15°.
- 2 стадия – наблюдается мягкая деформация стопы с выведением пяточной кости на 15—20°. При этом в состоянии покоя, т. е. когда человек лежит, стопы приобретают нормальную форму. Поскольку еще отсутствует жестко закрепленная деформация, на этом этапе весьма эффективным методом лечения выступает лечебный массаж. Но это не устраняет необходимости в других средствах консервативной терапии.
- 3 стадия – деформация стопы уже становится фиксированной. При этом суставы заднего отдела стопы уже не поддаются пассивным движениям. Угол установки пятки по отношению к оси голени равен 20—30°.
- 4 стадия – стопа сильно деформирована, полностью плоская, изменяется ось голеностопного сустава. При выполнении рентгена и оценке снимков виден боковой наклон таранной кости. Подобное то является прямым признаком несостоятельности дельтовидной связки. Отклонение пятки от оси голени равно 30° и более.
Также выделяют степени плоскостопия. Для их диагностики измеряется угол продольного свода и межплюсневый угол по рентгенографическим снимкам, а также высота свода в миллиметрах.
Патология склонна прогрессировать, причем особенно быстро под воздействием отрицательно сказывающихся на состоянии стопы факторов (ожирение, частый подъем и перенос тяжелых предметов, длительное стояние, неправильная обувь и пр.).
Диагностика
При возникновении признаков плоско-вальгусной деформации стопы важно как можно раньше обратиться к ортопеду. И хотя диагностировать заболевание можно уже на основании результатов осмотра, врач всегда пристальное внимание уделяет анамнезу заболевания и жизни пациента. Полученные в ходе опроса данные предоставляют в распоряжение врача важную информацию, благодаря которой не только удастся установить причины возникновения деформации, но и составить оптимальный план лечения.
Пристальное внимание обращается на симптомы заболевания, условия их возникновения, особенности прогрессирования. Ортопед обязательно уточняет характер болей, их локализацию и продолжительность, наличие неврологических нарушений, присутствие ограничений физических нагрузок и т. д.
После этого обязательно проводится ортопедический осмотр. В рамках него врач оценивает подвижность суставов предплюсны, прося пациента приподняться на цыпочки, совершая пассивные движения и проводя другие тесты. Также ортопед оценивает состояние:
- сосудов нижних конечностей;
- кожи стоп и голеней, ее температуру, характер распределения волосяного покрова;
- чувствительности обеих стоп и голеней;
- тонус мышц нижних конечностей.
Все это помогает определить возможные причины и последствия развития плоско-вальгусной деформации стоп. Это позволяет подобрать наиболее эффективную тактику лечения, которое будет направлено на устранение всех имеющихся нарушений.
Также при диагностике плоско-вальгусной деформации стоп обязательно назначаются инструментальные и лабораторные методы исследования для точного определения степени изменений в стопе и уточнения характера требуемых терапевтических мер. Это:
- рентген стоп в 3-х проекциях;
- плантография;
- подометрия;
- ОАК и ОАМ;
- УЗИ суставов.

В сложных диагностических случаях могут назначаться КТ или МРТ. Это современные методы исследований костей и мягких тканей соответственно, предоставляющие максимально точные и подробные данные об их состоянии.
Консервативное лечение плоско-вальгусной деформации стопы
Практически всегда лечение плоско-вальгусной деформации стопы начинают с назначения консервативной, т. е. безоперационной терапии. Только на 3—4 стадии заболевания пациентам может сразу же рекомендоваться хирургическое вмешательство.
Итак, консервативное лечение плоско-вальгусной стопы всегда носит комплексный характер. Оно заключается в:
- использовании индивидуальных ортопедических стелек;
- ношении удобной или ортопедической обуви;
- медикаментозном лечении;
- ЛФК;
- лечебном массаже;
- кинезиотейпировании;
- физиотерапии.
Дополнительно пациентам будет рекомендовано принять меры для снижения веса, если присутствуют признаки ожирения, а также отказаться от ношения тесной обуви и имеющей высокий каблук. С момента диагностирования плоско-вальгусной деформации стопы следует выбирать и носить только удобную обувь с достаточно широким носком и удобным широким каблуком высотой до 3 см. Она обязательно должна быть изготовлена из натуральных материалов и не сдавливать ногу.
Обувь на абсолютно плоской подошве по типу балеток, кроксов или угги также противопоказаны.
Все эти методы направлены на устранение симптомов, повышение качества жизни больных и остановку прогрессирования деформации. Но полностью вылечить плоско-вальгусную стопу с их помощью можно только при диагностировании нарушения на 1-й стадии у детей.
При вальгусной деформации 1 пальца стопы может назначаться ношение специальных ортезов, отводящих его в правильное положение.

Все пациенты должны понимать, что на течении плоско-вальгусной деформации стоп отрицательно сказываются:
- курение;
- присутствие хронических заболеваний, снижающих иммунитет;
- нарушения рекомендаций врача, касательно физического режима, выбора обуви и т. д.;
- переохлаждение и перегревание;
- наличие других ортопедических нарушений, отрицательно сказывающихся на биомеханике стоп;
- остеопороз;
- инфекционные заболевания.
Поэтому пациентам стоит избегать воздействия этих факторов для повышения эффективности проводимой терапии. При этом если спустя 3 месяца после начала консервативного лечения и выполнения всего назначенного врачом комплекса мероприятий у больных сохраняются боли и отсутствует положительная динамика, это может быть поводом для рассмотрения вопроса о проведении операции.
Индивидуальные ортопедические стельки и обувь
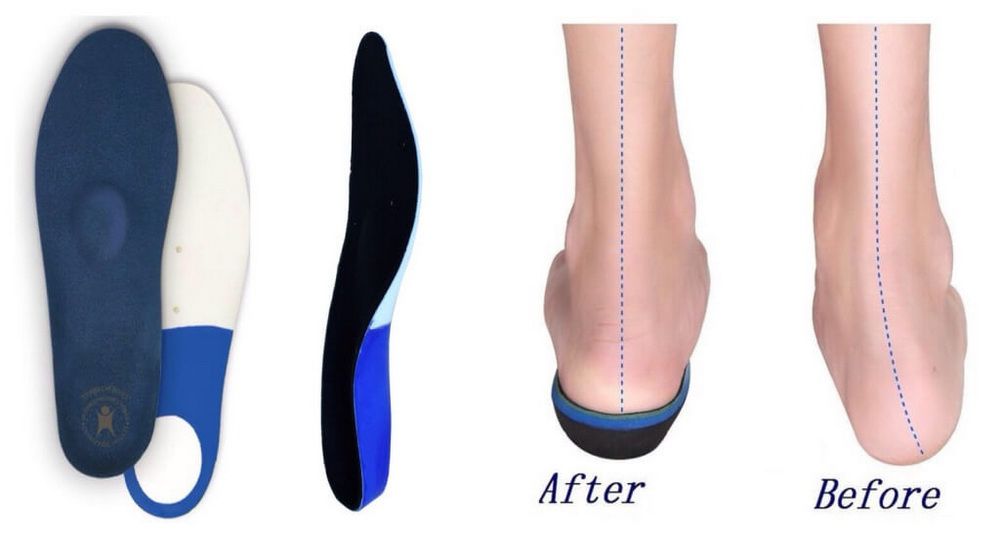
При диагностировании плоско-вальгусной деформации стопы любой степени пациентам обязательно назначается ношение индивидуально изготовленных ортопедических стелек. Их следует вкладывать в обычную обувь вместо тех, что шли с ней в комплекте, а на более поздних стадиях развития патологии – в специальную ортопедическую.
Благодаря тому что они изготавливаются в соответствии с особенностями строения отдельно левой и правой стоп пациента, они позволяют придать им обеим максимально правильное с точки зрения анатомии положение. Это является залогом восстановления нормальной биомеханики движений, устранения усталости ног, отечности и болей. Кроме того, они восстанавливают нормальную ось суставов, что позволяет значительно снизить риск развития осложнений.
Обычные ортопедические стельки серийного производства при плоско-вальгусной деформации стопы не используются.
Таким образом, индивидуальные ортопедические стельки помогают правильно распределить нагрузку на стопу. Это приводит к тренировке чрезмерно расслабленных мышц и расслаблению перенапряженных, т. е. воздействует непосредственно на первопричину развития плоскостопия.
В первые дни ходить с ортопедическими стельками нужно по 2—3 часа. Это обусловлено тем, что изначально они будут вызывать дискомфорт, так как ноге требуется снова перестраиваться на правильное положение. Постепенно длительность ношения стелек увеличивают, доводя до максимально возможного. В большинстве случаев пациенты привыкают к ним и могут без проблем находиться в них в течение всего дня через 2 недели.
При деформации, снашивании стелек их следует заменить новыми. Для этого снова потребуется обратиться к ортопеду, который снимет индивидуальные замеры и передаст их на производство со своими комментариями.
Медикаментозная терапия
Медикаментозная терапия при отсутствии осложнений плоско-вальгусной деформации стопы носит симптоматический характер. Другими словами она направлена на уменьшение выраженности болей. С этой целью пациентам рекомендуют эпизодическим использовать препараты группы НПВС в виде средств для внутреннего применения или мазей, гелей, кремов. Они помогут быстро купировать боль и улучшить самочувствие.
Также медикаментозная терапия назначается при возникновении нежелательных последствий плоско-вальгусной стопы. Она может заключаться в назначении:
- кортикостероидов – используются для купирования выраженного воспалительного процесса, характерного для бурсита и пр.;
- средств, улучшающих кровообращение – назначаются при застойных процессах в стопе и возникновении признаков варикозного расширения вен;
- хондропротекторов – назначаются при возникновении дегенеративно-дистрофических изменений в суставах и пр.
ЛФК
Лечебная физкультура является неотъемлемым компонентом лечения плоско-вальгусной деформации стоп. Она направлена на укрепление задней и передней большеберцовых мышц, перонеальной группы мышц и икроножных.
Для каждого пациента комплекс необходимых упражнений подбирается индивидуально с учетом степени патологических изменений, возраста и других факторов. Как правило, назначаются упражнения следующего характера:
- катание любого предмета цилиндрической или круглой формы по полу, например, скалки или мячика;
- хождение на носках, а затем на наружных отделах стоп;
- подъем по наклонной доске;
- работа на велотренажере или велосипеде босиком;
- захват и подъем мелких предметов с пола пальцами ног;
- захват и складывание гармошкой газеты или полотенца пальцами ног;
- выполнение скользящих движений стопой одной ноги по голени другой;
- сидение в позе «по-турецки» и вставание из нее.
Очень хорошо на состояние стоп влияет плавание. Поэтому при наличии у больного возможности ему рекомендуется как минимум 2—3 раза в неделю посещать бассейн.
Но ЛФК нужно заниматься систематически. Поэтому занятия должны проводиться ежедневно в комфортной обстановке без спешки. Не лишним будет в любое удобное время, например, при работе за компьютером разуться и покатать стопой мячик. Это поможет снять напряжение со стоп и улучшить самочувствие.
Физиотерапия
Для повышения эффективности консервативного лечения плоско-вальгусной стопы назначаются курсы физиотерапевтических процедур. Они показаны при 2 и выше степени деформации стопы и помогают не только уменьшить выраженность проявлений заболевания, но и производят лечебный эффект.
При плоско-вальгусной деформации стопы показано проведения процедур, оказывающих противовоспалительное, обезболивающее, противоотечное действие. Но приступать к их проведению можно только при отсутствии острого воспалительного процесса. Как правило, назначаются:
- электрофорез;
- магнитотерапия;
- диадинамотерапия;
- УВТ;
- электростимуляция мышц голени и стопы;
- озокеритовые и парафиновые аппликации;
- грязелечение.
Кинезиотейпирование
Кинезиотейпирование – новый метод лечение ортопедических нарушений и последствий травм в медицине, подразумевающий приклеивание на кожу специальных эластичных лент. Они помогают разгрузить нужные мышцы и поддержать другие, а также правильно распределить нагрузку на опорные точки стопы. Но чтобы тейпирование работало, врач, накладывающий ленты (тейпы), должен хорошо разбираться в методики и анатомии.
Тейпы изготавливаются из гипоаллергенных материалов и накладываются в среднем на 5 дней. С ними можно надевать любую обувь, заниматься спортом, ходить в душ и т. д. Они никоим образом не мешают и практически не ощущаются на теле. При этом материал тейпов дышит, что устраняет риск развития кожных заболеваний.
Лечебный массаж

Массаж при плоско-вальгусной деформации стопы направлен на нормализацию тонуса мышц нижних конечностей, разработку суставов и улучшение трофики за счет активизации кровообращения. Таким образом, во время сеанса лечебного массажа врач уделит внимание не только стопам и подошвенным мышцам, но и мышцам голени, а также бедра.
Как правило, рекомендуется 4 раза в год проходить курс лечебного массажа, состоящий из 15—20 сеансов. Благодаря им наблюдается заметное улучшение состояния больных, устранение наиболее беспокоящих симптомов плоско-вальгусной деформации стопы или как минимум уменьшение их интенсивности.
Дополнительным бонусом станет приобретение специального массажного коврика. Сегодня существует множество моделей, среди которых можно подобрать подходящую и для взрослого, и для ребенка. Такие коврики отличаются наличием разных по форме выпуклостей. Поэтому ходьба босиком по ним способствует тренировке мышц стопы и активизации кровообращения. Это положительно сказывается на состоянии стоп и повышает эффективность консервативного лечения плоско-вальгусной деформации.
Таким образом, плоско-вальгусная деформация стопы является распространенным ортопедическим заболеванием. Оно способно существенно снизить качество жизни человека и привести к развитию тяжелых осложнений. Поэтому важно как можно раньше диагностировать отклонение от нормы и пройти комплексное лечение. Но если плоско-вальгусная стопа диагностируется уже во взрослом возрасте, консервативная терапия поможет только предотвратить прогрессирование деформации. Тем не менее при начальных формах заболевания этого полностью достаточно для восстановления нормального качества жизни и сохранения возможности вести активный образ жизни. В остальных случаях, а также при неэффективности консервативного лечения восстановить правильную анатомию стопы можно хирургическим путем.
Безоперационные методы лечения деформаций стопы
Из этой статьи вы узнаете:
-
Причины возникновения вальгусной деформации
-
Диагностика стадии заболевания
-
Безоперационные методы лечения деформаций стопы
-
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Безоперационные методы лечения деформаций стопы, (проще говоря, косточки на ноге), наиболее эффективны на начальной стадии заболевания. Подобную деформацию называют вальгусной, и выражается она в искривлении плюснефалангового сустава большого пальца. Выпирающая шишка – это не только эстетический дискомфорт, она может препятствовать ходьбе, вызывать повреждение кожи в виде мозолей и ссадин и даже стать причиной артроза, варикоза или плоскостопия.
В сложных случаях с вальгусной деформацией способно справиться только операционное вмешательство, которое сопровождается длительным восстановлением. Чтобы не допустить развития болезни и не ограничивать свое передвижение в период послеоперационной реабилитации, нужно своевременно диагностировать деформацию и прибегнуть к безоперационным методам лечения.
Причины возникновения вальгусной деформации
С проблемой сталкиваются чаще всего женщины (97–99 %), возраст которых 30 лет и больше. Это распространенная патология стопы, она находится на втором месте после плоскостопия. Из-за прогрессирующей деформации человек лишается полноты движений. Кроме того, при наличии этого заболевания выбор обуви ограничен, носить ее неудобно или больно.
Главные причины появления дефекта:
-
Некомфортная обувь (слишком узкий носок или высокий каблук).
-
Наличие плоскостопия. У нормальной стопы есть поперечный и продольный свод, их образует и поддерживает мышечно-сухожильный корсет. Благодаря сводам стопа во время ходьбы амортизируется, предупреждая деформацию костно-суставных структур. Если мышечная мускулатура ослаблена, происходит уплощение стопы. В результате костно-суставный аппарат начинает испытывать большие нагрузки, что приводит к деформации.
-
Наследственность. Деформация возникает из-за генетической предрасположенности к заболеваниям опорно-двигательного аппарата, нехватки кальция (приводит к остеопорозу), недостатка витамина Д (причина развития рахита), мочевой кислоты (способствует появлению подагры). Имеет место и наследственная специфика строения стоп, когда длина первой кости плюсны больше других, ее наклон изменен или сустав очень подвижный.
-
Работа, связанная с балетом, танцами. Пуанты балерины имеют меньший размер, чем ее обычная обувь. Поэтому ступня вынуждена изгибаться, чтобы была возможность опоры на пальцы. На носках, площадь которых всего 2 см2, держится вес тела целиком. В результате танцевальной деятельности у балерин неминуемо деформируется стопа.
-
Пожилой возраст, в котором происходит сокращение выработки эстрогена, отвечающего за замедление разрушения костных тканей. Без эстрогена кости начинают интенсивно терять кальций, что приводит к остеопорозу.
-
Лишняя масса тела. Из-за нее возрастает нагрузка на стопы.
-
Травмированная стопа, у которой нарушена конфигурация и повреждены фиксирующие структуры.
-
Воспаление суставов (артрит), приводящее к изменению их структуры (усугубляется процесс вальгусной деформации ступни).

Диагностика стадии заболевания
Существует 3 степени заболевания, которые можно различить по проявлениям симптомов и внешнему виду стопы.
-
Начальная (умеренная). Пациент жалуется на неудобство при носке обуви, что проявляется в трении кожи, образовании мозолей на наружном крае первого плюснефалангового сустава. Появляется шишка с покраснением и отечностью близлежащих тканей. Часто в зоне стопы наблюдаются регулярные боли ноющего характера. Рентгенограмма показывает угол вальгусного отклонения меньше 20о.
-
Средняя. Наблюдается артрит (воспаление сустава) с характерным покраснением кожных покровов. Болевые ощущения усиливаются. Внешний осмотр показывает смещение второго пальца первым. Образуются натоптыши на участках под вторым и третьим пальцами. Угол вальгусного отклонения возрастает до 20–40°. На рентгеновском снимке виден подвывих 1-го плюснефалангового сустава.
-
Запущенная. Во всей стопе ощущается болезненность, движения во время ношения обуви становятся скованными. Во многих случаях пациенты теряют трудоспособность. Стопа существенно деформирована. Происходит сильное смещение первого пальца, который оказывается над или под вторым. В основании первого пальца происходит образование большого костного выступа. Кожные ткани под вторым и третьим пальцами грубеют, формируются натоптыши, мозоли. Рентгенограмма показывает, что угол вальгусного отклонения превышает 40 ͦ. Отчетливо виден подвывих или вывих 1-го плюснефалангового сустава.
Необходима консультация специалиста при следующих изменениях:
-
в районе основания большого пальца появилась припухлость;
-
выпирающая косточка покраснела и болит;
-
палец отклоняется кнаружи;
-
ноги сильно устают при ходьбе;
-
наблюдаются отеки;
-
на подошвах образуются болезненные мозоли и натоптыши.
С проблемами деформации стопы нужно обращаться к врачу-ортопеду. При первичном осмотре он выяснит, какова величина отклонения большого пальца, в каком состоянии находятся сосуды, есть ли мозоли, натоптыши, ощущается ли боль в суставе. Кроме того, врач оценит степень подвижности ступни. Чтобы поставить диагноз, одного осмотра недостаточно, необходимо дополнительное обследование: рентген в 3-х проекциях, МРТ, компьютерная плантография.
Заболевание поддается безоперационному лечению лишь на начальных стадиях (1–2) при величине угла отклонения не больше 20 ͦ. Хорошо помогают разнообразные фиксаторы, ортопедическая обувь, занятия лечебной физкультурой, медикаменты. Хирургический способ показан, если угол отклонения пальцев превышает 20 ͦ, боль носит постоянный характер, наблюдается нарушение походки, выпирающий сустав неподвижен.
Консервативное лечение вальгусной деформации противопоказано в следующих случаях:
-
Наличие варикозного расширения вен, тромбофлебита.
-
Открытые незажившие раны на ступнях.
-
Пациент испытывает непереносимость фиксирующих материалов.
-
Выявлены аллергические реакции на медикаменты.
Следует соблюдать осторожность при назначении лечения пациентам с сахарным диабетом, облитерирующим эндартериитом (стопы являются уязвимыми и нуждаются в особом уходе).
Осложнения проявляются в усилении болезненных ощущений, уменьшении подвижности стоп, деформации пальцев, патологии коленного и тазобедренного суставов, нарушении походки.

Если пациент не будет придерживаться рекомендаций ортопеда, это может спровоцировать прогрессирование заболевания. Тогда хирургическое вмешательство неизбежно.
Безоперационные методы лечения деформаций стопы
Консервативный способ направлен на:
-
Устранение причин, по которым стопа искривлена.
-
Исправление деформации конечностей.
-
Снятие симптомов, сопровождающих заболевание (болей, воспалений, отеков).
По прошествии определенного времени, если наблюдается положительная динамика, кость прекращает свой рост, ее размеры уменьшаются, что приводит к нормализации состояния ступни в целом. При условии соблюдения всех предписаний специалиста можно добиться правильного распределения нагрузки на стопу.
Если больной обратился к доктору впервые, его полностью обследуют. Это необходимо для назначения наиболее эффективного курса лечебных процедур.
Самые распространенные диагностические методы, применяемые для изучения патологии:
-
визуальный осмотр деформированной конечности;
-
рентгенографическое исследование с целью выявления всех костных изменений;
-
КТ, МРТ;
-
компьютерная плантография, определяющая степень нагрузки на определенные области стопы.
Подробно изучив и проанализировав полученные результаты, врач-ортопед назначает пациенту оптимальное консервативное лечение. Важными факторами, влияющими на выбор тех или иных методов, являются:
-
возраст пациента (как правило, 50 лет и старше);
-
угол вальгусной деформации (не должен быть больше 30°);
-
отсутствие других патологий стопы.
Сегодня разработан ряд достаточно эффективных безоперационных методов лечения деформаций. Нередко для того, чтобы достичь положительных результатов, применяют сразу несколько медицинских подходов и лечебных препаратов.
Хороший результат в борьбе с вальгусной деформацией стопы показали следующие консервативные методы:
-
Медикаментозная терапия.
-
Применение специальных приборов и приспособлений.
-
Разнообразные лечебные мероприятия.
-
Использование препаратов народной медицины.
Для получения длительного положительного эффекта важен комплексный подход, при котором гармонично сочетаются все известные методы терапии.
С целью устранения негативных симптомов, сопровождающих деформацию ступней, успешно применяется медикаментозное лечение. Чтобы купировать воспалительный процесс, в суставную полость вводятся препараты, содержащие гормоны («Дипроспан», «Гидрокортизон»). Помимо гормональных средств, с этой же целью используются противовоспалительные средства наружного применения. С болевым синдромом хорошо справляются обезболивающие лекарства, такие как ибупрофен, парацетамол.
Существуют негативные факторы, усугубляющие болезнь, которые рекомендуется исключить. К ним относятся:
-
лишний вес;
-
ношение неудобной обуви на высоком каблуке;
-
профессиональная деятельность, связанная с длительной нагрузкой на ноги (учитель, продавец, парикмахер).
Поэтому для быстрого выздоровления важно подбирать удобную обувь, больше ходить босиком, снизить по возможности нагрузку на ноги и четко следовать рекомендациям врача.
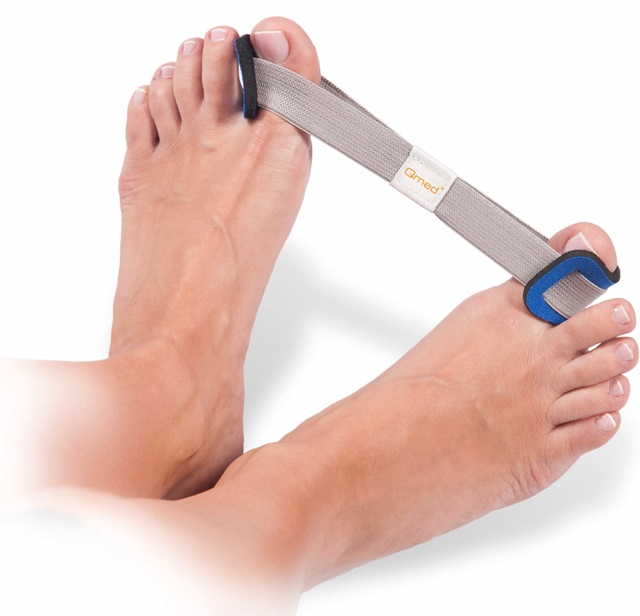
- Бандажи и вальгусные шины
Данные приспособления носят и постоянно, и только в ночное время. Бандажи и вальгусные шины бывают силиконовые, пластиковые, изготовленные из эластичных тканей. Принцип действия шины: специальная накладка фиксирует большой палец в нужном положении и давит на выпирающую косточку.
Функция бандажа заключается в снижении нагрузки на ступни, купировании боли, облегчении ходьбы, предохранении костей от последующего искривления.
- Синусоидально-моделированные токи (СМТ)
Физиотерапевтический метод. Принцип действия: к ногам крепятся электроды, через которые поступает электрический разряд к мышцам и связкам. Процедура является безопасной и не вызывает болезненных ощущений. Благодаря воздействию СМТ происходит стимуляция нервных окончаний, повышается тонус тканей, улучшается кровообращение, устраняется отечность.
- Медикаменты
Назначение лекарственных препаратов требуется для купирования боли, воспаления, отеков. Медикаментозная терапия проводится с применением таблеток, уколов, мазей, гелей. При лечении используются «Ибупрофен», «Кетанов», «Диклофенак», «Индометацин» и другие нестероидные противовоспалительные препараты. Если боли сильные, врач назначает введение гормональных средств внутрь полости сустава.
- Тутор и ортезы
Данные приспособления применяют, если необходимо жестко зафиксировать ногу. С помощью изготовленного из прочного пластика тутора сустав становится неподвижным.
Ортезы бывают 2 видов: безнагрузочные (их используют в ночное время, так как они не допускают движения) и функциональные (в них можно активно двигаться). Для каждого конкретного пациента делается индивидуальный слепок, по которому изготавливается приспособление.
Хорошим домашним средством для ног являются ванночки. Вода в них должна быть теплой (37–38 оС). Процедуру выполняют не более 15 минут. В разнообразные составы ванночек входят, как правило, соль, йод, хвойный или травяной настои. Курс длится 1–2 недели.
Чтобы уменьшить косточку, применяют средства народной медицины. Эффективны различные примочки, компрессы, содержащие прополис, скипидар или глину, йодистая сетка, ванночки с отваром кожуры картофеля или хозяйственным мылом.
Тепловые методы лечения включают парафиновые или озокеритовые обертывания ступней. Это позволяет улучшить микроциркуляцию крови, восстановить поступление питания к мышечным тканям, снять усталость.
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Лечебная гимнастика и массаж ног — эффективные мероприятия, направленные на снятие напряжения мышц, укрепления связок. Массаж необходимо проводить курсами по 10–20 сеансов с промежутком в один месяц.
Чтобы вернуть пальцам подвижность, нужно выполнять следующие упражнения:
-
Ходить на носочках.
-
Ходить с упором на наружную сторону ступни.
-
Перекатывать небольшой мяч стопой.
-
Захватывать мелкие вещи пальцами ног.
Кроме того, пользу приносят занятия плаванием, велопрогулки, хождение босиком.
Консервативные методы исправления деформации стопы включают использование специальных ортопедических приспособлений: стелек, стяжек, шин, ночных корректоров и т. д.
-
Стельки, которые изготавливаются для каждого пациента индивидуально, имеют специальное основание. Они способствуют устранению нагрузки на сустав и помогают вернуть ступне ее амортизирующие функции.
-
Супинаторы и межпальцевые перегородки служат для выравнивания фаланг пальцев и уменьшения деформации.
-
Благодаря ночному бандажу-корректору большой палец ноги находится в правильном положении.
-
Накладка ортопедической шины обеспечивает надежную фиксацию пальцев, тем самым способствуя постепенному выравниванию стопы.
Эти приспособления допускается носить постоянно. В некоторых случаях используются специальные стяжки, поддерживающие поперечный свод стопы.
Чтобы лечение было эффективным, важно устранить главную причину заболевания – отказаться от узкой обуви на высоком каблуке. Следует выбирать комфортную натуральную обувь, которая выполнена из мягких материалов, имеет широкий носок и каблук не более 5 см. Только в этом случае нагрузка на стопу будет распределяться равномерно.
Почему клиенты выбирают Клинику эстетической медицины и Салон красоты Veronika Herba:
-
Это Клиника эстетической медицины и Салон красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
-
Получить квалифицированную помощь вы можете в любое удобное для себя время. Клиника эстетической медицины и Салон красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!
Специальная гимнастика, комплекс ЛФК
Упражнения укрепляют опорно-двигательный аппарат, связки и мышцы. При подозрении у ребенка вальгуса, нужно периодически проверять состояние суставов.
Дополнительные меры профилактики
Ношение специальной обуви,
специальный массаж,
шарнирные отрезы, которые назначают в тяжелых ситуациях.
Если профилактика не помогает, проводят операцию.
Запишитесь на консультацию прямо сейчас!
Возможна онлайн консультация
ВРАЧИ
Наши врачи применяют уникальные методики лечения и улучшенные методики Веклича В.В.
Основатель / Главный хирург
Основатель медицинского центра ортопедии и травматологии «Ладистен» Веклич Виталий Викторович — хирург в области ортопедии и травматологии для детей и взрослых практикующий более 35 лет. Автор модифицированных аппаратов внешней фиксации — аппарат Веклича.
Опыт: 40 лет
Врач анестезиолог.
Доктор медицины, врач анестезиолог.
Опыт: 27 лет
Главный врач/Ортопед-травматолог
Главный врач Медицинского Центра «Ладистен Клиник», профессиональный дипломированный хирург, в области детской и взрослой ортопедии и травматологии.
Опыт: 15 лет

ПОДГОТОВКА
Подготовка к операции включает в себя:
- сбор анамнеза;
- сдача анализов;
- рентгенографию и диагностику.
Определяется степень патологии, возможность оперативного вмешательства, составляется индивидуальный план лечения. В обязательном порядке перед оперативным вмешательством необходимо пройти ряд исследований для точной оценки состояния здоровья пациента и исключить возможные противопоказания.
«Диагноз вальгусная деформация ног (Х-образная деформация) – не приговор». Получить красоту и здоровье ног можно за несколько недель!
РЕАБИЛИТАЦИЯ
Срок реабилитации 2,5 — 3 месяца
Полна реабилитация проходит после операции за 2,5-3 месяца. За это время кости срастаются в правильном положении.
Аппарат снимают в клинике за 3 минуты.
Пациент вступает в новое жизнь красивыми, здоровыми ногами.
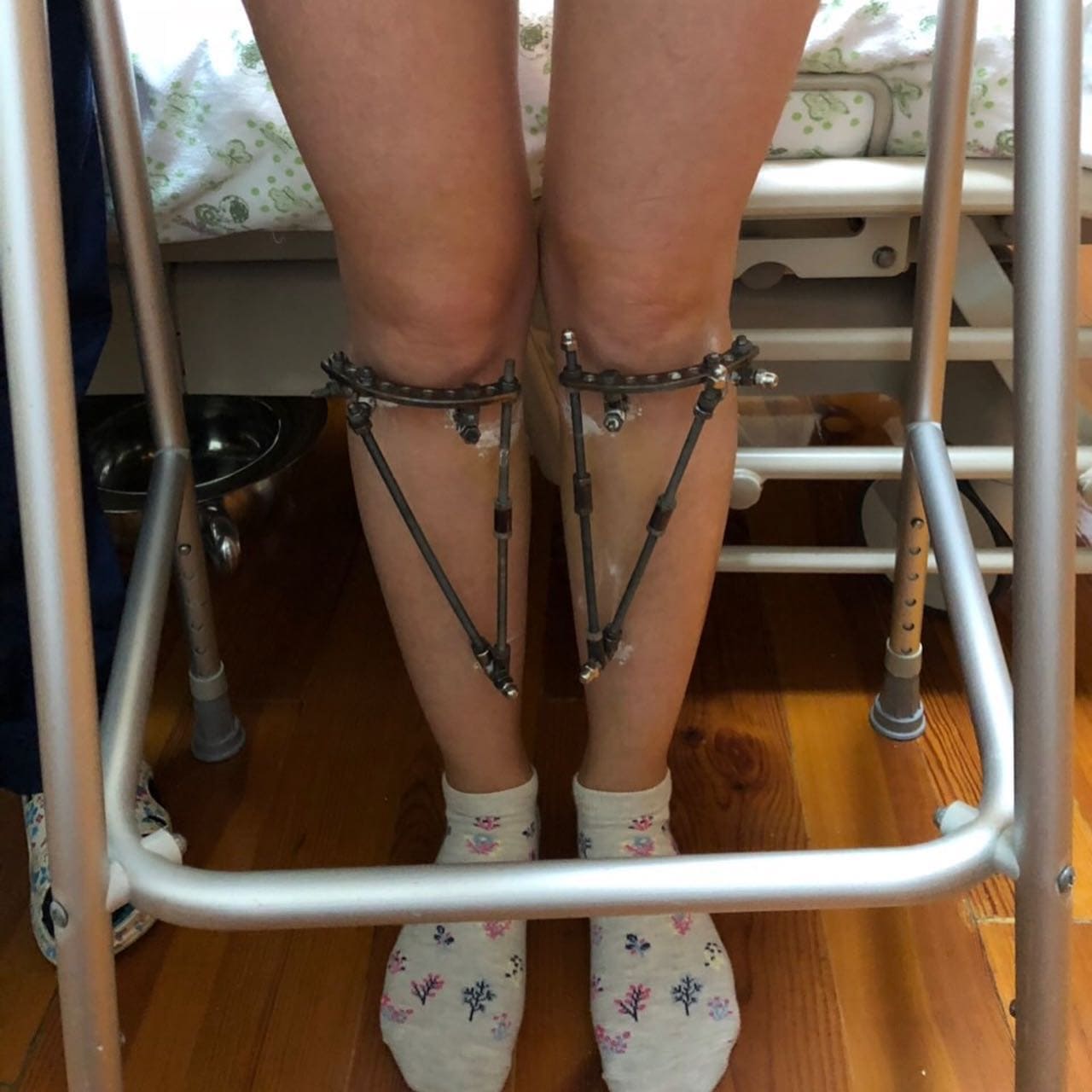
РЕЗУЛЬТАТЫ
Наши пациенты стали здоровы, красивы и полны новых сил с Ладистен клиник.
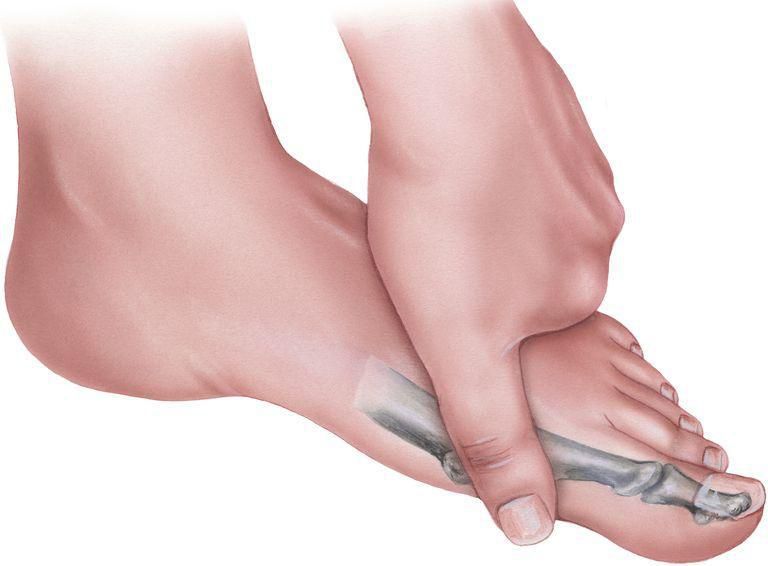
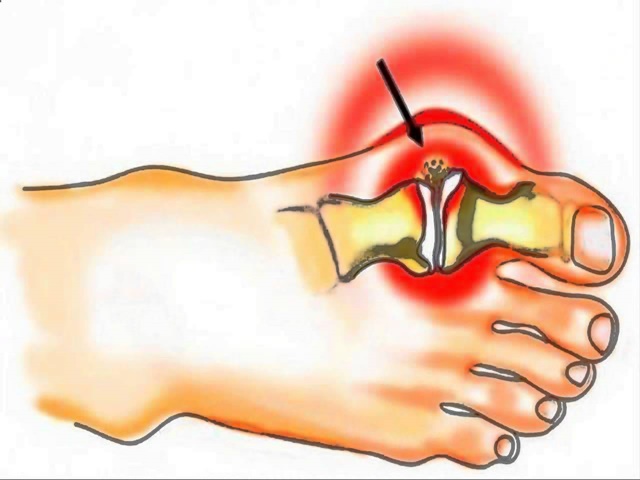
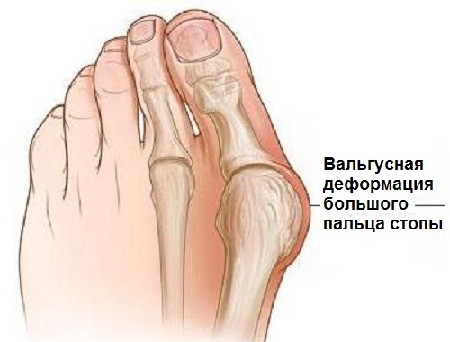
Вальгусная деформация стопы (hallux valgus) – это прогрессирующая патология первого пальца стопы, которая представляет собой формирование костной «шишки» по внутреннему краю стопы и отклонение первого пальца.
Hallux valgus формируется, когда костные структуры передней части стопы теряют стабильность и изменяют свое положение. Первый палец начинает отклоняться кнаружи, изменяя позицию остальных пальцев. Сустав увеличивается в размерах и начинает выпирать, кожа в этой области обычно красная, болезненная на ощупь. Возникает функциональный дефицит сустава. Женщины в большей степени подвержены вальгусной деформации.
Симптомы
- Наличие выпирающей «шишки» у основания большого пальца
- Опухание, покраснение кожи, болезненность при прикосновении к коже в области первого плюснефалангового сустава
- Постоянная или преходящая боль в области большого пальца, которая может усиливаться при ходьбе, ношении обуви
- Ограничение подвижности большого пальца
- Мозоли в месте трения между 1 и 2 пальцем
Причины вальгусной деформации
В формировании вальгусной деформации играют роль следующие факторы:
- Наличие врожденной деформации стопы (плоскостопие)
- Системные заболевания (ревматоидный артрит)
- Большие нагрузки на стопу, которые могут быть связаны с профессиональной деятельностью или занятиями профессиональным спортом
- Генетическая предрасположенность (слабость связочного и мышечного аппарата)
- Ношение неподходящей, узкой обуви
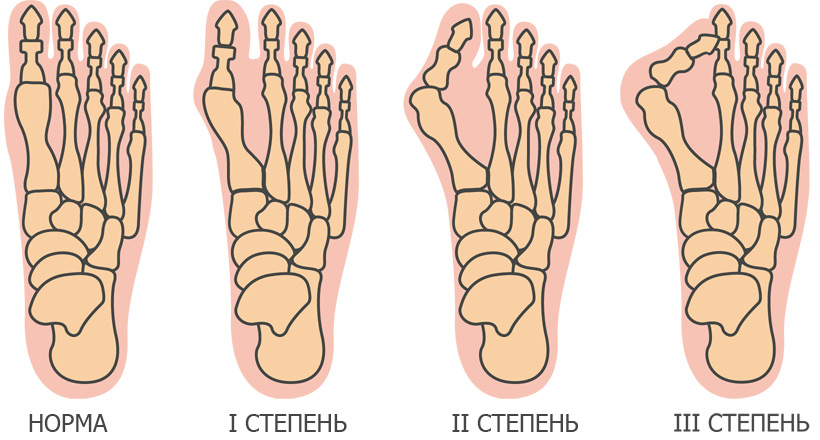
Классификация и стадии развития вальгусной деформации стопы
Вальгусную деформацию классифицируют по степеням следующим образом:
- 1 степень – угол отклонения большого пальца составляет менее 20°
- 2 степень – угол отклонения от 25° 35°
- 3 степень – угол отклонения более 35°
Стадию определяют по позиции пятки по отношению к оси голени:
- 1 стадия – стопа расположена плоско, угол отклонения до 15˚
- 2 стадия – угол наклона составляет 15˚- 20˚
- 3 стадия – угол наклона 20˚-30˚, поддается коррекции
- 4 стадия – стопа распластана, угол наклона более 30˚
Диагностика заболевания
Диагноз ставится на консультации травматолога-ортопеда после тщательного осмотра. Выполняют рентгенографию стопы в 3-х проекциях для того, чтобы поставить точный диагноз, степень и стадию вальгусной деформации, и определить тактику лечения. На рентген-снимках также оценивают наличие сопутствующей патологии (артроз, вывих и подвывих). Важное условие – исследование выполняется под нагрузкой (в положении стоя).
При необходимости выполняют дополнительные исследования, такие как плантография для определения степени плоскостопия.
Лечение
Варианты лечения зависят от стадии вальгусной деформации, интенсивности симптомов.
Консервативные методы включают следующее:
- Подбор подходящей, комфортной, свободной обуви
- Использование ортопедических стелек, силиконовых прокладок с целью равномерного распределения нагрузки и давления при движении, уменьшения симптомов, предотвращения развития бурсита (воспалительного процесса в синовиальных сумках сустава)
- Прием противовоспалительных препаратов для уменьшения болей и воспаления
- Прикладывание льда, холодных компрессов
Хирургическое лечение выполняют при неэффективности консервативных методов одним этапом или комбинацией, в зависимости от тяжести процесса:
- Удаление воспаленной ткани вокруг большого пальца
- Выпрямление большого пальца путем удаления части костной структуры
- Изменение положения одной или нескольких костей, придание физиологичной позиции
- Внутрисуставное скрепление костей специальными ортопедическими устройствами
Реабилитационной период может занимать от одной недели до нескольких месяцев, в это время необходимо носить специальную мягкую ортопедическую обувь. Интенсивность физических нагрузок определяется лечащим врачом-ортопедом и врачом-реабилитологом.
Прогноз и профилактика
На фоне вальгусной деформации стопы у взрослых могут происходить следующие изменения:
- Бурсит – воспаление синовиальных сумок в первом плюснефаланговом суставе
- Стойкий болевой синдром
- Сопутствующие вальгусной деформации стопы (по типу «молоткообразной»)
- Артроз плюснефалангового сустава
- Нарушение походки
Для профилактики формирования и прогрессирования вальгусной деформации следует придерживаться следующих рекомендаций:
- Тщательный подбор обуви
- При наличии предрасположенности выполнение комплекса упражнений, направленных на укрепление связочного аппарата стопы
- При развитии первых симптомов вальгусной патологии своевременное обращение к специалисту
Примеры работ
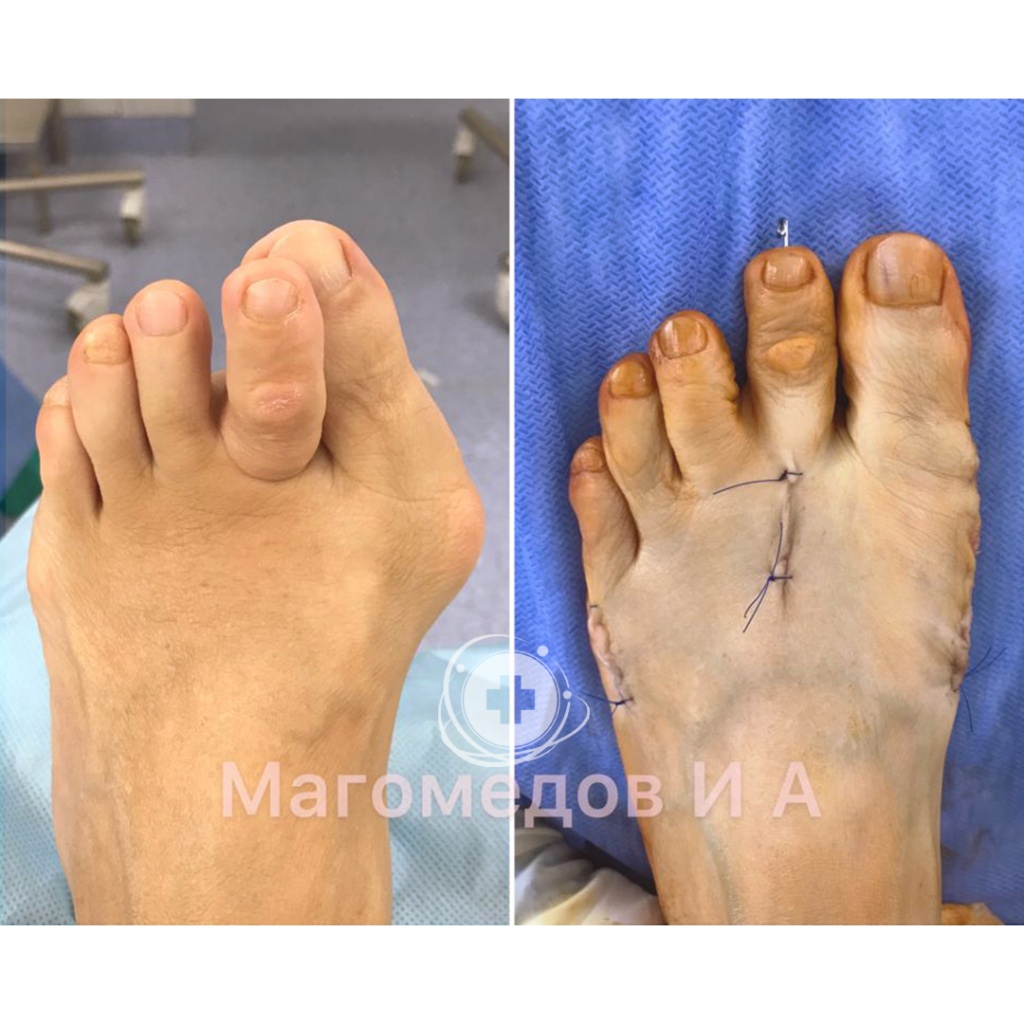
Врачи — травматологи ФНКЦ ФМБА проводят операции по исправлению вальгусной деформации стопы:
Операция: Исправление вальгусной деформации
Врач: Магомедов И.А.
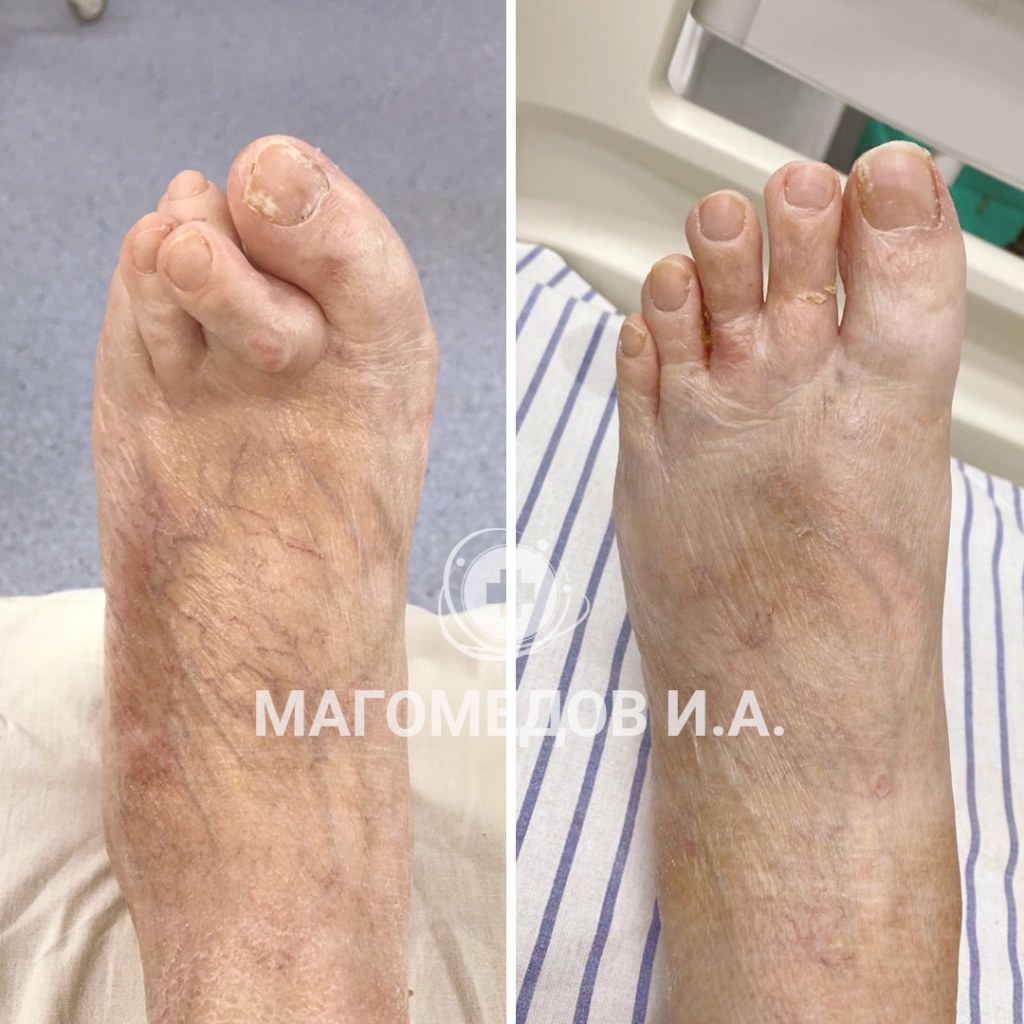
Операция: Исправление вальгусной деформации
Врач: Магомедов И.А.
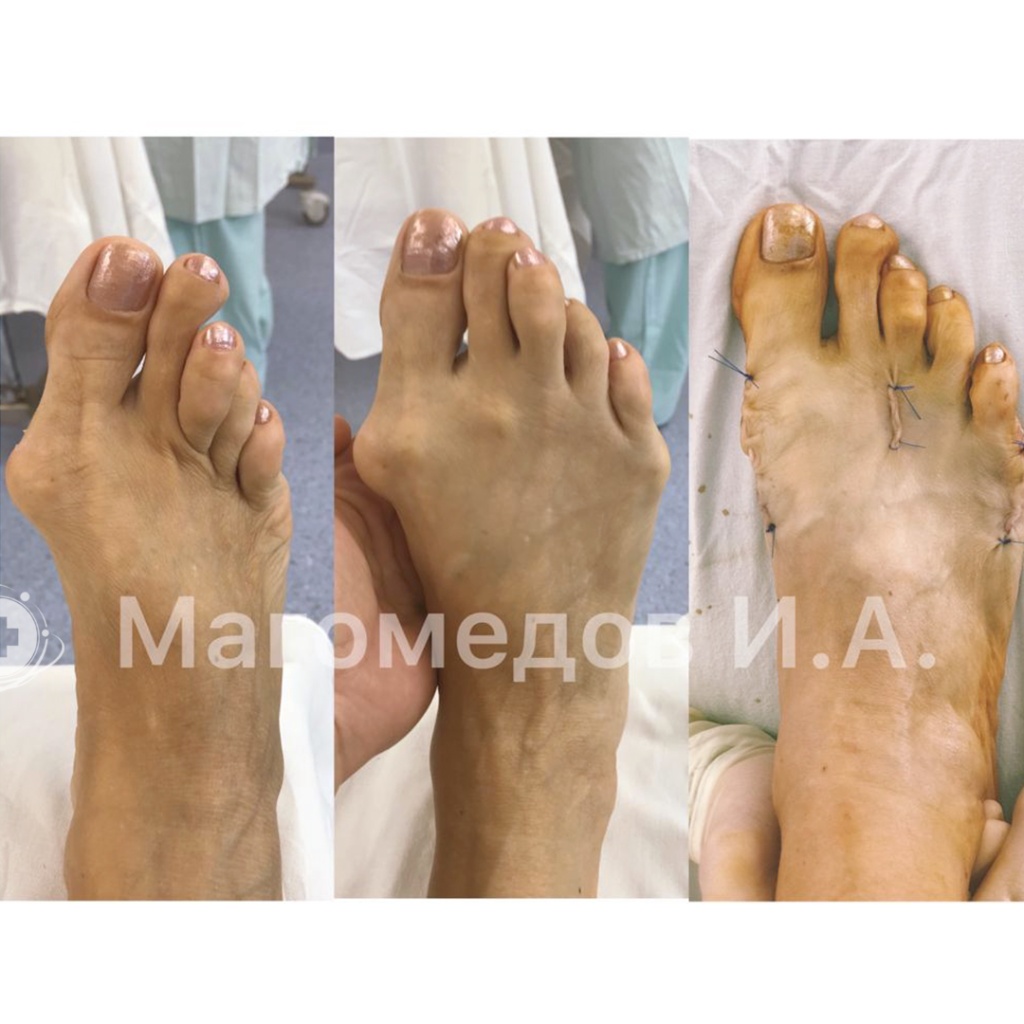
Операция: Исправление вальгусной деформации
Врач: Магомедов И.А.
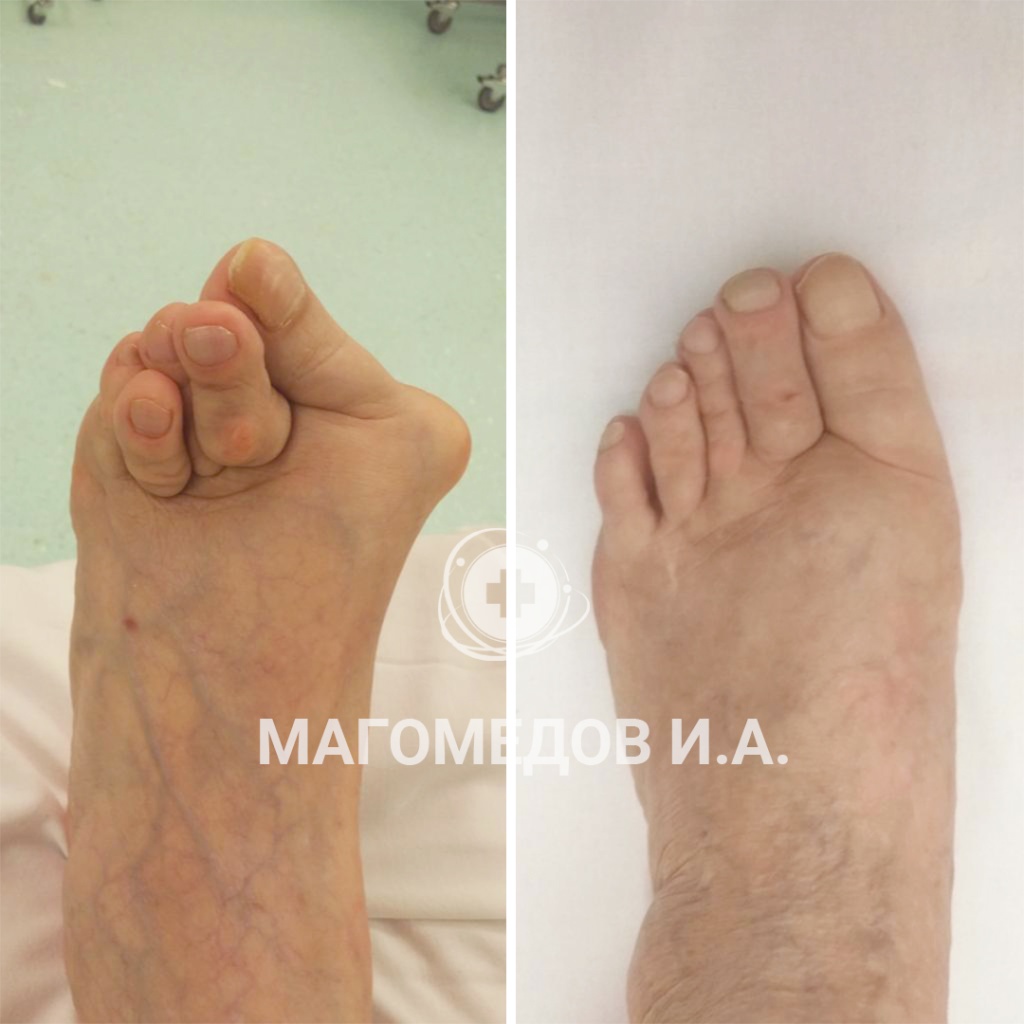
Операция: Исправление вальгусной деформации
Врач:Магомедов И.А.
Вальгусная деформация большого пальца стопы

Как избавиться от вальгусной деформации большого пальца стопы
Вальгусная деформация стопы считается едва ли не самой распространенной ортопедической болезнью. Она проявляется в виде искривления большого пальца стопы и выглядит как своеобразная шишка возле его основания.
Поскольк у развивается это заболевание медленно, его бывает довольно сложно выявить на ранних этапах, что приводит к возникновению болезненных ощущений и различных осложнений. Под вальгусной деформацией понимают патологию стопы, в процессе развития которой искривляется плюсне-фаланговый сустав большого пальца. В результате этого его фаланги находятся под углом по отношению друг к другу.
В итоге одна из них начинает выпирать в сторону головкой кости. Это приводит к формированию шишки с внешней стороны стопы. Иногда данный процесс сопровождается болью.
Причины развития вальгуса
Нарушение положения пальцев и других костей стопы развивается на фоне нескольких причин:
- Нарушение анатомии. Строение стопы всегда имеет индивидуальные особенности. При некоторых отклонениях (например, избыточная длина первой плюсневой кости или фаланги пальца) стопа стремится к большей деформации при нагрузках. Нормализация внутренней анатомии ступни – основная задача хирурга-ортопеда при оперативном лечении вальгуса.
- Слабость связочных структур. Она зависит от особенностей строения коллагеновых волокон связок и сухожилий. При их ослабленности легко достигается предел прочности и своды не восстанавливают свою форму после прекращения нагрузок.
- Избыточный вес. Постоянная избыточная нагрузка на ступни способствует отклонению 1-й плюсневой кости кнутри, а пальца, соответственно – кнаружи. Пациенты с избыточным весом имеют высокий риск развития этой патологии.
- Пристрастие к узкой и тесной обуви на высоком каблуке. Ношение подобной обуви неблагоприятно сказывается на функции сводов стопы.
- Наследственность. Наличие изменений стоп у кровных родственников может свидетельствовать о склонности к развитию деформации. Наследственность «в ответе» за свойства соединительной ткани, поддерживающей своды.
Также к причинам появления патологии относятся и разные повреждения ступней.
Симптомы и фото
Основные проявления вальгусной деформации стопы заключаются в следующем:
- появляется мягкое образование, которое сопровождается тем, что кожа в районе сустава краснеет, появляются болевые ощущения, поскольку воспаляется суставная сумка;
- большой палец меняет свою форму, становясь кривым;
- в районе первой фаланги образуется твердая шишка;
- развивается костная мозоль, раздражаются кожные покровы;
- появляются болевые ощущения во время ходьбы;
- большой палец теряет свою подвижность. Со временем двигательную активность могут потерять и другие пальцы.
На фото ниже показано, как проявляется заболевание у человека.
Стадии деформации
Принято выделять четыре степени халлюс вальгус, в зависимости от угла отклонения большого пальца:
- I степень — 15 градусов.
- II степень — 20 градусов.
- III степень — 30 градусов.
- IV степень — больше 30 градусов.
Первые две степени вальгусной деформации 1 пальца стопы не осложняются и приносят в основном косметический дискомфорт. III и IV степени имеют последствия для здоровья. Среди таких молоткообразная деформация, когда II и III пальцы перестают принимать участие в процессе ходьбы; вросшие ногти; болезненные мозоли и натоптыши, которые воспаляются и нагнаиваются; отёк стопы, остеомиелит. Поэтому своевременная диагностика имеет первостепенное значение.
Диагностика
Первый этап во время определения диагноза вальгусной деформации большого пальца – это зрительный осмотр врача и определение стадии болезни. Во время осмотра берутся во внимание, в каком состоянии подошвенные поверхности, упругость (тургор) верхней части ступни, а также сосудистый статус, определяется тактильная чувствительность стоп и функциональность фаланги.
Врач обязан рассмотреть все возможные ограничения передвижений стопы, чтобы точно определить причину патологии. С помощью расстояния между плюсневыми головками определяют степень деформации пальца. Чаще всего к жалобам пациентов относится: ощущение тяжести после больших физических нагрузок, ноющие боли в передней части ступни, скованность во время движения.
Осложнения
При отсутствии лечения заболевание приводит к возникновению патологических процессов в области позвоночного столба, коленных и тазобедренных суставах.
Прогрессирование болезни изменяет биомеханику стопы и может привести к изменению походки. Заболевание также нередко является причиной развития бурсита большого пальца вследствие постоянного раздражения и трения, которые вызывают отек и воспаление синовиальной суставной сумки.
Другим частым осложнением вальгусной деформации является артрит плюснефалангового сустава, так как из-за постоянного трения хрящевая ткань большого пальца уменьшается.
Возможно лечение косточки на пальце без операции?
На ранних этапах лечение без операции возможно. Под ранними этапами подразумевается вальгусная деформация большого пальца I—II степени, с небольшим углом отклонения и без осложнений.
В домашних условиях консервативное лечение включает в себя специальную гимнастику, коррекцию веса, , ношение ортопедической обуви и медикаментозную терапию.
На начальных стадиях вальгусной деформации большого пальца стопы упражнения способны значительно уменьшить угол отклонения и болевые ощущения, сопутствующие этой проблеме.
Фиксаторы
Сегодня ортопеды активно используют новые разработки, а именно фиксаторы, которые корректируют положение большого пальца при вальгусной деформации. Они надеваются преимущественно на ночь и снимаются утром. Примером такого фиксатора является гелевый фиксатор Valgus Pro. Аналогов ему немало, но оригинал даёт результаты быстрее, да и качество самого материала выгодно отличается.
Использование фиксаторов для деформированных больших пальцев позволяет полностью устранить дефект на I стадии и значительно уменьшить дискомфорт и выпирание при вальгусной деформации стопы степеней от II до IV.
Полезные упражнения
Врачи назначают специальную зарядку, которая снимает отечность, разрабатывает поврежденные недугом суставы, уменьшает болевой синдром. Для выполнения гимнастики не нужны особые условия, главное – это регулярность.
Упражнения могут быть разные, но некоторые считаются особо полезными:
- лист бумаги (можно использовать ручку или другой мелкий предмет) поднимается с пола при помощи пальцев ног;
- своды стоп напрягаются и удерживаются в таком положении несколько секунд;
- пальцы ног поочередно сгибаются и разгибаются, пока не появится усталость;
- лежащий на полу лист бумаги нужно скомкать с помощью пальцев ног;
- скалка или небольшая бутылка с водой перекатываются стопой 2–3 минуты;
- пальцы ног разводятся в стороны и удерживаются так не меньше минуты.
Консервативное лечение более эффективно в комплексе со специальным массажем, удаляющим мышечные спазмы и восстанавливающим подвижность суставов.
Физиотерапия
Для лечения вальгусной деформации могут использоваться и физиотерапевтические процедуры – ультразвук или диатермия. Нужно учитывать, что эти мероприятия дают временный эффект.
Наиболее действенным считается применение ортопедических изделий, которые изготавливают индивидуально после исследования формы стопы и походки человека.
Использование различных супинаторов, корректоров пальцев ног или межпальцевых валиков в начале болезни может остановить последующую деформацию. Если же процесс запущен, то применение таких изделий может лишь слегка уменьшить болевые ощущения. С помощью индивидуальных стелек удается корректировать нарушение свода стопы.
Обувь
При вальгусной деформации первого пальца стопы обувь должна быть мягкой, с широким носом и на низком каблуке (до 4 см). При плоско-вальгусной деформации стопы необходимо носить новую обувь с высоким и жестким задником, на 3 см выше пятки, с плотным и высоким супинатором.
Ортопедические стельки
Для коррекции деформации стопы используются различные виды стелек и полустелек. Лучше всего для этого подходят стельки, изготовленные по индивидуальному заказу. С их помощью снижается нагрузка на суставы ног, улучшается кровообращение стопы, снижается чувство усталости в ногах.
Иногда стельки тяжело уместить в обуви, особенно стандартные. Поэтому с целью коррекции патологических нарушений в стопе можно использовать полустельки – укороченный вариант обычной стельки (без переднего отдела).
В некоторых нетяжелых случаях ортопед может разрешить ношение ортопедических подпяточников.
Хирургическое лечение
К оперативному вмешательству, в большинстве случаев, прибегают уже на запущенных стадиях болезни. Хотя операцию можно делать и в начале вальгусной деформации стопы, в этом случае хирургическое вмешательство будет одновременно и профилактикой артроза в первом плюснефаланговом суставе. Современных техники операций не разрушают сустав, сохраняют его опороспособность и подвижность.
Существуют такие способы оперативного вмешательства:
- проведение реконструкции деформированных костей;
- удаление нароста оперативным способом;
- операция, с помощью которой уравновешиваются околосуставные мышцы;
- проведение дистальной и проксимальной остеотомии, которая заключается в изменении угла между костями;
- артродез – оперативное вмешательство по фиксации сустава;
- пересадка сухожилий;
- имплантация суставов;
- а также еще приблизительно 93 методики, которые подбираются индивидуально для каждого пациента.
Процесс реабилитации после хирургического вмешательства может длиться от одного и до двух месяцев, поэтому на протяжении 1,5 месяцев врачи советую носить специальный ортопедический сапог, который поможет надежно зафиксировать больную конечность и обеспечить ей максимальный покой во время движения.
Как предотвратить появление косточки?
Профилактика заболевания включает в себя несколько проверенных способов:
- Правильное питание. Часто поражение суставов вызывает избыточный вес. От лишних килограммов лучше избавиться, для этого следует скорректировать рацион в пользу здорового питания. Жирную, копченую и соленую пищу нужно исключить.
- Ношение только удобной обуви. Суставы, находящиеся в правильном положении, редко подвергаются деформации. В отдельных случаях можно просто носить ортопедические стельки.
- Физические упражнения. Врачами разработано множество методик, позволяющих держать ноги в тонусе. Для этого не обязательно ходить в тренажерный зал, гимнастикой можно заниматься и в домашних условиях.
- Ножные ванночки. Действенное средство, снимающее усталость ног и улучшающее кровообращение. Для повышения эффективности следует добавлять травы или морскую соль.
При проявлении первых неприятных симптомов лучше обратиться к специалисту. После проведения комплексной диагностики он подскажет, как и чем лечить вальгусную деформацию большого пальца. Только своевременная адекватная терапия поможет избежать оперативного вмешательства.

 Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.
Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.