- 1 Особенности изгибов позвоночника
- 2 Лордоз позвоночника
- 3 Причины патологического лордоза
- 4 Классификация лордоза
- 5 Рахитический
- 6 Врожденный
- 7 Травматический
- 8 Функциональный
- 9 Паралитический
- 10 Компрессионный
- 11 Глубокий шейный лордоз
- 12 Поясничный лордоз
- 13 Внешние симптомы искривления
- 14 Внутренние симптомы патологического лордоза
- 15 Последствия лордоза
- 16 Диагностика деформаций позвоночника
- 17 Лечение лордоза
- 18 Медикаменты
- 19 Лечебная физкультура
- 20 Гимнастика при поясничном лордозе
- 21 Корректоры осанки
- 22 Мануальная терапия
- 23 Лечебный массаж
- 24 Йога
- 25 Физиотерапевтические процедуры
- 26 Оперативное лечение
- 27 Профилактика лордоза

Лордоз представляет собой естественный либо патологический изгиб позвоночного столба при котором наблюдается выпуклость вперед. Первый имеется у всех людей, что является нормой, второй отличается степенью выпуклости и не относится к физиологическому.
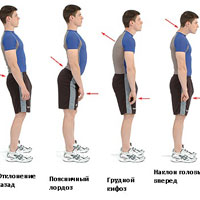
Особенности изгибов позвоночника
Позвоночник можно назвать фундаментом опорно-двигательного аппарата. Он выполняет не только опорную функцию и дает возможность человеку ходить прямо, но и представляет собой относительно гибкую ось тела за счет подвижности большинства его частей. Одной из главных функций является защита спинного мозга, который проходит внутри позвоночника.
При осмотре нормальный позвоночник имеет 4 физиологических изгиба: шейный, поясничный лордоз – выпуклостью в сторону передней части тела и грудной, крестцово-копчиковый кифоз – выпуклость в противоположном направлении. За счет естественных изгибов позвоночный столб имеет S-образную форму.
Изгибы вперед, назад необходимы для поддержания тела в вертикальном положении, ослабления толчков, облегчения нагрузки на скелет при движениях. В норме физиологические изгибы не доставляют никакого дискомфорта, они должны быть плавными и не превышать допустимых значений. Если они отклоняются от нормальных показателей, становятся чрезмерно большими либо появляются в нехарактерных отделах позвоночника, то речь идет о патологических изгибах.
Появление выраженных углов, нахождение остистых отростков позвонков на различном расстоянии может быть признаком патологического лордоза либо кифоза. Любые изгибы, наклоны в боковой плоскости в норме отсутствуют, их появление может указывать на сколиоз.
Степень естественных изгибов это не постоянная величина даже у здорового человека, так как она зависит от нескольких моментов. В горизонтальном положении они слегка расправляются, в вертикальном выражены сильнее. По этой причине в утреннее время после пробуждения длина позвоночного столба немного увеличивается и его изгибы выражены слабее, в течении дня ситуация меняется. Причем величина их увеличения пропорциональна приходящей нагрузке.

Лордоз позвоночника
Степень физиологических изгибов имеет связь с возрастом. Ребенок уже рождается с ними, только выражены они слабее, чем у взрослых. Они становятся более заметными, когда ребенок начинает стоять, делать первые шаги. Физиологические изгибы хорошо выражены уже в год, но их окончательное формирование, как и в целом позвоночника, заканчивается примерно к 18 годам.
Патологический лордоз может возникать как в детском, подростковом, так и во взрослом возрасте. Причинами могут выступать различные факторы и заболевания. Патологический изгиб включает ряд характерных изменений:
- смещение позвонков кпереди, веерообразное расхождение их тел;
- разрежение костной структуры;
- расширение межпозвонковых дисков;
- уплотнение и сближение позвонков.
При развитии патологического лордоза в детском, подростковом возрасте в процесс вовлекается и грудная клетка – происходит ее деформация, что приводит к сдавливанию внутренних органов в данной полости и нарушению их функции. Чем раньше проявляется заболевание, тем более выражены патологические процессы.
Есть такое понятие как «лордическая осанка», которая довольна специфична. При прогрессировании деформации происходит выдвижение головы, плеч вперед, грудная клетка немного уплощается и переходит в живот, из-за чего он сильно выпячивается. На фоне таких изменений позвоночник испытывает выраженное перенапряжение, его мышечно-связочный аппарат начинает растягиваться, что ограничивает подвижность и вызывает боль. Ухудшается работа внутренних органов, часто возникает чувство сдавления в груди.

Причины патологического лордоза
С учетом причины возникновения лордоз может быть вторичный и первичный. Последний является следствием различных патологических процессов, которые происходят в позвоночнике. К ним относят:
- аномалии развития;
- опухоли;
- травмы позвоночного столба;
- воспаление в позвонках;
- мышечные торсионные спазмы;
- спондилолистез и другие.
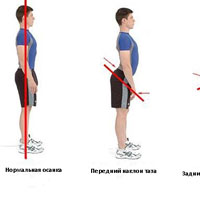
Вторичный лордоз (компенсаторный) развивается в случае, когда необходимо поддерживать равновесие в нефизиологических условиях. На фоне определенных состояний смещается центр тяжести тела вперед, и чтобы человек мог сохранять равновесие он начинает сгибаться в пояснице. Причиной вторичного лордоза могут стать:
- сгибательная контрактура, неподвижность тазобедренного сустава;
- церебральный парез нижних конечностей;
- полиомиелит с поражением ног, мышц таза;
- системные заболевания костно-мышечного аппарата;
- патологический либо врожденный вывих тазобедренного бедра;
- беременность – в данном случае лордоз является временным и самостоятельно исчезает после родов.
Есть ряд факторов риска, которые повышают вероятность развития патологического лордоза либо ухудшают его течение. К ним относят: слишком быстрый рост ребенка, избыточная масса тела с отложением жировой ткани в области живота, нарушение осанки. А также несбалансированное питание с дефицитом витаминов, микроэлементов.
В группу риска попадают люди с низким уровнем физической активности, то есть которые ведут малоподвижный образ жизни. Чаще это связано с профессиональной деятельностью, из-за которой люди вынуждены целый день находиться в одном положении: сидеть, стоять. В группу риска по искривлению позвоночника попадают: операторы, программисты, кассиры, бухгалтеры.
Пассивность не всегда связана с работой, некоторые просто не занимаются никакими видами спорта, мало времени проводят на свежем воздухе, не делают зарядку и даже элементарные упражнения, что очень повышает риск развития не только лордоза, но и ряда других заболеваний. В группу риска попадают также люди, которые вынуждены длительное время сидеть, лежать из-за травм опорно-двигательного аппарата, тяжелых заболеваний, в том числе и внутренних органов, ограничивающих подвижность.
В детском, подростковом возрасте усиленный лордоз может носить мобильный характер и легко устраняется, но для этого необходимо устранить его причину. У взрослых длительно существующее искривление становится фиксированным, поэтому даже при устранении провоцирующих факторов он не исчезает.

Классификация лордоза
По причине возникновения лордоз бывает первичный, вторичный. По месту локализации: в шейном, поясничном отделе. В зависимости от формы искривления выделяют: физиологический, избыточный патологический лордоз и выпрямление изгиба. С учетом возможности исправления изгиба и возвращения тела в правильное положение выделяют:
- нефиксированную форму, при которой с усилием больного можно выпрямить спину;
- частично фиксированный – есть ограниченные нарушения угла изгиба;
- фиксированная форма – возвращение тела в правильную позицию невозможно.
По этиологическому фактору выделяют несколько видов лордоза: врожденный, травматический, паралитический и другие.
Рахитический
В большинстве случаев рахитический лордоз возникает у маленьких детей с недостатком в организме витамина Д. Как правило, это наблюдается в возрасте до 1 года, так как именно в этот период организм особо нуждается в витамине Д, который участвует в усвоения кальции, развитии костной ткани. Поэтому зачастую педиатры назначают прием препаратов с содержанием витамина с профилактической целью.
Врожденный
Возникает на фоне нарушения внутриутробного развития на этапе формирования позвонков. У ребенка могут наблюдаться различные аномалии, которые в будущем приводят к деформации позвоночника. Возможно формирование позвонков неправильной формы: бабочковидных, клиновидных, сращение между собой, появление полу-, микропозвонков и т.д. Зачастую врожденный лордоз сочетается с другими патологиями позвоночника, например, сколиозом.
Травматический
Возникает на фоне получения различных травм, чаще тазобедренного сустава. На фоне, например, вывиха, начинаются процессы деформации, происходят структурные изменения опорно-двигательной системы. Это приводит к изменению походки, неправильному распределению нагрузки на позвоночник, что становится причиной его деформации и появления патологических изгибов.
Функциональный
Осаночный либо функциональный лордоз характерен преимущественно для детей и подростков, а также для людей, у которых скелетная мускулатура не успевает развиваться параллельно костной ткани. В подростковом, детском возрасте он чаще связан со слабостью мышц спины, неправильной осанкой из-за нефизиологического положения за столом во время занятий.
Функциональное искривление может наблюдаться у подростков, которые стесняются своего роста и опускают голову вперед, сгибая спину. Это в первую очередь способствует развитию кифоза, в ответ на это организм пытается компенсировать чрезмерный изгиб в грудном отделе формированием поясничного патологического лордоза.

Паралитический
Данная форма лордоза связана с полным либо частичным параличом мышц спины на фоне различных заболеваний и травм. Причиной может стать полиомиелит, опухолевые процессы, ДЦП и любые другие патологии, которые приводят к ослаблению мускулатурной системы. Слабые мышцы не могут полноценно фиксировать позвоночник, поэтому практически любая нагрузка приходится на поясничный отдел, что и приводит к гиперлордозу в данной области.
Компрессионный
Возникает на фоне компрессионных переломов позвонков, дегенеративных заболеваний позвоночного столба. Данная форма лордоза может быть следствием болезни Бехтерева, остеохондроза, межпозвоночных грыж. Все указанный патологии негативно влияют на структуру позвонков, что провоцирует изменение угла изгиба поясничного отдела позвоночника.
Глубокий шейный лордоз
Патология поражает преимущественно людей, которые большую часть времени проводят в сидячем положении. Это частая проблема офисных работных, которые опускают шею, сутулятся, выставляют плечи и руки вперед в течении длительного рабочего дня. В данной ситуации мышцы между лопатками слабеют, а передней части шеи и груди находятся в перенапряжении.
Причиной могут становиться и различные дегенеративные заболевания, которые затрагивают позвонки и их диски, а также травмы. Опасность представляют различные дорожно-транспортные происшествия, так при резком торможении, может произойти выдвижение шеи вперед, а затем ее резкий прогиб назад, что вызывает сильную боль.
Есть 2 вида шейного лордоза:
- гиперлордоз – выраженный изгиб вперед, при котором кажется, что человек выдвинул голову;
- гиполордоз (шейный кифоз) – чрезмерное выпрямление, которое по-другому называют «шеей военного».
Шейный отдел включает 7 позвонков, которые отличаются повышенной подвижностью, и более мелкими размерами. Они поддерживают голову, обеспечивают возможность поворотов, наклонов. Даже небольшое изменение изгиба данного отдела может привести к серьезным проблемам со здоровьем.

Поясничный лордоз
Патологический лордоз в поясничном отделе может быть связан с различными факторами, в том числе с неправильным выполнением упражнений, при которых задействованы мышцы ягодиц, живота, перегружены разгибатели спины. Во время приседаний со штангой, выпадов нужно следить за техникой выполнения, а перед упражнениями подготавливать мышцы к активной работе, а не начинать резко давать большую нагрузку.
Большую роль в развитии поясничного патологического лордоза играет повседневная работа. Поднятие тяжестей на прямых ногах, глубокие наклоны дают большую нагрузку на поясницу, что может приводить к изменению его естественных изгибов. Гиперлордоз может возникать и у беременных из-за ослабления мышц. Наиболее тяжелым вариантом является сглаживание поясничного лордоза, при котором спина выглядит, как полностью прямая, а человек выгнут слегка назад.

Внешние симптомы искривления
Для патологии характерно появление лордической осанки – выраженная изогнутость в поясничном отделе. Живот выступает вперед, что замечает не только сам человек, но и окружающие. Это вызывает не только эстетический дискомфорт, но и нарушение работы внутренних органов. С учетом особенностей патологических процессов могут наблюдаться различные варианты нарушения осанки с усилением либо уменьшением лордоза:
- кифотическая осанка (круглая спина) – грудной кифоз сильно увеличен, поясничный лордоз уменьшен. Изменяется центр тяжести – смещается назад, голова наклоняется вперед, грудь западает, а живот выступает. Наблюдается небольшое свисание рук вперед от тела;
- кругловогнутая спина (кифолордотическая осанка) – сопровождается усилением всех изгибов позвоночника – кифоза и лордоза. Лопатки выступают, плечи приведены, надплечья приподняты, живот, голова выступают вперед;
- плоская спина – выраженность всех изгибов уменьшается, особенно в поясничном отделе позвоночника. Это сопровождается уменьшением угла наклона таза, выпиранием живота, лопаток, смещением грудной клетки кпереди;
- плосковогнутая спина – характерно уплощение шейного изгиба, уменьшение грудного, в то время, как поясничный остается в пределах нормы либо слегка увеличен. У больного опускается подбородок, голова, разгибаются ноги либо слегка согнуты в коленях, впадает грудная клетка, выступают лопатки.
Чаще всего, когда говорят о патологическом лордозе, имеют в виду усиление изгиба в поясничном отделе, для которого характерна кифолордотическая осанка. Именно она развивается в большинстве случаев вторичных лордозов.

Учитывая характер патологических процессов, есть несколько видов искривлений, каждый из которых имеет свои симптомы и особенности клинического течения. Нефиксированный и фиксированный вид возникает из-за различных патологических процессов, которые ведут к смещению центра тяжести кпереди. Это может наблюдаться при вывихе бедра, его сгибательной контрактуре, выраженном искривлении позвоночника с формированием реберного горба, деформации грудной клетки и т.д.
Фиксированный лордоз в поясничной области связан с объемными процессами в данной зоне, чаще это межпозвоночные грыжи. Первые признаки обычно отмечаются в среднем возрасте, начало может быть острым (если наблюдается прорыв студенистого ядра) либо постепенным. Для данной формы лордоза характерна разгибательная контрактура мышц ягодиц и поясницы.
Если больной пытается ее преодолеть, чтобы придать телу нормальное положение возникает резкая боль в тазобедренных суставах, в редких случаях встречается распространение неприятных ощущений по поверхности бедра, голени. По мере прогрессирования патологии развиваются нейродистрофические изменения в мягких тканях, появляется выраженный болевой синдром, который сохраняется длительное время.
Разгибательная пояснично-тазобедреная ригидность чаще встречается у лиц молодого возраста с нормальным состоянием позвоночного столба. Данная форма лордоза представляет собой защитную позу при различных патологических процессах в области нервных корешков, например, на фоне арахноидита спинного мозга.

Внутренние симптомы патологического лордоза
На фоне изменения нормального положения позвоночного столба, его изгибов начинается перераспределение нагрузки на мышцы, кости, связки, что негативно отражается на их функционировании. Мышечная ткань постоянно находится в состоянии повышенного напряжения, а связки растягиваются. По этой причине больной чувствует усталость, разбитость, слабость.
Изменение естественных изгибов отражается на работе внутренних органов, что может проявляться:
- нарушением сна, аппетита;
- головной болью;
- частичной потерей чувствительности в конечностях;
- нервозностью;
- болью в спине при определенной позе либо движениях;
- ухудшением обменных процессов;
- проблемами со стороны дыхательной системы, желудочно-кишечного тракта, сердца и т.д.
Различные симптомы со стороны внутренних органов связаны нарушением их нормального взаимоположения, сдавления, например, из-за деформации грудной клетки.
Если лордоз сохраняется в течение длительного времени, могут начать формироваться межпозвоночные грыжи, деформирующий артроз позвоночных суставов. А также патологическая подвижность позвонков, воспаление в подвздошно-поясничной мышце, снижение стабильности межпозвоночных дисков.
Зачастую дети жалуются на болезненность в области шеи, поясницы, но родители часто воспринимают эти признаки всерьез. Чтобы не допустить прогрессирования деформации позвоночника необходимо обращать внимание на данные жалобы, ведь в дальнейшем они будут прогрессировать.

Последствия лордоза
При деформации позвоночника неправильно распределяется нагрузка на структуры опорно-двигательного аппарата, человек постоянно испытывает сильную усталость даже от незначительных физических нагрузок. Постоянная боль различной степени выраженности ухудшает качество жизни, вызывает нервные расстройства, проблемы со сном.
Если не предпринимать никаких мер по лечению патологического лордоза, то в будущем с высокой вероятностью могут развиться межпозвоночные грыжи, дистрофические изменения в суставах позвоночника, излишняя подвижность позвонков и т.п.
На фоне изменений в позвоночнике рано или поздно отмечается дисфункция внутренних органов, что может вызывать следующие проблемы:
- синдром раздраженного кишечника;
- нарушение дефекации, мочеиспускания;
- дискинезию желчевыводящих путей;
- нарушение ритма сердца;
- опущение органов малого таза;
- нарушение дыхания;
- снижению половой функции.
Часть указанных проблем связана со сдавливанием спинного мозга, которое может приводить и к более серьезным проблемам – частичному либо полному параличу конечностей, а в итоге к инвалидности.
Диагностика деформаций позвоночника
Чтобы назначить правильное лечение важно не только установить факт наличия патологического лордоза, но и причину, которая его спровоцировала. При беседе с пациентом врач задает ряд вопросов, чтобы собрать как можно больше данных о развитии заболевания, его проявлениях. Тщательный сбор анамнеза наиболее важен при подозрении на генетическую предрасположенность.
После опроса приступают к осмотру. Врач оценивает осанку, тонус мышц, проводит специальные тесты, чтобы установить является ли лордоз фиксированным, имеются ли неврологические нарушения. Также проводят пальпацию внутренних органов для оценки их расположения, выслушивание легких, сердца.
После постановки предварительного диагноза в обязательном порядке его подтверждают рядом инструментальных методов диагностики, которые подбирают с учетом клинической картины. Пациенту могут быть назначены:
- Рентгенография позвоночника в прямой, боковой проекции –ключевой метод исследования, который назначают всем пациентам в обязательном порядке. Для определения степени лордоза снимки делают в максимальном сгибании, разгибании спины. Исследование позволяет оценить состояние, строение позвонков, расстояние между ними, межпозвонковые суставы. А также получить данные о подвижности отдельных позвоночных сегментах. По косвенным признакам можно судить и состоянии хрящевых структур.
- Электромиография – метод исследования для определения сократительной способности мышц, оценки состояния нервной системы. Оно заключается в воздействии низкоинтенсивными электрическими импульсами и регистрации ответной реакции на специальное оборудование. Исследование в некоторой степени напоминает ЭКГ. Во время процедуры врач оценивает способность мышц реагировать на нервные импульсы, проведение сигнала нервными волокнами, скорость реакции.
- Компьютерная томография позвоночника – послойное сканирование с последующей реконструкцией в объемное изображение в трех проекциях. В отличие от МРТ при КТ используется рентгеновское излучение, которое дает больше информации именно о состоянии костной ткани. По данным томографии можно оценить структуру, плотность, строение позвонков, их отростков, наличие признаков сдавления позвоночного канала.
- Магнитно-резонансная томография – более информативный метод исследования, чем рентгенологические, так как подробно отражает структуру исследуемых объектов и позволяет обнаруживать патологии на ранних этапах развития. Но при деформациях позвоночника рентгенография, КТ в преимуществе. МРТ же необходимо для оценки состояния мягкотканных элементов позвоночного столба, которые также страдают при его деформации: связки, хрящевые диски, спинной мозг, сухожилия, мышцы и другие.
Это не полный список исследований, при необходимости может быть назначена рентгенография грудной клетки, ЭКГ, УЗИ внутренних органов, анализы крови и т.д.

Лечение лордоза
Выявлением и лечением заболевания занимается ортопед, вертебролог. Основной задачей терапии является устранение этиологического фактора, который стал причиной патологического лордоза. Пациентам назначают комплексное лечение, что позволяет воздействовать на проблемы со всех сторон, избежать прогрессирования либо сложного оперативного вмешательства, за исключением тяжелых случаев, где без операции не обойтись.
Медикаменты
Назначение ряда лекарственных средств – неотъемлемая часть комплексного лечения. Только лишь препараты не могут повлиять не искривление позвоночника и вернуть его в нормальное положение, но они значительно улучшают состояние пациента, избавляют от неприятных симптомов и купируют боль. В лечении деформаций позвоночника чаще требуются:
- Нестероидные противовоспалительные средства (НПВС) – снимают боль, воспаление, отеки. Препараты принимают курсом в течение 5-7 дней. С учетом ситуации могут быть назначены НПВС общего либо местного действия (гели, мази, крема), если боль выраженная, то используют инъекционные средства.
- Хондропротекторы – действующими веществами данной группы препаратов выступает глюкозамин и/или хондроитинсульфат, которые являются строительным материалом для соединительной ткани, необходимы для ускорения регенерации и защиты межпозвоночных дисков от дегенерации.
- Миорелаксанты – оказывают прямое воздействие на центральную нервную систему, вызывая расслабление мышечной ткани, улучшение двигательной функции. Миорелаксанты показаны при выраженном спазме мышц, боли.
- Глюкокортикоиды – относятся к стероидным гормонам. Препараты имеются противовоспалительное, противоаллергическое, мощное регулирующее иммунное систему действие.
- Витаминно-минеральные комплексы – назначают для восполнения дефицита важных элементов в организме.
Если у больного выраженная боль ему может быть выполнена паравертебральная блокада. Это лечебная процедура, которую проводят для уменьшения либо полного устранения болевого синдрома путем введения препаратов в пораженную область.
Укол делают в месте выхода нервных корешков, что позволяет временно избавить от боли, снять отек, воспаление. Преимущества блокад в их максимальной близости к патологическому участку, быстром обезболивающем эффекте, минимальных побочных действиях, возможности многократного проведения. Для паравертебральной блокады могут быть использованы различные препараты, чаще это анестетики, глюкокортикоиды.

Лечебная физкультура
ЛФК нашло широкое применение в лечение различных заболеваний опорно-двигательного аппарата, включая патологический лордоз. Занятия необходимо организовывать с соблюдением некоторых принципов и правил:
- Регулярность и систематичность тренировок. Заниматься рекомендовано каждый день либо через день, желательно в одно время. Наибольшая эффективность отмечается утром через 1-2 часа после пробуждения.
- Периодическая смена упражнений, чтобы не вызывать привыкания.
- Соблюдение структуры занятий – начинать с простых упражнений и по мере проработки мышц переходить к более сложным.
Для каждого пациента подбирают индивидуальную программу с набором упражнений с учетом степени деформации позвоночника, возраста, уровня физической подготовки, сопутствующих заболеваний. Занятия должны проходить под контролем инструктора, когда человек полностью изучит технику выполнения ЛФК, он может заниматься самостоятельно.

Гимнастика при поясничном лордозе
Задача гимнастических упражнений – скорректировать осанку, устранить имеющиеся дефекты, проработать мышцы, связочный аппарат, сухожилия, кости. Часто больных с патологическим лордозом сначала назначают лечебную физкультуру для устранения видимых патологий, а после для закрепления результатов и снижения риска рецидива гимнастические упражнения.
Есть множество видов упражнений, при лордозе наиболее результативны коррегирующие, а также направленные на расслабление и растяжку. Важно правильно подобрать необходимый комплекс и сочетать активные и пассивные движения.
Корректоры осанки
При патологическом поясничном лордозе в некоторых случаях может быть рекомендовано ношение специальных корсетов, которые помогают поддерживать оптимальное положение позвоночник, его мышечного каркаса. Как вспомогательное средство может быть использован бандаж. Его задача разгрузить поясничный отдел. Носить его нужно, как корсет и другие поддерживающие конструкции, только по рекомендации врача, так как целесообразность их использования зависит от многих факторов.

Мануальная терапия
Представляет собой лечение, основанное на механическом воздействии на тело человека с помощью рук. При мануальной терапии врач воздействует на позвоночник и его структуры. Необходимую технику, количество сеансов подбирают индивидуально с учетом состояния больного, течения заболевания и т.д.
В мануальной терапии есть 3 метода, в лечении патологического лордоза применяют артро-вербальный, который включает толчковую, ритмическую, позиционную мобилизацию. Указанные приемы помогают вернуть нормальное анатомическое положение позвонкам, физиологические изгибы, устранить боль, воспаление.
Лечебный массаж
Массаж назначают совместно с другими методами лечения, но только не в период обострения. При шейном и поясничном лордозе он может быть классическим, дренажным, точечным. Он может проводиться и дома самостоятельно после обучения техники у специалиста.
Польза лечебного массажа при деформациях позвоночника:
- ускоряются процессы обмена;
- исчезает либо уменьшается боль;
- улучшается ток крови, лимфы;
- снижается давление на межпозвоночные диски.
В первую неделю из приемов используют только поглаживание и вибрацию, в дальнейшем добавляют легкое поверхностное выжимание, растирание и в конечном итоге разминание. Важно прорабатывать зоны вдоль позвоночника, промежутки между позвонками. Проходить массаж нужно курсами с перерывами в 2-3 месяца, в дальнейшем по рекомендации врача проходить курс повторно.

Йога
В лечении заболеваний позвоночника на начальных стадиях хорошую эффективность показывают занятия йогой, так как в ней главное внимание уделяется центральной оси организма – позвоночному столбу. Есть несколько разделов йоги, один из них направлен на проработку позвоночника.
Регулярное выполнение несложных упражнений очень полезно для людей, которые испытывают боли в различных отделах позвоночника. Занятия помогают избавиться от чувства скованности, систематического перенапряжения, неподвижности суставов. Асаны для позвоночника направлены на улучшение здоровья, укрепления мышечного каркаса, расслабления. Йога благоприятно воздействует на осанку, восстанавливает обменные процессы, улучшает физическую выносливость, позволяет телу расслабиться.

Физиотерапевтические процедуры
Различные методы физиотерапии часто используют при лечении лордоза, но в качестве самостоятельной процедуры их практически не используют, а преимущественно в комплексе с другими способами лечения. Они необходимы для:
- укрепления мышц спины;
- улучшения тока крови, лимфы;
- купирования боли;
- уменьшения отечности;
- ускорения выздоровления.
Одними из важнейших методов физиотерапевтического воздействия являются: магнитотерапия, ультразвук, электрофорез, теплотерпия, криопроцедуры. Физиотерапию нужно чередовать с массажем, ЛФК, сеансами мануальной терапии.

Оперативное лечение
Хирургическое вмешательство используют редко, это радикальная мера может потребоваться в следующих случаях:
- врожденный патологический лордоз;
- неэффективность консервативных методов;
- быстрое прогрессирование заболевания;
- выраженная боль, которая не устраняется медикаментами;
- нарушение работы внутренних органов;
- риск сдавления спинного мозга и другие.
Любая операция на позвоночнике имеет свои риски, поэтому ее проводят, только если нет никаких других способов решить проблему пациента.
Суть оперативного лечения в выравнивании патологического изгиба с дальнейшей фиксацией и реабилитацией. Есть методики, которые позволяют заменять пораженные позвонки на импланты, чтобы сохранить подвижность позвоночника.
Профилактика лордоза
Предотвратить приобретенный лордоз вполне можно, для этого нужно придерживаться несложных рекомендаций:
- вести активный образ жизни, регулярно заниматься физкультурой, делать зарядку, больше находиться на свежем воздухе, по возможности заниматься плаванием;
- не допускать чрезмерной нагрузки на позвоночник;
- контролировать массу тела – не допускать набора избыточных килограммов, при необходимости корректировать вес;
- сбалансированно питаться, чтобы организм не страдал от дефицита важных элементов и витаминов. При необходимости периодически принимать витаминно-минеральные комплексы;
- следить за осанкой, особенно это касается детей и подростков. Во время занятий, ходьбы не сутулиться и держать ровно спину;
- во время беременности для снятия нагрузки с позвоночника использовать специальные ортопедические средства;
- при профессиональном занятии спортом следить за техникой выполнения упражнений, правильно дозировать нагрузку;
- носить правильную обувь, желательно ортопедическую;
- при сидячей работе делать перерывы – вставать и делать несложные упражнения, если это невозможно, то просто походить;
- своевременно лечить заболевания, которые могут спровоцировать изменение физиологического лордоза, кифоза, например, протрузия дисков, остеохондроз, артрит и другие.
Большую роль играет и полноценный отдых, здоровый сон – лучше на ортопедической подушке и жестком матрасе.
Если у ребенка появились первые признаки искривления позвоночника необходимо сразу обратиться к ортопеду либо вертебрологу. Если своевременно обнаружить причину и начать лечение можно полностью восстановить анатомически правильную форму позвоночника, даже с помощью простых лечебных упражнений.
Прогноз лордозе может быть разный, но преимущественно он благоприятный. Как правило, патологический процесс протекает медленно, что дает время для диагностики и своевременного лечения еще до момента появления осложнений. Ухудшению прогноза способствует запущенная стадия, ранее перенесенные заболевания позвоночника.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Кифотическая деформация позвоночника со временем может привести к болям и другим мучительным симптомам. Врачи в Клинике Бобыря быстро и безболезненно исправляют это состояние с помощью мануальных техник, в том числе авторского метода – дефанотерапии.
Кифотическая деформация позвоночника со временем может привести к болям и другим мучительным симптомам. Врачи в Клинике Бобыря быстро и безболезненно исправляют это состояние с помощью мануальных техник, в том числе авторского метода – дефанотерапии.
- 30 лет работы Клиники Бобыря — доказательство эффективности наших методов
- Болезнь, как правило, поддается консервативному лечению
- Врачи Клиники Бобыря имеют опыт работы более 15 лет
Кифоз – состояние, при котором позвоночник выгибается в виде буквы «С», и на спине возникает горб. Это портит внешность человека, приводит к возникновению болей. Чаще всего им страдают дети и подростки с врожденными дефектами позвоночника, пожилые женщины (заболевание развивается на фоне остеопороза). Лечение зависит от причин, степени деформации позвоночника, выраженности симптомов.
Патологическим кифозом называют искривление грудного отдела позвоночного столба с сильным его выгибанием назад. В тяжёлых случаях это может привести к формированию горба.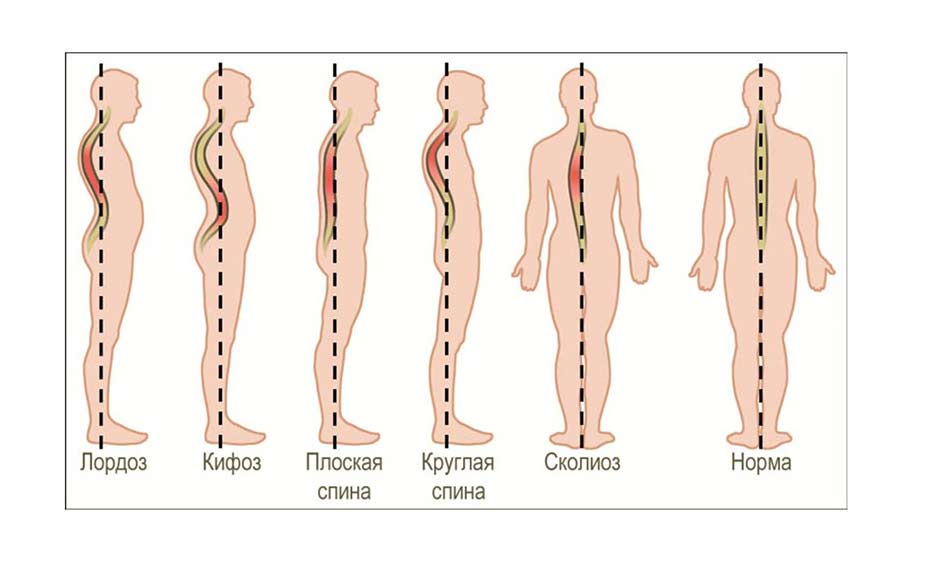
Немного статистики
Впервые заболевание было описано в конце 19 – начале 20 века датским хирургом Хольгером В. Шейерманом, поэтому долгое время в официальных медицинских источниках носила имя автора. Среди людей прошлого столетия данный недуг называли «болезнью подмастерья», поскольку в эту должность брали мальчиков с ранних лет, которые выполняли тяжёлую физическую работу. В период интенсивного роста костей у большинства помощников мастеров часто возникали травмы позвоночника, приводившие к его искривлениям, в частности – к кифозу.
По статистическим данным каждый десятый человек в мире страдает от искривления позвоночника разной степени выраженности. У одних оно только начало формироваться и протекает бессимптомно, у других значительно прогрессировало и перешло в дорсопатию, приводит к болям в спине и другим симптомам.
При выраженной деформации позвоночного столба кифоз нарушает привычный образ жизни человека, формируя горб и нарушая работу внутренних органов. Распространённость заболевания в России неоднозначна. Согласно данным медицинских осмотров из всех обследованных призывников у 20% юношей выявляются искривления позвоночного столба, на долю кифоза приходится 11,2%. По данным участковых педиатров у каждого 8–9 мальчика старше 12 лет выявляется начальная форма кифоза. К этой категории относятся дети, у которых ближе к возрасту полового созревания произошёл заметный скачок роста. У девочек патология встречается реже.
Если вы подозреваете у своего ребёнка искривление позвоночного столба – рекомендуем обратиться в Клинику Бобыря. Специалисты подберут оптимальную программу лечения, при которой большинство пациентов избавляются от недуга.
Строение позвоночного столба
Позвоночник состоит из 32–34 позвонков, подразделяющихся на шейные, грудные и поясничные. В области крестца, а иногда и копчика позвонки срастаются, поэтому в этих отделах формируется единая кость.
В строении каждого позвонка различают массивную часть – тело, несущее на себе осевую нагрузку. Его размер меняется в зависимости от расположения позвонка – в верхних отделах оно небольшое, а в области поясницы, где нагрузка значительная – крупное. Позади тела позвонка находится дуга, огибающая и защищающая спинной мозг. На стыке дуги и тела, по бокам выходят спинномозговые нервы, которые при искривлениях зажимаются между соседними позвонками, словно в щипцах, вызывая болезненность. От дуги отходят несколько отростков, часть образует специальные суставы, благодаря которым между позвонками образуются суставы, обеспечивающие вращение, а также наклоны в стороны, вперёд и назад.
Между телами позвонков располагаются межпозвонковые диски, состоящие из студенистого ядра и фиброзного кольца. Последнее окружает ядро, не давая ему вытекать за пределы тела позвонка.
Студенистое ядро по строению похоже на желе. Его функция – пружинить во время вертикальных колебаний. Если при кифозе межпозвонковый диск деформируется, то вместо вертикальных колебаний возникают небольшие смещения в стороны, приводящие к ещё более серьёзным искривлениям. При разрыве фиброзного кольца и выпячивании ядра ситуация усугубляется сдавлением спинного мозга и/или нервных корешков, что приводит к сильным болям и онемению частей тела, к которым идут нервные волокна.
Помимо дисков, позвонки соединяются мощными связками. Вокруг позвоночника располагаются мышцы, приводящие его в движение. При хроническом спазме или недостаточном тонусе могут формироваться искривления, которые впоследствии может привести к кифозу.
В разных отделах позвоночного столба есть физиологические изгибы:
- шейный и поясничный лордоз – небольшие изгибы вперёд;
- грудной и крестцовый кифоз – изгибы назад.
В грудном отделе естественный изгиб формируется к 7 годам, в крестцовом – к периоду полового созревания, причём, параллельно происходит срастание позвонков и образование единой кости – крестца. Чаще всего патологический кифоз развивается в грудном отделе, при котором происходит чрезмерное его выгибание, формируя дугу или угол на уровне одного из позвонков.
Причины возникновения кифоза
Кифоз развивается вследствие длительного нарушения осанки, а также при патологических изменениях формы межпозвонковых дисков или тел позвонков. Больных можно легко распознать по сгорбленному внешнему виду, наклонённой голове и нарушению походки. При наличии кифоза в шейном отделе сутулость усиливается, пациенты не могут полностью разогнуть шею.
Если посмотреть на позвоночный столб сбоку, видно, что форма тел позвонков и дисков напоминает цилиндры, идущих друг за другом. Искривление возникает, когда отдельные структуры вместо правильной цилиндрической формы образуют клиновидную. Эта асимметрия может возникнуть по одной из следующих причин:
- Нарушение физиологического состояния позвоночника. Если у ребёнка с раннего детства неправильная осанка, то со временем происходит перераспределение нагрузок, изменение мышечного тонуса и состояния связок, что в конечном итоге приводит к кифозу.
- Гипотония мышц. При некоторых заболеваниях или в связи с возрастом тонус мускулатуры снижается, и она не поддерживает осанку должным образом.
- Остеопороз – разрушение костной ткани позвонков, приводящее к компрессионным переломам. Последние возникают при вертикальном «раздавливании» тела позвонка, которое затем срастается, но не всегда правильно. Даже повреждение одного позвонка может привести к искривлению позвоночного столба. Данная причина кифоза чаще всего развивается у пожилых людей вследствие естественного старения костей, остеопороза, либо при длительном применении кортикостероидов.
- Остеохондроз проявляется нарушением структуры межпозвонковых дисков, это приводит к искривлению позвоночного столба.
- Выбухание межпозвонкового диска в передних отделах – данная аномалия называется протрузией – образуется в той области, где фиброзное кольцо наименее плотное. В результате возникает уменьшение расстояния между телами позвонков со стороны выпячивания. Может развиться с возрастом.
- Болезнь Шейермана характерна для мальчиков, когда в периоды интенсивного роста мышцы и связки не успевают должным образом укрепляться, и формируется искривление. После курса лечебной гимнастики или дефанотерапии болезнь обычно отступает, но при отсутствии лечения может привести к кифозу.
- Аномалии развития. Врождённые нарушения формы тел позвонков и неправильная геометрия межпозвоночных дисков могут привести к кифозу. По статистике у 10% детей наблюдаются врождённые искривления позвоночного столба, нуждающиеся в коррекции.
- Наследственные факторы. Некоторые генетические заболевания (синдром Марфана, синдром Прадера-Вилли) могут сочетаться с кифозом позвоночного столба.
- Курс химиотерапии. Побочным эффектом лечения онкологических заболеваний является остеопороз и разрушение костной ткани, в том числе и позвоночного столба. Также к искривлению может привести разрастание опухоли в области спины.
- Некоторые заболевания, поражающие соединительную ткань. При полиомиелите, рахите, туберкулёзе возникают системные осложнения, одним из которых является кифоз.
- Спондилит разрушает костную ткань, формируя искривление позвоночника.
Не все причины, описанные выше, сразу приводят к искривлению позвоночника. Некоторые из них относятся к факторам риска: их длительное воздействие усугубляет патологические изменения в позвоночном столбе и способствует развитию кифоза.
Выделяют некоторые триггерные (пусковые) факторы, приводящие к развитию кифоза:
- постоянное нарушение осанки;
- сидячий и малоподвижный образ жизни;
- резкий подъём тяжестей;
- курение и алкоголь.
Классификация
Кифоз – самостоятельное заболевание, лечение которого невозможно без понимания его классификации, которая основана на причине развития болезни, клинических проявлениях и наличии осложнений.
По международной классификации болезней 10-го пересмотра данная патология классифицируется под шифрами М40.0–40.2, в зависимости от характера поражения и причины возникновения кифоза.
Виды заболевания в зависимости от причины
По этиологии различают следующие виды кифоза:
- Врождённый – возникает вследствие нарушения течения беременности, особенно на 8-й неделе. Иногда сочетается с патологией мочевыводящих путей. К врождённому кифозу приводят:
- аномалии формы позвонков – встречаются в 70% случаев;
- окостенение межпозвонковых дисков – отмечается у 20% детей;
- нарушение положения позвонков – на долю этих патологий приходятся оставшиеся 10%.
- Генотипический (наследственный) – наблюдается у наследственно предрасположенных лиц, передаётся по доминантному типу.
- Паралитический (мобильный) – развивается от длительного паралича мышц, который формирует искривления позвоночника. Патология усугубляется при снижении тонуса и ослаблении всего мышечного корсета, когда снижается фиксация позвоночного столба.
- Посттравматический – может возникнуть после любых травм позвоночника, сопровождающихся переломами. Повреждаться могут как тела позвонков, так и дуги и отростки. В последнем случае нарушается целостность межпозвоночных суставов, появляется нестабильность осанки. При оскольчатых травмах могут повреждаться нервные корешки, вызывая спазм мышц с последующей гипотрофией. Разновидность данного варианта – компрессионный кифоз, развивающийся при переломах от сдавления позвонком, расположенным выше.
- Послеоперационный – возникает при травмах в прооперированной области. В большинстве случаев является следствием пренебрежения рекомендациями врача со стороны пациента, иногда – как осложнение хирургического вмешательства.
- Дегенеративный – развивается при наличии хронических заболеваний, приводящих к разрушению костной или соединительной ткани.
- Старческий – чаще развивается у женщин. С возрастом костная ткань становится более хрупкая, а соединительная – менее эластичная. В результате тела позвонков и их диски деформируются, что приводит к искривлению позвоночного столба.
- Рахитический – развивается при рахите, когда позвоночный столб, пораженный болезнью, деформируется под действием естественных нагрузок.
- Туберкулёзный – кифоз, обусловленный разрушением тел позвонков возбудителем туберкулёза с их последующим сдавлением нервных корешков.
Другие классификации кифоза
В зависимости от степени искривления:
- I степень – угол наклона 31–40°;
- II степень – угол составляет 41–50°;
- III степень – угол варьирует 51–70°;
- IV степень – более 71°.
По скорости прогрессирования болезни:
- медленно прогрессирующий – в течение года позвоночный столб искривляется не более, чем на 7°;
- быстро прогрессирующий – отклонение от нормы за год более 7°.
По зоне поражения:
- верхнегрудной;
- среднегрудной;
- нижнегрудной;
- грудопоясничный;
- поясничный.
По выраженности искривления:
- тотальный – когда кифоз равномерно выражен на всём протяжении позвоночного столба;
- угловой – формируется резкое искривление на уровне остистого отростка одного из позвонков.
Внимание! Если у вас обнаружили кифоз – не стоит паниковать! Обратитесь в Клинику Бобыря – мы проведём точную диагностику и подберём оптимальное лечение.
Симптомы кифоза
Большинство людей считает, что кифоз протекает бессимптомно, проявляясь только искривлением позвоночника и образованием горба, но это мнение ошибочно.
Расположение большинства внутренних органов напрямую зависит от осанки – работа лёгких и сердца, пищеварительной и мочевыделительной систем. Рядом с позвоночником проходят крупные сосуды, обеспечивающие кровью область спины, а также верхние и нижние конечности. В позвоночном канале находится спинной мозг, а между позвонками выходят нервные корешки, защемление которых может привести к серьёзным последствиям. При ряде деформаций образуются спинномозговые грыжи, ухудшающие течение заболевания.
При кифозе могут беспокоить следующие симптомы:
- Уменьшается объём грудной клетки, что приводит к снижению вентиляции лёгких. Человеку периодически не хватает воздуха, что особенно заметно в душных или плохо проветриваемых помещениях.
- Диафрагма – дыхательная мышца, располагающаяся в нижней части грудной клетки – смещается вниз и давит на внутренние органы. Начинает формироваться брюшной тип дыхания – «дыхание животом», что ещё больше усугубляет давление на органы брюшной полости. Вследствие этих причин органы начинают хуже функционировать, у пациента появляются системные расстройства – тошнота, расстройства пищеварения, чувство слабости, упадок сил и т. д.
- По мере прогрессирования заболевания и увеличения искривления в грудном отделе развивается гиперлордоз шейного отдела позвоночного столба – выгибание шеи вперёд. В данном случае возникают спазмы подзатылочных мышц, боли в нижней части шеи. При сдавлении позвоночной артерии появляется головокружение, тошнота, рвота, потеря сознания.
- В процессе искривления могут защемиться нервные корешки, что приводит к онемению и покалыванию в конечностях и нарушению их работы. При сильном сдавлении возникает резкий приступ колющей боли, при которой человек не в состоянии пошевелиться, а любое движение только усиливает боль.
- При давлении на крупные артерии и вены возникают расстройства кровообращения, они проявляются в виде слабого тонуса мускулатуры и нарушения работы рук или ног.
- Сдавленные позвонки начинают быстрее разрушаться и деформироваться, что усугубляет картину заболевания.
Далеко не у всех больных наблюдаются все признаки, описанные выше. Негативные последствия формируются по мере прогрессирования патологии, когда ярко выраженное искривление запускает механизмы невралгии и расстройства кровообращения. У большинства пациентов симптомы болезни нарастают постепенно, вызывая серьёзные осложнения через несколько десятков лет. Однако если не задуматься над лечением кифоза на ранних стадиях, он может прогрессировать и приводить к необратимым изменениям в позвоночнике.
Признаки болезни, которые есть у большинства пациентов:
- Сгорбленный внешний вид, который лучше заметен при наклоне туловища вперёд.
- Повышенная утомляемость, особенно во время сидячей работы – мышцы спины быстро «затекают», иногда появляются ноющие боли. Данный симптом свидетельствует в пользу нарушения кровообращения и невралгии.
- В области искривления возникает болезненность, усиливающаяся при движении рук или ног, повороте корпуса.
- Человек не способен длительно выполнять физическую работу с высокими нагрузками, если при этом приходится напрягать мышцы спины. Движения обычно скованы.
- Пациенты не могут держать правильную осанку длительное время.
- В области спины и в конечностях отмечается потеря чувствительности – данный симптом говорит о сдавливании нервных корешков.
- При кифозе шейного отдела позвоночного столба возникают ограничения при запрокидывании головы назад.
Помимо основных проявлений, при кифозе могут наблюдаться системные нарушения:
- головные боли;
- шум в ушах;
- вздутие живота, запоры;
- болезненность в области печени, селезёнки, поджелудочной железы;
- перебои в работе сердца;
- периодические бронхиты, пневмонии.
Описанные жалобы возникают вследствие трофических расстройств, приводящих к снижению сопротивляемости организма.
Возможные осложнения и последствия
Кифоз на начальных стадиях не всегда причиняет пациенту неудобства, которые заставляют его обратиться к врачу. Но при отсутствии лечения возможно серьёзное прогрессирование заболевания и формирование необратимых деструктивных изменений в позвоночнике. Если начальную симптоматику ещё можно купировать медикаментозной и мануальной терапией, то развившиеся осложнения требуют более серьёзного лечения.
Важно: любой грамотный врач вам скажет, что профилактика осложнений начинается с укрепления организма лечебной физкультурой. В Клинике Бобыря программа подбирается индивидуально, с учётом состояния пациента.
Кифоз в запущенной стадии – это опасное заболевание, оказывающее негативное влияние не только на опорно-двигательный аппарат, но и на внутренние органы.
Наиболее распространенные осложнения кифоза:
- Парезы и параличи мышц конечностей. При кифозе грудного отдела параличи возникают в верхней конечности, при сдавливании нервных корешков, отдающих ветки к мышцам руки. Если заболевание протекает длительно, происходит выпадение чувствительности, потеря мышечного тонуса и снижение силы мышц, а также нарушение координации движений.
- Недержание мочи характерно для поясничного кифоза, когда защемляются волокна нервных сплетений, контролирующих мочеиспускание.
- Развитие остеохондроза. При выраженной деформации появляются очаги разрушения межпозвоночных дисков, нарушается их форма.
- Межпозвоночные грыжи появляются при выпячивании или разрыве межпозвоночного диска вследствие его деформации.
- Развитие ишемической болезни сердца, инфаркт миокарда в молодом возрасте. Кифоз пагубно влияет на работу кровеносной системы, нередко сочетается с пороками клапанного аппарата сердца.
- Человек с явными признаками кифоза ощущает сильный дискомфорт и закомплексованность, что оставляет отпечаток на психике. Возникают психологические комплексы, больной становится раздражительным, нарушается сон. Может развиваться депрессивное расстройство.
Диагностика кифоза
Основа диагностики кифоза – осмотр лечащего врача и рентгенография. В качестве дополнительных методов возможно назначение компьютерной томографии и проведение функциональных проб, дающих более детальное представление о патологических изменениях позвоночника. Осложнения выявляются при помощи магнитно-резонансной томографии, а также при ультразвуковом исследовании внутренних органов и с помощью некоторых лабораторных методов.
Осмотр врача
Одним из самых важных этапов диагностики кифоза является осмотр пациента врачом. Постановка предварительного диагноза не составит затруднений, а вот для уточнения вида, формы и наличия осложнений понадобятся лабораторные и инструментальные методы диагностики.
Во время первичного приема необходимо подробно рассказать доктору обо всех жалобах:
- беспокоят ли вас нарушения осанки, как это проявляется;
- присутствует ли утомляемость при физической или умственной нагрузке, как быстро проходит после отдыха;
- если возникают симптомы стороны внутренних органов (одышка, сердцебиение, нарушения пищеварения и т. д.) – не забудьте рассказать лечащему врачу;
- если возникают периодические боли в спине – важно не забыть упомянуть и об этом.
Доктор внимательно выслушает все ваши жалобы и занесёт их в историю болезни. Затем проведёт осмотр спины и позвоночного столба.
Внимание! На начальных стадиях кифоз распознать трудно, обнаружить патологию может только опытный врач. Специалисты Клиники Бобыря на протяжении многих лет проводят диагностику и лечение заболеваний опорно-двигательной системы, они смогут установить точный диагноз и назначить оптимальное лечение.
Внешние проявления и симптомы варьируют в зависимости от тяжести течения болезни, которую доктор сможет заподозрить ещё до обследования:
- При кифозе 1-й степени сутулость не всегда бросается в глаза. Возникают небольшие изменения осанки, которые можно распознать только при клиническом осмотре. Боли в спине беспокоят редко, только при физических нагрузках или в длительной обездвиженной позе.
- Вторую степень кифоза доктор распознает по следующим признакам:
- сутулость, заметная даже невооружённым глазом;
- плечи опущены, голова наклонена вперёд вследствие шейного лордоза;
- из-за кифоза и давления на внутренние органы выпирает вперед живот;
- когда больной садится, спина принимает С-образные очертания;
- боли в спине беспокоят в покое, появляется утомляемость при небольших физических нагрузках;
- из-за расстройств кровообращения пациента беспокоит одышка, нарушение пищеварения, боли в области сердца, периодические бронхиты и пневмонии.
- Две последние стадии кифоза доктор распознает по явным нарушениям осанки и наличию серьёзных осложнений:
- осанка имеет С-образную форму, даже когда пациент стоит;
- внешне заметно укорочение роста, свисающие руки, выбухающий живот;
- боли в спине выражены в покое, присутствуют симптомы межрёберной невралгии;
- повышена утомляемость, имеется нарушение функций конечностей, онемение, выпадение чувствительности;
- появляются стойкие системные нарушения со стороны внутренних органов: боли в области сердца, тошнота, рвота, запоры, одышка в покое и т. д.
- беспокоят головные боли и шум в ушах.
Рентгенологическое обследование
После внешнего осмотра доктор отправит вас на рентген. Данное исследование очень информативно, поскольку позволяет выявить непосредственные изменения в позвоночнике. Рентгеновские лучи прекрасно отображают твёрдые ткани, которыми являются позвонки. Для оценки степени повреждения нужно выполнить снимки в боковой и переднезадней проекции.
По результатам рентгенологического исследования можно обнаружить:
- изменения формы позвоночного столба: С-образную конфигурацию позвоночника или угол кривизны, в зависимости от вида поражения;
- нарушение формы и геометрии межпозвоночных дисков;
- аномалии строения и положения позвонков;
- компрессионные переломы и признаки остеопороза;
- поражение костной ткани при туберкулёзе, рахите и других заболеваниях.
Также в ходе исследования можно обнаружить косвенные признаки ревматоидного артрита, ревматизма и ряда других заболеваний соединительной ткани, которые могут спровоцировать кифоз.
Важно знать противопоказания к назначению рентгенологического исследования:
- беременность – излучение оказывает вредное влияние на плод (может вызвать аномалии развития или спровоцировать выкидыш);
- сильное ожирение – на снимках костные структуры будут отображаться размыто, что делает рентгенографию неинформативной;
- сочетание кифоза с другими серьёзными искривлениями, приводящими к нагромождению костных элементов.
После рентгенографии доктор установит степень кифоза – проведёт измерение угла искривления позвоночного столба. В ходе исследования можно обнаружить некоторые осложнения. При сильно выраженном кифозе для выявления системных поражений назначают дополнительные методы диагностики.
Компьютерная томография
Позволяет более детально определить поражение позвоночного столба при кифозе. По основным параметрам КТ превосходит обычный рентген: удаётся получить снимки в трёх стандартных плоскостях. В результате врач получает полную картину кифоза, а также информацию о возможных осложнениях со стороны костной системы, поскольку кифоз редко протекает изолированно. Большинство современных томографов оснащены компьютеризированными программами, позволяющими производить измерения непосредственно на снимках. Это позволяет получить более точные данные:
- о расстоянии между телами позвонков;
- величине отклонения изгибов позвоночного столба, отличить физиологический кифоз от патологического;
- более полноценно оценить изменения костных структур, степень их поражения;
- все замеры осуществляются в режиме реального времени.
В качестве дополнения показана компьютерная томография с применением функциональных проб. В данном случае делают снимки при выполнении пациентом различных движений, отображая смещения позвонков и степень ограничения их движений из-за прогрессирования кифоза.
Магнитно-резонансная томография
Назначается дополнительно для выявления осложнений, как в околопозвоночных тканях, так и со стороны внутренних органов. МРТ позволяет выявить:
грыжи, возникшие при разрыве или выбухании межпозвоночного диска в результате искривления;
- деформацию межпозвоночных дисков;
- признаки остеохондроза и воспаления мягких тканей;
- смещение органов брюшной полости под давлением диафрагмы;
- нарушения работы внутренних органов.
Противопоказаний для проведения МРТ мало, магнитное поле абсолютно безвредно и не оказывает негативного влияния на организм.
Другие методы диагностики
Если к кифозу приводят такие заболевания, как ревматоидный артрит, туберкулёз, рахит – назначаются анализы крови и мочи для выявления признаков данных патологий.
Лечение кифоза
Терапия при кифозе направлена на устранение искривления позвоночного столба, укрепление мышечного корсета и связочного аппарата. Вследствие такого подхода восстанавливается структура межпозвоночных дисков, уменьшается их деформация и выход за пределы тела позвонка. На начальных этапах заболевания показана консервативная терапия.
Основные задачи при лечении кифоза:
- устранение сильного искривления позвоночника;
- восстановление кровообращения;
- снятие защемления спинномозговых корешков;
- нормализация работы внутренних органов;
- восстановление силы и тонуса мышц.
Чтобы не пришлось прибегать к операции, нужно подобрать лечение, которое поможет предотвратить прогрессирование заболевания, исправить деформацию позвоночника.
При сдавлении нерва возникает болевая реакция по его ходу, что способствует рефлекторному сокращению окружающих его мышц. Мышечные волокна, сокращаясь, ещё больше сдавливают нерв, усиливая болевую реакцию. На фоне боли спазмированные мышцы могут усилить искривление позвоночника.
Для того чтобы устранить это серьезное нарушение, требуется вправление костных структур и расслабление мышц. Внимание! Даже при запущенных формах искривления позвоночного столба можно обойтись без операции – лечение в Клинике Бобыря дефанотерапией и рядом эффективных методов заставит кифоз отступить надолго.
Безоперационное лечение тяжёлых форм кифоза включает:
- приём обезболивающих – нестероидных противовоспалительных препаратов, в тяжёлых случаях – кортикостероидов;
- для укрепления соединительной ткани показаны хондропротекторы – эти препараты обеспечивают восстановление суставного хряща и связочного аппарата, а также выработку естественной физиологической смазки сустава – синовиальной жидкости;
- физиотерапию;
- лечебную гимнастику;
- массаж;
- по назначению лечащего врача возможен подбор корригирующих корсетов для исправления осанки.
Консервативное лечение кифоза
Консервативная терапия направлена на устранение искривления позвоночника без оперативного вмешательства, а также для предупреждения рецидивов. Результат терапии во многом зависит от степени выраженности кифоза, поэтому с лечением не стоит затягивать.
Дефанотерапия
Дефанотерапия предполагает прямое воздействие на твёрдые и мягкие ткани – позвонки «встают» в своё естественное положение, предотвращается сдавление нервных корешков, снимается болевой синдром.
После нескольких сеансов дефанотерапии формируются стойкие физиологические перестройки, благотворно влияющие на кровоснабжение тканей спины, происходит равномерное распределение физической нагрузки на позвонки, снижается травматизм межпозвоночных дисков собственным весом тела. Восстановление кровотока создаёт оптимальные условия для заживления тканей позвоночника.
Дефанотерапия была разработана доктором Бобырём. Этот уникальный метод отличается высокой эффективности, при этом процедуры совершенно безопасны, проходят безболезненно. Многие пациенты отмечают, что им стало лучше, уже после первого сеанса. За счет высокой эффективности дефанотерапия помогает быстрее добиться нужного результата и сократить продолжительность курса лечения.
Эффект от дефанотерапии сохраняется надолго, потому что врач не только исправляет патологические изменения в позвоночнике, но и дает пациенту установку на правильную осанку.
Авторский метод доктора Бобыря по достоинству оценили пациенты и наши коллеги из России и других стран. Многие врачи приезжают в нашу клинику, чтобы обучиться дефанотерапии. Мы предлагаем вам пройти лечение у опытных специалистов – они обучались непосредственно у создателя методики.
Как проходят сеансы дефанотерапии при кифозе?
При кифозе позвоночного столба дефанотерапия включает стандартные три этапа, но внимание доктора сосредоточено на обнаружении конкретного искривления – необходимо определить, на уровне каких позвонков сформировался кифоз, присутствуют ли спазмы мышц, или искривление предположительно вызвано деформациями позвонков или дисков.
- На подготовительном этапе во время сеанса дефанотерапии доктор производит осмотр позвоночника на предмет видимых искривлений, при помощи рук определяет состояние мышц спины. После определения границ кифоза специалист переходит ко второму этапу лечения.
- Тракционное импульсное воздействие – в области искривления доктор осуществляет прицельную разминку умеренно жёстким специальным валиком амплитудой высокой частоты. Во время процедуры обеспечивается выгибание позвонков в противоположную сторону от искривления, что снимает боль сдавленных нервов и кровеносных сосудов, снимает спазм мышц. Во время воздействия пациент может ощутить небольшой дискомфорт в зоне разминки – это абсолютно безопасно, является естественной защитной реакцией организма на изменение положения позвонков. Период тракционного импульсного воздействия может длиться несколько минут, иногда в конце процедуры пациент может почувствовать в спине небольшой хруст или щелчок, это говорит о том, что позвонки «встали» в свою естественную позицию.
- Завершающий этап называется информационным – после выправления позвоночника важно не допустить его обратного искривления. Пациент получает детальную информацию о мероприятиях по поддержанию правильной осанки.
Противопоказания к проведению дефанотерапии при кифозе:
- беременность;
- воспаление в зоне искривления;
- заболевания системы кровообращения – инсульты, инфаркты и т. д.;
- состояние алкогольного или наркотического опьянения;
- расстройства психики.
Мануальная терапия
Во время сеанса мануальной терапии специально обученный врач – мануальный терапевт – руками воздействует на опорно-двигательную систему пациента и придает позвонкам правильное положение. Это помогает нормализовать осанку, уменьшить степень кифоза или устранить его совсем. Огромное значение имеет опыт специалиста. В Клинике Бобыря с пациентами работают мануальные терапевты, имеющие высокий уровень квалификации.
Лечебная физкультура
Необходима при кифозе для укрепления мышечного корсета спины, что обеспечивает нормальную осанку. Гимнастика включает комплекс упражнений, при которых околопозвоночные мышцы получают умеренные физические нагрузки, в результате чего искривление позвоночника уменьшается. Специальные упражнения способствуют укреплению связочного аппарата позвонков, что помогает зафиксировать их в правильном положении, предотвратить смещение. От умеренных нагрузок укрепляются межпозвонковые диски, улучшается их питание, повышается эластичность, снижается риск протрузии.
Комплекс упражнений должен подбирать врач. Оптимально будет сочетание гимнастики с дефанотерапией. Врачи Клиники Бобыря составляют программу лечебной физкультуры отдельно для каждого пациента.
Массаж при кифозе
Массаж способствует снятию мышечных спазмов, приводит в тонус ослабленные и растянутые мышцы. Разминание мягких тканей устраняет мышечную составляющую искривления, лечение которой – уже половина успеха в борьбе с кифозом. Во время процедуры улучшается кровоток и восстанавливаются поражённые ткани. Как и лечебная гимнастика, массаж должен проводиться регулярно – вряд ли можно ожидать видимого эффекта от 1–2 процедур. В Клинике Бобыря массаж дополняется курсами мануальной терапии и дефанотерапии, комплексное сочетание которых даёт максимальную эффективность.
Физиотерапия
Физиотерапевтическое лечение необходимо для закрепления полученных результатов в борьбе с кифозом. Оно помогает купировать остаточные болевые ощущения, снимает спазмы мышц, улучшает кровоток и способствует восстановлению хрящевой ткани позвонков. С помощью некоторых физиопроцедур, например, электрофореза, в организм вводят лекарственные вещества.
Наиболее распространённые физиотерапевтические процедуры для лечения кифоза:
- лекарственный электрофорез;
- ультразвуковая терапия;
- прогревание;
- тракционное вытяжение.
Когда показана операция?
Решение о проведении операции принимает лечащий врач. Хирургическое вмешательство – крайний вариант, к которому прибегают при неэффективности консервативных методов лечения. Но существуют ситуации, когда без операции не обойтись:
- сильная и постоянная боль, не поддающаяся консервативному лечению;
- сильное искривление позвоночника – более 80 в грудном отделе и 60° в грудопоясничном;
- кривизна со временем увеличивается;
- присутствуют серьёзные осложнения со стороны внутренних органов;
- появление серьезных неврологических осложнений.
Народная медицина при кифозе
Народных средств для лечения кифоза не существует. В домашних условиях используется лечебная гимнастика, ношение бандажей или корсетов, а также применение массажа. Данные способы актуальны при незначительном искривлении позвоночника. Если вас беспокоят боли в спине, желательно обратиться за консультацией к специалисту. Обратившись в Клинику Бобыря, вы получите простые и понятные рекомендации по лечению кифоза в домашних условиях.
Рекомендации врачей Клиники Бобыря для пациентов, страдающих кифозом
Соблюдая некоторые советы врачей, можно предотвратить прогрессирование кифоза, улучшить состояние позвоночника и осанку:
- Старайтесь больше двигаться. Малоподвижный образ жизни расслабляет мышечный корсет, усугубляя искривление позвоночника.
- Не переусердствуйте с физическими нагрузками. Спорт безусловно полезен, но в умеренных дозах. Для кифоза особо опасны осевые нагрузки – приседания со штангой, длительный бег, подъём тяжестей.
- Условия труда – избегайте тяжёлых нагрузок, особенно при поднимании тяжёлых грузов. Не выполняйте работу, во время которой ваша спина должна длительно находиться в согнутом положении.
- Носите удобную обувь – нагрузка на позвоночник во многом зависит от равномерного её распределения. Если обувь способствует даже минимальным изменениям центра тяжести тела, это ускоряет процесс искривления.
- Не стойте длительное время – когда вы долго стоите, ноги начинают «затекать». Со временем вы начинаете переносить вес тела поочерёдно на каждую ногу – это способствует перераспределению нагрузок на позвоночник.
Откажитесь от вредных привычек. Употребление алкоголя, курение и другие пагубные пристрастия вызывают системные поражения организма, в том числе и опорно-двигательного аппарата.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Лордоз позвоночника
причины, симптомы, методы лечения и профилактики
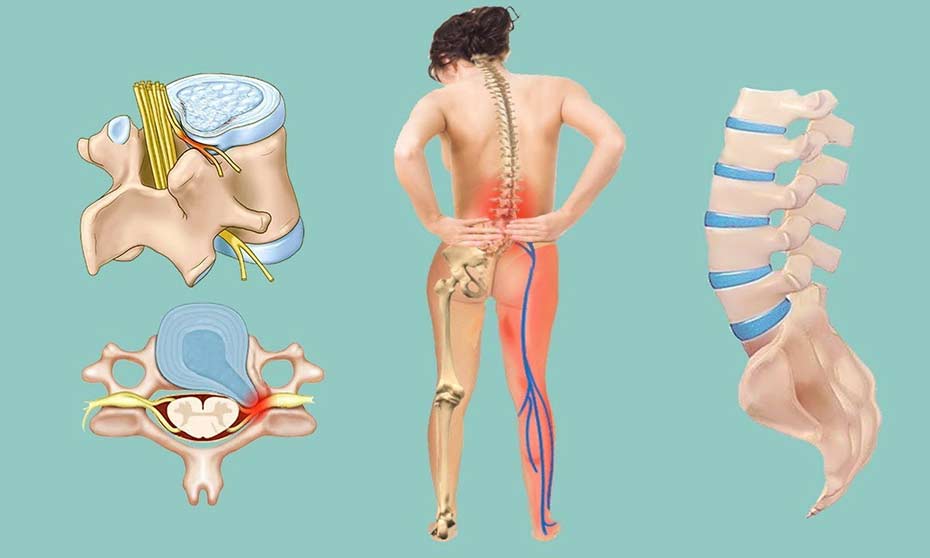
Лордоз позвоночника — изгиб позвоночного столба выпуклостью назад. Небольшое дугообразное искривление в шейном и поясничном отделах есть у всех людей. Патологический лордоз развивается в тех же местах, реже в грудном отделе, при избыточном прогибе позвоночного столба. Он появляется из-за травм, физических перегрузок, врожденных и приобретенных заболеваниях опорно-двигательного аппарата.
Разновидности
Учитывают место локализации:
- шейный
- поясничный отдел позвоночника
По форме лордоз бывает трех типов:
- физиологический. Формируется с рождения до года, характеризуется слаженной работой всех структур костно-мышечной системы
- избыточный патологический лордоз или гиперлордоз. Возникает на любом этапе жизни, характеризуется чрезмерным искривлением шейных и грудных позвонков с выпуклостью вперед
- выпрямление физиологических изгибов или гиполордоз. Уменьшены изгибы в сегменте позвоночного столба. Дефект определяют по плоской спине.
По причинам появления:
- первичный лордоз — развивается на фоне изменений в самом позвоночнике
- вторичный — носит компенсаторный характер, когда тело пытается адаптироваться к поддержанию равновесия в нестандартных для него условиях
С учетом возможности возвращения тела бывает:
- нефиксированный лордоз — возможно выпрямить спину при сознательном усилии
- частично фиксированный — за счет изменения угла изгиба возможны ограничения
- фиксированный — возвращение в физиологическое положение тела не происходит
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Причины
Врожденный лордоз возникает из-за неправильного формирования позвоночника во внутриутробном развитии, из-за инфекций и родовых травм. Риск лордоза особенно актуален в детском и подростковом возрасте.
Приобретенный лордоз может быть из-за:
- опухоли в области позвонков
- спондилолистеза — смещения позвонков относительно друг друга
- травм спины
- нарушения осанки — кифоза, сколиоза
- остеопороза — снижения плотности костей
- остеохондроза
- ревматоидного артрита
- межпозвоночной грыжи
- мышечной дистрофии
- детского церебрального паралича
- хронической инфекции
- вывихов в тазобедренном суставе
- наследственных болезней
- неправильного положения сидя
- ожирение, в частности чрезмерного скопления жира на животе
- неправильной ходьбы
Симптомы лордоза позвоночника
- искривление осанки
- боли, которые усиливаются после физических нагрузок и пребывания в неудобной позе
- трудно выполнить определенные движения
- мышечная слабость
- нарушение походки
Заметны изменения частей тела относительно позвоночника. Например, грудная клетка вогнутая или уплощенная, голова и плечи выдвинуты вперед, ноги полусогнуты в коленях, лопатки крыловидные, живот выступает, руки свисают, а туловище перегибается в пояснице. В зависимости от формы искривления позвоночника спина может быть круглой, плосковогнутой или плоской.
Осложнения
- грыжа позвоночника
- повышенная подвижность отдельных сегментов позвоночного столба
- пролапс диска — выпадение
- деформирующий остеоартроз с последующей деформацией суставов и расстройством двигательных функций
- воспаление подвздошно-поясничной мышцы
- нарушение кровообращение, которое может закончиться обмороком или даже ишемическим инсультом
Диагностика
Диагноз ставит ортопед на основании внешнего осмотра и результатов инструментального исследования. Визуально врач оценивает симметричность позвоночника и других частей тела в положениях сидя, стоя и лежа. Чтобы определить форму, локализацию лордоза и степень снижения подвижности позвоночника делают тесты и оценивают мышечную силу, чувствительность и состояние грудной клетки.
Рентгенографию позвоночника проводят в разных проекциях. Так можно узнать степень лордоза, структурные изменения позвонков и их взаиморасположение. Если есть признаки неврологических расстройств, нужна магнитно-резонансная томография. При подозрении на инфекции или воспаления — лабораторный анализ крови.
Также информативным методом является оптическая топография Diers, позволяющая оценить состояние позвоночника и проанализировать баланс тела.
Лечение лордоза позвоночника
Курс лечения подбирает ортопед или вертебролог с учетом причин искривления позвоночника, возраста пациента и его общего состояния. В программу лечения лордоза включают:
- упражнения лечебной гимнастики
- массаж
- мануальную терапию
- ортопедические корсеты и бандажи
- водо- и теплолечение
- иглорефлексотерапию
- вытяжение позвоночника
Для избавления от боли врач назначает анальгетики, хондропротекторы, миорелаксанты, глюкокортикостероиды, нестероидные противовоспалительные лекарства и антибиотики.
Операцию на позвоночнике назначают в сложных ситуациях, когда нарушены функции внутренних органов и болезнь не поддается консервативному лечению.
ЛФК и физические упражнения
Лечебная гимнастика при лордозе поясничного отдела позвоночника помогает скорректировать осанку в области поясницы, снять боль и напряжение и восстановить кровообращение. Чтобы ЛФК помогла достигнуть нужных результатов, нужно:
- начинать занятия с минимальной нагрузки, увеличивая интенсивность упражнений постепенно
- приостановить или прекратить делать зарядку, если возникла боль или дискомфорт
- перед каждым комплексом упражнений делать разминку, чтобы не повредить мышцы
- не пропускать ЛФК — регулярные занятия ускоряют коррекцию позвоночника
- надевать удобную одежду и обувь, не стесняющую движения, следить за дыханием
Комплекс упражнений при лордозе позвоночника состоит из дыхательной гимнастики, разминки, силовых упражнений и растяжки. Комплекс упражнений врач назначает индивидуально.
Профилактика лордоза позвоночника
Для предупреждения лордоза позвоночника важно:
- контролировать осанку в положении сидя, стоя и при ходьбе
- получать дозированные физические нагрузки
- правильно питаться
- избегать травм позвоночника и переохлаждений
- укреплять иммунитет
- не перегружать спину
- носить качественную и удобную обувь
- спать на ортопедическом матрасе и подушке
- принимать препараты кальция, витамины
- проходить профилактический осмотр у вертебролога раз в год
- своевременно лечить сопутствующие заболевания и последствия травм
Часто задаваемые вопросы
Что делать, если у ребенка лордоз?
Если у ребенка есть подозрения на лордоз, нужно обратиться к специалисту. При этом не стоит откладывать визит к врачу, чтобы избежать осложнений. Только врач может поставить точный диагноз и назначить индивидуальное лечение по результатам визуального осмотра, тестирования и диагностики.
Чем опасен лордоз?
Если не лечить лордоз, могут возникнуть нарушения работы внутренних органов и опорно-двигательного аппарата, а также довольно часто происходит развитие межпозвоночной грыжи, протрузии или пролапса. Деформация позвоночника грозит артритами, артрозами и нарушением подвижности.
При каком лордозе дают инвалидность?
Врачи ставят инвалидность, если пациент не может самостоятельно двигаться.
Как правильно спать при лордозе?
При лордозе рекомендуется спать на спине. Если поражена поясница, можно спать на животе, но обязательно подкладывать под бедра небольшой валик. При поражении шеи также нужен валик, но нельзя, чтобы голова находилась слишком высоко.
Как выбрать матрас и подушку при лордозе?
Чтобы спать без боли, следует выбирать специальные ортопедические матрасы и подушки. Постельные ортезы не нужно покупать в обычном магазине — ортопедическая продукция представлена в специализированных отделах, требует консультации остеопата.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Сегодня уже почти не встретишь человека с гордой осанкой, расправленными плечами и прямой спиной. Современный мир технологий, сидячая работа, постоянные поездки на машине или в общественном транспорте ведут войну против наших тел. И пока выигрывают по всем фронтам.
Хорошая новость заключается в том, что мы можем победить, используя несколько несложных тактик. Юрий Элькайм (Yuri Elkaim), эксперт в области здравоохранения и фитнеса, разработал простую тренировку, которая поможет выпрямить округлые плечи.
Почему мы сутулимся и к чему это приводит
Причина наших округлых плеч — неправильная осанка. Сидячий и малоподвижный образ жизни приводит к мышечному дисбалансу. Сокращается мышца грудной клетки и ослабляется лопаточная мышца (верхняя часть спины), что со временем может привести к появлению горбатости.
Прямая спина и расправленные плечи имеют множество преимуществ. Помимо очевидного улучшения внешнего вида, было выявлено, что правильная осанка также влияет на настроение, уровень доверия и даже может помочь чувствовать себя увереннее .
Как исправить сутулость
1. Стретчинг
Если вы решили бороться с сутулостью, то в первую очередь стоит уделить внимание растяжке. Регулярное выполнение предложенных ниже упражнений поможет сохранять правильное вертикальное положение спины и не округлять плечи. Задерживайтесь в позиции от 20 до 30 секунд несколько раз в день.
Мышцы груди и плечи
Исходное положение — стоя. Сцепите руки в замок за спиной. Сосредоточьтесь на том, чтобы осторожно оттянуть плечи назад и вниз, избегая вытягивания шеи вперёд.
Передние мышца бедра
Исходное положение — стоя, правая нога в выпаде. Опустите левое колено и толкните бёдра немного вперёд, пока не почувствуете растяжение глубоко в подколенных сухожилиях. Поменяйте ноги.
Четырёхглавая мышца бедра
Исходное положение — стоя. Захватите ногу рукой позади вас и осторожно потяните вверх до тех пор, пока не почувствуете лёгкое растяжение в передней части бедра. Поменяйте ноги.
Бицепсы бедра
Исходное положение — сидя. Вытяните одну ногу вперёд, другую согните перед собой так, чтобы колено было направлено в сторону, а пятка к паху. Медленно опускайте грудь вниз к бедру, руками тянитесь к носку прямой ноги. Поменяйте ноги.
2. Упражнения для спины
Предложенные упражнения помогут укрепить мышцы в зоне лопаток, которые отвечают за отведение плеч назад и вниз. Выполняйте их несколько раз в неделю в дополнение к растяжке.
Лопаточное отжимание
Примите положение для отжимания. Тело должно образовывать одну прямую линию с головы до ног. Сожмите лопатки вместе, а затем вернитесь к исходной позиции. Выполните 5–10 повторений.
Этот вид отжимания, в отличие от обычного, подразумевает совершение небольшого движения и направлен непосредственно на верхние мышцы спины, ответственные за приведение плеч в правильное положение.
Скольжение вдоль стены
Исходное положение — стоя спиной к стене. Прижмите подбородок и надавите руками на стену, угол в локтях должен быть 90 градусов. Удерживайте положение в течение 30–60 секунд. Для лучшей проработки верхних мышц спины можно медленно подвигать руками вверх и вниз.
Отведение лопаток
Натяните ленту вокруг устойчивого объекта на уровне талии. Держа локти по бокам под углом 90 градусов, потяните ленту на себя, пока не соберёте лопатки вместе. Вернитесь в исходное положение и выполните 8–12 повторений.

3. Йога
Йога способствует развитию силы и гибкости, что отлично подходит для коррекции осанки. Предложенные позы помогут растянуть и укрепить проблемные зоны. Оставайтесь в каждом положении в течение 20–30 секунд.
Кобра
Исходное положение — лёжа на животе. Оттолкнитесь от пола и выпрямите руки в локтях, стараясь при этом задействовать именно мышцы спины. Сфокусируйтесь на раскрытии плеч, слегка отклонив голову назад.
Собака мордой вниз
Исходная позиция — стоя на четвереньках, руки находятся под плечами. Оттолкнитесь от пола и выпрямите ноги, поднимая бёдра к потолку. Стремитесь удержать голову и шею на одной линии с позвоночником, пятками старайтесь коснуться пола.
Собака мордой вверх
Исходное положение — лёжа на животе. Оттолкнитесь руками от пола и полностью их выпрямите, ноги поставьте на носки. Бёдра должны немного подниматься над полом, чтобы вы почувствовали растяжение в области груди и плеч. Можно соединить две позы, переходя от собаки мордой вниз к собаке мордой вверх одним плавным движением.
4. Основные упражнения
Укрепление основных мышц предложенными упражнениями поможет установить позвоночник в правильное положение.
Планка
Для выполнения планки примите положение отжимания, руки под плечами, тело образовывает одну прямую линию. Также вы можете выполнять упражнения на локтях. Удерживайте положение в течение 30–60 секунд.
Упражнение с медболом
Исходное положение — лёжа на полу, ноги и руки вытянуты вверх. Удерживайте медбол (весом 1 или 2 килограмма) или другой подходящий утяжелитель. Опустите правую ногу и левую руку над полом, удерживая мяч наверху между левой ногой и правой рукой. Поменяйте ногу и руку. Выполните 8–10 повторений.
5. Упражнения с массажным валиком
Это очень удобный инструмент для миофасциального расслабления, которое поможет избавиться от напряжения в мышцах и соединительных тканях.
Массажный валик способствует увеличению притока крови в мышечную ткань, улучшает подвижность, ускоряет восстановление и повышает производительность. Попробуйте использовать его 2–3 раза в неделю для достижения максимальных результатов.
Верхняя часть спины
Лягте на спину и разместите валик под верхней частью спины. Скрестите руки на груди или сцепите их в замок за головой, медленно покатайтесь вперёд-назад. Останавливайтесь в местах натяжения на 20–30 секунд.
Грудная клетка
Перевернитесь лицом к полу и разместите валик под грудной клеткой рядом с плечевым суставом. Подвигайте рукой вверх-вниз, чувствуя, что валик попал на различные точки напряжённости в груди. Задержитесь в этих точках на 20–30 секунд. Повторите с другой стороны.
Теперь вы знаете пять простых способов, которые помогут одержать победу в войне с округлыми плечами. Помните, что результат будет зависеть от регулярности выполнения предложенных упражнений и поз.
Избавляемся от сутулости — 5 эффективных упражнений
Проблема сутулости достаточно распространенная. Причем как у мужчин, та и у женщин. Основная причина сутулости — слабые мышцы спины. Как же бороться с сутулостью? В первую очередь, укреплять верх спины. Поэтому, будем работать над этой областью и за несколько дней уже будут видны первые результаты.
Проблема сутулости достаточно распространенная. Причем как у мужчин, та и у женщин.
Основная причина сутулости — слабые мышцы спины. Как же бороться с сутулостью?
- В первую очередь, укреплять верх спины.
- Поэтому, будем работать над этой областью и за несколько дней уже будут видны первые результаты.
1. Исходное положение – ноги на ширине плеч, руки в стороны.
Делайте круговые движения выпрямленными руками сначала вперед, затем назад. Повторите упражнение 6-8 раз в каждую сторону.
2. Исходное положение – руки опущены вдоль туловища, ноги на ширине плеч. Поочередно поднимайте сначала левое, затем правое плечо. Повторите упражнение 6-8 раз.
3. Исходное положение – руки на поясе, ноги на ширине плеч. Резко поднимите плечи, затем медленно опустите их. Повторите упражнение 6-8 раз.
4. Исходное положение – ноги на ширине плеч, руки в замке за спиной. Медленно потянитесь вперед, максимально выгибая позвоночник и отводя сцепленные в замке руки назад. Затем вернитесь в исходное положение. Повторите упражнение 6-8 раз.
5. Исходное положение – ноги на ширине плеч, руки свободно располагаются по швам. Поднимите правую руку вверх, левую отведите назад, согните руки в локтях и постарайтесь соединить их за спиной, вернитесь в исходное положение. Повторите упражнение, меняя положение рук, 6-8 раз с каждой рукой.
Бонус — для закрепления и по-настоящемудественого результата, заканчиваем комплекс -15 минутным
стоянием у стенки. Обязательно.
И никакой особой уличной магии и дорогих тренажеров. Стенка есть у каждого, стоять, если у вас есть ноги, вы сможете, значит все необходимое, чтобы обрести правильную осанку, у вас есть.
Нужен только катализатор — это ваше желание. Это та самая энергия, что заставит крутиться мир вокруг вас, то, что заставляет вас действовать и получать желаемое.
Что же в этом упражнении такого особенного? В этом упражнении для правильной осанки мы показываем телу положение, которое хотим принять, при регулярном повторении мышцы запоминают новое положение тела. Так формируется новая привычка.
Ну что ж, приступим. Для начала выберите стенку без плинтуса, чтобы не мешал пяткам, или подойдет обычная дверь. В общем, нужна любая ровная вертикальная поверхность. Подойдите к стенке и прижмитесь так, чтобы касаться 4 точками:
- затылок
- лопатки
- ягодицы
- икры
- пятки
Частые ошибки, когда при сутулости чрезмерно заводят голову назад, чтобы коснуться затылком стены, вместо того, чтобы прогнуться в грудном отделе. Старайтесь все-таки разгибаться и выпрямить грудь, а голову держите прямо.
Другая ошибка — когда не полностью касаются лопатками, а только частью. Постарайтесь почти сомкнуть их и касаться стенки всей поверхностью лопаток, то есть развернуть их параллельно стене . Движения плеч: вниз и назад к стенке.
Теперь стойте. Стойте сколько сможете, но для начала хотя бы 2-3 мин. Поначалу будет трудно стоять, так как мышцы не привыкли удерживать осанку в таком положении.
Но ничего, это пройдет. Потом постепенно увеличивайте время, например, добавляйте каждый день по 10-30 секунд. Вы удивитесь, насколько быстро сможете простоять в таком положении 15-20 минут и более.
В дополнение можно добавить несколько элементарных движений когда стоите:
- По очереди поднимайте колени и руками помогайте подтянуть их к груди. По 10 раз каждое
- Потом поднимайте по очереди ноги не сгибая в коленях. По 10 раз
- Наклоны в стороны. 10 в каждую сторону
- Приседайте на 20-30 см. Тоже 10 раз
Хочу обратить внимание, что все эти упражнения выполняются не отрывая затылок, лопатки и таз от стены, иначе весь положительный эффект пропадает и вы просто тренируете плохую осанку.
Посте того, как вы постояли и подвигались у стены, отойдите от нее и немного походите, стараясь сохранить осанку, как будто вам приклеили стенку к спине . Через минут 5 подойдите опять к стенке и проверьте, насколько это вам удалось, если нужно, подкорректируйте.
Вот и все, теперь вы сами убедились, что правильная осанка = упражнения — действенная формула. Если до сих пор вы не оторвали свое мягкое место от стула, чтобы проверить это на практике, самое время сделать это сейчас. За вас это никто делать не будет. Заодно поделитесь своими результатами от применения в х.
Топ-5 упражнений от сутулости для любого возраста
Сутулость – это некрасиво: плечи скругляются, рост становится визуально меньше, у девушек грудь кажется обвисшей, выпирает животик. И вроде бы ничего, это только вопрос внешности, но неправильная осанка еще и вредит здоровью, деформируя внутренние органы, ухудшая работу сердечно-сосудистой и дыхательной систем.
Причин у такого заболевания много: врожденные, приобретенные, физические и психологические. Но не переживайте, в большинстве случаев все можно исправить упражнениями от сутулости, причем даже в домашних условиях.
Проверяем состояние позвоночника
Самый простой тест – это встать возле стенки. Если под стенкой плинтус – встаньте у двери или найдите другой вариант. Прижмитесь к вертикальной поверхности так, чтобы одновременно касаться ее пятками, икрами, ягодицами, лопатками и затылком.
- Если получается, и вы можете зафиксироваться так хотя бы на минуту, значит, все не слишком критично, и для исправления осанки понадобится всего лишь делать специальную гимнастику, и учиться контролировать себя.
- Если вы не можете коснуться какой-то частью тела, или это вызывает явную боль, лучше проконсультироваться с врачом, возможно – сделать рентген и подобрать специальное лечение для выпрямления позвоночника.
Почему вообще возникает сутулость и что с этим делать?
В этом абзаце мы не будем касаться врожденных причин: если у человека разная длина ног, нарушено строение межпозвонковых дисков, аномальное развитие мышц – упражнениями этого не исправить, или же они слишком специфичны. Поговорим о приобретенной болезни.
В детстве
У детей сутулость проявляется обычно после 6-7 лет, когда окончательно формируется грудной отдел позвоночника. Причина – долгие часы, проведенные с планшетом или телефоном в руках, когда ребенок наклоняется к экрану, или ношение тяжелого рюкзака на одном плече.
Если ничего не замечать, у ребенка может развиться кифоз или сколиоз, но в этом возрасте все легко исправляется: суставы и позвонки гибкие, а для укрепления мышц достаточно ежедневной 20-минутной зарядки.
Впрочем, иногда причины бывают психологические. Бесполезно кричать «Не сутулься!», если причина в страхе, неуверенности, эмоциональной зажатости. В таком случае чтобы убрать сутулость, лучше вместе заниматься гимнастикой, или разобраться в причинах внутренней зажатости.
В подростковом возрасте
Юный организм начинает быстро расти, и иногда кости развиваются быстрее, чем мышцы. Именно поэтому подростка стоит отдать на плавание или приобщить к какому-то спорту, это поможет сделать фигуру гармоничной.
Иногда дети стесняются своего высокого роста, и не могут перестать горбиться, как бы стараясь быть поменьше. Это решается психологически. Тело все еще растет, и если вовремя взяться, все поправимо.
У взрослых
Здесь проблема, чаще всего, в сидячем образе жизни или работе, где нужно наклоняться над столом, станком, приборами и т.д. Как исправить сутулую спину? Зарядка, специальные упражнения от сутулости, и постоянный контроль.
- Мужчине часто бывает комфортнее заниматься в тренажерном зале, где он накачивает мышцы так, чтобы они держали позвоночник ровно.
- Девушке, скорее всего, подойдет домашняя гимнастика. Женщины по своей природе более гибкие, с удовольствием ходят на йогу, стараются держать осанку, чтобы животик не выпирал, а грудь казалась привлекательнее.
- У пожилых людей проблемы с осанкой часто возникают на фоне других заболеваний позвоночника или внутренних органов, и чаще всего, требуется общее лечение. Но щадящая разминка, потягивания и простые упражнения без надрыва могут снять боли и позволить выпрямиться.
Топ-5 упражнений для любого возраста
На самом деле, практически все движения, которые направлены на укрепление спинных мышц и прогиб позвоночника будут эффективными. Вы можете составить свой собственный комплекс для устранения сутулости спины, или ежедневно выполнять предложенные нами.
Прогибы лицом вперед
Это простое упражнение для разминки, оно отлично подходит даже для пожилых. Смысл в том, чтобы упираясь руками, отойти на большой шаг и медленно прогибаться вперед. Начните делать это от стенки, потом можно делать и со стулом, опираясь на спинку. Тянитесь, раскрывая лопатки. Сделайте 8-10 подходов.
Вам также понравится — Делайте это упражнение 1 раз в 2 дня. Спина перестанет болеть сразу!
Из положения лежа
Так мы исправляем не только проблемы с осанкой, но и с межпозвоночными дисками и зажимами. Лягте на коврик на живот, вытяните руки вперед, напрягите ноги и делайте «Лодочку» (Супермен), прогибаясь в пояснице и приподнимая ладони и ступни.
Тем, кому за 50, поднимать ноги может быть сложно, в этом случае стоит попробовать делать прогиб со стулом. Поставьте перед собой стул, лягте на живот так, чтобы руки были по обе его стороны, примерно посредине сидения. Прогибаясь, поднимайте руки, кладите на стул и тянитесь. Фиксируйте тело на несколько секунд, и возвращайтесь в исходное положение.
Сидя на коленях
Самые эффективные упражнения от сутулости иногда очень просты. Сядьте на пол на колени, возьмитесь руками за стопы и попытайтесь тянуться, начиная с плеч. Сводите лопатки, прогибайтесь, опускайте руки ниже. Можете возвращаться в исходное положение, или просто покачиваться, сидя так.
Стоя на четвереньках
Один из вариантов – упражнение «Кошка». Прогибайтесь, как будто пытаетесь проползти под низким препятствием. Начинаем вперед, прогибаем грудной отдел, затем переносим тело немного вперед и прогибаемся уже в пояснице, поднимая грудь. Теперь то же самое – назад.
Второй вариант гимнастики против сутулости – в той же позе поднимаем вверх прямую ногу и запрокидываем голову, тянемся. Меняем ногу. 6-8 раз для начала хватит, потом увеличиваем повторы.
С палкой
Гимнастические палки есть не у всех, но это и неважно. Подойдет, к примеру, ручка от швабры, труба пылесоса, кусок водопроводной трубы или что-то подобное. Заложите ее за спину и удерживая согнутыми локтями, делайте повороты из стороны в сторону.
Кстати, одна из причин, почему человек сутулится, это простая забывчивость держать спину прямо.
Не знаете, как перестать сутулиться, — сидите с этой палкой перед телевизором или даже за компьютером, и как только попытаетесь согнуться, она надавит на позвоночник.
Печатать так не очень удобно, а вот смотреть сериалы или управляться с мышкой – вполне. Так сформируется привыкание к правильной позе.
Можно, конечно, купить фиксатор или корсет для осанки, но палка – намного дешевле.
Напоследок расскажем еще об одном способе научиться ходить прямо, не сутулясь: положите на голову старый блокнот (или книгу, если вам не жалко), и ходите так по дому. Уроните – значит, сами того не заметив, сутулитесь. Старайтесь удерживать правильное положение.
Попробуйте проверить, что будет, если сделать этот комплекс упражнений своей ежедневной зарядкой. Многие люди отмечают, что уже через пару недель они стали гораздо меньше горбиться, а через месяц спина стала ощутимо крепче.
Посмотрите видео, чтобы выполнять упражнения правильно, начинайте с малого, и контролируйте ощущения. Уже скоро вы станете гораздо более гибким, а держать спину прямой станет легче. Исправлять сутулость можно и нужно в любом возрасте!
Сутулость у подростка: причины и лечение, признаки, диагностика, профилактика
В связи с высоким распространением сутулости у детей любого возраста, возникает необходимость принятия соответствующих мер по ее предотвращению. Не обнаруженная вовремя сутулость приводит к множеству заболеваний и негативно сказывается на развитии детского организма.
Данная статья подскажет родителям, как предотвратить искривление и что необходимо сделать, встретившись с подобной проблемой.
Причины
Специалисты часто имеют дело с этим явлением. Причины сутулости у подростка заключаются в следующем:
- преобладающее сидячее положение;
- резкий рост;
- психологический фактор;
- врожденные или наследственные заболевания;
- последствия травм позвоночника.
Первая причина возникает из-за того, что ребенок малоподвижен – в школе он преимущественно за партой, а дома – у компьютера. Мышцы спины постепенно ослабевают, что деформирует осанку.
Сутулость из-за быстрого роста возникает, когда позвоночник начинает вытягиваться быстрее, чем окружающие его мышцы – будучи слабыми, они не способны удержать удлинившийся позвоночник, из-за чего осанка меняется.
Психологический фактор может быть связан с быстрым ростом – внезапно став выше сверстников, у подростка развиваются комплексы, он начинает неосознанно сутулиться, пытаясь быть «вровень» со своими друзьями.
Еще сутулость может возникнуть в случае других психологических проблем: из страха общения с ровесниками или желания быть незамеченным.
В этом случае осанка нарушается из-за защитной («эмбриональной») позы – кроха пытается укрыться от внешних раздражителей, вернуть себе спокойствие, сохранить чувство безопасности.
Иногда корни сутулости лежат в ряде заболеваний, таких как врожденный кифоз, сколиоз, полиомиелит, церебральный паралич.
Особый случай – наследственное заболевание, называемое синдромом гипермобильности суставов, когда функции мышц значительно снижены еще с раннего возраста и не способны работать правильно.
Порой сутулость развивается из-за травм позвоночника (так называемый посттравматический кифоз).
Признаки и симптомы
Первый симптом – жалобы на тяжесть в спине, усталость. Ребенку становиться трудно долгое время проводить неподвижно, стоя или сидя. Боли в спине, проходящие, как только ребенок немного полежит – еще один симптом. Со временем срок такого «отдыха» будет увеличиваться, даже после крепкого ночного сна ребенок будет чувствовать тяжесть и усталость.
Сутулость ребенка имеет ряд внешних признаков:
- ребенок выпячивает живот;
- голова ребенка наклонена вперед;
- грудная клетка сужена;
- плечи направлены вперед и сведены, из-за чего спина округляется;
- колени полусогнуты.
Обнаружив один или несколько вышеописанных симптомов и признаков, ни в коем случае не медлите. Исправить сутулость у ребенка проще на первых порах. Если проблема усугубиться, потребуются радикальные методы лечения – дорогостоящие и продолжительные.
Диагностика
Обнаружив какие-либо признаки сутулости, родителям следует обратиться к педиатру или ортопеду. Диагностика начинается с осмотра малыша специалистом. Ему необходимо визуально исследовать осанку спереди, по бокам и сзади, пока кроха стоит.
Первичное ознакомление позволит обнаружить различные отклонения от нормы, вроде асимметричности ягодичных складок и положения лопаток, выгнутость или вогнутость грудины. Нарушенную осанку можно также увидеть на предоставленных ниже фото сутулости у детей.
Определить тип нарушения осанки, исходящий из сутулости, поможет диагностика с помощью методов инструментального обследования:
- рентген;
- компьютерная томография;
- МРТ позвоночника.
Данные методы необходимы, чтобы специалист мог назначить правильное лечение.
Для самостоятельной диагностики попросите ребенка стать у стены, прислонившись к ней спиной. Необходимо, чтобы кроха соприкасался со стеной макушкой, лопатками, ягодицами и пятками. Если исчезла сутулость, а данная поза не причиняет крохе дискомфорта – проблема решается самостоятельно.
Как исправить?
Плавание
Плавание предотвращает прогрессирование проблем с осанкой. Так как сами по себе занятия в бассейне не помогут исправить сутулость у ребенка, назначают их вместе с другими процедурами: массажем, лечебной физкультурой.
При записи в бассейн необходимо предупредить тренера о целях посещения. Наиболее подходящие стили плавания для устранения сутулости – брасс и кроль. Работать на воде следует только под присмотром специалиста – неправильная техника выполнения приведет к накачке грудных мышц, что только усугубит проблему с осанкой.
Массаж
Специалист назначает данную процедуру после постановления окончательного диагноза. Курсы лечебного массажа следует проходить от 2 до 4 раз на протяжении года, по 8-10 или 10-12 сеансов соответственно. Как и плавание, массаж объединяют с другими процедурами по устранению сутулости.
Массаж для детей проводится так: сперва поглаживающими движениями массируют грудной отдел, затем переходят к растиранию поясницы и зоны под лопатками.
Так как процедура направлена на устранение проблем с осанкой, необходимо тщательно подойти к выбору техники массажа, нельзя применять резкие и жесткие движения.
Правильный массаж при сутулости у ребенка способствует укреплению мышц, возвращает их пластичность и упругость. Также данная процедура поможет убрать напряженность и сильные боли в позвоночнике.
Физиопроцедуры
ЛФК и гимнастика при сутулости у подростков позволяют устранить проблему за довольно короткий срок, особенно на ранних стадиях обнаружения. Преимуществом данного метода является возможность выполнять упражнения не только в специализированных учреждениях, но и дома.
Правильно подобранные упражнения укрепляют мышцы спины, расслабляют напряженные мышцы шеи и поясницы, растягивают грудные мышцы. Выполнять их лучше всего под присмотром квалифицированного инструктора. Каждое занятие должно длиться не менее 30 минут и не более 1,5 часов. Повторять упражнения следует от 6 до 10 раз.
Мануальная терапия
Прибегать к данному методу можно не более 2 раз в год, только если присутствует явное смещение позвонков с болевым синдромом. Выполнять работу обязан квалифицированный специалист.
Приемы мануальной терапии направлены на вытяжение позвоночника ребенка, а также на расслабление мышц, постоянно находившихся в напряжении из-за неправильно распределенной нагрузки. Глубокое воздействие способствует улучшению питания мышечных волокон. Сеанс мануальной терапии стоит закрепить лечебной физкультурой или гимнастикой
Корсеты
Являясь дополнительным методом борьбы с сутулостью, ношение корсета назначается совместно с ЛФК и гимнастикой. Прежде чем выбирать корсет, необходимо обратиться к специалисту. В нижеприведенной таблице представлены классификация и виды корсетов, предназначенных для ношения детьми и взрослыми.
Подбирая модель, нужно исходить из проблем с осанкой. Существуют корсеты, разработанные для устранения последствий травм. С сутулостью детей помогут справляться эластичные модели, без жестких пластин.
Используя корсет, необходимо соблюдать ряд правил – носить его не более 6 часов в сутки, обязательно снимать при выполнении упражнений и отправляясь спать, не затягивать ленты слишком сильно. Корсет обладает высокой эффективностью: подобранный индивидуально и применяемый правильно, он способен в кратчайшие сроки избавить ребенка от проблем с осанкой или искривлением.
Упражнения
Подбирая упражнения для исправления сутулости у детей, важно поговорить со специалистом. Для гимнастики дома подойдут самые простые упражнения (в каждом из них исходное положение – ноги на ширине плеч, меняют положение только руки, количество повторов – 6-8 раз):
- Руки развести в стороны. Выполнить круговые движения вперед и назад.
- Руки опущены вдоль туловища. Поочередно поднимаем левое и правое плечо.
- Руки на поясе. Резким движением поднимаем плечи вверх, затем плавно возвращаем их вниз.
- Руки замком сцеплены за спиной. Постепенно наклоняем тело вперед, как можно сильнее выгибая позвоночник, руки в это время поднимаем. Возвращаемся на исходную позицию.
- Руки по швам. Правую руку поднимаем вверх, а левую отводим назад. Сгибаем руки в локтях так, чтобы ладони соединились за спиной. Возвращаемся в исходное положение и повторяем упражнение, поменяв руки (левую вверх, правую назад).
Данные упражнения направлены на укрепление верхней части спины. Их можно выполнять как дома, так и на занятиях лечебной гимнастикой. Эффективность подобной зарядки велика независимо от возраста человека – ее можно выполнять как в 10 лет, так и в 20 или 30.
Профилактика
Возникновению сутулости у ребенка препятствует внимание родителей и регулярный осмотр у педиатра или ортопеда. Также стоит предпринять ряд профилактических мер:
- подготовить удобные рабочее и спальное места для ребенка;
- ограничивать время его пребывания в сидячем положении;
- самодисциплина – обращайте его внимание на необходимость правильной осанки;
- выполнение упражнений.
Не забывайте о необходимой физической нагрузке. Ребенок может выполнять легкую зарядку, тратя на нее не более часа в день.
Чем опасно?
Проблема сутулости способна нанести огромный ущерб здоровью. Вот лишь некоторые проблемы и последствия нарушений осанки:
- постоянные болезненные ощущения;
- чувство усталости;
- сложности с выполнением упражнений на уроках физкультуры;
- заболевания позвоночного столба;
- возникновение грыж;
- негативное влияние на сердце и легкие.
Если лечение было несвоевременным или неправильным, сутулость оставит очень заметный след. Неправильная осанка – одна из основных причин возникновения сколиоза, кифоза или лордоза. Также возможны внешние проявления проблем, заметные невооруженным глазом – кривой позвоночник, «вздутая» грудная клетка, наличие горба на одной из лопаток.
Вывод
Ответственность за здоровье ребенка, в первую очередь, лежит на родителях. Очень важно наблюдать за его развитием и стремиться укрепить состояние его организма. Хоть медицина далеко шагнула в решении проблем с осанкой, процент детей, имеющих сутулость или болезни позвоночника, постоянно растет.
Чтобы лечение прошло как можно быстрее, а болезнь не развилась, необходимо вовремя распознать проблему. Заботливым родителям следует объяснить ребенку, почему необходима зарядка и как важна правильная осанка. Благодаря поддержке родных малыш сможет поддерживать правильное развитие своего организма. Помните, что проще предотвратить болезнь, чем лечить ее.
Как исправить сутулость
Сутулостью в бытовой речи называют слишком большое округление позвоночника в грудном отделе (кифоз). Поэтому, чтобы перестать сутулиться, нужно держать спину в этой области в выпрямленном положении.
Кифоз — в общих случаях представляет собой искривление позвоночника в сагиттальной плоскости, направленное выпуклостью назад — антоним лордоза. Может быть как приобретённым, так и наследственным.
Красивая осанка поддерживается за счет создания мышечного корсета для спины, а именно благодаря работе мышц спины в области грудного отдела позвоночника. Кстати, для поддержания нормальной осанки, мышцы спины устают намного меньше, чем для удержания сутулой спины.
Есть два основных фактора, которые не позволяют долго удерживать спину прямой:
- Первое — это укороченные мышцы передней части туловища, в частности мышцы пресса и грудные мышцы. Они не дают человеку нормально выпрямиться.
- Второе — это слабость мышц спины, которые просто не в состоянии удерживать спину ровной на протяжении длительного времени. И сегодня мы будем укреплять эти мышцы.
Тест на правильность осанки
Простейший тест на правильность осанки в сагиттальной плоскости — необходимо встать спиной к стене без плинтуса. Затылок, лопатки, ягодицы, икроножные мышцы и пятки должны касаться стены, расстояние между стеной и телом в районе шейного и поясничного лордозов — примерно 2-3 пальца.
Распространено заблуждение, что нарушение осанки ограничивается сутулостью. В действительности это целый ряд серьезных изменений в опорно-двигательном аппарате, некоторые из которых не заметны на первый взгляд непрофессионалу:
- Голова – выдвинута вперед от уровня плеч
- Шея – гиперэкстензия (переразгибание назад)
- Лопатки – разведены широко друг от друга
- Плечи – опущены (покатость)
- Верхняя часть спины – усиление или сглаживание кифоза
- Поясница – усиление или сглаживание лордоза (это объясняет выпячивание живота)
- Таз – передний или задний наклон таза
- Тазобедренный сустав – слегка согнуты с наклоном вперед
- Коленный сустав – разогнут или слегка вогнут
- Голеностоп – имеет угол более 90 градусов
Коррекция осанки — одна из самых распространенных и в тоже время сложных ортопедических проблем. Сутулость отрицательно сказывается как на привлекательности человека для противоположного пола, так и на его здоровье. К счастью, в большинстве случаев исправление сутулости осуществимая задача, если подходить к проблемме комплексно и рационально.
Прежде чем приступать к описанию упражнений для правильной осанки необходимо перечислить основы, которые связаны с повседневными привычками и образом жизни.
- Если вы имеете лишний вес, то, в первую очередь, его нужно нормализовать.
- Принимая правильную осанку, не старайтесь напрягать мышцы. Вы должны чувствовать себя свободно, так как на поддержание правильной осанки будет уходить большая часть дня, и поэтому держать мышцы в постоянном напряжении станет невозможно, к тому же это создает дополнительную нагрузку на суставы и скелет в целом.
- Правильная осанка: голова не должна быть опущена или поднята вверх. Держите ее так, чтобы взгляд был устремлен к горизонту. Плечи отведены назад. Позвоночник выпрямлен (представьте, что ваша голова подвешена на канате к потолку).
Первое время исправление осанки затруднено тем, что при изменении фокуса внимания на другие занятия вы принимаете обычное положение. Чтобы постоянно помнить об этом, есть несколько решений:
- Корректор осанки – специальное ортопедическое приспособление, которое играет важную вспомогательную роль. Корректоры осанки механически препятствуют сутулости и помогают поддерживать правильную позу. Можно легко приобрести в аптеке или заказать в сети.
- Ношение книги на голове. Эффективность метода подтверждается идеальной осанкой у людей в Индии, которые носят кладь таким образом. Вы ни за что не забудете поддерживать правильное положение, а ко всему прочему сможете существенно улучшить свою координацию движений и концентрацию. Используйте книгу как сидя, так и во время ходьбы по дому. Будьте терпеливы и уже через неделю книга перестанет падать и перестанет причинять неудобство.
- Можно в руках держать интересный предмет, для того чтобы он периодически напоминал об исправлении осанки.
- Если руки заняты, можно сделать браслет из нити, или обмотать нитью палец, это будет служить постоянным напоминанием для вас.
Мы будем выполнять упражнения для исправления сутулости, чтобы создать корсет для уменьшения кифоза грудного отдела позвоночника. Выполняя эти упражнения, вы скорректируете осанку, избавитесь от сутулой спины (от чрезмерного грудного кифоза) и приобретете красивую осанку. Иными словами вы перестанете сутулиться.
Упражнение «Виманасана»
В этом упражнении мы укрепляем ромбовидные, среднюю и нижнюю части трапециевидных мышц, и мышцы вращающие плечи наружу. Весь этот комплекс мышц называется — ретракторы лопаток. Они приводят лопатки ближе к позвоночнику. Наша основная цель — сделать эти мышцы короче и сильнее.
Мы будем выполнять упражнение в статическом варианте, так как при нарушениях осанки, необходимо укреплять медленные мышечные волокна, ведь именно они фиксируют и стабилизируют наше тело на длительное время.
Выполняйте это упражнение регулярно и через 1-2 недели вы увидите первые положительные результаты. Для максимального эффекта делайте это упражнение в комплексе с силовыми упражнениями и упражнениями на растяжку.
Техника выполнения:
- Ложимся на живот. Руки отводим в стороны. Плечи разворачиваем наружу таким образом, чтобы ладони были направлены вперед, а большие пальцы вверх.
- Отрываем подбородок и верхнюю часть груди от пола и удерживаем это положение в течении 20 секунд. Наблюдаем за мышцами в области лопаток и поднимаем руки выше вверх, стараясь свести лопатки как можно ближе друг к другу. Ноги и поясница остаются в расслабленном состоянии.
- Расслабление и релаксация: опускаем голову на пол. Руки размещаем вдоль туловища. Отдыхаем 10 секунд и повторяем упражнение (повторяем пункт номер 2).
- Выполняем упражнение 8 раз (8 подходов).
Видео:
Чтобы исправить осанку, вы должны подкорректировать свои силовые упражнения таким образом, чтобы равномерно развивать задние пучки дельтовидных мышц, трапециевидные и ромбовидные мышцы, именно они играют первостепенную роль в развитии сутулости. Выбирайте для каждой группы по 1-2 упражнения, большее количество не приведет к лучшему результату. Количество повторов и сетов стандартное для каждого упражнения (2-4 подхода, по 8-12 повторений).
Следует обратить внимание на не менее важный для здоровой спины и красивой осанки момент — для максимальной эффективности вам нужно будет дополнительно к упражнениям для укрепления мышц спины, добавить упражнения на растяжку мышцы брюшного пресса и грудные мышцы. Ссылки на эффективные упражнения для растяжки пресса и груди представлены ниже.
Кифоз — это медицинский термин для обозначения чрезмерной сутулости и горбатости. Патология представляет собой сильное искривление позвоночника. Болезнь пагубно влияет на качество жизни человека и на его здоровье. Такая деформация встречается среди людей любого возраста и пола. Визуально определяется как чрезмерный изгиб в шейно-грудном отделе позвоночника, скруглённые к груди плечи, выпирающие лопатки.
Причины и симптомы искривления
В норме в физиологическом положении позвоночника присутствуют небольшие изгибы. Из-за развития современных технологий мы проводим много часов ежедневно, склонившись над клавиатурой компьютера и экраном смартфона. Округлённое положение спины вызывает ухудшения в подвижности позвоночника.
Неврологические признаки болезни включают онемение, боль, покалывание, нарушение чувствительности или двигательного контроля, спазмы в спине, слабость. Возможны нарушения со стороны мочевого пузыря и кишечника.
Симптомы развития кифоза:
- чрезмерное искривление позвоночника;
- горб в верхней части спины;
- боли, мышечная усталость и скованность в спине;
- плохая осанка;
- уменьшение роста.
Разновидности кифоза
Искривление, вызывающее горб, может быть вызвано различными проблемами с позвоночником. Болезнь проявляется в лёгких и тяжёлых симптомах.
Выделяют следующие виды этой патологии:
- Деформация Гибба — структурная форма болезни. Имеет острый угол, а не плавную кривизну. Это становится более заметным, при наклоне корпуса.
- Гиперкифоз — наблюдается при развитии остеопороза. Болезнь вызывает компрессию позвонков, поскольку кости ослабевают, а ткани разрушаются. Позвоночник округляется вперёд и укорачивается. Патология, связанная с остеопорозом, чаще встречается у женщин, чем у мужчин.
- Врожденный — структурное нарушение, развивается внутриутробно.
- Болезнь Шейерманна — подростковый грудной кифоз. Представляет собой жёсткое заклинивание трёх и более позвонков. Заболевание обычно начинается в подростковом и раннем подростковом возрасте. Характерно присутствует боль в шее и спине.
Стадии развития кифоза
Для патологии характерны такие проявления, как сильнейшая боль при длительном сидении или стоянии, которая усиливается при наклоне корпуса вперёд. Ощущение боли и жжения в шее и верхней части спины. При этом боль начинает ослабевать при движении и исчезает, когда мышцы разогреваются и становятся активными. В некоторых случаях возникает боль при движении верхних конечностей.
В зависимости от степени отклонения от нормы выделяют следующие стадии искривления:
- 1 степень кифоза — менее 35 градусов;
- 2 степень кифоза — от 35 до 60 градусов;
- 3 степень кифоза — более 60 градусов.
Опасность заболевания
Кифоз бывает разных форм и разной степени тяжести. Со временем кифозное состояние может ухудшиться, вызывая увеличение горба в позвоночнике. Редкие, но крайние случаи развития болезни могут привести к сдавливанию нервов, вызывая дисфункцию кишечника и мочевого пузыря, слабость и потерю чувствительности в конечностях.
Если позвонки слишком сильно наклонены вперёд, грудная клетка сдавливается и уменьшается в размерах. Это приводит к болям в груди и одышке из-за лёгочных и сердечных заболеваний. В результате возникает лёгочная и сердечная недостаточность.
Диагностика
Существуют различные диагностические тесты, которые могут подтвердить диагноз и определить тяжесть повреждения позвонков. При физическом осмотре тест Адамса на наклон вперёд помогает выявить грудопоясничный кифоз. Мышцы вокруг позвоночника могут быть болезненными при прикосновении, а диапазон движений, таких как сгибание, разгибание и вращение, нарушен.
Перед лечением кифоза позвоночника врач назначает дополнительные исследования:
- Рентгенография позвоночника и грудной клетки.
- Компьютерная томография.
- Магнитно-резонансная томография.
Рентгеновский снимок показывает любое искривление позвоночника и тяжесть искривления. Рентгенограммы в положении стоя и лёжа делаются для выявления заклинивания позвонков и аномалий замыкательной пластинки. Если обнаруживается, что горб имеет крайнюю степень искривления, назначается дополнительное обследование функции лёгких. МРТ может потребоваться, если ваш врач подозревает инфекцию или рост опухоли, а также чтобы убедиться, что патология не влияет на спинномозговые нервы.
Как исправить кифоз
Лечение зависит от причины искривления, степени, возраста, тяжести симптомов и скорости прогрессирования. Искривление менее 50 градусов обычно не требует лечения. В таких случаях рекомендуется выполнять профилактические физические упражнения, укрепляющих основные мышцы спины и ног, регулярные курсы массажа.
Основные методы лечения сильного кифоза включают в себя:
- приём анальгетиков;
- восполнение дефицитов важных микроэлементов;
- ношение корсетов;
- хирургическая операция.
Боль и дискомфорт, связанные с кифозом, можно уменьшить с помощью обезболивающих — нестероидных противовоспалительных препаратов и спазмолитиков. Болезнь бывает связана с низкой плотностью костей, вызванной дефицитом питательных веществ, переломами костей и остеопорозом в семейном анамнезе. В таком случае назначается приём препаратов витамина D, кальция или специальных витаминно-минеральных комплексов. Также врачи назначают хондропротекторы для укрепления хрящевой ткани.
У детей с болезнью Шейерманна в качестве терапии применяют корсет для тела и спины, чтобы предотвратить ухудшение. Он позволяет растущим костям формировать правильное положение позвоночника. В тяжёлых случаях может потребоваться хирургическое вмешательство. Случаи крайнего искривления необходимо исправлять, чтобы предотвратить прогрессирование компрессии нервов спинного мозга.
Профилактика кифоза
Любую болезнь легче предотвратить, чем излечить. Современный человек слишком много времени проводит без движения за офисным столом, перед монитором компьютера, склонившись над смартфоном. Регулярные физические нагрузки имеют важнейшее значение в профилактике нарушений осанки. Рекомендуются ежедневные активные прогулки на свежем воздухе, занятия йогой, пилатесом, стретчингом и плаванием. Эти виды спорта оказывают комплексное тонизирующие и общеукрепляющее действие на мышечный корсет, суставы и связки.
Чтобы уменьшить напряжение и боль в спазмированных мышцах, назначают массаж мышц шеи и грудного отдела спины. В некоторых случаях рекомендуется физиотерапия, чтобы помочь восстановить нормальный диапазон движений. Процедуры включают электрофорез, магнитную терапию, иглоукалывание.
Нормальный позвоночник, при осмотре сзади, должен быть прямым. При осмотре позвоночника сбоку позвоночник имеет естественные изгибы в шее, грудном отделе и поясничном отделе. В поясничном и шейном отделе нормальный изгиб позвоночника (лордоз) обусловлен различиями в толщине между передней и задней частью межпозвонкового диска. Такая форма позвоночника располагает голову правильно по отношению к тазу, и естественные изгибы выполняют определенную амортизационную функцию, распределяя векторы нагрузки и обеспечивает наиболее оптимальную биомеханику при выполнении движений.
При гиперлордозе происходит избыточное увеличение выгибания позвоночника вперед. Гиперлордоз может быть в шейном отделе или поясничном отделе. В клинической картине большее значение имеет гиперлордоз в поясничном отделе позвоночника,который приводит к нарушению наклона таза и смещению векторов нагрузки не только на позвонки,но и на тазобедренные суставы. В положение пациента лежа на животе, на твердой поверхности гиперлордоз будет проявляться как вогнутое пространство в нижней части спины. Избыточный лордоз может увеличиваться в период полового созревания и иногда становится очевидным только в возрасте старше 20 лет.
Но кроме гиперлордоза может встречаться и гиполордоз, при котором спина более выпрямлена, что приводит к растяжению межпозвонкового диска кзади и сжатии диска спереди, что может, в свою очередь, приводить к сужению отверстий, через которые проходят нервы, вызывая их компрессию.
Причины
Существует целый ряд заболеваний и состояний, которые могут привести к развитию гиперлордоза:
- Беременность
- Остеопороз — заболевание, при котором позвонки становятся хрупкими и легко ломаются (компрессионные переломы).
- Ожирение или наличие избыточного веса.
- Кифоз. Состояние, характеризующееся аномально округлой верхней частью спины.
- Дисцит. Воспаление дискового пространства между костями позвоночника, чаще всего вызванное инфекцией
- Функциональный лордоз несовершеннолетних
- Ахондроплазия — генетическое заболевание костной-хрящевой ткани, которое наследуется по аутосомно-доминантному типу и характеризуется нарушением формирования хрящевой ткани и, как правило, сопровождается избыточным лордозом
- Спондилолистез: Это состояние, при котором позвонок смещается по отношению к нижележащему. Это состояние может быть как врожденным, так и результатом травмы. Листез может приводить к лордозу и является одним из его симптомов.
- Плохая осанка: плохая осанка в течение долгого времени может оказывать стрессовое воздействие на поясничный отдел, что в конечном итоге может привести к лордозу. Эта проблема довольно часто встречается среди профессиональных футболистов.
- Аномалии развития позвоночника
- Нервно-мышечные заболевания: такие заболевания, как миеломенингоцеле, церебральный паралич, мышечная дистрофия, спинальная мышечная атрофия и артрогрипоз чаще проявляются гиперлордозом, чем другие заболевания. Гиперлордоз часто возникает при слабости или укорочении мышц бедра.
- Проблемы в бедре. Как правило, проблемы в бедре возникают из-за уплотнения сгибателей бедра, и причиной этого могут быть неправильная техника выполнения упражнений спортсменом, плохая осанка и гиперкифоз (часто наблюдается у танцоров). Эти проблемы в бедре также могут вызвать лордоз.
- Опухоли и инфекции
Симптомы
Симптомы варьируют в зависимости от причины гиперлордоза и степени тяжести лордоза.
Симптомы лордоза могут включать:
- Избыточный наклон головы вперед
- Появление патологического усиления поясничного лордоза, с более выраженным выпиранием с ягодиц.
- Наличие большого зазора между нижней частью спины и полом, когда пациент лежит на спине, на твердой поверхности и зазор не исчезает после наклона вперед.
- Боль и дискомфорт в спине
- Проблемы при выполнении определенных движений
- Чувство усталости в спине или ногах при длительной статической нагрузке особенно
- При наличии сопутствующего кифоза (например, болезни Шейермана-мау)
- Головные боли при шейном лордозе из-за мышечного спазма, возникающего вследствие длительных статических нагрузок.
- При выраженном гиперлордозе возможны нарушения функции органов брюшной полости.
Диагностика
Диагностика лордоза (гиперлордоза), как правило, не представляет особых затруднений, и предварительный диагноз выставляется на основании истории болезни и осмотра, на основании которого можно оценить, как и степень лордоза, так и наличие сопутствующих деформаций позвоночника (кифоз или сколиоз), проводится оценка амплитуды движений, мышечная сила. Кроме того, необходимо оценка неврологического статуса (рефлекторная активность, признаки нарушения чувствительности, мышечная сила). Рентгенография, в первую очередь, применятся для диагностики, и позволяет в большинстве случаев определить наличие изменений и оценить степень тяжести деформации. Более сложные методы исследований, такие как КТ или МРТ или же ЭНМГ необходимы в тех случаях, когда есть неврологическая симптоматика или другие соматические заболевания, которые могут быть причиной развития лордоза. Лабораторные методы исследования необходимо в случае подозрений на воспалительные процессы, инфекции, опухоли. Сцинтиграфия также применятся при необходимости дифференцировать изменения в тканях с опухолями или инфекциями.
Лечение
Лордоз, как правило, не вызывает никакого дискомфорта или серьезных проблем и часто не требует никакого специального лечения. Однако, в случае чрезмерного лордоза (гиперлордоза) избыточное кривизна может привести к сильной боли шее или чаще в нижней части спины, что требует лечения. Лечение зависит от генеза лордоза и тяжести искривления. Если причиной лордоза являются такие заболевания, как инфекции остеопороз, то, в первую очередь, проводится лечение основного заболевания. При ожирении необходимо провести лечебные мероприятия, направленные на уменьшение веса. Консервативное лечение заболевания лордоз включает в себя использование медикаментозного лечения (НПВС, миорелаксанты), физиотерапии и самое главное ЛФК. Физические упражнения за счет усиления мышечного корсета позволяют компенсировать нарушенную биомеханику позвоночника. Упражнения должны сочетать как силовые нагрузки, так и упражнения на растяжение связок мышц (например, при наличии проблем с бедром, когда необходимо растяжение мышц сгибателей). Корсетирование возможно при выраженном лордозе, обусловленном серьезными органическими поражениями позвонков или при беременности.
Тяжелый лордоз может привести к серьезным проблемам со здоровьем, и, следовательно, в таких случаях может потребоваться хирургическое вмешательство (например, при выраженном спондилолистезе необходима фиксация позвонков).
Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.