Лимфостаз (лимфатический отек, лимфедема) — это хроническое прогрессирующее заболевание, вызванное нарушением баланса между образованием и оттоком лимфы вследствие нарушений в работе лимфатической системы, которое проявляется увеличением конечностей в объеме за счет стойкого отека.
Оглавление
- Лимфостаз. Общие сведения
- Типы лимфедемы
- Патогенез лимфостаза
- Причины лимфостаза
- Причины первичного лимфостаза
- Причины вторичного лимфостаза
- Стадии развития лимфостаза
- Симптомы лимфостаза
- К какому врачу обращаться при лимфостазе?
- Диагностика лимфостаза
- Лечение лимфостаза
- Массаж
- Компрессионная терапия
- Медикаментозное лечение
- Комплексная физическая противоотечная терапия (КФПТ)
- Хирургическое лечение
- Метод Клиники Лимфатек
- Нетрадиционные методы лечения
- Физиотерапия
- Лечебная физкультура
- Диета
- Осложнения лимфостаза
- Прогноз заболевания
- Профилактика лимфостаза
- Лечение лимфостаза в Клинике Лимфатек
- Примеры лечения лимфостаза с различной этиологией и отзывами пациентов
- Авторы и редакторы
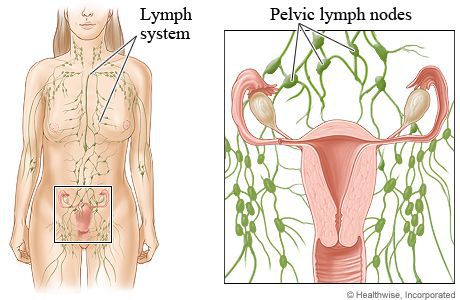
Лимфостаз. Общие сведения
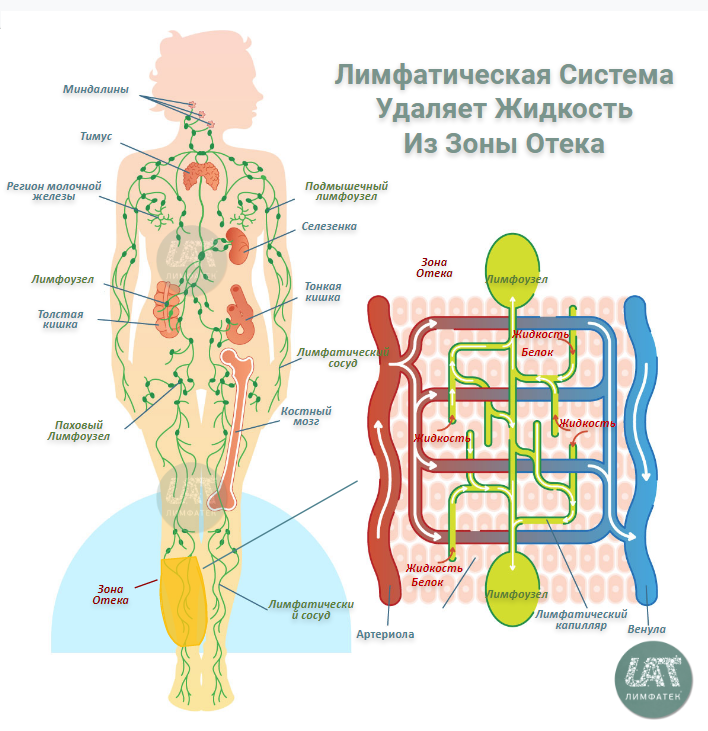
Лимфатическая система состоит из капилляров, сосудов и лимфатических узлов, и в норме выполняет в организме важнейшие функции:
- Поддержание баланса жидкости в тканях.
- Выведение из межклеточного пространства белков, токсинов, микроорганизмов и продуктов разрушения клеток.
- Иммунная функция — очищение лимфы от токсинов, микроорганизмов и продуктов распада.
- Метаболическая — участие в обмене веществ, в том числе белков и липидов.
Лимфостаз и лимфедема. Общие сведения.
Слайд из Вебинара для врачей Надежды Гаряевой «Лимфедема и отеки»
Лимфатические капилляры собирают из межклеточной жидкости липиды, токсины, микроорганизмы, раковые клетки и излишнюю жидкость. Так формируется лимфа, которая по лимфатическим сосудам активно транспортируется в лимфатические узлы для очищения, а затем попадает в кровь через грудной проток. Нарушение работы лимфатических сосудов приводит к застою лимфы и, как следствие, накоплению межклеточной жидкости и отёку.
Лимфостаз сопровождается постоянным прогрессирующим отеком, заметным утолщением пораженной конечности или другой пораженной области, которое может приводить к образованию язв и развитию слоновости. Лимфедемой страдают в основном женщины молодого и среднего возраста, но и мужчин эта проблема не обходит стороной. Лимфостаз всегда сопровождается нарушением в иммунном статусе в виде синдрома вторичного иммунодефицита.
Места возможного развития отека:
- Рука и кисть.
- Нога и стопа.
- Половые органы.
- Живот.
- Грудная клетка.
- Внутренние органы (висцеральная форма).
- Голова и шея.
Еще недавно заболевание, известное с древних времен, считалось редким и неизлечимым. В наше время, не смотря на внедрение в клиническую практику современных методов диагностики и лечения лимфостаза, результаты часто не удовлетворяют ни врачей, ни пациентов. Лечение проходит долго и малоэффективно. Однако существуют методы, благодаря которым удается значительно уменьшить симптомы, а иногда и полностью восстановить функции лимфатической системы, а значит конечности или пострадавшего органа в целом.
В клинике Лимфатек реализуются методы лечения, направленные не только на визуальное уменьшение объемов конечностей и механическое выведение жидкости из поврежденной области, но, в первую очередь, на восстановление самостоятельной работы каждого звена лимфатической системы.
Типы лимфостаза
Лимфостаз имеет очень разные причины. Он может быть первичным или врожденным, когда ребенок появляется на свет уже с определенными нарушениями лимфатической системы или предрасположенностью к ним, и вторичным или приобретенным, возникающим в течение жизни.
Первичный или врожденный лимфостаз встречается редко — около 1% всех случаев. При этом бывает нарушено строение лимфатических сосудов, что мешает им сокращаться и транспортировать лимфу. Это может быть частичное недоразвитие — гипоплазия, полное недоразвитие – аплазия, или даже избыточное количество сосудов — гиперплазия, в случае, когда их сократительная способность снижена. Накопление жидкости при первичной лимфедеме проявляется постепенно, в зависимости от того, насколько выражены нарушения в лимфатической системе. Симптомы могут проявиться сразу после рождения или позже вплоть до периода полового созревания.
Вторичный или приобретенный лимфостаз встречается значительно чаще, он может быть воспалительного и невоспалительного характера:
- Воспалительная лимфедема возникает, например, при туберкулезе, филяриозе или рожистом воспалении, когда происходит поражение лимфатических путей стрептококковой инфекцией.
- Невоспалительный характер имеет лимфостаз, возникший после травм, переломов, операций, в том числе сопровождающихся удалением регионарных лимфатических узлов. Часто появление лимфедемы связано с лечением онкологических пациентов методами лучевой терапии. Не так давно возникла группа причин вторичного лимфостаза, связанных с многократной эпиляцией, в том числе интимных зон, и татуажем.
Изначально вторичная лимфедема развивается в той области, где произошло повреждение лимфатических сосудов, – и оттуда распространяется на конечности.
Особой формой является липо-лимфедема, при которой патологически измененное распределение жира — липедема, может заблокировать транспорт лимфы и вызвать отек.
Патогенез лимфостаза
В норме в организме человека сбалансированы и взаимосвязаны все процессы. При нарушении одного из них обязательно страдают и другие. Так, нарушение строения или функции лимфатических сосудов, неизбежно приводит к застою жидкости в межклеточном пространстве, скоплению белков, липидов, токсинов, продуктов метаболизма, возникновению лимфостаза. При этом повышается внутрилимфатическое давление, нарушается поглощающая способность лимфатических капилляров, сдавливаются кровеносные капилляры. Ухудшается питание и снабжение кислородом тканей. Накопление белка приводит к разрастанию соединительной ткани и усилению динамической недостаточности. Развивается фиброз кожного покрова и подкожной клетчатки. Из-за застойных явлений создаются благоприятные условия для рецидива рожистого воспаления.
Причины лимфостаза
Основные причины лимфостаза. Подробнее в статье «Почему отекают ноги и руки — причины и лечение с участием лимфатической системы»
Причины первичного лимфостаза
Первичный лимфостаз нижних конечностей обусловлен врожденными пороками развития лимфатической системы. Например, слишком мало лимфатических сосудов или отсутствуют лимфатические узлы. В других случаях лимфатические сосуды сужаются, затвердевают или расширяются. Нарушения развития могут быть генетическими, но чаще встречаются не наследственные пороки развития лимфатической системы. И те и другие основаны приводят к неправильному развитию лимфатической системы.
Таким образом, причина первичной лимфедемы идиопатическая, как результат нарушения развития лимфатической системы:
- Аплазия или атрезия.
- Гипоплазия.
- Гиперплазия.
- Фиброз лимфоузлов.
Причины вторичного лимфостаза
Вторичный лимфостаз приобретается в течение жизни. Существует множество возможных причин, которые могут привести к возникновению отека:
- Доброкачественные и злокачественные опухоли лимфатической системы.
- Травмы: механические повреждения, ожоги, радиационное облучение и т.д., — с повреждением лимфатических сосудов и лимфоузлов.
- Хронические заболевания, приводящие к венозной недостаточности и лимфостазу конечностей, осложняющиеся посттромбофлебитической болезнью, чаще всего у пожилых людей.
- Малоподвижный образ жизни пациента (в основном, у лежачих больных).
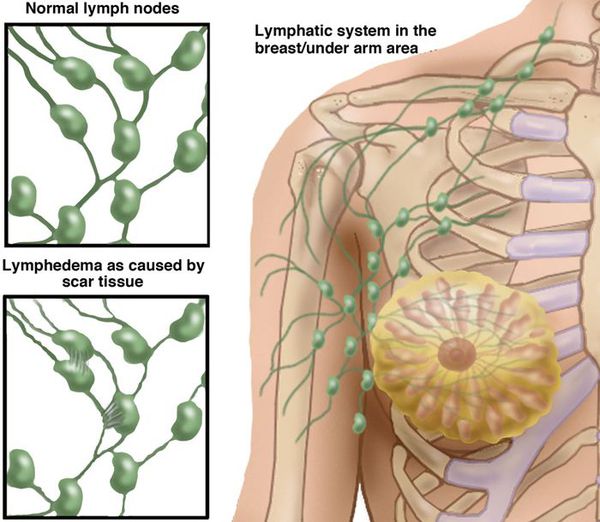
- Хирургическое вмешательство, в том числе в рамках борьбы со злокачественными новообразованиями. Хирургическое удаление опухоли может включать иссечение близлежащих лимфатических узлов, что нарушает пути оттока лимфы. Одним из самых частых видов данной группы является лимфостаз руки после удаления молочной железы (мастэктомии).
- Лучевая терапия рака может нанести ущерб лимфатическим узлам и сосудам.
- Стафилококковые и паразитарные инфекции (рожистое воспаление, филяриоз).
- Ожирение.
- Микрососудистые нарушения на фоне других заболеваний.
- Многократная эпиляция, татуаж.
Стадии развития лимфостаза
В зависимости от выраженности заболевания выделяют четыре стадии:
Стадия 0 (субклиническая)
Скрытая лимфедема, когда в тканях уже имеются нарушения оттока лимфы, но изменения незначительны и симптомы минимальны.
Стадия 1 (легкая)
Отеки незначительные, появляются ближе к вечеру, исчезают к утру или после отдыха, также при поднятии конечности. Длительное неподвижное состояние или интенсивные физические нагрузки усиливают отек. На ощупь область отека тестоватая, при надавливании остается ямка. Кожа не изменена, легко смещается, бледная.
Стадия 2 (средняя)
Отеки не исчезают после ночного отдыха или при поднятии конечности. Соединительная ткань разрастается (фиброз), и затвердевает (склероз). Кожа натянута, уплотнена, плохо смещается. При надавливании на область отека не остается ямки. Появляется болевой синдром.
Стадия 3 (тяжелая)
Сильный отек. Нарушения лимфатического оттока носят необратимый характер, развивается слоновость. Под кожей образуется еще больше дополнительной соединительной ткани. Кожный покров утолщается и затвердевает, появляются бородавчатые наросты, изменение цвета. Кожа на пораженном участке становится очень чувствительной. Пораженная конечность разрастается в виде бесформенных бугров (“подушек”), разделенных складками. На этой стадии могут присоединяться сопутствующие заболевания и осложнения: деформирующий остеоартроз, контрактуры, экземы, лимфорея при повреждениях кожи (при этом отек может уменьшаться), трофические язвы, возможно развитие гнойно-септической инфекции.
Симптомы лимфостаза
О наличии лимфостаза могут говорить следующие признаки:
- односторонний (асимметричный) отек;
- углубление естественных складок кожи;
- прогрессирующее затвердевание кожи;
- дискомфорт, тяжесть или боль в пораженной конечности;
- парестезии (покалывание, мурашки) в поврежденной конечности;
- рецидивирующие кожные инфекции;
- сильная усталость;
- положительный симптом Стеммера: увеличение кожной складки или невозможности собрать кожную складку над основной фалангой пальцев стопы за счет плотного отека, уменьшения эластичности кожи и фиброза мягких тканей.
К какому врачу обращаться при лимфостазе?
Исходя из многогранности причин развития лимфостаза, их диагностика и лечение требуют знания анатомии и физиологии, патологии и реабилитации лимфатической системы (лимфологии), а специальность носит название врач-лимфолог. К сожалению, в современных медицинских вузах России лимфологию, как науку, не преподают, а классической врачебной специализации врач-лимфолог не существует, зато существует научная. Еще со времен СССР отечественные врачи-исследователи стояли у истоков и двигали науку лимфологию, накапливая знания и обучая молодых специалистов. Поэтому, «родословная» врача-лимфолога определяется принадлежностью к научной школе.
Терапию отека может назначить терапевт, врач семейной медицины, хирург или онколог обязательно с научной специализацией врач-лимфолог. Врач-лимфолог может подключить к работе кардиолога, врача УЗИ или других профильных специалистов, например, при лимфостазе после рака в разработке тактики лечения обязательно участвует онколог. Только такой командой можно провести необходимую диагностику и назначить правильное комплексное лечение.
Лечение обязательно должно включать главный компонент — специфическую лекарственную терапию. При необходимости возможны: хирургическое лечение, физиотерапия, компрессионный трикотаж, рекомендации по физической активности и диете.
Диагностика лимфостаза
Прижизненная клиническая диагностика состояния лимфатических сосудов и узлов долгое время не представлялась возможной. Однако с середины XX века стали появляться технологии, благодаря которым, знания о лимфатической системе стали быстро обогащаться. В настоящее время можно с уверенностью говорить о методах исследования лимфатической системы, которые позволяют достаточно объективно и полно характеризовать ее состояние как в норме, так и при различных патологических процессах.
Общеклинические методы диагностики включают в себя сбор анамнеза, общий осмотр, измерения конечностей, оценка симптома Стеммера, лабораторные исследования.
При изучении истории болезни, врач устанавливает, когда возник отек и как долго он длится, какие операции или хирургические процедуры были выполнены, была ли у пациента опухоль или злокачественные новообразования, травмы, есть ли сосудистые заболевания, выезжал ли пациент за рубеж. Имеет значение, какие лекарства принимаются и были ли подобные случаи в семье. При диагностике лимфедемы, необходимо исключить причины накопления свободной жидкости в тканях, не связанные с лимфостазом, такие как хроническая венозная недостаточность, тромбофлебит, отеки, связанные с болезнями почек, сердца, суставов или возникающие во время беременности. Врачами клиники Лимфатек особое внимание уделяется выявлению сопутствующих заболеваний, которые оказывают влияние и на возникновение лимфатического отека, и на его течение. Это сахарный диабет, гипертоническая болезнь, различные иммунодефицитные состояния и другие.
При осмотре пациента, уделяется внимание текстуре кожи, степени твердости тканей, наличию складок кожи, симметрии конечностей, их объему, степень обесцвечивания и жесткости кожи, проявлениям сосудистых заболеваний (например, варикозное расширение вен), наличию ран или повреждений кожи, оценивается симптом Стеммера.
Обязательно проводится комплекс общеклинических лабораторных исследований: общий анализ крови, общий анализ мочи, биохимических анализ крови и другие по показаниям. Для назначения эффективного лечения проводится микробиологическое исследование кожи и раневого содержимого.
Лимфостаз — заболевание, которое негативно влияет на состояние иммунитета, что ведет к развитию осложнений, в том числе инфекционного характера, поэтому в клинике Лимфатек важным этапом диагностики при лимфостазе является исследование иммунограммы пациента с проведением нагрузочных тестов и консультация иммунолога.
Специальные методы диагностики необходимы для уточнения диагноза, оценки состояния лимфатических сосудов и узлов, определения показаний к различным способам лечения. Существуют следующие методы: ультрасонография, КТ или МРТ, волюметрия, функциональные исследования. В некоторых случаях могут применяться инвазивные рентгеноконтрастные методы диагностики: хромолимфография с использованием красителей, лимфосцинтиграфия. Обязательным компонентом при диагностике лимфостаза в Клинике Лимфатек является УЗИ-морфометрия кожи для оценки состояния подкожно-жировой клетчатки, лимфатических узлов и сосудов.
СКАЧАТЬ ЧЕК-ЛИСТ ПО ОТЕКАМ
Лечение лимфостаза
Очевидно, что залогом победы над лимфостазом является правильно установленный диагноз и своевременно начатое лечение. Поход к лечению пациентов должен быть комплексным, направленным на коррекцию всех звеньев заболевания и сопутствующей патологии. К распространенным методам лечения лимфостаза относятся:
Массаж
При лимфостазе применяется пневмомассаж, ручной лимфодренажный массаж, электростимуляция, существуют приемы самомассажа. При проведении массажа снимается спазм мышц, стимулируется кровообращение и транспорт лимфы. Благодаря механическому воздействию из поврежденной области выводится скопившаяся излишняя жидкость, эффект обычно заметен визуально, но носит временный характер.
Компрессионная терапия
Компрессионная терапия заключается в создании внешнего давления на венозно-лимфатическую систему для улучшения оттока и предотвращения застоя жидкости в больной конечности. Используются следующие виды компрессии:
- Эластичный компрессионный трикотаж (гольфы, чулки, колготы, нарукавники, бандажи).
- Неэластичные компрессионные бандажи (бинты малой растяжимости, приспособления CircAid).
- Переменная пневмокомпрессия (физиотерапевтический метод с использованием пневмокомпрессионных устройств).
Современные средства компрессионной терапии просты в применении, относительно доступны, имеют приемлемый внешний вид. Существует 4 класса компрессии, которые назначаются строго индивидуально. Компрессионная терапия обычно применяется с в комплексе с другими методами лечения. Как и в случае с массажем, эффект от компрессионной терапии заметен визуально, но также носит временный характер. Помимо этого, неправильно подобранная компрессия может привести к серьезным осложнениям.
Медикаментозное лечение
При терапии лимфостаза может быть использовано медикаментозное лечение. Одни препараты пытаются воздействовать на венозную составляющую лимфовенозной недостаточности, другие — борются с сопутствующей патологией:
- Флеботропные средства (венотоники). Пытаются бороться с сосудистыми нарушениями и венозной составляющей лимфовенозной недостаточности, которая усугубляет отек конечностей.
- Антикоагулянты. Лекарственные средства, предназначенные для борьбы с тромбозами. Направлены на улучшение кровообращения.
- Диуретики. Препараты мочегонного действия, с помощью которых удается избавиться от излишков жидкости, скопившейся в межклеточном пространстве.
- Нестероидные противовоспалительные средства. Помогают устранить дискомфорт и справиться с болевыми ощущениями.
- Антибактериальная терапия. Используется в случае присоединения бактериальной инфекции, в том числе рожистого воспаления. В случае паразитарного заболевания (филяриоз) назначаются антигельминтные препараты.
- Нейротропная терапия антихолинэстеразными препаратами. Используется для лечения осложнения лимфостаза в виде нейропатии.
Комплексная физическая противоотечная терапия (КФПТ)
Объединяет в себе мануальный лимфодренаж, наложение компрессионного бандажа (бинтование), лечебную физкультуру, уход за кожей, а также подбор специального компрессионного трикотажа для ежедневной носки.
Хирургическое лечение
Лимфовенозный анастомоз (ЛВА)
Хирургическое вмешательство, в ходе которого осуществляется соединение лимфатического сосуда с подкожной веной для формирования пути оттока лимфы на участке, расположенном ниже места блокирования лимфотока.
Пересадка лимфатических узлов
Операция заключается в пересадке лимфатического комплекса, содержащего лимфоузлы и сосуды из донорской области тела пациента (паховая или подмышечная области, подбородочные и шейные лимфоузлы) в область на стороне отека.
Липосакция
Процедура в комплексе с другими видами терапии лимфостаза. Ее суть заключается в удалении разросшейся жировой клетчатки и отечной жидкости поврежденной конечности. Этот жир не только сам по себе добавляет конечности лишний объем, но и дополнительно стимулирует выработку лимфатической жидкости, усугубляя отек.
Метод Клиники Лимфатек
Основателем клиники Лимфатек профессором Надеждой Александровной Гаряевой запатентован уникальный авторский метод инъекционного лечения лимфедемы, который, в отличие от других, направлен на устранение отека и изменений тканей через восстановление функций лимфатической системы, то есть на устранение причины заболевания. В основе метода лежат три основных направления лечения:
- Очищение межклеточного пространства.
- Восстановление функций лимфатических узлов, в том числе их иммунокомпетентности.
- Восстановление собственной моторики лимфатических сосудов.
Благодаря такому подходу, в 92% случаев за курс лечения удается добиться значительного уменьшения отека, избежать хирургического вмешательства, и у части пациентов пропадает необходимость в использовании компрессионного трикотажа.
Нетрадиционные методы лечения
Методы нетрадиционной медицины: отвары трав, медовый массаж, уринотерапия, гирудотерапия, — не могут быть использованы в качестве основного лечения. Такой подход является непрофессиональным и приводит к сглаживанию симптоматики, а соответственно к затруднению диагностики, позднему обращению за медицинской помощью, развитию серьезных осложнений.
Физиотерапия
Существует практика применения различных видов физиотерапии при лимфостазе. Это лазеротерапия, переменная пневмокомпрессия, гидромассаж, ритмическая магнитная стимуляция, магнитотерапия, акупунктура, тейпирование.
Лечебная физкультура
ЛФК рекомендована всем пациентам без исключения, однако нагрузки должны быть строго дозированными, следует избегать статических нагрузок. Сокращение и расслабление мышечных структур способствует восстановлению проходимости лимфатических сосудов и оттоку лимфы. В качестве лечебной физкультуры может быть рекомендовано плавание, скандинавская ходьба, гимнастические упражнения.
Диета
Питание при развитии лимфостаза должно быть направлено на контроль или снижение веса. Рекомендована легкая, богатая клетчаткой пища, содержащая растительный и животный белок, который необходим для восстановления тканей. Следует уменьшить употребление быстрых углеводов и жиров, снизить употребление соли и соленых продуктов, чтобы избежать накопления жидкости в тканях. Необходимо придерживаться правильного питьевого режима – пить не менее 1,5 л жидкости в день, а также исключить кофе и алкоголь.
Следует отметить, что при любом подходе к лечению, крайне важна тщательная гигиена и правильный уход за кожей, деликатное очищение и смягчение поверхности пораженной конечности или области.
Лимфостаз — это, в большинстве случаев, хроническое заболевание, требующее постоянного контроля и регулярной поддерживающей терапии, однако необходимость в постоянном лечении не означает его неэффективность.
Осложнения лимфостаза
При неправильном или несвоевременном лечении лимфостаза с большой вероятностью возникают осложнения:
Лимфангит
Инфекция лимфатических сосудов, в основном вызванная бактериями стрептококка.
Рожистое воспаление
Из-за нарушения целостности и защитных свойств кожи, бактерии вызывают воспалительный процесс, симптомы которого включают боль, поверхностное покраснение и повышение температуры области поражения. Кроме того, могут возникнуть озноб, высокая температура, тошнота и рвота.
Нейропатия
Из-за накопления свободной жидкости в конечности происходит сдавление не только лимфатической и венозной системы, но и нервной. Повреждение нервных окончаний вызывает нейропатию.
Лимфатические кисты
Расширение лимфатических путей может приводить появлению небольших пузырьков на поверхности кожи, содержимое которых также может инфицироваться.
Лимфорея
Истечение лимфатической жидкости на поверхность либо в ткани.
Доброкачественные опухоли кожи
Сильное напряжение и давление тканей на кожу приводит к появлению папиллом.
Лимфангиосаркома
Редкая злокачественная опухоль, происходящая из ткани лимфатических сосудов.
Психологические нарушения
При лимфостазе в большинстве случаев меняется внешность, возможности тела, образ жизни. Всё это оказывает значительное психологическое воздействие на пациента вплоть до развития депрессии.
Как правило, устранение причин лимфатического отека приводит к излечению осложнений, в более серьезных случаях требуется дополнительная терапия сопутствующей патологии.
Прогноз заболевания
При первичном лимфостазе полное излечение чаще всего невозможно, врожденные изменения в лимфатической системе не позволяют полностью восстановить нормальную циркуляцию лимфы в организме. Необходим регулярный контроль работы лимфатической системы и поддерживающая терапия, которая сведет к минимуму проявления болезни.
При вторичном лимфостазе выздоровление возможно, однако это требует грамотного и своевременно назначенного лечения, комплексного подхода к терапии и готовности пациента к длительной и настойчивой борьбе с заболеванием, ответственному выполнению рекомендаций лечащего врача. Нужно помнить, что даже при клиническом выздоровлении необходимо регулярно проверять состояние организма в целом и лимфатической системы в частности для исключения рецидивов.
Известно, что у некоторых врачей и сейчас сохраняется мнение о бесперспективности лечения пациентов с лимфостазом. Это связано с отсутствием фундаментальных знаний в области лимфологии, недостатком информации о возможностях современных методов диагностики и коррекции нарушений периферического лимфотока. Опыт работы клиники Лимфатек показывает, что значительное число пациентов с отеками конечностей, до обращения в клинику наблюдались с неправильно или поздно установленным диагнозом, что значительно снижало эффективность лечения. Однако комплексный подход к оценке здоровья, направленное устранение причин возникновения лимфатического отека, сопутствующих заболеваний и осложнений, позволяет докторам клиники Лимфатек добиться значительного результата в лечении лимфостаза, вплоть до выздоровления.
Профилактика лимфостаза
Предотвратить возникновение лимфостаза полностью практически невозможно. Однако можно и нужно использовать все возможности для снижения риска заболевания:
- Контроль и коррекция веса. При избыточном весе обязательно следует обратиться за медицинской помощью.
- Здоровое питание.
- Достаточная подвижность, занятия физкультурой, спортом. Активная мышечная деятельность активирует лимфоток.
- Снижение уровня стресса. Так называемые гормоны стресса способствуют сужению лимфатических и кровеносных путей.
- Своевременное лечение сахарного диабета, рожистого воспаления и других заболеваний, травм, ожогов, которые могут привести к развитию лимфатического отека.
- Исключение вредных привычек.
- Систематическая гигиена и уход за кожей.
Лечение лимфостаза в Клинике Лимфатек
Лечение лимфостаза — задача, которую под силу решить специалистам, владеющим фундаментальными знаниями в области физиологии и анатомии лимфатической системы. Именно такие врачи объединены общим делом в Клинике Лимфатек, созданной основателем Пермской школы клинической лимфологии профессором, доктором медицинских наук Надеждой Александровной Гаряевой.
Надежда Александровна совместно с коллегами разработала уникальный авторский метод лечения лимфостаза, в основе которого лежит не просто борьба с симптомами болезни, а восстановление работы каждого звена лимфатической системы: очищение межклеточного пространства, восстановление функций лимфатических узлов и сократительной способности лимфатических сосудов. Клиника Лимфатек основана в 2007 году, а лечебная технология запатентована и используется с 1997 года. С 2012 года в клинике функционируют отделение онкологии и отделение семейной медицины.
Сотни пациентов, победивших в борьбе с лимфостазом — это то, чему посвящен многолетний опыт работы, тщательная фундаментальная подготовка врачей-лимфологов, онкологов, врачей семейной медицины, непрерывная научно-исследовательская работа. Клиника Лимфатек основана и работает в городе Пермь, но принимает пациентов из разных уголков России, ближнего и дальнего зарубежья.
Если вы твердо решили не опускать руки, если готовы доверить свое здоровье врачам, преданным своему делу, готовым заглянуть глубже, чем того требует формальная медицина, — мы ждем вас в клинике Лимфатек.
Примеры лечения лимфостаза с различной этиологией и отзывами пациентов
- Лимфостаз ноги — отек после комбинированного лечения рака и лучевой терапии
- Лимфедема ног с рожистым воспалением
- Отеки ног на фоне системного заболевания соединительной ткани
- Первичная лимфедема у ребенка
- Первичная лимфедема у молодой девушки
- Первичная лимфедема у мамы троих детей из Англии
- Лимфостаз руки после мастэктомии
- Тяжелый отек на фоне инфекции у дедушки
Стоимость услуг
Стоимость консультации лимфолога
Консультация врача лимфолога
3 000 ₽
Консультация врача лимфолога, к.м.н.
3 000 ₽
Консультация врача лимфолога, д.м.н.
10 000 ₽
Консультация врача лимфолога по результатам диагностики
1 000 ₽
Стоимость диагностики
Стоимость лечения
Авторы и редакторы
Дата публикации: 2022-08-16
Дата обновления: 2022-08-16
Автор:
Игорь Геннадьевич Завгородний
Врач семейной медицины, лимфолог, онколог
Кандидат наук
34 года стажа
О враче
Информация проверена экспертом 2022-08-16:
Надежда Александровна Гаряева
Профессор, врач семейной медицины, лимфолог, онколог
Доктор наук
42 года стажа
О враче
Лимфостаз нижних конечностей

Как лечить лимфостаз нижних конечностей?
Лимфостаз нижних конечностей (лимфадема ног, лимфатический отек ног) – это заболевание лимфатической системы, характеризующееся нарушением лимфообращения и патологической задержкой лимфы в тканях.
По статистике ВОЗ, в настоящее время лимфостаз диагностирован у 10% населения нашей планеты. Прогрессирование данной патологии до развития слоновости порождает физические и психологические страдания пациента и почти всегда приводит к инвалидности. Именно поэтому профилактике и лечению лимфостаза в настоящее время уделяется повышенное внимание флебологов и лимфологов во всем мире.
Что это такое?
Лимфостаз — это поражение всей лимфатической системы и нарушение оттока лимфы. Она просто перестает циркулировать и скапливается в тканях. Именно поэтому ноги сильно отекают, а кожа со временем становится очень плотной. Проблема сама по себе не проходит и перерастает в более серьезную форму, когда человек уже с трудом может передвигаться из-за сильного утолщения ног.
В народе это явление называется слоновостью из-за внешней схожести с конечностями этого животного. Подобный застой лимфы может развиться на одной ноге или двух, а также коснуться и рук. С эстетической точки зрения, подобное зрелище очень неприятно, и скрыть его достаточно сложно. В интернете можно увидеть фото, на которых изображены примеры этой болезни.
Причины лимфостаза
Развитие лимфостаза может обусловлено рядом факторов, при исключении которых развитие патологического процесса можно предотвратить или привести к стойкому регрессу.
Среди основных выделяют:
- амниотическое перетяжение сосудов;
- сердечные патологии;
- врожденные патологии лимфатической системы;
- малые диаметральные параметры сосудистых просветов;
- опухоли различного генеза;
- воспалительные заболевания кожи ног;
- гипоальбуминемия (недостаточность белка);
- хроническая или острая венозная недостаточность;
- переломы или вывихи;
- почечная недостаточность (стадия заместительной терапии);
- удаление узловых соединений лимфатической системы;
- различные паразитарные инвазии;
- операции в области грудной полости (например, мастэктомия);
- длительное обездвиживание.
Причины развития недуга могут не иметь прямой связи с лимфатической системой, но косвенно оказывать патологическое воздействие через смежные органы или системы.
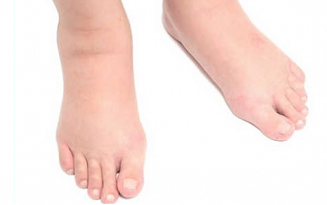
Симптомы лимфостаза, фото
У каждой из стадий лимфостаза нижних конечностей есть свои симптомы (см. фото).
Различают три уровня развития патологии:
- Легкий отек (лимфедема). Отечность регулярна, проходит к утру, после отдыха, увеличивается от физической нагрузки. Соединительные ткани не разрастаются, кожа бледная, легко прощупывается, образует складку при пальпации. В холодное время может совсем исчезать. На этом этапе нет необратимых изменений.
- Необратимый отек (фибридема). Отечность не проходит, появляется боль, кожа плотная, при пальпации остается след от надавливания, ноги легко утомляются. На месте поражений возникают судороги, кожа не собирается в складку, постепенно кожа темнеет.
- Слоновость. Соединительная ткань под кожей сильно разрастается, кожа синюшная, грубая, натянута. Отеки сильно болят, нога напоминает конечность слона, утолщаясь все больше. Появляются язвы, некротические процессы, воспаления. Конечность постепенно все больше деформируется, суставы не сгибаются.
Лимфостаз ног может развиваться первично или вторично. Первичная лимфадема характеризуется сбоями в работе лимфатической системы, вызванными врожденными пороками лимфатических путей и поражает либо одну, либо обе конечности. Первичные проявления лимфостаза проявляются уже в детстве и прогрессируют в дальнейшем.
Вторичный лимфостаз развивается в результате травмирования ног или развития приобретенных заболеваний изначально правильно сформированной лимфатической системы.
Диагностика
При определении терапевтической тактики целесообразно провести расширенное обследование больного, которое включает:
- Самый достоверный метод диагностики нарушений транспорта лимфы в нижних конечностях – МРТ (магнитно-резонансная томография);
- УЗИ (ультразвуковое исследование) органов малого таза и всей брюшной полости;
- Дуплексное сканирование сосудов рук и ног;
- УЗИ сердца, ЭКГ;
- БАК (биохимический анализ крови) с обязательным определением белков и печеночных ферментов (АлТ, АсТ);
- Рентгенологическое исследование (лимфография);
- Радиоизотопная диагностика (лимфосцинтиграфия);
- ОМК (общий анализ мочи).
Скорее всего, что все эти диагностические мероприятия не только обозначат развитие лимфатического отека, но и найдут причину данных нарушений.
Лечение лимфостаза нижних конечностей
Все консервативные методы лечения используются только на первой стадии заболевания, когда еще структурные изменения соединительной ткани и кожи не начались. Как будет проходить лечение лимфостаза, напрямую зависит от того, какая причина его вызвала. Прежде всего, нужно устранить этиологический фактор (к примеру, при наличии опухоли малого таза, которая сдавливает лимфососуды, требуется ее удаление).
Основные рекомендации для больных с такой патологией:
- аккуратно и своевременно стричь ногти;
- при выполнении массажа не прибегать к приемам разминания;
- нельзя надевать обувь со шнуровкой или на каблуках (каблук способствует увеличению нагрузки на ноги и тем самым ухудшает лимфоток, а шнуровка может перетянуть мягкие сосуды и ткани, что тоже скажется на развитии этого заболевания);
- категорически запрещено посещать сауну, баню или загорать (тепловое воздействие расширяет сосуды, включая лимфатические, что негативно сказывается на лимфо-, кровотоке в нижних конечностях);
- обрабатывать малейшие повреждения кожи (включая укусы насекомых) растворами антисептиков;
- избегать статистических нагрузок и подъема тяжести (длительное сидение или стояние);
- нельзя сидеть в положении нога на ногу, что, кстати, является излюбленной позой каждой женщины, поскольку так Вы затрудняете кровоток и лимфоток в органах малого таза и ногах;
- отказаться от облегающей одежды и тесного нижнего белья (прежде всего они сдавливают лимфоузлы, а трение кожи приводит к трофическим нарушениям);
- использовать специальные масла при приеме ванны, а после водных процедур обязательно протирать кожу ног лосьонами и кремами без консервантов и отдушек, что не просто ее защитит, но и смягчит, положительно сказавшись на защитном барьере;
- запрещается ходить босиком за пределами дома (существует высокая вероятность того, что кожа стоп повредится и образуются язвы, которые будут плохо заживать);
- использовать пудру (детскую присыпку, тальк) при сильной потливости ног, что уменьшает риск развития трофических нарушений и потоотделение).
Лечение лимфедемы в домашних условиях должно быть комплексным, включающим медикаментозную и компрессионную терапию, специальный массаж, тщательный уход за стопами, соблюдение диеты, занятия спортом и лечебной гимнастикой.
- Диета при лимфостазе должна быть низкокалорийной и практически бессолевой, поскольку соль, удерживающая жидкость в организме, лишь способствует прогрессированию отеков. Пища больных лимфостазом должна быть богата растительными и животными белками, полиненасыщенными жирными кислотами. Следует ограничить употребление сладостей, хлебобулочных и макаронных изделий, некоторых видов круп. А вот употребление свежих фруктов, овощей и кисломолочных продуктов только приветствуется.
- Медикаментозное лечение состоит в приеме таблетированных препаратов. Нормализовать циркуляцию лимфы поможет прием троксевазина, детралекса и таблеток венорутон форте. Для улучшения периферического кровообращения назначают но-шпу и теоникол. Восстановить микроциркуляцию крови поможет лекарство трентал.
- При лимфостазе обязательны сеансы лимфодренажного массажа, совмещающего глубокое массирование лимфатических узлов с ритмичными и нежными поглаживаниями наружных кожных покровов. После массажа, продолжительность которого занимает около часа, рекомендуется наложение лечебного бандажа.
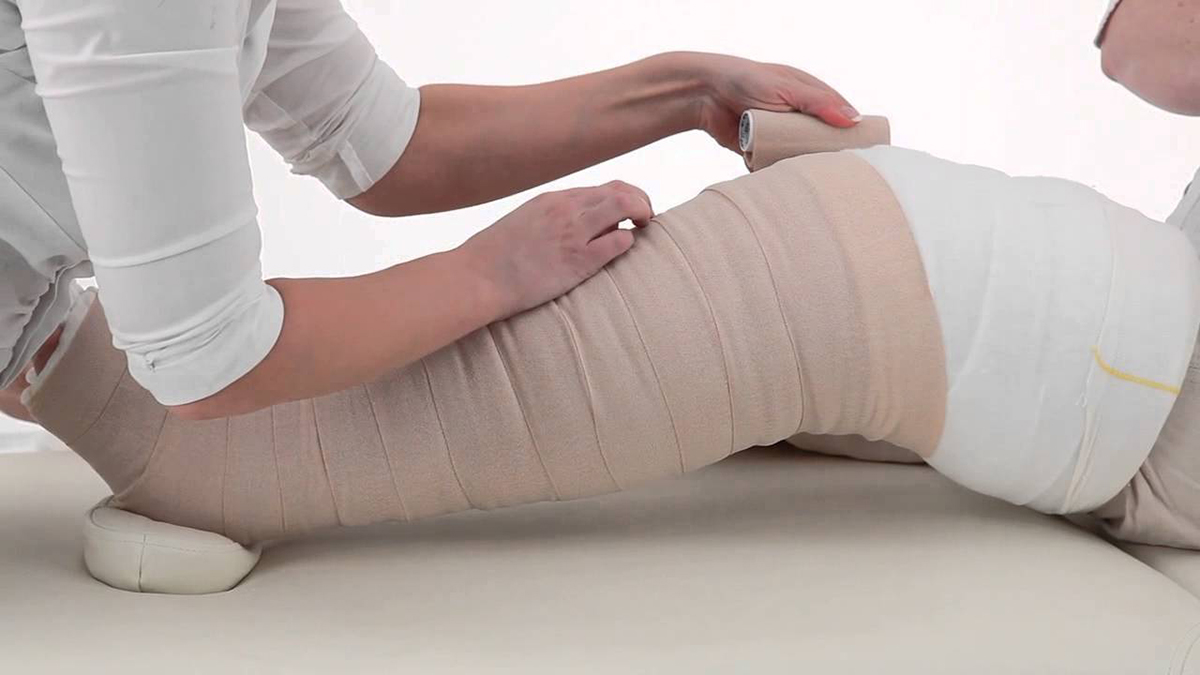
- Компрессионная терапия сводится к ношению специального компрессионного белья с распределенным давлением или к регулярным перевязкам пораженных конечностей. Для перевязок можно использовать эластичный бинт или специальные изделия из медицинского трикотажа. Способствуя оттоку лимфы, эти меры помогают значительно уменьшить отеки.
- Пациентам с лимфостазом очень полезны сеансы лечебной физкультуры, плавание и скандинавская ходьба.
Препараты при лимфостазе
Стоит отметить, что медикаментозное лечение лимфостаза ног содержит широкий спектр лекарственных препаратов, нормализующих лимфо- и кровоток, снижающих проницаемость стенок сосудов, а также способствующих повышению их эластичности:
- диуретики – назначаются с осторожностью под контролем врача;
- антиагреганты (разжижают кровь) – трентал, курантил;
- энзимные препараты (вобэнзим, флогэнзим) – стимулируют иммунитет, борются с отеками, оказывают противовоспалительное и фибринолитическое действие;
- флеботропные средства (детралекс, троксевазин и гель троксерутин) – улучшают тканевую микроциркуляцию, повышают тонус вен, восстанавливают лимфоток;
- гомеопатическое средство – лимфомиазот, стимулирующий обмен веществ, улучшающий лимфоотток и усиливающий выведение токсинов из организма;
- бензопироны (кумарин) – снижают высокобелковые отеки, разжижают кровь, активизируют протеолиз за счет активации макрофагов; также назначаются и добезилат кальция, по действию схожий с бензопиронами;
- ангиопротекторы (лекарства из вытяжки конского каштана) – нормализуют тонус лимфатических сосудов и вен, уменьшают проницаемость сосудистой стенки, что снижает интенсивность отеков (эскузан, венитан, аэсцин);
- солкосерил – снижает отечность тканей, оказывает регенеративное действие, повышает тонус сосудистой стенки (стимулирует образование коллагена в стенках сосудов);
- антигистаминные средства – рекомендованы при рецидивах рожистого воспаления и подавляют тормозящее влияние гистамина на сократительную активность лимфососудов (см. все антигистаминные средства);
- иммуномодуляторы (янтарная кислота, настойка элеутерококка, ликопид) – стимулируют иммунитет, укрепляют сосудистую стенку;
- антибиотики и противовоспалительные препараты при трофических нарушениях кожи (язвы, экземы, рожистое воспаление);
- витамины (аскорбиновая кислота, витамин Е, РР, Р) – укрепляют сосудистую стенку, снижают проницаемость сосудов, оказывают антиоксидантный эффект.
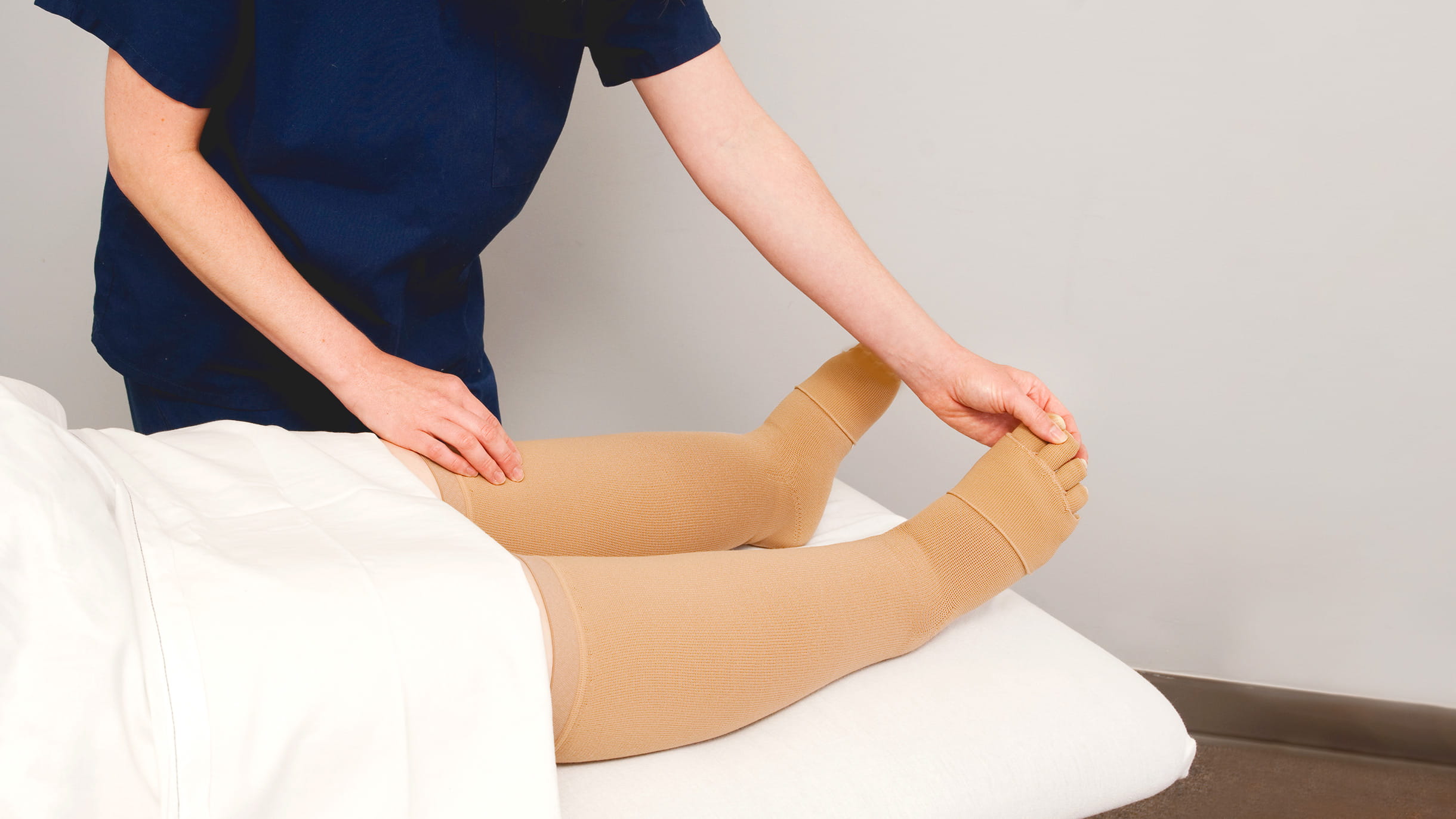
Компрессионное белье
Медицинский трикотаж — спасение для больных с патологиями кровообращения и лимфатической системы.
Изделия имеют ряд преимуществ:
- Функциональность. Лечение лимфедемы эффективно проводится медицинским трикотажем. Чулки, носки, рукава не только деликатно сжимают пораженные, расширенные участки лимфатических или кровеносных сосудов, но и оказывают поддержку для конечности.
- Удобство. Вряд ли все обладают навыками бинтования эластичным бинтом или основами лимфодренажного массажа. А компрессионный трикотаж (чулки, рукав, гольфы) по силам надеть каждому.
- Красота. Лечение лимфедемы, отека может быть модным и стильным. Трикотаж выполнен разных расцветок, стильного дизайна. Его можно носить вместо привычного белья под обычную одежду.
Выбирать лечебный трикотаж необходимо только по индивидуальным меркам. Их снимает хирург, медицинский консультант. Для положительного эффекта от застоя, отека, длительного использования ежедневно стирайте чулки или рукава.
Кинезотерапия
Метод подразумевает комбинацию лимфодренажного массажа и занятий лечебной физкультурой. По правилам сначала в течение 15 минут проводится улучшающий лимфоток массаж по специальной технике, а затем следуют 15 минут зарядки. Курс лечения составляет 14 процедур.
Массаж
При лимфостазе — это основа лечения. Одинаковой эффективностью обладают аппаратное и ручное воздействие на глубокие слои и крупные кровеносные сосуды. Самостоятельно массировать руку или ногу не удастся при отеке. Проработку застоя начинают от паховой области или зоны подмышки, что физически трудно сделать больному самому. При склонности к скоплению лимфы и межтканевой жидкости, отеке пройдите курс массажа у специалиста.
После первого сеанса через 1 час вы замените, что пораженная конечность уменьшилась в размерах, по телу могут пройтись приятные «мурашки», покалывание. Это сигнал, что застой жидкости и лимфы, отек спадает. Во время сеанса массажист охватывает кольцом из пальцев руку или ногу, медленно прогревает и прорабатывает глубокие слои тканей. Лимфостаз нижних конечностей или рук можно проработать массажной щеткой или валиком. И сосуды укрепите, и уберете застой, отек. Участки с крупными варикозными узлами, трофическими язвами и другими нарушениями целостности кожного покрова обходят. Если во время сеанса появился дискомфорт, то занятие прекращают.
О пользе ЛФК
Помимо массажа при лимфостазе нижних конечностей очень важны физические упражнения. Они входят в лечение этого недуга. Конечно, необходимо разработать специальный комплекс, который нужно делать 2 раза в день. Занятиям стоит уделить всего лишь четверть часа. При этом на больной ноге обязательно должна присутствовать компрессионная повязка.
Какие упражнения могут входить в комплекс?
- Велосипед больной ногой;
- Сгибание и выпрямление пальчиков на ноге;
- Вращение ступнями в разные стороны поочередно;
- «Вырисовывание» стопами «восьмерки».
Упражнения очень легкие, но важное правило заключается в ежедневном их выполнении.
Лечение народными средствами
В домашних условиях для лечения лимфостаза (в качестве вспомогательного лекарства и только на начальных этапах) в ход идут различные народные средства. Не имея возможности описать их все, приведем несколько примеров:
- Яблочный уксус. Он укрепляет стенки сосудов, устраняет отеки и трофические изменения. Для растирания развести уксус с водой в пропорции 1:2. Растирать массажными движениями от стоп к бедрам. Затем, после небольшой выдержки, смыть остатки раствора и нанести на кожу крем с укрепляющим сосуды эффектом.
- Отлично помогают компрессы. К примеру, запеченный лук, смешанный с аптечным дегтем. Луковицу запекают, растирают до однородной массы и добавляют 2-3 ложки дегтя. Готовую смесь выкладывают на чистую холщовую ткань. Ткань равномерно распределяют по месту локального отека, фиксируют бинтом и оставляют до утра.
- Корень одуванчика – продукт усиливает лимфа дренаж и тонизирует сосудистую стенку. Используют настой листьев одуванчика, принимая по 0,5 стакана натощак три раза в день. Для приготовления настоя вам понадобится 2 ст. ложки сухих листков одуванчика, их необходимо с вечера залить 0,5 л. кипяченой воды. Готовый настой пить в течение всего последующего дня, а вечером приготовить свежую порцию. Можно использовать и корни одуванчика, но их следует прокипятить на водяной бане в течение 5-8 мин. в таком же объеме воды. Готовый отвар выпивать утром по стакану до еды.
- Отвары из целебных сборов можно использовать в виде ночных аппликаций. В качестве трав возьмите зверобой, подорожник, тысячелистник. В готовый раствор добавляйте 25мл медицинского спирта, таблетку аспирина и таблетку ампиокса. Составом пропитываю марлю и прикладывают на пораженный участок кожи, сверху накладывают ткань, смоченную в крутом растворе соли и надежно фиксируют бинтом, оставляя на всю ночь.
- Природные травы, обладающие мочегонным эффектом, оказывают терапевтическое действие, способствуя быстрому устранению отеков ног. Сбор из листьев крапивы, березовых почек и плодов шиповника смешайте в равных долях и потомите на водяной бане 10-15 мин. После фильтрации настоя употребляйте по пол стакана три раза в день за 30 мин до еды.
- Не обошла народная медицина и активное использование пиявок. При невыраженных отеках можно использовать 2-3 пиявки на один сеанс. При более запущенных случаях количество пиявок можно увеличить до 7-8 шт. В течение недели можно делать два лечебных курса. Гирудин, содержащийся в пиявках не только отлично разжижает кровь, но и укрепляет сосудистую стенку, уменьшая выпот жидкости в ткани и как следствие, существенно уменьшает отечность ног.
Кроме этого, не следует забывать и о других рекомендациях врачей пациентам, у которых назревают или имеют место подобные проблемы. Им придется исключить баню, сауну, солярий, отдушки и консерванты в используемых косметических средствах для ног, отказаться от обуви на высоком каблуке, тесной одежды, натирающей кожу, избегать подъема тяжестей, длительного стояния или сидения (особенно, положив ногу за ногу).
Операция
Вопрос о хирургическом лечении рассматривается при выраженной врожденной патологии лимфосистемы, отсутствии эффекта от консервативной терапии, прогрессировании лимфедемы, фиброзе мягких тканей, частых эпизодах рожистого воспаления и т. д.
Виды оперативного вмешательства:
- Дерматофасциолипэктомия островковым методом – удаление измененных участков кожи вместе с подкожно-жировой клетчаткой, фасциями, фиброзом. Предоперационная подготовка включает несколько сеансов липосакции, необходимых для избавления подкожной клетчатки. Оперативное вмешательство состоит иссечения определенных зон кожи с подлежащими пораженными фиброзом тканями. Образовавшаяся раневая поверхность закрывается сохраненными кожными лоскутами или взятыми со здоровой области кожного покрова пациента.
- Туннелирование – искусственное создание специальных каналов в пораженных участках для оттока скопившейся лимфы в здоровые ткани с дальнейшим всасыванием в лимфатические сосуды. Временные туннели делаются из спиралевидных дренажей или специальных протезов, постоянные – из участка подкожной вены или спирали, изготовленной из инертного материала. Показана при запущенной форме лимфедемы, исключающей возможность лечения любыми вышеизложенными методами.
- Операция с созданием лимфовенозных анастомозов. Показана при вторичном лимфостазе, особенно возникшем после лучевого воздействия на лимфатические узлы либо после их удаления во время мастэктомии. Для лечения первичного лимфостаза неэффективна. Вмешательство заключается в выделении сосудов лимфатического русла и соединении их с близлежащей веной при помощи тончайших микроанастомозов.
- Липосакция – аспирационное удаление хирургическим путем подкожной клетчатки, подвергнутой фиброзному изменению. Проводится при наличии умеренного ограниченного фиброза.
После любого вида оперативного вмешательства назначается медикаментозное лечение. Каждый пациент с лимфостазом, независимо от стадии процесса, наблюдается у ангиохирурга. Курсы поддерживающей терапии в большинстве случаев проводятся на протяжении всей жизни больного.
Профилактика
Для предупреждения лимфостаза нижних конечностей, рекомендуется следовать следующим правилам:
- носить компрессионное белье;
- регулярно посещать бассейн;
- отказаться от неудобной обуви;
- ежедневно пить не меньше двух литров чистой воды;
- каждый день совершать получасовые пешие, велосипедные прогулки;
- ухаживать за кожей ног: состригание ногтей, удаление отмершей кожи, лечение ран, обработка укусов насекомых антисептиками или борной кислотой – все должно быть проделано своевременно.
Застой в тканях, нарушение оттока лимфатической жидкости спровоцирует появление других серьезных заболеваний и ограничит движения. Как же предупредить развитие патологии? Если уже диагностирован лимфостаз нижних конечностей — лечение в домашних условиях поможет быстро справиться. Системой воздействия на факторы риска не следует пренебрегать пациентам с генетической предрасположенностью или находящимся в стадии ремиссии.

Хирург
Стаж 38 лет
Врач-хирург высшей категории, доктор медицинских наук, член International Association of Surgeons, Gastroenterologists and Oncologists
Записаться на прием
Лимфоток имеет для организма не меньшее значение, чем работа кровеносной системы. Поэтому любые нарушения в структуре лифматической системы немедленно дают о себе знать заметными внешними признаками. В их числе – лимфостаз, или лимфодема, связанная с нарушением оттока лимфы от внутренних органов или конечностей. Результат – заметная отечность с потемнением кожи в месте застоя лимфатической жидкости, справиться с которой можно только при обращении к квалифицированному специалисту. Сегодня от лимфостаза страдает около 10 млн. человек, преимущественно женщины, у которых застой лимфы в организме связан с физиологическими и гормональными причинами.
Разновидности лимфостаза
В зависимости от причины развития лимфодемы различают:
- первичную, или врожденную форму;
- вторичную, или приобретенную форму заболевания.
Врожденная патология развивается на фоне нарушений формирования лимфатической системы во время внутриутробного развития. В редких случаях на нарушение лимфотока может влиять наследственный фактор. Случаи первичного лимфостаза составляют около 6% от общего числа пациентов с данным заболеванием.
Приобретенная форма лимфодемы возникает под воздействием неблагоприятных внешних факторов. Первые симптомы часто дают о себе знать в детском и подростковом возрасте, позже усиливаются в период беременности и лактации, что обусловлено гормональной перестройкой организма при половом созревании и вынашивании плода. Возможно резкое прогрессирование лимфостаза после беременности или получения тяжелой травмы.
Причины
В большинстве случаев развитие лимфомы вызвано наличием у пациента следующих заболеваний:
- инфекционные заболевания, вызывающие воспаление кожи и подкожной клетчатки;
- синдром хронической венозной недостаточности при тромбофлебите и варикозе;
- поражение лимфатических узлов и сужение проводящих путей;
- травмы и ожоги, затронувшие подкожный слой клеток;
- онкологические заболевания, которые лечатся лучевой терапией;
- новообразования в мягких тканях;
- проникновение и развитие паразитов в структуре лимфатической системы;
- заболевания сердца и почек, вызвавшие стойкие отеки тканей.
Воздействие одного или нескольких из перечисленных факторов в сочетании с анатомическими особенностями тела пациента приводит к нарушению проводящей и сократительной функции лимфатических сосудов. Они утрачивают способность обеспечивать циркуляцию лимфы по организму, что становится причиной застойных явлений. Особенно опасно такое состояние для нижних конечностей, куда лимфатическая жидкость поступает в больших количествах под воздействием собственной силы тяжести, но не имеет возможности подняться вверх по сокращающимся сосудам.
При длительном застое лимфы из нее выделяются белки, мукополисахариды и другие органические вещества. Они пропитывают стенки сосудов и нарушают их естественную структуру. Внутри проводящих путей быстро разрастается соединительная ткань, сужающая просвет и делающая невозможным передвижение лимфы внутри организма.
Симптомы
Первый признак заболевания – выраженная отечность, которая поднимается от пальцев ног по голеностопному суставу к голени и бедру. По этой причине:
- конечность утрачивает естественную форму и становится похожей на колонну;
- кожа натягивается, доставляя пациенту неприятные болевые ощущения;
- суставы становятся менее подвижными;
- на конечностях исчезает рисунок вен, кожа заметно грубеет и темнеет, а ее структура становится похожей на апельсиновую корку.
Признаки лимфостаза на разных стадиях заболевания
В зависимости от выраженности симптомов различают следующие стадии заболевания:
- на первой стадии отеки возникают только под воздействием внешних неблагоприятных факторов: длительного сидения или стояния, увеличения объемов выпитой воды, жары и т.д. Чаще отечные явления появляются ближе к вечеру;
- о второй стадии лимфодемы говорят, когда отеки возникают чаще, и пациент начинает ощущать сильную боль и тяжесть в ногах. При нажатии на кожу остается заметная вмятина, которая постепенно выравнивается. Масса тела пациента увеличивается за счет отеков, а кожа заметно грубеет, утрачивая природную эластичность;
- на третьей стадии суставы конечности обездвиживаются, она теряет естественную форму, на коже появляются признаки трофических язв, которые могут привести к сепсису и постепенному развитию некроза тканей.
Осложнения
При отсутствии медицинского контроля и лечения лимфодема может стать причиной:
- гиперкератоза;
- кожных свищей;
- флегмоны тканей;
- рожистого воспаления и т.д.
При длительном течении заболевания возможно появление признаков лимфоангиосаркомы.
Диагностика
Поставить точный диагноз сосудистому хирургу позволяет:
- анализ жалоб пациента;
- визуальный осмотр и пальпация конечности или области отека на теле;
- лимфография с применением специального красителя для уточнения проводимости и общего состояния лимфатических сосудов;
- дуплексное сканирование сосудов;
- компьютерная и магнитно-резонансная томография.
Лечение
Консервативное лечение нарушения лимфотока эффективно только на первых стадиях, когда мягкие ткани еще не получили необратимых повреждений. Одновременно с приемом медикаментозных препаратов пациенту рекомендуется:
- носить изделия из компрессионного трикотажа;
- заниматься лечебной физкультурой;
- пересмотреть рацион в пользу диетических блюд для снижения веса;
- пройти курс лимфодренажного массажа;
- пропить препараты с мочегонным эффектом, флебопротекторов, составов для улучшения циркуляции жидкостей в организме, и витамина С;
- соблюдать диету при лимфостазе;
- записаться на физиотерапевтические процедуры.
Вопросы-ответы
Как лечить лимфостаз?
Устранение симптомов лимофстаза возможно только при сочетании консервативного лечения и методов физиотерапии. Курс препаратов включает в себя составы симптоматического действия и средства, влияющие на общее состояние организма. Быстрому выздоровлению способствует диета, физическая нагрузка, курс массажа и ношение компрессионных изделий, препятствующих отечным явлениям.
Какой врач лечит лимфостаз?
Диагностика, лечение лимфостаза и наблюдение за пациентами – сфера компетенции флебологов и сосудистых хирургов. Именно эти специалисты ведут первичный прием пациентов и назначают диагностические мероприятия для уточнения выставленного диагноза. Если заболевание спровоцировано более серьезной патологией внутренних органов, к наблюдению за пациентом привлекают профильных специалистов: кардиологов, онкологов, инфекционистов и т.д.
Как определить причину лимфодемы?
Точный ответ на вопрос о причине развития заболевания можно дать только на основании результатов комплексной диагностики. Чаще проблема скрывается в основном заболевании, течение которого нарушило отток лимфы механическим пережиманием сосудов или разрастанием соседних тканей. Реже на патологию влияет гормональный фактор, в 5-6% случаев – наследственность.
Лимфостаз нижних конечностей: лечение

Лимфатический отек нижних конечностей – хроническое заболевание, при котором наблюдается нарушение циркуляции лимфы – биологической жидкости организма. Последняя образуется в тканях, скапливается в лимфатических капиллярах и оттуда распространяется по организму. Нарушение ее тока приводит к застою жидкости в конечностях.
Заболевание может поражать одну или обе ноги. Недугу подвержены и мужчины, и женщины, но, как показывает практика, представительницы прекрасного пола страдают от него намного чаще. Сама собой такая проблема не проходит. Если лимфостаз нижних конечностей никак не лечить, он перейдет в необратимую форму, при которой наблюдается утолщение ног – слоновость.
Записаться на консультацию
В Юсуповской больнице совместными усилиями специалистов в разных областях медицины разработана оригинальная комплексная методика лечения лимфостаза нижних конечностей. Суть метода состоит не только в том, что «сгоняется» отек с пораженной конечности, но и путем комплексного воздействия на лимфатическую систему происходит активация лимфатического оттока. Это позволяет в дальнейшем организму самому регулировать дренажную функцию лимфатической системы.
Лечение лимфостаза ног необходимо начинать незамедлительно. Данная патология может достаточно быстро прогрессировать, приводя к серьезным осложнениям, таким как нарушение двигательной активности, появление язв на коже, воспаление, сепсис. Лечение патологии успешно выполняют в Юсуповской больнице. Для терапии лимфостаза врачи составляют индивидуальный план лечения, что позволяет получать лучший результат при устранении недуга.
Разновидности патологии
В соответствии с современной классификацией, различают первичный лимфатический отек ног и вторичный, то есть приобретенный, который развивается при воспалении конечностей. Причины лимфостаза врожденного – нарушения строения лимфатической системы, вроде отсутствия некоторых лимфатических сосудов или расширение их. Проявляет себя такой тип недуга еще в раннем возрасте. Приобретенный лимфостаз ног имеет более разнообразные причины.
На начальных этапах лимфостаз ног приводит к образованию обширных отеков. По мере развития из мягких и обратимых они превращаются в трудноизлечимые и плотные образования. Если не остановить приобретенный лимфостаз нижних конечностей на второй стадии, будет развиваться слоновая болезнь. Она ухудшает качество жизни и может стать причиной развития сопутствующих недугов.
Самая опасная – третья стадия. На данном этапе наблюдаются нарушения кровоснабжения нижних конечностей. Как следствие – на коже, пораженной отеками, образуются красные участки, где через некоторое время появляются трофические язвы. Лимфостаз третьей степени часто сопровождается инфекционными осложнениями. Кроме того, повышается риск развития онкологий.
Стадии
Избыточное накопление лимфы является длительным процессом. Оно происходит очень медленно. При этом нарушается лимфоотток и даже вся система кровоснабжения.
Различают три стадии в развитии лимфостаза:
- Первая, или легкая – по вечерам наблюдается отечность ног, которая к утру проходит. Возможно отекание нижних конечностей после продолжительного нахождения в неподвижном состоянии либо чрезмерных физических нагрузок. Если болезнь находится на ранней стадии, то она может исчезнуть на длительное время и вновь проявить себя по прошествии нескольких лет;
- Вторая, или средней тяжести, – отеки не исчезают даже после отдыха, кожа уплотняется и становится натянутой, развивается болевой синдром. Если нажать пальцем на отечный участок, остается след на длительное время;
- Третья, или тяжелая, – сбои в лимфооттоке становятся необратимыми, наблюдаются фиброзно-кистозные изменения. На поздних стадиях патология захватывает коленные суставы и даже пупартовые связки. Возможно увеличение регионарных лимфоузлов. В особо тяжелых случаях встречается слоновость и лимфосаркома. При развитии сепсиса возможен летальный исход.
При «позднем» отеке сначала наблюдается умеренное поражение одной конечности. Со временем болезнь распространяется и на вторую конечность. В большинстве случаев отечность одной ноги заметна намного лучше, чем второй.
Симптомы
Лимфостаз нижних конечностей сопровождается:
- болевыми ощущениями;
- постоянными отеками;
- изменением внешнего вида кожи;
- мгновенным появлением отеков после употребления жидкости;
- кожным зудом;
- общей слабостью;
- быстрой утомляемостью.
При отсутствии своевременного и адекватного лечения возможно развитие фибредемы (необратимого отека) и слоновости (разрастания фиброзной ткани), приводящей к инвалидности.

Причины возникновения лимфостаза нижних конечностей связаны с повреждением лимфатических узлов и сосудов. Чаще всего данная патология развивается после выполнения хирургического вмешательства во время иссечения злокачественной опухоли. Лимфостаз может проявиться спустя несколько недель после операции или возникнуть через больший промежуток времени. Лимфостаз ног имеет следующие причины:
|
травмы нижних конечностей |
новообразования, сдавливающие лимфососуды |
|
сердечная недостаточность |
повреждение лимфатических сосудов на ногах при операциях |
|
почечные заболевания |
пониженное количество белков в организме |
|
неподвижность ног |
поражение лимфатических узлов паразитами |
Для профилактики заболевания врач может назначить выполнение гимнастики и ношение компрессионного белья или бандажа. Бандаж на бедро при лимфостазе также используется для лечения уже развившегося заболевания. Лечение лимфостаза необходимо начинать незамедлительно. В противном случае его будет достаточно сложно устранить без неприятных последствий.

Диагностика
При появлении первого симптома лимфостаза нижних конечностей (отечность) необходимо обратиться к:
- сосудистому хирургу;
- флебологу;
- лимфологу.
В Юсуповской больнице диагностика пациента начинается с осмотра и анализа общих клинических данных больного. С целью уточнения характера течения заболевания, состояния дренажной функции, причины отека в ряде случаев необходимо применение специальных методов исследования, таких как:
- лимфосцинтиграфия;
- допплерография;
- КТ и МР-томография;
- лимфангиография.
В Юсуповской больнице используют индивидуальный подход, при котором учитываются все особенности анамнеза и состояния организма человека. Это позволяет составлять максимально результативную терапию, нормализующую лимфоток нижних конечностей.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Перезвоните мне
Медикаментозная терапия
Препараты для лечения лимфостаза нижних конечностей назначает только лечащий врач. Медикаментозное лечение является частью общей терапии и не может использоваться как единственный метод устранения лимфостаза. Для терапии патологии применяют следующие препараты:
- флеботропные средства: устраняют отечность, повышают тонус стенок сосудов, стабилизируют кровоток;
- диуретики (мочегонные средства): выводят лишнюю жидкость из организма;
- антибактериальные препараты: назначаются в случае присоединения инфекции;
- антикоагулянты: активно борются с образованием тромбов;
- обезболивающие средства: используются при развитии сильного болевого синдрома;
- средства наружного применения (мазь при лимфостазе нижних конечностей): применяют для лечения язв и рожистого воспаления.
Вид медикаментов, дозировка и продолжительность приема определяются строго лечащим врачом. Нельзя использовать медикаменты от лимфостаза без консультации со специалистом.
Хирургическое лечение
Хирургическое лечение назначается при неэффективности консервативного лечения и наличии осложнений – фиброза и деформаций конечности.
Флебологи Юсуповской больницы микрохирургическим путем создают лимфовенозный анастомоз — путь оттока для лимфы между веной и лимфатическим сосудом. Патологически измененные конечности уменьшают в размере при помощи липосакции – аспирации избытка жировой ткани. Запущенные формы болезни лечат иссечением патологических тканей. От избытка жидкости избавляются путем туннелирования конечности специальным дренажем.
Физиотерапия
Физиотерапия является одной из ключевых составляющих лечения лимфостаза. Лимфостаз нижних конечностей после эндопротезирования также хорошо поддается лечению физиотерапевтическими методами. Основными физиопроцедурами для лечения лимфостаза являются:
- аппаратная пневматическая компрессия. Пациента помещают в специальною камеру, в которой осуществляется переменная компрессия воздухом в направлении тока лимфы;
- лазеротерапия. Во время процедуры используют низкоинтенсивный лазер, который способствует восстановлению работы лимфатической системы;
- гидротерапия. Хорошей эффективностью при лимфостазе обладают водные процедуры: сероводородные ванны, контрастный душ, подводный массаж;
- магнитотерапия – лимфодренаж при помощи магнитного поля низкой частоты;
- термотерапия. Применяется для снижения давления на сосуды. Во время процедуры выполняют криомассаж ног с применением холода.
Гимнастика
Физические упражнения также являются неотъемлемой частью лечения лимфостаза. Гимнастику можно отнести к методам физиотерапии. Упражнения назначает лечащий врач в зависимости от состояния пациента. Лимфостаз икроножной мышцы, бедра и голеностопа хорошо поддается лечению с помощью гимнастики. Ее также можно выполнять для профилактики застойных процессов в нижних конечностях.
Физические упражнения не только способствуют улучшению кровотока и лимфотока, но и позитивно влияют на весь организм:
- улучшают работу нервной системы;
- нормализуют дыхание и работу сердца;
- укрепляют мышцы тела, повышают их тонус.
Для лечения лимфостаза могут применяться такие упражнения, как «велосипед», «восьмерка», поднятие и опускание ног, повороты ногами. Более подробный комплекс назначает специалист в индивидуальном порядке. Пациентам назначается также ношение компрессионного текстиля: белья, бандажа, стимулирующих циркуляцию жидкости в области конечностей.
Лимфодренажный массаж
Лимфодренажный массаж – это неинвазивный способ нормализации тока лимфы. Выполнение массажа очень эффективно при устранении лимфостаза. Массаж усиливает дренажную функцию лимфы, восстанавливая работу лимфатической системы.
Во время массажа хорошо прорабатываются лимфатические сосуды и узлы. Массажист выполняет плавные аккуратные движения от голеней к бедрам, по току лимфы. Благодаря чему стимулируется ток крови и лимфы по сосудам, распределяя жидкости равномерно.

Диета
В зависимости от причины лимфостаза ног врач составляет диетический рацион. Основными правилами питания для пациентов с лимфостазом являются:
- исключение алкоголя и напитков с кофеином;
- исключение продуктов, содержащих красители, искусственные наполнители и усилители вкуса;
- снижение употребления соли;
- исключение продуктов с избыточным содержанием животных жиров;
- предпочтение отдается пище, богатой белками и клетчаткой;
- соблюдение водного баланса;
- дробное питание: небольшими порциями, но часто.

Лечение лимфостаза в Москве
В Юсуповской больнице Москвы выполняют качественное лечение первичного и вторичного лимфостаза любой степени. Новое в лечении лимфостаза нижних конечностей активно используют в работе врачи Юсуповской больницы, которые постоянно изучают инновации в этой области и разрабатывают свои уникальные методики.
Терапия в Юсуповской больнице может прекрасно заменить лечение лимфостаза нижних конечностей в санаториях России. В больнице созданы комфортные условия для пребывания в дневном и полном стационаре, где пациент может проходить все процедуры. План терапии составляют лучшие специалисты Москвы: реабилитологи, физиотерапевты, массажисты, инструкторы ЛФК, диетологи и др. Выполнение лечения находиться под постоянным контролем специалистов, поэтому при необходимости может быть скорректировано или дополнено для достижения лучшего эффекта.
Записаться на прием к специалистам клиники реабилитации, уточнить информацию о работе центра и другой интересующий вопрос можно по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Профильные специалисты
Консультация врача физической и реабилитационной медицины, первичная 6 240 руб.
Консультация врача физической и реабилитационной медицины, повторная 4 360 руб.
Консультация врача ЛФК, первичная 6 240 руб.
Консультация врача ЛФК, повторная 4 360 руб.
Индивидуальное занятие по восстановлению речевых функций 5 810 руб.
Индивидуальное занятие на вертикализаторе с моделированием ходьбы 5 590 руб.
Индивидуальное занятие на подвесной системе Экзарта, 30 мин. 5 590 руб.
Роботизированная механотерапия, в т.ч. с биологической обратной связью 4 000 руб.
Коррекционное занятие с логопедом-дефектологом 4 830 руб.
Индивидуальный сеанс кинезиотерапии (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии (амбулаторный) 5 590 руб.
Индивидуальный сеанс кинезиотерапии в рамках комплексной программы (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии с использованием подвесной разгрузочной системы Biodex Free Step 4 800 руб.
Вы сейчас находитесь:
Лимфостаз нижних конечностей: лечение
Дата публикации 12 марта 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Лимфостаз, или лимфедема — это избыточное накопление богатой белком жидкости в тканях.
Нарушенная функция лимфатических сосудов нарушает дренажную функцию лимфатической системы, которая является так же частью системы кровообращения, как артериальная и венозная. Лимфатические сосуды удаляют избыток жидкости из тканей и переносят ее обратно в кровоток. Кроме того, в лимфатической системе происходит созревание иммунных клеток, и таким образом, она представляет собой один из самых основных защитных систем всего организма. Лимфатические капилляры, расположенные в дерме, представляют собой сплетения, которые сливаются в лимфатические сосуды в подкожной клетчатке, в конечном счете, идут к более глубокой системе и грудному протоку. Лимфедема может быть как первичной, так и вторичной. Независимо от этиологии, клинически данное состояние характеризуется хроническим отеком, локализованной болью, атрофическими изменениями кожи и вторичными инфекциями.[1]
Лимфедема в соответствии с этиологией делится на первичную (наследственную) или вторичную (приобретенную). Первичная лимфедема достаточна редка и является результатом генетических мутаций, которые приводят к недоразвитию лимфатических сосудов и недостаточности лимфатической дренажной функции.
Первичная лимфедема может быть изолированной болезнью или частью комплексного синдрома. Большинство случаев первичной лимфедемы наследуются по аутосомно-доминантному признаку с неполной пенетрацией и переменной экспрессией генов. Почти 30% пациентов с первичной лимфедемой имеют идентифицируемые генетические мутации, часто в сигнальном варианте для эндотелиального фактора роста C.[2] Установлено, что более 20 генов связаны с лимфатическими аномалиями при первичной лимфедеме. Однако существует высокая степень генетической гетерогенности.[3] Первичная лимфедема часто встречается именно в нижних конечностях, и лишь в редких случаях это может появиться на гениталиях или верхних конечностях. Заболеваемость у женщин встречается в два раза чаще, чем у мужчин.[4]
В зависимости от возраста первичная лимфедема подразделяется на 3 вида:
- врожденная лимфедема (проявляется при или вскоре после рождения);
- пубертатная лимфедема;
- поздняя лимфедема, которая появляется в конце жизни.
Вторичная лимфедема встречается гораздо чаще, чем первичная. Она возникает из-за повреждения или обструкции ранее нормальных лимфатических сосудов при различных заболеваниях, рецидивирующих инфекциях, травмах, хирургических вмешательствах, ожирении или вследствие злокачественных процессов и их лечении, таких как лучевая терапия.[5] Лимфедема может возникать при хронические венозной гипертензии и венозных язвах, что связано с нарушенной лимфатической функцией при данной патологии. У пациентов с хроническими заболеваниями вен в 20% случаев также имеется вторичное лимфатическое поражение вследствие жидкостной перегрузки.[6] Таким образом, флеболимфедема относится к лимфедеме, вызванной хронической венозной недостаточностью. Вторичная лимфедема также может быть связана с генетической предрасположенностью.[7]
Инфекционные заболевания. Лимфатический филяриоз (также известный как слоновость) является наиболее распространенной причиной вторичной лимфедемы во всем мире. Это приобретенная инфекция, вызванная личинкой комара Wuchereria bancrofti. Она заражает людей, которые проживают или прибывают в районы, эндемичные по данному заболеванию, главным образом в странах Африки к югу от Сахары и в Индии. Личинки взрослого червя высаживаются на кожу человека москитами. Затем данные личинки мигрируют в лимфатические сосуды, вызывая обструкцию лимфатических протоков. Герпетическая инфекция также может, хотя и редко, вызывать лимфедему. Рецидивирующий целлюлит и рожистое восполение тоже приводят к повреждению кожных лимфатических протоков и могут быть причиной односторонней лимфедемы.[8]
Венерическая лимфогранулема — заболевание, передающееся половым путем, вызванное хламидиозом, может быть причиной лимфедемы наружных половых органов. Пораженные туберкулезом лимфатические узлы шеи являются гораздо менее распространенной причиной лимфедемы.[9]
Хирургическое удаление лимфоузлов во время мастэктомии при раке молочной железы или лечении меланомы приводит к нарушению лимфатической дренажной функции. Радиационная терапия, которая приводит к практически необратимому повреждению интрадермальных лимфатических сосудов и узловому фиброзу. Вышеуказанная посттерапевтическая лимфедема, обычно проявляется хроническим односторонним отеком. Однако вмешательства на предстательной железе и шейки матки могут вызывать двусторонние отеки.[10]
Подокониоз является причиной неинфекционной слоновости, вызванной хроническим повреждением стоп, при длительной ходьбе босиком по глинистой почве, содержащей кремнезем. Это вторая по частоте причина тропической лимфедемы во всем мире. Поглощенные через кожу минеральные частицы индуцируют воспаление лимфатических сосудов и вызывают субэндотелиальный лимфатический отек и обструкцию сосудов. Подокониоз является эндемическим заболеванием в высокогорьях тропической Африки, Северной Индии и Центральной Америки.[11]
Морбидное ожирение является одним из главных факторов риска развития вторичной лимфедемы. Увеличение количества жировой ткани в зависимых областях вызывает обструкцию лимфатических сосудов. Снижение физической активности у пациентов с ожирением является усугубляющим фактором.[12]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы лимфостаза
Изменения кожных покровов. Лимфедема может быть односторонней или двусторонней. Пациенты часто жалуются на чувство тяжести и дискомфорт в пораженной конечности, особенно в конце дня. Преходящий незначительный отек является ранним симптомом лимфедемы. Со временем кожа приобретает ямочную текстуру по типу «апельсиновой корки». По мере прогрессирования заболевания кожа становится более текстурной и грубой из-за ее утолщения и фиброза. Стойкий, непродавливаемый и непроходящий отек указывает на необратимую стадию лимфедемы. Невозможность ущипнуть складку кожи у основания второго пальца (знак Стеммера) крайне патогномонична для хронической лимфедемы. Кроме того, для лимфедемы характерен такой симптом, как отек тыльной части стопы, который носит название «буйволиный горб».
С течением времени развивается слоновость. Кожа над пораженным участком имеет бородавчатый гиперкератотический или »мшистый» внешний вид. Кожа при хронической лимфедеме обычно имеет трещины, изъязвления с явлениями рецидивирующего целлюлита. Характерно выделение прозрачной светло-желтой жидкости (лимфоррея). Импетиго также является распространенным проявлением.
В более редких случаях пациенты с длительно существующей лимфедемой имеют риск развития кожной ангиосаркомы. Эта агрессивная опухоль обычно представляет собой красновато-фиолетовые пятна или узелки, которые могут увеличиваться, изъязвляться и в редких случаях метастазировать. На ранних стадиях лимфедема может быть трудно отличима от других распространенных причин отека конечностей, таких как верикозная болезнь, липедема и морбидное ожирение. Отек при хронической венозной недостаточности может имитировать раннюю стадию лимфедемы. Хотя в обоих случаях отеки неспадающие и очень похожи, венозный отек обычно ассоциируется с другими клиническими проявлениями заболеваний вен, такими как варикозное расширение вен, гиперпигментация, липодерматосклероз и наличие венозных язв. Более того, венозный отек купируется после поднятия конечности. При хронической венозной недостаточности отеки обычно связаны с увеличением капиллярного гидростатического давления. При лимфедеме оно, как правило, нормальное, и поэтому подъем ног не приводит к уменьшению отека. Это и является основным отличием от хронической венозной недостаточности.[13]
Липедема, также известная как липоматоз нижних конечностей, является хроническим прогрессирующим расстройством жировой ткани. Она часто ошибочно диагностируется как первичный лимфостаз. Липедема почти исключительно характерна для женщин и чаще всего возникает через несколько лет после наступления полового созревания. Проявляется как двустороннее симметричное накопление подкожного жира, преимущественно в нижних конечностях, с небольшими гематомами и тенденцией к прогрессирующему отеку ног. Одна из отличительных особенностей заключается в том, что отек резко прекращается на уровне лодыжек. Легкие гематомы связаны с повышенной хрупкостью капилляров в жировой ткани.[14]
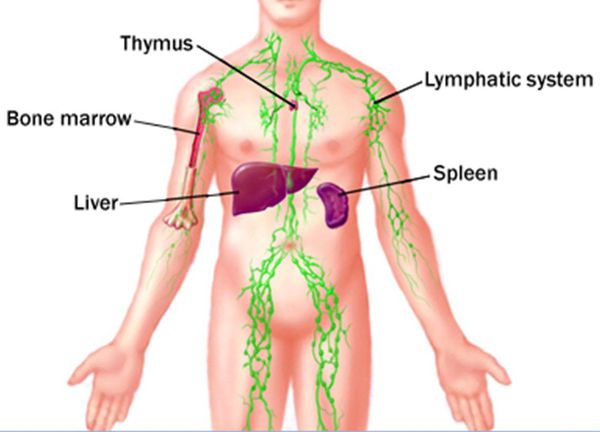
Патогенез лимфостаза
Лимфатическая система состоит из следующих лимфатических органов: лимфатические узлы, миндалины, тимус и селезенка. Все они связаны через сеть лимфатических сосудов, которые проходят параллельно венозной сосудистой сети.
Лимфатическая система имеет три основных функции: дренаж избыточной интерстициальной жидкости, абсорбция жира и иммунный контроль. Интерстициальная жидкость относится к части жидкости, которая выходит из капилляров в межтканевые пространства. Большее количество интерстициальной жидкости (90%) повторно поглощается за счет венозной микроциркуляции и возвращается обратно в кровоток. Оставшаяся часть (10%) межтканевой жидкости имеет относительно высокую концентрацию белка и дренируется лимфатическими капиллярами. Когда эта интерстициальная жидкость входит в лимфатические капилляры, она уже называется лимфой. Затем лимфа переносится через собирающие лимфатические сосуды, фильтруемые через лимфатические узлы, и в конечном счете, в точку рядом с правым предсердием. Нормальный лимфатический ток равен 2-3 литрам в день. В отличие от лимфатических капилляров, собирающие лимфатические сосуды имеют гладкую мускулатуру в их стенках и, следовательно, способны сжимать и продвигать лимфатическую жидкость проксимально.
Нарушение проходимости, вызванное обструкцией или лимфатической гипоплазией, приводит к накоплению интерстициальной жидкости и отеку тканей, известному как лимфедема. Последующее снижение содержания напряжения кислорода в тканях приводит к хроническому воспалению и реактивному фиброзу тканей.
Лимфатическая система выполняет также иммунную функцию посредством циркуляции различных антигенов и антител. Кожа имеет обширное присутствие лимфатических капилляров. Пациенты с лимфедемой склонны к рецидивирующим инфекциям кожи из-за накопления периферических тканевых антигенов в ней, что приводит к хроническому воспалению и последующему фиброзу мягких тканей.[15]
Классификация и стадии развития лимфостаза
Большинство членов Международного Общества Лимфологов в целом полагаются на трехступенчатую шкалу классификации лимфедем, увеличение номера определяет стадию 0 (или Ia), которая дает отсылку к скрытому или субклиническому состоянию, где отек еще не проявляется, несмотря на поврежденную лимфодинамику и тонкие механизмы нарушений в тканях (жидкость/состав) и уже видимые клинические изменения в субъективных специфических симптомах. Это состояние может существовать длительное время, как месяцы, так и годы, прежде чем появляется отек (стадии I-III).
Стадия I представляет собой раннее накопление жидкости с относительно высоким содержанием белка (например, по сравнению с «венозным» отеком) и проявляется отеком, который уменьшается при подъеме конечности. В эту стадию может иметь место питтинг (след от надавливания). Кроме того в данную стадию происходит увеличение различных пролиферирующих клеток.
Стадия II: возвышенное положение конечности не приводит к снижению отека тканей, что проявляется вышеуказанным питтингом. Поздний этап второй стадии характеризуется стойким отеком, гиперплазией жировой ткани и фиброзом.
Стадия III включает лимфостатическую слоновость, где питтинг может отсутствовать. Кроме того, выявляются трофические нарушения кожи, такие изменения, как акантоз, отложение жира и фиброза, бородавчатые разрастания. Эти стадии относятся только к физическому состоянию конечностей. Более подробная и всеобъемлющая классификация должна быть сформулирована в соответствии с пониманием патогенетического механизма лимфедемы (например, с точки зрения генеза и степени лимфангиодисплазии, нарушений лимфатического потока, дисфункции лимфатических узлов, как на основании анатомических визуальных особенностей, так и посредством физиологических и визуализационных методов диагностики). Также немаловажным является исследование лежащих в основе патогенеза лимфедемы генетических нарушений, которые постепенно выясняются специалистами в этой области. Недавние публикации, объединяющие как физические (фенотипические) результаты с функциональной лимфатической визуализацией (по лимфангиосцинтиграфии (LAS) на данный момент) могут дать прогноз о будущей эволюции классификации данного заболевания.
В дополнение стоит отметить, что включение генотипической информации, которая сейчас доступна даже при текущем скрининге, даст в будущем ценную информацию для предварительной постановки диагноза и классификации пациентов с периферической (и иной) лимфедемой. На каждой стадии может быть использована простая классификация, хотя и ограниченная, но тем не менее функциональная оценка тяжести заболевания с использованием простого измерения объема конечностей.
Минимальная степень лимфедемы характеризуется <20% увеличением объема конечности, умеренная степень это увеличение на 20-40% в объеме, тяжелая — > 40% объема. Клиницисты также включают такие факторы, как экстенсивность, наличие приступов, воспаление и другие дескрипторы или их индивидуальные определения степени тяжести. Некоторые врачи полагаются на классификацию по потере трудоспособности, согласно нормам Всемирной Организации Здравоохранения. Вопросы качества жизни (социальные, эмоциональные, физические недостатки и т. д.) также могут рассматриваться отдельными врачами для установления стадии заболевания.[16]
Осложнения лимфостаза
Основным осложнением лимфедемы являются часто встречающиеся множественные кожные язвы. Пациенты с лимфедемой восприимчивы к рецидивирующим инфекциям мягких тканей, таких как целлюлит и рожистое воспаление. Основной причиной целлюлита является инфицирование пациента стрептококком группы А. Каждый эпизод целлюлита приводит к дополнительному повреждению лимфатической системы, что способствует ухудшению состояние пациента.[17][18]
Такое грибковое заболевание, как дермотофития стоп, чрезвычайно распространено у пациентов с лимфостазом вследствие хронических межпальцевых мацераций. Кроме того, у данных пациентов имеется 10%-ный риск развития ангиосаркомы. Причем это характерно для пациентов с хронической лимфедемой длительностью 10 лет. Синдром Стюарта-Тревиса относится именно к кожной ангиосаркоме, развивающейся у пациентов с постмастэктомической лимфедемой. Ангиосаркома является высокоагрессивной злокачественной опухолью с чрезвычайно негативным прогнозом и 5-летней выживаемостью менее 10%.
В периодической медицинской литературе были сообщения и о других злокачественных опухолях, которые также ассоциированы с лимфедемой: плоскоклеточная карцинома, базально-клеточная карцинома, кожная лимфома, меланома и саркома Капоши.[19][20] Несмотря на распространенность специфических онкологических заболеваний у этих пациентов, до сих пор не удалось установить четкую причинно-следственную связь между лимфедемой и развитием опухолей. Одним из возможных объяснений может быть нарушение местного иммунного ответа в лимфедематозной конечности.[21]
Кроме того, важными осложнениями являются психосоциальная стигматизация и снижение самооценки, которые считаются распространенными среди пациентов с лимфостазом из-за нарушения подвижности, затруднениями в подборе одежды, деформаций конечностей и гениталий.[22] Резюмируя вышесказанное, можно констатировать, что хронический отек нижних или верхних конечностей вызывает дискомфорт и утрату полноценного функционального состояния пораженного органа. Рецидивирующие бактериальные и грибковые инфекции достаточно распространены при лимфедеме. Рецидивирующий целлюлит и лимфангиты способствуют прогрессированию повреждения всей лимфатической системы. Часто возникают трофические хронические трудноизлечимые язвы. Кожная ангиосаркома является редким и часто летальным осложнением, основным морфологическим признаком которого является появление красно-фиолетовых пятен. Серьезные психосоциальные последствия могут иметь место из-за стойких косметических нарушений и ограничения качества жизни пациентов с лимфостазом.
Диагностика лимфостаза
Лимфедема — это прежде всего клинический диагноз, и поэтому тщательный сбор анамнеза и физикальное обследование играют неоценимую роль. Поздние стадии лимфостаза могут быть диагностированы клинически без помощи дополнительных методов. Однако на ранних стадиях заболевания, сопутствующие состояния, такие как ожирение, липодистрофия и венозная недостаточность, могут осложнить постановку правильного диагноза, поэтому дополнительные методы обследования могут быть крайне необходимы. Существует много диагностических инструментов для оценки лимфатической функции. Но решение использовать любой из них должно основываться на состоянии пациента. Ранняя диагностика лимфостаза важна, потому что это значительно увеличивает успех терапии.[23]
Сбор анамнеза и физикальный осмотр
Анамнез должен включать возраст начала заболевания, семейную историю лимфостаза, наличие в анамнезе различных травм, инфекций, онкозаболеваний, сердечной патологии, гипотиреоза, гипоальбуминемии, сепсиса, венозной недостаточности или лимфатической обструкции. Кроме того, значимым фактом анамнеза являются перенесенная лучевая терапия на паховых/подмышечных областях, лимфаденэктомия, а также путешествие в районы, эндемичные по филяриозу. Лимфостаз нижней конечности обычно проявляется как отек на дорсальной поверхности стопы и пальцев с характерным тупым «квадратным» внешним видом. Лимфедема начинается обычно с отека дистальной части конечности, а затем отек прогрессирует проксимально. Кожаная или ямочная текстура кожи (феномен апельсиновой корки) и знак Копоши-Стеммера (невозможность ущипнуть складки кожи на дорсальной поверхности основания второго пальца) являются характерными признаками хронического лимфостаза. На поздних стадиях кожа на пораженном участке становится гиперкератотической, развиваются папулы, бляшки и узелки с выраженным фиброзом.
Визуализационные методики
В большинстве случаев использование различных методов визуализации не требуется для постановки диагноза. Однако они могут быть использованы для подтверждения диагноза и оценки степени поражения лимфатической системы для определения наиболее оптимальной терапевтической тактики.
- Лимфосцинтиграфия — это стандартный инструментальный метод формирования изображения лимфатической системы для подтверждения диагноза лимфедемы. Это самый рутинный и часто используемый метод исследования для оценки лимфатической функции. Визуализируя лимфатическую сосудистую сеть, лимфосцинтиграфия позволяет обнаруживать аномалии развития лимфатической системы.[24] Чувствительность и специфичность данного метода для выявления лимфедемы — примерно 73% и 100% соответственно.[25] Несмотря на неоспоримые преимущества, лимфосцинтиграфия трудозатратна и технически сложна ввиду отсутствия специального радиологического оборудования во многих клиниках.
- Магнитно-резонансная томография (МРТ) не является ни чувствительной, ни специфичной методикой визуализации для диагностики лимфедемы. Однако МРТ позволяет исключить другие причины отека конечностей и обструкции лимфопротоков, таких как образования мягких тканей, в том числе рак. МРТ также может быть использовано для оценки наличия жидкости и ее характера в мягких тканях конечностей, что помогает отличить лимфедему от других форм отеков.[26]
- Кроме того, дополнительными методами диагностики лимфостаза могут быть ультразвуковое исследование, которое позволяет исключить венозную патологию и иногда обнаружить признаки филяриоза;
- биоимпедансная спектроскопия, которая дает информацию о количестве межтканевой жидкости в пораженной конечности.
Также используются и методы лабораторной диагностики, оценивающие функцию печени и почек. Гистологические исследования имеют низкую чувствительность и специфичность для постановки диагноза лимфостаза.[24]
Лечение лимфостаза
К сожалению, лимфостаз является неизлечимым заболеванием. С другой стороны, эффективное лечение при данной патологии доступно. Два основных направления лечения включают нехирургические и хирургические варианты. Основу нехирургических методов лечения лифедемы составляют полная деконгестивная (противоотечная) терапия, компрессионная терапия, современные методы аппаратной пневмокомпрессии и специальные упражнения. Эти методы лечения эффективны главным образом на ранней стадии лимфедемы. Сегодня существует глобальная тенденция к хирургическому вмешательству и хирургическим методам, включая физиологические и восстановительные методы.[27]
Нехирургическое лечение
Обучение пациентов самоконтролю является одновременно решающим и обязательным фактором для эффективного лечения лимфостаза. Основными принципами самоконтроля являются уход за кожей, выполнение лифодренажного массажа своими силами, контроль за правильным положением повязок и одежды, правильное питание, физические упражнения и контроль веса.
Полная деконгестивная или противоотечная терапия. Полная противоотечная терапия считается золотым стандартом при лечении лимфедемы и включает в себя две фазы: редуктивную (фаза 1) и фазу поддержания (фаза 2). Данная терапия включает в себя ручной лимфодренаж, компрессионную терапию, физические упражнения, уход за кожей, а затем ношение компрессионного трикотажа. Хотя это безопасно и эффективно, но для большинства пациентов это затратно и требует много времени и наличия квалифицированных врачей для контроля качества выполняемых процедур.[28]
Ручной лимфодренаж отличается от стандартного массажа тем, что он ориентирует лимфедематозную жидкость на правильное функционирование лимфатических узлов. Кохрановское исследование показало его значимую эффективность в сочетании с компрессионной терапией, особенно у пациентов с начальными формами лимфостаза. Внешняя компрессия важна на всех этапах лечения лимфедемы. Эффективность компрессионной терапии одной или в сочетании с ручным лимфодренажным массажем доказана многочисленными рандомизированными клиническими исследованиями.
Компрессия достигает нескольких целей: улучшение лимфатического и венозного оттока, уменьшение накопления продуктов белкового обмена тканей, правильное формирование конечности, стойкий контроль объема конечности, поддержание целостности кожных покровов и защита конечности от потенциальной травмы.[29] В ряде рандомизированных исследований также сообщалось, что низкоуровневая лазерная терапия улучшает измеряемые физические параметры, а также субъективные критерии оценки боли у пациентов с лимфостазом. Лазерная терапия увеличивает лимфатический дренаж, стимулируя образование новых лимфатических сосудов, улучшая лимфатическую моторику и предотвращая образование фиброзной ткани. Обычно данный метод используется в комбинации с остальными нехирургическими методами.[30] Кроме того, в консервативной комплексной терапии лимфостаза применяются аппаратные методы пневмокомпрессии, специальные упражнения. Эффективно показал себя метод подъема ног для физического увеличения лимфатического оттока, особенно на ранних стадиях заболевания. Снижение массы тела и гигиена кожи играют важную роль на всех стадиях заболевания. Медикаментозная терапия диуретиками и бензопиронами не показала своей эффективности в исследованиях по лечению лимфостаза.
Хирургическое лечение
Различные хирургические методы были опробованы на протяжении многих лет в прошлом. Однако большинство этих методов были отвергнуты из-за их крайней неэффективности. Лишь несколько хирургических подходов являются по-прежнему жизнеспособными. Они применимы при тяжелой слоновости и массивной локальной лимфедеме, особенно когда консервативная терапия безуспешна.
Существуют следующие основные подходы к хирургическому лечению лимфедемы:
- Дебуляция (уменьшение жидкости и ткани, или циторедукция);
- Реконструктивные подходы (восстановление функции лимфатической системы).
Дебуляция — резекция избыточной лимфедематозной ткани. При этом нормальные ткани, которые по-прежнему дренируются компетентной лимфатической системой, остаются нетронутыми, после чего область покрывается кожными аутотрансплантатами. Наиболее часто используемым методом является метод Чарльза и процедура Томпсона.
К реконструктивному подходу относятся два микрохирургических метода лечения, которые показали многообещающие результаты: создание лимфовенозных анастомозов и реваскуляризация лимфатических узлов. Однако хирургическое лечение имеет ограничения. Слабое заживление ран остается самым главным фактором. Дополнительные хирургические риски включают сенсоневральные повреждения, гипертрофическое рубцевание, некроз трансплантата, экзофитный кератоз и рецидив лимфедемы.
Прогноз. Профилактика
Недавнее обнародование списка факторов риска вторичной лимфедемы по типу «это делать, а это не делать» в значительной степени анекдотично и недостаточно исследовано. Хотя некоторые предостережения основаны на вполне надежных физиологических принципах (например, избегать чрезмерного нагревания заинтересованной конечности или для предотвращения заражения), другие менее поддерживаются.
Следует отметить, что большинство опубликованных исследований по частоте возникновения вторичной лимфедемы сообщают о менее чем 50% вероятности развития лимфедемы. Поэтому стандартное использование некоторых из этих методов профилактики для «предотвращения» лимфедемы может быть неприемлемым и, вероятно, подвергает пациентов ненужной терапии. Многие методы профилактики не имеют под собой доказательной базы и не продемонстрировали четко определенные риски и профилактические меры.
Если диагноз лимфедемы неясен или нуждается в более четком определении прогноза, то рекомендовано обратиться за консультацией к клиническому лимфологу или в специализированный лимфологический центр, если он доступен. В редких случаях хроническая лимфедема может привести к кожной ангиосаркоме, известной как синдром Стюарта-Тревиса. Прогноз данного осложнения неблагоприятный, средняя выживаемость пациентов составляет примерно 19 месяцев после постановки диагноза.
Общие сведения
Как и нормальное функционирование кровеносной системы, лимфоток очень важен для работы организма. И если в работе лимфатической системы возникают определенные сбои, то у человека появляются признаки такого состояния.
Один из таких характерных признаков – это лимфостаз (лимфедема), при котором нарушается процесс оттока лимфы от конечностей или внутренних органов. В итоге развивается лимфатический отек – отечность с потемнением кожи в том месте, где лимфатическая жидкость застаивается. Код заболевания по МКБ-10 — 181-I89 (болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках).
Лимфатический отек развивается чаще всего у женщин, так как лимфа застаивается в их организмах из-за физиологических и гормональных особенностей. По статистике, в мире этим заболеванием страдают около 10 миллионов людей.
Как развивается лимфедема и какие методы лечения наиболее актуальны в такой ситуации, речь пойдет в этой статье.
Патогенез
В лимфатическую систему человека входят такие органы: лимфоузлы, миндалины, тимус и селезенка. Их связывает сеть лимфатических сосудов, проходящих в организме параллельно с венозной сосудистой сеткой. Основными функциями лимфатической системы являются: вывод избытка интерстициальной жидкости, иммунный контроль, абсорбция жира.
Интерстициальная жидкость попадет в межтканевые пространства из капилляров. Основное количество интерстициальной жидкости – примерно 90% — поглощается повторно ввиду венозной микроциркуляции и попадает обратно в кровоток. Еще 10% жидкости содержит много белка и дренируется лимфатическими капиллярами. Жидкость, входящая в лимфатические капилляры, называется лимфой. В норме количество лимфатического тока составляет примерно 2-3 л в день.
Мускулатура стенок лимфатических сосудов гладкая, и они сжимают и продвигают лимфатическую жидкость проксимально. Но если проходимость нарушается вследствие лимфатической гипоплазии или обструкции, то интерстициальная жидкость накапливается и развивается отек тканей.
Ввиду циркуляции антигенов и антител лимфатическая система выполняет и иммунную функцию. При лимфедеме отмечается склонность к рецидивирующим инфекциям кожных покровов, так как в них накапливаются периферические тканевые антигены. Это ведет к хроническому воспалительному процессу и развитию фиброза мягких тканей.
Классификация
Выделяется несколько стадий развития лимфедем:
- Первая стадия – отмечается раннее накопление жидкости, которая содержит много белка. На этой стадии развиваются отеки, которые уменьшаются, если поднять конечность. На месте отеков могут оставаться следы после надавливания. В этот период увеличиваются различные пролиферирующие клетки.
- Вторая стадия – отеки не уменьшаются, когда конечность поднимается вверх. И в таком положении остаются следы после надавливания. На позднем этапе этой стадии отмечается стойкий отек, гиперплазия жировой ткани и фиброз.
- Третья стадия – отмечается лимфостатическая слоновость, при которой следы после надавливания не остаются. Могут развиваться трофические нарушения кожи, фиброз, отложение жира.
В зависимости от особенностей физиологических изменений выделяют первичную и вторичную недостаточность лимфосистемы:
- Первичная (врожденная) — развивается как следствие врожденных аномалий лимфатических путей. При врожденных аномалиях патологические изменения могут отмечаться как в одной, так и в нескольких конечностях. Симптомы могут появиться как во взрослом возрасте, так и в детстве. Иногда, в редких случаях, эта форма обусловлена наследственностью. По статистке, эта форма болезни диагностируется в 6% случаев от всего количества лимфостаза.
- Вторичная (приобретенная) – болезнь может развиваться после травмы, операции, других болезней и неблагоприятных факторов, оказывающих воздействие на лимфоток. Как правило, вторичный процесс поражает одну конечность. Чаще поражаются нижние конечности.
В зависимости от возраста, в котором у пациента формируется лимфедема, выделяются такие ее формы:
- Юношеская форма – в возрасте от 15 до 30 лет.
- Поздняя форма – после 30 лет.
Причины возникновения лимфостаза
Причины возникновения лимфостаза часто связаны с воздействием следующих факторов:
- Инфекционные болезни, которые провоцируют развитие воспалительных процессов кожных покровов и подкожной клетчатки.
- Тромбофлебит и варикоз, следствием которых является синдром хронической венозной недостаточности.
- Ожоги и травмы, при которых поражается подкожный слой клеток.
- Сужение проводящих путей, поражение лимфоузлов.
- Онкологические болезни и их лечение лучевой терапией.
- Паразитарное поражение структур лимфатической системы.
- Болезни почек и сердца.
Влияние этих факторов в сочетании определенных особенностей организма приводит к нарушению сократительной и проводящей функции лимфатических сосудов. В итоге развивается лимфедема ног или рук. Однако нарушения циркуляции лимфы особенно опасны для нижних конечностей, поскольку в них поступает много лимфатической жидкости ввиду силы тяжести.
Лимфостаз руки после удаления молочной железы развивается как последствие существенных нарушений в работе организма. После удаления молочной железы, а, следовательно, и лимфатических узлов, лимфатическая жидкость скапливается в области плеча и предплечья, вследствие чего и появляется отек. Фактически лимфедема после мастэктомии является осложнением операции, причем, оно может проявиться через месяцы или даже годы после операции. По статистике, такое осложнение отмечается примерно у четверти женщин, перенесших такую манипуляцию.
Симптомы застоя лимфы
Отекшие ноги при лимфостазе
Первые симптомы застоя лимфы в ногах проявляются выраженной отечностью, поднимающейся от пальцев ног к голени и бедру. Вследствие этого патологического процесса лимфостаз нижних конечностей может приводить к появлению таких признаков:
- конечность становится похожей на колонну, лимфостаз ног приводит к потере ее естественной формы;
- происходит натяжение кожи, при этом человек может чувствовать боль;
- ухудшается подвижность суставов;
- исчезает рисунок вен на конечностях, кожа становится темнее и грубеет, становится похожей на корку апельсина.
Как первичный, так и вторичный лимфостаз развивается стадийно. Симптомы, которыми лимфедема нижних конечностей может выражаться, зависят и от стадии заболевания.
- При первой стадии болезни отеки развиваются только в том случае, если есть влияние неблагоприятных факторов. К примеру, подобное отмечается, если человек вынужден долго сидеть или стоять, если он выпил много жидкости и т. п. Отеки проявляются ближе к вечеру.
- При второй стадии отеки появляются чаще, и при этом человек чувствует тяжесть и боль в ногах. Если нажать на кожу в месте отека, остается вмятина, которая позже выравнивается. Кожа грубеет, вес больного увеличивается из-за отеков.
- При третьей стадии конечности теряют свою естественную форму, на коже могут развиваться трофические язвы, а позже – некроз.
Анализы и диагностика
Если на поздних стадиях определить развитие лимфедемы врач может практически без применения дополнительных методов обследования, то на ранних сроках важно провести ряд дополнительных обследований. Специалист может использовать следующие методы диагностики:
- Сбор анамнеза – важно определить, когда появились первые признаки болезни, были ли случаи лимфостаза у близких, проходил ли пациент лучевую терапию. Также необходима информация о хронических болезнях, которые диагностированы у пациента, и др.
- Физикальный осмотр – врач осматривает пораженные конечности, определяя характерные признаки.
- Лимфосцинтиграфия – позволяет определить аномалии развития лимфатической системы.
- МРТ – позволяет исключить ряд причин, по которым могут развиваться отеки конечностей и обструкция лимфопротоков. Также может применяться, чтобы определить характер жидкости в мягких тканях и ее количество, а, следовательно – отличить лимфостаз от опухолей.
- Ультразвуковое исследование — позволяет исключить патологию вен, а в некоторых случаях – определить признаки филяриоза.
- Биоимпедансная спектроскопия – позволяет узнать данные о количестве межтканевой жидкости.
Могут также проводиться другие исследования.
Лечение лимфостаза
Если у пациента диагностирована лимфедема ног или рук, лечение должно проводиться с целью восстановления оттока лимфы, уменьшения количества лимфатической жидкости, устранения отечности. При необходимости проводится и лечение сопутствующих болезней. Очень важно, чтобы терапия проводилась комплексно. Больной должен принимать назначенные медикаменты, придерживаться низкосолевой диеты, заниматься лечебной физкультурой, носить компрессионный трикотаж. Лечение лимфостаза руки после проведенной мастэктомии предусматривает также массаж при лимфостазе руки.
Проводится лечение лимфостаза нижних конечностей в домашних условиях, а также в стационаре, если речь идет о запущенных случаях. При этом медикаментозное лечение должно проводиться строго по схеме, назначенной врачом.
Доктора
Лекарства
В обязательном порядке практикуется медикаментозное лечение лимфостаза нижних конечностей. В процессе лечения могут применяться следующие препараты:
- Флеботоники (венотоники), применяются при лимфостазе ног. Назначают лекарства Детралекс и Венарус. В группу венотоников также входят лекарства на основе конского каштана Венитан и Эскузан.
- Антикоагулянты, используются для разжижения крови и улучшения ее реологических свойств. Применяются препараты: Фрагмин, Гепарин, Варфарин, а также местные средства Лиотон, Гепатромбин и др.
- Ангиопротекторы. Применяются препараты: Флебодиа 600, Вазокет, Венолек, Диосмин, Троксерутин, Троксевазин.
- Диуретики. Поскольку у препаратов этой группы есть много противопоказаний, их при лимфостазе можно применять только по назначению врача. Используются для снятия отеков. Применяются средства Торасемид и Фуросемид.
- Ферментные препараты – применяются для снижения отечности и для противовоспалительного влияния, а также для усиления влияния препаратов из других групп. Могут назначаться средства Флогэнзим и Вобэнзим.
Процедуры и операции
Говоря о том, как лечить лимфостаз руки после удаления молочной железы и лимфостаз конечностей, следует отметить, что в ходе лечения должны применяться другие методы, обеспечивающие комплексный результат. После мастэктомии практикуется специальная гимнастика, массаж руки.
При лимфатических отеках проводится как ручной, так и аппаратный массаж. При этом отзывы свидетельствуют, что курс массажа является эффективным средством лечения, особенно на ранних стадиях.
Ванна для гидромассажа
Практикуются также другие процедуры: магнитотерапия, гидромассаж, лазеротерапия.
Определяя, как лечить вторичный лимфостаз или первичную форму заболевания, врач может также порекомендовать пациенту занятия плаванием, скандинавской ходьбой.
При лимфостазе врач может порекомендовать носить компрессионный трикотаж. Чтобы правильно подобрать такое приспособление, необходимо учесть, что основным его параметром является давление. В зависимости от этого показателя существует несколько разновидностей такого белья. Однако то, как правильно подобрать компрессионный рукав при лимфостазе или компрессионные чулки, определить может только врач. Цена компрессионного рукава или чулок зависит и от их качества, и от плотности. Специалист даст индивидуальные рекомендации по поводу ношения такого трикотажа. Компрессия позволяет улучшить лимфатический и венозный отток, контролировать объем конечности, поддерживать целостность кожных покровов.
Хирургическое лечение при лимфостазе применяется редко. Но если консервативное лечение неэффективно, то врач может назначить проведение операции. Операцию проводят сосудистые хирурги. В зависимости от индивидуальных особенностей течения болезни могут практиковаться разные типы вмешательств.
- Дебуляция — проводится резекция лимфедематозной ткани. Специалист оставляет нетронутыми нормальные ткани. Далее область операции покрывается кожными аутотрансплантатами.
- Реконструктивные подходы – это микрухирургическое лечение, направленное на восстановление нормальной работы лимфатической системы. Может проводиться реваскуляризация лимфатических узлов и создание лимфовенозных анастомозов.
Лечение народными средствами
Свекольный сок
В ходе основного лечения может практиковаться и лечение народными средствами как вспомогательное. При этом необходимо учитывать, что такие методы не могут являться основной терапией, а применять их следует только после одобрения врача. В сети можно встретить разные отзывы о лечении народными средствами, однако многие из них способны улучшить состояние больного.
-
Свекольный сок – свежеприготовленное средство помогает очистить лимфу. Необходимо пить 2 раза в день по 150 мл сока.
- Мочегонные травы – таким эффектом обладают листья смородины, ягоды шиповника. Можно также приобрести мочегонный чай в аптеке. Его пьют по 150 мл перед приемом пищи. Но в каждом конкретном случае о том, какие травы лучше применять при лимфостазе руки или ноги, лучше спрашивать у врача.
- Корень одуванчика для примочек – залить 1 ст. л. средства 0,5 л воды, варить 5 минут. Настоять полчаса, вымочить в настое полотенце и приложить к больному месту. Сверху укутать и держать полчаса. При этом ногу или руку нужно приподнять.
- Компресс из подорожника – необходимо 6 ст. л. сухого сырья подорожника залить 1 л кипятка. Далее средство кипятят на протяжении двух минут и настаивают в течение часа. Замоченное в отваре полотенце накладывают на пораженную конечность и выдерживают около часа.
- Ванночки для ног с травами — их готовят с травой череды или подорожника. 6 ст. л. сырья нужно залить водой кипятить около 5 минут. Когда средство немного остынет, развести его водой и сделать ванночку для ног продолжительностью 10-15 минут. Курс – 3 недели.
- Пиявки – считается, что пиявки улучшают снабжение крови и лимфы. На пораженные конечности рекомендуется ставить сначала 2 пиявки, потом их количество можно увеличить. В неделю проводят два таких сеанса.
Профилактика
Чтобы не допустить развития лимфостаза, людям, у которых есть склонность к таким проявлениям, необходимо обеспечить профилактику отеков еще до их первых ощутимых проявлений. В группу риска входят те, кто перенес оперативные вмешательства, люди с варикозом и болезнями почек, а также те, у кого есть генетическая склонность к лимфостазу.
Целесообразно придерживаться таких методов профилактики:
- Рационально и правильно питаться. Рекомендуется потреблять меньше соли и соленых блюд. Если отечность развивается регулярно, следует практиковать низкобелковую диету, при этом в меню должно быть много фруктов и овощей.
- Бросить курить и не употреблять алкоголь. Вредные привычки усугубляют состояние.
- Правильно подходить к вопросам гигиены. Нельзя практиковать контрастный душ, посещать сауну. Кожа при этом должна быть чистой.
- Практиковать физическую активность. При этом важно не переусердствовать с физическими нагрузками, но регулярно выполнять гимнастические упражнения.
- Следить за осанкой и носить компрессионное белье. Особенно важно носить такое белье после перенесенных операций.
- Избегать травм, порезов, солнечных ожогов, укусов насекомых.
- Не практиковать бесконтрольного приема лекарств.
При беременности
В период беременности ухудшения оттока лимфы может отмечаться вследствие нескольких причин. У будущей мамы резко увеличивается вес, а, следовательно, возрастает и нагрузка на ноги, расширяются вены, ухудшается кровоток. В итоге развиваются отеки.
Кроме того, лимфатические отеки может провоцировать гормональный дисбаланс. Когда в организме изменяется уровень гормонов, это влияет и на состояние лимфатической системы. Однако важно учесть, что при беременности отеки могут свидетельствовать и о серьезных заболеваниях. Поэтому при первых же проявлениях патологии будущая мама должна посетить врача и пройти те обследования, которые он назначит.
Диета
Очень важно организовать правильное питание при лимфостазе или лимфедеме. Скорректировав рацион питания, можно достигнуть существенного улучшения состояния при лимфостазе. Важно, чтобы в блюдах содержалось меньше соли, а те продукты, которые негативно влияют на состояние больного, лучше полностью исключить. Желательно, чтобы диета при лимфостазе нижних конечностей или руки соблюдалась длительное время, а в идеале человек должен комплексно пересмотреть свое питание.
Из меню следует полностью исключить такие блюда и продукты:
- жареные блюда (особенно мясо);
- колбасные изделия и консервы;
- сдоба, выпечка, сладкие десерты;
- маринады и соления, а также слишком острые и пряные блюда;
- алкогольные напитки.
Ввести в рацион рекомендуется следующие продукты и блюда:
- морепродукты, морская рыба, водоросли;
- овощи – сырые, тушеные и отварные, а также зелень;
- молочные продукты: йогурты, молоко, творог, ряженка и др.;
- цельные крупы, хлеб из зерна грубого помола;
- мясо нежирных сортов: говядина, курятина, кролик, курица, индейка;
- фрукты – свежие и запеченные;
- яйца.
Последствия и осложнения
Если лимфостаз не лечить своевременно, в результате могут развиваться следующие осложнения:
- язвы кожных покровов, экзема;
- рожистое воспаление;
- грибковые и бактериальные инфекции;
- лимфоангиосаркома – злокачественная опухоль лимфатических сосудов.
Кроме осложнений, связанных с физическим состоянием, у таких больных могут отмечаться трудности с подбором одежды, а также психологические проблемы из-за деформации конечностей и затруднения подвижности.
Прогноз
Отказ от лечения может стать причиной серьезных последствий, вплоть до потери функций конечности. Поэтому после установления диагноза необходимо сразу же проходить назначенную терапию, после чего на протяжении всей жизни проходить курсы поддерживающего лечения.
Список источников
- Малинин А. А. Современная концепция тактики консервативного и сочетанного лечения лимфедемы конечностей / А. А. Малинин // Ангиология и сосудистая хирургия. 2005. Т. 11. № 2. С. 61–69
- Лохвицкий СВ. Нарушения лимфоотока и их хирургическая коррекция // Хирургия. 1987. — №7. — С. 14-18.
- Яровенко Г.В. Коррекция лимфооттока при посттромбофлебитической болезни.: Дис. . канд. мед. наук.- Самара, 1998. 163 с.
Лимфостаз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Лимфостаз (лимфедема, лимфатический отек) – врожденное или приобретенное состояние, характеризующееся избыточным накоплением богатой белком жидкости в тканях c развитием стойкого отека, который сопровождается уплотнением кожи и в дальнейшем приводит к образованию язв и развитию слоновости. Среди пациентов с лимфостазом преобладают женщины.
Лимфатическая система является частью системы кровообращения и выполняет три основные функции: дренаж избыточной интерстициальной жидкости из тканей обратно в кровоток, абсорбция жира и иммунный контроль.
Лимфатические капилляры, расположенные в коже, представляют собой сплетения, которые сливаются в лимфатические сосуды в подкожной клетчатке и идут к более глубокой системе и грудному протоку.
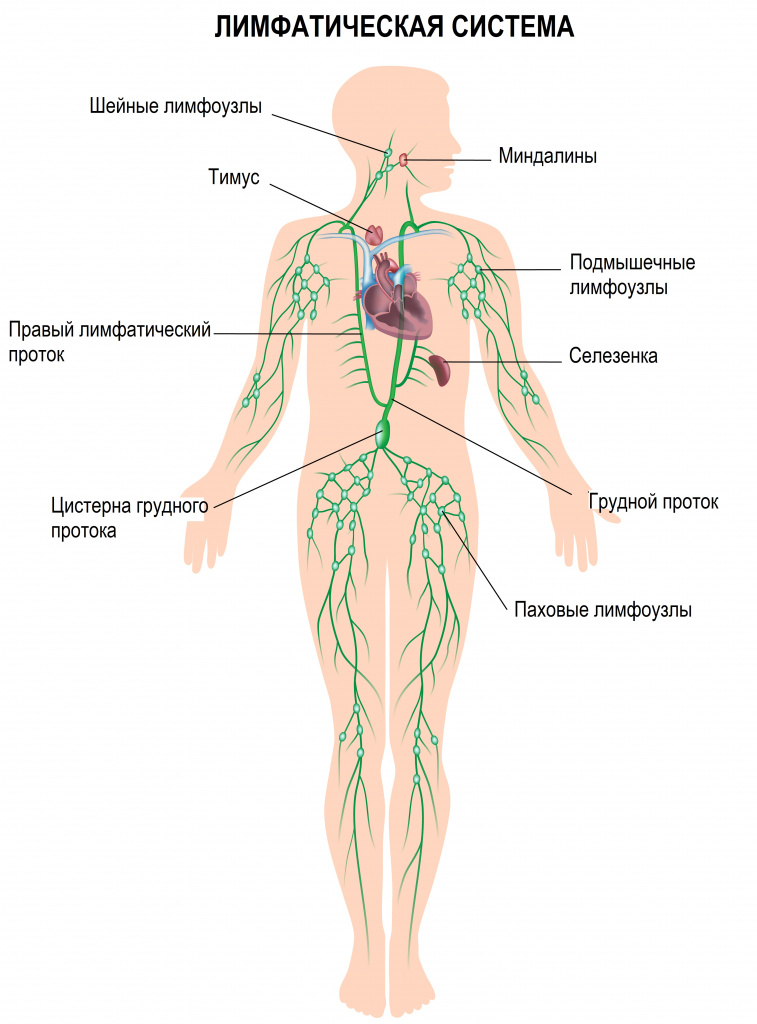
Разновидности лимфостаза
Выделяют первичный и вторичный лимфостазы.
При первичном лимфостазе первые признаки заболевания могут проявляться в детском и юношеском возрасте с характерным двусторонним поражением. При вторичном лимфостазе возраст не имеет значения, и симметричность не является характерной чертой.
В 90–95% случаев лимфостаз поражает нижние конечности.
Лимфостаз верхних конечностей развивается обычно после радикальных мастэктомий (хирургической операции по удалению молочной железы) и лучевой терапии.
При развитии лимфостаза пациент может предъявлять жалобы на отеки, поражение кожи, трофические нарушения в конечностях.
Факторы, способствующие развитию и отягощающие течение лимфостаза:
- беременность,
- выраженная нагрузка на конечность в течение ограниченного промежутка времени,
- травма,
- небольшое повреждение кожных покровов (укус насекомого, царапина).
Сопутствующие заболевания, способствующие прогрессированию лимфостаза:
- варикозное расширение вен,
- посттромбофлебитический синдром (ПТФС);
- заболевания сердечно-сосудистой системы.
По стадиям развития выделяют:
- скрытый, или субклинический лимфостаз,
- легкий лимфостаз,
- лимфостаз средней тяжести,
- тяжелый лимфостаз.
При скрытом лимфостазе имеются нарушения транспорта лимфы, но отек не определяется. Легкая стадия характеризуется наличием систематических проходящих незначительных отеков в результате интенсивных физических нагрузок или длительного пребывания в неподвижном состоянии. Ближе к вечеру отеки увеличиваются и практически исчезают к утру или после отдыха. Кожа конечностей не изменена, бледная; при надавливании тестоватой консистенции, остается ямка.
Средняя тяжесть лимфостаза характеризуется отеками, которые не исчезают после ночного отдыха. Кожа конечностей становится натянутой, уплотненной, плохо смещаемой. При надавливании ямка не остается, появляется болевой синдром.
При тяжелой форме нарушения лимфооттока изменения приобретают необратимый характер. Конечность изменяет контуры, пропорции, развивается так называемая слоновость. Появляются повышенная потливость, гипертрихоз (избыточный рост волос), гиперкератоз (аномальное утолщение верхнего слоя кожи), папилломатоз (образование множественных папиллом), разрастание ткани в виде бесформенных бугров, разделенных глубокими складками.
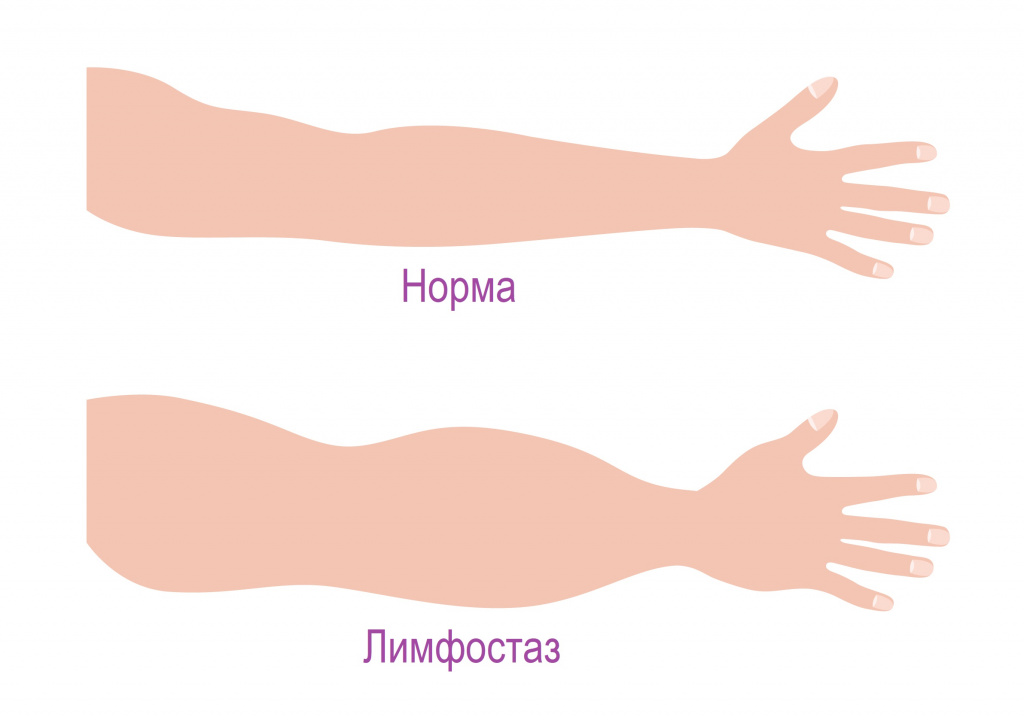
- рожистое воспаление;
- грибковое поражение кожи;
- эритродермию – генерализованное диффузное воспаление кожи, сопровождающееся ее гиперемией, формированием папул, булл и пустул, которые эрозируют, обладают тенденцией к слиянию и периферическому росту;
- гиперкератоз;
- расширение лимфатических сосудов, лимфатические кисты, свищи лимфатических протоков;
- деформирующий остеоартроз, контрактуры;
- экзему;
- лимфорею – итечение лимфы на поверхность кожи;
- трофические язвы;
- гнойно-септическую инфекцию.
Возможные причины лимфостаза
Лимфостаз возникает из-за нарушенного баланса между образованием лимфы и ее оттоком от тканей конечностей и органов.
Выделяют следующие причины развития лимфостаза:
- Первичные, как результат нарушения развития лимфатической системы: аплазии (атрезии), гипо- и гиперплазии, фиброз лимфатических узлов, отсутствие лимфатических сосудов, узлов.
- Вторичные: доброкачественные и злокачественные опухоли лимфатической системы, травмы (механические повреждения, ожоги, радиационное облучение и т.д.) с повреждением лимфатических сосудов, малоподвижный образ жизни пациента (в основном, у лежачих больных), хронические заболевания с венозной недостаточностью и осложненные посттромбофлебитической болезнью, стафилококковые и паразитарные инфекции (филяриоз), рожистое воспаление нижних конечностей, ожирение, синдром Клиппель-Треноне (редкое, тяжелое, врожденное сосудистое заболевание, относящееся к группе комбинированных сосудистых мальформаций), микрососудистые нарушения на фоне других заболеваний.
К каким врачам обращаться при лимфостазе
Диагностику, профилактику и лечение лимфостаза проводит врач-лимфолог в тесной связи с врачом-флебологом. Могут быть рекомендованы консультации других специалистов:
хирурга
,
акушера-гинеколога
,
маммолога
,
онколога
, эндокринолога, нефролога, кардиолога.
Диагностика и обследования при лимфостазе
Лимфостаз устанавливают на основании жалоб, осмотра пациента, истории жизни и болезни. При опросе больного могут быть выявлены хирургические вмешательства и травмы, онкологические заболевания, воспалительные процессы, патологии вен и артерий, иммобилизация на фоне ортопедических или неврологических процессов. Кроме того, врач обращает внимание на наличие симметричных или асимметричных, локальных или распространенных, дистальных или проксимальных отеков.
Кожный покров может быть бледным, синюшным, мраморным или гиперемированным. Отмечается сухость или излишняя потливость кожи.
Для подтверждения диагноза используют инструментальные методы исследования:
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) при лимфостазе позволяют измерить толщину кожи и подкожно-жирового слоя, определить границу между подкожной жировой клетчаткой и мышцами, проследить ход сосудов, оценить их состояние, степень фиброзной перестройки ткани и состояние лимфатических узлов. МРТ дает возможность исключить другие причины отека конечностей и обструкции лимфопротоков (новообразования мягких тканей), оценить наличие жидкости и ее характера в мягких тканях конечностей, помогает отличить лимфостаз от других форм отеков.
- Ультразвуковое исследование помогает исключить венозную патологию и иногда обнаружить признаки филяриоза: УЗИ вен нижних конечностей (допплер), УЗИ вен верхних конечностей (допплер).
УЗИ вен нижних конечностей (допплер)
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразова�…
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Что делать при лимфостазе
С целью стабилизации состояния при лимфостазе рекомендовано:
- гипокалорийная диета и нормализация веса;
- избегать повреждений конечностей (порезов, ожогов, ссадин, мозолей, заусенец и т. д), ожогов, избыточной инсоляции, чтобы не допустить присоединения вторичной инфекции;
- по возможности избегать инвазивных процедур (забора крови, инъекций) на больной конечности;
- не допускать физических перегрузок конечностей;
- обеспечивать приподнятое положение пораженной конечности во время ночного сна и около одного часа в течение дня;
- использовать индивидуально подобранный компрессионный трикотаж;
- проводить регулярные занятия лечебной гимнастикой по 10-15 минут несколько раз в день, посещать плавательный бассейн не менее 1 раза в неделю;
- наблюдение у ангиохирурга 1 раз в год.
Лечение лимфостаза
Цель терапии лимфостаза – улучшение качества жизни и уменьшение (или стабилизация) отека пораженной конечности.
Консервативное лечение показано на ранних стадиях лимфостаза и при отсутствии выраженных изменений тканей.
Оно направлено на уменьшение образования лимфы, улучшение лимфоциркуляции и реологии крови, нормализацию трофической функции тканей, предупреждение фиброзной перестройки, усиление регенерации, профилактику рожистых воспалений.
В зависимости от тяжести состояния могут быть рекомендованы:
- мануальный лимфодренаж;
- компрессионный трикотаж (эластичные изделия низкой степени растяжения, с классом компрессии от 20 до 60 мм рт. ст. 2-4-й степени); компрессионное белье следует менять каждые 4-6 месяцев; эластичные бинты при неправильном применении могут быть бесполезны или вызвать ухудшение состояния;
- компрессионная терапия;
- тщательный уход за кожей (гипоаллергенный увлажняющий крем 1-2 раза в день, незамедлительная обработка порезов или ссадин, использование репеллентов для предотвращения укусов насекомых, в солнечную погоду применение солнцезащитных средств с высоким фактором защиты, отказ от посещения бань и саун), а при наличии признаков воспаления обращаться к врачу;
- медикаментозное лечение:
- антибактериальная терапия показана при трофических язвах;
- препараты, улучшающие лимфовенозную гемодинамику, периферическое кровообращение и микроциркуляцию.
В тяжелых случаях, не поддающихся консервативному лечению, может потребоваться хирургическое вмешательство:
- лимфовенозное шунтирование (лимфодренирующие операции);
- дермолипофасциэктомия;
- липосакция;
- их сочетание (комбинированные операции).
В послеоперационном периоде при лимфостазе рекомендуется ношение эластичных чулок в течение 6–12 месяцев, а также поддерживающая консервативная терапия.
Источники:
- Макарова Н.П., Ермолаев В.Л. Эволюция взглядов на лечение лимфедемы (обзор литературы) // Вестник Уральского государственного медицинского университета. – Выпуск 1–2. – 2016. – С. 92-10.
- Алексеев С.А. Нарушения лимфатического оттока : лимфостаз, лимфедема : учеб. метод.пособие / С.А. Алексеев, П.П. Кошевский. Минск: БГМУ, 2016. – 20 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9833
04 Февраля
-
9725
04 Февраля
-
10625
16 Января
Похожие статьи
Прыщи на лице
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Жирные волосы
Жирные волосы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Зеленый кал
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Неприятный запах изо рта
Галитоз – медицинский термин, применяемый для описания неприятного запаха изо рта.
Неприятный запах изо рта может стать причиной социальных и психологических проблем. Люди, страдающие галитозом, испытывают трудности при создании семьи, трудоустройстве и повседневном общении с окружающими людьми.
Лечение лимфостаза
Снятие отеков, восстановление оттока лимфы от конечностей
Зоны: руки, ноги Лечение лимфостаза (лимфедемы)
Цена: от 900 рублей
Лимфостаз (лимфедема, слоновость) – патология лимфатической системы, при которой в тканях накапливается жидкость (лимфа). Лечение лимфостаза представляет сложную задачу, поскольку требует сочетания различных медицинских методик. Основные цели лечебной терапии – улучшение оттока лимфы по поверхностным лимфатическим сосудам, уменьшение отека и предупреждение развития осложнений.
Лечение слоновости на ранних стадиях помогает предупредить серьезные осложнения, которые могут привести к инвалидности или летальному исходу. Если болезнь находится во второй или третьей стадии, то пациенту тем более необходима медицинская помощь!
К сожалению, лимфедема плохо поддается лечению. Необходим системный и комплексный подход. Эффективность зависит как от квалификации врача и оснащенности медициснкого учреждения, так и от соблюдения пациентом всех рекомендаций. В этом случае удается добиться стойкой ремиссии и поддержания хорошего результата лечения.
В нашей клинике разработана программа комплексной терапии, помогающая пациентам с лимфедемой как нижних, так и верхних конечностей. Мы используем нехирургический метод лечения, включающий курс процедур, направленных на снятие отека, боли и воспалительного процесса, а также на активизацию восстановительных сил организма.
Что мы лечим:
- Лимфостаз верхних конечностей
- Лимфостаз нижних конечностей
Наши пациенты имеют возможность лечиться амбулаторно, а также в условиях комфортабельного стационара «Клиники доктора Груздева» – под круглосуточным наблюдением высококвалифицированного медицинского персонала. Второй вариант более удобен для людей, которым трудно ходить в клинику на процедуры каждый день.
Лечение лимфостаза. Методики
ИНФУЗИОННАЯ ТЕРАПИЯ (капельницы)
цена: от 1200 рублей
длительность: 30-90 минут
Сосудистые капельницы – инъекционное введение препаратов, помогающих наладить правильную работу сосудистой системы. Основное преимущество методики в том, что необходимые лекарственные препарат доставляются прямо в кровь пациента. Состав капельницы подбирается индивидуально для каждого человека в зависимостии тяжести болезни, состояния пациента, сопутствующих заболеваний.
ПРЕССОТЕРАПИЯ
цена: 1200 рублей
длительность: 35-45 минут
Прессотерапия – лимфодренажный аппаратный массаж. В процессе процедуры обеспечивается перемещение подаваемого в манжеты давления в направлении естественного движения лимфы в сторону туловища, что облегчает отток застойной жидкости из отечных тканей конечностей. В результате курса процедур спадают отеки, уменьшаются боли, проходят судороги и усталость ног. Лимфатические сосуды вновь начинают работать. Значительно повышаются функциональные возможности нижних конечностей, их устойчивость к нагрузке.
ЛИМФОТРОПНЫЕ БЛОКАДЫ
цена: 900 рублей
длительность: от 20 минут
Лимфотропные блокады – введение лекарственных растворов путем подкожных или внутримышечных инъекций в область, где сосредоточены ближайшие к патологическому очагу лимфатические узлы и сосуды. Этот способ введения позволяет добиться максимальной концентрации препарата в пораженном органе, снизить суточную и курсовую дозы лекарства, избежать побочных системных эффектов.
цена: 1320 рублей
длительность: 30 минут
ВЛОК (внутривенное лазерное облучение крови) – уникальная технология улучшения свойств крови. Укрепляет стенки сосудов, повышает их эластичность. Усиливает клеточный иммунитет, стимулирует восстановительные процессы. Активирует лейкоциты, стимулирует иммунный ответ и повышает способность клеток подавлять воспаление. В свою очередь это ведет к уменьшению болевых ощущений. Лазер помогает укрепить стенки сосудов, повысить их эластичность. Благодаря этому проходят застойные явления в венах, с конечностей сходят отеки, исчезает тяжесть в ногах.
БАНДАЖИРОВАНИЕ
цена: от 1530 рублей
длительность: 30-60 минут
Бандажирование – компрессионная терапия, наложение специализированных эластичных бинтов на пораженную конечность. При этом используется особая техника наложения, которая обеспечивает равномерность натяжения бинтов. Благодаря этой терапии можно добиться снижения отечности выше 50%.
ОЗОНОТЕРАПИЯ
цена: 1150 рублей
длительность: около 30 минут
Наружная озонотерапия – метод аппликационного применения газа озона (измененной формы кислорода). Его применяют в медицине для стимуляции восстановительных функций организма и в качестве антисептика. Пациентам с лимфедемой данная процедура назначается в случае, если у них наблюдается лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Озон устраняет микробы, ускоряет заживление, снимает боль, позволяет снизить дозировки лекарственных средств и сократить сроки лечения.
Показания к лечению лимфедемы
Основное показание к лечению лимфостаза – застой лимфы. Стоит отметить, что на ранней стадии распознать болезнь очень сложно. Человек списывает отеки и дискомфорт на временные неудобства. Однако болезнь продолжает медленно подрывать здоровье.
Симптомы застоя лимфы
- Первые симптомы застоя лимфы проявляются выраженной отечностью – ближе к вечеру. Конечность становится похожей на колонну: лимфостаз приводит к потере естественной формы рук и ног. Кожа натягивается, при этом возможно появление болевых ощущений. Ухудшается подвижность суставов. Рисунок вен на руках и ногах исчезает. Кожа становится более темная и грубая, по структуре похожая на апельсиновую корку.
- На второй стадии отеки рук и/или ног появляются чаще.Беспокоят тяжесть и боль в конечностях. При нажатии на кожу в месте отека можно увидеть вмятину, которая постепенно выравнивается. Кожа заметно грубеет.
- Третья стадия характеризуется потерей естественной формы конечностей. На коже могут появляться трофические язвы, а позже – некроз.
Врачи «Клиники доктора Груздева» не отказывают в помощи пациентам с запущенными формами заболевания, с осложнениями лимфостаза, а также людям в возрасте 70+. В нашем медицинском центре вы получите грамотную и квалифицированную консультацию, информативное обследование и комплексное лечение.
Важно знать: даже в запущенных случаях пациенту с лимфостазом можно и нужно помочь!
Жидкость составляет примерно 3/5 от массы человеческого тела. Приблизительно 70% ее находится в клетках, остальная часть – во внеклеточном пространстве. Клеточная и внеклеточная жидкости постоянно обмениваются электролитами и прочими веществами, принимающими участие в обмене веществ. Обычно отек лица рассматривается как повышенное количество жидкости во внеклеточном матриксе. Она представляет собой диализат крови, с минимальным содержанием белка и сухого вещества.
Отекание – это патологическое состояние, являющееся результатом переизбытка жидкости и нарушений водного обмена. Механизм их развития простой: жидкость не удерживается в крови, просачиваясь в межклеточный матрикс и вызывая опухание тканей. При этом отечность далеко не всегда обнаруживается при визуальном осмотре и пальпации. Жидкость может скапливаться во внеклеточном пространстве и не вызывать отека подкожной соединительной ткани. В таких случаях говорят о скрытой отечности или о задержке жидкости. Данный вид отеков на лице можно обнаружить только косвенными методами: к ним относятся измерение массы тела, количества употребляемой и выделяемой жидкости, контроль действия мочегонных средств. При некоторых патологиях, при которых появляются припухлости, жидкость может скапливаться в самой клетке. Это, в первую очередь, касается отечности, вызванной сердечной недостаточностью, при которой объем жидкости в клетках может увеличиваться на 25-35%.
Припухлости, которые не проходят, всегда говорят о начале патологического процесса в организме. Постоянные и продолжительные скопления жидкости опасны и для женщин, и для мужчин.
Припухлости могут сигнализировать о заболеваниях почек, кровеносной и сердечно-сосудистой систем, а также о гормональных нарушениях и аллергических реакциях.
Причины отеков на лице
Отечность лица – не заболевание, а лишь симптом различных патологических состояний или функциональных нарушений, которые сопровождаются избыточным скоплением жидкости в полостях и тканях:
• заболеваний почек — гломерулонефрита, нефротического синдрома, почечной недостаточности;
• нарушений работы сердца – сердечной недостаточности;
• поражения вен (варикозной болезни, воспалений, тромбоза);
• болезней печени – цирроза , закупорки печеночных вен;
• заболеваний эндокринной системы: гипотиреоза, сахарного диабета;
• тяжелых онкологических заболеваний;
• алиментарной дистрофии;
• аллергических реакций – укусов насекомых, контакта с аллергенами.
При этом многие считают, что устранить этот неприятный симптом можно, просто снизив количество потребляемой жидкости. Действительно, иногда отеки на лице возникают на фоне обильного питья, однако нередко припухлости являются как раз результатом нехватки воды. Именно обезвоживание может привести к нарушению обмена веществ. Дегидратация приведет к тому, что организм начнет реагировать на любую жидкость: даже 2 чашки чая станут причиной отечности лица.
Еще один важный момент – качество потребляемой жидкости. Необходимо, чтобы основой питья была обычная чистая вода. Если в течение дня пить только чай, кофе, сладкую газировку – появление отека неизбежно. Такие напитки содержат вещества, способствующие задержке, а не выводу жидкости. Это неизбежно приводит к нарушению оттока и отекам лица.
Нарушение водного баланса – основная причина появления отечности у здоровых людей, однако далеко не единственная. Припухлости лица могут также возникать из-за следующих факторов:
• Рацион. Определенные продукты задерживают жидкость в организме. Речь идет, главным образом, о соли – чрезмерное употребление натрия приводит к появлению отечности лица и конечностей. Пагубное влияние на водный баланс оказывают также острая и жирная пища, простые углеводы (сладости), жареная еда.
• Режим питания. Человек может пропустить завтрак, в течение дня может питаться только фаст-фудом или сильно переедать на ночь. Такой режим неизбежно вызывает отеки на лице, которые проявляются ближе к утру.
• Лишний вес. Избыточная масса тела пагубно влияет на организм в целом, и если на фоне лишнего веса часто отекает лицо – это можете свидетельствовать о сбоях в работе сердечно-сосудистой системы.
• Переутомление. Недостаток сна часто приводит к появлению отечности. Как правило, лицо в таких случаях отекает с утра.
• Беременность. В период вынашивания плода происходит перестройка женского организма, меняется обмен веществ, часто наблюдаются нарушения работы со стороны почек. Это становится причиной отека не только лица, но и других частей тела.
Отечность, возникающая под воздействием вышеперечисленных факторов, полностью исчезает сама в течение 1-2 часов. Также она носит нерегулярный характер и может появляться с разной интенсивностью в разные дни. Если же отечность наблюдается ежедневно, плохо сходит (например, только после приема мочегонных средств) и сопровождается другой симптоматикой, нужно пройти медицинское обследование.
Виды отечности
Врачи клиники «Качество жизни» занимаются лечением при отеках различного генеза:
• При заболеваниях сердца. В таких случаях лицо отекает медленно, в течение нескольких недель или даже месяцев. Припухлости зачастую симметричны, нарастают в вечернее время. Как правило, на начальных стадиях они возникают на ногах, в тяжелых случаях – распространяются на абдоминальную область и лицо. Кожные покровы зачастую очень холодные, а припухлости плотные. При таких отеках наблюдается одышка, которая усиливается в горизонтальном положении, низкая переносимость физических нагрузок. Иногда наблюдается тахикардия, бледнеют губы. По мере компенсации недостаточности припухлости уменьшаются или исчезают.
• При венозной недостаточности. Как правило, таким отекам лица тоже характерно проявление в вечернее время, они сопровождаются чувством тяжести, усталости. Поначалу отекают ноги, потом лицо, в тяжелых случаях на коже появляются трофические изменения – истончение, зуд, покраснения, шелушение.
• При заболеваниях почек. Они могут развиться очень быстро – меньше, чем за сутки. Припухлости появляются преимущественно вокруг глаз, особенно они заметны утром после пробуждения. Реже они локализируются на ногах и брюшной стенке. При изменении положения тела быстро смещаются. Часто наблюдается скопление жидкости — асцит или гидроторакс. Отечная кожа становится мягкой или плотной, бледнеет и сушится. При патологиях почек может уменьшаться количество выделяемой мочи, меняться ее цвет, состав и консистенция. Иногда в моче может появляться кровь и белок. Начинает болеть в области поясничного отдела. Среди неспецифических проявлений – головные боли, слабость. Одышки и увеличения печени зачастую не наблюдается. К почечным отекам могут приводить перенесенные инфекционные заболевания (тонзиллит, вирусные инфекции), а пациенты с такими нарушениями должны наблюдаться и лечиться у профильных специалистов – ревматологов, нефрологов.
• Отеках аллергического происхождения. Они развиваются очень быстро (всего за несколько минут) и носят регионарный характер. Такие нарушения возникают в результате контакта с аллергенами и локализуются на разных частях лица – глазах, веках, слизистых, губах. Иногда они могут проявляться на руках, сгибах локтей и коленей. При аллергических отеках возможен зуд, различные высыпания. В тяжелых случаях спазм бронхов может затруднить дыхание (зачастую на выдохе). Отекание гортани может вызвать удушье и угрожать жизни, поэтому склонным к таким реакциям пациентам нужно быть готовыми к опасным ситуациям. Важно заранее обсудить с врачом перечень лекарств, которые позволят благополучно дождаться скорой помощи и всегда иметь их под рукой.
Кроме того, отекать лицо может и при заболеваниях ЛОР-органов. Отекание провоцируют воспалительные процессы в носоглотке, горле и гайморовых пазухах. В таких случаях наблюдается общее ухудшение состояния, головные боли, повышенная температура, насморк или кашель. Симптом может пройти лишь после устранения очага инфекции. Если болезнь хроническая, проявления отека кожи лица возможны лишь в периоды обострений.
Нередко лицо отекает и вследствие стоматологических заболеваний. К этому могут привести кариес, воспалительные процессы в ротовой полости, кисты и другие нарушения. В таких случаях отекает не все лицо, а только одна зона – в районе челюсти. Без стоматологического вмешательства припухлость не пройдет, а будет только расти.
Еще одна причина – эндокринные заболевания. При недостатке гормонов щитовидной железы (гипотериозе) возникают характерные припухлости, локализованные в верхней части лица, на плечах или нижних конечностях. Также может опухать язык, существенно увеличиваться шея. Такие симптомы требуют срочной консультации эндокринолога, так как гипотериоз может нанести непоправимый вред здоровью.
Локализация отеков позволяет говорить о причинах их возникновения:
•Скопление жидкости в лобной области может говорить об остеомиелите (опухоли Потта) с периостальным абсцессом (редко).
•Опухшие веки нередко свидетельствуют о наличии глазных заболеваний – конъюнктивита, ячменя, халазиона, воспаления слезного мешка, а также об орбитальных осложнениях синусита. К последним относятся периостальные абсцессы, орбитальные воспаления мягких тканей и орбитальный абсцесс.
•Припухлость щек. Локализация скопления жидкости в этой зоне может свидетельствовать об одонтогенном инфильтрате/абсцессе щеки, роже или остеомиелите челюсти (очень редко) как осложнение верхнечелюстного синусита.
•Припухлость околоушной железы. Часто скопление жидкости в этой части лица говорит о наличии общего воспаления слюнных желез, рецидивирующего паротита, бактериального острого паротита или околоушного лимфаденита, вызванного атипичными микобактериями.
•Основание носа и верхней губы чаще всего отекает при ушибах.
• Припухлости подчелюстной области у новорожденных могут говорить о воспалении соединительной ткани
• Опухоли в области подбородка – синдром Людвига.
Лицо также может отекать в результате воспалений и глубоких инфекций кожи, которые возникают как осложнение фолликулита, воспаления потовых или сальных желез.
В таких случаях требуется местная антибактериальная терапия, поскольку из-за анатомической связи этого участка с сосудами мозга воспалительные процессы могут спровоцировать угрожающее жизни состояние.
Лимфатические отеки кожи лица
Лимфоотеки (лимфостазы) – это патологическое состояние лимфатической системы, сопровождаемое затруднением или нарушением оттока лимфы. В результате лимфатическая жидкость начинает задерживаться в тканях. Чаще всего нарушение наблюдается у женщин в возрасте 30-40 лет. Несмотря на то, что наиболее распространенной формой лимфостаза является лимфостаз ног, при нарушении оттока лимфы также может отекать и лицо.
Существует 3 стадии развития нарушения:
1. Припухлость едва заметна, может возникать или проходить спонтанно.
2. Припухлость становится необратимой, поскольку начинает расти соединительная ткань. Это сопровождается болезненными ощущениями.
3. Стадия необратимых изменений. Лицо теряет свои очертания, увеличивается масса тела.
Лимфоотеки могут возникать при варикозной болезни и венозной недостаточности, доброкачественных и злокачественных опухолях лимфатической системы, после операций по удалению лимфатических узлов, на фоне ожирения, почечной или сердечной недостаточности.
Симптомы лимфоотеков:
• отекают конечности и лицо (припухлости систематически появляются и исчезают, со временем продолжительность отечной стадии увеличивается);
• на месте припухлости кожа уплотняется и натягивается;
• надавливание пальцем на пораженную область остаются следы, которые долго не исчезают;
• лицо теряет свою форму.
Лечение при лимфоотеках включает консервативные и хирургические методы. Оперативное вмешательство показано в случае отсутствия эффективности консервативной терапии – медикаментозного лечения, основанного на приеме флеботоников, иммуностимуляторов, ангиопротекторов, лимфодренажного массажа и компрессионной терапии. Врач может назначить физиотерапевтические процедуры, лечебную физкультуру и плавание, чтобы убрать отек с лица.
Пациентам с заболеваниями лимфатической системы нужно понимать, что профилактика нарушений для них является важнейшей задачей на всю жизнь. В качестве профилактических мер выступают гимнастика и специальные упражнения, жесткое ограничение соли и продуктов, содержащих натрий, исключение табака и алкоголя, частые прогулки пешком.
Нарушения, связанные с отеками век
Припухлости вокруг глаз – распространенная проблема, которая не просто доставляет дискомфорт, но и может свидетельствовать о серьезных нарушениях. Они представляют собой накопление чрезмерного количества жидкости в области рыхлой соединительной ткани клетчатки. В результате вокруг глаз образуются существенные припухлости.
Изначально зона вокруг век подвержена появлению отечности. Это обусловлено особенностями структуры подкожной жировой прослойки. Кроме того, в этой области лица находится множество кровеносных сосудов. Припухлость вокруг глаз – тревожный признак того, что в организме произошел сбой работы внутренних органов. Эстетика очень важна, однако многие забывают о важности здоровья перед красотой лица. Косметолог избавит лишь от внешних проявлений патологии, что со временем может привести к серьезным внутренним осложнениям.
Однако не во всех случаях припухлости свидетельствуют о заболевании. Чрезмерное потребление жидкости или соленых продуктов также может вызывать припухлости, однако они самостоятельно проходят в течение суток и не требуют медицинского вмешательства. К специалисту следует обращаться, если нарушение приняло систематический характер.
Припухлости вокруг глаз делятся на следующие типы:
• Воспалительные. Они возникают в результате бактериального поражения глаз. Патогенная атака приводит к скоплению гноя и припухлости век. Визуально это нарушение выглядит как покраснение подвижных складок вокруг глаз и уплотнение в очаге воспалительного процесса.
• Аллергические. При таких отеках внешние раздражители попадают непосредственно на слизистые глаз или вместе с пищей. Самой агрессивной формой патологии является отек Квинке – лицо, тыльная сторона ладоней, шея и стопы сильно опухают. Нарушение часто сочетается с пищевой аллергией, бронхиальной астмой, крапивницей.
• Травматические. Они возникают в результате повреждения глаз, нервных тканей и мышц лица. При таких отеках веко становится более объемным.
• Реактивные. Они возникают вследствие воспалительной реакции в области околоносовых пазух.
Таким образом, припухлости вокруг одного или двух глаз могут быть вызваны инфекцией или заболеванием век. Самыми распространенными из них являются ячмень, конъюнктивит, блефарит, инфекция слезного канала, кератит и синдром сухого глаза. Так, при ячмене воспаляется ресничная луковица, в месте пораженного века образуется гнойник.
Конъюнктивит сопровождается воспалением слизистой оболочки глаза, а блефарит – воспалением ресничных краев век. При этих нарушениях наблюдаются жжение, зуд, припухлости и покраснения.
При синдроме сухого глаза снижается или полностью прекращается выделение естественной слезы.
Другие причины
Помимо указанных причин, припухлость в области лица может свидетельствовать о заболеваниях внутренних органов:
• Нарушении работы печени. Нарушается циркуляция жидкости, которая скапливается в абдоминальной области, увеличивается живот. Постепенно припухлости образуются в области лица.
• Межпозвоночной грыже шейного отдела. На начальной стадии данного нарушения начинает отекать в области нижних век (результат нарушения венозного оттока). Затем развивается скованность движений головы и возникает сильный болевой синдром.
• Патологиях дыхательных органов. Воспалительные процессы в легких и носовой полости вызывают припухлости одного глаза, который ближе всех расположен к очагу воспаления.
• Нарушения гипофиза, которые сопровождаются гормональным сбоем. Это приводит к скоплению избыточной жидкости в организме и формированию припухлостей в области лица. Зачастую они проявляются утром и спадают ближе к вечеру.
При формировании припухлостей, особенно если они хронические, следует сразу же обратиться к врачу. Для установления истинной причины нарушения будут назначены лабораторные, инструментальные и функциональные исследования.
Как избавиться от отеков
Чтобы избавиться от припухлостей, необходимо устранить не только само скопление жидкости, а вылечить основную болезнь-первопричину. Традиционная медицина предлагает медикаментозное или хирургическое лечение, но избавиться от проблемы в некоторых случаях можно без лекарств и операций.
Здесь на помощь приходит остеопатия – система диагностики и лечения заболеваний, в основе которой лежит представление о том, что решающее значение имеют связи между работой органов и мышечно-скелетной структурой. Остеопатическая коррекция направлена на исцеление организма, а не на конкретную проблему. Припухлости проходят, когда кости черепа, позвонки и суставы занимают свое анатомически верное положение. В результате внутренние органы работают слаженно, укрепляется иммунитет, нормализуется функционирование мочеполовой системы и гормонов, лицо перестает отекать.
Остеопатическое лечение в клинике «Качество жизни» улучшает обмен веществ и пищеварение, воздействуя на все системы и органы. Оно эффективно устраняет все негативные проявления заболеваний, в том числе припухлости, нарушения работы желудочно-кишечного тракта и опорно-двигательной системы. Остеокоррекция не имеет противопоказаний и может проводиться даже беременным женщинам и младенцам. Работа с мягкими тканями нормализует кровообращение и лимфоток, устраняет патологические процессы.
Помимо остеопатии в нашей клинике применяются следующие методы лечения:
• Лимфодренажный массаж. Он направлен на улучшение оттока лимфы, ускорение обменных процессов и стабилизацию работы центральной нервной системы.
• Лечебная физкультура. Она позволяет восстановить функциональные возможности органов и систем, нормализует работу окружающих тканей, укрепляет мышечный аппарат, облегчает или полностью устраняет болевой синдром. Занятия строго контролируются врачом и проходят в специально оборудованных залах клиники.
• Мануальная терапия. Ее действие направлено, в первую очередь, на позвоночник, межпозвонковые диски и кости. Она воздействует на весь организм в целом, тормозит или останавливает развитие болезней.
• Кинезиотерапия – лечение движением. Комплексы статических, динамических и функциональных упражнений помогают скорректировать патологические индивидуальные стереотипы движений и сформировать правильные. Они создают оптимальные условия для выздоровления и реабилитации.
Сочетание разных методов способствует восстановлению и устранению припухлостей за счет улучшение кровообращения и лимфотока. При остеопатическом лечении чуткие руки врача мягко и безболезненно «прослушивают» ткани, проверяют эластичность и подвижность суставов. Поскольку в организме все связано, проблемы в работе органов и тканей приводят не только к скоплениям жидкости, но и к изменениям в костно-мышечной структуре. Мануальное мышечное тестирование проверяет реакцию мускулатуры во время движения. Это позволяет специалисту направить лечение в нужном направлении.
Своевременное обращение к доктору – залог скорейшего выздоровления. Поэтому если начинает систематически отекать лицо, сразу же посетите врача.