Застой желчи — состояние, которое называют холестазом. Оно сопровождается накоплением в крови веществ, при нормальных условиях выводимых с желчью. Холестаз не является самостоятельным заболеванием: это синдром, возникающий при нарушении функций печени и желчевыводящих путей.
- Что происходит при холестазе?
- Причины застоя желчи
- Формы и виды холестаза
- Проявления
- Осложнения
- Диагностика
- Лечение
Что происходит при холестазе?
При холестазе существенно замедляется или полностью прекращается процесс оттока желчи из внутрипеченочных или внепеченочных протоков. Такой синдром может возникать в любом возрасте, но чаще его выявляют у мужчин старше 40 лет, которые не придерживаются принципов здорового образа жизни. У детей застой желчи возникает очень редко.
Консультация с психологом уже через 4+ часа. -30% на первую сессию. «Зигмунд Онлайн».
Отдельно рассматривают такую форму нарушения, как холестаз беременных. Этот синдром не слишком распространен и характеризуется полным восстановлением системы желчевыводящих путей после родов.
При застое желчи ее компоненты (липиды, билирубин) попадают в кровоток и накапливаются в гепатоцитах и желчевыводящих путях. Они оказывают токсическое действие на клетки печени, вызывая нарушение их функций.
При длительно существующем холестазе есть риск развития билиарного фиброза и билиарного цирроза.
Причины застоя желчи
Застой желчи связан с такими причинами, как:
- Инфекционное поражение печени (вирусный гепатит, инфекционный мононуклеоз).
- Врожденные метаболические нарушения (муковисцидоз, галактоземия).
- Глистные инвазии в желчных протоках. Здесь часто паразитируют лямблии и черви описторхисы.
- Присутствие камней в желчном пузыре или протоках, нарушающих проходимость.
- Сдавливание желчного пузыря или желчевыводящих путей опухолью либо кистой.
- Анатомические особенности желчного пузыря или протоков (перегиб, врожденное или приобретенное заращение).
- Злоупотребление жирной и острой пищей.
- Повреждение печени токсическими веществами (отравление ядами, тяжелыми металлами).
- Злоупотребление алкоголем.
Нарушение оттока желчи чревато нарушением пищеварения и развитием вторичного воспаления в печени и желчных путях, нарушением функций поджелудочной железы.
Формы и виды холестаза
Холестаз проявляется в двух формах: внутрипеченочной и внепеченочной. В первом случае нарушение оттока желчи обусловлено снижением ее выработки и выделения в желчные капилляры, во втором — непроходимостью желчных путей из-за их закупорки камнями или сдавливания опухолями.
Внутрипеченочный холестаз, в зависимости от степени поражения, подразделяют на внутридольковый (печеночно-канальцевый) и междольковый (протоковый).
В зависимости от механизма развития, различают такие виды холестаза:
- Парциальный. Для него характерно уменьшение количества вырабатываемой желчи.
- Тотальный. Желчь не поступает в двенадцатиперстную кишку.
- Диссоциативный. В организме уменьшается количество веществ, необходимых для полноценной выработки желчи.
По характеру течения различают острый и хронический холестаз.
Отдельно рассматривают застой желчи при беременности. Этот синдром возникает обычно в третьем триместре. Кожный зуд при этом не слишком выражен. Безжелтушные формы протекают легко, а последствия холестаза проходят самостоятельно через 2 недели после родов. В более редких случаях, когда застой желчи имеет раннее начало (до 25-27 недели беременности) и сопровождается выраженной желтухой, возможны осложнения при родах.
Проявления
Застой желчи сопровождается такими симптомами:
- сильный кожный зуд, который беспокоит преимущественно в ночное время, а также после контакта с теплой водой;
- раздражительность и бессонница, вызванные зудом;
- боль и чувство распирания в правом подреберье;
- вздутие живота;
- тошнота и рвота;
- появление на коже спины и груди ксантом — утолщенных огрубевших участков коричневого или желтого цвета;
- изменение цвета кожи и видимых слизистых оболочек на темно-желтый (при избытке в крови прямого билирубина);
- потемнение мочи;
- обесцвечивание кала;
- ощущение горечи во рту;
- учащение стула, который становится жидким и приобретает особенно неприятный запах;
- повышенная кровоточивость, обусловленная нарушением усвоения жирорастворимых витаминов (в частности, витамина К).
Так как нарушение выведения желчи нарушает процесс всасывания витаминов, возникают симптомы гиповитаминоза: повышенная утомляемость, снижение работоспособности, сухость кожных покровов, мышечная слабость.
Осложнения
Если не начать лечение при застое желчи своевременно, холестаз может перейти в хроническую форму. На это указывает наличие синдрома в течение 6 месяцев и более.
К последствиям холестаза относят:
- нарушения в работе пищеварительной системы;
- печеночную энцефалопатию;
- печеночную недостаточность;
- массивные внутренние кровотечения;
- цирроз;
- сепсис.
Прогноз при нарушении оттока желчи во многом зависит от первичного заболевания, которое вызвало его. Например, прогноз более благоприятен при наличии камней в протоках и менее благоприятен, если причина холестаза заключается в наличии опухоли, которая сдавливает органы билиарной системы.
Диагностика
При подозрении на застой желчи у пациента специалист вначале проводит визуальный осмотр. После этого он назначает такие диагностические процедуры:
- общий и биохимический анализ крови;
- общий анализ мочи;
- анализ желчи;
- копрограмма;
- эндоскопическая холангиопанкреатография с введением контрастного вещества;
- УЗИ органов брюшной полости;
- КТ или МРТ органов брюшной полости.
Иногда перечисленных процедур недостаточно для постановки диагноза. В таких случаях проводят биопсию печени.
Лечение
Первое, что делает врач при определении схемы лечения холестаза, – выбор адекватного способа борьбы с заболеванием или состоянием, которое стало причиной нарушения оттока желчи. Например, если синдром связан с наличием камней, выполняют их дробление или извлечение.
Для лечения холестаза назначают препараты из следующих групп:
- гепатопротекторы для защиты клеток печени от повреждений (эссенциальные фосфолипиды, ингибиторы перекисного окисления липидов, аминокислоты);
- спазмолитики для устранения спазма желчных протоков;
- желчегонные средства (если у пациента не обнаружены камни в желчном пузыре или в протоках);
- антигистаминные средства для подавления кожного зуда.
На протяжении всего курса лечения нужно соблюдать диету. При проблемах с выведением желчи показан стол №5. Из рациона нужно полностью исключить жареное, острое, копченое, консервированное.
В некоторых случаях требуется хирургическое вмешательство. Пациентам с нарушением оттока желчи проводят:
- наружное дренирование желчных протоков;
- вскрытие желчного пузыря;
- удаление желчного пузыря.
При наличии крупных камней в желчных протоках их удаляют оперативным способом.
Опубликовано: 19.05.2021 11:00:00 Обновлено: 27.05.2021 Просмотров: 344531

Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
Проявления синдрома холестаза имеют следующие механизмы:
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
Клинически холестатический синдром может проявляться в безжелтушной и желтушной формах, а также иметь острое или хроническое течение. Существуют три типа нарушений:
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
Симптомы холестаза могут отличаться при разных формах заболевания, а в некоторых случаях практически полностью отсутствовать. Заподозрить патологию помогают следующие ее проявления:
- Кожный зуд. Симптом усиливается вечером и после соприкосновения кожи с теплой водой. Это провоцирует появление на коже расчесов, гнойничковой сыпи. Пациент становится тревожным, раздражительным, страдает бессонницей.
- Чувство распирания и боль в подреберье с правой стороны. Последняя может «отдавать» в правую лопатку, руку, ключицу, поясничную область.
- Изменение цвета кожи и слизистых. Обычно это проявляется в виде желтизны склер глаз, затем желтушность распространяется и на другие части тела. Также может наблюдаться гиперпигментация – потемнение кожных покровов.
- Нарушение стула. Для холестаза характерен обесцвеченный желтый, серый или белый кал. Из-за обилия жиров он становится жидким, имеет зловонный запах. Позже присоединяются нарушение пищеварения и запоры.
- Образования на коже. На груди, спине, локтях можно увидеть ксантомы (утолщенные участки огрубевшей кожи на теле коричневого или желтого цвета). Симметричные образования на веках желтого цвета называются ксантелазмами. Они появляются при росте количества холестерина в крови в течение трех и более месяцев и могут исчезать после его нормализации.
- Диспепсические расстройства. Во рту присутствует горький привкус, отмечаются тошнота и рвота. Аппетит часто снижен или отсутствует, из-за чего пациент теряет вес.
- Потемнение мочи. Выделяемая жидкость из соломенно-желтой становится цвета «темного пива».
- Признаки гиповитаминоза (из-за нарушения усвоения жиров нарушается усвоение жирорастворимых витаминов — А, Д, Е, К). Витамин К при затяжном холестазе недостаточно всасывается из кишечника, и появляется повышенная кровоточивость. Дефицит витамина D сопровождается хрупкостью костей и болевыми ощущениями в конечностях и спине. При плохом всасывании витамина А ухудшается зрение вдаль, и человек хуже видит в темноте. Дефицит витамина Е снижает либидо.
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
Для лечения холестаза могут быть назначены лекарственные препараты разных групп:
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
При признаках гиповитаминоза рекомендованы также поливитаминные комплексы. В борьбе с кожным зудом препаратами первой линии являются производные желчных кислот, связывающие в просвете желчные кислоты из желчи и препятствующие их транспорту в кровтоток. Доказана эффективность блокаторов опиатных рецепторов ЦНС. В реабилитационном периоде применяют немедикаментозные методы для повышения защитных сил организма – физиопроцедуры, массаж, лечебная физкультура.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
У взрослых также нередко требуется оперативное вмешательство, купирующее причины развития холестаза. Возможно несколько способов хирургического лечения:
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Осложнения и прогноз
Часто прогноз для жизни пациента благоприятный – при холестазе печень довольно долго сохраняет свою функцию. Однако длительная желтуха и некомпенсированное течение синдрома приводят к печеночной недостаточности и печеночной энцефалопатии. У малой части пациентов при отсутствии лечения не исключено развитие сепсиса.
Желчный пузырь расположен с правой стороны тела человека, прямо под печенью. Это относительно небольшой (размером с куриное яйцо), но очень важный орган. В нём накапливается и сберегается желчь, которая постоянно вырабатывается печенью, но для нашего пищеварения нужна лишь периодически.
© Depositphotos
В сутки организм производит от 1 до 1,8 литра желчи. Эта секреция помогает процессу пищеварения, повышает активность ферментов поджелудочной железы, устраняет из организма избыточный холестерин и скопившиеся токсины.
© Depositphotos
Если выработка и отток желчи нарушены, человек страдает тошнотой и вздутием, его беспокоят метеоризм, боли в правом боку, отрыжка, запоры или понос. Со временем неправильное питание приводит к развитию желчнокаменной болезни, в желчном пузыре образуются камни, перекрывающие его выводные протоки, что может сопровождаться интенсивной болью.
© Depositphotos
Подобные симптомы требуют вмешательства врача-гастроэнтеролога. Однако «Так Просто!» знает, как бороться с ними без таблеток и капельниц!
Желчегонные продукты питания активируют отток желчи, не допустят ее застоя и образования камней.
Желчегонные продукты
Все желчегонные продукты можно разбить на две группы. К первой относятся те, которые усиливают образование желчи печенью (холеретические средства). Ко второй те, которые помогают выводить желчь из желчного пузыря в кишечник (холекинетические). Некоторые из желчегонных средств обладают обоими эффектами: усиливают и выработку желчи, и ее выделение.
© Depositphotos
- Полезные жиры
Полезные жиры (ненасыщенные жирные кислоты) снижают уровень вредных липидов в организме, а значит, вероятность появления камней в желчном пузыре уменьшается.
Растительное масло (оливковое, арахисовое, кукурузное, подсолнечное, льняное) увеличивает выработку особого гормона холецистокинина, положительно влияющего на выработку желчи.
Специалисты рекомендуют принимать его по чайной ложке 2–3 раза в день натощак. Если к оливковому маслу добавить немного лимонного сока, получится пикантный и полезный соус, которым можно заправлять салаты.
© Depositphotos
© Depositphotos
Медики рекомендуют к приему все виды цитрусовых, рябину, бруснику, курагу, яблоки, сливы, бананы, клубнику, инжир. Следует также обратить внимание на томаты, укроп, шпинат, сельдерей, морковь, свеклу, листовую капусту, тыкву.
Морковь, болгарский перец и тыква содержат каротин, который, трансформируясь в витамин А, улучшает работу желчного пузыря. Белокочанная капуста и свекла обладают очищающими свойствами и принимают активное участие в формировании желчи.
© Depositphotos
Отток пищеварительного секрета ускоряет сухой имбирь. Но эта специя противопоказана при серьезных заболеваниях печени. Желчегонное действие оказывает и корица. Достаточно ежедневно выпивать один стакан напитка с корицей, чтобы почувствовать облегчение.
Хорошим желчегонным эффектом обладают листья и корень цикория. Можно просто покупать кофе с цикорием. Употребление чая с перечной мятой также производит желчегонный эффект, успокаивает и снимает спазмы.
© Depositphotos
Отруби полезны при нарушении стула, способствуют выведению вредных веществ из организма. Они содержат витамины, а также медь, магний, калий и другие микроэлементы.
Принимать отруби можно вмести с пищей или между приемами еды, добавляют их в йогурт, кефир или другие молочные продукты. Начинать прием следует с 1 чайной ложки, максимальная доза в день не должна превышать 50 грамм.
© Depositphotos
Кофеин стимулирует сокращения желчного пузыря, при которых выделяется желчь. Но будь внимателен, кофе только предупреждает появление камней в желчном пузыре, а если камни в желчном пузыре уже есть, то лучше перейти на чай, так как употребление кофе может повлечь за собой усиление боли.
При хроническом холецистите кофе исключается из числа допустимых напитков. Исключение можно сделать для некрепкого кофе с молоком и только после приема пищи.© Depositphotos
Желчегонный эффект присутствует у многих овощных соков (свекольного, капустного, из топинамбура, хрена, черной редьки). Их включают в лечебное меню при патологиях желчного пузыря. Подобный эффект оказывает на организм и виноградный сок.
Гастроэнтерологи рекомендуют делать напитки на основе мёда. Он стимулирует секрецию желчи и усиливает ее выведение. Для достижения требуемого эффекта показано пить напиток ежедневно перед сном.
Кроме продуктов и трав, обладающих желчегонным действием, организму для нормального желчевыделения необходимо достаточное количество жидкости. В противном случае желчь может загустеть, что приводит к ее застою. Рекомендуемое количество — 1,5–2 литра воды в сутки.
© Depositphotos
Основными их компонентами являются ромашка, бессмертник, тысячелистник, мята, кориандр и календула, которые ликвидируют застой желчи. Однако прием желчегонных трав допустим только в том случае, если в желчном пузыре и желчных протоках нет камней. В противном случае можно спровоцировать приступ печеночной колики.
Продукты, препятствующие оттоку желчи
Наряду с богатым выбором желчегонных продуктов, существуют продукты, способствующие застою желчи и снижающие моторику желчевыводящих путей. К ним можно отнести наваристые рыбные, мясные и грибные бульоны, животные жиры, жареное мясо, алкоголь, копченые, острые и соленые продукты, пшено, сдобную выпечку, горох, грибы, орехи, бобовые, газированные напитки.
Диета при застое желчи в желчном пузыре
- Завтрак, обед, ужин должны быть не обильными, а умеренными.
- Употребление соли и сахара необходимо максимально ограничить.
- В рационе ежедневно должны присутствовать желчегонные продукты.
- Нельзя переедать.
Для того чтобы желчный пузырь был всегда здоров и находился в тонусе, необходимо выполнять следующие правила: нормализовать работу печени, не допускать переедания, избегать переохлаждения, наладить полноценное и регулярное питание, избегать стрессов.
На состояние ЖКТ благотворно влияют соблюдение режима сна и отдыха, а также занятия спортом.
Гастроэнтеролог объясняет, как работает пищеварительная система, что нужно делать при разных проблемах и какие желчегонные травы лучше принимать, если это не противопоказано.
Любое повреждение поджелудочной приводит к тяжелым последствиям и длительному, иногда пожизненному лечению. Какие продукты необходимо включить в свой рацион, чтобы не подвергать риску этот важнейший орган? «Так Просто!» представляет список наиболее важных.
Здоровое питание — это могущественное оружие для профилактики рака, способное предотвратить 30–40 % всех случаев возникновения онкологических заболеваний. Узнай, из каких компонентов оно должно состоять.
Желчегонные продукты питания и их важность
Различные продукты питания по-разному действуют на моторику желчного пузыря. Одни стимулируют его деятельность, употребление других может вызвать холестаз и привести к застою желчи. В результате нарушается работа всей пищеварительной системы.
Это может спровоцировать развитие таких опасных заболеваний, как авитаминоз, остеопороз, холецистит, печеночная недостаточность и др.
Желчегонные продукты питания продуктивно влияют на процессы выработки и выделения желчи, поэтому необходимо их обязательное присутствие в ежедневном рационе.
Желчь — это пищеварительный сок, который непрерывно вырабатывается в процессе холереза клетками печени, гепатоцитами.
По системе канальцев она собирается в желчном пузыре, накапливается, концентрируется, меняя свой состав, и хранится там между приемами пищи.
Во время активной пищеварительной фазы происходит холекинез — выброс зрелой пузырной желчи из пузыря в двенадцатиперстную кишку (ДПК). Часть молодой печеночной желчи поступает в пищеварительный тракт сразу из печени.
Когда из желудка частично переработанная пища попадает в ДПК, сюда же поступает желчь и сок поджелудочной железы. Желчь инактивирует пепсин — основной фермент желудочного сока, расщепляющий белки до простых пептидов и свободных аминокислот.
Пепсин опасен для ферментов поджелудочной железы. Поэтому его нейтрализация способствует смене желудочного переваривания на кишечное. Желчные кислоты эмульгируют жиры, увеличивая их площадь соприкосновения с пищеварительными ферментами.
Далее панкреатическая липаза начинает активно расщеплять жиры.
Помимо пищеварительной функции, желчь выполняет роль абсорбента, образуя водорастворимые комплексы витаминов А, D, Е, К и минералов (железа и кальция). Третья важная функция желчи — выделительная.
Желчь способствует выведению лецитина, билирубина, холестерина, бактериальных токсинов, лекарственных препаратов, тяжелых металлов и образовавшихся в процессе пищеварения солей желчных кислот.
Желчь также играет роль регулятора пищеварения: стимулирует образование и выделение новых порций желчи, усиливает моторную и секреторную деятельность тонкой кишки.
Механизм действия желчегонных продуктов
Чаще всего причиной застоя желчи является неправильное питание. Поэтому для профилактики и лечения данного заболевания рекомендуется соблюдение специальной диеты, которая включает в себя желчегонные продукты. Механизм их действия основан на стимуляции сокращения желчного пузыря. Усиление его моторики улучшает процесс оттока желчи и нормализует процесс ее выведения в ДПК, а затем в кишечник.
Утром, после сна, желчный пузырь наиболее расслаблен, отток секрета из него замедлен и наблюдается сильный застой желчи. Заставить его активнее сокращаться, чтобы улучшить отток, помогает правильный желчегонный завтрак.
Желчегонные продукты
Зная, какие продукты влияют на работу желчевыделительной системы, можно соблюдать диету и не допускать застоя желчи без использования медикаментов. Продукты, стимулирующие отток желчи, условно делят на несколько групп.
Растительные масла
Жиры растительного происхождения (масло семян подсолнечника, льна, оливковое, кукурузное масло и др.) должны присутствовать в ежедневном рационе человека. Они благоприятно воздействуют на работу всего пищеварительного тракта и стимулируют отток желчи в ДПК. Наиболее полезны растительные масла, полученные методом прямого отжима, не прошедшие тепловую обработку. Поэтому их рекомендуют использовать в пищу в составе соусов, в качестве заправки к салатам. Прием нескольких ложек растительного масла утром за 30 минут до еды стимулирует активный выброс желчи.
Свежие овощи и фрукты
Фрукты и овощи — это главные составляющие ежедневного рациона. Они являются ценными источниками клетчатки, витаминов и минералов. В список овощей, запускающих процесс желчеобразования, входят:
- томаты;
- все виды капусты;
- морковь и свекла;
- спаржа и артишоки;
- зелень петрушки, кинзы, укропа;
- ревень и шпинат;
- оливки и маслины.
К фруктам, положительно влияющим на желчевыведение, относятся:
- курага;
- инжир;
- слива;
- яблоко;
- клубника;
- бананы;
- цитрусовые.
Из ягод наиболее полезны рябина и брусника, как в сыром виде, так и в составе морса, киселя, компота. Желательно, чтобы основная часть фруктов, ягод и овощей попадала в организм в свежем виде. Завтрак из свежевыжатого сока и фруктов помогает печени продуктивно работать в течение всего дня.
Специи и приправы
Положительно влияют на выработку и отток желчи пряности. Поэтому их применяют не только для усиления вкуса блюд и придания им особого аромата, но и для нормализации процессов пищеварения. Выраженным желчегонным эффектом обладает корица, цикорий, куркума, имбирь. Эту группу желчегонных продуктов следует применять с осторожностью. Они могут навредить тем, кто страдает заболеваниями печени и желчного пузыря.
Желчегонные напитки
Для нормального функционирования всех органов и систем необходимо соблюдать водный баланс и пить достаточно жидкости. Ее нехватка вызывает концентрацию и застой желчи. Жидкость может поступать в организм в виде простой или минеральной воды, чая, отваров, компотов и т.д. Выраженным желчегонным действием обладают:
- напиток каркаде,
- вода с добавлением сока лимона или яблочного уксуса;
- овощные соки;
- фруктовые соки, компоты, кисель;
- овощной бульон из капусты, моркови, свеклы;
- вода с медом;
- отвары из цветков календулы, плодов шиповника, корня женьшеня, ягод барбариса, кукурузных рылец, цветков бессмертника, листьев одуванчика, полыни, зверобоя.
Перед регулярным применением растительных отваров, важно пройти обследование на наличие камней в желчном пузыре. Присутствие конкрементов может спровоцировать печеночную колику.
Другие полезные продукты
Свойством стимулировать отток желчи обладают каши из цельнозерновых круп, отруби, отварное мясо, сваренные вкрутую яйца, подсохший пшеничный хлеб (не свежеиспеченный), кисломолочные продукты. Лучший завтрак для оттока желчи — это гречневая, овсяная или рисовая каша из нешлифованного зерна.
Желчегонным действием обладает сливочное масло, но его следует употреблять в умеренном количестве. Полезны сыр, творог, йогурт, простокваша, сметана, запеканки.
Благотворно влияет на работу печени и желчного пузыря отварное нежирное мясо и рыба. Но желчегонная диета должна быть сбалансированной. Нельзя бесконтрольно включать в пищу продукты, стимулирующие желчевыделение.
Лучше составить с диетологом индивидуальный рацион или использовать уже готовое меню с учетом своих потребностей.
Правила питания и рекомендации
Процессы образования и выделения желчи можно регулировать, соблюдая простые принципы здорового питания:
- регулярно в умеренном количестве принимать пищу;
- уменьшить количество сахара и соли в рационе;
- обогатить меню желчегонными продуктами, особенно важно для людей, склонных к застойным явлениям, чтобы завтрак был желчегонным;
- уменьшить количество потребляемых жиров;
- пить достаточно жидкости;
- исключить из рациона холодную и горячую пищу.
Важно также вести подвижный образ жизни, отказаться от алкоголя и курения, не злоупотреблять черным кофе.
Желчегонные продукты при ожирении
Люди, страдающие ожирением, нередко сталкиваются с застоем желчи. Во-первых, у них нарушены процессы выработки и оттока желчи. Во-вторых, их желчный пузырь обычно зажат, что значительно затрудняет его моторику. Поэтому диета при ожирении обязательно должна включать желчегонные продукты.
Продукты, препятствующие оттоку желчи
Снизить образование и отток желчи могут следующие продукты:
- животные жиры в больших количествах;
- свежеиспеченный хлеб и сдоба, мучные изделия;
- концентрированный рыбный бульон;
- грибы;
- жареные продукты;
- копченые, соленые, острые блюда;
- кофе;
- газированные напитки;
- лук и чеснок;
- бобовые.
Но не стоит исключать их из питания. Каждый продукт, как маленький кирпичик участвует в строительстве нашего организма. При правильном балансе продуктов он будет прочным и здоровым. Не все продукты, снижающие выработку и выделение желчи вредны. Многие из них в небольшом количестве необходимы для организма. Главное, чтобы рацион был правильно сбалансирован.
Желчегонные продукты
Застой желчи – неприятное явление, которое может привести в конечном итоге к серьезным проблемам со здоровьем, образованию камней. Поэтому очень важно следить за своим здоровьем и вовремя обращать внимание на застойные явления, употреблять желчегонные продукты. Какие продукты можно считать желчегонными мы расскажем в нашей статье.
Список желчегонных продуктов
Если строить свой рацион правильно, то никаких проблем с желчью у вас не возникнет. Давайте рассмотрим список желчегонных продуктов.
• Растительные жиры. Не секрет, что растительные жиры способствуют разжижению желчи, поэтому они должны присутствовать в рационе ежедневно. Какие же это продукты? Это различные масла: подсолнечное, льняное, авокадо, кукурузное, оливковое, арахисовое. Особенную ценность и желчегонный эффект имеют оливковое и льняное масло.
Чтобы получить максимальный эффект масла лучше употреблять в чистом виде, используя масло прямого отжима, которое не подвергалось процедуре рафинирования. Термическая обработка в данном случае лишает масло полезных веществ. Рекомендуется использовать масла в основе соусов, добавлять в салаты.
Кроме того, очистить печень поможет употребление масла утром за 30 минут до приема пищи. Масло не нужно запивать водой.
• Фрукты, овощи. Эти продукты обладают желчегонным эффектом. Они богаты витаминами и микроэлементами, что очень важно для нормализации желчегонных функций печени. Желчегонным эффектом обладают листовые овощные, цитрусы, продукты с высоким содержанием витамина С.
В список желчегонных овощей входят: укроп, петрушка, кинза, капуста обычная, цветная, кольраби, помидоры, морковь, свекла, артишоки. Также желчегонным эффектом обладают маслины и оливки. Список желчегонных фруктов включает в себя: мандарины, помело, апельсины, лимон, грейпфрут, бергамот и другие.
Желчегонным эффектом обладает авокадо, инжир, курага.
• Ягоды также обладают желчегонным эффектом. Рекомендуется включить в свой рацион бруснику, рябину. Их можно есть сырыми или засыпать сахаром, готовить компоты, кисели.
• Специи. Многие специи обладают желчегонным эффектом. Это корень имбиря. Его рекомендуется употреблять в свежем виде, можно использовать имбирь в виде порошка. Однако нужно учитывать, что при тяжелых болезнях печени и желчного пузыря злоупотреблять корнем имбиря не стоит.
Еще одна полезная специя, способствующая выделению желчи – куркума. Ее жгучий вкус часто используется для приготовления различных соусов типа карри. Отличным желчегонным эффектом обладает цикорий. Напиток из цикория очень полезен. Еще одна специя с желчегонным эффектом – корица.
Ее рекомендуют добавлять в выпечку, напитки.
• Желчегонные напитки. Известно, что из-за недостаточного количества жидкости в организме происходит загустение желчи. Поэтому важно всегда поддерживать достаточный водный режим – не менее 1,5-2 литров воды в сутки.
Желчегонным эффектом обладают различные напитки, например, из суданской розы. Кроме того, способствует выработке желчи вода, в которую добавляют яблочный уксус или лимонный сок. Желчегонным свойством обладают овощные соки: свекольный, капустный, из редьки, репы, топинамбура, хрена.
Среди фруктовых соков желчегонное действие имеет виноградный напиток. Обычная вода с ложечкой меда также обладает хорошим желчегонным свойством. Но при камнях таким напитком лучше не злоупотреблять.
Мощным желчегонным эффектом обладают чаи на травах: из шиповника, бессмертника, кукурузных рылец, барбариса. Такие чаи рекомендуется пить каждый день за 30 минут до еды.
Какие еще продукты используются при застое желчи
Конечно же, это далеко не все продукты, которые эффективны при застое желчи. Есть еще травяные отвары, которые готовятся на основе специальных желчегонных сборов: листья одуванчик, плоды крушины, вахта трехлистная, полынь горькая, зверобой, стальник, бессмертник.
Кроме того, для улучшения оттока желчи рекомендуются отвары из женьшеня, алоэ, календулы. Отвары не следует принимать если в желчном пузыре есть камни.
Иногда бывают ситуации, когда камни образуются скрытно и не беспокоят своего владельца, а при употреблении отваров начинаю выходить, принося адские муки.
Желчегонным эффектом обладает также обычная повседневная еда. Такое свойство имеют: каши из цельнозерновых круп. Это овсянка, гречка, рис, пшенка и другие.
Диета при застое желчи
Специалисты советуют придерживаться диеты при застое желчи. При застойных явлениях нельзя кушать следующие продукты: грибы, редиску, щавель, зеленый лук, сладости, соленья, сдобу, черный кофе. Рацион должен включать в себя: мясо и рыбу нежирных сортов, нежирные кисломолочные продукты, каши, овощи, фрукты, соки, воду, чай.
Меню желчегонной диеты
- Примерное меню желчегонной диеты выглядит так:
- Завтрак – овсяная каша, сырники, кисель.
- Второй завтрак – отварной рис плюс капуста, кефир.
- Обед – свекольник, котлеты на пару, фруктовый сок.
- Полдник – яблочно-морковное пюре.
- Ужин – нежирное запеченное мясо, тушеная капуста, морс из фруктов.
- Как видите, если соблюдать несложные правила, легко справиться с застойными явлениями желчи.
- Также смотрите видео по теме.
Продукты для оттока желчи и лечения желчного пузыря
Здравия, уважаемый читатель 🙂 Статья о рационе питания, который нормализует работу желчного пузыря, сбалансирует выработку и отток желчи. Не забывайте о возможности оценить материал и подписаться на канал 🙂
Расположение желчного пузыря
Для нормальной работы пищеварительного тракта большое значение имеет желчь, она активно участвует в процессе переваривания продуктов, помогает усвоить холестерин и жирные кислоты, а также жирорастворимые витамины, с ее помощью нормализуется микрофлора.
Все это предотвращает гнилостные процессы и поддерживает организм в рабочем состоянии. Если желчь плохо вырабатывается и отток сбивается, образуется вздутие живота и отмечается тяжесть в боку с правой стороны, появляются боли, а также тошнота и рвота, иногда желтеют кожные покровы и возникает зуд.
При несбалансированности желчи в ней появляются камни, в результате нужно провести лечение. Кроме применения желчегонных препаратов, требуется правильно составить и ежедневное меню.
Полезная еда для организма
Выделяют следующие продукты, которые позволяют наладить отток желчи:
Растительные масла (оливковое, кукурузное, подсолнечное). Благодаря им желчный пузырь может сокращаться, и желчевыводящие пути раскрываются по максимуму. Жирные кислоты, присутствующие в них, нормализуют метаболизм.
Фрукты и овощи, первое место среди которых заслуженно занимают цитрусовые. Натощак нужно выпивать сок, в результате этого активируется отток желчи. Данные фрукты обогащены витамином C, а это укрепляет иммунитет.
Полезными являются бананы и авокадо, а также яблоки и чернослив, клубника и земляника, нужно употреблять свеклу и огурцы, капусту и морковь. Можно делать овощные либо фруктовые салаты, благодаря которым приема лекарственных средств можно избежать.
Фрукты и овощи на рынке
Отруби, они являются некой пищевой добавкой и активно используются при нарушениях деятельности желчного пузыря.
В них есть много пищевых волокон, содержатся витамины группы B и кератин, есть витамины E и PP, а также множество микроэлементов, все они стимулируют работу ЖКТ.
Принимают эти продукты с едой, сначала это одна чайная ложка, потом надо довести объем отрубей до 50 г в день.
Твердая оболочка зерна — отруби
Мед — отличается антибактериальным и общеукрепляющим действием, а также противовоспалительным и мочегонным, тонизирующим эффектом, он активирует отток желчи. Единственное, его нельзя принимать, если в желчном пузыре обнаружены камни.
Баночки с медом
Специи и приправы. Особо отличается имбирь, в нем есть аминокислоты, его лучше добавлять в чай или в различные блюда, а укроп является не только желчегонным средством, он обладает мочегонным либо спазмолитическим эффектом.
Также рекомендуют употреблять фенхель и петрушку, куркуму, ревень и шпинат, кинзу, все они позволяют активировать отток желчи. Помимо того, с их помощью можно насытить организмом витаминами и микроэлементами, сделать блюда вкуснее.
Разнообразие приправ и специй
Желчегонные напитки — при их помощи можно стабилизировать моторику желчевыводящих протоков. Сюда относят сок винограда и свеклы, черной редьки, а также брусники и капусты, можно использовать лекарственные травы (корень валерьяны и пустырник, мяту и мелиссу, ягоды боярышника либо кукурузные рыльца).
Что употреблять не следует
Нормальному оттоку желчи мешают такие продукты, как:
- бульоны;
- жир бараний и утиный, а также свиной и гусиный;
- солености и острые продукты;
- копчености;
- пшено, а также черный хлеб;
- сдобные продукты и какао;
- плитки шоколада;
- крепкий кофе, чай;
- орехи и бобовые;
- грибы;
- репа и лук, чеснок, а также редис и редька;
- лимонады;
- мороженое.
Их употребление ведет к застою желчи, поскольку моторика желчевыводящих путей нарушается.
Если соблюдать диету и употреблять в пищу продукты, которые не нарушают функцию желчного пузыря и протоков, можно избежать различных проблем. Это позволит организму работать нормально, а человеку оставаться здоровым.
Читайте на канале — очищение печени и почек шиповником. В статье рассмотрена методика профессора И.П. Неумывакина, по очистке печени и почек, которая одновременно позволяет оздоровить кишечник и восстановить поджелудочную железу. Спасибо за то, что делитесь статьями в социальных сетях 🙂
Диета при болезнях желчного пузыря и желчевыводящих путей
Проблемы с желчным пузырем возникают от неправильного и нерегулярного питания, ведения неподвижного образа жизни, пренебрежения советами диетологов. Чтобы избежать этого, необходимо придерживаться диеты при болезнях желчного пузыря и желчевыводящих путей.
Желчь вырабатывается для переработки еды, различной по качеству и объему.
Сейчас люди все чаще перегружают организм жирной, острой, жареной пищей, с большим содержанием холестерина, чем вынуждаем желчь вырабатываться в неправильном ритме.
Самой распространенной болезнью желчного пузыря является холецистит, которые бывает острым, хроническим, калькулезным (с образованием камней) или акалькулезным (без образования камней).
Желчный пузырь состоит из мышечной ткани, которая обладает сократительной функцией и при ее помощи происходит сокращение стенок желчного, что позволяет желчи двигаться. Если произошло нарушение подвижности желчевыводящих путей, образуется дискинезия.
Дискинезия – это нарушение моторики желчного пузыря и желчевыводящих путей, приводящее к застою желчи, нарушению желчеобразования и желчеотделения.
Главным симптомом дискинезии является постоянная или непостоянная боль под правым ребром, ухудшение аппетита, чувство горечи во рту, иногда рвота желчью по утрам.
Дискинезия иногда становится причиной желчнокаменной болезни, которая является образованием камней в желчном пузыре и протоках. Если камни еще небольшие, то они могут сами выйти через двенадцатиперстную кишку. Если камни становятся больше, то они могут забить желчные пути и стать причиной воспаления желчного пузыря (острому холециститу).
Для лечения болезней желчного пузыря в комплексе с медикаментозным лечением рекомендуется диета. Меню диеты зависит от сложности и степени развития болезни желчного пузыря. Обменные процессы организма напрямую связаны с печенью, поэтому диета при заболеваниях желчного пузыря направлена на то, чтобы снизить нагрузку и на печень.
При хроническом холецистите рекомендуется щадящая диета. Питание на диете при болезнях желчного пузыря и желчевыводящих путей должно быть дробным, небольшими порциями, примерно по 300грамм.
Рацион питания на диете должен содержать белки, умеренное количество растительных жиров (сливочное, растительное масло), животные жиры употреблять нельзя.
Кроме того, в диете недолжно быть высокоуглеводных продуктов, так как они способствуют застою желчи и затрудняют её отток.
Меню щадящей диеты при болезнях желчного пузыря
- 1-й завтрак щадящей диеты: творог, овсяная каша с растительным маслом, некрепкий чай.
- 2-й завтрак щадящей диеты: свежие яблоки, овощи.
- Обед щадящей диеты: суп из овощей на растительном масле, вареное мясо (курица, говядина) либо рыба, тушеная морковь, компот из сухофруктов/кисель.
- Полдник щадящей диеты: отвар из шиповника, овощи, фрукты.
- Ужин щадящей диеты: вареная рыба, гречневая каша/вареный картофель, чай.
Перед сном можно выпить кефир.
В меню диеты при болезнях желчного пузыря и желчевыводящих путей не должно содержаться продуктов, с эфирным маслом и экстрактивными веществами (перец, мясные, копчености, соленья, рыбные, грибные супы, редис, редька, хрен, щавель, грибы, холодные блюда и напитки). Продукты, содержащие грубую клетчатку – ржаной хлеб, орехи, бобовые. В диете запрещены какао, шоколадные конфеты, кофе, сладкие мучные изделия.
Кроме того, в диете при болезнях желчного пузыря должны содержаться продукты желчегонного действия (огурцы, молоко, яйца всмятку, сметана, капусту, фрукты, клубника, морковь, свекла).
Важными элементами в диете при болезнях желчного пузыря являются отвары желчегонных трав – бессмертник, кукурузное рыльце, пижма, зверобой. Пить отвары необходимо во время обострения на протяжении месяца.
Отвары зверобоя, пижмы, бессмертника пить 2-3 раза в день за 15-20 мин до еды по пол или две трети стакана. Кукурузные рыльца пить по 3 раза в день за 15 мин до еды, по 1 ст. л. Если есть склонность к запорам, то зверобой пить лучше не стоит.
В диеты при болезнях желчного пузыря полезно включать курсы лечения минеральной водой. Воду пить 2-3 раза в день за 20 минут до еды в течении месяца. Курс приема лучше повторять 2-3 раза в год.
Диета при болезни желчного должна длиться минимум полгода, лишь в таком случае диета принесет хороший эффект.
Также существует диета для случаев, когда желчный пузырь удаляют, такая диета будет достаточно строгой. В такой диете не должны содержаться растительные и животные жиры, также свести к минимум употребление мясных блюд. Если это сложно сделать, можно иногда кушать нежирную отварную курицу/говядину в небольших количествах, нежирную вареную рыбу.
Также в диете при болезнях желчного пузыря нужно большое внимание уделять объему жидкости — пить нужно до 3 литров в сутки. В этот объем жидкости включается разбавленный сок, некрепкий зеленый/черный чай. Хорошо включать в диету гречневую и овсяную каши, творог 0% жирности, кефир. Можно включать в рацион пшеничный хлеб, макароны.
Что таит в себе желчный пузырь?
Известно устойчивое выражение «желчный человек», означает оно что-то нехорошее. А вот словосочетание желчный пузырь ассоциируется у некоторых людей с болью в правом подреберье, а то и с чем похуже. Давайте посмотрим, что это за орган, зачем нужен, как он болеет и чем ему помочь.
Желчный пузырь является полым, похожим на грушу органом, располагающимся около печени, а точнее прилегающим к её нижней поверхности. Нужно добавить, что сама печень расположена в основном в правом подреберье.
На греческом языке название желчного пузыря – cholecystis. Вмещает в себя этот полый орган около 40-80 мл жидкости. Печень образует в течение суток столько желчи, что возникает необходимость органа для её накопления и хранения. В желчном пузыре желчь накапливается, концентрируется (теряет из своего состава до 80% воды) и выводится во время пищеварения.
Желчь нужна нам для правильного переваривания жирной пищи. Она имеет желто-бурую окраску и содержит в себе кислоты и пигменты, называемые желчными, а также холестерин, который полезен нашему обмену веществ, но при дисбалансе может образовывать атеросклеротические бляшки и желчные камни.
Заболевания желчного пузыря связаны с:
Воспаление желчного пузыря – холецистит
Бывает острым, также может перейти в хроническую форму.
Может проявляться на фоне присутствия в желчном пузыре камней (калькулезный холецистит) и при их отсутствии (бескаменный холецистит). Необходимо обратить внимание на то, что в наше время хронический холецистит в основном калькулезный, и только у 5% людей, страдающих воспалением желчного пузыря, бескаменный.
Причинами холецистита являются инфекционные заболевания, обычно бактериальной природы, а также глистные инвазии.
Предрасполагающими факторами могут служить:
- дискинезии желчных путей,
- травмы желчного пузыря,
- неправильное питание,
- ожирение,
- гиподинамия (ограниченная двигательная активность).
При контакте с болезнетворными микроорганизмами (кишечной палочкой, кокками, смешанной флорой) начинается воспаление. Кроме того, наличие застоя желчи раздражает, а камней — повреждает стенку желчного пузыря. Что тоже способствует воспалению.
Возникает острый холецистит. Со временем воспаленные стенки утолщаются, становятся менее подвижными, отток желчи нарушается, и болезнь может перейти в хроническую форму.
Если холецистит был бескаменный, то создаются условия для образования конкрементов (камней).
Симптомы острого холецистита:
- боли в правом подреберье, которые могут иррадиировать (отдавать) в правую половину груди и шеи, в правую руку,
- чувство горечи во рту,
- тошнота,
- возможна рвота и высокая температура тела,
- иногда желтушность склер, кожи, слизистых оболочек.
При хроническом холецистите присутствуют:
- постоянные тупые, ноющие боли или чувство дискомфорта в области желчного пузыря,
- тошнота,
- может быть рвота,
- вздутие живота,
- желтушность,
- небольшое повышение температуры (до 37,5 ºС),
- нарушение переваривания жирной пищи.
- Обостряется хроническое воспаление желчного пузыря при нарушении диеты, физическом напряжении, контакте с инфекцией и переохлаждении, приеме алкоголя.
- Осложениямимогут явиться холангит (воспаление слизистой оболочки желчных путей), желчекаменная болезнь, а также разрыв стенки желчного пузыря и попадание содержимого в брюшную полость – перфорация.
- Для диагностикихолецистита необходимо:
- сдать кровь на анализ (общий и биохимический),
- ультразвуковое обследование,
- фиброгастродуоденоскопия,
- дуоденальное зондирование.
Лечение холецистита направлено на:
- диету с низким содержанием жиров, частое, дробное питание: 5-6 раз в день, нельзя делать большие перерывы между приемами пищи. Нужно отказаться от жареного, острого, копченого. Принимать пищу нужно медленно и маленькими порциями.
- При болях назначаются спазмолитики (но-шпа, папаверина гидрохлорид).
- Для нормализации оттока желчи – желчегонные препараты, содержащие желчные кислоты и желчь — например, аллохол, холензим, а также средства растительного происхождения:
- настой из цветков бессмертника песчаного, получаемый из него препарат Фламин;
- сбор желчегонный (содержит цветки бессмертника, листья трилистника, мяты перечной и плоды кориандра),
- сбор желчегонный № 2 (цветки бессмертника, трава или листья тысячелистника, листья мяты перечной и плоды кориандра),
- кукурузные столбики с рыльцами (готовят настой),
- цветки пижмы обыкновенной и препарат Танацехол, получаемый из неё,
- препарат Холосас, приготовленный на основе экстракта плодов шиповника,
- берберина сульфат, содержащийся в корнях и листьях барбариса,
- настой листьев мяты,
- настой и экстракт корней одуванчика,
- настой листьев вахты трехлистной,
- настой ортосифона тычиночного (спазмолитик).
При приготовлении настоев из лекарственных растений нужно соблюдать дозу и режим приготовления. Настои готовятся в предварительно подогретой емкости на водяной бане 15 минут, затем снимают и настаивают при комнатной температуре 45 минут, процеживают. Отвары готовят из более плотного сырья (корней, кор) настаиванием на водяной бане 30 минут, при комнатной температуре 10 минут.
- Желчегонные препараты противопоказаны при непроходимости желчного пузыря и желчных протоках, присутствии крупных конкрементов в желчном пузыре.
- 4)Если во время обострения началась лихорадка, воспалительные показания в анализах крови, врач назначает антибиотики.
- Наверх>>>
Желчнокаменная болезнь
Это заболевание характеризуется образованием камней (конкрементов) в желчном пузыре, желчных протоках. Имеется большое разнообразие причин и предрасполагающих факторов: нарушение обмена веществ, сахарный диабет, снижение функции щитовидной железы, гормональный дисбаланс в организме, ожирение, хронический холецистит.
Образуются конкременты следующего состава:
- Преимущественно холестериновые;
- Билирубиновые, или пигментные;
- Известковые (кальцинатные);
- Смешанного состава.
Упрощенно схему образования конкрементов можно представить так.
Образование камней больной не чувствует. Если конкременты крупные и одиночные, болезнь может не проявляться годами и обнаружиться случайно, например, когда больному проводится УЗИ брюшной полости в связи с другими проблемами. Это форма заболевания наиболее распространенная и называется латентной.
При другой форме заболевания могут проявляться:
- тяжесть в правом подреберье, в области желудка,
- изжога,
- метеоризм,
- неустойчивый стул.
- при употреблении в пищу жареного, жирного, острого у больного начинаются боли, может быть тошнота и рвота.
Эту форму называют хронической диспепсической.
При хронической болевой форме заболевание проявляет себя, когда камни начинают перемещаться, раздражают нервные окончания слизистой желчного пузыря и желчевыводящих протоков. Рефлекторно возникает спазм, очень сильная боль.
Развивается желчная или печеночная колика – приступ очень сильной боли при движении конкрементов. Под влиянием парасимпатической нервной системы желчная колика развивается чаще в ночное время. Больной мечется, не может найти положение, облегчающее его боль. Приступ сопровождается тошнотой и рвотой.
Боль разлитая по всему животу, более интенсивная в правом подреберье.
Иногда желчнокаменная болезнь может «маскироваться» под болезнь сердца. Такая форма называется стенокардической. Больной, чаще всего пожилой человек, долгое время может лечиться от стенокардии.
Боль может быть в области желудка, в области грудной клетки справа или слева.
При обследовании сердца могут действительно наблюдаться отклонения на электрокардиограмме, при приступах боли может приносить облегчение нитроглицерин, применяющийся при приступах стенокардии, а также являющийся сильным спазмолитиком.
- Осложнениями желчнокаменной болезни является механическая желтуха, вторичный холестатический гепатит, острый холецистит, холангит, острый панкреатит.
- Для диагностики конкрементов в желчном пузыре выполняют общий и биохимический анализы крови, общий анализ мочи, УЗИ печени, желчевыводящей системы, поджелудочной железы.
- Но более информативным методом является эндоскопическая ретроградная холедохопанкреатография (при подозрении на протоковый холелитиаз).
- Лечение ЖКБ
- Прежде всего, больному показана маложирная, лучше растительная диета. Имеющим привычку принимать пищу 1-2 раза в день, следует от неё отказаться, так как желчь не выводится так часто, как необходимо для нормальной работы, происходит её застой. Кушать необходимо 5-6 раз в день, медленно, небольшими порциями. Назначают пшеничные отруби – по 1-3 чайных ложки 3 раза в день. Отруби запаривают кипятком 15-20 минут, воду сливают. Запаренные отруби принимают во время еды.
- Если конкременты имеют маленький размер, применяют желчегонные препараты, например одестон.
- Для растворения холестериновых камней назначают прием препаратов желчных кислот – хенодезоксихолевой и урсодезоксихолевой.
- Хенодезоксихолевая кислота входит в состав препаратов хенодиол, хенофальк. Препараты урсодезоксихолевой кислоты — урсосан, урсофальк. Также назначают комбинированный препарат урсодезоксихолевой и хенодезоксихолевой кислот — литофальк. Разовая и суточная дозы этих препаратов зависят от массы тела больного. Длительность применения препаратов должна быть не менее 2-3 лет. Однако практика показывает, что эти препараты малоэффективны.
- Крупные камни могут быть разрушены различными методами (экстракорпоральной ударно-волновой литотрипсии, контактным растворением).
- Считается, что наиболее эффективным методом лечения желчнокаменной болезни является хирургический.
- При приступах печеночной колики применяют спазмолитические препараты.
- При проявлениях лихорадки назначают антибиотики.
Мнение врачей о лечении ЖКБ
Большинство врачей единогласно говорят о так называемом «золотом стандарте» лечения желчнокаменной болезни. Этим стандартом именуется лапароскопическая холецистэктомия (операция по удалению желчного пузыря).
Попытки дробления и растворения желчных камней специалисты считают неэффективным, а порой даже опасным опытом 15-летней давности. Указывается о коммерческих целях таких методов лечения.
Врачи говорят, что холецистэктомия полностью устраняет причины возникновения камней в желчном пузыре.
Полипы желчного пузыря
Следующий недуг, которым может заболеть желчный пузырь, это – полипы желчного пузыря.
Означает это название патологическое изменение ткани слизистой оболочки, при котором происходит её разрастание, образуется вырост. Полипы имеют разную природу:
- Холестериновые образуются в результате холестериновых отложений в слизистой оболочке.
- Воспалительный полип, соответственно, возникает в виде разрастания ткани при воспалении.
- Также полипы могут означать аденому (доброкачественное новообразование) или папиллому желчного пузыря.
При этом заболевании симптомы могут отсутствовать. Больной иногда плохо переносит некоторые виды пищи (жирную, жареную, острую), появляется тяжесть в правом боку. То есть проявляются симптомы хронического холецистита. Часто заболевание может присутствовать на фоне желчнокаменной болезни и скрываться за её клиническими проявлениями.
Опасность полипов заключается в том, что может произойти перерождение доброкачественной опухоли в злокачественную, то есть рак желчного пузыря. Более склонны к этому заболеванию женщины ввиду особенностей их гормонального фона и метаболизма.
Рак желчного пузыря проявляется потерей веса, желтушностью кожи и слизистых, болями, малокровием, общей слабостью. Иногда может проявляться асцит – брюшинная водянка. Но все эти проявления могут говорить о том, что заболевание в своем развитии зашло далеко. Считается, что полипы лечатся только хирургическим способом, т.е. применяется удаление всего желчного пузыря.
Однако существуют советы народной медицины по лечению полипов желчного пузыря на ранних стадиях. Они заключаются в применении различных сборов лекарственных растений, определенных продуктов питания и даже грибов «дождевиков».
«Азбука здоровья» предлагает следующий рецепт
Перед применением обязательно проконсультируйтесь с врачом.
- Нужно приобрести лекарственные растения: траву лабазника (таволги), солянку холмовую, донника и цветки ромашки (ромашку можно заменить семенами укропа). Смешать сухое сырье в равных количествах. Настаивать 1 столовую ложку сухого сырья в 500 мл воды на водяной бане 15 минут под закрытой крышкой. Затем снимаем с бани и оставляем настаиваться 45 минут при комнатной температуре. После процеживания принимать по ¼ стакана, добавляя 1 чайную ложку препарата на основе чаги Бефунгин и 1 чайную ложку меда (если нет аллергии). За день весь приготовленный настой необходимо выпить. Принимать 21 день с перерывом 7 дней, применять в течение года.
- Также очень сильным действием обладают настои из чистотела. Эта трава помимо своих лечебных свойств является ядовитым растением. Поэтому нужно строго соблюдать дозы. Делают настой, взяв 1 столовую ложку на 200 мл воды. Настаивают на водяной бане 15 минут, затем при комнатной температуре 45 минут. Принимают по 1 столовой ложке за полчаса до еды 3 раза в день. Прием 21 день с перерывом в 7 дней.
Для большей эффективности лечения первый и второй рецепт можно применять совместно с интервалами между приемом в 30 минут. Примерно на девятый день применения может произойти обострение. Если Вы правильно соблюдали дозировку, бояться не надо. Можно принять спазмолитики (но-шпу, папаверин). Если же состояние ухудшается, улучшения не происходит, обратитесь к врачу.
Кроме того, напоминаем нашим читателям о чудесных исцелениях по милости Божией при соприкосновении с Православными Святынями.
Цитируем рассказ Веры Калининой, обращавшейся за помощью к Святой Матроне Московской.
«— Я просила матушку о здоровье. В то время мне врачи тяжелый диагноз поставили — опухоль, миома. Стали к операции готовить, уколы прописали, а я боюсь, плачу, молюсь: «Матушка, помоги».
Вышла я на работу, в литейный цех Турбинки. В конце смены такая боль скрутила, словами не передать. Пот холодный прошиб, я на корточки опустилась, пошевелиться не могу.
Минуты через две вроде бы отпустило. После смены вместе со всеми пошла в душ, и там выпал из меня кусочек плоти, сантиметра три в длину.
Через несколько дней прошла обследование в больнице, и врачи поразились: опухоли нет!»
Общие сведения
Холестазом называют состояние, когда процесс продвижения желчи из печени замедляется или полностью останавливается. Такое состояние также определяют как холестатический синдром. Это происходит в связи с нарушением образования желчи, ее экскреции или выведения, что связано с разнообразными патологическими процессами. Последние могут локализоваться на любом из участков от синусоидальных мембран гепатоцитов до фатерова соска. Когда происходит нарушение оттока желчи, билирубин, образующийся в хорде распада эритроцитов, попадает в кровь и постепенно в ней накапливается. Это нарушение приводит к болям, дискомфорту, другим неприятным симптомам и требует немедленного лечения. О том, почему это происходит, какими являются симптомы холестаза и как правильно проводить его лечение, речь пойдет в этой статье.
Патогенез
Основой патогенеза холестаза является нарушение выделения билирубина, желчных кислот и компонентов желчи в желчные пути. Вследствие этого развивается желчная гипертензия. Отмечается токсическое влияние на гепатоциты, что приводит к нарушению их функции, а впоследствии – к изменениям в структуре и свойствах клеточных мембран. Такие изменения обусловлены изменением состава мембранных липидов, холестерина и желчных кислот, нарушением активности мембраносвязывающих ферментов.
Такие нарушения могут быть связаны с разными причинами, как врожденными, так и приобретенными, при этом они могут быть как обратимыми, так и необратимыми.
При холестазе отмечается снижение канальцевого тока желчи, печеночной экскреции воды и/или органических анионов. Желчь накапливается в гепатоцитах и желчевыводящих путях, а ее компоненты задерживаются в крови. Если холестаз сохраняется длительно, может развиться билиарный цирроз.
При холестазе повреждается канальцевый эпителий и гепатоциты. Составляющие желчи влияют на гепатоцит токсически, что ведет к нарушению его функций и повреждению клетки.
Классификация
Холестатический синдром подразделяется на внепеченочный и внутрипеченочный.
- Внепеченочный диагностируется, если проходимость по желчевыводящим путям нарушается в связи с нарушением структуры и функции желчевыводящей системы. Это происходит при аномалиях желчевыводящих путей, при сдавливании протоков, камнях общих желчных протоков, глистных инвазиях, дискинезии желчевыводящих путей и др.
- Внутрипеченочный диагностируется, когда нарушается синтез составляющих желчи и их поступление в желчные капилляры. Он возникает на фоне гипотиреоза, сепсиса, внутриутробной инфекции, применения некоторых лекарств, врожденных нарушений метаболизма и др.
В свою очередь, внутрипеченочный холестатический синдром в зависимости от степени повреждений подразделяют на внутридольковый (печеночно-канальцевый) и междольковый (протоковый).
В зависимости от особенностей течения болезни определяется острый и хронический холестаз.
Также в зависимости от проявления желтухи выделяют желтушный и безжелтушный холестаз.
Причины
Причины, по которым у человека может развиваться холестатический синдром, подразделяют на внутрипеченочные и внепеченочные.
К внутрипеченочным относятся следующие причины:
- алкогольная болезнь печени;
- острый гепатит;
- цирроз, который развился после вирусного гепатита B или C;
- первичный билиарный холангит с воспалением и рубцеванием желчных протоков;
- прием ряда медикаментозных средств (Хлорпромазин, Амоксициллин/клавуланат, Азатиоприн, пероральные противозачаточные средства);
- воздействие гормонов на отток желчи в период беременности;
- онкологический процесс, распространившийся на печень.
К внепеченочным относят такие причины:
- камень в желчном протоке (обструкция желчных путей);
- сужение желчного протока;
- онкологические поражения поджелудочной железы и желчного протока;
- панкреатит.
Симптомы холестаза

Проявление желтухи при нарушении оттока желчи связано с наличием избыточного количества билирубина, депонированного в коже. Моча темнеет вследствие того, что избыточный билирубин выводится через почки. Кожа зудит из-за накопления в кожных покровах продуктов желчи. Осветление стула связано с заблокированным выделением билирубина в кишечник, что не дает возможности выводить его с каловыми массами. Иногда при таком состоянии в каловых массах содержится много жира (стеаторея), поскольку желчь не попадает в кишечник и не способствует перевариванию поступающего с пищей жира. В таком случае каловые массы имеют необычный и неприятный запах.
При недостаточном количестве желчи в кишечнике плохо всасываются витамин D и кальций. Как следствие, если симптомы застоя желчи в желчном пузыре сохраняются на протяжении длительного времени, вероятно ухудшение состояния костной ткани. Недостаточное всасывание в кишечнике витамина К приводит к тому, что признаки заболевания дополняются склонностью к кровотечениям вследствие ухудшения свертываемости крови.
При затяжной желтухе вследствие холестаза кожа становится землистой, в ней появляются желтые жировые отложения.
Вследствие развития холестаза может происходить рефлюкс желчи, в свою очередь, провоцирующий билиарный рефлюкс-эзофагит.
Таким образом, признаки застоя желчи у ребенка и взрослого человека являются следующими:
- Желтуха.
- Темная моча, имеющая цвет пива.
- Светлый кал (ахолия).
- Зуд кожи.
- Увеличенная печень.
- Ощущение тяжести или боль в области правого подреберья впереди, а позже – и сзади. Боль может отдавать в правое плечо, ключицу, лопатку, в шею справа. Иногда боли усиливаются и становятся нестерпимыми (желчная колика).
- Ощущение горечи во рту.
- Запор.
- Потеря аппетита.
- Рвота, повышение температуры (иногда).
Аналогично проявляются и симптомы холестаза у беременных.
В процессе диагностики заболевание определяется по повышению ряда лабораторных признаков:
- уровня конъюгированного билирубина;
- уровня активности щелочной фосфатазы в крови;
- активности гамма-глутамил-транспептидазы (γ-ГТП) в крови;
- активности 5-нуклеозидазы в крови;
- активности лейцинаминопептидазы в крови;
- показателей холестерина в крови;
- показателей меди в крови;
- уровня желчных кислот в крови;
- уровня уробилиногена в моче.
Тем не менее, важно понимать, что многие из перечисленных показателей могут наблюдаться и при других заболеваниях.
Еще один дополнительный признак холестаза – это билиарный сладж в желчном пузыре. Билиарный сладж – это наличие в просвете желчного пузыря густой желчи.
С учетом всех симптомов врач устанавливает диагноз и назначает лечение.
Анализы и диагностика
Изначально врач проводит опрос и осмотр пациента. У пациентов с желтухой врач подозревает холестаз желчного пузыря, особенно если у него отмечаются и другие симптомы, описанные выше.
Ему обязательно проводят лабораторное исследование крови. При условии, что результаты анализов отклоняются от нормы, назначаются другие обследования для подтверждения диагноза. Как правило, проводится ультразвуковое исследование, иногда также назначают проведение биопсии печени. В некоторых случаях, чтобы назначить адекватное лечение, проводят КТ или МРТ.
Если врач подозревает блокаду желчных протоков и застой желчи в желчном пузыре, проводятся исследования, позволяющие получить более четкие изображения протоков. С этой целью проводят эндоскопическую ретроградную холангиопанкреатографию, магнитно-резонансную холангиопанкреатографию или эндоскопическое ультразвуковое исследование.
Лечение холестаза (застоя желчи)
Лечение при застое желчи в желчном пузыре проводится как с помощью лекарственных средств, так и хирургическими методами. Лечение направлено на то, чтобы устранить причины, спровоцировавшие холестаз. Важной составляющей лечения является правильное питание. Практикуется Диета стол № 5, из рациона полностью устраняются некоторые продукты, в то же время вводятся желчегонные продукты.
Параллельно с основным лечением может также проводиться лечение застоя желчи народными средствами. В частности можно применять желчегонные травы, а также сборы, в которые входят такие травы. Однако перед тем, как практиковать лечение какими-либо народными средствами, следует обсудить это с врачом.
Очень важно прекратить прием ряда лекарственных препаратов, токсичных для печени (оксипенницилины, Терфенадин, Тиклопидин, Нимесулид, Ирбесартан, статины и др.), а также алкоголя.
Лечение холестаза у беременных проводят строго по схеме, назначенной врачом.
Доктора
Лекарства
Чтобы устранить холестатический синдром, применяют ряд медикаментозных препаратов:
- Спазмолитики – они устраняют спазм желчных протоков. Это препараты Но-Шпа, Дротаверин, Баралгин.
- Желчегонные средства при застое желчи – такие таблетки и народные средства применяют, чтобы активизировать процесс ее оттока. Однако любые желчегонные препараты можно пить только после установления диагноза и назначения врача, так как при наличии камней желчегонные средства противопоказаны. Важно понимать, что самостоятельное применение таких лекарств может привести к закупорке желчных протоков и существенно ухудшить состояние, а иногда даже привести к летальному исходу. При необходимости назначают препараты Аллохол, Холензим, Холосас, Хофитол и др.
- Назначаются ферментные препараты – Мезим, Фестал, Панкреатин и др.
- С целью избавления от желчных камней без хирургического вмешательства применяется урсодезоксихолевая кислота. Препарат улучшает функцию печени, уменьшает зуд, предотвращает рефлюкс желчи. Этот действующий компонент вмещает препарат Урсофальк.
- Препарат Холестирамин назначают с целью лечения зуда. Также с этой целью могут рекомендовать Фенобарбитал.
- С целью улучшения свертывания крови назначают прием витамина К, для предупреждения потери костной ткани применяют препараты кальция и витамина D.
Процедуры и операции
При условии, что причина холестаза установлена, проводится не только медикаментозное, но и хирургическое лечение. В частности, может проводиться хирургическое удаление конкрементов, удаление опухолей, эндоскопическое восстановление дренажа желчи.
В процессе лечения также практикуются специальные процедуры: массажа для улучшения оттока желчи, а также специальные упражнения, помогающие улучшить этот процесс. Также проводится физиотерапевтическое лечение. Однако все эти методы практикуют в период ремиссии.
Лечение народными средствами
Разнообразные советы по поводу народного лечения холестатического синдрома вмещает практически каждый тематический форум. Однако перед тем, как воспользоваться такими советами, важно обязательно проконсультироваться с врачом. Ведь желчегонные травы при наличии камней могут существенно ухудшить состояние.
- Сбор трав. Желчегонными свойствами обладают кукурузные рыльца, шиповник, одуванчик, барбарис, мята, укроп, полынь, пижма, аир, подорожник, цикорий, тысячелистник. Сбор нескольких трав или отвары каждой из них следует готовить из расчета 1 ст. л. сухого средства на 1 ст. воды. Пить за полчаса до еды по 150 г.
- Печеночный сбор. В этот сбор в равных пропорциях входят: календула, бессмертник, кукурузные рыльца, ромашка, череда. Эти травы не только обладают желчегонным действием, но и положительно влияют на печень, кишечник, желудок. Сбор готовят из расчета 1 ст. л. средства на стакан воды. Залив его кипятком, настаивают 1 час. Процеживают, разделяют на несколько приемов.
- Льняное масло. Его потребляют натощак по 1 ст. л. Средство устраняет спазм, улучшает работу печени.
- Свежие соки. Через час после еды нужно выпить стакан смеси морковного, свекольного и яблочного сока. Такое лечение практикуют не меньше месяца. Также рекомендуется смешивать сок черной редьки со свекольным соком и пить по 1 стакану в день в течение месяца.
- Расторопша. Ее потребляют в сухом виде или в виде масла. Средство стимулирует пищеварение, снижает выраженность воспаления, стимулирует секрецию желчи.
- Плоды шиповника и крапива. Смешать 20 г шиповника и 10 г листья крапивы. Залить 250 г кипятка и томить на водяной бане 15 минут. Настоять, выпить за сутки в несколько приемов.
- Мед и мята. Трижды в день потреблять по 1 ч. л. меда с 3 каплями мятного масла. Курс лечения – 1 месяц.
- Лен с молоком. Измельчить 1 ст. зерен льна, залить 3 ст. свежего молока. Держать на огне, пока количество жидкости не уменьшится вдове. Выпить натощак. На следующий день приготовить свежее средство. Курс лечения – 10 дней.
Профилактика
Чтобы не допустить развития болезни, необходимо следовать несложным правилам профилактики:
- Отказаться от потребления спиртных напитков.
- Свести к минимуму количество потребляемой жирной, жареной, острой пищи.
- Своевременно лечить болезни, которые могут спровоцировать холестаз.
- Проходить профилактические осмотры.
У детей
Застой желчи у ребенка и желтуха часто отмечается в первые дни жизни ребенка. Диагностируют холестаз по показателям билирубина – у младенцев повышается уровень общего и прямого билирубина. Также учитывают другие показатели. Симптомы холестаза у ребенка проявляются желтушным цветом кожи, увеличением печени. У малыша темная моча, обесцвеченный стул (ахолия). Так как при таком состоянии нарушается всасывание жиров и жирорастворимых витаминов, ребенок не набирает вес, замедляется его рост.
Лечение зависит от причины болезни. Если у ребенка предполагается атрезия желчных путей, проводится диагностическая операция с проведением интраоперационной холангиографии. Если такой диагноз подтверждается, проводят портоэнтеростомию.
Чтобы желчный пузырь у малыша работал правильно, не следует кормить ребенка насильно. О том, что чрезмерное кормление может спровоцировать проблемы с желчным пузырем у детей, склонных к такой патологии, предупреждает также известный педиатр Комаровский, призывая родителей кормить малышей только тогда, когда они хотят есть.
Холестаз при беременности
Холестаз беременных называют также рецидивирующей желтухой беременных. В период беременности может нарушаться функция печени, вследствие чего развивается внутрипеченочный холестаз беременных. Эта патология связана с повышенной чувствительностью печени к гормональным колебаниям. Симптомы этого состояния проявляются желтухой и генерализованным зудом. Холестаз при беременности на поздних сроках проявляется, прежде всего, интенсивным зудом кожи. После родов внутрипеченочный холестаз беременных полностью проходит через 1-2 недели, но при последующих беременностях и при приеме оральной контрацепции оно может проявляться повторно. Лечения заболевание не требуется, но важен постоянный контроль состояния плода.
Диета
Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200 — 1350 рублей в неделю
Питание в процессе лечения холиатического синдрома играет очень важную роль. При этом заболевании рекомендуется Диета стол № 5, предусматривающая отказ от жареной, жирной пищи с высоким содержанием животных жиров. Очень важно полностью исключить напитки с кофеином и спиртное.
Питание должно быть облегченным и включать фрукты, овощи, свежие соки. Количество калорий, потребляемых в сутки, нужно уменьшить.
В меню нужно ввести следующие желчегонные продукты:
- Нежирное молоко.
- Растительные масла.
- Салаты из свеклы, редьки, редиса, помидоров с растительным маслом.
- Капуста – тушеная и квашеная.
- Овсяная, кукурузная каша.
- Хлопья и хлебцы из цельных зерен.
- Зелень – шпинат, укроп, петрушка, сельдерей, салат и др.
- Морковь, помидоры.
- Ягоды и фрукты.
- Вода (до 2 л в день) с соком лимона.
- Отвар из шиповника.
Правильное питание поможет предупредить заброс желчи и билиарный рефлюкс-эзофагит.
Последствия и осложнения
Осложнения холестаза могут быть следующими:
- кровотечения;
- камни в желчном пузыре с холангитом, гемеролопией;
- печеночная недостаточность;
- остеопороз.
Прогноз
При условии правильного лечения и соблюдения диеты состояние пациента улучшается. Однако ему нужно постоянно следить за питанием и проходить профилактические профосмотры.
Список источников
- Андреев Г.Н, Борисова Н.А, Мухамеджанов Г.К и др. «Механическая желтуха неопухолевой этиологий». Монография, 2004- 124с.
- Внутрипеченочный холестаз — от патогенеза к лечению / Э.П. Яковенко, П.Я. Григорьев, Н.А. Агафонова, А.В. Яковенко // Практ. врач. — 1998. — № 13. — С. 20-23.
- Голованова Е.В., Петраков А.В. (2011) Диагностика и лечение внутрипеченочного холестаза при хронических заболеваниях печени. Тер. архив, 2: 33–39.
- Полунина Т.Е., Маев И.В. Полунина Е.В. Гепатология для практического врача. Авторская академия. 340 с. 2009.
На начальных этапах застой желчи легко корректируется, но, если запустить ситуацию, дело может закончиться даже экстренной операцией.
Наверное, каждому знакомо ощущение: съешь кусочек жирной пищи, а остается чувство, что объелся. Появляется тяжесть в правом боку, пища, кажется, долго не переваривается. Это один из симптомов застоя желчи.
Вместе с врачом ультразвуковой диагностики Цивильской центральной районной больницы Марией Алексеевой в «Школе здоровья» для пациентов разобрали основные признаки неблагополучия в желчном пузыре и выяснили, как это можно лечить.
Признаки застоя желчи:
- ноющая и тянущая боль в правом боку после физической нагрузки;
- ощущение дискомфорта в правом боку – как будто там что-то мешает или сдавливает;
- боль справа при наклоне и повороте;
- при долгом сидении в неправильной позе начинает ныть правая рука, появляется боль в правой лопатке;
- сухость или горечь во рту, незначительные изменения оттенка кожи.
Безобидный на первый взгляд застой желчи может обернуться большой бедой.
Холестаз (застой желчи) занимает третье место среди заболеваний и патологий пищеварительного тракта и молодеет из года в год.
Ему подвержены люди пенсионного возраста, женщины старше 40 лет, беременные, офисные работники и школьники (долгое ограничение в движении и неправильная поза за рабочим столом).
Желчь – продукт секреции клеток печени. Она вырабатывается в печени, затем по печеночным и желчным протокам поступает в желчный пузырь, где накапливается. Как только пища попала в ротовую полость и начался процесс переваривания, желчь поступает в кишечник (двенадцатиперстную кишку), где нейтрализует остатки соляной кислоты, расщепляет жиры (эмульгирует до нужной кондиции, чтобы они смогли всосаться в кровь), помогает организму усваивать жирорастворимые витамины А, Е, Д, К, обеззараживает пищу и удаляет лишние патогенные бактерии в тонком кишечнике, участвует в других ферментных реакциях для полноценного переваривания пищи и усвоения питательных веществ. К примеру, активизирует липазу (фермент поджелудочной железы).
Когда пищеварения не происходит, желчь накапливается в желчном пузыре – небольшом органе грушевидной формы, расположенном у правой межреберной дуги.
Если желчь по каким-либо причинам застаивается и не поступает в кишечник, это приводит к нарушению всего процесса пищеварения. Холестаз может повлечь за собой не только нарушение функции ЖКТ, но и серьезные заболевания, связанные с нарушением обмена веществ: авитаминоз, остеопороз, желчекаменная болезнь, холецистит, в тяжелых случаях – цирроз печени (скопление желчи, ее повышенная концентрация изменяет и перерабатывает клетки печени), а также может стать причиной формирования сахарного диабета. Поэтому запускать это состояние нельзя.
Чтобы желчь не застаивалась, врач специалист первой категории Мария Михайловна предупредила, о чем необходимо помнить пациентам.
Застою желчи отчасти способствует как сама печень, которая вырабатывает желчь, так и протоки, по которым она движется, и желчный пузырь.
Чтобы не было проблем, желчь всегда должна быть жидкой, а не вязкой или желеобразной.
Желчь – высококонцентрированный секрет, когда она долго находится в неподвижном состоянии, начинает формироваться осадок, сначала в виде хлопьев, затем они образуют камни. Не стоит забывать, что желчь выделяется на каждый прием пищи и роль правильного регулярного питания очень важна в профилактике образования камней!
Движение желчи осуществляется по протокам, окруженным мышцами. Не лишним будет помнить, что любой стресс ведет к спазму, в том числе и мышечному, что может привести к банальному пережатию самих протоков и их впускающих и выпускающих сфинктеров. Желчь может застрять в протоках. Поэтому прием пищи всегда должен быть в спокойной обстановке и правильной позе: доставляйте себе удовольствие – завтракайте, обедайте и ужинайте красиво.

- тупая боль в правом подреберье;
- частая отрыжка;
- увеличенная печень;
- темная моча и светлый кал;
- запоры или понос;
- неприятный запах изо рта;
- хроническая усталость, сонливость;
- горечь во рту;
- постоянный кожный зуд;
- желтый цвет кожи и белков глаз.
При первых признаках застоя лучше сразу сделать УЗИ. При ухудшении самочувствия необходимо обратиться к врачу. При долгом застое может формироваться и песок, и камни в желчном пузыре, и при любой стимуляции движения желчи можно спровоцировать и движение камней. Если камень маленький, то хоть и с болью, но он выйдет из протока, а большой способен закупорить проток. И в этом случае показана экстренная операция.
Для точной постановки диагноза при застое желчи требуется дополнительное обследование и лечение:
- УЗИ печени и желчных протоков. Оно поможет оценить масштаб поражения и наличие камней. Наличие желчного осадка укажет на то, что желчь густая и вязкая, с трудом продвигается по желчным протокам, поэтому может застаиваться. Скопление желчи в протоках вызывает увеличение печени в объеме.
- Общие анализы крови и мочи помогут оценить общее состояние организма.
- Биохимия крови даст полное представление о работе печени и желчного пузыря.
- Анализ желчи позволит определить ее состав.
- Копрограмма поможет оценить работу кишечника, а также качество процесса пищеварения.

В профилактических целях полезно делать слепой тюбаж, это приносит облегчение, пить желчегонные травы или сборы и добавлять в свой рацион продукты, обладающие мягким желчегонным действием (горечи, зелень, грубая клетчатка).
Помните, что застой желчи – это в большинстве случаев проблема, созданная образом жизни человека, и она имеет свои предпосылки (нерациональное питание, стрессы, гиподинамия…).
Получайте удовольствие от жизни, убирайте предпосылки и живите здоровыми!
В арсенале современной медицины множество средств. Одними из них являются желчегонные. Это препараты, которые способны усиливать образование желчи печенью и увеличивать ее выведение через желчевыводящие пути. Но когда необходима помощь нашей печени? Как понять, что происходит что-то неладное?
Желчегонные препараты применяются при различных заболеваниях гепатобилиарной системы. Например, они могут быть назначены врачом при дискинезии желчевыводящих путей.
Дискинезия желчевыводящих путей (ДЖВП) – это расстройство функции желчного пузыря, протоков и сфинктеров, при котором нарушается процесс движения желчи3.
Причинами дискинезии могут быть:
- гормональный дисбаланс;
- нарушение иннервации;
- поломка взаимосвязи нервной системы с эндокринной;
- психогенные причины3.
Если лечение отсутствует, возможно развитие холестаза — застоя желчи в желчном пузыре.
Можно заподозрить застой желчи при наличии следующих симптомов:
- слабость;
- кожный зуд;
- желтушность кожи, склер глаз, слизистых оболочек.
Если холестаз не корректируется, возможно развитие хронического холецистита – воспаления в стенках желчного пузыря на фоне застоя желчи, что усугубляет нарушение его тонуса и сократительной функции, способствуя дальнейшему прогрессированию заболевания.2 При его лечении желчегонные средства также используются.
Недуг может возникать в результате острого воспаления, но в основном формируется на фоне:
- гастрита с секреторной недостаточностью;
- хронического панкреатита;
- желчнокаменной болезни;
- ожирения;
- других заболеваний органов пищеварения2.
Причинами возникновения воспалительного процесса в желчном пузыре часто являются:
- переедание;
- употребление очень жирной пищи;
- поглощение большого количества пищи за один прием;
- алкогольные напитки;
- острые воспалительные процессы в другом органе (ангина, пневмония и т. д.)2.
При отсутствии камней говорят о хроническом некалькулезном (бескаменном) холецистите, при их наличии — хроническом калькулезном холецистите.4
В норме в нашем организме вырабатывается 500-700 мл желчи1 ежедневно.
Большая часть жалоб характерна как для хронического холецистита, так и для дискинезии желчевыводящих путей:
- боль в правом подреберье;
- неприятные ощущения спустя 1–3 часа после переедания;4
- дискомфорт усиливается после приема острого, холодного, жареного, жирного, газированного и некоторых алкогольных напитков;
- горечь во рту;
- отрыжка горьким;
- тошнота и рвота, не приносящие облегчения;
- повышенное газообразование;
- нарушение стула (нередко чередование запора и диареи);
- кожный зуд;
- снижение аппетита;
- упадок сил;
- повышенная раздражительность, возбудимость;
- расстройство сна;
- усиленное потоотделение;
- тахикардия;
- головокружение;
- боли в голове;
- симптомы могут проявляться после переохлаждения, стресса и физической нагрузки.2
В основном хронический холецистит диагностируют в возрасте 40–60 лет, хотя может встречаться у людей любого возраста. Этим заболеванием страдают примерно 6–7 человек из 1000, причем женщины болеют в 3-4 раза чаще мужчин2.
Для начала следует обратиться к врачу для выяснения диагноза. Как правило, при выявлении дискинезии и/или хронического холецистита врач назначает желчегонные препараты.
1Поскольку печень и желчный пузырь очень тесно связаны, то предпочтительными являются комплексные лекарственные средства, воздействующие сразу на оба органа.
2Например, Хофитол® — это оригинальное французское лекарственное средство на основе экстракта листьев артишока.5,6
3Хофитол® не только обладает сильным желчегонным действием, но и защищает печень.5,6 Активные вещества, входящие в состав экстракта листьев артишока, обеспечивают широкий спектр действия и способствуют:
- защите клеток печени5,7;
- улучшению тока желчи5,7;
- снижению уровня холестерина7;
- нормализации жирового обмена7;
- нормализации микрофлоры кишечника7.
Хофитол® отпускается без рецепта врача в виде таблеток и раствора.5 Рекомендованный курс приема препарата для взрослых и детей с 6 лет составляет от 2 до 3 недель.5,6 В форме раствора можно принимать с 1-ого дня жизни под контролем врача.5,6 Если отсутствуют дополнительные рекомендации и указания, то взрослые могут принимать по 2-3 таблетки или по 2,5-5 мл 3 раза в день до еды5.
Холестаз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Холестаз – это клинико-лабораторный синдром, характеризующийся повышением в крови содержания экскретируемых (выводящихся) с желчью веществ вследствие нарушения синтеза, секреции и оттока желчи.
Холестаз вызывает ряд гистологических изменений в печени: расширение желчных капилляров, образование желчных тромбов, повреждение клеточных мембран, ведущее к повышению их проницаемости, попадание желчи в кровь, отек и склероз, воспаление, инфаркты, развитие микроабсцессов, гибель клеток и др. Персистирующий холестаз ведет к необратимым изменениям в печени и развитию билиарного цирроза.
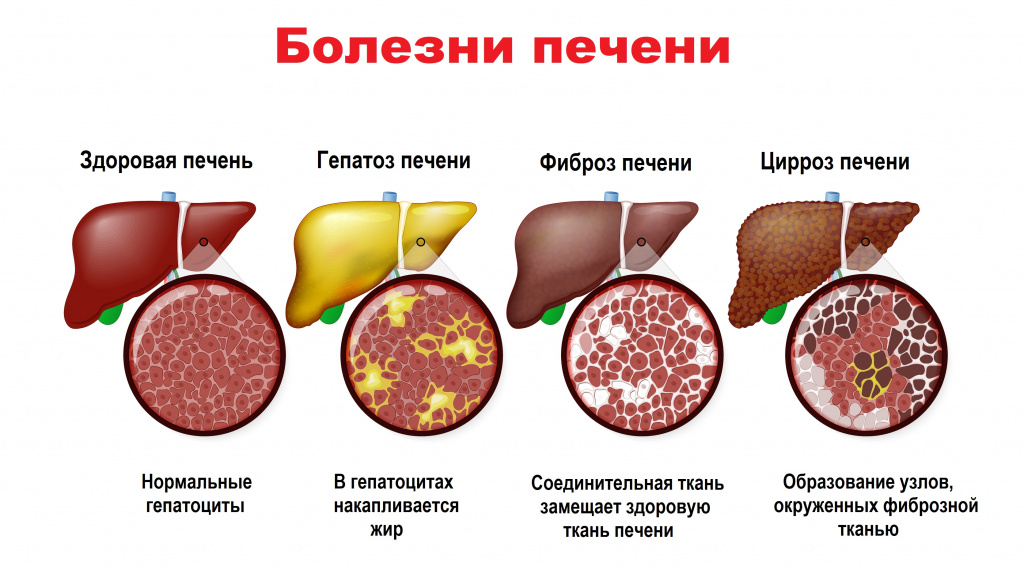
При хроническом течении процесса за счет увеличения уровня липидов в крови и отложения холестерина под кожей формируются ксантомы на коже век, под молочными железами, в области шеи и спины, на ладонной поверхности кистей.
Бывает, что симптомы холестаза не доставляют особых неудобств – тогда этот синдром диагностируют только на основании изменений в анализах крови, случайно, в ходе диспансерного обследования или при проведении исследования крови по поводу другого заболевания.
В редких случаях диагноз выявляют уже на стадии развития осложнений портальной гипертензии, характеризующейся наличием асцита, печеночной энцефалопатии, кровотечения из варикозно- расширенных вен пищевода.
Разновидности холестаза
Холестаз подразделяется на внутрипеченочный и внепеченочный, острый и хронический, желтушный и безжелтушный.
Клиническая картина холестаза в значительной мере обусловлена признаками основного заболевания печени. Например, первичный билиарный цирроз (аутоиммунное прогрессирующее хроническое воспаление мелких внутрипеченочных желчных протоков, которое постепенно приводит к замещению здоровых клеток печени фиброзной тканью) проявляется слабостью, кожным зудом, желтухой. Может присутствовать боль или дискомфорт в правом подреберье, увеличение размеров печени и селезенки, ксантелазмы.
При первичном склерозирующем холангите (хроническом прогрессирующем холестатическом заболевании печени) наблюдаются воспаление и фиброз внутри- и внепеченочных желчных протоков, зуд, боль в правом подреберье, слабость, потеря массы тела, эпизоды лихорадки. В итоге развиваются цирроз и печеночная недостаточность. У большинства пациентов с первичным склерозирующим холангитом имеются воспалительные заболевания кишечника (язвенный колит).
Прогрессирующий семейный внутрипеченочный холестаз – это группа генетических аутосомно-рецессивных заболеваний, которые проявляются у новорожденных или в раннем детском возрасте. Зуд и желтуха развиваются в течение первых недель после рождения. Дети отстают в развитии. Цирроз печени формируется в течение первых десяти лет жизни.
Холестаз во время беременности характеризуется интенсивным кожным зудом, возникающим во втором или третьем триместрах беременности и спонтанным разрешением всех симптомов в течение 4–6 недель после родов. Значение холестаза во время беременности заключается в риске преждевременных родов, асфиксии во время родов, внутриутробной смерти.
При остром вирусном гепатите больного беспокоят тупые боли в правом подреберье, лихорадка, слабость, боли в суставах. Затем появляется желтуха, а разбитость и артралгии значительно уменьшаются. На коже могут появляться синяки. Моча приобретает темный желто-зеленый цвет, кал становится светлее.
При инфекционном мононуклеозе холестаз характеризуется лихорадкой и увеличением лимфатических узлов.
Холестаз при остром алкогольном гепатите может протекать с выраженной желтухой, признаками портальной гипертензии, явлениями печеночно-клеточной недостаточности. Больных беспокоят слабость, недомогание, снижение аппетита, тошнота, горечь во рту, повышение температуры. Печень увеличена и болезненна.
Лекарственный гепатит возникает в результате токсико-аллергического воздействия на печень лекарственных средств (некоторых антибиотиков, сульфаниламидов, цитостатиков, анаболических стероидов и др.) или токсических веществ.
При циррозе печени наблюдаются телеангиэктазии в зоне лица и плечевого пояса, эритема ладоней, побледнение ногтей, деформация концевых фаланг пальцев в виде «барабанных палочек», кровоточивость десен, подкожные кровоизлияния, атрофия скелетной мускулатуры, усиленный венозный рисунок на животе. Может быть асцит.
Холестаз вследствие нарушения оттока желчи по внепеченочным протокам приводит к изменению количества поступающей в пищеварительный тракт желчи. В результате нарушается нормальное всасывание и переваривание пищи. Отток желчи может затрудняться за счет камня, опухоли, рубцовой стриктуры протоков.
При присоединении инфекции манифестирует холангит, при котором наблюдаются желтуха, увеличение печени, пациент жалуется на боль и лихорадку. В тяжелых случаях может развиться сепсис. При закупорке опухолью (рак головки поджелудочной железы) желчный пузырь может увеличиваться, но не быть болезненным.
При прохождении желчного камня из пузыря и его задержке в общем желчном протоке возникает холедохолитиаз. Пациенты жалуются на коликообразные боли в правом подреберье с иррадиацией в спину, повышение температуры, головную боль, озноб, кожный зуд, кожа и слизистые приобретают желтый оттенок.
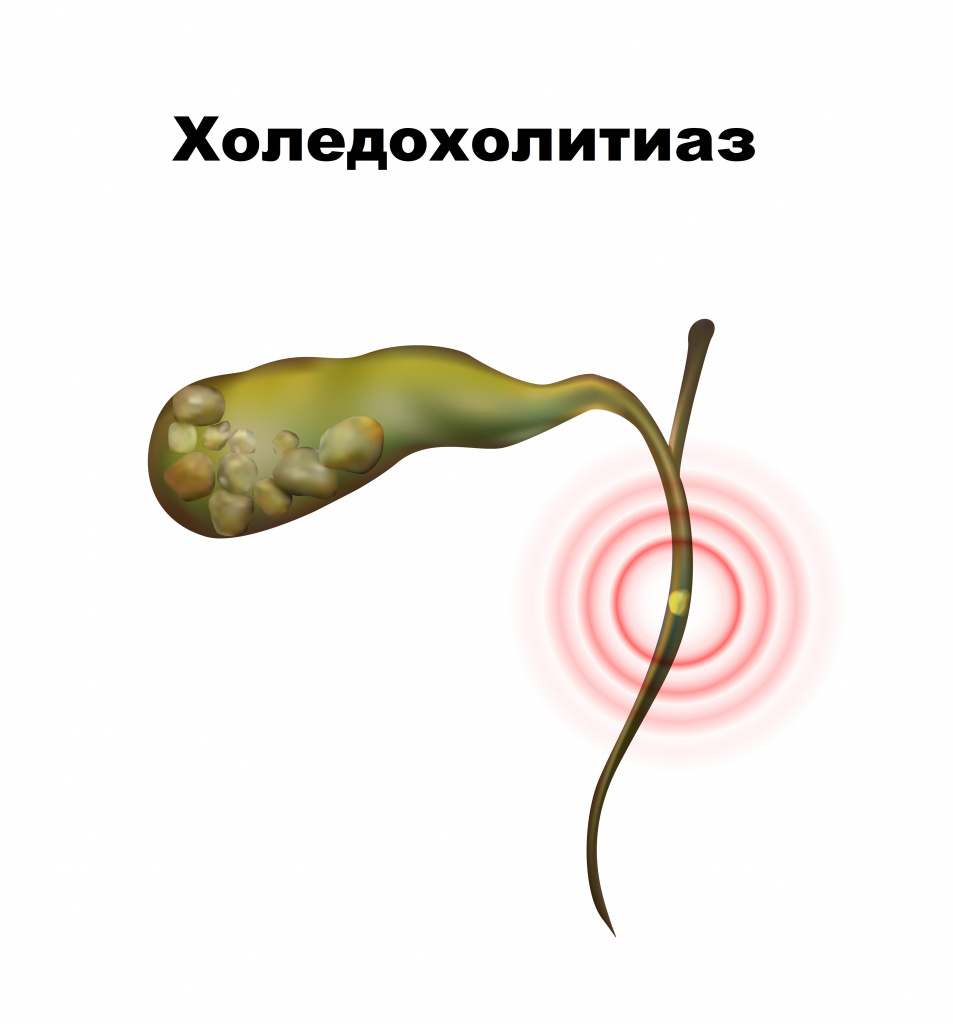
Внепеченочный холестаз развивается при механической обструкции магистральных внепеченочных или главных внутрипеченочных протоков (камни, опухоли).
Внутрипеченочный холестаз развивается при отсутствии обструкции магистральных желчных протоков и может быть следствием:
- функциональных дефектов образования желчи на уровне гепатоцита,
- обструкции на уровне внутрипеченочных желчных протоков,
- обоих механизмов (при лимфомах).
Причины внутрипеченочного холестаза у взрослых:
- Гепатоцеллюлярный холестаз развивается при сепсисе, вирусных гепатитах, алкогольном и неалкогольном стеатогепатите, генетических нарушениях (доброкачественный рецидивирующий внутрипеченочный холестаз, прогрессирующий семейный внутрипеченочный холестаз, дефицит ABCB4, эритропоэтическая протопорфирия и др.), злокачественных процессах (гематологических заболеваниях, метастазах опухолей, при амилоидозе, саркоидном гепатите, болезнях накопления, паранеопластических синдромах (лимфогранулематозе), врожденном печеночном фиброзе, узловой регенеративной гиперплазии, при различных сосудистых патологиях (синдроме Бадда–Киари, веноокклюзионной болезни, застойной печени), циррозе.
- Холангиоцеллюлярный холестаз развивается на фоне первичного билиарного цирроза, первичного склерозирующего холангита, IgG4-ассоциированного холангита, идиопатической дуктопении взрослых, порока развития желчных протоков (билиарной гамартомы, синдрома Кароли), муковисцидоза, лекарственной холангиопатии.
Причины внутрипеченочного холестаза у детей:
Метаболические заболевания:
- с вовлечением билиарного тракта (недостаточность α1-антитрипсина, муковисцидоз);
- без вовлечения билиарного тракта (галактоземия, тирозинемия, дефекты окисления жирных кислот, болезни накопления липидов и гликогена и др.);
- специфические расстройства билиарной функции (прогрессирующий семейный внутрипеченочный холестаз).
Уменьшение числа желчных протоков:
- с наличием синдромов (синдром Алажиля);
- без синдромов.
Пороки развития желчных протоков.
Инфекции (бактериальные, вирусные).
Токсические факторы (лекарства).
Идиопатический неонатальный гепатит.
Цирроз любой этиологии.
Причины внепеченочной обструкции желчных путей:
- камни, опухоли, кисты, абсцессы, стриктуры;
- лимфаденопатия узлов в воротах печени;
- паразитарные инфекции (описторхоз, фасциолез, аскаридоз, клонорхоз, эхинококкоз);
- аневризма печеночной артерии.
К каким врачам обращаться
При подозрении на заболевание печени, для уточнения диагноза и определения дальнейшей тактики лечения пациенту необходимо обратиться к
терапевту
,
педиатру
. В дальнейшем может потребоваться консультация
гастроэнтеролога
, гепатолога, гематолога,
онколога
, инфекциониста,
хирурга
.
Диагностика и обследования при холестазе
При обследовании больного с холестазом необходимо разграничение внутри- и внепеченочного холестаза на основании тщательного сбора анамнеза, объективного обследования, данных лабораторного исследования крови (диагностическими критериями холестаза принято считать повышение уровня щелочной фосфатазы в 1,5 раза и уровня γ-ГТП в 3 раза от верхней границы нормы), ультразвукового исследования с целью выявления закупорки желчных путей, проведения холангиографии, исследования антимитохондриальных антител в сыворотке, магнитно-резонансной холангиопанкреатографии, биопсии печени, генетического анализа.
Выполняется комплекс лабораторно-инструментальных методов обследования:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – пигмент �…
Желчные кислоты (Bile Acids)
Синонимы: Анализ крови на желчные кислоты.
Bile Acid Test; Bile Salt Test.
Краткая характеристика определяемого вещества Желчные кислоты
Желчные кислоты – орган�…
Альфа-Амилаза (Диастаза, Alpha-Amylase)
Синонимы: Диастаза; Сывороточная амилаза; Амилаза сыворотки. α-Amylase; AMY; AML; Diastase; 1;4-?-D-glucanohydralase; Serum amylase; Blood amylase.
Краткая характеристика определяемого в�…
УЗИ печени
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Диагностика инфекционного поражения печени:
- HBsAg, качественный тест (поверхностный антиген вируса гепатита B);
Диагностика других заболеваний:
- анализ всех специфических аберраций на парафиновых срезах (гистоFISH, колич.) (диагностика лимфопролиферативных заболеваний)
Муковисцидоз, CFTR ч.м.
Исследование частых мутаций в гене CFTR.
Тип наследования.
Аутосомно-рецессивный.
Гены, ответственные за развитие заболевания.
CFTR -трансме…
Кроме того, важно выяснить наличие профессиональных вредностей, уточнить прием алкоголя или лекарств, перенесенных операции на желчных путях, наличие наследственных холестатических болезней в семье, трансплантации печени, ВИЧ-инфекции, беременности и др.
Что делать при холестазе
При появлении первых симптомов необходимо обратиться к врачу и точно выполнять все его рекомендации.
Профилактика осложнений и достижение стойкой ремиссии заключаются в соблюдении диеты, исключающей употребление острой, пряной, жареной пищи, животных жиров, сдобного теста, отказе от употребления алкоголя.
Лечение холестаза
Цель лечения холестаза – устранение его причины, защита печени от токсического действия желчи, предотвращение развития цирроза печени.
Консервативная терапия может включать в себя гепатопротекторы и препараты, связывающие желчные кислоты в кишечнике, а также уменьшающие кожный зуд.
Дополнительно по показаниям применяют средства симптоматической терапии:
- антигистаминные препараты,
- бифосфонаты, препараты кальция и витамин D,
- витамины,
- антиоксиданты,
- препараты, корректирующие гемостаз,
- цитостатики,
- глюкокортикостероиды.
Хирургическое лечение чаще всего показано при обтурационной желтухе (опухолевом поражении печени, желчевыводящих протоков, головки поджелудочной железы; стенозирующих стриктурах и камнях желчевыводящих путей).
Могут быть выполнены следующие оперативные вмешательства:
- наружное дренирование желчных протоков;
- наложение холецистодигестивных (при наличии препятствия для оттока желчи, которое нельзя удалить оперативным путем) и холедоходигестивных анастомозов (при застое желчи из-за хронического панкреатита);
- холецистэктомия,
- трансплантация печени.
Источники:
- Клинические рекомендации «Вутрипеченочный холестаз при беременности». Разраб.: Российское общество акушеров-гинекологов. – 2020.
- Полунина Т.Е. Холестаз: алгоритмы диагностики и лечения // Академия медицины и спорта. 2021;2(4):28-36.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9838
04 Февраля
-
9726
04 Февраля
-
10626
16 Января
Похожие статьи
Повышен уровень холестерина
Повышен уровень холестерина: причины повышения, при каких заболеваниях возникает, диагностика и способы лечения.
Обесцвеченный кал
Цвет кала зависит от количества желчных пигментов (продуктов распада гемоглобина), красящих веществ, содержащихся в продуктах питания и лекарственных препаратах, примесей свежей или свернувшейся крови, продуктов метаболизма микроорганизмов, живущих в кишечнике.
Сосудистые звездочки
Появление любых косметических дефектов на коже доставляет эстетический дискомфорт. Одним из таких дефектов являются сосудистые звездочки, или иначе – телеангиэктазии.
Запах аммиака изо рта
Запах аммиака изо рта: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Пневмоторакс
Пневмоторакс: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Холестаз
- О заболевании
- Виды
- Симптомы
- Причины
- Диагностика
- Мнение эксперта
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
- Врачи
Что это такое?
Холестаз – комплекс клинических и лабораторных симптомов, который возникает вследствие нарушения процессов выработки, выделения и оттока желчи из печени и желчевыводящих путей в двенадцатиперстную кишку. Существуя длительно, ухудшает состояние пациента, вызывает ряд структурных изменений в печени и постепенно нарушает ее функцию, приводит к печеночной недостаточности. Внимательное отношение к своему здоровью – явка к врачу при появлении первых симптомов и признаков холестаза печени – поможет вовремя выявить его причину, начать лечение и избежать опасных последствий этой патологии.
О заболевании
Холестаз – не самостоятельная болезнь, а синдром, который может сопутствовать течению самых разных иных заболеваний печени и желчевыводящих путей. Страдают холестазом преимущественно мужчины старше 40 лет, но он может возникать и у женщин, особенно в период беременности. Дети заболевают лишь в единичных случаях.
По статистике, заболеваемость патологией, протекающей с холестазом, составляет один случай на 10 тысяч населения в год, причем более, чем у половины людей, страдающих острыми или хроническими болезнями гепатобилиарной системы, застой желчи возникает хотя бы однократно в течение жизни.
Виды
Различают такие виды холестаза:
- по особенностям течения – острый и хронический;
- по наличию пожелтения кожи – желтушный и безжелтушный;
- по особенностям выделения желчи – парциальный (со снижением ее выработки), диссоцианный (с задержкой выделения части компонентов желчи) и тотальный (сопровождается нарушением выхода желчи в кишечник).
По уровню поражения желчных путей выделяют два типа холестаза:
- внутрипеченочный (возникает при повреждении внутрипеченочных желчных протоков и/или гепатоцитов);
- внепеченочный (развивается в результате закупорки общего желчного протока конкрементом или опухолью).
Симптомы
Клинические проявления этой патологии связаны с большим количеством желчи в желчевыводящих путях и малым поступлением ее в двенадцатиперстную кишку, а выраженность их зависит от вида и тяжести течения основного заболевания.
У женщин и мужчин симптомы холестаза сходны, основные из них:
- чувство дискомфорта, тяжесть, боль в правом подреберье;
- зуд кожи, усиливающийся к вечеру и после попадания на тело горячей воды;
- потемнение мочи;
- учащение стула, изменение его консистенции на более жидкую, обесцвечивание.
Из-за выраженного зуда пациенты становятся беспокойны, раздражительны, у них нарушается сон.
Недостаток желчи в кишечнике приводит к нарушению процессов пищеварения, в том числе уменьшению всасывания жирорастворимых витаминов – К, D, А, Е. Это ложится в основу повышенной кровоточивости, появления болей в костях, снижения остроты зрения, особенно в сумерках.
Объективными признаками холестаза могут стать:
- увеличение размера печени;
- появление под кожей скоплений холестерина – желтоватых бугорков – ксантом и ксантелазм;
- фиброзирование внутренних органов, в частности, печени (из-за нарушения процессов обмена меди).
Причины
Болезни, сопровождающиеся застоем в печени желчи, имеют разнообразное происхождение. Наиболее частые причины холестаза:
- генетическая предрасположенность;
- повреждение гепатобилиарной системы вирусами или бактериями;
- злоупотребление алкоголем;
- прием токсичных для печени лекарственны препаратов;
- воздействие гепатотоксичных химикатов;
- нарушения обмена веществ (в частности, в период беременности);
- фиброзирование или воспаление междольковых желчных протоков при циррозе печени или склерозирующем холангите.
Так, внутрипеченочный холестаз сопровождает течение острого гепатита, первичного билиарного холангита, алкогольной болезни печени, цирроза печени на фоне вирусных гепатитов В и С, возникает при приеме гепатотоксичных лекарств (цитостатиков, амоксициллина/клавуланата, аминазина и прочих) или распространении в печень злокачественной опухоли.
Причиной внепеченочного холестаза обычно становятся желчнокаменная болезнь с конкрементом, закупорившим общий желчный проток, полип желчного пузыря, локализующийся в области его шейки и перекрывающий путь желчи, рубцовая стриктура общего желчного протока, острый панкреатит, опухоли, сдавливающие желчевыводящие пути извне,
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика
На основании жалоб пациента, данных анамнеза, результатов объективного осмотра, врач заподозрит холестаз и какое-либо заболевание печени, которое могло бы его спровоцировать. Чтобы уточнить диагноз, пациенту будет рекомендовано дообследование. Оно может включать:
- клинический анализ крови (будет выявлен лейкоцитоз, повышенная СОЭ, анемия);
- биохимическое исследование крови (обнаружится повышенная активность АлАТ, АсАТ, избыток билирубина и липидов, возможно – маркеры аутоиммунного воспалительного процесса – антинуклеарные антитела и иные);
- общий анализ мочи (покажет наличие в ней желчных пигментов);
- УЗИ органов брюшной полости и печени в частности (будет выявлено увеличение ее размеров, неоднородность структуры, нечеткость контура, изменение размеров и структуры желчного пузыря и протоков, наличие в пузыре или протоках конкрементов);
- эндоскопическая ретроградная холангиопанкреатография или чрескожная чреспеченочная холангиография (позволит обнаружить камни в желчном пузыре или признаки склерозирующего холангита, провести дренирование протоков при их обтурации (закупорке));
- магнитно-резонансная холангиопанкреатография;
- позитронно-эмиссионная томография;
- в сложных диагностических случаях – биопсия печени под контролем УЗИ.
Мнение эксперта
Я – практикующий врач и периодически консультирую пациентов с болезнями гепатобилиарной системы, сопровождающимися холестазом. Иногда застой желчи выражен ярко – протекает с интенсивной болью в правом подреберье, пожелтением кожи и слизистых, сильным зудом. Обычно такие пациенты немедля обращаются за медицинской помощью.
Совершенно иная ситуация – хроническое течение холестаза. Признаки патологии при этом выражены слабо – у пациента возникает легкая, неочевидная желтушность склер и кожи, возможны тяжесть и дискомфорт в правом подреберье, неинтенсивный зуд, подташнивание. Часто пациенты с такими симптомами не торопятся к врачу, а пытаются лечиться самостоятельно, советом знакомых, соседей или фармацевтов аптеки. Существуя длительно, это состояние постепенно прогрессирует, развивается печеночная недостаточность и даже энцефалопатия. Осложнения, как правило, необратимы и значительно снижают качество жизни пациента, приводят к угрожающим ей последствиям.
Избежать негативного прогноза поможет внимательное отношение к своему здоровью – обращение к врачу-гастроэнтерологу или гепатологу при появлении первых симптомов холестаза печени и лечение вызвавших его причин.

Лечение
В зависимости от причины холестаза печени лечение его у взрослых может быть консервативным либо хирургическим.
Консервативное лечение включает:
- диету с исключением из рациона животных жиров и повышенным содержанием в нем жиров растительных;
- медикаментозное лечение (препараты урсодезоксихолевой кислоты, гепатопротекторы, цитостатики, противовирусные, антибактериальные, антигистаминные препараты, бисфосфонаты, средства для коррекции гемостаза, витамины).
Нередко основным методом лечения является операция. Как правило, она необходима при всех случаях внепеченочного и в части внутрипеченочных холестазов. Объем операции в зависимости от основного заболевания может быть различен:
- дренирование желчных протоков;
- холецистэктомия (удаление желчного пузыря);
- вскрытие пузыря;
- наложение анастомозов между желчным пузырем или желчевыводящими путями с двенадцатиперстной кишкой;
- трансплантация печени.

Профилактика
Снизить риск развития холестаза поможет здоровый образ жизни (разнообразное питание с минимумом животных жиров, достаточная двигательная активность), своевременная диагностика и лечение болезней гепатобилиарной системы, которые могут привести к застою желчи.
Реабилитация
Пациенты, перенесшие операцию по устранению застоя желчи и лечению болезни, вызвавшей его, нуждаются в пребывании в стационаре (длительность его зависит от состояния пациента и вида вмешательства), контроле медицинского персонала над возможным развитием осложнений и медикаментозного лечения.
При выписке из отделения врач дает пациенту рекомендации по особенностям питания и поддерживающей терапии, рекомендует амбулаторное наблюдение у гастроэнтеролога. Пациенту необходимо с заданной врачом периодичностью обращаться на прием для осмотра и прохождения минимума обследований, которые позволят выявить рецидив патологии и вовремя принять меры по его устранению.
Вопросы и ответы
Ивашкин В.Т., Широкова Е.Н., Маевская М.В. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации и Российского общества по изучению печени по диагностике и лечению холестаза. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2015 г;25(2):41–57.
Полунина Т.Е. Холестатические заболевания печени: алгоритмы диагностики и лечения. РМЖ. 2021 г; 6:81-87.
Малов В.И. Синдром холестаза в гепатологии // Забайкальский медицинский вестник. – 2018 г. – № 3 – с. 107-119.
Danielle Tholey, MD, Sidney Kimmel Medical College at Thomas Jefferson University. Холестаз. – 2021 г. – Электронный ресурс https://www.msdmanuals.com/.
Полунина Т.Е., Маев И.В., Полунина Е.В. Гепатология для практического врача. Авторская академия. – 2009 г. – 340 с.
>
Заболевания по направлению Хирург
Заболевания по направлению Гастроэнтеролог
Заболевания по направлению Гепатолог



























