С детства практически каждый человек знает свою группу крови и резус-фактор. Эти данные пишутся на медицинской карточке каждого пациента, который проходит лечение в больнице или обращается в поликлинику за помощью. Считается, что группа крови и резус — это обусловленные генетически характеристики, которые формируются у плода еще в утробе матери и не могут быть изменены. Однако за последние несколько десятилетий было зафиксировано множество случаев «смены» то резуса, то группы крови у одного и того же человека в течение жизни. Может ли такое произойти на самом деле? Если да, то в чем же кроется причина? Разбирался во всех тонкостях этой проблемы MedAboutMe.
Что такое группа крови и резус-фактор?
Прежде чем говорить о возможности смены группы крови и резуса, следует разобраться в основных понятиях. Как известно, кровь человека состоит не только из жидкой части, но и из форменных элементов, среди которых важнейшую роль играют эритроциты. На своей поверхности эти клетки имеют специальные сигнальные молекулы — антигены (агглютиногены). Два основных антигена — это A и B: группы крови по системе ABO определяются именно благодаря наличию или отсутствию их в организме человека.
Иммунитет реагирует на наличие антигенов, вырабатывая против них специфические антитела, которые носят называния альфа и бета (агглютинины). Если представить это в упрощенной схеме, получается всего 4 возможных комбинации:
- оболочка эритроцитов не имеет ни A, ни B антигенов, но имеются альфа и бета антитела (первая группа крови);
- есть антиген A на поверхности эритроцитов, а также присутствуют антитела бета (вторая группа крови);
- есть антиген B на поверхности красных кровяных клеток, а также есть антитела альфа (третья группа крови);
- есть и A, и B антигены, но нет антител альфа и бета для них (четвертая группа).
В крови у одного и того же человека не могут находиться антиген A и антитело альфа (а также антиген B и антитело бета): это приведет к немедленному слипанию эритроцитов между собой и к гибели человека. С резус-фактором ситуация обстоит намного проще: он определяется по наличию или отсутствию на поверхности красных кровяных клеток антигена под названием Rh.
Почему же у одних людей есть антигены, а у других нет? Вопрос о том, каким образом в процессе эволюции сформировались группы крови и резус-фактор, до сих пор остается открытым. Часть ученых предполагает, что это может быть результатом древнейшего симбиоза каких-то микроорганизмов с клетками, которое закрепилось в популяции млекопитающих.
Факт!
Помимо традиционной системы ABO существуют и другие системы, которые используются гораздо реже. Примером могут служить системы Kell и MNS. Первая применяется в трансфузиологии, когда необходимо перелить кровь пациенту с аутоиммунной анемией и гемолитической болезнью новорожденных, а вторая — в работе судебно-медицинских экспертиз.
Могут ли анализы ошибаться?
Услышать истории о «магической» смене резус-фактора или группы крови можно довольно часто. На многих форумах люди делятся случаями, которые произошли с ними или их знакомыми и родственниками. Зачастую в таких историях группу крови и резус-фактор первый раз определяют в далеком детстве, после чего человек довольно продолжительное время не сдает никаких анализов. Как бы сильно не хотелось уверовать в собственную уникальность и исключительность, стоит помнить, что всегда есть место диагностической ошибке.
Группа крови определяется благодаря использованию специальных сывороток, которые содержат антитела альфа, бета и альфа+бета. Небольшую каплю сыворотки смешивают на специальном планшете с кровью человека, после чего внимательно наблюдают за склеиванием (агглютинацией) эритроцитов. Первая группа крови не дает реакцию агглютинации ни с одной из сывороток, четвертая — дает со всеми, вторая — с сывороткой, где есть антитела альфа, третья — где имеются антитела бета.
В настоящее время для достоверного определения группы крови и резус-фактора исследование проводится несколько раз, при этом используются качественные и свежие реактивы. А была ли такая возможность у какой-нибудь небольшой сельской больницы еще 30-40 лет назад? Плохое качество реагентов, использование просроченных материалов, несоблюдение температурного режима и преждевременная оценка результатов — все это может стать вполне банальными причинами «изменения» группы крови и резуса. Также не стоит забывать и о человеческом факторе: неправильное нанесение личных данных пациента на планшет, где проводится реакция, или перепутанные анализы отнюдь не являются редкостью.
Беременность и другие причины временного «изменения» группы крови
Если проанализировать большинство рассказов о смене резуса и группы крови, можно заметить, что именно беременность являлась ключевым моментом. Известно, что во время беременности женский организм претерпевает существенные изменения. В частности, увеличивается объём циркулирующей крови и количество эритроцитов, а количество агглютиногенов падает. Это приводит к тому, что при проведении исследования красные кровяные клетки в ряде случаев могут не склеиваться между собой. Таким образом ранее существовавшие вторая, третья и даже четвертая группы крови «превращаются» в первую. Но если пересдать анализ через несколько месяцев после родов, он будет гораздо более точным, и группа крови «восстановится».
Также причиной «изменения» группы крови может стать панагглютинация. При этом явлении кровь пациента вступает в реакцию со всеми диагностическими сыворотками, приводя к склеиванию эритроцитов. Это встречается у тяжелобольных пациентов при хронической почечной, печеночной недостаточности, гематологических и онкологических заболеваниях. Чтобы избавиться от явления панагглютинации, необходимо прогреть планшет в термостате, после чего будет получен верный результат.
Кто такие химеры и почему их кровь столь необычна?
Казалось бы, поменять группу крови или резус-фактор действительно невозможно. Однако существует поистине уникальное явление — химеризм. Чтобы разобраться в этом, MedAboutMe обратился к греческой мифологии. Химера — это существо, имеющее голову льва, тело козы и хвост змеи, которое обладало нечеловеческой силой и было предвестником несчастий. В биологии же химерами называют организмы, которые имеют генетически разнородный материал. Встречается ли такое среди людей?
Примерами естественного и природного химеризма могут быть близнецы. Считается, что во время нахождения в утробе матери плоды обмениваются тканями, а также кровью. При этом нормальная физиологическая реакция иммунитета (отторжение чужеродного материала) угнетается. Интересно, что нередко встречается так называемый феномен исчезнувшего близнеца, когда один плод в утробе матери «поглощает» другой, присваивая его клетки, которые продолжают развиваться в его организме. Таким образом у одного человека могут быть обнаружены сразу две группы крови или же два разных резус-фактора.
Случаи искусственного химеризма встречаются крайне редко. Это явление связано с пересадкой донорских органов или многократным переливанием чужеродной крови первой группы пациенту со второй, третьей или четвертой группой.
Факт!
Один из самых уникальных случаев за всю медицинскую практику произошел в Австралии. Девятилетней девочке по имени Деми Ли Бренанн понадобилась трансплантация печени. Хирургическое вмешательство прошло успешно, но после него в организме ребёнка начали происходить поистине «магические» процессы. Как говорят врачи, кровь девочки из первой группы с резус-отрицательным фактором стала резус-положительной. Анализы показали, что стволовые кровяные клетки донорской печени попали в костный мозг юной пациентки и взяли под контроль ее иммунную систему. Таким образом отпала и необходимость в приеме иммуносупрессивных препаратов: новый орган не воспринимался иммунитетом как нечто чужеродное.
Группы крови – вирусно-генетическое заболевание человека, обезьян и других животных / Тюняев А.А. // Вестник новых медицинских технологий – 2011 – №1
Причины ошибок при исследовании групповой принадлежности крови и меры их предупреждения / Лунина Г. В. // Проблемы науки – 2019 – №7
Ошибки первичного определения группы крови лечащим врачом / Жибурт Е. Б., Караваев А. В., Глазов К. Н. и др. // Вестник Национального медико-хирургического Центра им. Н.И. Пирогова – 2012 – №3
На форумах в сети люди иногда пишут сообщения о том, что у них внезапно изменилась группа крови. Чаще всего авторами таких сообщений являются беременные женщины. Действительно, бывает и так, что до беременности показатель один, а во время неё — другой. Попробуем разобраться в том, что происходит на самом деле и могут ли у людей меняться группа крови и резус.
Что такое группа крови и от чего она зависит
Группы крови представляют собой разные комбинации антигенов, входящих в состав красных кровяных клеток (эритроцитов). Места, где находятся эти антигены — клеточные мембраны, их внешняя поверхность. Это стабильные генетические признаки, заложенные в генотипе человека на наследственном уровне. Есть ряд состояний, при которых изменения возможны, но это либо временное явление, либо системные тяжёлые заболевания.
На современном этапе учёные выявили примерно 270 белков с антигенной структурой, расположенных на поверхности красных кровяных телец. При их участии у людей образуются целых 26 антигенных систем. Для антигенов существует понятие иммуногенности: иными словами, насколько тот или иной белок может вызвать побочные реакции после трансфузии крови и её компонентов. Антигены систем АВО, резуса (Rh) и Kell отличаются разными уровнями иммуногенности. При этом таких белков в человеческой крови много, и они относятся именно к этим разным видам. Следовательно, при трансфузиях важен учёт совместимости показателей, как минимум, по трём основным параметрам:
- антигены эритроцитов согласно системе АВО;
- резус-фактор;
- антигены, относящиеся к другим системам.
Традиционно группу крови определяют по двум разновидностям антигенных молекул (агглютининов и агглютиногенов), обозначенных латинскими буквами А и В. Всего групп четыре, они зависят от количества антигенных молекул на эритроцитарных поверхностях.
Что касается резус-фактора, под ним понимают реактивный белок, называемый D-антигеном. При его присутствии в структуре крови резус будет положительным, а если его нет — отрицательным. Этот антиген является одним из самых активных.
Из-за чего группа крови может поменяться
Казалось бы, речь идёт о врождённых характеристиках, но результаты анализов при определённых обстоятельствах всё-таки реально могут меняться. Дело в том, что белки-антигены, существуя в кровяном русле человека, при некоторых заболеваниях или состояниях (например, беременность с сопутствующими изменениями гормонального фона) могут менять свою структуру. Например, антигены красных кровяных телец (система АВО) ослабляют или утрачивают свои функции вследствие:
- инфекционных болезней, вызываемых бактериями или вирусами;
- злокачественных процессов (как крови, так и органов);
- лечения гормональными препаратами.
Группы крови определяют методом агглютинации эритроцитов. Процесс их склеивания наблюдают в лабораторный микроскоп путём использования специальных сывороток. Например, известно, что при ряде инфекций в кровяное русло поступает фермент, частично расщепляющий антиген А. В свою очередь, он становится похожим по структуре на антиген В, поэтому анализы временно показывают другие результаты. При этом состав крови не меняется, а речь идёт об искажении результатов анализов. Как только человек выздоравливает от инфекционного заболевания, показатели крови становятся прежними.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Кстати, беременность является состоянием, при котором организм женщины усиленно вырабатывает эритроциты. В данной ситуации в кровяном русле уменьшается число антигенов А и В, поэтому реакция может стать слабой. Этим и обусловлена временная «смена» как группы крови, так и резус-фактора, поскольку «ответственность» за него тоже несут белковые структуры, находящиеся на эритроцитарной мембране.

Что еще может вызвать изменения
В теории изменения показателей крови может вызвать трансплантация костного мозга. Однако в таком случае речь идёт о полной гибели костного мозга больного и другой группе крови, получаемой им от донора. На практике такое невозможно, так как при пересадке профили антигенов у обоих участников процесса должны быть близкими, чтобы минимизировать реакцию отторжения трансплантата.
Вывод один: все случаи, когда у людей «меняются» группа крови или резус-фактор — это временные искажения результатов анализов.
Почему меняется резус-фактор
О внезапной смене резус-фактора люди говорят часто. Например, он мог быть положительным и внезапно стал отрицательным. Как уже было сказано, за положительный резус-фактор «отвечает» один из сильных и реактивных антигенов, который называют D. На него медики и ориентируются при определении резуса у пациентов. Тем не менее, данные лабораторных анализов могут показывать и другие результаты, в зависимости от выраженности действия в организме человека антигена D. Иногда он проявляет себя латентно (скрыто), поэтому результат анализа может быть ложноотрицательным. Однако даже при скрытой форме присутствия в крови антигена D корректно и правильно говорить только о положительном резусе.
Также антигена D может быть на эритроцитах слишком мало либо он имеет атипичную структуру. Из-за этого у специалистов могут возникать сложности при исследованиях.
Сейчас наличие антигена D в любых его формах точно определяют с помощью современных методов на станциях переливания крови.
В качестве примера можно привести один из вопросов, заданных на тематическом форуме беременной женщиной. При первой беременности ей определили группу крови и резус, который оказался положительным, после чего при уточнении анализов было проведено повторное исследование, показавшее отсутствие резус-фактора. Женщина была озадачена и обратилась за онлайн-консультацией к специалистам. Врач-гематолог ответила ей, что система групп крови Rh, которую формально называют «резусом», включает 5 главных антигенов. Раньше все люди, имеющие хотя бы один из них, считались резус-положительными, но сейчас резус считают таковым, ориентируясь на антиген D. К тому же, он может иметь и несколько вариантов. В подобных случаях определение антигена необходимо для всей семьи, а женщине нужно пройти обследование на наличие антител к эритроцитам, наблюдаясь у гематолога и гинеколога.
Вывод один: все возможные изменения группы крови и резус-фактора являются временными.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Не забудьте подписаться на наш Яндекс.Дзен!
Многие знают, что группа крови – это врожденная характеристика и на протяжении всей жизни человека она не меняется. Тем не менее на интернет-форумах нередко можно увидеть рассказы людей, которые в определенный момент узнали, что тип крови у них уже не тот, что был раньше. Возможно ли такое, а если да, то в каких случаях?
Что такое группа крови и от чего она зависит?
По общепринятой классификации принято различать 4 группы крови и два резус-фактора – положительный и отрицательный, которые определяются в зависимости от ее состава.
Содержание:
- Что такое группа крови и от чего она зависит?
- Из-за чего группа крови может поменяться?
- Что еще может вызвать изменения?
- Почему меняется резус-фактор
- Меняется ли тип крови после переливания?
На поверхности эритроцитов (красных кровяных клеток) могут быть молекулы-антигены, для обозначения которых принято использовать буквы А и В. Если на эритроцитах нет антигенов, такую кровь обозначают «0», и это первая группа. При наличии А-антигена, группа получает соответствующее название, она же – вторая. Третья отличается наличием на эритроцитах молекул антигена В, а в составе четвертой содержатся сразу оба антигена, поэтому ее обозначают как «АВ». Во всем остальном принципиальных различий между группами нет. Первая – самая древняя в плане эволюции и наиболее распространенная в мире. Четвертая – самая молодая и ее носителей намного меньше.
Резус-фактор также определяется наличием антигена. Но уже другого – D. Если он присутствует в организме – положительный резус, отсутствует – отрицательный. Подавляющее большинство людей (около 85%) являются носителями группы с положительным резус-фактором.
Из-за чего группа крови может поменяться?
Наличие или отсутствие в организме тех или иных белковых веществ, влияющих на определение ее группы, зависит от генотипа, то есть ДНК. А это характеристика врожденная и неспособная изменяться в течение жизни. Поэтому спонтанные или самопроизвольные изменения группы крови считаются невозможными.
Единственный случай, когда теоретически состав антител в плазме может измениться, это пересадка костного мозга. И только при условии, что «родной» костный мозг реципиента погиб. Костный мозг – это главный кроветворный орган в человеческом теле. Именно он производит эритроциты с определенными антигенами. Поэтому, в теории, если пациенту пересадили костный мозг, который продуцирует эритроциты, отличающиеся от тех, которые вырабатывал «родной» орган, то и группа крови измениться. Но все это – только теория. На практике для трансплантации всегда выбирается орган с такими же характеристиками, что и «родной». То есть группа крови у донора должна быть та же. В противном случае организм воспримет пересаженные ткани как чужеродные и запустит процесс отторжения.
Что еще может вызвать изменения?

Инфекционное заболевание
На фоне некоторых инфекционных болезней организм вырабатывает специфические ферменты, которые, попадая в кровь, вызывают отщепление части антигена А, из-за чего он приобретает признаки антигена В. Этот процесс никак не влияет на состав плазмы, но если сделать анализ в это время, велика вероятность получить искаженный результат. Если повторить исследование после выздоровления, реакция укажет на правильную группу [1].
Болезни, влияющие на состав крови
Некоторые заболевания сопровождаются усиленным производством эритроцитов. На фоне чрезмерно большого количества красных кровяных клеток антитела достигают концентрации, недостаточной для химической реакции, определяющей группу. В результате исследования также показывают неверный результат.
Также изменение происходит у пациентов с миелоидным лейкозом – онкологическим заболеванием, во время которого в плазме стремительно увеличивается количество перерожденных белых кровяных клеток, а концентрация антигенов снижается [2].
Влияние бактерий
Повлиять на группу крови могут и бактерии. Изучая микробиоту кишечника, ученые обнаружили бактерию, которая способна менять группы А и В на 0, отсекая соответствующие антигены [3]. Но такие изменения также временные – сохраняются до тех пор, пока в организме присутствует бактерия, затем группа становится такой, как раньше.
Беременность
Именно во время беременности многие женщины обнаруживают у себя «смену группы крови». Причина также в количестве эритроцитов. Красные клетки во время вынашивания ребенка продуцируются костным мозгом более интенсивно, чем в другие периоды жизни. В итоге концентрация антител также меняется, вызывая искажение результатов анализов.
Почему меняется резус-фактор
Белки, отвечающие за определение резус-фактора, «живут» на оболочке эритроцитов. Именно поэтому в случае сильного повышения количества красных клеток в плазме анализ может показать не только неверную группу, но и не тот резус-фактор, который есть на самом деле. Кроме того, результаты лабораторного исследования могут исказиться и при наличии в организме белков, которые в определенных обстоятельствах демонстрируют те же характеристики, что и вещества, отвечающие за «плюсовый» резус.
Кроме того, в истории современной медицины известен один случай изменения резус-фактора, который пока что не нашел научного объяснения. Девятилетней девочке Деми Ли Бреннан сделали пересадку печени, после чего ее кровь из первой «отрицательной» превратилась в первую «положительную». Но больше таких случаев мировой медицине не известно [4].
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Меняется ли тип крови после переливания?
Существуют определенные правила переливания крови. Так, людей с четвертой (АВ) группой считают универсальными реципиентами. Поскольку на их эритроцитах содержатся оба вида антигенов, то им подойдет кровь любой группы. А вот стать донором они могут только для лиц с точно такой же кровью. Первая группа, в которой нет антигенов, наоборот, подойдет всем, но человек с 0 кровью принимать может только такую же. На практике при переливании стараются подбирать донорский материал, максимально соответствующий характеристикам плазмы реципиента.
Если человеку влить несовместимую с его группой кровь, в организме вырабатываются антитела к чужеродным антигенам, а эритроциты склеиваются, что ведет к повреждению внутренних органов. Если «чужеродной» крови было влито более 100 мл, наступает летальный исход.
При вливании совместимого донорского материала проблем со здоровьем обычно не возникает (если резус-фактор также подходящий) и изменений группы крови реципиента такая процедура также не вызовет.
Если подвести итоги сказанного выше, то группа крови – это стабильная врожденная характеристика. А когда анализы и показывают изменения, то обычно это временное явление, вызванное определенными факторами.
- Источники
- ↑ ООО «Биогенетика», 2019. – Могут ли измениться группа крови и резус-фактор в течение жизни?
- ↑ Rakul K. Nambiar, Geetha Narayanan, N. P. Prakash and K. Vijayalakshmi, 2017. – Blood group change in acute myeloid leukemia.
- ↑ Peter Rahfeld, Lyann Sim, Haisle Moon, Iren Constantinescu, Connor Morgan-Lang, Steven J. Hallam, Jayachandran N. Kizhakkedathu & Stephen G. Withers, 2019. – An enzymatic pathway in the human gut microbiome that converts A to universal O type blood.
- ↑ Московский Комсомолец, 2008. – Первый случай в истории медицины: пересадка печени изменила резус-фактор крови.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Есть те вещи, на которые мы можем повлиять, и те, на которые мы повлиять не можем.
Повлиять на свой резус-фактор и резус-фактор своего ребенка мы не можем, но профилактировать осложнения при беременности и после родов, связанных с резус-конфликтом, мы обязаны.
Давайте по порядку, резус-фактор – это генетически наследуемый признак, наследуется он от родителей. Он может быть положительным и отрицательным. Это показатель присутствия неких антигенов в крови. Изначально определяется он с целью того, чтобы при переливании крови от человека к человеку правильно подбирать доноров, во избежание тяжёлых осложнений. Если вспомнить школьный курс биологии с задачками про горох, то это тот самый случай: когда у резус-положительных родителей, всё же в 25 процентах случаях может родиться резус-отрицательный ребёнок, и подвоха в этом нет, это называется аутосомно-рецессивный тип наследования, а родители гетерозиготы, то есть носители по данному признаку. Не будем углубляться в генетику, важно понимать, что с момента зачатия, как у нас, так и у наших деток многое предопределено: от пола ребёнка, цвета его глаз и темперамента до резус-фактора. И положительный резус-фактор или отрицательный, мы можем лишь констатировать постфактум.
Почему же такое пристальное внимание резус-фактору беременной? И надо ли ставить профилактические прививки, предупреждающие резус-конфликт, при беременности?.. Часто можно услышать: — «Моя подруга говорит, что при первой беременности пронесёт, можно не ставить». И тут, когда его совсем не ждали, возникает его величество — резус-конфликт.
В чем причина?
Если резус-фактор у беременной женщины положительный, то каким бы не был резус-фактор у плода, то конфликта не будет. Если у женщины резус-фактор отрицательный, а у отца резус-фактор положительный, то плод может унаследовать как положительный, так и отрицательный резус-фактор. Резус-положительный плод может подвергнуться иммунной атаке от резус-отрицательной матери, и это повлияет на его здоровье внутриутробно и после рождения. Это и называется резус-конфликт.
Что делать? В условиях 21 века есть чёткий алгоритм профилактики.
- При постановке на учёт у обоих супругов определяется группа крови и резус-фактор.
- При отрицательном резус-факторе у супруги и положительном резус-факторе у супруга, назначается определение специальных антител 1 раз в месяц.
- При отсутствии таких антител у матери, в 28 недель беременности и после родов женщине предлагают поставить безопасную прививку, которая профилактирует появление конфликта как во время этой, так и в последующие беременности. Поэтому крайне важно в первую беременность провести такое профилактическое мероприятие. Также при угрозе прерывания беременности, кровянистых выделениях в малые сроки беременности, тоже важно поставить такую прививку во избежание резус-осложнений при смешивании крови матери и плода (такого при беременности быть не должно, но возможно в некоторых акушерских ситуациях).
В случае обнаружения антител у беременной резус-отрицательной женщины, нет никаких поводов для паники, важно отслеживать титр таких антител. Если и происходит иммунная атака от женщины к плоду, то это происходит лишь только после 22 недель беременности (даже если антитела, например, выявлены в 10 недель). Поэтому после 22 недели такой беременной женщине необходимо по результатам ультразвуковой диагностики оценивать показатели кровотоков и состояние плода. Необходимо тщательное наблюдение грамотного врача-акушера-гинеколога.
50 лет назад была сделана первая прививка беременной для внутриутробной профилактики резус-конфликта у плода. Уже 50 лет человек может профилактировать много осложнений, связанных с данной проблемой. Мы не можем повлиять на резус-фактор плода, но можем избежать осложнений резус-конфликта.
Ну и на десерт: Помните стихотворение Сергея Михалкова: «От кареты до ракеты. До чего дошёл прогресс». В настоящее время появились новые возможности определения резус-фактора у плода, начиная с 9 недель беременности, — неинвазивное определение резус-фактора у плода. По венозной крови матери (обычный забор крови из вены у матери) можно по фетальной ДНК плода уже после 9 недель беременности определить какой резус-фактор унаследовал плод. И это, конечно, помогает при определении дальнейшей тактики ведения беременности.
Такую насыщенную терминами, генетическими понятиями информацию важно обсудить с вашим акушером-гинекологом. Без лишней паники, советов подруг и интернет-форумов. Действия во время беременности должны быть проверенными и обоснованными. Также и информация от доктора должна быть понятной и доступной для будущей мамы.
Врачи акушеры-гинекологи СЕМЕЙНОЙ КЛИНИКИ имеют большой опыт ведения беременных женщин, в том числе, с резус-конфликтной беременностью. И мы уже много раз с большой радостью поздравляли наших пациенток с рождением долгожданных и здоровых малышей.

Заместитель генерального директора по науке и образованию
Ведущий врач
Кандидат медицинских наук
Гематолог
Определение резус-фактора наряду с определением группы крови является базовым анализом, позволяющим определять совместимость людей по иммунологическим характеристикам крови. Совместимость по резус-фактору имеет значение при переливании крови и зачатии.
Что такое резус-фактор
К середине XX-го века ученые получили подтверждение, что совместимость людей по иммунологическим характеристикам крови не исчерпывается классическим разделением на четыре группы крови. Был обнаружен белок, присутствующий в крови примерно 85% людей. Соответственно, приблизительно у 15% людей он отсутствует. При переливании крови от первых ко вторым, организм реципиента начинает вырабатывать антитела к этому белку, то есть это вещество является антигеном. В медицине данный белок обозначается латинской буквой D. Если белок D в Вашей крови, то значит, у Вас резус-фактор положительный (Rh+), и Вы принадлежите к большинству (85%). Если данного антигена в Вашей крови нет, Ваш резус-фактор отрицательный (Rh-). Резус-фактор в течение жизни не изменяется.
Почему резус-фактор важен при переливании крови
При переливании крови от человека с Rh+ к человеку с Rh- происходит конфликт по резус-фактору. Но если при конфликте по группе крови разрушение эритроцитов (гемолиз) начинается сразу, то при конфликте по резус-фактору при первом переливании гемолиза не бывает. Первый контакт с антигеном D приводит лишь к сенсибилизации реципиента, то есть его организм вырабатывает специфические антитела, чувствительность к антигену повышается. А вот если антиген попадает в кровь человека с отрицательным резус-фактором повторно, организм начинает реагировать на проникновение чужеродного агента: эритроциты начинают слипаться внутри сосудов и разрушаться. Человек чувствует стеснение в груди, затрудненность дыхания, боли в области поясницы. Понижается артериальное давление, развивается острая почечная недостаточность. Подобный комплекс симптомов называется гемолитическим шоком.
В настоящее время гемолитический шок при переливании крови практически исключен. В сегодняшней медицинской практике для переливания используется кровь, совпадающая по группе и по резус-фактору с кровью реципиента. Для того чтобы исключить ошибку, перед проведением любой операции анализ на определение группы крови и резус-фактора делается заново.
Резус-фактор при планировании беременности
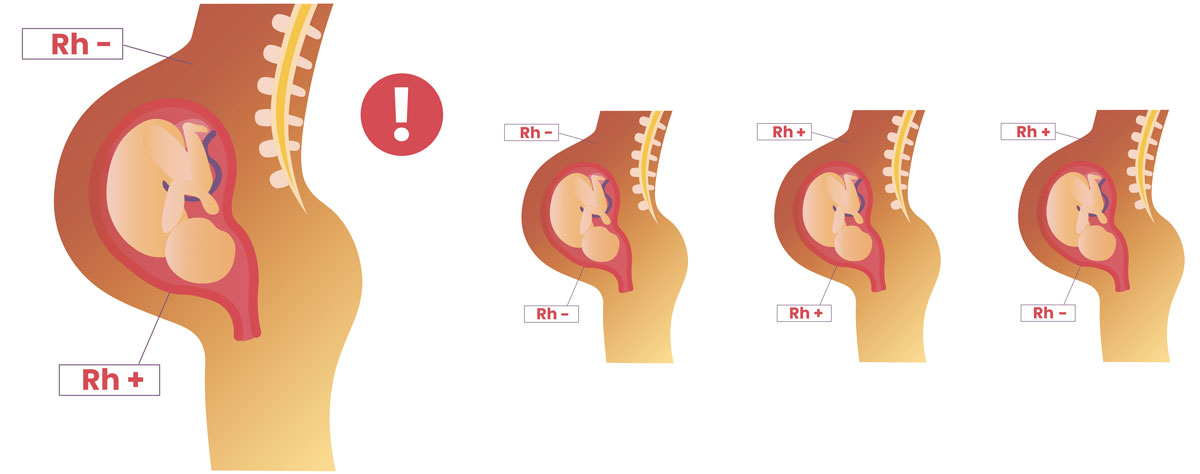
Резус-фактор также имеет значение при планировании беременности. Если у мужчины резус-фактор положительный, а у женщины – отрицательный, то у их ребенка в большинстве случаев окажется положительный резус-фактор. То есть возникает ситуация, когда у матери Rh-, а у плода – Rh+. В этом случае существует риск конфликта по резус-фактору при беременности. Такая ситуация требует особого внимания при ведении беременности. Необходимо будет сдавать анализы на определения титра и класса антирезусных антител в крови.
В норме кровь матери и кровь ребенка в процессе вынашивания не смешиваются, так как существует плацентарный барьер. Поэтому антиген D в кровь матери не попадает, и антитела к нему не вырабатываются. Поэтому первая беременность с конфликтом по резус-фактору, как правило, протекает без осложнений. Однако во время родов половые пути травмируются, при этом могут пострадать и кожные покровы ребенка, а значит, велика вероятность попадания антигена в кровь матери. Происходит сенсибилизация организма матери, и теперь следующая беременность может быть осложнена. Особенно велик риск сенсибилизации при родах с помощью кесарева сечения. Если первая беременность была искусственно прервана (аборт) или закончилась выкидышем, то риск сенсибилизации матери также возрастает.
В некоторых случаях – при сахарном диабете, гестозе, гриппе или ОРВИ, перенесенных во время беременности – защита плода оказывается ослабленной, и процесс выработки антител начинается еще в период вынашивания.
Если антитела в крови матери уже присутствуют, при новой беременности они могут проникнуть сквозь плацентарный барьер и губительно сказаться на состоянии плода (гемолитическая болезнь плода). Под воздействием антител эритроциты ребенка начинают разрушаться, что приводит к поражениям печени, почек, головного мозга. Возрастает вероятность выкидыша.
Своевременное лечение при резус-конфликте позволяет значительно снизить риск развития наиболее тяжелых осложнений гемолитической болезни.
Риск возникновения конфликта по резус-фактору не является противопоказанием для беременности и не может быть основанием для её прерывания.
Как сдать анализ на определение резус-фактора
Анализ на определение резус-фактора обычно сдается вместе с анализом на определение группы крови. Кровь, как правило, берется из вены (в некоторых случаях могут взять кровь из пальца). Специальной подготовки к анализу не требуется. Однако нежелательно сдавать анализ сразу после приема пищи (с момента последней трапезы должно пройти не менее 4-х часов).
Где сдать анализ на определение резус-фактора в Москве
Анализ на определение резус-фактора Вы можете сдать в любой из поликлиник «Семейного доктора».
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Записаться на диагностику
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
- Что такое резус-фактор?
- Чем опасна беременность при отрицательном резус-факторе?
- Каким образом происходит резус-изоиммунизация?
- Каковы риски при первой беременности?
- Какие диагностические процедуры нужны беременной с резус-отрицательной кровью?
- Зачем определять резус-фактор у мужчин?
- Когда необходимо введение иммуноглобулина?
- В каких ситуациях необходима дополнительная профилактика резус-сенсибилизации?
Содержание:
Отрицательный резус-фактор при беременности может приводить к серьезным осложнениям со стороны развития малыша. Тем не менее вопрос резус-конфликта хорошо изучен, что позволяет не только своевременно диагностировать, но и успешно профилактировать неблагоприятные последствия.

О том, какие действия необходимо предпринять во время беременности, должна быть предупреждена каждая мама с отрицательной кровью.
Кроме анализа на резус-фактор, при подготовке и в процессе беременности вам предстоит еще множество других обследований. Узнайте, как это будет, в материалах наших экспертов:
Какие анализы нужно сдать при подготовке к беременности?
Что показывает уровень ХГЧ?
Как измеряют ВДМ и ОЖ и зачем это нужно?
Что такое резус-фактор?
Резус-фактор — это белок, располагающийся на поверхности эритроцитов. Люди, у которых он есть, обладают резус-положительной кровью, а у которых отсутствует — резус-отрицательной. Наличие белка — индивидуальная особенность организма, которая может наследоваться будущим поколением.
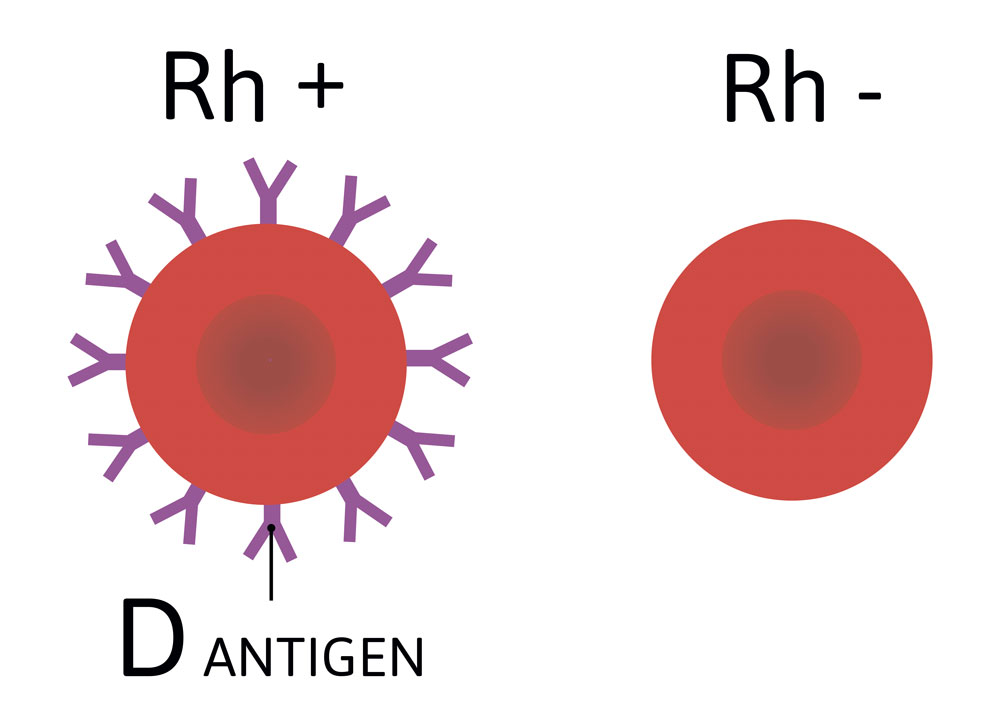
Данные о том, какой процент людей имеют резус-отрицательную кровь, противоречивы. Но нет сомнений в том, что он встречается гораздо реже положительной: от 8 до 25%, согласно различным статистическим анализам.
Особую роль резус-фактор играет во время беременности. Если у матери положительный резус, то ее кровь всегда будет совместима с кровью ребенка, если отрицательный — то шанс на успех лишь 50%.
Чем опасна беременность при отрицательном резус-факторе?
Если у мамы резус-отрицательная кровь, а будущему малышу передался положительный резус от отца, то может возникнуть несовместимость крови, которую называют резус-конфликт, или резус-сенсибилизация/изоиммунизация. Такое состояние закономерно приводит к развитию гемолитической болезни плода.
Многие женщины волнуются по поводу беременности и родов. Избавиться от стрессов и страхов поможет новый сезон Школы родителей Huggies. Наш бессменный ведущий Алексей Бессмертный обсуждает с психологами, как будущим мамам перестать тревожиться и начать наслаждаться беременностью. Смотрите сейчас!
Каким образом происходит резус-изоиммунизация?
Во время беременности эритроциты плода проникают через плацентарный барьер в кровоток матери. Это происходит не у каждой женщины и вероятность проникновения зависит от срока.
Важно!
В течение 1-го триместра попадание эритроцитов из крови малыша в кровь мамы отмечается в 5-7% случаев, во 2-м триместре — в 15-16% и в 3-м триместре — у 29- 30% женщин.
Иммунитет беременной при попадании чужеродного белка отвечает выработкой специфических иммуноглобулинов. Сначала активируются IgM антитела. Так как они обладают высокой молекулярной массой, им не удается преододлеть плацентарный барьер. Но следующим этапом изоиммунизации становится образование IgG антител, которые проникают в кровоток плода спокойно и беспрепятственно. Материнские иммуноглобулины взаимодействуют с рецепторами лимфоцитов и макрофагов, что приводит к гемолизу эритроцитов будущего малыша.
Распад эритроцитов приводит к анемии, и активизация очагов кроветворения вне костного мозга. Клетки печени перегружаются продуктами распада гемоглобина, нарушается ее способность синтезировать белок. Анемия прогрессирует, а значит, плод начинает страдать от недостатка кислорода в крови. У малыша развивается гипердинамический тип кровообращения с постепенным формированием сердечной недостаточности. Патологическая цепочка приводит к увеличению размеров печени, селезенки и формированию анасарки. При отсутствии проведения внутриутробного лечения малыш может погибнуть.
Важно!
Опасность резус-сенсибилизации в том, что у беременной отсутствуют специфические жалобы. Только при развитии тяжелой анемии и водянки плода мама отмечает снижение интенсивности шевелений. В этом случае слабая двигательная активность плода свидетельствует о развитии у него сердечной недостаточности.
Иногда резус-конфликт приводит к выкидышу, а после родов становится причиной гемолитической желтухи новорождённых. При этом в крови младенца разрушается значительное количество эритроцитов, кожа новорождённого желтеет, страдает головной мозг и может развиться водянка.
Важно!
Гемолитическая болезнь новорожденного в Российской Федерации диагностируется приблизительно у 0,6%-1% малышей.

Чем опасна беременность при отрицательном резус-факторе?
Во время первой беременности, как правило, резус-конфликт не дает выраженных клинических проявлений. Гемолитическая болезни плода (ГБП) встречается редко, так как попадание эритроцитов в кровоток матери происходит в основном на поздних сроках беременности или во время родов. Первичный иммунный ответ не успевает сформироваться и оказать негативное влияние на развитие малыша. Таким образом, резус-сенсибилизация чаще всего проявляется легкой анемией по причине позднего начала распада эритроцитов ребенка незадолго до родов или сразу после рождения.
Подготовьтесь к рождению малыша — в этом вам помогут умные подгузники Huggies Elite Soft, которые надежно защитят нежную кожу новорожденного. 4 в 1: мягкие, впитывающие, дышащие, гипоаллергенные!
Но вероятность ГБП при первой беременности повышается, если изоиммунизация женщина произошла ранее вследствие других причин. Например, при переливании компонентов резус-положительной крови в анамнезе.
Какие диагностические процедуры нужны беременной с резус-отрицательной кровью?
Если пара планирует беременность, то, как правило, во время прегравидарной подготовки женщина сдает анализ для уточнения группы крови и резус-фактора. Это позволяет заблаговременно информировать будущую маму о перечне необходимых мероприятий, которые ей предстоят во время вынашивания малыша.
Вне зависимости от того, какие обследования проходила женщина ранее, на первом визите в женскую консультацию ей определяют группу и резус-принадлежность крови.
Резус-отрицательная беременная получает направление на исследование антирезусных антител.
Если антитела отсутствуют, то для контроля данный анализ выполняется трехкратно за весь период вынашивания:
-
при постановке на учет;
-
в 18-20 недель беременности;
-
в 28 недель беременности.
Если у будущей мамы выявлены антирезусные антитела, её направляют на консультацию в перинатальный центр для составления индивидуального диагностического плана и дальнейшего наблюдения.
Какие изменения происходят в организме женщины во время вынашивания малыша? Смотрите наш подробный гайд по каждой неделе беременности.
Зачем определять резус-фактор у мужчин?
Чтобы предусмотреть развитие иммунологического конфликта между мамой и малышом, уточняют принадлежность крови у папы.
Поэтому определять резус-фактор следует партнерам всех резус-отрицательных беременных.
Если у мужчины, как и у женщины, отрицательная кровь, то малыш с точностью унаследует резус от родителей. Так как в данном случае риск изоиммунизации сведен к нулю, определение антирезусных антител не проводится.
При резус-положительной принадлежности мужа спрогнозировать то, какая кровь будет у малыша невозможно без дополнительного анализа — вероятность 50/50. В этом случае обследование беременной проводится согласно плану, описанному выше.
Современная медицина сделала большой шаг вперед. Теперь в случае несовпадения резус-отрицательной крови у партнеров женщине предлагают определить резус-фактор малыша по циркулирующим в крови матери внеклеточным фрагментам плодовой ДНК. Целесообразно рекомендовать данный анализ совместно с первым пренатальным скринингом на сроке 12 недель беременности. Это неинвазивное безопасное дорогостоящее исследование, которое пока что не входит в систему обязательного медицинского страхования.
Обратите внимание!
Вышеуказанный метод диагностики имеет чувствительность и специфичность 98-100%.
Если у плода подтверждается отрицательный резус-фактор, то определение антирезусных антител в крови матери не проводится.
Таким образом, определение резус-принадлежности мужчины и будущего малыша позволяет избежать женщине лишних анализов и волнений относительно возможного конфликта.
Когда необходимо введение иммуноглобулина?
Введение антирезусного иммуноглобулина во время беременности и в послеродовом периоде — метод специфической профилактики, позволяющий предотвратить резус-конфликт.
Согласно клиническим рекомендациям МЗ РФ, если у беременной резус-отрицательной пациентки отсутствуют антирезусные антитела в 28 недель, ей рекомендовано ввести дозу иммуноглобулина человека антирезус Rho[D] в сроки не позднее 30 недель.
При резус-отрицательной принадлежности крови мужа или плода введение иммуноглобулина не требуется.
Если в результате диагностики у женщины до 28 недель беременности выявлены антирезусные антитела, ей необходимо:
-
расширенное обследование для определения степени тяжести резус-изоиммунизации;
-
назначение терапии;
-
динамическое наблюдение и контроль уровня антител;
-
экстренное родоразрешение при необходимости.

Обратите внимание!
Риск развития резус-сенсибилизации у отрицательной мамы, беременной положительным плодом, при отсутствии профилактики составляет около 16%. Своевременное введение иммуноглобулина снижает риск до 0,2%.
После родов у ребенка определяют группу крови и резус-фактор, на основании чего принимают решение о необходимости повторного введения иммуноглобулина. В случае резус-отрицательной принадлежности крови новорожденного проведение специфической профилактики не показано, так как потенциальный конфликт исключен.
При положительном резусе малыша рекомендовано внутримышечное введение иммуноглобулина в дозе 1500 ME (300 мкг). Профилактику проводят сразу после получения результатов исследования крови ребенка, предпочтительно в течение первых двух часов. В связи с отягчающими обстоятельствами можно иммунизировать маму позже, но для достижения желаемого эффекта не желательно превышать перерыв в 72 часа после родов.
Полезные сервисы для будущих мам:
Гайд по уходу за новорожденным — хит среди мам и пап!
Готовы ли вы к родам? Пройдите тест и узнайте
Когда родится мой малыш? Рассчитайте примерную дату родов
Своевременная профилактика сохраняет отрицательный иммунный статус в отношении антирезусных антител, что позволяет женщине без опасений рожать в будущем. Отказ от введения иммуноглобулина повышает вероятность конфликта и ГБН с каждой последующей беременностью.

В каких ситуациях необходима дополнительная профилактика резус-сенсибилизации?
Заброс эритроцитов плода в кровоток матери происходит не только во время родов. Проведение инвазивных диагностических и лечебных вмешательств во время беременности повышают риск резус-иммунизации и требуют дополнительного введения иммуноглобулина.
К таким процедурам относятся:
-
биопсия ворсин хориона;
-
амниоцентез — пункция плодного пузыря;
-
кордоцентез — анализ пуповинной крови;
-
серкляж — наложение швов на шейку матки при истмико-цервикальной недостаточности;
-
редукция эмбриона(ов) при многоплодии;
-
повороты плода на головку при тазовом предлежании;
-
абдоминальная травма во время беременности;
-
дородовые кровотечения при угрозе прерывания беременности.
Помимо этого, профилактическое введение иммуноглобулина требуется при:
-
аборте;
-
самопроизвольном выкидыше;
-
неразвивающейся беременности;
-
антенатальной гибели плода;
-
внематочной беременности;
-
пузырном заносе.
На сегодняшний день выработан последовательный алгоритм ведения беременных с резус-отрицательной кровью. Своевременная диагностика, лечение и профилактика резус-конфликта позволяют женщине без осложнений выносить и родить здорового малыша не только в первую, но и в последующие беременности.
Надеемся, эта статья была вам полезна. Чтобы получать подобные материалы, подпишитесь на нашу рассылку. Она будет снабжать вас полезной и актуальной информацией не только во время беременности, но и в первые, самые сложные месяцы материнства.
Источники:
-
Неонатология. Клинические рекомендации / под ред. Н.Н. Володин, Д.Н. Дегтярев, Д.С. Крючко. М., ГЭОТАР-Медиа 2019. — С. 19-35.
-
Клинические рекомендации МЗ РФ «Резус-изоиммунизация. Гемолитическая болезнь плода», 2020 г.
-
Резус-сенсибилизация. Гемолитическая болезнь плода. Клинические рекомендации (протокол). М., 2017. 16 с.
-
White J, Qureshi H, Massey E, Needs M, Byrne G, Daniels G, et al. Guideline for blood grouping and red cell antibody testing in pregnancy. Transfus Med. 2016 Aug;26(4):246—63.
-
Клинические рекомендации МЗ РФ «Нормальная беременность», 2020 г.
-
American Academy of Pediatrics and the American College of Obstetricians and Gynecologists. Guidelines for perinatal care. 8th ed. Elk Grove Village, IL; Washington, DC; 2017.







