Аритмия – нарушение сердечной проводимости, при которой происходит изменение частоты, ритмичности и регулярности сокращений сердечной мышцы. Сердце может биться быстрее или, наоборот, медленнее, или просто неритмично.
Спровоцировать аритмию могут:
- нарушения формирования электрического импульса в синусовом узле (синусовая тахикардия, брадикардия);
- нарушения внутрисердечной проводимости импульса. Возникают в результате снижения или прекращения передачи импульса по проводящей системе (блокады, преждевременные возбуждения желудочков сердца);
- комбинированные нарушения ритма. Совмещают нарушения проводимости электрического импульса и ритма сердцебиения.
Причины возникновения аритмии сердца
Причины возникновения можно разделить на несколько блоков:
Экстракардиальные причины – не связанные с самим сердцем:
- нарушения в работе щитовидной железы;
- нарушение работы сердечно-сосудистой и/или дыхательной системы;
- почечная и/или печеночная недостаточность;
- повышение внутричерепного давления;
- вредные привычки.
Интракардиальные – органические или функциональные нарушения сердца:
-
связанные с особенностью развития проводящей системы сердца
- синдром ВПВ, узловая,
- атрио-вентирикулярная тахикардия,
- предсердная, желудочковая экстрасистолия,
- некоторые виды предсердных и желудочковых тахикардий.
-
связанные со вторичными изменениями сердечной мышцы или проводящей системы (как правило, последствия заболеваний):
- сердечная недостаточность;
- инфаркт миокарда;
- стенокардия;
- воспалительные заболевания сердечной мышцы;
- кардиосклероз;
- последствия хирургического вмешательства.
Физиологические:
- тяжелые, длительные физические нагрузки;
- эмоциональное перенапряжение.
Симптомы аритмии
Основным симптомом аритмии является изменение частоты или ритмичности пульса, которое сопровождается изменением самочувствия пациента. Однако ряд аритмий имеют скрытых характер и могут никак не ощущается больным. Такие аритмии выявляют при профилактических осмотрах или входе проведения диагностических исследований по поводу другого заболевания. Основным методом диагностики аритмии является ЭКГ.
Существуют «классические» проявления этого заболевания, к ним относят:
- сердцебиение;
- замирание сердца;
- чувство «кувырка сердца» в груди
- дискомфорт в области груди;
- слабость;
- удушье;
- головокружение;
- потеря сознания.
Ряд заболеваний может вызвать достаточно серьезные осложнения. Они могут привезти к развитию жизнеугрожающих аритмий (фибрилляции и трепетанию желудочков), что грозит неблагоприятным прогнозом для пациента. При обнаружении у себя симптомов незамедлительно обратитесь к специалистам. В Кардиологическом центре ФНКЦ ФМБА врачи кардиологи — аритмологи с многолетним стажем помогут выявить причину симптомов и проведут полное обследование вашего сердца. С программой обследования ФНКЦ ФМБА России можно ознакомиться по ссылке
Диагностика аритмии
Даже у здорового человека может появиться аритмия. Чтобы предотвратить заболевание, необходимо ежегодно проходить осмотр и проверять работу сердечно-сосудистой системы, в особенности людям пожилого возраста.
При первичном приеме у врача — терапевта или врача — кардиолога пациент проходит физикальный осмотр. Врач прослушивает сердце, исследует пульс, опрашивает на предмет выявление жалоб, изучает медицинскую карту и обращает внимание, какие лекарственные препараты прописаны.
После сбора анамнеза врач назначает инструментальное исследование – ЭКГ, УЗИ сердца.
Самым точном методом диагностирования аритмии считается холтеровское мониторирование — электрокардиографическое исследование, которое проводится в течение суток. При этом пациент должен записывать по часам все свои действия. Это необходимо для выявления внешнего воздействия, повлиявшего на изменения сердцебиения (физическая нагрузка, эмоциональный стресс). При расшифровке ЭКГ врачи смогут оценить сердечный ритм, его частоту и регулярность. После происходит оценка проводимости электрических импульсов.
Также в диагностировании применяют:
- тредмил-тест (степ-тест) – проведение ЭКГ с физической нагрузкой. Используется при отсутствии постоянных приступов с целью коррекции курса лечения;
- тилт-тест (пассивная ортостатическая проба) – проводится на специальном поворотном столе в присутствии врачей с соблюдением полной техники безопасности. Пациента размещают на столе в горизонтальном положении, измеряют пульс и артериальное давление. Затем стол поднимают вверх под углом 60 градусов и продолжают мониторировать показатели пульса и артериального давление пациента;
- инвазивное обследование – хирургическое исследование сердца, при котором в кровеносные сосуды вводятся специальные рентгеноконтрастные катетеры (зонды);
- чреспищеводное электрофизиологическое исследование (ЧПЭФИ) – проводится через пищевод для электрической стимуляции сердца. Стерильный электрод вводят через нос или носоглотку на глубину 40 см., до места ближайшего расположения пищевода к сердцу. Начинают подавать слабые электрические импульсы.
В Кардиологическом центр ФНКЦ ФМБА есть терапевтическое отделение, в котором вам помогут определить вид исследования сердца и назначат медикаментозное лечение.
Профилактика
Основная опасность аритмии – образование тромбов, поэтому главная профилактическая мера – наблюдение у врача — кардиолога, даже если у вас нет постоянных симптомов. Соблюдайте рекомендации, не забывайте о приеме лекарственных препаратов, придерживайтесь назначенной диеты. Следите за своим питанием, поддерживайте здоровый образ жизни, избегайте больших физических и эмоциональных нагрузок.
Как лечить аритмию сердца
Для определения метода лечения необходимо установить причину заболевания. Подбор терапии и медикаментов проводится под систематическим ЭКГ-контролем. В зависимости от степени аритмии может быть назначен консервативный метод лечения с помощью лекарственных препаратов, либо кардиохирургический.
Только высококвалифицированные врачи кардиологи — аритмологи смогут определить диагноз и назначить правильное хирургическое лечение. Обратитесь в ФНКЦ ФМБА, наши специалисты подберут подходящий для вас метод лечения:
- электрокардиостимуляция;
- имплантация кардиовертера – дефибриллятора;
- радиочастотная аблация.
Аритмия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
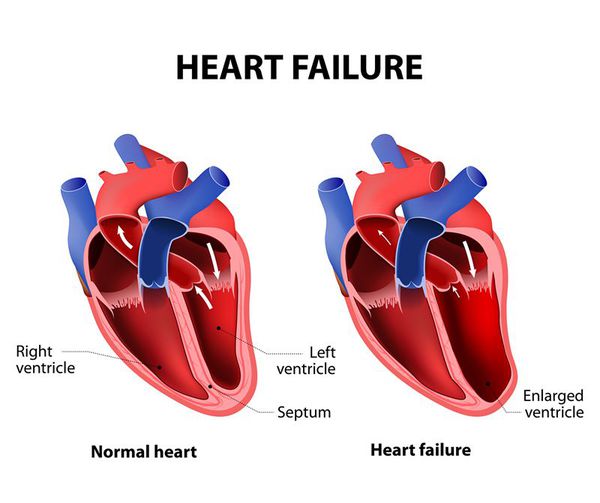
Сердце — это мышечный орган, насос, который поддерживает постоянный ток крови в сосудах, с определенной частотой генерируя импульсы, приводящие к возбуждению и сокращению миокарда. В норме сокращение отделов сердца происходит последовательно: вначале сокращаются правое и левое предсердия, потом – правый и левый желудочки.
В правом предсердии расположен основной источник ритма сердца – синусовый узел, который у здорового взрослого человека задает правильный ритм сердечных сокращений с частотой (60–80 ударов в минуту).
Помимо синусового узла генерировать импульсы и задавать ритм могут другие участки миокарда, но у здорового человека они не вызывают аритмий за счет адекватной работы синусового узла.
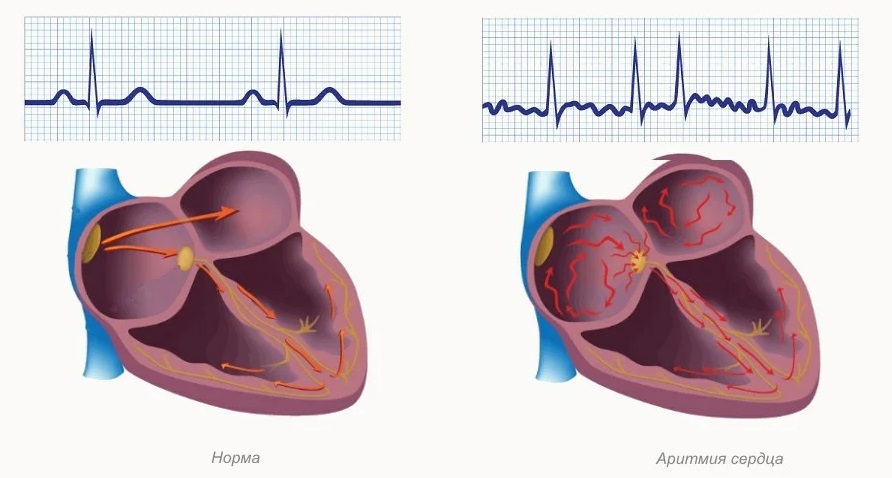
Сердечная аритмия – это состояние, характеризующееся нарушением ритма сердца, процесса формирования импульса и его проведения. Некоторые аритмии в определенном возрасте считаются вариантом нормы, однако большинство все же являются признаком той или иной патологии, поэтому требуют пристального контроля и лечения.
Разновидности сердечных аритмий
В зависимости от частоты сердечных сокращений (ЧСС) аритмии подразделяют на тахиаритмии (с увеличением ЧСС более 80–90 ударов в минуту) и брадиаритмии (со снижением ЧСС менее 60 ударов в минуту).
По расположению участка миокарда, являющегося аномальным источником ритма, выделяют наджелудочковые (суправентрикулярные) аритмии, когда водитель ритма расположен в предсердиях или в атриовентрикулярном узле, и желудочковые аритмии, когда водитель ритма расположен в желудочках сердца.
Одна из важнейших классификаций сердечных аритмий основывается на непосредственной причине ее развития.
- Аритмии вследствие нарушения образования импульса, в основе которых лежит нарушение функционирования синусового узла, например, синусовая аритмия, синдром слабости синусового узла и др. Согласно статистическим данным, распространенность синусовой аритмии (СА) в общей популяции составляет 33,9-34,5%, синусовой брадикардии (СБ) — 7,1-12,8%, синусовой тахикардии (СТ) — 4,9-9,8%.
- Аритмии вследствие изменения автоматизма латентных водителей ритма, например, замещающие ритмы сердца.
- Аритмии, обусловленные аномальной циркуляцией импульса в ткани миокарда, например, экстрасистолия, мерцательная аритмия (фибрилляция предсердий), трепетание предсердий.
- Нарушения проведения импульса по миокарду:
- блокады, например, атриовентрикулярная блокада, блокада правой ножки пучка Гиса и др.;
- преждевременное возбуждение желудочков – прохождение импульса по дополнительным проводящим путям, например, синдром Вольфа–Паркинсона–Уайта.
Отдельно выделяют дыхательную аритмию, которая в норме наблюдается у детей раннего возраста и заключается в учащении сердцебиения на вдохе и замедлении – на выдохе.
Возможные причины аритмии
Некоторые из причин нарушения ритма сердечных сокращений кроются непосредственно в структуре сердца, другие же обусловлены воздействием на сердце извне.
К сердечным причинам аритмий относятся врожденные и приобретенные пороки сердца, последствия перенесенного инфаркта миокарда, воспалительные изменения тканей сердца (кардиты), опухоли сердца, кардиомиопатии (изменения нормальной ткани миокарда) и т.д. К изменениям в структуре миокарда могут привести длительно текущие заболевания эндокринной системы, артериальная гипертензия, алкоголизм и др.
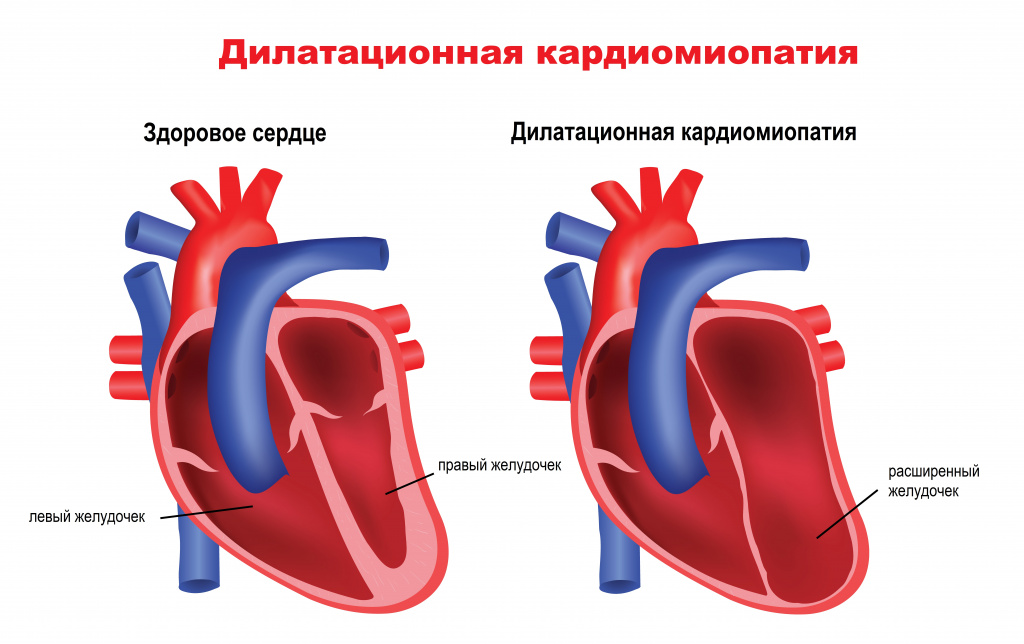
При каких заболеваниях возникают аритмии
- Ишемическая болезнь сердца (заболевание, в основе которого лежит недостаточное кровоснабжение сердечной мышцы, в результате чего возникает кислородное голодание сердца) и последствия перенесенного инфаркта миокарда.
- Длительно текущая артериальная гипертензия.
- Гипертрофическая, рестриктивная, дилатационная (в т.ч. алкогольная) кардиомиопатия, аритмогенная дисплазия правого желудочка – патологические состояния, в основе которых лежит перестройка структуры миокарда с нарушением его основных функций.
- Пороки сердца, например, митральный стеноз, аортальная недостаточность.
- Врожденные пороки сердца, проявляющиеся многочисленными симптомами, в т.ч. аритмией, уже с детского возраста.
- Врожденные аномалии проводящей системы сердца, например, дополнительный пучок при синдроме Вольфа–Паркинсона–Уайта.
- Воспалительное поражение миокарда (кардиты, миокардиты).
- Острые и хронические заболевания почек, приводящие к изменению электролитного баланса, перестройке ткани миокарда: хроническая болезнь почек вследствие гломерулонефрита, пиелонефрита и др., острое почечное повреждение.
- Заболевания эндокринных желез: гипотиреоз, гипертиреоз, нарушение функции надпочечников и др.
- Опухоли сердца и других органов.
К каким врачам обращаться при аритмии
Как правило, впервые аритмии диагностирует
терапевт
или
педиатр
во время диспансеризации или при обращении пациента с конкретными жалобами. Отклонения в ритме сердца требуют консультации
кардиолога
для уточнения вида аритмии и проведения всестороннего изучения состояния сердечно-сосудистой системы.
Если причина изменения ритма внесердечного происхождения, пациент может быть направлен к другим специалистам —
эндокринологу
,
неврологу
, нефрологу. При подозрении на наличие системных ревматических заболеваний требуется наблюдение ревматолога.
Диагностика и обследования при аритмии
Врач может заподозрить аритмии, когда пациент жалуется на перебои в работе сердца, чувство «замирания» сердца, обмороки, одышку. Алгоритм постановки диагноза состоит в тщательном сборе анамнеза, оценке состояния сердечно-сосудистой системы (выслушивании сердца при помощи стетоскопа, прощупывании пульса, измерении артериального давления и т.д.). По данным клинического исследования врач предполагает поражение той или иной системы и назначает дополнительные лабораторно-инструментальные обследования:
- электрокардиографию (ЭКГ) в 12 отведениях;
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Что делать при развитии сердечной аритмии
При нарушении работы сердца следует обратиться к врачу. Лечение аритмии подбирается строго в соответствии с ее разновидностью. Самостоятельный прием препаратов без назначений врача недопустим.
Не следует подвергать себя повышенной физической или эмоциональной нагрузке, если вы обнаружили у себя перебои в работе сердца.
Острая слабость, головокружение, потемнение в глазах, тошнота, боль за грудиной – эти симптомы требуют вызова бригады скорой помощи.
Лечение сердечной аритмии
В случае обнаружения внесердечных причин нарушения ритма в план терапии обязательно включают их коррекцию или устранение. Например, лечение гипертиреоза (повышения концентрации гормонов тироксина и трийодтиронина) как причины аритмии сводится, в первую очередь, к нормализации концентрации гормонов щитовидной железы.
Наиболее распространенный метод лечения аритмии, возникшей по причине структурных изменений сердечной мышцы, – медикаментозный, когда пациенту назначают лекарственные препараты, способствующие восстановлению синусового ритма или замедлению частоты сердечных сокращений.
При помощи медикаментов также корректируют свертываемость крови, чтобы поддерживать нормальный кровоток.
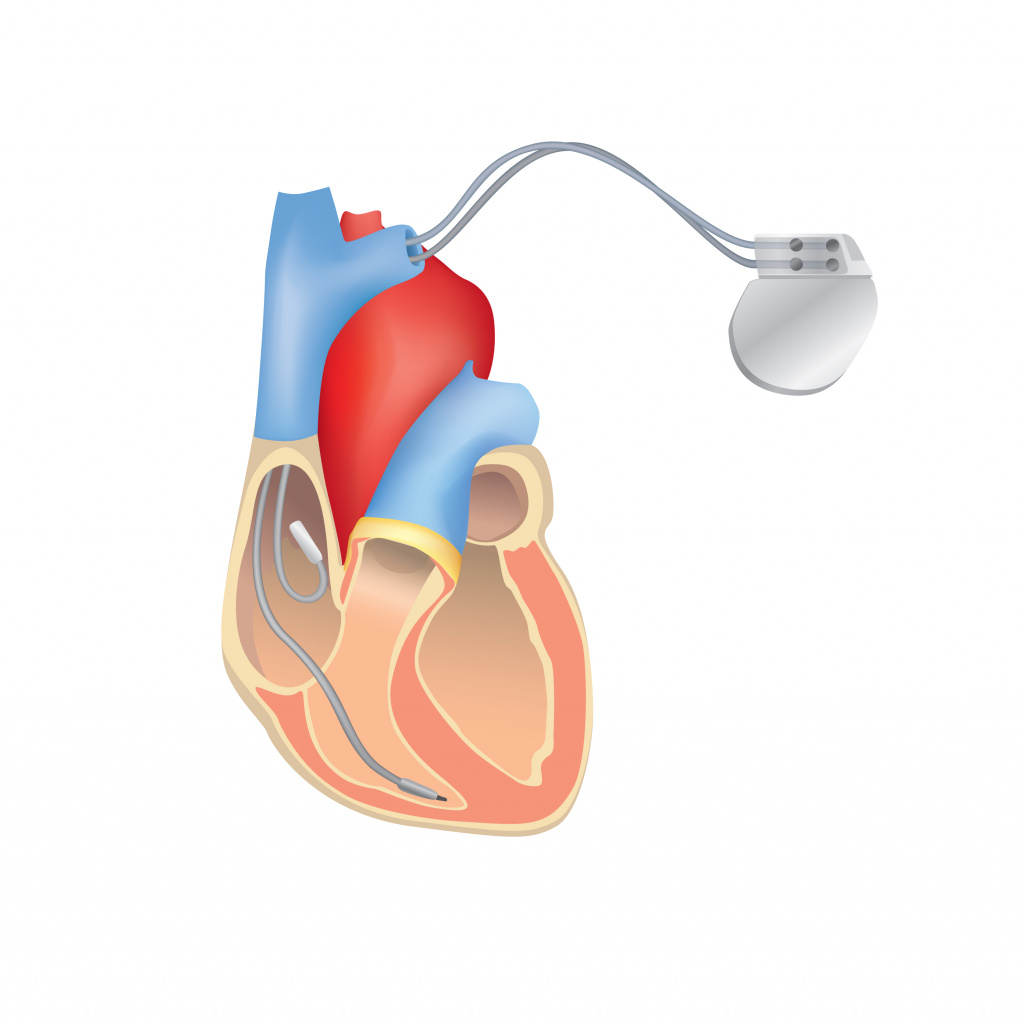
В сложных случаях и при отсутствии ожидаемого эффекта от медикаментозной терапии устанавливают электрокардиостимулятор (аппарат, искусственно задающий правильный ритм сердцу).
Источники:
- IX Всероссийский съезд аритмологов «Аритмология без границ: от научной лаборатории к клиническим рекомендациям». Вестник аритмологии. 2020;27(4):e1-e3.
- Затонская Е.В., Матюшин Г.В., Гоголашвили Н.Г., Новгородцева Н.Я. Эпидемиология аритмий (обзор данных литературы). Сибирское медицинское обозрение. № 3, 2016. С. 5-16.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9816
04 Февраля
-
9721
04 Февраля
-
10534
16 Января
Похожие статьи
Озноб
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Изменения мочи
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Тромбоцитоз
Тромбоцитоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Жидкость в брюшной полости
Жидкость в брюшной полости: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Маловодие
Маловодие: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушения сердечного ритма
Содержание:
- Классификация
- Причины аритмии сердца
- Органические аритмии
- Функциональные аритмии
- Одинаково ли проявляются нарушения ритма сердца?
- Разновидности аритмий
- Синдром слабости синусового узла
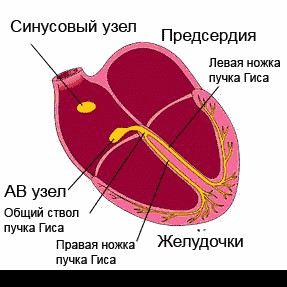
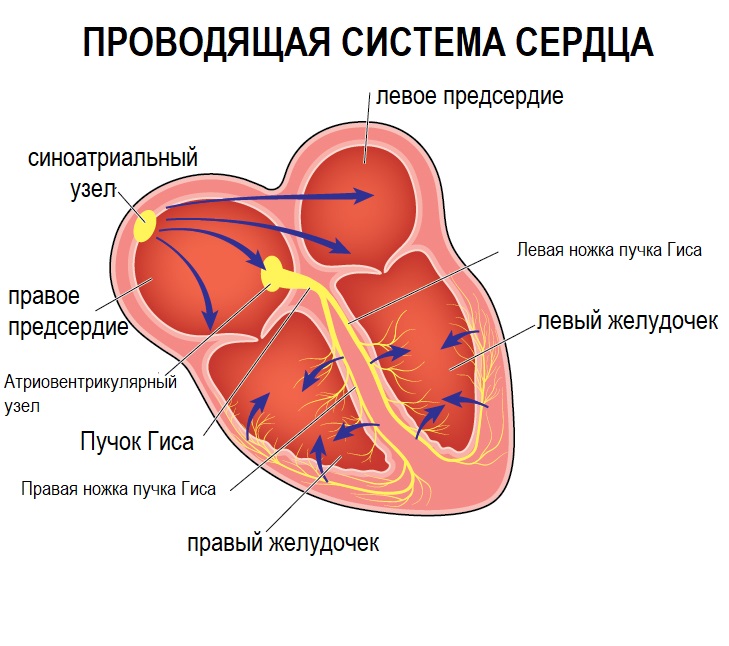
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
- Нарушения ритма сердца.
- Нарушения проводимости по сердцу.
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
- В синусовом узле, проявляющееся синусовой тахикардией, синусовой брадикардией и синусовой аритмией — тахиаритмией или брадиаритмией.
- По ткани предсердий, проявляющееся предсердной экстрасистолией и пароксизмальной предсердной тахикардией.
- По атрио-вентрикулярному соединению (АВ-узлу), проявляющееся атриовентрикулярной экстрасистолией и пароксизмальной тахикардией.
- По волокнам желудочков сердца, проявляющееся желудочковой экстрасистолией и пароксизмальной желудочковой тахикардией.
- В синусовом узле и по ткани предсердий или желудочков, проявляющееся трепетанием и мерцанием (фибрилляцией) предсердий и желудочков.
Ко второй группе нарушений проводимости относятся блокады на пути проведения импульсов, проявляющиеся синоатриальной блокадой, внутрипредсердной блокадой, атриовентрикулярной блокадой 1, 2 и 3 степеней и блокадой ножек пучка Гиса.
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
- Аритмии, возникающие при ишемической болезни сердца (инфаркте миокарда, стенокардии). В основе возникновения аритмии лежит повреждение сердечной мышцы. Оно затрудняет правильное распространение электрических импульсов по проводящей системе сердца. Иногда повреждение может затрагивать даже клетки основного водителя ритма — синусового узла. На месте погибших клеток формируется рубец из соединительной ткани (кардиосклероз), которая не способна выполнять функции здорового миокарда. Это, в свою очередь, приводит к формированию аритмогенных очагов и появлению нарушений ритма и проводимости.
- Нарушения ритма, возникающие после воспалительного процесса в сердечной мышце — миокардита. Как следствие после перенесения воспаления также происходит замещение миокарда соединительной тканью (кардиосклероз).
- Аритмии, наблюдающиеся при кардиомиопатиях. По невыясненной пока причине клетки миокарда повреждаются, нарушается насосная функция сердца, развивается сердечная недостаточность. Кроме того, очень часто присоединяются различные нарушения ритма.
- Аритмии, появляющиеся при различных пороках сердца (врождённых и приобретенных в течение жизни). Необходимо отметить, что бывают врожденные первичные заболевания самой проводящей системы сердца.
Функциональные аритмии
Это также достаточно большая группа, включающая:
- Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
- Дисэлектролитные
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций. - Ятрогенные
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств. - Механические
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др. - Идиопатические
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Как поставить диагноз?
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
- Синусовая аритмия, которая может быть связана с циклами дыхательной деятельности (учащение ритма на вдохе и урежение его на выдохе) или возникать независимо от дыхания, но указывать на какую-то сердечно-сосудистую патологию (ИБС в пожилом возрасте) или быть следствием вегетативной дисфункции, например, у подростков. Этот вид аритмии безобиден и специальных лечебных мероприятий не требует. На ЭКГ отмечается разница между сердечными циклами (> 0,05 с).
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь.
- Синусовую брадикардию характеризует правильный, но замедленный синусовый ритм (менее 60 уд/мин), связанный с понижением автоматизма синусового узла и возникающий в результате чрезмерных физических нагрузок (у спортсменов-профессионалов), патологических изменений (не обязательно сердечно-сосудистых, например, язвенная болезнь), приема некоторых лекарственных препаратов (наперстянка, противоаритмические и гипотензивные средства). Терапия также направлена на ликвидацию причины, вызвавшую брадикардию, то есть, на основную болезнь.
- Экстрасистолия, возникающая при преждевременном возбуждении и сокращении какого-то одного отдела сердца или всех сразу, поэтому в зависимости от того, где, в каком месте образовался импульс, нарушивший нормальную последовательность сердечных сокращений, экстрасистолии делят на предсердные, желудочковые и вышедшие из атриовентрикулярного узла. Экстрасистолическая аритмия опасна, если она групповая, ранняя и частая, поскольку представляет угрозу для гемодинамики, а в результате может «перерасти» в желудочковую тахикардию или фибрилляцию желудочков, что будет иметь серьезные последствия. При инфаркте миокарда экстрасистолическая аритмия регистрируется в 100% случаев.
- Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 250 уд/мин. К таким тахикардиям относятся: предсердная тахикардия, АВ-узловая тахикардия и тахикардия при WPW-синдроме.
- Аритмии, связанные с нарушением проводимости (блокады) обычно хорошо регистрируются на ЭКГ, являются спутником и симптомом различной патологии и лечатся путем воздействия на основное заболевание. Блокады, дающие довольно часто (синоаурикулярная и атриовентрикулярная) брадикардию (40 ударов в минуту и ниже), считаются опасными для жизни и требуют установки кардиостимулятора, который компенсирует сердечную деятельность.
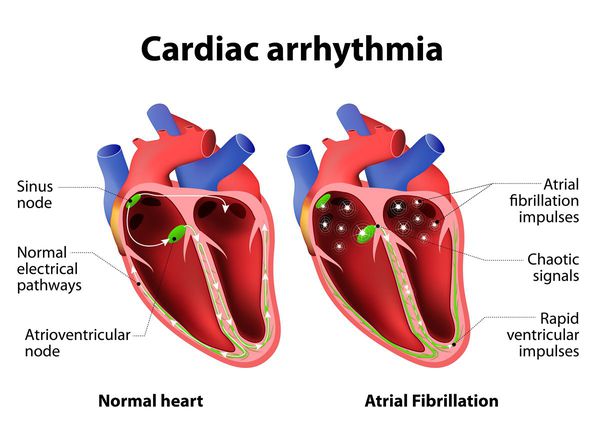
- Фибрилляция предсердий, по частоте возникновения следует сразу за экстрасистолией и держит 2 место по распространенности. Она характеризуется формированием возбуждения и сокращения только в отдельных участках (волокнах) предсердия, когда эти процессы отсутствуют в целом. Такое хаотичное и беспорядочное возбуждение отдельных волокон препятствует прохождению импульсов в атриовентрикулярный узел, а также в желудочки, до которых единичные импульсы все же добираются, вызывают там возбуждение, отвечающее беспорядочными сокращениями.
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
- ЧСС менее 60 уд/мин – брадисистолическая;
- 60-100 уд/мин – нормосистолическая;
- Частота сердечных сокращений превышает 100 уд/мин – тахисистолическая.
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
- Органическое поражение сердечной мышцы;
- Возрастные изменения (ишемическая болезнь сердца, часто в сочетании с артериальной гипертензией);
- У лиц молодого возраста: ревматизм, клапанные пороки (стеноз митрального клапана, аортальный порок);
- Нарушения функции щитовидной железы;
- Врожденная патология (пороки сердца);
- Острая и хроническая сердечная недостаточность;
- Инфаркт миокарда;
- Острое легочное сердце;
- Миокардит, перикардит;
- Кардиомиопатия.
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Записаться на прием
Оставьте нам свои контакты, и мы обязательно Вам перезвоним.
Диденко Максим
Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет
Подробнее
Дата публикации 16 мая 2019Обновлено 26 мая 2021
Определение болезни. Причины заболевания
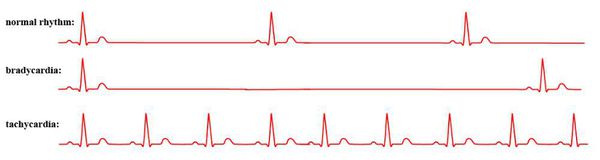
Аритмия — это любой ритм сердца, который не является синусовым с частотой 60-100 ударов в минуту.[1] Это не самостоятельная болезнь, существует порядка двух десятков разных аритмий сердца.
Синусовый ритм означает, что сердце сокращается под влиянием водителя ритма в синусовом узле (есть такое анатомическое образование в стенке правого предсердия, которое берёт на себя функцию ритмовождения у подавляющего большинства здоровых людей). Однако существуют аритмии сердца, которые вполне могут быть у практически здорового человека. Такие явления, как синусовая тахикардия (пульс превышает 100 ударов в минуту), синусовая брадикардия (пульс уменьшается до 60 и менее ударов в минуту), синусовая аритмия (изменение частоты пульса с сохранением нормального, синусового ритма), нечастые желудочковые или наджелудочковые экстрасистолы (несвоевременное сокращение сердца), обычно регистрируются почти у всех здоровых людей при суточном мониторировании электрокардиограммы (ЭКГ).[2]
В то же время есть нарушения сердечного ритма, которые несовместимы с понятием «здоровье». Это, например, фибрилляция предсердий (мерцательная аритмия), устойчивая желудочковая тахикардия, многофокусная предсердная тахикардия.
Факторы риска
Причины аритмий выяснить сложно. Это может быть практически любое сердечное заболевание (ишемическая болезнь сердца, пороки сердечных клапанов, различные кардиомиопатии, гипертоническая болезнь, миокардиты и др.), а также многочисленные внесердечные болезни: тиреотоксикоз, сахарный диабет, холецистит, хроническая обструктивная болезнь легких, болезни почек, инфекционные заболевания и др. Внешние негативные воздействия, такие как сильный стресс, употребление большого количества кофеина или других стимуляторов, недосыпание, некоторые лекарства, тоже могут оказывать аритмогенное действие, т. е. провоцировать нарушения ритма сердца.[3]
Существуют аритмии, в основе возникновения которых лежит унаследованный генетический дефект (например, синдром удлинённого интервала QT с развитием желудочковой пируэтной тахикардии[4]), либо нарушения формирования сердца во время внутриутробного развития (ортодромная и антидромная тахикардии при наличии дополнительных проводящих путей в сердце).
Не всегда врачу, даже самому хорошему, удаётся установить причину конкретной аритмии, которая имеется у пациента. Наиболее убедительный способ доказать, что какое-либо неблагоприятное воздействие или заболевание является причиной аритмии — это устранить или смягчить его воздействие и убедиться, что аритмия сердца после этого исчезла или возникает теперь гораздо реже.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аритмии
Как определить приступ аритмии
Первые признаки аритмий сердца довольно разнообразны. Например, при экстрасистолах может появиться ощущение перебоев в работе сердца, чувства замирания.
Пароксизмальные тахиаритмии обычно проявляются ускоренным сердцебиением (ритмы с частотой от 100 в минуту), которое внезапно начинается и внезапно заканчивается.[1]
Потеря сознания при аритмии
Наиболее тяжёлые проявления аритмий сердца — потери сознания и предобморочные состояния, в особенности если это происходит независимо от положения тела. Наиболее частый вид обмороков — ортостатические, они возникают при длительном стоянии, особенно в душном помещении или в жару, но этот тип потери сознания не имеет никакого отношения к сердечным аритмиям. Обмороками и предобморочными состояниями обычно проявляются нарушения сердечного ритма, которые сопровождаются очень высокой частотой сердечных сокращений: 200 ударов в минуту и даже более того. Однако часто человек с аритмией сердца не испытывает вообще никаких ощущений, связанных с нею.
На основании субъективных ощущений или внешне наблюдаемых симптомов можно лишь предположить, какая именно аритмия у пациента. Точная идентификация сердечного отклонения и механизма, лежащего в его основе — это удел тех методов исследования, которые регистрируют электрическую активность сердца. Здесь наши органы чувств бессильны.
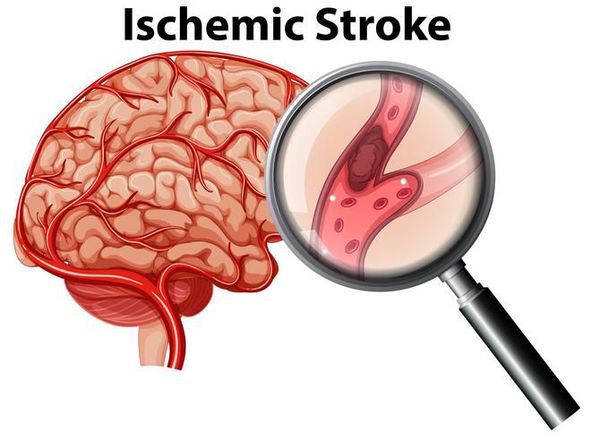
Такие нарушения, как мерцательная аритмия и трепетание предсердий связаны с повышенным риском тромбообразования внутри сердца.[5] Ощутить эти тромбы невозможно, однако в худшем случае фрагменты тромбов могут отрываться и, двигаясь далее по кровотоку, закупоривать собою отдельные сосуды. Чаще всего это сосуды головного мозга, поэтому первым проявлением мерцательной аритмии может стать ишемический инсульт.
Симптомы аритмии у мужчин и женщин схожи, но некоторые её виды связаны с полом: например, наджелудочковая тахикардия почти в два раза чаще развивается у женщин, чем у мужчин. Наоборот, фибрилляция предсердий чаще встречается у мужчин.
Патогенез аритмии
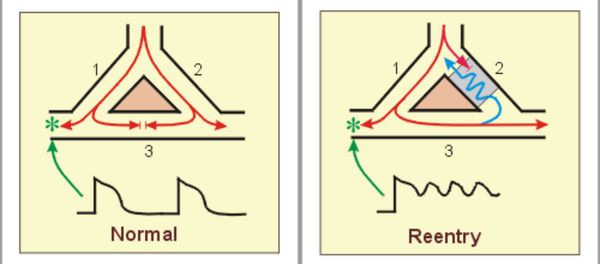
Для возникновения некоторых сердечных аритмий порой достаточно микроскопических структурных или функциональных изменений в тканях сердца. Например, иногда электрический импульс, движущийся по определённому пути в сердце, может на каком-то участке начать циркулировать повторно по одному и тому же замкнутому пути. Этот механизм называется «повторный вход». Он ответственен за многие пароксизмальные тахиаритмии, которые внезапно возникают и так же внезапно обрываются.[1]
Другие аритмии возникают по механизму патологического автоматизма, когда группа клеток в сердце начинает генерировать электрические импульсы с частотой, которая им в норме не свойственна.
Ещё один механизм развития аритмий сердца — постдеполяризации, когда клетки в отдельных участках сердца приобретают способность после нормальной генерации электрического импульса вдруг начинать генерировать ещё целый залп частых последовательных электрических импульсов.
Классификация и стадии развития аритмии
Классифицировать аритмии можно по нескольким параметрам. Чаще всего их разделяют на две группы:
- Суправентрикулярные (наджелудочковые) — для своего существования нуждаются в ткани предсердий и/или атриовентрикулярного узла. То есть эти ткани — тот материальный субстрат, в котором данные аритмии возникают и существуют. Они могут вполне существовать независимо от того, что происходит в желудочках сердца. Виды суправентрикулярных аритмий:
- предсердная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани предсердия;
- атриовентрикулярная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в атриовентрикулярном узле;
- синусовая реципрокная тахикардия — это один из вариантов приступообразных наджелудочковых тахикардий, возникающих из-за повторного входа и циркуляции импульса в области синусового узла;
- предсердная очаговая тахикардия — это один из вариантов наджелудочковых тахикардий, при котором импульсы с высокой частотой генерируются в ткани предсердий, атриовентрикулярный узел и желудочки в этом процессе не участвуют;
- предсердная многоочаговая (многофокусная) тахикардия — это один из вариантов наджелудочковых тахикардий, который вызывается множественными очагами предсердной активности;
- АВ-узловая реципрокная тахикардия — это один из вариантов наджелудочковых тахикардий, возникающий при устойчивом круговом движении импульсов в предсердно-желудочковом узле и прилегающей к нему ткани предсердий;
- АВ-реципрокная тахикардия (ортодромная либо антидромная) с участием дополнительных проводящих путей сердца — это один из вариантов наджелудочковых тахикардий, при которой происходит круговое движение импульсов по пути, включающем АВ-узел и дополнительный путь проведения между предсердиями и желудочками;
- трепетание предсердий — это один из вариантов наджелудочковых тахикардий, при которой импульс циркулирует с повторным входом, он движется вокруг естественных анатомических структур (вокруг отверстия трёхстворчатого клапана или же устьев лёгочных вен) с частотой 200–400 в минуту;
- фибрилляция предсердий — это суправентрикулярная аритмия, при которой сокращение предсердий не скоординировано из-за беспорядочной циркуляции в них множественных волн повторного возбуждения с частотой 300–700 импульсов в минуту.
- Желудочковые — возникают и существуют в миокарде и/или проводящей системе желудочков сердца. Виды желудочковых аритмий:
- желудочковая экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани правого или левого желудочков сердца;
- желудочковая мономорфная тахикардия — это ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ все комплексы одинаковые;
- желудочковая полиморфная тахикардия (имеется ряд вариантов) — ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ форма и полярность комплексов изменяется;
- трепетание желудочков — это фатальная желудочковая аритмия, при которой очень частые и регулярные активации желудочков с частотой порядка 300 импульсов в минуту не приводят к эффективным их сокращениям, а на ЭКГ регистрируется синусоидальная кривая;
- фибрилляция желудочков — это фатальная желудочковая аритмия, при которой отсутствует регулярный ритм желудочков и их сокращения, а ритм представлен беспорядочными очень частыми активациями миокарда желудочков.
Смешанные аритмии — у одного человека могут наблюдаться разные варианты нарушений ритма и проводимости: например, сочетание фибрилляции предсердий и экстрасистолии или сочетание желудочковой тахикардии и трепетания предсердий. В диагнозе при этом указывают все клинически значимые аритмии и нарушения проводимости.
Синусовая аритмия, хотя в её названии фигурирует слово «аритмия», является вариантом нормы.
Существуют и другие классификации с другими задачами. Например, классификация желудочковых аритмий J.T. Bigger (1984)[6] разделяет виды аритмии в зависимости от риска внезапной смерти на доброкачественные, злокачественные и потенциально злокачественные. При этом доброкачественные аритмии — это желудочковые экстрасистолы у людей, не имеющих органической патологии сердца (прежде всего, под нею подразумевается перенесённый инфаркт миокарда и низкая сократимость сердца). Потенциально злокачественные — те же желудочковые экстрасистолы, но у пациентов с органическим поражением сердца. Злокачественные — пароксизмы желудочковой тахикардии у людей с органической патологией сердца.
Осложнения аритмии
Иногда при приступе пароксизмальной тахикардии количество крови, перекачиваемой сердцем в минуту, снижается настолько сильно, что человек может потерять сознание.[7] В то же время при очень высокой частоте сердечных сокращений потребность сердца в кровоснабжении увеличивается, а сниженный минутный объём кровотока не позволяет обеспечить быстро работающее сердце адекватным количеством крови. В результате может развиться приступ стенокардии или даже инфаркт миокарда — особенно этому подвержены люди, у которых сосуды значительно сужены атеросклеротическими бляшками.
Если частота сердечных сокращений сохраняется высокой (порядка 120-140 ударов в минуту и выше) в течение длительного времени (дни и недели), то возможно развитие так называемой тахикардиомиопатии, когда значительно снижается сократимость сердца.
Такие аритмии, как мерцательная и трепетание предсердий сопровождаются повышенным риском тромбообразования в левом предсердии.[5] Оттуда фрагменты тромба могут попасть в аорту и далее в любой орган. Часто фрагменты тромба оказываются в сосудах, кровоснабжающих мозг, что приводит к перекрытию их просвета и развитию ишемического инсульта.
Устойчивая желудочковая тахикардия (длящаяся от 30 секунд и более) может в части случаев закончиться фатальными аритмиями — трепетанием и фибрилляцией желудочков, развитие которых лежит в основе внезапной сердечной смерти.[12]
Диагностика аритмии
Для пациента, имеющего какие-либо из симптомов, перечисленных выше, врач строит план обследования. Смысл дополнительного обследования состоит в том, чтобы зарегистрировать электрическую активность сердца во время аритмии. Для этого применяются методы от самых простых до достаточно сложных.
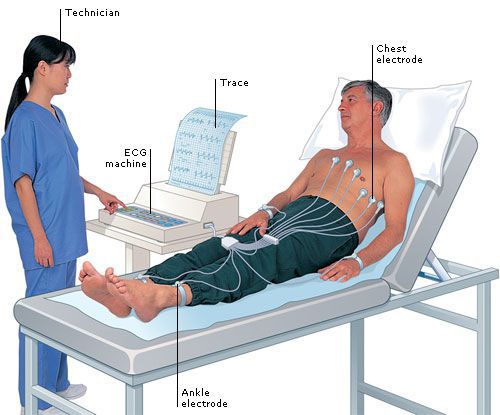
Электрокардиография (ЭКГ)
Самым простым методом регистрации электрической активности сердца является электрокардиография (ЭКГ). Если она зарегистрирована во время беспокоящих пациента симптомов, предположительно связанных с аритмией, то ЭКГ может быть очень информативна. Например, пациент, почувствовав сильное внезапное сердцебиение и слабость, вызывает бригаду скорой помощи, она приезжает и успевает зарегистрировать на ЭКГ аритмию сердца. В этом случае примерно в 80 % (но не в 100 %) случаев опытный в интерпретации ЭКГ врач может точно распознать, какая аритмия имеется у пациента. Бывает так, что аритмия проявляется практически постоянно, в этом случае ЭКГ, когда бы она ни была зарегистрирована, позволит зафиксировать аритмию сердца. Это возможно при постоянной мерцательной аритмии, или при очень частой экстрасистолии.
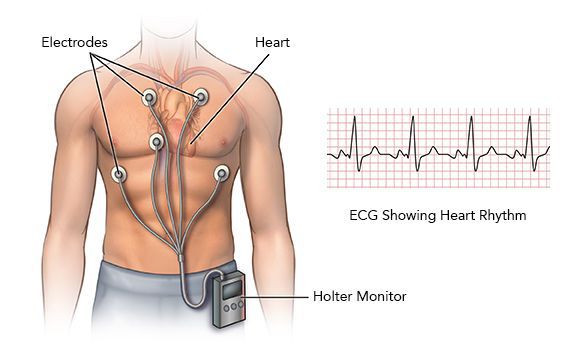
Суточное мониторирование ЭКГ (по Холтеру)
Если аритмия проявляет себя непостоянно, но достаточно часто, почти ежедневно, то имеет смысл попытаться зарегистрировать ее с помощью суточного мониторирования ЭКГ.[8] Небольшой регистратор, обычно носимый на поясе, и несколько электродов-липучек на теле диаметром около 3 см соединены тонкими проводами. Вся эта система позволяет непрерывно записывать в память прибора от 3 до 12 отведений ЭКГ на протяжении от 1 до 3 суток. Почему не больше? Размеры памяти позволяют вести запись даже в течение месяца, но для пациента немыслимо жить целый месяц с электродами на теле. Поэтому максимальная длительность такого мониторирования — не более трёх дней. Это значит, что бессмысленно проводить суточное мониторирование ЭКГ при редких симптомах, дающих о себе знать раз в месяц или раз в две недели. Для таких случае существует иной тип регистраторов: имплантируемые, либо «событийные».
Событийный мониторинг
С помощью специальных регистраторов позволяет оценить, связаны ли редкие симптомы с нарушениями сердечного ритма и проводимости. При событийном мониторинге результаты фиксируются лишь после того, как пациент нажмёт нужную кнопку (когда появятся симптомы).
Эхокардиография (ЭхоКГ)
ЭхоКГ применяется при рутинном обследовании пациентов с аритмиями сердца, чтобы оценить структурные нарушения, которые могли привести к развитию заболевания, например: увеличение левого предсердия, гипертрофия левого желудочка, снижение сократимости миокарда и т. д.
Электрофизиологический метод исследования (ЭФИ)
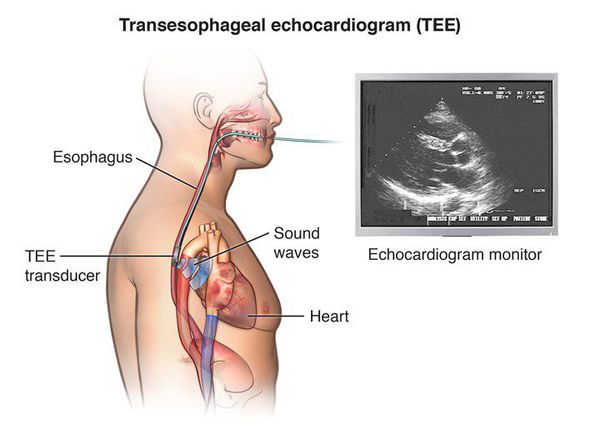
Некоторые аритмии (например, АВ-узловую реципрокную тахикардию, АВ тахикардии с участием дополнительных путей проведения, некоторые желудочковые тахикардии) можно вызвать при электростимуляции сердца в определённом режиме. То есть, в данном случае мы не дожидаемся спонтанного возникновения аритмии, а провоцируем её возникновение с целью зарегистрировать и разобраться, что она собой представляет. Потому что лечение разных сердечных аритмий может существенно отличаться. Существует два варианта таких диагностических исследований: чреспищеводное электрофизиологическое исследование (ЧП ЭФИ) и инвазивное ЭФИ. Если при чреспищеводном исследовании тоненький зонд-электрод толщиной 1-2 мм размещают в пищеводе, то при инвазивном ЭФИ электрод проводят к сердцу через прокол в сосуде.
Тредмил-тест
Нагрузочное исследование на беговой дорожке (тредмиле) или велоэргометре применяют как провокационный тест при подозрении, что симптомы предположительной аритмии возникают из-за физической нагрузки.
Тилт-тест
Тилт-тест рекомендован пациентам с приступами обморока. C помощью специального поворотного стола врач переводит больного из горизонтального в полувертикальное положение. При этом измеряется артериальное давление, ритм сердца и проводится ЭКГ.
Анализ крови на гормоны щитовидной железы
Проводят при обследовании пациента с впервые выявленной фибрилляцией предсердий. Если обнаружены гормональные нарушения, то может потребоваться УЗИ щитовидной железы, так как причиной аритмии может оказаться эндокринное заболевание.
Лечение аритмии
Первая помощь при приступе аритмии
Меры первой помощи зависят от конкретной аритмии, а её вид может определить только врач. Поэтому не стоит заниматься самолечением, нужно обратиться за медицинской помощью.
Можно ли вылечить аритмию
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Лечение аритмий сердца требуется не всегда. Во-первых, лечение целесообразно тогда, когда аритмия снижает качество жизни. Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Кроме того, врач должен попытаться установить, что стало причиной возникновения аритмии, а после этого доказать связь предполагаемого причинного фактора и самой аритмии.
Когда решение о необходимости лечения той или иной аритмии сердца принято, встает вопрос о том, чем лечить.
Хирургическое лечение
В течение многих десятилетий у врача не было иных возможностей лечения нарушений сердечного ритма, кроме медикаментозного. Редкие исключения — это электроимпульсная терапия, когда с помощью наружного дефибриллятора в критической ситуации наносится разряд для устранения угрожающей жизни аритмии, и чреспищеводная электрическая стимуляция сердца для устранения некоторых наджелудочковых тахиаритмий.
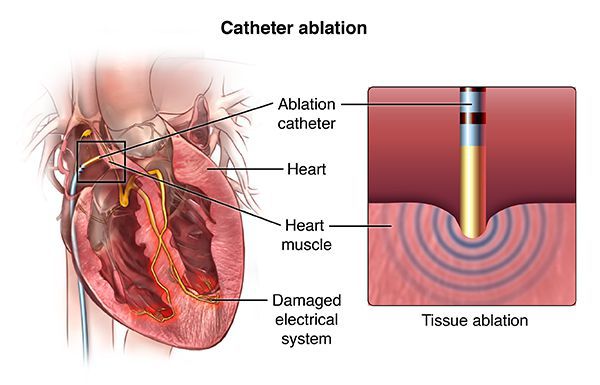
С 90-х годов прошлого века, а в России с 2000-х годов, появился новый метод лечения, эффективный при многих сердечных аритмиях, — радиочастотная аблация (РЧА). Метод позволяет во многих случаях навсегда избавить пациента от необходимости принимать лекарственные препараты для лечения аритмий. Суть метода состоит в локальном радиочастотном воздействии на очаг аритмии или же на патологический путь циркуляции электрического импульса в сердце. Процедура проводится посредством катетера, проведённого к определённому участку в сердце через прокол в сосуде (обычно на бедре). Благодаря воздействию через кончик катетера происходит локальный нагрев участка сердечной мышцы до 70 °C. В результате в этом месте происходит локальная гибель клеток, участвующих в нежелательной генерации импульсов или в нежелательном их проведении. Таким образом, исчезают условия для возникновения и поддержания определённой сердечной аритмии, например, желудочковой тахикардии.
С помощью РЧА можно лечить почти все наджелудочковые тахиаритмии: атриовентрикулярную узловую тахикардию, тахикардии с участием дополнительных путей проведения, трепетание предсердий, фокальную предсердную тахикардию, с меньшим успехом — фибрилляцию предсердий.[9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага.[10]
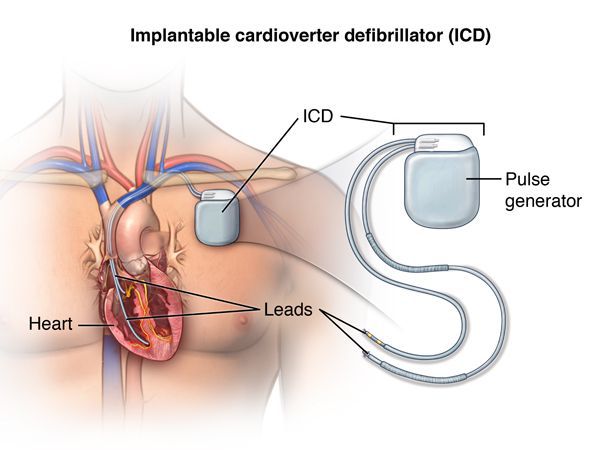
Еще один высокотехнологичный способ лечения потенциально фатальных желудочковых аритмий — имплантация кардиовертера-дефибриллятора.[10] Это устройство способно устранять уже развившуюся желудочковую тахикардию либо фибрилляцию желудочков двумя способами: электрической стимуляцией желудочков в ритме, превышающем ритм тахикардии, или нанесением довольно мощного электрического разряда, что довольно болезненно, однако спасает жизнь. Таким образом, кардиовертер-дефибриллятор используют в тех случаях, когда имеется реальный риск внезапной смерти из-за желудочковых аритмий.[13]
Электрокардиоверсия
Электрическую кардиоверсию (дефибрилляцию) применяют, когда аритмия резко ухудшает состояние пациента и сопровождается значительным падением артериального давления. Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Фармакотерапия
Однако во многих случаях сердечные аритмии лечат и лекарствами. Чаще всего антиаритмические препараты назначаются в случае фибрилляции предсердий (мерцательной аритмии), в этом случае эффективность РЧА не столь высока. Другая ситуация, в которой часто используют антиаритмические лекарственные препараты, — это частая экстрасистолия (тысячи и десятки тысяч несвоевременных сердечных сокращений за сутки), сопровождающаяся симптомами. Реже медикаментозный метод используют для лечения других аритмий — например, желудочковой тахикардии, наджелудочковых тахиаритмий.
К сожалению, в России зарегистрировано немного антиаритмических препаратов по сравнению с Европой или США. В нашей стране доступны «Новокаинамид» (используют до сих пор для внутривенного введения при неотложном лечении пароксизмов мерцательной аритмии и редко — желудочковой тахикардии), «Лидокаин» (для внутривенного введения при желудочковой тахикардии), «Этацизин», «Аллапинин» и «Пропафенон». Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга аритмий сердца. «Пропафенон« в виде таблеток и раствора используется также для устранения пароксизмов мерцательной аритмии.
«Амиодарон« — универсальный антиаритмический препарат, однако используется в основном как резервный антиаритмик. Зато его можно назначать при органическом поражении сердца (перенесённый инфаркт миокарда, низкая сократимость сердца, выраженная гипертрофия левого желудочка и др.), в то время как «Этацизин», «Пропафенон» и «Аллапинин» при этих состояниях использовать нельзя.[11]
«Соталол» — антиаритмический препарат для предотвращения приступов фибрилляции предсердий, а также желудочковых аритмий. Существует в таблетках.
Ещё один класс лекарств от аритмии составляют антагонисты кальция — «Верапамил» и «Дилтиазем». Их используют при некоторых наджелудочковых тахиаритмиях, как для длительного приёма в таблетках, так и для устранения развившихся приступов аритмий с высокой частотой сердечных сокращений.
Бета-адреноблокаторы образуют самостоятельный класс антиаритмических лекарств, хотя их непосредственная антиаритмическая активность невысока. Основной их эффект — способность снижать риск внезапной сердечной смерти, в основном у людей с низкой сократимостью сердца и связанной с этим сердечной недостаточностью.[11] Наиболее изучены в этом отношении «Метопролола сукцинат», «Бисопролол», «Карведилол» и «Небиволол».
В лечении фибрилляции и трепетания предсердий важнейшее место занимают антитромботические препараты, снижающие свертываемость крови и тем самым уменьшающие риск образования тромбов (при названных сердечных аритмиях он повышен). Это «Варфарин», «Дабигатран», «Ривароксабан», «Апиксабан», «Эдоксабан». Соответственно, приём этих лекарств уменьшает риск инсульта, связанного с тромбоэмболией.
Образ жизни
Некоторые аритмии провоцируются стрессами, злоупотреблением кофе и кофеинсодержащими напитками, курением, недосыпанием, физическими нагрузками и приёмом некоторых лекарств. Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Народные средства
При подозрении на аритмию следует обратиться к врачу, пройти диагностику и придерживаться назначенного лечения. Народные методы терапии научно не обоснованы и могут быть опасны для здоровья. Без адекватного лечения аритмия может стать причиной серьёзных осложнений: стенокардии, инфаркта миокарда и ишемического инсульта.
Прогноз. Профилактика
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Степень негативного влияния неправильного сердечного ритма на будущее зависит от типа аритмии и в большей степени от фонового заболевания, послужившего толчком для развития нарушения. Наиболее опасны в плане прогноза желудочковые аритмии на фоне органического поражения сердца, особенно при низкой сократимости сердца. Такая комбинация создает риск внезапной аритмической смерти.
Другой фактор, влияющий на прогноз при таких аритмиях, как фибрилляция предсердий и трепетание предсердий — риск образования тромбов в левом предсердии.[5] Об этом уже говорилось.
Еще один момент, способный ухудшать прогноз при аритмиях сердца — это длительное поддержание высокой частоты сокращений сердца (например, когда в течение многих дней и даже недель частота сердечных сокращений удерживается, в диапазоне 120-150 ударов в минуту), а также очень частые желудочковые экстрасистолы (десятки тысяч за сутки). В этих случаях есть риск снижения сократимости сердца, расширения его полостей и развития сердечной недостаточности.
Поскольку аритмии сердца часто возникают на фоне уже существующего заболевания сердца, то правильное лечение этого заболевания может быть залогом успеха в профилактике сердечных аритмий. Например, благополучное лечение артериальной гипертонии позволяет в долговременном аспекте добиться нормализации артериального давления и в то же время снижает риск развития фибрилляции предсердий. При инфаркте миокарда быстрое и успешное восстановление кровотока в тромбированной артерии с помощью установки стента позволяет в дальнейшем предотвратить развитие аритмий, связанных с появлением в сердце рубца.
Чем крупнее организм живого существа, тем реже его пульс. Сердце собаки в среднем бьется в ритме 120 уд/м, у лошади — 55 уд/м, у слона — 27 уд/м. Трудно поверить, но пульс кита равен всего 6-7 уд/м. А вот рекордсменом по скорости можно назвать этрусскую мышь. Ее сердечко способно выдавать до 1300 уд/м! Что касается человека, комфортный темп для него варьируется, как правило, в пределах 60-90 уд/м. Проблемы начинаются тогда, когда правильный ритм сбивается. Что такое аритмия, чем она опасна, способна ли привести к инсульту, и как вовремя распознать проблему, рассказывает врач-кардиолог Наталья Добросольцева.
Наталья Добросольцева
врач-кардиолог высшей категории государственного учреждения
«Республиканский клинический медицинский центр» Управления делами Президента Республики Беларусь
Норма
— Что такое правильное сердцебиение?
— Природа наградила человека 4-х камерным сердцем, которое состоит из двух желудочков и двух предсердий. В правом предсердии находится «главный командующий» сердечным ритмом — синусовый узел. Именно в его клетках «зарождается» пусковой импульс, который задает ритм и правильную последовательность сокращения сердца здорового человека. Однако источник электрического импульса может исходить и из других областей сердца. В таких случаях его ход «сбивается» или притормаживается, что приводит к различным нарушениям.
Любые изменения ритма — это повод насторожиться. Существуют опасные и неопасные формы «сбоя» в работе сердца, но определить это может только врач. Самостоятельно ставить себе диагноз ни в коем случае нельзя.
Интересно:
— Существует теория о том, что каждому человеку отведено конечное число сердечных сокращений — всего порядка 2-2,5 миллиардов ударов за всю жизнь. Чем быстрее ритм, тем скорее расходуется этот «запас». У долгожителей пульс обычно спокойный, по крайней мере среди мужчин, как утверждают датские исследователи.
— Каким должен быть пульс?
— Вы удивитесь, но четких критериев не существует. Одни специалисты считают нормой пульс от 60 до 80 уд/м, другие — от 55 до 90 уд/м. На самом деле норма для каждого человека индивидуальна и может зависеть от возраста, степени физической подготовки, имеющихся заболеваний, эмоционального состояния и образа жизни.
Учащенный пульс (выше 80 уд/м) часто встречается при беременности, волнении, хроническом стрессе, во время физической нагрузки. Порой быстрое сердцебиение — это и вовсе врожденная особенность, которая не приносит вреда здоровью.
Более редкий пульс (ниже 60 уд/м) часто встречается у людей, которые регулярно занимаются физическими нагрузками (не только профессиональным спортом). И, кстати, он также может быть врожденным. «Отдыхает» сердце, когда человек спит. В этот период пульс замедляется до 35-50 уд/м, особенно в фазе глубокого сна.
Интересно:
— У младенцев сердце бьется быстрее, чем у взрослых. Пульс малыша от рождения и до 3 месяцев колеблется в пределах 100-150 уд/м. Чем старше ребенок, тем больше эти границы смещаются в сторону более спокойного ритма.
— Зависит ли частота пульса от пола?
— Более редкий ритм сердца для мужчин (при условии хорошего общего здоровья) может считаться нормой. Женщинам же свойственен более частый ритм, но так бывает не всегда. Кардиологи в любом случае изучают общую картину состояния организма. Пол играет здесь не столь значимую роль, как многие думают.
Не норма
— Что считается нарушением?
— Нарушение ритма сердца (аритмия) возникает в том случае, когда электрические импульсы, инициирующие сердечные сокращения, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно (не ритмично).
— Почему так происходит?
— В основе аритмии лежит изменение условий формирования возбуждения сердечной мышцы или аномалии путей его распространения.
Причин может быть множество. Среди них:
- болезни сердца;
- высокое артериальное давление;
- сахарный диабет;
- курение;
- чрезмерное употребление алкоголя и кофеина;
- стресс;
- заболевания щитовидной железы;
- электролитные нарушения (слишком низкая или слишком высокая концентрация влияют на электрическую активность сердца);
- анемия (снижение количества переносящих кислород красных кровяных клеток).
Употребление стимуляторов также является причиной нарушений ритма сердца. Амфетамин и кокаин могут поражать сердечную мышцу и приводить к внезапной сердечной смерти вследствие фибрилляции желудочков.
— Считается, что аритмия — проблема пожилых людей. Так ли это?
— Можно взять практически любого человека (пусть молодого, и пусть даже без жалоб на здоровье), установить специальный аппарат, который будет регистрировать сердечный ритм в течение суток, и, поверьте, хотя бы минимальные сбои в работе сердца обнаружатся с гарантией 99,9%. Это вовсе не значит, что будет выявлена патология, я лишь хочу сказать, что идеального сердца нет ни у кого. Мы же не роботы.
Аритмия — проблема распространенная, и у молодежи она, к сожалению, тоже встречается. Но все-таки возраст играет свою роль. Чем старше человек, тем больше жесткость стенок миокарда (мышечный средний слой сердца, составляющий основную часть его массы), увеличиваются размеры сердца, изменяется структура самой мышцы. Эти факторы влияют на способность сердца должным образом сокращаться и провоцируют появление самого распространенного вида нарушения ритма — мерцательной аритмии. Поэтому у пожилых людей риски, конечно же, выше.
— В чем главная опасность аритмии?
— В тяжелых случаях, ввиду недостаточного сердечного выброса, она может провоцировать головокружения, потерю сознания, ухудшение кровоснабжения сердца и головного мозга.
Некоторые виды аритмии (например, все та же мерцательная) могут способствовать возникновению инсульта. В левом предсердии есть своеобразный кармашек, который называют ушком. В этой области кровоток замедлен. При очень быстром хаотичном сокращении волокон предсердия в данную зону забиваются форменные элементы (клеточная часть крови) и формируется тромб. Если в какой-то момент ушко тоже сократилось, существует риск, что оно вытолкнет тромб, и кровь понесет его к близлежащим сосудам головы.
Существует шкала, по которой доктор оценивает риски образования тромбов для конкретного человека. Если эти риски высоки, человеку назначаются специальные препараты.
Как вовремя распознать аритмию
— В каких случаях нужно незамедлительно вызывать скорую помощь?
— В случаях, когда сбои ритма возникли впервые, становится плохо, трудно идти, кружится голова, при этом появляются любые некомфортные ощущения в груди.
Если же человек подозревает у себя аритмию, но при этом чувствует себя хорошо, сходить к врачу, конечно, стоит, но паниковать и вызывать скорую помощь не нужно. Кстати, давно появились тонометры с функцией распознавания аритмии, и они очень удобны в использовании. Если индикатор аритмии привлек ваше внимание впервые, то повторите измерение через несколько минут, понаблюдайте за собой в течение нескольких часов и, если ситуация будет повторяться, тогда стоит обратиться к врачу.
При бессимптомных приступах аритмии для выявления начала приступа рекомендую измерять таким аппаратом давление через равные промежутки времени (ежедневно), так как существует «золотое окно» — период для безопасного восстановления ритма в 48 часов. Если организм за данный промежуток не справляется самостоятельно, обсудите это с врачом.
— Как часто нужно проверять сердце?
— При отсутствии подозрительных симптомов рекомендую делать это в рамках классической диспансеризации раз в год. Выполните хотя бы общий анализ крови и электрокардиограмму сердца. Если что-то смутит вашего врача, скорее всего, дополнительно нужно будет проверить гормоны щитовидной железы, электролитный состав крови, в некоторых случаях показано холтеровское мониторирование кардиограммы (аппарат, который отслеживает кардиограмму сердца в течение суток, 3 суток или недели).
Что делать
— Как лечится аритмия?
— В зависимости от вида аритмии и степени ее опасности доктор выбирает тактику наблюдения, медикаментозной терапии или хирургического вмешательства.
— Всегда ли нужен кардиостимулятор?
— Конечно, нет. Часто люди думают, что кардиостимулятор каким-то образом лечит сердце, но это не так. Он лишь не дает сердцу биться реже заданной границы в нужном диапазоне частоты, а также позволяет врачу правильно назначить в адекватных дозировках медикаментозную антиаритмическую терапию.
Существует также такой вид стимулятора как кардиовертер- дефибриллятор, который помогает вовремя устранить угрожающие жизни нарушения ритма. Он как чуткий спасатель внимательно «слушает» сердечко, и, если вдруг распознает опасную аритмию, тут же ее купирует с помощью импульсов.
— Каких правил должен придерживаться человек, у которого часто наблюдается аритмия?
— Сперва нужно выяснить (вместе с врачом), что является провоцирующим фактором нарушения сердечного ритма. Таковыми часто бывают:
- алкоголь;
- газированные напитки;
- повышенное давление;
- переедание;
- чрезмерная физическая нагрузка
и так далее.
В соответствии с этим пунктом нужно пересмотреть свой образ жизни, исключить провоцирующий фактор.
Физическую активность полностью убирать не стоит, просто она должна быть умеренной. Посоветуйтесь со своим доктором. Кому-то подходит простая ходьба, кому-то йога или пилатес, кому-то необходима специальная лечебная гимнастика, но двигаться нужно обязательно, не допуская перегибов.
Интересно:
— У профессиональных спортсменов риск возникновения аритмии достаточно высок. А все потому, что сердце — это тоже мышца и постоянные тренировки влияют и на него. Стенки миокарда становятся толще, а чем они толще, тем выше риск изменения «электрики сердца», и инициирующий импульс может возникнуть в другой области, что спровоцирует аритмию. Поэтому спортсменам необходимо врачебное наблюдение и своевременное ограничение нагрузок.
Что касается питания, какой-то особой диеты не требуется. В отдельных случаях специалист может порекомендовать продукты с большим содержанием магния, кальция, калия или прописать курс витаминов и минералов.
Фото: Дмитрий Рыщук
Читайте также:
Порок сердца может быть бессимптомным! Кардиохирург о том, как заметить болезнь вовремя
Как гаджеты спасают наши жизни: что стоит знать о телемедицине
Что такое аритмия?

Что такое аритмия? Причины и лечение аритмии домашних условиях
Аритмией называют нарушение частоты, ритмичности и/или последовательности сокращения отделов сердца. Термин объединяет различные по причинам, клиническим проявлениям и последствиям сбои сердцебиения: его учащение (> 100 уд./мин., тахикардия); замедление (< 60 уд./мин., брадикардия); нерегулярность (экстрасистолия).
Чтобы понять, что такое аритмия сердца и почему она возникает, нужно представлять себе, какие естественные механизмы непрерывно поддерживают сердечный ритм на протяжении всей жизни.
Что это такое?
Аритмия — это нарушения частоты, последовательности или силы сокращений сердечной мышцы, возникающие из-за патофизиологии основных свойств миокарда, а именно: возбудимости, проводимости, сократимости и автоматизма. Попросту говоря, это любой ритм сердца, отличающийся от нормального синусового ритма.
Причины возникновения аритмии сердца
У практически здоровых людей аритмия может наблюдаться при перегреве, нахождении в душном помещении, при переедании, а также в результате приема некоторых лекарств.
Высок риск возникновения данного заболевания у пациентов, страдающих сахарным диабетом, гипертонией, ожирением. У женщин аритмия часто констатируется во время климакса и беременности, что является временным состоянием.
Значительно более серьезными причинами являются заболевания сердца: миокардит, ишемическая болезнь, пороки сердца, инфаркт миокарда, злокачественные новообразования. В этих случаях аритмия является указателем, на который врач обязан обратить пристальное внимание, чтобы назначить верное своевременное лечение.
Классификация
В медицине различают несколько видов аритмий – каждый из них отличается симптомами и течением, поэтому диагностировать нужно не просто аритмию, а еще и конкретный ее вид – от результатов будет зависеть выбор терапевтической терапии.
- Синусовая аритмия. Чаще всего диагностируется в детском и подростковом возрасте, характеризуется неправильным чередованием сердечных ударов. При таком виде рассматриваемого нарушения никакого специфического лечения не требуется, состояние больного не нарушено, а быстро восстановить нормальный ритм биения сердца можно обычной задержкой дыхания на несколько секунд.
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь;
- Синусовая брадикардия. Аритмия этого вида проявляется снижением частоты сердечных сокращений – у больного этот показатель может быть меньше 55 ударов в минуту.
- Пароксизмальная тахикардия, похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Мерцающая аритмия. Врачи характеризуют такой вид аритмии, как трепетание в груди – сердце начинает сокращаться быстрее (до 150 ударов в минуту), затем еще быстрее (до 300 ударов в минуту), предсердия сокращаются не полностью, а желудочки делают это неритмично.
Трепетание и мерцание желудочков считается самым опасным для жизни человека проявлением аритмии. Обычно это происходит на фоне патологий сердца, удара электрическим током, приемом некоторых лекарственных средств.
Симптомы аритмии
Проявления изменений ритма могут либо быть совсем незаметными для пациента, либо иметь вполне ощутимые признаки:
- ощущения сердцебиений, перебоев;
- учащение либо замедление пульса;
- чувство замирания сердца;
- при нарушениях кровотока возникают головокружения, могут быть эпизоды потери сознания.
Нарушение ритма может носить постоянный характер, а может протекать в виде пароксизмов. При этом приступ аритмии возникает неожиданно и также внезапно прекращается.
Клинические признаки мерцательной аритмии
Фибрилляция предсердий, или мерцательная аритмия – это самое распространенное нарушение, характеризующееся увеличением частоты сердечных сокращений до 600 ударов в минуту.
Она может быть постоянной, персистирующей и пароксизмальной. К наиболее характерным симптомам мерцательной аритмии относят учащенное сердцебиение, одышку, дискомфорт или колющие боли в области сердца, повышенную потливость, учащенное мочеиспускание и мышечную слабость. Пациенты жалуются на чувство беспричинного страха, состояние паники, нередко наблюдаются головокружения и обмороки.
Симптомы экстрасистолии
Экстрасистолия – это нарушение сердечного ритма, характеризующееся возникновением одного или нескольких внеочередных сокращений сердечной мышцы. К наиболее характерным симптомам заболевания относят сильные удары сердца, кратковременную остановку и последующий ощутимый толчок.
Нередко пациенты жалуются на боли в груди, нехватку воздуха, чувство страха и беспричинной тревоги, повышенную потливость. В зависимости от локализации очага возбуждения экстрасистолические нарушения сердечного ритма бывают предсердными, желудочковыми и атриовентрикулярными (предсердно-желудочковые).
Симптомы синусовой брадикардии
Данный вид аритмии характеризуется частотой сердечных сокращений, не превышающей 60 ударов в минуту. Чаще всего брадикардия развивается на фоне органических поражений сердца. Нарушение сердечного ритма (ЧСС ниже 40 ударов в минуту) сопровождается слабостью, липким холодным потом, болями в области сердца, головокружением, нестабильностью артериального давления, возможна кратковременная потеря или спутанность сознания, нарушение памяти и концентрации внимания, непродолжительные зрительные расстройства.
Наиболее опасным состоянием при брадикардии являются судороги (приступы Морганьи-Адемса-Стокса), длящиеся около минуты. При отсутствии своевременной медицинской помощи приступ может затянуться и привести к остановке дыхания.
Симптомы пароксизмальной тахикардии
Пароксизмальная тахикардия – это патологическое состояние, сопровождающееся пароксизмами (приступами сердцебиения) с частотой сердечных сокращений 140-220 ударов в минуту. Внезапно развивающееся и также внезапно стихающее нарушение пульсации сердца, характеризующееся сохраненным регулярным ритмом, может иметь различную продолжительность (от нескольких секунд до нескольких суток).
В зависимости от места локализации очага возбуждения пароксизмальная тахикардия подразделяется на 3 формы: предесердную, желудочковую и предсердно-желудочковую. Приступы аритмии сопровождаются головокружением, чувством онемения и сжатия в груди, в области сердца, шумом в ушах. У некоторых пациентов может наблюдаться неврологическая симптоматика (ослабление произвольных движений (гемипарезы), нарушение речи). Также к характерным признакам пароксизмальной тахикардии относят незначительное повышение температуры тела, тошноту, скопление газов в кишечнике, повышенную потливость.
После приступа у пациента развивается полиурия (выделение большого количества мочи низкой плотности). При длительно текущей наджелудочковой аритмии отмечается падение артериального давления, развивается сильная слабость, возможны обмороки.
Диагностика
Симптомы предполагаемой аритмии нуждаются в тщательной проверке. К тревожным признакам можно отнести не только учащённое сердцебиение, но и внезапные замирания сердца, перепады давления, слабость, перемежающуюся с сонливостью.
Если у вас обнаружились приведённые выше симптомы, настало время обратиться к врачу и пройти полноценную диагностику. Обращаться следует к врачу-кардиологу — прежде всего он начнёт проверять щитовидную железу и выявлять возможные сердечные заболевания.
Разработано множество методов, позволяющих диагностировать аритмию. Обязательно записывается электрокардиограмма — она может быть короткой и длительной. Иногда врачи провоцируют аритмию, чтобы записать показания и точнее определить источник проблемы. Таким образом, диагностика делится на пассивную и активную. К пассивным методикам относятся:
| Эхокардиография | Здесь используется ультразвуковой датчик. Врач получает изображение сердечных камер, наблюдает за движением клапанов и стенок, уточняет их размеры. |
| Электрокардиография | Электроды крепятся к грудной клетке пациента, его рукам и ногам. Изучается длительность фаз сокращения сердечной мышцы, фиксируются интервалы. |
| Суточный мониторинг ЭКГ | Эту диагностику также называют методом Холтера. Пациент постоянно носит с собой портативный регистратор. Это происходит в течение суток. Врачи получают информацию о сердечных сокращениях в состоянии сна, покоя и активности. |
В некоторых случаях пассивных исследований недостаточно. Тогда врачи индуцируют аритмию искусственными способами. Для этого разработано несколько стандартных тестов. Вот они:
- физическая нагрузка;
- картирование;
- электрофизиологическое исследование;
- тест с применением наклонного стола.
Чем опасна аритмия?
Если речь идет о синусовой тахикардии или брадикардии, больной чаще всего испытывает сильный дискомфорт при неожиданных приступах: головокружение, учащенное или замедленное сердцебиение, тошноту, страх. Присутствует также общая слабость и недомогание.
Эти симптомы серьезно влияют на самочувствие, но при этом не являются опасными для жизни, а при правильном режиме и лечении приводят к полному выздоровлению. Более серьезного к себе отношения требует пароксизмальная аритмия, которая нарушает кровообращение и является показателем наличия болезни сердца. Экстрасистолия может быть смертельно опасной и указывать на инфаркт миокарда или другие серьезные патологии.
Лечение аритмии
Эффективное лечения нарушения правильной возбудимости и проводимости в сердце требует не только индивидуального подхода с учетом имеющейся патологии, но и комплексного обследования для целенаправленного воздействия на основную причину заболевания.
Самым худшим способом лечения аритмий считается совет знакомых, ведь противоаритмические препараты требуют индивидуального подбора, который зависит от формы аритмии, ответа организма больного на лечебные мероприятия, наличия сопутствующих заболеваний и просто своей собственной чувствительности к лекарству. Одному идет одно, другому-другое, поэтому назначать или советовать может только специалист в этих вопросах.
Однако на некоторых лекарствах все же следует остановиться, поскольку пациенты следят за новинками и очень интересуются их фармакологическим действием.
- При подавляющем виде брадикардий наиболее результативным будет имплантация кардиостимулятора. Его рекомендуют в тех случаях, когда есть признаки АВ-блокады или же сердечные сокращения опускаются ниже 40 раз в минуту. Если урежение сокращений не столь значительно, то лечение ограничивается медикаментозными средствами.
- При мерцательной аритмии возможно назначение лекарственных препаратов в период приступов, однако если она имеет постоянный характер, то требуется медикаментозная терапия на постоянной основе. Среди лекарственных средств наибольшей эффективностью обладают новокаинамид, хинидин, кордарон, пропанорм, препараты калия, седативные средства. В некоторых случаях возможно проведение электрической кардиоверсии. Она наиболее эффективна в первые 48 часов от момента развития мерцания и может быть медикаментозной или электрической. И в том, и в другом случае она направлена на координацию сокращений желудочков и предсердий в правильном ритме. В более поздние сроки попытки нормализовать работу сердца могут оказаться менее результативными в связи с развитием процессов тромбообразования в сосудах и неизбежным инсультом.
Что же касается дыхательной аритмии, то специального лечения она не требует, а в случае синусовой тахикардии не связанной с актом дыхания, лечение направлено на устранение основного заболевания, которое вызвало данную патологию.
Как лечить аритмию сердца в домашних условиях?
Можно попробовать лечить аритмию в домашних условиях, но при этом помнить, что аритмия аритмии – рознь. Некоторые формы даже медикаментозное лечение не берет, но в несложных случаях, возможно, и поможет сила растений.
- Начинать лечение аритмии в домашних условиях очень желательно с питания и режима дня. Как и при любой другой сердечной патологии, больному назначается диета № 10, исключающая жирное, жареное, маринованное, острое, соленое. Питание должно быть дробным, поскольку принимаемая с большими интервалами значительная по весу порция еды может сама спровоцировать аритмию (пищевая нагрузка). Увлечение крепким кофе и чаев, а тем более, напитками, содержащими алкоголь, к добру тоже не приведет, они могут стать источниками срыва ритма.
- Настоять 1с.л. высушенных цветков календулы в полулитре кипятка в течение часа. Принимать полстакана настоя за полчаса до еды три раза в день. Полезно употреблять до 20 капель спиртовой настойки на кусочке сахара через 2 часа после еды.
- Три стакана ягод калины растолочь и поместить в трехлитровую банку. Доверху залить кипятком, закрыть крышкой и поставить банку в теплое место. Через несколько часов процедить, добавить по вкусу мед. Хранить в погребе или холодильнике. Употреблять по 1/3 стакана за полчаса до еды в течение тридцати дней. Наиболее эффективно лечить сердечную аритмию тремя курсами, делая недельные перерывы.
- Аритмия сердца лечится семенами укропа. Треть стакана семян залить 200мл кипятка, настоять 15-20 минут. Принимать по 1/3 стакана за полчаса до еды.
- Настойка боярышника, приобретенная в аптеке, принимается по 30 капель до еды.
- Заварить 20-30 ягод боярышника стаканом кипятка, настоять 15 минут. Выпить в течение дня, разделив на равные порции.
- Заварить 1с.л. высушенных цветков или листьев боярышника стаканом кипятка, настоять два часа, процедить. Принимать по 50мл за полчаса до еды.
- Измельчить репу, 2с.л. заварить стаканом кипятка, томить на водяной бане 15 минут. Полчаса настоять, процедить. Принимать по половине стакана за полчаса до завтрака и обеда. Затем приготовить свежий отвар.
- Вымыть 5 лимонов, порезать, удалить косточки, пропустить через мясорубку. Добавить 30 измельченных ядрышек абрикосовых косточек, 300г меда. Тщательно перемешать, выждать при комнатной температуре 8-10 часов. Хранить в холодильнике. Принимать по 1с.л. после завтрака и ужина.
- Если нарушен сон и не удается заснуть, можно приготовить следующий состав. Листья мелиссы и корни валерианы, взятые равными частями, смешать с тремя частями травы тысячелистника. Полученную смесь залить 250мл холодной воды и настоять в течение 3-4 часов, потомить четверть часа на водяной бане, процедить. Лечиться полученным отваром, употребляя по несколько глотков каждый день.
- Заварить стаканом кипятка 4 цветка календулы и 1ч.л. чайную мяты, настоять. Принимать с медом четыре раза в день.
Замечательно, если с помощью народных средств, об аритмии забудется, но если она все же будет продолжать докучать, то с этой проблемой нужно идти прямо к врачу, чтобы выяснить ее происхождение, степень опасности и подобрать лечение.
Аритмия
Содержание статьи
- Что такое аритмия, как проявляется, как лечить
- Виды аритмий
- Последствия отсутствия лечения опасной болезни
- Симптомы аритмии
- Первые признаки проблем сердца
- Причины возникновения аритмии
- Как распознать приступ
- Диагностика аритмии
- К какому врачу обращаться при аритмии
- Как лечить аритмию сердца
- Что является показаниями для лечения аритмии
- Противопоказания
- Цены
- Лечение аритмии сердца в нашей клинике
Что такое аритмия, как проявляется, как лечить
Аритмия – это патологическое состояние, при котором нарушается частота сердцебиения, ритм и последовательность сокращения сердца. Это общее название патологии, она характеризуется любым отклонением от нормального состояния сердца. Существует несколько видов аритмии, каждый из них имеет свои симптомы, причины возникновения. Давайте разберем подробнее, что такое аритмия, как она проявляется, сколько видов существует и как их лечить.
Врачи называют пульс зеркалом состояния сердечно-сосудистой системы. По его состоянию можно обнаружить проблемы с сердцем, независимо от того, учащается он или, наоборот, становится медленнее. Пульс – это ритмичное колебание сердца, данное проявление позволяет определить состояние сосудистой системы. Когда ритмичность изменяется, такое состояние называют аритмией.
Приступы аритмии способны случаться как в молодом, так и в пожилом возрасте. Конечно, зрелые люди больше уязвимы к проблемам сердца, но аритмиями страдают даже дети. Патология бывает врожденной или приобретенной. Чаще встречается второй вид.
Нормальное состояние пульса – 60-80 ударов в минуту. При измененных показателях развивается аритмия, которая может привести к пагубным последствиям.
Виды аритмий
Существует несколько типов аритмий. Специалисты детально изучили их, при каждом виде подбирается индивидуальное лечение. В зависимости от того, в каком именно отделе сердца образуются проблемы, происходит деление. Всего выделяют 3 главных вида: синусовые, желудочковые, предсердные. Далее они различаются по частоте сердечных сокращений. Основные виды аритмии таковы:
- Тахикардия. Состояние, при котором частота пульса превышает показатель 80 ударов. Приступы возникают при больших физических нагрузках, это считается нормальным состоянием. Но если организм спокоен, а частота пульса высокая, это может говорить о патологии.
- Брадикардия. Вид аритмии, при котором частота сердечных сокращений меньше 60 ударов в минуту. Может возникать при нормальном самочувствии, но если пациент чувствует себя плохо регулярно, это говорит о развитии патологических процессов.
- Пароксизмальные нарушения. Это состояние, при котором у вполне здорового человека резко учащается пульс, сердце начинает биться так сильно, что невозможно подсчитать удары. Как правило, их частота достигает 200 ударов в минуту. Это вид тахикардии, который способен привести к появлению резкой слабости, общего недомогания и даже потери сознания. В таком случае требуется немедленная медицинская помощь, это очень опасное состояние, которое может спровоцировать необратимые процессы.
- Экстрасистолия. Возникает без видимых причин. Состояние, при котором в нормальный ритм сердца вплетается преждевременное сокращение. Данный приступ появляется из-за вегетососудистой дистонии, при высоком уровне стресса.
- Мерцательная аритмия сердца. Наиболее распространенный тип. Мышечные волокна перестают работать синхронно из-за того, что пропадает важная фаза сердечного ритма – сокращение предсердий. Поэтому они подергиваются или «мерцают». Желудочки также начинают работать не синхронно. Это одно из распространенных сердечных заболеваний, встречается у мужчин и женщин практически в любом возрасте.
При возникновении симптомов, указывающих на недуг, следует сразу обращаться к специалистам за помощью и начинать курс восстановления. Лечение сердечной аритмии несложное, если его своевременно начать и соблюдать все требования специалистов. В противном случае, при игнорировании заболевания, развиваются серьезные патологии, которые приводят даже к летальному исходу.
Последствия отсутствия лечения опасной болезни
При аритмии сердца состояние здоровья значительно ухудшается. Возникает одышка, головные боли и другие признаки аритмии. Но они могут достаточно быстро пройти, и пациент сразу забывает об ухудшении здоровья. Однако данный синдром говорит о том, что в организме есть сбой, если своевременно не отреагировать, сердечно-сосудистая система может сильно пострадать. Давайте разберемся, какие последствия бывают при частых приступах:
- развивается состояние тревожности и стресса;
- болезнь способствует образованию обмороков, есть риск упасть;
- организм страдает от кровяного голодания, все органы страдают от сердечной болезни;
- развиваются опасные сердечные недуги, вроде ишемической болезни сердца и прочих;
- есть вероятность получить инсульт;
- возможна внезапная остановка сердца, и, как следствие, летальный исход.
Регулярные болезненные ощущения и дискомфорт в области сердца могут говорить о наличии недуга. Симптомы аритмии достаточно выраженные, но людей редко волнует состояние здоровья, как только они проходят. Не стоит так относиться к себе, в случае появления подозрений на проблемы стоит обращаться к специалисту и пройти обследование. С помощью диагностики можно легко определить болезнь сердца и назначить эффективное лечение. Позаботьтесь о главном механизме, недуг можно вылечить быстро, если своевременно оказать помощь.
Симптомы аритмии
Регулярные возникновения аритмии поражают сердце, важно своевременно обнаружить сердечную патологию. Существует большое количество методов лечения, они выбираются в зависимости от типа аритмии сердца. Но сначала выполняется диагностика. Если Вы заметили, что состояние здоровья ухудшается, сердцу нужна помощь, обратитесь к специалистам. Заметить патологии можно самостоятельно благодаря выраженным симптомам аритмии:
- появляется внезапная слабость;
- сердце начинает биться гораздо быстрее;
- боль в груди, создается ощущение, что на эту область давят;
- приступ одышки;
- внезапно начинается головокружение;
- возможны регулярные потери сознания;
- появляются головные боли.
Часто пациенты не подозревают, что развивается недуг. Симптомы аритмии схожи на другие патологии или просто факторы, провоцирующие подобные состояния. К примеру, головную боль часто списывают на стрессы. Синдром боли в груди относят к физическим нагрузкам. А состояние внезапной потери сознания можно списать на чувство голода или умственного переутомления. Однако при признаках любого приступа из вышеописанных следует сразу обратиться к специалисту. К какому врачу обращаться при аритмии, мы расскажем далее.
Первые признаки проблем сердца
Сердечная аритмия может быть независимой патологией или быть проявлением другого заболевания. Независимо от этого, приступ аритмии позволяет своевременно понять, что есть проблемы сердечного характера. Существуют начальные проявления аритмии, обратив на них внимание, можно помочь своему организму защитить сердце:
- стали чаще беспокоить головные боли;
- наличие синдрома трясущихся рук (бывает тремор конечностей);
- случается бессонница;
- Вы внезапно просыпаетесь с одышкой посреди ночи;
- пациент перестает высыпаться, регулярно ощущается приступ паники и беспокойства;
- начались регулярные жалобы на общее состояние здоровья.
Все эти признаки указывают на наличие проблем сердечной системы. Аритмия сердца имеет сиптомы, которые сложно не заметить. Пациенты, которые обращаются к врачу сразу при ощущении ухудшения самочувствия, значительно снижают риск развития сердечно-сосудистых недугов. Наша клиника предлагает пройти этап диагностики, на котором определится патология. Специалист поставит диагноз и поможет при приступе аритмии. У нас Вы сможете вылечить аритмию сердца.
Причины возникновения аритмии
Многие задаются вопросом: от чего бывает аритмия. Человек ведет здоровый образ жизни, у него могут быть здоровые привычки, увлечения активными видами спорта. Но все же он страдает приступами учащенного сердцебиения. Дело в том, что причиной могут быть другие факторы, о которых он даже не подозревает. Давайте разберемся, что вызывает недуг:
- вегетососудистая дистония способна вызывать аритмию;
- наличие патологий синусового узла;
- отклонения в деятельности щитовидной железы;
- лишний вес;
- генетический фактор;
- причинами являются гормональные изменения в организме;
- большие физические нагрузки;
- злоупотребление алкоголем;
- курение;
- повреждения и патологии сердечной системы;
- отклонения в деятельности нервной системы;
- врожденные пороки;
- употребление жирной пищи;
- недосыпание;
- сердечная недостаточность;
- бесконтрольное употребление некоторых лекарственных препаратов;
- наличие сахарного диабета.
Этот список можно продолжать долго, приступ учащенного сердцебиения появляется из-за множества факторов. Его нельзя игнорировать, мышца сердца требует лечения. В этом помогут опытные специалисты, которые остановят возникновение приступов и помогут навсегда избавиться от сердечной аритмии.
Как распознать приступ
Сердечная аритмия характеризуется симптомами, которые заметить очень легко. Но начало приступа не всегда удается определить. Что делать при приступах, и как их распознать? Давайте разберемся.
Начальные этапы проявляются не очень явно. Возникает легкое чувство тревоги и волнения. Кажется, что не хватает воздуха. Дальше начинает проявляться легкая паника, головокружение. Пациент часто бессознательно прикладывает руку к сердцу, как бы щупая пульс и пытаясь успокоить его. Все это говорит о начале приступа, волноваться ни в коем случае нельзя, это часто ухудшает ситуацию. Основной задачей является вызов скорой помощи. Следует отправляться в больницу. Дальше начинается работа врачей, они знают, что предпринимать при приступах и как восстановить сердечный ритм.
Диагностика аритмии
Диагностика аритмии позволяет детально изучить состояние пациента, определить вид аритмии и назначить наиболее эффективные способы лечения. Для того чтобы понять, как лечить аритмию сердца, доктор должен полностью обследовать пациента. Для этого используются следующие методы диагностики:
- сначала проводят общий осмотр пациента, он рассказывает о приступах и симптоматике;
- проводится электрокардиография сердца;
- ЭКГ при физических нагрузках;
- мониторинг ЭКГ в течение суток;
- назначается УЗИ сердца;
- биохимический анализ крови, мочи;
- иногда при аритмиях сердца назначается проведение гормональных анализов.
После этого доктор видит общую картину и может начать лечение аритмии. Начальная задача – устранить неприятные ощущения, потом укрепить сосудистую систему.
Дополнительная диагностика
Иногда причины возникновения аритмии кроются совсем в другом. ЭКГ может показать хорошие результаты, но проблемы все равно присутствуют. В таком случае назначаются дополнительные приемы диагностики аритмии для установления диагноза, если нет противопоказаний к их применению. К ним относятся:
- УЗИ почек;
- рентгенография;
- МРТ головного мозга;
- эхокардиография.
Так специалист сможет понять, по какой причине ЭКГ хорошее, а проблемы в сердечной системе все же есть.
К какому врачу обращаться при аритмии
Процесс лечения аритмии требует помощи специалиста. Самостоятельно избавиться от этого заболевания не получится. Но не все знают, какой врач лечит аритмию. Давайте разберем, кто способен помочь и куда обратиться.
Аритмией занимается кардиолог, аритмолог, который специализируется на данной патологии. Также могут потребоваться услуги невролога, терапевта, хирурга. Если назначаются гормональные анализы, следует обратиться к эндокринологу. Сосудистые недуги устраняют доктора различных специализаций, они помогают избавиться от патологий. В случае проявления каких-либо признаков стоит обратиться к опытным специалистам.
У нашей клиники отличная репутация благодаря опытным докторам и современному оборудованию. Врач поможет сохранить здоровье, предотвратить повторения приступа и вылечить недуг. Выбирайте специалиста и записывайтесь на прием. Стоимость можно узнать на сайте или по телефону.
Как лечить аритмию сердца
Лечиться от данного недуга достаточно просто, если своевременно начать этот процесс и не прерывать его. Важно вовремя проходить обследования, чтобы специалист определил, к какому типу аритмий относится Ваша, и назначил правильный комплекс устранения патологии.
Поддается ли лечению аритмия
Устранить аритмию вполне возможно, но это патология, вызывающая побочные явления, если запустить ее. Поэтому чем раньше начать процедуры, тем они будут эффективней. Лечением занимаются кардиологи, которые назначают целый комплекс действий, включающий в себя:
- Употребление лекарственных препаратов успокаивающего характера. Они, как правило, на растительной основе. Хорошо помогают пустырник, корвалол, валериана в капсулах, новопассит.
- Препараты, понижающие давление.
- Бета-блокаторы, мембраностабилизаторы, блокаторы калиевого канала.
- Полезные витаминные комплексы («Рибоксин», «Панангин», «Магне В6»).
- Назначаются физиологические процедуры в зависимости от состояния пациента. Это бассейн, лечебная физкультура, определенные тренировки.
- При лечении соблюдается специальная диета. Доктор подробно расписывает, какие продукты стоит исключить, и, наоборот, что добавить в рацион. К примеру, исключаются жирные блюда, свинина, сало. Следует быть аккуратным с чаем, кофе, курением. В рацион вводятся продукты, богатые калием. Это сухофрукты, мед, банан, черная смородина. Также рекомендуется использовать в питании петрушку, изюм, чернослив, капусту. Богатые кальцием и магнием компоненты тоже включаются в диету.
Комплекс мер по устранению недуга включает налаживание водного баланса, отказ от алкоголя и других вредных привычек. Все это позволяет стабилизировать состояние пациента. Конечно, в большинстве случаев аритмия устраняется с помощью фармакологических препаратов. Также важно найти первопричину ее развития.
Аритмия сердца: нетрадиционное лечение
Многие интересуются, почему доктора не рекомендуют применять альтернативные приемы воздействия на организм. Речь идет о народных рецептах. На самом деле многие специалисты назначают подобные препараты для устранения патологий, но не в качестве основного, а в виде дополнительного воздействия на организм.
Пациенты, в свою очередь, пытаются самостоятельно побороть недуг и сами решают, что будут принимать. Как правило, это приводит к ухудшению состояния здоровья. Именно поэтому доктора скептически настроены к фитотерапии и народным методам врачевания.
Все же фитотерапия способна значительно улучшить состояние пациента при правильном использовании. Некоторые травы применяются для создания фармакологических препаратов. Например, корень валерианы, пустырник и подобные. Они проявляют седативные свойства, способны снять стресс, нервное напряжение, устранить боль. Но использовать фитотерапию разрешается только под присмотром опытного специалиста. Причиной этому является большое количество противопоказаний у подобных растений. Не всегда корень валерианы приносит пользу, он также способен и навредить.
Мы предлагаем ознакомиться со списком фитопродуктов, улучшающих состояние пациента при данном недуге. Но использовать их разрешено только под контролем докторов:
- настойки боярышника, валерианы, пустырника;
- настойка безразлички;
- кирказон маньчжурский;
- пион уклоняющийся;
- настойка календулы;
- кунжутное масло;
- настой левзеи сафлоровидной;
- цикорий.
Список компонентов, помогающих остановить эту патологию, весьма большой. Но стоит помнить, что помочь в такой ситуации способен только доктор. Наша клиника помогает при аритмии, обратитесь к нам и избавьтесь от недуга. Мы сердечно желаем Вам крепкого здоровья, но только желания недостаточно. Предпринимайте решительные шаги на пути к богатырскому здоровью.
Как быстро устранить болевой синдром
Если проявляются негативные симптомы, стоит немедленно вызвать скорую помощь. Мы рекомендуем позвонить в наш центр и заказать услуги скорой. Машина немедленно отправится к Вам по адресу, не придется долго ждать, бригада всегда готова моментально среагировать на вызов. Но до прибытия специалистов, которые окажут неотложную помощь, следует самостоятельно побеспокоиться о своем здоровье. Данные действия помогут значительно облегчить состояние, а возможно, спасти жизнь:
- Сначала вызывается медицинская помощь. Если Вы не в состоянии этого сделать, попросите родственников, соседей, прохожих.
- Сердцебиение придет в норму, если надавить аккуратно пальцами рук на глазные яблоки. Сделать это необходимо с умеренной силой, продержать несколько секунд, после чего резко отпустить пальцы. Повторите действия пару раз.
- Далее вызывают рвоту. Делается это искусственным путем, ни в коем случае не стоит использовать медикаментозные препараты. Следует выпить большое количество очищенной воды и спровоцировать рвоту, коснувшись пальцами основания языка. Такое действие часто помогает спасти жизнь.
- Пациент должен глубоко вдохнуть и максимально выдохнуть. После этого зажимается нос, закрывается рот и задерживается дыхание на несколько секунд. Долго находиться в таком состоянии не стоит. Иногда случается головокружение, поэтому проводить такое упражнение следует у кровати или в положении сидя.
- Обеспечьте поступление воздуха, следует открыть окно, освободить воротник, если горло перетянуто галстуком или другой одеждой.
- Успокойтесь, зачастую лишняя паника лишь усугубляет ситуацию. Выпейте прохладной воды небольшими глотками.
- Очень хорошо помогает применение антистресса. Это может быть любой предмет, который легко сжать, согнуть, но не навредить себе. Он отвлекает от сложившейся ситуации, убирает чувство паники и страха.
Данные приемы достаточно простые, каждый может оказать себе помощь. Как правило, состояние стабилизируется, и многие пациенты отказываются от госпитализации или от помощи специалистов. Нежелательно принимать такое решение, лучше обратиться за помощью к докторам и узнать, из-за чего возникла данная ситуация.
Что является показаниями для лечения аритмии
Показаниями к лечению являются такие факторы, как:
- регулярные ощущения сердечной боли;
- синдром тремора конечностей;
- бессонница;
- предрасположенность к сердечным недугам;
- часто возникающая паника;
- тревожность;
- одышка.
Лечением в нашем центре занимаются опытные специалисты с большим стажем. Вы в надежных руках.
Противопоказания
При определенных условиях данное заболевание имеет противопоказания. Его невозможно устранить при помощи фармакологических препаратов или других эффективных методов. Вот наиболее частые противопоказания:
- развитие диспепсических явлений, таких как тошнота, рвота, сильная боль в животе;
- аллергические реакции на фармакологические препараты;
- острая форма инфаркта миокарда;
- повреждение органа;
- гипотония в стойкой форме;
- бронхиальная астма;
- тяжелые патологии почек, печени;
- кардиосклероз.
Сердечным болезням нужно давать бой, при наличии подобных отклонений сделать это несколько сложнее. Однако избавиться от болезни все равно получится, специалисты подберут другие приемы влияния на недуг.
Цены
Устранить аритмию сердца легко в нашем медицинском центре. Наши доктора занимаются сердечными патологиями много лет, проводят успешную терапию и полностью восстанавливают здоровье пациентов. Цена на услуги варьируется в зависимости от их спектра. Ознакомьтесь со стоимостью первичного осмотра и основными услугами. Подробно узнать цены можно по телефону, позвоните нам, и консультант ответит на все вопросы.
Лечение аритмии сердца в нашей клинике
В нашем центре можно вылечить аритмию сердца. Сделать это несложно, Вам окажут помощь профессиональные доктора с большим стажем работы. Лечение аритмии сердца в нашей клинике имеет такие преимущества:
- Опытная команда специалистов. Доктора регулярно посещают научные конференции, консультируются с зарубежными коллегами.
- Профессиональное оборудование. Мы применяем современную сертифицированную технику, позволяющую проводить очень сложные операции на сердцах и эффективно устранять патологии.
- Удобное расположение. Медицинский центр находится в Москве, возле станции метро «Маяковская».
- Работаем в выходные и праздники.
- Вежливый персонал и индивидуальное обслуживание. У нас нет очередей, Вам не придется долго ждать доктора, ведь будет приставлен собственный куратор.
- Удобный доступ к карте пациента. С помощью Интернета Вы сможете ознакомиться с историей своего недуга, следить за изменениями.
- Превосходный сервис. Мы сделали все, чтобы пациент чувствовал себя максимально комфортно. Удобные палаты, оборудование, обслуживание.
Своевременное обращение к специалистам продлевает жизнь и делает ее активной. Звоните нам, записывайтесь на прием. Мы сердечно желаем Вам крепкого здоровья.
Автор статьи
Проконсультироваться по этому заболеванию со специалистом вы можете по телефону +7 (495) 126-41-31
|
(Голосов: 27, Рейтинг: 4.15) |
Лицензии
Лицензия на осуществление медицинской деятельности № ЛО 77-01-017705
Ваш браузер устарел рекомендуем обновить его до последней версии
или использовать другой более современный.
Аритмия сердца: лечение, симптомы и причины развития
На вопрос отвечает:

- 1 Как работает сердце человека
- 2 Что такое аритмия
- 3 Причины аритмии
- 4 Симптомы
- 5 Виды аритмии
- 5.1 Синусовая тахикардия
- 5.2 Синусовая брадикардия
- 5.3 Синусовая аритмия
- 5.4 Синдром слабости синусового узла
- 5.5 Экстрасистолия
- 5.6 Пароксизмальная тахикардия
- 5.7 Блокады сердца
- 5.8 Смешанные аритмии
- 6 Осложнения аритмии
- 7 Диагностика аритмии
- 8 Лечение аритмии сердца
- 8.1 Мануальная терапия при аритмии сердца
- 8.2 Хирургическое лечение аритмии сердца
- 9 Первая помощь при приступе аритмии
- 10 Прогноз при аритмии
Аритмия является одним из наиболее распространенных кардиологических заболеваний. Она сопровождается увеличением, уменьшением частоты сердечных сокращений или нарушением ритма биения сердца. Изначально аритмия не несет серьезной опасности для жизни больного, но может существенно снижать ее качество, а впоследствии отрицательно сказываться на сократительной активности сердца и вызывать ряд осложнений. При наличии других кардиологических патологий она может приводить к тяжелым последствиям. Поэтому людям с аритмией показано комплексное лечение, а иногда и хирургическое вмешательство.
Около 80% людей как минимум единожды сталкивались с аритмией. У 20% нарушения сердечного ритма имеют стойкий характер. И только 2–5 % вовремя обращаются за медицинской помощью.
Как работает сердце человека
У каждого человека сердце имеет 4 камеры: 2 желудочка и 2 предсердия. Здоровое сердце ритмично сокращается и расслабляется. Изначально кровь по венам поступает в предсердия, после чего они сжимаются и кровь выталкивается через клапаны в расслабленные желудочки. После этого подходит очередь сокращаться желудочкам. В результате кровь из них поступает в аорту и легочную артерию, а клапаны не дают ей вернуться обратно в предсердия. Наступает короткая пауза, в течение которой кровь из вен снова подается в предсердия и цикл повторяется. Таким образом, сокращения камер занимают около 0,43 секунд, а период отдыха – 0,4 секунды. Поэтому сердце взрослого человека успевает совершить в среднем 70 циклов в минуту.
За своевременность сердечных сокращений отвечает проводящая система. Она представляет собой комплекс атипичных мышечных волокон, расположенных внутри сердца: синусо-предсердный и предсердно-желудочковый узлы. Именно они под действием образующихся в мышечных клетках сердца импульсов обеспечивают автоматизм работы главной мышцы человеческого тела.
Синусо-предсердный узел называют водителем ритма первого порядка или главным. Он образован небольшим скоплением кардиомиоцитов (особых мышечных клеток). Они генерируют электрические импульсы, которые передаются по нервным волокнам в левое предсердие, откуда по специальным анатомическим образованиям проходят в желудочки. Это гарантирует первоначальное сокращение предсердия, а затем желудочка, т. е. нормальную работу сердца.
Что такое аритмия
В норме сердце сокращается ритмично с примерно одинаковой частотой. Для взрослого человека нормальными показателями пульса считается 60–90 ударов в минуту, для детей в связи с особенностями анатомии эти показатели выше и рассчитываются для каждого возраста отдельно. Усредненно нормальной частотой сердечных сокращений (ЧСС) у детей можно считать 70–140 ударов в минуту. Причем чем меньше ребенок, тем выше показатели сердцебиения.
У тренированного человека сердце сокращается реже, так как регулярные серьезные физические нагрузки приводят к увеличению массы миокарда и повышению его мышечной силы. Поэтому сердце делает более сильные выбросы крови, что позволяет сократить частоту сокращений без снижения качества кровообращения. У спортсменов ЧСС может составлять 50 ударов в минуту, что будет расцениваться в качестве нормы и не вызывать отрицательных последствий.
Всемирная организация здравоохранения считает аритмией любой ритм сердца, который отличается от нормального синусового ритма. Но в определенных случаях подобные изменения расцениваются кардиологами в качестве нормы или физиологической аритмии. В других же изменения сердечного ритма однозначно признаются патологией и требуют начала адекватной ситуации терапии во избежание развития тяжелых нежелательных последствий.
Причины аритмии
Основной причиной нарушения ритма сердцебиения являются кардиологические нарушения, при которых наблюдается изменение структуры сердца, например, гипотрофия, ишемия, деструкция и другие. Поэтому аритмия зачастую становится следствием возникновения других заболеваний:
- ИБС;
- кардиальной миопатии;
- воспалительных процессов;
- пролапса митрального клапана;
- врожденных и приобретенных пороков сердца.
Некоторые лекарства также способны приводить к нарушениям ритма сокращения сердца разной степени выраженности. Подобным действием отличаются:
- сердечные гликозиды;
- мочегонные препараты;
- симпатомиметики и др.
Иногда к аритмии приводит дефицит или избыток определенных веществ в организме, в частности, калия, магния. Никотин, алкоголь и наркотические вещества также оказывают весьма пагубное воздействие на состояние сосудов и сердца, поэтому при наличии пристрастия к ним аритмия, как и другие кардиологические патологии, возникает значительно чаще.
Сегодня аритмия диагностируется и у взрослых, и у детей, причем с каждым годом все чаще. Главным образом, увеличение частоты случаев возникновения заболевания кроется в изменении условий современной жизни и нарастании количества и выраженности факторов риска, одновременно воздействующих на человека.
Способствуют нарушению сердечного ритма:
- Наследственная предрасположенность – наличие врожденных аномалий развития является весомым фактором, значительно повышающим риск развития аритмии, а некоторые виды, к примеру, синдром Вольфа-Паркинсона-Уайта, наследуются детьми от родителей.
- Заболевания щитовидной железы – вырабатываемые щитовидной железой гормоны оказывают непосредственное влияние на скорость протекания обменных процессов в организме. Они могут как замедлять, так и ускорять их, что становится причиной повышения или сокращения ЧСС.
- Гипертония – увеличение артериального давления провоцирует развитие ИБС, при которой отмирает часть клеток миокарда. Это соответственно может вызывать развитие аритмии.
- Гипогликемия – снижение уровня сахара (глюкозы) в крови приводит к расстройству сердечной деятельности.
- Ожирение – является одним из важных факторов развития артериальной гипертензии, наличие которой приводит к аритмии. Кроме того, наличие лишнего веса провоцирует увеличение нагрузки на сердце, что еще более усугубляет ситуацию.
- Повышение уровня холестерина и атеросклероз – отрицательно сказываются на состоянии кровеносных сосудов, сужают их просвет и провоцируют развитие гипертонии, ИБС, и, как следствие, аритмии.
- Железодефицитная анемия – дефицит железа становится причиной того, что многие клетки человеческого тела испытывают нехватку кислорода. Это со временем может приводить к нарушениям сердечного ритма.
- Нарушения гормонального фона – чаще всего аритмия становится следствием климактерических изменений.
- Остеохондроз – изменение высоты межпозвоночных дисков может приводить к ущемлению нервных волокон. В результате передача импульсов по ним ухудшается, что приводит к нарушениям иннервации сердца и аритмии.
Очень важно понимать, что тело человека – это единый организм, в котором все системы и органы довольно тесно взаимосвязаны. Поэтому аритмия может являться следствием большого количества разнообразных причин, среди которых остеохондроз и гипертония, которая, в свою очередь, также может являться следствием остеохондроза, а также причин, которые способны как косвенно способствовать возникновению аритмии, так и вызывать ее напрямую. Истинные причины возникновения некоторых заболеваний, в том числе и аритмии, порой могут лежать достаточно глубоко и быть неочевидны. Так, например, к аритмии сердца может приводить гипоксия головного мозга, которая может быть вызвана как железодефицитной анемией, способной также быть и самостоятельной причиной аритмии, так и заболеваниями шейного и верхнегрудного отделов позвоночника, в частности, остеохондрозом, так как разросшиеся костные тела пережимают определенные артерии.
Часто у истоков аритмии сердца стоит остеохондроз. Это обусловлено тем, что вследствие развития данного заболевания происходит дегенерация позвоночных структур, в результате чего нарушается снабжение тканей и органов нервами, которые обеспечивают их связь с центральной нервной системой (иннервация). Позвонки и межпозвоночные диски смещаются, края костных пластинок разрастаются, и вследствие этого происходит ущемление нервных волокон и крупных кровеносных сосудов. Это расстройство передачи нервных импульсов ведет к появлению симптомов аритмии и изменению частоты сердечных сокращений. Также, нередко возникает болезненность за счет того, что деформированные костные тела давят на спинномозговые корешки.
Деструктивно-дегенеративные изменения в позвоночнике при остеохондрозе зачастую способствуют сдавливанию расположенной вдоль позвоночного столба вертебральной артерии, что и приводит к расстройству сердечного ритма. Ущемление данного сосуда наиболее свойственно шейному остеохондрозу, хотя и не только ему. Чаще всего сдавливание позвоночной артерии осуществляется костными наростами (остеофитами).
Помимо этого, остеохондроз способен приводить к развитию осложнений, также способствующих сжатию вертебральной артерии, а именно:
- мышечных спазмов, которые возникают в качестве ответа на ущемление чувствительных нервных окончаний;
- протрузий;
- межпозвоночных грыж.
Более того, когда на фоне остеохондроза происходит сдавливание позвоночной артерии, за счет повышения внутрисосудистого давления развивается тахикардия. Из-за сдавливания данного сосуда организм вынужден прикладывать больше усилий для пропускания через него крови, с целью чего увеличивается частота сердечных сокращений. Со временем сердечная мышца перестает справляться с повышенными нагрузками, и у человека возникают аритмии и экстрасистолии.
При поясничном остеохондрозе в процесс патологии включаются внутренние органы по причине общности иннервации. В связи с тем, что катехоламины начинают вырабатываться корой надпочечников в избыточном количестве, повышается их концентрация, это провоцирует спазм сосудов, и, как следствие, перепады артериального давления и учащенное сердцебиение. Ситуация осложняется и увеличением продуцирования простагландинов, так как они усиливают выраженность симптоматики.
Поэтому очень важно не откладывать лечение и обращаться за медицинской помощью при первых признаках остеохондроза, пока он не привел к необратимым последствиям и не вызвал развитие других патологий.
Тем не менее, не всегда изменение ЧСС является признаком патологии. Существуют физиологические факторы, способствующие кратковременному увеличению или уменьшению частоты сердечных сокращений. Это:
- Кратковременные или длительные стрессовые ситуации. Переживания провоцируют выброс в кровь катехоламинов и кортизола, что приводит к активизации всех систем организма и его перегрузке. Поэтому подобное не может не отразиться на качестве работы сердца. У здорового человека наблюдается увеличение частоты сердечных сокращений (тахикардия), что бесследно проходит спустя несколько минут после окончания действия отрицательно влияющего фактора. Но при наличии других кардиологических заболеваний этого бывает достаточно для развития инфаркта миокарда или инсульта.
- Неадекватно большая физическая нагрузка для конкретного человека. При выполнении слишком тяжелой физической работы, к которой организм не готов, наблюдается повышенная стимуляция структур сердца, что приводит сначала к ускорению его работы, а затем замедлению. У физически неподготовленных людей подобное может привести к кардиогенному шоку.
- Интоксикация. Употребление алкоголя, психостимулирующих веществ, солей тяжелых металлов, передозировка определенными кардиологическими препаратами отрицательно влияют на состояние сосудов и сердечный ритм.
- Дефицит или избыток жидкости в организме. Изменение реологических свойств крови может приводить к нарушениям сердечного ритма разной степени выраженности.
В 40% случаев аритмия спровоцирована физиологическими причинами. В остальных 60% случаев она возникает из-за наличия патологических изменений в работе сердца и других органов.
Симптомы
Аритмия может протекать в разных формах и провоцироваться огромным количеством различных заболеваний, что и определяет характер возникающих изменений в самочувствии человека. Общими проявлениями всех видов аритмии является:
- ощущение перебоев в работе сердца;
- дискомфорт в левой половине груди;
- изменения ЧСС;
- слабость;
- холод в руках и ногах;
- приливы жара;
- повышение тревожности;
- возникновение страха.
При запущенных состояниях нередко наблюдаются боли в области груди, предобморочные состояния и обмороки. Нередко дополнительно наблюдается побледнение кожи, скачки артериального давления.
Виды аритмии
Сегодня выделяют несколько десятков разновидностей аритмий. Практически всегда они сопровождаются снижением или увеличением частоты ритма сердечных сокращений и их нерегулярностью.
Деление на виды осуществляется в зависимости от того, какие функции сердца нарушаются. Поэтому выделяют аритмии, сопровождающиеся:
- Нарушениями автоматизма: синусовая тахикардия и брадикардия, синдром слабости синусового узла, нарушения водителя ритма (нижнепредсердный, атриовентрикулярный и идиовентрикулярный ритм).
- Нарушениями возбудимости: экстрасистолии, пароксизмальные тахикардии.
- Нарушениями проводимости: WPW-синдром, уменьшения проводимости (блокады ножек пучка Гиса, внутрипредсердная, синоартикулярная и другие).
- Смешанные: мерцание или трепетание желудочков или же предсердий.
Определение вида аритмии имеет большое значение, в первую очередь, для оценки возможных последствий и разработки правильной схемы лечения. Рассмотрим наиболее часто встречающиеся виды аритмии.
Синусовая тахикардия
Синусовая тахикардия диагностируется при увеличении ЧСС до 90 уд/мин и более, вплоть до 150–180 уд/мин. В основе ее развития лежит увеличение автоматизма синусового узла, который вырабатывает и посылает большее количество импульсов за единицу времени. Как правило, синусовая тахикардия наблюдается у здоровых людей при:
- занятиях спортом, выполнении физической работы;
- эмоциональном перенапряжении;
- приеме определенных препаратов;
- употреблении спиртных напитков, а также содержащих кофеин;
- курении.
Она может возникать при развитии анемии, обусловленной различными воспалительными процессами, лихорадке, пониженном давлении и ряде других патологий. Непосредственно диагноз «синусовая тахикардия» ставят в тех случаях, когда на протяжении 3 месяцев у человека в состоянии абсолютного покоя и активности наблюдается стойкое увеличение частоты сердцебиения до 100 и более ударов в минуту. При проведении ЭКГ в подобных случаях обнаруживается только повышенное ЧСС, но другие отклонения от нормы отсутствуют.
Синусовая тахикардия – самый распространенный вид аритмии.
Чаще всего синусовая тахикардия диагностируется у женщин, причем молодого возраста. Обычно это объясняется перевозбуждением симпатической нервной системы, что сопровождается развитием вегетососудистой дистонии и ряда других нарушений. В таких ситуациях все силы направляют на ликвидацию причины развития заболевания.
Синусовая брадикардия
Синусовой брадикардией называют состояние, при котором ЧСС снижается до 60 уд/мин и ниже. Подобное нельзя однозначно расценивать в качестве патологии, поскольку синусовая брадикардия может присутствовать и у абсолютно здоровых людей со спортивной формой.
Но если уменьшение ЧСС сочетается с появлением головокружения, потемнения в глазах, обмороком или возникновением одышки, говорят о наличии патологической причины возникновения брадикардии. В таких ситуациях она может быть следствием:
- инфаркта миокарда;
- гипотиреоза;
- повышенного внутричерепного давления;
- вирусных инфекций.
Механизм ее развития заключается в повышении тонуса парасимпатической нервной системы, что приводит к первичному поражению синусового узла и снижению количества посылаемых им в камеры сердца импульсов.
Если синусовая брадикардия сопровождается возникновением изменений в самочувствии больного и появлением вышеописанных симптомов, это требует назначения медикаментозного лечения, а иногда и электрокардиостимуляции. Но при сохранении абсолютно нормального самочувствия терапия при синусовой брадикардии не показана.
Синусовая аритмия
Состояния, сопровождающиеся чередованием периодов присутствия тахикардии и брадикардии, называют синусовой аритмией. Она может протекать в разных формах и зависеть от действия различных факторов. Чаще всего обнаруживается дыхательная аритмия, сопровождающаяся увеличением ЧСС во время вдоха и снижением этого показателя при выдохе.
Синусовая аритмия становится результатом колебания тонуса блуждающего нерва и неритмичным образованием импульсов в синусовом узле из-за изменения качества кровенаполнения сердечных камер во время дыхания. Нередко она диагностируется при ВСД и инфекционных болезнях.
При проведении ЭКГ в таких ситуациях регистрируется эпизодическое увеличение и сокращение интервалов R–R с определенной периодичностью, которые находятся в прямой зависимости от фаз дыхания. Остальные показатели не изменяются, поскольку в сердце отсутствуют изменения, способные повлиять на прохождение импульсов по его проводниковой системе.
Синдром слабости синусового узла
Аритмия такого рода возникает при ослаблении или прекращении работы синусового узла. Подобное может становиться следствием:
- ишемии (нарушения питания) тканей в области синусового узла;
- кардиосклероза;
- кардиомиопатии;
- микорадита;
- инфильтративного поражения сердца;
- врожденных особенностей строения проводящей системы.
Если синусовый узел прекращает работу, для компенсации его функций активизируется второй узел проводящей системы сердца – атриовентрикулярный. Крайне редко синусовый узел полностью отключается, значительно чаще он сохраняет функциональность, но работает с продолжительными перерывами.
При синдроме слабости синусового узла наблюдаются кратковременные остановки сердца, что не всегда вызывает у больных дискомфорт. Но со временем аритмия этого вида может приводить к возникновению сердечной недостаточности и ухудшению кровоснабжения головного мозга. При ней также наблюдается синусовая брадикардия, что также может сочетаться с другими разновидностями аритмий.
Экстрасистолия
Экстрасистолия – наиболее часто встречающийся вид аритмии, сопровождающийся нарушением возбудимости сердца. В таких ситуациях наблюдается преждевременное сокращение сердца при образовании импульса вне синусового узла.
Экстрасистолия может наблюдаться в том числе у здоровых людей. Нормой считается возникновение до 200 экстрасистол в сутки.
Аритмия этого вида развивается в ответ на:
- неспособность сердечной мышцы справляться с повышенной частотой сердечных сокращений, возникающей вследствие сдавливания вертебральной артерии на фоне остеохондроза;
- нервное напряжение;
- переутомление;
- прием алкоголя или кофеина;
- курение.
Для людей со здоровым сердцем экстрасистолия не представляет серьезной опасности. Но у тех, кто имеет органические поражения миокарда, она может приводить к тяжелым осложнениям.
Экстрасистолы могут возникать с повышенной частотой при миокардите. В зависимости от того, где образуются импульсы, различают:
- предсердные;
- атриовентрикулярные;
- желудочковые.
При этом не всегда существует только один источник патологических импульсов. Нередко их несколько, тогда диагностируют политопную экстрасистолию.
Пароксизмальная тахикардия
Пароксизмальной тахикардией называют внезапный приступ увеличения ЧСС от 130 до 200 уд/мин. Он может продолжаться пару секунд или несколько дней. Такая аритмия является результатом образования очага возбуждения на любом участке проводящей системы, который с большой скоростью создает импульсы. В зависимости от его локализации различают предсердную и желудочковую пароксизмальную тахикардию.
Этот вид аритмии является прямым следствием:
- кислородного голодания миокарда;
- эндокринных заболеваний;
- нарушения электролитного баланса;
- ИБС;
- кардиомипатии;
- врожденных и приобретенных пороков сердца.
При этом наблюдается:
- сильное ощущение сердцебиения;
- дискомфорт, вплоть до болей в груди;
- одышка, чувство нехватки воздуха;
- озноб;
- ком в горле.
Особую опасность представляет желудочковая пароксизмальная тахикардия, так как она способна переходить в фибрилляцию желудочков, при которой сокращаются лишь отдельные их волокна, причем только в хаотичном ритме. Это приводит к невозможности сердца реализовывать свои функции.
Блокады сердца
В результате нарушения проводимости импульсов могут возникать синарикулярная, внутрипредсердная, антриовентрикулярная блокада. Они развиваются на фоне атеросклероза, воспалительных процессов в сердце или кардиосклероза.
В течение аритмии выделяют 3 стадии: замедления прохождения импульса, частичное блокирование и полная блокада. Результатом запущенной формы заболевания является остановка сердца.
Смешанные аритмии
Чаще всего встречается фибрилляция предсердий, что называют мерцательной аритмией. В таких ситуациях наблюдается хаотичное сокращение предсердий с частотой до 400–600 раз в минуту. Это создает высокий риск образования тромбов, что может привести к инсульту.
Мерцательная аритмия сопровождается:
- резким учащением сердцебиения;
- сильной слабостью;
- затруднением дыхания;
- болью в груди;
- сильным страхом.
Приступы могут длиться несколько минут и проходить самостоятельно. Если этого не происходит, больному требуется медицинская помощь.
Осложнения аритмии
При отсутствии своевременно начатого, адекватно подобранного лечения аритмии разных видов способны приводить к:
- остановке сердца – в 15% случаев возникает спонтанно без присутствия каких-либо проявлений заболевания ранее и может привести к смерти, если вовремя не провести реанимацию;
- кардиогенному шоку – становится следствием резкого падения кровяного давления в ответ на замедление сердечного ритма (вероятность смерти составляет 90%);
- инфаркту миокарда – некроз части клеток сердца, становящийся следствием нарушения их питания в связи с недостаточным уровнем поступления крови (может возникать на фоне пароксизмальной или мерцательной тахикардии);
- инсульту – нарушение питания головного мозга, что приводит к развитию выраженных неврологических нарушений с высоким риском летального исхода;
- тромбоэмболии – образующиеся в сердце тромбы могут отделяться и перемещаться по сосудам, закупоривая их и блокируя кровообращение.
Риск развития осложнений находится в прямой зависимости от вида аритмии, наличия сопутствующих заболеваний, а также длительности их существования. Поэтому очень важно как можно раньше диагностировать аритмию и проводить соответствующее ситуации лечение. В противном случае вероятность летального исхода или инвалидизации возрастает многократно.
Диагностика аритмии
При возникновении признаков аритмии больным рекомендуется сразу же обратиться к кардиологу. Врач проведет тщательный опрос и осмотр пациента. Это позволит точно определить, присутствуют ли в жизни человека факторы, которые могли привести к возникновению нарушений сердечного ритма, и тяжесть протекания заболевания.
Кардиолог обязательно измеряет давление и определяет пульс. Также врач проводит аускультацию сердца с помощью фонендоскопа. На этом этапе он может оценить характер тонов сердца и сделать предварительные выводы о качестве его функционирования.
Для подтверждения диагноза и точного определения вида аритмии назначаются инструментальные методы исследований:
- ЭКГ;
- УЗИ;
- холтеровский мониторинг.
Также показано сдать общий анализ крови и биохимический. Иногда для точного выявления имеющихся нарушений и причин развития аритмии используются МРТ и КТ. Также в отдельных случаях может проводиться ангиография.
Если приступы аритмии наблюдаются редко и не фиксируются на ЭКГ, пациенту предлагается пройти несколько тестов:
- ЭКГ при физической нагрузке, например, во время работы на велотренажере или бега.
- Тест с наклонным столом – показан при частых предобморочных состояниях и потере сознания. Он заключается в том, что сначала ЭКГ снимается, когда пациент лежит на горизонтальной поверхности, а затем в вертикальном положении.
В нашей клинике вы также можете более подробно узнать о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно-мышечной мускулатуры, головного мозга. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной, костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры. Помимо этого, нам также очень важно знать состояние сосудов для профилактики таких заболеваний, как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели, как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом. Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
Лечение аритмии сердца
После того, как диагноз поставлен, вид аритмии и степень тяжести ее течения определены, кардиолог может разработать оптимальную тактику лечения пациента. В каждом случае она будет своя и обязательно полностью учтет индивидуальные особенности конкретного человека.
При аритмии лечение всегда комплексное и в первую очередь направлено на устранение причины ее развития. Оно включает медикаментозную терапию, мануальную терапию, коррекцию образа жизни.
При аритмии важно перейти на здоровый образ жизни, т. е. отказаться от курения и злоупотребления алкоголем, ежедневно гулять на свежем воздухе, больше двигаться и перейти на правильное питание. Это необходимо, поскольку никотин, алкоголь, малоподвижный образ жизни, жирные и соленые продукты являются провокаторами развития аритмии и способствуют развитию осложнений. Не менее важно нормализовать психоэмоциональное состояние, а также соблюдать режим труда и отдыха.
В рамках медикаментозной терапии пациентам могут назначаться препараты разных групп:
- блокаторы кальциевых каналов;
- сердечные гликозиды;
- блокаторы натриевых каналов;
- антиаритмические средства;
- блокаторы калиевых каналов;
- β-адреноблокаторы;
- витамины.
Двум разным людям с одинаковыми симптомами может назначаться разная схема лечения аритмии. Поэтому самостоятельно приобретать те или иные лекарственные средства только потому, что соседке или родственнику их назначали, категорически нельзя. Подобная самодеятельность может привести к еще большему усугублению ситуации и критическому нарушению сердечного ритма.
Например, при экстрасистолии, сопровождающейся органическими поражениями сердца, прием антиаритмических препаратов и β-адреноблокаторов может вызывать опасные для жизни осложнения.
Также, обязательно проводится лечение сопутствующих заболеваний, ставших следствием или причиной развития аритмии. Поэтому пациентам, кроме помощи кардиолога, может потребоваться консультация невролога, эндокринолога и других узких специалистов. В результате при эндокринных заболеваниях может назначаться заместительная терапия, при неврологических – ноотропы, цереброваскулярные средства, при склонности к образованию крови рекомендуются тромболитические препараты и т. д.
При необходимости пациентам может проводиться электрическая кардиоверсия. Это достаточно болезненная процедура, поэтому ее проводят только под наркозом или седацией. Она используется с целью нормализации ритма при трепетании или мерцании желудочков или предсердий. Электрическая кардиоверсия заключается в пропускании электрического тока через грудную клетку с помощью дефибриллятора. Манипуляция проводится под контролем ЭКГ и в большинстве случаев одного разряда достаточно для нормализации сердечного ритма.
Мануальная терапия при аритмии сердца
Грамотно проведенные сеансы мануальной терапии способны существенно улучшить состояние пациентов за счет нормализации нервной проводимости. Особенно они эффективны при наличии остеохондроза, который сегодня присутствует практически у каждого взрослого человека в большей или меньшей степени.
Поскольку в таких ситуациях аритмия становится следствием нарушения работы вегетативной нервной системы, устранение компрессии спинномозговых корешков положительно отражается на работе сердечной мышцы. Справиться с этой задачей по силам мануальному терапевту, в особенности владеющему методикой проведения лечения по методу Гриценко.
Она позволяет за счет воздействия на позвоночник, восстановления правильного положения позвонков и улучшения качества питания межпозвоночных дисков добиться остановки прогрессирования возникших в них на фоне остеохондроза дегенеративных процессов и восстановления нормальной структуры. Метод Гриценко имеет около сотни патентов и признан эффективной методикой лечения не только остеохондроза, но и массы других заболеваний, которые стали результатом возникновения нарушений в позвоночнике.
После курса сеансов удается не только уменьшить проявления аритмии или полностью устранить их, но и укрепить весь организм в целом. Это положительно отражается на общем самочувствии больного.
Хирургическое лечение аритмии сердца
В определенных случаях сохранить жизнь пациенту можно только за счет проведения операции. Сегодня при лечении аритмии могут проводиться следующие хирургические вмешательства:
- радиочастотная абляция;
- электрокардиоверсия;
- установка искусственного водителя ритма или дефибриллятора.
Чтобы избежать проведения достаточно опасных и дорогостоящих операций на сердце, стоит не запускать заболевание и своевременно начинать лечение, пока справиться с ним можно безоперационным путем.
Первая помощь при приступе аритмии
При возникновении приступа аритмии важно не теряться и точно следовать полученным от врача рекомендациям. В первую очередь необходимо:
- Измерить артериальное давление и оценить пульс.
- Принять назначенный кардиологом препарат.
- Открыть окно, чтобы обеспечить приток свежего воздуха в помещение.
- Ослабить галстук, воротник или снять ювелирные изделия с шеи, препятствующие свободному дыханию.
- Лечь на кровать и постараться сохранять абсолютное спокойствие (дополнительно можно принять успокоительное средство на растительной основе).
- Подождать четверть часа. Если самочувствие остается стабильно плохим, следует немедленно вызывать бригаду скорой помощи.
Во время приступа аритмии запрещено:
- принимать контрастный душ или ванну;
- выполнять физическую работу;
- принимать неизвестные лекарственные средства.
Прогноз при аритмии
Наиболее благоприятное течение и прогнозы характерны для единичных экстрасистол, синусовой тахикардии и брадикардии. В 80–90% случаев их удается полностью победить, а осложнения возникают только у 2–5% больных.
Но при диагностировании угрожающих жизни видов аритмий прогноз в первую очередь определяется скоростью начала лечения и его качеством. Если проигнорировать заболевание, вероятность летального исхода составляет около 70%. Проведение же адекватной терапии снижает этот риск до 15%.
Таким образом, аритмия является достаточно коварным состоянием, так как имеет множество разновидностей, которые имеют очень похожие симптомы. Поэтому самостоятельно оценить степень тяжести собственного состояния и величину риска невозможно. Но при проявлении должного внимания к собственному здоровью и своевременном обращении за медицинской помощью удается стабилизировать состояние и избежать развития опасных последствий.
Автор статьи

Шерашов Виктор Семенович
Кардиолог
Стаж: 33 года
Доктор Медицинских Наук
Высшая врачебная категория (кардиология)
Член Европейского Сообщества Кардиологов (Fellow of E.S.C.)
Шерашов Виктор Семенович — Кардиолог, функциональный диагност.
Записаться к врачу