Среди офтальмологических заболеваний одним из самых опасных для зрения считается катаракта. Она встречается у каждого шестого жителя планеты старше 40 лет и является самой распространенной причиной слепоты. По данным Всемирной организации здравоохранения, более 47% ослепших людей потеряли зрение именно вследствие развития катаракты.
В этой статье
- Что такое катаракта?
- Врожденная катаракта
- Приобретенная катаракта
- Причины катаракты
- Симптомы катаракты
- Как быстро развивается катаракта?
- Диагностика катаракты
- Осложнения катаракты при поздней диагностике
- Лечение катаракты
- Противопоказания к удалению катаракты
- Способы восстановления зрения после операции
- Установка интраокулярной линзы
- Осложнения после операции по удалению катаракты
- Послеоперационный период
- Профилактика катаракты
Что такое катаракта?
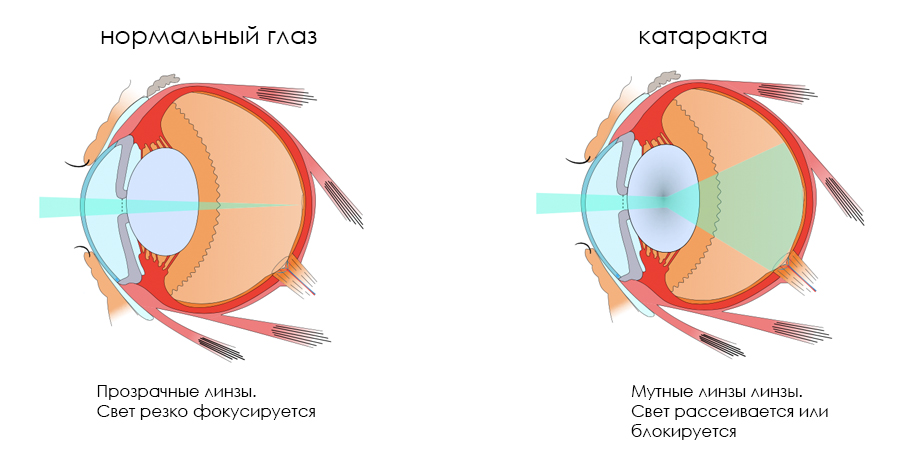
Хотя большинство людей слышали понятие катаракта, что это такое, знают далеко не все. Данная патология представляет собой помутнение хрусталика, которое постепенно снижает качество зрения и при отсутствии правильного лечения заканчивается полной утратой зрительной функции.
Глазной хрусталик представляет собой орган, ответственный за фокусировку световых лучей на глазной сетчатке. По сути это линза, размещенная между радужной оболочкой глаза и стекловидным телом, которая пропускает и преломляет лучи света. В молодом организме хрусталик, как правило, имеет эластичную и прозрачную структуру, он легко меняет свою форму под управлением глазных мышц, свободно «настраивает» нужную резкость, благодаря чему глаза хорошо видят на любых расстояниях. С возрастом хрусталик становится более плотным, менее эластичным и теряет прозрачность. Такое состояние помутнения и называют катарактой. Она может быть частичной или полной, в зависимости от того, какая площадь глазного хрусталика является непрозрачной.
Помутневший орган хуже пропускает световые лучи внутрь глаза, мешает их правильному преломлению и фокусировке. В результате у пациента снижается зрительная резкость, контуры рассматриваемых объектов кажутся размытыми, нечеткими, возникает ощущение «пелены» перед глазами. Постепенно катаракта развивается и может привести к полной утрате зрения.
Само название патологии происходит от греческого слова, которое в переводе означает «водопад» или «брызги водопада». Такое название хорошо объясняет главный симптом заболевания — затуманенное зрение, когда человек видит окружающие предметы нечетко, словно через поток воды.
Врожденная катаракта
Катаракта глаза бывает врожденной и приобретенной.
Врожденное помутнение хрусталика, по данным врачей, составляет свыше 50% всех врожденных глазных дефектов и считается одной из главных причин плохого зрения и слепоты у детей раннего возраста. В зависимости от того, сколько глаз затрагивает данная патология, она может являться двусторонней или односторонней.
По локализации помутнения она делится на несколько видов:
- слоистая — является самой распространенной, затрагивает несколько слоев хрусталика от ядра до периферии, всегда оказывает существенное влияние на качество зрения;
- ядерная — затрагивает оба глаза и почти всегда носит наследственный характер, в большинстве случаев сильно снижает зрение (до 0,1);
- капсулярная — для нее характерно помутнение задней или передней капсулы хрусталика, снижение остроты зрения напрямую зависит от степени помутнения капсулы. Может возникать у ребенка из-за болезни беременной матери или внутриутробного воспаления;
- полярная — при таком типе врожденной катаракты помутнение затрагивает два глаза, распространяется не только на капсулы, но и на вещество хрусталика у заднего или переднего полюса. Влияние на зрение зависит от формы и размера помутнения;
- полная катаракта, при которой помутнение распространяется на весь хрусталик, почти всегда является двусторонней. Ребенок в данном случае ничего не видит, но может испытывать светоощущения. Полная катаракта может развиться еще в материнской утробе или в первые недели после появления на свет. Нередко сочетается с косоглазием, нистагмом, микрофтальмом и другими дефектами развития зрительных органов;
- осложненная катаракта возникает из-за тяжелых заболеваний или инфекций (вирусная краснуха, диабет). Обычно сопровождается другими врожденными пороками развития: глухотой, пороком сердца и т.п.
Детям, появившимся на свет с врожденным помутнением хрусталика, врачи рекомендуют как можно раньше провести оперативное лечение. Если этого не сделать своевременно, ребенок может получить пожизненную слепоту.
Поскольку на первом году жизни зрительная функция малыша только формируется, глаз с мутным хрусталиком становится невосприимчив к изображению, и световые лучи перестают стимулировать сетчатку. Вот почему при запущенной форме врожденной катаракты зрение может не восстановиться даже после операции. Чтобы сохранить зрительную функцию, офтальмологи рекомендуют удалять помутневший хрусталик в течение двух месяцев после рождения.
Главным отличием врожденной катаракты от приобретенной является непрогрессирующая форма.
Приобретенная катаракта
Если помутнение хрусталика происходит в процессе жизни человека, такую форму заболевания называют приобретенной. Ее отличительной особенностью является постоянное прогрессирование.
Разновидности катаракты в этом случае определяются причинами ее возникновения. Выделяют старческую, травматическую, токсическую и другие формы патологии.
По локации помутнения приобретенную катаракту делят на следующие типы:
- ядерная — для нее характерно коричневое или желтое окрашивание центральной части глазного хрусталика. При таком типе патологии дальнее зрение размыто больше, чем ближнее;
- задняя субкапсулярная — при ней помутнение локализуется на задней поверхности хрусталика, нередко формирует бляшку. Человек с таким типом катаракты может жаловаться на трудности при чтении, эффект сияния;
- кортикальная — помутнение хрусталика имеет радиальную форму и локализуется в периферической зоне хрусталика. Такое поражение часто происходит бессимптомно, пока не затронет центральную часть органа.
Главным фактором успешного лечения приобретенной катаракты является своевременное обнаружение симптомов и ранняя диагностика.
Причины катаракты
Врожденное помутнение хрусталика может иметь несколько причин:
- наследственность;
- хромосомная или генная аномалия — нередко катаракта встречается у детей с синдромами Дауна, Марфана, Лоу, Элерса-Данлоса;
- генетические изменения в структуре белков, которые отвечают за прозрачность хрусталика;
- прием беременной женщиной лекарственных препаратов — в частности употребление некоторых антибиотиков тетрациклинового ряда;
- инфекционные заболевания матери во время беременности — краснуха, герпес, ветрянка, цитомегаловирус, корь, токсоплазмоз, полиомиелит, вирус Эпштейна -Барра и т.п.;
- системные и хронические заболевания матери — хронические инфекции, нарушения эндокринной системы, сахарный диабет;
- воздействие на плод токсических веществ — алкоголя, никотина.
Приобретенная катаракта глаза имеет причины, не связанные с беременностью женщины и внутриутробным развитием плода. Все эти причины условно делятся на внешние и внутренние. К внутренним относят те, которые обусловлены возрастными изменениями, наличием заболеваний или нарушением обменных процессов. К внешним — те, которые связаны с травматическим, радиационным и другим внешним воздействием.
Главной причиной появления катаракты считается естественное старение организма. Этот процесс является неизбежным, и повлиять на него невозможно. С возрастом глазной хрусталик утрачивает эластичность и прозрачность, что и способствует развитию заболевания.
Среди других причин катаракты можно выделить следующие:
- травма глаза — порез, удар, химический или термический ожог, прокол могут привести к помутнению хрусталика в любом возрасте;
- сахарный диабет — при данном заболевании очень быстро катаракта развивается на обоих глазах;
- продолжительное воздействие ультрафиолета на глазное яблоко;
- прием кортикостероидов;
- миопия высокой степени;
- глаукома, отслоение сетчатой оболочки и другие офтальмопатологии, которые приводят к нарушению метаболизма в глазных тканях.
Вне зависимости от причины, по которой возникла катаракта, симптомы заболевания зачастую идентичны.
Симптомы катаракты
Основным симптомом катаракты является «замутненное», нечеткое зрение. Но сложность в том, что помутнение хрусталика может иметь разные размеры и разную зону локализации, поэтому обнаружить у себя признаки заболевания можно не сразу.
Если катаракта затрагивает центральную часть глаза, то симптомы заболевания проявляются наиболее ярко: окружающие объекты имеют размытые контуры, выглядят нечеткими, мутными. Кроме того, в темноте, когда зрачок расширен, пациент видит лучше, чем при ярком освещении и суженном зрачке.
При локализации катаракты на периферической зоне хрусталика человек может долго не замечать ухудшений в качестве зрения, что затрудняет раннюю диагностику и не позволяет вовремя начать лечение.
Помимо размытого изображения, на развитие катаракты могут указывать следующие симптомы:
- зрачок становится белым, желтым или серым;
- в глазах возникает двоение (на этот симптом нужно обращать особое внимание, потому что он характерен только для ранней стадии заболевания и позволяет вовремя поставить диагноз);
- расплывчатые образы не получается скорректировать при помощи контактных линз или очков. Человек плохо видит как близко расположенные объекты, так и удаленные от него на значительное расстояние;
- блики и вспышки, которые часто возникают в темное время суток;
- прогрессирующее ухудшение зрения;
- повышенная светочувствительность глаз ночью и общее ухудшение ночного зрения. Любой источник света раздражает зрительные органы и кажется чрезмерно ярким;
- нарушается восприятие цветов, которые кажутся более бледными, чем раньше. Труднее всего глаза воспринимают фиолетовые и синие оттенки;
- при взгляде на источники света перед глазами появляются ореолы;
- временное улучшение остроты зрения, которое через короткий промежуток времени снова ухудшается;
- появляются трудности во время чтения, работы с мелкими деталями.
Заподозрить врожденную катаракту у новорожденного помогут следующие признаки:
- ребенок не фиксирует взгляд на лицах и предметах;
- у него наблюдается косоглазие;
- зрачки отличаются по цвету, на них есть пятна;
- малыш беспокойно ведет себя при ярком свете;
- ребенок постоянно поворачивается к маме одной и той же стороной;
- детский глаз «дергается» по вертикали, горизонтали или в круговом направлении.
Любое подозрение на катаракту у ребенка или взрослого человека должно стать поводом для обращения к врачу за точной диагностикой.
Как быстро развивается катаракта?
Чаще всего катаракта развивается постепенно, а ее симптомы проявляют себя не одновременно. Специалисты выделяют несколько стадий развития данного заболевания.
- Для начальной стадии характерно помутнение хрусталика в периферической зоне. Зачастую на данном этапе болезнь практически не влияет на качество зрения и проходит незаметной для пациента.
- Незрелая катаракта характеризуется тем, что помутнения смещаются от периферии в центральную оптическую зону, и на этой стадии человек отмечает у себя заметное ухудшение зрения. Он может видеть перед глазами штрихи, пятна, а предметы и объекты кажутся размытыми.
- При переходе катаракты в зрелую стадию уже весь хрусталик поражен помутнениями, а острота зрения может снизиться вплоть до светоощущений.
- При перезрелой катаракте происходит разрушение хрусталиковых волокон, вещество разжижается, и орган приобретает молочный цвет.
Поскольку катаракта поражает глаза не сразу, многие пациенты пропускают начало болезни и обращаются к врачу уже на развитой стадии.
Точный ответ на вопрос, как быстро развивается катаракта, может дать статистика. Примерно у 12% людей заболевание прогрессирует с высокой скоростью, и полная потеря зрения наступает примерно через шесть лет; у 15% людей болезнь прогрессирует медленно, и полное помутнение хрусталика наступает в среднем через 15 лет. Большая часть пациентов (свыше 70%) полностью утрачивают зрение через 7-10 лет с момента появления первых признаков катаракты.
Исключением является так называемая «набухающая» катаракта. Для нее характерно практически мгновенное развитие, которое сопровождается быстрым увеличением хрусталика, который закупоривает пути оттока внутриглазной жидкости, способствует повышению глазного давления и появлению головных болей. Такой тип заболевания требует срочной госпитализации и хирургического лечения.
Диагностика катаракты
Чем раньше диагностировано помутнение хрусталика, тем более высокие шансы у пациента сохранить зрение. При первых признаках катаракты нужно немедленно обратиться к опытному врачу-офтальмологу.
Основным диагностическим методом при катаракте является биомикроскопия — врач исследует передний отрезок глаза при помощи световой лампы. Данный прибор действует по принципу микроскопа и помогает получить оптический срез хрусталика, подробно исследовать его структуру в увеличенном размере, установить протяженность и локализацию помутнений. Также диагностические исследования включают ряд других стандартных процедур:
- тонометрия — специалист определяет уровень внутриглазного давления;
- визометрия — оценивает остроту зрительного восприятия;
- офтальмоскопия — врач исследует и оценивает состояние глазного дна;
- рефрактометрия — с помощью компьютерных технологий офтальмолог измеряет рефракцию глаза.
Также при необходимости могут быть назначены специализированные методы диагностики.
Офтальмометрия представляет собой измерение радиуса кривизны и преломляющей силы хрусталика или роговой оболочки. Данная методика применяется, когда начались необратимые изменения в глазном хрусталике. Оценка степени искривления и силы преломления позволяет уточнить стадию офтальмологического заболевания. Также офтальмометрию назначают перед хирургическим лечением, чтобы создать глазной имплантат, который анатомически точно подойдет конкретному человеку.
Для расчета силы интраокулярной линзы, или искусственного хрусталика, помимо офтальмометрии, проводят определение переднезадней оси глаза (ПЗО) и электрофизиологические исследования (определяют лабильность зрительного нерва, порог электрической чувствительности).
По показаниям перед хирургическим лечением врач может назначить и другие методы диагностики. Например, ультразвуковое исследование в В-режиме назначают при выраженных помутнениях стекловидного тела и хрусталика, чтобы определить локализацию, распространенность и характер структурных изменений глаза. Это позволяет врачу выбрать подходящую технику операции.
При подготовке к хирургическому лечению пациент проходит лабораторные исследования, которые включают анализы крови, мочи, рентгенографию и заключения ряда узких специалистов (ЛОРа, эндокринолога). Тщательная предоперационная диагностика позволяет выявить возможные противопоказания к хирургическому лечению, вовремя обнаружить и санировать очаги хронической инфекции, декомпенсировать заболевания, которые могут вызвать осложнения в послеоперационном периоде.
Осложнения катаракты при поздней диагностике или отсутствии лечения
Как только вам диагностировали помутнение хрусталика, важно незамедлительно приступать к терапии. Лечение катаракты глаза необходимо проводить даже в том случае, если симптомы слабо выражены, и зрение пока не нарушено. Болезнь будет прогрессировать, и ухудшение зрительной функции лишь дело времени. Если игнорировать лечение катаракты глаза, рано или поздно это может привести к отмиранию глазного нерва, который прекращает передавать нервные импульсы в мозг, что заканчивается слепотой.
Существуют и другие осложнения катаракты при несвоевременной диагностике.
- Вывих хрусталика.
При данном осложнении хрусталик смещается и отрывается от связки, которая его удерживала. Зрение при катаракте в этом случае резко ухудшается, а пациенту требуется обязательная операция по удалению хрусталика.
- Факогенная глаукома.
Длительное отсутствие терапии способствует разрастанию помутнения, повышению внутриглазного давления и развитию глаукомы — еще одного опасного офтальмологического заболевания. При таком осложнении показана операция и терапия, способствующая уменьшению глазного давления
- Факолитический иридоциклит.
Основные признаки данного осложнения — воспаление радужной оболочки и ресничного тела. Человек ощущает головную и глазную боль, сосудистая сетка в глазах приобретает красный или синий оттенок, ухудшается подвижность зрачка.
- Обскурационная амблиопия.
Зачастую такое осложнение наблюдается при врожденной катаракте. Основные признаки — атрофия прежде здоровой сетчатки, прекращение ее функционирования, отсутствие реакции на зрительные раздражители. Лечить амблиопию можно только хирургическим путем.
Чтобы избежать таких серьезных осложнений, необходимо вовремя диагностировать катаракту и при первых симптомах обратиться за профессиональной помощью.
Лечение катаракты
Консервативное лечение катаракты с применением специальных глазных капель и других медикаментов способно затормозить развитие болезни. Однако никакие лекарства или гимнастика для глаз не смогут вернуть хрусталику прозрачность. Как только заболевание начинает негативно отражаться на качестве жизни и серьезно ухудшает зрение, врачи рекомендуют проводить хирургическое удаление помутневшего органа и заменять его на интраокулярную линзу (искусственный имплант).
Сегодня микрохирургическое лечение — единственная возможность избавиться от катаракты. По статистике, нормальное зрение после операции возвращается к 90% пациентов.
Еще несколько лет назад операция по удалению хрусталика проводилась только при так называемой «созревшей» катаракте. Современные технологии, использование новейших операционных методик, передового оборудования позволили расширить перечень показаний к хирургическому лечению катаракты.
Сегодня можно не ждать, когда зрение критично ухудшится, а проводить операцию при остроте 0,1-0,2. Эти показатели могут быть еще выше, если острое зрение является условием сохранения профессиональной деятельности.
В микрохирургии глаза существует несколько типов операций по удалению хрусталика.
- Экстракапсулярная экстракция катаракты.
При таком способе хирургического лечения врач удаляет ядро и массы хрусталика, оставляя заднюю капсулу органа в глазном яблоке. Такой метод хорош тем, что сохраняется барьер между передним отрезком глаза и стекловидным телом. Его недостатком является чрезмерная травматичность, поскольку врачу приходится выполнять разрез роговой оболочки и накладывать швы.
- Интракапсулярная экстракция катаракты.
При данном методе хрусталик удаляют в капсуле через большой разрез. Для проведения манипуляции используют криоэкстрактор — прибор, который примораживает хрусталик к своему наконечнику и позволяет удалить его. Сегодня методика используется редко, поскольку является весьма травматичной.
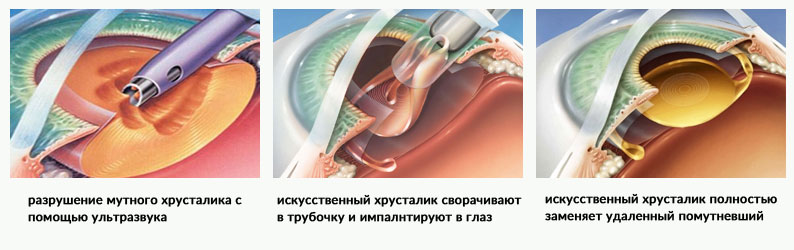
- Ультразвуковая факоэмульсификация.
Впервые данный метод был применен в 70-х годах 20 века, и до сих пор остается одним из самых востребованных и эффективных способов лечения катаракты. Во время операции офтальмохирург через небольшой разрез вводит в переднюю камеру глаза наконечник факоэмульсификатора — прибора, который издает ультразвуковые колебания и таким образом дробит поврежденный орган до состояния эмульсии. После этого хрусталиковые массы удаляют из глаза с помощью системы трубок.
Ультразвуковая факоэмульсификация менее травматична, нежели экстракционные методики, но у нее также есть недостатки. Ультразвук негативно влияет на задний эпителий роговой оболочки и внутриглазные структуры. Чем больше мощность и дольше период воздействия, тем сильнее повреждающий эффект.
С каждым годом техника операции совершенствуется, появляются новые методики факоэмульсификации, которые помогают сократить время воздействия ультразвука и тем самым уменьшить осложнения в послеоперационном периоде.
- Лазерная факоэмульсификация.
Сегодня существует несколько технологий лазерного удаления катаракты , которые основаны на использовании лазеров разных типов. У лазерного метода есть несколько преимуществ. Он эффективен при удалении катаракты на разных стадиях, в том числе при затвердении хрусталика. Лазер эффективно разрушает плотное ядро, которое затем извлекается через микроскопический разрез. Лазерная факоэмульсификация применяется в том случае, если хрусталик невосприимчив к воздействию ультразвука. Процедура имеет минимальные противопоказания, малотравматична и зачастую проходит без осложнений.
Лазер воздействует на глазные ткани с максимальной точностью, позволяя удалять даже минимальные частицы хрусталика, что исключает вероятность вторичной катаракты.
Недостатком метода можно считать его сложность, которая требует от офтальмохирурга высокого мастерства. Также лазерное лечение затрудняют высокие степени помутнения хрусталика, поскольку непрозрачная среда мешает выполнению нужных манипуляций. Специалисты говорят о том, что такой метод подходит только 70% пациентов.
Оптимальный способ удаления катаракты определяет врач-офтальмолог с учетом анамнеза, показаний и противопоказаний конкретного пациента. В том случае, если помутнение хрусталика диагностировано на обоих глазах, сначала специалист оперирует глаз с меньшей остротой зрения.
Противопоказания к удалению катаракты
Несмотря на то, что хирургическое удаление хрусталика является единственным способом лечения катаракты, проводить данную операцию можно не всем пациентам. Существует ряд противопоказаний к удалению хрусталика.
- Инфекционные офтальмологические заболевания.
При конъюнктивите, склерите, увеите и других инфекционных заболеваниях глаз повышается риск осложнений в послеоперационном периоде, поэтому сначала офтальмолог назначает препараты для лечения инфекции и только после окончания терапии приступает к удалению катаракты.
- Декомпенсированная глаукома.
Глаукома характеризуется повышенным внутриглазным давлением. Если не компенсировать данное состояние перед операцией, это может привести к опасному осложнению — экспульсивному кровотечениею, которое может закончиться гибелью глаза.
- Беременность.
В большинстве случаев врачи рекомендуют отложить операцию по удалению хрусталика до завершения беременности и грудного вскармливания.
- Соматические болезни в стадии обострения.
- Сахарный диабет, опухоли, рассеянный склероз в тяжелой стадии являются противопоказанием для удаления катаракты, потому что увеличивают риск осложнений и ухудшают общее состояние пациента.
Более подробно о противопоказаниях к проведению операции расскажет врач-офтальмолог после тщательного обследования пациента.
Способы восстановления зрения после операции
Удаление хрусталика не означает, что Ваш глаз полностью перестанет видеть. Но качество зрения будет напоминать ощущение, когда Вы открываете глаза под водой. Сохраняется ориентация в пространстве и возможность выполнять простейшие действия, но качество жизни заметно ухудшается.
После операции заменой удаленному хрусталику могут служить очки, контактные линзы или интраокулярные линзы (ИОЛ). Для большинства пациентов предпочтительным является имплантация искусственного хрусталика, который устанавливается вместо удаленного сразу во время хирургического лечения.
Очки и контактные линзы применяются в том случае, когда у пациента есть противопоказания к установке импланта.
Установка интраокулярной линзы
Искусственный хрусталик представляет собой прозрачную линзу с определенной силой рефракции, которую во время операции по удалению катаракты помещают в глаз, центрируют и закрепляют. Для изготовления протеза применяют современные безопасные материалы, чаще всего силикон или акрилат. Интраокулярные линзы могут быть жесткими или мягкими. В современной микрохирургии последние применяются чаще, поскольку для имплантации эластичной линзы нужно сделать минимальный разрез глазных тканей. По краевой кромке импланта обычно расположены специальные эластичные дужки. С их помощью происходит фиксация линзы в капсульной сумке глазного хрусталика.
Подбор искусственного хрусталика проводит врач-офтальмолог, учитывая особенности зрения и пожелания конкретного пациента.
Монофокальные ИОЛ обеспечивают хорошее зрение на одной дистанции — вблизи или вдаль; торические дополнительно корректируют астигматизм.
Также существуют мультифокальные ИОЛ, которые имеют специальную конструкцию с несколькими фокусами. Они обеспечивают хорошее зрение на дальнем, среднем и ближнем расстояниях, помогают уменьшить зависимость или полностью отказаться от очков. Похожим действием обладают аккомодирующие линзы, копирующие работу естественного хрусталика.
Асферические интраокулярные линзы дают качественное изображение в сумерках, при слабой освещенности. Они хорошо корректируют сферические искажения, помогают избавиться от засветов, ореолов.
Для определения подходящего типа интраокулярной линзы врач оценивает состояние зрительной системы, а также уточняет у пациента его пожелания относительно дальности зрения, его качества, коррекции сопутствующих нарушений.
Искусственные хрусталики из современных материалов переносимы большинством пациентов. Эти имплантаты не требуют замены и могут выполнять функцию естественного хрусталика на протяжении всей жизни человека.
Сравнительно недавно американские и китайские биологи открыли новый способ создания искусственного хрусталика при помощи стволовых клеток. По сути новая линза выращивается непосредственно в глазу пациента после удаления поврежденного органа. Авторы исследования уверены, что в будущем именно эта технология станет главной в лечении катаракты. Однако на сегодняшний день она является абсолютно новой, малоизученной и пока не нашла массового применения.
Осложнения после операции по удалению катаракты
Даже современные методики удаления катаракты, хотя и уменьшают, но не сводят к нулю риски возникновения осложнений.
- Отек и воспаление.
Поскольку такое осложнение является распространенным после хирургического вмешательства, зачастую врачи дают пациенту антибиотики или противовоспалительные препараты в качестве профилактической меры.
- Смещение импланта.
Такое осложнение возникает чаще всего при неправильной фиксации протеза. Минимизировать данный риск поможет тщательный выбор профессионального хирурга с большим опытом проведения подобных операций.
- Вторичная катаракта.
Она проявляется помутнением задней капсулы хрусталика и снижением зрения в отдаленном постоперационном периоде. Такое осложнение возникает из-за того, что после операции по удалению хрусталика в задней капсуле остаются его эпителиальные клетки. При их разрастании или фиброзе капсульного мешка возникают симптомы, которые характерны для катаракты: размытое изображение, снижение яркости, ухудшение остроты зрения. Для лечения применяют особый метод лазерной капсулотомии.
- Увеличение внутриглазного давления.
Давление повышается, когда в глазах скапливается жидкость и происходит сдавление зрительного нерва. Для лечения данного осложнения назначают медикаменты, которые способствуют оттоку жидкости из глазной камеры.
- Кровоизлияние в глаза.
Такое осложнение возникает редко и требует немедленного хирургического вмешательства.
Послеоперационный период
Хирургическое лечение катаракты, в зависимости от выбранного способа операции, может проводиться амбулаторно или стационарно. Во втором случае пациента выписывают из больницы через несколько дней.
Чтобы уменьшить риск развития постоперационных осложнений и ускорить заживление, нужно строго соблюдать рекомендации врачей:
- на протяжении 1,5-2 месяцев необходимо закапывать глаза специальными лекарствами, которые назначит специалист;
- в течение этого срока регулярно посещать офтальмолога для контроля за динамикой восстановления;
- носить на глазах защитную повязку, которая предотвращает попадание пыли, грязи, дыма, воды.
- Если операция проводилась с заменой хрусталика на интраокулярную линзу, то во избежание ее смещения нужно придерживаться следующих правил:
- не тереть оперированный глаз и не давить на него;
- не спать на той стороне, где расположен оперированный орган;
- в течение месяца не париться в бане. Принимать душ и мыть голову с шампунем можно через несколько дней после операции. При этом необходимо закрывать глаза, а после гигиенических процедур закапывать их специальными каплями;
- на 30 дней ограничить физические нагрузки, избегать поднятия тяжестей;
- не употреблять алкогольные напитки;
- ограничить чтение до полной стабилизации зрения;
- носить защитные очки;
- не пользоваться макияжем.
Точные инструкции о том, как вести себя в послеоперационный период, даст врач-офтальмолог. Реабилитация обычно занимает от двух месяцев до полугода.
Профилактика катаракты
Зная, как развивается катаракта, можно принять профилактические меры, которые помогут избежать ее появления или диагностировать на ранней стадии, что очень важно для эффективного лечения.
Профилактика катаракты включает:
- регулярные осмотры у врача-офтальмолога раз в полгода;
- использование солнцезащитных очков и контактных линз с УФ-фильтром для защиты глаз от негативного воздействия ультрафиолета;
- рациональное питание, употребление в пищу продуктов, богатых антиоксидантами, отказ или ограничение вредной пищи;
- регулярный контроль за уровнем сахара в крови и своевременная терапия сахарного диабета;
- соблюдение правил безопасности при работе на химических производствах, в лабораториях, горячих цехах и других объектах, где существует повышенный риск травматизации глаз;
- тщательная гигиена рук защищает от попадания в глаза инфекции, которая может спровоцировать развитие катаракты;
- отказ от курения, употребления алкоголя и других вредных привычек.
Особенно важна профилактика катаракты для тех людей, которые перешагнули возрастной рубеж в 60 лет. В этом возрасте риск развития заболевания повышается, поэтому посещать офтальмолога нужно не меньше четырех раз в год и при обнаружении первых признаков болезни сразу начинать ее лечение.
Умение прислушиваться к своему организму и замечать даже малейшие изменения в работе зрительной системы поможет сохранить зрение и высокое качество жизни даже при таком серьезном заболевании, как помутнение хрусталика.
Катаракта

Содержание
- Причины развития катаракты и группы риска
- Симптомы катаракты
- Природа появления катаракты
- Как быстро созревает катаракта?
- Катаракта у пожилых людей
- Виды возрастной катаракты
- Врождённая катаракта у ребенка
- Виды врождённой катаракты
- Диагностика катаракты
- Лечение катаракты
- Противопоказания к удалению катаракты
- Профилактика катаракты
Катаракта – это частичное или полное помутнение хрусталика глаза, расположенного внутри глазного яблока между радужкой и стекловидным телом. Хрусталик от природы прозрачный и играет роль естественной линзы, преломляющей световые лучи и пропускающей их к сетчатке. Потерявший прозрачность хрусталик при этом заболевании перестаёт пропускать свет и зрение ухудшается вплоть до полной потери.
Причины развития катаракты и группы риска
Заболевание может развиться:
- у пожилых людей – возрастная катаракта (90% от всех случаев);
- у людей после травм – травматическая катаракта (4%);
- после радиационного облучения – лучевая катаракта (3%);
- у новорождённых – врождённая катаракта (3%).
Ее развитию способствуют эндокринные расстройства (нарушение обмена веществ, сахарный диабет), авитаминоз, некоторые глазные заболевания, неблагоприятная экологическая обстановка, длительный приём определённых лекарственных препаратов. В последние годы было доказано, что причиной заболевания может также стать активное курение.
Акции
|
Имеются противопоказания. Проконсультируйтесь со специалистом. |
Смотрите на мир без мутной пелены перед глазами. Эффективное лечение катаракты за 1 день с выгодой до 10 000 руб.* *Скидка предоставляется в зависимости от вида ИОЛ. Акция действует с 08.02.2023 по 28.02.2023 г. Подробности у сотрудников клиники. |
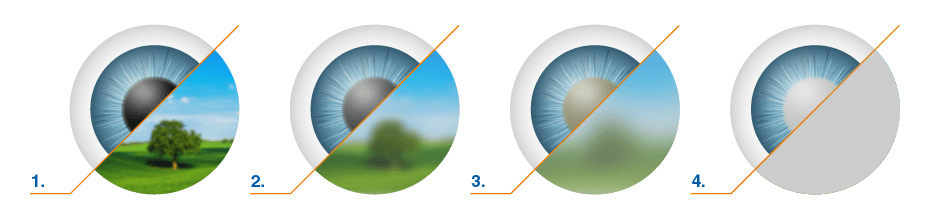
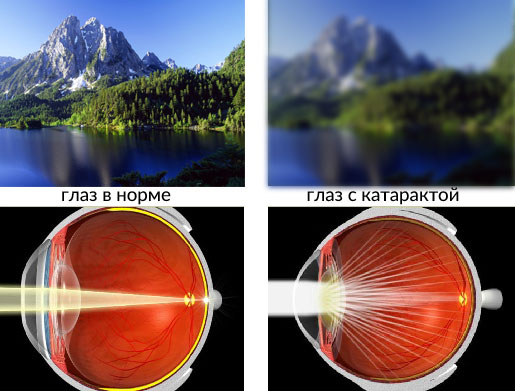
Как видит человек с катарактой
Катаракта
Нормальное зрение

Симптомы катаракты
Древние греки называли катаракту «водопад» – kataraktes. Человек видит как бы сквозь пелену, запотевшее стекло. Это и есть главный симптом заболевания, говорящий о том, что помутнение уже затронуло центральную зону хрусталика и требуется оперативное лечение.
Ухудшение
ночного
зрения
Повышенная
чувствительность
к яркому
свету
Трудности
при чтении
мелкого
шрифта, шитье
Двоение
в глазах
Ослабление
цветового
восприятия
Сложность
при подборе
очков
Здесь перечислены далеко не все признаки катаракты. И, конечно, важно понимать, что те же симптомы могут свидетельствовать о наличии других опасных заболеваний глаз! Определить, что именно стало причиной ухудшения зрения и принять адекватные лечебные меры под силу только грамотному специалисту.
Запишитесь на диагностику зрительной системы в клинику «Эксимер»!
Поставим точный диагноз, проведём лечение.

Природа появления катаракты
В состав хрусталика входят соединения белка, обладающие определёнными физико-химическими и биологическими свойствам и обеспечивающие прозрачность хрусталика. Под влиянием возрастных изменений в организме происходит денатурация белковых соединений – нарушение структуры молекул белка, то есть потеря их природных свойств. Представьте себе яичный белок: при варке он теряет прозрачность и становится белым. Это и есть процесс денатурации, при этом прозрачность вернуть белку уже невозможно. Можно сказать, что аналогичные процессы происходят и в хрусталике глаза человека.
Как быстро созревает катаракта?
Процесс помутнения хрусталика необратим!
Не ждите полного созревания катаракты, не теряйте зрение! Врачи рекомендуют проводить лечение, как только она начинает мешать нормальной зрительной жизни.
Хрусталик при возрастной катаракте мутнеет постепенно, процесс может занять от 4 до 15 лет. На начальной стадии заболевания помутнения могут затрагивать лишь периферию хрусталика, не попадать в оптическую зону и не влиять на зрение. Затем изменения охватывают и центральную часть, препятствуя прохождению света, и зрение ощутимо ухудшается. При перезрелой катаракте острота зрения снижается до светоощущения. По мере ее развития цвет зрачка вместо чёрного постепенно становится сероватым, серовато-белым, молочно-белым. В этих случаях катаракту можно заметить даже без специального оборудования.
Возрастные изменения хрусталика
Катаракта у пожилых людей
Чаще всего встречается возрастная катаракта. По статистике Всемирной организации здравоохранения, в 70-80% случаев эта паталогия глаза развивается у людей после 70 лет. Однако она может развиться и раньше, в возрасте 45 – 50 лет. Нередко возрастную катаракту называют старческой, но такое название нельзя считать корректным.
Основная причина развития возрастной катаракты – изменение биохимического состава хрусталика, обусловленное возрастными процессами в организме. Помутнение хрусталика – вполне естественное явление, поэтому от катаракты никто не застрахован.
Виды возрастной катаракты
Возрастная катаракта бывает ядерная, корковая, капсулярная, передняя полярная, задняя полярная, тотальная катаракта. Также она классифицируется по типу прогрессирования, характеру дегенеративных изменений, степени плотности хрусталиковой структуры.
Передняя полярная катаракта образуется из-за разрастания эпителиальных клеток. Особенность течения ядерная катаракты непосредственно в помутнении центра хрусталика. Корковый тип развивается на фоне дегенеративных изменений в коре хрусталика. Тотальная катаракта — это помутнение хрусталика целиком, что часто характерно для врожденной катаракты.
Врождённая катаракта у ребенка
Врождённая катаракта составляет более половины всех врождённых дефектов органа зрения. Заболевание у новорождённых обусловлена генетическими изменениями в структуре белков, необходимых для обеспечения прозрачности хрусталика. Причинами паталогии хрусталика у детей до года могут быть сахарный диабет у матери, инфекционные заболевания матери в I триместре беременности, приём определённых лекарственных препаратов. Главное в этом случае – ранняя диагностика врождённой катаракты. Если локализация и размеры помутнения в хрусталике не препятствуют правильному развитию органа зрения, то такая катаракта не требует экстренного хирургического лечения.
Виды врождённой катаракты
Среди врождённых катаракт наиболее часто встречаются:
- КАПСУЛЯРНАЯ. Изолированное помутнение передней или задней сумки (капсулы) хрусталика. Степень снижения зрения зависит от размеров помутнения капсулы. Развитие капсулярной катаракты может быть вызвано заболеваниями матери во время беременности или внутриутробными воспалительными процессами.
- ПОЛЯРНАЯ. Поражение распространяется как на капсулу, так и на вещество хрусталика у переднего или заднего полюсов. В большинстве случаев встречается двусторонняя катаракта. Размеры и форма значительно варьируются, от чего зависит ее влияние на зрение.
- СЛОИСТАЯ (зонулярная). Самая часто встречающаяся форма врожденной катаракты. В подавляющем большинстве случаев двусторонняя. Располагается в центре, вокруг прозрачного (или слегка мутноватого) ядра. Зрение снижается всегда, чаще всего очень значительно, до 0,1 и ниже.
- ЯДЕРНАЯ. Развивается на обоих глазах, имеет выраженный семейно-наследственный характер, чаще всего снижается зрение до очень низкого уровня — 0,1 и ниже. В случаях, когда помутнение ограничивается эмбриональным ядром, зрение может снижаться незначительно или не падать вовсе.
- ПОЛНАЯ. Заболевание, как правило, двустороннее. Клиническая картина разнообразна и зависит от степени помутнения хрусталика. При полном развитии катаракты весь хрусталик мутный. Ребенок слеп, имеет только светоощущение. Может развиться еще до рождения или созреть в первые месяцы жизни. Полная катаракта сочетается с другими дефектами развития глаз (микрофтальмом, колобомой сосудистой оболочки, гипоплазией желтого пятна, нистагмом, косоглазием и т. д.). Полная катаракта иногда может иметь тенденцию к рассасыванию, и тогда в области зрачка остается пленка — пленчатая катаракта.
- ОСЛОЖНЕННАЯ. Причиной ее развития может быть галактоземия, диабет, вирусная краснуха и другие тяжелые заболевания. Часто сопровождается другими врожденными дефектами (пороки сердца, глухота).
Главное в этом случае – ранняя диагностика врождённой катаракты. Если локализация и размеры помутнения в хрусталике не препятствуют правильному развитию глаза, то такая паталогия глаза не требует экстренного хирургического лечения. Если же помутнение препятствует поступлению световых лучей к сетчатке, развитию центрального зрения у младенца, то необходимо как можно раньше удалить это препятствие для того, чтобы правильно развивалась зрительная система ребёнка. Лечение врождённой катаракты в клинике «Эксимер» проводится даже у самых маленьких детей, начиная с трёх месяцев.
Диагностика катаракты
Современные диагностические приборы и методики в клинике «Эксимер» позволяют выявить заболевание даже на ранних этапах. На начальной стадии развития болезни человек может и не подозревать о наличии заболевания, однако биохимический процесс уже запущен, хрусталик постепенно потеряет прозрачность, а человек – зрение. Многие путают катаракту с другим схожим по симптомам, но иным по своей природе возрастным изменением – возрастной дальнозоркостью. Точный диагноз поставит только врач-офтальмолог при помощи специальных приборов. Основным в диагностике катаракты является осмотр с помощью световой (щелевой) лампы – биомикроскопия глаза. Важны также такие исследования как определение остроты зрения, осмотр глазного дна, исследование полей зрения, измерение внутриглазного давления. На этапе расчёта параметров искусственного хрусталика в клинике «Эксимер» применяется уникальный прибор – оптический когерентный биометр ИОЛ-мастер Zeiss.
Единственный эффективный способ избавиться от катаракты – хирургическое лечение, в ходе которого помутневший хрусталик заменяется на прозрачный искусственный, по своим свойствам максимально приближенный к природному. В клинике «Эксимер» лечение катаракты проводится по самой передовой методике – ультразвуковой факоэмульсификации, в том числе и с фемтолазерным сопровождением.
-
IOL Master (ИОЛ Мастер), ZEISS
Комбинированный биометрический прибор для получения данных человеческого глаза, необходимых для расчета имплантируемой интраокулярной линзы. При помощи этого прибора в течение одного сеанса измеряются длина оси глаза, радиусы кривизны роговицы, глубина передней камеры глаза и многое другое. Такое оборудование позволяет осуществить высокоточный подбор искусственного хрусталика всего за 1 минуту!
Лечение катаракты
Лечение при катаракте включает в себя как медикаментозную терапию, так и применение радикальных хирургических методов.
Медикаментозная терапия
Капли для глаз способствуют улучшению обменных процессов в хрусталике и тканях глаза, окружающих эту природную линзу зрительной системы человека, благодаря чему процесс развития катаракты может приостановиться. Однако важно понимать, что современная медицина не располагает препаратом, позволяющим решить проблему катаракты и обрести хорошее зрение без хирургического вмешательства.
Перед применением любых лекарственных препаратов обязательно проконсультируйтесь со специалистом-офтальмологом!
Помните: катаракту невозможно вылечить каплями!
Не стоит бездумно верить рекламе и тратить драгоценное время на поиски чудо-средства от катаракты. Это заболевание чревато опасными осложнениями, не откладывайте лечение! Обратитесь за консультацией к врачу!
Операция по удалению катаракты
Суть операции по удалению катаракты – замена помутневшего природного хрусталика, естественной линзы человеческого глаза, на интраокулярную линзу. Операция проводится без наркоза, занимает всего около 15 – 20 минут и переносится, как правило, достаточно легко. Местная капельная анестезия, применяемая в ходе вмешательства, исключает излишнюю нагрузку на сердечно-сосудистую систему и организм в целом, высокая безопасность процедуры позволяет оперировать пациентов любых возрастных групп. Реабилитационный период после операции по удалению катаракты краток и проходит с минимумом ограничений.
Современные интраокулярные линзы имеют желтый фильтр, защищающий сетчатку от вредного ультрафиолета. Как правило, в их конструкции есть асферический компонент, позволяющий получать качественное, четкое и контрастное изображение как в дневное, так и в вечернее время. В конструкции мультифокальных интраокулярных линз предусмотрено несколько оптических фокусов, позволяющих получать максимальную остроту зрения как на удаленных расстояниях, так и вблизи, что дает пациенту возможность полностью избавиться от очков.
Противопоказания к удалению катаракты
В некоторых случаях операция по удалению катаракты может быть противопоказана. К таким случаям относятся:
- Инфекционно-воспалительные заболевания.
- Период беременности и лактации.
- Снижение остроты зрения до светоощущения. В ситуации, когда у пациента зрение ухудшилось настолько, что осталось только светоощущение, операция в большинстве случаев не проводится в силу неблагоприятного прогноза. Но если результаты диагностики зрения и наблюдения показывают, что операция поможет хотя бы частично восстановить зрительную функцию, вмешательство проводится.
- Глаукома при отсутствии декомпенсации.
- Некоторые заболевания в острой стадии. При наличии таких состояний, как перенесенный в течение полугода инсульт или инфаркт, острое течение сахарного диабета, рассеянный склероз, операция, по решению врача-офтальмолога, может быть исключена.
Профилактика катаракты
К сожалению, от этого заболевания не застрахован никто, и можно условно сказать, что если бы люди жили до 120 – 150 лет, то катаракта была бы у всех.
Однако надо заметить, что катаракта не всегда является частью естественного процесса старения.
Факторами, провоцирующими развитие заболевания, могут стать эндокринные расстройства, нарушение обмена веществ, травмы глаз, пребывание в неблагоприятной экологической обстановке, длительный прием некоторых лекарственных препаратов, ряд общих заболеваний – и это еще не весь список. Профилактика катаракты может включать в себя соблюдение следующих пунктов:
- оберегайте глаза от вредного воздействия ультрафиолета, не пренебрегайте ношением солнцезащитных очков, особенно в ситуациях, когда глаза находятся под ударом прямого и отраженного солнечного излучения – от воды, снега и т. д.;
- включайте в меню продукты, богатые витаминами и микроэлементами, полезными для зрения;
- откажитесь от курения;
- контролируйте состояние своего организма, в том числе обязательно уделяя внимание профилактике эндокринных расстройств.
И главное правило: проходите ежегодный профилактический осмотр у офтальмолога. Современная высокоточная диагностическая аппаратура позволяет обнаружить паталогии глаза уже на ранних стадиях – и максимально оперативно принять необходимые лечебные меры, не допуская развития опасных осложнений.
Катаракта успешно лечится!
Узнайте, как быстро избавиться от катаракты и вернуть зрение.
Запишитесь в клинику «эксимер»
и узнайте больше о своём здоровье!
Вы можете позвонить по телефону: +7 (812) 325-55-35
Или нажать кнопку и заполнить форму заявки
и получить 5% скидку на полную диагностику зрения
Актуальные вопросы
Что делать, если у меня и дальнозоркость и катаракта?
Несмотря на то, что оба этих заболевания развиваются у людей после 40-50 лет, механизм их развития отличается друг от друга. Поэтому, даже избавившись от катаракты, человек не избавляется от возрастной дальнозоркости и для того, чтобы хорошо видеть вблизи, ему необходимы очки. Решить эту проблему и избавиться, как от катаракты, так и от возрастной дальнозоркости сегодня возможно при помощи ультразвуковой факоэмульсификации с имплантацией искусственной интраокулярной линзы определенных моделей, а именно – мультифокальной или аккомодирующей.
Будут ли какие-нибудь ограничения после операции по удалению катаракты?
Ограничения после современного хирургического вмешательства минимальны. Но, врачи предупреждают пациентов, что в течение первого месяца после операции необходимо оберегать глаза от чрезмерного напряжения, избегать резких наклонов, не подвергать глаза резким температурным перепадам, не тереть прооперированные глаза, стараться не злоупотреблять спиртными напитками. Однако, как и раньше, можно смотреть телевизор, читать, писать, купаться, принимать любую пищу. В случае, если яркий свет вызывает чувство дискомфорта, можно надеть солнцезащитные очки.
Как понять ваши цены в прайс-листе на лечение катаракты? От чего зависит стоимость операции?
Стоимость проведения операции по лечению катаракты зависит от выбора хрусталика, степени развития заболевания, наличия сопутствующих заболеваний. Стоимость операции указана за один глаз и включает в себя как саму операцию, так и стоимость хрусталика, расходных материалов, а также послеоперационные обследования.
Оценка статьи:
4.7/5 (404 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
|
Популярные статьи |
Больше статей |
Катаракта: опасайтесь подделок!
Елену Никифоровну в клинику привезла внучка. Врачи, осмотрев женщину, покачали головами: сильно…
Подробнее
Рацион питания для здоровья ваших глаз
Известно, что морковь и черника — главные продукты, ответственные за хорошее зр…
Подробнее
Фотохромные линзы. Очки-хамелеоны для зрения
Содержание
Как работают фотохромные линзы
Как изготавливаются очки-хамелеоны
Преимуществ…
Подробнее
Начальная стадия катаракты диагностируется, когда из-за возрастных изменений или влияния неблагоприятных факторов глазной хрусталик мутнеет. Патология часто наблюдается у людей с нарушениями работы эндокринной системы, обмена веществ. Ей подвержены в подавляющем большинстве пациенты предпенсионного возраста. Реже заболевание встречается среди молодых людей, подростков и детей.
Что такое катаракта
В следствии чаще всего возрастных изменений организма в хрусталике проявляются помутнения и зрение ухудшается. Симптомы обусловлены изменением способности поврежденного органа пропускать и преломлять свет. Катаракта на начальной стадии характеризуется слабо выраженными признаками. Деструкция начинается с возникновения белкового налета на хрусталике. У пациентов с гиперметропией возможно временное улучшение зрения, при которой отпадает необходимость в ношении корректирующих очков. Они могут читать и видеть мелкие предметы. Основные факторы риска, провоцирующие помутнение хрусталика, – пожилой возраст, наследственная предрасположенность, принадлежность к женскому полу. Отмечено, что люди с карими глазами болеют чаще, чем со светлыми.
Причины развития заболевания
Патологические процессы запускаются при появлении возрастных изменений в зрительном органе – чем старше человек, тем больше размер хрусталика. Со временем он уплотняется и становится тяжелее. Также поражение симметричного или асимметричного характера происходит в результате дисфункции эндокринной системы, длительного приема определенной группы лекарственных препаратов или наличия токсинов в организме.
Факторы, приводящие к развитию катаракты:
- регулярное воздействие ультрафиолетовых лучей или инфракрасного излучения;
- генные и врожденные аномалии;
- преждевременные роды (повреждение сетчатки у ребенка);
- лечение кортикостероидами в течение долгого периода;
- проникающие травмы глаза;
- повышение уровня сахара в крови;
- хронический иридоциклит;
- изъятие в неполной мере хрусталиковых масс при экcтpaкaпcуляpнoй экстракции.
Основные симптомы
На начальной стадии катаракты не происходит значительного снижения остроты зрения, также никак не проявляются и другие признаки. Поэтому пациенты не спешат к офтальмологу, поскольку даже не предполагают, что болезнь уже начала прогрессировать. Причиной для визита в клинику позже становится ощутимое влияние катаракты на глазное яблоко, когда зрение начинает ухудшаться. На этом этапе помутнение обнаруживается на крайних участках хрусталика, центральная часть редко бывает поражена.
Симптомы глазной патологии и степень их выраженности зависят от размера помутнения. При появлении каких признаков нужно незамедлительно посетить специалиста:
- раздвоение предметов перед глазами;
- черные точки, радужные круги;
- образование ореола вокруг источника света;
- плохо различаются цвета;
- падает зрение при слабом освещении.
У людей с возрастной близорукостью наблюдается улучшение зрения. Это вызвано набуханием хрусталика и соответствующим увеличением его способности преломлять свет. Поздние стадии характеризуются проблемами со зрением по причине утолщения хрусталика и изменения рефракционных показателей.
Диагностика начальной катаракты
Офтальмологи «Центра восстановления зрения» (ЦВЗ) определяют катаракту даже на первичном этапе. Для постановки предварительного диагноза используется щелевую лампу. Чтобы подтвердить его, могут быть назначены дополнительные исследования и анализы, которые также можно пройти в нашем центре.
Можно ли остановить катаракту на начальной стадии?
Заболевание чаще всего поражает пациентов, которым за 50. На начальную возрастную катаракту приходится около 10% всех случаев – чем старше человек, тем выше риск развития патологических изменений хрусталика. Категория людей семидесятилетнего возраста со зрительными проблемами по причине катаракты составляет около 46%. Факторами, вызывающими дисфункцию глаза, окулисты считают дефицит белкового питания глазного яблока, метаболические нарушения. Но это не единственные причины, есть и другие:
- злоупотребление алкогольными напитками, избыточное курение;
- травма глаза;
- расстройство функции щитовидной железы;
- повышенный сахар в крови;
- синдром Дауна;
- ожог слизистой оболочки глаза, часто получаемый на активном солнце, если не носить солнцезащитные очки;
- глаукома;
- отслоение сетчатки;
- аномалии хрусталика врожденного характера, образующиеся в эмбриональном периоде;
- малокровие;
- воспалительный процесс в сосудах глаза;
- систематическое нахождение в условиях повышенных температур, например, по роду профессиональной деятельности;
- генетическая предрасположенность;
- острое или хроническое воспаление периферии сосудистой системы;
- сильное отравление;
- кожные болезни;
- миопия высокой степени.
Людям, которые обнаружили у себя симптомы катаракты, следует обратиться к глазному врачу. Предотвратить катаракту невозможно. На начальных стадиях назначают терапевтическое медикаментозное лечение. Несмотря на то, что многие утверждают, что лекарства затормозят патологические процессы и позволят отложить хирургическую операцию. На практике эффективность таких препаратов не доказана.
Катаракта, к сожалению, не поддается консервативному лечению. Устранить ее можно только оперативным путем. Наиболее эффективной считается факоэмульсификация – пораженный хрусталик удаляется через микроразрез, а вместо него ставится имплантат – интраокулярная линза (ИОЛ). Только таким способом можно вернуть пожилому человеку ясность зрения.
Лечение начальной стадии катаракты
Безоперационные методы борьбы с начальной катарактой, включают в себя в медикаментозное лечение, прием витаминных комплексов и различных диет. Но нужно понимать, что если катаракта диагностирован, то она будет развиваться и этот процесс остановить невозможно.
Консервативный способ подразумевает применение различных биологически активных веществ, выступающих в качестве блокаторов аномалии хрусталика глаз. Одна часть из них выпускается в форме капель. Другая – в виде инъекций, вводимая внутримышечно.
Комплексы витаминов и минералов направлены на нормализацию метаболических процессов в глазном яблоке. В их составе обязательно присутствуют таурин и аденозин, а также прочие элементы, оказывающие благотворное воздействие на хрусталик. Что может прописать врач:
-
«Факовит». Лекарство продается в аптеках в виде капель и предназначено для улучшения обмена веществ, блокировки увеличения площади помутнения хрусталика.
-
Kвинaкc». В случае катаракты этот препарат назначается окулистом чаще всего. Он хорошо устраняет симптоматику, предупреждает окисление хрусталика, улучшает метаболизм.
-
«Taуфoн». Стабилизирует обменные и стимулирует регенеративные процессы в организме. Защищает глаз от патогенной микрофлоры, которая может спровоцировать инфицирование и другие осложнения.
-
«Kaтapaкc». Медикаментозное средство препятствует распространению помутнения и разрушению хрусталика, замедляя протеиновые реакции (протеин – основной компонент глазного яблока). Капли запускают активный обмен веществ, ускоряя восстановительную функцию зрительного органа. Разрешены к употреблению в период беременности и лактации.
Не рекомендуется использовать лекарственные препараты по собственной инициативе. Назначать вид и дозировку должен исключительно лечащий врач, с учетом индивидуальности каждого случая и противопоказаний.
Лечение начальной катаракты включает и соблюдение диеты. Она состоит в ограничении продуктов и блюд с повышенным содержанием жиров – они увеличивают холестерин в крови. Нужно употреблять в пищу красную рыбу, черную смородину, шпинат. В этих продуктах много полезных для зрения витаминов С, Е, жирных омега-3 кислот. Они задерживают развитие глазных заболеваний и благоприятно воздействуют на весь организм.
Нужна ли операция?
Этот вопрос волнует многих пациентов, но однозначного ответа на него нет. В большинстве случаев все индивидуально. Если вам поставили диагноз катаракта, то операция неизбежна. Более того, чем раньше ее выполнить, тем более безопасно для глаза она пройдет и с этим лучше не тянуть. Минимальное помутнение хрусталика для одного может не являться показанием к хирургической манипуляции, а для другого сильно осложнять его жизнь и доставлять дискомфорт.
После 50 лет хрусталик перестает выполнять свои функции надлежащим образом – развиваются помутнение и пресбиопия. Офтальмологи ЦВЗ, опираясь на мнение авторитетных специалистов всего мира, рекомендуют его удалить и заменить качественным имплантатом – интраокулярной линзой. В нашем центре в том числе используют новейшие мультифокальные хрусталики PanOptix.
Бояться операции не стоит. Наша клиника оснащена современным оборудованием ведущих мировых производителей, а специалисты – квалифицированные врачи с огромным опытом. Хирургическая манипуляция занимает всего лишь 5 минут и совершенно безопасна. Ее проводят при начальной катаракте или даже при ее отсутствии, для корректировки плохого зрения с рефракционной целью.
Современные искусственные хрусталики обладают теми же функциями, что и природные. Американская компания Alcon выпускает ИОЛ AcrySof IQ. Это высококачественная имитация здорового хрусталика, имеющая следующие преимущества:
- снижение оптических аберраций;
- зрение становится комфортным и функциональным при любом освещении;
- предусмотрена естественная и быстрая адаптация к имплантату;
- линзы гидрофобные.
При использовании мультифокальных ИОЛ PanOptix в настоящее время не выявлено случаев осложнений или отторжения имплантата.
Профилактика заболевания
Начальная стадия катаракты не является приговором, современные методики удаления катаракты способны вернуть вам зрение в течение нескольких секунд. Катаракта связана с возрастными изменениями, поэтому избежать ее не удастся никому. Но все же стоит придерживаться врачебных рекомендаций по здоровому образу жизни:
- защищать глаза от сильного и длительного влияния ультрафиолета ношением на улице солнцезащитных очков с соответствующими фильтрами;
- не употреблять спиртное;
- не курить;
- не есть вредные продукты;
- сохранять вес в пределах нормы, если он выше, то применить меры для похудения;
- лечить гипертонию приемом антигипертензивных лекарственных препаратов;
- регулярно посещать офтальмолога.
Последним пунктом лучше не пренебрегать. Только окулист сможет распознать начало заболевания и назначить эффективное лечение. Визит к врачу необходим при воспалениях глаза, а также для регулярного контроля миопии.
Хрусталик представляет собой естественную линзу внутри глаза, расположенную между радужкой и стекловидным телом, она преломляет световые лучи и пропускает их к сетчатке. От природы эта линза имеет прозрачный цвет, но травмы, возрастные изменения, врожденные дефекты могут стать причиной помутнения и уплотнения хрусталика, то есть вызвать катаракту. Данное заболевание может поразить один или сразу оба глаза. Катаракта является очень распространенным заболеванием: по данным ВОЗ, примерно каждый второй человек, потерявший зрение, лишился его из-за этой патологии.
С греческого kataraktes переводится как «водопад». Название подчеркивает суть диагноза: человек видит словно через водопад, пелену или матовое стекло. Помутневший хрусталик хуже пропускает свет, поэтому пациенты начинают хуже видеть. Со временем болезнь может привести к полной слепоте пораженного глаза.
Катаракта является необратимым заболеванием, но, к счастью, развивается она постепенно и этот процесс можно замедлить при помощи грамотно подобранного курса лечения. В зависимости от причины, индивидуальных особенностей организма пациента и используемых медицинских методов процесс развития болезни протекает в среднем 4-15 лет. 70% пациентов теряют зрение в среднем через 10 лет.
Виды катаракты
Врожденная катаракта
Катаракта — один из самых распространенных дефектов зрения у малышей. Почти половина всех офтальмологических заболеваний, развивающихся у плода во время беременности женщины или у ребенка в первый год жизни из-за наличия в анамнезе других патологий, приходится на ее долю. Основная отличительная характеристика патологии, кроме того, что она сопровождает человека с момента рождения, в том, что она практически никогда не прогрессирует.
У детей одинаково часто встречается частичная и полная катаракта, во втором случае помутнение затрагивает весь хрусталик: ребенок рождается слепым, обычно на оба глаза.
Развивается катаракта из-за нарушения внутриутробного формирования организма. Точные причины врожденных аномалий может установить врач, чаще всего встречается:
- генетическая предрасположенность;
- влияние на организм беременной женщины радиации или токсинов, плохая экология;
- курение;
- употребление алкоголя как до, так и во время беременности;
- прием некоторых медикаментов;
- перенесенные вирусные и инфекционные заболевания, преимущественно во время беременности, но в некоторых ситуациях и до нее;
- сахарный диабет;
- неправильное питание;
- недостаток витаминов;
- травмы.
Симптомы заболевания у малышей отличаются от симптомов у взрослых, так как новорожденный не может оценить свое состояние здоровья или сообщить об этом. Родители должны обратиться к врачу, если:
- ребенок косит глазки;
- ребенок ни на чем не фиксирует взгляд;
- ребенок начинает капризничать при ярком свете;
- на глазах ребенка есть пятна;
- глаза малыша часто дергаются;
- зрачок одного глаза отличается по цвету от зрачка другого.
В ряде ситуаций диагноз остается с пациентом до конца жизни, но современные достижения медицины позволяют улучшить состояние больного. Многих родителей интересует, как лечится катаракта в детском возрасте. Есть два метода:
- медикаментозная терапия;
- хирургическое вмешательство.
Обычно именно операция помогает детям избежать пожизненной слепоты, защищает сетчатку глаза и сохраняет аккомодацию глаза. Если у ребенка врожденная катаракта, прием офтальмолога и операцию лучше не откладывать: если ребенок не видит предметы, то сетчатка не развивается, а значит, не будет функционировать даже при замене хрусталика, и полноценное зрение уже не вернется.
Приобретенная катаракта
По статистике, приобретенная или возрастная катаракта есть у каждого шестого человека старше 40 лет, примерно у 50% людей старше 65 лет, у 70% людей старше 75 лет и почти у 100% людей старше 80 лет.
Развивается катаракта из-за естественных процессов старения организма: с возрастом входящие в состав хрусталика глаза белки начинают распадаться, и чем больше их разрушается, тем ниже острота зрения.
К сожалению, даже если пациент защищает сетчатку глаза, регулярно посещает специалиста и соблюдает его рекомендации, заболевания избежать не удается. Но можно отдалить начало развития болезни и замедлить ее течение, чтобы помутневший хрусталик глаза как можно меньше влиял на качество жизни.
Возрастная катаракта начинает развиваться бессимптомно, только регулярная консультация у врача-офтальмолога может помочь в постановке диагноза. Защитите свое здоровье: запишитесь к нам на прием в ближайший салон оптики.
Травматическая катаракта
Удары, контузии, проникающие ранения, воздействие химических веществ и другие факторы могут также вызвать катаракту. Травма органов зрения или головы способна негативно повлиять на хрусталик глаза, из-за чего развиваются различные заболевания пораженного глаза. В группе риска находятся дети и работники производства.
Как правило, катаракта проявляется в течение месяца после травмы. Начинается все со снижения зрения, именно оно и становится поводом обратиться к врачу. Со временем болезнь прогрессирует. Поэтому особенно важно записаться к врачу и пройти диагностику. Ряд мер позволяет остановить распространение заболевания, сохранить аккомодацию глаза, а своевременное лечение катаракты глаза помогает сохранить зрение и избежать инвалидности, если это возможно.
Вторичная осложненная катаракта
Первичная катаракта обычно корректируется оперативным лечением. Но, к сожалению, нельзя гарантировать, что заболевание больше никогда не вернется. Фиброзные изменения задней капсулы хрусталика глаза могут развиться как через несколько месяцев, так и спустя много лет после операции. Развившееся повторно заболевание называют вторичной осложненной катарактой.
Вторичная катаракта развивается по ряду причин, в числе которых:
- прием гормональных или других препаратов;
- нарушение обмена веществ;
- сахарный диабет;
- влияние радиации;
- травмы;
- неправильное питание;
- дефицит витаминов;
- ослабление иммунитета;
- возраст старше 60 лет.
Рекламный блок
Стадии развития катаракты
- Начальная. Начинается помутнение хрусталика, но проходит оно практически бессимптомно: глаза могут чесаться, перед ними могут летать черные «мушки», предметы могут выглядеть слегка желтоватыми, яркий свет может раздражать. Если у пациентов дальнозоркость, она на время может пройти.
- Незрелая катаракта. Образовавшиеся по краям хрусталика помутнения начинают объединяться, появляются новые помутнения в центре. Незрелая катаракта уже ощущается пациентами, поэтому они обращаются к врачу. Эта стадия оптимальна для проведения операции.
- Зрелая катаракта (обычно это полная катаракта). Болезнь развивается в течение 1-3 лет. Весь хрусталик становится мутным и плотным, поэтому пациент теряет зрение и реагирует только на свет. Зрелая катаракта диагностируется невооруженным глазом, так как на этой стадии меняется цвет зрачка. Но для точной диагностики врач использует биомикроскопию — метод позволяет изучить переднюю камеру глаза, так как задние слои рассмотреть уже невозможно. Зрелая катаракта лечится только операционным способом, причем откладывать манипуляцию не стоит. Немедленное хирургическое вмешательство защищает сетчатку глаза, восстанавливает аккомодацию глаза, остроту зрения и здоровье глаз в целом.
- Перезрелая катаракта. Выглядит глаз на этой стадии неэстетично и даже пугающе: зрачок становится совсем светлым, большим, на нем появляются белые пятна. Хрусталик может быть обезвожен, его ядро может опуститься вниз, белковые структуры могут полностью разложиться и раствориться. Перезрелая катаракта выглядит так, словно у человека вообще нет зрачка, поэтому многие пациенты боятся, что лечение не даст результатов. Их страхи обоснованы, но даже на этой стадии есть возможность получить хорошие результаты.
Даже зрелая катаракта — не приговор. На приеме врач изучит переднюю камеру глаза, оценит состояние сетчатки и других тканей, подберет наиболее подходящий метод операции и поможет восстановить зрение и аккомодацию глаза, насколько это реально.
Причины возникновения катаракты
- Возраст. 90% всех пациентов с катарактой — пожилые люди.
- Травма. У 4% пациентов встречается катаракта, вызванная какой-либо травмой. Чтобы избежать неприятного диагноза, при работе на производстве, поездках на мотоцикле и в ряде других случаев используйте шлем, специальные очки, каску или другое приспособление, которое прикрывает лицо и тем самым защищает сетчатку глаза.
- Радиационное облучение. На эту причину приходится порядка 3% больных. При работе в неблагоприятных условиях надо также подобрать средство, которое защищает сетчатку глаза от негативного воздействия.
- Врожденные патологии. В 3% случаев у пациентов диагностируется врожденная катаракта. Прием врача не стоит откладывать на потом. Офтальмолог определит тяжесть заболевания и даст рекомендации по лечению независимо от причины врожденных аномалий.
Развитие заболевания не зависит от пола, образа жизни человека и других факторов. Хотя ряд пациентов полагает, что постоянное чтение, работа за компьютером или просмотр телевизора могут спровоцировать катаракту одного глаза или обоих. Именно поэтому мы не рекомендуем постоянно напрягать глаза: обязательно давайте им отдых, чтобы сохранить аккомодацию глаза и избежать других заболеваний, например, снижения зрения, развития синдрома сухого глаза, нервного тика и др.
Выделяют и факторы, которые также влияют на появление патологии. Так, встречается катаракта у пациентов с нарушенным обменом веществ, сахарным диабетом, авитаминозом, заболеваниями глаз. Развитие катаракты могут спровоцировать курение, прием алкоголя, плохая экологическая обстановка.
Симптомы катаракты
Хрусталик глаза расположен за радужкой. Его задача — фокусировать получаемое изображение на сетчатке. Когда он мутнеет и перестает выполнять эту задачу, это проявляется разными симптомами:
- Снижается острота зрения. Главным образом катаракта проявляется ухудшением зрения, в первую очередь ночного, также пациенты отмечают, что контуры предметов начинают двоиться или искажаться. Ситуация практически не корректируется ни при помощи очков, ни при помощи контактных линз: даже если получится подобрать подходящие методы коррекции, через какое-то время придется их поменять. К моменту, когда у пациента развивается зрелая катаракта, зрение снижается значительно.
- Меняется цветовое восприятие. В отличие от дальтоников, сами цвета пациенты продолжают различать, как и раньше. Но их яркость снижается: все кажется более тусклым, словно в тумане.
- Глаза начинают чувствительно реагировать на свет. Глаза могут слезиться, болеть, появляется желание щуриться от солнца, может появиться острая необходимость в ярком освещении, особенно при чтении, работе за компьютером или в других ситуациях, когда необходимо концентрироваться.
- Вокруг источников света пациенты начинают видеть различные блики, круги и др.
- Цвет зрачков меняется. Зрелая катаракта характеризуется белым, серым или светло-серым цветом зрачков.
Данные симптомы катаракты характерны и для других заболеваний, поэтому не стоит заниматься самодиагностикой — при первых же тревожных признаках нужно показаться врачу. Только грамотный специалист поставит правильный диагноз и подберет адекватное лечение катаракты глаза, которое защищает сетчатку глаза и сохраняет здоровье других тканей.
Диагностика катаракты
Регулярная диагностика заболеваний глаза — проверка остроты зрения, полей зрения, оценка состояния глазного дна, измерение внутриглазного давления, биомикроскопия глаза и др. — позволяет поставить или исключить неприятный диагноз. Обычно офтальмолог ограничивается классическими методами и не прибегает к специальным техникам. Более тщательная диагностика необходима только в том случае, когда пациент готовится к операции. Тогда врач должен оценить состояние тканей внутри глаза.
Офтальмологи рекомендуют: не откладывайте визит к врачу, запишитесь на прием, если вас что-то беспокоит, и не забывайте про плановые проверки. Эта простая профилактика защищает сетчатку глаза, позволяет определить причину снижения зрения и восстановить его остроту.
Осложнения при поздней диагностике
На первых стадиях заболевание может протекать без видимых симптомов: все изменения обычно происходят на периферии хрусталика, а оптическая зона остается нетронутой. Только ранняя диагностика позволяет поставить верный диагноз и увидеть, как протекают биохимические процессы, не разрушаются ли входящие в состав хрусталика белки.
Через какое-то время помутнения переходят и на центральную часть. Именно на этой стадии пациенты чаще всего обращаются к врачу. Но некоторые игнорируют симптомы и обращаются только тогда, когда зрачок меняет цвет, зрение снижается значительно.
Чем грозит поздняя диагностика?
- Слепота. Глазной нерв, передающий сигналы в мозг, может перестать функционировать, и пациент ослепнет.
- Вывих хрусталика. Он может оторваться от удерживающей его связки или сместиться со своего места.
- Глаукома. Мутный и плотный хрусталик повышает внутриглазное давление.
- Факолитический иридоциклит. Воспаляется радужная оболочка глаза, глаза краснеют, болят.
- Обскурационная амблиопия. Сетчатка перестает функционировать и реагировать на свет, яркие цвета и др.
Регулярная диагностика позволяет обнаружить заболевание на начальных стадиях и своевременно принять меры, чтобы снизить негативные последствия болезни. Лучше посетить специалиста и получить диагноз «здоров», чем пропустить визит к врачу из-за отсутствия жалоб. Не стоит ждать, когда проявятся симптомы заболевания.
Лечение катаракты
Катаракта характеризуется частичным помутнением вещества хрусталика глаза и, к сожалению, несмотря на ряд профилактических мер, нельзя наверняка защититься от этого заболевания, как и нельзя обратить этот процесс. Но медицинские процедуры позволяют замедлить его развитие, полностью вылечиться и восстановить зрение.
К наиболее популярным методам относятся медикаментозная терапия (капли) и факоэмульсификация катаракты (микрохирургическая операция по удалению хрусталика из пораженного глаза и последующей установкой интраокулярной линзы).
Медикаментозная терапия
На ранних стадиях заболевания врач может рекомендовать пациентам капли. Они благотворно влияют на обмен веществ в тканях, благодаря чему замедляют развитие болезни. Но ни одни лекарственные препараты не способны предотвратить или победить патологию полностью и избежать хирургического вмешательства.
Медицинские специалисты напоминают: все капли, мази или другие средства нужно покупать только в тех случаях, когда их выписал врач. Выбирать препараты самостоятельно, опираясь только на рекламу или рекомендации знакомых, ни в коем случае нельзя, так как это чревато осложнениями на один или оба глаза.
Установка интраокулярной линзы
Установка мультифокальной интраокулярной линзы — хирургическое лечение катаракты, подразумевающее замену хрусталика. Методика прекрасно защищает сетчатку глаза.
Манипуляция является малоинвазивной: в ходе операции врач делает микроскопический разрез и через него меняет естественный орган на искусственную линзу (в ее состав входит акрилат или силикон). При отсутствии осложнений пациенту не приходится ложиться в дневной стационар или больницу, вся процедура проходит амбулаторно, без наркоза (используется капельная анестезия, воздействующая только на область операции) и длится в среднем 20 минут. Она легко переносится пациентами, не влияет на общее состояние здоровья, в частности, на сердечно-сосудистую систему, поэтому подходит людям разного возраста. Впечатляет и показатель успешных операций, он стремится к 100%. После операции пациент может практически сразу вернуться к привычному образу жизни, ограничения минимальны и носят временный характер.
К сожалению, даже успешная операция не защищает сетчатку глаза навсегда и не дает пожизненный результат. Через какое-то время (от нескольких месяцев до нескольких лет) после удаления катаракты можно вновь столкнуться с частичным помутнением вещества хрусталика глаза — причина в том, что сам хрусталик покрыт специальной капсулой, при удалении катаракты эту капсулу сохраняют и помещают в нее искусственный хрусталик. Как раз на этой капсуле может развиться вторичная осложненная катаракта. Современные методы позволяют справиться и с этой патологией: лазерные технологии за несколько минут возвращают глазам здоровье. Процедура безболезненная и также проводится амбулаторно.
Современная мультифокальная интраокулярная линза имеет множество преимуществ:
- специальный желтый фильтр защищает сетчатку глаза от ультрафиолетового излучения;
- асферический компонент обеспечивает четкое зрение в любое время суток и при любом освещении;
- несколько оптических фокусов, имеющихся в мультифокальных линзах, обеспечивают четкое зрение независимо от того, смотрит ли пациент вдаль или работает с близлежащими предметами, то есть искусственное изделие берет на себя аккомодацию глаза.
В настоящее время медицина продвинулась достаточно далеко, поэтому лечение катаракты глаза дает хорошие результаты на любой стадии болезни. Современный искусственный хрусталик по своим свойствам близок к естественному, он полностью берет на себя его функции и защищает сетчатку глаза, благодаря чему эффект хирургического лечения просто поражает: зрение восстанавливается, необходимость в очках или контактных линзах отпадает.
Противопоказания к оперативному лечению
Операция защищает сетчатку глаза и другие ткани, но в некоторых случаях от нее придется отказаться или отложить на время. Противопоказаниями являются:
- Инфекционные болезни глаз (конъюнктивит, блефарит и др.). Их наличие обычно не сказывается на течении самой операции, но вызывает осложнения после нее. Если внутрь глаза попадет инфекция, последствия могут быть самыми печальными. Поэтому в первую очередь врач подбирает методы лечения инфекционных заболеваний, а только потом удаляет катаракту.
- Глаукома. Повышенное внутриглазное давление может привести к осложнениям, одно из них — кровотечение, вызывающее гибель глаза. Как и в случае с инфекциями, перед операцией нужно вылечить глаукому и только потом восстанавливать зрение.
- Беременность и период грудного вскармливания. Даже малоинвазивные операции во время беременности и грудного вскармливания лучше не проводить. Организм женщины испытывает достаточно серьезный стресс, также роль играет и изменение гормонального уровня, поэтому результат операции в этот период предсказать заранее сложнее. И, конечно, не стоит забывать о рисках для плода.
Послеоперационный период
Современная медицина позволяет свести осложнения после хирургического вмешательства к минимуму, но не позволяет исключить их полностью. Поэтому в некоторых ситуациях глаза могут отекать, пациенты жалуются на воспаление, рост внутриглазного давления. Справиться помогают антибиотики и противовоспалительные лекарственные средства. Их врач может назначить и при наличии осложнений, и для их профилактики, если есть риски.
Обычно при выписке врач:
- Подбирает капли. Капать в глаза нужно около двух месяцев — воздействие капель защищает сетчатку глаза, ускоряет процессы регенерации, успокаивает, восстанавливает аккомодацию глаза и др.
- Контролирует динамику выздоровления. Регулярные визиты к врачу необходимы, чтобы он оценил состояние здоровья пациента и при необходимости скорректировал программу реабилитации.
- Подбирает защитную повязку. Она нужна, чтобы внутрь глаза не попала вода, пыль, элементы, содержащиеся в выхлопных газах, грязном воздухе и др. Также повязка хорошо защищает сетчатку глаза и другие ткани от инфекции и УФ-лучей: влияние на глаза ультрафиолетового излучения вредит не меньше, чем дым.
После операции в течение месяца нельзя тереть, чесать, давить на глаз, спать на прооперированном боку, ходить в баню, бассейн, сауну, заниматься спортом, принимать алкоголь, пользоваться косметикой, читать и работать с документами. Принимать душ или мыть голову запрещается в течение нескольких дней. Когда врач разрешит мыть голову, делать это надо с закрытыми глазами, а после процедуры необходимо закапать в глаза капли, которые заранее подобрал врач, — такая простая манипуляция защищает сетчатку глаза и другие ткани. В солнечную погоду независимо от времени года надо носить качественные солнцезащитные очки с УФ-фильтром — он защищает сетчатку глаза от вредного излучения.
Профилактика
Полностью избежать заболевания глаз невозможно, но есть способы, позволяющие защититься, отсрочить болезнь или облегчить и замедлить ее течение.
- Носите солнцезащитные очки. Влияние на глаза ультрафиолетового излучения огромно, поэтому так важно сократить его. Но не экономьте на своем здоровье, не покупайте дешевые некачественные солнцезащитные очки, так как они не берегут глаза, а только затемняют окружающие предметы, чтобы не приходилось щуриться. Что же касается УФ-лучей, они продолжают поступать сквозь очки и наносить урон зрению. Хорошо защищает сетчатку глаза продукция, представленная на нашем сайте. Нам важно, чтобы вы стильно выглядели и оставались здоровыми в любой ситуации. Помните: носить солнцезащитные очки нужно не только на солнце. Блики от воды и от снега также негативно влияют на глаза.
- Откажитесь от курения, в том числе пассивного. Вещества, содержащиеся в сигаретах и в дыме, ускоряют процессы старения организма в целом и хрусталика в частности. А так как возраст — одна из основных причин развития патологии, то курение провоцирует ее появление. Здоровый образ жизни положительно сказывается на здоровье и защищает сетчатку глаза.
- Следите за своим здоровьем. Эндокринные заболевания, травмы, работа в неблагоприятных условиях и др. — причины, по которым развивается возрастная катаракта. Поэтому не стоит запускать свое здоровье. При наличии хронических патологий необходимо регулярно проверяться у врача.
- Принимайте витамины. Часто катаракта развивается у людей с ослабленным иммунитетом и авитаминозом. Стремитесь избегать этих состояний. Обсудите с врачом, какие витамины лучше принимать. Возможно, он сможет подобрать вам комплекс, который не только укрепляет весь организм, но и защищает сетчатку глаза.
- Не занимайтесь самолечением. Даже если на препарате или в рекламе написано, что средство защищает сетчатку глаза, покупать его без рекомендаций врача нельзя.
- Посещайте врача, если долго принимаете различные препараты. Не забывайте регулярно сдавать анализы и отслеживать важные показатели жизни и здоровья.
- Правильно питайтесь. Прекрасной мерой профилактики катаракты является правильное питание. Жирные, острые, жареные продукты желательно свести к минимуму. А фруктов, свежих и тушеных овощей в рационе должно быть как можно больше. Стоит добавить в него и красную рыбу, она положительно влияет на зрение и в совокупности с другими продуктами и здоровым образом жизни также защищает сетчатку глаза.
Рекламный блок
Единственным эффективным методом избавления от данной патологии, признано хирургическое лечение, правда, на начальных стадиях заболевания можно получить неплохой эффект от применения консервативных методов.
Лекарственные средства при катаракте
В большинстве случаев, чтобы замедлить процесс помутнения хрусталика, специалисты назначают медикаментозные препараты в виде растворов глазных капель. Их применяют местно (закапывают в глаз), но для усиления лечебного эффекта, рекомендуется также принимать и пероральные средства.
Среди наиболее распространенных растворов, рекомендуемых для лечения катаракты, стоит отметить следующие:
- Вицеин – комбинированное средство, включающее цистеин, глутаминовую кислоту, натриевую соль аденозинтрифосфорной кислоты, калий йодид, тиамина бромид, никотиновую кислоту, кальций хлорид и магния хлорид. Его применяют ежедневно, внося по две капли. Длительность такой терапии, должна составляет 1 год.
- Квинакс – раствор с антиоксидантным действием, защищающий глаза от пагубного воздействия свободных радикалов. Вместе с тем, данные капли способствуют активации протеолитических ферментов, которые растворяют непрозрачные белковые соединения в хрусталике, восстанавливая его прозрачность.
- Тауфон – капли, на основе таурина. Данное соединение активирует регенерацию и репарацию глазных тканей, улучшает метаболические процессы, способствует стабилизации клеточных мембран, помогает восстановлению нормального электролитного состава клеточной цитоплазмы, нормализует обменные процессы. «Тауфон» активно применяется при дистрофиях тканей глаза, включая и катаракту.
- Офтан Катахром – офтальмологический препарат, содержащий цитохром С, никотинамид и аденозин, а также некоторые другие соединения, проявляющие комплексное антиоксидантное действие со стимуляцией обменных реакций в клетках хрусталика, для улучшения его трофики. Данный раствор, кроме того, ингибирует помутнения в прозрачных структурах глаз, восстанавливает помутневшие уже клетки, улучшает кровообращение в глазных тканях, снимает воспаление.
- Вита-Йодурол – капли, улучшающие метаболические процессы в хрусталике и его питание, что является отличной профилактикой скопления в нем белковых отложений.
В клинической практике безоперационное лечение катаракты также предусматривает применение растворов, включающих рибофлавин, метилурацил, инсулин, аденозинтрифосфорную кислоту, кальций, магний, калий. Восстановлению эпителиальных клеток хрусталика способен помочь и водный раствор цинка, который нужно закапывать в пораженный катарактой глаз.
Когда речь идет о пероральных препаратах, особенно часто назначают доказавший свою эффективность «Лютеин-комплекс» с высоким содержанием экстракта черники, таурина и лютеина. Препарат также обладает серьезным антиоксидантным действием, улучшает микроциркуляцию в глазных тканях глаза, замедляет их возрастные изменения.
Похожий фармакологический эффект отмечен и у таблеток «Виталюкс Плюс», а также у «Окувайт Лютеин». Эти препараты тоже назначаются при катаракте с целью замедления процесса помутнения хрусталика глаза.
Можно ли вылечить катаракту без операции (видео)

Важная информация по теме: стоимость удаления катаракты
Приборы при катаракте
Применение специальных медицинских устройств при безоперационном лечении катаракты способствует улучшению функционального состояния органа зрения. Среди них стоит отметить очки Сидоренко. Их лечебное действие обусловлено применением мягкого вакуумного массажа.
Что собой представляет данный прибор? Это инновационная разработка, внешне напоминающая очки для пловцов. Правда вместо привычных стекол, устройство снабжено специальными минибарокамерами, с помощью которых на глаза воздействуют низкоинтенсивным вакуумным давлением, имеющим частоту 3-4 Гц, с диапазоном 0,05 — 0,1 атм.
Терапевтическим эффектом от регулярного применения таких очков, является активизация обменных процессов и улучшение кровообращения органа зрения, уменьшение венозного застоя. Месте с тем, их применение стимулирует выработку нуклеопротеидов и белков, способствует активизации ферментов и улучшению утилизации глюкозы, помогает насыщению глазных тканей кислородом. Учитывая все вышеперечисленное, очки Сидоренко рекомендованы к использованию в случае начальных стадий катаракты, с целью замедления развития дистрофических процессов.
Необходимо упомянуть, что подобное лечение, должно проводиться с осторожностью, у пациентов с гипотонией, туберкулезом, сахарным диабетом, инфарктом и инсультом. К абсолютным противопоказаниям применения очков Сидоренко относятся злокачественные новообразования глаз, отслойка сетчатки, тяжелые психические нарушения, невротические состояния и беременность.
На начальных стадиях помутнения хрусталика также могут назначаться очки Панкова. Это прибор, генерирующий световые импульсы посредством специальных светодиодных излучателей. Их применение заставляет ритмично сокращаться мышцы глаз, вследствие рефлекторного сужения и расширения зрачком под влиянием световых волн. Это улучшает лимфодренаж и отток внутриглазной влаги, активирует кровообращение и питание хрусталика, как и прочих структур глаза. Чтобы получить максимальный терапевтический эффект, рекомендуется одновременное применение устройства и глазных капель с комплексом витаминов и минералов.
Достижение стойких положительных результатов требует длительного регулярного оздоровления. Сеансы нельзя прерывать больше, чем на три дня. При первом использовании очков Панкова, продолжительность воздействия прибора, лучше ограничить только 3-мя минутами, в дальнейшем, максимальная продолжительность сеанса, должна составлять не более 15 минут ежедневно. Обычно, для курса лечения, достаточно 15 сеансов. Курсы такой терапии можно повторять каждый месяц.
Даже при том, что применение всех вышеупомянутых средств и методик имеет определенную эффективность, помутнение хрусталика — процесс необратимый.
Полностью вылечить катаракту терапевтическими методами, к сожалению, невозможно. Подобное лечение может способствовать только замедлению ее развития. Чтобы избавиться от патологии навсегда, стоит решиться на хирургическую операцию. Сегодня в хирургии катаракты существует несколько операционных техник, но все они преследуют цель удаления помутневшего хрусталика и замены его искусственным. Только так, зрение будет полностью восстановлено.
Стоит помнить, что такие симптомы, как снижение остроты зрения, его затуманивание, двоение в глазах, плохое зрение в темноте и сумерках, нарушение цветовосприятия, могут быть предвестниками развития катаракты. При появлении их, необходимо сразу обратиться к врачу. При своевременной тщательной диагностике с последующим проведением соответствующего лечения, нередко удается затормозить развитие патологического процесса и надолго забыть о необходимости операции.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В МГК имплантируются различные виды колец и сегментов при кератоконусе. Уточнить стоимость различных имлантатов и их установки, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Катаракта: причины, симптомы, лечение, профилактика
Причины
Классификация
Симптомы
Осложнения
Диагностика
Лечение
Профилактика
Катаракта – это заболевание, характеризующееся помутнением хрусталика глаза. Может быть врожденным или приобретенным, чаще развивается в пожилом возрасте. Основным симптомом патологии считается постепенное снижение зрения вплоть до слепоты.
Медикаментозное лечение малоэффективно. По показаниям проводится операция, заключающаяся в удалении мутного хрусталика с последующей его заменой на интраокулярную линзу.
Причины катаракты
Хрусталик представляет собой природную линзу, пропускающую лучи света. За счет неосознанного напряжения или расслабления аккомодационных мышц можно изменять его кривизну. Это позволяет фокусировать изображение строго на сетчатке, независимо от удаленности рассматриваемого объекта.
Помутнение хрусталика происходит при нарушении обмена веществ в нем, в частности, при усиленном образовании свободных радикалов и процессе перекисного окисления липидов.
Способствовать расстройствам метаболизма в тканях глаза могут следующие факторы:
- сахарный диабет;
- ревматоидные болезни;
- гормональный дисбаланс;
- хронические болезни легких;
- повышение артериального давления, ухудшение мозгового кровотока;
- дефицит естественных антиоксидантов, в том числе и с возрастом;
- травмы, ожоги, тяжелые воспалительные процессы в тканях глаза;
- инфекционные заболевания с тяжелым течением;
- действие ионизирующего, рентгеновского, ультрафиолетового излучений;
- недостаточное поступление витаминов с пищей;
- курение, злоупотребление алкоголем;
- отравление тяжелыми металлами, нафталином, спорыньей;
- прием препаратов, содержащих кортикостероидные гормоны.
Причиной врожденной катаракты становятся тяжелые инфекционные заболевания и интоксикации женщины во время беременности, когда происходила закладка оптических структур глазного яблока у плода. Помутнением хрусталика сопровождается также ряд наследственных синдромов и пороков развития, резус-конфликт матери и ребенка. Нередко оно встречается среди детей, мамы которых перенесли грипп, краснуху, корь, обострение герпетической инфекции или токсоплазмоз, страдали гипопаратиреозом, принимали препараты на основе стероидных гормонов.
Классификация катаракты
По времени развития катаракта может быть врожденной и приобретенной. Последняя, в соответствии с причиной ее возникновения, подразделяется на старческую, посттравматическую, лучевую, токсическую, осложненную и сопутствующую общему заболеванию. Также встречается вторичная форма заболевания, развивающаяся после оперативного лечения и имплантации заднекамерной интраокулярной линзы.
По характеру, расположению и форме помутнений в хрусталике различают следующие виды катаракты:
- передняя и задняя полярная;
- веретенообразная;
- ядерная;
- зонулярная;
- корковая;
- задняя субкапсулярная;
- тотальная.
Симптомы катаракты
Врожденная катаракта у детей сложнее поддается диагностике, так как новорожденный не может пожаловаться на снижение зрения. Заподозрить ее можно по косвенным признакам, когда малыш в возрасте старше двух месяцев не следит за игрушками, не реагирует на лица родителей. Выраженное помутнение хрусталика заметно невооруженным взглядом – оно окрашивает зрачок полностью или частично в белый цвет. Менее тяжелые, а также односторонние случаи патологии нередко становятся случайной находкой во время планового осмотра ребенка врачом-офтальмологом.
Приобретенная форма болезни характеризуется постепенным снижением зрения вдаль. Пациенты с симптомами катаракты отмечают туман перед глазами, ощущение, что они смотрят через стену падающей воды или запотелое стекло. Возникает двоение и искажение предметов. Могут появляться мушки, а вокруг ярких источников света – ореолы, в сумерках теряется контрастность. Характерен также сдвиг в сторону миопии, при этом некоторые люди, пользующиеся очками для чтения, могут даже отметить улучшение зрения вблизи. По мере прогрессирования патологии наступает слепота, а на черном зрачке появляется белесый или желтоватый оттенок.
Старческая катаракта протекает в несколько стадий:
- Начальная катаракта. Происходит оводнение хрусталика. В корковых слоях вне оптической зоны появляются участки скопления жидкости, как правило, не приводящие к снижению зрения.
- Незрелая катаракта. Помутнение хрусталика прогрессирует, затрагивая все большую площадь оптической линзы, однако местами еще остаются нетронутые патологическим процессом прозрачные участки. Зрение заметно снижено.
- Зрелая катаракта. Хрусталик диффузно-мутный во всех слоях. Человек видит не больше второй строки таблицы для проверки зрения, а порой и вовсе может лишь сосчитать пальцы у лица или почувствовать свет фонарика. Зрачок становится однотонно белым или серым.
- Перезрелая. Наступает не всегда. Хрусталик напоминает мешочек с мутной жидкостью внутри, на дне которого свободно лежит ядро. Пораженный глаз полностью слепнет.
Признаком вторичной катаракты также становится снижение зрения, но развивается заболевание исключительно на уже прооперированном глазу с имплантированной интраокулярной линзой. Формирование помутнений связано с иммунными процессами, прогрессирующим делением клеток оставшейся задней капсулы удаленного хрусталика.
Осложнения катаракты
Перезрелой или морганиевой катаракте может сопутствовать вторичная глаукома из-за набухания хрусталика и закрытия путей циркуляции жидкости внутри глаза. Помутнение оптических сред вызывает снижение зрения вплоть до слепоты, что сопровождается потерей трудоспособности, а порой становится и причиной инвалидизации пациента. Врожденная форма болезни без своевременного лечения приводит к развитию амблиопии и слабовидения у ребенка. При таком раннем развитии катаракты даже успешное удаление потерявшего прозрачность хрусталика не позволяет больному обрести ясный взгляд, так как зрительная система функционально остается несформированной.
Диагностика катаракты
Диагноз выставляется офтальмологом на основании результатов проверки остроты зрения и осмотра глаза на щелевой лампе. Последняя представляет собой микроскоп с ярким источником света. На таком оборудовании помутнения хрусталика при катаракте заметны уже на начальной стадии. Их характер также помогает судить о возможных причинах патологии.
Чтобы выявить сопутствующие заболевания глаза, проводятся и другие исследования:
- определение преломляющей способности оптических сред на авторефрактометре или методом скиаскопии;
- тонометрия;
- периметрия;
- цветовое тестирование;
- офтальмоскопия глазного дна.
Выраженное или тотальное помутнение хрусталика, при котором глубже лежащие среды не визуализируются, служит показанием к ультразвуковому исследованию глазного яблока. Для оценки функциональных способностей сетчатки, зрительного нерва и корковых отделов зрительного анализатора применяются электрофизиологические методы.
При подозрении на иммунологическую несовместимость матери и плода, а также в случае наличия других оснований предполагать нарушение внутриутробного развития проводится гинекологическое УЗИ по срокам гестации. Резус-фактор ребенка уточняется лабораторно. Для прогнозирования резус-конфликта и гемофилии проводится также исследование беременной на наличие гена RHD плода в крови. По показаниям выполняется обследование новорожденных для обнаружения наследственных болезней обмена веществ.
С целью выявления предрасполагающих факторов и прогнозирования темпов прогрессирования катаракты у взрослых диагностика может включать дополнительные исследования. В их числе ЭКГ, ЭхоКГ, расчет скорости клубочковой фильтрации почек, определение запаса микроэлементов в организме, анализ крови на содержание в ней глюкозы, гормонов, неорганических веществ, электролитов, витаминов.
Лечение катаракты
При выборе тактики лечения катаракты врач основывается на остроте зрения. В случае начальной стадии при незначительных помутнениях хрусталика требуются лишь ежегодное наблюдение офтальмолога и изменение образа жизни. Последнее предполагает более внимательное отношение к своему рациону, отказ от вредных привычек, контроль за течением сопутствующих заболеваний, особенно сахарного диабета. Эффективных медикаментозных методов терапии рассматриваемой патологии не разработано. Тем не менее пациенту могут быть рекомендованы витаминные капли и таблетки, которые улучшают обменные процессы в тканях глаза, замедляя развитие помутнений.
Операция при катаракте предполагает замену пораженного хрусталика на искусственную интраокулярную линзу. Факоэмульсификация – это высокотехнологичное, безболезненное хирургическое вмешательство. Показанием к ней служит выраженное снижение зрения, когда даже в очках пациент не может прочитать ниже шестой строчки таблицы с буквами.
Проводится оперативное лечение под местной анестезией. Вся процедура занимает около получаса. Пациента укладывают на стол, веки фиксируют, чтобы он не мог моргать. С помощью ультразвука или лазера помутневший хрусталик делят на несколько частей, которые удаляют через настолько малый разрез, что для его заживления обычно не требуется накладывания швов. Через него же на место «родного» хрусталика устанавливают индивидуально подобранную интраокулярную линзу (ИОЛ), обеспечивающую четкое зрение.
В первые дни после имплантации ИОЛ возможен отек роговицы. Это естественная реакция тканей глаза на действие ультразвука и манипуляции врача. Воспаление глаза или смещение хрусталика связано обычно с несоблюдением пациентом предписаний врача. После оперативного лечения катаракты обязательно назначаются капли от инфекции, противовоспалительные и заживляющие препараты. В течение месяца нельзя работать в наклон, подвергаться тряске, поднимать тяжести.
Нежелательно надолго откладывать хирургическое вмешательство, так как значительно помутневший и плотный хрусталик технически сложнее и дольше дробить, из-за этого послеоперационный отек может сходить более длительное время. У детей катаракту желательно оперировать в первые месяцы жизни, чтобы зрительная система могла развиваться правильно и не возникло амблиопии. Однако проведение удаления хрусталика в этом возрасте осложнено необходимостью применения общего наркоза и сложностью расчета ИОЛ, обусловленной последующим ростом глазного яблока.
Профилактика катаракты
Во время беременности женщине рекомендуется регулярно наблюдаться у гинеколога, ограничить контакт с людьми, имеющими признаки инфекционных заболеваний, следить за качеством потребляемых продуктов. С целью профилактики развития приобретенной катаракты следует вести здоровый образ жизни, правильно питаться, своевременно лечить соматические патологии.
офтальмохирург, руководитель направления «Офтальмология», ДМН
опыт работы 26 лет
отзывы оставить отзыв
Клиника
м. Сухаревская
Записаться на прием
Отзывы
Алексей
11.07.2021 23:58:53
Выражаю огромную благодарность Гусеву Юрию Александровичу за проведенную операцию по замене хрусталиков. Проблем со зрением было много: астигматизм, катаракта, близорукость, но после операции зрение полностью восстановилось и
теперь очки совсем не ношу. Большое спасибо за профессионализм и внимание к пациентам!
Вмктория
09.07.2020 18:09:43
Хотела выразить огромную благодарность врачу! В наше время очень сложно встретить хорошего врача, и мне повезло! Юрий Александрович — доктор с большой буквы!
Пройдя все исчадия ада у многих других врачей с моим диагнозом, и начавшимися осложнениями от неправильно назначенного лечения, стало понятно, что надо дальше искать хорошего врача. Мне повезло! Я нашла врача от Бога! Я пришла к Юрию Александровичу с диагнозом — химический ожёг глаза 2 степени уже в запущенном состоянии. Глаз «окаменел», потеря зрения и обширная эрозия. Доктор внимательно всё выслушал, продиагностировал, не пытался мне навязать ничего лишнего. Очень корректный, знающий, как помочь в данном заболевании. Назначил мне лечение. Оно очень сильно отличалось от предыдущего. Через день после приёма у меня наступило улучшение (даже я бы сказала огромный прогресс), которого не было от предыдущих лечащих врачей за месяц. На данный момент идёт 5-й день моего лечения, и с каждым днём мне всё лучше и лучше! Могу сказать со 100% уверенностью, что этому доктору можно довериться. Он не навредит вашему здоровью. Юрий Александрович отличный специалист, и как человек замечательный, и очень деликатный. Я очень благодарна ему за поэтапное возвращение к нормальной жизни !
Евгений Степанов
25.07.2021 09:53:31
Выражаю благодарность за проведенную операцию по замене хрусталиков на глазах при катаракте. Операции проведены профессионально. Зрение стало отличное, даже не верится что могу видеть все так четко и ярко, т.к. ухудшение длилось несколько лет.
Юрий Александрович профессионал своего дела!
Рекомендую его всем у кого проблемы с глазами.
Юрий Александрович прооперировал мне оба глаза:(высокая степень близорукости +катаракта) Огромное спасибо профессору за профессионализм!!! За внимание и отзывчивость!!! За яркие краски лета, которые я теперь вижу !!!Благодарю коллег. Юрия Александровича. за добрые слова и веру в результат! С уважением Марченкова И.
Ларчикова Нина Ивановна
14.01.2022 16:19:13
Юрий Александрович прооперировал мне в декабре 2021 года оба глаза (замена хрусталика из-за катаракты). Огромное спасибо профессору и его коллегам за профессионализм, внимание и отзывчивость! Теперь за компьютером я работаю без очков, а печатный текст вижу очень хорошо, все цвета стали более яркими. Очень рада и довольна, что обратилась к Ю.А. Гусеву. С уважением, Ларчикова Н.И.
Светличная Елена
30.03.2022 08:29:24
Спасибо большое волшебнику Юрий Александровичу — мановением руки свершил чудо — из потемок в свет!!!
Прекрасный врач, чуткий, внимательный, выбрал оптимальный вариант исправления моего очень плохого зрения.
Татьяна
18.07.2021 15:38:08
От всей души благодарю мед.персонал офтальмологического отделения Поликлиника. ру на Сухаревской и лично профессора Юрия Александровича Гусева за индивидуальный подход к моей проблеме и проведенную на высшем уровне операцию по замене хрусталиков. Диагноз — осложненная катаракта, миопия высокой степени. Почти год смотрела на мир одним глазом, побывала не в одной клинике. Очень страшно было решиться на операцию . К Юрию Александровичу я пришла уже подготовленная , зная почти всё о своей проблеме и изучив мнения других специалистов. Поэтому с первых же слов я смогла оценить его профессиональный уровень. В силу своей профессии мне нужно было видеть без очков на определенном расстоянии. Юрий Александрович блестяще справился с поставленной задачей, и результат превзошёл все мои ожидания. Теперь я могу обходиться без очков . Обойдя несколько клиник и услышав другие прогнозы от специалистов, не думала, что такое вообще будет возможно ! В течении всего времени лечения Юрий Александрович всегда был на связи и оказывал моральную поддержку , за что ему отдельное «спасибо».
Желаю всем здоровья и удачи.
Не бойтесь менять жизнь к лучшему !
Услуги
- Название
- Прием (осмотр, консультация) врача-офтальмолога первичный2850
- Прием (осмотр, консультация) врача-офтальмолога повторный1900
- Прием врача-офтальмолога доктора медицинских наук, профессора, эксперта5000
Статьи о здоровье
Другие специалисты
Катаракта
Катаракта – патология органа зрения, характеризующаяся частичным или тотальным помутнением хрусталика, который находится между стекловидным телом и радужкой глаза. Хрусталик выполняет роль анатомической линзы, его главная задача – преломление лучей с их последующим проецированием на сетчатку. Если хрусталик мутнеет, нарушается естественный процесс преломления лучей, из-за чего снижается острота зрения или человек вовсе слепнет.
Причины развития катаракты
В медицинской практике существует определенная градация возникновения катаракты, возглавляют зону риска следующие группы людей:
- 90% — лица преклонного возраста (возрастная патология);
- 4% — развитие катаракты после получения травмы глаза или головы (травматическая);
- 3% — люди, которые подверглись облучению (лучевой тип патологии);
- 3% — новорожденные с неблагоприятной наследственностью или внутриутробными нарушениями развития (врожденная).
Исходя из классификации и согласно статистике, обычно катаракта считается болезнью пожилых людей. Однако существует ряд факторов, способствующих развитию заболевания:
- расстройства со стороны эндокринной системы (сахарный диабет, нарушения метаболизма);
- отдельные формы авитаминоза;определенные патологии органа зрения;
- прием определенных медикаментов в течение длительного времени.
Помутнение хрусталика у пожилых людей
Согласно статистическим данным, представленным ВОЗ, порядка 70% всех случаев возникновения возрастной катаракты приходится на возраст старше 70 лет. Это значит, что чем старее становится человек, тем выше вероятность помутнения хрусталика.
Несмотря на эти данные, катаракта – болезнь не только пожилой категории людей. Заболевание развивается не из-за факта старения, а по причине изменений, которые происходят в организме с возрастом. Некоторые из этих изменений вполне могут наступить и в 40-50 лет, все зависит от индивидуальных особенностей организма каждого человека, а также генетических факторов.
В преклонном возрасте основной причиной развития патологии принято считать изменения, которые происходят в хрусталике на биохимическом уровне. Этот процесс расценивается медиками как естественный, то есть развитию катаракты в определенной степени подвержен каждый человек.
Какова природа катаракты?
Чтобы в полной мере осознать механизм развития болезни, важно понять, что в биохимическом составе хрусталика присутствуют белковые соединения. Они имеют определенных физические, химические и биологические свойства, баланс которых обеспечивает кристальную прозрачность хрусталика.
С возрастом в организме происходят изменения, сопровождающиеся процессом денатурации белковых соединений. При этом белки утрачивают свои исходные свойства из-за молекулярных перестроек. Белковое соединение в хрусталике, подвергаясь этим изменениям, темнеет на манер яичного белка в процессе варки, этот биологический процесс необратим.
Признаки катаракты
Главный и наиболее распространенный клинический признак катаракты выражается в зрительном дефекте, который характеризуют как пелена перед глазами. Этот симптом напрямую указывает на помутнение хрусталика, он сопровождается снижение остроты зрения. Большинство пациентов описывают этот признак, как будто они смотрят на мир сквозь запотевшее стекло, туманную пелену. Нередко пациент долгое время не замечает, что зрение стало хуже, так как глаз, который видит лучше, компенсирует разницу в зрении. Для самодиагностики врачи рекомендуют поочередно закрывать глаза и проверять зрение отдельно каждым глазом.
К числу прочих симптомов катаракты врачи-офтальмологи относят:
- размытое или затуманенное зрение;
- цвета кажутся тусклыми и блеклыми;
- появляются круги вокруг источников света;
- чувствительность к солнечному свету или к яркому свету;
- ухудшение зрения в ночное время суток;
- высокая потребность в более ярком освещении при чтении;
- очки больше не помогают.
Как быстро созревает катаракта?
Ранние стадии прогрессирования патологического процесса часто остаются незамеченными по причине отсутствия каких-либо симптомов. Это объясняется двумя особенностями развития катаракты:
- патология развивается медленно, с момента ее возникновения до появления первых клинических признаков может пройти несколько лет;
- в большинстве случаев помутнение хрусталика начинается с краев, то есть пораженные участки находятся вне оптической зоны, четкость зрения до определенного момента остается прежней.
Процесс прогрессирования катаракты до тяжелой стадии, потери зрения, может занять несколько лет. В течение этого периода зрения будет постепенно ухудшаться, вплоть до перезрелой катаракты. В таком случае у больного остается лишь чувство ощущения света (больные понимают, темно вокруг или светло). На финальных этапах прогрессирования патологии изменяется цвет зрачка, что видно даже невооруженным взглядом (от черного до различных оттенков белого или светло-серого).
Врожденная катаракта
Согласно статистике, порядка 50% нарушений со стороны органов зрения врожденного типа приходятся на катаракту. Как и в других случаях, истинная причина возникновения патологии – помутнение хрусталика из-за биохимических аномалий в белковом соединении. В большинстве случаев подобное происходит в силу генетических нарушений часто наследственного генеза. К числу прочих факторов, способствующих развития катаракты у новорожденных, относят:
- эндокринные нарушения у матери в процессе беременности (включая сахарный диабет);
- женщина перенесла инфекционное заболевание в первом триместре;
- аномалии в развитии плода, вызванные приемом определенных медикаментов матерью на различных сроках беременности.
Врожденная форма катаракты опасна нарушениями развития зрительных органов и чувств восприятия у ребенка. Существуют виды болезни, при которых срочное лечение не требуется, но речь идет лишь о тех случаях, когда частичное помутнение хрусталика не нарушает зрение.
Если же локализация, форма или размеры пятна помутнения являются причиной нарушения зрения, ребенку требуется хирургическое лечение. С сегодняшним уровнем развития медицины операции по восстановлению хрусталика проводятся даже новорожденным в первые месяцы жизни.
Виды врожденной катаракты
В медицине выделяют множество видов катаракты врожденного типа, которые отличаются степенью поражения хрусталика, вовлеченностью в патологический процесс его различных структур и т.д. Наиболее распространенными видами патологии у новорожденных считаются:
- Зонулярная – наиболее распространенная форма патологии, известная двухсторонним характером течения. Пятно помутнения обычно располагается ближе к центру хрусталика, что приводит к тяжелым формам нарушения зрения и требует срочного лечения.
- Полярная – патологический процесс поражает не только капсулу, но и хрусталиковые волокна, локализуется помутнение в области заднего или переднего полюсов. Особенности течения болезни и масштабы распространения разнятся, из-за чего варьируется снижение зрительных функций.
- Ядерная – поражает оба глаза, этот вид патологии имеет наследственный характер и сопровождается сильным ухудшением зрения. Случаи, когда при ядерной форме болезни зрение снижалось незначительно единичны.
- Капсулярная – речь идет об изолированном помутнении, которому подвергается одна из капсул хрусталика (передняя или задняя). При этом выраженность ухудшения зрения напрямую зависит от масштабов помутнения. Патология развивается при условии внутриутробных патологических процессов воспалительного генеза или в случае перенесенных матерью инфекционных болезней во время беременности.
- Тотальная или полная – отличительной особенностью этого вида патологии является тотальное помутнение хрусталика обоих глаз. Выраженность клинических признаков напрямую зависит от степени помутнения хрусталика.
- Осложненная – характеризуется различными формами помутнения хрусталика, но что еще важнее, возникает на фоне других патологий и осложнений врожденного типа. Такая катаракта часто сопровождается глухотой, сердечными и другими пороками.
В отношении новорожденных детей важно как можно раньше диагностировать катаракту, определить, насколько сильно она влияет на зрение и при необходимости начать лечение в кратчайшие сроки. Такой подход позволяет предупредить развитие осложнений, способствует полноценному развитию ребенка.
Диагностика катаракты
Применение современного оборудования и передовых методов диагностики в глазной клинике «Леге Артис» позволяют выявлять катаракту даже на ранних стадиях. Мы рекомендуем обращаться к специалистам при первых симптомах заболевания, вопреки распространенному мнению, ждать пока катаракта «созреет» не стоит.
В глазной клинике «Леге Артис» работают врачи-офтальмологи высшей категории с большим диагностическим опытом. Для постановки точного диагноза на первичном консультативном приеме проводят следующие исследования:
- биомикроскопия глаза с применением щелевой лампы;
- осмотр глазного дна и определение внутриглазного давления при помощи современного оборудования;
- определение остроты и полей зрения.
Расчет параметров будущего искусственного хрусталика врачи «Леге Артис» выполняют на оборудовании экспертного класса IOL Master 700, Carl Zeiss, Германия.
Лечение катаракты
Сегодня для лечения катаракты врачи применяют комплексный подход, сочетающий медикаментозную терапию и оперативные методы лечения. Используемые препараты способны замедлить или на время приостановить развитие патологического процесса. Однако процесс помутнения хрусталика необратим, на сегодняшний день не существует лекарства, которое могло бы полностью излечить катаракту.
По этой причине единственным действенным методом лечения является ультразвуковая факоэмульсификация катаракты (УЗФЭК) — хирургическое вмешательство, которое заключается в замене помутневшего хрусталика на искусственную интраокулярную линзу (ИОЛ). УЗФЭК является одной из наиболее распространенных и успешных процедур в офтальмологии.
Операция занимает 15-20 минут, процедура полностью безболезненна и хорошо переносится пациентами, так как проводится под местной анестезией (с помощью обезболивающих капель). 4 из 5 пациентов сообщили, что операция по удалению катаракты прошла намного легче, чем они ожидали.
После операции по удалению катаракты пациенты отмечают следующие изменения:
- стало легче читать;
- повысилась социальная активность;
- снизилось количество стрессовых ситуаций;
- снизился риск падения;
- снизилась вероятность дорожно-транспортных происшествий за счет улучшенной реакции.
Ежегодно офтальмохирурги глазной клиники «Леге Артис» выполняют свыше 4 000 операций по удалению катаракты.
Выбор технологии коррекции зрения
Правильно подобрать искусственный хрусталик (интраокулярную линзу – ИОЛ) и принять решение о возможности проведения операции может только врач-офтальмолог. Существует несколько видов ИОЛ:
- Монофокальные линзы. Обеспечивают наилучшее качество зрения на определенной дистанции (вблизи или вдаль). После имплантации таких линз пациенты должны пользоваться очками для чтения или для зрения вдаль.
- Мультифокальные линзы. Позволяют пациентам хорошо видеть на разных расстояниях (вблизи, на средних расстояниях и вдаль) и уменьшить или вообще устранить необходимость в ношении очков после операции.
- Торические линзы. Позволяют получить высокую остроту зрения пациентам с катарактой, которым требуется также коррекция исходного роговичного астигматизма.
Пройдите полное обследование зрения
в глазной клинике «Леге Артис»
Пора исправить зрение!
Запись на прием по телефону:
Противопоказания к удалению катаракты
Хирургическое удаление катаракты и замещение хрусталика глаза интраокулярной линзой – единственный эффективный метод лечения заболевания. Однако существует ряд абсолютных и относительных противопоказаний, при которых проведение операции считается невозможным:
- Инфекционные заболевания глаз;
- повышенное внутриглазное давление при декомпенсированной глаукоме;
- период беременности и кормления грудью;
- обострение различных патологий соматического характера;
- тяжелые формы сахарного диабета;
- онкологические процессы, особенно сопровождающиеся формированием опухолей и метастазов;
- прогрессирование рассеянного склероза до тяжелых стадий.
Профилактика катаракты
Ввиду того, что катаракта считается частью процесса старение, а ее возникновение продиктовано уже понятными биологическими процессами, ее развитию в определенной степени подвержен каждый. Чтобы снизить вероятность развития заболевания врачи рекомендуют:
- в течение жизни старайтесь пользоваться качественными солнцезащитными очками, оберегая глаза от негативного воздействия ультрафиолета;
- питайтесь полноценно, следите за тем, чтобы в рационе регулярно присутствовали продукты, богатые витаминами и микроэлементами, полезными для зрения;
- откажитесь от вредных привычек, курения, злоупотребления алкоголем и тем более употребления наркотических веществ;
- следите за состоянием организма, вовремя лечите патологии эндокринной системы;
- если в силу профессиональной деятельности вам приходится длительное время работать за компьютером, старайтесь делать зарядку для глаз, пользоваться специальными глазными каплями;ежегодно проходите осмотр у офтальмолога.
Ранняя диагностика заболеваний глаз – залог успешного лечения! Ваше зрение– бесценно!
















-small.jpg)