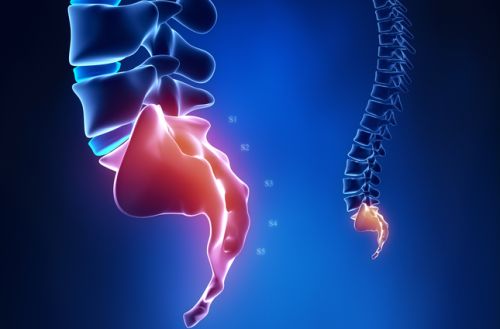
Копчик – это самый нижний отдел позвоночго столба человека. Он состоит из пяти рудиментарных позвонков, которые срослись между собой. Копчик не обладает внутренним просветом спинномозгового канала. Спинной мозг в нем не проходит. Однако рядом с ним располагается твердая мозговая оболочка и нервное сплетение «конский хвост».
Смещение копчика приводит к чрезмерному растягиванию твердой мозговой оболочки и компрессии «конского хвоста». Это дает не только выраженный болевой синдром, но и ряд неврологических проявлений. В частности, смещение копчика может спровоцировать нарушение работы мочевого пузыря, толстого кишечника. Не редко при смещении позвонков копчика у пациента возникает слабость в ногах, он утрачивает способность самостоятельно ходить.
При отсутствии своевременного лечения при смещении копчика могут развиваться негативные последствия. Чаще всего страдают внутренние органы брюшной полости им алого таза. За их иннервацию отвечает нервное сплетение, расположенное в районе копчика. Любые дислокации этого узла приводят к тому, что нарушается перистальтика кишечника. На фоне этого могут развиваться различные патологии, начиная от синдрома раздраженного кишечника, до формирования полипов и язв в слизистой оболочке этого органа пищеварения.
Смещение позвонков копчика может происходить при травматическом воздействии или за счет увеличения давления со стороны тазовых органов. Например, у женщин отклонение рудиментарного отдела позвоночника может появиться в течение беременности. После родов естественное положение копчика восстанавливается далеко не всегда. Это провоцирует развитие сосудистых патологий. Варикозное расширение вен нижних конечностей и полости малого таза, атеросклероз артерий и артериол – это лишь некоторые из возможных заболеваний, которые развиваются при неправильном положении копчика.
Правильное лечение патологии можно проводить только после вправления копчика. Этим занимается остеопат или мануальный терапевт. В нашей клинике для каждого пациента разрабатывается индивидуальный курс лечения.
Если у вас есть подозрение на неправильное положение копчика, то рекомендуем вам прямо сейчас записаться на первичную бесплатную консультацию вертебролога в нашей клинике мануальной терапии в Москве. Здесь работают опытные доктора. Они в ходе первичного осмотра смогут поставить точный диагноз. Вам будет оказана безопасная и эффективная медицинская помощь.
Для записи на прием к вертебрологу заполните форму, расположенную в конце этой страницы. Или позвоните по указанному на этой странице номеру телефона.
Причины смещения копчика (травма, падение, беременность)
Основная причина смещения копчика – травматическое воздействие на этот отдел позвоночного столба. Копчик соединяется с крестцом с помощью копчиково-крестцового сустава. Это сочлените костей облает очень небольшой амплитудой подвижности. При воздействии на него с внешней или внутренней стороны происходит нарушение целостности суставной капсулы. Она растягивается, провоцируя подвывих или вывих копчика.
Загиб или смещение рудиментарного отдела позвончого столба фиксируется за счет воспалительных процессов в суставной капсуле. Самостоятельно восстановить нормальное положение будет очень сложно. Обязательно требуется помощь остеопата или мануального терапевта.
Очень многие пациенты, пережившие падение на область копчика, после устранения болевого синдрома продолжают жить с загибом нижней части позвоночго столба. Это сказывается негативно на работе кишечника и мочевого пузыря, приводит к неправильному распределению нагрузки на остальной позвоночный столб. Все это способствует быстрому разрушению межпозвоночных дисков в пояснично-крестцовом отделе.
Смещение копчика после ушиба требует обязательной консультации с вертебрологом. Между тем, смещение копчика при падении – это не самая распространенная причина развития данной патологии.
Рассмотрим другие факторы риска загиба рудиментарного отдела позвончого столба:
- нарушение осанки и искривление позвоночго столба в поясничном и грудном отделах – компенсаторной происходит загиб и смещение;
- разрушение тазобедренных суставов с компенсаторным чрезмерным напряжением мышц в области поясницы и крестца, ягодичной зоне;
- неправильная постановка стопы в виде плоскостопия или косолапости;
- воспалительные процессы и рост опухолей в полости малого таза;
- патологии прямой кишки (геморрой, проктит, парапроктит, трещины и т.д.);
- беременность и роды;
- тяжелый физический труд.
Ушиб копчика со смещением позвонков фиксируется с помощью рентгенографического снимка. Поэтому, если было падение, удар, ДТП, экстренное торможение, неудачное движение, то следует незамедлительно посетить травматолога. Этот врач назначит рентгенографическое обследование. Таким образом можно исключить не только вероятный загиб с деформацией копчиково-крестцового сустава, но и трещину или перелом.
Смещение копчика после родов возникает у женщин, которые не прислушиваются к рекомендациям лечащего врача. Необходимо в течение всей беременности соблюдать все рекомендации, использовать дородовый бандаж, заниматься специальными гимнастическими упражнениями и отказываться от обуви на высоком каблуке. Загиб может произойти во время родовой деятельности если ослаблены мышцы промежности и пояснично-крестцовой области. Поэтому в течение всего срока вынашивания ребенка стоит уделять максимальное внимание своему физическому состоянию.
Примерно у 7 % пациентов причиной загиба становится врожденное нарушение формирования хрящевых тканей. Они рождаются с предрасположенностью к неправильному положению рудиментарного отдела позвоночго столба. Патология начинает развиваться в период становления младенца на ноги и окончательно формируется к 7-10 годам жизни.
Еще один важный фактор негативного влияния – привычка или необходимость в течение длительного времени сидеть на твердой поверхности. Происходит постепенное смещение копчика, которое начинает давать клинические симптомы уже после растяжения твёрдой спинномозговой оболочки.
Что такое смещение копчика впереди и влево
В процессе первичной диагностики очень важно установить вид патологии. В зависимости от направления загиба могут страдать дуральная оболочка спинного мозга, нервное сплетение «конский хвост» или отдельные нервы, проходящие через мягкие ткани, расположенные рядом с дистальным отделом позвоночника.
В ортопедической практике встречаются следующие виды патологии:
- заднее отклонение позвонков относительно центральной оси;
- прямое правостороннее смещение без отклонения кпереди или кзади;
- левостороннее без отклонения кпереди или кзади;
- смещение копчика кпереди и влево;
- смещение копчика влево и кзади;
- дистальная сегментальное смещение копчика.
О том, что такое смещение копчика впереди влево, лучше всего знают женщины, которые совсем недавно родили ребенка. В процессе прохождения плода по родовым путям, происходит отклонение копчика. Если при неправильно оказанной акушерской помощи произошло травмирование сустава, расположенного между копчиковым и крестцовым отделом позвончого столба, то загиб может сохраняться на протяжение нескольких месяцев после родов. Это доставляет массу неприятностей. Женщина вынуждена сидеть и лежать определённым образом. Любые движения дают усиления боли. Нарушается стул и мочеиспускание.
Если появилась боль в области копчика, не стоит её терпеть. Как можно быстрее обратитесь на прием к вертебрологу или мануальному терапевту. Эти специалисты смогут восстановить нормальное положение рудиментарного отдела позвончого столба и устранят болевой синдром.
Симптомы смещения копчика
Клинические симптомы смещения копчика появляются в момент нарушения его физиологического положения. К характерным признакам можно отнести:
- резкая боль в области нижней части позвоночго столба, которая усиливается при сидении и вставании;
- неприятные ощущения могут возникать при попытке совершать глубокие наклоны вперед-назад и вправо-влево;
- болевые ощущения могут иррадиировать в область паха, прямую кишку, вертел тазобедренного сустава;
- при натуживании во время акта дефекации боль многократно усиливается;
- начинаются проблемы с опорожнением кишечника и мочевого пузыря.
Если медицинская помощью не оказывается своевременно, то возникают различные неврологические патологии, связанные с иннервацией тканей органов брюшной полости, малого таза и нижних конечностей.
Для проведения диагностики следует обратиться к врачу вертебрологу или травматологу (если было травматическое воздействие на позвоночный столб, Врач назначит рентгенографический снимок в разных проекциях. В ходе этого обследования можно оценить положение рудиментарного отдела позвоночного столба, его состояние. По мере необходимости также назначаются УЗИ, МРТ и КТ обследования.
Последствия смещения копчика
Негативные последствия смещения копчика могут проявляться в течение длительного времени. Если пациенту своевременно и в полном объеме оказана медицинская помощь, то единственным последствием может стать привычный вывих этой части позвончого столба. Восстановить полностью эластичность суставной капсулы и работоспособность связочного аппарата поможет полноценный курс реабилитации. Разработать его смогут доктора нашей клиники мануальной терапии.
К другим негативным последствиям смещения копчика можно отнести следующие патологии:
- сосудистые нарушения, связанные с непроходимостью кровеносных сосудов, их компрессией;
- образование тромбов в глубоких венах, что является опасным для жизни человека состоянием;
- нарушение работы мочевого пузыря в виде его гиперфункции или задержки мочеиспускания;
- атония кишечника или спастический колит при нарушении процесса иннервации мышечной стенки данного органа пищеварительной системы;
- слабость в мышцах нижних конечностей, появление эффектов парестезии.
Устранить все последствия смещения копчика можно с помощью методов мануальной терапии. О способах эффективного лечения расскажем далее в статье.
Как лечат смещение копчика
Начинать лечение смещения копчика необходимо с восстановления его нормального положения. Проще всего этого эффекта добиться при посещении врача остеопата. Он мягко и безболезненно восстановит положение позвонков. Затем необходимо пройти курс восстановительной терапии для устранения риска повторного загиба.
Существует определённая разница в том, как лечат смещение копчика в условиях городской поликлиники, и в условиях клиники мануальной терапии. Официальная медицина не стремиться восстановить нормальное состояние тканей. Все усилия врачей направлены на восстановление работоспособности пациента. Важно снять боль и восстановить подвижность тела. Для этого назначаются противовоспалительные и обезболивающие препараты.
Что делать при смещение копчика, если хотите восстановить его нормальное положение? Обращаться в клинику мануальной терапии. Здесь не будут назначать симптоматические препараты. Остеопат проведет восстановление нормального положения копчика. Затем вертебролог разработает индивидуальный курс реабилитации. В него могут входит лечебная гимнастика, кинезиотерапия, остеопатия, массаж, физиопроцедуры и т.д.
Запишитесь на бесплатный прием к вертебрологу прямо сейчас, используя специальную форму, расположенную далее на странице.
Консультация врача бесплатно.
Не занимайтесь самолечением, запишитесь на первичный бесплатный прием врача +7 (495) 505-30-40
Если перелом копчика всегда сопровождается острыми болями, его вывих или подвывих иногда происходит незаметно для пострадавшего. Выраженный дискомфорт обычно принимается за последствия травмы — воспалительную отечность, сформировавшиеся обширные гематомы. Но внешние признаки повреждений со временем исчезают, а боль в копчике сохраняется, мешая вести привычный образ жизни. При обследовании диагностируется смещение структур копчика или всей кости, требующее проведения незамедлительной терапии.
Причины смещения копчика
Наиболее частая причина смещения копчика — травма. Повреждение этого органа, имеющего статус рудимента, происходит при падении с высоты в положении сидя, а также в результате сильного прямого удара в нижнюю часть спины. К травмированию предрасполагают следующие факторы:
- слабость связочно-сухожильного аппарата пояснично-крестцовых позвонков;
- дегенеративно-дистрофические патологии тазобедренных и коленных суставов, например, коксартроз и гонартроз;
- постоянное микротравмирование копчиковой кости во время спортивных тренировок, езды на велосипеде.
Копчик нередко смещается (а иногда и ломается) при осложненных родах. Это становится возможным из-за крупного плода и (или) узкого таза матери. Отмечены случаи идиопатического повреждения: копчик смещается, но объективных причин травмирования выявить не удается.
Симптоматика
Ведущий симптом смещения копчика — болезненность нижней части спины. Интенсивность дискомфортных ощущений нарастает даже при незначительных физических нагрузках. На повреждение указывает хруст, который может слышаться во время ходьбы, вставания, перемены положения тела. Если смещение сопровождалось травмированием близлежащих мягких тканей, то боль ощущается и в состоянии покоя. Наблюдаются также следующие клинические проявления:
- формирование гематом или точечных кровоизлияний в области поясницы;
- неспособность больного долго находиться в одной позе.
Специфический признак смещения копчика — проблемы с дефекацией, чаще неврогенного происхождения. Чтобы не испытывать болей при опорожнении кишечника, человек откладывает посещение туалета. Это приводит к развитию хронических запоров, расстройствам пищеварения, дисбалансу кишечной микрофлоры.
Виды смещения
Различают врожденные и приобретенные смещения копчика. В последнем случае повреждение происходит в результате травмы, сложных родов, прогрессирования системных заболеваний. Причиной врожденного смещения становится неправильное внутриутробное развитие костных структур.
Болезненность копчика может быть обусловлена его подвывихом — патологическим состоянием, при котором сочлененные поверхности соседних позвонков смещаются с сохранением точек соприкосновения. Но чаще диагностируется вывих, или полное смещение тел позвонков относительно друг друга. Самым опасным считается перелом копчиковой кости.
Существуют различные варианты травматизации копчика. Его структуры отклоняются вправо, влево, вперед, назад. Возможна комбинация вариантов, например, смещение вперед и в сторону.
Методы диагностики
Диагноз выставляется на основании осмотра пациента, его жалоб, наличия в анамнезе системных патологий опорно-двигательного аппарата. Врач выясняет, какие внешние или внутренние факторы предшествовали появлению болезненности копчика. Как проводится обследование пациента:
- при пальпации пояснично-крестцового отдела определяется смещение позвонков, присутствие воспалительной отечности;
- ректальное обследование (через прямую кишку) помогает установить угол отклонения копчика, локализацию болей, позволяет исключить новообразования, в том числе во влагалище.
Из инструментальных исследований наиболее информативна рентгенография. На полученных в 2 проекциях изображениях отчетливо визуализируются сместившиеся структуры крестцово-копчикового сочленения. При необходимости оценить состояние связок, сухожилий, мышц, кровеносных сосудов проводятся МРТ или КТ.
Первая помощь
При резком, внезапном смещении, особенно сопровождающемся переломом, ощущается острая боль. Пострадавшего необходимо уложить на живот, желательно на твердую поверхность. Если он может терпеть боль, то до приезда бригады «Скорой помощи» лучше не использовать обезболивающие медикаменты. Они исказят клиническую картину, что существенно затруднит диагностику. Снизить выраженность болевого синдрома следует холодовыми компрессами. К копчику нужно приложить пакет, наполненный измельченным льдом и обернутый плотной тканью. Длительность процедуры — не дольше 10 минут. При острых, пронизывающих болях не обойтись без приема фармакологических препаратов. Лучше дать пострадавшему таблетку с нестероидными противовоспалительными ингредиентами: ибупрофеном, нимесулидом, кеторолаком.
Способы лечения
При выборе метода лечения врач учитывает тяжесть травмы, степень повреждения мышц, связок, сухожилий, особенности симптоматики. Если смещение спровоцировано воспалительной или дегенеративно-дистрофической патологией, то одновременно проводится ее терапия. Сразу после изучения рентгенографических снимков врач вправляет копчик, возвращает его в исходное положение.
Медикаментозная терапия
Устранить сильные боли помогают медикаментозные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон, Дексаметазон) и анестетиками (Лидокаин, Новокаин). Для купирования острого болевого синдрома используются также нестероидные противовоспалительные средства (НПВС) для внутримышечного введения. Терапевтический эффект закрепляется приемом таблеток — Найз, Ибупрофен, Кетопрофен, Диклофенак.
Постепенно болезненность ослабевает, поэтому в лечебные схемы включаются НПВС для локального нанесения. Это мази и гели Вольтарен, Фастум, Артрозилен.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Миорелаксанты (Баклосан, Мидокалм, Сирдалуд) применяются при смещениях копчика, осложненных мышечными спазмами. На этапе реабилитации рекомендованы мази с согревающим и местнораздражающим действием — Наятокс, Финалгон, Випросал.
Для нормализации перистальтики пациентам назначают мягкие слабительные с растительным составом, при необходимости — пробиотики и пребиотики.
Хирургическое вмешательство
Операция проводится при неэффективности консервативной терапии на протяжении нескольких месяцев. Если интенсивность болей не снижается, то пациента готовят к хирургическому вмешательству. Показанием к операции могут стать застарелые травмы. При осложненном повреждениями связок, мышц, сухожилий смещении копчика человек не обращался за медицинской помощью. Итогом стало неправильное сращение соединительнотканных структур, приведшее к постоянной болезненности. Операция может быть проведена 2 способами:
- кокцигэктомия — иссечение поврежденных или сместившихся структур копчиковой кости;
- ризотомия — деструкция фасеточных нервов, или радикулотомия.
К оперативному лечению прибегают в крайних случаях, но не только из-за эффективности консервативной терапии в большинстве диагностированных случаев. Есть вероятность развития осложнений на этапе реабилитации. Хотя копчик считается рудиментом, он служит местом крепления связок и сухожилий. После его удаления могут возникнуть расстройства в функционировании органов малого таза и нижних конечностей.
Комплекс ЛФК
На этапе реабилитации ежедневные занятия лечебной физкультурой и гимнастикой позволяют обходиться без приема обезболивающих средств или существенно снизить фармакологическую нагрузку на организм. Комплекс упражнений составляет врач ЛФК с учетом физической подготовки пациента и тяжести травмы. Под его контролем проходят и первые тренировки. Он подскажет, как правильно выполнять упражнения, чтобы не возникало избыточных нагрузок на копчик. Регулярные занятия способствуют улучшению кровообращения и метаболизма, ускоряют тканевую регенерацию.
Занятия ЛФК необходимы и для профилактики повторных смещений. Укрепляются мышцы, расположенные около копчика, дополнительно стабилизируя его сегменты.
Диета
Рекомендуя пациентам внести коррективы в рацион, врачи преследуют две цели. Во-первых, улучшение общего самочувствия человека. Наличие в ежедневном меню достаточного количества полезных продуктов укрепляет иммунитет, стимулирует кровообращение и микроциркуляцию. Это положительно сказывается на метаболизме, способствует повышению прочности и эластичности связок, мышц, сухожилий. К полезным продуктам относятся крупяные каши, постное мясо, свежие овощи и фрукты.
Во-вторых, изменения в питании нормализуют массу тела. К смещению копчика и его болезненности предрасполагает ожирение.

Режим
При сложном смещении пациенту рекомендован постельный режим на протяжении нескольких дней. Находясь в положении сидя, следует подкладывать под ягодицы специальную ортопедическую подушку. А в процессе терапии необходимо избегать любой физической нагрузки, замедляющей восстановление поврежденных структур. Нельзя поднимать тяжести, совершать прогулки на большие расстояния.
Народные средства и рецепты
Применение народных средств разрешено только после проведения основного лечения. В период реабилитации допускается использование компрессов, аппликаций, спиртовых или масляных растирок, настоев и отваров. Вот несколько эффективных рецептов для устранения болезненности копчика:
- в ступке смешать до однородного состояния 100 г детского жирного крема, чайную ложку живичного скипидара, столовую ложку косметического миндального масла и по 2-3 капли эфирных масел чабреца и пихты. Переложить мазь в темную посуду, хранить в холодильнике, использовать при болях в копчике;
- крупный свежий лист репейника слегка размять и смазать густым медом. Приложить к копчику, сверху поместить полиэтиленовую пленку. Закрепить компресс обычным или эластичным бинтом, держать до полного высыхания листа.
Ускорить выздоровление помогает употребление чаев из лекарственных растений. Для их приготовления нужно залить стаканом кипятка чайную ложку ромашки, душицы или ноготков. Оставить на 30 минут, охладить, процедить, выпить в течения дня.

Возможные последствия
Если человек не обращается за медицинской помощью при первых симптомах смещения копчика, то вероятность тяжелых, часто необратимых осложнений значительно повышается.
Кокцигодиния
Так называется патологическое состояние, для которого характерны постоянные или приступообразные боли в копчике, заднем проходе, прямой кишке. Болезненность особенно выражена при сидении на твердых поверхностях, усиливается при подъеме. Нередко возникают трудности с опорожнением кишечника. С течением времени дискомфорт ощущается даже в ночные часы. Вскоре появляется бессонница, депрессивные состояния, вялость, апатия, снижение полового влечения. Кокцигодиния требует комплексного подхода к лечению с участием невролога и проктолога.

Осложнение родового процесса
При смещении с переломом копчиковых сегментов у женщин могут возникать трудности во время рождения ребенка. Это особенно актуально при неправильном сопоставлении костных отломков и их сращении в таком положении.
Неприятности при смещении отломков
В ходе операции костные фрагменты в первую очередь возвращаются в нормальное анатомическое положение. Обычно они хорошо репонируются, но отмечены случаи их повторного смещения. Это приводит к нарушению функционирования пояснично-крестцового отдела позвоночника. Возникает риск травмирования мягких тканей и развития воспалительного процесса.
Прогноз
При своевременном обращении к врачу прогноз на полное выздоровление благоприятный. Лечение осложняется при наличии у пациента системных воспалительных или дегенеративно-дистрофических патологий.
Копчик – нижний отдел позвоночника, к которому крепятся важнейшие тазовые мышцы, связки, участвующие в движении нижних конечностей, ходьбе и работе органов мочеполовой, выделительной систем, толстой кишки. Эта часть опорно-двигательного аппарата принимает на себя большу́ю долю нагрузки, особенно когда человек находится в положении сидя.
Боль в копчике, по-научному кокцигодиния, – симптом, отравляющий привычный жизненный ритм. Она может указывать на наличие серьёзных патологий в организме, по сравнению с которыми дискомфорт и первичные болевые ощущения – всего лишь маленькая доля нарушений здоровья.
Копчик, иными словами, копчиковая кость, имеет изогнутую пирамидальную форму, сужающуюся книзу и внутрь тела. Он состоит из сращённых 3-5 последних позвонков. Количество позвонков зависит от процесса их сращивания на этапе формирования позвоночного столба.
Анально-копчиковое сухожилие – соединительная ткань, соединяющая анальный сфинктер с копчиком;
Лимфатические сосуды, участвующие в очистке тканей от вредных веществ.
Сочленение межпозвоночным диском последнего крестцового и первого копчикового позвонков называют крестцово-копчиковым суставом. Его главная функция – отклонение копчика назад в процессе родов для расширения родовых путей. Укреплён крестцово-копчиковый сустав четырьмя связками:
Факторы, благоприятствующие появлению боли в копчике и развитию патологии, вызывающей её:
Характер болевых ощущений, как один из шагов постановки точного диагноза, ориентировочно указывает на возможную патологию:
Патология, вызвавшая боль в копчике и иные неприятные симптомы, может протекать в одной из форм:
Болезнь перетекает из острой в хроническую форму в результате несвоевременного или неэффективного лечения и часто бывает довольно сложно излечима.
Патология, спровоцировавшая боль в копчике, может сопровождаться рядом дополнительных симптомов:
| Группа патологий | Патология | Симптомы |
| Травмы | Перелом копчика | Мучительная боль в области копчика, усиливающаяся при кашле, чихании, дефекации, наклонах, ходьбе, приседаниях, подъёмах, попытках прилечь; отёк, покраснение, появление гематом в повреждённой области; значительное ограничение подвижности из-за болевых ощущений; повреждение кожных покровов (при открытом переломе). |
| Перелом тазовых костей | Острая боль в области повреждения, отдающая в спину, копчик и усиливающаяся от минимальной подвижности; хруст костей при попытке совершить движение; патологическая подвижность костей (возможное проявление); деформация таза; одна из конечностей визуально выглядит короче; ограничение подвижности; отек, покраснение, появление гематом в области травмы; повреждение мягких тканей, кровоизлияние (в случае открытого перелома); недержание (в случае повреждения крестцовых нервов); пониженное давление; учащённый пульс; повреждение мочеиспускательного канала, мочевого пузыря, прямой кишки, влагалища и других органов таза с внутренним кровотечением (может быть вызвано травмой). |
|
| Перелом крестца | Слабая (в случае травмирования кости без смещения отломков) или сильная, отдающая в поясницу, пах, брюшную полость боль (при переломе со сдвигом отломков кости и поражением мягких тканей, внутренних органов); онемение кожи поражённой области; появление гематом; частичная или полная потеря подвижности ног; недержание мочи; временный или постоянный паралич (возможное проявление); повреждение близрасположенных нервов и сосудов, прямой кишки (это может произойти при наличии костных отломков). |
|
| Компрессионный перелом поясничного отдела позвоночника | Резкая острая боль в пояснице, отдающая в копчик, нижние конечности, область груди и усиливающаяся от прощупываний повреждённого участка, попыток принять какую-либо позу; потеря сознания сразу после получения травмы (возможное проявление травмы); головокружение, тошнота, рвота; повышенная температура тела; болезненное опорожнение мочевого пузыря или кишечника; отек, повышение температуры в области травмы; покраснение, ссадины, гематомы на кожных покровах поражённой области; слабость, онемение ног; заметная деформация поясничного отдела позвоночника; развитие хромоты; паралич нижней части тела. |
|
| Вывих копчика | Острая резкая боль в области копчик; хруст при движении; появление отёка, гематомы на повреждённом участке; болезненная дефекация; ограниченность движений (из-за боли, усиливающейся при смене положения). |
|
| Подвывих копчика | Резкая острая боль, возрастающая при надавливании, попытках совершить движение и отдающая в область паха и анального отверстия (интенсивность боли спустя некоторое время после получения травмы уменьшается в процессе ходьбы, при нахождении в горизонтальном положении, состоянии покоя); появление отёка, гематом в области поражения; дискомфорт при опорожнении кишечника. |
|
| Ушиб копчика и близлежащих тканей | Сильная боль в области копчика, нарастающая от прикосновений, наклонов, ходьбы, сидения, подъёма; появление отёка, багрово-синюшных гематом в пораженной области; местное повышение температуры; вздутие живота, метеоризм, головные боли, тошнота, общее недомогание, чувство нехватки воздуха в момент и после ушиба (при сильном повреждении). |
|
| Растяжение, разрыв связок крестцово-копчикового сочленения | Резкая боль в области копчика, усиливающаяся от попыток движения и надавливания на повреждённый участок; звук хлопка при получении травмы (обычно при разрыве связок, но может возникнуть и при растяжении); чувство онемения в месте растяжения связок; отекание, покраснение кожи, повышение температуры в области крестцово-копчикового сочленения; появление гематом (при разрыве связок); ограничение подвижности. |
|
| Заболевания опорно-двигательного аппарата | Остеохондроз крестцового отдела позвоночника или копчика | Тупая, ноющая боль в области копчика, отдающая вниз живота, бедра, ягодицы, область анального отверстия; боль усиливается при попытках совершить движение; сухость, шелушение кожи, снижение чувствительности поражённой области; ощущение холода, жжения в копчике; холод, покалывание в ногах; скованность движений; учащённое сердцебиение; повышенное сердцебиение; бледность кожи; затруднённое опорожнение кишечника, мочевого пузыря. |
| Пояснично-крестцовый радикулит | Острая резкая (в случае острой формы), тупая постоянная (в случае хронической формы) боль, отдающая в ноги и усиливающаяся при попытке разогнуть спину; сильное ограничение подвижности (до полной потери подвижности); нарушенная (повышенная или пониженная) чувствительность поражённой области; нарушение функции толстой кишки, мочевыводящих путей, органов половой системы (в тяжёлых случаях); мышечное напряжение или слабость. |
|
| Артроз крестцово-копчикового сустава | Тянущая давящая (на первых этапах) или резкая колющая (при прогрессировании патологии) боль, усиливающаяся при любых движениях; скованность движений (проявляется через время с начал развития заболевания); ограничение подвижности, по пробуждении тяжесть в области копчика; проблемы с опорожнением мочевого пузыря (в некоторых случаях); нарушение чувствительности, покалывание, жжение, ощущение «мурашек», онемение отдельных участков кожи нижних конечностей (в запущенных случаях); повышенная мышечная утомляемость (в запущенных случаях); стойкие отёки голеней (в запущенных случаях); нарушение работы кишечника (в запущенных случаях). |
|
| Отложение солей кальция (кальцификатов) в сочленении между крестцом и копчиком | Боль, возникающая при каждом движении и с прогрессированием болезни превращающаяся в постоянную; ощущение онемения в области копчика и крестца, повышенная нервная возбудимость, общая слабость, ноющая боль во всём теле (в запущенных случаях). |
|
| Миофасциальный синдром тазового дна | Боль в области копчика, внизу живота, в промежности и/или половых органах (может быть постоянной или вызываться определёнными действиями: прикосновениями, половым актом, оргазмом, стрессом, мочеиспусканием, дефекацией, физическими нагрузками); постоянный позыв к мочеиспусканию, затруднённое мочеиспускание (процесс проходит с трудом в некомфортной обстановке); ощущение присутствия инородного тела в промежности или прямой кишке; отек, покраснение половых органов (у мужчин может быть постоянная небольшая эрекция, не связанная с половым возбуждением); депрессивное состояние, эмоциональный стресс. |
|
| Копчиковая киста | Пульсирующая боль (больно двигаться, сидеть); появление отверстия, в котором со временем развивается уплотнение с выделяющимся из него гноем (с прогрессированием патологии образуются новые отверстия); покраснение, отекание поражённой области; врастание волос на копчике; ощущение присутствия инородного тела между ягодицами, мешающее совершать движения; общая слабость; головная боль; повышенная температура тела. |
|
| Патологии желудочно-кишечного тракта | Хронические запоры | Боль в области копчика, поясницы (из-за повышенного внутрибрюшного давления, вызванного скоплением каловых масс в кишечнике); затруднённая дефекация; вздутие и боль живота; повышенный метеоризм; частая отрыжка; неприятный привкус во рту; снижение аппетита; бледная с желтизной неэластичная кожа; головные боли, подавленное настроение (возможные проявления). |
| Диарея | Боль в нижней части спины, копчике (возможное проявление); резкие спазмообразные боли в животе; жидкий (иногда с очень неприятным запахом, возможно, с кровью, гноем, слизью) стул; частые позывы к дефекации; тошнота, рвота, повышенная температура тела (возможные проявления); редкое (до 1 раза в сутки) мочеиспускание; постоянная жажда; сухость губ, языка; общая слабость; повышенная утомляемость; желтуха, неприятный привкус во рту (при хронической диареи). |
|
| Проктит | Боль в области промежности, отдающая в копчик, поясницу, половые органы; постоянные боли в прямой кишке, отдающие в промежность, копчик, поясницу (болезненные ощущения становятся периодическими в хронической форме заболевания); ощущение тяжести в малом тазу; недержание кала; болезненные ложные позывы к опорожнению кишечника; кал со слизью, кровью; повышенная температура тела (до 38°C); потеря аппетита; резкое похудение; общая слабость; жжение, зуд в области анального отверстия, усиливающиеся после дефекации (при хроническом проктите); покраснение, воспаление глаз, слезоточивость; появление сыпи на коже. |
|
| Патологии мочеполовой системы | Уретрит | Боль в копчике, пояснице (возможное проявление); боль в области мочеиспускательного канала, возникающая от прикосновения к нему; нарушенное мочеиспускание со жжением, резью, боли; сине-зелёные выделения из уретры по утрам слизисто-гнойного характера с неприятным резким запахом; неполное опустошение мочевого пузыря; урина мутного цвета (возможны кровавые примеси); отёк слизистой оболочки наружного отверстия уретры (возможно слипание отверстия); патологическое изменение цвета и формы уретры; раздражение головки члена и крайней плоти, болезненная эрекция у мужчин. |
| Простатит | Боли в промежности, возникающие от долгого нахождения в положении сидя (при хронической форме болевые ощущения слабые); боль в копчике, пояснице, спине; дискомфортное, болезненное, неконтролируемое мочеиспускание; частые, сильные позывы к опорожнению мочевого пузыря; бесплодие; снижение либидо; проблемы с эрекцией. |
|
| Сальпингоофрит | Боль внизу живота, в пояснице, копчике, крестце, нижней части спины, возникающая при менструации, половом акте (болевые ощущения становятся постоянными, когда болезнь протекает в хронической форме); гнойные выделения из влагалища; зуд, раздражение половых органов; озноб; головная боль, головокружения; учащённое сердцебиение; частые позывы к мочеиспусканию, болезненное мочеиспускание; ломота в теле; мочеиспускание с болью и жжением, кровотечение и боль при половом акте, нарушение менструации, овуляции, появление внематочной беременности, неврозы (при хронической форме заболевания). |
|
| Эндометриоз | Боль в тазу, проявляющаяся или усиливающаяся перед менструациями, при половом акте, опорожнении мочевого пузыря, кишечника (боли могут быть также постоянными); менструации становятся обильнее и продолжительнее, их цвет становится коричневым, консистенция со сгустками; вне месячных ощущаются мышечные спазмы в области живота; бесплодие, частые выкидыши; плохое самочувствие, усталость (возможные проявления). |
|
| Цистит | Боль в нижней части живота, пояснице, копчике, тазу; жжение в области уретры; ощущение не полного опорожнения мочевого пузыря; частое мочеиспускание; ложные позывы к дефекации; недержании мочи; головокружения; общая слабость; повышенная температура тела; мутная моча неприятного запаха с гноем, хлопьями (в случае хронической формы болезни). |
Болезненные ощущения в копчике – нередкое явление у беременных. Они могут возникать по причине нехватки кальция в организме, изменения положения органов таза при подготовке к родам и легко корректируются под наблюдением гинеколога.
- /
- /
Боль в копчике: кокцигодиния
При кокцигодинии пациент испытывает хронические боли в области копчика, усиливающиеся при сидении. Эта патология чаще встречается у женщин, особенно в молодом и среднем возрасте от 20 до 40 лет. В статье подробно разберем кокцигодинию копчика, симптомы и лечение у женщин и у мужчин, а также её причины. Выражение «кокцигодиния копчика» часто используют в отношении этого болевого синдрома. Но это не правильно, так как термин «кокцигодиния» уже обозначает собой копчиковый болевой синдром.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Копчик, его анатомия и роль в организме человека
Копчик — конечный отдел позвоночного столба, представлен 3-5 сросшимися воедино позвонками. Несмотря на свои небольшие размеры, копчик выполняет несколько важных функций. Помимо того, что он является местом прикрепления мышц, связок и сухожилий, он также вместе с другими анатомическими структурами обеспечивает опору для человека в сидячем положении.
Боль в копчике встречается гораздо реже, чем боль в поясничном отделе позвоночника, но точных данных о ее частоте недостаточно. Более высокая заболеваемость среди лиц женского пола может быть из-за особенностей формы и анатомии таза и повышенных рисков травмирования копчика при родах.
Причины кокцигодинии
Причины кокцигодинии могут быть различными, в том числе вертеброгенными, связанными с дегенеративно-дистрофическими изменениями позвоночника, врожденными, посттравматическими.
-
Врождённые аномалии развития копчика
- Аномальное отклонение копчиковых позвонков назад. Если копчиковые кости не принимают своего нормального положения, когда дуга данного отдела позвоночника обращена кзади, а вместо этого образуют ровную линию или даже поворачиваются верхушкой кзади, то могут появляться симптомы кокцигодинии. Это происходит из-за увеличения нагрузки на копчик во время сидения, сдавления мягких тканей при длительном сидении на твёрдой поверхности;
- Аномально чрезмерное сгибание копчикового отдела позвоночника вперед. Если дуга позвонков чрезмерно обращена кзади, то верхушка копчика создаёт дополнительные трудности во время родов, а также при дефекации;
- Эпителиальный копчиковый ход, свищ или киста копчика — представляет собой дефект в виде подкожного канала. Может часто нагнаиваться и вызывать сильную боль.
-
Посттравматическая кокцигодиния
Ее причинами становятся травмы копчика:
- Переломы. Перелом связан с нарушением целостности костной ткани. Несмотря на столь очевидное определение, иногда рентгенограммы копчика интерпретируют неверно. Согласно анатомии, копчик может быть представлен не единой костью, а цепью из 3-5 позвонков. Так, нормальные отдельные копчиковые позвонки могут быть приняты за костные отломки. Переломы копчика чаще всего возникают в результате тупой травмы, например, при падении на ягодицы или во время естественных родов;
- Вывих копчика. Вывихи часто возникают в области крестцово-копчикового сустава, в результате чего копчик отклоняется от оси позвоночного столба, разрываются связки. Эта патология также бывает следствием травм, естественных родов.
-
Копчиковая динамическая нестабильность
Нестабильность — это чрезмерное смещение одного или нескольких позвонков относительно друг друга. Эта нестабильность динамическая, то есть возникает или становится видимой только в условиях механических нагрузок, например, при сидении на твёрдой поверхности, отклонившись назад.
-
Дисфункция тазового дна
Гиперактивные мышцы тазового дна могут провоцировать или усугублять боль в копчике у некоторых пациентов. Такая боль является вторичной.
-
Злокачественные новообразования
В этом случае боль могут вызывать как первичные опухоли в области копчика, так и вторичные — метастазы. Хордома — первичное злокачественное новообразование кости, которое часто возникает в крестцово-копчиковой области. Метастатические опухоли копчика могут распространятся из отдаленных участков тела или из близлежащих органов малого таза, например, из предстательной железы, яичников, шейки матки или толстой кишки.
-
Остеомиелит
Остеомиелит — это костная инфекция. Данная патология может первично возникать в копчиковых позвонках, а может вторично распространяться с током крови из других тканей организма. К этому заболеванию предрасполагают следующие факторы:
- эпителиальный копчиковый ход в анамнезе;
- предшествующая операция на копчике;
- иммунодефицит;
- предшествующий сепсис.
-
Другие причины
К другим причинам боли в крестцово-копчиковой области относят:
- патологические изменения межпозвонковых дисков в пояснично-крестцовом отделе позвоночника, приводящие к сдавлению нижних спинномозговых корешков;
- воспалительные заболевания органов малого таза;
- перианальные абсцессы;
- анальные трещины, геморрой.
Определенные типы копчиковой морфологии также могут привести к предрасположенности к кокцигодинии.
Кокцигодиния и другие пояснично-крестцовые болевые синдромы
Чтобы избежать боли и давления на копчик, пациенты с кокцигодинией часто сидят неправильно. Это приводит к неравномерному распределению нагрузки на пояснично-крестцовый отдел позвоночника и тазовую область. В свою очередь это может провоцировать различные вторичные заболевания опорно-двигательного аппарата.
Этими заболеваниями могут быть:
- седалищный бурсит — воспалительный процесс в области ягодиц;
- миофасциальный синдром — нарушение функции мышц и формирование локальных болезненных мышечных уплотнений;
- раздражение седалищного нерва;
- боль в крестцово-подвздошном суставе;
- сколиоз;
- боль в пояснично-крестцовом отделе позвоночника вследствие артроза суставов между дужками позвонков.
Проявления
Классическое проявление кокцигодинии — локализованная боль в области копчика и окружающих тканях, без сопутствующей боли в пояснице или иррадиации в соседние анатомические области. Болевой синдром усиливается, если долго сидеть или стоять, откинуть спинку кресла назад в сидячем положении, встать из сидячего положения. Боль может также присутствовать при половом акте или дефекации.
Симптомы кокцигодинии у женщин не отличаются от проявлений у мужчин. Если боль сохраняется более двух месяцев, ее называют хронической.
Тяжесть в пояснице при кокцигодинии также может быть очень длительной. Кроме этого, пациенты могут жаловаться на чувство скованности в спине, если боль обусловлена мышечным напряжением. В некоторых случаях беспокоит хруст при движениях.
Диагностика
В Клинике Ткачева Епифанова большое внимание уделяют диагностике заболеваний — это помогает правильно определить причину боли и назначить эффективное лечение. Чтобы правильно поставить диагноз, врач должен тщательно опросить пациента о начале заболевания, возможной травме или провоцирующих факторах. Важное значение имеет момент начала боли, и заметил ли больной какие-либо связи с другими событиями и симптомами.
При визуальном осмотре доктор может не увидеть патологических изменений, а при пальпации чаще всего отмечается болезненность над копчиком. Иногда может потребоваться ректальное исследование, при котором в ряде случаев обнаруживается излишняя подвижность (гипермобильность) копчика и крестцово-копчикового сустава.
Рентгенологические изображения помогают более точно диагностировать переломы, дегенеративные изменения или новообразования. Рентгенография, компьютерная и магнитно-резонансная томография, помогают в диагностике патологии суставов, связок позвоночника, вывихов, воспалительных заболеваний.
Лечение
Консервативная терапия кокцигодинии успешна в 90% случаев. Многие пациенты отмечают, что боль уменьшается от комплексной физиотерапии и ЛФК даже без медикаментозного лечения обезболивающими препаратами. В Клинике Ткачева Епифанова используют самые эффективные методы консервативного лечения. Курсы подбирают для каждого пациента индивидуально, с учетом особенностей течения заболевания и причины кокцигодинии. Наши врачи считают, что определить причину и поставить правильный диагноз — важная часть успешного лечения боли в копчике.
Если поставлен диагноз кокцигодиния, клинические рекомендации по лечению может дать невролог, травматолог-ортопед или хирург.
Из медикаментозных препаратов при кокцигодинии часто рекомендуют применять нестероидные противовоспалительные препараты (НПВП), они снимают боль и воспаление. Опиоиды, как правило, назначают при сильной и резистентной боли, чаще при острой травме. Кремы для местного применения хорошо переносятся и вызывают меньше системных побочных эффектов, чем таблетки и инъекции, но не всегда снимают боль. При жалобах пациента на скованность в спине и напряжение мышц назначают миорелаксанты. Если боль в копчике сопровождается трудностями при дефекации, рекомендуют прием слабительных средств и микроклизмы.
Отличной эффективностью в лечении кокцигодинии обладает физиотерапия. В нашей клинике применяют следующие методики:
-
Магнитотерапию — способствует купированию боли, снимает воспаления;
-
Лазеротерапию — уменьшает отёк, улучшает подвижность позвоночника;
-
В некоторых случаях могут быть рекомендованы массаж и мягкая мануальная терапия, которые снимают боль и улучшают подвижность позвоночника. Обязательный компонент терапии кокцигодинии — комплекс лечебной физкультуры. Все методы лечения хорошо и быстро действуют при их комбинированном назначении, но курс лечения врач определяет индивидуально.
В немногих случаях, когда консервативные методы лечения не помогают, может быть показано оперативное вмешательство. В таких случаях выполняют кокцигэктомию —хирургическую ампутацию копчика непосредственно дальше крестцово-копчикового перехода. Обычно, такую операцию выполняет общий хирург или травматолог-ортопед. Несмотря на то, что копчик относится к позвоночнику, нейрохирурги обычно не занимаются вмешательствами на копчиках ввиду отсутствия там спинномозговых нервных корешков.
Ученые предполагают, что кокцигэктомия может принести облегчение у пациентов, у которых все другие методы лечения оказались неэффективными. Но эта процедура часто дает осложнения и иногда не уменьшает болевой синдром.
Кокцигодиния у детей
У ребенка эта патология имеет такие же проявления, как у взрослых. Наиболее частой причиной кокцигодинии у детей становится травма или аномалии развития. Намного реже боль возникает из-за нарушений осанки или воспалительных заболеваний малого таза и кишечника.
Последствия
Кокцигодиния в запущенных стадиях может приводить к резкому ограничению подвижности: человеку больно сидеть, стоять, ходить. Также отмечаются выраженные проблемы с дефекацией. Кокцигодиния может стать препятствием к естественным родам. Несвоевременное лечение может привести к мышечной боли и дисфункции во всем тазовом дне.Хроническая боль в копчике приводит к тревожно-депрессивным расстройствам и часто требует консультации психотерапевта, длительного приёма антидепрессантов и антиконвульсантов.
Первое правило при любом заболевании – не искать способов самолечения и самодиагностики. Боль в копчике может быть признаком серьёзной болезни, поэтому нельзя её игнорировать.
Профилактика
Кокцигодинию можно предупредить, если соблюдать простые рекомендации:
-
сбалансировано и разнообразно питаться;
-
регулярно заниматься спортом: фитнесом, делать зарядку, плавать, ходить пешком;
-
отказаться от вредных привычек;
-
выполнять упражнения для разминки при длительной сидячей работе;
-
контролировать массу тела;
-
избегать занятий травмоопасными видами спорта;
-
при появлении болей в копчике сидите на специальных подушках, которые могут уменьшить давление на копчик.
Кокцигодиния — распространенное заболевание, которое часто проходит самопроизвольно и протекает в легкой форме. Большинству пациентов помогает консервативное лечение. Наш опыт показал, что междисциплинарный подход с использованием физиотерапии, лечебной физкультуры, НПВП и инъекций — наиболее эффективен при кокцигодинии.
Большинство заболеваний лучше лечатся на ранних этапах. Запишитесь на консультацию в Клинику Ткачева Епифанова, если почувствовали боль в копчике. Наши специалисты проведут осмотр, назначат обследование и лечение.
Список источников:
- Patijn, J., Janssen, M., Hayek, S., Mekhail, N., Van Zundert, J., & van Kleef, M. (2010). 14. Coccygodynia. Pain practice : the official journal of World Institute of Pain, 10(6), 554–559. https://doi.org/10.1111/j.1533-2500.2010.00404.x
- Lirette, L. S., Chaiban, G., Tolba, R., & Eissa, H. (2014). Coccydynia: an overview of the anatomy, etiology, and treatment of coccyx pain. The Ochsner journal, 14(1), 84–87.
- Травматология и ортопедия: учебник / [Н. В. Корнилов]; под ред. Н. В. Корнилова. — 3-е изд., доп. и перераб. — 2011. — 592 с.: ил.
Воспользуйтесь чатом на сайте, чтобы получить ответ в течение 5 минут. Выберите удобный для вас канал связи для общения с оператором.
Если перелом копчика всегда сопровождается острыми болями, его вывих или подвывих иногда происходит незаметно для пострадавшего. Выраженный дискомфорт обычно принимается за последствия травмы — воспалительную отечность, сформировавшиеся обширные гематомы. Но внешние признаки повреждений со временем исчезают, а боль в копчике сохраняется, мешая вести привычный образ жизни. При обследовании диагностируется смещение структур копчика или всей кости, требующее проведения незамедлительной терапии.
Причины смещения копчика
Наиболее частая причина смещения копчика — травма. Повреждение этого органа, имеющего статус рудимента, происходит при падении с высоты в положении сидя, а также в результате сильного прямого удара в нижнюю часть спины. К травмированию предрасполагают следующие факторы:
- слабость связочно-сухожильного аппарата пояснично-крестцовых позвонков;
- дегенеративно-дистрофические патологии тазобедренных и коленных суставов, например, коксартроз и гонартроз;
- постоянное микротравмирование копчиковой кости во время спортивных тренировок, езды на велосипеде.
Копчик нередко смещается (а иногда и ломается) при осложненных родах. Это становится возможным из-за крупного плода и (или) узкого таза матери. Отмечены случаи идиопатического повреждения: копчик смещается, но объективных причин травмирования выявить не удается.
Симптоматика
Ведущий симптом смещения копчика — болезненность нижней части спины. Интенсивность дискомфортных ощущений нарастает даже при незначительных физических нагрузках. На повреждение указывает хруст, который может слышаться во время ходьбы, вставания, перемены положения тела. Если смещение сопровождалось травмированием близлежащих мягких тканей, то боль ощущается и в состоянии покоя. Наблюдаются также следующие клинические проявления:
- формирование гематом или точечных кровоизлияний в области поясницы;
- неспособность больного долго находиться в одной позе.
Специфический признак смещения копчика — проблемы с дефекацией, чаще неврогенного происхождения. Чтобы не испытывать болей при опорожнении кишечника, человек откладывает посещение туалета. Это приводит к развитию хронических запоров, расстройствам пищеварения, дисбалансу кишечной микрофлоры.
Виды смещения
Различают врожденные и приобретенные смещения копчика. В последнем случае повреждение происходит в результате травмы, сложных родов, прогрессирования системных заболеваний. Причиной врожденного смещения становится неправильное внутриутробное развитие костных структур.
Болезненность копчика может быть обусловлена его подвывихом — патологическим состоянием, при котором сочлененные поверхности соседних позвонков смещаются с сохранением точек соприкосновения. Но чаще диагностируется вывих, или полное смещение тел позвонков относительно друг друга. Самым опасным считается перелом копчиковой кости.
Существуют различные варианты травматизации копчика. Его структуры отклоняются вправо, влево, вперед, назад. Возможна комбинация вариантов, например, смещение вперед и в сторону.
Методы диагностики
Диагноз выставляется на основании осмотра пациента, его жалоб, наличия в анамнезе системных патологий опорно-двигательного аппарата. Врач выясняет, какие внешние или внутренние факторы предшествовали появлению болезненности копчика. Как проводится обследование пациента:
- при пальпации пояснично-крестцового отдела определяется смещение позвонков, присутствие воспалительной отечности;
- ректальное обследование (через прямую кишку) помогает установить угол отклонения копчика, локализацию болей, позволяет исключить новообразования, в том числе во влагалище.
Из инструментальных исследований наиболее информативна рентгенография. На полученных в 2 проекциях изображениях отчетливо визуализируются сместившиеся структуры крестцово-копчикового сочленения. При необходимости оценить состояние связок, сухожилий, мышц, кровеносных сосудов проводятся МРТ или КТ.
Первая помощь
При резком, внезапном смещении, особенно сопровождающемся переломом, ощущается острая боль. Пострадавшего необходимо уложить на живот, желательно на твердую поверхность. Если он может терпеть боль, то до приезда бригады «Скорой помощи» лучше не использовать обезболивающие медикаменты. Они исказят клиническую картину, что существенно затруднит диагностику. Снизить выраженность болевого синдрома следует холодовыми компрессами. К копчику нужно приложить пакет, наполненный измельченным льдом и обернутый плотной тканью. Длительность процедуры — не дольше 10 минут. При острых, пронизывающих болях не обойтись без приема фармакологических препаратов. Лучше дать пострадавшему таблетку с нестероидными противовоспалительными ингредиентами: ибупрофеном, нимесулидом, кеторолаком.
Способы лечения
При выборе метода лечения врач учитывает тяжесть травмы, степень повреждения мышц, связок, сухожилий, особенности симптоматики. Если смещение спровоцировано воспалительной или дегенеративно-дистрофической патологией, то одновременно проводится ее терапия. Сразу после изучения рентгенографических снимков врач вправляет копчик, возвращает его в исходное положение.
Медикаментозная терапия
Устранить сильные боли помогают медикаментозные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон, Дексаметазон) и анестетиками (Лидокаин, Новокаин). Для купирования острого болевого синдрома используются также нестероидные противовоспалительные средства (НПВС) для внутримышечного введения. Терапевтический эффект закрепляется приемом таблеток — Найз, Ибупрофен, Кетопрофен, Диклофенак.
Постепенно болезненность ослабевает, поэтому в лечебные схемы включаются НПВС для локального нанесения. Это мази и гели Вольтарен, Фастум, Артрозилен.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
>
Миорелаксанты (Баклосан, Мидокалм, Сирдалуд) применяются при смещениях копчика, осложненных мышечными спазмами. На этапе реабилитации рекомендованы мази с согревающим и местнораздражающим действием — Наятокс, Финалгон, Випросал.
Для нормализации перистальтики пациентам назначают мягкие слабительные с растительным составом, при необходимости — пробиотики и пребиотики.
Хирургическое вмешательство
Операция проводится при неэффективности консервативной терапии на протяжении нескольких месяцев. Если интенсивность болей не снижается, то пациента готовят к хирургическому вмешательству. Показанием к операции могут стать застарелые травмы. При осложненном повреждениями связок, мышц, сухожилий смещении копчика человек не обращался за медицинской помощью. Итогом стало неправильное сращение соединительнотканных структур, приведшее к постоянной болезненности. Операция может быть проведена 2 способами:
- кокцигэктомия — иссечение поврежденных или сместившихся структур копчиковой кости;
- ризотомия — деструкция фасеточных нервов, или радикулотомия.
К оперативному лечению прибегают в крайних случаях, но не только из-за эффективности консервативной терапии в большинстве диагностированных случаев. Есть вероятность развития осложнений на этапе реабилитации. Хотя копчик считается рудиментом, он служит местом крепления связок и сухожилий. После его удаления могут возникнуть расстройства в функционировании органов малого таза и нижних конечностей.
Комплекс ЛФК
На этапе реабилитации ежедневные занятия лечебной физкультурой и гимнастикой позволяют обходиться без приема обезболивающих средств или существенно снизить фармакологическую нагрузку на организм. Комплекс упражнений составляет врач ЛФК с учетом физической подготовки пациента и тяжести травмы. Под его контролем проходят и первые тренировки. Он подскажет, как правильно выполнять упражнения, чтобы не возникало избыточных нагрузок на копчик. Регулярные занятия способствуют улучшению кровообращения и метаболизма, ускоряют тканевую регенерацию.
Занятия ЛФК необходимы и для профилактики повторных смещений. Укрепляются мышцы, расположенные около копчика, дополнительно стабилизируя его сегменты.
Диета
Рекомендуя пациентам внести коррективы в рацион, врачи преследуют две цели. Во-первых, улучшение общего самочувствия человека. Наличие в ежедневном меню достаточного количества полезных продуктов укрепляет иммунитет, стимулирует кровообращение и микроциркуляцию. Это положительно сказывается на метаболизме, способствует повышению прочности и эластичности связок, мышц, сухожилий. К полезным продуктам относятся крупяные каши, постное мясо, свежие овощи и фрукты.
Во-вторых, изменения в питании нормализуют массу тела. К смещению копчика и его болезненности предрасполагает ожирение.
Ожирение — предрасполагающий фактор при смещении копчика.
Режим
При сложном смещении пациенту рекомендован постельный режим на протяжении нескольких дней. Находясь в положении сидя, следует подкладывать под ягодицы специальную ортопедическую подушку. А в процессе терапии необходимо избегать любой физической нагрузки, замедляющей восстановление поврежденных структур. Нельзя поднимать тяжести, совершать прогулки на большие расстояния.
Народные средства и рецепты
Применение народных средств разрешено только после проведения основного лечения. В период реабилитации допускается использование компрессов, аппликаций, спиртовых или масляных растирок, настоев и отваров. Вот несколько эффективных рецептов для устранения болезненности копчика:
- в ступке смешать до однородного состояния 100 г детского жирного крема, чайную ложку живичного скипидара, столовую ложку косметического миндального масла и по 2-3 капли эфирных масел чабреца и пихты. Переложить мазь в темную посуду, хранить в холодильнике, использовать при болях в копчике;
- крупный свежий лист репейника слегка размять и смазать густым медом. Приложить к копчику, сверху поместить полиэтиленовую пленку. Закрепить компресс обычным или эластичным бинтом, держать до полного высыхания листа.
Ускорить выздоровление помогает употребление чаев из лекарственных растений. Для их приготовления нужно залить стаканом кипятка чайную ложку ромашки, душицы или ноготков. Оставить на 30 минут, охладить, процедить, выпить в течения дня.
Травяной сбор.
Возможные последствия
Если человек не обращается за медицинской помощью при первых симптомах смещения копчика, то вероятность тяжелых, часто необратимых осложнений значительно повышается.
Кокцигодиния
Так называется патологическое состояние, для которого характерны постоянные или приступообразные боли в копчике, заднем проходе, прямой кишке. Болезненность особенно выражена при сидении на твердых поверхностях, усиливается при подъеме. Нередко возникают трудности с опорожнением кишечника. С течением времени дискомфорт ощущается даже в ночные часы. Вскоре появляется бессонница, депрессивные состояния, вялость, апатия, снижение полового влечения. Кокцигодиния требует комплексного подхода к лечению с участием невролога и проктолога.
Кокцигодиния.
Осложнение родового процесса
При смещении с переломом копчиковых сегментов у женщин могут возникать трудности во время рождения ребенка. Это особенно актуально при неправильном сопоставлении костных отломков и их сращении в таком положении.
Неприятности при смещении отломков
В ходе операции костные фрагменты в первую очередь возвращаются в нормальное анатомическое положение. Обычно они хорошо репонируются, но отмечены случаи их повторного смещения. Это приводит к нарушению функционирования пояснично-крестцового отдела позвоночника. Возникает риск травмирования мягких тканей и развития воспалительного процесса.
Прогноз
При своевременном обращении к врачу прогноз на полное выздоровление благоприятный. Лечение осложняется при наличии у пациента системных воспалительных или дегенеративно-дистрофических патологий.
Перелом копчика
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одной из травм, которую способен получить человек неудачно приземлившись на ягодицы — перелом копчика. Наиболее часто такой результат падения преследует людей в возрасте, маленьких детей и женщин, чей таз, в силу анатомического строения, несколько шире мужского. Каковы же источники, способные спровоцировать данную травму, как ее диагностировать и купировать. На все эти вопросы постараемся дать ответы в данной статье.
Код по МКБ-10
Рассматриваемая травма вынесена медиками в отдельное заболевание в связи, с чем оно имеет свой отдельный код по мкб в Международной классификации болезней. Данный код соответствует шифру S32.2 — перелом копчика.
Код по МКБ-10
Причины перелома копчика
Как уже было отмечено выше, источником рассматриваемой патологии является травма, а это, прежде всего, результат внешнего воздействия на организм пострадавшего. Поэтому причины перелома копчика различны, но они имеют одно общее – характер воздействия на копчиковые кости, который и приводит к такому плачевному результату.
Следует сразу отметить, что фактически полноценный разлом встречается достаточно редко. Чаще медики констатируют неполный перелом с вывихом.
Ряд медицинских работников считает данное нарушение возрастным заболеванием, так как оно наиболее часто диагностируется у маленьких детей и людей пожилого возраста. Данный факт вполне понятен физиологически, и объясняется особенностями формирования позвоночника у детей и возрастными изменениями в нем у стариков.
У маленьких пациентов позвоночник только активно растет, параллельно с ним формируется и связочно – мышечный каркас. Именно в связи с еще не завершенным развитием данных аппаратов и риск получения подобного поражения становится весьма значительным.
У стариков клинический фон патологии несколько иной. Постепенно человек преодолевает пик своей активности, в его организме происходит ряд возрастных изменений. В том числе уровень кальция в костных тканях постепенно снижается, что приводит к их повышенной хрупкости. Создание такой почвы и провоцирует кости чаще ломаться, получая не всегда даже достаточно большую нагрузку.
В силу своего физиологического строения именно женщина существенно опережает сильный пол в количестве получаемых аналогичных травм. В данном случае причина такого процентного опережения в размере тазовых костей, ведь они у женщин шире.
Так каковы же причины, способные привести к таким серьезным последствиям:
- Дорожно — транспортное происшествие.
- Несчастный случай, связанный с падением и приземлением «пятой точкой» с большой высоты.
- Жесткие травмирующие вибрации во время поездки не таком виде транспорта как велосипед, снегоход, катание на санях или лопатках для спускания с гор или что – то подобное.
- Травмирование, полученное во время спортивной тренировки или соревнования.
- Слабый опорно — мышечный каркас.
- Повышенная хрупкость костной ткани (различной этиологии).
- Предродовые потуги и прохождение по родовым путям крупного плода.
[1], [2], [3], [4]
Симптомы перелома копчика
Рассматриваемая патология имеет и свою классификацию, различаемую сопутствующими изменениями: со смещением, без него, с вывихом. В любом случае симптомы перелома копчика достаточно схожи и если основная болевая симптоматика возрастает, следует немедленно обратиться за помощью к медикам, пытаться переносить повреждение «на ногах» не следует, а тем более заниматься самолечением. Более подробно познакомиться с данными проявлениями возможно в статье «Симптомы и последствия перелома копчика».
Диагностика перелома копчика
При возникновении любого дискомфорта или появлении болевой симптоматики, следует записаться на прием к специалисту и получить его консультацию. Если у доктора возникнет подозрение о наличии у пациента рассматриваемой патологии, он назначит соответствующее обследование.
Некая дифференциация диагноза требует ряда разноплановых мероприятий. Поэтому диагностика перелома копчика обычно включает в себя:
- Влагалищное или ректальное обследование, позволяющее определиться с наличием повреждения. Минус данного исследования в том, что она достаточно дискомфортна для пациента.
- Обязательно проводится рентгенографическое исследование, что подтверждает или не подтверждает наличие нарушения целостности копчиковой кости.
- Чтобы оценить состояние соседствующих с местом повреждения тканей, кровеносных сосудов и нервных окончаний, доктором назначается магнитно-резонансная томография (МРТ)— томографический метод исследования внутренних органов и тканей с использованием физического явления ядерного магнитного резонанса.
Диагноз выставляется, основываясь на результатах всех проведенных исследований.
[5], [6], [7], [8], [9]
Рентген признаки перелома копчика
Одним из основных методов обследования при подозрении на рассматриваемое заболевание является рентген, признаки перелома копчика при этом не всегда можно четко рассмотреть на рентгеновском снимке. Этот факт связан с тем, что данный участок позвоночника прикрыт достаточно толстым слоем мягких тканей, что снижает четкость снимка.
В случае проведения процедуры снимки обычно делаются как во фронтальной, так и в боковой проекции.
При этом специалисты знают, что в большинстве случаев нарушение целостности костных тканей проходит по крестцово — копчиковому сочленению и гораздо реже затрагивает само тело костного отростка. Поэтому если врач имеет, какие – либо сомнения, он дополнительно назначает компьютерную томографию или магнитно-резонансную томографию.
МРТ признаки перелома копчика
Если у доктора, обследующего больного, имеются определенные сомнения в предполагаемом диагнозе, при этом рентгеновские снимки показывают недостаточную визуализацию, пациенту назначается компьютерная либо магнитно-резонансная томография.
Инновационная безопасная, безболезненная диагностическая методика, обеспечивающая достаточно высокую четкость картинки глубоко располагающихся биологических тканевых слоев. При проведении мрт, признаки перелома копчика состояние соседствующих с пораженным участком мягких тканей, сосудистой и нервной системой, возможно, не только просмотреть, но и зафиксировать покадрово.
Особенно данная методика становится актуальной при застарелом переломе. В отличие от свежего повреждения, его сложнее определить. Ведь со временем на месте разлома формируется костная мозоль и на рентгеновском снимке ее легко спутать, приняв за анатомический вариант нормы. Именно с такой задачей легко справляется МРТ.
К кому обратиться?
Лечение перелома копчика
Тактика терапии во многом зависит от характера повреждения и общей клинической картины заболевания.
Например, больной с патологией без смещения проходит купирование проблемы в условиях амбулатории, тогда как тот же недуг, диагностированный со смещением, пролечивается только в условиях стационара. Более подробно о терапии можно познакомиться в статье «Лечение перелома копчика».
Секс при переломе копчика
Как уже говорилось ранее, рассматриваемое нами заболевание – это больше возрастная патология, но данный факт не говорит о том, что такая беда не может случиться с взрослыми, но достаточно молодыми людьми, для которых секс является неотъемлемой частью их жизни. Поэтому, получив подобную травму они, что естественно, интересуются, возможен ли секс при переломе копчика?
Отвечая на него, специалисты, неоднократно работавшие с данной проблемой, однозначны: «Заниматься сексом до момента, пока костная ткань не срастется, не рекомендуется!» Если проигнорировать данными советами квалифицированного доктора, то впоследствии возможно появление серьезных осложнений, на фоне которых уж точно будет не до секса.
Поэтому напрашивается вполне обоснованный вывод – стоит воздержаться от «занятий любовью» до того времени, когда на месте повреждения образуется хрящевая мозоль.
Перелом позвоночника
Перелом позвоночника считается тяжелой травмой и часто сопровождается повреждениями связок, мышц, межпозвонковых дисков, корешков, спинного мозга. От степени повреждения спинного мозга, а также локализации перелома и зависит клиническая картина. Диагностируют травму с помощью рентгенологического исследования, КТ и МРТ позвоночника, электронейрографии.
Что такое перелом позвоночника
Опорой скелета человека является позвоночник. Он представляет собой соединённые друг с другом позвонки. Их массивные тела составляют основу позвоночного столба.
Спинной мозг находится в своеобразном тоннеле, который образуют дуги, отходящие от каждого позвонка. Каждая дуга, в свою очередь, имеет 7 отростков.
Вся эта система соединяется связками, что делает ее прочной, но гибкой. Она состоит из 5 отделов:
- шейного,
- грудного,
- поясничного,
- крестцового,
- копчикового.
Именно позвонки не выдерживают различных механических воздействий (неудачных падений с высоты на голову, ноги или ягодицы, ударов), вследствие чего случаются переломы.
Также позвонки могут разрушаться под влиянием различных системных заболеваний (остеомиелита, остеопороза, рахита, онкопроцессов).
Часто переломами заканчиваются аварии. Человек может быть пристегнут, но голова по инерции движется вперед, шея резко сгибается и позвонки попросту раздавливаются.
Виды переломов позвоночника
Вид перелома зависит от того, какой отдел позвоночника пострадал и насколько сильно, сколько позвонков деформировано, затронут ли спинной мозг, а также какие последствия влечет за собой травма.
Перелом шейного отдела
При ударе в шею, неудачном нырянии, аварии или падении на голову может произойти перелом шейного отдела позвоночника. В таком случае человек ощущает сильную боль, отдающую в голову и шею, руки, головокружение, тошноту. Его рвет, дышать тяжело. Может наблюдаться недержание мочи. Попытка встать успехом не отличается — он теряет равновесие и даже сознание. Взять что-то в руки сложно, поскольку утрачивается чувствительность.
Переломы в данной области крайне опасны. Сильные повреждения второго шейного позвонка затрагивают спинной мозг и, как правило, несовместимы с жизнью.
Перелом грудного отдела
Менее явная симптоматика у перелома грудного отдела, являющегося следствием падения даже с небольшой высоты. Многие переносят его «на ногах», что чревато. Распознать проблему можно по иррадиирущим болям в область сердца, между лопатками, а также по онемению рук и удушью.
Перелом поясничного отдела
При переломе поясничного отдела могут отказать ноги, болеть поясница и отдавать в живот. В крайних случаях у человека затруднена дефекация и мочеиспускание.
Перелом крестцового отдела
О переломе крестца свидетельствует боль при ходьбе, отдающая в пах, отечность, припухлость и локальные кровоизлияния. Трамвае осложняется повреждениями прямой кишки и параличом.
Перелом копчикового отдела
Аналогичные симптомы свидетельствуют о травме копчика. К ним добавляется невозможность сидеть, опорожняться и стоять устойчиво. Перенесшие его женщины часто рожают детей посредством кесарева сечения.
- В зависимости от того, повреждены отделы только спереди, только сзади, или одновременно, переломы бывают стабильные (только одна сторона) и нестабильные (сзади и спереди). Второй тип грозит смещением позвоночника.
- Если деформирован один позвонок, говорят об изолированном переломе, а если несколько в одном отделе или по одному в разных — о множественном.
- Неосложненной считается травма, не задевшая спинной мозг. Двигательная активность тела сохраняется, боль выражена неярко. Риск развития осложнений невелик, но только в случае своевременной госпитализации. Если же спинной мозг задет, восстановление займет больше времени, а человек будет ограничен в своих движениях.
В зависимости от характера травмы, перелом может быть компрессионным, оскольчатым и смешанным.
Компрессионный перелом
Компрессия — это давление. Компрессионный перелом возникает вследствие избыточного вертикального давления на тело позвонков и находящиеся между ними диски. Это приводит к их сплющиванию. Часто страдает спинной мозг. Усугубляет ситуацию проникающий характер травмы, то есть когда тело позвонков смещено, имеет место клиновидная деформация и кифоз. В большинстве случаев, при качественной реабилитации прогноз благоприятный.
Оскольчатый перелом
Оскольчатый перелом куда коварнее. Он сопровождается сколами кости и их смещениями, деформацией мягких тканей, повреждением нервных окончаний. Осколки нужно извлечь, иначе человек может перестать ходить.
Компрессионно-оскольчатый перелом
При смешанном типе наблюдается все вышеперечисленное сразу. Им обычно заканчивается неудачное вертикальное воздействие (приземление на нижние конечности или ягодицы с высоты) или падение тяжести на согнутого человека. Ситуация достаточно тяжелая. Пациент испытывает боль, не может двигаться.
Первая помощь
Хотя переломы и отличаются между собой, объединяет их схожая симптоматика.
Травмированный человек испытывает боль, особенно в области спины, головы, живота и паха, слабо ощущает или не чувствует вовсе свои конечности, скован в движениях, жалуется на тошноту и головокружение, недержание мочи и удушье. Мышцы в зоне перелома чрезмерно напряжены. Кроме того, пострадавший может впасть в шоковое состояние.
Грамотная первая помощь может спасти ему не только жизнь, но и здоровье. Она заключается в следующем:
- Человека обездвиживают. Он может вырываться, метаться, пытаясь встать, но допустить этого нельзя. Если ситуация позволяет, его кладут вверх лицом на ровную поверхность.
- Вправлять позвонки запрещено.
- Если перелом произошел в шейном отделе, нужно аккуратно зафиксировать голову.
- Если есть под рукой анальгетики, нужно дать их пострадавшему. Если он на грани потери сознания, нельзя давать ему таблетки, так как он может попросту подавиться.
Помогать скорой транспортировать пострадавшего должны минимум трое. Один контролирует шею, второй — грудь, третий — таз и ноги. На мягкие носилки человека укладывают лицом вниз, на твердые — вверх. Для фиксации конечностей в правильном положении используют жгуты, валики ремни.
Дальнейшую медицинскую помощь пострадавшему должны оказать врачи в стационаре.
Диагностика
Пациента осматривают, проводят неврологические тесты, отправляют на рентгенографию, КТ или МРТ.
Сохранность спинного мозга покажет миелография. Плотность костной ткани и наличие остеопороза у женщин старше 50 определяют на остеоденситометрии.
Методы лечения
На основании результатов диагностики врач назначает лечение. Оно может быть консервативным или хирургическим.
Посредством медикаментов, постельного режима и специальных приспособлений корректируется несложный закрытый и стабильный перелом, не усугубленный травмами спинного мозга.
В процессе реабилитации человек должен соблюдать длительный постельный режим, носить сначала жесткий корсет из пластика или металла, затем эластичный с возможностью полусвободной фиксации, а также выполнять лечебную гимнастику и посещать массажиста.
Важно! Корсет не одевается на голое тело, только на майку из натуральных тканей. Он не должен сдавливать и мешать дышат, но при этом обязан хорошо поддерживать спину.
До выздоровления пациент должен спать на твердой кровати (часто матрас уплотняют фанерой), а если того требует ситуация, стоять под наклоном (по принципу «голова выше ног»).
Поскольку человек много лежит, важно предупреждать пролежни, обрабатывая его кожу антисептиками. В случае затруднённой дефекации необходимо делать сифонные клизмы.
Назначаются лекарственные препараты, действие которых направлено на поддержание уровня кальция, фтора и витаминов в организме, укрепление структуры дисков, на снятие отечности и уменьшение боли.
Помимо перечисленного, может применяться вытяжение петлей Глиссона или аппаратное вытяжение за череп.
Увы, но исправить многие переломы (особенно если они оскольчатые с повреждением спинного мозга) может только операция. Типы хирургического вмешательства:
- Вертебропластика, при которой тело позвонка восстанавливается с помощью введения костного цемента. Эффективна при компрессионных переломах без повреждения нервных структур.
- Кифопластика. Применяется для выпрямления позвонка. Для этого в полость вводится сжатый баллон, надувается, после чего полость заболняется специальным пластичным цементом.
- Более сложные операции, заключающиеся в извлечении осколков, корректировке имеющейся деформации, вживлении имплантов, пластин, ламинарных контракторов и трансартикулярных фиксаторов.
Профилактика
Лучшей профилактикой перелома позвоночника станет внимательное к себе отношение. Человек должен избегать травм спины, ударов по ней, опасных прыжков и аварий.
Занятие спортом и поддержание иммунитета позволят укрепить мышечный корсет, поддержать целостность костей и позвонков.
Кроме того, нужно проходить ежегодные осмотры. Это поможет своевременно выявить заболевания, влияющие на скелет. К таким относится остеопороз. Это заболевание, провоцирующее уменьшение массы костей, их хрупкость. Оно опасно отсутствием ярких симптомов (лишь иногда появляется боль в груди и пояснице), а диагностируется, когда уже сломана лучевая кость, шейка бедра или тела позвонков.
Чаще других остеопорозу подвержены:
- возрастные пациенты,;
- люди, страдающие от проблем с ЖКТ и эндокринной системой,
- люди, страдающие от остеомиелита (воспаления костного мозга),
- часто рожавшие и кормившие грудью женщины,;
- женщины, у которых менопауза началась рано (до 50 лет),;
- женщины, у которых поздно началась менструация.
Последние два пункта наука объясняет взаимосвязью состояния костной ткани и продукции эстрогенов.
Врач диагностирует остеопороз, основываясь на результатах:;
- Лабораторных исследований уровня фосфора, кальция, витамина Д и паратиреоидного гормона в крови, суточной потери фосфора и кальция с мочой, количества гормонов щитовидной железы, тестостерона, печеночных маркеров.
- Денситометрии. Это измерение минеральной плотности кости (МПК). Может быть однофотонным (не всегда информативно) и двухфотонным, а также ультразвуковым. Также врач может назначить КТ-денситометрию позвоночника.
- Рентгенологических исследований. Они результативны только при значительной потере массы костных тканей (более 30%). Да и функциональность их ограничена: такие исследования назначаются для выявления свежих переломов, костных мозолей и посттравматических деформаций, свидетельствующих о нарушении целостности костей.
Лечение остеопороза может быть медикаментозным или оперативным. Независимо от вида, его цель заключается в устранении причины (если это — заболевание) и предотвращении последствий.
Ушиб грудной клетки
Ушиб грудной клетки — закрытое повреждение мягких тканей в области грудной клетки. При сильном травматическом воздействии нарушается целостность ребер, грудины, внутренних органов, расположенных в грудной полости. Основная причина — удар в быту и на производстве, падения во время занятий спортом.
Любая травма грудной клетки опасна для жизни и здоровья, поэтому все пострадавшие даже при удовлетворительном состоянии требуют детального обследования. Диагноз уточняют с помощью рентгенографии грудной клетки. В зависимости от вида травмы назначают консервативное или хирургическое лечение.
Какие органы могут повредиться при ушибе грудной клетки
При ушибе грудной клетки чаще травмируется кожа, мышцы, подкожная клетчатка, внутренние органы и кости не повреждаются. Поражение может быть изолированным или при высокоэнергетической травме сочетаться с повреждениями ребер, легких, сердца, сосудов, молочных желез, перелом грудины, грудных позвонков, гемотораксом и пневмотораксом.
Ушиб грудной клетки чаще распространен среди молодежи. Уровень летальности составляет 5–6%, и связан с риском нарушения целостности и функций внутренних органов, расположенных в области грудной клетки. При своевременной медицинской помощи высокий процент благоприятных исходов.
Причины ушиба грудной клетки
Ушиб грудной клетки чаще всего возникает из-за удара тупым предметом, сдавления грудины, падения. Наиболее частые обстоятельства повреждения мягких тканей в области грудины — бытовая и производственная травма, спортивные занятия. Реже ушиб грудной клетки диагностируют вследствие драк, автомобильных аварий, природных катастроф, огнестрельных травм. Количество пострадавших среди детей возрастает в период летних каникул.
Повреждение внутренних органов имеет вторичный характер, и связано с их травматизацией острыми обломками сломанных ребер.
Симптомы ушиба грудной клетки
Сразу после удара грудной клетки пострадавший ощущает боль. В зависимости от силы травмирующего агента боль бывает тупая, резкая, усиливается при глубоком вдохе, во время физической активности. Незначительные ушибы иногда остаются неопознанными.
Мягкие ткани реагируют на травму отеком, кровоподтеками, образованием гематом разного размера. В первые дни гематомы ярко багровые, через неделю приобретают багрово-синюшный оттенок, еще рез 7–10 дней — зеленовато-бурый. В отдельных случаях при обширных ушибах возможно повышение температуры.
При сильном травматическом воздействии травматолог обязан исключить перелом ребер. Если при сдавлении грудной клетки двумя ладонями боль не усиливается, вероятность перелома минимальная.
Перелом ребер можно предположить, если грудная клетка со стороны поражения отстает при дыхании, при ощупывании поврежденных ребер слышится хруст костных отломков, кожа в области грудины бледная, синюшная, дыхание поверхностное.
Перелом грудины проявляется интенсивной болью, которая усиливается при надавливании и дыхании, кашлем, отеком, кровоизлиянием, болезненной пальпацией. Признаки сдавливания грудной клетки — удушье, поверхностное дыхание, синяя кожа в области головы, шеи, верхней части груди. В отдельных случаях наблюдается потеря сознания, временное снижение остроты зрения, слуха.
Смещенные отломки ребер, грудины могут нарушать целостность внутренних органов. В результате повреждения плевры и легких развивается гемоторакс (скопление крови) и пневмоторакс (скопление воздуха).
- дыхательная недостаточность,
- одышка,
- боль при дыхании,
- кровохарканье,
- учащенное сердцебиение..
При скоплении в грудной клетке крови от 500 мл и более, состояние пациента ухудшается, учащается пульс, дыхание поверхностное, кожа становится синюшного цвета. Пациент принимает вынужденное положение сидя с опорой на руки.
Клиническая картина пневмоторакса — сухой кашель, ослабленное дыхание, боль в момент глубокого вдоха, одышка, удушье, цианоз кожи и слизистых оболочек.
Степени ушибов грудной клетки
Тяжесть ушиба предопределяет сила травмирующего фактора — скорость, вес, характер поверхности, и плотность костей, состояние свертывающей системы крови.
С учетом механизма травмы, повреждения мягких тканей и органов выделяют четыре степени ушиба грудной клетки:
- I степень — характеризуется травмированием мышц и жировой клетчатки. Проявляется отеком, незначительной болезненностью. Внешние признаки проходят самостоятельно через 3–7 дней.
- II степень — повреждение мышц и сосудов сопровождается отеком, образованием гематом. Период восстановления варьируется в пределах 10–14 дней.
- III степень — травмирование мягких тканей осложняется повреждением внутренних органов. Симптоматика зависит от того, какой орган или кость были задеты. Восстановительный период — от двух недель до месяца и дольше.
- IV степень — диагностируют при нарушении целостности и функций внутренних органов. Подобные травмы угрожают жизни и здоровью пациента, и требуют срочной госпитализации. Продолжительность периода реабилитации зависит от тяжести повреждения.
Первая помощь при ушибе грудной клетки
На этапе доврачебной помощи необходимо обеспечить пострадавшему покой, дать анальгетик, приложить на место ушиба холод для уменьшения отечности, боли и кровоподтеков. Это может быть грелка с холодной водой, пакет со льдом. При эмоционально нестабильном состоянии предложить воды, седативные препараты, обеспечить поток свежего воздуха.

Важно! В первые 3–4 дня после травмы запрещено принимать горячую ванну, посещать сауну, баню, так как тепло увеличивает отек и риск развития гемартроза.
Даже при незначительной травме, удовлетворительном состоянии пациент нуждается в срочном осмотре травматологом, так как повреждения внутренних органов на начальном этапе могут протекать бессимптомно. Транспортировать пострадавшего лучше в положение сидя или полусидя.
Диагностируют ушиб грудной клетки на основании внешних признаков, субъективных ощущений пациента. Чтобы исключить травмирование внутренних органов обязательна рентгенография грудной клетки. Исследование позволяет оценить состояние костных структур, установить расположение переломов, выявить уровень жидкости и газа в плевральной полости и легочной ткани.
Лечение и профилактика ушиба грудной клетки
При изолированной травме грудины без повреждения внутренних органов и костей достаточно будет консервативной терапии. Для снижения интенсивности боли назначают анальгетические препараты, от кашля — бронхолитические средства. Хорошо купируют боль и воспаление, восстанавливают мышечный тонус физиопроцедуры:
- электрофорез,
- лазеротерапия,
- ультразвуковая терапия,
- СМВ-терапия (воздействие сантиметровыми электромагнитными волнами),
- индуктотермия (лечение магнитными полями).
При сильных болях на непродолжительное время проводят бинтование грудной клетки. Всем пациентам рекомендовано сбалансированное питание, ЛФК, физический покой, дыхательная гимнастика.
Важно! При сильном травмировании грудины рекомендуется спать в положении полусидя или лежа с высоко приподнятым изголовьем.
Малое количество крови, воздуха в плевре рассасывается самостоятельно. Для устранения выраженного гемоторакса и пневмоторакса применяют экстренные меры:
- дренирование плевральной полости,
- пункцию с эвакуацией воздуха, крови,
- ушивание раны легкого,
- искусственную вентиляцию легких,
- перевязку грудного лимфатического протока.
При длительном существовании гематом производят их вскрытие и дренирование. Для восстановления целостности грудного каркаса при переломах ребер выполняют иммобилизацию.
Профилактика ушибов грудной клетки — это соблюдение мер безопасности во время занятий спортом, в быту. К профилактическим мероприятиям относят выполнение правил техники безопасности и дорожного движения. Снижение количества детского травматизма подразумевает контроль родителей, игры на нетравмоопасных детских территориях, специально оборудованных детских площадках.
Для предупреждения осложнений после ушиба грудной клетки важна консультация травматолога и своевременная медицинская помощь.
Ушиб копчика: симптоматика и возможные риски
Мало кто знает, что копчик очень уязвим для различных травм. Важно понимать и то, что даже небольшое повреждение этой зоны представляет серьёзную опасность. Именно поэтому необходимо чётко знать основную симптоматику такого повреждения.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Нередки ситуации, когда в результате падения удар приходится на копчиковую зону. Если травматическое повреждение сильное (например, перелом), это отзывается острой болью, и человек обращается в медицинское учреждение. Вместе с тем, незначительный ушиб часто игнорируется, в то время как он может повлечь за собой отдалённые неблагоприятные последствия.
Последствия ушиба копчика
Чем же может грозить ушиб копчиковой области? Всё дело в том, что сильные болевые ощущения при ушибе могут возникать не сразу, а только спустя некоторое время. Но главная опасность заключается всё же в другом.
После полученной травмы повреждённая копчиковая зона будет непосредственным образом влиять на работу внутренних органов и различных систем организма. Например, внезапно начнёт проявлять себя головная боль. Причём человек не всегда сможет связать данное последствие с перенесённой травмой, что затруднит диагностику.
Почему так происходит? Суть заключается в том, что спинной мозг окружён плотной спинномозговой оболочкой. Эта же оболочка покрывает полушария головного мозга, копчик является её крайней областью прикрепления. Ушиб копчика провоцирует некоторое смещение, оболочка в отдельных участках натягивается, при этом пережимаются сосуды и ткани головного мозга. В свою очередь, всё это вызывает головную боль.
Таким же образом происходит сдавливание нервов, идущих к внутренним органам, вследствие чего могут возникать соответствующие патологии.
Хронические формы патологии
Безусловно, при травме копчика наиболее опасной является ситуация, когда повреждение затрагивает непосредственно ткань спинного мозга. Это может возникать при компрессионных переломах. Впоследствии болезненность отодвигается на второй план, но начинают выявляться другие проблемы со здоровьем.
При сильном ушибе или переломе копчика возникшие патологии могут принимать хронический характер. Болезненность в этом случае может проявляться при каких-либо отдельных движениях (например, при попытке присесть).
Если болевые ощущения в копчике доставляют человеку дискомфорт длительное время, может быть показано оперативное вмешательство. В медицинском учреждении принимается решение о вправлении или даже удалении позвонка. Поэтому важно при возникновении любого заболевания позвоночника лечение начинать своевременно, не затягивая с посещением врача.
Основная симптоматика при ушибе копчика
В большинстве случаев человек довольно легко может идентифицировать у себя травму копчика. Непосредственно сразу после травмы возникает боль.
Болевой синдром может быть различной степени выраженности. При некоторых травмах интенсивность ощущений настолько высока, что человеку невыносимо трудно занять удобную для себя позу. Малейшее телодвижение отзывается острой болью, сигнализирующей о необходимости принятия мер. Спустя некоторое время боль может притупляться или даже исчезать на время полностью. Однако любые попытки сесть или пройтись вновь пробуждают первоначальные симптомы.
Вместе с тем, небольшое ослабление боли часто побуждают человека игнорировать посещение медицинского учреждения. Думая, что травма не слишком серьёзна, люди навлекают на себя в дальнейшем различные осложнения, многие из которых необратимы.
Даже слабая боль в копчиковой зоне не исчезает слишком быстро. Обычно болезненность этого отдела сохраняется несколько лет. Поэтому велик риск возникновения воспалительного процесса и перехода патологии в хроническую форму. Хронические формы ушибы носят затяжной характер, но при этом даже незначительная боль возникает регулярно.
Также типичным проявлением ушиба является возникновение гематомы в области копчика. Гематома формируется вследствие нарушения целостности кровеносных сосудов, несущих кровь в окружающие ткани. Отёчный кровоподтёк также сопровождает переломы копчика. Окончательный диагноз ставится в медицинском учреждении после прохождения рентгенографических процедур.
Гематома, возникающая в результате ушиба, сохраняется длительное время. В зависимости от давности травмы меняется оттенок синяка. Это является важным диагностическим параметром. По внешнему виду синяка доктор судит о сроках полученного повреждения.
Но бывает и так, что первичная симптоматика при ушибах копчика не ярко выражена. Это бывает при незначительных, а также застарелых травмах. В таких ситуациях доктор опирается на слова пациента.
Заболевания, которые проявляются болями в области промежности, копчика и заднепроходного отверстия, объединены под названием «анокопчиковый болевой синдром».
В Юсуповской больнице врачи применяют современные методы диагностики, которые позволяют выявить причину кокцигодинии. Обследование пациента проводят с использованием высокотехнологичной аппаратуры ведущих фирм мира. Для лечения анокопчикового болевого синдрома применяют инновационные методы лечения.
Пациенты, которые обращаются в Юсуповскую больницу, предъявляют жалобы на боль в области копчика на приёме у гинеколога, травматолога, уролога, проктолога. Врачи проводят осмотр, назначают дополнительное обследование. Наиболее тяжёлые случаи обсуждаются на экспертном Совете, в состав которого входят кандидаты и доктора медицинских наук, врачи высшей категории. Они коллегиально ставят диагноз и назначают комплексное лечение.
Причины анокопчикового болевого синдрома
Пациенты часто связывают начало заболевания с травмами таза, копчика, крупных суставов. Причиной боли у женщин могут быть тяжёлые роды. Анокопчиковый болевой синдром развивается у пациентов, страдающих заболеваниями органов малого таза.
Кокцигодиния часто сочетается со следующей патологией:
- поллакиурией;
- недержанием мочи;
- хроническими и рецидивирующими заболеваниями половых органов, мочевого пузыря, прямой кишки;
- висцероптозом (опущением внутренних органов);
- кистозными образованиями малого таза.
Боль в области копчика возникает у пациентов с патологией крестцово — копчикового нервного сплетения, изменениями околосуставными и околокостными изменениями в этой области, последствиями травмы. Кокцигодиния может быть проявлением опухолевого процесса в крестцово-копчиковой области. При подозрении на наличие опухоли врач, к которому пациент пришёл на приём, направляет его на консультацию к онкологу Юсуповской больницы.
Причиной анокопчикового болевого синдрома могут являться:
- нарушение мобильности в копчиковом сочленении, которое возникает в результате травмы;
- ишемизация копчикового, подчревного и пресакрального нервных сплетений, в результате чего формируется внутритазовый симпатический плексит, туннельные невропатии, реактивные невриты;
- травмы крестцово-копчикового сустава в родах крупным плодом;
- аномалии развития или приобретенные дефекты таза и поясничной области;
- патологические процессы в органах и клетчатке малого таза, вызывающие рефлекторные болевые мышечно-тонические реакции или раздражения нервов;
- хирургические вмешательства в аноректальной области, на промежности или органах малого таза.
В 30% случаев врачи диагностируют идиопатическую кокцигодинию. Она не связана с травмой или органической патологией органов малого таза. Болевой синдром может развиться в связи с патоморфологическими проявлениями в гипогастральном и пресакральном нервных сплетениях, затруднённым венозным оттоком, снижением порога болевой чувствительности.
Симптомы анокопчикового болевого синдрома
Пациенты предъявляют жалобы на боли в области копчика, крестца и околоанальной области. Они не могут точно охарактеризовать свои болевые ощущения. Чаще всего боль бывает ноющей, тупой, распирающей, тянущей, иногда жгучей. Она локализуется в области копчика или близлежащих зонах – промежности, паху, заднем проходе, половых органах, нижней части поясницы, крестце, задних отделах бёдер и тазобедренных суставах. Боль исчезает или становится менее интенсивной в положении пациента стоя и усиливается при сидении. Усиление боли происходит при лежании на спине, вставании, физических нагрузках и ходьбе, наклонах туловища, во время полового контакта и акта дефекации.
Пациенты вынуждены сидеть на одной ягодице. Их движения становятся плавными и осторожными. Болевые кризы провоцирую физические факторы, переутомление, обострение хронических заболеваний, переохлаждение, психический стресс или травма. Нередко во время обострения отмечаются расстройства кишечника, периферический спазм сосудов, рвота, потоотделение, поллакиурия. Развиваются функциональные расстройства органов малого таза и брюшной полости.
Со временем формируется асимметрия опороспособности при сидении, развивается сколиоз. На ранних стадиях заболевания у пациентов появляются депрессивные и астено-невротические реакции:
- раздражительность;
- бессонница;
- утомляемость;
- снижение эмоционального тонуса и работоспособности.
У пациентов появляется страх неизлечимого заболевания. В ряде случаев болевой синдром настолько выражен, что человек не может присесть, согнуть ноги, развести бёдра. Его походка становится неестественной, он передвигается мелкими шажками в вынужденном полусогнутом положении. В связи с тем, что пациент из-за болей сдерживает позывы на дефекацию, у него развиваются запоры. Посттравматический анокопчиковый болевой синдром проходит через сутки после травмы и возвращается спустя несколько недель или месяцев.
Методы диагностики анокопчикового болевого синдрома
Врач Юсуповской больницы для того чтобы установить причину кокцигодинии используют все методы обследования, применяемые в колопроктологии:
- пальцевое исследование прямой кишки;
- ректороманоскопию;
- рентгенографию крестцово-копчикового отдела позвоночника в двух проекциях;
- компьютерную томографию;
- магнитно-резонансную томографию.
В случае необходимости пациента направляют на урологическое, гинекологическое, психоневротическое и ортопедическое обследование.
Всем пациентам проводят ультразвуковое исследование органов малого таза и брюшной полости. Ирригография с проктодефектографией позволяет выявить патологические изменения в стенке прямой кишки или наличие новообразования толстой кишки. В неясных случаях выполняют электрофизиологическое исследование мышцы тазового дна и запирательного аппарата прямой кишки.
Диагностировать кокцигодинию непросто. Проктологи Юсуповской больницы сначала исключают все заболевания, которые также проявляются болями в области копчика и ануса: анальную трещину, парапроктит, геморрой, неврит седалищного нерва, пояснично-крестцовый радикулит. Пациенты могут получить консультацию специалистов ведущих профильных медицинских институтов, клиник-партнёров. После анализа результатов исследований врач составит индивидуальную схему лечения.
Лечение кокцигодинии
Эффективность лечения анокопчикового болевого синдрома во многом зависит от того, насколько точно выявлена причина кокцигодинии и правильно подобрана комплексная терапия. Врачи Юсуповской больницы используют следующие методы лечения:
- медикаментозную терапию;
- мануальную терапию;
- массаж;
- иглорефлексотерапию;
- физиотерапевтические методы воздействия на область копчика.
В клиниках-партнёрах хирурги выполняют малоинвазивные оперативные вмешательства. Лечение кокцигодинии начинается с диеты. Она направлена на предотвращение появления запоров или борьбу с уже имеющимися проблемами с дефекацией.
Пациентам проводят бальнеологические, тепловые и электрические процедуры:
- диатермию;
- соллюкс;
- местную дарсонвализацию;
- токи УВЧ;
- электрофорез с новокаином.
Эффективны лекарственные клизмы, минеральные грязи, душ. Чаще при комплексном лечении терапевтический эффект достигается через достаточно короткий промежуток времени. Пациентам также назначают специальные обезболивающие свечи, согревающие мази, лазеротерапию, лечебную физкультуру. Боли исчезают после массажа пояснично-крестцовой и крестцово-копчиковой областей, мышц тазового дна. Данные процедуры вызывают расслабление диафрагмы таза и устраняют спазм мышц.
При наличии заболеваний органов малого таза реабилитологи применяют иглорефлексотерапию. Врачи Юсуповской больницы выполняют при болевом синдроме околокопчиковую новокаиново-спиртовую блокаду. Манипуляция проводится наряду с ректальной дарсонвализацией, электрофорезом с новокаином на крестцово-копчиковую область или диатермией.
Для уменьшения болей назначают пациентам нестероидные противовоспалительные средства в виде ректальных свечей или таблеток. При выраженном болевом синдроме препараты вводят внутримышечно. Они уменьшают боль, но не влияют на причину заболевания.
При посттравматическом анокопчиковом болевом синдроме пациентам в остром периоде назначают постельный режим на 1 — 1,5 недели, и только после этого им разрешают садиться. Закрытую репозицию копчика через прямую кишку не выполняют, поскольку она мало эффективна, а иногда приводит к серьёзным осложнениям. Во время проведения манипуляции сохраняется высокий риск ранения прямой кишки.
При переломе или вывихе копчика проводят хирургическое лечение. Операция кокцигэктомия позволяет если не полностью, то хотя бы значительно купировать болевой синдром. В последние годы с целью лечения синдрома кокцигодинии проводят удаление крестцово-копчикового диска методом радиочастотной абляции и термокоагуляцию непарного ганглия. Во время оперативного вмешательства хирурги удаляют деформированный копчик. Достаточно эффективными оперативными методами лечения кокцигодинии являются радикотомия и крестцовая ламинэктомия.
У детей при травматических повреждениях копчика восстанавливают анатомическую конфигурацию и положение копчика с помощью остеосинтеза скобой с термомеханической памятью формы. Также хирурги используют малоинвазивный метод закрытой репозиции сегментов копчика с их последующей фиксацией капроновыми нитями к специальной шине.
Позвоните по телефону и запишитесь на приём к врачу Юсуповской больницы. После всестороннего обследования он организует консультацию смежных специалистов и, в зависимости от причины анокопчикового болевого синдрома, назначит индивидуальное лечение.