Диастаз прямых мышц живота: кто виноват и что делать?

Автор — Наталья Резник.
Есть на свете явления, хорошо известные, но плохо изученные. К ним относится и диастаз прямых мышц живота, то есть увеличение расстояния между ними.
Как это устроено?
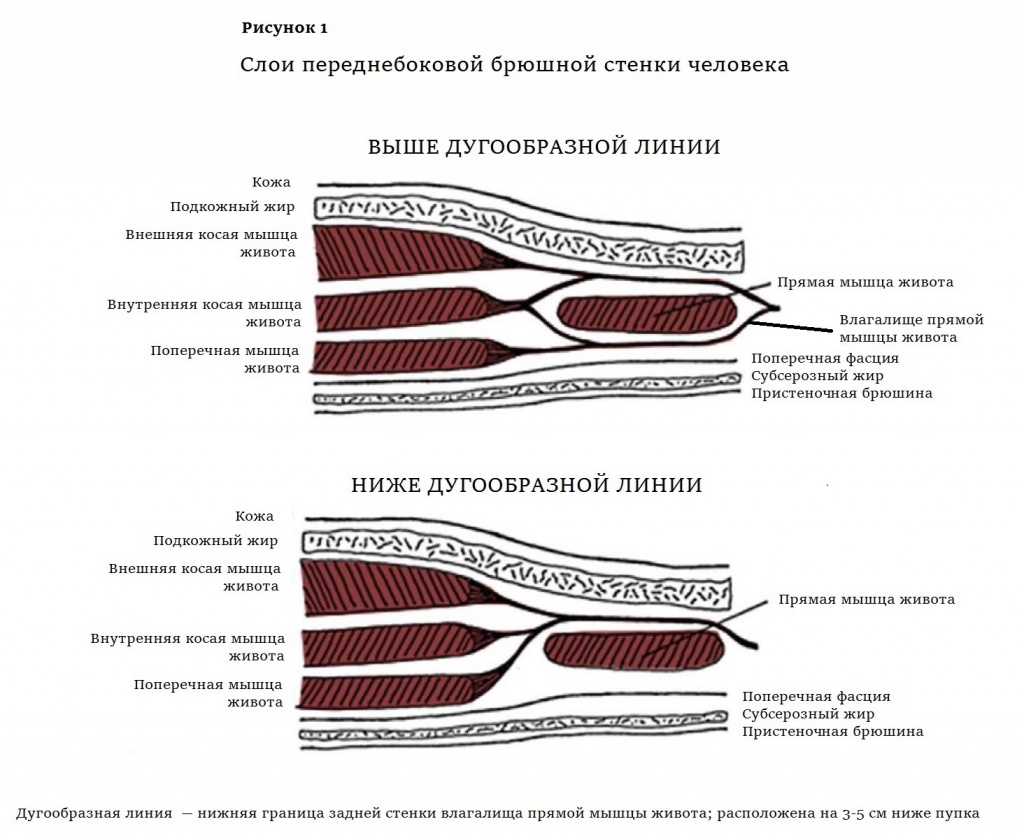
Переднебоковая брюшная стенка человека шестислойная: кожа, поверхностная фасция живота, жир, абдоминальные мышцы, поперечная фасция и пристеночная брюшина (рис. 1).
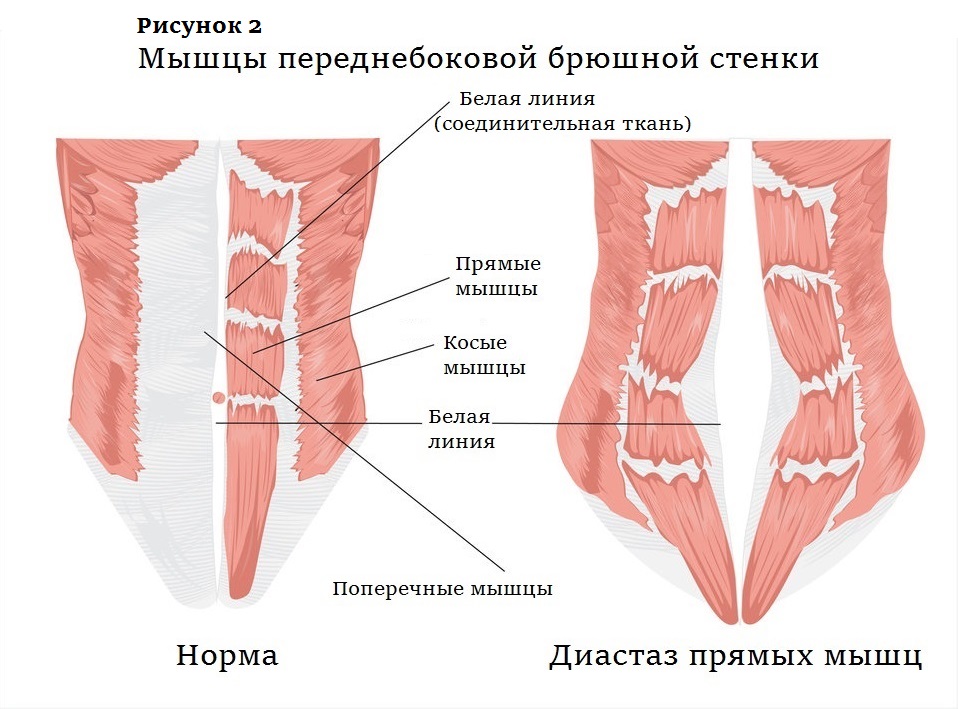
Мышечный слой состоит из четырех парных мышц. Это ориентированные вертикально прямые мышцы живота, внешние и внутренние косые мышцы и горизонтально ориентированные поперечные мышцы, расположенные кнутри от внутренних косых (рис. 2). Апоневрозы косых и поперечных мышц образуют сухожильный футляр прямой мышцы живота — ее влагалище (рис. 1). Прямая мышца, широкая и тонкая в верхней части, в нижней становится толстой и узкой. В нескольких местах она прикрепляется к передней части мышечного влагалища, и эти поперечные сшивки делят прямую мышцу на сегменты. А в середине живота апоневрозы сходятся, образуя белую линию (рис. 2).
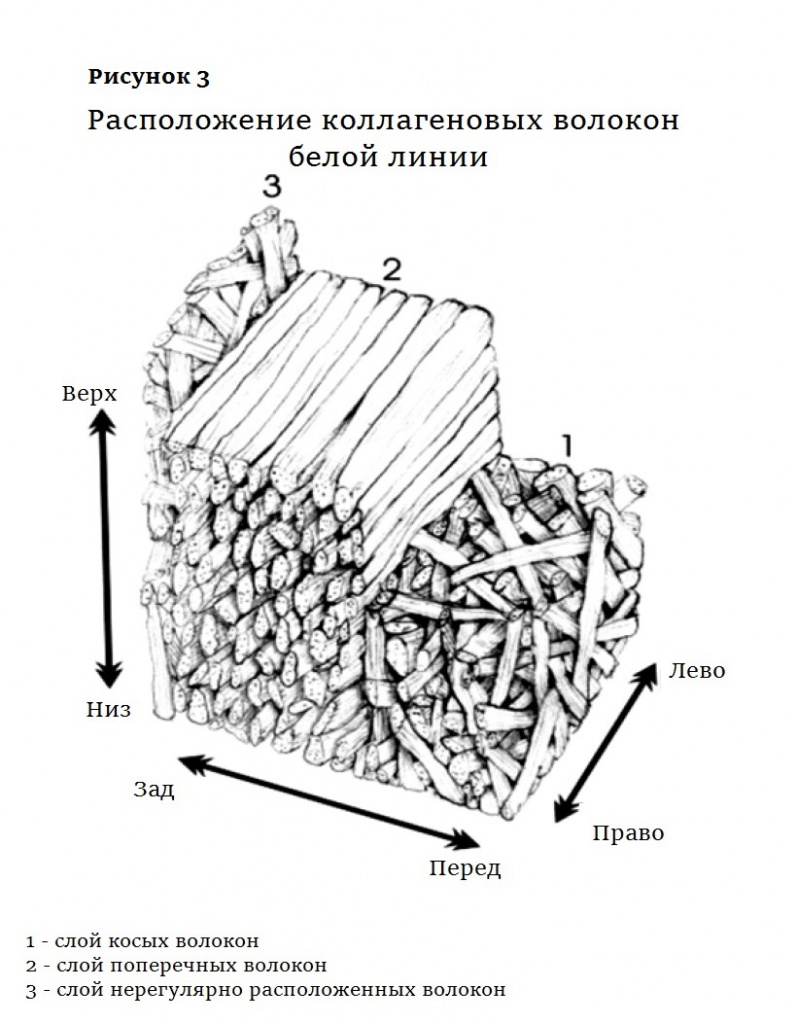
Белая линия тянется от мечевидного отростка до лонного сочленения. Она представляет собой трехмерную сеть коллагеновых волокон, ориентированных так же, как мышечные волокна поперечной и косой мышц: поперек и наискосок. Во внутренней зоне белой линии коллагеновые волокна расположены нерегулярно (рис. 3).
Белая линия вместе с влагалищем прямой мышцы обеспечивает механическую стабильность передней брюшной стенки. Однако она все-таки растягивается, причем, из-за ориентации коллагеновых волокон, растягивается преимущественно вширь. И когда она становится слишком широкой, развивается диастаз передних мышц живота (ДПМ).
Вопрос в том, что считать нормой. Раньше полагали, что расстояние между передними мышцами в положении лежа с согнутыми ногами не должно превышать ширину двух пальцев. Затем появились более точные данные, и сейчас исследователи чаще всего пользуются одним из двух критериев нормы.
Определение
швейцарских ученых основано на ультразвуковых измерениях ширины белой линии у 150 нерожавших женщин.
Нормальная ширина белой линии, максимальное значение Швейцарский вариант
| Уровень | Ширина, мм |
| Мечевидный отросток | 15 |
| 3 см выше пупка | 22 |
| 2 см выше пупка | 16 |
Французские специалисты проводили измерения у покойников, при этом они обнаружили, что ширина белой линии увеличивается с возрастом.
Нормальная ширина белой линии, максимальное значение (мм) Французский вариант
| Уровень | Моложе 45 лет | Старше 45 лет |
| Выше пупка, середина расстояния между пупком и мечевидным отростком | 10 | 15 |
| На уровне пупочного кольца | 27 | 27 |
| Выше пупка, середина расстояния между пупком и лонным сочленением | 9 | 14 |
У беременных женщин белая линия растягивается и может достигать 79 мм ниже пупка и 86 мм на 2 см выше пупка. В их положении такие величины нормальны.
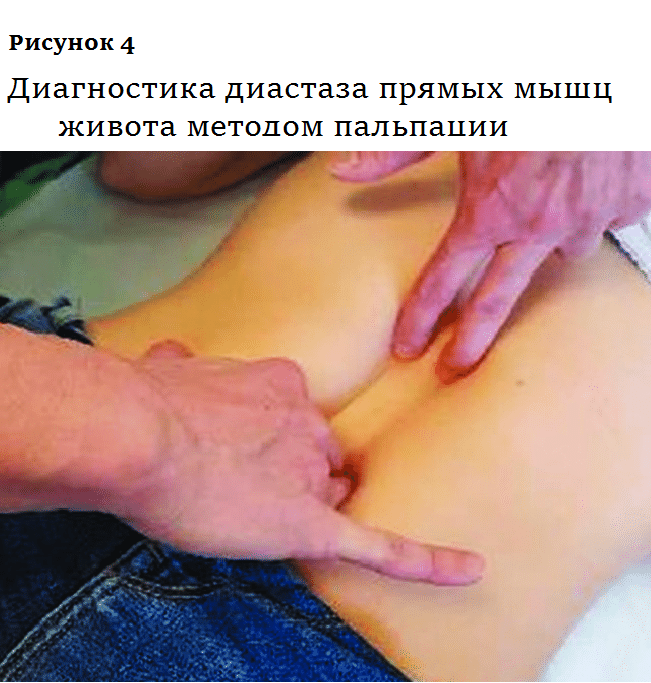
Самый распространенный метод диагностики ДПМ — пальпация. Пациент ложится на кушетку, согнув ноги в коленях, и напрягает брюшной пресс, а врач измеряет расстояние между выступающими валиками брюшных мышц (рис. 4). Но этот метод не очень точен, особенно при избыточной массе тела. В последнее время медики предпочитают ультразвуковую диагностику. Эта процедура безопасна даже для беременных и значительно дешевле магниторезонансной и компьютерной томографии.
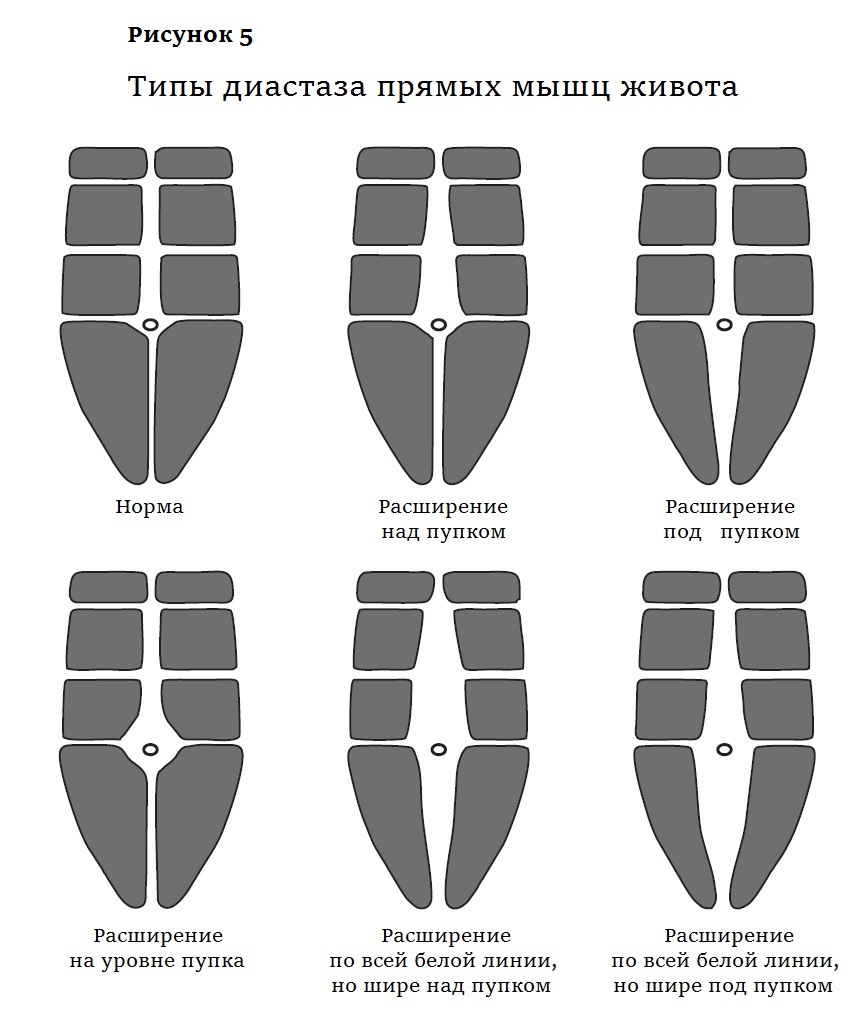
Есть разные классификации ДПМ. Самая подробная выделяет
пять типов: расширение только над пупком (на этот вариант приходится более половины случаев); только под пупком; расширение на уровне пупка; по всей ширине белой линии, но шире над пупком (почти треть случаев); по всей ширине белой линии, но шире под пупком (рис. 5). Таким образом, чаще всего белая линия расширена преимущественно над пупком. Возможно, дело в том, что ниже пупка в составе белой линии больше поперечных волокон, она плотнее и хуже растягивается.
Чем это опасно?
При ДПМ в начальной стадии расширение в области пупка невелико, отклонение от нормы не превышает 5 см. Такие изменения практически не отражаются на форме живота. При 2-й степени патологии, когда отклонение увеличивается до 7—8 см, живот отвисает. Это косметический дефект, вызывающий психологический дискомфорт. Ширина белой линии более 8—10 см указывает на тяжелую форму диастаза прямых мышц. Такой ДПМ может существенно
ослабить
брюшные мышцы, что приводит к эпигастральной или пупочной грыже и вызывает смещение внутренних органов. По мнению некоторых
исследователей, ДПМ провоцирует
боль в области таза и поясницы. Однако связь ДПМ с дисфункцией мышц тазового дна или пояснично-тазовой болью не доказана. Пациенты с ДПМ жалуются на боли не чаще, чем люди, не страдающие диастазом.
Хирург из Медицинского колледжа при Корнельском университете (США) Даниэль Брауман
обследовал 92 пациентов, которым делал абдоминопластику. Во время операции он измерял расстояние между прямыми мышцами живота и сравнивал его со степенью выпячивания живота. Брауман пришел к выводу, что возможности расширения белой линии ограничены, обычно больше, чем на 5 см, она не растягивается, и выпячивание живота может быть вызвано растяжением всей брюшной стенки, а не только белой линии. Следовательно, живот может отвисать и без диастаза.
Почему возникает ДПМ?
О факторах риска информации немного. Диастазу передних мышц живота покорны все возрасты и оба пола. Обычно ДПМ возникает от сочетания двух причин: слабости передней стенки живота и высокого внутрибрюшного давления. Слабость передней стенки вызывают генетически обусловленные дефекты структуры
коллагена или слабость передних мышц живота. Из-за этого ДПМ может возникнуть даже у
новорожденных. У
мужчин ДПМ развивается с возрастом, при наборе и резких колебаниях веса или в случае, если они слишком усердствуют на тренировках, выполняя подъемы корпуса, чтобы укрепить свою переднюю стенку. Как правило, ДПМ у мужчин появляется на пятом — шестом десятке, белая линия растягивается выше пупка. ДПМ также встречается у 39% пожилых рожавших женщин, перенесших операцию брюшной полости, и у 52 урогинекологических пациенток в менопаузе. Впрочем, насколько риск диастаза связан с возрастом или этнической принадлежностью, пока неясно. Исследований на эту тему мало, и объемы выборок невелики.
Внутрибрюшное давление зависит от физических нагрузок и позы. Оно возрастает в результате сокращения косых и поперечных мышц при кашле, смехе, мочеиспускании, дефекации и деторождении.
Беременность — безусловный фактор риска развития ДПМ, особенно при
отсутствии регулярных физических упражнений в это время. Во втором триместре беременности он встречается почти у всех и в послеродовой период сохраняется у 35 — 60% женщин. Во время беременности вес матки увеличивается с 40 до 1000 г, а объем — с 4 до 4000 мл. В результате мышцы живота растягиваются, особенно прямая. На 38 неделе беременности
длина мышц живота увеличивается на 115%, изменяется угол их прикрепления к белой линии. Растянутые мышцы слабеют.
Гормональные изменения, происходящие во время беременности, делают белую линию более эластичной, она растягивается тоже. Классическое сочетание внутрибрюшного давления и ослабленной передней брюшной стенки налицо. К дополнительным факторам риска также относят кесарево сечение;
множественные беременности; очень крупный плод; резкое похудение, спонтанное или после бариатрической операции; операции
на брюшной полости.
Норвежские
исследователи, наблюдавшие за тремя сотнями первородящих женщин с 21-й недели беременности до 12 месяцев после родов, полагают, что ДПМ чаще развивается у матерей, которые чаще 20 раз в неделю поднимают тяжести. Под «тяжестью» они подразумевают ребенка, которого носят на руках. Другие потенциальные факторы риска: возраст, рост, средний вес до беременности, набор веса во время беременности, вес ребенка при рождении, синдром доброкачественной гипермобильности суставов, а также общие тренировки и специальные упражнения для мышц живота и тазового дна, выполняемые в течение 12 месяцев после родов — на вероятность развития ДПМ не повлияли.
Португальские специалисты также не обнаружили связи между ДПМ и возможными факторами риска: индексом массы тела до беременности, весом ребенка при рождении, окружностью живота, поднятием тяжестей, заботой о ребенке и регулярными физическими упражнениями.
Как уберечься?
Об упражнениях как средстве профилактики диастаза известно немного, и мнения противоречивы. Некоторые в них пользы не видят, но не все.
Египетские физиотерапевты, например, считают, что во время беременности упражнения делать надо. Они позволяют поддерживать тонус, силу и контроль мышц живота, уменьшая тем самым давление на белую линию, и помогают избежать болей в пояснице. Но если ДПМ уже развился, упражнения следует прекратить. В дополнение к физическим упражнениям рекомендуют внешнюю поддержку живота.
Разумеется, тип упражнений имеет значение. Многие советуют укреплять преимущественно поперечные мышцы, соединенные фасциями с прямыми мышцами живота и белой линией. Сокращение поперечных мышц сближает прямые мышцы живота, делает белую линию более компактной и укрепляет фасции. Однако эти наблюдения, прежде чем превратиться в безоговорочные рекомендации, требуют доказательств. Следует также учесть, что женщины, которые делают упражнения во время беременности, скорее всего, занимались и до нее, поэтому их мышцы и белая линия изначально в лучшем состоянии, чем у тех, кто ведет неактивный образ жизни.
Как лечить?
ДПМ можно не лечить, положившись на то, что он пройдет сам. И действительно, у многих проходит: спустя год после родов частота ДПМ
снижается почти в три раза. Однако строгих клинических исследований, подтверждающих это наблюдение, нет.
На другом методическом полюсе располагается абдоминальная хирургия. Хирургическое усечение прямой мышцы — спорный метод. Его
рекомендуют, если расстояние между прямыми мышцами превышает 3 см, ДПМ сильно досаждает пациенту, а консервативные методы не помогают. Сейчас разрабатывают способы лапароскопического лечения ДПН.
Есть еще
пролотерапия. В поврежденную ткань вводят небольшое количество раздражающей жидкости. Это может быть раствор декстрозы, фенол-глицерин-глюкоза, сочетание полидоканола, магния, цинка, гормона роста человека, пемзы, озона, глицерина или фенола. Основная цель пролотерапии — стимуляция регенерации и роста нормальных клеток и тканей. Известен
случай, когда после семи сеансов пролотерапии ширина белой линии уменьшилась с 2,7 до 0,5 см (инъекции делали каждые две недели).
Нередко пациенткам рекомендуют внешние средства поддержки: шины, корсеты, повязки, специальные ленты. Сведения об их эффективности противоречивы. Некоторые считают, что эластичный бандаж, носимый после родов, поддерживает мышцы живота и белую линию и, более того,
усиливает мышцы живота и позволяет снизить объем талии.
Канадские исследователи работали с женщинами, которые после первых родов обнаружили у себя ДПМ, при этом они не занимались пилатесом, не делали скручиваний и почти никто не выполнял упражнений для брюшного пресса. Таким нетренированным дамам предложили в часы бодрствования носить эластичный бандаж. Он улучшил самочувствие пациенток и их удовлетворенность своим внешним видом, не более того. На урогинекологические симптомы бандаж не повлиял ни положительно, ни отрицательно. Сочетание бандажа с упражнениями для поперечных мышц благотворно сказалось на осанке и внешнем вид (упражнения без бандажа были, увы, неэффективны). В общем, внешние средства поддержки имеет смысл сочетать с физической нагрузкой. Однако объем выборки в этих и подобных исследованиях очень мал.
В дополнение к физическим упражнениям рекомендуют методику Элизабет Нобль (сближение прямых мышц вручную во время частичного подъема корпуса), мануальную терапию, программу Джулии Туплер (упражнения, выполняемые сидя и лежа на спине, сближение мышц и соединительной ткани и защита их от растяжения). Убедительного доказательства эффективности этих программ нет, хотя есть одиночные
сообщения о значительном улучшении самочувствия пациенток после 4 — 6 недель занятий по методике Нобль.
Как тренироваться?
В этой области единомыслие между специалистами не достигнуто, что неудивительно. Они проводят исследования на малых выборках (в группе может быть менее 10 человек), а контроли не убедительны. Обычно контрольная группа не делает определенных упражнений, но что они вообще делают, неизвестно. Основная масса наблюдений касается женщин во время беременности и после родов. В разных исследованиях участвуют пациентки с разной степенью ДПМ и выполняют разные упражнения, что затрудняет анализ, а данные противоречивы.
Не все
специалисты считают физическую нагрузку полезной пациенткам с ДПМ.
Некоторые
отмечают, что от упражнений ни пользы, ни вреда, и не видят связи между регулярными тренировками и ДПМ.
Согласно
другой точке зрения, сокращение абдоминальных мышц способствует сближению прямых мышц живота, особенно в области пупка. Поэтому укрепление абдоминальных мышц полезно. Вопрос в том, какие именно мышцы нужно укреплять: прямые или поперечные.
Одни считают, что нагружать нужно поперечные мышцы. Не только беременным и родившим женщинам, но вообще всем людям с ДПМ
рекомендуют
упражнения для укрепления кора и втягивание живота. Специалисты предполагают, что
активация поперечных мышц увеличивает механическую нагрузку на белую линию, что стимулирует образование коллагена. В результате белая линия укрепляется и восстанавливает свои функции. Есть
данные о том, что нагрузка на поперечные мышцы в течение 12 недель приводит к сужению расстояния между прямыми мышцами живота, возможно, из-за ремоделирования соединительной ткани. Для укрепления поперечных мышц живота рекомендуют пилатес и специальные
комплексы упражнений для втягивания пупка и мышц живота.
Норвежские исследователи, которые назначали пациенткам 4-месячный курс упражнений, направленных на усиление мышц тазового дна и живота (сжатие мышц тазового дна в пяти позициях, втягивание пупка стоя на четвереньках и лежа ничком, полупланка, подъемы корпуса), результата не добились. Но и эти данные требуют проверки.
Приверженцы укрепления поперечных мышц
рекомендуют женщинам избегать скручиваний, чтобы не растянуть белую линию и не ослабить брюшную стенку. Однако у них есть оппоненты. Они
убеждены, что нагрузка на поперечные мышцы
увеличивает расстояние между прямыми мышцами живота по всей длине белой линии. Чтобы его уменьшить, нужно нагрузить прямые мышцы, то есть делать
скручивания. В то же время скручивания считают фактором риска развития диастаза. Помимо скручиваний, пациенткам советуют
избегать
упражнений, вызывающих выпячивание брюшной стенки и упражнений, затрагивающих косые мышцы живота, подъемов ног в положении лежа, подъемов корпуса, подъема тяжестей, а также сильного кашля, если живот ничем не поддержан.
Может быть, со временем ученые придут к согласию. Недавно
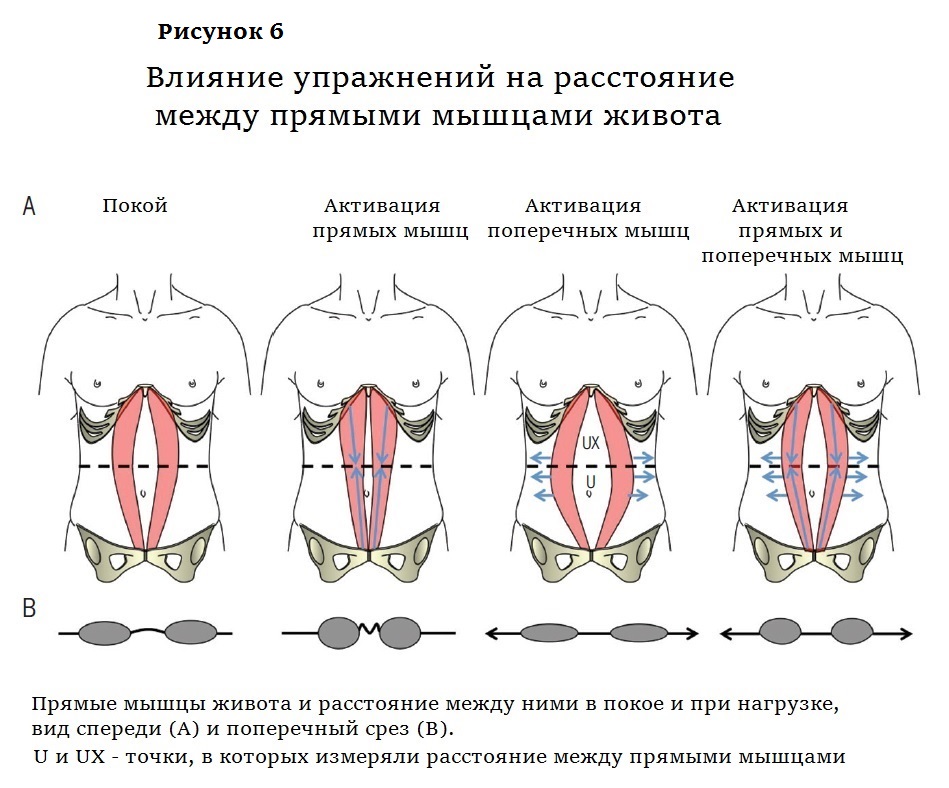
специалисты Квинслендского университета (Австралия) под руководством Пола Ходжеса просили 26 пациенток с ДПМ и 17 здоровых участниц выполнять скручивания и напрягать поперечные мышцы, а сами с помощью ультразвука измеряли расстояние между прямыми мышцами в двух точках выше пупка. Чтобы выполнить скручивание, испытуемые, лежа на спине, медленно и плавно поднимали голову и шею над верхним краем лопатки. При этом поперечные мышцы они не контролировали. На втором этапе участницы сокращали поперечные мышцы, не затрагивая косые — им подробно объясняли, как это делать.
Оказалось, что при скручивании прямые мышцы сокращаются и расстояние между ними уменьшается, но белая линия при этом собирается гармошкой (рис. 6). Напротив, при втягивании пупка, которое активирует поперечные мышцы, щель между прямыми мышцами расширяется. Зато при этом напрягается и практически не деформируется белая линия. Исследователи предположили, что, комбинируя оба упражнения, то есть, напрягая поперечные мышцы перед скручиванием, можно будет и прямые мышцы усилить, и белую линию от деформации уберечь, и восстановить брюшную стенку.
Клиницисты считают, что главное при ДПМ — соединить разошедшиеся прямые мышцы и улучшить внешний вид пациента. Скручивания позволяют сблизить мышцы, но деформированная белая линия, скорее всего, будет плохо выполнять свои функции (это предположение предстоит проверить). От такого результата немного пользы. И внешний вид, откровенно говоря, не очень — между валиками передних мышц заметна борозда. Если предварять скручивание напряжением поперечных мышц, талия получается не такая узкая, как после скручивания, зато гладенькая.
Реабилитация при ДПМ, по мнению австралийских ученых, не должна сосредотачиваться исключительно на сужении расстояния между мышцами, надо еще думать о функциях белой линии. Впрочем, результаты этого небольшого исследования предстоит проверить.
Так какие же упражнения помогут предотвратить и вылечить ДПМ? Науке это неизвестно. Но она старается выяснить.
Программа FPA «Тренировки при диастазе«.
Примерно у 65% старшеклассников нарушена осанка. В какой момент это становится по-настоящему серьезной проблемой? Как его не упустить и вовремя начать лечение?
О сколиозе и других нарушениях осанки спросили ортопеда-травматолога Виктора Ващило.
Изгибы в позвоночнике: норма и патология
В норме у человека есть физиологические изгибы позвоночника во фронтальной плоскости:
- изгибы, обращенные выпуклостью вперед, – лордозы;
- изгибы, обращенные выпуклостью назад, – кифозы.
У новорожденного здорового ребенка должен быть один изгиб позвоночника – грудной кифоз.
В 2–3 месяца, когда он начинает держать головку, появляется еще один – шейный лордоз.
Когда ребенок начинает сидеть, то есть в 6–7 месяцев, образуется поясничный лордоз.
К 6–7 годам, если смотреть сбоку, у ребенка должен быть S-образный позвоночник: с двумя изгибами назад и вперед.
Но физиологические изгибы позвоночника – кифоз и лордоз – могут усугубляться и становиться патологическими. Такие случаи требуют лечения.
Как часто дети страдают нарушениями осанки?
Дети дошкольного возраста – достаточно редко: 10-15%. В средней школьной группе число детей с нарушениями осанки вырастает до 30%, а в старшей – до 65%.
Примерно в 90% случаев эти нарушения приобретенные. Связаны они с:
- неправильно устроенным рабочим местом;
- слабым мышечным тонусом;
- неправильной нагрузкой;
- проблемами со слухом, зрением, когда ребенок вынужден тянуться к источнику или выгибать шею.
Если нагрузка распределяется несимметрично, это ведет к таким нарушениям осанки, как:
- сутулость (круглая спина) – самое распространенное;
- плоская спина;
- плосковогнутая спина;
- кругловогнутая спина.
Кроме того, сегодня причиной нарушений осанки часто становится чрезмерное использование гаджетов. К сколиозу, однако, это не относится.
Что называют сколиозом?
Важно различать сколиотическую осанку и сколиоз.
Боковое искривление позвоночника называется сколиотической осанкой. Оно обратимо и корригируется за счет, прежде всего, лечебной физкультуры (ЛФК), правильной организации рабочего места и зоны отдыха ребенка.
Сколиоз – это тяжелое прогрессирующее заболевание, которое характеризуется искривлением в 3 плоскостях позвоночника.
Если еще нет торсии – поворота позвонков, речь идет о сколиотической осанке. Когда появляется торсия, это сколиоз.
Если патологию не лечить, она прогрессирует и ведет к очень тяжелым деформациям, которые сокращают продолжительность жизни.
Почему появляется сколиоз?
В 80% случаев сколиоз идиопатический. То есть его причины неизвестны, а потому невозможно и провести полноценную профилактику.
Но мы точно знаем, что важную роль здесь играют нехватка витамина D и генетическая предрасположенность.
Причины остальных 20% случаев сколиоза – перенесенные заболевания: полиомиелит, туберкулез, укорочение конечностей, травмы.
Сколиоз встречается у 2–10% детей.
Появляется патология чаще всего в периоды интенсивного роста:
- 6–7 лет;
- 11–13 лет – у девочек;
- 12–15 лет – у мальчиков.
При этом девочки страдают в 5–6 раз чаще, особенно высокие и худые.
Важно как можно раньше выявить сколиоз и начать лечить. Тогда можно полностью исправить искривление или добиться минимальной его степени, которая не будет влиять на качество жизни в дальнейшем.
Как понять, что у ребенка сколиоз?
Когда он начинает активно расти, родителям нужно провести скрининговый тест.
- Осмотреть ровно стоящего ребенка сзади. На сколиоз укажет асимметрия надплечий, треугольников талии, пространств между руками и туловищем.
- Попросить ребенка наклониться вперед. Если лопатки находятся на разном уровне, у него также может быть сколиоз.
В таком случае необходимо обратиться к врачу-ортопеду. Он осмотрит ребенка, направит на снимки в разных положениях – стоя, лежа. Если сколиоз подтвердится, в зависимости от его степени врач назначит лечение.
Как лечат сколиоз?
Как правило, лечение начинается с гимнастики. Занятия на укрепление мышечного корсета нужны, в частности, для того, чтобы избавиться от болевого синдрома, который часто сопровождает сколиоз.
Каждые 3–4 месяца делаются снимки. Если патология не прогрессирует, лечение ограничивается укрепляющей гимнастикой.
Если же она быстро развивается или у пациента угол деформации больше 20 градусов, изготавливается корсет. Ребенок должен носить его до окончания остеогенеза, то есть процесса формирования костей. Причем носить нужно практически все время: до 18 часов в сутки с перерывами на гимнастику и гигиенические процедуры.

При 4 степени сколиоза, когда угол деформации больше 40 градусов и его уже не скорректировать консервативными методами, прибегают к хирургическому лечению.
На этой стадии патология влияет на сердечную, дыхательную деятельность. Кишечник и желудок опускаются, что может вести к запорам. Из-за недостаточной вентиляции легких часто присоединяются бронхиты, вирусные инфекции. И в целом из-за недостатка кислорода ребенок хуже развивается. Также сколиоз часто сочетается с плоскостопием, проблемами с челюстной системой, зубами.
Поэтому таких пациентов приходится оперировать. Эта тяжелая длительная операция проводится, когда ребенок вырастает – заканчивается остеогенез.
Но пациентов, которые нуждаются в операции, меньше 1%. Если заниматься, вылечить сколиоз реально. Исправляются даже тяжелые деформации.
На снимках сразу видно, насколько пациент добросовестно выполняет рекомендации. Самим детям делать это сложно. Многое зависит от родителей, а также психологов и педагогов.
Бывает ли поздно лечить сколиоз?
Примерно в 16 лет, когда заканчивается остеогенез, образовавшиеся деформации, как правило, остаются на всю жизнь. Повлиять на них очень сложно. Используются динамические корсеты, процедура вытяжения позвоночника, но они обычно не дают желаемого эффекта.
Как предотвратить деформации позвоночника?
Для здоровой осанки необходимо:
- правильное питание: в частности, оно должно быть богато кальцием, витамином D;
- физические нагрузки, которые позволят сформировать сбалансированный мышечный корсет (фехтование и другие виды спорта, где нагрузка идет на одну сторону, не подходят);
- грамотная организация рабочего места и зоны отдыха.
Правила организации рабочего места ребенка:
- равномерное освещение;
- ноги должны быть согнуты под прямым углом; если они свисают, желательно что-то подставлять;
- расстояние между туловищем и рабочим столом должно быть 5 см и больше.
Также важно:
- спать лучше на жесткой кровати с небольшой подушкой;
- желательно, чтобы ребенок не сворачивался калачиком;
- когда ребенок еще маленький, нельзя водить его все время за одну руку или качать на одной руке;
- школьный рюкзак должен быть симметричным;
- обязательно посещать отоларинголога, офтальмолога, чтобы проверять, нет ли у ребенка проблем со слухом, зрением – в этом случае он будет выгибаться, чтобы быть ближе к источнику.
Операция «узкая талия»: опасные последствия пластики
Какая женщина не хочет иметь тонкую талию? В стремлении ее обрести можно пробовать многие методы. Пластическая хирургия тоже предлагает свой. Но прежде чем решиться на операцию, следует знать, как она проходит, опасна ли и чего стоит от нее ждать.
Отари Гогиберидзе, ведущий пластический хирург, основатель клиники «Время красоты»
Этап 1: до операции
Чтобы операция по сужению талии прошла «на отлично», к ней нужно тщательно подготовиться. Для этого следует в течение нескольких недель носить специальное компрессионное белье, с помощью которого выработается правильный способ дыхания и немного изменится расположение внутренних органов. Это необходимо, чтобы после операции, когда положение ребер станет другим, пациентка не испытывала дискомфорта и проблем с дыханием.
Этап 2: процесс операции
Традиционная методика хирургического сужения талии подразумевает полное удаление нескольких пар нижних ребер. Эта техника дает очень яркие результаты сразу после операции, талия значительно сужается, но в долгосрочной перспективе причиняет вред здоровью. Ребра в организме выполняют важную функцию поддержки и защиты внутренних органов. Без нижних ребер органы достаточно быстро начинают менять свое положение вплоть до критического опущения, что грозит серьезными проблемами со здоровьем.
Сейчас все продвинутые хирурги переходят на более современную и куда менее травматичную методику — запатентованную методику российского пластического хирурга и ортопеда Кудзаева Казбека Урусхановича. Эта техника предполагает проведение небольших, до двух сантиметров, надрезов в области спины. Через них хирург получает доступ к нижним парам ребер и делает небольшие надпилы и надломы, чтобы сформировать новые контуры и объем талии. После операции в течение нескольких месяцев нужно также носить утягивающий корсет, чтобы обеспечить правильное срастание костей и зафиксировать желаемый силуэт. Этот способ проведения операции позволяет изменить объем талии и при этом сохранить главную функцию ребер — защиту внутренних органов. Они остаются на месте и не деформируются, соответственно, не создается опасность для жизни и здоровья пациентки.
Этап 3: после операции
Для сохранения эффекта тонкой талии и во избежание осложнений следует строго соблюдать все рекомендации хирурга во время реабилитационного периода. После операции, буквально на следующий день, делается контрольный снимок. Если на нем все замечательно, то пациент может идти домой. Но это не означает, что манипуляция окончена. Ношение компрессионного корсета потребуется еще в течение двух-трех месяцев, соответственно, пациентка должна будет ограничить физическую активность, принимать медикаменты, вести спокойный образ жизни, регулярно посещать осмотры и консультации с врачом. Необходимо заранее спланировать этот период жизни так, чтобы главным приоритетом было восстановление после операции.
После операции талия может уменьшиться на 6-13 сантиметров.
Точную цифру сужения назвать крайне сложно, потому что у каждого человека своя анатомия и строение грудной клетки. Но визуальный эффект всегда впечатляющий.
Еще один важный этап: планирование беременности
После операции по сужению талии противопоказаний к беременности нет. Методика Кудзаева хорошо себя зарекомендовала, пациентки успешно беременеют и вынашивают детей после вмешательства. Но нужно понимать, что во время беременности и родов происходит естественное смещение костей таза и ребер, которое может изменить параметры фигуры. Избежать или спрогнозировать это невозможно, поэтому оптимальное решение — делать операцию по сужению талии после всех запланированных родов, чтобы вернуть прежнюю юную фигуру.



Поделиться:
Автор:
Фото: istockphoto.com
03.11.2021
От диеты до ухода: как правильно готовить кожу к круговой подтяжке
Пластическая операция — ответственное мероприятие, требующее комплексной работы. Это поиск хирурга, с которым будет достигнуто взаимопонимание, медицинское обследование и обязательные процедуры, направленные на подготовку, а затем и реабилитацию после вмешательства.
Подготовка, которую нужно пройти до операции, а затем и постоперационные процедуры во многом определяют итоговый результат. Важно и то, что наряду с чисто медицинскими манипуляциями предстоящая пластика требует внесения некоторых изменений и в образ жизни. Как это все может выглядеть? Узнаем на примере подготовки к одной из самых распространенных операций — круговой подтяжке лица (фейслифтингу).
В особом режиме
За три недели до пластической операции следует отказаться от курения и алкоголя, перестать принимать антикоагулянты. Сауна и солярий тоже под запретом. За две недели до назначенной даты лучше перейти на низкокалорийную диету с минимумом соли, наряду с этим необходимо соблюдать питьевой режим — выпивать не менее полутора литров воды, ограничивая потребление жидкости в вечернее время.
В индивидуальном порядке могут быть прописаны медикаменты: определенные витамины, противовоспалительные, седативные и иммуностимулирующие вещества. Это позволит снизить имеющиеся риски в каждом конкретном случае.
Важный пункт — косметологические процедуры. Если пройти специальный подготовительный курс до операции, то можно значительно улучшить состояние кожи, тем самым облегчая задачу хирурга и в итоге помогая добиться наиболее выраженного эффекта. Послеоперационные косметологические меры позволяют быстрее вернуться к активной жизни и исключить возможные осложнения.
Как готовить кожу
Если перед хирургическим лифтингом лица провести подготовку кожи, то заживление пройдет быстрее и результат вмешательства окажется лучше.
На этапе планирования операции учитывается широкий круг факторов. Значение здесь имеют возраст и пол пациента, такие параметры, как состояние тканей и функциональность сосудов. Если кожа истончена, обезвожена, испытывает дефицит гиалуроновой кислоты, бедна фибриллярными белками, в частности коллагеном и эластином, с ней будет трудно работать. Специалисты отмечают, что если выполнять операцию на слишком вялой, сухой коже, то она как бы «расползается» в руках хирурга, каким бы мастерством тот ни обладал. Когда сосуды не в порядке, велик риск кровотечений, что удлиняет время операции и наркоза, а в дальнейшем неблагоприятно сказывается и на реабилитации.
Для увлажнения и улучшения структуры кожи идеально подходит биоревитализация препаратами с содержанием гиалуроновой кислоты, а также мезотерапия с аминокислотами и пептидами, стимулирующими производство нового коллагена. Подтягивают и уплотняют кожу аппаратные методики, например радиочастотный лифтинг. Хороший эффект можно получить от фракционного фототермолиза: эта технология улучшает местную микроциркуляцию, ускоряет обменные процессы, способствует формированию качественного коллагена.
Без последствий
Основными задачами послеоперационной реабилитации являются уменьшение болезненных ощущений, дренаж тканей и нормализация микроциркуляции, восстановление чувствительности и питания кожи. Здесь обращаются к лимфодренажным процедурам, микротоковой терапии, мезотерапии, плазмотерапии, криолифтингу (против отеков). Фракционный фототермолиз показан как до, так и после операции. Если сделать такую обработку сразу после снятия швов — на второй-третий день после пластики, то рубцы впоследствии будут почти незаметными. Также благодаря данному воздействию быстро исчезают гематомы, в том числе в области вокруг глаз.
Поделиться:
Автор: Екатерина Семенова
11.02.2023
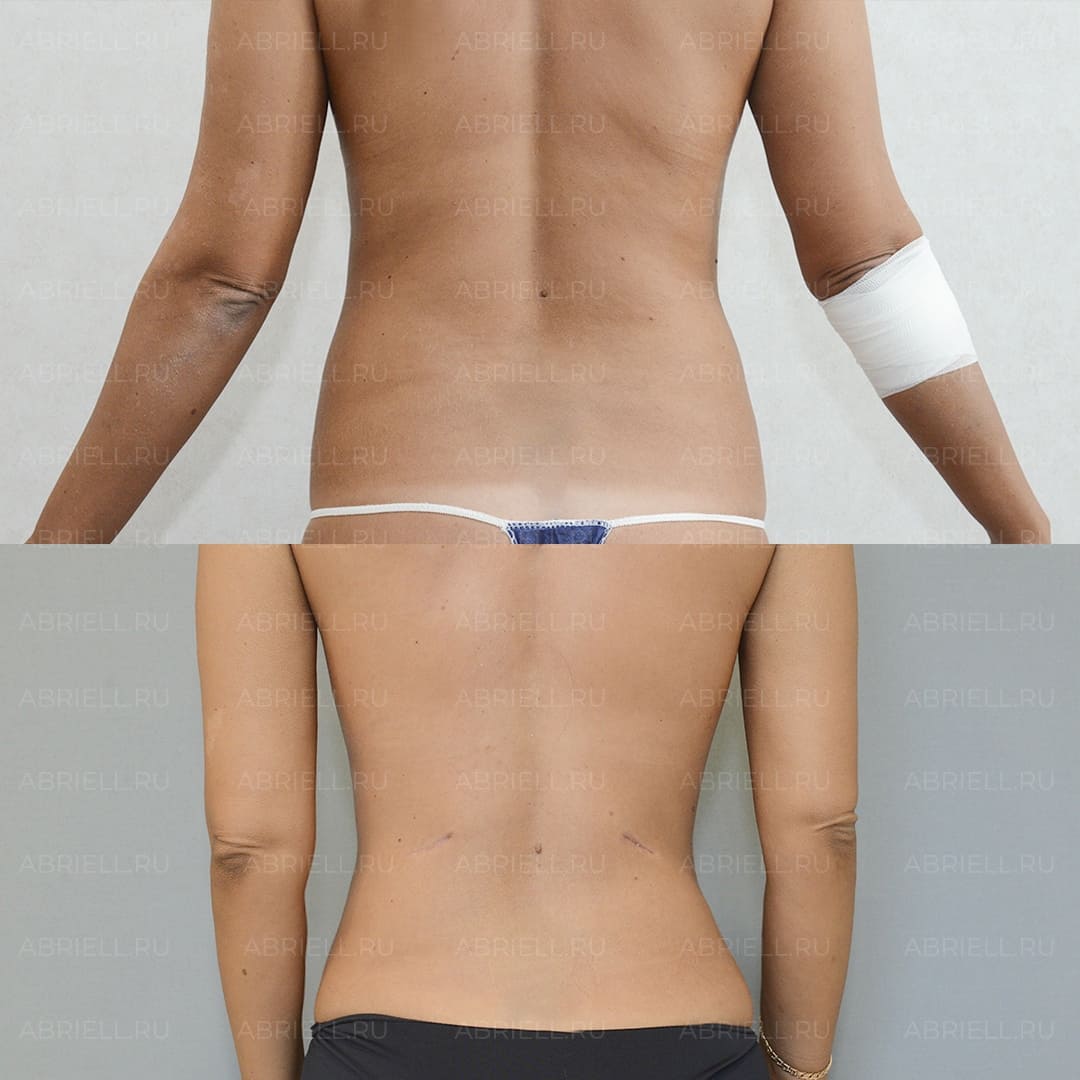
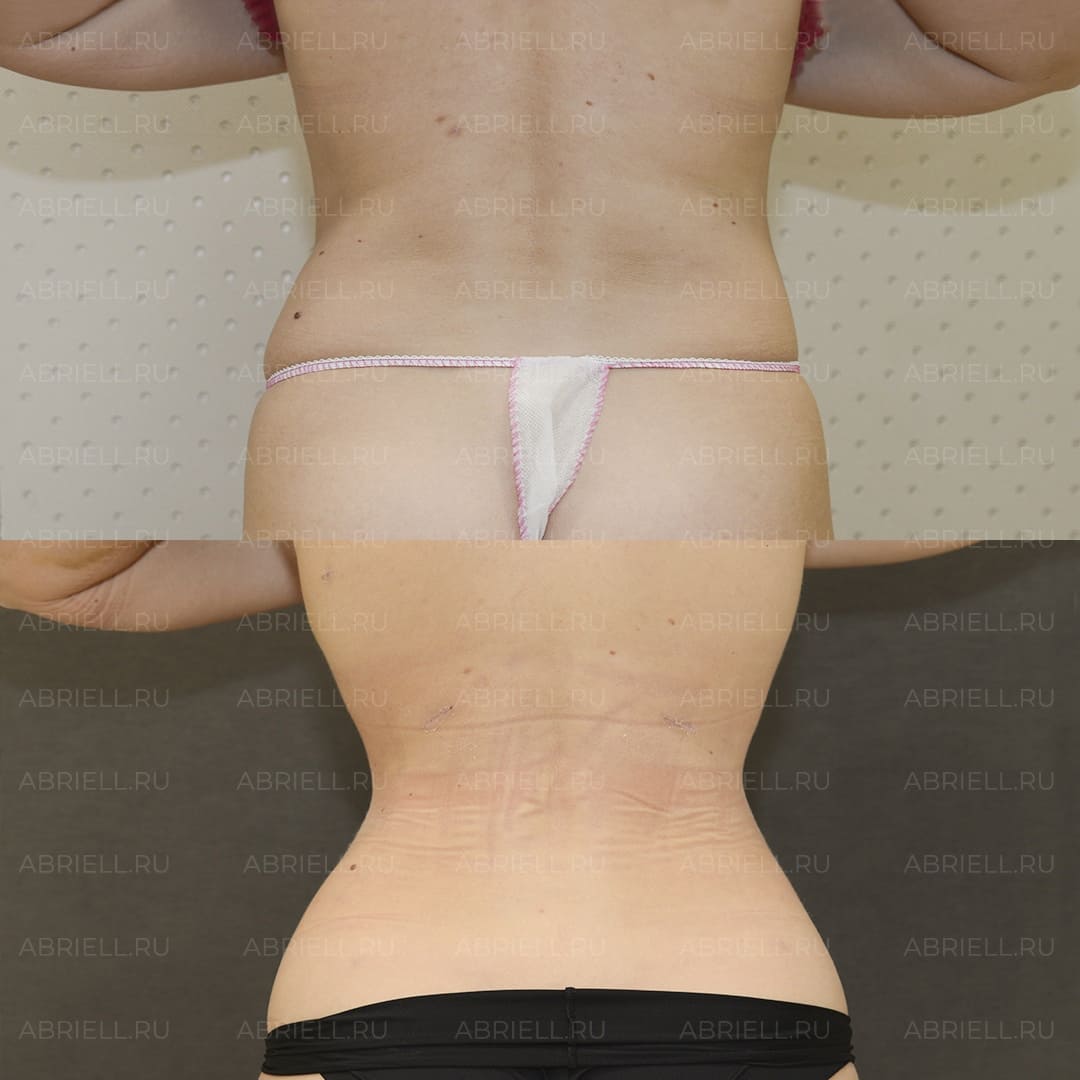
Абдоминопластика: как избавиться от кожно-жирового фартука на животе
Те, кому действительно требуется абдоминопластика, прекрасно себе представляют, что такое фартук на животе. Массивная кожно-жировая складка (а то и не одна) буквально свисает с передней брюшной стенки, принося массу неудобств и дискомфорта.
Абдоминопластика — это обширная хирургическая операция, которая улучшает контур живота. В ее ходе убирают излишки кожи, жира, растянутых мышечных структур и подтягивают ткани. При этом нередко абдоминопластика сочетается с другими процедурами, например, липосакцией (размягчение и откачивание жировой ткани) или подтяжкой груди.
Причины, по которым люди начинают интересоваться этой операцией, различаются. Одни выбирают ее, чтобы привести тело в порядок после беременности или в связи с возрастным птозом тканей. Другие обращаются к ней после значительной потери веса или как к одному из этапов борьбы с ожирением. После такого вмешательства человек значительно преображается, может уверенно носить любую одежду, в том числе пляжную. Живот становится ровным, плоским, более очерченным.
Ход операции
Абдоминопластика проводится под общей анестезией в условиях клиники, где есть бригада реаниматологов и все соответствующее оборудование. Продолжительность операции варьируется в зависимости от количества удаляемого жира/ кожи и производимых манипуляций (сочетание с липосакцией или другими процедурами). Надо иметь в виду, что только одна подтяжка живота может длиться от двух до четырех часов. При этом существует несколько видов абдоминопластики. Классическая подразумевает выполнение длинного разреза по линии нижнего белья от края до края. Иногда выполняют не только горизонтальный, но и дополнительно вертикальный разрез по направлению вверх.
Также существуют миниварианты с более коротким швом (в зоне лобка), а также эндоскопические методики (проколы для доступа инструментов и видеокамеры). Все возможные варианты обсуждаются и планируются на предварительных консультациях с хирургом.
Потенциальные риски
Конечно, такая обширная операция, как абдоминопластика, имеет свои риски. Они могут включать кровотечение, скопление жидкости, отмирание кожи, инфекцию и онемение. Важно обговорить с хирургом все возможные осложнения, по возможности из минимизировать и выработать план действий в случае их возникновения.
Делаем выбор: липосакция или альтернативные щадящие методы
Как все заживает
После операции следует оставаться в клинике от трех дней до недели. Необходимо находиться под наблюдением врачей, тем более что в зоны шва будут установлены дренажи. Надо быть готовыми к тому, что первая неделя относительно тяжелая. Выраженные болевые ощущения связаны с напряжением тканей, поэтому следует держать ноги согнутыми, чтобы снизить растяжение живота. Через несколько дней их можно постепенно выпрямлять, когда кожа достаточно растянется и адаптируется.
Нормально себя чувствовать пациенты начинают обычно через две-три недели, но к полной активности можно вернуться лишь через пару месяцев. В течение всего этого времени придется постоянно носить компрессионный бандаж, даже при выполнении гигиенических процедур.
Полная реабилитация наступает через 6-12 месяцев.
Сразу после операции рубец сильно заметен, и это часто пугает. Однако с течением времени он рассасывается и превращается в тонкую светлую полосу, которая легко скрывается под нижним бельем.
Абдоминопластика — объемное хирургическое вмешательство, которое выполняется строго по показаниям, а не по единственному желанию пациента. Поэтому если врач видит, что в данном случае вполне можно обойтись малоинвазивными процедурами или липосакцией, то он может отказать в операции и порекомендовать альтернативные методики.
Показания к абдоминопластики
- растяжение кожи живота, стрии, рубцы;
- складка кожи внизу живота, дряблость в области пупка;
- выраженная кожно-жировая складка (фартук) в нижней части живота;
- расхождение мышц живота.

Поделиться:
Автор: Редакция
Фото:
Fotodom/Shutterstock
09.02.2023
Кантопластика: с какой целью проводят операцию по изменению разреза глаз
Эту операцию выполняют по двум причинам: эстетической или медицинской. При этом она заметно изменяет внешность, ведь глаза — ее главный элемент и малейшие перемены в этой области становятся очевидными.
Основная цель кантопластики — изменение разреза и формы глаз. Название произошло от греч. kanthоs — угол глаза, так как все хирургические манипуляции выполняются именно в углах глаз (как внешних, так и внутренних).
Кантопластикой называют пластическую операцию, целью которой является изменение формы и разреза глаз. Она выполняется во внешних уголках глаз (вмешательство на внутренней части называют эпикантопластикой). Данная операция может проводиться по эстетическим причинам, которые обусловлены желанием пациента, или по медицинским показаниям.
Кантопластика позволяет устранить многие дефекты в области глаз, в частности, избавиться от давления век на глазное яблоко при воспалительных процессах, пучеглазия при высокой степени миопии, выворота века, выполнить укрепление мышц век, расширить сращение или сужение после травм и другие.
Операция выполняется как под общим наркозом, так и под местной анестезией с седацией. Во время кантопластики делают разрез на верхнем или нижнем веке, через который хирург получает доступ к кантальному сухожилию (оно удерживает углы век). Таким образом коррекция, перемещение и фиксация этого сухожилия (кантуса) в другом положении позволяет кардинально изменить разрез и форму глаза. На финальной стадии операции врач накладывает аккуратные швы, которые после периода восстановления тканей станут абсолютно незаметными.
Кантопластика считается малоинвазивной операцией и, как правило, проводится одним днем без необходимости оставаться в клинике.
Отличия от блефаропластики
На самом деле кантопластика — это вариант блефаропластики. Однако в классическом понимании блефаропластика выполняется, как правило, для коррекции возрастных изменений — тогда как кантопластика направлена на коррекцию формы глаза. Впрочем, зачастую оба вмешательства совмещаются, что позволяет устранить жировые грыжи, нависающую кожу и в том числе подтянуть опускающиеся уголки глаз или вывороты век.
C глазу на глаз: блефаропластика за и против
Эстетические показания к кантопластике
Операция по изменению формы глаз популярна при азиатском разрезе (делает глаза более открытыми), круглой форме (моделирует миндалевидную форму), врожденно выпученных глазах, опущенных углах глаз, асимметриях, а также неудачно проведенных коррекций.
Прибегнув к кантопластике, можно сделать глаза более выразительными, а взгляд открытым.
Противопоказания
- онкология;
- склонность к образованию келоидных рубцов;
- нарушения свертываемости крови;
- беременность и период лактации;
- некоторые офтальмологические заболевания.
Реабилитация после кантопластики
В первые дни в области век появляются синяки и отечность, а также ощущения раздражения и сухости глаз. Для устранения этих побочных эффектов врач назначает соответствующие препараты и капли. Реабилитация занимает месяц-полтора.
После операции в течение двух недель необходимо сохранять максимальный покой: не работать на компьютере, не смотреть телевизор, не читать книги, дать глазам полный отдых и не нагружать их никаким образом. Также врачи рекомендуют отказаться от использования косметики, воздержаться от ношения контактных линз, не посещать сауну и бассейн, интенсивно не тренироваться и носить очки с темными стеклами, чтобы защитить глаза и снизить нагрузку.
Эффект после кантопластики может сохраняться очень долго, до десяти лет и более.
Поделиться:
Автор: Редакция
Фото:
Pexels.com/CC
08.02.2023
Спейслифтинг: в чем плюсы данного вида хирургической подтяжки лица
После пластической операции мы хотим получить «свое» лицо — просто молодое и не перетянутое. Сохранить индивидуальность и одновременно улучшить внешние данные позволит технология спейслифтинга.
Гравитационный птоз, а проще говоря, опущение мягких тканей лица — самый явный признак старения, который неизбежен для всех. И не будет большим преувеличением сказать, что действительно эффективный способ коррекции возрастных изменений такого типа — хирургическая подтяжка, или фейслифтинг.
Пластика лица — широкое понятие, подразумевающее более десятка разновидностей хирургического вмешательства. Чем же одна омолаживающая операция может отличаться от другой? Есть несколько принципиальных моментов. Например, в некоторых случаях делают длинные разрезы: один в области виска уходит на 10–12сантиметров вверх, в волосистую часть головы; другой, такой же длинный, идет от заушной зоны к затылку. Тогда как есть методики с короткими разрезами. Они могут совсем не затрагивать волосистую часть виска, не выходить из заушной зоны или выдаваться всего на 1–3сантиметра. Другой отличительный аспект — выбор метода восстановления глубоких структур лица. Это может быть уменьшение их размеров, сокращение, подъем и перемещение. Естественно, что, например, операции с коротким разрезом предполагают достаточно ограниченное воздействие на глубокие структуры.
В зависимости от характера вмешательства и реабилитация будет более или менее длительной, а результат коррекции выраженным и стабильным или незначительным и быстропроходящим.
Нюансы спейслифтинга
Технологии эстетической медицины неустанно развиваются. Появляются новые подходы и к хирургическому омоложению лица. Спейслифтинг — инновация, начавшая входить в практику эстетических хирургов в начале 2000-х годов. Автор разработки — австралийский специалист Брайан Мендельсон — положил в основу метода концепцию так называемых скользящих пространств лица. Дело в том, что гравитационный птоз в наибольшей степени фокусируется на трех участках лица: скулах, щеках и в области шеи. Опущение тканей происходит неравномерно. Например, скуловая зона может быть минимально смещена, а вот область щеки — заметно сползти вниз, приводя к образованию глубоких носогубных складок. Примечательно, что при выполнении традиционной подтяжки эта неравномерность старения не учитывается, что часто становится причиной искусственности, натянутости лица и неудовлетворенности результатом вмешательства.
Жизнь после фейслифтинга: как ухаживать за кожей и можно ли наносить макияж
При спейслифтинге (к слову, это операция с коротким разрезом) указанный нюанс принимается во внимание, а значит, пациент получает гарантии сохранения естественности облика. Надо отметить, что этот метод требует от хирурга весомого опыта и учета малейших тонкостей анатомии. Глубокий слой тканей (мышечно-апоневротический) в ходе операции затрагивается лишь частично — в области шеи. Скуловая зона восстанавливается перемещением более глубоких структур, а при работе с щечной областью воздействие направлено на жировое тело щеки. В целом это очень тонкая и дозированная работа. Спейслифтинг занимает сравнительно немного времени — около трех часов, а реабилитация после него для большинства пациентов составляет четыре недели.
В лучшем виде
Однако скорректировать области птоза — еще не значит вернуть лицу молодой вид. Вследствие старения ткани не только смещаются и провисают, но и теряют свой изначальный объем. Конечно, это касается тех, кто не имеет выраженного лишнего веса и обладает тонкой кожей. Именно им наряду со спейслифтингом нередко показана волюметрическая коррекция образовавшихся пустот и западений собственной жировой тканью.
Введение собственного жира происходит после того, как скользящие пространства перемещены и прочно зафиксированы к несущим структурам. Забор жира возможен из разных участков, удобно и безопасно изъять его в нижней части живота. Затем он специальным образом обрабатывается, чтобы уровень его приживаемости был максимальным. Скуловое пространство относительно мало по объему, поэтому оно наполняется небольшим количеством аутожира. Область щеки и щечное пространство восполняются довольно значительным объемом аутожира, тем самым улучшается общий вид щеки, убирается западение в ее центральной части, уменьшается выраженность носогубной и ротовой складок. Угол нижней челюсти и область подбородка, как и скуловое пространство, не требуют значительного липотрансфера. Также собственный жир может быть использован для увеличения профиля подбородка, так как с возрастом его высота уменьшается и он приобретает немного скошенный вид.
Спейслифтинг выполняется пациентам разного возраста, но идеальным результат будет при умеренных возрастных изменениях.

Поделиться:
Автор: Редакция
Фото:
Pixabay; Unsplash
07.02.2023
Редукционная маммопластика: как проводится операция по уменьшению размера груди
Существуют косметические и медицинские причины, по которым можно стремиться к уменьшению груди. Если вы думаете об этом, то вам, вероятно, будет интересно узнать о некоторых нюансах.
Как и в случае с аугментационной маммопластикой (увеличение груди), существует ряд причин, по которым выполняют уменьшение груди. Эстетические причины заключаются в том, что женщина ощущает тяжесть, неудобство, стесняется своего бюста и хочет чувствовать себя более уверенно в любой одежде. Кроме того, зачастую из-за слишком большого размера груди трудно заниматься физическими упражнениями, спортом и даже обычными домашними делами.
С другой стороны, есть и медицинские показания для уменьшения груди. Такая операция может помочь решить проблемы со спиной, шеей, плечами. Среди них болевые ощущения, спазмы шеи и трапециевидных мышц.
Подготовка к операции
Любая пластическая операция начинается с консультации. На предварительной встрече врач выяснит, показано ли вам в целом такое вмешательство, подходите ли вы для него с точки зрения здоровья, нет ли противопоказаний. Немаловажно тщательно обсудить с хирургом желаемый конечный результат, чтобы не было никаких неожиданностей и разочарований.
Операцию выполняют после достижения 18 лет, так как рост груди должен прекратиться и быть стабильным в течение минимум шести месяцев. Также необходимо сообщить хирургу о том, какие лекарства принимаете и курите ли. Для исключения рисков выполняется УЗИ или маммография.
Риски операции по уменьшению груди
Основные побочные эффекты выражаются в виде послеоперационных синяков и рубцов. Как и любая хирургическая операция, редукционная маммопластика имеет риск инфекции и осложнений, связанных с плохой заживляемостью тканей, отсутствием нормального кровоснабжения в этой области. Кроме того, есть вероятность асимметрии, потери чувствительности сосков, утраты возможности грудного вскармливания. При этом курильщики имеют повышенные риски таких осложнений.
Выйди вон: как удалить из губ силиконовый наполнитель
Чего ожидать во время операции
Редукционная маммопластика — это достаточно сложная операция, которая проводится под общим наркозом в течение 2-4 часов. В ее ходе удаляется часть молочной железы, кожи и проводится подтяжка тканей. Затем требуется около часа, чтобы восстановиться после анестезии и получить инструкции по уходу. На грудь накладывают специальную повязку или компрессионное белье, которое не следует снимать ни при каких обстоятельствах без разрешения врача.
Восстановительный период
Первые 1-2 дня нужно находиться в клинике под наблюдением врачей. Этот период сопровождается болью и отечностью груди, возможным повышением температуры. В области разрезов устанавливаются дренажи, чтобы выводить скапливающуюся в результате воспаления жидкость. Когда состояние стабилизируется, можно отправляться домой. Первую неделю требуется прием обезболивающих препаратов. Также следует воздерживаться от любой физической активности, поднятия тяжестей, наклонов, плавания в течение минимум шести недель. Однако неспешная ходьба будет полезна.
Окончательный результат операции можно оценить через полгода-год.
Останутся ли шрамы
После редукционной маммопластики обычно остается небольшой шрам, напоминающий якорь. Разрез идет вокруг ареол, спускаются вертикально вниз и заканчиваются в подгрудной складке. То, как заживают разрезы, а также какими они становятся зависит от генетики, особенностей заживления и типа кожи. Для сглаживания шрамов требуется от 12 до 18 месяцев.
Уменьшить выраженность шрамов можно вспомогательными косметологическими методами. К ним относятся средства с осветляющими компонентами, рассасывающие инъекции, аппаратные процедуры для выравнивания рубцов и тона кожи: микронидлинг, фракционный лазер, широкополосный свет.
Поделиться:
Автор: Редакция
Фото:
Pexels.com/CC
03.02.2023
Актуальные статьи
10 признаков пищевой аллергии
Пищевая аллергия вызвана реакцией иммунной системы, которая воспринимает безопасные белки в определенных продуктах питания как угрозу. В этом случае выпускают ряд химических веществ, которые провоцируют симптомы аллергической реакции.
2 часа назад
5 признаков недостаточного потребления углеводов
Для многих сесть на диету означает разом отказаться от целых групп продуктов. Однако нехватка той или иной пищи, которая является или просто кажется вредной, нередко мешает похудению. Указывать на это могут конкретные симптомы.
сегодня
По статистике, диастаз встречается у каждого восьмого гражданина. Патология, характеризуется постепенным расхождением мышц живота, и получила название за счет латинской приставки диа – разъединение. В некоторых случаях состояние является физиологическим и часто возникает у беременных женщин со слабо развитыми мышцами брюшного пресса.
Приобрел статус заболевания у людей, часто работающих с грузами. За счет слабости мышечных волокон, в результате подъема тяжелых предметов, не выдерживая давления мышцы расходятся. В связи с чем происходит увеличение размера белой линии живота, которая является основой поддерживания (соединения мышц). Патологию можно назвать мышечным апоневрозом. Физиологическое состояние не ухудшает здоровье, но оказывает негативное влияние на внешность фигуры.
О диастазе во время беременности не стоит переживать, поскольку структура мышц после родов полностью восстанавливается.
Как проверить, диастаз ли это?
Заболевание характеризуется растяжением сухожилия, размеры которого продолжаются от лобка до мечевидного отростка. За счет повышения давления и слабости брюшного пресса, сухожилие растягивается, становится уязвимым к воздействию механических нагрузок.
Первые признаки развития патологии невооруженным глазом обнаружить невозможно. Болезнь часто переносят лица с лишним весом. Для самостоятельного контроля хирурги рекомендуют принять удобное горизонтальное положение. При напряжении мышц живота на поверхности образуется четко округлая форма волокон. Данное состояние характеризуется дисфункцией мышц и часто осложняется нарушением осанки и появлением чувства усталости.
Началом развития патологии является ослабление волокон, чрезмерное давление на пресс, ожирение. Ускорить развитие процесса могут действие релаксина, недостаточность коллагена. Чтобы восстановить структуру, необходимо уменьшить объем живота и восстановить структуру сухожилия. Внутрибрюшное давление может повышаться за счет частого кашля, длительных запоров. К появлению патологии подвергаются женщины с хрупким телосложением, имеющие узкие бедра. После родов мышцы укрепляются, в результате чего происходит полное восстановление их структуры.
Внимание, интересный факт. Если женщина после родов начинает заниматься спортом намного раньше положенного срока (не прошло 2 месяцев) укреплять мышечные стенки живота, возможно образование грыжи. В результате тренировок образуются неэстетичные, вертикальные валики, что дает начало к развитию грыж живота.
Виды
Степень расхождения мышц классифицируется на несколько групп:
- Связки растягиваются на 2.5- 5 см.
- Мышцы расходятся на 5-8 см.
- Если определено расстояние между волокнами мышц более чем на 8 см.
В зависимости от локализации патологии, болезнь принято подразделять на смешанную, подпупковую, надпупковую зоны формирования.
По уровню обширности расслабления мышц пресса, заболевание можно разделить на несколько видов:
- физиологическое, проявляющееся после родов,
- разрыхление мышечных волокон, поддерживающих органы малого таза,
- расслабление реберных мышц.
Последняя стадия патологии, образует деформацию линии талии, в связи с чем фигура очертания грани и становится бочкообразной. Первоначальные признаки деформации линии живота обнаружить нельзя. Чем больше степень развития диастаза, тем ярче виднее симптоматика стадии. В отличие от женщин, патология у мужчин проявляется постепенно.
По вертикальной плоскости можно разглядеть округлое выпячивание мышц. Если напрячь мышцы, можно увидеть четкий контур напряженных прямых мышц. При разрастании площади патологии ослабленного тонуса мышц, происходит прогрессирование симптомов, у больных наблюдаются:
- отрыжка,
- изжога,
- боли,
- вздутие.
Третья форма. Последнюю стадию можно охарактеризовать формированием грыж. Выпячивание мышц происходит за счет расхождения белой линии. Часто проявляется опущением органов и заболеваниями перистальтики кишечника, в связи с чем женщины страдают болями, проявляющимися в области почек, не исключено расслаблением сфинктера мочевого пузыря. Диастаз лечение проводится под контролем хирурга. Пациенты становятся на диспансерный учет, и периодически посещают клинику.
Причины
Расхождение мышц у детей наблюдается из-за несостоятельности мускулатуры и сухожилий. Через 2-12 месяцев после рождения мышцы приходят в тонус, связки укрепляются – процесс самостоятельно разрешается. У недоношенных детей и младенцев с патологиями внутриутробного развития для этого может потребоваться больше времени. При синдроме Дауна присутствует риск сохранения диастаза на всю жизнь.
Провокатором диастаза прямых мышц живота у женщин является беременность. Растущая матка оказывает значительное давление на белую линию, растягивая ее. Под действием гормонов угнетается синтез коллагеновых волокон, связки становятся более рыхлыми. Но через несколько месяцев после родов белая линия живота в норме восстанавливается.
Статистика показала, что на 21 неделе беременности, процентное соотношение женщин с диастазом достигало 33%, на 27 неделе – количество превысило более половины 50 %. Ситуация является нормой, которая связана с физиологией строения фигуры, и изменением гормонального фона. Мышцы становятся мягкими, эластичными, что является отличной защитой для ребеночка. Диастаз причины могут быть различны. Большую роль в развитии болезни играет ожирение, и гиподинамия. Проводить профилактику лекарственными препаратами нет альтернативы. Важно поддерживать себя в спортивной форме. Диастаз после родов самостоятельно проходит в течение 12 месяцев.
У мужчин ДПМЖ нередко спровоцировано ожирением, физическими нагрузками и наследственными коллагенопатиями. Риск диастаза повышается при склонности к запорам, а также при хронических заболеваниях дыхательных путей, сопровождающихся кашлем.
Факторы, предрасполагающие к диастазу:
- плоскостопие или невозможность осуществлять физические нагрузки, преодолевать пути пешими прогулками,
- пороки сердца,
- вывихи лодыжек,
- врожденные заболевания нижних конечностей.
Передняя стенка живота, или брюшной пресс, состоит из косых, прямых и поперечной мышц живота, а также их сухожилий и сухожильных растяжений (апоневрозов).
Если своевременно не произвести правильное лечение, мышцы живота постепенно атрофируются с образованием жировой ткани, снижает приспособленность к жизни, появляются запоры, осложнения геморроя, преждевременная усталость во время работы, расслабление определенной группы мышц живота, которых насчитывается 5 видов: косые, прямые висцеральные, поперечных, что предвещает серьезные проблемы организма. Происходит нарушение работы кишечника и всех органов, расположенных в забрюшинном пространстве.
Все фасции, связки, волокна взаимно переплетены между собой, образуют защитный «корсет», предохраняющий внутренние органы от механических воздействий, ударов, что свидетельствует о прочности белой линии живота. Самым слабым звеном структуре белой линии является пупочное кольцо. Для полной картины иногда необходимо получить консультации уролога, гастроэнтереголога и терапевта, чтобы исключить заболевания органов пищеварительного тракта, мочевого пузыря, почек.
Лечение патологии консервативными способами возможно при небольшом диастазе. На поздних этапах развития патологическое расхождение мышц устраняют с помощью абдоминальных пластических операций.
Диагностика
Сформированный диастаз прямых мышц можно обнаружить только объективными методами — пальпаторно. Больной ложится в горизонтальном положении, ноги сгибаются в коленях. Доктор просит пациента напрячь мышцы живота, приподнять голову и лопатки. У пациентов, страдающих лишним весом, трудно определить линию деформации живота. Жировая ткань мешает проводить исследования нижележащих слоев мышц.
Размеры растяжения белой линии, более детально определяются УЗИ исследованиями, где полностью формируется картина анамнеза (течения патологии). Благодаря проведению универсальной процедуры возможно найти сопутствующие патологии:
- смещение органов,
- образование грыж,
- опухоли,
- хронические и острые вялотекущие патологические процессы.
В процессе диагностики возможно выявление заболеваний мочеполовой системы. Для самостоятельного определения диастаза прямых мышц, нужно лечь на кровать и прощупать центр живот (белой линии сухожилий). Если участок расхождения (ямочка) мышц равен (около 2,5 см), необходимо обратиться к хирургу. Медицинский эксперт определит степень заболевания и назначит соответствующее лечение. Если вы все-таки сомневаетесь в наличии патологии, не стоит откладывать визит к врачу на завтра. Диастаз симптомы первой стадии заболевания практически не видны. Патология может быть результатом неполного развития соединительной ткани, мышц, аномалии строения. Не является страшным приговором и проблема довольно часто решается путем без вмешательства хирургов.
В случае если больной одновременно жалуется на тошноту, рвоту, исследуется желудок. Посредством современного, надежного метода гастроскопии, исключаются заболевания желудка (язва двенадцатирпестной кишки, гастриты), проводятся дополнительные исследования на панкреатит, колоноскопия (направлена на диагностику патологии дивертикулеза).
Инструментальные исследования позволяют найти проблему, которая не была обнаружена двумя вышеперечисленными способами исследований.
Чтобы самостоятельно вывить заболевание, нужно иметь объективное представление, как выглядит диастаз мышц при обнаружении часто путают с похожими симптомами других заболеваний: липомы, пупочная грыжа, опухоли, послеоперационные осложнения, характеризующиеся выпячиванием мышц или истончением белой линии.
Живой пример послеоперационная вентральная грыжа образуется после операции и представляет собой выпячивание мышц через просвет ослабленных волокон. Круглое образование, возвышающееся над кожей во время натуживания и при кашле.
Лечение
Физиологический диастаз, развивающийся у новорожденных и рожениц, не требует лечения. При ведении оптимальных силовых нагрузок, поддержания правильного рациона питания и легких гимнастик, расположение мышц и белой линии живота приходит в норму, восстанавливается. Доктора наблюдают за состоянием в течение 12 месяцев. В случае если патология не изменяется, доктор может прийти к хирургическому методу.
На приеме доктора дают рекомендации, направленные на восстановление активного образа жизни, назначают легкую гимнастику с исключением напряжения пресса, ношение бандажа, плавание, диету для снижения веса. В случае растяжения белой линии, нельзя укреплять пресс, в противном случае образуются грыжи, которые усугубляют состояние больного. Запрещается выполнять гимнастические упражнения в позе колено -локтевого положения. Аналогичные нагрузки можно проводить при условии восстановления структуры мышц живота. При растяжении мышц живот около 2,5 до 5 см, достаточно укрепить пресс. Курс тренировок определяет только врач, в противном случае состояние ухудшится и осложнится проявлением грыж межбрюшиного пространства.
Только в редких случаях показана операция, сопровождающаяся ушиванием мышц с использованием протезов, сетки, а также удалением лишней ткани растянутой кожи. Как убрать диастаз мышц, если была поставлена первая стадия?
Ответ: необходимо устранить предрасполагающие факторы, от которых прямо влияет расположение мышц живота, соблюдать рекомендации хирурга, восстановить правильное питание, что позволит вернуть мышечным волокнам прежнюю гибкость, эластичность. Для чего необходимо исключить жирную, соленую, копченую жареную еду. Перейти на ведение здорового образа жизни. Вот как определить диастаз просто и легко, с использованием элементарного метода, можно увидеть неправильное расположение мышц живота.
Хирургический подход к лечению может проводиться несколькими методами:
Лапараскопия. Процедура носит характер, реализуемый в виде точечных проколов на стенке живота. Современный метод подразумевает проведение хирургических манипуляций с использованием мини видеокамер, и автоматизированных систем, через которые происходит контроль выполнения операции. Искусное иссечение белой линии от пред брюшинной жировой ткани, с последующим соединением, укреплением – профессиональная методика, используемая в современных клиниках. После лечения есть возможность повысить прочность мышц задней стенки живота посредством фиксирования сетчатого импланта. Данный вид операционного вмешательства используется при наличии грыж. В настоящем случае не представляет возможным убрать жировую ткань, разросшуюся вдоль прямых мышц.
Второй способ, осуществляется по аналогии первого, но отличается косвенными деталями. Над пупком делается небольшой срез. Под контролем видеокамеры осуществляется короткая, аккуратная манипуляция. По завершению процедуры брюшная стенка укрепляется сетчатым имплантом.
Профилактика
Для предотвращения ослабления мышц живота, следует всегда поддерживать тонус пресса, проводить тренировки, по сильные зарядки. Подходить к процессу следует постепенно, увеличивая нагрузку на все группы мышц. Ежедневные тренировки с включением приседаний, отжиманий, пресса – прекрасный вариант исключить развитие разного рода заболеваний, связанных с опорно-двигательным аппаратом. У человека мышцы всегда должны находиться в тонусе, в противном случае происходит первые проявления ревматизма, остеохондроза, а также другого рода патологий, требующих хирургического лечения. Не стоит пренебрегать укреплением диафрагмы, важная мышца, отвечающая за глубину дыхания.
Резкое начало в виде выполнения чрезмерно сильных нагрузок, наоборот приводят к формированию грыж. Чтобы восстановить гибкость и эластичность мышц, необходимо включить в рацион питания коллагонносодержащие продукты, фрукты, следить за массой тела, где по нормативным стандартам индекс равен до 26 кг/м. Соответствие коэффициенту идеального соотношения массы и роста человека – идеальное решение, которое позволит оставаться в форме и не переживать за риск развития диастаза. Для профилактики растяжения апоневроза необходимо систематически выполнять упражнения для укрепления мышц живота, избегать подъема тяжестей, нормализовать работу кишечника, увеличить содержание клетчатки в рационе, контролировать массу тела. По данным исследований, выполнение беременными специального комплекса упражнений для мышц живота на 35% сокращает риск развития послеродового диастаза.
Следует помнить, что большой живот – первый признак развития диастаза, где первая степень поддается коррекционному лечению. Важным направлением является изменением образа жизни. За счет гиподинамии, что часто является результатом выхода на пенсию, человек забывает о необходимости поддерживать здоровье, выполнять физические упражнения. Мышцы организма требуют внимания. Диастаз – это результат ведения неправильного образа жизни, который охватил более 50 % населения пенсионного возраста.
Профессиональная медицинская клиника советует уделить особое внимание своему здоровью и проверить организм на наличие серьезных патологий. У нас работают опытные врачи узкой направленности, которые будут рады принять и обследовать вас. Специализированная клиника оснащена современным оборудованием, что позволяет провести полную диагностику организма. У нас вы получите полезные, полные рекомендации от экспертов.
Сужение талии по методу Кудзаева
Сужение талии по методу Кудзаева – это хирургическая методика, направленная на уменьшение объемов талии и коррекцию фигуры с сохранением ребер. Такое вмешательство отличается низким уровнем травматичности.
Виды сужения талии
- сужение талии с удалением ребер – коррекция фигуры путем удаления 10-го,11-го и 12-го ребер, отличается высокой травматичностью;
- сужение талии по методу Кудзаева – современная альтернатива устаревшей пластике, которая предполагает надпил ребер, что сохраняет их основную функцию защиты внутренних органов.

Показания к сужению талии по методу Кудзаева
Основным показанием к проведению вмешательства является субъективное желание пациента скорректировать силуэт за счет сужения талии. К прочим показаниям относятся:
- недостаточно выраженная разница между окружностью бедер и талии;
- широко расставленные нижние ребра;
- широкая грудная клетка.
Подготовка к сужению талии по методу Кудзаева
За месяц до операции рекомендовано исключить алкоголь и курение. Также необходимо остановить прием препаратов, оказывающих влияние на свертываемость крови.
Как проходит сужение талии по методу Кудзаева
Вмешательство длится не более 1 часа. Суть методики заключается в деликатной коррекции изгиба ребер. Хирург производит 2 небольших разреза на спине, формируя доступ к 10-му, 11-му и 12-му ребрам. Затем на задний кортикальный слой ребер наносится несколько насечек, которые позволяют корректировать их изгиб. По завершении операции накладываются швы. На пациента надевают специальный корсет, который фиксирует ребра в новом положении.
Реабилитационный период после сужения талии по методу Кудзаева
Коррекция талии по методу Кудзаева – это вмешательство, результат которого во многом зависит от реабилитации. Для достижения максимального эстетического эффекта в течение 2-х – 3-х месяцев пациент должен носить корсет, который необходимо постепенно утягивать.
Возможные осложнения после сужения талии по методу Кудзаева
При корректном соблюдении правил реабилитационного периода опасных осложнений не возникает, поскольку основные функции нижних ребер сохраняются в полном объеме. Нормальными являются отечность и ощущение сдавленности из-за ношения корсета в ранний период реабилитации.
Противопоказания к сужению талии по методу Кудзаева
- возраст до 18-и лет;
- планирование беременности в течение года;
- воспалительные и инфекционные заболевания;
- ВИЧ, СПИД;
- сахарный диабет и другие серьезные хронические заболевания;
- онкология;
- нарушение свертываемости крови.
Под каким видом обезболивания проводится сужение талии по методу Кудзаева
Операция проводится под общей или местной анестезией. Метод обезболивания определяет врач на предварительной консультации. Это зависит от особенностей строения грудной клетки пациента и состояния здоровья. В большинстве случаев сужение талии по методу Кудзаева проводится под общим наркозом.
С какими процедурами можно совмещать сужение талии по методу Кудзаева
Операция позволяет добиться выраженного результата пациентам с индексом массы тела не более 25-и. В противном случае эффект может оказаться незаметным. Поэтому до сужения талии рекомендовано проведение липосакции в области боков, спины и живота. Также сужение талии по методу Кудзаева проводится в сочетании с абдоминопластикой для комплексного преображения.
Эффект от сужения талии по методу Кудзаева
По мере заживления тканей в течение месяца формируется узкая талия. Ребра срастаются в новом, более остром положении по отношению к плоскости спины. Операция по методу Кудзаева позволяет уменьшить талию на 6 — 10 см. Результат стабилен и сохраняется на всю жизнь. Однако необходимо понимать, что набор веса, беременность, активные физические нагрузки на область живота и спины могут повлиять на достигнутый результат.
Рубцы становятся незаметны к третьей неделе. Через год после операции следы от вмешательства проходят полностью. В качестве дополнительной меры рекомендованы аппаратные методы коррекции послеоперационных рубцов.
Наилучший эстетический результат достигают пациенты с астеничным телосложением (длинные конечности и узкие кости) и нормостеническим (параметры фигуры приближены к средним значениям нормы).
Отзывы о сужении талии по методу Кудзаева
В первое время пациенты испытывают незначительный дискомфорт, связанный с ношением корсета. Это легкое чувство сдавленности, но не боль. Она легко купируется обезболивающими препаратами.
Я в неописуемом восторге от операции по сужению талии. Сегодня уже прошло 2 месяца со дня операции, которую мне провел отличный хирург Амжад Аль-Юсеф в Дамас Клиник. Это что-то просто нереальное! Мне казалось, что такую талию можно получить только после удаления ребер. Я была вроде и стройная, но с широкой грудной клеткой. Талия худая, но ее как бы не было. Сейчас у меня в талии минус 7 см. Мой муж просто в восторге!
Мария, 30 лет
Очень благодарна DMC за то, что помогли мне реализовать мечту. Я занималась в спортзале. Думаю, дело в тренере, потому что талии, которой и так не было, у меня так и не случилось. Вместо этого за 2 года стараний и пыхтений я стала еще шире, потому что накачала косые мышцы живота. Плюс широкие плечи. В общем была похожа на жилистого мальчика. В купальнике так вообще… После операции по сужению талии по методу Кудзаева моя фигура стала как песочные часы. Я так довольна своим результатом, что просто нет слов!
Ирина, 28 лет
Сделала очень крутую операцию по сужению талии в Дамас Клиник. Хочется рассказать всему миру, как я довольна. Не знаю, для чего жила 40 лет в форме бочонка. Огромное спасибо!
Наталья, 40 лет
Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.
Моделирование узкой талии без удаления ребер. Изменение фигуры за одну операцию.
- Описание
- Врачи
- Фото
- Цены
Тренды моды, красоты всё время меняются, но неизменно популярной остается фигура в форме песочных часов. К сожалению, далеко не все обладают с рождения тонкой талией. Действующих способов откорректировать ее самостоятельно и без вреда для здоровья не существует.
Не нужно идти на жертвы! Пластическая хирургия предлагает операцию по моделированию узкой талии. Это быстро, эффективно и дает результат на всю жизнь.
Преимущества операции в Абриелль
В нашей клинике вы сможете получить фигуру мечты не только – без удаления ребер, но и менее травматичным путем. Операция ранее проводилась через короткие разрезы, 2,5-3 см, но мы используем новый метод с использованием инструмента, который позволяет надпилить поверхностный слой кости только через прокол в 3 мм, который бесследно заживает и не оставляет шрамов!
Пластику ребер прекрасно можно сочетать с липосакцией и подтяжкой живота — абдоминопластикой, что дополнительно усилит визуальный эффект.
Как проходит операция
Если допуск к операции получен, уже через 2-3 месяца Вы будете радовать себя и окружающих красивой и женственной талией. Детали операции:
-
Время выполнения операции: до 1 часа.
-
Наркоз: общий или местный.
-
Удаление ребер или мягких тканей: не требуется.
-
Итог: сужение талии от 5 до 7 сантиметров (индивидуально).
Реабилитация
В течении 2-2,5 месяцев требуется круглосуточное ношение корсета, снимать который можно только для мытья!
На этот период также понадобится ограничить физические нагрузки, постараться обойтись без резких движений и травм, не спать на боку. В индивидуальном порядке (по показаниям) выписываются антибиотики. После окончания восстановительного период все ограничения снимаются. Обратите внимание, что операция имеет определенную сезонность, в жаркое время делать ее не комфортно из-за длительного ношения корсета.
Запомните: добиться желаемого результата можно только неукоснительным соблюдением всех рекомендаций.
Противопоказания
-
Легочная, сердечная недостаточность.
-
Хронические заболевания внутренних органов в стадии декомпенсации/обострения.
-
Острые заболевания.
-
Наличие гемотрансмиссивных инфекций.
-
Ожирение.
-
Онкологические заболевания.
-
Беременность, период лактации.
-
Психические заболевания.
-
Планирование беременности в ближайшие 12 месяцев.
Консультация
Оформите электронную заявку через сайт на консультацию по Скайпу или Фото. Доктор Кирилл Андреевич Протасов.
Фото результатов коррекции талии
Врачи
Пластический хирург
Общий стаж: 29 лет
Цены
Наименование услуги
Врач: Протасов К.А
Моделирование узкой талии без удаления ребер
160000
Акции
Специалисты

Протасов Кирилл Андреевич
Пластический хирург
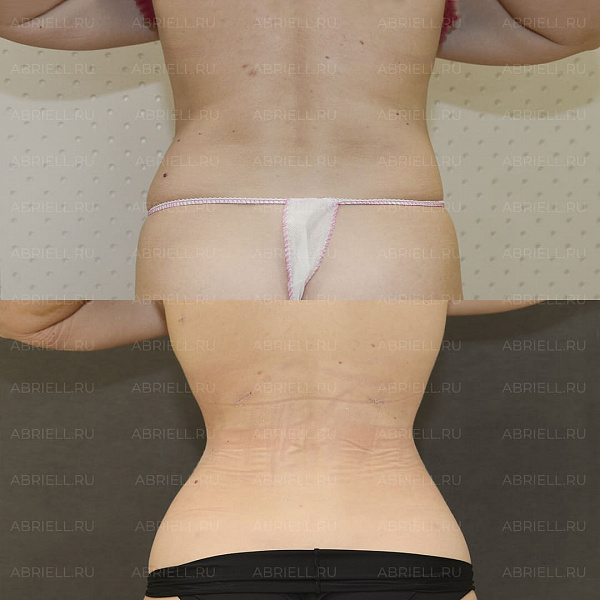

Фотографии с результатами 2 пациентов, обратившихся к пластическому хирургу Кириллу Андреевичу Протасову. Результат виден невооруженным взглядом.
Наименование услуги
Врач: Протасов К.А
Моделирование узкой талии без удаления ребер
160000
Почему выбирают нас
Основными достоинствами клиники «Абриелль» являются оперативность, высокие технологии, а также возможность проконсультироваться с узкими специалистами.

Оформите заявку на сайте
мы свяжемся с вами в ближайшее время