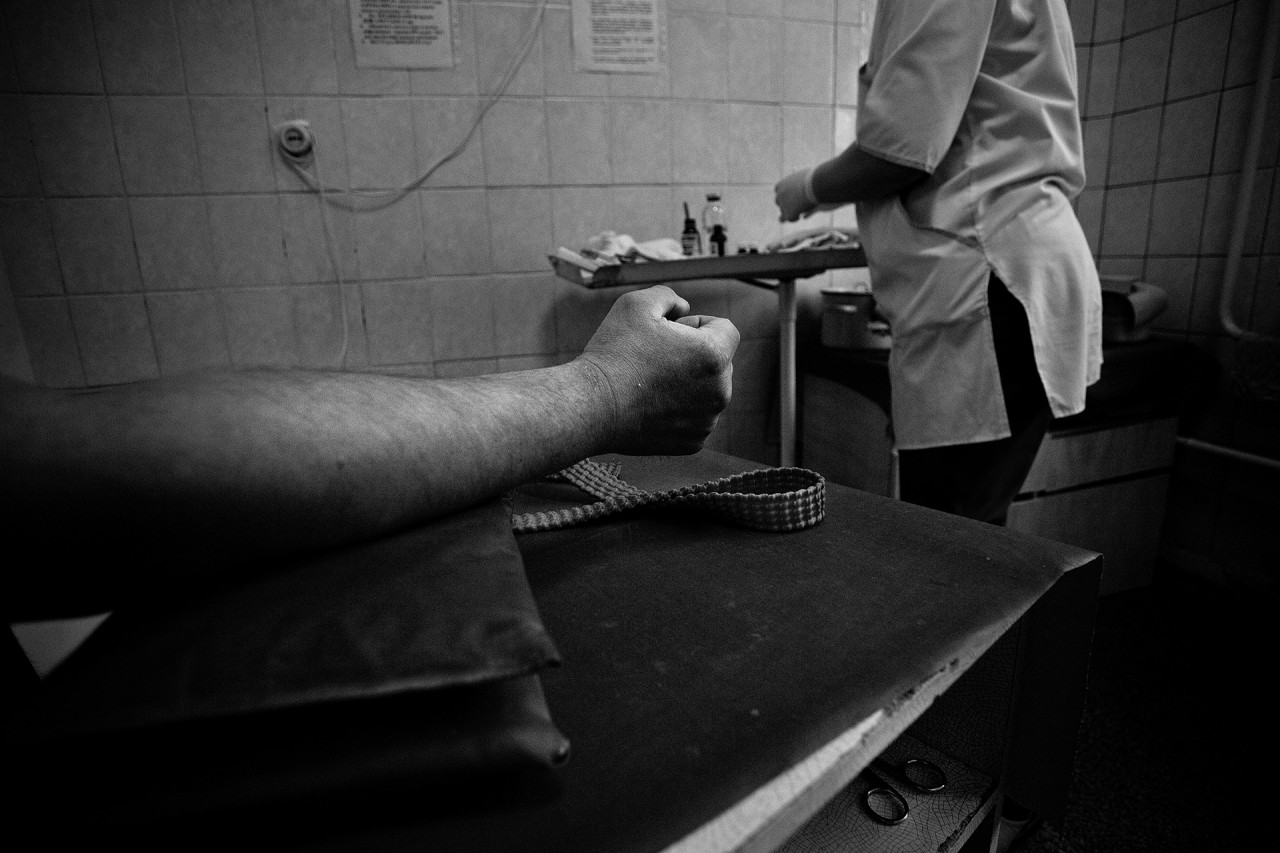
Дата публикации: 24 сентября 2019. Категория: Статьи.
Практикуются будущие медики на базе крупных лечебных учреждений или поликлиник области. У каждого есть официальные кураторы. Согласно постановлению Минтруда и соцзащиты, наставники получают доплаты. Однако стажеров охотно берут в лечебные учреждения еще и по другой причине: они безотказны, хватаются за любое дело, то есть ими можно закрыть те дыры, которых на сегодняшний день в медицине предостаточно. Так что интерн, по большому счету, человек нужный и востребованный. Просто пока не очень квалифицированный.
Каждый человек, делая первые шаги в своей профессии, испытывает определенные трудности. Все кажется незнакомым, непонятным и требует приложения огромных усилий для достижения поставленной цели. Становление врача происходит гораздо труднее, чем человека любой другой профессии, для успешного становления и развития ему не достаточно иметь багаж медицинских знаний, умений и навыков, полученных в учебном заведении. Здесь огромную роль играют личностные качества. Хороший врач должен быть и доктором, и консультантом, и психологом, и актером в одном лице.
Для молодого врача важно умение понимать себя, осознавать и умело использовать собственные резервы, грамотно определять перспективы самоопределения и самопродвижения, в профессиональных ситуациях использовать имеющиеся знания о себе как о личности доктора. Прежде всего, следует научиться владеть собой, правильно распределять время и усилия, постоянно заниматься самосовершенствованием и самообразованием.
Какие бы умные и правильные слова ни говорились в учебных аудиториях, непосредственного контакта с пациентами ничто не заменит. Именно практика делает из интерна полноценного врача. Но процесс этот длительный и непростой. На пути встают не только профессиональные трудности, но и бытовые: к примеру, регистрация, жилье.
В начале своей профессиональной деятельности молодой врач сталкивается со многими трудностями, которые доктору со стажем кажутся пустяками. Неумение грамотно провести осмотр пациента, логично выстроить последовательность этапов проведения обследований и консультаций, затруднения при оценке анализов, отсутствие взаимопонимания с коллегами — вот далеко не полный перечень проблем, подстерегающих врача-интерна.
Этих и многих других проблем легко избежать, если изучить нормативные документы, необходимые для работы, а также рассмотреть существующие по предмету методические пособия и рекомендации. Неоценимую помощь окажут и опытные коллеги, которые, также как и вы, начали свой путь «методом проб и ошибок». Главным помощником станет опытный куратор, которого закрепляют за каждым вновь прибывшим на работу молодым специалистом. Вопросы, с которыми следует обращаться к куратору, должны быть серьезными. Сначала надо попытаться найти ответ самостоятельно, если собственными усилиями исчерпывающий ответ не найден, нужно обратиться за советом к более опытным коллегам.
Существует еще одна проблема, которая может коснуться молодого врача – общение с родственниками пациента. Молодой доктор для них не является авторитетной персоной, располагающей способностями к обследованию и лечению их близких. Зачастую интерну, да и более опытному доктору бывает трудно сдержать напор родственников, желающих отслеживать каждый шаг лечения и обследования своих близких, которые лежат в отделении, даже посещать их в любое время, несмотря на распорядок отделения и санитарно- эпидемиологический режим. Во всех вопросах и проблемах на помощь всегда готов придти заведующий отделением.
Советы бывалых
- Идеализируют профессию
Молодой врач, который только-только начинает свою трудовую деятельность, обычно лишь в общих чертах представляет реалии современного отечественного здравоохранения. Когда его представления сталкиваются с действительностью, часто наступает разочарование. Ежедневная рутинная работа городского ЛПУ мало напоминает приключения врачей из сериала «Доктор Хаус». Частота интересных случаев в жизни невелика, старшие коллеги не стремятся активно делиться богатым жизненным опытом, писать приходится с утра до вечера, а пациенты и начальство постоянно чем‑то недовольны — и замученный доктор постепенно забывает, что когда‑то мечтал служить, спасать и «светя другим, сгорать».
- Забывают, что теория без практики — ничто
Многие новоиспеченные эскулапы считают себя хорошими врачами. Да, они читали учебники и монографии по специальности, но на практике выясняется, что пациенты редко болеют точно так, как описано в литературе, и органы на рентгеновских снимках не подписаны, в отличие от атласа по анатомии.
- Берут на себя слишком много
Часто молодые доктора готовы применять все методики, о которых слышали. Они хватаются за любые манипуляции, даже те, которые раньше сами никогда не делали, а только видели, и быстро обнаруживают, что вначале неплохо бы поучиться у более опытного коллеги.
Более того, многие начинающие врачи считают себя специалистами во всех областях медицины. Хорошо, если это проявляется только в общении со знакомыми и родственниками, которых молодой доктор готов проконсультировать и полечить от любой болезни. Пару раз опростоволосившись, врач приходит к тому, что для результата и для собственной репутации лучше отправить пациента к профильному специалисту.
- Не уверены в себе
Другая крайность — страх любых сколько‑нибудь самостоятельных действий. Неуверенность заставляет молодых врачей назначать пациентам все мыслимые и немыслимые консультации, когда ситуация хотя бы слегка выходит за грани стандартной. По самому незначительному поводу они стараются прибегать к советам старших товарищей. Каждый пациент показывается заведующему отделением, каждое назначение обсуждается. Если такая беспомощность длится неоправданно долго, старших товарищей это рано или поздно начинает раздражать.
- Поддаются лести
В основном это касается врачей хирургических специальностей. Молодому доктору очень льстит, если пациент стремится во что бы то ни стало прооперироваться именно у него. Когда‑то в таких случаях я с восторгом соглашалась и удивлялась, почему более опытные хирурги относятся к пожеланиям пациентов весьма сдержанно и даже стараются их отговорить. Только с опытом я поняла, что в хирургии гарантий не бывает, и если больному в итоге что‑то не понравится, претензий может быть много.
- Неправильно общаются с больными
Одни пациенты отвечают на вопросы доктора односложно и нехотя, другие заваливают врача массой ненужных подробностей. Распространенная ошибка молодых врачей — пассивное проведение опроса, когда жалобы и анамнез просто записываются под диктовку больного, а доктор не задает уточняющих вопросов и не отсекает избыточные сведения. Классический пример — пациент считает, что его третий месяц мучает бронхит, потому что такой диагноз уже выставлялся раньше. Его начинают безуспешно лечить от бронхита, а на самом деле у больного прогрессирует центральный рак легкого.
- Не имеют клинического мышления
Развитое клиническое мышление у начинающего специалиста — редкость. Если случай сложный, нетипичный (например, у пациента аллергическая реакция на препарат выбора при его патологии), неопытный доктор зачастую впадает в прострацию и не знает, что делать. Другой вариант «неклинического» мышления: остановившись на каком‑то диагнозе, врач начинает подгонять под него имеющиеся у пациента симптомы, игнорируя симптомы, в него не укладывающиеся.
- Назначают всё и сразу
Самый знаменитый афоризм канадского врача Уильяма Ослера — «Начинающий врач выписывает по двадцать лекарств для каждой болезни; опытный врач — одно лекарство на двадцать болезней».
Полипрагмазия может быть не только лечебной, но и диагностической. Сегодня медицина располагает большим арсеналом высокотехнологичных методов обследования, молодые врачи их очень уважают и стремятся применять как можно больше. В результате принципиально правильные рекомендации в сочетании могут дать нежелательный эффект.
- Пренебрежительно относятся к «писанине»
Гораздо интереснее лечить больных, чем писать истории болезни и заполнять бесчисленные формы отчетности. И многие начинающие доктора оформляют документацию формально и небрежно, качество оформления меддокументации в наши дни — чуть ли не основной критерий оценки работы врача.
Эту документацию анализируют многочисленные проверяющие инстанции. Найденный дефект в лучшем случае ведет к административному взысканию, а в худшем — к судебному разбирательству. Как говорил знаменитый судебный медик Михаил Райский (1873–1956): «Врачу надлежит всегда помнить, что нерадиво и неправильно составляемая история болезни — первый его обвинитель».
- Идут на поводу у коллег и пациентов
Да, врач должен быть отзывчивым. Но отзывчивость не должна превращаться в безотказность. Если врач откликается на все без исключения просьбы коллег и руководства — взять дежурство вне графика, доделать за кого‑то отчет, выйти на работу во время отпуска, то окружающие привыкают к тому, что его можно использовать как палочку-выручалочку в любых случаях. Причем большой благодарности и уважения за свое подвижничество он вряд ли дождется, его помощь будет восприниматься как что‑то само собой разумеющееся. Особенно такое поведение пагубно в отношениях с пациентами.
Ни один врач не становится опытным сразу же, с первых дней работы. Приобретая опыт, как жизненный, так и профессиональный, мы неизбежно совершаем ошибки. Возможно, после прочтения этого текста молодым докторам удастся посмотреть на собственные просчеты со стороны, и, может быть, быстрее от них избавиться.
Гапеенко Игорь Александрович
Врач анестезиолог – реаниматолог
ОИТАР №1
Ошибки молодых врачей, начинающих медицинскую деятельность
-
Отсутствие практических навыков
Многие
молодые врачи, получавшие в учебном
заведении «отлично» на теоретических
занятиях, считают, что они знают все о
болезнях и их лечении. Это глубокое
заблуждение. Одна и та же болезнь у
разных людей может протекать не так,
как описано в учебниках. При «нестандартных»
симптомах доктор, знакомый лишь с
медицинской литературой, теряется и
уже не знает, какое лечение следует
назначать больному. Хорошо, если болезнь
не опасна, а если у пациента неотложное
состояние, требующее мгновенного
принятия решения? От назначения врача
может зависеть жизнь человека. Опыт не
приходит без практики! Поэтому будущим
врачам еще в студенческие годы необходимо
практиковаться – дежурить в стационарах,
стажироваться на приеме больных.
-
Идеализация профессии
-
Молодые
врачи, начинающие свою трудовую
деятельность, обычно довольно смутно
представляют себе реалии больничных
будней. -
Многие
уже на первом этапе самостоятельной
деятельности разочаровываются в
ежедневной рутинной работе в городской
больнице, не приносящей ничего
увлекательного. -
Много
однообразной писанины, недовольные
капризные пациенты – все это может
привести к разочарованию в профессии,
если будущий доктор не подготовлен к
работе морально. -
Наблюдения
показывают, что более стойкими к суровой
действительности оказываются
подготовленные врачи, уже имеющие за
плечами опыт работы в качестве младшего
и среднего медицинского персонала
(санитары, медсестры).
-
Неуверенность в своих силах
Страх
перед любыми самостоятельными действиями,
боязнь ответственности мешает многим
молодым врачам принимать правильные
решения. Неуверенность вынуждает их
назначать больному множество разных
консультаций у более опытных специалистов,
которые стоят бедному пациенту времени,
нервов и денег. Даже по незначительному
поводу, когда ситуация вроде ясна, такие
доктора перестраховываются и прибегают
к советам коллег. Такая беспомощность
нервирует пациентов и раздражает врачей,
которых постоянно просит о помощи и
отвлекает их неуверенный в себе коллега.
Причем робость не обязательно
свидетельствует о некомпетентности.
Это может быть грамотный специалист,
который просто не доверяет самому себе.
Такая черта характера мешает нормальной
работе врача. Ее нужно искоренять и
учиться брать ответственность за свои
действия.
-
Чрезмерная отзывчивость и жалость
Хороший
врач, конечно же, должен быть отзывчивым.
Но нельзя идти на поводу у пациентов и
коллег, превращать отзывчивость в
безотказность. Иначе на начинающего
врача посыплются просьбы со всех сторон:
взять лишнее дежурство, подменить
отсутствующего сотрудника, написать
чужой отчет. При этом «новичок» не будет
получать благодарность за свое старание,
ведь подразумевается, что раз молодой
– пусть «пашет»…
Особенно
важно проявлять твердость в отношениях
с пациентами. Видя отзывчивость врача,
больные способны «сесть на голову»:
надоедать звонками по любому вопросу,
приходить на прием, когда им удобно, а
не когда назначено и так далее. Для
успешного лечения пациент должен
слушаться доктора, а не наоборот. Врач
должен быть авторитетом у больного.
Когда я думаю об ошибках молодых врачей, мне вспоминаются Дима и Катя. Дима, прочитав несколько серьезных монографий, был очень уверен в себе. Впрочем, уверенность его улетучилась, когда он дважды за месяц пропустил кишечную непроходимость. Катя же была очень ответственным молодым врачом, и коллектив стал бессовестно ее эксплуатировать, перепоручая писанину, банальные перевязки и т. д. Однажды Катя не смогла сделать всего, и у нее случился нервный срыв. Через месяц она ушла в медпреды.
Приведу вам 10 типичных ошибок, которыми грешат молодые врачи. Итак, молодые доктора:
1. Идеализируют профессию Молодой врач, который только-только начинает свою трудовую деятельность, обычно лишь в общих чертах представляет реалии современного отечественного здравоохранения. Когда его представления сталкиваются с действительностью, часто наступает разочарование. Ежедневная рутинная работа городского ЛПУ мало напоминает приключения врачей из сериала «Доктор Хаус». Частота интересных случаев в жизни невелика, полету диагностической мысли негде развернуться среди банальных ОРВИ или деформирующих артрозов, старшие коллеги не стремятся активно делиться богатым жизненным опытом, писать приходится с утра до вечера, а пациенты и начальство постоянно чем‑то недовольны — и замученный доктор постепенно забывает, что когда‑то мечтал служить, спасать и «светя другим, сгорать». Решение ситуации: Мои наблюдения показывают, что иммунитет к суровой действительности выше у молодых врачей, которые имеют опыт работы в практической медицине в качестве младшего или среднего персонала.
2. Забывают, что теория без практики — ничто Многие новоиспеченные эскулапы считают себя хорошими врачами. Да, они читали учебники и монографии по специальности, но на практике выясняется, что пациенты редко болеют точно так, как описано в литературе, и органы на рентгеновских снимках не подписаны, в отличие от атласа по анатомии. Мне приходилось видеть, как молодой доктор при виде пациента с внезапной потерей сознания и упадком сердечно-сосудистой деятельности впал в ступор и был способен только выполнять команды, хотя знал все алгоритмы. Решение ситуации: Избежать подобных ситуаций поможет знакомство с клинической медициной еще в студенческие годы. Я знаю врача, который со второго курса ходил на дежурства в хирургическое отделение, помогал дежурной бригаде и к окончанию института во многих хирургических ситуациях ориентировался лучше, чем иной терапевт со стажем.
3. Берут на себя слишком много Часто молодые доктора готовы применять все методики, о которых слышали. Они хватаются за любые манипуляции, даже те, которые раньше сами никогда не делали, а только видели (например, вправление парафимоза или блокаду седалищного нерва), и быстро обнаруживают, что вначале неплохо бы поучиться у более опытного коллеги. Более того, многие начинающие врачи считают себя специалистами во всех областях медицины. Хорошо, если это проявляется только в общении со знакомыми и родственниками, которых молодой доктор готов проконсультировать и полечить от любой болезни. Пару раз опростоволосившись, врач приходит к тому, что для результата и для собственной репутации лучше отправить пациента к профильному специалисту. Решение ситуации: Когда я училась в интернатуре, подруга попросила посмотреть с хирургической точки зрения своего полугодовалого ребенка. Пропальпировав в правой половине мошонки два яичка, я авторитетно сообщила маме, что у ее сына удвоение яичка. А если поискать, то, возможно, обнаружится удвоение других органов. Урологи, к которым я их привела, посмеялись, напомнили мне анатомию и объяснили, что такое киста семенного канатика. Мой авторитет в глазах подруги временно упал, но зато с тех пор я не делаю скоропалительных выводов, особенно в вопросах, в которых разбираюсь не очень хорошо.
4. Не уверены в себе Другая крайность — страх любых сколько‑нибудь самостоятельных действий. Неуверенность заставляет молодых врачей назначать пациентам все мыслимые и немыслимые консультации, когда ситуация хотя бы слегка выходит за грани стандартной. По самому незначительному поводу они стараются прибегать к советам старших товарищей. Каждый пациент показывается заведующему отделением, каждое назначение обсуждается. Если такая беспомощность длится неоправданно долго, старших товарищей это рано или поздно начинает раздражать. Решение ситуации: Робким натурам я бы посоветовала начинать в большой многопрофильной больнице: больше пациентов — быстрее приходит опыт. Или уехать работать в отдаленный район, где ответственность неизбежно ложится на немногочисленных сотрудников. Моя одногруппница, неуверенный в себе по жизни человек, после интернатуры попала в маленькую ЦРБ. Она до сих любит рассказать про свой ужас перед необходимостью вправить вывих нижней челюсти или сделать заднюю тампонаду носа. Но когда ты — единственный, кто хоть чем‑то способен помочь больному, — страх перестает парализовывать волю.
5. Поддаются лести В основном это касается врачей хирургических специальностей. Молодому доктору очень льстит, если пациент стремится во что бы то ни стало прооперироваться именно у него. Когда‑то в таких случаях я с восторгом соглашалась и удивлялась, почему более опытные хирурги относятся к пожеланиям пациентов весьма сдержанно и даже стараются их отговорить. Только с опытом я поняла, что в хирургии гарантий не бывает, и если больному в итоге что‑то не понравится, претензий может быть много. Решение ситуации: Когда‑то одна пациентка с обострением хронического холецистита очень просилась ко мне на операцию. Операция в ее анамнезе по поводу атрезии влагалища в детстве, на меня впечатления не произвела, и я, польщенная доверием, начала готовить ее к плановой операции. Меня остановил мудрый и опытный завотделением, отметив, что у больной могут быть и другие аномалии развития, и молодому хирургу такую пациентку лучше не брать. Даже если желания пациента вам льстят, всегда лучше принимать самостоятельное решение, взвесив все показания и противопоказания.
6. Неправильно общаются с больными Одни пациенты отвечают на вопросы доктора односложно и нехотя, другие заваливают врача массой ненужных подробностей. Распространенная ошибка молодых врачей — пассивное проведение опроса, когда жалобы и анамнез просто записываются под диктовку больного, а доктор не задает уточняющих вопросов и не отсекает избыточные сведения. Классический пример — пациент считает, что его третий месяц мучает бронхит, потому что такой диагноз уже выставлялся раньше. Его начинают безуспешно лечить от бронхита, а на самом деле у больного прогрессирует центральный рак легкого. Решение ситуации: Учитесь. Запоминайте, как профи легко проводят «управляемый» сбор анамнеза — это очень полезно. Особо болтливым пациентам можно предложить, например, длительную беседу при следующей встрече.
7. Не имеют клинического мышления Развитое клиническое мышление у начинающего специалиста — редкость. Если случай сложный, нетипичный (например, у пациента аллергическая реакция на препарат выбора при его патологии), неопытный доктор зачастую впадает в прострацию и не знает, что делать. Другой вариант «неклинического» мышления: остановившись на каком‑то диагнозе, врач начинает подгонять под него имеющиеся у пациента симптомы, игнорируя симптомы, в него не укладывающиеся. Решение ситуации: Стоит задумываться над каждым симптомом, складывая их в синдромы, и возвращаться к медицинской литературе при каждом неясном клиническом случае. Например, у пациента постоянная заложенность носа из‑за вазомоторного ринита, одновременно частые обострения фарингита и иногда беспокоят уши. Помня о том, что вазомоторный ринит «не лечится», больному дают рекомендации типа «носить шапку», «не пить холодного» и выписывают ушные капли и полоскание для горла. А если поразмыслить — при затрудненном носовом дыхании больной постоянно дышит ртом, носоглотка охлаждается и высушивается, небные миндалины реагируют воспалением, трубные миндалины также реагируют гиперплазией, устья слуховых труб закрываются, давление в барабанной полости меняется, болят уши. То есть причина всех жалоб — вазомоторный ринит. Остальные проблемы уйдут, если разобраться с носом.
8. Назначают всё и сразу Самый знаменитый афоризм канадского врача Уильяма Ослера — «Начинающий врач выписывает по двадцать лекарств для каждой болезни; опытный врач — одно лекарство на двадцать болезней». Когда я собирала анамнез у одного моего пожилого пациента, то выяснила, что по поводу букета различных заболеваний другие специалисты ему назначили 16 лекарственных препаратов в количестве более 30 таблеток ежедневно, и больной все принимал. Начинающий врач мечтает вылечить пациента от всех болезней, заодно предотвратить все возможные осложнения. Его учили, что обследование должно быть полным, а лечение — патогенетически обоснованным и комплексным. А у большого процента больных, особенно пожилых, заболеваний много. Каждый узкий специалист назначит свое лечение, и редко кто поинтересуется назначениями коллег. В результате принципиально правильные рекомендации в сочетании могут дать нежелательный эффект. Полипрагмазия может быть не только лечебной, но и диагностической. Сегодня медицина располагает большим арсеналом высокотехнологичных методов обследования, молодые врачи их очень уважают и стремятся применять как можно больше. Решение ситуации: Не увлекаться! Если без какого‑то препарата можно обойтись, лучше его не назначать. Что касается диагностических процедур, врачу стоит задуматься: нужно ли сразу направлять пациента на КТ или МРТ, или, может быть, достаточно обычного рентгенологического исследования или УЗИ. И помнить: оптимальный путь — «от простого
9. Пренебрежительно относятся к «писанине» Гораздо интереснее лечить больных, чем писать истории болезни и заполнять бесчисленные формы отчетности. И многие начинающие доктора оформляют документацию формально и небрежно (знаменитый пример — «ж.п. не п», что означает «желчный пузырь не пальпируется»), несмотря на то что многие поколения студентов-медиков слышали от преподавателей фразу «история болезни пишется для прокурора». Причем это крылатое изречение с течением времени становится все более актуальным, качество оформления меддокументации в наши дни — чуть ли не основной критерий оценки работы врача. Эту документацию анализируют многочисленные проверяющие инстанции. Найденный дефект в лучшем случае ведет к административному взысканию, а в худшем — к судебному разбирательству. Как говорил знаменитый судебный медик Михаил Райский (1873–1956): «Врачу надлежит всегда помнить, что нерадиво и неправильно составляемая история болезни — первый его обвинитель». Решение ситуации: Изменить пренебрежительное отношение к писанине обычно помогает личный негативный опыт. Пару раз финансово пострадав из‑за того, что что‑то где‑то было недописано, врач начинает заполнять нелюбимые бумаги гораздо вдумчивее.
10. Идут на поводу у коллег и пациентов Да, врач должен быть отзывчивым. Но отзывчивость не должна превращаться в безотказность. Если врач откликается на все без исключения просьбы коллег и руководства — взять дежурство вне графика, доделать за кого‑то отчет, выйти на работу во время отпуска, то окружающие привыкают к тому, что его можно использовать как палочку-выручалочку в любых случаях. Причем большой благодарности и уважения за свое подвижничество он вряд ли дождется, его помощь будет восприниматься как что‑то само собой разумеющееся. Особенно такое поведение пагубно в отношениях с пациентами.
Решение ситуации: Однажды в поликлинике я пожалела опоздавшего пациента и перевязала его, когда мое рабочее время уже закончилось. Больному понравилось, и он стал являться на перевязки, когда вздумается. На замечание пациент возмутился — если в прошлый раз было можно, то почему теперь нельзя? Эта история научила меня отступать от установленных правил лишь в самых крайних случаях, когда это действительно оправданно. То же касается и медикаментозных назначений. Если врач, уступив просьбам больного, выписывает ему препарат без объективной необходимости, можно не сомневаться — пациент и дальше будет стремиться диктовать врачу, какое лечение проводить. Учитесь вежливо и корректно отказывать. И помните, что идти больным навстречу не означает идти у них на поводу. Ни один врач не становится опытным сразу же, с первых дней работы. Приобретая опыт, как жизненный, так и профессиональный, мы неизбежно совершаем ошибки. Возможно, после прочтения этого текста молодым докторам удастся посмотреть на собственные просчеты со стороны, и, может быть, быстрее от них избавиться.
Ссылка на оригинал: http://www.katrenstyle.ru/vrachebnaya-etika/10-oshibok-molodykh-vrachei
источник
Агранович Надежда Владимировна
Рубанова Наталья Андреевна
Кнышова Светлана Александровна
Анопченко Алена Сергеевна
В последние годы в России идет полномасштабная реформация одной из составляющих системы здравоохранения — вузовской и послевузовской подготовки медицинских кадров. Суть перемен касается вопросов интернатуры и ординатуры, повышения квалификации, замены сертификации специалистов на их аккредитацию будущих врачей.
Опрос более 3 тыс. медиков из 84 субъектов РФ, проведенный экспертами Общероссийского народного фронта после введения новой системы допуска к работе, показал, что 77% врачей недовольны уровнем подготовки молодых специалистов, приступивших к работе сразу после окончания медицинских учебных заведений.
В ходе проведенного опроса молодых врачей Ставропольского края были выявлены основные проблемы, с которыми они столкнулись в начале трудовой деятельности: не за каждым молодым специалистом закреплен наставник; оснащенность рабочего места необходимыми приборами недостаточна; компьютеризация рабочих мест (особенно в сельской местности) неполная; не за всеми участковыми врачами закреплены медицинские сестры; численность прикрепленного населения на одном терапевтическом участке превышает норму. Трудности практической деятельности молодых специалистов были связаны с недостаточным временем на V-VI курсе обучения в вузе, отведенном для практической подготовки, и с отменой интернатуры.
На вопрос: «Что бы вы изменили в системе подготовки на VI курсе медицинского вуза?» — 69% молодых врачей предложили увеличить время, отведенное на практику в лечебных организациях и на обучение оформления первичной медицинской документации (73%).
Анализ проблем и трудностей профессиональной деятельности молодых врачей на современном этапе показал, что именно на терапевтическом участке поликлиники решается до 80% проблем, связанных со здоровьем населения. Врач, не имевший до этого реальной практики, скорее навредит, чем поможет страждущим.
С целью возрождения традиций наставничества и повышения уровня компетенции молодых врачей-терапевтов участковых — выпускников после 2017 г. Министерство здравоохранения Ставропольского края совместно с кафедрой поликлинической терапии ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России организовало работу школы молодого терапевта, которая показала большую значимость в практической деятельности молодых врачей края.
Реформирование системы здравоохранения в Российской Федерации на протяжении уже нескольких десятилетий входит в число первоочередных задач государства. Это обосновано в первую очередь тяжелой демографической ситуацией в стране, а именно отрицательным естественным приростом населения начиная с 1992 г. Демографические факторы риска, а также низкий уровень укомплектованности учреждений здравоохранения, недостаточное развитие профилактического направления в здравоохранении, высокий уровень износа основных производственных фондов, низкий уровень доступности высокотехнологичной медицинской помощи предопределили необходимость реформирования отрасли российского здравоохранения — как самого практического здравоохранения, так и медицинского образования. Реформа направлена на создание условий, которые позволят осуществлять не только профилактику заболеваний, оказание квалифицированной и доступной медицинской помощи, но и обеспечат проведение научных исследований и качественную подготовку медицинских и фармацевтических работников, помогут развивать материально-техническую базу системы здравоохранения в России. Первые этапы реформирования были направлены на совершенствование форм работы практического здравоохранения: 1991-2009 (2010) гг. — функционирование системы обязательного медицинского страхования и ее дальнейшее преобразование; 2003 г. — первичное планирование реформирования в здравоохранении; 2004 г. -программа «Повышение структурной эффективности программы здравоохранения» на 2004-2010 гг., которая включает повсеместное введение общей врачебной практики, автономизацию больниц и поликлиник.
В последние годы, начиная с 2012 г., в России идет полномасштабная реформация одной из составляющих системы здравоохранения — вузовской и послевузовской подготовки квалифицированных специалистов. Суть перемен касается вопросов интернатуры и ординатуры, повышения квалификации, замены сертификации специалистов на их аккредитацию, утверждения образовательных стандартов подготовки будущих врачей.
С целью повышения качества подготовки специалистов в системе непрерывного профессионального образования и конкурентоспособности российского диплома о высшем медицинском образовании, реализации первоочередных мероприятий, вытекающих из Болонских соглашений, формируется система медицинского и фармацевтического образования, соответствующая международным требованиям.
Суть этих перемен — в стандартизации. По планам Минздрава России все, что касается медицины: обучение, послевузовская подготовка, специализация, повышение квалификации врачей, лечение, реабилитация, — должно укладываться в рамки специально разработанных стандартов. С этой целью в 2014 г. был издан приказ Минэкономразвития России от 30.05.2014 № 326 (ред. от 17.03.2017) «Об утверждении Критериев аккредитации, перечня документов, подтверждающих соответствие заявителя, аккредитованного лица критериям аккредитации, и перечня документов в области стандартизации, соблюдение требований которых заявителями, аккредитованными лицами обеспечивает их соответствие критериям аккредитации». Он регламентировал переход на систему стандартизации в обучении врачей и должен был стать основой Федерального государственного общеобразовательного стандарта высшего образования в области медицины (ФГОС).
До 2016 г. каждый выпускник медицинского вуза, имеющий диплом по специальности «лечебное дело» или «педиатрия», мог решить, какую специализацию выбрать и где работать. Чтобы самостоятельно лечить пациентов и получить практические навыки, он был обязан поступить в интернатуру по общей специальности (терапия, хирургия, акушерство и гинекология) или на конкурсной основе в ординатуру, на одну из узких специальностей по своему выбору. Интернатура предполагала 1 год практики под руководством опытного куратора-наставника, по окончании интернатуры врач получал сертификат на право самостоятельной работы по специальности и должен был подтверждать его каждые 5 лет на курсах повышения квалификации. Если в процессе работы (стаж более 5 лет) возникало желание получить узкую специальность, врач мог пройти курсы повышения квалификации (в объеме более 500 ч) и получить право вести пациентов самостоятельно по приобретенному профилю в поликлинике или стационаре.
Такие принципы организации учебного процесса по многоуровневой подготовке врачебных кадров в медицинском образовании сложились не одномоментно. Первое предложение учредить интернатуру и ординатуру появилось на медицинском факультете Императорского Московского университета в еще середине XIX в., а бурное развитие система послевузовского образования в нашей стране получила в XX столетии [1-4].
Одногодичная специализация (интернатура) выпускников лечебных и педиатрических факультетов была учреждена постановлением Совмина СССР от 10 февраля 1967 г. № 130 «Об организации в виде опыта одногодичной специализации (интернатуры) выпускников ряда медицинских институтов» и представляла собой обязательный одногодичный этап обучения, дающий право на занятие соответствующей должности в учреждениях здравоохранения. Даже участковый врач поликлиники должен был иметь сертификат, подтверждающий окончание интернатуры и успешную сдачу квалификационного экзамена. Такая система действовала для врачей, которые окончили вуз до 2015 г. включительно.
В 2016 г. принят приказ № 127н от 25.02.2016 «Об утверждении сроков и этапов аккредитации специалистов, а также категорий лиц, имеющих медицинское, фармацевтическое или иное образование и подлежащих аккредитации специалистов», согласно которому с 2016 г. поэтапно упраздняется интернатура. На I этапе — для фармацевтов и стоматологов; на II -для врачей терапевтических специальностей и затем для хирургов. Выпускники вузов вместе с дипломом теперь обязаны вместо сертификата получать аккредитационный лист, дающий право работать со студенческой скамьи самостоятельно на приеме в поликлинике или амбулатории врачом общей практики, терапевтом или педиатром. К аккредитации допускаются все выпускники. Без аккредитации работать врачом невозможно. Это основная инновация в системе послевузовской подготовки кадров. Данный подход призван восполнить кадровый дефицит врачей-терапевтов на уровне первичного поликлинического звена здравоохранения [5].
Однако стоит отметить, что выпускники будут иметь возможность сразу после окончания медицинского вуза поступить в ординатуру по какой-либо узкой специальности, пройдя вступительные испытания [6].
Также узкую специализацию можно получить, имея аккредитацию, и через год работы педиатром, терапевтом, стоматологом или фармацевтом. В итоге с сентября 2017 г. старая форма высшей профессиональной подготовки была полностью упразднена, и с 2018 г. стартовала полномасштабная реформа послевузовского образования [7-9].
Таким образом, медицинское образование в Российской Федерации в последние годы претерпевает значительные изменения — упразднена интернатура, ординатура становится менее доступной для вчерашнего выпускника, а центральное место занимает аккредитация специалиста [10-14].
В то же время реформирование привело к обновлению программы обучения студентов, суть которого заключается в следующем: сократилось (и так малое) число часов практических и лекционных занятий по медицинским специальностям и около 40% времени обучения передано на самоподготовку [15]. Самостоятельный практический опыт молодой врач теперь накапливает без контроля и помощи со стороны более опытных наставников медицинских учреждений, что ранее предусматривала интернатура, которая была формой подготовки врача у постели больного [11, 16].
С отменой интернатуры была разорвана взаимосвязь теоретического и практического медицинского обучения. Однако понятно, что даже самый прилежный студент в первый год своей самостоятельной работы еще не способен в полной мере принимать решения в отношении жизни и здоровья больного, но при этом отвечать за ошибки, которые неминуемо будут, он должен в полной мере.
Отмена интернатуры и предлагаемая вышеуказанной стратегией развития здравоохранения модель будущего послевузовского образования вызвали неоднозначную реакцию медицинской общественности. Бурное обсуждение темы отмены интернатуры в медицинских кругах ведется уже в течение нескольких лет, и конкретные выводы пока не сделаны.
Однако первое поколение выпущенных по новым правилам врачей-терапевтов участковых уже приступило к работе. Благодаря отмене интернатуры в минувшем году удалось закрыть 6 тыс. вакансий в первичном звене. Об этом сообщила глава Минздрава Вероника Скворцова на открытии IX Общероссийской конференции с международным участием «Неделя медицинского образования — 2018». По ее словам, отказ от обязательного ранее обучения в интернатуре позволил перейти на новые «практико-ориентированные» образовательные стандарты и новый вид допуска к профессии — первичную аккредитацию выпускников. Предполагается, что первым местом работы станет учреждение, расположенное в районе, от которого проходил набор. Представители Министерства здравоохранения пришли к выводу, что проблема будет решена, если в будущем выпускник медицинского вуза, поступивший по целевой квоте, сразу после окончания учебного заведения должен будет в течение 3 лет отработать в терапевтическом или педиатрическом отделении поликлиники [17].
Вместе с тем с переходом на новый вид допуска к профессии выявились первые трудности в практической деятельности молодого врача новой формации. Существовавшая ранее система подготовки специалистов предполагала, что практические знания приобретаются интернами, во-первых, без отвлечения на теоретический компонент обучения, а во-вторых, под чутким руководством состоявшихся практиков крупных лечебных учреждений, которые принимали на себя большую часть ответственности. По новым же стандартам начинающий врач после 6 лет обучения в учебном заведении направляется для самостоятельной работы в сельскую местность, где нехватка врачей-наставников всегда была большой проблемой. Это привело к тем негативным последствиям, которые мы видим в настоящее время: ежедневно выявляются новые случаи ятрогенных заболеваний, совершаются непреднамеренные врачебные ошибки, появились судебные иски, участились случаи ухода молодых специалистов из профессии.
Опрос более 3 тыс. медиков из 84 субъектов РФ, проведенный экспертами Общероссийского народного фронта после введения новой системы допуска к работе, показал, что 77% врачей недовольны уровнем подготовки молодых специалистов, приступивших к работе сразу после окончания медицинских учебных заведений [18-20].
Основные проблемы, отмеченные респондентами:
- недостаточное формирование у молодых врачей этических и деонтологических аспектов врачебной деятельности в общении с больными и коллегами;
- низкая готовность самостоятельно проводить опрос, физикальный осмотр, клинические обследования и интерпретировать полученные данные;
- отсутствие основных знаний по вопросам оформления медицинской документации, юридическая безграмотность.
Как мы видим, это все вопросы практической подготовки молодого специалиста.
Тем не менее новая стратегия медицинского образования существует, она начала активно работать и, по всей видимости, будет продолжаться. Возникла необходимость решения назревших проблем по подготовке молодых специалистов в рамках модернизации российского здравоохранения и системы обучения и выработки практических рекомендаций для решения основных задач подготовки специалистов для самостоятельной практической деятельности.
В целях возрождения традиций наставничества и повышения уровня компетенции молодых врачей-терапевтов участковых, выпущенных после 2017 г., Министерство здравоохранения Ставропольского края совместно с кафедрой поликлинической терапии ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России организовало работу школы молодого терапевта (письмо Министерства здравоохранения Ставропольского края от 16.03.2018 № 01-13/1993). Это стало первым опытом регионов России в оказании практической помощи молодым специалистам.
В работе школы принимают участие руководители органов здравоохранения, профессорско-преподавательский состав кафедры поликлинической терапии и смежных кафедр ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России, главные внештатные специалисты министерства, опытные врачи медицинских организаций первичного звена здравоохранения.
Программа тематики заседаний школы молодого терапевта разработана с учетом пожеланий самих молодых специалистов -выпускников 2017 и 2018 гг., работающих в районах края. Согласно проведенному анкетированию, основными вопросами, которые хотели услышать и обсудить молодые врачи, стали: онкологическая настороженность в практике участкового терапевта, оформление медицинской документации (листов временной нетрудоспособности, оформление на медико-социальную экспертизу, оказание неотложной помощи в амбулаторной практике), диагностика и лечение некоторых заболеваний (почек, бронхолегочной системы, соматической патологии у беременных, коморбидной патологии у пожилых пациентов и др.) на терапевтическом участке.
Материал и методы
Для того чтобы провести анализ проблем и допущенных ошибок в системе подготовки молодого врача, было проведено анкетирование специалистов-участников школы, окончивших обучение по ФГОС-3 и приступивших к работе сразу после окончания вуза. В опросе приняли участие 132 врача-терапевта участковых, которые окончили медицинский университет в 2016-2018 гг. Средний возраст составил 25±1,6 года. Из них женщин — 93 (74%), мужчин — 39 (26%). Все врачи-терапевты участковые проанкетированы по разработанной нами анкете, которая включала вопросы по проблемам и трудностям, возникшим в процессе учебы в вузе и в начале самостоятельной трудовой деятельности, а также вопросы, касающиеся качества оснащения кабинета врача, наставничества, возможности консультирования по лечебным вопросам с другими специалистами и в региональных лечебных учреждениях края и многие другие.
Статистическую обработку полученных результатов проводили с помощью программы статистического анализа в Excel. Для оценки статистической значимости различий в 2 группах по одному признаку использовался критерий Манна-Уитни (U-тест). Для сравнения относительных величин использовался критерий χ2. Достоверность считалась значимой при р<0,05.
Результаты и обсуждение
Результаты анкетирования показали, что большинство участников школы молодого терапевта работают в сельских районах Ставропольского края — 67%; соответственно в городских медицинских организациях (ВО) первичного звена здравоохранения — 33% (рис. 1).

В ходе нашего исследования были выявлены основные проблемы молодых специалистов, с которыми они столкнулись во время обучения в университете и при выходе на работу:
- недостаточное время, отведенное для практической деятельности в медицинских учреждениях, при обучении на V-VI курсе;
- отмена интернатуры;
- закрепление наставника не за каждым молодым специалистом;
- недостаточная оснащенность рабочего места необходимыми приборами;
- частичное отсутствие компьютеризации рабочих мест (особенно в сельской местности);
- закрепление медицинских сестер не за всеми участковыми врачами;
- превышающая норму численность прикрепленного населения на одном терапевтическом участке.
Имея небольшой, но самостоятельный опыт работы, на вопрос: «Что бы вы изменили в системе подготовки на VI курсе медицинского вуза?» — большинство молодых врачей предложили увеличить время практических занятий и практики в лечебных учреждениях (69%) и время, отведенное на обсуждение вопросов оформления первичной медицинской документации (73%) (рис. 2).

Первые трудности, с которыми столкнулись молодые врачи в своей самостоятельной профессиональной деятельности, распределились следующим образом (допускалось несколько ответов): нехватка времени на прием — 48%; большой объем документации — 52%; маленькая зарплата (не соответствующая объему, выполняемой работы) — 87%. Основная проблема -увеличение численности прикрепленного населения на одном терапевтическом участке. Так, если в городских поликлиниках количество прикрепленного населения в среднем составило 1800 человек, то в сельских районах — 2500 и более.
Ответы на вопрос о наличии наставника у молодых специалистов показали, что в городских медицинских учреждениях наставник был у 60% молодых специалистов, в сельских районах наставник отсутствовал в 58% случаев.
Большинство молодых специалистов как в городе, так и в сельской местности работают с медицинской сестрой. Отрицательно на поставленный вопрос ответили лишь 21% анкетируемых.
На вопрос о компьютеризации рабочего места положительно ответили большинство молодых специалистов как в городах, так и в сельской местности (87 и 70% соответственно).
Оснащение врачебных кабинетов отличалось в городских и сельских поликлиниках и было в различной степени неполным (рис. 3).

И на главный вопрос, который был задан молодым врачам: «Необходимо ли возвращение интернатуры?» — 96% врачей ответили положительно.
Заключение
Таким образом, анализ проблем и трудностей профессиональной деятельности молодых врачей на современном этапе показал, что закрыть нехватку кадров, существующую в первичном звене здравоохранения, с помощью только вчерашних выпускников просто невозможно. Именно на уровне оказания первичной медико-санитарной помощи принимаются основные решения по здоровью населения: формируется приверженность здоровому образу жизни, осуществляется раннее выявление заболеваний, факторов риска их развития и своевременное лечение (приказ Минздрава России от 15.11.2012 № 923н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «терапия»). Именно поэтому врач, не имевший до этого реальной практики, скорее навредит, чем поможет пациентам.
Для решения создавшихся проблем и успешной врачебной деятельности после окончания вуза считаем необходимым:
- увеличить число часов практической подготовки студентов «у постели больного»;
- разработать программу наставничества на рабочем месте;
- в целях повышения качества оказания медицинской помощи оснастить кабинеты участкового врача всем необходимым инструментарием;
- обеспечить едиными алгоритмами ведения пациентов по наиболее часто встречаемой патологии;
- для снижения загруженности специалистов документацией обеспечить как минимум двумя медицинскими сестрами и 100% компьютеризацией рабочего места врача;
- рассмотреть вопрос о возможности возвращения интернатуры для молодых специалистов после окончания вуза.
Литература
- Боровикова О.С., Чукичев А.В., Васильева Т.В. и др. Н.В. Склифосовский — новатор в оперативной хирургии и асептике // Вестн. совета молодых ученых и специалистов Челябинской области. 2016. Т. 2, № 2 (13). С. 13-16.
-
История создания клинической ординатуры и интернатуры [Электронный ресурс] / Первый Московский государственный медицинский университет имени И.М. Сеченова. М., 2008-2016. URL:
https://www.sechenov.ru/univers/structure/department/otdel-ordinatury-i-internatury/history/ - Крачун Г.П. Н.В. Склифосовский — выдающийся отечественный хирург, ученый-новатор, организатор высшего медицинского образования. К 175-летию со дня рождения // Хирургия. Журн. им. Н.И. Пирогова. 2011. № 12. С. 78-87.
- Мазинг Ю.А. Николай Иванович Пирогов: 200 лет жизни в истории России // Пространство и время. 2010. № 2. С. 203-221.
- Альтман Д.А., Ларин А.Б., Шлепотина Н.М. и др. Профессиональная ориентация как необходимое условие успешного становления будущего врача на некоторых этапах образовательного процесса // Материалы IV всероссийской (VII внутривузовской) научно-практической конференции «Оптимизация высшего медицинского и фармацевтического образования: менеджмент качества и инновации». Челябинск : Изд-во Южно-Уральского гос. мед. ун-та, 2016. С. 9-13.
- Приказ Минздрава России от 11.05.2017 № 212н (ред. от 17.04.2018) «Об утверждении Порядка приема на обучение по образовательным программам высшего образования — программам ординатуры».
- Кузнецова О.Ю., Фролова Е.В. Нужна ли аккредитация непрерывного последипломного образования семейных врачей в Европе? // Рос. семейный врач. 2007. № 2. С. 4-8.
- Бримкулов Н.Н. Семейная медицина: прошлое, настоящее и будущее (по материалам 1-го съезда врачей общей практики и семейных врачей Кыргызстана, Бишкек, 29-30 октября 2015 года) // Рос. семейный врач. 2015. № 3. С. 33-36.
- Лазаренко В.А., Охотников О.И., Шульгина Т.А., Брынцева О.С. и др. Социальное партнерство вуза и работодателей как способ ликвидации кадрового дефицита региона: опыт Курского государственного медицинского университета // Innova. 2015. № 4 (1). С. 43-45.
- Международные стандарты аккредитации медицинских организаций : пер. с англ. / под ред. А.Ю. Абрамова, Г.Э. Улумбековой. М. : ГЭОТАР-Медиа, 2013. 222 с.
- Пешев Л.П., Ляличкина Н.А. Проблемы и пути оптимизации последипломного образования врачей в России // Фундамент. исслед. 2015. № 2-24. С. 5508-5511.
- Бурышкова Н.Н., Кораблев В.Н., Дементьева Е.Л. Новые подходы к аттестации медицинских кадров в условиях модернизации здравоохранения // Дальневосточный мед. журн. 2014. № 2. С. 97-100.
- Романов С., Самойлов А., Кузнецова О., Абаева О. От сертификации к аккредитации: порядок подготовки и допуска медицинских работников к выполнению профессиональных обязанностей на протяжении последних тридцати лет. СПб. : СпецЛит, 2018. С. 20-22.
- Амиров А. Современные ориентиры медицинского образования в России // Высшее образование в России. 2008. № 3. С. 22-26.
- Шапошников В.И., Ашхамаф М.Х., Гедзюн Р.В. Проблемы современного медицинского образования // Междунар. журн. экспериментального образования. 2012. № 4-2. С. 272-274
- Клюев А.К., Князев Е.А. Структурные преобразования в высшей школе России: проблемы и перспективы // Университетское управление: практика и анализ. 2008. № 5. С. 6-11.
- Приказ Минздравсоцразвития России от 15.05.2012 № 543н (ред. от 30.09.2015) «Об утверждении Положения об организации оказания первичной медико-санитарной помощи взрослому населению» (Зарегистрировано в Минюсте России 27.06.2012 № 24726).
- Решетников В.А., Сквирская Г.П., Сырцова Л.Е. и др. Концептуальные подходы к подготовке специалистов в области управления здравоохранением // Здравоохр. Рос. Федерации. 2013. № 6. С. 9-14.
- Ерохина Т.В. Органы управления здравоохранением в России: теоретико-правовое исследование / М-во образования и науки Российской Федерации, ФГБОУ ВПО «Саратовский гос. социально-экономический ун-т». Саратов : СГСЭУ, 2013. 132 с.
- Богдан И.В. Некоторые аспекты реформы здравоохранения в России. М. : Науч. эксперт, 2013. 39 с.
-
16. 07. 2015 -
Дефекты образования, ампулы одного цвета, нехватка воли: врачи рассказали Дарье Саркисян о своих фатальных ошибках и объяснили, как их количество можно снизить
К. А., педиатр
«Мои первые и, пожалуй, самые яркие ошибки были еще в университете. После третьего курса я устроилась работать медсестрой. Меня взяли, даже не проверив мои навыки. Мне нужно было поставить капельницу одному пожилому раковому больному — казалось, дотронешься до него, и он рассыплется. Я ни разу не колола в вену: ни на тренажере, ни на крепком человеке. А мне просто сказали: «Иди и делай. Все мы так начинали, и ты на практике научишься», — никого со мной не послали. После моих попыток у пациента были огромные гематомы на обеих руках, и возможности поставить капельницу просто не осталось. Меня отругали, сказали: «Что же ты такая безрукая. Уйди». И я даже не видела, что они потом делали. С тех пор я ни разу не колола в вену. Я врач с восьмилетним стажем, и это стыдно.
Конечно, это в первую очередь проблема системы образования. Я считала: меня учат всему, что мне понадобится, и я училась хорошо. Но, как выяснилось, если у тебя нет возможности ходить по различным кружкам в университете, ты оказываешься абсолютно неподготовленным. Старшие коллеги не поддержали меня и не помогали мне, когда я первый раз выполняла манипуляцию. Выходит, то, что случилось, это не вина кого-то одного, это комплексная ответственность. Тем не менее, трудно не винить себя: ты своими руками навредил кому-то. В итоге, я сознательно стала работать в той области, где минимум практических вещей.
Когда я начала работать педиатром, мои ошибки стали связаны с недостатком знаний. Например, на приеме у меня был с лихорадкой неясного происхождения ребенок, не привитый от пневмококковой инфекции. По международным стандартам он должен получить дозу антибиотика цефтриаксона, поскольку есть вероятность заражения крови бактериями. Я не назначила его, потому что не знала, строгая ли это рекомендация. Когда ребенок с родителями уехал, я решила уточнить и увидела, что давать цефтриаксон нужно обязательно. Я им позвонила и все объяснила.
Фото: Татьяна Плотникова
Я всегда признаю свои ошибки и ни разу не пожалела об этом. Мне кажется, нормально, если врач чего-то не знает: объем информации огромный, и она постоянно обновляется. Но при этом, конечно, доктор должен по максимуму защитить себя от ошибок: сверяться с рекомендациями, руководствами и т. д. Беда только в том, что в России такая практика — это не обязанность, а инициатива врача. У нас доктор не обязан быть в курсе новых достижений медицины. То есть даже если врач год не мог диагностировать рак, потому что не назначил какой-то элементарный анализ, нет возможности доказать, что доктор не прав: нет точки опоры, стандартов. Я была однажды на разборе летального случая в городском департаменте здравоохранения после жалобы родственников погибшего пациента. Уровень дискуссии там был потрясающий. Глава комиссии, очевидно, проработала врачом очень недолго. И она объясняла доктору, на которого подали жалобу, что он должен был сделать. Надо ли говорить, что эти рекомендации были скорее вредными, чем полезными.
Если все врачи начнут честно рассказывать пациентам о своих ошибках, думаю, больные устроят революцию. И может, это будет не так плохо. Вот, например, я не представляю себе нормальную практику в сегодняшних условиях работы в поликлинике. Если участковый терапевт не заметит серьезные изменения в результатах анализов, то как ему можно предъявлять претензии? У него нет времени, чтобы полноценно разобраться в каждом случае. Он может, наверное, говорить в начале каждого приема: «У нас есть 12 минут, из которых 5 я буду заполнять документы, поэтому не рассчитывайте на многое. Я постараюсь сделать все возможное, но условия у нас не нормальные, и я буду ошибаться». Но кто решится так говорить?»
М. Г., невролог
«Много лет назад моей пациенткой была очень милая старушка лет 80. У этой женщины случались эпизоды дезориентации, которые напоминали мне преходящее нарушение мозгового кровообращения (транзиторные ишемические атаки). Я лечил ее в соответствии с тогдашними своими представлениями о том, что нужно делать в таких случаях: давал препараты метаболического действия, пытался лечить ее небольшую гипертонию и давал аспирин, — но эпизоды повторялись. Кроме того, у этой старушки была мерцательная аритмия, о которой я знал. Это состояние сопровождается очень высоким риском инсульта, который при правильном лечении можно предотвратить: назначив препараты, уменьшающие свертываемость крови. Я не сделал этого. Думаю, из-за пробела в образовании. Дело закончилось печально: у старушки случился инсульт, и она умерла. У нее был муж со старческим слабоумием, который, понятно, держался только благодаря тому, что она за ним ухаживала. Что с ним стало дальше, я не знаю. Я их часто вспоминаю.
я себя винил, но не до такой степени, чтобы уйти в запой или чтобы делать далеко идущие выводыТвитнуть эту цитату Еще был случай, когда я учился в ординатуре: в «мою» палату поступила женщина с болями. В скорой подумали, что у нее остеохондроз и привезли в неврологическое отделение. Я понял, что дело в другом, а кроме того, и наша заведующая сказала, что это ревматоидный артрит: все серьезно, и пациентку срочно нужно переводить в терапевтическое отделение. Ну а я подумал: «Артрит и артрит — что тут такого?» Дело было в пятницу, я решил, что в понедельник этим займусь, потому что перевести человека в другое отделение в обычной больнице довольно сложно. Назначил какое-то лечение. В выходные у пациентки развился ДВС-синдром (диссеминированное внутрисосудистое свертывание), и она умерла. Вполне вероятно, что ее можно было бы спасти в терапевтическом отделении, где имеют опыт лечения таких больных.
Конечно, я себя винил, но не до такой степени, чтобы уйти в запой или чтобы делать далеко идущие выводы о собственной квалификации. Это рабочая ситуация, и время лечит — постепенно ты перестаешь так остро переживать по этому поводу.
Фото: Татьяна Плотникова
Я прекрасно понимаю, почему больные и их родственники хотят, чтобы любая ошибка врача стала достоянием общественности. Они думают, что если этого не случается, то все сходит врачу с рук. На самом деле нет. Врачи переживают — не надо думать, что совесть нас не мучит. Начальство нас ругает, безнаказанным врач не остается. Просто сор из избы не выноситсяТвитнуть эту цитату К тому же пациенты или родственники могут думать, что врачи «покрывают» некомпетентного коллегу, тогда как на самом деле, они скрывают ошибку, которая возникла по объективным причинам.
Мне кажется, то, что родственникам не рассказывают об ошибках, нормально в наших условиях: врач за такое не должен садиться в тюрьму. Чтобы изменить ситуацию, нужно перевести вопрос о врачебной ошибке из уголовной плоскости в экономическую. Родственники или больной должны получать компенсацию, для чего у врача, конечно, должна быть страховка, но в России это, к сожалению, совсем не распространено. Понятно, что и врач не должен остаться безнаказанным, но пусть это будет дело профессионального сообщества, а не уголовного суда. Тебя должны лишать лицензии — как максимум. Я вас уверяю: если бы вместо угрозы тюрьмы была угроза перестать быть врачом, доктора не расслабились бы. Кто бы что ни говорил, а менять профессию никому из врачей не хочется.
Конечно, мне бы хотелось, чтобы происходили разборы ошибок внутри врачебной ассоциации, чтобы мы спокойно говорили, и более опытные коллеги объясняли, как мне избегать таких ошибок в дальнейшем. В прессе это обсуждаться не должно: по сути, врачебная ошибка — это не новость, это случается каждый день.
Но, конечно, говоря все это, я не имею в виду случаи халатности. Когда человека с инфарктом привозят в больницу, а он еще два часа ждет помощи, потому что врач выпивает с коллегами, это не ошибка, это халатность. За нее предусмотрено уголовное наказание, и это правильно».
М. Е., онколог
«Пока ты работаешь врачом, ты будешь ошибаться. Если ты не хочешь совершать ошибки, в медицину лучше не идти. Я это понял с самого начала. Большинство врачебных ошибок связано не столько с халатностью или безответственностью, сколько с недостатком знаний, плохой организацией работы или даже нехваткой воли. Вот есть такой метод лечения инфекций, возникших на фоне тяжелого заболевания: переливание гранулоцитов (клеток крови), — но в 10 процентах случаев человек умирает от самого этого лечения. Когда у одного моего пациента была такая тяжелая инфекция, старшие коллеги посчитали, что необходимо переливание гранулоцитов. Я был против, но у меня не хватило, видимо, воли продавить это решение. Переливание сделали — пациент погиб. Конечно, до процедуры мы объяснили ему риски, но в такой ситуации нельзя говорить: «Иван Иванович за эту процедуру, а я против» — ты приходишь с консолидированным решением. Иначе человеку очень тяжело найти опору и сделать выбор.
Нет ни одного доктора, который никогда не ошибался бы в дозе, в скорости введения препарата. Особенно это касается онкологов, когда курс химиотерапии состоит из множества специфических лекарств. Считая на калькуляторе по сложной формуле, ты можешь нажать не ту цифру, и у тебя получится неправильная доза. И тут бывает, что жизнь спасает медсестра: если она понимает, что никогда не вводила 3 ампулы на 20 кг, она тебе об этом скажет. Но рассчитывать на это не стоит. В моем отделении был случай, когда врач почему-то написал, что калий нужно вводить не несколько часов, а 20 минут. Попалась неопытная медсестра, и ребенок погиб. Но по-хорошему, конечно, страховать должна не медсестра. Установлено, что введение компьютерных назначений на 20% уменьшает смертность в больницах, потому что программа просто не позволит тебе превысить дозу.
Фото: Татьяна Плотникова
Бывают ошибки из-за невнимательности, из-за чужих ошибок. Недавно ко мне пришла пациентка, которой год назад диагностировали рак молочной железы без метастазов, так как на УЗИ лимфоузлы не были увеличены. Но на операции провели биопсию узла, и оказалось, что раковые клетки есть. В выписке же стадию не поменяли. И вот приходит пациентка, у нее в заключении мелкими буквами написано, что найдены метастазы, но в выписке совсем другое. Я этого не заметил, или она вообще не приносила эту бумажку — в общем, лечили мы ее не так, как надо было, и у нее случился рецидив.
Если ошибка очевидна, то тебе не остается ничего другого, кроме как ее признать и извиниться. Конечно, в тюрьму никому не хочется, и если совершается фатальная ошибка, то естественное желание любого врача, чтобы родственники пациента о ней не узнали. Но медицина в этом смысле не уникальна. Если в ресторане повар не помыл после туалета руки, вам об этом никто не скажет — вы узнаете, только если у вас начнется понос. Если ты пытаешься скрыть ошибку, а родственники что-то подозревают, то нужно им все рассказать. Как минимум потому, что чем дальше скрываешь, тем больше у них возникает недоверия, подозрений и желания тебя наказать.
Конечно, любая ошибка задевает. Но ты не имеешь права долго приходить в себя. У тебя каждый день пациенты. Врач должен уметь переживать свои ошибки — это такая же часть профессионализма, как умение правильно мыть руки и проводить осмотр.
Чтобы менять ситуацию системно, для начала нужно признать, что все врачи ошибаютсяТвитнуть эту цитатуЧтобы менять ситуацию системно, для начала нужно признать, что все врачи ошибаются. На Западе перешли на открытую публикацию своих ошибок, и естественно, больницы стремятся сократить их количество. Вот ты понимаешь, что в этом отделении на 10 госпитализаций 2 больничные инфекции, — это больше, чем норма. Ты начинаешь разбираться: ага, санитарка не пользуется разовыми тряпками — почему? Потому что тряпки огромные и ей неудобно. Или вот частая ошибка: физраствор и калий в очень похожих ампулах, и их, конечно, путают, а это смертельно опасно. Поэтому на Западе ампулы красят в разные цвета. То есть зачастую важно не столько даже образование, сколько системное снижение элементарных ошибок: нужно расписать рутинные процессы, приобретать разноцветные ампулы, покупать удобные половые тряпки, и тогда меньше пациентов будет умирать».
А. Н., нейрохирург
«На первом году ординатуры я делал больной блокаду: после операции на позвоночнике она жаловалась на боль в спине. Ввел иглу и не потянул поршень шприца на себя, чтобы понять, где я нахожусь. Мне казалась, что я в мышце, которая спазмирована и болит. Я ввел 20 кубов длительно действующего анестетика — через несколько секунд у пациентки парализовало ноги, через секунду живот. Я потянул на себя поршень и увидел ликвор : я ввел анестетик прямо в субарахноидальное пространство (полость между оболочками спинного мозга — прим. ред.), и он стремился к голове. Я быстро покатил пациентку в реанимацию, по дороге у нее отключилась сначала грудь, потом руки, потом у нее запал язык. Когда в реанимации ее интубировали (ввели в гортань трубку для восстановления дыхания — прим. ред.) и опасность миновала, я был совершенно мокрый: я испугался, что убил пациентку. Когда действие анестетика закончилось и она пришла в себя, я ей честно сказал, что я ошибся. У нее не было абсолютно никаких претензий: «Ну бывает».
Врачи, которые принимают ошибки слишком близко к сердцу, профнепригодны: они отказываются от операций, начинают пить, нюхать кокаинТвитнуть эту цитатуК счастью, ошибок, которые привели к смерти пациента, у меня пока не было. Я еще в том возрасте и делаю такие операции, что моя ошибка может привести только к вреду здоровью, но не к смерти. Примерно через 5 лет, когда я сам начну делать очень сложные операции, у меня начнутся фатальные ошибки.
Чтобы справиться с эмоциональной составляющей после ошибки, я стараюсь говорить о произошедшем, обсуждать, вспоминаю ошибки своих учителей. Еще помогает юмор, физическая активность. Врачи, которые принимают ошибки слишком близко к сердцу, профнепригодны: они отказываются от операций, начинают пить, нюхать кокаин. Однажды в Германии я наблюдал, как профессор делал операцию на позвоночнике передним доступом (через живот). В этом случае есть риск повреждения полой вены. Ассистировал резидент из Индии. И хирург этот сосуд таки повредил. После чего индиец просто сказал: «Я лучше пойду». И ушел. Больше его никто не видел. То есть он не смог даже наблюдать за ситуацией, когда врач был в шаге от того, чтобы убить человека прямо сейчас из-за одного неверного движения. Такие люди не могут работать врачами.
Фото: Татьяна Плотникова
Очень часто врачи ошибаются, но даже не знают об этом, и до конца своих дней думают, что они хорошие специалисты. Например, у человека опухоль спинного мозга, а ставят диагноз «остеохондроз», лечат физиотерапией, прогреванием — тем, от чего опухоль растет. Пациент потом может обратиться к другому врачу, и первый невролог так ничего и не узнает. Я всегда даю пациентом свой номер телефона, чтобы они звонили и говорили, если я ошибся с диагнозом и лечением.
Если я вижу, что предыдущий врач ошибся, я, скорее всего, пациенту это прямо не скажуТвитнуть эту цитатуЕсли я вижу, что предыдущий врач ошибся, я, скорее всего, пациенту это прямо не скажу. Во-первых, обычно такая информация уже бесполезна. Во-вторых, это не принято. Медицинское сообщество очень закрытое, основные угрозы у нас снаружи, а не внутри. Это, в частности, государство, выдумавшее кучу норм, которые невозможно соблюдать. Поэтому есть негласная договоренность — поддерживать друг друга или хотя бы не трогать. Например, в судах по поводу врачебных ошибок очень важно мнение эксперта. Вот уважаемый хирург сталкивается с делом, которое касается ошибки врача другой больницы. Он изучает материалы и понимает, что обвиняемый накосячил. Несомненно, у хирурга найдется связь с главврачом этой больницы. Он ему позвонит и скажет: «Что за мудак у тебя работает? Гони его». Но на суде он этого не скажет: сегодня он навредит человеку из своего сообщества, а завтра сам станет предметом субъективного суждения.
Думаю, где-то половина ошибок врачей в России — из-за дефектов вузовского образования. Это самые страшные ошибки, которые вообще не должны происходить. С ними можно бороться стандартизацией, устанавливать какое-то дно, чтобы врач ни в коем случае не принимал опухоль спинного мозга за остеохондроз, чтобы врачи в своей работе основывались на доказательствах, а не традиции. Для этого в частности нужно хорошо преподавать английский. Сейчас это язык, с помощью которого врачи всего мира обмениваются информацией. И если ты не знаешь английский, ты в изоляции.
Но в СМИ проходятся по врачам вне зависимости от того, грамотный это человек или не очень. Вот говорят: «В Тамбове пациенту ввели не то лекарство, и он умер!» И тут вообще-то нужно сразу включать критическое мышление: какому человеку? какое лекарство? при каких обстоятельствах? что указано в результатах вскрытия? Обычно на все эти вопросы в статье никто не отвечает, а просто выступают с позиции «врачи — убийцы». Я знаю одного хирурга, который ежегодно спасает несколько сотен жизней. Шесть лет назад у него во время операции было одно серьёзное осложнение, которое привело к гибели пациентки. Эта история была раздута СМИ до такой степени, что до сих пор, если погуглить его имя, вылезают статьи только об этом случае. Это нанесло серьёзный удар по нему и его семье. Логично, что люди после подобных новостей скорее начнут лечиться собственной мочой, чем пойдут в поликлинику».
Канадский терапевт Брайан Голдман рассказывает в лекции на TED.COM о том, как важно врачам говорить о своих ошибках.
На страницах Facebook развернулась дискуссия по следам статьи о том, что в клинике работают молодые доктора, и это вызывает недоверие у некоторых пациентов. «Сколько вам лет?», «Сколько лет врачу?», «Какой опыт у врача?» — такие вопросы задаются непосредственно доктору, администратору или ассистенту, когда в кабинете нет врача или при сопровождении пациента из холла или к стойке администратора. Понятно, каждому здравомыслящему хочется лечиться у опытного специалиста и уверенно оплачивать его недешевые услуги. «Все хотят к опытным», — резюмирует один доктор в своем комментарии.

Фактор «молодости» волнует докторов: как отвечать на вопросы пациентов, как вести себя? Пример: «Я переживала в начале карьеры очень сильно, сейчас в свои за тридцать выгляжу на 20, а было вообще на 16». Руководитель клиники также озабочен: «А как к молодому специалисту привлекать пациентов — скидка на лечение, бонусы или пусть сам старается?»
Короче, вопрос, о том, как вы преодолеваете такие возражения пациентов, заданный директором одного стоматологического центра, разумный.
И чего греха таить, и пациентам, и персоналу клиник известны случаи, когда молодой стоматолог не справляется с лечением, а порой выполняет работу, от которой коллеги приходят в ужас: как можно делать такое? где учился врач? В ответах на обсуждаемую публикацию есть такие отклики.
Я проанализировал комментарии к статье, поставившей актуальную проблему. Некоторые мнения откликнувшихся стоматологов вызвали недоумение. Почему-то профессиональный подход уступил место ёрничеству и примитивному юмору: «гримировать молодых докторов под зрелых», «я не бреюсь, вопросов не задают», «спасала армянская внешность», «купить очки», «специально отпускал усы, чтобы пациенты не говорили какой молодой доктор», «при пациенте достать телефон и произнести фразу: Ок, гугл! как удалить зуб».
Есть комментарии, свидетельствующие о нарушении норм деонтологии и игнорировании пациента как полноправного субъекта общения. Цитирую:
«Вопрос не в молодости врача, а в недоверчивой личности пациента. Если сейчас его убедить лечиться у «молодого», то эта редиска сдаст вас при первом же шухере. То есть при любой неудаче припомнит. Мне 36, борода, седина, брюшко. Но нет-нет, а при удалении какого-нибудь дохлого корешка взволнованный пациент (а чаще пациентка) ляпнет: «а вы уже раньше удаляли такие зубы?». Здесь дали совет «не дерзить» (это ремарка в мой адрес – В.В.Б.). Я же скажу, что на идиотский вопрос должен быть короткий хлесткий ответ. Чтобы задающий (а он находится в состоянии нервного возбуждения) пришёл в себя. Ответ должен быть как холодный душ, отрезвляющим. И одной фразой нужно дать понять, кто главный в этом кабинете.
Есть целая категория пациентов, которая изведет каверзными вопросами. Их цель — убедиться, что сейчас они доверятся знатоку. Как только отстреляетесь на вопросы — контакт будет отличный. Ведь в своей отрасли они тоже себя считают знатоками. И от других требуют того же.
В случае вопроса про возраст — это, скорее, самозащита в момент дикого волнения. Змеи жалят как раз в таком состоянии. Поэтому, отвечать нужно коротко, хлестко, и быстро переключить внимание на ваши вопросы. Не давать дальше задавать свои. Пусть мозг пациента будет занят поиском ответом, а не новых вопросов».
Наш комментарий к «теории общения», процитированного «знатока психологии подозрительного пациента».
1. КОЛЛЕГИ! ОБРАТИТЕ ВНИМАНИЕ НА ЛЕКСИКУ СТОМАТОЛОГА: пациент – редиска, сдаст при первом шухере, идиотский вопрос, дохлый корешок при удалении, пациент (а чаще пациентка) ляпнет, сравнение пациента с змеей, которая жалит как раз в состоянии дикого волнения.
Вывод: перед нами озлобленный человек, не имеющей понятия о современном взыскательном получателе услуг, использующий сленг братков.
2. СТОМАТОЛОГ ДЕМОНСТРИРУЕТ ЖЕСТКИЙ ПАТЕРНАЛИСТСКИЙ СТИЛЬ ОБЩЕНИЯ (от лат. pater – отец), ПРИНИЖАЮЩИЙ ЛИЧНОСТНОЕ ДОСТОИНСТВО КЛИЕНТА: делай, что тебе говорят, не возникай, не обсуждай, не задавай вопросов. Тактика патерналиста очевидна: «дать короткий хлесткий ответ», «одной фразой надо дать понять, кто главный в кабинете», «есть пациенты, которые изведут каверзными вопросами».
Вывод: перед нами худший стоматолог «совкового периода», который привык работать на конвейере, но оказался в условиях «коммерции». Конечно, хочет без особого интеллектуального напряжения получать от пациентов большие деньги. Наш герой застрял где-то между двумя эпохами – «совок» и «коммерция».
3. ДОКТОР, ТЕМ НЕ МЕНЕЕ, ПРАВИЛЬНО ОПЕРИРУЕТ ПСИХОЛОГИЧЕСКИМИ КАТЕГОРИЯМИ: встречается недоверчивый пациент, вопрос про возраст — это, скорее, самозащита в момент волнения, есть пациенты, которые хотят убедиться в том, что имеют дело с врачом, которому можно доверять.
Вывод: опытный врач (36 лет, борода, седина, брюшко) еще не научился формировать терапевтический союз с пациентами во имя того, чтобы в наиболее благоприятных условиях общения и наилучшим образом выполнить свое призвание – оказание медицинской помощи.
Более всего поразил другой отклик на проблему молодости стоматологов: «Показываю пальцем на дверь, если жест не понятен, пояснение фразой что выход там».
Публично комментирую весьма информативную с точки зрения психолога реплику.
Во-первых, это очень жесткий человек, способный нанести психологическую травму пациенту. Ведь он пришел за медицинской помощью, а ему указали на выход. Что тем самым продемонстрировали? Коммуникативная толерантность – ноль, профессиональная этика – ноль, сопереживание – ноль, медицинский сервис – ноль, рефлексия (что передаст о Вас пациент по сарафанному радио) – ноль.
Во-вторых, человек очень самоуверенный, поскольку не беспокоит то, что теряет заработок, не найдя подход к пациенту, который хочет увидеть в стоматологе профессионала. Очевидно, рассуждает так: не останется на лечение этот, придет другой.
В-третьих, стоматолог — источник мощной негативной психической энергии, которая сопровождает отношение к «неудобным» пациентам. Об этом свидетельствует очень категоричная форма заявленной позиции – «указываю на дверь».
В-четвертых, не учитывает, что пациент, пришедший на консультацию или лечебный прием, подписал Договор оказания услуг. — Обязательное условие оказания медицинской помощи в коммерческой клинике. Необоснованный отказ в приеме (вопрос о возрасте не дает оснований для нарушения принятых обязательств) расценивается как нарушение условий Договора и может стать предметом судебного разбирательства.
В-пятых, не выслушав жалоб, не проведя обследование, расстались с пациентом. А вдруг он нуждался в немедленном оказании помощи, например, давно был положен мышьяк, что приведет к осложнениям при лечении пульпита. Придется ответить за случившееся.
Возможно, он хороший клиницист, владеет современными методами лечения, но таких докторов нельзя назвать врачом в полном смысле этого понятия. ВРАЧ ТЕМ ПРОФЕССИОНАЛЬНЕЕ, ЧЕМ ШИРЕ КРУГ ПАЦИЕНТОВ, К КОТОРЫМ ОН СПОСОБЕН НАЙТИ ПОДХОД.
Вывод – парадоксальный: указав на дверь пациенту, который хочет убедиться в профессионализме, он поступили правильно, в том смысле, что избавил его от общения с собой.
Теперь о том, как реагировать на попытки пациентов выяснить возраст стоматолога.
ПРИНЦИП ПОВЕДЕНИЯ В ДАННОМ СЛУЧАЕ ОДИНАКОВ, КАК И В РЯДЕ ИНЫХ СИТУАЦИЙ, КОГДА КЛИЕНТЫ:
- не могут найти ответ на свои вопросы (спрашивают, почему такие дорогие услуги в клинике, в чем достоинство предложенного варианта лечения, почему определяются небольшие гарантии и т.п.);
- проявляют недовольство чем-либо (задержка приема, неудовлетворительный результат лечения, увеличение стоимости лечения относительно заявленной на консультации и т.п.);
- оказывают сопротивление врачу, который выполняет свой профессиональный долг, руководствуется благими намерениями (хочет составить рекомендуемый план, включающий описание всех нарушений, выявленных в полости рта по своей специальности, предлагает сделать КТ, рекомендует гигиеническую чистку перед стоматологическим вмешательством и т.п.), а пациент думает, что его хотят «раскрутить»;
- возмущаются беспорядками в клинике (повышает голос, грубит, угрожает жаловаться и т.п.).
КАЖЕТСЯ, БУДТО НАЗВАННЫЕ СИТУАЦИИ СОВЕРШЕННО РАЗНЫЕ, НО ВСЕ ЭТО ФОРМЫ СОПРОТИВЛЕНИЯ, И ОТРАБАТЫВАТЬ ИХ СЛЕДУЕТ ПРИ ПОМОЩИ ТЕХНИКИ «ПРИСОЕДИНЕНИЯ».
«Присоединение» — один из пяти «ключей доступа» к сознанию клиентов и, пусть это не покажется меркантильным, — к кошельку клиента, его желанию охотно оплатить услуги врача. На своих семинарах-тренингах обучаю стоматологов и администраторов пользоваться всеми «ключами доступа», и это вызывает живейший интерес у слушателей.
ИТАК, ТЕХНИКА «ПРИСОЕДИНЕНИЯ». В ней пять элементов – формула «Пяти П»
1. ПОНЯТЬ ПАЦИЕНТА, Т.Е. СООБРАЗИТЬ, ПОЧЕМУ ОН ВЕДЕТ СЕБЯ ИМЕННО ТАК (сопротивляется, задает уточняющие вопросы, конфликтует и т.д.).
В нашем случае нетрудно догадаться, что пациент, задающий вопрос о возрасте молодого врача, хочет убедиться в его профессионализме, быть уверенным в качестве предстоящего лечения. Отвечая на вопрос, так и скажите: «Я ВАС ХОРОШО ПОНИМАЮ». Это волшебная формула «присоединения» в разных ситуациях сопротивления. (На занятиях привожу и другие адекватные по смыслу формулы «понимания» — бери на вооружение любую). Произнеся эту формулу, вы разделяете позицию получателя услуг, как бы встаете на его сторону, обычно только эта формула примеряет вас с пациентом, открывает возможность дальнейшего влияния на него и установления терапевтического контакта.
2. ПРИНЯТЬ ПАЦИЕНТА, Т.Е. ОЗВУЧИТЬ ПРИЧИНУ ЕГО БЕСПОКОЙСТВА.
По поводу нашего случая с молодым врачом так и скажите: «ВЫ ХОТИТЕ УБЕДИТЬСЯ В ТОМ, ЧТО Я ПРОВЕДУ КАЧЕСТВЕННО ЛЕЧЕНИЕ». Или: «Вы хотите узнать, достаточный ли у меня опыт работы». Весьма вероятно, что пациент подтвердит ваши слова, считайте, заложен еще один кирпичик в позитивные отношения с получателем услуг.
3. ПООЩРИТЬ ПАЦИЕНТА ЗА ЕГО НАМЕРЕНИЯ.
Так и скажите: «ВЫ ПРАВИЛЬНО ПОСТУПАЕТЕ, ИНТЕРЕСУЯСЬ ОПЫТОМ МОЛОДОГО СТОМАТОЛОГА, ЭТО ЕСТЕСТВЕННО». Или скажите так: «Хорошо, что вы задали свой вопрос. Я буду пояснять вам все, что касается качества лечения». В позитивные отношения с пациентом уложен еще один кирпичик.
4. ПРИВЕСТИ ДОВОДЫ, ДОКАЗЫВАЮЩИЕ ВАШ ПРОФЕССИОНАЛИЗМ.
Это наиболее ответственный аспект «Присоединения». Аргументы могут отсутствовать, быть сомнительными или сильными.
Некоторые стоматологи, комментировавшие публикацию о молодых коллегах, уходили от аргументов, что является ошибкой.
Примеры:
«Если у Вас есть свободное время, можем подождать, пока доктор состарится?». – Игривый вопрос не доказывает мастерство стоматолога и может вызвать у пациента сомнение в вашей серьезности.
«Когда говорили, что молодая (начала работать врачом в 21 год), спрашивала: «Как по-вашему, сколько мне лет?». Ответы были плюс-минус 2 года, но я всегда прибавляла 10 к своему реальному возрасту и, воспользовавшись замешательством и удивлением, спрашивала: «Ну что? Работаем?». Как правило, обстановка разряжалась, и пациенты переходили в разряд постоянных. Этот приём я использовала аж до 35 лет, после уже мало кто «сомневался». – Назвать якобы солидный возраст и поставить пациента в тупик, не значит доказать наличие опыта работы.
Слабые аргументы — не имеют доказательной силы.
Примеры:
«Я, когда начинал работать, на такие вопросы отвечал просто: «Зато я классно делаю». – Это субъективная оценка, пациенту не ясно на чем она основана, вряд пациент поверит ей или станет вслух сомневаться. Отсутствие реакции пациента не следует принимать за знак согласия с вашим доводом.
«Я говорю: у нас единые для всех врачей клиники клинические протоколы и стандарты лечения, основанные на доказательной базе». – Может это так, но следуете ли вы указанным нормативам, как пациент может убедиться в этом? Всегда ли соблюдение протоколов и стандартов свидетельствует о профессионализме стоматолога? Мастер своего дела руководствуется пониманием клинической ситуации и нередко находит нестандартные ее решения, отступает от протоколов и стандартов.
«Надо называть факты, например, говорю: «Я закончила университет в таком-то году». – Ну и что, а где гарантия того, что вы в итоге стали профессионалом? Такое же слабое доказательство профессионального опыта следует из того, что вы заявите об окончании института с красным дипломом, о работе в одной клинике в течение нескольких лет, о том, что врачи проходят тщательный отбор при приеме в клинику.
Сильные аргументы – впечатляют.
На семинарах-тренингах для врачей, ассистентов и администраторов предлагаются 10 вариантов таких аргументов и обозначаются условия их использования (достоверность, доказательность, помощь менеджмента).
5. ПРОЯВИТЬ СВОЙ ПРОФЕССИОНАЛИЗМ «ЗДЕСЬ И СЕЙЧАС, Т.Е. В ПРОЦЕССЕ КОНСУЛЬТАЦИИ И ЛЕЧЕНИЯ.
Это идеальный способ преодоления сомнений получателей услуг в профессиональных достоинствах стоматолога любой специализации — как молодого, так и опытного.
Участникам занятий разъясняется технология перевода внутреннего (имплицитного) представления стоматолога о своем профессионализме — в очевидные клиенту, осязаемые, доказательные (эксплицитные) факторы мастерства. Эта уникальная технология разработана нами для стоматологов, которые заинтересованы в профессиональном росте, установлении прочных отношений с получателями услуг и повышении доходов.
В России у 61% врачей, которые работали во время первой волны пандемии, выявили признаки профессионального выгорания. Психологическое исследование состояния медработников из разных регионов провели специалисты Московского государственного психолого-педагогического университета и НИИ скорой помощи им. Склифосовского.
«Правмир» поговорил с психологом Анной Хасиной, по каким признакам мы можем определить начало выгорания, что с этим делать, почему доплаты не спасают медиков от выгорания и что должно делать государство, чтобы беречь наших врачей.
Выгоревший врач в медицину не вернется
— Чем страшно выгорание врачей? Потому что мы все от них зависим?
Анна Хасина
— Зависимость пациентов — одна из причин, но не самая важная. Стресс и выгорание приводят к увеличению числа медицинских ошибок, это доказано многочисленными зарубежными исследованиями.
В нашей стране таких исследований пока нет, так же, как и нет понятия «медицинская ошибка». Когда-то меня потрясли данные, что медики в состоянии стресса в 6,2 раза чаще делают ошибки в лекарственных назначениях, это данные 2019 года.
Второе — выгоревшие, уставшие, не способные выполнять свою работу врачи в какой-то момент уйдут. Как буквально — из профессии, так и фигурально — будут болеть и умирать. На их место никто не придет, нет той скамейки запасных, с которой можно бесконечно черпать свежие силы.
Образование врача — процесс очень длительный, нужны годы практики, чтобы наработать опыт, клиническое чутье. Поэтому в долгосрочной перспективе выгорание врачей — это тревожная и опасная ситуация.
— В чем проявляется выгорание? У врачей оно специфично?
— Выгорание довольно универсально, есть три вектора проявлений.
Во-первых, это бесконечная истощенность. Может быть физическая — проблемы с давлением или сердцем, усталость, головные боли, боль во всем теле, проблемы с желудком, кожей, бессонница. Конечно, любое из этих состояний может быть как признаком целого ряда соматических болезней, так и выгорания.

Другой тип истощенности — эмоциональная. Это повышенная «взрывоопасность», гневливость, раздражительность, слезливость, сентиментальность, невозможность сосредоточиться, странные, нетипичные эмоциональные реакции.
Второй вектор выгорания — это деперсонализация, попросту говоря, цинизм. Сюда попадают все случаи плохой коммуникации с пациентами, равнодушие к их судьбе, неготовность к профессиональному развитию, — словом, все то, за что традиционно ругают врачей.
Третий признак — обесценивание своих достижений, недовольство собой.
Из перечисленных векторов выгорания недовольство собой и обесценивание собственных усилий традиционно занимает наименьший процент, а цинизм и истощенность делят первое место.
— Выгорание будет сказываться и на личной жизни врача?
— Это генерализованный паттерн, который влияет на все жизненные сферы. Но страшно, прежде всего, тем, что врач физически, эмоционально, когнитивно разрушается. Это происходит очень быстро и не проходит с отдыхом.
— Почему даже отдых не помогает?
— Усталость запредельная, отсутствие отдыха, нормального сна лечатся отпуском. Но если у врача наступило профессиональное выгорание, он просто не сможет вернуться в медицину. Врач может отдыхать хоть целый год, но как только он попытается войти в ту же воду, все симптомы — отвращение к делу, истощенность — вернутся.
Поэтому выгорание — очень опасное состояние. Его когда-то начали изучать именно в контексте профессиональной деятельности. Потому что, если человек просто устал, ему надо отдыхать, переключаться, заниматься чем-то другим.
Но если это именно профессиональное выгорание и человек выгорает или уже выгорел, то фактически единственное, что спасет — радикальная смена профессии.
Поэтому все усилия мировых исследователей выгорания, психологов направлены на его предотвращение. Как обычно, профилактировать проще, чем лечить. Возвращать врача в профессию сложно, долго и дорого.
Последняя стадия — депрессия
— По каким признакам врач может определить у себя первые симптомы выгорания? Когда он еще не умер как профессионал, но с ним уже что-то происходит.
— Есть три типа проявлений стресса. Первый — телесные проявления. Например, головные боли, часто они проявляются в одном и том же физическом месте. Пришел на работу — и начала болеть голова.
— А у нас всегда есть хорошие, достойные объяснения, почему болит голова?
— Да, плохая погода, давление, плохой сон, всегда есть какие-то разумные объяснения. Но если это происходит из раза в раз, ассоциировано с местом, это очень четкий признак. Собственно, боль любой локализации — в спине, животе, ногах — сигнал, показатель, что с телом что-то нехорошее происходит.
Почему при стрессе бывают боли в спине, в неожиданных местах — в руках, шее? Из-за мышечного напряжения. Как только мы перенапрягаем мышцы — возникает боль. И эта боль может появляться в неожиданном, странном месте. Казалось бы: я никакие тяжести не носила, но у меня ужасно болит спина или поясница. Напряженное эмоциональное состояние влечет за собой напряжение мышц.
— И что делать, если появляются такие немотивированные мышечные боли?
— Во всем мире самым главным инструментом предотвращения эмоционального выгорания является развитие подхода mindfulness — осознанности. Почему? Чтобы ловить ранние сигналы.
Нам очень сложно это про себя самих понять. Например, такая боль может свидетельствовать о том, что я, врач, целый день хожу с напряженными мышцами лица, или челюсти, или шеи. Почему я напрягаюсь? Потому что мне уже очень трудно выносить все то, что вокруг меня и со мной происходит. И я совершенно неосознанно мобилизую эти мышцы, чтобы быть в состоянии постоянной готовности к борьбе. Это не контролируется сознанием.
Свое напряжение я начинаю осознавать, только когда появляется боль. Ощущение кома в горле, тяжести в груди, невозможность сказать — любой из этих признаков может быть связан с соматическим состоянием. Но может свидетельствовать и о том, что я перенапрягаюсь и тело так реагирует на излишнее мышечное напряжение. А напрягаюсь я, потому что сложно, потому что стресс, и выгорание не за горами.
— А что касается внутреннего состояния и поведения?

— Второй тип проявлений стресса — эмоционально-психологический. Сниженный эмоциональный фон, апатия, уныние, не радует даже то, что радовало раньше.
Например, я не могу без отвращения думать о своих пациентах, я теряю интерес к научной деятельности. Тягостное ощущение, что все пропало, все усилия бесполезны, все тлен, бессмысленность и пустота. Мне один врач так это описывал: «У меня все было в сером цвете. Такое ощущение, что все краски поблекли».
— Очень похоже на описание депрессии. А выгорание и депрессия — это разные явления?
— Мне очень понравилось объяснение, которое я нашла в одной из научных англоязычных статей. Выгорание — крайнее проявление длительного, неконтролируемого, плохо пережитого стресса. У него, в свою очередь, есть четыре фазы. Так вот, последняя фаза, крайняя степень выгорания — это и есть депрессия.
С депрессией невозможно бороться вне контекста медикаментозной либо психологической поддержки, самому ее не победить. Наивно предполагать, что можно мобилизоваться, собраться, отдохнуть, взять себя в руки, в общем что-то такое сделать, чтобы победить выгорание. Если врач уже находится внутри выгорания, он нуждается в профессиональной поддержке, психологической и, возможно, психиатрической.
— Поведение при выгорании как меняется?
— Человек стал более агрессивным, конфликтным, раньше ссорился с домашними раз в неделю, а теперь — дважды в день. Или не может заставить себя, придя домой, разговаривать с домашними, все время молчит.
Поскольку одним из признаков выгорания является неспособность чувствовать, то если спросить у человека: «Что ты чувствуешь?», он ответит: «Не знаю, у меня нет ощущений, я как будто замерз».
Нарушения сна — один из самых первых тревожных сигналов. Не могу заснуть, не могу проснуться, просыпаюсь посреди ночи. Одна, две ночи — не показатель, а если это длится больше четырех-шести дней — это однозначный повод обратиться к специалисту.
— А сны могут говорить о выгорании?
— Кто-то видит сны, кто-то не видит, кто-то видит черно-белые, кто-то цветные. Сомнологи говорят, что на самом деле все видят, но не все запоминают. Здесь ключевым критерием является «не так, как раньше». Раньше никогда не видел сны, а теперь начал. Или наоборот: раньше всегда видел сны, а теперь сплю как убитый, тяжелым, свинцовым сном, вообще снов не помню. Любые изменения — повод задуматься: что со мной происходит?
Спросите: «Что я могу сделать для тебя?»
— Коллеги, близкие, семья на что могут ориентироваться?
— Тоже на поведенческие, эмоциональные, физические изменения. Были очень интересные исследования, которые показывают, что даже визуально выгорающий человек меняется. Это связано с напряжением других групп мышц. И внимательный близкий эти изменения заметит.
Ну и, конечно, к поведенческим признакам относятся изменения в дозах алкоголя, крепости напитков.
— Если я — родственник, друг, коллега врача — чувствую у него первые признаки выгорания, должен ли я что-то сделать? И как действовать бережно и с уважением, поскольку мы сейчас много говорим о чужих границах?
— ВОЗ выпустила методичку, где подчеркивается: ключевой инструмент предотвращения выгорания — поддержка и принятие от коллег и руководства.
Принятие — это не осуждать, а поддержка — это словами говорить: «Я с тобой», «Я здесь», «Что я могу сделать для тебя?» Просто быть рядом, говорить, слушать. Возможно, поделиться своими чувствами.
Врачей, в особенности хирургов, учат бытовому цинизму — «Не распускай сопли, соберись». А откровенный разговор про чувства, переживания — очень мощный терапевтический инструмент для предотвращения выгорания. И здесь не нужен психолог, здесь нужен любой человек, которому не страшно рассказать, что ты чувствуешь на самом деле.
— Но имеем ли мы право советовать обратиться к психотерапевту?
— Мне кажется, здесь, скорее, вопрос — к чему это приведет? В нашей стране крайне низкая культура обращения к психиатрам и психотерапевтам. Советовать-то можно, но насколько последует этому совету наш собеседник, это большой вопрос. Моя гипотеза: скорее нет, чем да.
Что может быть полезным? Делиться историями, потому что человеку выгорающему может казаться, что он один такой. Упомянуть ненавязчиво: а вот NN к психотерапевту обратился, и ему это помогло. Но не советовать напрямую, мы все не любим советы, и врачи не исключение.

Жена врача, предположим, думает: «Что мне, молчать и смотреть, как мой близкий разрушается на моих глазах?! Или сказать, заранее понимая, что это ни к чему не приведет?» Выход здесь один: быть рядом, делиться своими чувствами, говорить, как тебе больно от того, что с близким человеком что-то происходит. И терпеливо ждать.
Это из серии «делаем что можем, а дальше будь что будет». Мы не всесильны, у нас нет инструмента заставить человека спасаться, если он этого не хочет. Ни в открытую, ни манипулятивно. Нужно просто создавать условия и ждать, пока человек созреет или не созреет. Гарантий нет.
— Медик, имеющий дело со смертью, больше подвержен выгоранию?
— Трудно сказать. Есть такой ежегодный американский отчет Medscape, это опрос по стрессу и выгоранию, который проводится среди 15 тысяч медиков 29 разных специальностей. И онкологи находятся в середине этого списка, а самый высокий уровень выгорания у неврологов и урологов.
Возможно, что люди, имеющие дело со смертью, вырабатывают защитные механизмы, чтобы не выгорать. Я много лет работаю с онкологами и это наблюдаю. Хотя в целом все медики очень подвержены выгоранию, и уровень суицидальной готовности у них в 1,5–2 раза выше, чем в среднем по популяции. Но опять же, это все иностранные данные, российских данных нет.
«Подставить плечо и СИЗ разрисовать цветочками»
— А вся эта ковидная история способствует выгоранию? Концентрация смерти у нас повысилась.
— Ковид — да, концентрация смерти сама по себе, как ни странно, нет. Вопрос не в смерти.
В мае 2020 года в НИИ им. Склифосовского Сергей Сергеевич Петриков с соавторами опубликовали интересное исследование стресса и выгорания врачей. Выявили четыре типа факторов. Во-первых, это все, что касается защиты, невозможность получить достаточные средства защиты или неверие в то, что они достаточны. Второе — невозможность повлиять на ситуацию: «у меня нет никаких инструментов, лекарств, по большому счету, я могу просто наблюдать». Чувство беспомощности — тоже очень мощный фактор выгорания.
И инструмент борьбы — давать контроль там, где это только возможно. Если врачи могут повлиять на расписание свое, то нужно обязательно давать такую возможность.
Еще один фактор — отсутствие поддержки.
Там, где есть поддержка со стороны руководства и коллег, признание, там, где говорят: «Вы молодцы! Большое спасибо» — там выгорания меньше.
Была очень трогательная фотография из института Склифосовского, Сергей Сергеевич Петриков выложил в своем фейсбуке. На полочке лежали чьи-то постиранные носочки. Кто-то из врачей взял чужие носки брошенные, постирал, вернул и написал: «Носочки чистые».
Фото: Саргей Петриков / Facebook
— Потрясающе.
— И тут нет ничего сверхъестественного. Ну что такое поддержка? Принести на работу плюшки и угостить коллег. Подставить дружеское плечо и СИЗ разрисовать цветочками. На слух какая-то ерунда, но вот так проявляется поддержка, дружеское участие. Возникает чувство, что рядом свои.
Было очень интересное исследование (Brooks S.K., Dunn R., Amlot R., et al. Social and occupational factors associated with psychological distress and disorder among disaster responders: a systematic review. BMC Psychol) 2016 года: анализировали данные по стрессу и выгоранию у врачей, которые в 2003–2004 годах боролись с эпидемией SARS. Более молодые врачи больше подвержены выгоранию, чем врачи 40 лет и старше. Врачи одинокие больше подвержены выгоранию, потому что нет поддержки семьи. Врачи с чувством юмора выгорают меньше, чем врачи без него. И последнее — это самоотчуждение от коллег и близких.
«Выгорание — там, где бесправность и беспомощность»
— Врачи сейчас в зоне риска в плане заражения, возникает страх за свою жизнь. Это приводит к выгоранию?
— В самом начале пандемии был высокий страх заразиться. А вот, скажем, исследования, которые проводились в мае-июне в Китае, то есть уже полгода прошло, они не показывали вот этот фактор среди ключевых факторов развития выгорания. То есть, видимо, случилось привыкание.
Как это происходит в России, нам судить трудно. Были исследования зимы-весны 2020 года, повторных исследований я не видела.
— Недавно прошли массовые увольнения врачей и младшего медицинского персонала в Саратовской, Пензенской, Свердловской и других областях. Это последствия выгорания, на ваш взгляд, — массовые увольнения? Можно ли было бы это предотвратить?
— Я думаю, что выгорание является мощным фактором развития этих событий, но, скорее всего, не единственным. Это, скорее, следствие тех организационных проблем, которые присущи здравоохранению этих областей. Возможно, нехватка СИЗов, ненормированный рабочий день, отсутствие поддержки со стороны руководства и признания. Думаю, что это сыграло большую роль. И на фоне этого всего развилось выгорание. Отсутствие адекватной оплаты, возможно.
— А в Омске тоже был случай, когда работники скорой привезли тяжелую пациентку с поражением легких прямо к зданию Минздрава. То есть такая форма протеста. Выгорание может вот в такой агрессивной форме выражаться?
— Протест — это очень активная жизненная и гражданская позиция у медиков. Они привлекли огромное внимание к этой проблеме, инициировали действие властей. Какое же это выгорание? Они в борьбе, они молодцы.
— С чем можно сравнить выгорание? С горящей проводкой, взрывом газа, обрушением моста, землетрясением, скрытым внутренним кровотечением?
— Частая метафора, которой пользуются психологи: выгорание — это сначала тлеющая, а потом горящая проводка. Знаете, как бывает: открытого огня не видно, а ужасный запах уже есть. И мы сразу понимаем: что-то очень сильно не так, нужно срочно реагировать.
«Запах» тлеющей психической проводки столь же силен для профессионального взгляда. К сожалению, медики редко обращаются за профессиональной помощью, пока не видно открытого огня, то есть пока проблема выгорания не стала очевидной. И снова, к сожалению, в этой ситуации помогать уже очень сложно, а иногда и поздно.
— Есть ли черты характера, обладатели которых предрасположены к проявлению синдрома эмоционального выгорания?
— Да, есть. К выгоранию предрасположены люди так называемого А-типа: активные, конкурентные, порывистые, которым трудно выразить словами свое эмоциональное состояние. Именно поэтому первым шагом в управлении выгоранием является mindfulness — повышение осознанности.
— Деньги в виде хороших зарплат, премий, надбавок могут профилактировать выгорание? Или деньги тут не главное?
— Это частый комментарий врачей: если бы платили хорошо, то мы бы не выгорали. Увы, это не совсем так.
Деньги — это так называемый гигиенический фактор в работе, наряду с орудиями производства — медицинской одеждой, лекарствами и инструментами, возможностью отдыхать после работы и тому подобным. Если всего вышеперечисленного нет или меньше условно «нормального» количества — да, врачи будут выгорать.
Однако, как только уровень вознаграждения становится справедливым, адекватным рынку, дальнейшее повышение оплаты не помогает избежать выгорания. Это не значит, что врачам не нужно платить! Это значит, что на выгорание действуют и другие факторы, не только деньги.
— А ситуация, при которой одни получают надбавки, а другие нет, способствуют выгоранию? Начинаются выяснения, поиск правды, попытки получить положенные государством деньги.
— Выгорание цветет махровым цветом там, где человек ощущает свою бесправность и беспомощность. Когда врачам сначала обещали выплаты, а потом не дали и сделать ничего нельзя — это плодородная почва для выгорания.
Произвол руководителя, бесправие врача перед лицом жалоб пациентов, невозможность помочь ковидным пациентам — факторы разной природы, но одинаково разрушающе действуют на психологическое состояние врачей.
— Что государство может сделать в этой ситуации?
— Государство должно соблюдать свои же правила игры. Обещали надбавки — дайте по справедливости. Или не обещайте, не создавайте ложные ожидания.
Безотносительно пандемии уголовное преследование за врачебные ошибки — кошмарный фактор выгорания. Ни в одной стране мира врача не будет преследовать Следственный комитет за непреднамеренную ошибку. Да, за отрезанную не с той стороны конечность — не будет преследовать. Это станет предметом административного, возможно, судебного разбирательства, страховых выплат пациенту, разбора инцидента на этическом комитете больницы, но не уголовного преследования.
И это правильно! Врачи — не боги, они много учатся, годами набирают опыт, но они всего лишь люди и могут делать ошибки. Это трудно принять неврачу, я понимаю.
Требовать от врача никогда не ошибаться под угрозой уголовного преследования — все равно, что требовать от любого руководителя никогда не совершать управленческих ошибок, или от кредитного инспектора — никогда не одобрять невозвратные кредиты, или от полицейского — никогда не упускать из виду улики преступления. Это невозможно.
Можно и нужно строить систему, которая позволит минимизировать ошибки. Например, операции на неправильной конечности — ошибка такого масштаба, что потребовала создания специальной процедуры верификации. Ее придумали в рамках системы качества JCI, и теперь эту процедуру применяют хирурги всего мира.
Каждый может быть «хорошим» пациентом
— В некоторых городах врачам привозят горячие обеды, таежную ягоду, фонды, в том числе «Правмир», собирали на СИЗы. Такие действия — капля в море? Или та самая капля, которая камень точит? На ваш взгляд, что каждый из нас может сделать для врачей и медперсонала сегодня?

— Что точно может сделать каждый — это быть «хорошим» пациентом. Во-первых, не создавать дополнительную нагрузку — не вызывать скорую на насморк или незначительное повышение температуры 37,8. Напротив, с ухудшением хронических состояний обращаться своевременно, не ждать, пока станет совсем плохо. Во-вторых, вести себя дружелюбно, вежливо и сдержанно.
Всем сейчас тяжело и тревожно, но врачам хуже всех. Даже если вы не вполне довольны скоростью или отзывчивостью врачей, не надо скандалить или угрожать. Лишний раз улыбнуться или сказать врачу «спасибо» — это так просто и так важно!
— У психологии в России много проблем. Одна из них — отсутствие стандартов. Существуют ли стандарты оказания помощи при выгорании?
— Аналогично клиническим рекомендациям — нет, не существует. Есть методические рекомендации по работе со стрессом и выгоранием, в том числе хорошие методички выпускает ВОЗ. Между прочим, они пишут для широкого круга лиц, так что каждый может зайти на сайт ВОЗ и посмотреть симпатичную иллюстрированную методичку, что делать, если вы ощущаете стресс и выгорание. Похожие методические рекомендации выпустило Российское психологическое общество, Союз охраны психического здоровья и другие организации.
— Что бы вы посоветовали врачам, которым стыдно обращаться за профессиональной психологической помощью? Как преодолеть этот барьер?
— Посмотрите на своих коллег — налево, направо…
У каждого, кого вы видите, — крайне высокий уровень тревоги. У каждого пятого — депрессия, он принимает или нуждается в препаратах.
У каждого десятого — мысли о самоубийстве, ему экстренно нужен психиатр или клинический психолог. Шесть человек из десяти уже выгорают. Вы по-прежнему считаете, что обратиться за помощью стыдно?
— Можно ли справиться с такой проблемой самостоятельно?
— Со стрессом — возможно, да, с выгоранием — нет.
— А можно ли решить ее без медикаментов, одной лишь психотерапией?
— А можно вылечить пневмонию без антибиотиков? Иногда да, иногда нет, зависит от типа пневмонии, тяжести состояния пациента, сопутствующих заболеваний. Так же с выгоранием. Бывает, что да, но гарантий нет.
— Какими компетенциями должен обладать психолог, психотерапевт, чтобы помочь с выгоранием врачам?
— Формальных требований нет. Ни диплом психолога, ни дополнительная специализация медицинского психолога или психотерапевта не являются гарантией квалификации в узкой теме стресса и выгорания врачей. Квалифицированный психолог — так же, как и квалифицированный врач — понимает границы своей компетентности. Если не сможет помочь сам, направит к коллеге. Главное, не постесняйтесь обратиться к психологу! Это не страшно и не стыдно, а наоборот, ответственно и дальновидно.
Поскольку вы здесь…
У нас есть небольшая просьба. Эту историю удалось рассказать благодаря поддержке читателей. Даже самое небольшое ежемесячное пожертвование помогает работать редакции и создавать важные материалы для людей.
Сейчас ваша помощь нужна как никогда.