Лисицын М.П.
Кафедра эндоскопической хирургии ФПДО МГМСУ
Ткаченко Е.А.
Кафедра эндоскопической хирургии ФПДО МГМСУ
Бухарь С.В.
Кафедра эндоскопической хирургии ФПДО МГМСУ
Горевич И.И.
Кафедра эндоскопической хирургии ФПДО МГМСУ
Особенности повторных артроскопических вмешательств при рецидивном разрыве передней крестообразной связки коленного сустава
Авторы:
Заремук А.М., Лисицын М.П., Ткаченко Е.А., Бухарь С.В., Горевич И.И.
Журнал:
Эндоскопическая хирургия. 2011;17(6): 31‑33
Как цитировать:
Заремук А.М., Лисицын М.П., Ткаченко Е.А., Бухарь С.В., Горевич И.И.
Особенности повторных артроскопических вмешательств при рецидивном разрыве передней крестообразной связки коленного сустава. Эндоскопическая хирургия.
2011;17(6):31‑33.
Zaremuk AM, Lisitsyn MP, Tkachenko EA, Bukhar’ SV, Gorevich II. Revision anterior cruciate ligament surgery: failure and re-rupture of the autograft. Endoscopic Surgery. 2011;17(6):31‑33. (In Russ.).

?>
Передняя крестообразная связка (ПКС) относится к числу важнейших статических стабилизаторов коленного сустава, контролирует ротацию большеберцовой кости, ограничивает ее смещение кнаружи при сгибании и разгибании, особенно смещение кпереди. Крайне важно, что наряду с ограничением патологических движений в коленном суставе крестообразные связки обеспечивают генерацию чувствительных импульсов, отвечая как за осознание положения сустава, так и за развитие стабилизирующих и защитных рефлексов [1, 2].
Если реконструкция крестообразной связки не привела к ожидаемому результату, может возникнуть необходимость в проведении повторной артроскопии. Даже если получен удовлетворительный первичный результат, при необходимости выполняют ревизию. Это связано с тем, что после первичной реконструкции ПКС пациенты возобновляют физическую активность на прежнем уровне, часто с риском повторной травмы реконструированной связки [3, 4].
Большинство исследователей считают разрыв ПКС хроническим, если с момента острой травмы прошло более 4 мес [5, 6].
Нами выполнено исследование, направленное на улучшение результатов и оптимизацию выполнения ревизионных артроскопических вмешательств у пациентов с хроническими повреждениями ПКС коленного сустава.
Материал и методы
Проведен анализ результатов лечения 40 пациентов, перенесших реконструкцию ПКС. В 93,8% случаев у пациентов, получивших первичную травму за 8 лет и более до операции, выявлены дегенеративные изменения хряща в виде хондромаляции III и IV степени. Даже у молодых пациентов после консервативного лечения разрыва ПКС часто выявлялись выраженные дегенеративные изменения коленного сустава.
Практически во всех случаях пациенты предъявляли жалобы на боли, нестабильность или и то и другое. Боль может быть следствием повреждения хряща или менисков, а также являться последствием собственно нестабильности. Некоторые пациенты не могут точно определить и вспомнить эпизод травмы, который привел к развитию нестабильности. Почти в каждом четвертом случае основные симптомы хронической нестабильности коленного сустава обусловлены вторичными изменениями, такими как хронический выпот в суставе и дегенеративные изменения суставных поверхностей. В наших наблюдениях 15% пациентов не подозревали об имеющемся у них повреждении ПКС. Однако наличие в анамнезе эпизода травмы, отека сустава с возможной аспирацией крови из полости сустава позволяет предположить правильный диагноз.
Во всех случаях хронической нестабильности была выполнена рентгенография в двух стандартных проекциях.
В боковой проекции можно проверить рентгенологический тест Лахмана. Для этого необходимо выполнить два рентгенографических исследования в положении незначительного сгибания в коленном суставе: первое при расслабленном положении голени, а во время выполнения второго — имитировать тест. Исследование в этой проекции помогает выявить дегенеративные изменения межмыщелкового возвышения (наличие остеофитов), умеренный склероз кортикального слоя заднемедиального участка мыщелка большеберцовой кости, а также определить степень смещения проксимального отдела голени по отношению к бедру. Мы считаем, что смещение на 3—4 мм является нормальным, а смещение до 20 мм — признаком дефицита ПКС, величина которого зависит от состояния периферических связочных структур.
При составлении плана лечения мы стремились учесть все множество факторов, имеющих большое значение как для пациента, так и для хирурга.
Первичная цель стабилизирующей коленный сустав операции заключается в устранении нестабильности сустава в целом независимо от того, какая связка повреждена.
Ни один пациент не будет удовлетворен, если в послеоперационном периоде сустав будет нестабилен, а движения ограничены, не говоря уже о боли и постоянной отечности. Таким образом, основная задача реконструктивных процедур — улучшение функции сустава, при этом его стабильность является важным, но не единственным параметром успешного лечения.
В некоторых случаях после реконструкции ПКС при клиническом исследовании определялся относительно «разболтанный» сустав, положительный тест Лахмана с жесткой конечной точкой и смещение на 5—6 мм при рентгенологическом тесте, однако при этом пациенты не предъявляли жалоб, вели активный образ жизни и интенсивно занимались спортом.
Это подтверждает то, что стабильность является только одним из многих факторов, влияющих на функцию коленного сустава в целом.
Определяющим фактором в стабильности коленного сустава после реконструкции ПКС служит жесткая конечная точка фиксации, выявленная при проведении теста Лахмана. В таких случаях пациент может быть удовлетворен своим коленным суставом, даже если расстояние до этой точки больше, чем обычно.
До сих пор появляются сообщения о консервативном лечении хронической нестабильности коленного сустава, вызванной повреждением ПКС. К сожалению, многие пациенты остаются с клинически не проявляющейся нестабильностью, но с прогрессирующими дегенеративными изменениями в коленном суставе. Упражнения, направленные на укрепление четырехглавой мышцы бедра, весьма полезны с функциональной точки зрения, но не могут предотвратить изменения в суставе, вызванные связанными с нестабильностью повреждениями.
Хроническая нестабильность коленного сустава, возникшая в результате повреждения ПКС, не может быть купирована только за счет укрепления силы и тонуса мышц нижней конечности.
Наличие типичных, выявляемых при артроскопии повреждений хряща и менисков, возникающих при хронической нестабильности, свидетельствует о том, что сустав не справляется с функцией в условиях дефицита ПКС. Без восстановления стабильности сустава эти изменения будут только прогрессировать. В случае, если пациент предъявляет жалобы на нестабильность, необходимо исключить другие причины, которые могут привести к этому (лоскутный разрыв мениска, свободное внутрисуставное тело, нестабильность, вызванная болью и т.п.). При положительном тесте Лахмана с твердой конечной точкой и жалобах пациента на нестабильность необходимо выполнение реконструктивной операции на ПКС.
У пациентов молодого возраста с открытыми зонами роста и пожилых пациентов должны действовать строгие критерии отбора для выполнения реконструкции ПКС. Решение о восстановлении связки для пациентов старше 60 лет зависит от биологического возраста и уровня физической активности.
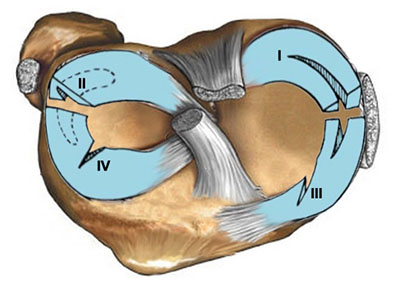
К наиболее часто выявляемым повреждениям, связанным с нестабильностью коленного сустава, относятся следующие:
— медиальный мениск;
— полный или частичный разрыв заднего рога;
— разрыв по типу «ручки лейки»;
— паракапсулярный разрыв мениска в задних отделах;
— латеральный мениск;
— полный или частичный продольный разрыв заднего рога;
— радиальный разрыв заднего рога;
— разрыв мениска по типу «ручки лейки»;
— повреждение переднего рога;
— повреждение хряща медиального мыщелка бедренной кости;
— поперечные трещины;
— кратерообразные переломы хряща;
— нестабильные лоскуты дефектов хряща;
— дефекты хряща различной формы и размеров;
— повреждение хряща латерального мыщелка бедренной кости;
— поперечные трещины;
— хондромаляция высокой степени в незначительно нагружаемой зоне;
— изменения межмыщелковой вырезки;
— стеноз;
— остеофиты (чаще на латеральной поверхности вырезки);
— форма готической арки;
— латерализация надколенника;
— неспецифический синовит.
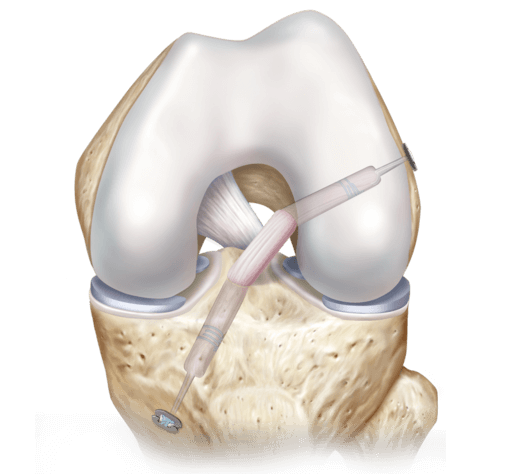
Нами выполнено 16 реконструктивных вмешательств на ПКС пациентам молодого возраста. Важной особенностью операций было плотное заполнение эпифизарной зоны трансплантатом для предотвращения кровотечения в окружающую костную ткань. Мы рекомендуем использовать аутотрансплантат из сухожилия полусухожильной или нежной мышц. Предпочтительна наружная фиксация трансплантата, с использованием бедренной и большеберцовой пуговиц.
После заполнения костных каналов трансплантатом не должно оставаться свободных пространств, так как в образовавшихся нишах может сформироваться гематома.
Выводы
1. Если пациент предъявляет жалобы на чувство нестабильности во время обычной ежедневной активности, реконструктивное вмешательство на ПКС необходимо практически во всех случаях.
2. Если пациента полностью устраивает функция коленного сустава во время обычной ежедневной активности, несмотря на разрыв ПКС, а нестабильность проявляется только во время занятий спортом, необходимо особенно тщательно определять показания к реконструктивной операции. В таких случаях для оценки выраженности сопутствующих повреждений, связанных с разрывом ПКС, мы предпочитаем выполнение диагностической артроскопии.
3. Оптимальным сроком для выполнения отсроченной реконструкции ПКС, на наш взгляд, является 6-я неделя с момента острой травмы.
4. При отборе пациентов для операции необходимо быть уверенным, что нестабильность является следствием разрыва ПКС.
5. Разрыв задней крестообразной связки также может приводить к нестабильности, и при артроскопии проявляется «расслабленной» удлиненной ПКС.
Целью исследования было оценить частоту серьезных нежелательных явлений после плановой артроскопии плечевого сустава.
Дизайн исследования
Выполнено популяционное когортное исследование с включением 288 250 выполненных артроскопия плечевого сустава у 261 248 пациентов в возрасте ≥16 лет.
В качестве артроскопических процедур выполняли субакромиальную декомпрессию, восстановление вращательной манжеты, иссечение акромиально-ключичного сустава, гленогумеральная стабилизация и освобождение от синдрома «замороженного плеча».
В качестве основных конечных точек рассматривали частоту серьезных нежелательных явлений, включая смертность, легочная эмболия, пневмония, инфаркт миокарда, острая почечная недостаточность, инсульт и мочевые инфекции на протяжении 90 дней после артроскопической процедуры. В качестве вторичной конечной точки рассматривали частоту повторного вмешательства.
Результаты
- В общем частота послеоперационных осложнений на протяжении 90 дней, включая частоту повторного вмешательства, составила 1,2% (95% ДИ 1,2%-1.3%). Частота осложнений варьировала от 0,6% для гленогумеральной стабилизации до 1,7% для освобождения от синдрома «замороженного плеча».
- Наиболее частым нежелательным явлением являлась пневмония (0.3%, 95% ДИ 0,3%-0,4%).
- Частота легочной эмболии составила 0,1% (95% ДИ 0,1%-0,1%).
- Частота повторной операции в течение первого года составила 3,8% (95% ДИ 3,8%-3,9%), и варьировала от 2,7% для гленогумеральной стабилизации до 5,7% для освобождения от синдрома «замороженного плеча».
- Частота хирургического вмешательства в связи с глубокой инфекцией была низкой и составляла 0,1%. Самый высокий показатель наблюдался после артроскопии по восстановлению вращательной манжеты и составлял 0,2%.
Заключение
Результаты крупного когортного исследования демонстрируют низкую частоту серьезных побочных явлений после артроскопии плечевого сустава.
Источник: Jonathan L Rees, Richard Craig, Navraj Nagra, et al. Serious adverse event rates and reoperation after arthroscopic shoulder surgery: population based cohort study. BMJ 2022;378:e069901.
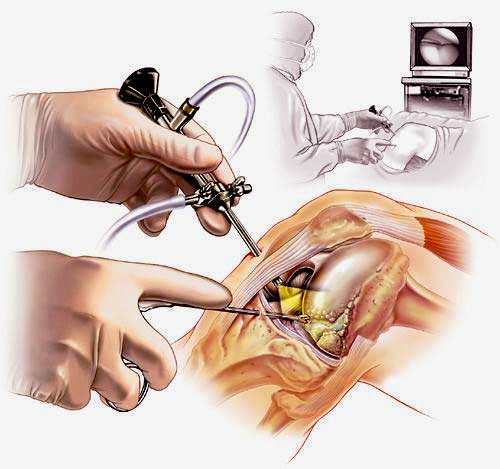
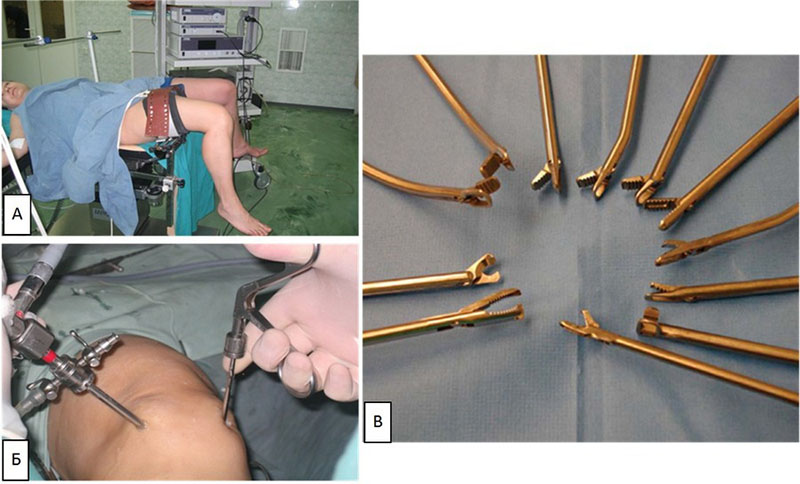
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
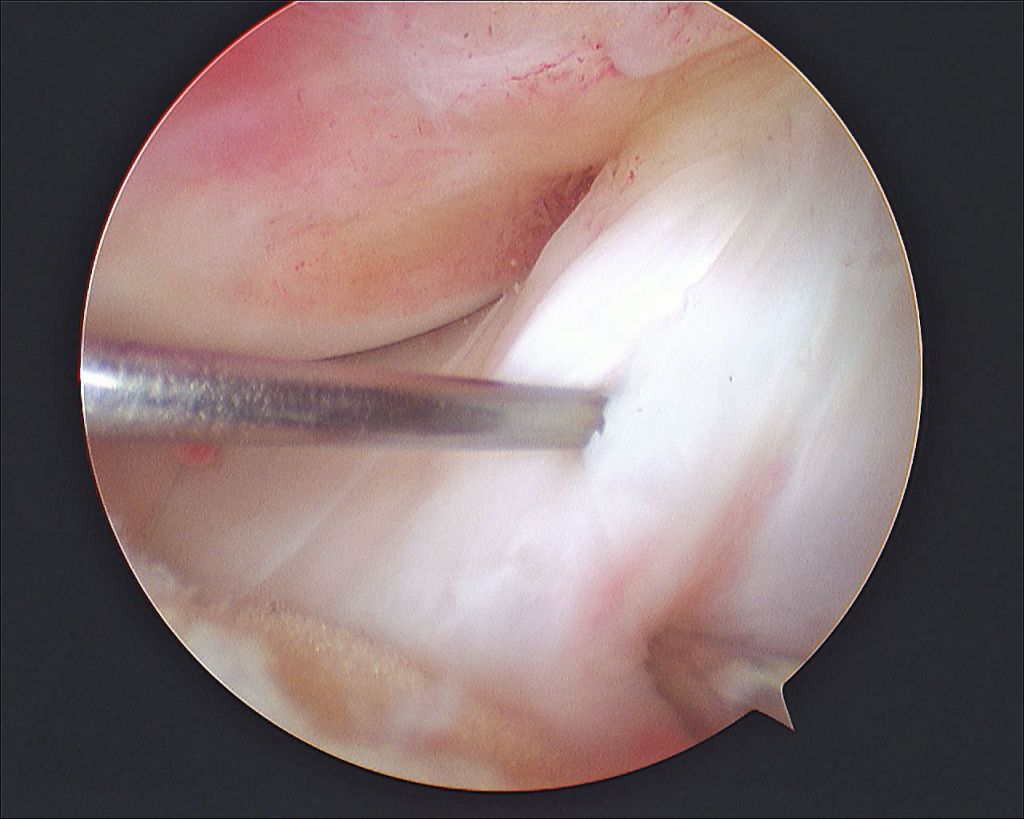
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
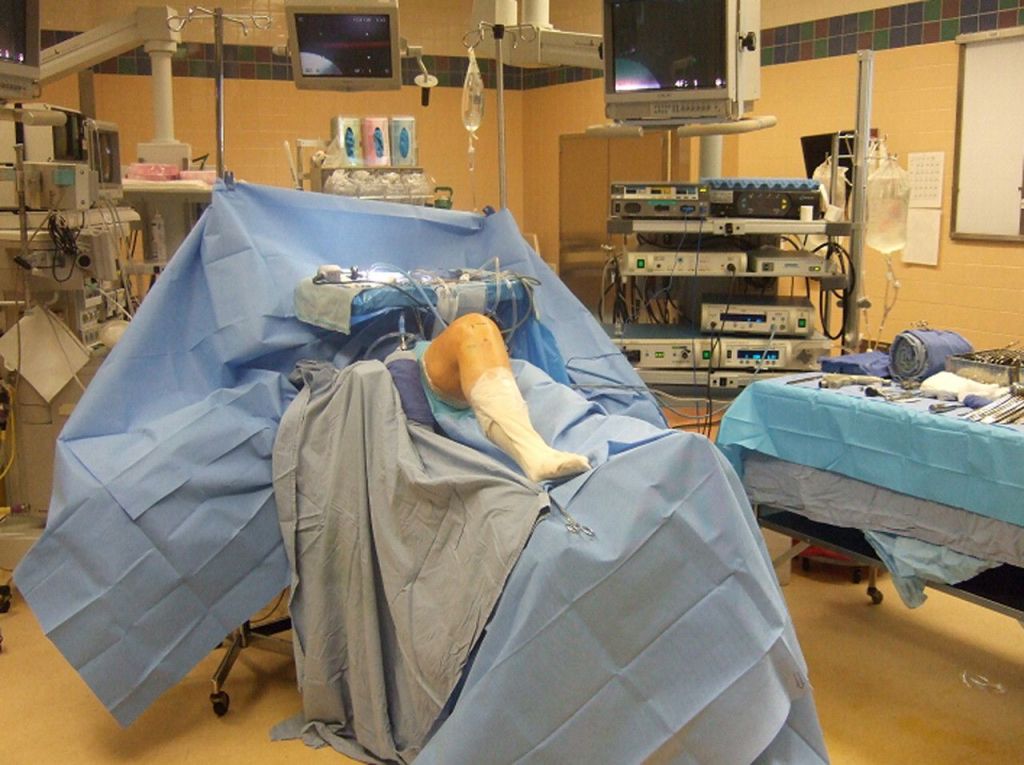
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
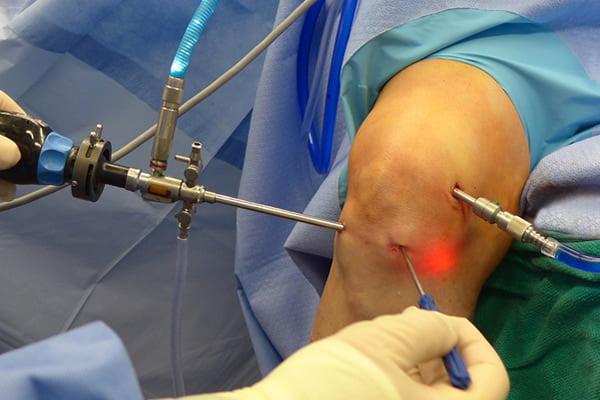
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Реконструкция ПКС.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
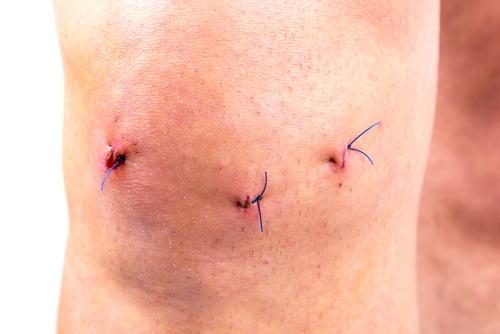
Шрамы.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
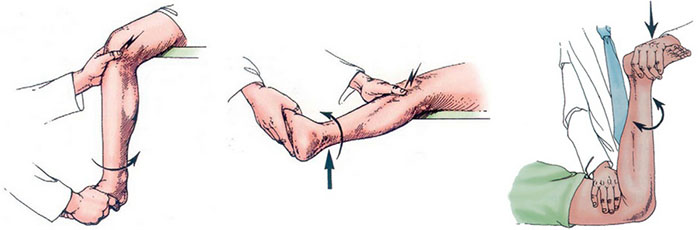
Методика проведения артроскопии локтевого сустава
Предварительно проводят маркировку локтевого сустава при сгибании его до 90°: делают разметку латерального и медиального надмыщелков плечевой кости, головки лучевой кости и всех используемых артроскопических доступов.
Положение больного
Супинационная позиция. Положение больного — на спине, руку в плечевом суставе отводят до 90°. Дистальный отдел предплечья и кисть фиксируют таким образом, чтобы в случае необходимости можно было осуществить вытяжение через специальное, прикрепляющееся к операционному столу подвесное устройство с блоком и противовесом. При этом удерживают сгибание в локтевом суставе под углом около 90°.
Пронационная позиция. Положение пациента — на животе. Исследуемая рука свободно свисает с края операционного стола. В этом варианте подвесная система не нужна, плечо отведено до 90°, в локтевом суставе самопроизвольно устанавливается угол сгибания 90°. Под плечевой сустав и верхнюю треть плеча устанавливают короткую подставку с валиком.
В верхней трети плеча накладывают пневматический жгут. Максимальное давление — 250 мм рт.ст.
На первом этапе осуществляют максимальное наполнение полости локтевого сустава физиологическим раствором, что позволяет сместить нервные и сосудистые структуры кпереди и исключает возможность их повреждения. Наполнение сустава производится через прямой латеральный доступ, в нём же устанавливают постоянную канюлю для оттока. Топографически этот доступ располагается в центре так называемого треугольника Smith, образованного серединой головки лучевой кости, верхушкой локтевого отростка и латеральным надмыщелком плеча. Иглу вводят перпендикулярно поверхности кожи через мышцы и суставную капсулу. Обычно объём полости сустава составляет 15-25 мл. Признаком того, что сустав максимально наполнен, служит истечение жидкости из иглы под давлением. Рекомендуемое давление в полости сустава — до 30 мм рт.ст. При более высоком давлении может возникнуть наряду с перерастяжением капсулы и перерастяжение лучевого нерва.
Наиболее часто при артроскопии локтевого сустава используют три основных доступа: переднелатеральный, переднемедиальный и заднелатеральный. Остальные доступы считают добавочными и используют по мере необходимости. Недопустимо «слепое манипулирование» инструментами в полости сустава: это может привести к повреждению сосудисто-нервного пучка и/или суставного хряща даже при максимальном наполнении полости сустава.
Диагностическую артроскопию локтевого сустава начинают с переднего отдела. Это связано с тем, что максимальное расширение суставной полости возможно только при условии сохранения герметичности суставной капсулы, а при выполнении заднего доступа это условие уже не соблюдается — соответственно, нет максимального наполнения и перемещения нейрососудистых структур кпереди.
Переднелатеральный доступ. Согласно данным J.R. Andrews (1985), этот доступ расположен на 3 см дистальнее и на 1 см кпереди от латерального надмыщелка. В этом случае при введении троакар проходит вентральнее головки лучевой кости через короткий лучевой разгибатель кисти, всего в 1 см от лучевого нерва, расположенного кпереди. W.G. Carson (1991) определяет точку для этого доступа на 3 см дистальнее и на 2 см кпереди от латерального надмыщелка, вследствие чего ещё больше приближается к лучевому нерву. В эксперименте на трупных препаратах мы отработали оптимальную, на наш взгляд, точку для этого доступа: она расположена на 1 см дистальнее и на 1 см кпереди от латерального надмыщелка. В продольном направлении делают разрез кожи длиной 0,5 см. Оболочку артроскопа с тупым троакаром вводят строго по направлению к венечному отростку. Траектория проходит прямо, спереди головки лучевой кости, через короткий лучевой разгибатель и в 1 см от лучевого нерва. Артроскоп вводят при пронации предплечья, что уменьшает риск повреждения глубокой ветви лучевого нерва.
В первую очередь осматривают медиальный отдел капсулы сустава.
В части случаев можно отметить сморщивание и рубцевание медиального отдела капсулы сустава. При гипертрофии синовиальных ворсин, затрудняющей осмотр сустава, производят шейвирование синовиальной оболочки.
Затем артроскоп перемещают из медиального отдела в средний, а потом в латеральный отдел сустава. Последовательно осматривают блок плечевой кости, венечный отросток, головочку мыщелка плеча и головку лучевой кости. При осмотре этих структур обращают внимание на состояние хрящевого покрова, наличие очагов хондромаляции, их распространённость, глубину поражения хрящевой пластины, наличие остеофитов венечного отростка, его деформацию и соответствие блоку плечевой кости при сгибании и разгибании. Головочку мыщелка плеча осматривают спереди, головку лучевой кости — при ротационных движениях предплечья, что даёт возможность осмотреть примерно три четверти её поверхности.
На следующем этапе определяют переднемедиальный доступ, расположенный на 2 см дистальнее и на 2 см кпереди от медиального надмыщелка. Траектория троакара при этом проходит очень близко к основному сосудисто-нервному пучку. Исследования Lynch и соавт. (1996), а также наши наблюдения показали, что при не наполненном физиологическим раствором суставе артроскоп проходит всего в 6 мм от срединного нерва и близлежащей плечевой артерии, место деления которой находится примерно на уровне шейки лучевой кости. При наполнении сустава основной сосудисто-нервный пучок смещается на 8-10 мм кпереди. Кроме того, при прохождении троакара необходимо разогнуть руку пациента до 110-120°. Это связано с тем, что существует так называемый мобильный локтевой нерв, который при сгибании локтевого сустава может перемещаться на внутренний мыщелок плечевой кости и, соответственно, может оказаться в зоне прохождения троакара или других артроскопических инструментов. Этот доступ считают инструментальным.
Существует второй способ установки переднемедиального доступа. При этом артроскоп, введённый через переднелатеральный доступ, продвигают в нижнемедиальный отдел сустава. Затем артроскоп заменяют на длинный троакар, который упирается в медиальную стенку сустава, и снаружи в области выступающего конца троакара делают надрез кожи. На наш взгляд, второй способ имеет преимущества, так как полностью отсутствует риск повреждения суставного хряща при введении троакара. Кроме того, точка, выбираемая в полости сустава под контролем зрения, максимально удалена от передней поверхности сустава и, следовательно, от сосудисто-нервного пучка.
Во время артроскопии возможна инверсия, т.е. перестановка артроскопа и инструментов, так как лучшая визуализация синовиальной оболочки латерального отдела сустава, головочки мыщелка плеча и головки лучевой кости осуществляется из переднемедиального доступа.
Основным диагностическим доступом для заднего отдела сустава считают задне-латеральный доступ, локализованный на 3 см проксимальнее верхушки локтевого отростка, сразу же за латеральным краем сухожилия т. triceps. В зоне доступа проходят ветви заднего кожного нерва предплечья и латерального кожного нерва плеча. Для предупреждения их повреждения необходимо при выполнении доступа исключить использование острого троакара.
Второй способ установки заднелатерального доступа — по ходу суставной щели между прямым задним и среднелатеральным доступом. В этом случае артроскоп проходит в ямку локтевого отростка снизу вверх, что имеет свои преимущества для обзора. Инструментальным доступом тогда будет прямой задний. Посредством заднелатерального доступа можно визуализировать ямку локтевого отростка, верхушку локтевого отростка, заднелатеральную сторону плечелоктевого сочленения. При осмотре необходимо выполнять сгибательно-разгибательные движения в суставе, что позволяет более полноценно осмотреть эту зону.
Прямой задний доступ находится чуть латеральнее срединной линии, проходящей через локтевой отросток. Троакар проводят непосредственно через сухожилие трёхглавой мышцы по направлению к центру локтевой ямки. Этот доступ используют для установки артроскопа, тогда как инструменты проводят через заднелатеральный доступ.
После проведения артроскопии накладывают швы на кожные раны. Показана иммобилизация конечности — на косыночной повязке. На следующий день начинают активные движения в локтевом суставе.
Чтобы исследовать изнутри поврежденный сустав, пациенту иногда рекомендуют артроскопию. Хирургический инструмент диаметром 2-3 мм вводят через микроразрезы длиной 5-10 мм. Процедура носит не только диагностический, но и лечебный характер. Насколько сложна реабилитация после такого оперативного вмешательства?
Какие цели преследует артроскопия коленного сустава
На конце артроскопа расположена микрокамера, а изображение транслируется на экран монитора. Чтобы улучшить видимость, сустав заполняют стерильной жидкостью. Владея полной визуальной информацией о состоянии внутренних структур, хирург-ортопед может при необходимости:
- удалить поврежденные участки хряща при артрозе коленного сустава;
- удалить участки менисков;
- избавить сустав от воспаленной синовиальной оболочки;
- выполнить другие реконструктивные действия.
При артроскопии сустав полностью не открывают. Для доступа достаточно двух небольших разрезов – для ввода артроскопа и других хирургических инструментов, с помощью которых специалист будет выполнять процедуры, например сшивать или удалять мениск.
После артроскопии остаются мало заметные рубцы
Как проходит реабилитационный период
Преимущество артроскопии по сравнению с открытой хирургической операцией – более быстрое восстановление. Реабилитационный период имеет у разных пациентов разную продолжительность: это зависит от общего состояния здоровья, возраста, а также от правильности восстановительных мероприятий.
Ранний восстановительный период – это время от момента окончания артроскопической хирургии колена до удаления дренажа. Для снижения боли используется местная криотерапия – емкость или пакет со льдом прикладывают на 30-40 минут. Эластичное бинтование снижает риск развития осложнений на сосуды.
Вместо эластичных бинтов пациенты могут использовать компрессионный трикотаж. В сложных случаях – ортопедические ортезы или жесткие шины. Также очень важно беречь ногу от травмирования, обращаться с ней бережно, подкладывать под нее подушку.
- Первые несколько дней после артроскопии необходимо обеспечить ноге полный покой, несмотря на видимое облегчение и моментальное избавление от боли.
- Желательно не выполнять физических упражнений с весовой нагрузкой на ногу.
- Допустимая активность – медленный подъем ноги в положении лежа на кровати.
Первые несколько дней после артроскопии – самые важные
Как правильно фиксировать ногу после артроскопии
Если артроскопия проводилась, например, с целью операции на мениске, в восстановительный период рекомендуют носить наколенник или эластичный бинт. После пластики крестообразных связок актуальны гарнирные ортезы. Ортопед назначит оптимальный вариант фиксации в зависимости от хирургического вмешательства.
- Бандажи – используют для мягкой фиксации, чтобы снять напряжение и предупредить повторные травмы колена. Они укрепляют сустав, чаще всего нужны на время активных физических нагрузок – точно не в восстановительный период.
- Ортезы – актуальны при травме мениска, при сопутствующем растяжении связок, во время реабилитации после артроскопии. Ортезы бывают эластичными – на шарнирной основе или с жесткими пластинами, огранивают сгибание и разгибание сустава в нужной плоскости.
- Туторы – ортопедические приспособления на основе плотной эластичной ткани, укрепленные жесткими пластинами. Обеспечивают плотную фиксацию и жестко ограничивают движения колена. Также часто используются после артроскопии.
Ортезы делают реабилитацию после артроскопии более безопасной
ТОП-6 запретов после артроскопии
Если вы заинтересованы в благополучном исходе без осложнений, обратите внимание на такие запреты в первые несколько дней:
- Удалять повязку, пластырь, швы, скобы с ран может только врач – самостоятельно этого делать нельзя.
- До полного заживления запрещено принимать горячую ванну, посещать баню или сауну, ходить в общественный бассейн.
- Нельзя перемерзать – это особенно опасно для прооперированного сустава.
- Поднимать тяжести запрещено до тех пор, пока врач не даст на это добро.
- Среди табу также прыжки, активные приседания и стремительные виды спорта. Специалист оценит состояние сустава и разрешит вернуться к такой нагрузке позже.
- На период реабилитации также придется отложить в дальний ящик обувь на высоких каблуках.
Швы после артроскопии снимают примерно через неделю
Этапы реабилитации
После артроскопии какое-то время пациенты передвигаются с костылями. Движения без опоры на них возможно примерно через две недели. Возвращение к полноценной жизни происходит у каждого по-разному. Обычно, если нет осложнений или отягощающих обстоятельств, это выглядит так:
- Если до операции человек вел активный образ жизни, занимался тяжелым физическим трудом, играл в футбол, хоккей или катался на сноуборде, спустя месяц после артроскопии он сможет вернуться к тренировкам.
- Принимать участие в состязаниях получится не раньше чем через 2 месяца.
- Если деятельность человека не связана с тяжелыми физическими нагрузками, возобновить привычный ритм жизни удастся уже через две недели.
Как правильно нагружать ногу после артроскопии коленного сустава? Рассказывает опытный травматолог:
Несмотря на видимую легкость этой манипуляции, в интересах пациента – соблюдать все рекомендации. На третьи-четвертые сутки проводится контрольный осмотр врача, а через неделю – еще один. Иногда возникает необходимость в пункции для удаления лишней жидкости из суставной полости. Процент осложнений после артроскопии невысок, но многое зависит и от пациента – от его добросовестности и ответственности в реабилитационный период.
Артроскопия коленного или тазобедренного суставов – инвазивная процедура, сопровождающаяся нарушением целостности тканей. После такого вмешательства человеку требуется реабилитация, необходимая для профилактики осложнений. Восстановление после операции артроскопии коленного сустава проводится с использованием различных методик медикаментозного и немедикаментозного характера.
Ранний период
Сразу после проведения артроскопии человек должен находиться под медицинским наблюдением. Срок нахождения в стационаре зависит от объема выполненных при артроскопии вмешательств. В среднем пациента наблюдают в течение суток, максимальный срок нахождения в стационаре составляет 72 часа. В этот период проводятся наиболее интенсивные реабилитационные мероприятия.
Когда можно ходить после артроскопии коленного сустава? Если проводилась только пункция коленного сустава, после артроскопии можно ходить практически сразу. В первые 3-4 часа после процедуры назначается постельный режим, затем пациенту разрешают ходить сначала с опорой на трость, затем самостоятельно. Более длительный постельный режим назначается, если проводились операции на связках или мениске коленного сустава.
Артроскопия – восстановление после проведения
Лекарственные препараты
Сразу после вмешательства пациенту назначают антибактериальные препараты широкого спектра действия. Цель их назначения – избежать развития воспаления в суставе. Антибиотики назначают на 3 дня, после этого требуется прием препаратов для восстановления кишечной микрофлоры – Линекс, Хилак Форте.
В первые сутки человека может беспокоить боль в коленном или тазобедренном суставе. Для устранения этого симптома назначаются нестероидные противовоспалительные средства – Мовалис, Нимика, Диклофенак.
При повышенной свертываемости крови у человека назначают коротким курсом антитромботические средства – гепарин, курантил, аспирин.
Массаж
Массирование коленного сустава проводят ручным или аппаратным способом. Цель массажа коленного сустава после артроскопии – устранить отечность и расслабить мышцы ног. Массирование проводится в области, прилегающей к суставу. Осуществляются поглаживающие и растирающие движения небольшой интенсивности.
С целью профилактики тромботических осложнений используются компрессионные чулки или бинты, которые накладывают на ногу сразу после осуществления артроскопии. Рекомендуется придавать конечности возвышенное положение – это способствует лучшему оттоку венозной крови и лимфы.
Гимнастика
Физическая активность показана практически сразу после операции. В первые сутки упражнения для восстановления коленного сустава после артроскопии носят изометрический характер. Показаны пассивные движения в суставах, подвергшихся вмешательству, и активные движения в голеностопном суставе. Благодаря ранней физической активности происходит улучшение кровообращения в конечности, профилактика застоя крови и образования тромбов. При реабилитации после артроскопии тазобедренного сустава активизация больного проводится на сутки позже.
Интересно!
Для предотвращения смещения сустава и обеспечения ему стабильного положения используются наколенники или ортезы на тазобедренные суставы. Их носят не только во время гимнастических упражнений, но и в течение дня.
Физиопроцедуры
В раннем послеоперационном периоде физиопроцедуры практически не проводятся. При наличии выраженного отека делают несколько сеансов магнита на сустав.
Методы восстановления на ранней стадии
Поздний период
После выписки из стационара человеку даются рекомендации по проведению реабилитации после артроскопии коленного сустава в домашних условиях. При необходимости продолжается прием обезболивающих препаратов. Для укрепления и восстановления хрящевой ткани показаны хондропротекторы – Дона, Терафлекс, Артра. Их назначают на длительный прием.
Основная цель позднего послеоперационного периода – восстановить функцию конечности. Необходимо следить за состоянием шва, оставшегося после операции. При появлении признаков нагноения рекомендуется незамедлительно обратиться к лечащему врачу.
Диета
Большое значение имеет правильное питание после артроскопии. Операция сопровождается повреждением хрящевой и костной ткани. Поэтому в рацион человека, перенесшего такое вмешательство, должны входить продукты, способствующие укреплению этих тканей:
- Содержащие желатин – желе, холодец;
- Яйца;
- Творог;
- Сыр;
- Кисломолочные продукты;
- Фрукты и овощи.
Рекомендуется исключить алкоголь, копченые и консервированные продукты, специи. Полезно дробное питание – 5-6 раз в день небольшими порциями. Блюда следует минимально обрабатывать термически. Для дополнительного поступления в организм кальция назначают порошок из яичной скорлупы или пищевую добавку Кальцемин.
Массаж
Реабилитация после артроскопии коленного сустава в позднем периоде подразумевает продолжение массажа. В отличие от раннего послеоперационного периода, допускается более интенсивный и длительный массаж с захватом самого сустава. Используются специальные массажные масла, обезболивающие и противовоспалительные мази.
Лечебная гимнастика
Восстановительная гимнастика коленного сустава после артроскопии включает следующие упражнения:
- В первый день проводятся упражнения с минимальной нагрузкой на ногу – подъемы конечности с умеренным разгибанием сустава;
- Статические – выполняется в положении лежа, человек сгибает ноги в коленях, приподнимает таз и задерживается на несколько секунд;
- Динамические – из положения лежа поднимать вверх прямую ногу, затем сгибать ее в колене и опускать на пол;
- Приседания с опорой на стену;
- Выпады вперед согнутыми в коленях ногами;
- Махи ногами вперед и в стороны.
Восстановление на позднем периоде
Гимнастика позволяет укрепить мышцы и связки, способствует восстановлению подвижности суставов, является профилактикой контрактур. Проводят лечебную физкультуру в течение 3-4 недель после операции.
На заметку!
При появлении дискомфорта или боли, усиления отека следует прекратить лечебную физкультуру и обратиться к специалисту. Может потребоваться другой гимнастический комплекс упражнений или полная их отмена.
Компрессионный трикотаж
Продолжать носить компрессионный трикотаж для восстановления после артроскопии коленного сустава рекомендуют тем пациентам, у которых есть повышенный риск развития тромботических осложнений:
- Пожилые люди;
- Пациенты с сердечно-сосудистой патологией;
- Женщины, принимающие гормональные контрацептивы.
В позднем восстановительном периоде допускается использование компрессионных чулок или гольф средней степени компрессии. Носят компрессионный трикотаж в течение двух недель после операции. Необходимо обучить человека правильно надевать чулки на ноги. Делается это в положении лежа, по утрам. Чулок скатывают, надевают на стопу и далее аккуратно раскатывают по ноге, чтобы ткань плотно прилегала к коже. Наверху чулок закрепляется специальными застежками.
Физиопроцедуры
Физиолечение назначается для более активного восстановления коленного сустава после артроскопии. Процедуры осуществляются амбулаторно, курсом по 10-15 сеансов. Какие именно физиопроцедуры после артроскопии нужны, определяет лечащий врач. Используются следующие методики:
- Электростимуляция мышц;
- Лимфодренажный массаж;
- Лазеротерапия;
- УВЧ;
- Магнитотерапия;
- Электрофорез с лекарственными препаратами.
Восстановление колен и тазобедренных суставов после операции ускоряется за счет улучшения обмена веществ и кровообращения, профилактики воспаления, облегчения боли. Противопоказаниями к физиолечению являются раны или инфекционный процесс в области сустава, общее инфекционное заболевание с повышением температуры тела.
Компрессионный трикотаж и физиотерапия при восстановлении
Отзывы
Из отзывов об артроскопии коленного сустава становится понятна польза реабилитационных мероприятий. Пациенты, проходящие курс реабилитации, отмечали более быстрое восстановление функции ноги, чем те пациенты, которые не проходили такой курс после операции.
По состоянию здоровья пришлось пройти процедуру артроскопии колена. Сама манипуляция прошла быстро, относительно безболезненно. Врач предупредил меня, что после этого понадобится пройти курс реабилитации. Мне были даны рекомендации по восстановлению, разъяснены возможные осложнения. Старалась полностью следовать указаниям, никаких проблем с ногами в последующем не возникло.
Ирина, 35 лет, Саратов.
После травмы мне потребовалась такая диагностическая манипуляция, как артроскопия тазобедренного сустава. Врачи предупреждали о том, что процедура достаточно тяжелая, могут быть осложнения. После манипуляции в течение трех суток находилась в лечебном учреждении, получала лекарства. Затем выписали домой, дали рекомендации, что делать для восстановления. Занималась гимнастикой и массажем, ходила на физиопроцедуры. Не знаю, что было бы без этих действий, но чувствовала себя хорошо, ноги полностью восстановились.
Юлия, 40 лет, Тюмень.
У меня артроз и периодически мне обследуют коленные суставы. В комплекс обследований входит и артроскопия. Я подвергалась этой процедуре несколько раз. Поначалу не соблюдала лечебные рекомендации и реабилитацией не занималась. Долго беспокоили боли, ходила с трудом. После третьей обследования стала выполнять рекомендации и была удивлена результатом. Смогла полноценно двигаться без всяких болей уже через неделю после манипуляции.
Александра, 45 лет, Тверь.
Реабилитация после операции артроскопии направлена на профилактику возникновения осложнений и восстановление нормальной функции ноги. Осуществляется в два этапа – ранний и поздний послеоперационные периоды. Применяются различные методы – прием лекарственных препаратов, массаж, лечебная гимнастика, физиотерапия. Обязательно назначается лечебное питание. Длительность восстановительного периода зависит от особенностей организма и характера проведения операции, в среднем составляет 3-4 недели.
При болях в колене иногда ортопеды рекомендуют пройти артроскопию – диагностическую процедуру. С помощью артроскопа удается детально рассмотреть внутреннюю часть сустава на экране и определить проблему, а при необходимости сразу исправить ее. Манипуляция также показана при патологиях других суставов – тазобедренного, локтевого, плечевого, голеностопного.
Артроскопия – это современная хирургическая техника диагностики и лечения болезней колена
Какие заболевания колена можно диагностировать с помощью артроскопии
- Воспалительные процессы в колене в острой и хронической форме, в том числе гонартроз.
- Деформирующий артроз.
- Разрыв задней или передней крестообразной связки.
- Травмы и повреждения мениска.
- Обнаружение фрагментов порванного хряща («суставной мыши»).
- Киста Бейкера.
- Перелом костей, образующих коленный сустав.
- Смещение коленной чашечки.
- Отек синовиальной оболочки.
- Дефекты суставного хряща.
- Артрит.
- Наличие внутри подвижного костного соединения выпота (в том числе, при гемартрозе).
Также артроскопию рекомендует, если возникли трудности с постановкой диагноза другими методами. Еще одно показание – дискомфорт и болезненность после эндопротезирования колена или другой операции на коленном суставе.
Артроскопию часто назначают, чтобы определить причину боли в колене
Нужна ли специальная подготовка к артроскопии
На первом приеме у ортопеда вам расскажут, как подготовиться к процедуре. Врач поинтересуется, какие лекарства вы принимаете, и, возможно, внесет в них корректировки.
- В течение нескольких дней или недель до манипуляции рекомендуют отказаться от приема аспирина и ибупрофена.
- В течение 6-12 часов накануне нельзя есть и пить.
- При необходимости вам назначат дополнительные обезболивающие.
Как с помощью артроскопии определяют причину боли в колене? Рассказывает и показывает практикующий хирург-ортопед-травматолог:
Как проходит артроскопия
Процедура проводится с анестезией. Практикуют несколько вариантов в зависимости от возраста, состояния пациента: местная анестезия (обезболивание охватывает только колено), региональная (до пояса) и общая (медикаментозный сон). В первых двух случаях пациент может наблюдать за процедурой на мониторе, однако не все готовы к такому испытанию.
Хирург делает несколько небольших разрезов на колене. В них закачивают стерильную соленую воду или физиологический раствор для расширения. В сустав вводят артроскоп с встроенной камерой. Изображение с нее транслируется на монитор в операционной. Специалист осматривает сустав, завороты и складки, обнаруживает проблему, затем, если клиническая картина позволяет, вставляет в разрезы небольшие инструменты и исправляет проблему (например, иссекает поврежденные участки мениска).
По окончании операции физиологический раствор выводится из сустава, разрезы зашивают. Раны обрабатывают антисептиками и накладывают стерильный бинтовой бандаж. Процедура отнимает от 30 до 60 минут.
Так выглядит артроскоп
Насколько рискована артроскопия коленного сустава
Операция относится к малорискованным, однако осложнения после такой диагностики артроза все-таки бывают. В их числе – такие:
- повышенное кровотечение, в том числе внутри коленного сустава;
- инфицирование раны после манипуляции;
- трудности с дыханием, спровоцированные анестезией;
- аллергия на анестезию или вводимые в сустав лекарства;
- образование в ноге сгустка крови.
После артроскопии пациенты, которым предстоит лечение остеоартроза, иногда жалуются на жесткость в колене. К сожалению, бывают случаи, когда вследствие неумелого проведения манипуляции повреждаются хрящи, связки, мениски, кровеносные сосуды или нервные окончания в колене. Чтобы избежать этого, проходить процедуру стоит в надежных клиниках.
Артроскопия – ювелирная работа
Есть ли противопоказания
Артроскопия – это малоинвазивное, но, тем не менее, хирургическое вмешательство, которое не проводят при таких условиях:
- при наличии в суставе воспаления с гнойным содержимым;
- при наличии обширной инфицированной открытой раны;
- если суставная щель заросла соединительной тканью высокой плотности, и движения в коленном суставе по этой причине невозможны;
- при тяжелом состоянии пациента.
К артроскопии есть и относительные противопоказания, которые остаются на усмотрение врача. Иногда от процедуры отказываются в случае нарушений герметичности костного соединения, при разрывах связок и суставной капсулы, а также при обильном кровотечении в полости сустава.
Артроскопия имеет абсолютные и относительные противопоказания – решение остается за врачом
Как проходит восстановление
Восстановление после этой малоинвазивной процедуры отнимает всего несколько часов. Возвратиться домой можно уже в тот же день, а в некоторых случаях – чуть позже, в течение трех суток. Для снятия боли на колено рекомендуют прикладывать пакет со льдом, который уменьшит опухоль и сократит болезненность. В первый день ногу важно поберечь от нагрузок, обеспечить ей полный покой. Также для снятия отека и болезненности назначают анальгетики, ручной или лимфодренажный массаж, для профилактики тромбоза глубоких вен – антикоагулянты.
Самостоятельно передвигаться без костылей человек может уже на второй день. Швы снимают примерно через две недели. На плановой консультации хирург порекомендует комплекс упражнений. Он поможет укрепить мышцы и восстановить диапазон движений.
Артроскопия коленного сустава
Первичный прием
ОРТОПЕДА
ВСЕГО 1800 рублей!
(подробнее о ценах ниже )
Артроскопия коленного сустава — это процедура для диагностики и лечения заболеваний суставов. В ходе операции хирург вводит узкую трубку, прикрепленную к волоконно-оптической видеокамере, через небольшой разрез. Изображение внутри сустава передается на видеомонитор. Артроскопия позволяет хирургу заглянуть внутрь сустава, не делая большого разреза. Кроме того, во время операции могут быть проведены процедуры восстановления некоторых видов повреждений. Для этого используются специальные хирургические инструменты, которые вводятся через дополнительные небольшие разрезы.
Когда назначают проведение артроскопии колена
Ортопеды используют артроскопию для диагностики:
- повреждения мениска
- рубцевание суставов
- воспаления суставных поверхностей
- если рентген, КТ или МРТ коленного сустава не дают ответа о причинах и течении заболевания.
Заболевания, которые лечат с помощью артроскопии колена включают:
- расщепление костной ткани;
- повреждение хрящевой ткани;
- воспаление синовиальных суставных оболочек;
- разрыв связок;
- рубцы в суставах.
Безопасно ли делать артроскопию коленного сустава
Хирургическая и диагностическая артроскопия — безопасная процедура с крайне малой вероятностью осложнений: повреждение тканей или нервов. Однако размещение и перемещение инструментов внутри сустава может привести к повреждению структур сустава. Любой тип инвазивной хирургии сопряжен с риском инфицирования. В редких случаях, если операция длится более часа, возможен риск образования тромбов в сосудах ног или легких.
Подготовка к артроскопии
При подготовке к артроскопии необходимо:
- избегать приема ряда лекарственных препаратов. В частности, это касается тех препаратов, которые могут увеличить риск кровотечения;
- избегать употребление большого количества твердой пищи за 8часов до операции. Процедура проводится с применением анестезии, употребление пищи перед артроскопией может привести к ослаблению анестезирующего эффекта;
- выбрать одежду свободного покроя. Одежда должна быть свободной и легкой, рекомендуются — мешковатые спортивные шорты, чтобы вы могли легко одеться после операции.
Кроме того, после процедуры следует рассмотреть варианты помощи с возвращением домой. Самостоятельно управлять машиной после артроскопии крайне не рекомендуется.
Как делают артроскопию колена
Тип используемой анестезии зависит от сложности артроскопии колена:
- местная анестезия, когда обезболивающие препараты вводятся под кожу, чтобы блокировать чувствительность в ограниченной области. Во время артроскопии пациент сохраняет сознание, процедура сопровождается чувством давления на сустав или движения внутри сустава;
- регионарная анестезия- это наиболее распространенная форма регионарной анестезии проводится с помощью инъекции между двумя позвонками в поясничном отделе. Это вызывает онемение нижних конечностей, но пациент остается в сознании;
- общая анестезия, когда пациент вводится в бессознательное состояние.
Наилучшее положение тела при артроскопии – лежа на спине или на боку. Обрабатываемая конечность иммобилизуется в специальном позиционирующем устройстве. Для уменьшения кровопотери может использоваться эластичный жгут. Эффективный метод увеличения обзора сустава – заполнение околосуставной сумки стерильной жидкостью, — это позволит расширить исследуемую область. Над суставом делается основной осмотровый надрез, а дополнительные небольшие разрезы в разных точках вокруг сустава позволяют хирургу вводить хирургические инструменты, чтобы захватывать, препарировать, шлифовать и обеспечивать отвод жидкости по мере необходимости для восстановления сустава. Разрезы будут достаточно маленькими, чтобы их можно было закрыть одним или двумя швами или узкими полосками стерильного лейкопластыря.
После артроскопии
Артроскопическая хирургия обычно не занимает много времени, около часа. После этого пациента ждет небольшой восстановительный период, не более 2 часов, прямо в клинике для восстановления перед отъездом домой.
Процесс восстановления после артроскопии включает:
- медикаментозные препараты используются для снятия воспалений и облегчения боли;
- в домашних условиях полезно отдыхать, прикладывать лед, компрессы и приподнимать конечность с суставом после артроскопии на 10-15 минут, чтобы уменьшить отек и боль;
- возможно, пациенту придется использовать временные шины или костыли для комфорта и безопасности перемещений; физиотерапия после артроскопии назначается ортопедом с целью укрепления мышц и улучшения функциональности сустава.
При следующих проявлениях после артроскопии следует немедленно обратиться за медицинской помощью:
- лихорадка;
- боль в колене, которую не снимают пероральные препараты; сочащаяся сукровица;
- покраснение или отек колена;
- онемение конечности или чувство покалывания.
Сроки восстановления после операции артроскопия колена
Как правило легкая активность колена возобновляется уже через несколько дней.
Вождение машины возможно через 3 недели, а еще через несколько недель можно заниматься более активной деятельностью.
| Услуга | Цена | Цена | Цена по Акции |
|---|---|---|---|
| Прием невролога | первичный 1800 руб. |
повторный 1500 руб. |
бесплатный после МРТ позвоночника и головного мозга |
| Прием ортопеда | первичный 1800 руб. |
повторный 1500 руб. |
бесплатный после МРТ сустава |
| Плазмотерапия позвоночника или сустава | 1 сеанс 8000 руб. бесплатный прием врача |
3 сеанса 13500 руб. бесплатный прием врача |
5 сеансов 22500 руб. бесплатный прием врача |
| Блокада новокаиновая | 2100 руб. | ||
| Блокада лидокаиновая | 2100 руб. | ||
| Блокада лечебная внутрисуставная с дипроспаном | 3100 руб. | ||
| Пункция сустава с удалением синовиальной жидкости | 3100 руб. | ||
| Паравертебральная блокада позвоночника с анальгином | 2900 руб. | ||
| Паравертебральная блокада позвоночника с кетопрофеном | 2900 руб. | ||
| Паравертебральная блокада позвоночника с витаминами группы В | 2900 руб. | ||
| Внутрисуставная инъекций гиалуроновой кислоты без стоимости лекарственного препарата (Ферматрон, Гируан, Синокром) | 3200 руб. | ||
|
Сеанс фармакопунктуры (лекарственный препарат на усмотрение врача) |
3200 руб. | ||
| Фармакопунктура (без стоимости лекарственного препарата) | 2500 руб. |
Наши ортопеды

Абзианидзе Алексей Вадимович
специализация Ортопед
Высшая врачебная категория. Ортопед травматолог. Остеопатия, мануальная терапия
врачебный стаж — 20 лет

Ткаченко Максим Викторович
специализация Ортопед
травматология-ортопедия, спортивная медицина, плазмотерапия
врачебный стаж — 16 лет

Эндопротезирование локтевого сустава является сложной хирургической процедурой отчасти потому, что локоть имеет несколько движущихся частей, которые уравновешивают друг друга, чтобы контролировать движения предплечья.

Операция по замене коленного сустава, также известная как эндопротезирование коленного сустава, может помочь облегчить боль и восстановить функцию коленных суставах. Процедура включает удаление поврежденных костей и хрящей из бедренной кости, большеберцовой кости и коленной чашечки и замену их искусственным суставом (протезом) из металлических сплавов, высококачественных пластиков и медицинских полимеров.

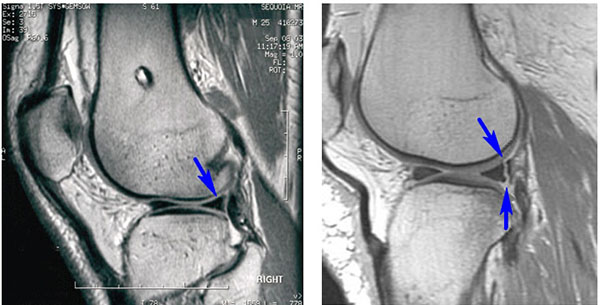
МРТ мениска коленного сустава является одним из самых эффективных способов диагностики разрыва мениска. Это обследование входит в протокол МРТ коленного сустава. Мениск — это хрящевая прокладка между бедренной и большеберцовой костью колена, которая играет амортизирующую роль. Когда мениск поврежден, начинается процесс воспаления сустава, и человек ощущает боль и припухлость в коленной зоне.
Артроскопия коленного сустава. Поврежение менисков.
Анатомия
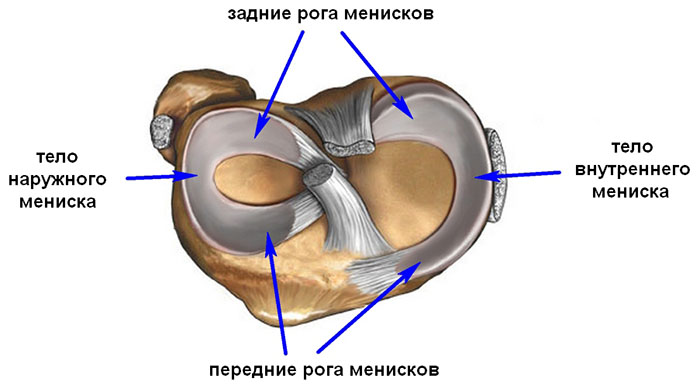
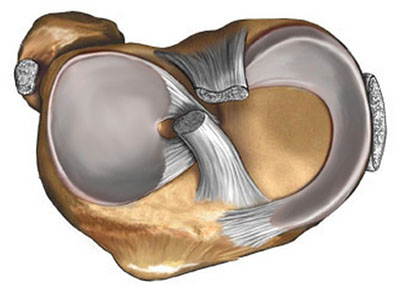
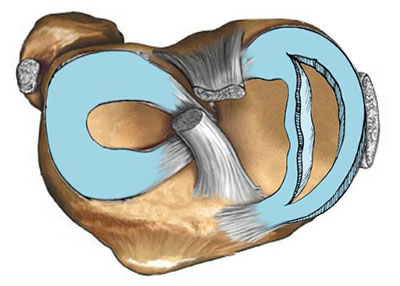
В коленном суставе между бедренной и большеберцовой костью есть мениски – хрящевые прослойки полулунной формы, которые увеличивают стабильность сустава, повышая площадь контакта.
И наружный (латеральный), и внутренний (медиальный) мениск условно делятся на три части: заднюю (задний рог), среднюю (тело) и переднюю (передний рог).
По форме внутренний (медиальный) мениск коленного сустава обычно напоминает букву «С», а наружный (латеральный) — правильную полуокружность. Оба мениска образованы волокнистым хрящом и прикрепляются спереди и сзади к большеберцовой кости. Медиальный мениск, кроме того, прикреплен по наружному краю к капсуле коленного сустава так называемой венечной связкой. Утолщение капсулы в области средней части тела мениска образовано большеберцовой коллатеральной связкой. Прикрепление медиального мениска и к капсуле, и к большеберцовой кости делает его менее подвижным по сравнению с латеральным мениском. Эта меньшая подвижность внутреннего мениска приводит к тому, что его разрывы бывают чаще, чем разрывы наружного мениска.
Латеральный мениск покрывает большую часть верхней латеральной суставной поверхности большеберцовой кости и в отличие от медиального мениска имеет форму почти правильной полуокружности. Вследствие более округлой формы латерального мениска передняя и задняя точки прикрепления его к большеберцовой кости лежат ближе одна к другой. Чуть кнутри от переднего рога латерального мениска находится место прикрепления передней крестообразной связки. Передняя и задняя мениско-бедренные связки, прикрепляющие задний рог латерального мениска к медиальному мыщелку бедренной кости, проходят спереди и сзади от задней крестообразной связки и называются также связкой Хамфри и связкой Врисберга соответственно.
Латеральные мениски, распространяющиеся на суставную поверхность больше, чем в норме, получили название дисковидных; они встречаются, согласно сообщениям, у 3,5—5% людей. Говоря простыми словами дисковидный латеральный мениск означает, что он шире, чем обычный наружный мениск коленного сустава. Среди дисковидных менисков можно выделить так называемые сплошные дисковидные (целиком покрывающие наружный мыщелок большеберцовой кости), полудисковидные и варианты Врисберга. У последних задний рог фиксирован к кости только связкой Врисберга.
Сплошной дисковидный наружный мениск коленного сустава
По задненаружной поверхности сустава, через щель между капсулой и латеральным мениском, в полость сустава проникает сухожилие подколенной мышцы. Оно прикреплено к мениску тонкими пучками, выполняющими, по-видимому, стабилизирующую функцию. К капсуле сустава латеральный мениск фиксирован гораздо слабее медиального и поэтому легче смещается.
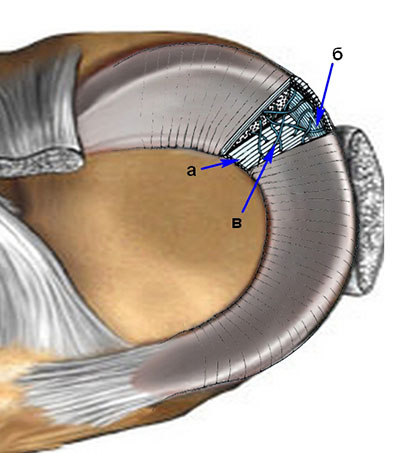
Микроструктура мениска в норме представлена волокнами особого белка – коллагена. Эти волокна ориентированы преимущественно циркулярно, т.е. вдоль мениска. Меньшая часть коллагеновых волокон мениска ориентирована радиально, т.е. от края к центру. Есть еще один вариант волокон – перфорантные. Их меньше всего, они идут «беспорядочно», связывая между собой циркулярные и радиальные волокна.
а – радиальные волокна, б – циркулярные волокна (их больше всего), в – перфорантные, или «беспорядочные» волокна
Радиально волокна ориентированы главным образом у поверхности мениска; перекрещиваясь, они образуют сеть, обеспечивающую, как полагают, устойчивость поверхности мениска к силе сдвига. Циркулярные волокна составляют основную часть сердцевины менисков; такое расположение волокон обеспечивает распределение продольной нагрузки на коленный сустав. В пересчете на сухое вещество мениск состоит примерно на 60—70% из коллагена, на 8—13% — из белков внеклеточного матрикса и на 0,6% — из эластина. Коллаген в основном представлен I типом и в небольшом количестве II, III, V и VI типами.
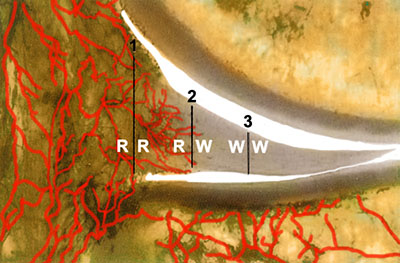
У новорожденных вся ткань менисков пронизана кровеносными сосудами, но уже к 9-месячному возрасту из внутренней трети менисков сосуды полностью исчезают. У взрослых сосудистая сеть имеется только в самой наружной части мениска (10—30% наружного края) и с взрослением кровоснабжение мениска только ухудшается. Стоит отметить, что с возрастом кровоснабжение мениска ухудшается. С точки зрения кровоснабжения мениск делится на две зоны: красную и белую.
Поперечный срез мениска коленного сустава (на разрезе он имеет треугольную форму). Кровеносные сосуды заходят в толщу мениска снаружи. У детей они пронизывают весь мениск, но с возрастом кровеносных сосудов становится все меньше и у взрослых кровеносные сосуды есть только в 10-30% наружной части мениска, прилегающей к капсуле сустава. Первая зона – граница между капсулой сустава и мениском (красная-красная зона, или R-R). Вторая зона – граница между красной и белой зонами мениска (красная-белая зона или R-W зона). Третья зона – белая-белая (W-W), т.е. там, где нет кровеносных сосудов.
Сравнительно бедна сосудами и та часть латерального мениска, около которой в коленный сустав проникает сухожилие подколенной мышцы. К клеткам внутренних двух третей мениска питательные вещества поступают за счет диффузии и активного транспорта из синовиальной жидкости.
Фотография кровеносных сосудов латерального мениска (в кровоток был введен контрастный препарат). Обратите внимание на отсутствие сосудов в том месте, где проходит сухожилие подколенной мышцы (рыжая стрелка).
Передний и задний рога мениска, как и его периферическая часть, содержат нервные волокна и рецепторы, которые, предположительно, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т.е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав.
Зачем нужны мениски?
В конце XIX века мениски считались «нефункционирующими остатками» мышц. Однако как только открылась важность функции, выполняемой менисками, их стали активно изучать.
Мениски выполняют разные функции: распределяют нагрузку, амортизируют толчки, уменьшают контактное напряжение, выполняют роль стабилизаторов, ограничивают амплитуду движений, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т.е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав. Главными среди этих функций считаются первые четыре — распределение нагрузки, амортизация толчков, распределение контактного напряжения и стабилизация.
При сгибании и разгибании ноги в колене на 90 градусов на мениски приходится примерно 85% и 50—70% нагрузки соответственно. После удаления всего медиального мениска площадь соприкосновения суставных поверхностей уменьшается на 50—70%, а напряжение на их стыке возрастает на 100%. Полное удаление латерального мениска уменьшает площадь соприкосновения суставных поверхностей на 40—50% и увеличивает контактное напряжение на 200— 300%. Эти изменения, вызванные менискэктомией (т.е. операцией, при которой мениск удаляется полностью), часто ведут к сужению суставной щели, образованию остеофитов (костных шипов, наростов) и превращению мыщелков бедренной кости из округлых в угловатые, что хорошо видно на рентгенограммах. Менискэктомия отражается и на функции суставных хрящей. Мениски на 50% эластичнее хряща и потому играют роль надежных амортизаторов при толчках. В отсутствие мениска вся нагрузка при ударах без амортизации, падает на хрящ. Наконец, медиальный мениск препятствует смещению большеберцовой кости вперед относительно бедренной кости при повреждении передней крестообразной связки. При сохранной передней крестообразной связке утрата медиального мениска мало сказывается на переднезаднем смещении большеберцовой кости при сгибании и разгибании ноги в колене. Но при повреждении передней крестообразной связки утрата медиального мениска более чем на 50% увеличивает смещение большеберцовой кости вперед при сгибании ноги в колене на 90°. Вообще, внутренние две трети менисков важны для увеличения площади соприкосновения суставных поверхностей и амортизации ударов, а наружная треть — для распределения нагрузки и стабилизации сустава.
Как часто бывают разрыв мениска коленного сустава?
Разрывы менисков встречаются с частотой 60—70 случаев на 100 000 населения в год. У мужчин разрывы менисков возникают в 2,5—4 раза чаще, причем в возрасте от 20 до 30 лет преобладают травматические разрывы, а в возрасте от 40 лет — разрывы вследствие хронических дегенеративных изменений в мениске. Бывает, что разрыв мениска происходит и в 80-90 летнем возрасте. В целом чаще повреждается внутренний (медиальный) мениск коленного сустава.
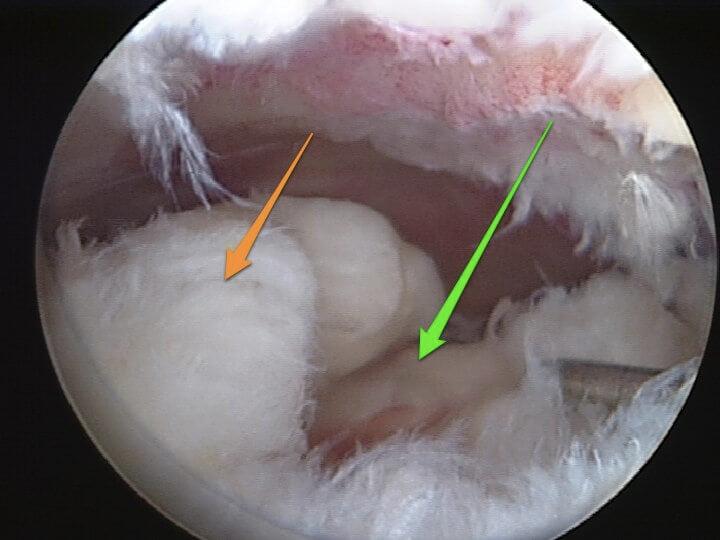
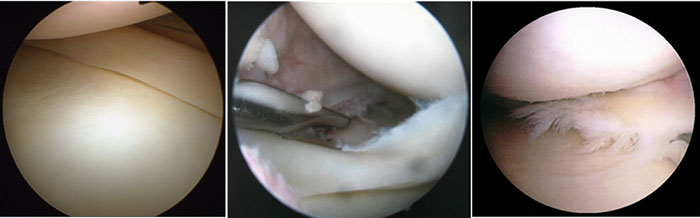
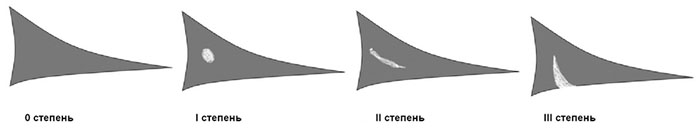
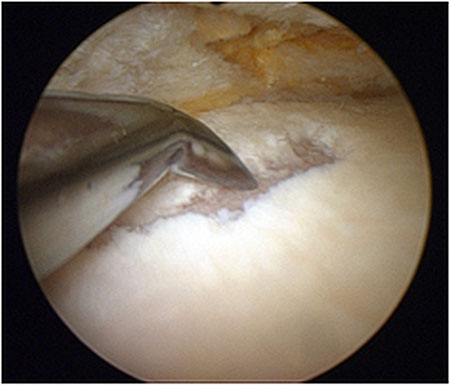
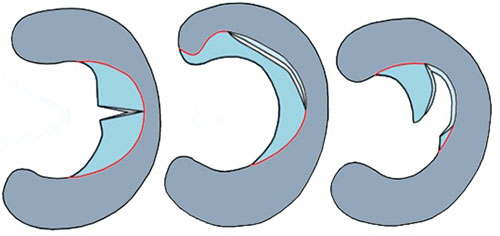
Фотографии, сделанные при артроскопии коленного сустава: в полость сустава через разрез длиной 1 сантиметр введена видеокамера (артроскоп), которая позволяет осмотреть сустав изнутри и увидеть все повреждения. Слева – нормальный мениск (нет разволокнения, упругий, ровный край, белый цвет), в центре – травматический разрыв мениска (края мениска ровные, мениск не разволокнен). Справа – дегенеративный разрыв мениска (края мениска разволокнены)
В молодом возрасте чаще возникают острые, травматические разрывы менисков. Может произойти изолированный разрыв мениска, однако возможны и сочетанные повреждения внутрисуставных структур, когда повреждается, например, связка и мениск одновременно. Одной из таких сочетанных травм является разрыв передней крестообразной связки, который примерно в каждом третьем случае сопровождается разрывом мениска. При этом приблизительно в четыре раза чаще рвется латеральный мениск, более подвижный, как и вся наружная половина коленного сустава. Медиальный мениск, становящийся ограничителем переднего смещения большеберцовой кости при повреждении передней крестообразной связки, чаще рвется при уже поврежденной ранее передней крестообразной связке. Разрывы менисков сопровождают до 47% переломов мыщелков большеберцовой кости и нередко наблюдаются при переломах диафиза бедренной кости с сопутствующим выпотом в полость сустава.
Симптомы
Травматические разрывы. В молодом возрасте разрывы менисков происходят чаще в результате травмы. Как правило, разрыв происходит при кручении на одной ноге, т.е. при осевой нагрузке в сочетании с ротацией голени. Например, такая травма может произойти при беге, когда одна нога неожиданно встает на неровную поверхность, при приземлении на одну ногу с кручением корпуса, однако разрыв мениска может произойти и при другом механизме травмы.
Обычно сразу после разрыва появляется боль в суставе, колено отекает. Если разрыв мениска затрагивает красную зону, т.е. то место, где в мениске есть кровеносные сосуды, то возникнет гемартроз – скопление крови в суставе. Он проявляется выбуханием, отеком выше надколенника (коленной чашечки).
При разрыве мениска оторвавшаяся и болтающаяся часть мениска начинает мешать движениям в коленном суставе. Небольшие разрывы могут вызвать болезненные щелчки или ощущение затрудненного движения. При больших разрывах возможна блокада сустава вследствие того, что относительно большой размер разорванного и болтающегося фрагмента мениска перемещается к центру сустава и делает некоторые движения невозможными, т.е. сустав «заклинивает». При разрывах заднего рога мениска чаще ограничивается сгибание, при разрывах тела мениска и его переднего рога страдает разгибание в коленном суставе.
Боль при разрыве мениска может быть настолько сильной, что невозможно наступить на ногу, а иногда разрыв мениска проявляет себя только лишь болью при определенных движениях, например, при спуске с лестницы. При этом подъем по лестнице может быть совершенно безболезненным.
Стоит отметить, что блокада коленного сустава может быть вызвана не только разрывом мениска, но и другими причинами, например, разрывом передней крестообразной связк, свободным внутрисуставным телом, в том числе отшнуровавшимся фрагментом хряща при болезни Кёнига, синдромом «плики» коленного сустава, остеохондральными переломами, переломами мыщелков большеберцовой кости и многими другими причинами.
При остром разрыве в сочетании с повреждением передней крестообразной связки припухлость может развиться быстрее и быть более выраженной. Повреждения передней крестообразной связки часто сопровождаются разрывом латерального мениска. Это связано с тем, что при разрыве связки наружная часть большеберцовой кости вывихивается вперед и латеральный мениск ущемляется между бедренной и большеберцовой костями.
Хронические, или дегенеративные, разрывы чаще возникают у людей старше 40 лет; боль и припухлость при этом развиваются исподволь, и не всегда можно обнаружить их резкое усиление. Часто в анамнезе не удается обнаружить указаний на травму либо обнаруживается лишь очень незначительное воздействие, например сгибание ноги, приседание или даже разрыв может появиться просто при вставании с кресла. При этом тоже может возникнуть блокада сустава, однако дегенеративные разрывы чаще дают только боль. Стоит отметить, что при дегенеративном разрыве мениска часто поврежден и соседний хрящ, покрывающий бедренную или чаще большеберцовую кость.
Как и острые разрывы мениска, дегенеративные разрывы могут давать разнообразную выраженность симптомов: иногда от боли совершенно невозможно наступить на ногу или даже чуть-чуть подвигать ею, а иногда боль появляется только при спуске с лестницы, приседании.
Диагноз
Основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Выраженность боли зависит от места, в котором произошел разрыв мениска (тело, задний рог, передний рог мениска), размера разрыва, времени, прошедшего с момента травмы.
Еще раз отметим, что разрыв мениска может произойти и внезапно, без какой-либо травмы. Например, дегенеративный разрыв может произойти ночью, кода человек спит, и проявиться болью утром, при вставании с постели. Часто дегенеративные разрывы происходят и при вставании с низкого кресла.
На интенсивность боли влияет и индивидуальная чувствительность, и наличие сопутствующих заболеваний и травм коленного сустава (артроз коленного сустава, разрывы передней крестообразной связки, разрывы боковых связок коленного сустава, переломы мыщелков и другие состояния, которые сами по себе могут служить причиной болей в коленном суставе).
Итак, боль при разрыве мениска может быть разной: от слабой, появляющейся только изредка, до сильной, делающей движения в коленном суставе невозможными. Иногда от боли даже невозможно наступить на ногу.
Если боль появляется при спуске с лестницы, то скорее всего имеется разрыв заднего рога мениска. Если есть разрыв тела мениска, то боль усиливается при разгибании в коленном суставе.
Если коленный сустав «заклинило», т.е. возникла так называемая блокада сустава, то скорее всего есть разрыв мениска, а блокада обусловлена тем, что оторванная часть мениска как раз и заблокировала движения в суставе. Впрочем, блокада бывает не только при разрыве мениска. Например, сустав может «заклинить» и при разрывах передней крестообразной связки, ущемлении синовиальных складок (синдром «плики»), обострении артроза коленного сустава.
Диагноз разрыва мениска невозможно поставить самостоятельно – нужно обратиться к травматологу-ортопеду. Желательно, чтобы вы обратились к специалисту, непосредственно занимающемуся лечением пациентов с травмами и заболеваниями коленного сустава.
Сначала врач расспросит вас о том, как появилась боль, о возможных причинах ее появления. Затем приступает к осмотру. Врач тщательно осматривает не только коленный сустав, но и всю ногу. Сначала оцениваются амплитуда и болезненность движений в тазобедренном и коленном суставах, так как часть боль в тазобедренном суставе отдает в коленный сустав. Затем врач осматривает бедро на предмет атрофии мышц. Затем осматривают сам коленный сустав: в первую очередь оценивают есть ли выпот в коленном суставе, который может быть синовитом или гемартрозом.
Как правило, выпот, т.е. скопление жидкости в коленном суставе, проявляется видимым отеком над коленной чашечкой (надколенником). Жидкость в коленном суставе может быть кровью, в таком случае говорят о гемартрозе коленного сустава, что в дословном переводе с латыни означает «кровь в суставе». Гемартроз бывает при свежих разрывах менисков.
Если разрыв произошел давно, то в суставе тоже возможен выпот, но это уже не гемартроз, а синовит, т.е. избыточное скопление синовиальной жидкости, которая смазывает сустав и питает хрящ.
Отек правого коленного сустава. Обратите внимание на то, что отек расположен выше надколенника (коленной чашечки), т.е. жидкость скапливается в наднадколенниковой сумке (верхнем завороте коленного сустава). Для сравнения показано левое, нормальное колено
Разрыв мениска часто проявляется невозможностью полностью разогнуть или согнуть ногу в коленном суставе.
Как мы уже отмечали, основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Если врач подозревает разрыв мениска, то он старается как раз спровоцировать эту боль в определенном положении и при определенном движении. Как правило, врач нажимает пальцем в проекции суставной щели коленного сустава, т.е. чуть ниже и сбоку (снаружи и кнутри) от надколенника и сгибает и разгибает ногу в колене. Если при этом возникает боль, то скорее всего есть разрыв мениска. Существуют и другие специальные тесты, позволяющие диагностировать разрыв мениска.
Основные тесты, которые выполняет врач для диагностики разрыва менисков коленного сустава.
Врач должен выполнить не только эти тесты, но и другие, позволяющие заподозрить и диагностировать проблемы с крестообразными связками, надколенником и ряд других ситуаций.
В целом, если врач оценивает коленный сустав по совокупности тестов, а не по какому-либо одному из признаков, то разрыв внутреннего мениска можно диагностировать в 95% случаев, а наружного – в 88% случаев. Эти показатели очень высоки, и на самом деле часто грамотный травматолог может достаточно точно поставить диагноз разрыва мениска без каких-либо дополнительных методов обследования (рентгенография, магнитно-резонансная томография, УЗИ). Однако будет очень неприятно, если пациент попадет в те 5-12% случаев, когда разрыв мениска не диагностируется при том, что он есть, или диагностируется ошибочно, поэтому в нашей практике мы достаточно часто стараемся прибегать к дополнительным методам исследования, которые подтверждают или опровергают предположение врача.
Рентгенография. Рентгенографию коленного сустава можно считать обязательной при любой боли в коленном суставе. Иногда возникает желание выполнить сразу магнитно-резонансную томографию (МРТ), которая «больше покажет, чем рентген». Но это неправильно: в некоторых случаях рентген позволяет проще, быстрее и дешевле установить правильный диагноз. Поэтому не стоит самостоятельно назначать себе исследования, которые могут оказаться пустой тратой времени и денег.
Рентгенографию выполняют в следующих проекциях: 1) в прямой проекции в положении стоя, в том числе при сгибании ног в коленях на 45°(по Розенбергу), 2) в боковой проекции и 3) в осевой проекции. Задние поверхности мыщелков бедренных костей при артрозе коленного сустава обычно изнашиваются раньше, и при сгибании ног на 45° в положении стоя можно увидеть соответствующее сужение суставной щели. В любых других положениях эти изменения будут, скорее всего, незаметны, поэтому другие рентгенографические положения не имеют значения для обследования по поводу боли в коленном суставе. Если у больного с жалобами на боль в коленном суставе рентгенологически выявлено значительное сужение суставной щели, весьма вероятно обширное повреждение мениска и хряща, при котором бесполезна артроскопическая резекция мениска (неполная или парциальная менискэктомия), о которой мы поговорим ниже. Чтобы исключить такую причину боли, как хондромаляция надколенника, необходима рентгенография в специальной осевой проекции (для надколенника). Обзорная рентгенография, никак не облегчающая диагностику разрыва мениска, позволяет тем не менее исключить такие сопутствующие нарушения, как рассекающий остеохондрит (болезнь Кёнига), перелом, наклон или подвывих надколенника и суставные мыши (свободные внутрисуставные тела).
МРТ (магнитно-резонансная томография) существенно повысила точность диагностики разрывов менисков. Ее преимущества — возможность получить изображение мениска в нескольких плоскостях и отсутствие ионизирующего излучения. Кроме того, МРТ позволяет оценить состояние других суставных и околосуставных образований, что особенно важно, когда у врача есть серьезные сомнения в диагнозе, а также если имеются сопутствующие повреждения, затрудняющие выполнение диагностических тестов. К недостаткам МРТ относятся дороговизна и возможность неверной трактовки изменений с вытекающими дополнительными исследованиями. Нормальный мениск при всех импульсных последовательностях дает слабый однородный сигнал. У детей сигнал может быть усилен вследствие более обильного кровоснабжения мениска. Усиление сигнала у пожилых людей может быть признаком дегенерации.
По МРТ выделяют четыре степени изменений мениска (классификация по Stoller). Степень 0 — это нормальный мениск. Степень I — это появление в толще мениска очагового сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень II — появление в толще мениска линейного сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень III — сигнал повышенной интенсивности, достигающий поверхности мениска. Истинным разрывом мениска считаются только изменения III степени.
0 степень (норма), мениск без изменений.
I степень — шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска.
II степень – линейное повышение интенсивности сигнала, не связанное с поверхностью мениска.
III степень (разрыв) – повышение интенсивности сигнала, соприкасающееся с поверхностью мениска.
Магнитно-резонансная томография. Слева – нормальный неповрежденный мениск (синяя стрелка). Справа – разрыв заднего рога мениска (две синие стрелки)
Точность МРТ в диагностике разрыва мениска составляет примерно 90—95%, особенно если дважды подряд (т.е. на двух соседних срезах) фиксируется сигнал повышенной интенсивности, захватывающий поверхность мениска. Для диагностики разрыва можно ориентироваться и на форму мениска. Обычно на снимках в сагиттальной плоскости мениск имеет форму бабочки. Любая другая форма может быть признаком разрыва. Признаком разрыва служит и симптом «двойная задняя крестообразная связка» (или «третья крестообразная связка»), когда в результате смещения мениск оказывается в межмыщелковой ямке бедренной кости и прилежит к задней крестообразной связке.
Разрыв мениска может обнаружиться при МРТ и в отсутствие у больного жалоб, причем частота таких случаев увеличивается с возрастом. Это говорит о том, как важно при обследовании учитывать все клинические и рентгенологические данные. В ходе недавно проведенного исследования разрывы менисков, не дававшие ни жалоб, ни физикальных признаков (т.е. положительных результатов тестов при обследовании руками врача), были обнаружены при МРТ у 5,6% больных в возрасте от 18 до 39 лет. По данным другого исследования, 13% больных моложе 45 лет и 36% больных старше 45 лет имели признаки разрывов менисков при МРТ в отсутствие жалоб и физикальных признаков.
Какие бывают разрывы менисков коленного сустава?
Разрывы менисков можно классифицировать в зависимости от причины и от характера изменений, обнаруженных при обследовании (МРТ) или в ходе операции (артроскопии коленного сустава).
Как мы уже отмечали, разрывы могут быть травматическими (чрезмерная нагрузка на неизмененный мениск) и дегенеративными (нормальная нагрузка на измененный дегенеративными процессами мениск).
По месту, в котором произошел разрыв, выделяют разрывы заднего рога, тела и переднего рога мениска.
Так как мениск кровоснабжается неравномерно, в нем выделяют три зоны: периферическую (красную) — в области соединения мениска с капсулой, промежуточную (красно-белую) и центральную — белую, или бессосудистую, зону. Чем ближе к внутреннему краю мениска располагается разрыв, тем меньше сосудов проходит вблизи него и тем ниже вероятность его заживления.
По форме разрывы делят на продольные, горизонтальные, косые и радиальные (поперечные). Могут быть и комбинированные по форме разрывы. Кроме того, выделяют и особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»).
Классификация разрывов менисков по H. Shahriaree: I – продольный разрыв, II – горизонтальный разрыв, III – косой разрыв, IV – радиальный разрыв
Особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»)
Острые травматические разрывы, возникающие в молодом возрасте, идут вертикально в продольном или косом направлении; комбинированные и дегенеративные разрывы чаще возникают у пожилых людей. Вертикальные продольные разрывы, или разрывы в виде ручки лейки, бывают полные и неполные и обычно начинаются с заднего рога мениска. При длинных разрывах возможна значительная подвижность оторванной части, позволяющая ей смещаться в межмыщелковую ямку бедренной кости и блокировать коленный сустав. Это особенно характерно для разрывов медиального мениска, возможно, вследствие его меньшей подвижности, что увеличивает действующую на мениск силу сдвига. Косые разрывы обычно возникают на границе между средней и задней третью мениска. Чаще это небольшие разрывы, но их свободный край может попадать между суставными поверхностями и вызывать ощущение переката или щелчки. Комбинированные разрывы идут сразу в нескольких плоскостях, часто локализуются в заднем роге или около него и обычно возникают у пожилых людей с дегенеративными изменениями в менисках. Горизонтальные продольные разрывы нередко связаны с кистозным перерождением менисков. Эти разрывы обычно начинаются у внутреннего края мениска и направляются к месту соединения мениска с капсулой. Считается, что они возникают под действием силы сдвига и, когда связаны с кистозным перерождением мениска, образуются во внутреннем медиальном мениске и вызывают локальную припухлость (выбухание) по линии суставной щели.
Как лечить разрыв мениска коленного сустава?
Лечение разрывов менисков бывает консервативное (то есть безоперационное) и хирургическое (менискэктомия, т.е. удаление мениска, которая может быть полной или неполной (частичной)).
Особыми вариантами хирургического лечения разрывов менисков являются шов и трансплантация мениска, но эти методики не всегда возможны и порой дают не очень надежные результаты.
Консервативное (безоперационное) лечение разрывов менисков коленного сустава. Консервативное лечение обычно назначают при небольших разрывах заднего рога мениска или при небольших радиальных разрывах. Эти разрывы могут сопровождаться болью, но не приводят к ущемлению мениска между суставными поверхностями и не вызывают ни щелчков, ни ощущения переката. Такие разрывы обычно возникают в стабильных суставах.
Лечение состоит во временном снижении нагрузок. К сожалению, часто можно встретить ситуацию, когда в нашей стране по поводу разрыва мениска накладывают гипс, полностью исключающий движения в коленном суставе. Если в коленном суставе нет других повреждений (переломов, разрывов связок), а есть только разрыв мениска, то такое лечение в корне неправильно и его можно даже назвать калечащим. Дело в том, что крупные разрывы менисков все равно не срастутся, несмотря на гипс и полное обездвиживание коленного сустава. А мелкие разрывы менисков можно лечить более щадащими способами. Полное обездвиживание коленного сустава тяжелой гипсовой повязкой не только мучительно для человека (ведь невозможно нормально помытся, под гипсом могут возникнуть пролежни), но пагубно действует на сам коленный сустав. Дело в том, что полное обездвиживание может привести к контрактуре сустава, т.е. стойкому ограничению амплиитуды движений за счет того, что недвигающиеся хрящевые поверхности склеиваются, и, к сожалению, движения в колене после такого лечения не всегда удается восстановить. Вдвойне печально, когда лечение гипсовой повязкой применяется в тех случаях, когда разрыв достаточно большой, и после нескольких недель мучений в гипсе все равно приходится делать операцию. Поэтому так важно при травме коленного сустава сразу обратиться к специалисту, который хорошо знаком с лечением разрывов менисков и связок коленного сустава.
Если пациент занимается спортом, то при консервативном лечении нужно исключить ситуации, которые могут дополнительно травмировать сустав. Например, временно прекращают занатия такими видами спорта, где необходимы быстрые рывоки, особенно с поворотами и движения, при которых одна нога остается на месте, — они могут ухудшить состояние.
Кроме того, нужны упражнения, укрепляюшие четырехглавую мышцу бедра и заднюю группу мышц бедра. Дело в тоом, что сильные миышцы дополнительно стабилизируют коленный сустав, что снижает вероятность таких сдвигов бедренной и большеберцовой костей относительно друг друга, которые травмируют мениск.
Нередко консервативное лечение эффективнее у пожилых, так как у них причиной описанных симптомов чаще служит артроз, а не разрыв мениска. Небольшие (менее 10 мм) стабильные продольные разрывы, разрывы верхней или нижней поверхности, не проникающие на всю толщину мениска, а также небольшие (менее 3 мм) поперечные разрывы могут зажить самостоятельно либо вообще никак не проявляются.
В тех случаях, когда разрыв мениска сочетается с разрывом передней крестообразной связки, обычно сначала прибегают к консервативному лечению.
Хирургическое лечение разрывов менисков коленного сустава. Показаниями к артроскопической операции служат значительные размеры разрыва, вызывающие механические симптомы (боль, щелчки, блокады, ограничение движений), сохраняющийся выпот в суставе, а также случаи безуспешного консервативного лечения. Еще раз отметим, что сам факт существования возможности консервативного лечения не означает, что все разрывы менисков сначала следует лечить консервативно, а помто уже, если неудасться, то прибегать к «операции, как к крайней мере». Дело в том, что достаточно часто разрывы менисков имеют такой характер, что их надежнее и эффективнее сразу оперировать, а последовательное лечение («сначала консервативное, а потом, если не поможет, то операция») может значительно осложнить восстановление и ухудшить результаты. Поэтому мы еще раз подчеркнем, что при разрыве мениска, да и вообще при любой травме коленного сустава, важно обратиться к специалисту.
При разрывах менисков трение и блокада, называемые механическими или двигательными симптомами (поскольку они возникают при движении и исчезают или значительно ослабевают в покое), могут быть помехой как в посведневной жизни, так и при занятиях спортом. Если симптомы возникают в повседневной жизни, то врачу без особого труда удасться обнаружить признаки разрыва на осмотре. Как правило обнаруживается выпот в полости сустава (синовит) и болезненность в проекции суставной щели. Возможны также ограничение движений в суставе и боль при провокационных пробах. Наконец, на основании анамнеза, физикального и рентгенологического исследований необходимо исключить другие причины боли в коленном суставе. Если имеются эти симптомы, то это значит, что разрыв мениска значим и нужно рассмотреть вопрос операции.
Важно знать, что при разрывах мениска не нужно долго оттягивать операцию и терпеть боль. Как мы уже отмечали, болтающийся лоскут мениска разрушает соседний хрящ, покрывающий бедренную и большеберцовую кости. Хрящ из гладкого и упругого становится размягченным, рыхлым, а в запущенных случаях болтающийся лоскут разорванного мениска стирает хрящ полностью до кости. Такое повреждение хряща называют хондромаляцией, которая имеет четыре степени: при первой степени хрящ размягчен, при второй — хрящ начинает разволокняться, при третьей — имеется «вмятина» на хряще, а при четвертой степени хрящ полностью отсутствует.
Фотография, сделанная в ходе артроскопии коленного сустава. Этот пациент терпел боль почти год, после чего накоенец обратился за помощью к травматологам. За это время болтающийся лоскут разорванного мениска полностью стер хрящ до кости (хондромаляция четвертой степени)
Удаление мениска, или менискэктомия (артротомическая через большой разрез длинной 5-7 сантиметров), вначале считалась безобидным вмешательством и полное удаление мениска выполнялось очень часто. Однако отдаленные результаты оказались неутешительными. Выздоровление либо заметное улучшение отмечалось у 75% мужчин и менее чем у 50% женщин. Жалобы исчезли менее чем у 50% мужчин и менее чем у 10% женщин. У молодых людей результаты операции были хуже, чем у пожилых. Кроме того, у 75% прооперированных развивался артрит (против 6% в контрольной группе того же возраста). Часто артроз появлялся спустя 15 лет или более после операции. Дегенеративные изменения быстрее развивались после латеральной менискэктомии. Когда, наконец, стала ясна роль менисков, изменилась оперативная техника и были созданы новые инструменты, позволяющие восстанавливать целость менисков или удалять только их часть. С конца 1980-х годов артротомическое полное удаление мениска признано неэффективной и вредной операцией, которой на смену пришла возможность артроскопической операции, позволяющей сохранить неповрежденную часть мениска. К сожалению, в нашей стране ввиду организационных причин артроскпия далеко не везде доступна, поэтому до сих пор встречаются хирурги, предлагающие своим пациентам полностью удалить разорванный мениск.
В наше время мениск не удаляют полностью, поскольку выяснилась его важная роль в коленном суставе, а выполняют частичную (парциальную) менискэктомию. Это означает, что удаляют не весь мениск, а только отрорвавшуюся часть, которая и так перестала выполнять свою функцию. В чем принцип частичной менискэктомии, т.е. частичного удаления мениска? Понять ответ на этот вопрос вам поможет видеоролик и иллюстрация, которые мы приведем ниже.
Принцип частичной менискэктомии (т.е. неполного удаления мениска) состоит не только в том, чтобы удалить отроравашуюся и болтающуюся часть мениска, но и в том, чтобы сделать внутренний край мениска вновь ровным.
Принцип частичного удаления мениска. Показаны различные варианты разрывов мениска. Удаляют часть мениска с его внутренней стороны таким образом, чтобы не только убрать болтающийся лоскут разорванного мениска, но и восстановить ровный внутренний край мениска.
В современном мире операцию частичного удаления разорванного мениска выполняют артроскопически, т.е. через два маленьких прокола. В один из проколов вводят артроскоп, который транслирует изображение к видеокамере. По сути артроскоп представляет собой оптическую систему. По артроскопу внутрь сустава вводится физиологический раствор (вода), который раздувает сустав и позволяет его осмотреть изнутри. Через второй прокол в полость коленного сустава вводятся различные специальные инструменты, которыми удаляют поврежденные части менисков, «реставрируют» хрящ и выполняют прочие манипуляции.
Артроскопия коленного сустава. А — Пациент лежит на операционном столе, нога в специальном держателе. Сзади — сама артроскопическая стойка, которая состоит из источника ксенонового света (по световоду ксеноном освещают сустав), видеообработчика (к которому присоединяют видеокамеру), помпы (нагнетает в сустав воду), монитора, вайпера (устройство для абляции хряща, синовиальной оболочки сустава), шейвера (устройство, которое «бреет»). Б — в коленный сустав через два прокола по одному сантиметру введены артроскоп (слева) и рабочий инструмент (кусачки, справа). В — Внешний вид артроскопических кусачек, зажимов.
Артроскопия коленного сустава
Если в ходе артроскопии будет обнаружено повреждения хряща (хондромаляция), то врач может порекомендовать вам после операции ввести в коленный сустав специальные препараты (Интраджект, Ферматрон, Гиалуром и др). Подробнее о том, какие препараты можно вводить в коленный сустав, а какие нельзя, вы можете узнать на нашем сайте в отдельной статье.
Помимо менискэктомии существуют методики восстановления мениска. К ним относятся шов мениска и трансплантация мениска. Решить, когда целесообразнее удалить часть мениска, а когда лучше восстановить мениск, трудно. Надо учитывать множество факторов, влияющих на исход операции. В целом считается, что если мениск поврежден настолько обширно, что в ходе артроскопической операции придется удалять почти весь мениск, то необходимо решить вопрос о возможности восстановления мениска.
Шов мениска может быть выполнен в тех случаях, когда с момента разрыва прошло немного времени. Необходимым условием для успешного срастания мениска после его сшивания является достаточное кровоснабжение мениска, т.е. разрыd должен располагаться в красной зоне или, как минимум, на границе красной и белой зон. В противном случае, если выполнить сшивание мениска, который разовался в белой зоне, шов рано или поздно станет вновь несостоятельным, произойдет «повторный разрыв» и опять потребуется операция. Шов мениска может быть выполнен артроскопически.
Принцип артроскопического шва мениска «изнутри-наружу». Существуют еще методики «снаружи-внутрь» и стпелирования мениска
Фотография, сделанная при артроскопии. Этап шва мениска
Трансплантация мениска. Сейчас имеется возможность и трансплантации (пересадки) мениска. Трансплантация мениска возможна и может быть целесообразной в том случае, когда мениск коленного сустава значительно поврежден и полностью перестает выполнять свои функции. К противопоказаниям относятся выраженные дегенеративные изменения суставного хряща, нестабильность коленного сустава и искривление ноги.
Для трансплантации используют и замороженные (донорские или трупные), и облученные мениски. По имеющимся сообщениям, наилучших результатов следует ожидать от использования донорских (свежезамороженных) менисков. Существуют и искусственные эндопротезы менисков.
Однако операции по трансплантации и эндопротезированию мениска сопряжены с целом рядом организационных, этических, практических и научных трудностей и убедительной доказательной базы этот метод не имеет. Более того, среди ученых, хирургов до сих пор нет единого мнения целесообразности
В целом стоит отметить, что трансплантация и эндопротезирование мениска выполняются крайне редко.
Вопросы, которые стоит обсудить с врачом
1. Есть ли у меня разрыв мениска?
2. Какой у меня разрыв мениска? Дегенеративный или травматический?
3. Каковы размеры разрыва мениска и где расположен разрыв?
4. Есть ли еще какие-нибудь повреждения, помимо разрыва мениска (цела ли передняя крестообразная связка, боковые связки, нет ли переломов и т.д.)?
5. Имеется ли повреждение хряща, покрывающего бедренную и большеберцовую кости?
6. Значимый ли у меня разрыв мениска? Нужно ли выполнять МРТ?
7. Можно ли лечить мой разрыв мениска без операции или стоит выполнить артроскпию?
8. Какова вероятность повреждения хряща и развития артроза, если я повременю с операцией?
9. Какова вероятность повреждения хряща и развития артроза, если я пойду на артроскопическую операцию?
10. Если артроскопия дает большие шансы на успех, чем безоперационный метод, и я соглашаюсь на операцию, то долго будет длится восстановление?
При написании статьи использовались материалы:
Aglietti Р et al: Arthroscopic meniscectomy for discoid lateral meniscus in children and adolescents: 10-year follow-up. Am J Knee Surg 1999; 12:83.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J OrthopRes 2000; 18:109.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J Orthop Res 2000;18:109.
Anderson К et al: Chondral injury following meniscal repair with a biodegradable implant. Arthroscopy 2000;16:749.
Anderson-Molina H et al: Arthroscopic partial and total meniscectomy: long-term follow-up study with matched controls. Arthroscopy 2002; 18:183.
Barber FA, Herbert MA: Load to failure testing of new meniscal repair devices. Arthroscopy 2004;20( 1 ):45.
Borden P et al: Biomechanical comparison of the FasT-Fix meniscal repair suture system with vertical mattress and meniscal arrows. Am J Sports Med 2003:31(3):374.
Chatain F et al: A comparative study of medial versus lateral arthroscopic partial meniscectomy on stable knees: 10 year minimum follow-up. Arthroscopy 2003;19(8):842.
Chatain F et al: The natural history of the knee following arthroscopic medial meniscectomy. Knee Surg, Sports Trauma, Arthrosc 2001 ;9( 1): 15.
Elkousy Н, Higgins LD: Zone-specific inside-out meniscal repair: technical limitations of repair of posterior horns of medial and lateral menisci. Am J Orthop 2005;34:29.
Eren ОТ: The accuracy of joint line tenderness by physical examination in the diagnosis of meniscal tears. Arthroscopy 2003;19(8):850.
Fu FH et al (editors): Knee Surgery. Williams & Wilkins, 1998.
Fukushima К et al: Meniscus allograft transplantation using posterior peripheral suture technique: a preliminary follow-up study. J Orthop Sci 2004;9(3):235.
Garrick JG (editor): Orthopaedic Knowledge Update: Sports Medicine 3. American Academy of Orthopaedic Surgeons, 2004.
Greis PE et al: Meniscal injury: I. Basic science and evaluation. J Am Acad Orthop Surg 2002; 10:168.
Greis PEet al: Meniscal injury: II. Management. J Am Acad Orthop Surg 2002; 10:177.
Klimkiewicz J, Shaffer B: Meniscal surgery 2002 update. Arthroscopy 2002;18(suppl 2): 14.
Kocabey Y et al: The value of clinical examination versus MRI in the diagnosis of meniscal tears and anterior cruciate ligament rupture. Arthroscopy 2004;20:696.
Medvecky MJ, Noyes FR: Surgical approaches to the posteromedial and posterolateral aspects of the knee. J Am Acad Orthop Surg 2005; 13:121.
Miller MD et al: All-inside meniscal repair devices. Am J Sports Med 2004;32(4):858.
Miller MD et al: Pitfall associated with FasT-Fix meniscal repair. Arthroscopy 2002; 18(8):939.
Muellner Т et al: Open meniscal repair. Am J Sports Med 1999;27:16.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscal tears extending into the avascular zone in patients younger than twenty years of age. Am J Sports Med 2002;30(4):589.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscus tears extending into the avascular zone with or without anterior cruciate ligament reconstruction in patients 40 years of age and older. Arthroscopy 2000; 16:822.
Petsche T et al: Arthroscopic meniscus repair with bio-absorbable arrows. Arthroscopy 2002; 18:246.
Rath E et al: Meniscal allograft transplantation: two to eight-year results. Am J Sports Med 2001 ;29:410.
Rijk PC: Meniscal allograft transplantation—part I: background, results, graft selection and preservation, and surgical considerations. Arthroscopy 2004; 20(7):728.
Rodeo SA: Arthroscopic meniscal repair with use of the outside-in technique. J Bone Joint Surg A 2000; 82:127.
Sgaglione NA et al: Current concepts in meniscus surgery: resection to replacement. Arthroscopy 2003; 19(10; suppl 1):161.
Shaffer В et al: Preoperative sizing of meniscal allografts in meniscus transplantation. Am J Sport Med 2000;28:524.
Spindler KP et al: Prospective comparison of arthroscopic medial meniscal repair technique: inside-out versus entirely arthroscopic arrows. Am J Sports Med 2003;31:929.
Yiannakopoulos CK et al: A simplified arthroscopic outside-in meniscus repair technique. Arthroscopy 2004;20:183.
Zantop T et al: Initial fixation strength of flexible all-inside meniscus suture anchors in comparison to conventional suture technique and rigid anchors: biomechanical evaluation of new meniscus refixation systems. Am J Sports Med 2004;32(4):863.