Врач онколог, маммолог, хирург Алексей Галкин. Стаж 18+ лет. Принимает в Университетской клинике. Стоимость приема от 2000 руб.
Золотой стандарт для определения HER2 не установлен. Согласно ASCO/CAPs примерно 20% тестов HER2 могут быть неточными. К ним относятся преаналитические, аналитические и постаналитические переменные.
Причины неточностей анализа статуса HER2/neu
К таким преаналитическим переменным, которые влияют на производительность ИГХ или FISH относятся:
- время, необходимое для фиксации образца ткани;
- продолжительность его нахождения в растворе фиксатора;
- последующая обработка.
Такие переменные считаются менее значимыми при использовании методов гибридизации ISH, основанных на амплификации генов, и более значимыми для ИГХ, поскольку ДНК более стабильна, чем белок.
Время до фиксации, то есть время между биопсией или резекцией и помещением образца в фиксатор, должно быть как можно короче. Длительность фиксации оказывает большое влияние на результаты и является основным источником изменчивости. Для ИГХ предложен минимальный период фиксации 6-8 ч, руководящие принципы ASCO/CAP рекомендуют, чтобы фиксация не превышала 48 ч.
ИГХ обнаруживает сверхэкспрессию HER2 на уровне белка и зависит от условий проведения процедур тестирования. К ним относятся в дополнение к трем вышеперечисленным: денатурация, нагревание, извлечение антигена, используемая процедура окрашивания и интерпретация окрашивания. Несмотря на то, что существуют методы извлечения антигена, они могут привести к ложноположительным результатам иммуногистохимии.
Для определенного анализа нужно выбирать свой способ фиксации тканей.
Некоторые фиксаторы, химические вещества или тепло, могут помешать анализу FISH. Однако всегда применяется внутренний контроль для того, чтобы отличить отрицательный результат от неинформативного.
А например, иммуногистохимия способна ошибочно классифицировать опухоли на основе фиксированных формалином и внедренных в парафин образцов. А если использовать замороженный образец ткани того же пациента, то можно получить более точный результат. Фиксация формалином и парафиновое встраивание приводят к появлению множества артефактов, которые сбивают результаты анализа с толку. Очень трудно понять, получается действительно достоверный результат или ошибочный. Так утверждают многие специалисты. Результаты теста ИГХ наиболее надежны для свежих или замороженных образцов тканей. ИГХ является ненадежным способом тестирования тканей, которые сохраняются в воске или других химических веществах.
Тестирование FISH является предпочтительным способом оценки сохраненных образцов тканей.
- Аналитические факторы – аппаратура и квалификация специалиста также играют роль, и оказывают влияние на достоверность анализа HER2. Чтобы избежать ошибок, необходима регулярная калибровка микроскопов, использование стандартизированных лабораторных процедур, постоянное профессиональное развитие и специализированные программы обучения персонала.
- Постаналитические факторы связаны с интерпретацией результатов анализа, анализом изображений, отчетностью и постоянным обеспечением качества. Интерпретация ИГХ обычно выполняется вручную, включается субъективный фактор и результаты могут варьироваться в зависимости от опыта и бдительности наблюдателя. Например, при анализе ИГХ можно опросить двух патологоанатомов, смотрящих на один и тот же слайд, и один может назвать это 2+ положительное окрашивание, а другой может назвать это 3+ положительное окрашивание.
Оценка с помощью FISH и более новых методов тестирования HER2 CISH, SISH или DDISH, автоматизирована, поэтому является более объективным и количественным, чем с помощью иммуногистохимии. Например, интерпретация теста Fish HER2 – это гораздо более объективный процесс. С помощью анализа FISH патологоанатом подсчитывает фактические копии генов HER2, которые появляются в виде красного “сигнала” в окрашенном в синий цвет ядре раковой клетки, видимом через микроскоп.
Выделяют еще три основных фактора, которые могут привести к неправильному результату:
- Второй анализ на новом срезе фиксированной формалином, залитой парафином ткани, которая поступает из другой части опухоли, может дать другой результат. Хотя такие опухоли встречаются нечасто, но они могут быть HER2-положительными в одних местах и HER2-отрицательными в других.
- Иногда вся хромосома, на которой расположен ген HER2 (наряду с тысячами других генов), амплифицируется в опухолевой ткани. Это называется полисомией хромосомы 17, и ее можно неверно истолковать как амплификацию гена HER2.
- Техническая ошибка в анализе ИГХ (например, если дозатор, который выпускает каплю окрашивающего реагента на предметное стекло, не открывается) может быть обнаружена только путем включения контрольного образца ткани, а он, как известно, набирает 3+ на том же предметном стекле, что и тестируемая ткань. Если такой контрольный образец не используется, отсутствие окрашивания может быть неверно истолковано как отрицательный результат теста. Анализы FISH, в отличие от ИГХ, имеют встроенный контроль для предотвращения ложных отрицательных результатов.
Независимо от того, какой выбран метод определения HER2/neu статуса (иммуногистохимический или с помощью гибридизации FISH, CISH, SISH или DDISH), необходимо, чтобы он был проведен с соблюдением всех требований. Если получен двусмысленный результат, требуется проведение повторного анализа другим методом. Только так можно получить достоверные сведения о статусе HER2. И только таким образом определить возможность проведения таргетной терапии, которая значительно повышает выживаемость пациентов с раком молочной железы.
Продолжение статьи
- Часть 1. Статус HER2 при диагностике опухолей молочных желез. Характеристика. Часть 1.
- Часть 2. Статус HER2 при диагностике опухолей молочных желез. Иммуногистохимическое тестирование. Тесты ISH.
- Часть 3. Ошибки при определении статуса HER2.
Раздел — обзоры, лекции
Рак молочной железы: диагностические сложности и ошибки
Меских Е.В., Оксанчук Е.А., Солодкий В.А.
ФГБУ «Российский научный центр Рентгенорадиологии» Минздрава России, Москва 117997, ул. Профсоюзная, 86 Сведения об авторах
Меских Елена Валерьевна — д.м.н., профессор, заведующая научно-исследовательским отделом профилактики, комплексной (включая лучевую) диагностики и лечения заболеваний молочной железы (Федеральный маммологический центр) ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России
Оксанчук Елена Александровна — к.м.н., научный сотрудник научно-исследовательского отдела профилактики, комплексной (включая лучевую) диагностики и лечения заболеваний молочной железы (Федеральный маммологический центр) ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России
Солодкий Владимир Алексеевич — академик РАН, профессор, директор ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России Контактное лицо
Меских Елена Валерьевна, e-mail: meskihelena@rambler.ru Резюме
Диагностика заболеваний молочных желез требует внимания, навыков и опыта. Необходима и значима комплексная оценка анамнеза, факторов риска, возраста, данных физикального и инструментального обследования. В статье описаны основные диагностические сложности и ошибки диагностики рака молочной железы, в том числе, его редких форм.
Ключевые слова: молочная железа, диагностика, метод исследования, маммография, ультразвуковое исследование, рак молочной железы
Breast cancer: diagnostic problems and errors
Meskikh E.V., Oksаnchuk E.A., Solodkiy V.A.
Federal State Budgetary Institution «Russian Scientific Center of Roentgenoradiology» of the Ministry of Healthcare of the Russian Federation (RSCRR), Moscow 117997, Profsoyuznaya, 86 Authors
Meskikh E.V. — MD, Professor, Head of the Department of Prevention, Comprehensive (Including Radiotherapy) Diagnosis and Treatment of Breast Cancer of the Federal Mammological Center of the FSBI «Russian Scientific Center of Roentgenoradiology» of the Ministry of Healthcare of the Russian Federation
Oksanchuk E.A. — PhD, researcher of the Department of Prevention, Comprehensive (Including Radiotherapy) Diagnosis and Treatment of Breast Cancer of the Federal Mammological Center of the FSBI «Russian Scientific Center of Roentgenoradiology» of the Ministry of Healthcare of the Russian Federation
Solodkiy V.A. — Academician of the Russian Academy of Sciences, Professor, Director of the FSBI «Russian Scientific Center of Roentgenoradiology» of the Ministry of Healthcare of the Russian Federation
Summary
Diagnosis of breast diseases requires attention, skills and experience. A comprehensive assessment of anamnesis, risk factors, age, and physical and instrumental examination data is necessary and significant. The article describes main diagnostic difficulties and errors in the diagnosis of breast cancer, including its rare forms.
Keywords: breast, diagnostics, research method, mammography, ultrasound, breast cancer
Введение
Рак молочной железы (РМЖ) — одно из наиболее распространенных злокачественных заболеваний в мире. По данным мировой базы GLOBOCAN в 2018 г. было диагностировано более двух миллионов новых случаев РМЖ, что составило 24,2% от всех онкологических заболеваний среди женщин. И, несмотря на все успехи в ранней диагностике и лечении, в 2018 г. в мире от РМЖ погибло 627 тысяч женщин (15% смертности от злокачественных новообразований) [1, 3, 5].
Известно, что РМЖ не имеет первичной профилактики, в связи с чем важным является выявление его на ранних стадиях. На диаграмме представлено распределение пятилетней общей выживаемости в зависимости от стадии заболевания (Рис. 1).
I ст II ст III ст IV CT
Рис. 1. 5-летняя общая выживаемость в зависимости от стадии РМЖ.
Тем не менее, в России примерно треть случаев РМЖ продолжает диагностироваться на поздних III — IV стадиях [2]. В чем же причина?
Основная часть
Основным методом исследования молочных желез является маммография. Это единственный метод исследования молочных желез, для которого доказано, что регулярное его выполнение снижает смертность от РМЖ на 30 — 40%. Однако для этого метода характерен и высокий уровень ложноположительных и ложноотрицательных заключений [3]. Рентгенологи до сих пор пропускают от 10 до 30% случаев рака, в то время как 80% повторных вызовов, связанных с обнаружением патологических изменений при повторном чтении снимков являются нормальными, а 40% выполняемых биопсий проводится при доброкачественных образованиях [4, 6].
Конечно, важным является внимание врача, его квалификация и опыт. С целью снижения числа ложных заключений в последнее время при скрининговых исследованиях пользуются методом двойной визуализации, когда заключение по снимкам делают два врача независимо друг от друга [7].
Тем не менее, независимо от врачебного опыта, при маммографии особую проблему продолжает составлять выявление непальпируемых образований на плотном фоне молочных желез [8].
Плотность тканей молочных желез обусловлена степенью развития фиброгландулярной ткани, которой больше в молодом возрасте, что обусловлено циклическим воздействием гормонов на молочные железы. Эстрогены увеличивают клеточную пролиферацию, прогестероны усиливают этот эффект, увеличивая объем железы за счет задержки в ней жидкости. Со снижением уровней эстрогена и прогестерона после менопаузы циклический пролиферативный процесс заканчивается, железистая ткань подвергается инволютивным изменениям и замещается жировой тканью [9, 11].
Это подтверждается исследованиями ^ J.M. с соавторами и Sprague B.L. с соавторами, показавшими, что у 50 — 60% женщин в возрасте 40 — 44 лет на маммограммах
выявляется высокая плотность молочных желез. Этот показатель снижается с возрастом, доходя до 20% в возрасте 70 — 74 лет [9].
Ранние формы РМЖ могут скрываться в большом количестве фиброгландулярной ткани, особенно при низкой плотности узла или при злокачественном процессе, проявляющемся в виде перестройки структуры железы. Доказательством маскирующего эффекта является большое количество так называемых «интервальных раков», когда опухоль выявляется в интервале между плановыми обследованиями, то есть не распознаётся в начале своего развития по причине малых размеров или из-за того, что ткань опухоли по своему строению схожа с тканью железы [10, 14] (Рис. 2).
А Б
Рис. 2. «Межинтервальный» рак. А — цифровая рентгеновская маммография, (латеромедиальная проекция), 2015 г. На фоне жировой инволюции на границе верхних квадрантов неотчетливо определяется участок локального фиброза — BIRADS 2. Б -цифровая рентгеновская маммография (латеромедиальная проекция), 2016 г. На фоне жировой инволюции на границе верхних квадарнтов определяется узловое образование с неровными нечеткими контурами — BIRADS 5.
В ряде исследований была доказана необходимость назначения меньшего интервала между скрининговыми исследованиями или использование дополнительных методов
обследования у женщин с высокой плотностью тканей молочных желез. В частности, в Соединенных Штатах Америки женщинам с высокой плотностью тканей присылается уведомление о необходимости более частого скрининга [6, 10].
Вторым по распространенности методом исследования молочных желез для женщин моложе 35 лет является ультразвуковая диагностика. В сочетании с маммографией, УЗИ позволяет повысить чувствительность и точность выявляемых изменений при маммографии. Тем не менее, УЗИ заболеваний молочных желез имеет некоторые особенности: высокая операторозависимость и отсутствие возможности консультации вне момента обследования [12, 13]. Кроме того, существует ряд злокачественных новообразований, которые не могут быть выявлены различными методами визуализации, даже при наличии регионарных и/или отдаленных метастазов. Они, как правило, имеют признаки доброкачественного образования, особенно при малых размерах [15].
Наиболее часто встречается протоковый рак молочной железы (70 — 80% случаев). Данная форма заболевания зачастую имеет классическую рентгенологическую (узел с лучистыми контурами или скопление плеоморфных микрокальцинатов) и ультразвуковую (гипоэхогенное образование неправильной формы с нечеткими очертаниями или участок сниженной эхогенности с нечеткими контурами и выраженной васкуляризацией при ЦДК) картину [14] (Рис. 3). Вторым по распространённости является дольковый рак, составляющий 5 — 15% случаев РМЖ. Гистологическое строение опухоли характеризуется меньшей плотностью и отсутствием десмопластических стромальных реакций, что делает ее трудным для обнаружения при физикальном обследовании и по данным маммографии (чувствительность метода 57 — 79%). Инвазивный лобулярный рак в 30% случаев не определяется на маммограммах и определяется при УЗИ или МРТ [15]. Тем не менее, данная форма РМЖ при визуализации имеет черты злокачественности в виде тяжистых перестроек, кальцинатов, нечетких контуров, наличия патологического кровотока.
В то же время, существует группа опухолей молочных желез, обладающих всеми признаками доброкачественного образования. Это так называемые «редкие» виды РМЖ, к которым относятся более десятка различных форм карциномы. Наиболее часто встречающиеся среди них: папиллярный, медуллярный, слизистый и метапластический рак [17]. Частота встречаемости редких форм рака колеблется от 4% до 25% по данным разных авторов. В связи с крайне редкой встречаемостью практически не существует крупных исследований, позволяющих определить алгоритмы диагностики и лечения этих форм, а большинство сведений получены из разборов отдельных случаев или маленькой выборки пациентов [18].
В РНЦРР был проведен ретроспективный анализ 1272 историй болезней пациентов с диагнозом РМЖ за последние 20 лет. Исследование показало, что доля редких форм (тубулярный, папиллярный, медуллярный, криброзный, слизистый и метапластический типы) составила 9,8% (125 случаев). Наиболее распространенными формами были тубулярный и криброзный варианты РМЖ, которые своей сути являются разновидностью протокового рака и имеют схожие рентгенологические характеристики (2,5% и 2,4% всех наблюдаемых случаев, соответственно). Слизистый, папиллярный и медуллярный раки встречались реже (18,4%, 14,4% и 12% редких форм и 1,8%, 1,4% и 0,9% от общего числа наблюдений, соответственно). Из 1272 исследуемых случаев, метапластический рак встречался в 4 гистологических заключениях (0,31%). Папиллярный РМЖ был выявлен в 12% наблюдений всех редких форм и составил 0,5 — 2% случаев инвазивного рака [16, 20].
Ни маммография, ни УЗИ не были точными диагностическими методами исследования. По данным УЗИ образование могло иметь признаки доброкачественного в виде гипоэхогенного образования с четкими ровными контурами, или кистозного образования, хотя о наличии рака в последнем случае может говорить при наличии пристеночного солидного компонента на широком основании, акустической тени,
нечеткости контуров и наличия микрокальцинатов. Дифференциальная диагностика проводилась с внутрипротоковой папилломой. Чувствительность маммографии и УЗИ составила 69% и 56%, специфичность — 25% и 90%, соответственно [19]. Комплексное использование диагностических методов, таких как маммография и УЗИ позволяло улучшить диагностику, однако окончательным методом в постановке диагноза было выполнение ^ге-биопсии с последующим гистологическим исследованием [21, 24] (Рис. 4).
А Б
Рис. 4. Папиллярный рак молочной железы. А — цифровая маммография в косой проекции, ACR 4, узловых образований не определяется; Б — на сонограмме визуализируется гипоэхогенное образование с ровными четкими контурами, неоднородной структуры за счет наличия пристеночного компонента — BIRADS 4.
Слизистый рак молочной железы (муцинозный, желатинозный или коллоидный)
составляет около 2% всех инвазивных форм РМЖ [20]. Опухоль, как правило, больших
размеров (более 2,5 — 3 см в диаметре), встречаются регионарные метастазы. На
маммограммах опухолевый узел, как правило, имеет четкие ровные контуры, округлую
форму, а при УЗИ визуализируется как изоэхогенное или гипоэхогенное образование,
которое можно ошибочно принять за «фиброаденому или кисту с густым содержимым».
Пациентка может длительное время наблюдаться с диагнозом «фиброаденома». На мысль о
злокачественном процессе может натолкнуть большой размер образования, а также наличие
186
расплывчатых, нечетких контуров при маммографии. Окончательное установление диагноза возможно лишь по результатам биопсии под УЗ или рентгенологическим контролем с последующим гистологическим исследованием [22, 23, 25, 26] (Рис. 5).
Рис. 5. Слизистый рак молочной железы. Цифровая рентгеновская маммография, латеромедиальная проекция, ACR 1, в центральном секторе определяется узел округлой формы с четкими ровными контурами, неоднородной структуры — BIRADS 3.
Медуллярный рак молочной железы составляет 2 — 5% от всех инвазивных опухолей молочных желез и, хотя морфологически имеет черты агрессивной опухоли, прогноз часто более благоприятный, чем при инвазивном протоковом раке. Как правило, опухоль хорошо отграничена от окружающих тканей и на маммограммах выглядит как образование округлой или овальной формы с четкими контурами, однородной или неоднородной структуры. По данным УЗИ узел визуализируется как гипоэхогенное образование округлой формы с четкими ровными контурами, похожее на фиброаденому, которое с большой вероятностью может быть отнесено к категории BIRADS 2 — 3, пациентка при этом может наблюдаться [27- 29] (Рис. 6).
V
^^^^ V
Рис. 6. Медуллярный рак молочной железы. А — цифровая рентгеновская маммография, латеро-медиальная проекция. ACR 1, в верхне-наружном квадранте наблюдается узловое образование с ровными четкими контурами, однородной структуры — BIRADS 3.
Метапластический рак молочной железы представляет собой крайне редкую (составляет около 2% всех инвазивных форм РМЖ) и очень агрессивную форму РМЖ. В классификации ВОЗ метапластический рак представлен двумя подтипами: эпителиальным и смешанным. Данная форма карциномы не имеет характерных диагностических признаков. Обычно это быстро растущее образование, представленное на маммограммах, как правило, в виде опухолевого узла с четкими контурами. При ультразвуковом исследовании регистрируется как гипоэхогенное образование округлой или дольчатой формы с четкими, ровными контурами. Иногда при УЗИ можно увидеть сочетание солидного и кистозного компонентов, что при патологическом исследовании соответствует некрозу и клеточной дегенерации [30 -32] (Рис. 7) .
t
tilg 1Щ
Рис. 7. Метапластический рак молочной железы. Цифровая рентгеновская маммография, латеро-медиальная и кранио-каудальная проекции, в нижне-внутреннем квадранте визуализируется образование овальной формы с четкими контурами, 5 см в диаметре -BIRADS 3.
Таким образом, диагностика заболеваний молочных желез требует внимания, навыков и опыта. Необходима и значима комплексная оценка: анамнеза, факторов риска, возраста, данных физикального и инструментального обследования, чтобы с большей вероятностью исключить ложноположительные и ложноотрицательное результаты. Это важно, так как первые являются большой травмой для пациентки и ведут к назначению ненужных дополнительных исследований и биопсии, а вторые могут привести к позднему выявлению злокачественного процесса, ухудшения прогноза для жизни больной и увеличения затрат на ее лечение. Список литературы
1. База данных GLOBOCAN [электронный ресурс]. URL: http://gco.iarc.fr/ (дата обращения 08.08.2019).
2. Каприн А.Д., Старинский В.В., Петрова Г.В. Состояние онкологической помощи России в 2017 году. Москва. 2018.
3. Broeders M., Moss S., Nystrom L., et al. The impact of mammographic screening on breast cancer mortality in Europe: a review of observational studies. J Med Screen. 2012. V. 19 Suppl 1. P. 14-25.
4. Kevin C.O., Fontham E.T.H., Etzioni R., et al. Breast cancer screening for women at average risk: 2015 guideline update from the American Cancer Society. JAMA. 2015. V. 314. No. 15. P. 1599-1614.
5. Giess S.S., Frost E.P., BirdwellR.L. Difficulties and errors in diagnosis of breast neoplasms. Semin Ultrasound CT MR. 2012. V. 33. No. 4. P. 288-299.
6. Palazzetti V., Guidi F., Ottaviani L., et al. Analysis of mammographic diagnostic errors in breast clinic. Radiol Med. 2016. V. 121. No. 11. P. 828-833.
7. EkpoE.U., AlakhrasM., Brennan P. Errors in Mammography Cannot be Solved Through Technology Alone. Asian Pac J Cancer Prev. 2018. V. 19. No. 2. P. 291-301.
8. Ho J.M., Jafferjee N., Covarrubias G.M., et al. Dense breasts: a review of reporting legislation and available supplemental screening options. AJR Am J Roentgenol. 2014. V. 203. No. 2. P. 449-456.
9. Sprague B.L., Gangnon R.E., Burt V., et al. Prevalence of mammographically dense breasts in the United States. J Natl Cancer Inst. 2014. V. 106. No. 10. P. 1-6.
10. Georgen S.K., Evans J., Cohen G.P., MacMillan J. H. Characteristics of breast carcinomas missed by screening radiologists. Radiology. 1997. V. 204. No. 1. P. 131-135.
11. McCormack V.A., dos Santos Silva I. Breast density and parenchymal patterns as markers of breast cancer risk: a meta-analysis. Cancer Epidemiol Biomarkers Prev. 2006. V. 15. No. 6. P.1159-1169.
12. Berg W.A., Blume J.D., Cormack J.B., et al. Combined screening with ultrasound and mammography vs mammography alone in women at elevated risk of breast cancer. 2008. V. 299. No. 18. P. 2151-2163.
13. Devolli-DishaE., Manxhuka-^rliu S., YmeriH., Kutllovci A. Comparative accuracy of mammography and ultrasound in women with breast symptoms according to age and breast density. Bosn J Basic Med Sci. 2009. V. 9. No. 2. P. 131-136.
14. Malhotra G.K., Zhao X., BandH., Band V. Histological, molecular and functional subtypes of breast cancers. Cancer Biol Ther. 2010. V. 10. No.10. P. 955-960.
15. SilversteinM.J., LewinskyB.S., Waisman J.R., etal. Infiltrative lobular carcinoma. Is it different from infiltrating duct carcinoma? Cancer. 1994. V. 73. No. 6. P. 1673-1677.
16. Johnson К., Sarma D., HwangE.S. Lobular breast cancer series: imaging. Breast Cancer Res. 2015. V. 17. No. 1. Article ID 94.
17. Мартынова Г.В. Редкие формы рака молочной железы. Лечение и прогноз. Дис. канд. мед. наук. М., 2009.
18. Li CI., Uribe D.J., Daling J.R. Clinical characteristics of different histologic types of breast cancer. Br J Cancer. 2005. V. 93. No. 9. P. 1046-1052.
19. Dabbs D.J. Special Types of Breast Carcinoma. Breast Pathology. 1st Edition. 2012. 816 p. Imprint: Saunders, eBook ISBN: 9780323245982, eBook ISBN: 9781455737567.
20. Kum Pal S.K., Lau S.K., Kruper L., et al. Papillary carcinoma of the breast: an overview. Breast Cancer Res Treat. 2010. V. 122. No. 3. P. 637-645.
21. Lam W.W., Chu W.C., Tang A.P., et al. Role of radiologic features in the management of papillary lesions of the breast. AJR Am J Roentgenol. 2006. V. 186. No. 5. P. 1322-1327.
22. Di Saverio S., Gutierrez J., Avisar E. A retrospective review with long term follow up of 11,400 cases of pure mucinous breast carcinoma. Breast Cancer Res Treat. 2008. V. 111. No. 3. P. 541-547.
23. Goodman D.N., Boutross-Tadross O., Jong R.A. Mammographic features of pure mucinous carcinoma of the breast with pathological correlation. Can Assoc Radiol J. 1995. V. 46. No. 4. P. 296-301.
24. Gunhan-Bilgen I., Oktay A. Mammographic features of local recurrence after conservative surgery and radiation therapy: comparison with that of the primary tumor. Acta Radiol. 2007. V. 48. No. 4. P. 390-397.
25. Lam W.W.M., Chu W.C., Tse G.M., Ma T.K. Sonographic appearance of mucinous carcinoma of the breast. AJR Am J Roentgenol. 2004. V. 182. No. 4. P. 1069-1074.
26. Aparicio I., Martinez A., Hernandez G., et al. Squamous cell carcinoma of the breast. Eur J Obstet Gynecol Reprod Biol. 2008. V. 137. No. 2. P. 222-226.
27. Marginean F., Rakha E.A., Ho B.C., et al. Histological features of medullary carcinoma and prognosis in triple-negative basal-like carcinomas of the breast. Mod Pathol. 2010. V. 23. No. 10. P. 1357-1363.
28. Huober J., Gelber S., Goldhirsch A., et al. Prognosis of medullary breast cancer: analysis of 13 International Breast Cancer Study Group (IBCSG) trials. Ann Oncol. 2012. V. 23. No. 11. P. 2843-2851.
29. AbdulRashidS., Rahmat K., Jayaprasagam K. Medullary carcinoma of the breast: role of contrast-enhanced MRI in diagnosis of multiple breast lesions. Biomed Imaging Interv J. 2009. V. 5. No. 4. P. e27.
30. Pezzi C.M., Patel-Parekh L., Cole K., et al. Characteristics and treatment of metaplastic breast cancer: analysis of 892 cases from the National Cancer Data Base. Ann Surg Oncol. 2007. V. 14. No. 1. P. 166-173.
31. Yi-Chen Lai., Chih-Yi Hsu., Yi-Hong Chou., et al. Sonographic presentations of metaplastic breast cancers. J Chin Med Assoc. 2012. V. 75. No. 11. P. 589-594.
32. Gunhan-Bilgen I., Memi§ A., Ustun E.E., et al. Metaplastic carcinoma of the breast: clinical, mammographic, and sonographic findings with histopathologic correlation. AJR Am J Roentgenol. 2002. V. 178. No. 6. P. 1421-1425.
Гистология
Анализ гистологии
Материал для гистологического исследования при любых опухолях молочной железы получают при БИОПСИИ или при ОПЕРАЦИИ.
Гистологическое исследование
Всё что удаляется у пациентов — фиброаденома, киста, папиллома, опухоль, ФАМ или рак — подлежит рассмотрению под микроскопом. Также исследуются и образцы ткани, полученные при биопсии. Всё это в народе называют гистология.
Гистология сколько
Сколько ждать результат анализа гистологического исследования после биопсии или операции регламентировано Министерским Приказом №179н «О правилах проведения паталого-анатомических исследований» — от 24 марта 2016 года МЗ РФ. Сроки указаны в 24 пункте этого приказа.
Сколько делается гистология
От момента приемки материала в лабораторию сроки гистологического исследования обязаны быть:
- для интраоперационного биопсийного или срочного операционного материала молочной железы — не более 20 минут на один образец;
- для биопсийного или операционного материала, не требующего дополнительных окрасок (например, рак или не рак молочной железы) — не более 4 рабочих дней;
- для биопсийного или операционного материала, требующего проведения дополнительных иммуногистохимических методов исследования с применением до 5 маркеров (ER, PR, Her2, Ki67) — не более 7 рабочих дней.
Сколько ждать гистологию
Платно полный ответ гистолога в СПб может быть сделан за 2-3 дня от дня биопсии или операции.
Результат биопсии
Результат биопсии представляет собой заключение цитолога (после цитологического анализа, полученного при тонкоигольной аспирационной биопсии) или морфолога (после трепанобиопсии или ВАБ). В заключении должен быть недвусмысленно описан и назван тот процесс, который предполагает наличие увиденных под микроскопом клеток.
Неопытный специалист избегает точных формулировок, и мы с такими не сотрудничаем.
Цитология молочной железы
Цитологический анализ — это когда под микроскопом исследуют не фрагменты ткани, а отдельные клетки. Для цитологического исследования материал получают во время тонкоигольной пункционной биопсии, при соскобе, взятии мазков-отпечатков и при исследовании выделений из соска.
Цитология груди
Цитологический анализ — менее точный, чем гистологический, поэтому (особенно с учётом единиц оставшихся грамотных специалистов) — он пригоден для явно доброкачественных процессов: при биопсии кисты, фиброаденомы, папилломы протока.
Атипичные клетки
Обнаружение при цитологическом исследовании атипичных клеток — тревожный признак. Как минимум необходимо выполнить трепанобиопсию для гистологического исследования, а лучше — удаление подозрительного фрагмента. Атипичные клетки могут быть и при раке молочной железы, и на начальном этапе его возникновения (ещё не рак, но процесс идёт).
Онкоцитология
Когда под микроскопом оценивают не фрагмент ткани, а отдельные опухолевые клетки, взятые при пункции или соскобе, мазке-отпечатке или анализ выделений из соска — в них ищут раковые клетки. Это и есть анализ на онкоцитологию.
Он менее информативен, чем гистологический анализ, для которого уже необходим фрагмент ткани — который получают при трепанобиопсии, ВАБ, инцизионной или эксцизионной биопсии или при операции.
Существует ещё жидкостная онкоцитология — она позволяет после тонкоигольной биопсии сделать даже ИГХ опухоли. Но в связи с тем, что это дороже ИГХ после трепанобиопсии и требует специально подготовленных специалистов — в России широкого распространения методика не получила.
Атипическая гиперплазия
Атипическая гиперплазия — не рак, но вероятность его возникновения (при её обнаружении в молочной железе) увеличивает риски в 4 раза. Обнаружение атипической гиперплазии требует удаления данного фрагмента ткани молочной железы в плановом порядке (без суеты и спешки). Операция — секторальная резекция — может сочетаться с подтяжкой груди или её уменьшением.
Пролиферация
Пролиферация тоже чаще описывается при цитологическом исследовании, чем при гистологическом. Наличие пролиферации в ткани молочной железы раком не является, но её наличие увеличивает риски примерно в 2 раза. Поэтому данный фрагмент желательно удалить. Операция — секторальная резекция — может сочетаться с мастопексией или мамморедукцией.
Комплексы Са
Онколога такой ответ удовлетворяет только после пункции лимфатических узлов на предмет поражения их метастазами.
Если же делали пункцию опухоли и обнаружили «комплексы са» — это означает, что на стекле при исследовании цитологического пунктата обнаружили клетки карциномы. В таком случае было бы целесообразно сразу делать трепанобиопсию для забора материала больше по объёму — для гистологического анализа и ИГХ. Теперь же необходимо делать биопсию повторно.
Гистология ошибка
Ошибки при гистологическом исследовании бывают у всех. Просто у кого-то они бывают часто, а у кого-то — редко.
- Ошибки могут быть связаны с тем, что при биопсии не попали туда — куда должны были попасть. Поэтому мы берём биопсию либо сами, либо отправляем только к проверенным коллегам (когда сами не можем гарантировать точного попадания в опухоль).
- Для подготовки образца к рассмотрению под микроскопом его необходимо правильно «подготовить» (фиксировать, порезать, покрасить). Неправильно подготовленный препарат может быть испорчен и под микроскопом продемонстрировать искажённые признаки. Поэтому мы рекомендуем это делать в центрах, где подобные исследования делают часто и имеется необходимое оборудование, чтобы это всё делала автоматика.
- Ошибка может быть связана с тем, что опухоль под микроскопом рассматривал недостаточно подготовленный специалист.
В своей работе мы стараемся не допустить ошибок на всех этапах нашей работы.
Гистология молочной железы
При раке — для полноценного гистологического анализа — необходим более крупный фрагмент опухоли, а не отдельные клетки, намазанные на стекло (как при цитологическом анализе). Этот фрагмент (для анализа) получают при трепанобиопсии или при операции.
Результат гистологии
Тонкоигольная биопсия шприцем для гистологического ответа не пригодна — слишком мало ткани и клеток для достоверного заключения.
Ответ гистологии
Чтобы дать достоверный и точный ответ гистологии необходим фрагмент ткани, а не отдельные клетки.
Результат гистологического исследования на предмет «рак/не рак» может быть выполнен в плановом порядке (сроки описаны выше) и в срочном порядке (ответ будет готов за 30-60 минут). Иммуногистохимический статус — не менее 2-3 дней (платно).
Гистология груди
Гистологический анализ ткани, полученной из опухоли груди — требует предварительной пропитки спиртами и парафином (чтобы его можно было тонко порезать), затем необходимо удалить парафин, покрасить (разными способами — на разные свойства опухоли) и рассмотреть под микроскопом (желательно — у опытного специалиста).
Технологически процесс занимает время — от 2 до 7 дней и зависит от оборудования; будут ли весь агрегат запускать для одного пациента или для группы (в целях экономии реактивов); и будут ли задействовать и специально вызывать опытного специалиста, коих остались единицы.
Ответ пункции
Неопытный специалист в заключении гистологии даёт уклончивые ответы — чтобы они подходили во всех ситуациях, избегая категоричности и конкретики. Такой специалист маскирует свой непрофессионализм в заключении следующими фразами: «Рекомендовано углублённое исследование…» или «Материала недостаточно для …», «Достоверно судить о … не представляется возможным…» Опытный такие обороты речи использует 1-2 раза в жизни.
Карцинома молочной железы
Рак молочной железы называют карциномой. Карциномы отличаются между собой по тому, из каких клеток они появились, по степени злокачественности, наличию или отсутствию инвазии и иммуногистохимическим свойствам.
Последние 2 признака — наиболее актуальны для принятия решений о способе лечения и для прогноза выживаемости.
Протоковая карцинома
Карцинома может развиваться из клеток, выстилающих протоки молочной железы. Её называют протоковой карциномой или неспецифический рак молочной железы.
Неспецифическая карцинома
После последнего пересмотра патоморфологической классификации рака молочной железы неспецифической карциномой стали называть протоковую карциному. Ещё её могут назвать неспецифический рак, карцинома неспецифического типа или неспецифический тип карциномы молочной железы.
Что показывает биопсия
Дольковая карцинома
Рак молочной железы может развиваться из клеток, выстилающих дольки молочной железы — которые при кормлении грудью синтезируют молоко. Карцинома из этих клеток называется дольковой. Её появление нередко связано с наличием BRCA мутации (как у Анджелины Джоли). Поэтому пациенткам с дольковой карциномой, особенно если дольковая карцинома была выявлена в молодом возрасте (до менопаузы), необходимо выполнять анализ на мутацию.
Неинвазивная карцинома молочной железы
Эпителий (слизистая оболочка) протоков или долек молочной железы отделён от соединительной ткани базальной мембраной. Под этой мембраной в соединительной ткани проходят лимфатические и кровеносные сосуды. А через эту мембрану клетки эпителия протоков и долек из сосудов получают питание. Соединительнотканные перемычки (как белые плёнки на мясе), в которых проходят сосуды, пронизывают всю железу и выполняют также каркасную функцию.
Если выявленный рак (дольковый или протоковый) не прорастает базальную мембрану (под микроскопом) — этот рак называется неинвазивным. Такой рак не даёт метастазов, так как ещё не прорастает в лимфатические или кровеносные сосуды.
Карцинома In situ
Карцинома ин ситу и неинвазивная карцинома — одно и то же.
Для излечения от неинвазивной карциномы достаточно удаления опухоли в пределах здоровых тканей. Биопсию сторожевых узлов желательно проводить — потому что на этапе обследования мы только ещё полагаем об неинвазивном раке по результатам биопсии, а биопсия — это всего лишь фрагменты опухоли: мы не знаем, может где-то в другом месте опухоль окажется инвазивной, а тогда биопсия сигнальных узлов уже абсолютно показана.
Что показывает гистология
Рак in situ
Рак ин ситу — ещё одно название неинвазивной карциномы.
Удалённую неинвазивную карциному положено разрезать и исследовать под микроскопом всю полностью, а не её фрагменты — чтобы не упустить возможную инвазию через базальную мембрану. При неинвазивной карциноме в опухоли положено определять эстрогеновые (ER) и прогестиновые (PR) рецепторы. HER2 статус в ней не определяется (не нужно, так как она не даёт метастазов).
После удаления неинвазивной карциномы показана лучевая терапия и гормонотерапия. Химиотерапия при неинвазивном раке молочной железы не показана.
К неинвазивной карциноме In situ относится рак соска или рак Педжета.
Инвазивная карцинома молочной железы
Диагноз инвазивного рак устанавливается только под микроскопом — на основании признаков прорастания опухолевыми клетками базальной мембраны и врастания в соединительную ткань, в которой проходят сосуды (лимфатические и кровеносные).
Инвазивная карцинома может быть протоковой и дольковой.
Прорастание опухолью базальной мембраны увеличивает риски метастазирования: в лимфатические узлы — при прорастании опухолью лимфатических сосудов; в другие органы (лёгкие, печень, кости) — при прорастании кровеносных. Поэтому при инвазивном раке чаще назначают химиотерапию.
Если при таком раке нет признаков поражения лимфатических узлов (по УЗИ, КТ, МРТ, ПЭТ или клинически) — при операции показана биопсия сторожевых лимфатических узлов. Если же пораженные узлы были выявлены — назначается химиотерапия или гормонотерапия для исчезновения метастазов в лимфатических узлах и при операции также выполняется биопсия сигнальных узлов.
Инвазивный протоковый рак
Инвазивный протоковый рак — означает, что опухолевые клетки, произошедшие из эпителия протоков не стелются по ним (как при неинвазивном раке In situ), а проросли базальную мембрану.
Инвазивный неспецифический рак
Инвазивный неспецифический рак — это ещё одно название инвазивного протокового рака молочной железы.
Инвазивный дольковый рак
Инвазивный дольковый рак растёт из клеток, выстилающих дольки молочной железы (в которых происходит синтез молока при кормлении), а инвазивный — означает, что опухоль проросла из дольки через базальную мембрану. Последствия этого — аналогичны, как и при протоковом раке.
Рак молочной железы гистология
Полученная при биопсии или операции опухолевая ткань подлежит исследованию. Сначала применяют простые методы окраски, которые позволяют сказать есть или нет рак в удалённой ткани.
Биопсия после операции
Биопсия после операции правильно называется гистологическим исследованием. В него входит всё описанное на этой странице.
Гистологические препараты
Для исследования под микроскопом опухоль сначала нужно законсервировать (чтобы она не разлагалась) и пропитать парафином (чтобы тонко резалась). Это занимает время. Непропитанная парафином опухоль тонко не режется и её невозможно окрасить и исследовать. Из пропитанной парафином опухоли делают парафиновые блоки, а порезанная и окрашенная опухоль на стёклах (из парафиновых блоков) представляет собой гистологические препараты.
ИГХ молочной железы
Следующим этапом гистологического исследования (после того, как обнаружен рак) является изучение свойств опухоли: какой именно рак из 4-х вариантов и к чему он более чувствительный. Для этого применяют специальное иммуногистохимическое окрашивание опухоли. Эти реактивы более дорогие и поэтому их используют только после более дешёвых методов окраски (доказавших, что рак есть), чтобы не расходовать их напрасно.
Иммуногистохимия молочной железы
Иммуногистохимический анализ можно делать и образца опухоли, полученного при биопсии, и удалённого при операции. По результатам иммуногистохимического исследования рака молочной железы выделяют 4 подтипа рака: люминальный А, люминальный В, Her2 позитивный и трижды негативный.
Прогноз при раке молочной железы в большей степени зависит именно от этих подтипов.
Подробнее об этом СМОТРИТЕ ЗДЕСЬ
Люминальный
Люминальный рак молочной железы характеризуется чувствительностью опухоли к женским половым гормонам.
Люминальный рак молочной железы
Прогнозтически — это хороший признак: такие чувствительны к гормонотерапии. На ранних стадиях таким пациентам не назначают химиотерапию.
Люминальный тип А
Люминальный А тип рака молочной железы характеризуется чувствительностью к гормонам (есть рецепторы к эстрогенам и прогестерону) и низким уровнем Ki 67 (до 15-20%).
Рецепторы эстрогенов
Рецепторы эстрогенов — ER — это специальные белки на стенках раковых клеток, к которым присоединяются эстрогены — женские половые гормоны. Такое соединение запускает процесс деления клетки. Гормонотерапия или мешает этому соединению, или уменьшает количество эстрогенов.
Рецепторы прогестерона
Рецепторы прогестерона — PR — это тоже белки на оболочках онкологических клеток, но чувствительные к гормонам второй фазы цикла — прогестинам. При их наличии гормонотерапия также нарушает процесс деления этих раковых клеток.
Люминальный тип В
Люминальный рак типа В тоже чувствительный к гормонам (ER+, PR+), но Ki 67 у него более высокий (больше 15-20). За счёт этого прогноз при нём несколько хуже, чем при люминальном А раке груди.
Он бывает Her2 негативный (-, 0 или 1+) и Her2 позитивный (3+ или +++).
Люминальный B Her2 негативный рак чаще требует химиотерапии и гормонотерапии.
Тогда как люминальный В Her 2 позитивный рак молочной железы (трижды позитивный), помимо гормонотоерапии, требует назначения таргетных препаратов (иммунотерапии) и часто химиотерапии.
Ki 67
Ki67 при раке молочной железы показывает на сколько активно клетки делятся. Чем он ниже — тем прогнозтически лучше.
Опухоль из менее активно делящихся клеток медленнее растёт и реже метастазирует. При высоком Ki 67 назначается химиотерапия.
Ki 67 считается низким, когда его показатель (раньше считали) до 15 — (сейчас допускают) до 20.
Степень злокачественности
Раньше, пока не было маркёра Ki67, агрессивность рака определяли не по количеству клеток находящихся в процессе деления, а «на глаз» определяя на сколько сильно они отличаются от нормальных клеток этой ткани. Такой метод менее надёжный, так как субъективный.
Степень злокачественности рака
По степени злокачественности выделяют 3 степени агрессивности рака: низкая, средняя и высокая. Высокая степень злокачественности чаще метастазирует и поэтому чаще требует химиотерапии.
Тем самым степень злокачественности тоже определяет Прогноз при раке.
Заключение гистологии
Степень злокачественности и ИГХ-статус опухоли не влияют
на возможность выполнения органосохраняющей операции или
одномоментной реконструкции при мастэктомии
Her2
Наличие Her2 neu обозначается в иммуногистохимическом анализе как Her2+++ или 3+.
Her2 негативный
Отсутствие Her2 обозначается как Her2 — 0, или 1+. При таком значении таргетная терапия будет неэффективной.
Her2 позитивный
Наличие Her2 является показанием к назначению таргетного лечения при раке молочной железы (иммунотерапии). Часто, из-за агрессивности такой опухоли (высокий Ki67) пациентам помимо таргетных препаратов назначается химиотерапия.
Промежуточное значение Her2 (когда дешёвый способ окраски не позволил точно определить его наличие или отсутствие) обозначается как Her2 ++ или 2+. При таком результате положено выполнять более дорогой анализ — Fish.
СДЕЛАТЬ Fish-анализ БЕСПЛАТНО
Fish анализ
Fish анализ позволяет методом амплификации определить наличие или отсутствие Her2 в опухоли при раке молочной железы, когда при обычной окраске результат сомнительный.
Негативный рак
Тип рака, который не имеет рецепторов к половым гормонам и таргетным препаратам, ещё называют трижды негативный рак молочной железы. Он характеризуется высоким Ki67 и для его лечения эффективной бывает только химиотерапия.
Трижды негативный
Часто трижды негативный рак бывает наследственным — обусловлен мутацией генов (как у Анджелины Джоли). Поэтому при его обнаружении может встать вопрос дополнительных генетических анализов на мутацию.
При выявлении рака молочной железы на фоне мутации у женщины до 40-50 лет желательно выполнять мастэктомию с реконструкцией и обсуждать вопрос профилактической мастэктомии второй железы.
Про наследственный рак молочной железы СМОТРИТЕ ЗДЕСЬ
Патоморфоз
Когда проводится химиотерапия — опухолевые клетки гибнут. На месте их гибели развивается рубцовая ткань. По соотношению рубцовой ткани и оставшихся непогибших раковых клеток можно судить о эффективности проведённой перед операцией химиотерапии.
Патоморфоз опухоли
Патоморфоз опухоли проявляется степенью замещения опухолевых клеток на рубцовую ткань. Отсутствие признаков лечебного патоморфоза говорит об низкой чувствительности опухоли к проводимому лечению.
Степени патоморфоза
Выделяют 5 степеней лечебного патоморфоза по Miller–Payne (применяется преимущественно в России и Великобритании).
В других странах применяются другие классификации и шкалы оценки. Так в США более распространена интегральная оценка Residual Cancer Burden (RCB), которая рассчитывается на сайте M.D.Andersen Center, позволяющий прогнозировать безрецидивную выживаемость с низкой (RCB1), промежуточной (RCB2) и высокой (RCB3) вероятностью.
Полный патоморфоз
5 степень лечебного патоморфоза (по Miller–Payne) предполагает полное замещение опухолевых клеток рубцовой тканью. Опухолевых клеток не обнаруживается вообще. Это демонстрирует максимальный эффект от неоадьювантной химиотерапии.
Чаще всего такой ответ бывает при агрессивных опухолях: Her2-позитивной и триждынегативной. Полный патоморфоз абсолютно не гарантирует 100% шансы на выздоровление.
Наличие полного патоморфоза говорит о правильности подобранного лечения со стороны химиотерапевта и о том, что опухоль оказалась чувствительна к такому лечению.
Хирургический край
Помимо исследования самой опухоли (удалённой при операции) под микроскопом исследуются края её резекции. Хирург во время операции стремиться удалить опухоль в пределах здоровых тканей. Ориентируется он на свои ощущения «на ощупь» и «на глаз». Во время гистологического исследования проверяют под микроскопом — на сколько это ему удалось.
Прямо во время операции мы применяем рентгенологический контроль чистоты хирургического края.
Позитивный край
Обнаружение опухолевых клеток в линии резекции трактуется как позитивный хирургический край. В таких случаях часто требуется повторная операция — более широкое иссечение.
При раке молочной железы может выявляться позитивный фасциальный или задний край резекции. Это означает, что опухоль врастала в фасцию большой грудной мышцы. Сзади от опухоли располагалась большая грудная мышца. В неё врастания не было. В таком случае повторная операция не требуется.
Бывает, что не очень опытные гистологи «слишком активно» берут на исследование передний (кожный) край. Тогда в его границах тоже может быть ложно-позитивный или грязный край резекции.
Негативный край
Отсутствие опухолевых клеток в границе резекции называется негативный или чистый хирургический край резекции.
Срочная биопсия
Срочная биопсия правильно называется срочным гистологическим или цитологическим исследованием. Это когда полученный при биопсии или операции материал рассматривается под микроскопом максимально быстро фактически сразу после получения.
Для диагностики рака — это оправдано только для переживающих пациентов, стремящихся, «чтобы всё было побыстрее».
Ответ биопсии
Более актуальна срочная биопсия для оценки рак/не рак прямо во время операции (если биопсия перед операцией не выполнялась, или результат этой биопсии рак не подтвердил, а сомнения остались); для оценки чистоты краёв удалённой опухоли (чтобы при необходимости сразу иссечь пошире); при биопсии сторожевых или сигнальных узлов (чтобы при их поражении сразу удалить оставшиеся, а не делать это при повторной операции).
Экспресс биопсия
Для выполнения экспресс биопсии необходимо экстренно мобилизовать массу персонала: кто понесёт, кто будет замораживать опухоль, в спешке резать её, красить, изготавливать замороженные препараты, красить и рассматривать (строго соблюдая технологию и гарантируя минимальный риск ошибочного результата, работая в спешке).
Особенности срочной биопсии
Чтобы её выполнять — сотрудникам морфологического отделения необходимо отложить всю свою рутинную работу и в авральном режиме работать для одного пациента. Хирургам при этом необходимо ожидать результат, занимая операционную, анестезиологу продолжать давать наркоз — вместо того, чтобы уже оперировать следующего пациента.
Государство никак и никого из них финансово не мотивирует делать эту дополнительную работу. Поэтому, чаще всего, необходимость срочности все понимают, но организовывается она не для всех пациентов.
Лимфоузел гистология
Удалённые при операции лимфатические узлы исследуются под микроскопом на предмет метастазов в них раковой опухоли. При прорастании опухоли в свои же лимфатические сосуды от неё могут отрываться раковые клетки и улетать по ним в рядом расположенные лимфатические узлы. Обнаружение в этих узлах метастазов — говорит о том, что опухоль уже начала распространяться и такого пациента необходимо лечить более агрессивно.
Исследование лимфатических узлов
При раке молочной железы обнаружение микрометастазов — при биопсии сторожевых лимфатических узлов — не является показанием к удалению оставшихся. Если же биопсия сигнальных узлов проводилась после химиотерапии, то даже микрометастазы в узлы являются показанием к удалению всех оставшихся.
Именно поэтому при подозрении на метастазы в лимфоузлы выполняют их биопсию до начала лечения: потом проводят химиотерапию или гормонотерапию (перед операцией) и уменьшают число пациентов, кому изначально планировалось удаление всех лимфатических узлов.
При обнаружении макрометастазов в лимфатических узлах, или когда метастаз полностью заместил ткань лимфатического узла — это говорит о давнем процессе и необходимости удаления всех лимфатических узлов (если такой узел был обнаружен при биопсии сигнальных узлов), особенно, если опухоль агрессивная по ИГХ.
Заключение биопсии
Чтобы уменьшить вероятность ошибки при гистологическом или иммуногистохимическом исследовании опухоли рекомендуется «второе мнение» — выполнять повторное исследование опухоли в заслужившей доверие лаборатории.
При обращении в наш Центр мы гарантируем пациентам в короткие сроки качественную диагностику и современное лечение по Европейским протоколам у самых грамотных и проверенных специалистов Санкт-Петербурга.
Если Вы рассматриваете вариант обследования и лечения за границей — мы гарантируем полностью аналогичный подход, но в разы дешевле. Все наши сотрудники прошли стажировки у ведущих специалистов Европы и США.
| Статистика по словам | Показов в месяц |
|---|---|
| карцинома молочной железы | 5 681 |
| карцинома молочных желез | 5 681 |
| инвазивная карцинома молочной железы | 1 451 |
| карцинома молочной железы прогноз | 864 |
| неспецифическая карцинома молочной железы | 780 |
| карцинома молочной железы неспецифического типа | 694 |
| карцинома молочной железы g2 | 539 |
| инвазивная неспецифическая карцинома молочной железы | 515 |
| карцинома молочной железы 2 | 479 |
| инвазивная карцинома молочной железы неспецифического типа | 470 |
| стадии карциномы молочной железы | 463 |
| протоковая карцинома молочной железы | 391 |
| инвазивная карцинома молочной железы g2 | 379 |
| инфильтрирующая карцинома молочной железы | 330 |
| неспецифическая карцинома молочной железы g2 | 301 |
| карцинома молочной железы неспецифического типа g2 | 296 |
| карцинома молочной железы 2 стадия | 246 |
| карцинома молочной железы 3 | 239 |
| инвазивная неспецифическая карцинома молочной железы g2 | 224 |
| инвазивная карцинома неспецифического типа молочной железы g2 | 219 |
| карцинома g3 молочной железы | 210 |
| инвазивная карцинома молочной железы прогноз | 207 |
| карцинома молочной железы лечение | 196 |
Расшифровка гистологии молочной железы
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Начните своё лечение прямо сейчас!
Запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через ФОРМУ НА САЙТЕ
Пересмотр стекол
Москва,
Духовской переулок, 22Б
350015,
Краснодар,
Северная ул, 315
198035,
Санкт-Петербург,
Межевой канал, д.4, лит.А
603155,
Нижний Новгород,
Большая Печёрская ул., д.26
Обновлено: 06 июля 2022
52628
При онкологических заболеваниях материал опухоли берут для гистологического или цитологического исследования. Это необходимо для подтверждения диагноза и определения тактики дальнейшего ведения пациента.
Пересмотр гистологических стекол: опухолевая ткань
Полученный во время операции или на биопсии образец ткани (или клеточный материал) специальным образом фиксируют и окрашивают, чтобы изучить под микроскопом и иммуногистохимическими методами. Последние позволяют даже определить органопринадлежность опухоли. [1]
Что такое блоки и стекла?
Эти термины обозначают ткань, полученную во время биопсии и подготовленную особым образом. В первую очередь образцы заливают раствором формалина и проводят специальную обработку. Это нужно для того, чтобы зафиксировать материал, чтобы клетки не разрушились. Затем ткани необходимо придать нужную степень плотности. Для этого ее помещают в парафин – так получаются гистологические блоки.
Гистологические блоки, образец ткани помещен в парафин
Но и такие образцы пока еще не готовы к исследованию. Ткань в блоке нельзя рассмотреть под микроскопом, потому что она не пропускает свет, а слои клеток накладываются друг на друга. Чтобы ткань стала прозрачной и доступной для изучения, блок нужно нарезать на очень тонкие слои с помощью специального инструмента – микротома. Эти тоненькие слои помещают на стекла и фиксируют – получаются гистологические стёкла. [2,3]
Гистологические стекла
Если у пациента обнаружен рак, то лаборатория обязана хранить гистологические блоки пожизненно, а если патологии не выявлено – в течение пяти лет. Гистологические стекла при диагностированном онкологическом заболевании тоже хранятся пожизненно. Если нужно выполнить пересмотр, то можно обратиться в лабораторию, где проводилось исследование, и получить оба этих вида материала. [4]
Когда и почему необходим пересмотр стекол?
Если морфологическое заключение не соответствует клинической картине опухоли, а также снимкам МРТ или КТ, то стекла отправляют на пересмотр в другое лечебное учреждение. Обычно пересмотром стекол занимаются специалисты с многолетним стажем работы и уникальным опытом диагностики редких опухолей. Дополнительный ручной пересмотр исключает возможность ошибки, связанной с использованием автоматических анализаторов.
Почему могут возникать ошибки при первичном просматривании стекол?
- неправильный забор материала, например, захвачен не весь слой эпителия, и невозможно судить о глубине поражения;
- проведена биопсия участка здоровой ткани;
- некачественная обработка материала в лаборатории;
- малое количество изученных срезов;
- недостаточная квалификация патоморфолога. [5]
Качественное микроскопическое и иммуногистохимическое исследование позволяет начать оправданное и своевременное лечение опухоли, а значит, увеличивает шансы на излечение и выживаемость пациента при онкологических заболеваниях. Оптимально, если морфологический диагноз будет подтвержден двумя специалистами.
Список литературы:
- Tatyana S. Gurina; Lary Simms. Histology, Staining. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
- В. А. Корьяк, Л. А. Николаева. Основы гистологической техники. Учебное пособие.
- Гистологическое изучение микропрепаратов тканей и органов. Гистология, эмбриология, цитология. Под ред. д.м.н., доц. Н. Ю. Матвеевой. Владивосток, Медицина ДВ, 2015.
- Приказ МЗ РФ № 179н от 24.03.2016 г. «О правилах проведения патолого-анатомических исследований».
- P. Morelli, E. Porazzi, M. Ruspini, U. Restelli, and G. Banfi. Analysis of errors in histology by root cause analysis: a pilot study. J Prev Med Hyg. 2013 Jun; 54(2): 90–96.
Диагностика
Мне поставили диагноз РМЖ. Я умру?
Нет, рак молочной железы можно вылечить!
Современные методы позволяют добиться отличных результатов даже в тех случаях, которые еще 10 лет назад считались неизлечимыми. Эффективность терапии зависит от стадии заболевания, вида рака (биологического подтипа опухоли), общего состояния здоровья пациентки. Чем раньше начато лечение, тем больше шансов на успех.
Конечно, такой диагноз выбивает из привычной жизни. Но обращение в специализированное медицинское учреждение, соблюдение плана обследования и лечение — самое важное с момента возникновения подозрения на онкологическое заболевание. Ни в коем случае не обращайтесь к знахарям или народным целителям. Не теряйте времени зря! Только комплексное лечение, включающее операцию, курсы химио- (лекарственной) и/или лучевой терапии, может гарантировать успех.
Мне поставили диагноз РМЖ. Это может быть ошибкой?
Вероятность ошибки существует.
Это может зависеть от того, какие проведены исследования и на основании чего выставлен диагноз. Окончательно диагноз рака молочной железы ставят на основании цитологического и гистологического исследования ткани опухоли в патоморфологической лаборатории специализированного медицинского учреждения. Выявление опухолевых образований при маммографии или УЗИ молочной железы требует обязательного дополнительного обследования.
Но ошибка все-таки возможна. Стекла с образцами могут перепутать, при биопсии могут взять кусочек ткани не с того участка, да и патоморфолог может ошибиться.
Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, необходимо показать гистологические блоки второму специалисту.
Любые решения, связанные со здоровьем, нужно принимать только после того, как вы узнаете все возможное о своем диагнозе, прогнозах и доступных методах лечения.
Как убедиться в правильности диагноза?
Диагноз «рак молочной железы» устанавливают после проведения комплексного обследования.
На первом этапе оно может включать маммографию, УЗИ молочной железы и лимфоузлов, дополнительно может быть назначена компьютерная томография или магнитно-резонансная томография. В зависимости от результатов проводят биопсию опухоли и (или) лимфоузлов. При этой процедуре забирают образец ткани опухоли для дальнейшего гистологического и при необходимости иммуногистохимического исследования, а полученный из лимфоузла материал — для цитологического исследования. Эти исследования должны выявить наличие раковых клеток и установить их вид (биологический подтип), и именно эти результаты позволяют поставить точный диагноз.
Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, необходимо показать гистологические блоки второму специалисту.
Как проводят диагностику?
При выявлении уплотнения или образования в груди при самообследовании или на врачебном осмотре обязательно проводят маммографию, УЗИ молочных желез.
В некоторых случаях, возможно, сразу направят на МРТ молочных желез.
При проведении УЗИ и МРТ проверяют лимфатические узлы (подмышечные, под- и надключичные). Если результаты подтверждают наличие опухоли или обнаружены изменения в лимфатических узлах, врач проведет биопсию опухоли и лимфоузлов, чтобы точно поставить диагноз.
Биопсия — это процедура забора ткани из опухоли или из лимфоузла для дальнейшего исследования. Из опухоли материал берут с помощью специальной иглы, которая позволяет взять фрагмент ткани или жидкости для исследования.
На гистологическом исследовании ткани опухоли будут изучать под микроскопом, чтобы выяснить, злокачественная она или нет. Если подозрение подтвердится, потребуется сделать иммуногистохимическое исследование, чтобы узнать конкретный подвид опухоли.
Что такое уточняющая диагностика после постановки диагноза?
Если диагноз подтвердится, могут потребоваться дополнительные лабораторные анализы, а в некоторых случаях — рентгенологические или радиоизотопные исследования, чтобы оценить распространенность опухолевого процесса и выбрать оптимальную тактику лечения.
Это могут быть анализы крови, включая биохимию, КТ грудной или брюшной полости, сцинтиграфию костей. Один из самых современных методов — ПЭТ-КТ.
В некоторых случаях нужно провести генетический анализ, чтобы выявить наличие мутации генов ДНК BRCA.
Таким образом, для получения точного диагноза и подбора индивидуальной программы лечения необходимо не только выявить опухоль и оценить ее размеры, но и установить вид раковых клеток, определить их гистохимические характеристики, выяснить, вовлечены ли в процесс региональные лимфоузлы и есть ли отдаленные метастазы.
Каковы симптомы рака?
Прежде всего надо подчеркнуть, что на самых ранних стадиях симптомов скорее всего вообще нет.
А именно на ранних стадиях наиболее высоки шансы на полное излечение и удается удалить опухоль, сохранив молочную железу.
Именно поэтому женщинам после 50 лет рекомендуют проводить маммографию регулярно, а более молодым, но имеющим повышенный риск развития опухоли, — УЗИ или МРТ молочной железы.
К врачу надо идти и при изменении формы молочной железы, появлении непривычного дискомфорта или болезненности, локальном шелушении или воспалении кожи, изменении формы соска (втяжение вглубь железы или, наоборот, припухлость или увеличение в размере), изменении кожи над железой (если появилась бугристость, изменились цвет, толщина, температура кожного покрова), необычных выделениях из соска и безболезненном увеличении подмышечных лимфоузлов.
В запущенных случаях могут проявляться общие симптомы злокачественного новообразования — выраженная слабость, бледность, боли в костях, потеря веса.
Я живу в регионе, надо ли мне ехать на лечение в Москву?
Необходимости ехать обязательно в Москву нет. Но к выбору центра, в котором проходить все обследования, а затем и лечиться, стоит подойти очень серьезно.
Нужно узнать именно про специализированное медицинское учреждение онкологического профиля: какие исследования они проводят, делают ли иммуногистохимические исследования, какие оперативные методики, какие программы лучевой терапии выполняют.
Сейчас во многих городах есть очень квалифицированные врачи и учреждения оснащенные по последнему слову медицины. Узнайте, что делают в вашем городе или в соседнем. Ищите медицинский центр, в котором есть не только квалифицированные специалисты (химиотерапевты, хирурги, лучевые терапевты), но и все необходимое оборудование.
Посмотрите информацию в интернете, поговорите с врачами. Возможно, все необходимое есть по соседству, и вы легко сможете получить второе мнение, проверить стекла или сделать дополнительное исследование.
Слышала о высоком проценте ошибки при цитологии и гистологии, иммуногистохимии. Это правда?
Получение точного результата при исследовании биопсийного материала чрезвычайно важно.
Без гистологического подтверждения не ставят диагноз злокачественного новообразования (его только предполагают), а без проведения иммуногистохимического анализа нельзя судить о типе опухолии соответственно правильно определить тактику лечения. Это сложные методики и выполняются они в специализированных лабораториях.
В небольших населенных пунктах их могут просто не проводить. Следовательно, материал будут пересылать в другие учреждения.
И, к сожалению, ошибки при выполнении этих исследований случаются. Стекла с образцами могут перепутать, при биопсии могут взять кусочек ткани не с того участка, да и патоморфолог может ошибиться. Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, нужно постараться найти специализированный онкологический медицинский центр, имеющий патоморфологическую лабораторию. Если есть возможность, важно показать гистологические блоки второму специалисту.
Как понять, что лаборатории и клинике можно доверять?
Вызывающая доверие клиника будет выполнять различные типы операций (в том числе сохраняющие молочную железу) и будет иметь не только квалифицированных специалистов (химиотерапевтов, хирургов, лучевых терапевтов), но и все необходимое оборудование, специализированное отделение лучевой терапии с современными аппаратами для дистанционной радиотерапии.
Это позволит свести возможность ошибки к минимуму. Да и лечение в таком центре будет соответствовать современным стандартам. Конечно, лучше выбрать тот, который расположен максимально близко к месту жительства. Туда можно и переслать стекла, если исследование уже было проведено, чтобы свести возможность ошибки к минимуму. Стекла нужно обязательно сохранять. Но и затягивать с началом лечения из-за чрезмерного контроля над результатами исследований тоже не нужно.
Время, затраченное на перепроверку, может обойтись очень дорого: лечение не следует откладывать.
Какие виды обследования бесплатны, а какие не входят в ОМС?
Граждане РФ должны получать лечение онкологических заболеваний бесплатно, так как оно входит в программу обязательного медицинского страхования.
Большинство исследований также должно быть проведено бесплатно: УЗИ, маммография, МРТ, КТ, анализы крови и биопсия с последующим исследованием полученного материала (включая иммуногистохимические). ПЭТ-КТ и генетическое обследование на мутацию BRСA входят в эту программу.
Если время ожидания высокотехнологичных исследований достаточно велико и у вас есть возможность, можно получить эти услуги и платно, однако выбирать место, где вы сделаете это за деньги и почти без очереди, также надо очень внимательно.
Это должно быть специализированное учреждение, в котором есть отделения по лечению и диагностике злокачественных новообразований.
- Мне поставили диагноз РМЖ. Я умру?
- Мне поставили диагноз РМЖ. Это может быть ошибкой?
- Как убедиться в правильности диагноза?
- Как проводят диагностику?
- Что такое уточняющая диагностика после постановки диагноза?
- Каковы симптомы рака?
- Я живу в регионе, надо ли мне ехать на лечение в Москву?
- Слышала о высоком проценте ошибки при цитологии и гистологии, иммуногистохимии. Это правда?
- Как понять, что лаборатории и клинике можно доверять?
- Какие виды обследования бесплатны, а какие не входят в ОМС?
Борисова О.В.
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Ермолаева А.Г.
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Мельникова В.Ю.
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Петров А.Н.
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава РФ
Славнова Е.Н.
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Срочная интраоперационная морфологическая диагностика в онкологии
Авторы:
Волченко Н.Н., Борисова О.В., Ермолаева А.Г., Мельникова В.Ю., Петров А.Н., Славнова Е.Н.
Журнал:
Онкология. Журнал им. П.А. Герцена. 2015;4(4): 5‑11
Как цитировать:
Волченко Н.Н., Борисова О.В., Ермолаева А.Г., Мельникова В.Ю., Петров А.Н., Славнова Е.Н.
Срочная интраоперационная морфологическая диагностика в онкологии. Онкология. Журнал им. П.А. Герцена.
2015;4(4):5‑11.
Volchenko NN, Borisova OV, Ermolaeva AG, Melnikova VYu, Petrov AN, Slavnova EN. Rapid intraoperative morphological diagnosis in oncology. P.A. Herzen Journal of Oncology. 2015;4(4):5‑11. (In Russ.).
https://doi.org/10.17116/onkolog2015445-11

?>
Срочная интраоперационная морфологическая диа-гностика (СИМД) — цитологическая и гистологическая — применяется более 100 лет. В последнее время наблюдается общемировая тенденция к снижению количества срочных морфологических исследований во время операции. Это связано с широким применением минимально инвазивных методов получения материала в дооперационной диагностике с целью морфологической верификации процесса, определения факторов прогноза течения заболевания и показаний к назначению адекватной терапии. Благодаря развитию методов уточняющей морфологической диагностики, таких как иммуногистохимия (ИГХ) и цитохимия, и молекулярно-генетических методов расширяются знания об опухолях. Правильный диагноз возможен только при исследовании всего объема опухоли, включая соответствующие ИГХ и молекулярно-генетические исследования. В связи с применением методов уточняющей диагностики показания для СИМД значительно сокращаются. Однако важность срочного морфологического исследования остается несомненной. СИМД по-прежнему играет важную роль, так как определяет тактику хирурга во время операции, позволяет избежать повторных операций или излишне обширных оперативных вмешательств.
Целью интраоперационной морфологической диагностики является адекватное выполнение хирургического вмешательства. Основными задачами срочного интраоперационного морфологического исследования являются:
1) морфологическая верификация диагноза после нескольких неудачных попыток или невозможности дооперационной диагностики, а также при несоответствии морфологического диагноза операционным находкам;
2) уточнение степени распространенности опухолевого процесса путем изучения зон регионарного метастазирования, близкорасположенных органов, состояния органов высокого риска метастазирования, экссудатов и смывов из серозных оболочек;
3) установление абластичности операционных краев резекции;
4) контроль информативности взятого материала при некоторых диагностических операциях.
СИМД имеет ограниченные возможности для уточнения гистогенеза и степени дифференцировки опухоли, для определения характера опухоли (первичная или метастаз), диагностики опухолей кожи, сарком мягких тканей и костей, злокачественных лимфом, опухолевых узлов полиморфного строения, оценки степени лечебного патоморфоза. Не следует применять СИМД при подозрении на cr in situ или микроинвазию.
Показания для срочного цитологического или гистологического исследования определяет оперирующий хирург. Оба метода имеют свои преимущества и недостатки.
По данным литературы [1—6], точность СИМД в зависимости от объекта исследования составляет от 89% при исследовании лимфатических узлов до 98—99% при других локализациях. Ошибочный диагноз при СИМД возможен как ложноположительный, так и ложноотрицательный. Причинами ложноотрицательного морфологического заключения могут быть регрессия опухоли, вызванная неоадъювантной химиотерапией, некроз, замещение опухолевой ткани новообразованными сосудами, гистиоцитами, лимфоцитами и фиброзом, что может быть неправильно истолковано как хроническое воспаление. Причинами ложноположительных заключений являются резко выраженная пролиферация и реактивные изменения клеточных элементов. Эти ошибки могут быть вызваны неправильным толкованием морфологической картины, низким качеством замороженных срезов, неправильным забором материала для исследования, незнанием макроскопических признаков, сложными случаями для интерпретации, наличием только карциномы in situ в образце, гетерогенностью опухоли.
Следовательно, необходимо понимание различных проблем, с которыми может столкнуться как патологоанатом при исследовании замороженных срезов, так и цитолог при СИМД.
Для качественной интраоперационной морфологической верификации диагноза необходимо получение информативного операционного материала, правильное оформление сопроводительных документов с указанием анамнестических данных, стадии процесса, характера предоперационного лечения, сроков его проведения, макро- и микроскопического исследования операционного материала.
Цель исследования — оценить точность СИМД и проанализировать причины диагностических ошибок.
Материал и методы
В 2013 г. ФГБУ «ФМИЦ им. П.А. Герцена» выполнено 418 срочных гистологических исследований у 361 больного (7% общего количества операций) и 1198 срочных цитологических исследований у 646 (12,5%) больных. В 2014 г. выполнено 507 срочных гистологических исследований у 356 (8%) пациентов и 1356 срочных цитологических исследований у 676 (15,5%) пациентов. Для срочного гистологического исследования применяются криостатные срезы, препараты окрашиваются гематоксилином и эозином. Недостатком криостатных срезов является более низкое качество гистологических препаратов, чем при плановом гистологическом исследовании после приготовления парафиновых блоков. Срочное гистологическое исследование проводится в течение 20—30 мин. Для срочной окраски цитологических препаратов применяют набор для окраски Лейкодиф (Чехия). Срочное цитологическое исследование занимает 10—15 мин. Для исследования экссудатов из серозных полостей и диагностики метастатического поражения лимфатических узлов применяется иммунофлюоресцентное исследование (ИФИ) с антителом к эпителиальному антигену Ber-EP4 FITC («Dako»). ИФИ осуществляется на флюоресцентном микроскопе Carl Zeiss Imager M1.
Результаты
Морфологическая верификация диагноза
Интраоперационная морфологическая верификация диагноза применяется в основном при периферических образованиях легких, недоступных для дооперационного морфологического исследования, при опухолях яичников, а также при неуверенном дооперационном морфологическом диагнозе при опухолях молочной железы. Мы придерживаемся правила — не использовать срочное исследование при cr in situ, так как можно не получить категоричного заключения ни при срочном, ни при плановом исследовании.
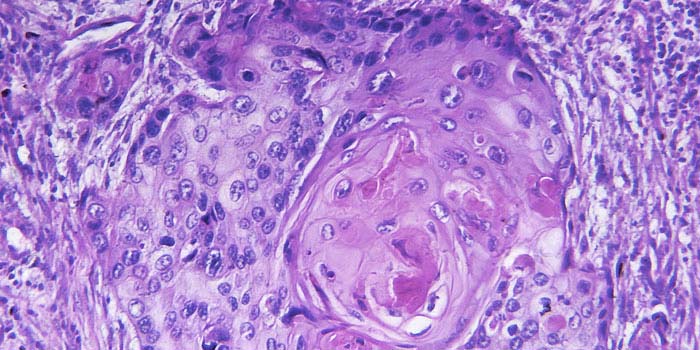
Гистологическая СИМД для верификации процесса в легком позволила установить туберкулез в 32,8%, гамартому в 8,2%, хроническое продуктивное воспаление в 6,6% наблюдений, что дало возможность избежать излишне радикальных операций. Нейроэндокринные опухоли (типичный и атипичный карциноид) выявлены в 8,2% наблюдений (рис. 1, 2 и далее). Злокачественный процесс установлен в 44,3% наблюдений, при этом 85% составила аденокарцинома легкого, преимущественно высокодифференцированная (прежний БАР) (рис. 3), а 14,8% — метастазы аденокарциномы кишечного типа, желудка и меланомы в ткани легкого. Расхождений срочного и планового гистологического исследований не отмечалось.
При срочном цитологическом исследовании образований в легком гиподиагностика составила 6,7% (4 наблюдения из 60), что связано с получением материала из очага некроза, воспаления, а также наличием микроочагов опухоли на фоне пневмонии. В 6,6% наблюдений цитологически было дано неуверенное заключение.
Опухоли яичников всегда подвергаются СИМД с целью верификации диагноза, что обусловлено отсутствием дооперационной морфологической диагностики — опухоли практически не пунктируют из-за опасности диссеминации. Изучение криостатных срезов является важным диагностическим инструментом определения характера поражений яичников. В 30% наблюдений проведено двустороннее исследование яичников. При СИМД сравнительно просто диагностируют неопухолевые поражения яичников, такие как фолликулярная, лютеиновая, эндометриоидная кисты, эндометриоз и т. д. (54,4%). Доброкачественные опухоли яичников диагностированы в 15,8% случаев, пограничные опухоли яичников (ПОЯ) — в 8,5%, злокачественные — в 21,5%. В одном наблюдении при СИМД диагностирована аденокарцинома яичника, а при плановом гистологическом исследовании установлена тератома. Ошибка связана с выраженной пролиферацией и образованием сосочковых структур эпителиального компонента тератомы. СИМД опухолей яичников имеет ряд ограничений, особенно при ПОЯ, которые характеризуются некоторыми гистологическими особенностями — нарушением стратификации эпителиального пласта, увеличением митотической активности, в некоторых случаях ядерной атипией, но отсутствует стромальная инвазия. СИМД опухолей яичников определяет объем оперативного вмешательства. При доброкачественных и ПОЯ можно выполнить органосохраняющее лечение у молодых женщин, в то время как злокачественные эпителиальные опухоли, как правило, требуют обширного хирургического вмешательства с гистерэктомией, двусторонним удалением придатков матки и сальника, а также тазовой и ретроперитонеальной лимфаденэктомией. При исследовании опухолей яичников необходимо тщательное макроскопическое исследование материала в совокупности с клиническими данными и методами инструментального исследования. Желательно исследовать несколько криостатных срезов из разных участков. По нашим данным, ошибка при исследовании ПОЯ яичников имела характер гиподиагностики и составила 7%, что связано в основном с наличием лишь микроочагов опухоли (рис. 4). Большой размер опухоли, двустороннее поражение, а также муцинозный характер являются неблагоприятными факторами в определении злокачественного потенциала при СИМД. В 20% наблюдений при исследовании брюшины при СИМД выявлены импланты ПОЯ. Если имеются инфаркт и некротические изменения, а также киста, лишенная эпителиальной выстилки, окончательные выводы следует делать при плановом гистологическом исследовании на парафиновых блоках. В 14,3% случаев при СИМД выявлены метастазы в яичниках эндометриоидной аденокарциномы, аденокарциномы шейки матки, желудка, молочной железы и почки, подтвержденные плановым гистологическим исследованием.
Таким образом, чувствительность СИМД при опухолях яичников составляет 98,7%, специфичность — 99%.
Срочное цитологическое исследование яичников применяется при пункции кист или при невозможности гистологического исследования. В одном наблюдении при исследовании кисты цитологически имелась гиподиагностика ПОЯ, что связано с объективными трудностями — клеточная атипия отсутствовала. Однако при пересмотре цитологических препаратов имелись плотные опухолевые комплексы из мелких клеток, что характерно для ПОЯ.
СИМД при образованиях молочной железы в настоящее время применяют крайне редко, так как морфологический диагноз является результатом исследования дооперационных трепанобиопсий. При расхождении цитологического и гистологического диагнозов и при неуверенном дооперационном диагнозе проводится срочное морфологическое исследование. Доброкачественные поражения составили 57%, при плановом гистологическом исследовании подтверждены такие процессы, как аденоз, фиброаденома с дисплазией эпителия. Рак молочной железы установлен в 40% (18 наблюдений), из них 33% составил дольковый рак, в 2 наблюдениях выявлена cr in situ, в одном наблюдении имелся тубулярный рак на фоне склерозирующего аденоза (рис. 5). В другом наблюдении при СИМД диагностирована липогранулема, а при плановом гистологическом исследовании выявлен небольшой очаг инвазивного рака без признаков специфичности. Чувствительность интраоперационного гистологического диагноза при раке молочной железы составляет 97%, специфичность — 100%. Неуверенное заключение дается в 1—2% наблюдений. Противопоказаниями к срочному исследованию являются внутрипротоковый и внутридольковый рак (cr in situ), внутрипротоковая папиллома. Высокодифференцированная папиллярная и тубулярная карцинома, отсутствие клеточной атипии при инвазивном дольковом раке часто при СИМД неправильно диагностируются как доброкачественные поражения как при цитологическом, так и гистологическом исследовании. Инвазивный микрососочковый рак и лимфому молочной железы трудно диагностировать при СИМД.
Случаи гипердиагностики в нашем материале не выявлены, но такие ошибки возможны при пролиферирующем папилломатозе и аденоме соска с гиперплазией эпителия протоков соска с формированием железистых и папиллярных структур, особенно с центральным некрозом, что можно ошибочно принять за внутрипротоковый рак; при склерозирующем аденозе с радиальным рубцом, когда создается впечатление инвазивного роста рака; при гранулематозном мастите, эктазии протоков и некрозе жировых клеток. Для избежания морфологической ошибки необходимо тщательное исследование препарата: отсутствие атипии эпителия, наличие миоэпителиального слоя, плотная коллагеновая строма помогают в постановке правильного морфологического диагноза.
Интраоперационно цитологически опухоли молочной железы исследуют крайне редко: при наличии кист и отсутствии дооперационного морфологического диагноза. В нашем исследовании имелось одно наблюдение, когда цитологически диагностирована папиллярная киста молочной железы, а при плановом гистологическом исследовании диагностирован папиллярный рак.
Цитологическая гиподиагностика при исследовании первичной опухоли составила 3,8%, что связано с утратой морфологических особенностей опухолевых клеток, особенно при недифференцированных и мелкоклеточных новообразованиях (например, мелкоклеточный лимфоцитоподобный рак), а также выраженными дистрофическими изменениями опухолевых клеток. Цитологическая гипердиагностика не превысила 1% и связана с выраженными реактивными изменениями эпителия.
Уточнение степени распространенности опухолевого процесса
С развитием интраоперационного ультразвукового исследования, микрохирургических пособий во время операции, позволяющих обнаружить очаги опухоли, невыявленные на дооперационном обследовании, и интраоперационных находок при непосредственной ревизии операционной раны СИМД имеет неоценимые преимущества. Проведение СИМД в 10% случаев изменяет объем оперативного вмешательства [7]. Невозможность выполнения оперативного вмешательства должна быть подтверждена морфологически.
СИМД позволяет объективно оценить состояние лимфатического коллектора. В 30—40% макроскопически неизмененных лимфатических узлов обнаруживают метастазы, а в 25—30% макроскопически похожих на метастатические узлы при микроскопическом исследовании метастазы не выявляют. Срочное интраоперационное гистологическое исследование лимфатических узлов может быть неудачным в 25% наблюдений [7]. Большое количество ложноотрицательных заключений как цитологических, так и гистологических является серьезной проблемой для клинического применения СИМД в основном из-за ограниченной способности обнаруживать микрометастазы, особенно подкапсульные, которые просто не попадают в срез или соскоб с поверхности разрезанного лимфатического узла. Кроме того, возможна потеря отдельных опухолевых клеток при приготовлении гистологического препарата. Чувствительность и специфичность срочного цитологического исследования лимфатических узлов аналогичны исследованию криостатных срезов, поэтому цитологический метод является альтернативой срочному гистологическому исследованию лимфатических узлов.
В нашем центре проведена работа по исследованию лимфатических узлов при радикальной трахелэктомии у пациенток с начальным раком шейки матки [8]. Удаленные лимфатические узлы подвергали срочному цитологическому исследованию. При обнаружении увеличенных и подозрительных по метастатическому поражению тазовых и парааортальных лимфатических узлов срочное цитологическое исследование дополняли или заменяли срочным гистологическим исследованием. По результатам срочного цитологического и гистологического исследования у 5 (6%) пациенток из 81 выявлены метастазы в лимфатических узлах, в связи с чем произведена конверсия трахелэктомии в расширенную экстирпацию матки с удалением или транспозицией придатков. Метастатическое поражение лимфатических узлов во всех случаях было подтверждено при плановом гистологическом исследовании. В 3 случаях установлены микрометастазы (<2 мм), в 2 — макрометастазы. Число положительных лимфатических узлов варьировало от 1 до 5. Во всех наблюдениях отмечались метастазы плоскоклеточного рака [8].
В настоящее время широко применяется СИМД сторожевого (сигнального) лимфатического узла (СЛУ). Метастатическое поражение СЛУ является одним из основных прогностических и предиктивных факторов при раннем раке желудка, шейки матки, молочной железы и меланоме. СЛУ является первым лимфатическим узлом на пути оттока лимфы от первичной опухоли. Отрицательный СЛУ может исключать возможность метастазов в других лимфатических узлах, что не всегда подтверждается на практике. Например, у женщин с ранним раком шейки матки и молочной железы, которые хотят сохранить репродуктивный потенциал, можно избежать радикального хирургического вмешательства, если в сторожевом узле отсутствует метастаз. Исследование СЛУ проведено гистологически у 4 пациенток при раке шейки матки, метастазов не выявлено; цитологически исследовано 3 СЛУ при раке желудка (у 2) и молочной железы (у 1), метастазов не выявлено.
Причинами гиподиагностики является исследование не всех удаленных лимфатических узлов. Оптимально исследуют не более 5 лимфатических узлов из-за ограничения временны́х рамок. Пролиферация гистиоцитарных элементов при синус-гистиоцитозе с наличием крупных полиморфных гистиоцитов может служить причиной гипердиагностики. Для уточнения диагноза используется ИФИ лимфатических узлов, повышающее достоверность цитологической диагностики до 94%.
Часто для уточнения степени распространенности опухолевого процесса исследуются близкорасположенные органы, брюшина.
Важное значение в оценке степени распространенности опухолевого процесса имеет исследование экссудатов из серозных полостей. Остается сложной и нерешенной задачей цитологического исследования диссеминатов с брюшины при перстневидно-клеточном раке желудка из мелких клеток, ПОЯ, так как эти опухоли при микроскопическом исследовании крайне сложно дифференцировать с реактивным мезотелием. Срочное гистологическое исследование в большинстве наблюдений позволяет установить диссеминацию опухоли. Применение ИФИ повышает выявляемость клеток аденогенного рака до 98% (рис. 6, 7). Из исследованных 150 экссудатов при СИМД ИФИ проведено в 17 (11%) наблюдениях, из них наиболее часто при перстневидно-клеточном раке желудка (12 наблюдений) и ПОЯ (4 наблюдения), что позволило установить диссеминацию опухоли в брюшной полости.
Достоверность СИМД метастазов в печени составляет 98%, гиподиагностика отмечена в одном наблюдении из-за резко выраженной деформации материала. Наиболее часто метастазы в печени выявляют при аденокарциноме желудка и толстой кишки.
Установление абластичности операционного края резекции
Для морфологического контроля абластичности хирургического края интраоперационное исследование имеет важное значение, так как связано с расширением показаний для экономных резекций, особенно при раке молочной железы при трахелэктомии и микрохирургических операциях на органах головы и шеи, а также при раке желудка, толстой кишки, легкого и др.
В настоящее время имеется четкая тенденция к уменьшению расстояния между опухолью и краем резекции. В последние годы появились исследования, показывающие, что сокращения края резекции не приводит к увеличению частоты местных рецидивов и ухудшению выживаемости. По мнению многих исследователей, применение лучевой терапии расширяет возможности оперативного вмешательства.
При раке молочной железы патоморфолог, как правило, дает заключение о негативном крае при расположении опухоли от 1 до 5 мм от края резекции; о позитивном крае, если опухолевые клетки присутствуют в исследуемом материале, и о сомнительном или закрытом крае, когда опухолевые клетки располагаются на расстоянии менее 1 мм от края резекции. При раке молочной железы для срочного гистологического исследования доставляется удаленная опухоль и исследуется один или два края ближайших к опухолевому узлу. Из 87 исследованных краев резекции опухоль обнаружена в 12 (13,8%). В 3 (4%) наблюдениях положительный край резекции установлен только при плановом гистологическом исследовании, что потребовало повторной операции. Факторами, определяющими гистологическую гиподиагностику при СИМД, являются обширный внутрипротоковый компонент и инвазивная дольковая карцинома.
При раке молочной железы проводят срочное цитологическое исследование нижнего и верхнего краев резекции, подсосковой зоны, иногда исследуют медиальный и латеральный края. У 2,5% больных в крае резекции обнаружены опухолевые клетки. Ложноотрицательные цитологические заключения составили 1,2%.
Для исследования краев резекции при раке молочной железы часто доставляется жир, а паренхима молочной железы отсутствует, поэтому адекватно оценить абластичность не представляется возможным.
Оценка края резекции при раке желудка рекомендуется для пациентов при T3 или T4 стадии заболевания, интраоперационно исследуют, как правило, проксимальный край резекции. Срочное гистологическое исследование позволило выявить опухолевый рост в крае резекции при раке желудка в 8% наблюдений. Положительный край был обусловлен инвазией опухоли подслизистого слоя, неопределяемой при макроскопическом исследовании (рис. 8).
При резекции легкого гистологическое исследование краев резекции применяется редко, за 2 года всего 11 наблюдений. Опухолевые клетки обнаружены только в одном наблюдении при неходжкинской лимфоме. Цитологически край резекции бронха исследовали в 17 наблюдениях, опухолевые клетки не обнаружены.
При раке пищевода опухолевые клетки по краю резекции обнаружены в 11,5%, в одном наблюдении опухоль по краю резекции выявлена только при плановом гистологическом исследовании.
Для оценки адекватности удаления шейки матки при трахелэктомии, выполняли поперечный срез толщиной 1—2 мм с ее резидуальной части для срочного гистологического исследования. С помощью CytoBrush из сохраняемого отрезка цервикального канала получали материал с последующим проведением интраоперационного цитологического анализа. Положительная граница резекции интраоперационно установлена у 5 (6%) из 81 больной. В одном случае, по данным срочного гистологического исследования, выявили рак in situ по краю резекции, в связи с чем произвели дополнительное дисковидное иссечение шейки матки, что позволило обеспечить отрицательную границу резекции и выполнить органосохраняющую операцию. В остальных 4 случаях произведена конверсия трахелэктомии в расширенную экстирпацию матки с транспозицией яичников. Положительная граница резекции в 2 случаях из 5 обнаружена при аденокарциноме, в 2 случаях при аденоплоскоклеточном раке и лишь в одном случае при плоскоклеточном гистотипе [8].
Исследование краев резекции при раке поджелудочной железы проведено в 6 наблюдениях, из них в 3 гистологически выявлена аденокарцинома.
В нашем центре широко применяется цитологическое исследование краев резекции при операциях на органах головы и шеи — опухолевые клетки выявлены в 6,8% наблюдений.
С целью определения абластичности краев резекции при онкоортопедических операциях исследование костного мозга на криостатных срезах практически не применяется, поэтому используется срочное цитологическое исследование. Достоверность исследования составляет 98,8%.
В целом 12% результатов интраоперационного морфологического исследования образцов тканей краев резекции показывают необходимость расширения оперативного вмешательства, чтобы сделать его адекватным.
Контроль информативности взятого материала при некоторых диагностических операциях
При опухолях мягких тканей и костей, средостения диагноз возможен только при комплексном клинико-морфологическом исследовании с обязательным применением методов иммуногистохимии, а также во многих случаях молекулярно-генетических методов исследования. Интраоперационная морфологическая, в основном цитологическая диагностика применяется с целью контроля информативности взятого материала для планового гистологического исследования и по информативности не уступает исследованию замороженных срезов. По данным некоторых авторов, диагноз был бы невозможен без цитологического исследования. Это, как правило, лимфома, плазмоцитома, саркома Юинга, метастатическая карцинома, метастатическая меланома, рак из клеток Меркеля, липосаркома. Для малоклеточных, фиброзных, миксоидных и опухолей из жировой ткани роль цитологического исследования отпечатков ограничена.
Заключение
СИМД остается незаменимой в онкологии, так как способна уточнить информацию о характере патологического процесса, степени его распространения, состояния окружающих тканей и краев резекции, что необходимо при выборе адекватного хирургического вмешательства. Однако, при неясном диагнозе и при небольшом количестве полученного материала не следует любой ценой добиваться интраоперационного морфологического исследования, особенно если речь идет о редких опухолях и неинвазивном раке.
Чувствительность гистологического метода при СИМД составляет 98%, специфичность — 99%, чувствительность цитологического метода при СИМД составляет 95%, специфичность — 96%. Гистологическая гипердиагностика при срочном исследовании составляет 0,5%, гиподиагностика 1%, цитологическая гипердиагностика — 3%, гиподиагностика — 9%. Заключения в предположительной форме при срочном гистологическом исследовании составляют 2%, при цитологическом — 11%. В 12% результатов интраоперационного морфологического исследования образцов тканей краев резекции показывают необходимость расширения оперативного вмешательства. Неинформативный материал при срочном исследовании достигает 2—5%, в основном при срочном цитологическом исследовании.
Золотым стандартом морфологического исследования является комплексное цитологическое и гистологическое исследования, которые являются взаимодополняющими. Необходимо подчеркнуть значение междисциплинарного подхода к диагностике, в том числе и интраоперационной, включая клинические данные и результаты инструментальных методов исследования с целью достижения точного диагноза.
Участие авторов:
Концепция и дизайн исследования: Н.Н.В.
Сбор и обработка материала: В.Ю.М., А.Г.Е., О.В.Б., Е.Н.С.
Статистическая обработка: О.В.Б., А.Н.П.
Написание текста: В.Н.Н., О.В.Б.
Редактирование: В.Н.Н.
Конфликт интересов отсутствует.
Как часто женщине нужно проверяться на рак груди?
Здесь нет однозначного ответа. Никто точно не скажет, как часто молодой здоровой женщине до 40 лет нужно ходить к врачу. Когда врач сидит на 10-минутном приеме, ему легче сказать: «Приходите раз в год. Все, до свидания, следующий, заходите». У меня прием длится полчаса, и я специально оставляю хотя бы пять минут в конце, чтобы объяснить, что нет универсальных рекомендаций. Нужно уделять внимание своей груди, осматривать ее, но как часто это делать — тоже никто не знает. Самообследование не приводит к снижению смертности от болезни, но при этом каждую четвертую опухоль женщины находят сами. На сегодня мы еще не изобрели таких диагностических методов, которые нам до биопсии скажут: с грудью все ок или не ок.
После 40 лет все более-менее понятно: с этого возраста риск заболеть раком молочной железы достоверно увеличивается. Одни медицинские организации говорят, что скрининг (Обследование здоровых людей с целью выявить у них заболевание, которое пока никак себя не проявляет. — Прим. ред.) пора делать с 40 лет, другие — с 45 лет. Частота обследований тоже отличается. Рекомендации немного расходятся в зависимости от системы здравоохранения. В Америке есть как минимум две организации, которые занимаются разработкой программы скрининга: Рабочая группа по профилактике заболеваний (USPSTF) и Американское онкологическое общество. У них разные рекомендации, потому что в некоторых штатах преобладает афроамериканское население, которое болеет тяжелее. В Великобритании проверяют с 50 лет раз в три года.
Сам скрининг проводят до 75 лет, это связано с продолжительностью жизни. Нет смысла проводить скрининговое обследование, если ожидаемая продолжительность жизни менее 10 лет. Потому что, скорее всего, то, что мы обнаружим, не сократит жизнь этого человека, а медицинской системе обойдется дорого.
В России насчет скринингов все говорят разное. Например, некоторые гинекологи считают, что после 40 лет маммографию нужно делать ежегодно или хотя бы раз в два года, а после 50 лет — ежегодно. Но на самом деле мы не знаем, как часто нужно проходить маммографию. Поэтому пропагандировать, что это надо делать раз в год, без объяснения того, что это за исследование и что делать с его результатами, — неправильно.
И каждый раз думаю: боже, сколько неправильных действий могут повлечь за собой какие-либо рекомендации. Из-за этого я завела свой блог. Мне кажется, что основная проблема не в том, делаем мы маммографию или не делаем, а в том, что мы не общаемся с пациентами. У меня много пациенток, которые приходят с болью или находят у себя уплотнение, и тогда мы с ними прицельно разбираемся, что боль в молочной железе — это не спутник онкологического заболевания, что уплотнение — это просто локальный фиброаденоматоз, так ведет себя железистая ткань. Мы можем сходить с пациенткой на УЗИ и уточнить это или понаблюдать динамику.
Рекомендации — это такая штука, которая нас может поддержать. Но принимаем решение мы сами: врач и пациент. У меня была молодая пациентка, которая прошла химиотерапию, операцию и была вынуждена принимать препарат, вызывающий искусственную менопаузу. В какой-то момент она сказала, что больше не может, мы обсудили все риски и приняли решение отказаться от лекарства, тем самым повысив вероятность рецидива. Но это было общее решение. Без желания пациента его лечить никто не будет.
Кому-то дают странную рекомендацию ходить каждые полгода на УЗИ. Вот пациентка ходит, делает очередное УЗИ, ей говорят, что все нормально, проходит два месяца, и она приходит ко мне с шишкой. А там рак. И она сидит в слезах на приеме: «Я ходила каждые полгода, потому что мне так сказали». Скрининг направлен на то, чтобы поймать рак, когда еще нет симптомов. Но не всех можно поймать.
Есть такая фраза, что мы скринингом пытаемся поймать «орлов» и «зайцев» — это быстрые, стремительные, очень внезапные раки, а ловим «черепашек», потому что они ползут-ползут и вот в какой-то момент мы находим их на маммографии.
«Черепашек» нужно лечить или можно их не трогать?
«Черепашки» — это не камни, которые не двигаются. Они все равно прогрессируют. Мы никогда не узнаем, как они себя поведут, потому что неэтично не лечить рак. Нет критериев, которые бы сказали, можно злокачественную опухоль наблюдать или ее нужно сразу же лечить. Вот есть карцинома in situ, это неинвазивный рак. После того, как его обнаружили, у женщины в восемь раз увеличивается риск инвазивного рака.
Инвазивный рак — один из основных раков молочной железы, это порядка 70% случаев. Пока опухоль внутри молочного протока — это нулевая стадия рака, он не может метастазировать. Инвазивный рак — это уже опухоль, которая вышла за пределы протока и у нее появляется шанс дать метастазы. И вот, казалось бы, что карциномы in situ можно наблюдать без вмешательства, но нет, потому что они могут развиваться в инвазивную опухоль.
А вот дольковая карцинома in situ не является злокачественной опухолью. Это стало понятно совсем недавно — в 2017 году, до этого к ней относились так же, как к внутрипротоковой карциноме. А теперь стало понятно, что она доброкачественная и ее не нужно оперировать. На сегодня нет таких форм рака молочной железы, которые этично наблюдать, в отличие например от некоторых видов рака предстательной железы.
Как врач определяет, рак перед ним или не рак?
В тот момент, когда мы ловим что-то в груди, мы не знаем, что это. Это кот в мешке. Биопсия все решает, и без нее лечение от рака никто не начнет. Даже пункция (Подвид биопсии, когда берут взвесь клеток, а не кусочек ткани. — Прим. ред.) не является основанием для лечения.
Решение о том, проводить биопсию или нет, принимают согласно критериям BI-RADS — Breast Imaging Reporting and Data System. Это шкала от нуля до шести, по которой рентгенолог ставит балл на основании маммографии, УЗИ или МРТ. BI-RADS 0 означает, что нужен дополнительный анализ, BI-RADS 2 — что опухоль доброкачественная, BI-RADS 4 — что есть подозрение на рак. С этим результатом пациентка приходит к онкологу или клиническому рентгенологу, и он принимает решение, делать биопсию или нет.
Рентгенолог может поставить BI-RADS 3. Это меньше 2% вероятности того, что есть рак молочной железы. Если BI-RADS больше, то нужно будет принять решение о биопсии, но образование совершенно не обязательно окажется раком. На биопсии рак уже нельзя перепутать с чем-то. Если это опухоль, это опухоль.
Если посмотреть на графики заболеваемости раком груди и смертности от него в России, видно, что заболеваемость растет, а смертность нет. Как это можно объяснить, по-вашему?
Это реально так. Проблема в том, что мы не можем понять достоверно: это потому, что мы делаем скрининг и лечим лучше, чем раньше, или только потому, что просто лечим лучше? Прерывать то или другое для того, чтобы выяснить причину, — неэтично, потому что от рака умирают.
Основной плюс маммографии не только в том, чтобы держать смертность под контролем. Маммография сильно влияет на объем лечения. Когда мы обнаруживаем опухоль на первой стадии, без симптомов, у нас есть возможность пролечить минимально: прооперировать и назначить профилактические таблетки. Когда этот же рак доходит до стадии клинических симптомов, мы уже не можем только этим обойтись. Тогда мы должны прооперировать еще подмышку, что увеличивает риски лимфатического отека, провести химиотерапию, которая снижает качество жизни, и так далее.
Может ли врач пропустить рак?
Конечно, это огромная проблема. В трети случаев рак может быть не найден при маммографии. Есть, во-первых, рентгенонегативные раки, которые на рентгене не видны. Именно поэтому очень важно сначала осмотреть пациента, а потом назначать исследования. А то может прийти 45-летняя женщина на маммографию, и ей напишут по результатам снимка: все ок. И она думает: ага, значит, эта шишечка — ничего страшного.
Да, бывает, что доктор ошибается, считает, что в анализах нет ничего страшного и не надо делать биопсию, или получает неинформативную биопсию и назначает какую-нибудь травку, просто чтобы пациента не оставлять без наблюдения. Хорошо, если пациент придет на следующее обследование пораньше.
А может врач, наоборот, перестраховаться там, где не надо?
У меня сейчас наблюдается пациентка. Что-то ее забеспокоило, закололо, и она пришла. Ей сделали маммографию, рентгенолог написал, что все нормально, а я вижу на снимке скопление кальцинатов (солей кальция) и тень в этом месте. То есть то ли он не видел, то ли он просто копипаст сделал, не понятно. И вот здесь начинаются минусы гипердиагностики.
Я говорю: «Вы знаете, тут что-то подозрительное, надо идти и делать не скрининговую маммографию, а прицельную, на которой сомнительное место фотографируют при увеличении». Естественно, пациентка волнуется. Она записывается на процедуру, ждет. По результатам снимка ей пишут BI-RADS 4, то есть нужно делать биопсию. Я тоже нервничаю, потому что недавно в том же самом месте писали, что все нормально, BI-RADS 2, а теперь когда я отправила эту пациентку досмотреть, пишут 4.
Потом мы идем на УЗИ, там ничего нет. Она записывается на МРТ — опять ожидание, ведь МРТ делают в определенный день цикла, а он у нее скачет. Она получает результат МРТ, там все нормально, но я прошу коллегу пересмотреть.
Мультимодальных диагностов молочной железы, которые владеют всеми методами диагностики, у нас в стране немного. Мне говорят: «Тут ничего нет, это нормальные кальцинаты, не подозрительные. Понятно, почему они тебя заинтересовали, но на прицельном снимке все ок». Я отвечаю: «Но рентгенологи BI-RADS 4 ставят, что они там видят-то?» Пациентка все это время была как на пороховой бочке.
Вот что происходит из-за гипердиагностики. Биопсию ей мы делать не стали. Но через полгода все нужно повторять, потому что я не могу отпустить ее на два года до следующего осмотра.
Это проблема интерпретации снимков?
Да, это проблема чтения снимков. Не знаю, может, я запустила эту волну и коллеги напугались, может, смотрел кто-то не совсем опытный. Проблема в том, что у нас нет метода диагностики до биопсии, который отвечает на вопрос: да-да, нет-нет.
В скандинавских странах одна из образцовых систем скрининга: там сидят два опытных рентгенолога и отсматривают снимки. Если их мнение совпадает, пациентке выдают диагноз. А если у них мнение не совпадает, то с ними проводят работу над ошибками. А у нас на скрининге, наоборот, сидят люди, которые вчера выпустились, потому что опытным интереснее где-нибудь еще.
Маммограмму еще нужно качественно отснять. Даже с прицельной маммограммой можно ошибиться. Но, каким бы ни было качество снимка, если человек не умеет интерпретировать, у него недостаточно опыта или он перестраховывается — от ошибок не уйти.
Еще надо понимать, что у одного доктора может быть этих маммограмм тридцать штук за день. Это же нереально. Человек может принять до семи, максимум девяти взвешенных решений, если он себя круто прокачал. А у нас люди продолжают сидеть, принимать по тридцать человек и отсматривать по тридцать снимков.
Какие еще есть минусы у гипердиагностики помимо лишних обследований и волнений?
Человек может проходить ненужную биопсию, ведь кто-то сделал бы биопсию в случае с моей пациенткой, о котором я рассказывала выше. Рентгенолог же поставил BI-RADS 4. Каждый рентгенолог может ошибиться, не только неграмотный или тот, который перестраховался.
Бывают более неоднозначные случаи. У меня была пациентка из государственной поликлиники, которая пришла с заключением BI-RADS 4 с обеих сторон груди. Я смотрю ее на УЗИ — там ничего. Смотрю маммограмму — ну да, есть скопление кальцинатов, но даже я вижу, что ничего страшного, хотя я не рентгенолог.
Ей вполне могли сделать биопсию, лечить бы не лечили, но понервничать заставили. Гипердиагностика неприятна именно из-за ненужных процедур, ненужных биопсий и больших переживаний по этому поводу.
Еще есть проблема в том, что в некоторых клиниках просто так назначают обследования. До «Чайки» я работала в клинике, где после каждого пациента меня вызывали на ковер и спрашивали: «Почему вы не назначили пациентке анализ крови, мочи, кала, где УЗИ?» Я говорю: «Без симптомов УЗИ делать не надо». А они ссылаются на рекомендации акушеров-гинекологов, на внутренние протоколы, которых никто никогда не видел. Онкомаркеры — это вообще любимейшая тема. «Почему вы ей не назначили онкомаркеры?» — говорят. Потому что их никому не надо назначать.
Так что я представляю себе этот кошмар, с которым пациентки могут встретиться. Поэтому лучше идти в клинику и к врачу, которому доверяешь
Эффективность лечения рака зависит не только от развития методов терапии — без постановки точного морфологического диагноза врач-онколог не может выбрать подходящий для конкретной опухоли вид лечения. Важным компонентом современной онкологической помощи, который, к сожалению, часто остается в тени достижений технологий разрушения опухолей, является правильная постановка диагноза. А точнее — определение типа опухолевых клеток и, соответственно, их устойчивости к различным видам внешнего воздействия. Решает эту задачу морфологическая диагностика, базовый принцип которой — исследование образцов опухолевых клеток.
С каким образцами опухолевых клеток работает патоморфология?
Базой для морфологической диагностики являются образцы тканей (фрагменты опухолей). Наиболее частым способом забора материала является трепан-биопсия, которая осуществляется при помощи специальной толстой иглы, также используется инцизионная биопсия, которая выполняется при помощи скальпеля и эксцизионная биопсия с тотальным забором пораженного участка (например, биопсия лимфоузла при диагностике лимфом).
После образцы тканей проходят этапы специальной подготовки (фиксации и проводки), после чего пропитываются парафином с формированием блока. Из блоков на специальных устройствах (микротомах) приготавливаются тонкие срезы толщиной 4-5 микрон. Полученные срезы помещаются на стекла, подвергающиеся различным методам окраски с целью выделения различий в клеточных структурах. Эти, так называемые, “стекла”, подлежат тщательному рассмотрению врачом-патоморфологом.
Каждый из этапов подготовки образцов критичен для возможности и точности последующих молекулярных методов исследования, поэтому нарушение технологии подготовки может привезти к неправильному назначению лечения.
Зачем изучать опухоли под микроскопом?
Количество известных разновидностей опухолей — велико. Наиболее полной считается классификация Всемирной организации здравоохранения (ВОЗ), которая в печатном виде представляет собой 11 томов, около 400 страниц в каждом. Итог — ошибки в постановке диагноза неизбежны.
Патоморфологическая классификация опухолей Всемирной организации здравоохранения (ВОЗ) едва уместилась в 11 томов
Показатель ошибок при постановке диагноза поражает: от 5 до 50% всех онкологических диагнозов в мире — неверны. Половина этих ошибок не становятся фатальными — различные виды рака могут одинаково реагировать на определенный подход к лечению. Но значительная часть неточностей приводит к неадекватному лечению рака у пациентов, которое может способствовать прогрессированию заболевания.
Среди объективных причин ошибочных диагнозов, связанных с морфологической диагностикой, лидирует невозможность получения образца опухолевой ткани для ее морфологического исследования ввиду трудности доступа либо тяжелого состояния пациента.
Среди субъективных причин ошибок морфологической диагностики наиболее распространены:
- ошибка при заборе материала (например, при раке простаты следует проводить множественный забор образцов, т.к. опухоль в этом органе может иметь крайне сложную пространственную форму);
- отсутствие возможности конкретного лечебного учреждения провести морфологическую диагностику в необходимом объеме (собственная морфологическая лаборатория — это сложный и дорогой институт);
- нарушения протоколов как в части отказа от забора и морфологического исследования образцов, так и в части стандартов проведения морфологической диагностики опухоли (в том числе и устаревшие методики, отсутствие необходимого оборудования, низкая квалификация специалистов, на повышение которой не выделяется средств).
И только морфологическая диагностика, проведенная с соблюдением всех стандартов взятия материала, подготовки и рассмотрения образцов, способна дать окончательный ответ о типе опухоли и ее особенностях.
Гистология и иммуногистохимия — в чем отличие?
Первоначально, морфологическая диагностика решала задачу определения наличия злокачественного процесса в ткани. Для этого применялся метод, который в современной медицине называется “гистологическое морфологическое исследование”, или, как часто можно услышать от пациентов “гистология”.
С помощью гистологического морфологического исследования может быть проведена дифференциальная диагностика доброкачественных процессов и злокачественной опухоли — т.е. определение наличия измененных (атипичных) клеток в образце тканей. Простое гистологическое исследование в любом случае носит субъективный характер и зависит от профессионализма проводящего его врача. Поэтому, при подозрении на наличие опухоли, второе мнение от ведущих экспертов МИБС в этой области значительно снижает риск ошибочного диагноза.
При подтверждении опухолевого процесса в тканях, пациенту требуется более точная диагностика, которая точно определит тип опухоли и укажет на наиболее эффективный подход к ее лечению — иммуногистохимия.
Зачем нужно иммуногистохимическое исследование?
Основой иммуногистохимии является окрашивание клеток специфическими веществами, которые реагируют на определенные типы опухолевых клеток и “мишени”, специфические свойства и мутации генов конкретного типа рака.
Пример иммуногистохимии в МИБС: Позитивная реакция на СК14 (коричневое окрашивание) вокруг всех подозрительных структур исключает рак молочной железы – дополнительное лечение пациентке не требуется
Таким образом, иммуногистохимия позволяет точно указать нозологию (разновидность) опухоли, что чрезвычайно важно для проведения адекватного лечения, а также – для прогнозирования развития заболевания. Например, некоторые разновидности рака молочной железы (тубулярный, фиброматоз-подобный) не требуют иного лечения, кроме хирургического.
Иммуногистохимия в МИБС: Позитивная реакция на bcl10 в лимфоидных клетках конъюнктивы глаза (коричневое окрашивание вокруг фолликула) подтверждает диагноз MALT-лимфомы, при которой наибольшего эффекта покажет химиотерапия, а не хирургическое лечение
Лечим метастазы. Когда не обойтись без патоморфолога?
Метастазы представляют собой “копию” злокачественных клеток первичной опухоли, точнее, того типа тканей, из которых развилось новообразование. Поэтому тип клеток метастаза может указать на локализацию первичного рака. Это крайне важно, если первичная опухоль не проявляет себя симптомами и не диагностирована. С другой стороны, если первичная опухоль, имеет уязвимость к препаратам таргетной терапии, то ее метастазы могут утратить это свойство. В таком случае иммуногистохимия образца метастазов покажет, что для первичной опухоли лечение будет прежним, а вот для метастазов следует избрать другой подход.
Молекулярные исследования + Таргетная терапия + Иммунотерапия = Эффективное лечение рака
Благодаря развитию методов молекулярной диагностики (иммуногистохимия, ПЦР, секвенирование), лекарственная терапия рака идет большими шагами вперед. Помимо химиотерапии, сейчас активно используются таргетные препараты, целенаправленно воздействующие на мишени в опухолевых клетках (HER2, CD20, c-kit, мутантный b-Raf и др.).
Кроме того, в настоящее время онкология переживает «бум» иммунотерапии, при применении которой лекарственные препараты разрывают порочный механизм, препятствующий уничтожению опухолей собственными иммунными клетками.
Однако для правильного назначения таких препаратов необходимым условием является определение специфических маркеров при помощи иммуногистохимического или молекулярно-генетического исследования опухолевой ткани. Более того, часто маркеры, указывающие на чувствительность к иммунотерапии (MMR, MSI), также говорят о том, что пациенту не следует назначать химиотерапию, в особенности это касается рака толстой кишки и желудка.
Иммуногистохимия показала, что негативная реакция на MSH2 (синее окрашивание ядер опухоли, коричневое окрашивание неопухолевой ткани) свидетельствует о том, что рак тела матки, представленный на данном слайде, чувствителен к иммунотерапии
Какой рак можно вылечить без операции?
Некоторые разновидности опухоли не только не требуют хирургического лечения, но оно им противопоказано, так как может привести к прогрессированию заболевания. Это прежде всего лимфома, опухоль, возникающая из лимфоцитов, которые располагаются как в лимфоузлах, так и в паренхиматозных органах.
Развитие иммуногистохимии и основанных на ее результатах таргетной терапии и иммунотерапии постоянно расширяют спектр видов рака, которые можно вылечить “точечным” воздействием исключительно на опухолевые клетки. Помимо лечения лимфомы, по состоянию на начало 2019 года наибольшее применение методы иммунотерапии и таргетного лечения получили при лечении таких заболеваний, как:
- рак молочной железы;
- рак простаты;
- рак кишечника;
- рак легкого;
- лимфомы;
- рак желудка;
- меланома
при которых современные протоколы лечения требуют выполнение иммуногистохимии. Большинство ошибок в диагностике и лечении данных заболеваний связано либо с не проведением иммуногистохимии, либо с ее неправильной интерпретацией. Цена ошибки, к сожалению, может быть фатальной, так как назначение неправильного лечения может привести к резистентности (устойчивости) опухолевых клеток к лекарственным препаратам, которые при правильном назначении часто приводят к выздоровлению пациента.
Как повысить качество морфологической диагностики в клиниках России?
Выбирайте МИБС как для первого проведения базовой морфологической диагностики либо иммуногистохимического исследования, так и для получения второго мнения от ведущих специалистов нашей медицинской компании относительно имеющихся образцов ткани опухоли (часто называемого пациентами “пересмотр стёкол”), полученных при обследовании в другом онкоцентре.
Почему следует выбрать патоморфологическую лабораторию МИБС?
- исследование и оценка рассматриваемого материала проводится одновременно несколькими ведущими специалистами в центральной патоморфологической лаборатории МИБС в Санкт-Петербурге, сотрудничающей с федеральными онкологическими центрами.
- все вопросы логистики центр МИБС в вашем регионе берет на себя.
- МИБС владеет всеми технологиями, необходимыми для постановки правильного патоморфологического диагноза. От вас не потребуется проводить дополнительные исследования в других лабораториях.
- Иммуногистохимическое исследование может быть проведено в полном объеме за счет средств ОМС (бесплатно для пациента) при наличии направления по форме 14у.
Как заказать морфологическое / иммуногистохимическое исследование в МИБС?
- позвоните в любой центр МИБС в вашем регионе;
- привезите материал (гистологические препараты, парафиновые блоки, копию выписки из истории болезни и прочие документы, описывающие характер заболевания) в центр МИБС вашего города;
- получите заключение через 3-10 дней (в зависимости от вида и объема исследования).
руководитель патоморфологической службы
врач патологоанатом
доктор медицинских наук
Данное исследование позволяет обнаружить отклонения от нормального строения тканей, выявить наличие злокачественных клеток или их предшественников, определить гистологический вариант изменений, рецепторный статус опухоли и её пролиферативный потенциал. Полученные данные позволяют максимально эффективно подобрать лечение и позволяют дать прогноз заболевания.
Состав исследования:
- Гистологическое исследование с определением рецепторного статуса рака молочной железы (PR, ER, ki67, Her2 neu)
- Иммуногистохимическая диагностика рецепторного статуса рака молочной железы (PR, ER, ki67, Her2 neu)
Синонимы русские
Определение рецепторного статуса рака молочной железы.
Метод исследования
Гистологический метод.
Какой биоматериал можно использовать для исследования?
Образец ткани (биоптат) опухолевого образования молочной железы.
Общая информация об исследовании
Гистологическое исследование любого органа позволяет оценить морфологию ткани, выявить характер роста опухоли, степень инвазии (прорастания), определить стадию, прогноз и тактику лечения заболевания. Но для эффективного лечения рака молочной железы (РМЖ) также важны результаты иммуногистохимического исследования, которое позволяет оценить рецепторный статус и пролиферативный потенциал опухолевых клеток. Особенно это актуально при карциноме молочной железы.
На поверхности клеток опухоли существуют специальные белки – рецепторы, стимуляция которых запускает рост новообразования. Различные комбинации этих рецепторов называются рецепторным статусом опухоли. Так, при раке молочной железы могут встречаться следующие рецепторы:
- Рецепторы к гормонам – эстрогенам и прогестерону (ER, PR).
Значительная часть опухолей молочной железы является гормонально-зависимыми, то есть их рост поддерживается и стимулируется эстрогенами и прогестероном. Как правило, они хорошо отвечают на терапию аналогами гормонов (тамоксифен), которые конкурентно связываются с соответствующими ядерными рецепторами, не вызывая активации внутриклеточных процессов. Таким образом, исследование продукции опухолью ER и PR позволяет определить ее чувствительность к этим препаратам. Но наличие данных рецепторов слабо влияет на прогноз заболевания. - Рецептор второго типа к человеческому эпидермальному фактору роста (human epidermal growth factor receptor 2 – HER2/neu).
Для клеток некоторых опухолей молочной железы может быть характерна повышенная выработка HER2/neu, который, соединяясь с естественным фактором роста, запускает в них процесс неконтролируемого деления. Наличие на клеточной мембране данного рецептора связано с плохим прогнозом (агрессивное течение, высокий риск рецидива) и позволяет предположить хороший терапевтический эффект от назначения антрациклиновой и таксановой химиотерапии и моноклональных антител к рецептору HER2 – трастузумаб (герцептин), лапатиниб (Tykerb), пертузумаб (Perjeta). При этом не рекомендуется гормональная терапия, так как такие опухоли резистентны к тамоксифену.
По данным исследований, общее число пациенток с HER2-положительным раком молочной железы составляет от 15 до 25% и некоторые раковые заболевания молочной железы, которые являются HER2-положительными, со временем могут стать HER2-негативными. Аналогично HER2-отрицательный рак молочной железы может стать HER2-положительным с течением времени. В случае рецидива заболевания рекомендуется повторное определение статуса HER2.
Кроме определения рецепторного статуса, важно знать пролиферативную активность – способность опухолевых клеток к неограниченному делению. Процесс деления сопровождается появлением в клетке определенных белков, один из которых – Ki-67. Это ядерный белок, который кодируется геном MK167 и экспрессируется только в пролиферирующих клетках, не выделяясь, если клетка в состоянии покоя. Это позволило использовать его как маркер пролиферативной активности опухоли. Определение уровня Ki-67 имеет важное прогностическое значение, так как наибольшей пролиферативной активностью обладают опухоли из наименее зрелых и дифференцированных клеток.
Существующие принципы Американского общества клинической онкологии не включают Ki-67 в список необходимых рутинных биологических маркеров. Однако появление новых генетических тестов подчеркивает роль пролиферативных генов, включая Ki-67, в качестве прогностических маркеров. Наиболее часто используемым методом определения Ki-67 является окрашивание антителом MIB-1. Но стандартизация патологической оценки Ki-67 еще не завершена.
На основании статуса гормональных рецепторов, HER2/neu, Ki-67 выделяют четыре иммунофенотипа рака молочной железы:
– Люминальный тип A или ER+, PR+, HER2-.
При этом типе рака обнаруживаются гормональные рецепторы (ER и PR), но нет HER2/neu и/или низкий индекс Ki-67. Около 80% рака молочной железы составляют ER+, и около 65% из них также являются PR+. Около 15% таких опухолей имеют мутации гена р53, которые имеют плохой прогноз.
– Люминальный тип B или тройной положительный (ER+, PR+, HER2+ или с высоким индексом Ki-67).
Чаще всего такой тип встречается при внутрипротоковых опухолях молочной железы.
– HER2-положительный (ER-, PR-, HER2+).
К данному типу относится около 20% раковых образований молочной железы. Как правило, они очень агрессивны, быстро растут и чаще встречаются у женщин в более раннем возрасте, чем типы A и B.
– Базальноподобный или тройной отрицательный фенотип (трижды негативный) (ER-, PR-, HER2-).
К данному типу относится примерно 10-20% случаев рака молочной железы. Он называется базальноподобными, так как опухолевые клетки имеют признаки, сходные с базальными клетками, окружающими протоки молочных желез. Большинство случаев рака молочной железы, связанных с геном BRCA-1, являются трижды негативными, и более половины их них содержат мутации гена p53. Такой рак не реагирует на гормональную терапию или методы лечения, которые направлены на рецепторы HER2. В таких случаях используют комбинацию методов лечения (оперативное вмешательство, лучевая терапия и химиотерапия). Базальноподобные раковые опухоли, как правило, более агрессивны, с более низкой, пятилетней выживаемостью, с более высокой частотой рецидивов. Чаще такой тип РМЖ встречается до 40-50 лет и особенно характерен для женщин со смуглой и темной кожей.
При комплексном гистологическом и иммуногистохимическом исследовании в первую очередь осуществляется морфологический анализ тканей под световым микроскопом с использованием специальных гистологических красителей. После верификации патологического процесса, определения степени инвазии и наличия фоновых процессов проводится иммуногистохимическое исследование. Оно позволяет определить все указанные выше маркеры. Срезы тканей окрашиваются растворами антител, специфичными к одному из исследуемых маркеров и меченными флюоресцирующими метками. Если в опухолевой клетке присутствует искомый рецептор, антитела связываются с ним и с помощью микроскопа можно увидеть флюоресценцию (свечение). Это будет свидетельствовать о положительном результате теста. Также врач-морфолог сможет определить, где именно располагается окрашенный маркер.
Для чего используется исследование?
- Для дифференциальной диагностики патологического процесса;
- для определения вида и подвида опухоли, степени ее злокачественности и распространенности онкологического процесса;
- для определения рецепторного статуса опухоли и ее пролиферативного потенциала;
- для подбора адекватной терапии, в том числе с учетом полученных результатов иммуногистохимического анализа;
- для контроля эффективности лечения;
- для верификации метастазов;
- для динамического контроля и прогноза у лиц, находящихся под наблюдением.
Когда назначается исследование?
- При первичной верификации образования молочной железы, особенно если велика вероятность, что оно злокачественное;
- при рецидивах рака молочной железы;
- при верификации метастатических опухолей.
Что означают результаты?
При гистологическом исследовании даётся подробное макро- и микроскопическое описание исследуемого образца тканей, заключение с указанием гистологической формы рака, степени его злокачественности или дифференцировки, наличия или отсутствия инфильтрации в самом узле и по периферии, степени распространенности, наличия фоновых процессов.
В заключении иммуногистохимического анализа указывается гистологический вариант опухоли и один из четырех возможных иммунофенотипов.
При интерпретации результатов рецепторного статуса к стероидным гормонам (эстрогену и прогестерону) следует оценивать не только процент окрашенных антителами клеток, но и интенсивность окрашивания. Эти параметры учитываются в шкале Allred, где процент позитивных клеток оценивается от 0 до 5 баллов, а интенсивность окрашивания от 0 до 3. Сумма двух показателей является итоговым баллом, по которому определяется позитивность опухоли по рецепторному статусу: 0-2 негативная, 3-8 позитивная. Общий балл 3 по этой шкале соответствует 1-10% окрашенных клеток и является минимальным позитивным результатом, когда назначение гормональной терапии может быть эффективным.
Иногда рецепторный статус определяется исключительно по проценту клеток с окрашенными ядрами. В таких случаях NCCN рекомендует считать позитивными все опухоли, где есть более 1% флюоресцирующих клеток. Учитывая, что окрашивание ER/PR может быть и в нормальных эпителиальных клетках молочной железы, следует оценивать только инвазивные опухолевые клетки.
Любой положительный результат теста, будь то только ER, PR или оба, означает, что рак молочной железы считается «гормон-рецептор-положительным» и оправдано назначение гормональной терапии.
При интерпретации окраски на рецептор HER2/neu учитывают только окрашивание клеточной оболочки, которое оценивают по шкале от 0 до +3:
- результат 0 и +1 считается HER2-негативным;
- +2 – пограничный результат, нельзя достоверно судить о наличии на поверхности клеток рецептора HER2-neu, необходимо проведение FISH- или CISH-исследования; при недоступности этих исследований допускается повторное иммуногистохимическое исследование, но на другом образце опухолевой ткани;
- +3 – положительный результат – таргетная терапия анти-HER2-препаратами будет эффективна.
Оценка маркера индекса пролиферации определяется как процент клеток с ядерным окрашиванием от общего числа опухолевых клеток. Согласно классификации St. Gallen Consensus (2009), низким индексом пролиферативной активности считается уровень Ki-67 менее 15%, средним – 16-30%, а высоким – более 30%.
Существует несколько шкал оценки рецепторного статуса рака молочной железы, в лабораторном отчете должно быть указано, какая из них использовалась, а также дана описательная характеристика количества позитивных клеток, особенностей окрашивания клеточных структур и морфологических особенностей клеток.
Кто назначает исследование?
Онколог, маммолог, онкогинеколог.
Также рекомендуется
- Иммуноцитохимическое исследование соскобов шейки матки с определением белка р16 и Ki 67 (включая жидкостную цитологию – окрашивание по Папаниколау)
- Комплексное гистологическое и иммуногистохимическое исследование с определением пролиферативной активности по экспрессии KI-67, а также риска прогрессирования дисплазии и развития рака шейки матки по экспрессии p16INK4a
- Комплексное гистологическое и иммуногистохимическое исследование с определением пролиферативной активности в растущих лейомиомах по экспрессии KI-67 и гладкомышечного актина
Литература
- Семиглазов В.Ф., Нургазиев К.Ш., Арзуманов А.С. Опухоли молочной железы (лечение и профилактика). – Алма-Ата, 2001. – 345 с.
- Георгиев Г.П. Молекулярно-генетические механизмы прогрессии опухолей // Соросовский образовательный журнал. – 2000. –Т. 6, № 11. – C. 1-7.
- Бохман Я.В. Руководство по онкогинекологии./Я.В. Бохман. – СПб. «Фолиант». 2002.