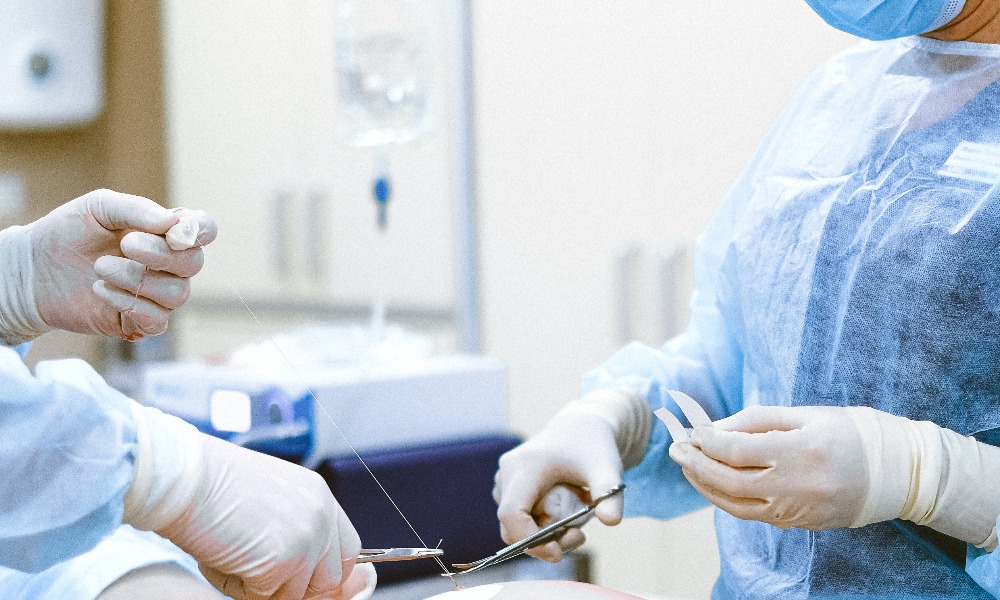
Швы
хирургические
наиболее
распространенный способ соединения
биологических тканей (краев раны, стенок
органов, и т.д.), остановки кровотечения,
желчеистечения и др. с помощью шовного
материала. В отличие от сшивания тканей
(кровавый метод) существуют бескровные
методы их соединения без применения
шовного материала (см. Бесшовное
соединение тканей).
В
зависимости от сроков наложения Ш. х.
различают: первичный шов, который
накладывают на случайную рану
непосредственно после первичной
хирургической обработки или на
операционную рану; отсроченный первичный
шов накладывают до развития грануляций
в сроки от 24 ч
до 7 дней после операции при отсутствии
в ране признаков гнойного воспаления;
провизорный шов — разновидность
отсроченного первичного шва, когда нити
проводят во время операции, а завязывают
их спустя 2—3 дня; ранний вторичный шов,
который накладывают на гранулирующую
очистившуюся от некрозов рану спустя
8—15 дней; поздний вторичный шов накладывают
на рану через 15—30 дней и более при
развитии в ней рубцовой ткани, которую
предварительно иссекают.
Швы
могут быть съемными, когда шовный
материал удаляют после сращения, и
погруженными, которые остаются в тканях,
рассасываясь, инкапсулируясь в тканях
или прорезываясь в просвет полого
органа. Швы, наложенные на стенку полого
органа, могут быть сквозными или
пристеночными (не проникающими в просвет
органа).
В
зависимости от применяемого инструментария
и техники выполнения различают ручной
и механический шов. Для наложения ручных
швов используют обычные и атравматические
иглы, иглодержатели, пинцеты и др. (см.
Хирургический
инструментарий),
а в качестве шовного материала (Шовный
материал)
—
рассасывающиеся и не рассасывающиеся
нити биологического или синтетического
происхождения, металлическую проволоку
и др. Механический шов выполняют с
помощью сшивающих аппаратов, в которых
шовным материалом являются металлические
скобки.
В
зависимости от техники прошивания
тканей и фиксации узла ручные Ш. х.
подразделяют на узловые и непрерывные.
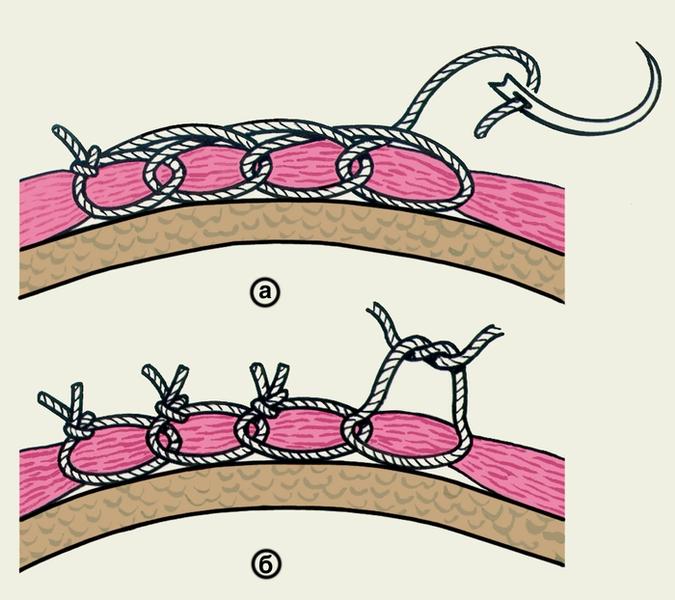
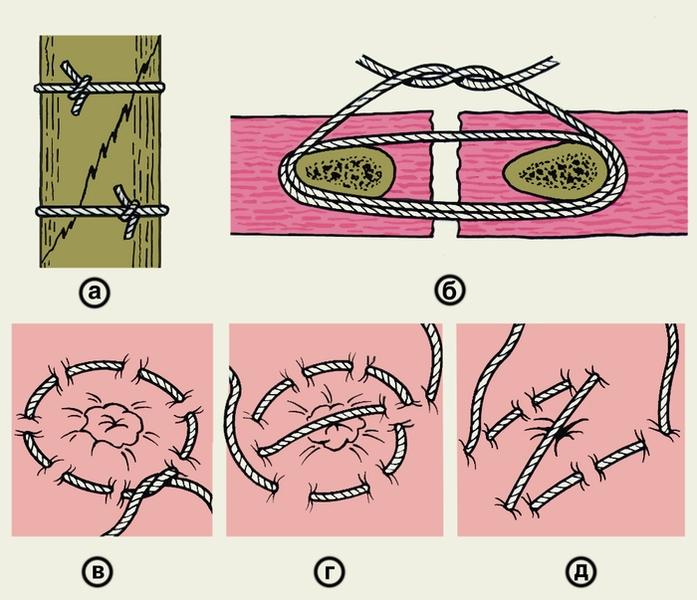
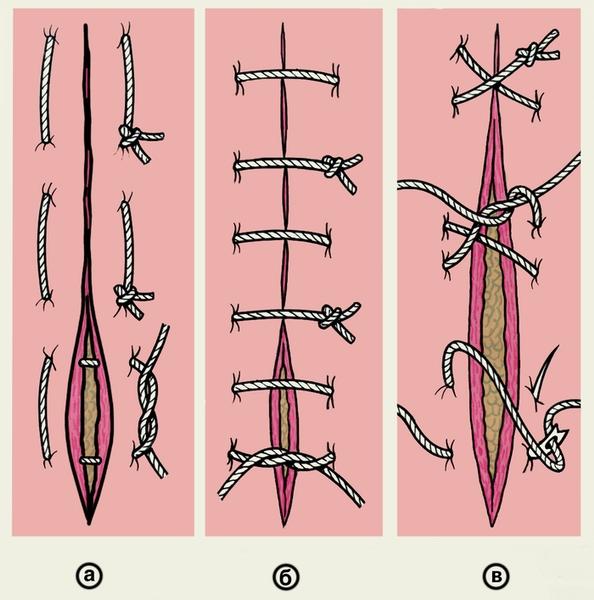
Простые узловые швы (рис.
1)
на кожу накладывают обычно с промежутками
в 1—2 см,
иногда чаще, а при угрозе нагноения раны
— реже. Края раны тщательно сопоставляют
пинцетами (рис.
2).
Швы завязывают хирургическими, морскими
или простыми (женскими) узлами. Во
избежание ослабления узла следует
удерживать нити в натянутом состоянии
на всех этапах формирования петель шва.
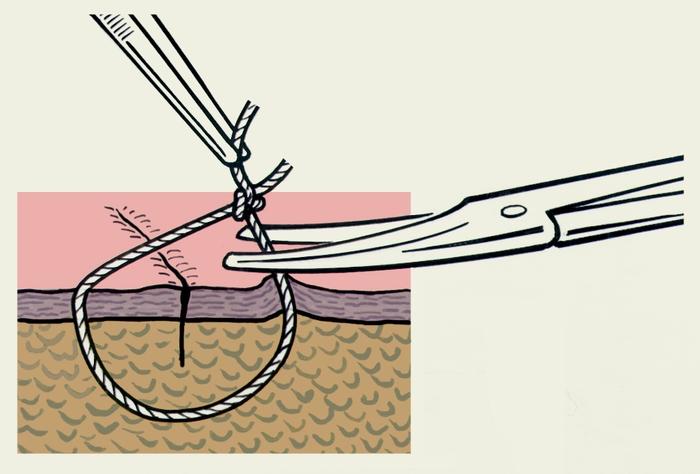
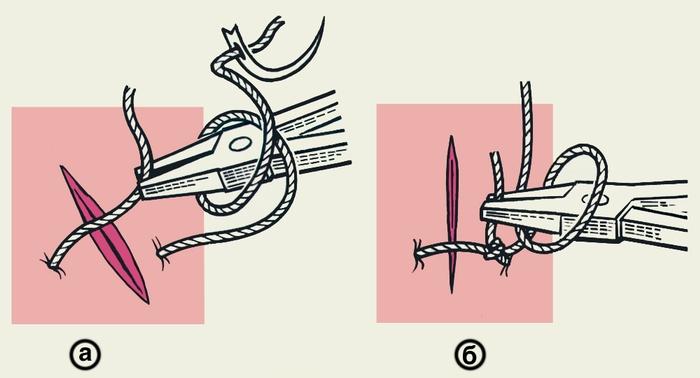
Для завязывания узла, особенно сверхтонких
нитей при пластических и микрохирургических
операциях, применяют также инструментальный
(аподактильный) способ (рис.
3).
Шелковые
нити завязывают двумя узлами, кетгутовые
и синтетические — тремя и более. Затягивая
первый узел, добиваются сопоставления
сшиваемых тканей без чрезмерного усилия
во избежание прорезывания швов. Правильно
наложенный шов прочно соединяет ткани,
не оставляя в ране полостей и не нарушая
кровообращения в тканях, что обеспечивает
оптимальные условия для заживления
раны.
Помимо
простых узловатых швов применяют и
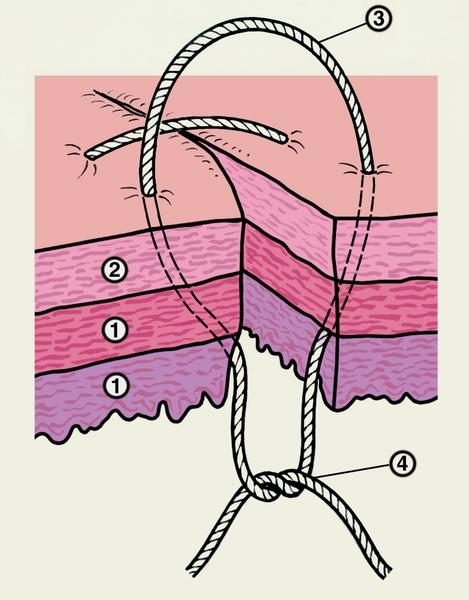
другие варианты узлового шва. Так, при
наложении швов на стенку полых органов
используют вворачивающие швы по Пирогову
— Матешуку, когда узел завязывают под
слизистой оболочкой (рис.
4).
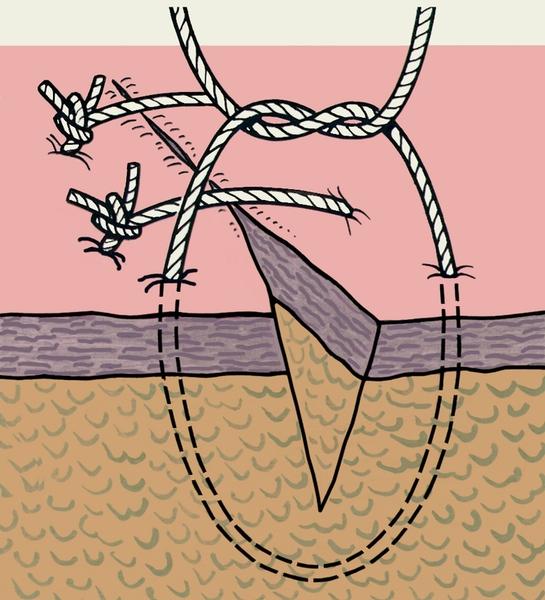
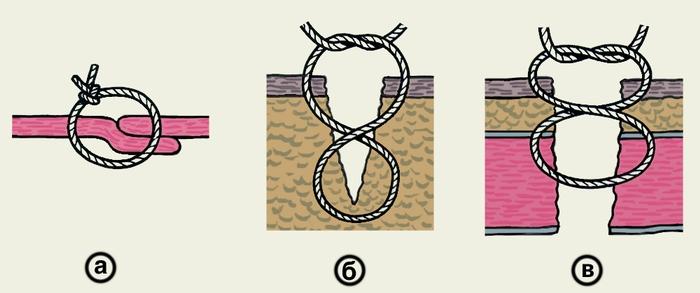
Для предупреждения прорезывания тканей
применяют петлистые узловые швы —
П-образные (U-образные) выворачивающие
и вворачивающие (рис.
5, а, б),
и 8-образные (рис.
5, в).
Для лучшего сопоставления краев кожной
раны используют узловой адаптирующий
П-образный (петлеобразный) шов по Донати
(рис.
6).
При
наложении непрерывных швов нить держат
натянутой, чтобы не ослабли предыдущие
стежки, а в последнем удерживают двойную
нить, которую после выкалывания связывают
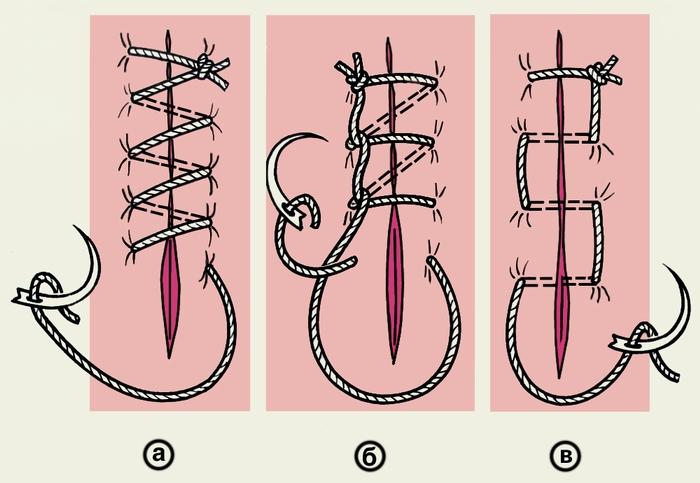
со свободным ее концом. Непрерывные Ш.
х. имеют различные варианты. Часто
применяют простой (линейный) обвивной
шов (рис.
7, а),
обвивной шов по Мультановскому (рис.
7, б)
и матрацный шов (рис.
7, в).
Эти швы выворачивают края раны, если их
накладывают снаружи, например при
зашивании сосуда, и вворачивают, если
их накладывают изнутри органа, например
при формировании задней стенки анастомоза
на органах желудочно-кишечного тракта.
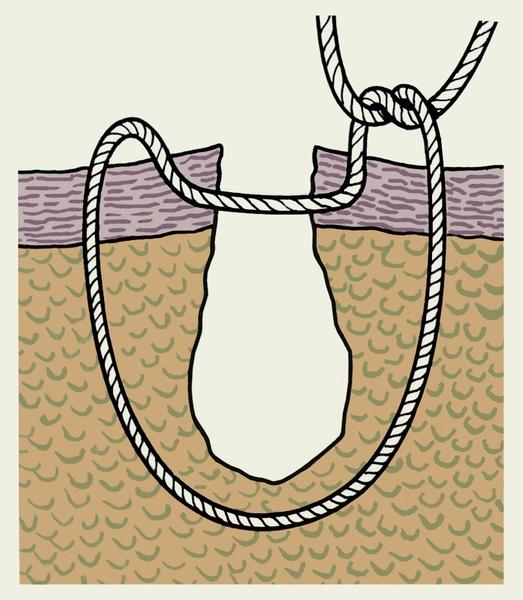
Наряду
с линейными применяют различные виды
круговых швов. К ним относятся: циркулярный
шов, имеющий целью фиксацию костных
фрагментов, например при переломе
надколенника с расхождением отломков;
так называемый серкляж — скрепление
проволокой или нитью костных отломков
при косом или спиральном переломе или
фиксация костных трансплантатов (рис.
8, а);
блоковый полиспастный шов для сближения
ребер, используемый при зашивании раны
грудной стенки (рис.
8, б),
простой кисетный шов (рис.
8, в)
и его разновидности — S-образный по
Русанову (рис.
8, г)
и Z-образный по Салтену (рис.
8, д),
применяемые для ушивания культи кишки,
погружения культи червеобразного
отростка, пластики пупочного кольца и
др. Круговой шов накладывают различными
способами при восстановлении непрерывности
полностью пересеченного трубчатого
органа — сосуда, кишки, мочеточника и
др. При частичном пересечении органа
выполняют полуциркуляторный или боковой
шов.
При
зашивании ран и формировании анастомозов
швы могут быть наложены в один ряд —
однорядный (одноэтажный, одноярусный)
шов или послойно — в два, три, четыре
ряда. Наряду с соединением краев раны
швы обеспечивают также остановку
кровотечения. Для этого предложены
специально гемостатические швы, например
непрерывный цепочный (обкалывающий)
шов по Гейденгайну — Гаккеру (рис.
9)
на мягкие ткани головы перед их рассечением
при трепанации черепа. Вариантом узлового
цепочного шва является гемостатический
шов по Оппелю при ранениях печени.
Техника
наложения Ш. х. зависит от используемых
оперативных приемов. Например при
грыжесечении и в других случаях, когда
требуется получить прочный рубец,
прибегают к удвоению (дубликатуре)
апоневроза П-образными швами или швами
по Жирару — Зику (рис.
10, а).
При ушивании эвентрации или при глубоких
ранах применяют съемные 8-образные швы
по Спасокукоцкому (рис.
10, б, в).
При зашивании ран сложной формы могут
быть использованы ситуационные
(направляющие) швы, которыми сближают
края раны в местах наибольшего натяжения,
а после наложения постоянных швов они
могут быть сняты. Если швы завязывают
на коже с большим натяжением или
предполагают их оставить на длительный
срок, для предотвращения прорезывания
применяют так называемые пластинчатые
(пластиночные) П-образные швы, завязываемые
на пластинках, пуговицах, резиновых
трубках, марлевых шариках и др. (рис.
11).
С этой же целью можно использовать
вторично-провизорные швы, когда на кожу
накладывают более частые узловые швы,
а завязывают их через один, оставляя
другие нити незавязанными: когда
начинается прорезывание затянутых
швов, завязывают провизорные, а первые
снимают.
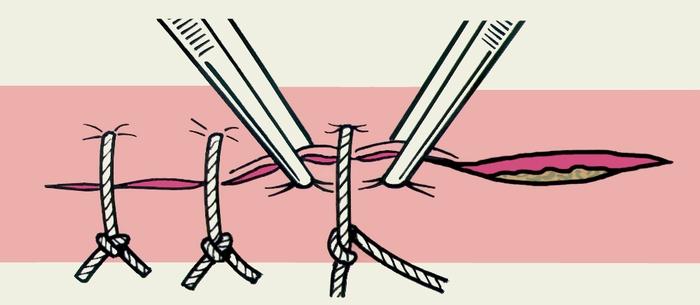
Кожные
швы снимают чаще всего на 6—9-е сутки
после их наложения, однако сроки снятия
могут варьировать в зависимости от
локализации и характера раны. Раньше
(4—6 сут.) снимают швы с кожных ран в
областях с хорошим кровоснабжением (на
лице, шее), позже (9—12 сут.) на голени и
стопе, при значительном натяжении краев
раны, сниженной регенерации. Швы снимают,
подтянув узел так, чтобы над кожей
появилась скрытая в толще тканей часть
нити, которую пересекают ножницами
(рис.
12)
и всю нить вытягивают за узел. При длинной
ране или значительном натяжении ее
краев швы снимают сначала через один,
а в следующие дни — остальные.
При
наложении III. х. могут возникнуть различные
виды осложнений. К травматическим
осложнениям относят случайный прокол
иглой сосуда или проведение шва через
просвет полого органа вместо пристеночного
шва. Кровотечение из проколотого сосуда
обычно останавливается при завязывании
шва, в ином случае приходится в этом же
месте наложить второй шов, захватив в
него кровоточащий сосуд; при проколе
крупного сосуда грубой режущей иглой
может возникнуть необходимость в
наложении сосудистого шва. Если обнаружен
случайный сквозной прокол полого органа,
это место дополнительно перитонизируют
серозно-мышечными швами. Технические
ошибки при наложении швов — это плохое
совмещение (адаптация) краев кожной
раны или концов сухожилий, отсутствие
эффекта вворачивания при кишечном и
выворачивания при сосудистом шве,
сужение и деформация анастомоза и др.
Подобные дефекты могут привести к
несостоятельности швов или непроходимости
анастомоза, возникновению кровотечения,
перитонита, кишечных, бронхиальных,
мочевых свищей и др. Нагноение раны,
образование наружных и внутренних
лигатурных свищей и лигатурных абсцессов
возникает вследствие нарушения асептики
при стерилизации шовного материала или
во время операции. Осложнения в виде
аллергических реакций замедленного
типа (см. Аллергия)
чаще возникают при применении кетгуговых,
гораздо реже — шелковых и синтетических
нитей.
Рис.
9. Схематическое изображение вариантов
гемостатических швов: а — непрерывный
цепочный (обкалывающий) шов по Гейденгайну;
б — узловой цепочный шов по Гейденгайну
— Гаккеру.
Рис.
1. Схематическое изображение наложения
простого узлового шва на линейную кожную
рану.
Рис.
12. Схематическое изображение этапа
снятия узлового кожного шва: потягиванием
за узел на поверхность выведен находившийся
под кожей участок нити, который пересекают
ножницами.
Рис.
7. Схематическое изображение простого
(линейного) обвивного непрерывного шва
и его вариантов: а — простой обвивной
шов; б — обвивной шов по Мультановскому;
в — матрацный шов.
Рис.
8. Схематическое изображение круговых
швов: а — серкляж — скрепление костных
отломков при косом переломе кости; б —
блоковый полиспастный шов для сближения
ребер; в — простой кисетный шов; г —
S-образный кисетный шов по Русанову; д
— Z-образный кисетный шов по Салтену.
Рис.
11. Схематическое изображение пластинчатых
П-образных швов: а — на пуговицах; б —
на марлевых шариках.
Рис.
4. Схематическое изображение вворачивающего
шва по Пирогову — Матешуку, наложенного
на стенку кишки: 1 — слизистая оболочка
и мышечный слой стенки кишки; 2 — серозная
оболочка кишки; 3 — шовная нить проведена
через серозную и мышечную оболочки; 4 —
узел завязывают со стороны слизистой
оболочки.
Рис.
10. Схематическое изображение наложения
швов по Жирару-Зику для удвоения
апоневроза (а) и съемных 8-образных швов
по Спасокукоцкому (б, в).
Рис.
3. Схематическое изображение
инструментального (аподактильного)
способа завязывания хирургического
узла: а — после выкола иглы длинным
концом нити обернут иглодержатель,
которым захватывают короткий конец
нити; б — после затягивания первой петли
длинный конец нити обернут вокруг
иглодержателя в противоположном
направлении.
Рис.
5. Схематическое изображение вариантов
петлистых узловых швов: а — П-образный
выворачивающий шов; б — П-образный
вворачивающий шов; в — 8-образный шов.
Рис.
6. Схематическое изображение П-образного
(петлеобразного) узлового адаптирующего
шва по Донати.
Рис.
2. Схематическое изображение сопоставления
пинцетами краев кожной раны при наложении
простого узлового шва.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Ни для кого не секрет, что весьма нередко наши пациенты качество работы хирурга, даже после сложнейших полостных вмешательств, оценивают по внешнему виду кожного рубца. Да, мы не занимаемся эстетической хирургией – «хирургией удовольствия», мы возвращаем людям здоровье и, нередко, жизнь. Однако, расхожей фразы о том, что «потеряв голову по волосам не плачут» для сегодняшних чрезмерно требовательных пациентов часто недостаточно для объяснения появления грубого деформированного рубца на брюшной стенке. А такие случаи, как мы знаем, не редкость. Безусловно, часть ран заживает вторичным натяжением. Но это составляет не более 10% от всех лапаротомий. В чем же дело? Может быть в том, что кожному шву в конце операции мы уделяем значительно меньше внимания, чем он того заслуживает. Или вообще поручаем его наложение начинающим хирургам: где же им еще учиться работе с тканью и иглой. Самое интересное заключается в том, что по мнению коллег – пластических хирургов кожа является очень «благодарной» тканью, чье заживление нарушается лишь при очень грубых ошибках хирургической техники.
Под нарушением репаративных процессов в коже понимают не столько ее расхождение после снятия швов (это – легко устранимая проблема), сколько возникновение гипертрофических рубцов.
Гипертрофические рубцы состоят из плотной фиброзной ткани в зоне повреждённой кожи. Они формируются при избыточном синтезе коллагена. Рубцы обычно грубые, тугие, возвышаются над поверхностью кожи, имеют красноватый оттенок, отличаются повышенной чувствительностью и болезненностью, часто вызывают зуд. Гипертрофические рубцы разделяют на две основные категории.
1. Обычный гипертрофический рубец соответствует границам предшествующей раны и никогда не распространяется за пределы зоны повреждения. В развитии гипертрофических рубцов ведущую роль играют следующие факторы: большие размеры заживающего раневого дефекта, ишемизация кожи в зоне шва, длительное заживление и постоянная травматизация рубца. Через 6–12 месяцев рубец обычно стабилизируется, приобретает чёткие очертания, отграничиваясь от атрофической части рубца и неповреждённой кожи, несколько уменьшается и размягчается.
2. Келоид — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс. В отличие от гипертрофических рубцов келоиды нередко образуется на функционально малоактивных участках. Его рост обычно начинается через 1–3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Патогенез келоидов неизвестен. Некоторые авторы расценивают их как доброкачественные опухоли. По-видимому, наиболее правильно представление о том, что образование келоидов обусловлено нарушением развития соединительной ткани. Возможна аутоагрессия вследствие избыточного содержания в тканях биологически активных веществ. Не исключена роль эндокринных нарушений, индивидуальная предрасположенность к развитию келоидов, преобладание среди имеющих такие рубцы пациентов молодого и среднего возраста.
Гипертрофические рубцы с трудом поддаются лечению. Иссечение рубца может привести к его повторному развитию. Инъекции стероидов в область рубца (и/или их инъекции вслед за его иссечением), а также близкофокусная лучевая терапия могут предотвратить повторное развитие рубца.
Мы ни в коем случае не призываем к приданию чрезмерной важности эстетическим аспектам кожного шва на лапаротомной ране – основное поле деятельности и проявления мастерства абдоминальных хирургов скрыто от посторонних глаз. Однако, кроме «субстрата косметического эффекта», кожа является еще и частью операционной раны передней брюшной стенки, что требует не меньшей тщательности в формировании кожных швов, чем при ушивании апоневроза. Тем более, что кожный шов не требует неких невероятно сложных технических и временных затрат (как об этом слишком часто говорят в специализированных учреждениях…).
При формировании кожного шва следует:
— придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
— стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
— использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
— использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
— избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
— ликвидировать полости и карманы в подкожно-жировом слое;
— формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
— использовать съемные или абсорбируемые нити;
— не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
— оставлять в ране минимально возможное количество шовного материала.
Следует заметить, что наличие некоего специального «косметического шва» — это всего лишь расхожее заблуждение. Любой кожный шов, отвечающий вышеприведенным требованиям в полной мере может считаться косметическим. В настоящее время для ушивания раны кожи наиболее распространены несколько видов швов.
Простой узловой шов – одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
— вкол и выкол производятся строго перпендикулярно поверхности кожи;
— вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
— расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
— нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
— при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
— расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки – к появлению диастаза краев раны;
— во избежание микроциркуляторных нарушений и неудовлетворительного косметического эффекта (поперечные линии на рубце) затягивание шва не должно быть чрезмерным, с образованием выраженного «валика» над кожей, нить должна обеспечивать лишь плотное сопоставление слоев кожи;
— сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
Шов Мак Миллена-Донати (McMillen-Donati) – одиночный вертикальный П-образный узловой шов с массивным захватом подлежащих тканей и целенаправленной адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. Накладывается с помощью большой режущей иглы. Вкол производят на расстоянии 2 и более см от края раны, далее вкалывают так, чтобы захватить как можно больше и проводят до дна раны, где поворачивают иглу в направлении к срединной линии раны и выкалывают в самой ее глубокой точке. Затем на стороне выкалывания, по ходу стяжка, в нескольким мм от края раны иглу вновь вкалывают и выводят в толщу дермы на противоположной стороне, иглу таким же образом проводят в обратном направлении. При затягивании узла однородные ткани сопоставляются. К недостаткам шва следует отнести неудовлетворительный косметический результат вследствие образования грубых поперечных полос.
Несколько видоизмененным вариантом шва Мак Миллена-Донати является шов по Алльговеру (Allgower), отличающийся тем, что нить не проводится через поверхность кожи с контралатеральной стороны. Одиночные узловые швы кожи имеют как преимущества, так и недостатки. К преимуществам одиночных узловых швов следует отнести их относительную простоту и малые временные затраты для их наложения, наличие естественного дренирования полости ушитой раны в первые дни послеоперационного периода через промежутки между швами, возможность ограниченного раскрытия раны при снятии одного или нескольких швов. К недостаткам одиночных швов относится недостаточный косметический эффект при их использовании, даже при условии технически правильного их формирования. Дело в том, что одиночные швы – съемные, а для правильного формирования рубца необходима иммобилизация краев кожной раны максимально долгое время. Кроме того, при формировании отдельных швов неизбежно появление поперечных полос или рубцов в точках вкола-выкола иглы. Исходя из требований к косметическому эффекту, J. Chassaignac и W. Halstedt предложили формирование непрерывного внутрикожного шва на всю длину раны.
Шов Шассеньяка-Холстеда (Chassaignac-Halsted) — непрерывный внутренний адаптирующий. Шовная нить проходит в толще дермы, в плоскости, параллельной поверхности кожи. Иглу вкалывают на одной стороне разреза, проводя ее только интрадермально. После этого переходят на другую сторону разреза. С обеих сторон в шов захватывают одинаковое количество дермы (0, 5 – 1 см). По сути этот шов – непрерывный горизонтальный П-образный. В конце шва иглу выкалывают на коже, отступив от угла раны 1см. Нить фиксируется либо узлами непосредственно над раной, либо специальными якорными устройствами.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Шов Холстеда-Золтана (Halsted – Zoltan) — двурядный непрерывный. Первый ряд накладывают приблизительно посредине подкожной основы, второй – внутрикожно. Первый укол иглы производят вблизи конца раны, на расстоянии 2 см от одного из краев. Затем иглу вкалывают и выкалывают поочередно в одной и другой стенке раны, проводя ее только по посредине толщины подкожной клетчатки в горизонтальной плоскости (непрерывный П-образный шов). Закончив формирование глубокого ряда шва, нить выводят на поверхность кожи. Оба конца нити натягивают, сближая таким образом края раны. Для формирования второго ряда кончик иглы выводят в дерму. Продолжают шить таким образом, чтобы точки вкола и выкола распологались симметрично относительно линии разреза, как при обычном шве Холстеда. До завершения наложения поверхностного шва нити удерживают натянутыми, затем формируют узел, связывая концы нитей на коже.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 – 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond – медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным – шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.
28 марта 2016 г.
По швам: что делать, если после операции разошелся шов
Как бы это странно ни прозвучало, но с такой ситуацией, как разошедшийся после оперативного вмешательства шов, столкнуться все-таки можно. Рассказываем, что делать.
Мадина Байрамукова, пластический хирург
Для начала разберемся, почему возникают подобные ситуации. Хирургические швы делятся на два вида: внутренние (необходимы для прочности соединения тканей) и наружные (используют для временной фиксации кожного покрова).
Расхождение швов встречается достаточно редко. В отдельных, очень редких случаях у пациентов встречается непереносимость того или иного шовного материала, что и становится причиной расхождения швов. Безусловно, с подобной ситуацией необходимо разбираться основательно и, если у пациента действительно присутствует непереносимость, об этом должен быть осведомлен и он сам, и другие специалисты, к которым он будет обращаться в дальнейшем.
Достаточно часто швы расходятся по вине самих пациентов. Здесь сказывается и нарушение рекомендаций, полученных от лечащего врача, и неправильный/недостаточный уход за послеоперационными швами. Отказ от ношения компрессионной повязки/белья или сокращение сроков ношения.
Часто плохо приживаются и фиксируются ткани у тучных людей. По этой причине они находятся в определенной группе риска.
Еще одним немаловажным фактором может стать врачебная ошибка. Возможно, в ходе операции был некорректно наложен шов, либо сделан некорректный выбор шва для данной зоны. И тот, и другой вариант вполне могут привести к тому, что швы, не успев зажить, разойдутся под влиянием каких-то обстоятельств.
Другие причины расхождения шва:
- хронические заболевания у пациента;
- пожилой возраст;
- курение;
- сахарный диабет;
- инфекция в ране;
- недостаток необходимых организму витаминов и т.д.
Однако какими бы ни были причины сложившейся ситуации, необходимо помнить главное: первое, что необходимо сделать — это незамедлительно обратиться за медицинской помощью. В клинику, где вам провели вмешательство, к своему хирургу или какому-то другому специалисту, который наложит швы.
Самолечением в данной ситуации лучше не заниматься! Так как разошедшийся шов — это входные ворота для инфекции.
Если рана неглубокая и количество расхождений небольшое, то после обезболивания на нее снова накладываются швы. Если начались воспалительные процессы, необходимо в первую очередь дождаться ее заживления. Рана в это время обрабатывается определенными растворами и мазями. Далее иссекаются поврежденные края раны, чтобы они были четкими и не извилистыми, после этого накладываются вторичные швы.
Естественно, после устранения проблемы нужно взять рекомендации по обработке шва, в обязательном порядке придерживаться их, обрабатывать, чтобы не допустить инфекционного поражения тканей.
Теперь поговорим о дальнейших перспективах данной ситуации. После того, как рана, наконец, зажила, скорее всего произойдет образование рубца, который по вполне понятным причинам будет выглядеть не очень красиво. Но отчаиваться не стоит, так как с этим можно справиться как минимум двумя способами. Во-первых, его можно иссечь хирургическим путем и уже после заживления повторно наложить косметический шов. Второй вариант — это прибегнуть к таким методам, как лазерные шлифовки кожи и введение в нужную область ферментов, которые будут способствовать рассасыванию рубца.



Поделиться:
Фото: Pexels.com/CC
19.11.2021
От диеты до ухода: как правильно готовить кожу к круговой подтяжке
Пластическая операция — ответственное мероприятие, требующее комплексной работы. Это поиск хирурга, с которым будет достигнуто взаимопонимание, медицинское обследование и обязательные процедуры, направленные на подготовку, а затем и реабилитацию после вмешательства.
Подготовка, которую нужно пройти до операции, а затем и постоперационные процедуры во многом определяют итоговый результат. Важно и то, что наряду с чисто медицинскими манипуляциями предстоящая пластика требует внесения некоторых изменений и в образ жизни. Как это все может выглядеть? Узнаем на примере подготовки к одной из самых распространенных операций — круговой подтяжке лица (фейслифтингу).
В особом режиме
За три недели до пластической операции следует отказаться от курения и алкоголя, перестать принимать антикоагулянты. Сауна и солярий тоже под запретом. За две недели до назначенной даты лучше перейти на низкокалорийную диету с минимумом соли, наряду с этим необходимо соблюдать питьевой режим — выпивать не менее полутора литров воды, ограничивая потребление жидкости в вечернее время.
В индивидуальном порядке могут быть прописаны медикаменты: определенные витамины, противовоспалительные, седативные и иммуностимулирующие вещества. Это позволит снизить имеющиеся риски в каждом конкретном случае.
Важный пункт — косметологические процедуры. Если пройти специальный подготовительный курс до операции, то можно значительно улучшить состояние кожи, тем самым облегчая задачу хирурга и в итоге помогая добиться наиболее выраженного эффекта. Послеоперационные косметологические меры позволяют быстрее вернуться к активной жизни и исключить возможные осложнения.
Как готовить кожу
Если перед хирургическим лифтингом лица провести подготовку кожи, то заживление пройдет быстрее и результат вмешательства окажется лучше.
На этапе планирования операции учитывается широкий круг факторов. Значение здесь имеют возраст и пол пациента, такие параметры, как состояние тканей и функциональность сосудов. Если кожа истончена, обезвожена, испытывает дефицит гиалуроновой кислоты, бедна фибриллярными белками, в частности коллагеном и эластином, с ней будет трудно работать. Специалисты отмечают, что если выполнять операцию на слишком вялой, сухой коже, то она как бы «расползается» в руках хирурга, каким бы мастерством тот ни обладал. Когда сосуды не в порядке, велик риск кровотечений, что удлиняет время операции и наркоза, а в дальнейшем неблагоприятно сказывается и на реабилитации.
Для увлажнения и улучшения структуры кожи идеально подходит биоревитализация препаратами с содержанием гиалуроновой кислоты, а также мезотерапия с аминокислотами и пептидами, стимулирующими производство нового коллагена. Подтягивают и уплотняют кожу аппаратные методики, например радиочастотный лифтинг. Хороший эффект можно получить от фракционного фототермолиза: эта технология улучшает местную микроциркуляцию, ускоряет обменные процессы, способствует формированию качественного коллагена.
Без последствий
Основными задачами послеоперационной реабилитации являются уменьшение болезненных ощущений, дренаж тканей и нормализация микроциркуляции, восстановление чувствительности и питания кожи. Здесь обращаются к лимфодренажным процедурам, микротоковой терапии, мезотерапии, плазмотерапии, криолифтингу (против отеков). Фракционный фототермолиз показан как до, так и после операции. Если сделать такую обработку сразу после снятия швов — на второй-третий день после пластики, то рубцы впоследствии будут почти незаметными. Также благодаря данному воздействию быстро исчезают гематомы, в том числе в области вокруг глаз.
Поделиться:
Автор: Екатерина Семенова
11.02.2023
Абдоминопластика: как избавиться от кожно-жирового фартука на животе
Те, кому действительно требуется абдоминопластика, прекрасно себе представляют, что такое фартук на животе. Массивная кожно-жировая складка (а то и не одна) буквально свисает с передней брюшной стенки, принося массу неудобств и дискомфорта.
Абдоминопластика — это обширная хирургическая операция, которая улучшает контур живота. В ее ходе убирают излишки кожи, жира, растянутых мышечных структур и подтягивают ткани. При этом нередко абдоминопластика сочетается с другими процедурами, например, липосакцией (размягчение и откачивание жировой ткани) или подтяжкой груди.
Причины, по которым люди начинают интересоваться этой операцией, различаются. Одни выбирают ее, чтобы привести тело в порядок после беременности или в связи с возрастным птозом тканей. Другие обращаются к ней после значительной потери веса или как к одному из этапов борьбы с ожирением. После такого вмешательства человек значительно преображается, может уверенно носить любую одежду, в том числе пляжную. Живот становится ровным, плоским, более очерченным.
Ход операции
Абдоминопластика проводится под общей анестезией в условиях клиники, где есть бригада реаниматологов и все соответствующее оборудование. Продолжительность операции варьируется в зависимости от количества удаляемого жира/ кожи и производимых манипуляций (сочетание с липосакцией или другими процедурами). Надо иметь в виду, что только одна подтяжка живота может длиться от двух до четырех часов. При этом существует несколько видов абдоминопластики. Классическая подразумевает выполнение длинного разреза по линии нижнего белья от края до края. Иногда выполняют не только горизонтальный, но и дополнительно вертикальный разрез по направлению вверх.
Также существуют миниварианты с более коротким швом (в зоне лобка), а также эндоскопические методики (проколы для доступа инструментов и видеокамеры). Все возможные варианты обсуждаются и планируются на предварительных консультациях с хирургом.
Потенциальные риски
Конечно, такая обширная операция, как абдоминопластика, имеет свои риски. Они могут включать кровотечение, скопление жидкости, отмирание кожи, инфекцию и онемение. Важно обговорить с хирургом все возможные осложнения, по возможности из минимизировать и выработать план действий в случае их возникновения.
Делаем выбор: липосакция или альтернативные щадящие методы
Как все заживает
После операции следует оставаться в клинике от трех дней до недели. Необходимо находиться под наблюдением врачей, тем более что в зоны шва будут установлены дренажи. Надо быть готовыми к тому, что первая неделя относительно тяжелая. Выраженные болевые ощущения связаны с напряжением тканей, поэтому следует держать ноги согнутыми, чтобы снизить растяжение живота. Через несколько дней их можно постепенно выпрямлять, когда кожа достаточно растянется и адаптируется.
Нормально себя чувствовать пациенты начинают обычно через две-три недели, но к полной активности можно вернуться лишь через пару месяцев. В течение всего этого времени придется постоянно носить компрессионный бандаж, даже при выполнении гигиенических процедур.
Полная реабилитация наступает через 6-12 месяцев.
Сразу после операции рубец сильно заметен, и это часто пугает. Однако с течением времени он рассасывается и превращается в тонкую светлую полосу, которая легко скрывается под нижним бельем.
Абдоминопластика — объемное хирургическое вмешательство, которое выполняется строго по показаниям, а не по единственному желанию пациента. Поэтому если врач видит, что в данном случае вполне можно обойтись малоинвазивными процедурами или липосакцией, то он может отказать в операции и порекомендовать альтернативные методики.
Показания к абдоминопластики
- растяжение кожи живота, стрии, рубцы;
- складка кожи внизу живота, дряблость в области пупка;
- выраженная кожно-жировая складка (фартук) в нижней части живота;
- расхождение мышц живота.

Поделиться:
Автор: Редакция
Фото:
Fotodom/Shutterstock
09.02.2023
Кантопластика: с какой целью проводят операцию по изменению разреза глаз
Эту операцию выполняют по двум причинам: эстетической или медицинской. При этом она заметно изменяет внешность, ведь глаза — ее главный элемент и малейшие перемены в этой области становятся очевидными.
Основная цель кантопластики — изменение разреза и формы глаз. Название произошло от греч. kanthоs — угол глаза, так как все хирургические манипуляции выполняются именно в углах глаз (как внешних, так и внутренних).
Кантопластикой называют пластическую операцию, целью которой является изменение формы и разреза глаз. Она выполняется во внешних уголках глаз (вмешательство на внутренней части называют эпикантопластикой). Данная операция может проводиться по эстетическим причинам, которые обусловлены желанием пациента, или по медицинским показаниям.
Кантопластика позволяет устранить многие дефекты в области глаз, в частности, избавиться от давления век на глазное яблоко при воспалительных процессах, пучеглазия при высокой степени миопии, выворота века, выполнить укрепление мышц век, расширить сращение или сужение после травм и другие.
Операция выполняется как под общим наркозом, так и под местной анестезией с седацией. Во время кантопластики делают разрез на верхнем или нижнем веке, через который хирург получает доступ к кантальному сухожилию (оно удерживает углы век). Таким образом коррекция, перемещение и фиксация этого сухожилия (кантуса) в другом положении позволяет кардинально изменить разрез и форму глаза. На финальной стадии операции врач накладывает аккуратные швы, которые после периода восстановления тканей станут абсолютно незаметными.
Кантопластика считается малоинвазивной операцией и, как правило, проводится одним днем без необходимости оставаться в клинике.
Отличия от блефаропластики
На самом деле кантопластика — это вариант блефаропластики. Однако в классическом понимании блефаропластика выполняется, как правило, для коррекции возрастных изменений — тогда как кантопластика направлена на коррекцию формы глаза. Впрочем, зачастую оба вмешательства совмещаются, что позволяет устранить жировые грыжи, нависающую кожу и в том числе подтянуть опускающиеся уголки глаз или вывороты век.
C глазу на глаз: блефаропластика за и против
Эстетические показания к кантопластике
Операция по изменению формы глаз популярна при азиатском разрезе (делает глаза более открытыми), круглой форме (моделирует миндалевидную форму), врожденно выпученных глазах, опущенных углах глаз, асимметриях, а также неудачно проведенных коррекций.
Прибегнув к кантопластике, можно сделать глаза более выразительными, а взгляд открытым.
Противопоказания
- онкология;
- склонность к образованию келоидных рубцов;
- нарушения свертываемости крови;
- беременность и период лактации;
- некоторые офтальмологические заболевания.
Реабилитация после кантопластики
В первые дни в области век появляются синяки и отечность, а также ощущения раздражения и сухости глаз. Для устранения этих побочных эффектов врач назначает соответствующие препараты и капли. Реабилитация занимает месяц-полтора.
После операции в течение двух недель необходимо сохранять максимальный покой: не работать на компьютере, не смотреть телевизор, не читать книги, дать глазам полный отдых и не нагружать их никаким образом. Также врачи рекомендуют отказаться от использования косметики, воздержаться от ношения контактных линз, не посещать сауну и бассейн, интенсивно не тренироваться и носить очки с темными стеклами, чтобы защитить глаза и снизить нагрузку.
Эффект после кантопластики может сохраняться очень долго, до десяти лет и более.
Поделиться:
Автор: Редакция
Фото:
Pexels.com/CC
08.02.2023
Спейслифтинг: в чем плюсы данного вида хирургической подтяжки лица
После пластической операции мы хотим получить «свое» лицо — просто молодое и не перетянутое. Сохранить индивидуальность и одновременно улучшить внешние данные позволит технология спейслифтинга.
Гравитационный птоз, а проще говоря, опущение мягких тканей лица — самый явный признак старения, который неизбежен для всех. И не будет большим преувеличением сказать, что действительно эффективный способ коррекции возрастных изменений такого типа — хирургическая подтяжка, или фейслифтинг.
Пластика лица — широкое понятие, подразумевающее более десятка разновидностей хирургического вмешательства. Чем же одна омолаживающая операция может отличаться от другой? Есть несколько принципиальных моментов. Например, в некоторых случаях делают длинные разрезы: один в области виска уходит на 10–12сантиметров вверх, в волосистую часть головы; другой, такой же длинный, идет от заушной зоны к затылку. Тогда как есть методики с короткими разрезами. Они могут совсем не затрагивать волосистую часть виска, не выходить из заушной зоны или выдаваться всего на 1–3сантиметра. Другой отличительный аспект — выбор метода восстановления глубоких структур лица. Это может быть уменьшение их размеров, сокращение, подъем и перемещение. Естественно, что, например, операции с коротким разрезом предполагают достаточно ограниченное воздействие на глубокие структуры.
В зависимости от характера вмешательства и реабилитация будет более или менее длительной, а результат коррекции выраженным и стабильным или незначительным и быстропроходящим.
Нюансы спейслифтинга
Технологии эстетической медицины неустанно развиваются. Появляются новые подходы и к хирургическому омоложению лица. Спейслифтинг — инновация, начавшая входить в практику эстетических хирургов в начале 2000-х годов. Автор разработки — австралийский специалист Брайан Мендельсон — положил в основу метода концепцию так называемых скользящих пространств лица. Дело в том, что гравитационный птоз в наибольшей степени фокусируется на трех участках лица: скулах, щеках и в области шеи. Опущение тканей происходит неравномерно. Например, скуловая зона может быть минимально смещена, а вот область щеки — заметно сползти вниз, приводя к образованию глубоких носогубных складок. Примечательно, что при выполнении традиционной подтяжки эта неравномерность старения не учитывается, что часто становится причиной искусственности, натянутости лица и неудовлетворенности результатом вмешательства.
Жизнь после фейслифтинга: как ухаживать за кожей и можно ли наносить макияж
При спейслифтинге (к слову, это операция с коротким разрезом) указанный нюанс принимается во внимание, а значит, пациент получает гарантии сохранения естественности облика. Надо отметить, что этот метод требует от хирурга весомого опыта и учета малейших тонкостей анатомии. Глубокий слой тканей (мышечно-апоневротический) в ходе операции затрагивается лишь частично — в области шеи. Скуловая зона восстанавливается перемещением более глубоких структур, а при работе с щечной областью воздействие направлено на жировое тело щеки. В целом это очень тонкая и дозированная работа. Спейслифтинг занимает сравнительно немного времени — около трех часов, а реабилитация после него для большинства пациентов составляет четыре недели.
В лучшем виде
Однако скорректировать области птоза — еще не значит вернуть лицу молодой вид. Вследствие старения ткани не только смещаются и провисают, но и теряют свой изначальный объем. Конечно, это касается тех, кто не имеет выраженного лишнего веса и обладает тонкой кожей. Именно им наряду со спейслифтингом нередко показана волюметрическая коррекция образовавшихся пустот и западений собственной жировой тканью.
Введение собственного жира происходит после того, как скользящие пространства перемещены и прочно зафиксированы к несущим структурам. Забор жира возможен из разных участков, удобно и безопасно изъять его в нижней части живота. Затем он специальным образом обрабатывается, чтобы уровень его приживаемости был максимальным. Скуловое пространство относительно мало по объему, поэтому оно наполняется небольшим количеством аутожира. Область щеки и щечное пространство восполняются довольно значительным объемом аутожира, тем самым улучшается общий вид щеки, убирается западение в ее центральной части, уменьшается выраженность носогубной и ротовой складок. Угол нижней челюсти и область подбородка, как и скуловое пространство, не требуют значительного липотрансфера. Также собственный жир может быть использован для увеличения профиля подбородка, так как с возрастом его высота уменьшается и он приобретает немного скошенный вид.
Спейслифтинг выполняется пациентам разного возраста, но идеальным результат будет при умеренных возрастных изменениях.

Поделиться:
Автор: Редакция
Фото:
Pixabay; Unsplash
07.02.2023
Редукционная маммопластика: как проводится операция по уменьшению размера груди
Существуют косметические и медицинские причины, по которым можно стремиться к уменьшению груди. Если вы думаете об этом, то вам, вероятно, будет интересно узнать о некоторых нюансах.
Как и в случае с аугментационной маммопластикой (увеличение груди), существует ряд причин, по которым выполняют уменьшение груди. Эстетические причины заключаются в том, что женщина ощущает тяжесть, неудобство, стесняется своего бюста и хочет чувствовать себя более уверенно в любой одежде. Кроме того, зачастую из-за слишком большого размера груди трудно заниматься физическими упражнениями, спортом и даже обычными домашними делами.
С другой стороны, есть и медицинские показания для уменьшения груди. Такая операция может помочь решить проблемы со спиной, шеей, плечами. Среди них болевые ощущения, спазмы шеи и трапециевидных мышц.
Подготовка к операции
Любая пластическая операция начинается с консультации. На предварительной встрече врач выяснит, показано ли вам в целом такое вмешательство, подходите ли вы для него с точки зрения здоровья, нет ли противопоказаний. Немаловажно тщательно обсудить с хирургом желаемый конечный результат, чтобы не было никаких неожиданностей и разочарований.
Операцию выполняют после достижения 18 лет, так как рост груди должен прекратиться и быть стабильным в течение минимум шести месяцев. Также необходимо сообщить хирургу о том, какие лекарства принимаете и курите ли. Для исключения рисков выполняется УЗИ или маммография.
Риски операции по уменьшению груди
Основные побочные эффекты выражаются в виде послеоперационных синяков и рубцов. Как и любая хирургическая операция, редукционная маммопластика имеет риск инфекции и осложнений, связанных с плохой заживляемостью тканей, отсутствием нормального кровоснабжения в этой области. Кроме того, есть вероятность асимметрии, потери чувствительности сосков, утраты возможности грудного вскармливания. При этом курильщики имеют повышенные риски таких осложнений.
Выйди вон: как удалить из губ силиконовый наполнитель
Чего ожидать во время операции
Редукционная маммопластика — это достаточно сложная операция, которая проводится под общим наркозом в течение 2-4 часов. В ее ходе удаляется часть молочной железы, кожи и проводится подтяжка тканей. Затем требуется около часа, чтобы восстановиться после анестезии и получить инструкции по уходу. На грудь накладывают специальную повязку или компрессионное белье, которое не следует снимать ни при каких обстоятельствах без разрешения врача.
Восстановительный период
Первые 1-2 дня нужно находиться в клинике под наблюдением врачей. Этот период сопровождается болью и отечностью груди, возможным повышением температуры. В области разрезов устанавливаются дренажи, чтобы выводить скапливающуюся в результате воспаления жидкость. Когда состояние стабилизируется, можно отправляться домой. Первую неделю требуется прием обезболивающих препаратов. Также следует воздерживаться от любой физической активности, поднятия тяжестей, наклонов, плавания в течение минимум шести недель. Однако неспешная ходьба будет полезна.
Окончательный результат операции можно оценить через полгода-год.
Останутся ли шрамы
После редукционной маммопластики обычно остается небольшой шрам, напоминающий якорь. Разрез идет вокруг ареол, спускаются вертикально вниз и заканчиваются в подгрудной складке. То, как заживают разрезы, а также какими они становятся зависит от генетики, особенностей заживления и типа кожи. Для сглаживания шрамов требуется от 12 до 18 месяцев.
Уменьшить выраженность шрамов можно вспомогательными косметологическими методами. К ним относятся средства с осветляющими компонентами, рассасывающие инъекции, аппаратные процедуры для выравнивания рубцов и тона кожи: микронидлинг, фракционный лазер, широкополосный свет.
Поделиться:
Автор: Редакция
Фото:
Pexels.com/CC
03.02.2023
Актуальные статьи
10 признаков пищевой аллергии
Пищевая аллергия вызвана реакцией иммунной системы, которая воспринимает безопасные белки в определенных продуктах питания как угрозу. В этом случае выпускают ряд химических веществ, которые провоцируют симптомы аллергической реакции.
вчера
Наложение хирургического шва – важная часть любой операции, влияющая и на риск осложнений, и на эстетику тела. О применяемых сегодня материалах и техниках порталу «Сибмеда» рассказали Александра Алтарёва, врач-хирург высшей категории, зав. операционным блоком ГНОКБ, и Виталий Игумнов, пластический хирург, к.м.н., действительный член ОПРЭХ.
Лидирует ручной шов
Шов, выполненный хирургом вручную, по-прежнему остаётся основным способом скрепления тканей во время хирургических операций. Хотя, конечно, появилось уже довольно много других способов соединения тканей во время хирургической операции.

«Появились кожные титановые скрепки, так называемый кожный степлер, это очень удобный способ соединения краёв кожной раны. Есть и специальный инструмент для снятия этих скрепок. Появился шовный материал под названием «петля». Исключительно удобный и быстрый способ зашить рану. Применяется способ соединения тканей с помощью скрепочного шва, при этом даже существуют рассасывающиеся скрепки. Используются специальные сшивающие аппараты линейного или циркулярного типа, разных размеров, диаметров. Имеются эндоскопические сшивающие аппараты. Эти устройства очень удобные, время операции благодаря их применению заметно сокращается», – рассказала Александра Алтарёва.
Однако далеко не всегда они доступны по разным причинам, включая высокую цену. Хирургические же иглы и нити всегда имеются в наличии. И от их качества, от правильности выбора той или иной разновидности нити, даже правильности завязывания узлов, во многом зависят исходы операции – ближайший и отдалённый.
Хирургические нити: природные и синтетические
В настоящее время существует много разновидностей хирургических нитей, выпускаемых разными фирмами. Нити для хирургического применения разделяются по нескольким параметрам.
Во-первых, они делятся на две большие группы – природные и синтетические. К первым относится шёлк, лён, хлопок и кетгут.
Ко вторым – большое число разнообразных изделий на основе разных материалов. Существует тенденция перехода от шовного материала природного происхождения к материалам синтетическим ввиду объективно существующих недостатков натуральных нитей.

Рассасывающиеся и нерассасывающиеся
Во-вторых, все хирургические нити делятся на рассасывающиеся или, по- научному, биодеградируемые, абсорбирующиеся, и не рассасывающиеся, то есть не абсорбирующиеся, не подвергающиеся в организме биодеградации.
«Весь «шовник» делится на рассасывающийся и нерассасывающийся. Это основное принципиальное различие. Там, где соединяющий эффект должен оставаться длительно и надежно, применяется нерассасывающийся материал. Если же полное окончательное срастание тканей происходит в обозримо короткие сроки, не превышающие средний срок биодеградации рассасывающегося шовного материала, а это 60-70 дней, предпочтение отдается именно ему», – пояснила Александра Викторовна.
Под биодеградацией понимается полное выведение материала из организма с течением времени. Время, в течение которого происходит биодеградация нити, – это один из двух самых важных параметров, характеризующих рассасывающиеся хирургические нити.
Проверка на прочность
Второй параметр – это остаточная прочность нити, то есть способность удерживать в стянутом состоянии сшитые ткани на протяжении необходимого периода времени. Очевидна важность правильной оценки этого параметра, так как если нить потеряет прочность раньше, чем скреплённые ею ткани срастутся, возможны очень неприятные и опасные осложнения.
Это может быть, например, несостоятельность анастомоза (соустья) между полыми органами, допустим, желудком и тонкой кишкой, а это уже прямой путь к перитониту. В этой связи время рассасывания всегда больше срока, в течение которого нить полностью теряет способность поддерживать соединённые ткани. Недооценка этого параметра может повлечь осложнения.

«Может нарушиться эстетика шва или, того хуже, расхождение швов, нагноение ран. При неправильно подобранном материале рана разойдётся в раннем послеоперационном периоде (быстрое рассасывание).
При использовании материала, который рассасывается при бурном воспалении (менее инертный), возможно нагноение раны», – рассказал Виталий Игумнов.
Непредсказуемый кетгут
В этом плане синтетические рассасывающиеся нити предпочтительнее природных, так как у них более точно выверено время биодеградации.
Например, самая известная рассасывающаяся хирургическая нить – кетгут. В организме он подвергается энзиматической (ферментной) биодеградации и сроки биодеградации этой нити непредсказуемы, имеют непостоянный характер, значительно зависят от способа производства и типа сшиваемых тканей.
Есть у кетгута и другие неприятные особенности. Поскольку он имеет белковую структуру, он вызывает в сшиваемых тканях реакцию аллергического характера замедленного течения. Прочность кетгутовой нити ниже в сравнении с синтетическими биодеградируемыми нитями. Производители хирургических нитей стараются воздействовать на кетгут для изменения его свойств в лучшую сторону – производится качественный выбор сырья, выполняется его полировка, хромирование нитей кетгута.
В свою очередь, различаются абсолютно не рассасывающиеся хирургические нити и те, что рассасываются очень долгое время – несколько лет. Шёлк относится к медленно рассасывающимся нитям: организм от него избавляется через два года. Полиамидная нить рассасывается в течение 5-6 лет.
Смысл тут в том, что при некоторых операциях надо применять хирургические нити совсем не поддающиеся биодеградации и не теряющие свою прочность, даже спустя годы. Типичный пример – протезирование клапана сердца или вшивание сосудистого протеза, например, при аневризме аорты, операции в офтальмологической практике и т.д.
Кетгутовые нити по-прежнему применяются, но реже и, главным образом, сделанные из дополнительно обработанного материала – полированного, хромированного кетгута.

Лён и хлопок уходят в прошлое
Природные нерассасывающиеся нити – лён и хлопок, в настоящее время не применяются. Они обладают выраженным фитильным эффектом и могут являться своеобразным «накопителем» микробов и их проводником в ткани. Это чревато появлением инфильтратов, воспаления и может быть причиной послеоперационных нагноительных осложнений. При этом антибактериальная терапия проводящаяся в таких случаях может не дать эффекта, так как её воздействие на угнездившуюся в нитях микрофлору сильно ограничено.
Синтетический нерассасывающийся шовный материал делится относительно того, из какого материала сделан: полиамидные (капроновые), полиэфирные (лавсановые), полипропиленовые, полимерные, фторполимерные и т.д. Все они обладают своими особенностями, имеют те или иные преимущества.
«Раньше были, в основном, шёлк, кетгут, лавсан, капрон, материалы довольно грубые, и кетгут – единственная рассасывающаяся нить. При использовании только этих нитей часто возникает локальное воспаление и потом, через год, два можно увидеть гранулёму вокруг нити, узлов. Применение современного шовного материала позволяет избежать этого. При оперативном вмешательстве применяют несколько видов нитей, в зависимости от вида операции, характера сшиваемых тканей, состояния этих тканей, а также привычки хирурга», – пояснила Александра Алтарёва.

Не то косичка, не то канат
Другое важное деление хирургических нитей основано на различиях в их строении (структуре).
«Рассасывающийся и нерассасывающийся шовный материал может быть монофиламентным, то есть представлять собой мононить, либо полифиламентным, где несколько нитей соединены в одну различным способом (крученые или плетеные виды нитей). Мононить меньше всего повреждает ткани, но она и менее устойчивая на разрыв, менее устойчивая в узле, надо вязать несколько узлов. Тонкие ткани монофиламентная нить может разрезать. Плетёный или кручёный материал гораздо более устойчив в узле, он крепче. Ткани человека различаются по плотности, по кровенаполнению, по растяжимости, в зависимости от этого подбирается и шовный материал», – рассказала Александра Викторовна.
Одни нити при изучении их в поперечном сечении предстают в виде однородной структуры, а другие собраны из волокон, скрученных или переплетённых на манер косы или каната. Есть ещё комплексные нити, основой которой является плетёная полинить, пропитанная или покрытая снаружи специальными материалами. Покрытие не только придаёт гладкость, но может иметь антибактериальный эффект, если в него включены соответствующие компоненты.
Также появились нити, обработанные антибактериальным препаратом триклозаном, которые могут применяться в условиях опасности инфицирования раны.
Морской, женский, хирургический
Важной характеристикой хирургической нити является эластичность. Неэластичные, жёсткие нити имеют особенности при завязывании узла, а при прошивании тканей приводят к их избыточному повреждению. В свою очередь, чрезмерно эластичные хирургические нити могут способствовать расслаблению узла, вследствие чего хирургу приходится завязывать сложные узлы, несколько узлов. Это неблагоприятно с двух сторон.
Во-первых, в этом случае в тканях остаётся больше шовного материала, а во-вторых, тратится время и силы. Хирургу за время операции приходится завязывать узлы множество раз – несколько сотен, а то и тысяч узлов. А если возникает необходимость делать сложные узлы, это ещё усложняет дело.
Собственно, разновидностей узлов существует несколько. Основных три – морской, женский, хирургический и разные их модификации. Всего способов завязывания узлов существует более 30. Многие из них названы по именам авторов: по Шипову, способ Парина и другие.
Владение разными способами помогает завязывать узлы в разных неблагоприятных, стеснённых условиях, в глубине раны и т.д. Техника и способ формирования узла является очень важным моментом, оказывающим влияние и на прочность нити, и на надёжность собственно хирургического шва.
Известно, что потеря прочности нити в узле может составлять 50-80%. В наибольшей степени это касается мононитей, нежели полифиламентных нитей. К этому надо ещё добавить, что иногда манипулировать приходится тончайшими нитями – диаметром 0,1 и даже 0,010 мм. Минимальный же размер нитей соответствует диаметру 0,001 мм. Самая толстая хирургическая нить может иметь диаметр 1,29 мм.
«С развитием хирургии, внедрением высокотехнологичных методов выполнения операций меняется и потребность в видах соединения тканей. Например, наши офтальмологи за год полностью перешли на новые виды шовного материала. Только в общей заявке больницы на шовный материал около 150 позиций, это говорит о большом разнообразии применяемых нитей и игл. В Областной больнице выполняется очень широкий спектр разных операций, требующий разнообразия шовного материала. Во время любой операции может возникнуть ситуация, которая потребует его незапланированного применения многих видов нитей. Например, потребуется наложение сосудистого шва, дренирование и т.д.», – рассказала зав. операционным блоком ГНОКБ.
Хирургическая атравматика
Очень важный момент – это вариант соединения нити с хирургической иглой. Как рассказала Александра Алтарёва, в 80- 90 годах прошлого века произошла революция в хирургии – появился атравматический шовный материал, когда нитка впаяна в кончик иглы и при прохождении её через ткани человеческого тела не травмирует их, так как толщина иглы и нити полностью совпадают, нить не складывается пополам.
Все атравматические иглы с нитями – одноразовые, стерильные, с длительным сроком хранения, применяются однократно, что очень важно с точки зрения инфекционной безопасности. Многоразовые стальные хирургические иглы, тем не менее, ещё применяются, ими шьют в основном кожу, плотные соединительные ткани.
«Атравматикой шить намного легче, проще. 30-35 лет назад актуальной была проблема кишечных свищей после операций на органах брюшной полости. Это тяжелейшее, опасное для жизни осложнение, требующее значительных усилий и средств для лечения пациентов. С появлением атравматического шовного материала количество кишечных свищей многократно уменьшилось», – поделилась эксперт.
Хирургические иглы
Хирургические иглы заметно отличаются от обычных портняжных игл. Большинство их имеют не прямую форму, а выполнены в виде полуокружности.
Используются иглы от ¼ круга, т.е. слегка изогнутые, до 5/8 круга, которые используются для наложения швов в глубине раны. Форма острия иглы может быть колющая, режущая или тупоконечная.
Существуют специальные иглы для кальцинированных сосудов, они отличаются особой остротой, обеспечивающейся специальной заточкой. Бывает, что иглы имеют чёрный цвет, при длительных операциях это уменьшает нагрузку на глаза хирурга.
Как рассказала Александра Алтарёва, появились нити с двумя иглами – на одном и на другом конце. Это очень удобно при хирургических вмешательствах в сосудистой хирургии.
«Сосудистый шов должен быть очень прочным, нить используется монофиламентная, особые иглы колющего типа чтобы не получалось зазора между ниткой и стенкой сосуда. Если используется не соответствующая игла или нить, можно получить дефект в стенке сосуда и кровотечение из мест вкола иглы», – рассказала хирург.
Важную роль играет и техника наложения шва. При нарушении наложения швов, например, при излишне частом их наложении, может наступить нарушение кровоснабжения (ишемия) соединяемых тканей с затрудненным их сращением.
«В эстетической и пластической хирургии чаще любая рана сшивается в 2-3 слоя. Первых два слоя из рассасывающегося материала, последний дермальный (съёмный) из нерассасывающегося. В некоторых областях, таких как веки и уши, в области кожи носа, только один слой из нерассасывающего материала», – отметил Виталий Игумнов.
Профессиональный отбор
«Наиболее известная фирма на рынке, которой отдаёт большинство хирургов своё предпочтение – это «Джонсон и Джонсон» (США)и её подразделение Этикон (Ethicon). Используемые нити – это Пролен (нерассасывающаяся) и Викрил (рассасывающаяся) различного диаметра, но обязательно атравматические», – рассказал Виталий Игумнов о выборе пластических хирургов.
Как рассказал эксперт, наиболее известный отечественный производитель шовного материала – компания «Линтекс» (Санкт-Петербург), выпускающая полипропилен (нерассасывающаяся нить), ПГА и моносорб (рассасывающаяся).
«Естественно, эта продукция дешевле. Лично мне кажется возможным его применение, шил много, менее удобная упаковка, менее удобная нерассасывающаяся нить (почему-то закручивается во время наложения шва, хотя, может, только у меня). Но, в целом, не хуже. Изменения курсов валют не оказало влияния, хирурги ортодоксальны в своём выборе, и небольшое поднятие цен не влияет на их выбор», – поделился доктор.
Решает хирург
«Шовный материал с пациентом не обсуждается. Основной критерий выбора шовного материала – это надёжность и безопасность (чёткое понимание инертности материала или его способность к рассасыванию)», – отметил Виталий Игумнов.
Выбор того или иного шовного материала требует знаний, опыта, наличия альтернативы, осуществляется индивидуально в каждом случае и зависит от многих факторов, учитываемых врачом.
Александра Алтарёва подчеркнула важность индивидуального подхода к каждому пациенту: «Что особенно важно, для каждой операции, для каждого пациента хирург подбирает оптимальный набор шовного материала, сшивающие аппараты, кровоостанавливающие средства, которые позволят именно у этого пациента выполнить оперативное вмешательство надёжно, аккуратно, с наименьшим травмированием тканей и достигнуть желаемого результата операции».
Любое хирургическое вмешательство является вынужденной мерой, связанной с той или иной степенью травматизации тканей организма. От времени восстановления организма после операции и скорости заживления швов зависит, насколько быстро пациент сможет вернуться к активной жизни. Поэтому так важны вопросы о том, как быстро заживут швы и как избежать послеоперационных осложнений. От шовного материала и от метода наложения шва зависит скорость заживления раны, риск развития осложнений и внешний вид рубца после оперативного вмешательства. Подробнее о швах поговорим сегодня в нашей статье.
Содержание
Виды шовных материалов и методы наложения швов в современной медицине
Идеальный шовный материал должен обладать следующими характеристиками:
Быть гладким, скользить, не нанося дополнительных повреждений. Быть эластичным, растяжимым, не вызывая сдавление и некроз тканей. Быть прочным, выдерживать нагрузки. Надежно завязываться в узлы. Обладать биосовместимостью с тканями организма, инертностью (не вызывать раздражение тканей), иметь низкую аллергогенность. Материал не должен разбухать от влаги. Срок разрушения (биодеградации) рассасывающихся материалов должен совпадать со временем заживления раны.
Различным шовным материалам присущи разные качества. Одни из них являются преимуществами, другие недостатками материала. К примеру, гладкие нити будет сложно затянуть в прочный узел, а применение натуральных материалов, так ценящихся в других сферах, нередко связано с повышенным риском развития инфекции или аллергии. Поэтому поиски идеального материала продолжаются, и пока существует не менее 30 вариантов нитей, выбор которых зависит от конкретных потребностей.
Шовные материалы делятся на синтетические и натуральные, рассасывающиеся и нерассасывающиеся. Кроме того, изготавливаются материалы, состоящие из одной нити или нескольких: монофиламентные или полифиламентные, крученые, плетеные, имеющие различные покрытия.
Нерассасывающиеся материалы:
Натуральные – шелк, хлопок. Шелк является относительно прочным материалом, благодаря пластичности обеспечивает надежность узлов. Шелк относится к условно нерассасывающимся материалам: со временем его прочность снижается, а примерно через год материал рассасывается. К тому же шелковые нити вызывают выраженный иммунный ответ и могут служить резервуаром инфекции в ране. Хлопок обладает невысокой прочностью и также способен вызывать интенсивные воспалительные реакции. Нити из нержавеющей стали обладают прочностью и дают минимальные воспалительные реакции. Используются в операциях на брюшной полости, при сшивании грудины и сухожилий. Лучшими характеристиками обладают синтетические нерассасывающиеся материалы. Они более прочные, их применение вызывает минимальное воспаление. Такие нити используют для сопоставления мягких тканей, в кардио и нейрохирургии, офтальмологии.
Рассасывающиеся материалы:
Натуральный кетгут. К недостаткам материала относят выраженную тканевую реакцию, риск инфицирования, недостаточную прочность, неудобство в использовании, невозможность предсказать сроки рассасывания. Поэтому материал в настоящее время практически не используется. Синтетические рассасывающиеся материалы. Производят из разлагающихся биополимеров. Делятся на моно и полифиламентные. Гораздо более надежные в сравнении с кетгутом. Имеют определенные сроки рассасывания, отличающиеся у разных материалов, довольно прочные, не вызывают существенных тканевых реакций, не скользят в руках. Не используются в нейро и кардиохирургии, офтальмологии, в ситуациях, когда требуется постоянная прочность швов (для сшивания сухожилий, коронарных сосудов).
Методы наложения швов:
Лигатурные швы – с их помощью перевязывают сосуды для обеспечения гемостаза. Первичные швы – позволяют сопоставить края раны для заживления первичным натяжением. Швы бывают непрерывные и узловые. По показаниям могут накладываться погруженные, кисетные и подкожные швы. Вторичные швы – этот метод используют для укрепления первичных швов, для повторного закрытия раны с большим количеством грануляций, с целью укрепления раны, заживающей вторичным натяжением. Такие швы называют ретенционными и применяют для разгрузки раны и уменьшения натяжения тканей. Если первичный шов накладывался непрерывным способом, для вторичного используют узловые швы, и наоборот.
Сколько заживают швы
Каждый хирург стремится добиться заживления раны первичным натяжением. При этом восстановление тканей проходит в кратчайшие сроки, отечность минимальная, отсутствует нагноение, количество отделяемого из раны незначительное. Рубцевание при таком заживлении минимальное. Процесс проходит 3 фазы:
Воспалительная реакция (первые 5 дней), когда в область раны мигрируют лейкоциты и макрофаги, уничтожающие микробов, инородные частицы, разрушенные клетки. В этот период соединение тканей не достигло достаточной прочности, и они удерживаются вместе за счет швов. Фаза миграции и пролиферации (по 14-й день), когда в ране фибробластами производится коллаген и фибрин. Благодаря этому с 5-го дня формируется грануляционная ткань, прочность фиксации краев раны нарастает. Фаза созревания и перестройки (с 14-го дня до полного заживления). В эту фазу продолжается синтез коллагена и формирование соединительной ткани. Постепенно на месте раны формируется рубец.
Через сколько времени снимают швы?
Когда рана зажила настолько, что больше не нуждается в поддержке нерассасывающихся швов, их удаляют. Процедуру проводят в стерильных условиях. На первом этапе обрабатывают рану антисептиком, для удаления корочек используют перекись водорода. Захватив нить хирургическом пинцетом, пересекают ее у места вхождения в кожу. Аккуратно вытягивают нить с противоположной стороны.
Время снятия швов в зависимости от их локализации:
Швы на коже туловища и конечностей следует оставлять на месте от 7 до 10 дней. Швы на лице и шее снимают через 2–5 дней. Ретенционные швы оставляют на 2–6 недель.
Факторы, влияющие на процесс заживления
Скорость заживления швов зависит от многих факторов, которые условно можно разделить на несколько групп:
Особенности и характер раны. Однозначно, заживление раны после небольшого хирургического вмешательства будет проходить быстрее, чем после лапаротомии. Удлиняется процесс восстановления тканей в случае ушивания раны после травмы, когда имело место загрязнение, проникновение инородных тел, размозжение тканей. Местоположение раны. Лучше всего заживление идет в зонах с хорошим кровоснабжением, с небольшой толщиной слоя подкожно-жировой клетчатки. Факторы, обусловленные характером и качеством оказанной хирургической помощи. При этом имеют значение особенности разреза, качество внутриоперационного гемостаза (остановки кровотечения), тип используемых шовных материалов, выбор метода наложения швов, соблюдение правил асептики и многое другое. Факторы, связанные с возрастом пациента, его весом, состоянием здоровья. Репарация тканей быстрее в молодом возрасте и у людей с нормальной массой тела. Удлиняют процесс заживления и могут спровоцировать развитие осложнений хронические болезни, в частности, сахарный диабет и другие эндокринные расстройства, онкопатология, сосудистые заболевания. В группе риска находятся пациенты с наличием очагов хронической инфекции, со сниженным иммунитетом, курящие, ВИЧ-инфицированные. Причины, связанные с уходом за послеоперационной раной и швами, соблюдением режима питания и питья, физической активностью пациента в послеоперационный период, выполнением рекомендаций хирурга, приемом медикаментов.
Как правильно ухаживать за швами
Если пациент находится в больнице, уход за швами осуществляет врач или медицинская сестра. В домашних условиях пациенту следует выполнять рекомендации врача по уходу за раной. Необходимо содержать рану в чистоте, ежедневно обрабатывать антисептиком: раствором йода, марганцовки, бриллиантовой зелени. Если наложена повязка, перед ее снятием следует проконсультироваться с врачом. Ускорить заживление могут специальные препараты. Одним из таких средств является гель контрактубекс, содержащий луковый экстракт, аллантоин, гепарин. Наносить его можно после эпителизации раны.
Заживление швов после родов
Для скорейшего заживления послеродовых швов в требуется строгое соблюдение гигиенических правил:
- тщательное мытье рук перед посещением туалета;
- частая смена прокладок;
- ежедневная смена белья и полотенца;
- в течение месяца принятие ванны следует заменить гигиеническим душем.
При наличии наружных швов на промежности помимо тщательной гигиены нужно заботиться о сухости раны, первые 2 недели нельзя сидеть на твердой поверхности, следует избегать запоров. Рекомендуется лежать на боку, садиться на круг или подушку. Врач может порекомендовать специальные упражнения для улучшения кровоснабжения тканей и заживления раны.
Заживление швов после кесарева сечения
Понадобится ношение послеоперационного бандажа, соблюдение гигиены, после выписки рекомендуется принятие душа и мытье кожи в области шва дважды в день с мылом. В конце второй недели можно применять специальные мази для восстановления кожи.
Заживление швов после лапароскопии
Осложнения после лапароскопии наблюдаются редко. Чтобы обезопасить себя, следует соблюдать постельный режим сутки после вмешательства. Первое время рекомендуется придерживаться диеты, отказаться от алкоголя. Для гигиены тела используют душ, зону швов обрабатывают антисептиком. Первые 3 недели ограничивают физическую активность.
Возможные осложнения
Основными осложнениями при заживлении ран являются боли, нагноение и недостаточность швов (расхождение). Нагноение может развиться вследствие проникновения в рану бактерий, грибков или вирусов. Чаще всего инфицирование вызывается бактериями. Поэтому нередко после операции хирург назначает курс антибиотиков с профилактической целью. Послеоперационное нагноение требует идентификации патогена и определения его чувствительности к антибактериальным средствам. Помимо назначения антибиотиков может понадобиться вскрытие и дренирование раны.
Что делать если разошелся шов?
Недостаточность швов чаще наблюдается у пожилых и ослабленных больных. Наиболее вероятные сроки осложнения – с 5 по 12 дни после операции. В такой ситуации необходимо сразу же обратиться за медицинской помощью. Врач примет решение о дальнейшем ведении раны: оставить ее открытой или провести повторное ушивание раны. При эвисцерации – проникновении через рану петли кишечника, требуется неотложное хирургическое вмешательство. Такое осложнение может возникнуть вследствие вздутия живота, сильного кашля или рвоты
Что делать если болит шов после операции?
Болезненность в области швов в течение недели после операции можно считать нормальным явлением. Первые дни хирург может порекомендовать прием обезболивающего средства. Уменьшить боли поможет соблюдение рекомендаций врача: ограничение физической активности, уход за раной, гигиена раны. Если боли интенсивные или сохраняются длительно, необходимо обратиться к врачу, поскольку боль может быть симптомом возникновения осложнений: воспаления, инфицирования, образования спаек, грыжи.
Народные средства
Ускорить заживление раны можно с помощью народных средств. Для этого применяются фитосборы внутрь в виде настоев, экстрактов, отваров и местные аппликации, фитомази, протирания. Вот некоторые из применяемых народных средств:
Боли и зуд в области швов можно снять с помощью отваров трав: ромашки, календулы, шалфея. Обработка раны растительными маслами – облепиховым, чайного дерева, оливковым. Кратность обработки – дважды в день. Смазывание рубца кремом, содержащим экстракт календулы. Прикладывание к ране капустного листа. Процедура обладает противовоспалительным и заживляющим действием. Капустный лист должен быть чистым, его необходимо обдать кипятком.
Перед применением фитопрепаратов следует обязательно проконсультироваться у хирурга. Он поможет подобрать индивидуальное лечение и даст необходимые рекомендации.
Вас также может заинтересовать
Подписывайтесь на нас, чтобы быть в курсе самых важных и свежих новостей: