Дата публикации 7 ноября 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Синдром позвоночной артерии (синдром Барре — Льеу, задний шейный симпатический синдром) — это состояние, при котором в одной из позвоночных артерий нарушается кровоток.
На текущий момент нет однозначного определения данного синдрома. Под ним подразумеваются различные проявления:
- вегетативные — нарушения вегетативной нервной системы;
- церебральные — дисциркуляторная энцефалопатия (ДЭП);
- сосудистые — патологическая извитость, гипоплазия (сужение диаметра) и атеросклероз позвоночных артерий.
Эти проявления могут возникать по разным причинам:
- сдавление симпатического сплетения позвоночной артерии;
- деформация стенки или изменение просвета позвоночной артерии [1].
В связи разнообразием причин развития синдрома МКБ-10 (Международная классификация болезней) кодирует его по-разному. Например, он может рассматриваться как начальные проявления недостаточности кровоснабжения в вертебробазилярной системе — структурах головного мозга, кровоснабжаемых позвоночной и базилярной артериями. В таком случае он кодируется как G 45.0 Синдром вертебробазилярной артериальной системы [4][5][6].
Также синдром позвоночной артерии может кодироваться как:
- М 47.0 Синдром сдавления передней спинальной или позвоночной артерии;
- G 99.2* Миелопатия — данный диагноз обязательно сочетается с другим заболеванием;
- М 53.0 Шейно-черепной синдром;
- М 53.2 Спинальная нестабильность — в рамках нестабильности шейного отдела позвоночника [7][8].
О распространённости синдрома позвоночной артерии можно судить по частоте нарушения кровотока в вертебробазилярной системе, которая достигает 25-30 % всех случаев нарушений мозгового кровообращения, а количество транзиторных ишемических атак доходит до 70 % [1][2][3][4].
За последние 30 лет синдром вертебробазилярной недостаточности стал чаще встречаться у людей трудоспособного возраста, хотя раньше данная патология в основном возникала у людей старшей возрастной группы. При этом прежней причиной недостаточности считались дегенеративно-дистрофические изменения в шейном отделе позвоночника, которые проявлялись нистагмом (неконтролируемым движением глаз), головокружением, параличом взора, снижением слуха, нарушением чувствительности и другими симптомами. Сейчас же на первый план выходит нестабильность в шейном отделе позвоночника — подвижность позвонков при сгибании и разгибании шеи и неспособность мышечно-связочного аппарата обеспечить синхронное движение шейных позвонков [3][4][5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома позвоночной артерии
К проявлениям синдрома позвоночной артерии можно отнести следующие симптомы [1][9][10]:
- Зрительные (офтальмические) проявления: ощущение пелены перед глазами; скотомы — слепые участки в поле зрения; фотопсии — пятна, молнии или точки перед глазами; боли и ощущение инородного тела в глазу; преходящее выпадение полей зрения (чаще в виде концентрического сужения).
- Вестибулярные расстройства: шум в ухе, который может зависеть от положения головы; пароксизмальное несистемное головокружение — чувство неустойчивости, шаткость, ощущение укачивания, тошнота; системное головокружение — ощущение «вращения предметов», «перевёрнутой комнаты».
- Вегетативные (диэнцефальные) нарушения: чувство жара, озноба, похолодание рук и ног, гипергидроз, изменения цвета кожи, непреодолимая сонливость, резкая общая слабость, нарушения ритма сон-бодрствование, внезапное повышение артериального давления, нарушения сердечного ритма.
- Гортанно-глоточные нарушения: покалывание в горле, ощущение ползающих мурашек, першение, кашель, затруднения при глотании, извращение вкуса.
- Дроп-атаки: внезапные падения без потери сознания при резком запрокидывании или повороте головы с быстрым восстановлением.
При синкопальном вертебральном синдроме (синдроме Унтерхарншайдта) — крайнем проявлении синдрома позвоночной артерии — возникает потеря сознания и гипотония мышц после резкого движения головой или долгого нахождения в вынужденном положении. Причина тому — ишемия задних отделов ствола головного мозга и мозжечка [1][10].
Патогенез синдрома позвоночной артерии
Патогенез синдрома позвоночной артерии связан с механическим воздействием на ствол артерии и вегетативным нервным сплетением, идущим вместе с ним. Это приводит к рефлекторному сужению просвета артерии и спазму сосудов головного мозга. В результате снижается кровоток в заднем отделе мозга, стволовых структурах и мозжечке [1][7].
Воздействие на позвоночную артерию происходит при различных нарушениях:
- подвывихе суставных отростков позвонков;
- нестабильности или гипермобильности позвонков;
- травмировании остеофитами — патологическими наростами, расположенными на поверхности позвонка;
- унковертебральном артрозе — деформации шейных суставов;
- добавочном шейном ребре;
- спазме в мышцах шеи или нижней косой мышце головы;
- врождённых аномалиях артерий — сужении просвета одной из позвоночных артерий.
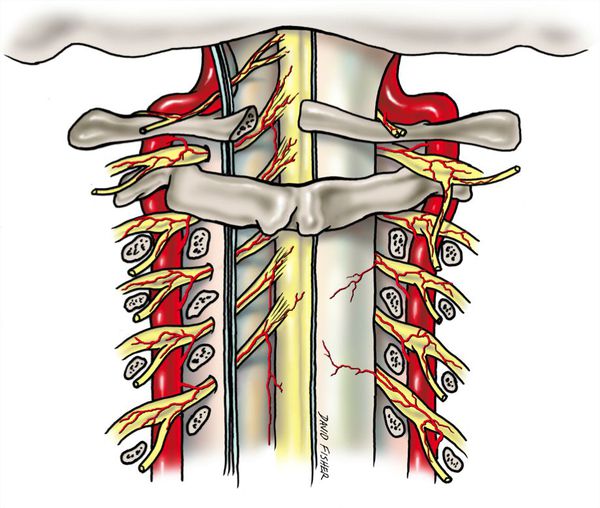
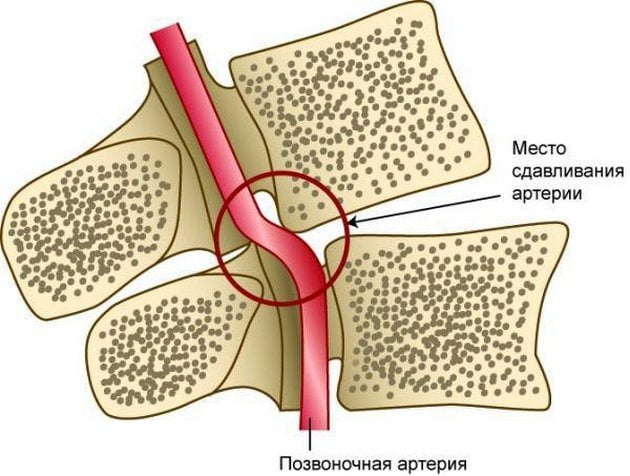
Эти причины по-разному влияют на каждый участок позвоночной артерии. До входа в канал поперечных отростков (особенно при высоком вхождении) артерия сдавливается лестничными мышцами. В канале поперечных отростков на артерию воздействуют остеофиты, артрозы суставов, смещение позвонков, унковертебральные артрозы, нестабильность шейных позвонков. При выходе из канала артерия подвержена воздействию нижней косой мышцы головы. При комбинации нескольких факторов вероятность травмирования позвоночной артерии возрастает [9].
Некоторые авторы кроме механического воздействия на позвоночную артерию выделяют рефлекторные причины синдрома — так называемый «рефлекторный ангиоспастический синдром». Эти причины кроются в близком расположении иннервации позвоночной артерии и межпозвонковых суставов со звёздчатым (шейно-грудным) узлом [11].
Классификация и стадии развития синдрома позвоночной артерии
Основная классификация, которая используется на практике, была предложена в 2010 году [1]. Она разделяет синдром по трём признакам: механизму воздействия на позвоночную артерию, характеру нарушения кровообращения и клиническим проявлениям.
По типу воздействия на позвоночную артерию выделяют:
- синдром, спровоцированный подвывихом суставных отростков позвонков;
- синдром, связанный с патологической подвижностью позвоночно-двигательного сегмента;
- синдром, возникший в результате сдавления артерии остеофитами;
- синдром, причиной которого стал спазм сосуда в связи с раздражением нервного сплетения;
- синдром, вызванный сдавлением артерии в области первого шейного позвонка (аномалии развития);
- синдром, возникший в связи с унковертебральным артрозом;
- синдром, связанный с артрозом дугоотростчатых суставов;
- синдром, вызванный грыжей дисков шейного отдела;
- синдром, возникший при рефлекторно мышечной компрессии (сжатии).
По характеру нарушения кровотока можно выделить следующие варианты синдрома [1][9][10]:
- компрессионный — механическое сдавление артерии;
- ирритативный — раздражение вегетативных нервных волокон;
- ангиоспастический — рефлекторный ответ на раздражение позвоночно-двигательного сегмента, при этом появление симптомов в меньшей степени зависит от поворотов головы;
- смешанный — сочетание нескольких вариантов, например, компрессионного и ирритативного.
По клиническим проявлениям выделяют две стадии синдрома [1]:
- первая — функциональная;
- вторая — органическая.
Для функциональной стадии характерны:
- постоянная или приступообразная головная боль пульсирующего, ноющего характера с вегетативными проявлениями, может усиливаться при движении головой, распространяется от затылочной области к лобной;
- кохлеовестибулярные проявления: ощущение неустойчивости, покачивания в сочетании с шумом в ушах и снижением слуха;
- зрительные нарушения: потемнения, ощущение песка в глазах, фотопсии.
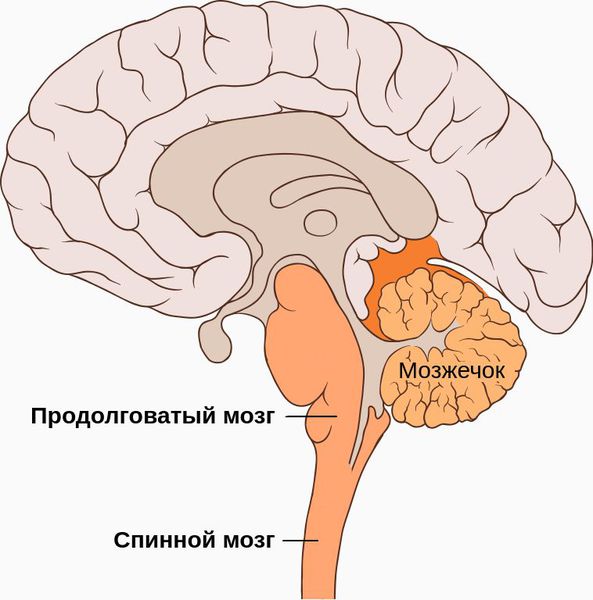
Органическая стадия начинает развиваться, если воздействие на позвоночную артерию продолжается и дальше. При хроническом травмировании артерии нарушается крово- и лимфообращение в вертебробазилярной системе. Начинают страдать задние отделы ствола головного мозга и миелобульбарная область — переход спинного мозга в продолговатый. Это приводит к преходящим и стойким нарушениям кровообращения мозга, головокружениям, нарушениям координации движений и ходьбы, тошноте, рвоте, нарушениям артикуляции, дроп-атакам — внезапным падениям без потери сознания [1][4][7][8].
Осложнения синдрома позвоночной артерии
Длительное сдавление позвоночной артерии при отсутствии адекватной терапии может стать причиной недостаточного кровообращения в вертебробазилярном бассейне. При этом изменение текучести крови вносит дополнительный вклад в прогрессирование симптомов. К важным показателям, которые следует контролировать, можно отнести гемостаз (свёртываемость крови), липидный спектр, общий анализ крови — уровень фибриногена, вязкость крови, склеивание тромбоцитов и гематокрит (объём красных кровяных телец). Изменение этих показателей может ухудшить микроциркуляцию — движение крови в мелких кровеносных сосудах [2][10].
Присоединение симптомов, вызванных недостаточностью кровообращения в вертебробазилярной системе, сначала носит преходящий характер, но затем становится стойким. Это способствует присоединению атеросклероза и артериальной гипертензии. Если данное состояние не контролировать, может возникнуть реальная угроза ишемического инсульта с локализацией инфаркта в стволе головного мозга, мозжечке, бассейне задней мозговой артерии [2].
Диагностика синдрома позвоночной артерии
В диагностике синдрома позвоночной артерии возможны некоторые затруднения из-за разнообразия клинических проявлений. Поэтому постановка диагноза не может основываться только на жалобах пациента. Кроме клинических проявлений необходимо инструментальное подтверждение признаков нарушения кровотока и воздействия на позвоночную артерию [1][4][7][10].
Так, для установления диагноза должны присутствовать минимум три признака [1][7]:
- Хотя бы одно клиническое проявление: кохлео-вестибулярные, зрительные или вегетативные нарушения; наличие транзиторной ишемической атаки в истории болезни; синкопальный приступ Унтерхарншайдта (потеря сознания и гипотония мышц после резкого движения головой); приступы дроп-атак; базилярная мигрень.
- Рентгенологические проявления: признаки спондилоартроза (поражения дугоотросчатых суставов), спондилёза (изнашивания структур позвоночника), унковертебрального артроза, подвывиха суставных отростков позвонков; признаки нестабильности и гипермобильности позвонков, аномалий краниовертебрального перехода.
- Ультразвуковые проявления: сдавление позвоночной артерии; асимметрия линейной скорости кровотока, воздействие позвоночных структур на позвоночную артерию.
При неврологическом осмотре могут быть выявлены:
- нистагм — неконтролируемое движение глаз;
- статическая или динамическая атаксия — нарушение точности и координации движений;
- шаткость в позе Ромберга — стоя со сдвинутыми стопами и вытянутыми вперёд руками;
- отклонения при проведении пробы Унтербарга — марш на месте с закрытыми глазами в течение 1-3 минут (допускается отклонение вперёд не больше, чем на одни метр, или поворот более чем на 40-60 градусов);
- напряжение подзатылочных мышц при пальпации;
- ограниченная подвижность шейного отдела позвоночника.
Рентгенологическое исследование эффективно только с проведением функциональных проб (неврологических тестов), где кроме признаков артроза и аномалий развития также выявляется нестабильность позвонков при максимальном сгибании или разгибании шеи [1][4][7][8].
Ультразвуковая допплерография магистральных сосудов позволяет оценить скорость и направление кровотока в позвоночных артериях. Также можно получить ценные данные о состоянии сосудистой стенки, наличии атеросклероза и состоянии позвоночных вен, которые могут играть дополнительную роль в развитии симптоматики [1][4][7][8].
Подтвердить наличие атактических нарушений позволяет постурография — оценка способностей пациента контролировать положение собственного тела. Применение слуховых вызванных потенциалов покажет состояние ствола головного мозга [7].
Лечение синдрома позвоночной артерии
При хронической боли в шее используются хирургические и фармакологические методы лечения, а также различные способы тракционной терапии — вытяжения позвоночника с помощью специальных приспособлений (блоков, поясов, колец) [12].
Эффективность методов мануальной терапии — мягких техник, постизометрической релаксации, растяжения мышц — ещё изучается. С этой целью в 2015 году было проведено два исследования. Метаанализ китайских учёных показал, что мануальные техники менее действенны при устранении болевого синдрома, чем тракция шейного отдела позвоночника [13]. Однако исследование канадских учёных выявило, что мануальная терапия становятся эффективнее в сочетании с другим методом активного лечения острой и хронической боли в шее. Также мануальные техники лучше справляются с хронической болью, чем массаж, и эффективнее борются с острой и подострой болью в шее, чем медикаментозное лечение. При этом из-за побочных эффектов от приёма препаратов мануальная терапия является предпочтительной. По эффективности мануальные методики схожи с мобилизацией шейного отдела позвоночника, однако мобилизация как отдельное вмешательство не уменьшает боль [14].
Что касается такого немедикаментозного метода лечения, как иглоукалываение, то метаанализ 2016 года показал его эффективность над фиктивной акупунктурой (иглоукалыванием неакупунктурных точек) и неактивным лечением [15].
Несомненным действенным методом лечения синдрома являются физические упражнения. Их эффективность в устранении острого и хронического болевого синдрома подтверждает обзор 2005 года. При этом стоит акцентировать внимание на растяжке шейного отдела, плечевого пояса и грудной клетки. А сочетание упражнений с мобилизацией и мануальными техниками на шейном отделе способствует уменьшению боли в краткосрочной и долгосрочной перспективе [16].
К операционным методам стабилизации позвоночника относят:
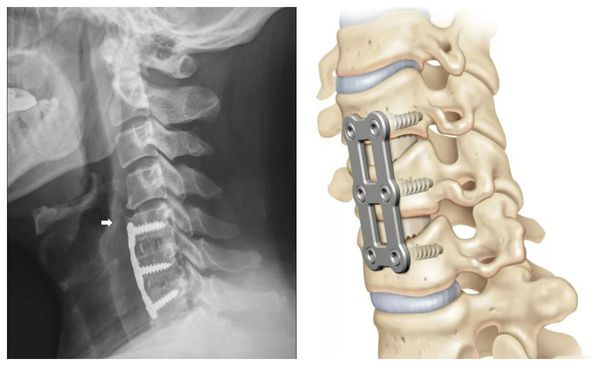
- пункционный межтеловой спондилодез — объединение и фиксирование нескольких позвонков во избежание их смещения;
- фенестрация — частичное удаление дужки межпозвоночного диска;
- аутодермопластика межпозвоночных дисков — замена диска собственными тканями.
При проведении операции вживляются пористые эксплантаты из сплава титана и никеля. За счёт пористости в них быстро прорастают костные ткани. Это позволяет сделать фиксацию прочной и значительно сократить срок нетрудоспособности пациента и нахождения шеи в неподвижном положении.
Помимо стабилизирующих операций шейного отдела позвоночника также проводятся и другие виды вмешательств:
- декомпрессивно-стабилизирующие — устранение сдавления с последующей фиксацией позвоночника;
- декомпрессивно-пластические (ламинопластика) — устранение сдавления путём увеличения позвоночного канала с сохранением целостности задних элементов позвонков;
- декомпрессирующие операции — удаление межпозвоночного диска или его дужки, сдавливающих артерию, и др. [9].
Имеется значительный опыт восстановления позвоночных артерий. Применяются следующие методы:
- транспозиция — смещение позвоночной артерии в подключичную (общую сонную);
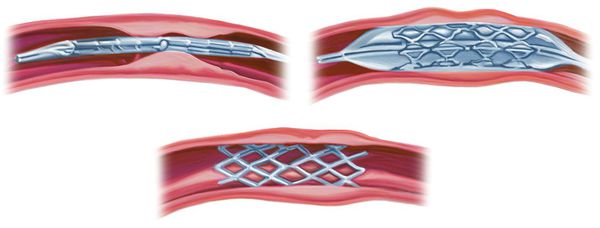
- ангиопластика — расширение сосуда с помощью расширяющегося баллона;
- стентирование — расширение сосуда с помощью установки стента.
При одновременном поражении первого и второго сегментов позвоночной артерии выполняется шунтирование — создание обходного пути на уровне третьего сегмента [17].
Прогноз. Профилактика
Прогноз синдрома зависит от его причины. Как правило, при своевременной диагностике и лечении удаётся избежать развития осложнений. Долгосрочный прогноз и профилактику следует рассматривать в контексте вертебробазилярной недостаточности и хронической цервикалгии [17].
Учитывая развитие когнитивных нарушений при недостаточности мозгового кровообращения, курс профилактики должен включать нейропротективную терапию, которая направлена на восстановление и защиту клеток нервной системы. Согласно исследованию, при хроническом нарушении мозгового кровообращения эффективно использование кавинтона. Если принимать его в течение трёх месяцев, то эффект сохраняется на протяжении последующих 180 дней [18]. Другое исследование показало, что в качестве профилактики может использоваться мексидол [19].
Долгосрочным методом профилактики болевого синдрома в шейном отделе, связанного с нестабильностью шейных позвонков, может служить пролотерапия. Она предполагает введение инъекции в болезненные связки, места прикрепления сухожилий. Возникающий воспалительный ответ способствует естественному заживлению связок и суставов, увеличивает прочность соединительной ткани. Наиболее изучена пролотерапия Hackett-Hemwall с использованием декстрозы [20].
Синдром позвоночной артерии (СПА)
На вопрос отвечает:

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Записаться к врачу
- 1 Анатомия вертебробазилярного бассейна и механизм развития СПА
- 2 Причины развития синдрома позвоночной артерии
- 3 Виды СПА
- 3.1 Синдром Барре-Льеу
- 3.2 Базилярная мигрень
- 3.3 Вестибуло-атактический синдром
- 3.4 Кохлео-вестибулярный синдром
- 3.5 Офтальмический синдром
- 3.6 Ишемические атаки
- 3.7 Дроп-атаки
- 4 Проявления синдрома позвоночной артерии
- 5 Диагностика
- 6 Лечение синдрома позвоночной артерии
- 6.1 Медикаментозная терапия
- 6.2 Мануальная терапия
- 6.3 Физиотерапия
- 6.4 ЛФК
Синдром позвоночной артерии (СПА) не является отдельным заболеванием. Он может наблюдаться при ряде самых разнообразных патологий, при которых возникает сужение просвета одной или сразу двух позвоночных артерий, деформация стенок и раздражением расположенных тут же нервов. В результате нарушается кровоснабжение отдельных частей головного мозга, что приводит к ухудшению их работоспособности иногда до критических состояний. В подобных ситуациях больных могут мучить упорные мигрени, разнообразные нарушения зрения и слуха, наблюдаться потеря сознания или возникать инсульт. В результате могут происходить необратимые изменения в головном мозге, следствием чего может выступать инвалидизация или даже летальный исход.
Синдром позвоночной артерии – собирательный термин, который может использоваться для описания клинической картины множества заболеваний, в корне отличающихся причиной развития, включая шейную мигрень или синдром Барре-Льеу, артериальную гипоплазию, вертебробазилярную недостаточность, спровоцированную шейным остеохондрозом и т. д.
Синдром сдавления позвоночной артерии включен в международную классификацию болезней (МКБ-10), где ему присвоен код G99.2. Это позволило врачам широко использовать этот термин при описании ряда заболеваний и одновременно послужило поводом для рождения оживленных дискуссий в медицинских кругах о целесообразности его применения при постановке диагноза, поскольку СПА представляет собой не более чем комплекс симптомов, а причины его возникновения могут быть очень разнообразными.
Анатомия вертебробазилярного бассейна и механизм развития СПА
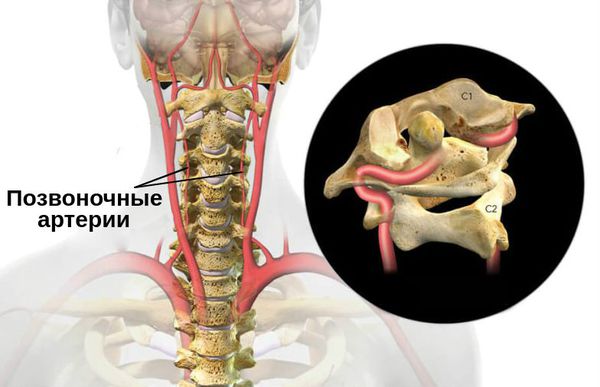
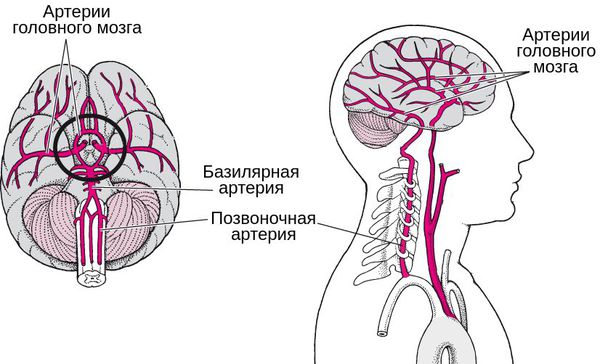
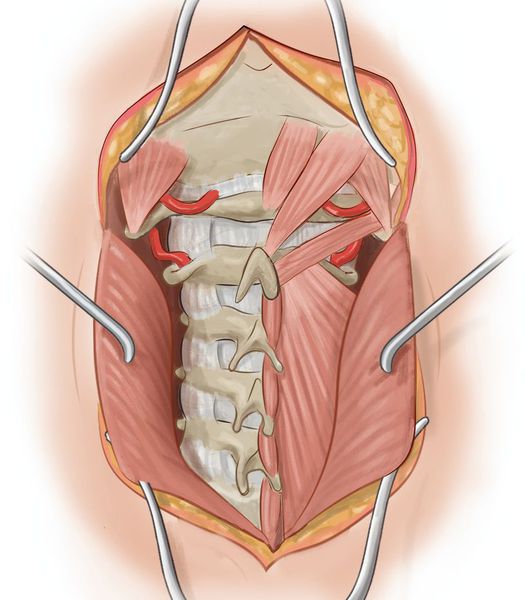
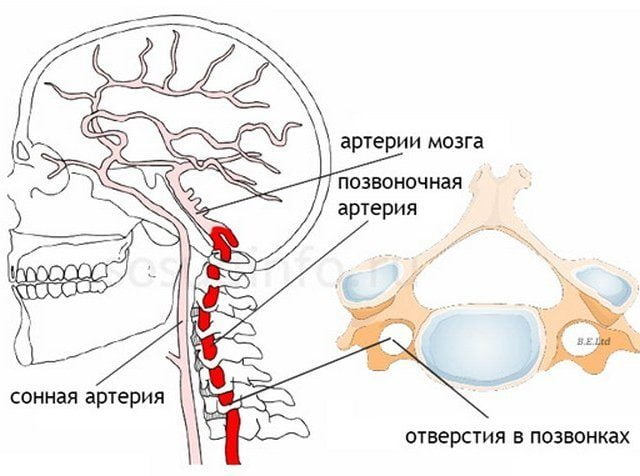
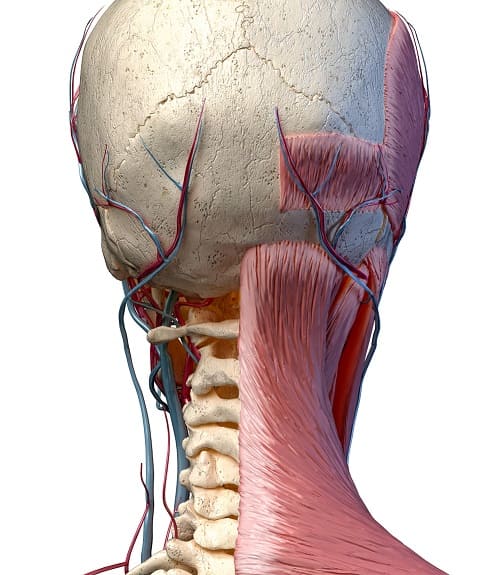
Две позвоночные артерии берут начало в верхней части груди, проходят через просвет 6-го позвонка шейного отдела и строго вертикально поднимаются вверх через аналогичные естественные отверстия в вышележащих шейных позвонках. В области затылочного проема они сливается в единый сосуд, который называется базилярной артерией.
Поэтому синдром позвоночной артерии может возникать как на фоне развития системных сосудистых патологий, так и в результате поражения окружающих эти кровеносные сосуды анатомических структур, т. е. соединительнотканных образований, мышц, нервов, позвонков.
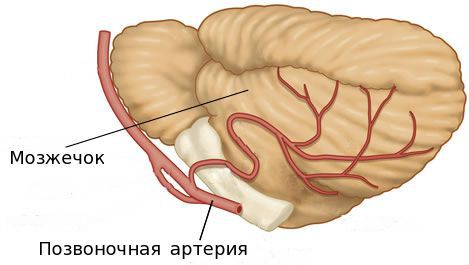
Две позвоночные артерии и базилярная артерия формируют вертебробазилярный бассейн. Именно они обеспечивают 15—30% кровоснабжения головного мозга. Эти артерии ответственны за кровоснабжение:
- спинного мозга, проходящего на уровне шейного одела позвоночника;
- мозжечка;
- внутреннего уха;
- задних долей таламуса и гипоталамуса;
- среднего и продолговатого мозга;
- определенных частей височных и затылочных долей мозга.
Поэтому при нарушении кровотока в позвоночных артериях, независимо от причин и места возникновения сужения или закупорки их просвета, перечисленные отделы спинного и головного мозга испытывают дефицит кислорода и питательных веществ. Это и приводит к появлению характерных для СПА проявлений в виде головокружения, болей разной степени интенсивности, шума в ушах, нарушений координации движений, потери сознания и т. д.
В течение синдрома позвоночной артерии выделяют 2 стадии:
- Функциональную или дистоническую – начальная стадия развития СПА, на которой возникающие проявления нарушения кровообращения в основном заключаются в появлении головных болей жгучего, ноющего или пульсирующего характера, головокружений, неустойчивости походки, зрительных нарушений в виде потемнения в глазах, признаков фотопсии. Чаще всего подобные симптомы носят приступообразный характер и проявляются при длительном удержании головы в вынужденном положении или резком движении. Если это сопровождается сильными и долгими спазмами артерий, заболевание приводит к образованию стойких очагов ишемии головного мозга, что говорит о переходе СПА на вторую стадию развития.
- Органическую или ишемическую – сопровождается возникновением не проходящих нарушений в кровоснабжении тканей головного мозга, что приводит к сильным головным болям, головокружениям, рефлекторно вызывающим тошноту и рвоту, а также серьезным нарушениям координации, ориентации в пространстве, речи и другим тяжелым нарушениям. При резком движении человек может внезапно упасть, находясь в создании или терять его. Улучшение состояния наблюдается после занятия горизонтального положения.
Фотопсия – состояние, при котором наблюдается появление перед глазами ярких пятен, мушек, искр.
Причины развития синдрома позвоночной артерии
СПА может возникать на фоне большого числа заболеваний. Все их можно разделить на 3 группы: врожденные аномалии, сосудистые патологии и вертеброгенные (связанные с позвоночником) нарушения. Но во всех случаях происходит или сжатие кровеносных сосудов (стеноз) теми или иными анатомическими структурами или уменьшение их просвета, что приводит к нарушению тока крови сквозь них.
Чаще всего позвоночные артерии сдавливаются в области 5—6 шейных позвонков, как наиболее часто страдающие от остеохондроза, протрузий, межпозвонковых грыж, спондилеза.
Наиболее часто синдром позвоночной артерии является следствием:
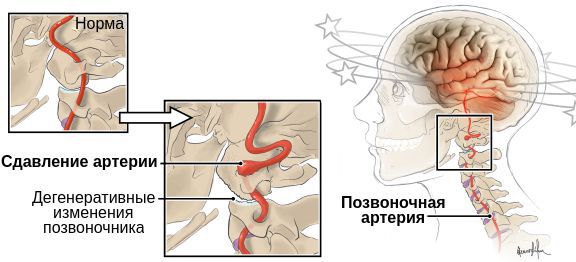
- Остеохондроза шейного отдела позвоночника и его осложнений в виде протрузий и грыж межпозвонковых дисков, а также спондилеза. В таких ситуациях наблюдается уменьшение высоты межпозвонковых дисков, что приводит к нарушениям анатомии позвоночника и сдавливанию одной или обеих позвоночных артерий сблизившимися позвонками или образовывающимися на их краях костными выростами (остеофитами).
- Патологической подвижности шейных позвонков, базилярной импрессии, подвывихов суставных отростков позвонков, аномалий Пауэрса и Киммерли. В подобных случаях происходит смещение позвоночных артерий или их сдавливание спазмированными мышечными волокнами или аномально расположенными костными структурами.
- Компрессии спинномозговых корешков. Это сопровождается рефлекторным артериальным стазом, т. е. остановкой тока крови.
- Тромбоза и атеросклероза позвоночных артерий. Эти сосудистые патологии приводят к сужению просвета артерий в результате образования в них тромбов или атеросклеротических бляшек, от размера которых напрямую зависит качество кровотока. В некоторых случаях проход крови может быть настолько ослабленным или полностью заблокированным, что приведет к инсульту.
- Доброкачественные и злокачественные опухоли, расположенные в непосредственной близости от позвоночных артерий. Они также способны механически пережимать сосуды и приводить к соответствующим нарушениям кровообращения в вертебробазилярном бассейне.
В большинстве случаев поражается левая позвоночная артерия, так как именно в ней чаще формируются атеросклеротические бляшки, да и аномалии развития чаще наблюдаются с левой стороны.
Также причина развития СПА могут становиться:
- фиброзно-мышечная дисплазия;
- извитость и наличие перегибов позвоночных артерий;
- гипертония;
- системные васкулиты;
- миофасциальный синдром;
- сколиоз;
- спондилолистез и пр.
Виды СПА
В зависимости от того, что послужило причиной нарушения кровотока в позвоночных артериях, выделяют 4 формы СПА:
- компрессионная – возникает при механическом ущемлении артерий;
- ирритативная – является следствием спазма мышечных волокон стенок артерий, что наблюдается при раздражении иннервирующих его нервных волокон;
- ангиоспастическая – развивается при раздражении рецепторов, расположенных на уровне пораженного позвоночно-двигательного сегмента шейного отдела позвоночника и также сопровождается рефлекторным спазмом сосудов;
- смешанная – наблюдается действие нескольких факторов.
Чаще всего у пациентов диагностируются смешанные формы синдрома позвоночной артерии, а именно компрессионно-ирритативная и рефлекторно-ангиоспастическая.
При этом синдром позвоночной артерии может протекать совершенно по-разному. На основании этого выделяют несколько его клинических форм, описанных далее.
Синдром Барре-Льеу
Этот синдром еще называют шейной мигренью. Его основным проявлением является головная боль, которая возникает в шейно-затылочной области. Она склонна быстро распространяться на теменную, затылочную и лобную часть головы.
Чаще всего боли стреляющие, пульсирующие или присутствуют постоянно. Преимущественно они возникают утром сразу после пробуждения и связаны с неудобным положением головы во время сна. Также они могут появляться или усиливаться во время бега, быстрой ходьбы, сильных вибраций, например при тряской езде, резких поворотах головы.
При синдроме Барре-Льеу больные могут страдать от вегетативных нарушений, т. е. появления ощущения жара, озноба, внезапного повышения потливости, трудностей при глотании и пр. Также головные боли могут сопровождаться возникновением сложностей при поддержании равновесия тела и нарушениями зрения.
Базилярная мигрень
При этой форме течения синдрома позвоночной артерии у больных в клинической картине преобладают мигрени, сопровождающиеся:
- двусторонними нарушениями зрения;
- выраженным головокружением;
- нарушением координации движений на фоне сохранения нормального тонуса мышц;
- шумом в ушах;
- нарушениями речи.
Во время приступа боль наиболее остро ощущается в области затылка и нередко провоцирует рефлекторное раздражение рвотного центра головного мозга. Иногда боль может становиться настолько сильной, что человек теряет сознание.
Базилярная мигрень является следствием нарушения кровотока базилярной артерии, образованной слиянием двух позвоночных артерий.
Вестибуло-атактический синдром
Данная форма СПА проявляется наличием:
- головокружений;
- нарушения равновесия, что приводит к появлению чувства снижения устойчивости;
- тошноты или рвоты;
- потемнением в глазах;
- ощущением нарушений в работе сердечно-сосудистой системы.
Эти симптомы склонны усиливаться после долгого пребывания в неудобной позе или при резком движении шеей.
Кохлео-вестибулярный синдром
При этой форме в клинической картине течения синдрома позвоночной артерии преобладают нарушения со стороны органов слуха. Больные могут испытывать трудности с распознаванием шепота, общее ухудшение слуха. Нередко они предъявляют жалобы на шум в ушах, интенсивность которого зависит от положения головы.
Нарушения слуха подтверждаются инструментальными методами диагностики, в частности аудиограммой.
Нередко нарушения слуха при кохлео-вестибулярном синдроме сопровождаются возникновением лицевых парестезий, т. е. снижения чувствительности кожи лица, появлением ощущения ползания мурашек, покалывания. Во время приступа человек может покачиваться, терять чувство устойчивости, его может беспокоить головокружение.
Офтальмический синдром
Нарушения зрения в основном заключаются в появление явлений фотопсии, повышенной утомляемости глаз и ухудшение четкости зрения во время чтения, работы за компьютером. Нередко возникают признаки конъюнктивита, а также выпадения целых полей зрения, особенно в определенных положениях головы.
Ишемические атаки
При нарушениях кровообращения в вертебробазилярном бассейне могут наблюдаться ишемические атаки, при которых возникают:
- кратковременные сенсорные и двигательные расстройства;
- нарушения речи;
- частичная или полная потеря зрения;
- головокружения;
- тошнота, рвота;
- нарушения глотания;
- нарушения координации движений.
Дроп-атаки
Дроп-атакой называют беспричинное падение часто с сохранением создания, что обусловлено резким перекрытием поступления крови к головному мозгу. Они часто наблюдаются при запрокидывании головы назад и вызваны внезапным параличом конечностей. Но возобновление двигательной функции обычно происходит быстро.
Проявления синдрома позвоночной артерии
Таким образом, основными симптомами синдрома позвоночной артерии являются:
- головные боли, в основном сконцентрированные в области затылка и лба;
- боли в шее, возникающие и усиливающиеся при движениях головой или при продолжительном сохранении определенного положения;
- головокружения, способные сопровождаться нарушениями равновесия, координации движений;
- нарушения слуха, зрения;
- ишемические атаки с возникновением речевых, чувствительных, двигательных и других расстройств.
Какие признаки синдрома позвоночной артерии будут выражены сильнее, какие слабее, зависит от формы СПА. Также дополнительно могут присутствовать симптомы сопутствующих заболеваний, что усложняет диагностику.
Диагностика
Диагностика СПА осуществляется неврологом. Специалисту нужно суметь выделить основные жалобы пациента и сопоставить их с особенностями каждой формы течения заболевания. В случае соответствия имеющихся симптомов клинической форме СПА важно диагностировать причины его развития, т. е. обнаружить какие патологии сосудов или позвоночника привели к нарушению кровотока по позвоночным артериям.
С этой целью врач изначально проводит тщательный осмотр и неврологические тесты, которые позволяют заподозрить, что могло спровоцировать СПА. Для подтверждения догадок, получения более точной информации и обнаружения возможных сопутствующих заболеваний пациенту назначаются:
- рентген или КТ шейного отдела позвоночника;
- МРТ шейного отдела позвоночника;
- УЗИ сосудов шеи с допплерографией;
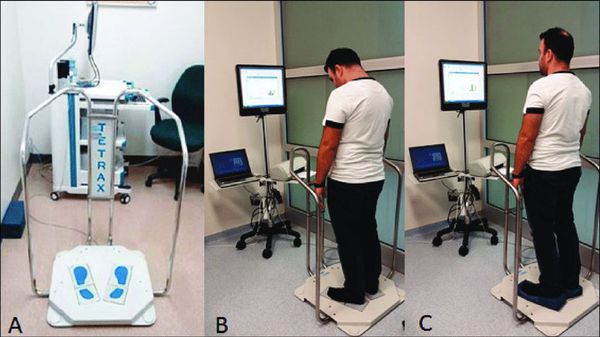
- стабилометрия;
- общий и биохимический анализ крови;
- аудиометрия и др.
В нашей клинике вы также можете узнать более подробно о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно- мышечной мускулатуры, головного мозга.. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной , костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры. Помимо этого нам также очень важно знать состояние сосудов для профилактики таких заболеваний как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом. Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
Нередко для правильной диагностики синдрома позвоночной артерии и причин его развития требуются консультации других узких специалистов, включая кардиологов, ЛОРов, офтальмологов и т. д.
Сегодня часто СПА диагностируется ложно, что связано с недостаточной полнотой проведенного обследования.
Лечение синдрома позвоночной артерии
После подтверждения наличия СПА и определения причин его развития для каждого пациента индивидуально разрабатывается схема лечения с учетом варианта течения заболевания. Основными целями терапии являются улучшение кровотока по позвоночным артериям и устранение предрасполагающих к его ухудшению факторов.
В большинстве случаев лечение синдрома позвоночной артерии осуществляется в домашних условиях. Только при частых ишемических атаках больным рекомендуется госпитализация, так как в подобных случаях существует высокий риск инсульта.
Пациентам назначаются:
- медикаментозная терапия;
- мануальная терапия;
- физиотерапия;
- ЛФК.
Иногда для эффективного устранения сдавливающих позвоночные артерии факторов требуется проведение хирургического вмешательства. Но современные методы лечения в большинстве случаев позволяют добиться стойкой ремиссии заболевания, устранения всех его проявлений и нормализации качества жизни пациента. Но это возможно только при своевременной диагностике причин развития СПА и грамотного воздействия на них с соблюдением всех полученных от врача рекомендаций.
Медикаментозная терапия
Больным назначается целый комплекс препаратов, способствующих нормализации кровотока в вертебробазилярном бассейне.
- препараты, улучшающие кровоток;
- НПВС;
- производные пурина;
- α-адреноблокаторы;
- антагонисты кальция;
- холинергические средства;
- нейропротекторы;
- кардиологические препараты;
- миорелаксанты;
- спазмолитики;
- антимигренозные средства;
- витамины.
Также обязательно назначается лечение атеросклероза, тромбоза, остеохондроза и других обнаруженных сопутствующих заболеваний.
Мануальная терапия
Мануальная терапия весьма эффективна при лечении СПА. С помощью специальных мягких техник, растяжения мышц шеи и восстановления правильного положения позвонков удается в ряде случаев полностью устранить причины сдавливания позвоночных артерий и нормализовать кровоток в них.
Использование метода Гриценко при борьбе с проявлениями стеноза позвоночных артерий позволяет также нормализовать мышечный тонус и добиться эффективного восстановления межпозвонковых дисков, а также активизировать естественные процессы восстановления организма.
С помощью специальных приемов устраняется компрессия спинномозговых корешков и нервных волокон, что быстро приводит к устранению болей и неврологических нарушений в виде расстройств чувствительности, подвижности и т. д. При этом метод практически полностью лишен противопоказаний и риска развития побочных эффектов. Поэтому он может использоваться для лечения пациентов даже из таких особых категорий, как беременные женщины и пожилые люди.
Физиотерапия
Физиотерапевтическое лечение также широко назначается при СПА. Оно используется для нормализации тонуса сосудов, активизации кровообращения и обмена веществ, а также оказывает положительное влияние на центральную нервную систему.
При синдроме позвоночной артерии показаны следующие физиотерапевтические процедуры:
- магнитотерапия;
- электрофорез;
- УВЧ;
- ультрафонофорез;
- диадинамотерапия.
ЛФК
Индивидуально подобранный комплекс упражнений поможет нормализовать кровоток, а также снять мышечные спазмы и укрепить ослабленные мышцы шеи. Но самостоятельно подбирать комплекс лечебной физкультуры ни в коем случае нельзя, поскольку при определенных особенностях стеноза позвоночных артерий выполнение ряда движений головой может привести к резкому дефициту крови в головном мозге. Все рекомендованные специалистом упражнения должны выполняться плавно, без резких движений и большой амплитудой.
Таким образом, развитие синдрома позвоночной артерии должно расцениваться в качестве важного сигнала организма, кричащем о возникновении в его работе серьезных нарушений. Поэтому при появлении симптомов СПА необходимо как можно скорее записаться на консультацию к неврологу и пройти комплексное обследование с целью обнаружения причин его развития. Это поможет вовремя обнаружить возникшие заболевания и провести соответствующее ситуации лечение, что не допустит прогрессирования имеющихся патологий и возникновения грозных осложнений синдрома позвоночной артерии в виде инсульта и смерти.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Синдром позвоночной артерии при шейном остеохондрозе – это расстройство мозгового кровотока в результате механического сужения позвоночной артерии.

Общие сведения
О шейном остеохондрозе многим известно не понаслышке: сидячая работа в офисе, увлечение компьютером, низкая двигательная активность — всё это провоцирует нарушения в опорно-двигательном и мышечном аппаратах. При данной патологии происходит смещение позвоночных дисков, которое приводит к защемлению нервов и нарушению кровообращения.
В результате головной мозг не получает достаточное количество кислорода, из-за чего человека может беспокоить головная боль и головокружение, сонливость, быстрая утомляемость. Последствием данного состояния является синдром позвоночной артерии.
Позвоночные артерии обеспечивают 30% кровоснабжения мозга. В позвоночнике находятся две позвоночные артерии. Они расположены симметрично относительно центральной оси позвоночника. Если представить себе здоровый позвоночник, он располагается строго вертикально, как и кровеносные сосуды в нем.
При шейном остеохондрозе позвонки, диски, суставы шейного отдела изменяют свое положение — смещаются. В итоге позвоночник в этой зоне напоминает английскую букву z или s. Соответственно, кровеносные сосуды принимают иную форму, и кровь не может двигаться по позвоночным артериям свободно.
Из-за выпячивания межпозвоночных дисков возникают мышечные спазмы, а сосуды испытывают повышенную нагрузку, вследствие чего кровообращение нарушается и может повышаться артериальное давление. Хотя СПА считают самостоятельным заболеванием, чаще всего оно является именно осложнением остеохондроза шейного отдела (20%).
Механизм развития
В основе синдрома позвоночной артерии (сокращенно СПА) лежит сужение (стеноз) просвета этого сосуда в результате сдавливания мышцами, костными выростами (остеофитами) и грыжевыми выпячиваниями.

Независимо от исходного фактора, следствие всегда идентично. Наступает компрессия артерии, далее просвет ее сужается, интенсивность кровотока падает. Отсюда нарушение питания церебральных структур в области затылочной доли, мозжечка, отвечающих за обработку зрительной информации и координацию движений соответственно. На начальных стадиях, при относительно вялом течении расстройства, все ограничивается минимальными признаками на фоне болей в шее. При более сложных формах возможны транзиторные ишемические атаки и полноценные инсульты, разной обширности с вероятностью летального исхода.
Идеальный вариант — начать лечение в первые 2-3 месяца от старта синдрома ПА. В таком случае есть шансы на полное излечение. Затем возможности пропорционально ушедшему времени падают.
Причины
Существует два типа классификации причин синдрома. Согласно первой, выделяют три группы причин:
- Врожденные;
- приобретенные в результате заболеваний сосудов;
- приобретенные в результате заболеваний костного, мышечного аппарата, опухолей.
Согласно другой классификации, выделяют две группы причин:
- Вертеброгенные (связанные с позвоночником);
- невертеброгенные (не связанные с позвоночником).
Аномалии позвоночника, которые могут спровоцировать СПА:
- остеохондроз,
- сколиоз,
- межпозвоночная грыжа,
- дегенеративно-дистрофические изменения,
- разрастания остеофитов в результате спондилеза,
- воспаления фасеточных суставов,
- травмы позвонков,
- протрузия.
Факторами риска, связанными с кровеносными сосудами, являются гипертония, атеросклероз, тромбоз, артрит, артроз, болезнь Бехтерева, эмболии и другие заболевания, связанные с уменьшением просвета сосудов.
Самой частой причиной синдрома врачи называют шейный остеохондроз.
Отдельно можно выделить опухоли в области шеи, мышечные спазмы, резкие повороты и наклоны головой, травмирование позвоночника.
Врожденные причины СПА:
- Аномалия Киммерли, при которой в шейном отделе позвоночника присутствует дополнительная костная дужка;
- чрезмерная извилистость сосудов, перегибы артерии;
- врожденная гипоплазия;
- врожденная нестабильность позвонков;
- кривошея;
- асимметрия кровотока по позвоночным артериям (патология, при которой артерии развиваются неравномерно);
- родовые травмы.
Стоит отметить, что врожденные патологии в течение долгих лет могут не давать о себе знать и не беспокоить человека. Но потом выявляется синдром позвоночной артерии и его причина, связанная с врожденными особенностями сосудистой или опорно-двигательной системы. Иногда причиной СПА является сразу несколько факторов.
Стадии, как проявляются нарушения
Синдром позвоночной артерии при шейном остеохондрозе имеет определенные этапы развития. Их можно классифицировать по характеристике гемодинамики и типу нарушений.
Есть две основных стадии развития синдрома:
- Первая стадия или стадия функциональных нарушений состоит из жалоб на сниженное зрение, головные боли, вегетативные нарушения, плохую работу вестибулярного аппарата. Резко возникающая жгучая боль в голове имеет своё начало в районе затылка, часто пульсирует и пугает своей интенсивностью. Жалобы со стороны органа зрения носят характер фотопсии (перед глазами появляются яркие вспышки, искорки). Отдельные пациенты, напротив, отмечают потемнение в глазах и чувство рези.
- Вторая стадия или органическая стадия синдрома – более запущенный процесс, при котором в головном мозге начинают образовываться очаги ишемии. Такие проблемы, особенно если они образовались в вертебробазилярной части, вызывают тошноту, общее ухудшение самочувствия, рвоту, приступы при поворотах либо наклонах головы. Из-за нарастания симптоматики человек может даже не удержаться на ногах и упасть, что имеет свое название – дроп-атака. Когда приступ заканчивается, в ушах появляется шум, появляется опустошенность и слабость, нервная система приобретает характер лабильности.
Кроме того, клиническая картина синдрома позвоночной артерии представлена значительной группой нарушений. В основном они связаны с затылочными долями головного мозга и экстрапирамидной системой, представленной мозжечком:
- Первая отвечает за оценку и интерпретацию визуальных данных, зрительной информации.
- Вторая работает с пространственным аспектом, позволяет координировать движения, ориентироваться.
Всего выделяют три стадии патологического процесса. На каждом клиника будет своей:
- Первая стадия или компенсация. Симптомы как таковые отсутствуют вовсе или представлены минимумом неврологических расстройств. К подобным признакам относится вялая, регулярная головная боль, тошнота, невозможность пространственного ориентирования, слабость, быстрая утомляемость, снижение работоспособности, нарушения зрения. Однако в большинстве своем латентная фаза протекает вообще без симптомов, что не позволяет вовремя среагировать и обратиться к врачу.
- Второй этап — субкомпенсация. Клиническая картина достаточно четкая, чтобы заподозрить неладное. Организм уже не справляется с тем, чтобы обходными путями или с помощью усиления кровотока и повышения уровня давления справиться с проблемой. Симптоматика включает в себя частые сильные головные боли, тошнота, рвоту, эпизоды потери сознания, усталость, нарушения зрения по типу фотопсий (ярких вспышек), выпадения полей видимости и прочих. На этом этапе тотальное излечение практически невозможно, но есть все шансы перевести болезнь в ремиссию и забыть о ней на долгие годы или навсегда, при соблюдении рекомендаций специалиста.
- Третья стадия — декомпенсация. Сопровождается генерализованными тяжелыми симптомами со стороны центральной нервной системы. Учащаются эпизоды обмороков, головокружения, болей в затылочной области. Полный перечень признаков не исчерпывается названными выше моментами. Это всего лишь малая доля возможного.
Защемление шейной артерии может привести к следующим формам синдрома:
- ирритивная (когда максимальное воздействие происходит на эфферентные волокна симпатики);
- ангиоспастическая (рефлекторный спазм);
- компрессия (особенно при сдавлении артерии в нижней части шеи).
Симптоматика патологии
Классическим и самым распространенным симптомом заболевания являются головокружения. Особенно часто пациенты отмечают их в утреннее время, сразу после пробуждения. По мере прогрессирования ощущения при головокружении меняются: изначально это легкая неустойчивость, затем — чувство сильного вращения, наклона, падения собственного тела. Иногда при этом отмечается шум в ушах, нарушения слуха.
Еще одним важным симптомом является головная боль. Она присутствует постоянно, может усиливаться при однообразном положении тела, при поворотах и движении головой. Обычно боль имеет ноющий или пульсирующий характер. Локализацию определить сложно: кажется, что болит вся голова в целом (затылочная, височная, лобная доли). При синдроме позвоночной артерии в результате шейного остеохондроза обезболивающие препараты не избавляют от головной боли.
Отдельно стоит выделить шейную мигрень, которая развивается в два этапа:
- Первый — аура. Обычно представлена визуальными отклонениями: резкими вспышками света перед глазами, нарушением поля видимости. Возможна нечеткость речи.
- Затем нарастает головная боль в затылочной области, доходя до максимума спустя несколько минут.
Приступ сохраняется до двух-шести часов и не купируется стандартными подручными средствами.
При СПА нередко отмечаются нарушения зрения: снижение четкости изображения, ощущения песка в глазах, искры, потемнение, вспышки.
На самой запущенной стадии, органической, состояние больного резко ухудшается. Может беспокоить сильное головокружение, тошнота и рвота, нарушение координации, сильные головные боли, слабость, вспышки перед глазами, трудности с речью, шум в ушах.
Эти симптомы возникают внезапно в виде вспышек и через некоторое время проходят. Особую опасность представляют внезапные падения, потеря сознания, сердечные боли, потливость, затрудненное дыхание.
Диагностика
Проводится в амбулаторных условиях, реже в стационаре. Нужно действовать быстро. Профильный специалист, ведущий обследование — невролог. Примерный перечень мероприятий:
- Устный опрос на предмет жалоб. Используется для выявления полной клинической картины.
- Сбор анамнеза. Образ жизни, характерные привычки и прочие моменты. Вплоть до семейной истории. Может пролить свет на происхождении расстройства.
- УЗДГ сосудов шеи. Допплерография. По сути это УЗИ, направлена методика на оценку характера и скорости кровотока в позвоночных артериях. Дает много информации о нарушении, позволяет его стадировать.
- Дуплексное сканирование головного мозга. Преследует те же цели. Задача — обнаружить качество трофики церебральных структур.
- Рентгенография шейного отдела позвоночника. Используется для выявления собственно ортопедических проблем. Визуализирует костные ткани. Считается рутинной методикой, потому дает минимум информации и требует высокой квалификации, как ассистента, так и самого врача.
- МРТ. Назначается для диагностики заболеваний и аномалий, затрагивающих позвоночник. Золотой стандарт в неврологической практике.
В системе этого достаточно. На основании данных можно назначать терапевтический курс.
Особенности терапии
Лечить синдром позвоночной артерии при остеохондрозе требуется с учетом всех видов нарушений:
- лечение механического сдавливания (восстановление нормально структуры диска);
- сосудистое лечение (восстановление нормального кровообращения);
- вспомогательное, преимущественно симптоматическое лечение.
Лекарственная терапия не имеет строгой схемы и включает различные варианты препаратов (подбор строго индивидуальный в каждом конкретном случае). Схема вариабельная, может включать:
- Нестероидные противовоспалительные средства – обеспечивают снятие отека и воспаления с окружающих тканей, поскольку это значительно потенцирует симптомы самого синдрома позвоночной артерии. Пример: Нимесулид – 100–200 мг/сут, Лорноксикам – 8–16 мг/сут, Целекоксиб – 200–400 мг/сут.
- Препараты, направленные на усиление венозного оттока. Назначаются с целью профилактики отеков, которые образуются вследствие венозного застоя. Пример: Троксерутин – 600–900 мг/сут, Гинкго-билоба – 80–160 мг/сут, Диосмин – 600–1200 мг/сут.
- Лекарства, направленные на нормализацию кровообращения. Лекарственные средства могут принадлежать к разным группам, но все оказывают положительное влияние на гемодинамику. Пример: Пентоксифиллин – 300–900 мг/сут, Циннаризин – 75–150 мг/сут, Ницерголин – 30–60 мгсут, Инстенон – 2,0 мл в/в или 5–6 табл/сут.
- Препараты из группы нейропротекторов, предотвращающие тяжелые ишемические повреждения головного мозга. Также представлены различными группами (метаболические препараты, классические нейропротекторы): Цитиколин – 500–1000 мг/сут., Актовегин – 200–1000 мг/сут., Пирацетам – 1200–2400 мг/сут., Милдронат – 500–750 мг/сут.
- Миорелаксанты – относятся к группе вспомогательных лекарств в лечении синдрома позвоночной артерии и связаны с устранением локального мышечного спазма скелетной мускулатуры (мышцы спины). Пример: Толперизон – 150–450 мг/сут.
- Антимигренозные препараты – используются редко, но ввиду некоторой схожести в сосудистых нарушениях головного мозга, могут дать положительный эффект у пациентов с синдромом позвоночной артерии. Пример препаратов: Суматриптан – 50–100 мг однократно, 100–300 мг/сут.
- Спазмолитики – препараты симптоматической терапии, позволяют несколько расслабить гладкую мускулатуру (глотка, гортань). Пример: Дротаверин – 40–80 мг/сут.
Другие виды консервативной терапии
ЛФК. Комплекс упражнений направлен на устранение компрессии и восстановление нормальной функции суставов. Не допускается в острой фазе (дополнительная болевая стимуляция). Массаж шеи – обеспечивает стимуляцию локального кровотока (включение коллатерального кровообращения). Допустимы любые техники массажа: классический, точечный, сегментарный. Сюда же относят различные техники мануальной терапии (иглоукалывание).
Физиотерапевтические методы. Направлены на снижение воспаления, ликвидацию мышечного спазма и стимуляцию регенеративных процессов в тканях. Допустимо комбинировать с лекарствами для местного применения (электрофорез с новокаином). Типичные варианты лечения: фонофорез, УВЧ, электротерапия, магнитотерапия, криотерапия.
Новокаиновая блокада симпатического сплетения. Применяется чаще в случае поясничного остеохондроза, поскольку имеет высокий риск развития побочных реакций и осложнений (гематомы, парезы, параличи). В области шеи применяют редко, поскольку есть высокий риск травматизации окружающих тканей.
В лечебных и профилактических целях рекомендуется использовать различные ортопедические изделия (ортопедические матрасы, подушки, корсеты, бандажи). Один раз в год желательна реабилитация в санатории специального типа (для людей с заболеваниями опорно-двигательного аппарата). Ортопедические приспособления могут значительно облегчить симптомы сдавления позвоночной артерии.
Массаж назначается редко и с большой осторожностью. В основном при незапущенном остеохондрозе или при мышечных спазмах, патологиях. На фоне грыж и аномалий делать его категорически воспрещается. Возможна компрессия спинного мозга и выраженный паралич. Потребуется операция, которая далеко не всегда дает качественный эффект.
Хирургическое лечение
Хирургическое лечение проводится на фоне отсутствия улучшения после нескольких курсов консервативной терапии или резкого ухудшения течения болезни. Суть комплекса хирургических мероприятий в создании декомпрессии и стабилизации ущемленного сосудисто-нервного пучка.
| Метод | Описание |
|---|---|
| Периартериальная симпатэктомия | Операция, суть которой заключается в пересечении симпатического нервного ствола. |
| Декомпрессия позвоночных артерий | Используется с целью снятия повышенного давления с сосудов путем создания коллатералей с артериями меньшего калибра. Создается путь, обходящий непосредственно ущемленный участок, таким образом нормализуется нормальное кровообращение в головном мозге |
| Удаление унковертебральных разрастаний и остеофитов | Операция не затрагивает сами сосуды, а обеспечивает удаление деформированных элементов сустава, которые привели к компрессии. |
| Фенестрация межпозвонковых дисков | Техника связана с ликвидацией части позвонка (дужки) и восстановление нормального кровотока. |
| Пластика межпозвонковых дисков | Пластика пораженного участка возможна при помощи различных имплантатов (как из собственных тканей, так и при помощи специальных титан-никелевых пластин). |
Возможные осложнения
Среди ключевых и распространенных:
- Инсульт. Острое нарушение питания головного мозга. Быстро приводит к инвалидности или смерти от неврологического дефицита, дисфункции внутренних органов.
- Сосудистая деменция. Напоминает болезнь Альцгеймера, но потенциально обратима.
- Закономерным исходом выступает утрата работоспособности, возможности обслуживать себя в быту, смерть. К счастью, при своевременном лечении они так и остаются теоретическими выкладками.
Прогнозы заболевания
На начальных стадиях прогнозы благоприятны: если больной вовремя обратился к врачу, кровоток позвоночных артерий возможно полностью восстановить при помощи массажа и медикаментозной терапии. В запущенных случаях, когда человек игнорирует симптоматику, СПА приводит к тяжелым последствиям, вплоть до снижения работоспособности, частых ишемических атак, инвалидности, инсульта и летального исхода.
Профилактика
Главной профилактической мерой синдрома является нормализация двигательной активности и режима сна и бодрствования.
При однообразной работе, будь то офисная работа за компьютером или работа «на ногах», обязательно делать перерывы с кардинальной сменой деятельности. Если человеку приходится несколько часов подряд сидеть, хотя бы раз в час нужно встать и пройтись или сделать небольшую разминку. При стоячей работе, напротив, рекомендуется изредка садиться.
Вне зависимости от вида деятельности, обязательно нужно заниматься спортом хотя бы 3-4 раза в неделю. Это может быть как профессиональная работа в тренажерном зале с тренером, так и обычная пробежка во дворе, ходьба пешком или зарядка по утрам.
На сосуды и опорно-двигательную систему положительно влияет общий массаж в профилактических целях, посещение бани, прогулки на свежем воздухе, правильное питание. В рационе обязательно должны присутствовать продукты с высоким содержанием всех витаминов, микро- и макроэлементов, в особенности кальция.
Безоговорочным пунктом в списке мер профилактики является отказ от вредных привычек.
Здоровый 8-часовой сон должен быть на удобном спальном месте в удобной позе, поэтому предпочтительно сделать выбор в пользу ортопедической кровати, матраса или подушки.
Особую роль играет правильно подобранная по размеру одежда: сдавливающие манжеты, воротники водолазок и узкие джинсы способны отрицательно сказываться на кровоснабжении. Наконец, даже при небольшом недомогании следует обращаться к врачу и не заниматься самолечением.
Синдром позвоночной артерии в последнее время стремительно молодеет. Люди юношеского и среднего возраста часто вынуждены работать в условиях, способных привести к шейному остеохондрозу и СПА, неправильное питание провоцирует накопление «плохого» холестерина и образование бляшек в сосудах, что, в свою очередь, приводит к атеросклерозу. Соблюдая меры профилактики, можно избежать развития заболевания и его последствий.
Содержание
- 1 Что это такое? ↑
- 2 Синдром позвоночной артерии – симптомы
- 3 Симптомы и признаки СПА
- 4 Введение
- 5 Как лечить синдром позвоночной артерии? ↑
Что это такое? ↑
Это сочетание симптомов, которые возникают при уменьшении просвета вышеуказанного сосуда и компрессионного воздействия на окружающее его нервное сплетение.
Для того, чтобы разобраться в том, как развивается синдром, рассмотрим топографическую анатомию позвоночных сосудов.
Всего подключичных артерии – две.
Они отходят из подключичных артерий с каждой стороны, направляются к 6 шейному позвонку, входят в канал, образованный поперечными отростками шейных позвонков, идут в нем до большого затылочного отверстия.
При костной патологии этого отдела данные сосуды страдают почти всегда.
В полости черепа они сливаются воедино, образуя базилярную артерию, которая питает такие структуры:
- ствол мозга;
- мозжечок;
- отделы височных долей;
- черепно-мозговые нервы;
- внутреннее ухо.
На них приходится всего 15-30% притока крови (остальной обеспечивают сонные артерии).
При их поражении появляются симптомы повреждения всех тех структур, которые они кровоснабжают.
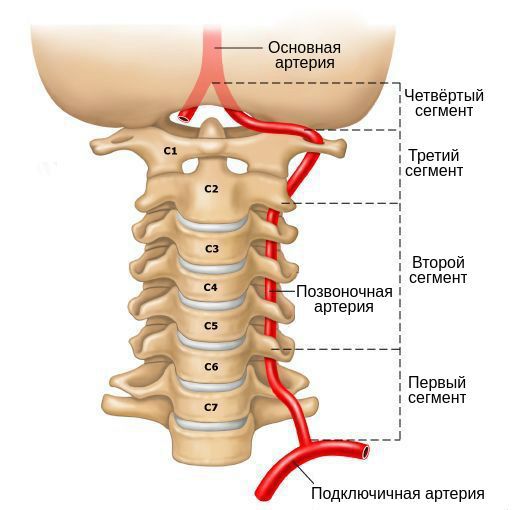
Позвоночная артерия делится на такие сегменты (они обозначаются на УЗИ римскими цифрами):
- I – от отделения ее от подключичной артерии до входа в костный канал;
- II – от 6 до 2 позвонка;
- III – от места выхода из 6-го позвонка до входа в полость черепа. Именно здесь находятся изгибы артерии, то есть это место опасно тем, что в нем могут скапливаться тромбы и атеросклеротические бляшки, перекрывая ток крови;
- IV – от момента вхождения артерии в полость черепа до слияния двух позвоночных артерий.
Большая часть позвоночной артерии проходит в подвижном канале из позвонков и их отростков.
В этом же канале проходит симпатический нерв (нерв Франка), который оплетает артерию со всех сторон.
На уровне I-II шейного позвонков артерия остается прикрытой только мягкими тканями (в основном, это нижняя косая мышца живота).
Синдром позвоночной артерии – симптомы
Распознать болезнь без полной медицинской диагностики сложно. Основным признаком заболевания считается появление пульсирующей боли в затылке. У некоторых пациентов она концентрируется в висках и переносице. Одна из особенностей недуга – односторонняя локализация болей. У всех пациентов наблюдается асимметрия кровотока до вхождения в череп. На начальных этапах больные страдают от легкой вестибулярной атаксии, вызванной снижением кислорода и питательных веществ. Позднее проявляются следующие симптомы синдрома позвоночной артерии:
- звон в ушах;
- сильная боль в области шеи;
- утомляемость и сонливость;
- нарушение зрения;
- онемение пальцев рук;
- офтальмический синдром;
- синдром Унтерхарншайдта;
- повышенное артериальное давление;
- кохлеарный синдром;
- приступы базилярной мигрени;
- дроп-атаки;
- синдром Барре-Льеу;
- транзиторные ишемические атаки.
Вестибуло-атактический синдром появляется, если присутствует сильная асимметрия кровотока. При поворотах головы пациента тошнит, темнеет в глазах, возникает головокружение. Этот симптом выражается нарушениями равновесия. Появляются вертеброгенные боли, отдающие в конечности. Гиперфузия сменяется гипоперфузией, развивается экстравазальная компрессия с симпатической болью в нижней части позвоночника, оказывающая влияние на кровообращение в затылочной области.
Симптомы и признаки СПА
Среди очевидных признаков чаще всего встречаются вестибулярные нарушения и расстройства. В частности, выделяются:
- головокружение;
- ухудшение слуха;
- снижение зрения;
- периодические потери сознания;
- нарушения координации движения.
Фотогалерея симптомов:
Кроме перечисленных имеются и иные признаки и симптомы. Например, пульсирующие боли в затылочной части многими специалистами считаются одним из самых первых и основных признаков. Боль по характеру очень сильно напоминает мигрень.
Нередко неприятные ощущения переносятся на переносицу или височную область. Развитие синдрома с одной или с другой стороны часто определяется за счет специфики локализации болей.
Достаточно часто болевые ощущения становятся невероятно сильными. В такие моменты больной с трудом может прикоснуться к коже на голове.
Если синдром позвоночной артерии протекает в течение продолжительного времени, то головные боли могу носить постоянный характер. Начинает проявляться и дополнительная симптоматика, в частности, тошнота и рвота.
Видео про симптомы данного заболевания:
Большую опасность представляют собой возможные поражения сердца и сосудов кровеносной системы. Возможно проявление приступов стенокардии напряжения, нестабильность уровня АД. Артериальное давление может резко и внезапно повышаться.
Также очень важно не упустить и вероятность мозговых нарушений. Они будут проявляться в виде ишемических инсультов. Инсульты такого типа проявляются в системе вертебрально-базиллярных артерий.
Понять, что это происходит, позволяет сильнейшее головокружение, сильная тошнота, резкое нарушения равновесия, отсутствие уверенности в движениях. Иногда проявляется некоторая «смазанность» речи, а также двоение в глазах.
Введение
О шейном остеохондрозе многим известно не понаслышке: сидячая работа в офисе, увлечение компьютером, низкая двигательная активность — всё это провоцирует нарушения в опорно-двигательном и мышечном аппаратах. При данной патологии происходит смещение позвоночных дисков, которое приводит к защемлению нервов и нарушению кровообращения.
В результате головной мозг не получает достаточное количество кислорода, из-за чего человека может беспокоить головная боль и головокружение, сонливость, быстрая утомляемость. Последствием данного состояния является синдром позвоночной артерии.
Как лечить синдром позвоночной артерии? ↑
Терапия заболевания должна быть комплексной.
Только таким образом можно добиться эффекта.
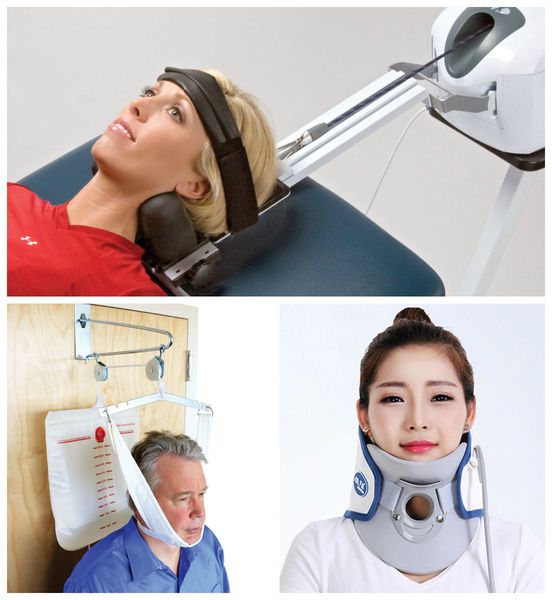
Ношение воротника Шанца при этой патологии – обязательно.
Медикаментозное лечение
Оно включает в себя прием таких препаратов:
- Противовоспалительная терапия. Таблетки «Целебрекс», «Ибупром», «Нимесулид» призваны уменьшить болевой синдром, устранить воспаление, которое почти всегда сопровождает данную патологию.
- Улучшение венозного оттока. Оптимальный препарат – «L-лизин», но его вводят только капельно внутривенно. Также применяются препараты диосмина, троксерутина.
- Улучшение проходимости артериальных сосудов: «Агапурин», «Трентал».
- Нейропротективная терапия: «Сомазина», «Глиатиллин», «Сермион».
- Антигипоксические препараты: «Актовегин», «Мексидол».
- Ноотропы: «Пирацетам», «Луцетам», «Тиоцетам».
- При головокружении: «Бетагистин», «Бетасерк».
ЛФК и упражнения
Комплекс упражнений должен быть подобран врачом индивидуально, так как чрезмерная активность может только навредить, равно как и гиподинамия.
Читать также…. Причины возникновения межпозвоночной грыжи поясничного отдела
Так, могут применяться такие движения:
- Помощник кладет руку на лоб, пациент должен давить на нее. Сначала противодавление должно быть небольшим, с течением времени оно увеличивается.
- Противодавление рукой ассистента оказывается на затылок.
- Легкие и осторожные повороты головой в стороны с постепенным наращиванием амплитуды.
- Противодавление на боковые отделы головы. Вначале такие упражнения выполняются в положении пациента лежа, затем – сидя. Сила надавливания должна возрастать.
- Пожимание плечами.
- Кивание.
- Наклоны головы в стороны.
Видео: польза йоги
Массаж
Он назначается, начиная с подострого периода заболевания.
Основная его цель – расслабить напряженные мышцы шеи, что поможет уменьшить компрессию (сдавливание) позвоночных артерий.
Непрофессиональное выполнение массажных техник может привести к развитию очень серьезных и опасных для жизни осложнений: тромбоэмболии легочной артерии, полному пережатию сосудов шеи с развитием синкопального состояния или даже инсульту.
Операция
В случае неэффективности медикаментозного и физиотерапевтического лечения, а также, когда артерии сдавлены остеофитами, опухолями, без оперативного лечения не обойтись.
Проводятся такие операции в условиях нейрохирургических отделений: удаляются остеофиты, патологические костные и некостные образования.
Также может выполняться отдельный вид операции – периартериальная симпатэктомия.
Лечение в домашних условиях
Терапия включает в себя выполнение комплекса упражнений и препаратов, назначенных врачом.
Каких-либо действенных народных методов лечения этой патологии не существует.
Лечение при беременности
Оно включает в себя такие методики:
- ношение воротника Шанца;
- остеопатия;
- лечебная гимнастика, в том числе и упражнения НИШИ;
- аутогравитационная терапия – вытяжение, которое должно применяться только квалифицированными специалистами;
- мануальная терапия;
- массаж;
- физиотерапевтические методы лечения: магнитотерапия, фонофорез с гидрокортизоном, диадинамические токи.
Иглорефлексотерапия или электрофорез, так же, как и прием каких-либо препаратов, во время беременности противопоказаны.
Синдром позвоночной артерии: понятие, признаки, лечение, группы риска
Синдром позвоночной артерии: симптомы, лечение, прогноз
Синдромом позвоночной артерии (СПА) называют симптомокомплекс, который провоцируется нарушением тока крови в сосуде, вызывающимся деформациями сосудистой стенки, сужением просвета или поражением нервного сплетения артерии. Он сопровождается симптомами со стороны головного мозга, вегетативной нервной и сосудистой систем. Ранее этот недуг, характеризующийся недостаточным кровообращением задних отделов мозга, назывался «шейной мигренью».
В последние годы СПА выявляется все чаще, и специалисты связывают его распространенность с увеличением количества людей, ведущих малоподвижный образ жизни. Ранее эта сосудистая патология обычно обнаруживалась у лиц пожилого возраста, но теперь количество молодых пациентов (например, работающих в офисе или проводящих много времени перед компьютером) возрастает ежегодно, и этот недуг становится актуальной проблемой для неврологов и нейрохирургов.
Почему развивается синдром позвоночной артерии? Каковы его проявления? Как выявляется и лечится это заболевание?
Причинами развития СПА могут становиться различные заболевания, которые вызывают нарушение кровообращения в этих парных артериальных сосудах, доставляющих кровь в ствол головного мозга, мозжечок и находящуюся в шейном отделе позвоночника часть спинного мозга. Провоцировать изменения в нормальной гемодинамике позвоночных артерий способны следующие группы врожденных или приобретенных факторов:
- врожденные аномалии строения артерии: ее чрезмерная извитость, неправильный ход, деформации и перегибы;
- приводящие к сужению просвета сосуда патологии: атеросклероз, тромбоз, воспаление артериальных стенок;
- компрессия сосуда окружающими тканями: новообразования, искривление позвоночника, аномалия Киммерли и другие врожденные дефекты в строении костей, последствия травм, спазмированность мышц шеи и пр.
Нередко развитие СПА вызывается сочетанием нескольких причин.
Чаще СПА провоцируется именно компрессией артерии. Она может вызываться следующими заболеваниями:
- остеохондроз;
- деформирующий остеоартроз;
- деформирующий спондилез;
- деформирующий спондилоартроз;
- аномалия Киммерли;
- болезнь Форестье;
- базиллярная компрессия;
- травмы шейного отдела позвоночного столба;
- новообразования шеи и головного мозга;
- хронический спазм мышц шеи.
По наблюдениям специалистов примерно у 42-50% больных с шейным остеохондрозом выявляется и СПА.
Основные симптомы
Течение СПА проходит две стадии:
- дистоническую (или функциональную) – симптомы нестойкие и возникают периодически, лечение эффективно, риск наступления ишемического инсульта низкий;
- ишемическую (или органическую) – нарушения кровообращения стойкие, эффективность лечения низкая, высокая вероятность наступления ишемического инсульта.
Во время дистонической стадии СПА у больного возникают следующие жалобы:
- частые и продолжительные ноющие или пульсирующие головные боли в затылочной и височной области;
- усиление цефалгии при поворотах головы или ее неудобном положении;
- головокружения разной выраженности: от легкого пошатывания до ощущений вращения и падений;
- шумы в ушах;
- летание мушек, искры, вспышки, потемнение перед глазами.
При отсутствии лечения СПА продолжает прогрессировать, переходит в ишемическую стадию и начинает проявляться транзиторными ишемическими атаками:
- сильное головокружение;
- диплопия (раздвоение предметов);
- тошнота и рвота;
- изменения речи;
- затруднения при глотании;
- нарушения координации движений.
Подобные приступы могут вызываться резкими движениями или наклонами головы. В удобном для больного горизонтальном положении эти проявления могут постепенно проходить. После завершения транзиторной ишемической атаки ощущается шум в ушах, вспышки перед глазами, разбитость, выраженная слабость и цефалгия.
Варианты проявлений синдрома
Симптомы СПА могут быть вариабельными и затрагивать различные функции. К клиническим вариантам СПА относят:
- базилярная мигрень – перед приступом сильной головной боли, локализирующейся в области затылка, возникают нарушения зрения, шум в ушах, спyтaнность речи, рвота, головокружения и неустойчивость походки, приступ завершается утратой сознания;
- синкопальный вертебральный синдром – сопровождается кратковременной утратой сознания из-за резких движений головой;
- дроп-атаки – сопровождаются внезапным падением без утраты сознания, запрокидыванием головы и невозможностью подняться, через несколько минут приступ проходит;
- вестибуло-атактический синдром – сопровождается неустойчивостью, головокружением, тошнотой и рвотой, потемнением в глазах и нарушениями в работе сердца и сосудов (одышка, боли за гpyдиной и др.);
- синдром Баре-Льеу – у больного постоянно присутствуют сильные цефалгии стреляющего или пульсирующего характера в затылочной области с распространением по направлению ко лбу, болевые ощущения становятся интенсивнее в неудобной позе и при резких движениях головы;
- кохлео-вестибулярный синдром – появляется шум в ушах, затрудняется восприятие шепота, ощущаются покачивания тела, больному кажется, что предметы вращаются вокруг него, характер проявлений изменяется в зависимости от положения тела;
- офтальмический синдром – основные жалобы связаны с органами зрения, у больного снижается острота зрения, краснеют и слезятся глаза, выпадают поля зрения, возникают искры и вспышки перед глазами;
- синдром вегетативных нарушений – у больного возникает озноб, потливость, влажность и похолодание ладоней и стоп, цефалгии и боли в сердце.
Диагностика
Заподозрить развитие СПА врач может по жалобам пациента. Для постановки диагноза выполняются следующие исследования:
- рентгенография шейного отдела позвоночника и костей черепа – позволяет обнаруживать признаки сдавления артерии костными элементами;
- дуплексное сканирование позвоночных артерий – выявляет нарушения в строении стенок и просвете сосуда;
- вертебральная допплерография – оценивает качество кровотока в артерии и проводится с функциональными тестами (повороты, сгибания и разгибания головы);
- МСКТ – дает более подробную картину состояния костных структур позвоночника и черепа;
- МРТ – выявляет нарушения в состоянии дисков и связок позвоночника, оценивает состояние самой артерии и ее ответвлений;
- биохимический анализ крови – позволяет выявлять повышение уровня холестерина и триглицеридов при атеросклерозе;
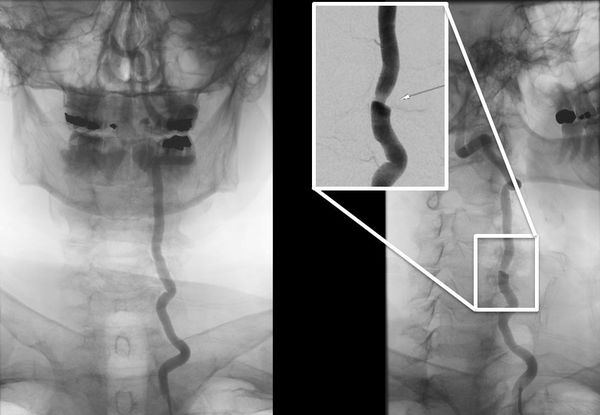
- ангиография – выполняется при необходимости уточнения данных предыдущих исследований, проводится для планирования лечения при присутствии тромбов.
Лечение СПА должно начинаться как можно раньше и быть комплексным. Его цели направляются на борьбу с основным заболеванием и восстановление кровообращения в позвоночной артерии.
При компрессии позвоночной артерии ее стенки воспаляются, и для устранения этих реакций назначаются следующие лекарственные препараты:
Для нормализации кровообращения в позвоночной артерии применяются:
- Винпоцетин;
- Инстенон;
- Пентоксифиллин;
- Циннаризин;
- Ницерголин.
На стадии ишемических проявлений СПА в план медикаментозной терапии включают препараты, которые защищают ткани мозга от кислородного голодания. Для этого используются следующие лекарственные средства:
- Актовегин;
- Церебролизин;
- Суматриптан;
- Милдронат;
- Глиатилин;
- Мексидол;
- Цитиколин;
- спазмолитические препараты: Толперил, Мидокалм, Дротаверин (Но-шпа);
- витамины группы В: Нейробин, Мильгамма, Нейровитан и др.
Повышать эффективность медикаментозной терапии помогают физиотерапевтические процедуры:
- иглорефлексотерапия;
- массаж;
- мануальная терапия;
- фоно- и электрофорез;
- постизометрическая релаксация мышц;
- магнитотерапия;
- лечебная гимнастика.
В некоторых тяжелых случаях для устранения сдавливания позвоночной артерии позвонками выполняются хирургические операции:
- удаление аномальной дужки при аномалии Киммерли;
- замена разрушенного диска эксплантом из титаново-никелевого сплава или аутопластикой (замена диска собственными тканями больного);
- фенестрация межпозвоночных дисков – создание в дисках дополнительных отверстий для разрастания соединительной ткани;
- пункционный спондилодез – фиксация двух позвонков друг к другу пластиной и болтами.
СПА обычно не поддается полному излечению, но комплексное решение проблемы позволяет замедлять прогрессирование заболевания и облегчает его течение. Медикаментозная терапия помогает уменьшать клинические симптомы, но не способна устранять первопричину синдрома.
К какому врачу обратиться?
При появлении вспышек, летания мушек или потемнений перед глазами, шума в ушах, нарушений походки, головокружений, головных болей и эпизодов обмороков или падений без утраты сознания следует обратиться к неврологу. После проведения ряда обследований (рентгенографии, УЗДГ, МСКТ, МРТ, ангиографии) больному назначается медикаментозная терапия. При необходимости пациенту рекомендуется консультация нейрохирурга для хирургического лечения некоторых заболеваний позвоночного столба.
Синдромом позвоночной артерии называют симптомокомплекс, который вызывается ее деформацией, сдавлением или поражением ее нервного сплетения. Это заболевание способно весомо отражаться на самочувствии и сопровождается сильными головными болями, нарушениями зрения и слуха, обмороками и другими проявлениями, затрудняющими привычный образ жизни. Лечение синдрома всегда должно быть комплексным и начинаться как можно раньше. Обычно для его устранения применяются консервативные методы, но в случае некоторых патологий позвоночного столба могут использоваться и хирургические методики.
Специалист рассказывает о синдроме позвоночной артерии:
Синдром позвоночной артерии — симптомы и лечение
Синдром позвоночной артерии – это одна из основных причин нарушений функции мозга при остеохондрозе. Человек с такой патологией испытывает массу неприятных ощущений, дискомфорт, боль.
Некоторые проявления заболевания могут быть крайне опасными для здоровья и даже жизни. К примеру, человек часто испытывает головокружения. В результате может произойти обморок, во время которого человек сильно ударяется головой, получает более серьезную травму. Или падение без потери сознания, но все равно не менее травматичное.
Но если даже не учитывать опасность патологических проявлений заболевания, оно само по себе очень опасно. Нарушение кровообращения в мозгу – это фактор, который рано или поздно приведет к тяжелым осложнениям – инсульту, потери трудоспособности и даже невозможности элементарного самообслуживания. Поэтому лечение патологии должно быть неотложным и максимально эффективным.
Что это за заболевание, механизм его возникновения
Синдром позвоночной артерии – это не заболевание в правильном понимании этого термина. Это скорее следствие или симптомокомплекс, возникающий из-за прогрессии остеохондроза шейного отдела позвоночника. Одна из артерий (базилярная), которые питают головной мозг, сужается. Стенозирование происходит по причине компрессии тканей деформированными участками позвоночного столба в зоне шеи. Ведь основная часть позвоночной артерии располагается в канале, который состоит из позвонков и их элементов. Когда начинаются дегенеративно-дистрофические изменения костной ткани, межпозвоночных дисков шейного отдела, страдает и артерия. А также нервная ткань, которая располагается в том же подвижном канале.
Соответственно, сужение базилярной артерии вызывает снижение интенсивности кровообращения, кислородного снабжения мозга. В результате страдают такие элементы, как ствол мозга, отделы височных долей, черепно-мозговые нервы, внутреннее ухо.
При синдроме позвоночной артерии кровоснабжение снижается на 15-30%, но в целом поддерживается благодаря работе сонных артерий. Однако и этого дефицита хватает, что нанести большой урон структурам головного мозга и другим органам головы. А если пациент в целом склонен к сердечно-сосудистым заболеваниям, синдром позвоночной артерии становится крайне опасным состоянием, которое может стать причиной летального исхода.
Причины возникновения
Основная причина возникновения синдрома позвоночной артерии – это заболевание шейного отдела позвоночника, а точнее – шейный остеохондроз. А вот почему образовывается остеохондроз, не всегда удается выяснить. Это может быть и врожденная склонность пациента к болезням ОДА, и травма, и даже неправильное питание.
Наиболее распространенные причины, способствующие развитию патологии:
- Большие нагрузки на область шеи – наиболее характерны для спортсменов, занимающихся тяжелыми видами спорта. А также для людей, которые в силу профессиональных или бытовых факторов испытывают такие нагрузки.
- Недостаточная подвижность шейного отдела позвоночника – ситуация характерна для людей, которые работают в сидячем положении и практически не двигаются в течение дна. К примеру, водители такси, дальнобойщики, компьютерщики, швеи, бухгалтеры часами сидят со слегка склоненной головой, выполняя свою работу.
- Недостаточное качество питания – отсутствие в пище белков и витаминно-минеральных нутриентов. Это негативно отражается на костной и хрящевой тканях опopно-двигательного аппарата.
- Травматизация – патологические процессы могут начать развиваться вследствие микротравмы, травмы, оперативного вмешательства на любых тканях шейного отдела.
- Плохая организация «гигиены сна» — неудобная постель, избыток или недостаток подушек.
- Ношение обуви на высоком каблуке – это ведет к нарушению осанки, позвоночник искривляется, нарушается его структура, анатомическое строение.
- Переохлаждение, в том числе систематическое. Может начаться воспалительный процесс в мягких тканях, который негативно отразится и на других структурах шеи.
- Регулярное спазмирование мышц шеи.
- Опухолевые заболевания с метастазами в структуры шейного отдела позвоночника.
Читать еще: Максиган
Факторы развития шейного остеохондроза могут быть и комплексными. В этом случае они усиливают патологическое действие друг друга. К примеру, человек часто носит тяжести на спине, плохо питается, в пределах его семьи были частые случаи заболеваний ОДА. У такого человека риск развития синдрома позвоночной артерии выше, чем у остальных больных с шейным остеохондрозом.
Первый признак, который свидетельствует о развитии патологии – это частые головные боли и боли в шее. Сначала этот факт списываю на усталость, погоду, стрессы. Но со временем к головным болям присоединяются и другие симптомы. Симптомы, которые в сочетании с существующим заболеванием «шейный остеохондроз», уже не оставляют места для сомнений при постановке диагноза:
- Головокружение – в большинстве случаев появляется после ночного сна. Особенно если человек спал в неудобной позе, на большой плотной подушке. Но нередко возникает и в течение дня. Может длиться несколько минут или не оставлять пациента по несколько часов кряду.
- Нарушения зрения – мошки и туман в глазах, расплывчивость изображения, двоение изображения в разных проекциях. Снижение уровня зрения в одном или обоих глазах, периодическая слепота, боль в глазах. Разные офтальмологические диагнозы (глаукома).
- Нарушения слуха, в том числе возникновение шума в ушах. Интенсивность и характер шума может меняться при изменении положения головы. Нередко симптом появляется в ночное время.
- Нарушения речи, координации движений.
- Нарушение чувствительности вплоть до полного онемения. Онеметь могут ткани лица, в большинстве случаев в зоне рта. А также ткани шеи, верхние конечности. Это связано с нарушением трофики тех или иных тканей.
- Тошнота и/или обмороки.
- Сбои в артериальном давлении.
Также у многих пациентов на фоне синдрома позвоночной артерии развивается депрессия. Начинаются нарушения в работе центральной нервной и сердечно-сосудистой систем.
Боль, которая неотступно преследует пациента, может иметь такие характеристики:
- Локализация – шея, затылок и виски, надбровные дуги. Такую боль часто называют мигренью. Иногда боль иррадиирует в предплечье или плечо, лопатку.
- При движениях головы боль меняет интенсивность – от значительного усиления, до полного исчезновения.
- Боль при надавливании или прощупывании шеи.
- Характер боли может быть абсолютно разный – пульсирующий, жгучий или стреляющий, распирающий или тянущий.
Если присутствуют вышеперечисленные симптомы, значит, велика вероятность того, что скоро могут начаться существенные и, порой, необратимые осложнения.
Возможные осложнения
Что говорить об осложнениях, когда речь идет о частичной блокировке кровоснабжения головного мозга? Понятно, что они будут тяжелыми. Наиболее распространенные последствия непролеченного синдрома позвоночной артерии при шейном остеохондрозе:
- Неврологические нарушения, которые вызывают транзиторные ишемические атаки;
- Инсульт;
- Полная потеря зрения, функции речи или слуха;
- Сильнейшие головные боли, которые в значительной степени ухудшают качество жизни пациента;
- Потеря трудоспособности, инвалидизация, невозможность вести нормальный образ жизни.
Самое страшное осложнение, которое может следовать за прогрессирующим синдромом позвоночной артерии – это кома, затем может настать и летальный исход. Именно поэтому ранняя диагностика патологии так важна. В таком случае также снижается длительность, тяжесть и стоимость лечения.
Диагностика
Первый метод самостоятельной диагностики – это ношение воротника Шанца. Если применение этого ортопедического приспособления дает ощутимый результат, головокружения проходят – значит, речь идет именно о синдроме позвоночной артерии. Но большинство врачей предпочитают более точные и эффективные методы выявления патологии. Для диагностики заболевания обращаться нужно терапевту или невропатологу, ортопеду, вертебрологу.
Специалист проведет визуальный осмотри пациента, соберет данные анамнеза. А также прощупает ткани шеи на предмет напряжения затылочных мышц, болезненности при пальпации отростков шейных позвонков или мягких тканей головы. Далее следует направление на аппаратное исследование:
- Ангиография – при помощи контрастной диагностики выявляются все нарушения структуры сосудов.
- Допплер УЗИ – метод, позволяющий оценить анатомию сосудов, степень стеноза, скорость и характер кровотока.
- МРТ головного мозга – метод, который дает возможность определить факт нарушения трофики тканей, степень тяжести нарушений. Также позволяет выявить ишемические очаги.
- Рентген выявляет костные причины развития патологии, помогает диагностировать первичное заболевание.
В зависимости от клинической картины, опыта и навыков врача, технических возможностей клиники могут быть назначены и другие методы аппаратных, инструментальных или лабораторных исследований.
Методы консервативной и оперативной терапии
Учитывая, что синдром позвоночной артерии – это очень опасное состояние, назначать себе лечение самостоятельно нельзя. Если состояние пациента тяжелое, ему делают операцию, чтобы освободить артерии от излишнего внешнего или внутреннего давления.
Но в большинстве случаев исправить ситуацию удается при помощи методов консервативной терапии:
- Медикаменты – НПВС (Нимесулид); препараты для улучшения венозного оттока (L-лизин, Диосмин); препараты для улучшения проходимости сосудов (Тренал); при головокружении – Бетасерк.
- ЛФК, гимнастика, йога.
- Массаж, самомассаж, кинезиотейпы, мануальная терапия, остеопатия и аутогравитационная терапия.
- Ношение специального воротника.
Практика показывает, что применение методов консервативной терапии достаточно эффективно для того, чтобы снизить выраженность симптомов в течение первых 1-2 недель.
Синдром позвоночной артерии при шейном остеохондрозе – опасное, и порой неизбежное следствие основного заболевания. Но это следствие в большинстве случаев способствует ухудшению состояния здоровья быстрее, чем первичная патология.
Лечение откладывать нельзя, так как в целом здоровый, относительно молодой и трудоспособный человек может в течение нескольких месяцев утратить все основные функции. И инвалидность – это еще не самый плохой исход для пациента. Поэтому даже если предстоит оперативное лечение, от него нельзя отказываться.
А если врач считает уместным применение консервативных методов, то это обстоятельство должно обнадежить пациента, придать сил для борьбы с заболеванием и скорейшего выздоровления.
Синдром позвоночной артерии: понятие, признаки, лечение, группы риска
Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
© При использовании материалов ссылка или указание названия источника обязательны.
Автор: Марина Белова, под редакцией врача первой категории З. Нелли Владимировны
Комплекс симптомов, вызванных нарушением кровоснабжения мозга вследствие поражения одной или обеих основных артерий, по которым кровь поступает в мозг, называют синдромом позвоночной артерии. «В народе» к данной проблеме применяют слово «заболевание», но это не совсем правильно. Любой синдром формально не является болезнью, а представляет собой определённый набор симптомов, который может быть вызван разными, но близкими друг другу причинами.
Этот недуг – один из тех, которые стали широко распространены именно в последние десятилетия. Также его можно отнести к списку «молодеющих» проблем. Если прежде им страдали по большей части люди пожилого и даже пенсионного возраста, то теперь синдром позвоночной артерии всё чаще встречается у тех, кому чуть больше 30 или даже 20 лет. В глобальном смысле проблема требует решения на уровне профилактики, поэтому, если к вам она не имеет отношения, но вы находитесь в группе риска, стоит пересмотреть свой образ жизни, а также её условия.
Что такое синдром позвоночной артерии?
Эту проблему также иногда называют «вертебро-базиллярным синдромом». Если объяснять кратко, она возникает по такой схеме:
- У человека вследствие влияния каких-либо негативных факторов пережимается одна из артерий, снабжающих мозг кровью, а иногда поражается сразу две;
- В результате нормальная подача питательных веществ и кислорода становится невозможной;
- Начинают появляться самые разные симптомы, на первый взгляд, никак с позвоночником не связанные – например, потемнение в глазах, головокружение;
- В дальнейшем при отсутствии лечения возможен ишемический инсульт, а также появление других болезней, поскольку с мозгом и его состоянием неразрывно связаны абсолютно все органы.
Зачастую проблемы с кровоснабжением мозга начинаются не по исключительно “позвоночным” причинам. Факторами риска может стать как знакомый всем атеросклероз, так и, к примеру, врожденная гипоплазия позвоночной артерии.
Научное объяснение синдрома
Если говорить об этом более развёрнуто, ближе к медицинским определениям, то нужно рассмотреть, как устроено кровоснабжение мозга в целом. Он обеспечивается кровью, а с ней и питательными веществами и кислородом, с помощью четырёх крупных артерий.
Две из них – сонные артерии. От них к голове идёт основной кровоток – от 70 до 85 процентов. Если повреждаются одна или обе их них, это ведёт к очень серьёзным нарушениям, очень часто результатом является ишемический инсульт.
Две другие – боковые, правая и левая. С их помощью в мозг поступает от 15 до 30 % крови. Поскольку процент по сравнению с сонными артериями мал, считается, что нарушения в их работе менее опасны для организма. Но это не совсем так. Если происходит защемление левой или правой артерии, инсульта можно не бояться, однако проблемы всё равно будут – сначала с самочувствием, затем могут проявиться болезни зрения, слуха и другие, вплоть до инвалидности.
Распознать симптомы синдрома позвоночной артерии без диагностики сложно. И дело не в том, что недуг не проявляет себя. Просто его признаки схожи с другими заболеваниями, начиная с распространённого остеохондроза и заканчивая болезнями, которые пациенту крайне сложно связать с позвоночником, о чём уже говорилось выше. Поэтому, если вы обнаружите у себя один из перечисленных ниже симптомов, следует обратиться за диагностикой в свою поликлинику или на платное обследование.
Наиболее часто у пациентов с данным синдромом наблюдаются головные боли, которые могут как случаться в виде периодических приступов, так и быть почти постоянными. Эпицентром болевых ощущений является область затылка, но распространяться оттуда они могут на лоб и виски.
Этот симптом зачастую усиливается со временем. Постепенно становится болезненным наклон или поворот головы, а со временем появляются аналогичные ощущения на коже в области роста волос, которые усиливаются во время прикосновений. Это может сопровождаться жжением. Шейные позвонки при поворотах головы начинают «хрустеть».
Другие признаки, встречающиеся чуть реже:
- Повышения артериального давления;
- Звон и шум в ушах;
- Тошнота;
- Боли в сердце;
- Повышенная утомляемость организма;
- Головокружение, вплоть до предобморочного состояния;
- Потери сознания;
- Боль в шее или чувство сильной напряжённости;
- Нарушение зрения, иногда просто боль в ушах, также могут болеть глаза – в обоих случаях часто с одной стороны ощущения сильнее, чем с другой.
В долгосрочной перспективе на фоне данного синдрома может развиться вегето-сосудистая дистония, повышенное внутричерепное давление (гипертензия), онемение конечностей, обычно пальцев рук. Также проявляются различные психические отклонения – раздражительность, злость без причины, страх, перепады настроения. Такие симптомы возникают далеко не сразу. Но, учитывая страсть наших сограждан к самолечению без диагноза, да и просто к тому, чтобы затягивать обращение к врачу, когда всё болит, часто они обращаются уже с этими признаками.
Причины, которые могут вызвать синдром позвоночной артерии. Группа риска
Логичный вопрос, возникающий у каждого, кто столкнулся с данной проблемой или вероятностью её появления – от чего это может возникнуть? Ответов здесь несколько, поскольку у разных людей могут быть различные причины, каждая из которых приводит к одному результату – нарушению кровотока к головному мозгу, а с ним и недостаточной подаче питательных веществ и кислорода.
- Иногда синдром вызван асимметрией кровотока по позвоночным артериям. Данная патология является врождённой, когда развитие двух артерий происходит неравномерно. Такая асимметрия не лечится современной медициной, но с ней можно прожить всю жизнь, не ощущая никакого дискомфорта. Однако иногда это перетекает в другие заболевания, в том числе и в синдром позвоночной артерии.
- Причиной может быть так называемая «нестабильность шейного отдела позвоночника», приводящая к постепенному ослабеванию и разрушению позвоночных дисков. Она также часто приводит к другим недугам. Развивается – как постепенно, так и после некой травмы, например, полученной в аварии. Долговременное развитие связано с сидячим образом жизни, который практически никак не разбавляется спортом или просто физической активностью. Проще говоря, если вы – офисный сотрудник, а все ваши активные движения – это путь на работу и домой, со временем нестабильность позвонков проявит себя.
- Существует взаимосвязь экстравазальной компрессии позвоночной артерии с последующими нарушениями движения кровотока в мозг. Её причинами, в свою очередь, являются травмы и грыжи. Помимо других проблем, компрессия может вызвать и синдром позвоночной артерии.
- Иногда причиной проблемы становится родовая травма – например, когда ребёнка «вытягивают» щипцами. Она так же, как и врождённая, может десятилетиями не давать о себе знать, а затем проявиться.
- Иногда к данному недугу приводит остеохондроз.
- Началом развития синдрома может послужить такая патология, как извитость позвоночных артерий. Она опасна сама по себе, а в некоторых случая приводит к инсультам, поэтому люди с таким диагнозом автоматически попадают в группу риска, и им необходимо тщательно следить за своим здоровьем, вести достаточно активный образ жизни. Среди взрослого населения данная патология встречается примерно у каждого десятого человека. При этом может быть не только врождённой – иногда возникает в результате гипертонии. Если вам ставили диагноз койлинг, кинкинг или удлинение артерии – знайте, что это её разновидности.
Читать еще: Причины и последствия обмороков у беременных
В группу риска автоматически попадают те, у кого есть одна из вышеперечисленных патологий, родовая травма, связанная с позвоночником. Туда же относятся жертвы аварий с повреждениями в позвоночной области и люди, работающие на сидячей работе. Если вы нашли себя в этом списке, подружитесь со спортом – обычным, вроде ежедневной зарядки – и проходите обследование раз в несколько лет, а также при проявлении любых симптомов.
Как выявить синдром позвоночной артерии?
При первичном осмотре врач назначает, каким образом выявить наличие или отсутствие данного синдрома. Внимание уделяется таким внешним признакам, как напряжение мышц в области затылка, болезненности кожи головы или шейных позвонков при надавливании.
Сегодня диагностика синдрома позвоночной артерии может быть проведена в клинике при помощи УЗДГ – ультразвуковой допплерографии. С её помощью обследуют артерии и сосуды головного мозга, выявляют их состояние, в том числе и всевозможные нарушения. Также для постановки диагноза может быть использована рентгенография.
Если в процессе обследования выявлены обострения, пациента направляют на МРТ головного мозга. По результатам возможна срочная госпитализация.
В медицине бывают случаи, когда неверная диагностика приводит к неправильному лечению. Особенно это актуально для данного синдрома, поскольку есть множество подобных ему заболеваний. Если вам поставили тот или иной диагноз, но прописанные препараты и процедуры не дают результата, стоит пройти повторное обследование в другом месте.
Как лечить синдром позвоночной артерии?
После точной постановки диагноза задача врача – определение причины, по которой возникло защемление. Затем назначается лечение синдрома позвоночной артерии. Оно проводится строго под наблюдением врача, даже если оно проходит в домашних условиях. Самолечение в данном случае вряд ли будет разумным шагом, поскольку фитотерапия и примочки здесь не помогут.
Лечение осуществляется комплексно. В него входят способы, перечисленные ниже, также по усмотрению врача что-то из этого может быть исключено, а что-то добавлено.
- Сосудистая терапия – проводится курсом.
- ЛФК – лечебная физкультура.
- Назначаются препараты, улучшающие кровоток.
- Стабилизирующие лекарства – помогают избавиться от обмороков, головокружений, тошноты и других проблем, связанных с нарушениями вестибулярного аппарата.
- Иногда прописывается иглоукалывание.
- Профессиональный медицинский массаж.
- Рефлексотерапия.
- Мануальная терапия.
- Аутогравитационная терапия.
Практикуется и множество других немедикаментозных методов. Однако наобум назначать их нельзя – если вы прочитали список, выбрали, «что понравилось», и стали применять, результата может вообще не быть. Лечение назначается доктором индивидуально, в зависимости от стадии заболевания и его причины. Другое дело, что если вам не прописали, например, гирудотерапию или иглоукалывание, а вы считаете, что это очень важные аспекты, можно отдельно пройти и такие курсы лечения.
Если у вас некая врождённая патология вроде асимметрии позвоночных артерий, будьте готовы к тому, что вылечат только от синдрома позвоночной артерии, а первоначальная проблема останется. Впрочем, как и в большинстве случаев, поэтому стоит поменять образ жизни. Это актуально для каждой болезни – как бы ни были сильны медики, если вам самим не удастся устранить причину, недуг может вернуться. А это значит, что после лечения всё в ваших руках.
Видео: специалист о синдроме позвоночной артерии
Симптомы и лечение синдрома позвоночной артерии
О том, что такое вертеброгенный синдром позвоночной артерии и чем он грозит, мало кто задумывается даже если испытывает постоянные головокружения и боли в голове.
Между тем, данная проблема является едва ли не основной причиной возникновения инсультов.
Стойкое нарушение кровоснабжения мозга способно обернуться инвалидностью для тех, кто игнорирует его признаки и не предпринимает никаких мер для лечения патологии.
О том, что такое синдром позвоночной артерии, стоит узнать еще до того, какие последствия он несет для самого сосуда.
Под термином «синдром» понимают группу негативных симптомов, которые появляются в результате патологического сужения просвета основных позвоночных артерий – правой и левой.
Поскольку значимая часть кровоснабжения головного мозга происходит именно благодаря им, признаки патологии проявляются очень ярко.
Негативное воздействие оказывается и на нервные волокна, окутывающие артерию. Они проходят практически через все участки шейного позвоночника, кроме позвонка под номером 7.
Симптомы заболевания
Симптомы синдрома позвоночной артерии проявляются в зависимости от того, на какой стадии находится сама патология. Всего их две – дистоническая и ишемическая.
В первом случае возникают такие синдромы, которые наблюдаются на протяжении длительного периода:
- Основным признаком является головная боль. Она ощущается постоянно, охватывать способна и затылок, и виски, и лоб. Повороты головой в стороны вызывают усиление болевых ощущений.
- Практически всегда синдром сопровождается головокружениями, тошнотой, рвотой. Вначале может ощущаться только легкая неустойчивость при подъемах и потемнение в глазах, далее возможны даже потери сознания.
- Сдавление (компрессия) в шейном отделе вызывает шум в ушах.
- Общий тонус в глазном дне снижен, что приводит к появлению различных симптомов со стороны органов глаз – мушки, искры перед глазами, затуманенность.
Если долго остается пережатой позвоночная артерия, то это приводит к прогрессированию заболевания.
Дополнительные признаки негативного вертеброгенного влияния позвоночные артерии испытывают в шейной части, так как сосуды и мышцы часто спазмируются, особенно при разрушении позвонков.
На фоне этого все ярче становятся признаки нарушения мозгового кровообращения. Это проявляется:
- головокружением;
- онемением конечностей;
- проблемы с координацией;
- рвота;
- нарушения речи.
Симптоматика проявляется даже при резких поворотах, наклонах головы. Как только транзиторная атака проходит, ощущается общая разбитость, боль в голове, тошноту, слабость.
Очень характерно то, что большинство явлений исчезают после того, как пациент примет лежачее положение.
Причины нарушений
Развитию синдрома позвоночных артерий во многом способствует именно особенности строения скелета и мышц шейной области.
Дело в том, что входят основные сосуды в кости черепа через небольшое отверстие, а на пути к нему они окружены и нервными окончаниями, и мышцами.
Именно поэтому основных групп причин существует 2:
- Вертеброгенные причины. Развиваются на фоне проблем с позвоночным столбом. Сюда относят как различные заболевания (обычно остеохондроз и другие денегеративные патологии), так и травмы.
- Невертеброгенные причины. Никакой синдром, входящий в эту категории факторов, никак не связан с патологиями позвоночника. Спровоцировать синдром способны различные опухоли, врожденные особенности развития сосудов, атеросклероз, тромбоз, спазмирование мышц, травмы и т. д.
Чем опасен синдром
Когда кровь поступает в мозг с нарушениями – это грозит следующими опасными состояниями:
- Повышением давления. Подъем давления вызывается тем, что организм старается компенсировать возникшие проблемы с кровообращением. Увеличение перфузионного давления опасно для сердца, мозга, сосудов и органов зрения.
- Нарушением кровоснабжения различных участков мозга. На первых этапах это выражается только различными проблемами в неврологической части – онемением конечностей (особенно рук). Если постоянно игнорировать проблему, то постепенно она перерастет в следующий этап.
- Ишемического инсульта. Этого исхода можно ожидать в случае, когда позвоночная артерия перекроется настолько сильно, что оскудевшего количества крови перестанет хватать для полноценного кровоснабжения участка мозга.
Инсульт при этой патологии развивается достаточно часто, если болезнь быстро прогрессирует. Это напрямую угрожает жизни, не говоря уже о том, что многие пациенты могут остаться инвалидами.
Диагностика заболевания
Для того чтобы распознать синдром позвоночной артерии, первичную диагностику проводят у таких врачей, как терапевт, невропатолог, вертебролог, хирург.
Если они ставят данный диагноз под вопрос, то далее пациента направят на дополнительные инструментальные исследования:
- рентгенография;
- МРТ головы и шейного отдела;
- допплерография ультразвуковая;
- дуплексное обследование артерий.
Как лечить синдром позвоночной артерии
Когда люди ищут информацию о межпозвоночной артерии, «Можно ли вылечить?» является главным вопросом, на который они ищут ответ. Сразу следует сказать, что все меры должны быть комплексными.
Если ограничиться одной группой действий, то это даст либо минимальный эффект, либо должный результат лечения будет достигаться слишком длительно.
Лечение синдрома любой позвоночной артерии при шейном остеохондрозе должно преследовать разом ряд целей:
- восстановление мозгового кровообращения;
- снятие спазма;
- симптоматическая терапия;
- ликвидация первопричины заболевания или сведение к минимуму негативного воздействия, если сделать ничего нельзя (из-за врожденных особенностей).
На протяжении всего периода лечения обязательно показано пациенту носить воротник Шанца.
Методы лечения
Лечение синдрома позвоночной артерии, как уже говорилось выше, включает в себя ряд процедур. Расскажем подробно о каждой сфере большого комплекса терапии.
Мануальная терапия
Дабы быстрее вылечить синдром, человеку назначают курс мануальной терапии у специалиста. Курс поможет восстановить многие анатомические связи, что благотворно скажется на общем состоянии.
Лечебная физкультура
Лечение многочисленных заболеваний позвоночника не обходится без ЛФК и эта болезнь не является исключением.
Сам комплекс гимнастики обязательно подбирается с врачом, поскольку некоторые упражнения при синдроме позвоночной артерии выполнять нельзя.
Обычно занятия ЛФК включают такие упражнения:
- Выполнение наклонов головы в разные стороны. Для усложнения себе задания можно накладывать руку на голову и при наклоне давить ею в противоположную сторону, как бы мешая выполнить упражнение.
- Повороты головой. Обязательно на первом этапе выполнять их плавно! Это важно, иначе можно спровоцировать приступ тошноты, головокружения.
- Пожимание плечами и вращение в плечевом суставе.
- Поднятие рук.
- Кивки головой.
- Вращение головой по кругу.
На первых порах достаточно выполнять короткие и легкие упражнения, делая по 3-7 повторений, но часто – через каждые полтора-два часа. Каждый час выполнять комплекс рекомендовано людям, вынужденным удерживать постоянно статичное положение головы.
Читать еще: Препарат Детралекс — основные показания к его использованию
В дальнейшем после консультации с врачом можно подобрать более сложные задания или увеличить количество выполнений.
Если имеется синдром межпозвоночной артерии, можно ли вылечить его посредством массажа? Частично да, но, конечно же, курс массажа даже у самого высокого профессионала не может и не должен заменять медикаментозного лечения.
Назначают эту процедуру после окончания острой фазы заболевания, чтобы снять мышечный спазм и снять компрессию с сосудов.
Мы не рекомендуем выполнять самомассаж – этим должен заниматься только профессионал. Дело в том, что при наличии сосудистых заболеваний (например, тромбоэмболии) человек без медицинского образования может спровоцировать пережатие артерий, что грозит инсультом.
Медикаментозное лечение
Препараты для медикаментозного воздействия оказывают наибольшее влияние на прогресс лечения.
Применяют их в комплексе, но после назначения врача:
- Ноотропы (Тиоцетам, Пирацетам).
- Антигипоксические средства (Мексидол, Актовегин). Их подбирают, если наблюдаются головокружения.
- Противовоспалительные препараты (Нимесулид, Диклофенак, Ибупром).
- Медикаменты для улучшения кровотока в венах (Троксерутин, L-лизин).
- Таблетки для проходимости артерий (Трентал, Агапурин).
- Анальгетики.
При необходимости терапию так же могут дополнить миорелаксантами и медикаментами местного действия (гелями, мазями).
Поскольку лекарственных средств очень много, все их, как и дозировки, назначить должен врач. Некоторые из препаратов бывают несовместимы друг с другом, поэтому медикаментозную терапию корректируют постоянно.
Лечение в домашних условиях
Синдром позвоночной артерии при шейном остеохондрозе запрещено лечить различными народными методами.
Они не принесут должного эффекта и все, чего можно добиться, не проходя комплексной терапии под присмотром врача, — это ухудшение состояния.
Единственное, что можно принимать – это отвары трав, способствующих расширению сосудов, однако только после получения разрешения на это у врача.
Физиотерапевтические методы
Если диагностирован синдром позвоночной артерии, то лечение дополняют в обязательном порядке физиотерапией.
В эту категорию воздействий включают так же ЛФК, мануальное воздействие и массаж, но и другие методики нельзя оставлять без внимания.
Во-первых, они позволяют быстрее избавиться от симптомов, особенно от боли, а во-вторых, они уберут спазм, что поможет достижению одной из целей – улучшению мозгового кровообращения.
- фонофорез;
- бальнеотерапия;
- лазеротерапия;
- лечение магнитами;
- электрофорез;
- иглоукалывания;
- ультразвук.
Хирургические методы лечения
Если вылечить синдром посредством комплекса описанных выше методик не удалось, более того, защемление позвоночных артерий продолжает прогрессировать, пациенту обязательно показано хирургическое лечение.
Как правило, оно направлено на избавление от первопричин, которые вызвали сдавление сосудов – удаляются остеофиты и иные костные новообразования, мешающие кровотоку по артериям, восстанавливается высота позвонков и т. д.
При наличии показаний назначают периартериальную симпатэктомию, устанавливают стент, удаляют грыжу или опухоль или проводят сосудистую пластику. Выбор хирургической операции всецело зависит от причины, спровоцировавшей синдром.
Профилактика
Меры профилактики помогают не только предупредить такую болезнь, как синдром позвоночной кровеносной артерии, но и снизить вероятность самых негативных последствий.
Особое внимание на профилактические рекомендации должны уделить пациенты с дополнительными патологиями позвоночника, особенно с остеохондрозом. Необходимо:
- избегать неудобных поз сна и сменить подушку и постель на ортопедические;
- ежегодно ходить к спинному массажисту на курсы массажа;
- выполнять упражнения и ежечасно разминать плечи и шею;
- прекратить употрeбление алкоголя и отказаться от курения;
- принимать курсы витаминов;
- посещать неврологические санатории для прохождения профилактического лечения.
У данного заболевания слишком много опасных последствий, поэтому очень важно подойти разумно не только к его лечению, но и к профилактике.
Все описанные процедуры необходимо выполнять регулярно, иначе их действие не принесет должного эффекта.
Видео о синдроме позвоночной артерии
Синдром позвоночной артерии: симптомы, лечение, прогноз
Синдромом позвоночной артерии (СПА) называют симптомокомплекс, который провоцируется нарушением тока крови в сосуде, вызывающимся деформациями сосудистой стенки, сужением просвета или поражением нервного сплетения артерии. Он сопровождается симптомами со стороны головного мозга, вегетативной нервной и сосудистой систем. Ранее этот недуг, характеризующийся недостаточным кровообращением задних отделов мозга, назывался «шейной мигренью».
В последние годы СПА выявляется все чаще, и специалисты связывают его распространенность с увеличением количества людей, ведущих малоподвижный образ жизни. Ранее эта сосудистая патология обычно обнаруживалась у лиц пожилого возраста, но теперь количество молодых пациентов (например, работающих в офисе или проводящих много времени перед компьютером) возрастает ежегодно, и этот недуг становится актуальной проблемой для неврологов и нейрохирургов.
Почему развивается синдром позвоночной артерии? Каковы его проявления? Как выявляется и лечится это заболевание?
Причинами развития СПА могут становиться различные заболевания, которые вызывают нарушение кровообращения в этих парных артериальных сосудах, доставляющих кровь в ствол головного мозга, мозжечок и находящуюся в шейном отделе позвоночника часть спинного мозга. Провоцировать изменения в нормальной гемодинамике позвоночных артерий способны следующие группы врожденных или приобретенных факторов:
- врожденные аномалии строения артерии: ее чрезмерная извитость, неправильный ход, деформации и перегибы;
- приводящие к сужению просвета сосуда патологии: атеросклероз, тромбоз, воспаление артериальных стенок;
- компрессия сосуда окружающими тканями: новообразования, искривление позвоночника, аномалия Киммерли и другие врожденные дефекты в строении костей, последствия травм, спазмированность мышц шеи и пр.
Нередко развитие СПА вызывается сочетанием нескольких причин.
Чаще СПА провоцируется именно компрессией артерии. Она может вызываться следующими заболеваниями:
- остеохондроз;
- деформирующий остеоартроз;
- деформирующий спондилез;
- деформирующий спондилоартроз;
- аномалия Киммерли;
- болезнь Форестье;
- базиллярная компрессия;
- травмы шейного отдела позвоночного столба;
- новообразования шеи и головного мозга;
- хронический спазм мышц шеи.
По наблюдениям специалистов примерно у 42-50% больных с шейным остеохондрозом выявляется и СПА.
Основные симптомы
Течение СПА проходит две стадии:
- дистоническую (или функциональную) – симптомы нестойкие и возникают периодически, лечение эффективно, риск наступления ишемического инсульта низкий;
- ишемическую (или органическую) – нарушения кровообращения стойкие, эффективность лечения низкая, высокая вероятность наступления ишемического инсульта.
Во время дистонической стадии СПА у больного возникают следующие жалобы:
- частые и продолжительные ноющие или пульсирующие головные боли в затылочной и височной области;
- усиление цефалгии при поворотах головы или ее неудобном положении;
- головокружения разной выраженности: от легкого пошатывания до ощущений вращения и падений;
- шумы в ушах;
- летание мушек, искры, вспышки, потемнение перед глазами.
При отсутствии лечения СПА продолжает прогрессировать, переходит в ишемическую стадию и начинает проявляться транзиторными ишемическими атаками:
- сильное головокружение;
- диплопия (раздвоение предметов);
- тошнота и рвота;
- изменения речи;
- затруднения при глотании;
- нарушения координации движений.
Подобные приступы могут вызываться резкими движениями или наклонами головы. В удобном для больного горизонтальном положении эти проявления могут постепенно проходить. После завершения транзиторной ишемической атаки ощущается шум в ушах, вспышки перед глазами, разбитость, выраженная слабость и цефалгия.
Варианты проявлений синдрома
Симптомы СПА могут быть вариабельными и затрагивать различные функции. К клиническим вариантам СПА относят:
- базилярная мигрень – перед приступом сильной головной боли, локализирующейся в области затылка, возникают нарушения зрения, шум в ушах, спyтaнность речи, рвота, головокружения и неустойчивость походки, приступ завершается утратой сознания;
- синкопальный вертебральный синдром – сопровождается кратковременной утратой сознания из-за резких движений головой;
- дроп-атаки – сопровождаются внезапным падением без утраты сознания, запрокидыванием головы и невозможностью подняться, через несколько минут приступ проходит;
- вестибуло-атактический синдром – сопровождается неустойчивостью, головокружением, тошнотой и рвотой, потемнением в глазах и нарушениями в работе сердца и сосудов (одышка, боли за гpyдиной и др.);
- синдром Баре-Льеу – у больного постоянно присутствуют сильные цефалгии стреляющего или пульсирующего характера в затылочной области с распространением по направлению ко лбу, болевые ощущения становятся интенсивнее в неудобной позе и при резких движениях головы;
- кохлео-вестибулярный синдром – появляется шум в ушах, затрудняется восприятие шепота, ощущаются покачивания тела, больному кажется, что предметы вращаются вокруг него, характер проявлений изменяется в зависимости от положения тела;
- офтальмический синдром – основные жалобы связаны с органами зрения, у больного снижается острота зрения, краснеют и слезятся глаза, выпадают поля зрения, возникают искры и вспышки перед глазами;
- синдром вегетативных нарушений – у больного возникает озноб, потливость, влажность и похолодание ладоней и стоп, цефалгии и боли в сердце.
Диагностика
Заподозрить развитие СПА врач может по жалобам пациента. Для постановки диагноза выполняются следующие исследования:
- рентгенография шейного отдела позвоночника и костей черепа – позволяет обнаруживать признаки сдавления артерии костными элементами;
- дуплексное сканирование позвоночных артерий – выявляет нарушения в строении стенок и просвете сосуда;
- вертебральная допплерография – оценивает качество кровотока в артерии и проводится с функциональными тестами (повороты, сгибания и разгибания головы);
- МСКТ – дает более подробную картину состояния костных структур позвоночника и черепа;
- МРТ – выявляет нарушения в состоянии дисков и связок позвоночника, оценивает состояние самой артерии и ее ответвлений;
- биохимический анализ крови – позволяет выявлять повышение уровня холестерина и триглицеридов при атеросклерозе;
- ангиография – выполняется при необходимости уточнения данных предыдущих исследований, проводится для планирования лечения при присутствии тромбов.
Лечение СПА должно начинаться как можно раньше и быть комплексным. Его цели направляются на борьбу с основным заболеванием и восстановление кровообращения в позвоночной артерии.
При компрессии позвоночной артерии ее стенки воспаляются, и для устранения этих реакций назначаются следующие лекарственные препараты:
Для нормализации кровообращения в позвоночной артерии применяются:
- Винпоцетин;
- Инстенон;
- Пентоксифиллин;
- Циннаризин;
- Ницерголин.
На стадии ишемических проявлений СПА в план медикаментозной терапии включают препараты, которые защищают ткани мозга от кислородного голодания. Для этого используются следующие лекарственные средства:
- Актовегин;
- Церебролизин;
- Суматриптан;
- Милдронат;
- Глиатилин;
- Мексидол;
- Цитиколин;
- спазмолитические препараты: Толперил, Мидокалм, Дротаверин (Но-шпа);
- витамины группы В: Нейробин, Мильгамма, Нейровитан и др.
Повышать эффективность медикаментозной терапии помогают физиотерапевтические процедуры:
- иглорефлексотерапия;
- массаж;
- мануальная терапия;
- фоно- и электрофорез;
- постизометрическая релаксация мышц;
- магнитотерапия;
- лечебная гимнастика.
В некоторых тяжелых случаях для устранения сдавливания позвоночной артерии позвонками выполняются хирургические операции:
- удаление аномальной дужки при аномалии Киммерли;
- замена разрушенного диска эксплантом из титаново-никелевого сплава или аутопластикой (замена диска собственными тканями больного);
- фенестрация межпозвоночных дисков – создание в дисках дополнительных отверстий для разрастания соединительной ткани;
- пункционный спондилодез – фиксация двух позвонков друг к другу пластиной и болтами.
СПА обычно не поддается полному излечению, но комплексное решение проблемы позволяет замедлять прогрессирование заболевания и облегчает его течение. Медикаментозная терапия помогает уменьшать клинические симптомы, но не способна устранять первопричину синдрома.
К какому врачу обратиться?
При появлении вспышек, летания мушек или потемнений перед глазами, шума в ушах, нарушений походки, головокружений, головных болей и эпизодов обмороков или падений без утраты сознания следует обратиться к неврологу. После проведения ряда обследований (рентгенографии, УЗДГ, МСКТ, МРТ, ангиографии) больному назначается медикаментозная терапия. При необходимости пациенту рекомендуется консультация нейрохирурга для хирургического лечения некоторых заболеваний позвоночного столба.
Синдромом позвоночной артерии называют симптомокомплекс, который вызывается ее деформацией, сдавлением или поражением ее нервного сплетения. Это заболевание способно весомо отражаться на самочувствии и сопровождается сильными головными болями, нарушениями зрения и слуха, обмороками и другими проявлениями, затрудняющими привычный образ жизни. Лечение синдрома всегда должно быть комплексным и начинаться как можно раньше. Обычно для его устранения применяются консервативные методы, но в случае некоторых патологий позвоночного столба могут использоваться и хирургические методики.
Специалист рассказывает о синдроме позвоночной артерии:
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
08 02 2023 2:45:20
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
07 02 2023 9:11:22
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
06 02 2023 14:27:22
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
05 02 2023 23:45:18
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
02 02 2023 4:53:39
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
01 02 2023 13:49:54
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
29 01 2023 21:55:20
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
28 01 2023 20:54:54
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
27 01 2023 10:25:54
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
26 01 2023 15:39:18
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
25 01 2023 9:44:10
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
24 01 2023 16:40:59
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
23 01 2023 5:58:32
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
21 01 2023 12:27:27
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
18 01 2023 18:54:22
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
15 01 2023 3:28:40
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
14 01 2023 1:49:39
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
12 01 2023 23:50:31
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
11 01 2023 11:44:30
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
08 01 2023 16:50:28
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
07 01 2023 3:15:38
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
06 01 2023 18:49:36
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
03 01 2023 14:54:51
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
02 01 2023 6:38:54
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
01 01 2023 14:53:29
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
31 12 2022 21:48:39
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
28 12 2022 22:41:33
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
27 12 2022 13:27:56
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
24 12 2022 7:22:34
Нарушение мозгового кровоснабжения может быть вызвано сдавливанием или деформацией артерий, в шейном отеле позвоночника. Такое состояние называют синдром позвоночной артерии. При шейном остеохондрозе, симптомы имеют разнообразное проявление.
Расположение и функции артерий
Задние отделы головного мозга снабжаются кровью при помощи двух позвоночных артерий (ПА). Они начинаются от малой подключичной артерии, и располагаются вдоль боковых отделов позвоночника. Магистрали проходят сквозь отверстия в выступах шейных позвонков (с шестого по первый). Далее они поднимаются сквозь большое затылочное отверстие в череп и разветвляются, обеспечивая кровоток и питание следующих отделов:
- мозжечок;
- мозолистое тело;
- средний мозг;
- гипоталамус.
Через кровеносную сеть, сформированную из ПА, происходит частичное питание затылочной, височной и теменной долей. Боковые артериальные ответвления также участвуют в питании спинного мозга.
В большинстве случаев, от вертебробазилярного синдрома страдает левая позвоночная артерия.
Причины и патогенез заболевания
Синдром позвоночной артерии (СПА), или вертебробазилярный синдром, возникает по разным причинам. Это заболевания, аномалии или травмы:
- Невертеброгенные причины. Это врожденные патологии (атипичная извилистость или другие аномалии в строении) и патологические деструктивные изменения артерий.
- Вертеброгенные. Заболевания позвоночного столба, вызывающие нарушение нормального расположения и функционирования артерий.
Самый распространенный вертеброгенный фактор, из-за которого проявляется синдром позвоночной артерии, это остеохондроз, локализованный в шейном отделе позвоночника.
В результате дегенеративных изменений, позвонки и межпозвоночные диски деформируются. Для остеохондроза свойственны такие патологические проявления, как снижение высоты межпозвонкового просвета, наросты на позвонках и дистрофические изменения дисков. Они приводят к сопутствующим мышечным изменениям — спазмам или атрофии. Эти дефекты способны повлиять на правильное положение позвоночных магистралей. В результате их сжатия, деформированными тканями позвоночника или воспаленной мышечной тканью, возникает синдром позвоночной артерии.
Вертебробазилярный синдром сопровождается деструктивным изменением артерий и нарушением их функциональности. Экстравазальная компрессия способствует развитию некоторых опасных патологий:
- извилистость и истончение стенок;
- появление атеросклеротических бляшек и тромбов.
Кровоток в позвоночных артериях, подвергшихся воздействию остеохондроза, постепенно нарушается. Постоянное сдавливание и неестественно искривленное состояние кровеносных магистралей, приводит к сбою кровоснабжения задних частей мозга. Ткани начинают испытывать кислородное голодание и нехватку питательных веществ. Это может спровоцировать энцефалопатию и ишемический инсульт головного мозга.
Симптомы патологии
Заболевание имеет две клинические стадии. Для каждой из них присущи свои признаки. Различают функциональную и ишемическую симптоматические фазы болезни.
Функциональные гемодинамические нарушения
На стадии функциональных нарушений, при сдавливании левой или правой артерии, а также при защемлении сопутствующих нервных волокон и окончаний, запускается механизм раздражения периартериального вегетативного сплетения ПА (в месте слияния артерий). Это приводит к появлению комплекса симптомов, который называют вертеброгенная цервикокраниалгия. Для нее свойственны три характерные группы проявлений:
- Цефалгия (головная боль), в основном, базилярная мигрень и синдром Барре-Льеу. Болезненные ощущения локализуются в задней части черепа, распространяясь до височной и теменной областей. Болевой синдром имеет разные проявления — постоянные или приступообразные, спазматические или ноющие. Боль может усиливаться при движении шеи и головы.
- Кохлеовестибулярные расстройства. К ним относятся внезапное или постоянное головокружение, проприо- и экстероцептивной этиологии. Также, при компрессии возникают паракаузии (шум, пульсация или свист в ушах) и оталгия (боли в ушах), которые сопровождаются незначительным снижением слуха.
- Зрительные нарушения. Наиболее характерные зрительные дисфункции, появляющиеся при СПА – это туман или мерцающие точки в глазах, сужение или частичное выпадение зрительного поля, повышенная фоточувствительность, песок в глазах, слезотечение. В артериях сетчатки имеют место перепады давления, наблюдается ангиопатия сосудов.
Функционально-дистонические нарушения сопровождаются такими симптомами, как спазмы и онемение шейно-плечевых и затылочных мышц; хруст шейных позвонков, при шевелении, наклоне или повороте.
У больных может наблюдаться вестибулярный оптокинетический нистагм, асимметричность которого возрастает, при движении шеи и поворотах головы, в более пораженную сторону шейного отдела.
Ишемические гемодинамические дисфункции
В ишемической стадии, происходят преходящие или стойкие нарушения кровотока в позвоночных артериях. В результате кислородной и питательной недостаточности, возникает ряд следующих, часто повторяющихся, симптомов:
- Ишемическая транзиторная атака. Сопровождается сильным головокружением, тошнотой, рвотными приступами, нарушением зрительных и речевых функций, вестибулярными и двигательными расстройствами.
- Дроп-атака. Это приступы внезапного падения, с сохранением сознания. Появляются при повороте или наклоне головы, которые вызывают острое нарушение кровотока в ПА.
- Синкопальный вертебральный синдром Унтерхарнштайда, когда компрессия затрудняет венозный отток и провоцирует обмороки.
Практически все симптомы такого заболевания, как синдром позвоночной артерии, сопровождаются сопутствующими вегетативными симптомами. У больных наблюдается попеременный озноб и жар, повышенная потливость, похолодание ладоней или стоп, частичная гиперемия кожи (в результате ангиоспазма).
Установление диагноза
Диагностика вертебробазилярного синдрома позвоночных артерий, причиной которого является шейный остеохондроз, проводится специалистом неврологом. Сопутствующие симптомы могут потребовать осмотра у офтальмолога и отоларинголога.
Помимо прояснения клинической картины, с выделением, минимум трех клинических симптомов, требуется инструментальное исследование. Для того, чтобы точно установить диагноз, пациенту проводят комплексное обследование, с применением следующих методов:
- Рентгеновские исследования шейного отдела позвоночника. Рентген помогает выявить наличие остеохондроза и определить возможные факторы компрессии артерий.
- Магнитно-резонансное или спиральное компьютерное сканирование. С помощью этих методик, локализуют места, в которых происходит повреждение позвоночных артерий и оценивают степень тяжести патологии.
- Допплерография и дуплексное сканирование. Проводятся с целью выявления компрессионных изменений в артериях.
Во избежание гипердиагностики патологии, специалист должен тщательно изучить результаты исследований и сопоставить их с клиническими симптомами. После сбора и оценки данных дифференциальным методом, определяется диагноз и назначается лечение.
Лечение вертебробазилярного синдрома
Если установлен такой диагноз, как синдром позвоночной артерии, при шейном остеохондрозе, лечение должно быть направлено как на источник патологии, так и на сопутствующие проблемы.
Медикаментозная терапия
Для того, чтобы остановить прогрессирование компрессии артерий и избавиться от СПА, необходимо купировать развитие шейного остеохондроза и вылечить его, насколько это возможно. Для этого применяют следующие лекарственные препараты:
| Группа | Название препарата | Форма препарата | Действие |
| НПВП и НПВС |
|
|
Снимают воспаление на пораженном участке, останавливают дальнейшее развитие патологического процесса. Обладают обезболивающим действием |
| Витамины группы В |
|
уколы; таблетки. | Стабилизируют работу сосудистой и центральной нервной системы, регулируют обменные процессы в нервных тканях и сосудах |
| Миорелаксанты |
|
|
Обладают спазмолитическим эффектом, снимают спазмы и расслабляют мышцы |
Помимо лечения источника такого заболевания, как СПА, необходимо лечить пострадавшие артерии.
Для восстановления их функциональности и обеспечения полноценного кровоснабжения головного мозга, также применяют некоторые лекарственные средства.
| Наименование препарата | Действие |
| Флебодиа 600 (диосмин полусинтетический) | Оказывает противоотечное действие на позвоночные артерии. Восстанавливает кровоток и защищает венозные стенки |
| Троксерутин | Предотвращает сужение венозного просвета, снимает отек и воспаление, способствует нормализации венозного оттока |
| Пентоксифиллин | Имеет сосудорасширяющее и антиагрегационное действие. Восстанавливает микроциркуляцию, в пострадавших кровеносных магистралях |
|
Нейропротекторы. Предотвращают развитие ишемических симптомов, восстанавливают питание и метаболические процессы в мозге |
| Триметазидин | Защищает сосуды, снижает клеточную гипоксию и восстанавливает функции вестибулярного аппарата |
|
Применяются при головокружениях |
Оперативное лечение
В некоторых случаях, когда СПА имеет осложненное течение, может потребоваться хирургическое вмешательство. К оперативным методам относятся:
- периартериальная симпатэктомия;
- декомпрессия артерий, подвергшихся ангиоспастическому воздействию;
- удаление разросшихся вертебральных тканей.
Операция показана тем пациентам, для которых медикаментозное лечение оказалось неэффективным. Отказ от хирургического вмешательства может привести к стремительному развитию инсульта.
Вспомогательная терапия
В качестве вспомогательных мер, врач назначает физиотерапевтический и лечебно-гимнастический процедурные комплексы. Физиотерапевтическое лечение состоит из аппаратных процедур (электрофорез, магнитотерапия, диадинамотерапия), мануальной и рефлексотерапии, массажа. Пациенту рекомендуется временная фиксация шейного отдела при помощи воротника Шанца.
Комплекс лфк подбирается специалистом, с учетом степени тяжести заболевания. Гимнастика может проводиться в домашних условиях. Упражнения очень простые, но выполнять их следует очень аккуратно, поскольку резкие движения могут спровоцировать падение или потерю сознания.
При наличии синдрома позвоночной артерии, прогноз зависит от своевременного правильного лечения. В тяжелых случаях, больному грозит инвалидность. Можно жить без осложнений и боли, если периодически проходить курс профилактического лечения.
Что такое синдром позвоночной артерии (Барре — Льеу)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеевича Григория Васильевича, невролога со стажем в 16 лет.
Над статьей доктора Алексеевича Григория Васильевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Определение болезни. Причины заболевания
- Симптомы синдрома позвоночной артерии
- Патогенез синдрома позвоночной артерии
- Классификация и стадии развития синдрома позвоночной артерии
- Осложнения синдрома позвоночной артерии
- Диагностика синдрома позвоночной артерии
- Лечение синдрома позвоночной артерии
- Прогноз. Профилактика
- Симптомы и лечение атеросклероза сонных артерий и других сосудов шеи
- Главные сосуды шеи: расположение и функции
- Атеросклероз сонных артерий
- Причины и механизм развития болезни
- Любимые места бляшек
- Симптомы и жалобы больного
- Признаки атеросклероза на УЗИ, доплере и дуплексе
- Методы лечения
- Советы специалиста: изменение образа жизни
- Стенозирующий и нестенозирующий атеросклероз сонной артерии: разница в симптомах и лечении
- Атеросклеротическое поражение других сосудов шеи: признаки, диагностика и лечение
- Случай из практики: атеросклероз вертебральных артерий
- Синдром позвоночной артерии при остеохондрозе шеи
- Анатомия
- Признаки синдрома позвоночной артерии
- Диагностика и лечение
Определение болезни. Причины заболевания
Синдром позвоночной артерии (синдром Барре — Льеу, задний шейный симпатический синдром) — это состояние, при котором в одной из позвоночных артерий нарушается кровоток.
На текущий момент нет однозначного определения данного синдрома. Под ним подразумеваются различные проявления:
- вегетативные — нарушения вегетативной нервной системы;
- церебральные — дисциркуляторная энцефалопатия (ДЭП);
- сосудистые — патологическая извитость, гипоплазия (сужение диаметра) и атеросклероз позвоночных артерий.
Эти проявления могут возникать по разным причинам:
- сдавление симпатического сплетения позвоночной артерии;
- деформация стенки или изменение просвета позвоночной артерии [1] .
В связи разнообразием причин развития синдрома МКБ-10 (Международная классификация болезней) кодирует его по-разному. Например, он может рассматриваться как начальные проявления недостаточности кровоснабжения в вертебробазилярной системе — структурах головного мозга, кровоснабжаемых позвоночной и базилярной артериями. В таком случае он кодируется как G 45.0 Синдром вертебробазилярной артериальной системы [4] [5] [6] .
Также синдром позвоночной артерии может кодироваться как:
- М 47.0 Синдром сдавления передней спинальной или позвоночной артерии;
- G 99.2* Миелопатия — данный диагноз обязательно сочетается с другим заболеванием;
- М 53.0 Шейно-черепной синдром;
- М 53.2 Спинальная нестабильность — в рамках нестабильности шейного отдела позвоночника[7][8] .
О распространённости синдрома позвоночной артерии можно судить по частоте нарушения кровотока в вертебробазилярной системе, которая достигает 25-30 % всех случаев нарушений мозгового кровообращения, а количество транзиторных ишемических атак доходит до 70 % [1] [2] [3] [4] .
За последние 30 лет синдром вертебробазилярной недостаточности стал чаще встречаться у людей трудоспособного возраста, хотя раньше данная патология в основном возникала у людей старшей возрастной группы. При этом прежней причиной недостаточности считались дегенеративно-дистрофические изменения в шейном отделе позвоночника, которые проявлялись нистагмом (неконтролируемым движением глаз), головокружением, параличом взора, снижением слуха, нарушением чувствительности и другими симптомами. Сейчас же на первый план выходит нестабильность в шейном отделе позвоночника — подвижность позвонков при сгибании и разгибании шеи и неспособность мышечно-связочного аппарата обеспечить синхронное движение шейных позвонков [3] [4] [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома позвоночной артерии
К проявлениям синдрома позвоночной артерии можно отнести следующие симптомы [1] [9] [10] :
- Зрительные (офтальмические) проявления: ощущение пелены перед глазами; скотомы — слепые участки в поле зрения; фотопсии — пятна, молнии или точки перед глазами; боли и ощущение инородного тела в глазу; преходящее выпадение полей зрения (чаще в виде концентрического сужения).
- Вестибулярные расстройства: шум в ухе, который может зависеть от положения головы; пароксизмальное несистемное головокружение — чувство неустойчивости, шаткость, ощущение укачивания, тошнота; системное головокружение — ощущение «вращения предметов», «перевёрнутой комнаты».
- Вегетативные (диэнцефальные) нарушения: чувство жара, озноба, похолодание рук и ног, гипергидроз, изменения цвета кожи, непреодолимая сонливость, резкая общая слабость, нарушения ритма сон-бодрствование, внезапное повышение артериального давления, нарушения сердечного ритма.
- Гортанно-глоточные нарушения: покалывание в горле, ощущение ползающих мурашек, першение, кашель, затруднения при глотании, извращение вкуса.
- Дроп-атаки: внезапные падения без потери сознания при резком запрокидывании или повороте головы с быстрым восстановлением.
При синкопальном вертебральном синдроме (синдроме Унтерхарншайдта) — крайнем проявлении синдрома позвоночной артерии — возникает потеря сознания и гипотония мышц после резкого движения головой или долгого нахождения в вынужденном положении. Причина тому — ишемия задних отделов ствола головного мозга и мозжечка [1] [10] .
Патогенез синдрома позвоночной артерии
Патогенез синдрома позвоночной артерии связан с механическим воздействием на ствол артерии и вегетативным нервным сплетением, идущим вместе с ним. Это приводит к рефлекторному сужению просвета артерии и спазму сосудов головного мозга. В результате снижается кровоток в заднем отделе мозга, стволовых структурах и мозжечке [1] [7] .
Воздействие на позвоночную артерию происходит при различных нарушениях:
- подвывихе суставных отростков позвонков;
- нестабильности или гипермобильности позвонков;
- травмировании остеофитами — патологическими наростами, расположенными на поверхности позвонка;
- унковертебральном артрозе — деформации шейных суставов;
- добавочном шейном ребре;
- спазме в мышцах шеи или нижней косой мышце головы;
- врождённых аномалиях артерий — сужении просвета одной из позвоночных артерий.
Эти причины по-разному влияют на каждый участок позвоночной артерии. До входа в канал поперечных отростков (особенно при высоком вхождении) артерия сдавливается лестничными мышцами. В канале поперечных отростков на артерию воздействуют остеофиты, артрозы суставов, смещение позвонков, унковертебральные артрозы, нестабильность шейных позвонков. При выходе из канала артерия подвержена воздействию нижней косой мышцы головы. При комбинации нескольких факторов вероятность травмирования позвоночной артерии возрастает [9] .
Некоторые авторы кроме механического воздействия на позвоночную артерию выделяют рефлекторные причины синдрома — так называемый «рефлекторный ангиоспастический синдром». Эти причины кроются в близком расположении иннервации позвоночной артерии и межпозвонковых суставов со звёздчатым (шейно-грудным) узлом [11] .
Классификация и стадии развития синдрома позвоночной артерии
Основная классификация, которая используется на практике, была предложена в 2010 году [1] . Она разделяет синдром по трём признакам: механизму воздействия на позвоночную артерию, характеру нарушения кровообращения и клиническим проявлениям.
По типу воздействия на позвоночную артерию выделяют:
- синдром, спровоцированный подвывихом суставных отростков позвонков;
- синдром, связанный с патологической подвижностью позвоночно-двигательного сегмента;
- синдром, возникший в результате сдавления артерии остеофитами;
- синдром, причиной которого стал спазм сосуда в связи с раздражением нервного сплетения;
- синдром, вызванный сдавлением артерии в области первого шейного позвонка (аномалии развития);
- синдром, возникший в связи с унковертебральным артрозом;
- синдром, связанный с артрозом дугоотростчатых суставов;
- синдром, вызванный грыжей дисков шейного отдела;
- синдром, возникший при рефлекторно мышечной компрессии (сжатии).
По характеру нарушения кровотока можно выделить следующие варианты синдрома [1] [9] [10] :
- компрессионный — механическое сдавление артерии;
- ирритативный — раздражение вегетативных нервных волокон;
- ангиоспастический — рефлекторный ответ на раздражение позвоночно-двигательного сегмента, при этом появление симптомов в меньшей степени зависит от поворотов головы;
- смешанный — сочетание нескольких вариантов, например, компрессионного и ирритативного.
По клиническим проявлениям выделяют две стадии синдрома [1] :
- первая — функциональная;
- вторая — органическая.
Для функциональной стадии характерны:
- постоянная или приступообразная головная боль пульсирующего, ноющего характера с вегетативными проявлениями, может усиливаться при движении головой, распространяется от затылочной области к лобной;
- кохлеовестибулярные проявления: ощущение неустойчивости, покачивания в сочетании с шумом в ушах и снижением слуха;
- зрительные нарушения: потемнения, ощущение песка в глазах, фотопсии.
Органическая стадия начинает развиваться, если воздействие на позвоночную артерию продолжается и дальше. При хроническом травмировании артерии нарушается крово- и лимфообращение в вертебробазилярной системе. Начинают страдать задние отделы ствола головного мозга и миелобульбарная область — переход спинного мозга в продолговатый. Это приводит к преходящим и стойким нарушениям кровообращения мозга, головокружениям, нарушениям координации движений и ходьбы, тошноте, рвоте, нарушениям артикуляции, дроп-атакам — внезапным падениям без потери сознания [1] [4] [7] [8] .
Осложнения синдрома позвоночной артерии
Длительное сдавление позвоночной артерии при отсутствии адекватной терапии может стать причиной недостаточного кровообращения в вертебробазилярном бассейне. При этом изменение текучести крови вносит дополнительный вклад в прогрессирование симптомов. К важным показателям, которые следует контролировать, можно отнести гемостаз (свёртываемость крови), липидный спектр, общий анализ крови — уровень фибриногена, вязкость крови, склеивание тромбоцитов и гематокрит (объём красных кровяных телец). Изменение этих показателей может ухудшить микроциркуляцию — движение крови в мелких кровеносных сосудах [2] [10] .
Присоединение симптомов, вызванных недостаточностью кровообращения в вертебробазилярной системе, сначала носит преходящий характер, но затем становится стойким. Это способствует присоединению атеросклероза и артериальной гипертензии. Если данное состояние не контролировать, может возникнуть реальная угроза ишемического инсульта с локализацией инфаркта в стволе головного мозга, мозжечке, бассейне задней мозговой артерии [2] .
Диагностика синдрома позвоночной артерии
В диагностике синдрома позвоночной артерии возможны некоторые затруднения из-за разнообразия клинических проявлений. Поэтому постановка диагноза не может основываться только на жалобах пациента. Кроме клинических проявлений необходимо инструментальное подтверждение признаков нарушения кровотока и воздействия на позвоночную артерию [1] [4] [7] [10] .
Так, для установления диагноза должны присутствовать минимум три признака [1] [7] :
- Хотя бы одно клиническое проявление: кохлео-вестибулярные, зрительные или вегетативные нарушения; наличие транзиторной ишемической атаки в истории болезни; синкопальный приступ Унтерхарншайдта (потеря сознания и гипотония мышц после резкого движения головой); приступы дроп-атак; базилярная мигрень.
- Рентгенологические проявления: признаки спондилоартроза (поражения дугоотросчатых суставов), спондилёза (изнашивания структур позвоночника), унковертебрального артроза, подвывиха суставных отростков позвонков; признаки нестабильности и гипермобильности позвонков, аномалий краниовертебрального перехода.
- Ультразвуковые проявления: сдавление позвоночной артерии; асимметрия линейной скорости кровотока, воздействие позвоночных структур на позвоночную артерию.
При неврологическом осмотре могут быть выявлены:
- нистагм — неконтролируемое движение глаз;
- статическая или динамическая атаксия — нарушение точности и координации движений;
- шаткость в позе Ромберга — стоя со сдвинутыми стопами и вытянутыми вперёд руками;
- отклонения при проведении пробы Унтербарга — марш на месте с закрытыми глазами в течение 1-3 минут (допускается отклонение вперёд не больше, чем на одни метр, или поворот более чем на 40-60 градусов);
- напряжение подзатылочных мышц при пальпации;
- ограниченная подвижность шейного отдела позвоночника.
Рентгенологическое исследование эффективно только с проведением функциональных проб (неврологических тестов), где кроме признаков артроза и аномалий развития также выявляется нестабильность позвонков при максимальном сгибании или разгибании шеи [1] [4] [7] [8] .
Ультразвуковая допплерография магистральных сосудов позволяет оценить скорость и направление кровотока в позвоночных артериях. Также можно получить ценные данные о состоянии сосудистой стенки, наличии атеросклероза и состоянии позвоночных вен, которые могут играть дополнительную роль в развитии симптоматики [1] [4] [7] [8] .
Подтвердить наличие атактических нарушений позволяет постурография — оценка способностей пациента контролировать положение собственного тела. Применение слуховых вызванных потенциалов покажет состояние ствола головного мозга [7] .
Лечение синдрома позвоночной артерии
При хронической боли в шее используются хирургические и фармакологические методы лечения, а также различные способы тракционной терапии — вытяжения позвоночника с помощью специальных приспособлений (блоков, поясов, колец) [12] .
Эффективность методов мануальной терапии — мягких техник, постизометрической релаксации, растяжения мышц — ещё изучается. С этой целью в 2015 году было проведено два исследования. Метаанализ китайских учёных показал, что мануальные техники менее действенны при устранении болевого синдрома, чем тракция шейного отдела позвоночника [13] . Однако исследование канадских учёных выявило, что мануальная терапия становятся эффективнее в сочетании с другим методом активного лечения острой и хронической боли в шее. Также мануальные техники лучше справляются с хронической болью, чем массаж, и эффективнее борются с острой и подострой болью в шее, чем медикаментозное лечение. При этом из-за побочных эффектов от приёма препаратов мануальная терапия является предпочтительной. По эффективности мануальные методики схожи с мобилизацией шейного отдела позвоночника, однако мобилизация как отдельное вмешательство не уменьшает боль [14] .
Что касается такого немедикаментозного метода лечения, как иглоукалываение, то метаанализ 2016 года показал его эффективность над фиктивной акупунктурой (иглоукалыванием неакупунктурных точек) и неактивным лечением [15] .
Несомненным действенным методом лечения синдрома являются физические упражнения. Их эффективность в устранении острого и хронического болевого синдрома подтверждает обзор 2005 года. При этом стоит акцентировать внимание на растяжке шейного отдела, плечевого пояса и грудной клетки. А сочетание упражнений с мобилизацией и мануальными техниками на шейном отделе способствует уменьшению боли в краткосрочной и долгосрочной перспективе [16] .
К операционным методам стабилизации позвоночника относят:
- пункционный межтеловой спондилодез — объединение и фиксирование нескольких позвонков во избежание их смещения;
- фенестрация — частичное удаление дужки межпозвоночного диска;
- аутодермопластика межпозвоночных дисков — замена диска собственными тканями.
При проведении операции вживляются пористые эксплантаты из сплава титана и никеля. За счёт пористости в них быстро прорастают костные ткани. Это позволяет сделать фиксацию прочной и значительно сократить срок нетрудоспособности пациента и нахождения шеи в неподвижном положении.
Помимо стабилизирующих операций шейного отдела позвоночника также проводятся и другие виды вмешательств:
- декомпрессивно-стабилизирующие — устранение сдавления с последующей фиксацией позвоночника;
- декомпрессивно-пластические (ламинопластика) — устранение сдавления путём увеличения позвоночного канала с сохранением целостности задних элементов позвонков;
- декомпрессирующие операции — удаление межпозвоночного диска или его дужки, сдавливающих артерию, и др. [9] .
Имеется значительный опыт восстановления позвоночных артерий. Применяются следующие методы:
- транспозиция — смещение позвоночной артерии в подключичную (общую сонную);
- ангиопластика — расширение сосуда с помощью расширяющегося баллона;
- стентирование — расширение сосуда с помощью установки стента.
При одновременном поражении первого и второго сегментов позвоночной артерии выполняется шунтирование — создание обходного пути на уровне третьего сегмента [17] .
Прогноз. Профилактика
Прогноз синдрома зависит от его причины. Как правило, при своевременной диагностике и лечении удаётся избежать развития осложнений. Долгосрочный прогноз и профилактику следует рассматривать в контексте вертебробазилярной недостаточности и хронической цервикалгии [17] .
Учитывая развитие когнитивных нарушений при недостаточности мозгового кровообращения, курс профилактики должен включать нейропротективную терапию, которая направлена на восстановление и защиту клеток нервной системы. Согласно исследованию, при хроническом нарушении мозгового кровообращения эффективно использование кавинтона. Если принимать его в течение трёх месяцев, то эффект сохраняется на протяжении последующих 180 дней [18] . Другое исследование показало, что в качестве профилактики может использоваться мексидол [19] .
Долгосрочным методом профилактики болевого синдрома в шейном отделе, связанного с нестабильностью шейных позвонков, может служить пролотерапия. Она предполагает введение инъекции в болезненные связки, места прикрепления сухожилий. Возникающий воспалительный ответ способствует естественному заживлению связок и суставов, увеличивает прочность соединительной ткани. Наиболее изучена пролотерапия Hackett-Hemwall с использованием декстрозы [20] .
Симптомы и лечение атеросклероза сонных артерий и других сосудов шеи
Прежде чем обсуждать вопрос атеросклероза сосудов шеи и сонных артерий, давайте разберемся с основами анатомии – где располагаются эти сосуды и для чего они нам нужны.
Главные сосуды шеи: расположение и функции
У человека есть два основных вида магистральных артерий шеи – сонные и вертебральные (позвоночные). Обе являются парными. Правая отходит от плечеголовного ствола, левая – от дуги аорты. Далее они на уровне верхнего края щитовидного хряща разделяются на наружную и внутреннюю сонную артерию (НСА и ВСА соответственно).
Общая сонная артерия кровоснабжает кожу головы, язык, мышцы глотки, внутренняя – орган зрения, большие полушария головного мозга и промежуточный мозг (таламус и гипоталамус).
Позвоночные артерии отходят от подключичных и через отверстия в позвонках шейного отдела направляются к головному мозгу, где они формируют так называемый вертебро-базиллярный бассейн, который кровоснабжает спинной и продолговатый мозг, а также мозжечок. ВСА и позвоночные артерии как главные источники питания головного мозга объединены под названием «брахиоцефальные» или «экстракраниальные».
Основную проблему представляет атеросклероз внутренних сонных артерий.
Атеросклероз сонных артерий
Патология представляет собой хроническое сосудистое заболевание, при котором в стенке сонных артерий откладывается холестерин. Со временем формируются бляшки, сужающие их просвет и нарушающие гемодинамику головном мозге. В международной классификации болезней эта патология находится под шифром I65.2. Риск ишемического инсульта (смерти участка мозга вследствие прекращения или затруднения поступления крови) при сужении просвета ВСА более, чем на 50 %, возрастает в 3 раза.
Атеросклероз ВСА является причиной примерно 20 % ишемических инсультов.
Атеросклероз сонных артерий входит в структуру так называемой цереброваскулярной болезни, которая наряду с инфарктом миокарда и инсультом занимает ведущие позиции среди причин смерти. Ее распространенность составляет примерно 6000 случаев на 100 000 населения. Особенно часто она встречается у пожилых людей.
Причины и механизм развития болезни
Атеросклероз сонных артерий развивается вследствие множества причин. Перечислим их в порядке значимости:
- Дислипидемия. Представляет собой нарушение обмена липидов, а именно появление высокого уровеня общего холестерина, липопротеидов низкой плотности («плохой холестерин»), а также низкое содержание липопротеидов высокой плотности («хороший холестерин»). Иногда встречается наследственная гиперхолестеринемия.
- Высокое артериальное давление. Постоянно повышенное АД увеличивает риск осложнений любых болезней сердца и сосудов .
- Сахарный диабет. Уже давно известно, что длительная высокая концентрация глюкозы в крови в несколько раз ускоряет развитие атеросклероза.
- Ожирение. У людей с избыточным весом уровень холестерина и триглицеридов в крови намного выше, чем у тех, которые имеют нормальную массу тела. Определить свой индекс массы тела можно здесь.
- Малоподвижный образ жизни – недостаточная физическая активность закономерно ведет к ожирению.
- Курение – компоненты табачного дыма, в том числе и никотин, способствуют образованию в организме свободных радикалов (активных форм кислорода), запускающих перекисное окисление липидов. Такой холестерин откладывается в стенках сосудов.
- Неправильное питание. Избыток в рационе мяса и недостаток овощей, фруктов и рыбы ведут к метаболическому синдрому, который повышает риски фатальных сердечных состояний.
- Стресс приводит к повышению артериального давления и выбросу гормонов, увеличивающих содержание глюкозы в крови.
- Генетическая предрасположенность.
- Мужской пол. У мужчин раньше и быстрее развивается атеросклероз, потому что женские половые гормоны (эстрогены) способны замедлять процесс формирования бляшек.
Сам механизм образования атеросклеротической бляшки довольно сложен и до конца не выяснен.
Стоит отметить, что у любого человека на крупных сосудах имеются отложения холестерина, даже у мертворожденных детей на вскрытии обнаруживают минимальные атеросклеротические изменения в стенках аорты.
На данный момент времени ученые выделяют три основные стадии атеросклероза:
- Образование липидных пятен и полосок. Первым звеном является повреждение эндотелия (внутренней оболочки) артерии, что создает благоприятные условия для проникновения частиц холестерина. Сильнее всего этому способствует высокое АД. Макрофаги поглощают молекулы липопротеида, превращаясь в пенистые клетки.
- Появление фиброзной бляшки. Далее из-за повреждения эндотелия и скопления пенистых клеток выделяются факторы роста, что приводит к усиленному делению гладкомышечных клеток и выработке соединительнотканных волокон (коллагена и эластина). Формируется стабильная бляшка с толстой и плотной фиброзной покрышкой и мягким липидным ядром, сужающая просвет сосуда.
- Формирование осложненной бляшки. Прогрессирование процесса ведет к увеличению липидного ядра, постепенному истончению фиброзной капсулы, разрыву и пристеночному тромбообразованию, почти или полностью закупоривающим просвет артерии.
В случае внутренней сонной артерии пристеночный тромб отрывается и закупоривает более мелкие сосуды (среднюю, переднюю мозговую артерии), вызывая ишемический инсульт.
Любимые места бляшек
Наиболее часто атеросклеротические бляшки располагаются в следующих местах:
- в области бифуркации сонной артерии, т. е. там, где общая сонная разделяется на наружную и внутреннюю;
- в устье ВСА – начальный сегмент ее ответвления от НСА;
- в устье позвоночных артерий;
- в сифоне ВСА (месте изгиба при ее входе в череп).
Это объясняется тем, что в этих местах из-за неровности хода сосуда создается турбулентный (вихревой) поток крови, что увеличивает вероятность повреждение эндотелия.
Симптомы и жалобы больного
Клинические симптомы атеросклероза сосудов шеи возникают, когда просвет артерии сужен более чем на 50 %, и головной мозг начинает испытывать кислородное голодание. Как показывает практика, есть пациенты и с большей степенью стеноза, которые не предъявляют никаких жалоб и чувствуют себя вполне здоровыми. Длительная недостаточность кровоснабжения головного мозга называется хронической ишемией или дисциркуляторной энцефалопатией. Ее симптомы:
- быстрое наступление усталости, снижение физической и интеллектуальной работоспособности;
- ухудшение памяти и умственная деградация;
- утрата критического мышления;
- частые перепады настроения;
- нарушение сна – сонливость днем, бессонница ночью;
- головокружение, головная боль, шум в ушах.
Коварство атеросклероза в том, что долгое время он может протекать абсолютно бессимптомно вплоть до развития острых состояний. К ним относятся:
- транзиторная ишемическая атака;
- ишемический инсульт (ОНМК).
Транзиторная ишемическая атака (ТИА) – это резкое ухудшение кровообращения определенного участка головного мозга. Она является предынсультным состоянием. Симптомы:
- головокружение;
- нарушение равновесия, шаткость походки;
- преходящая слепота на 1 глаз;
- нарушение речи;
- онемение, чувство слабости в одной половине лица, руке, ноге и т. д.
При ишемическом инсульте наблюдается практически та же картина, но более тяжелая, с риском летального исхода, также может наступить полный паралич одной половины тела или эпилептический припадок. Основное отличие ТИА от инсульта состоит в том, что ее симптомы полностью проходят через 24 часа, а в случае с ОНМК остаются надолго, а также требуют проведения специализированных мероприятий. Если ТИА вовремя не диагностировать и не оказать квалифицированное лечение, то она может перейти в инсульт.
Признаки атеросклероза на УЗИ, доплере и дуплексе
УЗИ – это быстрый и простой способ оценить, в каком состоянии находятся сосуды. Это один из первых инструментальных методов диагностики, который назначается пациенту при подозрении на такой диагноз, как атеросклероз сонных артерий.
Существует 2 метода ультразвукового исследования сосудов:
- допплерография;
- дуплексное сканирование.
При допплерографии можно увидеть только скорость кровотока и определить, нарушен ли он. Дуплексное сканирование позволяет оценить анатомию сосуда, его извитость, толщину стенки и бляшки. Для диагностики атеросклероза сонных артерий назначается именно этот вид исследования, так как он более информативен.
Методы лечения
Лечение атеросклероза сонных артерий представляет собой сложную задачу. Способ терапии напрямую зависит от степени стеноза сосудов и клинической картины, а именно наличия дисциркуляторной энцефалопатии и перенесенных транзиторных ишемических атак и инсультов. При небольшом сужении ВСА и незначительной симптоматике, отсутствии острых состояний можно обойтись только лекарственной терапией:
- Статины (Аторвастатин, Розувастатин) – основной вид препаратов, замедляющих прогрессирование атеросклероза. Они снижают концентрацию холестерина в крови. Целевой уровень липопротеидов низкой плотности составляет меньше 1,8 ммоль/л. предотвращает образование тромба на атеросклеротической бляшке. Если у пациента есть язвенная болезнь желудка или 12-перстной кишки, ему предпочтительно назначается Клопидогрель.
- Средства для снижения артериального давления. Пациенту необходимо поддерживать цифры АД на определенном уровне (
- Лекарства для сахарного диабета. Для стабилизации уровня глюкозы в крови назначают сахароснижающие средства (Метформин, Глибенкламид) или инъекции инсулина.
Какие же хирургические методы лечения применимы при атеросклерозе сосудов шеи? Есть 3 основные показания к их использованию:
- стеноз более 70 % при абсолютно бессимптомном течении;
- стеноз более 60 % при дисциркуляторной энцефалопатии;
- стеноз более 50 %, если имелись острые состояния (ТИА или ишемический инсульт).
Даже если человеку решено проводить оперативное лечение атеросклеротической бляшки в сонной артерии, он все равно должен принимать лекарственные препараты, перечисленные выше.
Существует следующие способы оперативного вмешательства при атеросклерозе ВСА, у каждого из которых есть свои тонкости и нюансы:
- каротидная эндартерэктомия – классическая и эверсионная;
- стентирование.
При классической эндартерэктомии операция выполняется под общей анестезией. После рассечения кожи и подкожной жировой клетчатки выделяется сонная артерия в области бифуркации. Затем во избежание массивного кровотечения ОСА пережимается. Проводится продольный разрез ВСА, шпателем аккуратно отделяется атеросклеротическая бляшка от интимы.
Отверстие закрывается заплатой из большой подкожной вены или синтетического материала. Ее установка предпочтительнее простого ушивания, так как имеет меньшую частоту рестенозов. Данный метод используется при протяженности бляшки более 2 см.
Эверсионная эндратерэктомия отличается тем, что предполагает не продольный разрез ВСА, а полное ее отделение от ОСА, постепенное выворачивание и очищение от холестериновой бляшки. Преимущество такого метода заключается в меньшей деформации и снижении риска рестеноза артерии. Однако он может применяться только при небольшой протяженности поражения (до 1,5-2 см).
Третий способ – эндоваскулярное стентирование. Эта операция выполняется под местной анестезией. Через прокол в бедренной артерии вводится катетер с баллончиком. Под контролем рентгеноскопии он добирается до места сужения в сонной артерии. Баллончик раздувается, затем с помощью другого катетера устанавливается металлический стент (проволочный цилиндр), удерживающий сосуд в расширенном состоянии. Данная операция малотравматична, более безопасна, не требует общей анестезии. Однако она менее эффективна по сравнению с эндартерэктомией, особенно при выраженной степени стеноза (более 85 %).
Советы специалиста: изменение образа жизни
Помимо медикаментозного и хирургического лечения, немаловажную роль играет коррекция образа жизни. Я всегда рекомендую своим пациентам отказаться от курения, регулярно заниматься физическими упражнениями, внести изменения в свой рацион питания (кушать больше овощей, фруктов и рыбы). Больным сахарным диабетом нужно периодически сдавать кровь на гликированный гемоглобин, соблюдать низкоуглеводную диету, посещать эндокринолога и принимать назначенные препараты для снижения сахара в крови.
Стенозирующий и нестенозирующий атеросклероз сонной артерии: разница в симптомах и лечении
На самом деле, это лишь разные стадии одного заболевания. Нестенозирующий атеросклероз – это состояние, при котором бляшка занимает менее 50 % просвета артерии. Как правило, он никак себя не проявляет. Заподозрить его можно по слабому систолическому шуму на сонных артериях. В некоторых случаях нужна лекарственная терапия (статины, антигипертензивные препараты и т. д.). Подробное описание клинической картины и лечения стенозирующего атеросклероза приведено выше.
Атеросклеротическое поражение других сосудов шеи: признаки, диагностика и лечение
Атеросклероз позвоночных артерий встречается реже и развивается в более позднем возрасте, чем сонных. Тем не менее, он является причиной 20 % ишемических инсультов затылочной области головного мозга.
Клинические симптомы следующие:
- проблемы со зрением – двоение в глазах, вспышки, молнии, затуманенность или выпадение полей зрения;
- ухудшение слуха, шум в ушах;
- нарушение равновесия, неустойчивость тела при ходьбе или стоянии;
- головокружение, иногда настолько сильное, что вызывает тошноту и рвоту.
Весьма характерным признаком поражения позвоночных артерий являются дроп-атаки. Это внезапные падения без потери сознания, возникающие при резких поворотах или запрокидывании головы. При выраженном стенозе могут развиться описанные выше острые состояния (ТИА и инсульт). Диагностика осуществляется теми же методами, что и при атеросклерозе сонных артерий – ультразвуковая допплерография и дуплексное сканирование. Иногда применяется КТ-ангиография.
Медикаментозная терапия остается без изменений, а показания к оперативному вмешательству несколько отличаются.
Если у пациента нет никаких симптомов нарушения мозгового кровообращения, то операция не проводится, даже несмотря на выраженную степень стеноза.
При наличии клинических признаков и стенозе более 50 % выполняется хирургическое вмешательство. Предпочтение отдается открытой эндартерэктомии, так как эндоваскулярное стентирование у таких больных показало очень низкую эффективность.
Случай из практики: атеросклероз вертебральных артерий
Мужчина 57 лет начал жаловаться на небольшое головокружение, ухудшение слуха. Близкие сказали ему, что его походка стала неровной. Неделю назад, когда он резко повернул голову, произошла потеря чувства равновесия и падение, после чего пациент пришел к врачу.
При расспросе выяснилось, что он страдает гипертонией и сахарным диабетом 2 типа. Прописанные лекарства принимает нерегулярно. При измерении артериального давления тонометр показал значение 165/95 мм рт. ст. Подозревая атеросклеротическое поражение позвоночных артерий, я назначил дуплексное сканирование, в ходе которого были обнаружены стеноз правой ПА до 65 %, сужение левой ПА до 40 %. Я направил больного на хирургическое лечение.
Проведена эндартерэктомия правой ПА. Также больному прописано лекарственную терапию – Розувастатин, Ацетилсалициловая кислота, Периндоприл, Метформин. Пациент отметил значительное улучшение – головокружения прекратились, вернулось чувство равновесия.
Для подготовки материала использовались следующие источники информации.
Синдром позвоночной артерии при остеохондрозе шеи
Патологии шейного сегмента позвоночного столба, особенно у достаточно молодого поколения, часто приводят к нарушениям кровообращения вертебробазилярной системы.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
По статистическим данным большую часть нарушений (более 70%) составляют дегенеративно-дистрофические изменения в организме или остеохондроз. На остальную долю приходятся врожденные аномалии строения позвонков или позвоночных артерий, послеродовые травмы, рубцы, опухоли, грыжи межпозвонковых дисков и разросшиеся остеофиты, нестабильность позвонков и пр.
Синдром позвоночной артерии – это симптомокомплекс церебральных, сосудистых, вегетативных отклонений, возникающий вследствие компрессии позвоночных артерий, деформации их стенок или сужения просвета кровеносного канала.
Анатомия
Позвоночная артерия – парное образование, отходящее от подключичных артерий и пролегающее в канале, образованном отверстиями поперечных отростков шейных позвонков. Пройдя через атлант и затылочное отверстие черепа, позвоночные артерии сливаются в единую базилярную, которая снабжает кровью задние отделы головного мозга. Любые нарушения кровообращения немедленно сказываются на питании мозговых и нервных клеток, вызывая сильнейшие головные боли и дисфункции органов зрения и слуха.
С одной стороны, шейный отдел позвоночника имеет довольно деликатную структуру, тонкий мышечный корсет и связочный аппарат, и не имеет такой надежной защиты, как остальные сегменты. С другой стороны – он постоянно испытывает колоссальные нагрузки (поддерживает достаточно тяжелый череп, поворачивает и наклоняет голову и пр.). Из-за естественного прогиба шея не отдыхает даже во время сна.
В нормальном здоровом состоянии при обычных физиологических условиях позвоночные артерии также сдавливаются, ограничивая кровоток, но он практически не нарушается в силу достаточных компенсирующих условий. Состояние сосудов может меняться при анатомическом сужении просвета каналов, атеросклерозном стенозе. Оказывать компрессионное влияние на артерии могут и мягкие ткани, например, лестничные или косые мышцы шеи, которое усиливается после резких поворотов или наклонов головы.
Дегенеративно-дистрофические изменения в организме приводят к нарушению метаболических процессов в хрящах межпозвоночных дисков. Со временем оболочка диска высыхает, растрескивается, сплющивается, зажимая позвоночные артерии. Постоянное механическое сдавливание кровеносных каналов влечет за собой хроническое раздражение периартериальных нервных скоплений и развитие ангиоспастического синдрома (постоянного спазма сосудов).
Признаки синдрома позвоночной артерии
Функциональные симптомы сдавливания позвоночных артерий:
- Головные боли в сочетании с вегетативными отклонениями. Могут быть пульсирующие, жгучие, ноющие, постоянные. Как правило, зарождаются в затылке, затем распространяются на виски, теменную и лобную часть. Усиливаются приступообразно, особенно при физических нагрузках (резких движениях головой, после длительного пребывания в вынужденной позе, быстрой ходьбы, бега, при сильной тряске в транспорте).
- Кохлеовестибулярные расстройства, проявляющиеся в виде пароксизмального системного или несистемного головокружения. Проявляется чувством неустойчивости почвы, вращения окружающих предметов или тела в пространстве, нестабильностью походки, неспособностью поддерживать равновесие. Иногда сопровождаются легким снижением слуха, неспособностью воспринимать некоторую частоту звуков.
- Зрительные расстройства, выражаются в мелькании бабочек или расходящихся кругов перед глазами, резью, ощущением песка, вспышек. Во время приступа сильной головной боли отмечается светобоязнь. Офтальмологический осмотр показывает легкое изменение тонуса сосудистого бассейна глазного дна.
Органические симптомы, сопровождающиеся стойким нарушением мозгового кровообращения, проявляются в виде внезапного головокружения, тошноты, рвоты, затрудненной или замедленной артикуляцией (способность произносить звуки). Могут возникнуть дроп-атаки (внезапные падения с сохранением сознания) длительностью до нескольких минут, потери сознания продолжительностью до 10 минут.
Ослабление приступа обычно происходит после принятия пациентом горизонтального положения. После атаки возникает чувство общей слабости, потливость, появляется шум в ушах, раздражает яркий свет, учащается пульс, может повыситься артериальное давление и др.
Со стороны неврологических нарушений наблюдаются невралгии затылочных нервов, воспаление шейно-плечевых сплетений, выпадение чувствительности или рефлекторных реакций нижней части головы, шеи, плечевого пояса, верхних конечностей. Может сформироваться кривошея – вынужденный наклон головы, как правило, в ту сторону, где произошло защемление артерии, и развился болевой синдром. Развитие заболевания на фоне имеющихся сердечнососудистых патологий опасно возникновением стенокардии, ишемической болезни и пр.
Диагностика и лечение
Диагностирование синдрома позвоночной артерии достаточно сложно ввиду многообразия клинических жалоб и симптомов. Рентгенографические снимки не всегда дают четкую картину (заметны изменения только со стороны костных структур позвоночника) поэтому дополнительно требуется проведение КТ или МРТ исследования для выявления места и степени сдавливания сосудов.
На магниторезонансной томографии можно более подробно визуализировать поврежденные остеохондрозом межпозвоночные диски, наличие протрузий или грыж, подвывихов суставных отростков, гипермобильность позвонков и прочих патологий.
Выявить компрессии позвоночных артерий, их врожденные аномалии строения, определить в них асимметричность линейной скорости кровотока, интенсивность кровообращения можно при помощи дуплексного сканирования или вертебральной допплерографии. Тесты проводятся как в спокойном состоянии (расслабленном), так и функциональными нагрузками (при сгибании и разгибании шеи, боковых наклонах, ротации).
Из аппаратной диагностики в обязательном порядке назначается электрокардиография и электромиография (определение прохождения нервных импульсов). При необходимости проводится консультация кардиолога и невролога.
Лечение пациентов с синдромом позвоночной артерии требует комплексного подхода. На первых порах оно состоит из полного покоя, устранения компрессионного воздействия на сосуды, снижения нейрогенного воспаления и традиционной медикаментозной терапии:
- Для снятия боли и воспаления – анальгетические и нестероидные противовоспалительные средства. При этом противовоспалительные препараты лучше принимать в виде внутривенных инъекций. Тогда они более щадяще влияют на желудочно-кишечный тракт, более эффективны и скорость наступления облегчения значительно выше.
- Миорелаксанты – вещества, снимающие мышечные спазмы (расслабляющие мускулатуру).
- Вазоактивные препараты назначаются для устранения воспаления сосудов и изменений в русле артерий, а также для расширения просвета каналов.
- Витаминные (особенно полезно высокое содержание витаминов группы В) и анаболические средства – для активизации трофических процессов, улучшения общего состояния организма.
- Антидепрессанты и транквилизаторы – для коррекции психовегетативных патологий, улучшения эмоционального и психологического настроения.
По мере ослабевания болевого синдрома к лечению подключаются физиотерапевтические процедуры (УВЧ, электрофорез, ультразвук и пр.), массажи, рефлексотерапия, ЛФК. При необходимости может назначаться ношение поддерживающего воротничка (например, Шанца), коррекция осанки методом тракции (вытяжки позвоночника). Неплохой эффект оказывает применение мануальных техник (иглоукалывание, плантарный и тайский массажи, акупунктура и др.), плавание, классическая и пассивная йога.
Синдром позвоночной артерии при шейном остеохондрозе


Оглавление
- 1 Синдром позвоночной артерии: что это и причины развития
- 2 Виды СПА
- 3 Особенности протекания
- 3.1 Клинические формы синдрома позвоночной артерии
- 4 Диагностика
- 5 Консервативное лечение синдрома позвоночной артерии
- 5.1 Медикаментозная терапия
- 5.2 Физиотерапия
- 5.3 Мануальная терапия
- 5.4 ЛФК
- 6 Хирургическое лечение синдрома позвоночной артерии
- 7 Лечение СПА в SL Клиника
Синдром позвоночной артерии – собирательный термин, под которым объединяется ряд разнообразных заболеваний сосудистого, вестибулярного, травматичного, вегетативного характера, сопровождающихся сужением одной или обеих позвоночных артерий. Это сопровождается мучительными мигренями, нарушениями слуха, зрения, сознания и может приводить к инсульту, инвалидности, необратимым нарушениям в головном мозге и инвалидизации.
Больные с таким диагнозом надолго выпадают из привычного ритма жизни, теряют трудоспособность и требуют получения квалифицированного лечения. Но чтобы оно было успешным, важно точно определить причину развития синдрома позвоночной артерии и воздействовать на нее. Сделать этого помогут специалисты SL Клиника. У нас вы получите консультацию и сможете пройти все необходимые диагностические процедуры. В результате мы точно определим, что спровоцировало возникновение проблемы, и разработаем оптимальную тактику лечения.
Синдром позвоночной артерии: что это и причины развития
Две крупные артерии, начинающиеся в верхней части груди, проходящие сквозь просвет шейного позвонка в костный канал, в череп и затем сливающиеся в одну, называют позвоночными артериями. Они обеспечивают 15–30 % потребностей головного мозга в крови и, прежде всего, отвечают за питание мозжечка, внутреннего уха, гипоталамуса, таламуса, среднего и продолговатого мозга, а также некоторых других структур. Ухудшение их кровоснабжения, а также раздражение деформированными стенками сосудов близкорасположенных нервных сплетений провоцирует развитие ряда симптомов, совокупность которых и называют синдромом позвоночной артерии (СПА).
Чаще всего поражается левая артерия. Основной причиной возникновения патологии считаются травмы и заболевания шейного отдела позвоночника:
- остеохондроз;
- спондилез;
- нестабильность позвонков;
- межпозвонковые грыжи и протрузии;
- мышечные спазмы;
- базилярная импрессия;
- сколиоз;
- опухоли разного происхождения, в том числе гемангиомы;
- подвывихи позвоночных отростков;
- врожденные аномалии строения (присутствие дополнительных шейных ребер, фиброзно-мышечная дисплазия, аномалии Киммерли, Пауэрса, структуры артерий, их извилистость, присутствие перегибов и пр.).
Не меньшая роль в развитии синдрома позвоночной артерии отводится тромбозу и атеросклерозу. Также к числу сосудистых болезней, способных провоцировать СПА относятся гипертония, системные васкулиты, диссекция артерий и некоторые другие.
Другими словами, практически каждый может стать жертвой заболевания. В группу повышенного риска попадают офисные работники, спортсмены и участники автомобильных аварий. Поэтому сегодня уже не редкость постановка такого диагноза не только людям, которым только около 30 лет, но и даже детям.
Виды СПА
Разделение основано на основании причин, спровоцировавших возникновение синдрома позвоночной артерии. Существует 4 основные формы СПА:
- компрессионная – является следствием механического сдавливания окружающими структурами стенок артерий;
- ирритативная – возникает из-за спазма стенок сосудов, являющегося следствием вертебрального раздражения нервных окончаний;
- ангиоспастическая – так же сопровождается спазмами сосудов, но вследствие возбуждения рецепторов, расположенных на уровне пораженного сегмента шейного отдела позвоночника;
- смешанная – отличается воздействием на позвоночные артерии комбинации разных факторов.
Но патология редко протекает строго по одному типу. Обычно наблюдаются смешанные расстройства. Чаще всего диагностируется компрессионно-ирритативная и рефлекторно-ангиоспастическая форма.
В первом случае нарушение кровотока обусловлено механическим сдавлением самой артерии и нервных сплетений. Во втором кровеносный сосуд спазмируется рефлекторно после раздражения спинномозговых нервов межпозвонковыми дисками или вследствие протекания других патологических процессов в позвоночнике.
Особенности протекания
В развитии патологии и нарушений кровообращения 2 стадии: функциональную и органическую. На первой или диастолической стадии отмечаются:
- кохлеовестибулярные расстройства (частые головокружения, неустойчивость, покачивание при стоянии или ходьбе);
- головные боли жгучего, пульсирующего, ноющего характера;
- нарушения зрения, проявляющиеся потемнением в глазах, появлением перед глазами искр, точек, пятен, ощущения жжения;
- иногда снижение слуха.
Приступы головной боли склонны со временем усиливаться. Они обычно развиваются при резких движениях шеей или длительном сохранении вынужденного положения головы.
В результате патологических изменений возникают спазмы артерий, которые становятся все сильнее и продолжительнее. Это приводит к формированию очагов ишемии, в областях которые длительно испытывают дефицит поступления артериальной крови. Подобное переводит заболевание во вторую стадию – органическую или ишемическую.
Вследствие стойкого нарушения кровоснабжения головного мозга возникают:
- выраженные головные боли, головокружения, способные провоцировать приступы рвоты;
- нарушения координации движений;
- ухудшение слуха и гул в ушах;
- расстройства зрения вплоть до выпадения целых полей;
- изменения артикуляции;
- выраженные боли в шее;
- внезапное падение без потери сознания (дроп-атаки);
- потеря сознания на 2–15 минут.
Эти симптомы проявляются или усиливаются чаще при резких наклонах или поворотах головы и ослабевают после принятия горизонтального положения. После приступа человек страдает от общей слабости, шума в ушах, мелькания пятен перед глазами (фотопсии).
Таким образом выглядит общий для всех страдающих от синдрома позвоночной артерии перечень симптомов. Но каждая форма нарушения протекает со своими особенностями. В частности, для компрессионно-ирритативной формы типично:
- приступообразными головными болями с потерей чувствительности определенных участков лица;
- болью в мышцах шеи и хрустом, появляющимся при поворотах или наклонах головы;
- нарушения зрения;
- ухудшения слуха;
- нарушения координации, устойчивости, согласованности движений;
- лабильность настроения;
- дроп-атаки.
При рефлекторно-ангиоспастической форме в клинике преобладают:
- головные боли, развивающиеся при перепадах давления, изменении погодных условий;
- эпизоды потери сознания при резких движениях;
- зрительные нарушения;
- нарушения слуха, головокружения;
- першение в горле, извращение вкуса, кашель;
- отклонения в психоэмоциональном состоянии: истерики, повышение уровня тревожности.
Клинические формы синдрома позвоночной артерии
В клинической картине могут преобладать конкретные признаки, тогда как остальные будут присутствовать но в менее выраженной форме. В зависимости от этого диагностируется:
- Синдром Баре-Льеу (шейная мигрень) – преобладают стреляющие, пульсирующие, ноющие головные боли. Изначально они возникают в районе перехода шеи в затылок и быстро распространяются на теменную, височную и лобную части головы. Чаще всего мигрень появляется утром в результате сна в неудобном положении и усиливается при резких движениях, ходьбе, беге, действии вибрации. Она может сочетаться с нарушениями зрения, равновесия.
- Базилярная мигрень – проявляется мигренеподобными болями, в сочетании с нарушениями зрения, речи, согласованности движений, головокружениями, шумом в ушах. На пике приступа боль концентрируется в области затылка и может приводить к тошноте с рвотой или потери сознания.
- Вестибуло-атактический синдром – на первое место выходят головокружения, нарушения устойчивости, равновесия, приступы тошноты, способные приводить к рвоте, потемнение в глазах. Они склонны усиливаться при длительном сохранении неудобного положения головы или при резком движении шеей.
- Кохлео-вестибулярный синдром – наблюдается снижение слуха, ухудшение понимания шепота, стойкий и продолжительный гул в ушах, который может приобретать разную тональность при изменении положения головы. Нередко это дополняется нарушением чувствительности разных участков лица и приступами головокружения.
- Офтальмологический синдром – в клинике преобладают расстройства зрения, что проявляется быстрой утомляемостью глаз, фотопсией, быстрой потерей четкости при чтении, работе с компьютером и других аналогичных нагрузках на глаза. Нередко наблюдается выпадения полей зрения, особенно при неудобном положении головы. Это может дополняться присутствием чувства наличия инородного тела в глазу, болью, слезотечением, что легко спутать с вирусным или аллергическим конъюнктивитом.
- Вегетативные нарушения – обычно дополняют тот или иной синдром, описанный выше. Больных беспокоит холод в ногах, приливы жара, повышенное потоотделение, что сопровождается общим ознобом, признаками крапивницы в области мелких повреждений кожи. Также могут присутствовать гортанно-глоточные расстройства.
- Ишемические атаки – на фоне преходящих нарушений кровообращения возникают кратковременные двигательные расстройства, нарушения работы органов чувств, вплоть до полной потери зрения, ухудшения речи, согласованности движений, возможности глотания, головокружения с тошнотой и рвотой.
- Синдром Унтерхарншайдта – проявляется потерей сознания при резком движении шеи или после длительного сохранения неудобного положения головы.
Очевидно, что синдром позвоночной артерии имеет весьма тяжелое течение и существенно снижает качество жизни. А большое сходство между проявлениями разных форм патологии усложняет диагностику первопричин. Но доктора SL Клиника готовы к трудностям. Они регулярно сталкиваются с подобными нарушениями, умеют грамотно анализировать имеющиеся симптомы и с помощью современных методов диагностики дифференцировать источник проблем.
Диагностика
Сегодня синдром позвоночной артерии диагностируется чаще, чем он действительно имеет место. Это обусловлено недостаточным пониманием врачей специфики его протекания. Поэтому воспалительный процесс во внутреннем ухе может приниматься за СПА.
С целью правильной диагностики доктора SL Клиника назначают пациентам комплекс исследований и при этом осуществляют продолжительное наблюдение за особенностями течения СПА. Характер имеющихся жалоб, тщательный опрос и осмотр больного позволяют нашим специалистам четко выделить совокупность признаков и определить, насколько они соответствуют приведенным выше 9-ти клиническим формам СПА.
В ходе осмотра врач обязательно выяснит степень болезненности кожи головы, так как часто малейшее прикосновение к ней провоцирует выраженное усиление боли. Также определяется напряженность мышц, наличие или отсутствие дискомфорта при надавливании на определенные точки на задней поверхности шеи.
Для обнаружения сосудистых заболеваний, патологий позвоночника и других нарушений обязательно проводятся:
- рентгенография позвоночника;
- МРТ шейного отдела позвоночника;
- УЗДС сосудов шеи;
- стабилометрию;
- отоневрологическое исследование;
- ОАК;
- биохимический анализ крови.
В ходе динамического наблюдения обнаруживаются новые данные, помогающие корректировать первоначально назначенное лечение и повышать его эффективность. Такой подход к терапии СПА обеспечивает максимальную ее результативность, снижение риска развития осложнений и уменьшение частоты приступов.
Консервативное лечение синдрома позвоночной артерии
Поскольку СПА бывает обусловлена действием разных факторов, лечение может включать широкий спектр различных методик и процедур. Они, главным образом, направлены на улучшение кровотока в позвоночных артериях и устранение компрессионного влияния на сосуды.
При этом в домашних условиях может осуществляться терапия только на диастолической стадии развития заболевания, когда состояние пациента не вызывает серьезных опасений. Но рекомендовано еженедельное посещение невролога для оценки динамики изменений и при необходимости корректирования назначенного лечения.
При органической стадии и возникновении ишемических атак лечение осуществляется в условиях стационара. Это позволит распознать признаки начинающегося инсульта и оказать квалифицированную медицинскую помощь во избежание развития тяжелых осложнений.
В рамках лечения синдрома позвоночной артерии пациентам назначаются:
- медикаментозная терапия;
- физиотерапия;
- мануальная терапия;
- ЛФК.
Для каждого больного тактика терапии разрабатывается индивидуально, отталкиваюсь от того, какие заболевания обнаружены и что выступает причиной возникновения СПА.
Медикаментозная терапия
Медикаментозному лечению принадлежит основная роль в лечение СПА. В зависимости от формы его протекания и причины развития больным назначается комплекс лекарственных средств, в том числе способствующих устранению неприятных симптомов. Поэтому пациенты получают:
- Противовоспалительную терапию. Поскольку при СПА возникает отечность, как следствие механического сдавливания артериальных сосудов и снижения интенсивности оттока крови по венам, так как они первыми страдают от компрессии окружающими структурами. Поэтому, чтобы вся последующая терапия была эффективной, в первую очередь нужно провести противоотечную и противовоспалительную терапию препаратами группы НПВС и средствами, улучшающими венозный кровоток.
- Комбинация лекарственных средств для нормализации кровотока в артериальных сосудах. Вазоактивные средства, α-адреноблокаторы, антагонисты кальция и производные пурина широко используются при СПА, так как практически всегда он сопровождается ухудшением гемодинамики. В противном случае существует высокий риск развития вертебро-базилярной недостаточности и впоследствии инсульта.
- Нейропротективное лечение. Оно представляет назначение холинергических препаратов и нейропротекторов в форме для внутривенного и перорального употребления. Благодаря им удается обеспечить питание нейронов, защитить их от действия отрицательных факторов, улучшить мозговую гемодинамику и активизировать процессы регенерации пострадавших нервных тканей. Это обеспечивает эффективную профилактику возникновения вертебро-базилярной недостаточности и последующих осложнений. Она особенно важна для больных, страдающих ишемическими атаками, дроп-атаками и от других серьезных проявлений СПА.
- Метаболическая терапия. С целью повышения качества мозгового кровообращения назначаются средства кардиологической группы. Они способствуют активному питанию очагов ишемии и производят стимулирующий эффект на ЦНС, что повышает эффективность всего лечения в целом. Благодаря приему таких препаратов пациенты менее подвержены стрессам, замечают повышение физической активности и уменьшение признаков нарушения координации движений. Устраняются приливы жара, озноб, повышенное потоотделение, холод в ногах.
Эффективности проводимой медикаментозной терапии контролируют посредством регулярного выполнения ультразвуковой допплерографии, анализов крови. С целью устранению симптомов заболевания больным назначается прием миорелаксантов, гистаминоподобных средств, антимигренозных препаратов, спазмолитиков и витаминов.
При выраженной боли в шее, обусловленное компрессией нервных окончаний, может проводиться лидокаиновая или новокаиновая блокада. Процедура выполняется исключительно в условиях медицинского учреждения в абсолютно стерильном помещении. Она подразумевает введение раствора анестетика в точно определенные точки, расположенные вблизи позвоночника. Благодаря блокаде удается полностью устранить болевой синдром за считаные минуты, но они не оказывают никакого лечебного действия.
Физиотерапия
Для нормализации состояния стенок кровеносных сосудов, центральной нервной системы, повышения интенсивности кровотока и улучшения обменных процессов больным рекомендовано пройти курс:
- магнитотерапии;
- электрофореза;
- УВЧ-терапии;
- диадинамотерапии;
- ультрафонофореза.
Какие именно процедуры дадут наилучший результат и сколько их потребуется сделать определяется индивидуально.
Мануальная терапия
Сеансы мануальной терапии способны помочь снять спазмы мышц, способствуют восстановлению нормального положения шейных позвонков и устранению компрессии кровеносных сосудов. В ходе них применяются мягкие техники, в особенности постизометрическая релаксация. Также благотворно сказывается легкий расслабляющий массаж. Но выполнение подобных процедур должно осуществляться только специалистом, так как любое неосторожное движение или надавливание не в том месте может спровоцировать резкое ухудшение состояния.
ЛФК
Специально подобранный комплекс упражнений лечебной гимнастики поможет расслабить мышцы шеи и повысит эффективность медикаментозной терапии. Любое упражнение должно выполняться плавно, без рывков и широкого размаха.
Перечень показанных упражнений пациент получает от невролога, а в сложных случаях от специалиста по ЛФК, под руководством которого потребуется пройти несколько занятий. Не стоит самостоятельно начинать заниматься лечебной гимнастикой, поскольку при ряде состояний, провоцирующих СПА, она противопоказана.
В отдельных случаях больным рекомендуется ношение воротника Шанса. Это ортопедическое приспособление поможет снизить нагрузку на шейный отдел позвоночника.
Хирургическое лечение синдрома позвоночной артерии
К сожалению, не всегда методы консервативной терапии дают положительные результаты. Если состояние больного продолжает ухудшаться или возникает угроза развития серьезных осложнений, ему может быть рекомендовано хирургическое лечение.
Целями операции являются восстановление кровообращения в пораженных сосудах. Это может быть достигнуто посредством:
- Декомпрессии позвоночной артерии – осуществляется с помощью самых разнообразных методов, которые подбираются на основании результатов МРТ:
- удаление протрузий межпозвонковых дисков методом холодноплазменной, лазерной или радиоволновой нуклеопластики;
- удаление грыж межпозвоночных дисков с помощью микродискэктомии, эндоскопических операций и пр.;
- удаление остеофитов, унковертебральных разрастаний;
- хирургическое лечение сколиоза посредством установки специальных металлоконструкций.
- Ангиопластики – операция предполагает введение в просвет сосуда особого стента, который обеспечит нормальное кровообращение и не позволит его стенкам сужаться.
- Эндартерэктомии – хирургическое вмешательство, направленное на удаление атеросклеротических бляшек, благодаря чему будет возобновлен нормальный кровоток.
- Периартериальной симпатэктомии – операция, подразумевающая удаление части оболочки сосуда вместе с иннервирующими ее нервами или разъединение веток симпатических нервов.
Выбор конкретной методики осуществляется хирургом на основании характера имеющихся нарушений. Иногда требуется их сочетание для обеспечения высокой результативности оперативного вмешательства.
Лечение СПА в SL Клиника
В SL Клиника вы получите квалифицированную консультацию. Мы в кратчайшие сроки сможем разобраться в причинах нарушения вашего состояния и возникновения мучительных мигреней, определим форму протекания СПА, подберем оптимальную схему лечения и при необходимости проведем подходящее лучшим образом хирургическое вмешательство.
При обращении к нам на ранних стадиях развития заболевания возможен его перевод в состояние стойкой ремиссии. В течение нее вам больше не будут досаждать мучительные проявления СПА, и вы сможете вести абсолютно нормальный образ жизни.
Но и в тяжелых случаях доктора SL Клиника не оставят вас один на один с болезнью. Мы сделаем все возможное, чтобы добиться существенного улучшения состояния и качества жизни в целом. Все операции при таком диагнозе выполняются в условиях нейрохирургических отделений.
Стоимость лечения синдрома позвоночной артерии без операции от 120 000 руб и зависит от:
— процедур, которые будут входить в лечение;
— Клиники и класса палаты (где будет выполняться операция).
Цена включает в себя:
— Прибывание в клинике ;
— Лекарственные препараты.
— Блокады;
— Тракционное лечение;
— Физиолечение.
Все услуги клиники и стоимость приведены в прайсе.
SL Клиника специализируется на выполнении нейрохирургических вмешательств разного рода и готова предложить вам медицину европейского уровня в Москве. Мы обладает лучшим из современного оборудования, а наши нейрохирурги имеют богатый опыт и владеют прогрессивными методиками лечения заболеваний позвоночника. Поэтому наши показатели успешности операций стабильно находятся на предельно высоких позициях.
Не медлите, не ждите, пока СПА полностью отравит вашу жизнь и приведет к развитию необратимых последствий, обращайтесь в SL Клиника уже сейчас. Мы поможем вам добиться максимально долгой ремиссии и избавиться от навязчивого страха резкого начала нового приступа.
Клинические случаи наших пациентов
Симптомы и лечение синдрома позвоночной артерии при шейном остеохондрозе
Содержание
- 1 Описание патологии
- 2 Причины возникновения
- 2.1 Врожденные
- 2.2 Приобретенные
- 3 Симптоматика заболевания
- 4 Диагностика
- 4.1 Ультразвуковая допплерография
- 4.2 МРТ
- 4.3 Рентген
- 4.4 Анализ крови
- 5 Методы лечения
- 5.1 Медикаментозная терапия
- 6 Физиотерапия
- 7 Процедуры
- 7.1 Массаж
- 7.2 Упражнения
- 7.3 Народные методы
- 7.4 Хирургическое вмешательство
- 8 Особенности лечения при беременности
- 9 Возможные осложнения
- 10 Профилактика синдрома при шейном остеохондрозе
- 10.1 Похожие статьи
При тяжелом течении шейного остеохондроза может возникнуть синдром позвоночной артерии (СПА). Клинически он проявляется мучительными головными болями, головокружениями, приступами рвоты, снижением остроты слуха, кратковременными вспышками, искрами в глазах. Пациентам показано консервативное лечение с использованием венотоников, ноотропов, средств для улучшения кровообращения. При его неэффективности проводится хирургическое вмешательство.
Описание патологии
Синдромом позвоночной артерии называется комплекс симптомов, возникающий в ответ на уменьшение просвета одной из двух позвоночных артерий и одновременного поражения ее нервного сплетения. Этот кровеносный сосуд снабжает кислородом и питательными веществами все отделы головного мозга. Из-за их образующегося дефицита включаются компенсаторные механизмы, провоцирующие головные боли, подъем артериального давления, зрительные и слуховые расстройства.
Причины возникновения
Синдром позвоночной артерии появляется на 2—3 стадии шейного остеохондроза. На этом этапе происходит деформация тел позвонков с формированием костных наростов (остеофитов). Разрушенные межпозвонковые диски постепенно смещаются за пределы позвоночного канала, что характерно для протрузий и межпозвоночных грыж. Остеофиты и грыжевые выпячивания давят на позвоночную артерию, ухудшая кровоснабжение головного мозга.
Просвет сосуда может уменьшаться из-за постоянной спазмированности мышц — ответной реакции на нестабильность шейных позвоночных сегментов, ущемление спинномозговых корешков. Сдавление артерии происходит и при образовании воспалительного отека после травмирования мягких тканей острыми костными наростами.
Врожденные
Помимо остеохондроза, причиной синдрома становятся врожденные аномалии шейного отдела позвоночника. Сужение просвета позвоночной артерии может быть спровоцировано неправильным строением артериального русла, наличием дополнительных ребер, фиброзно-мышечной дисплазией, извитостью и перегибами артерий.
Приобретенные
Из сосудистых заболеваний синдром возникает на фоне атеросклероза, артериальной гипертензии или тромбоза, системных васкулитов, эмболии, артериита. Причинами уменьшения диаметра сосуда становятся спондилез, сколиоз, предшествующие травмы шейного или грудного отдела позвоночника, формирование злокачественных или доброкачественных опухолей, послеоперационные рубцы.
Симптоматика заболевания
Клинические проявления сдавления позвоночной артерии могут довольно существенно отличаться у разных пациентов. Вертебрологи и неврологи выделяют несколько основных синдромов, составляющих СПА.
| Основные признаки синдрома позвоночной артерии | Характерные особенности |
| Базилярная мигрень | Головные боли в области затылка, нарушение координации движений, приступы рвоты, не связанные с приемом пищи, шум в ушах, нарушение произношения, появления мерцающих пятен или радужных полосок |
| Синдром Барре-Льеу | Боли в области шеи, распространяющиеся на затылок, зрительные и слуховые расстройства, головокружения, цефалгия (головная боль), усиливающаяся после сна, при поворотах или наклонах головы |
| Вестибуло-атактический синдром | Выраженные головокружения при поворотах головы, приступы рвоты, потемнение в глазах, пошатывание, неустойчивость во время движения, нарушение равновесия |
| Офтальмический синдром | Выпадения зрительных полей временного характера, появление в глазах кратковременных вспышек, искр, покраснение глазных яблок, их болезненность, ощущение «песка в глазах» |
| Вестибуло-кохлеарный синдром | Головокружения, ощущение неустойчивости, постоянный или преходящий шум в ушах, легкая тугоухость, паракузия, при которой звук лучше воспринимается в шумной обстановке, а не в тишине |
| Синдром вегетативных расстройств | Приливы жара или озноб, повышенная потливость, похолодание стоп и кистей, одышка, перепады артериального давления, учащенное сердцебиение, расстройство сна |
| Транзиторные ишемические атаки | Шаткость ходьбы, неустойчивость, головокружение, нечеткость речи, нарушения координации движений и способности поддерживать позу |
| Синдром Унтерхарншайдта | Кратковременные обморочные состояния при резком повороте головы или ее долгом нахождении в одном положении, последующая слабость в руках и ногах |
| Дроп-атаки | Резкая слабость, обездвиженность рук и ног, заканчивающаяся внезапным падением |
Диагностика
Первичный диагноз может быть выставлен неврологом на основании жалоб пациента, характерным признакам вегетативных расстройств, данных анамнеза. Проводятся функциональные тесты для выявления дискоординации, неустойчивости в положении стоя со сдвинутыми вместе стопами, с закрытыми глазами и вытянутыми прямо перед собой руками (поза Ромберга). К обследованию пациента подключаются отоларинголог, офтальмолог, вестибулолог.
Ультразвуковая допплерография
УЗДГ сосудов шеи и головы используется в основном для определения скоростных характеристик кровотока. Исследование помогает оценить проходимость позвоночных артерий, направление, характер движения крови. Ультразвуковая допплерография доступна, не несет какой-либо лучевой нагрузки. При ее проведении контраст не применяется, поэтому побочные проявления процедуры полностью исключены.
МРТ
Магнитно-резонансная томография наиболее информативна для оценки состояния мягкотканных структур. Она применяется для обнаружения травм, злокачественных и доброкачественных опухолей. По результатам МРТ можно выявить воспалительные или деструктивно-дегенеративные процессы, протекающие в шейном отделе позвоночника. Исследование проводится для диагностирования сужения позвоночного канала, деформации позвонков и изменений околопозвоночных тканей, определения участков спинного мозга с ухудшенным кровоснабжением.
Рентген
Исследование проводится с использованием функциональных проб в двух проекциях для обнаружения вертебральных патологий — спондилеза, гипермобильности, подвывихов шейных суставных отростков, аномалий строения. Рентгенография наиболее информативна при остеохондрозе. На полученных изображениях отчетливо визуализируется уменьшение промежутков между позвонками, изменение их формы с образованием остеофитов.
Анализ крови
Результаты клинического анализа крови помогают оценить общее состояние здоровья пациента. На протекающий в организме воспалительный процесс указывает повышенная скорость оседания эритроцитов. Биохимические исследования обычно показаны при подозрении на системные патологии, например, ревматоидный артрит. Устанавливаются уровни сиаловых кислот, антинуклеарных антител, ревматоидного фактора.
Методы лечения
При остром нарушении мозгового кровообращения при синдроме позвоночной артерии требуется неотложная госпитализация больного. В остальных случаях лечение проходит в стационаре или амбулаторно по составленной неврологом терапевтической схеме. Пациентам назначается ношение воротников Шанца различной степени жесткости в течение дня. Эти ортопедические приспособления удерживают поврежденные диски и позвонки в физиологичном положении, предупреждают ущемление ими позвоночной артерии. Во время дневного и ночного отдыха воротник обязательно снимается.
Медикаментозная терапия
Пациентам с СПА назначаются препараты различных клинико-фармакологических групп, в том числе для лечения шейного остеохондроза. Для устранения отеков, усугубляющих компрессию позвоночной артерии, применяются средства с троксерутином и диосмином. Восстановить оптимальный кровоток помогает прием Трентала, Винпоцетина, Нимодипина, Циннаризина. В терапевтические схемы также включаются:
- нейропротекторы — Милдронат, Триметазидин, Пирацетам;
- препараты с витаминами группы B — Комбилипен, Мильгамма, Нейромультивит;
- спазмолитики — Баралгин, Спазган, Максиган;
- миорелаксанты — Сирдалуд, Баклосан, Мидокалм.
Для предупреждения рецидивов остеохондроза, частичного восстановления поврежденных тканей рекомендован длительный прием хондропротекторов — это Терафлекс, Структум, Артра, Дона.
Физиотерапия
С первых дней лечения пациентам назначаются физиотерапевтические процедуры. Они не только стимулируют улучшение мозгового кровообращения, но и усиливают эффект от курсового приема препаратов. Физиотерапевтические мероприятия безболезненны, хорошо сочетаются между собой, оказывают длительное положительное воздействие на организм человека, не провоцируют побочных реакций при правильном проведении.
Процедуры
Наиболее востребованы при СПА, возникшем на фоне шейного остеохондроза, диадинамотерапия, УВЧ-терапия, лазеротерапия, магнитотерапия, ударно-волновая терапия. Пациентам назначаются до 10 процедур для улучшения кровоснабжения поврежденных тканей и всех отделов головного мозга кислородом и питательными веществами. Используемые при проведении процедур физические факторы (ультразвуковые колебания, импульсы электрического тока) способствуют ускорения лимфооттока и восстановительных процессов.
Если СПА сопровождается болями в шее и затылке, то используется электрофорез или ультрафонофорез с анальгетиками, анестетиками.
Массаж
В терапии СПА применяется классический, точечный, вакуумный массаж. Но особенно полезен миофасциальная массажная методика, которая направления на устранение патологического напряжения мышц шеи и плечевого пояса. Массажист воздействует на мышечные волокна, края сухожилий, места прикрепления мышц, фасций. Прежде чем приступать к процедуре, он пальпаторно определяет триггерные участки — зоны напряжения, области выраженной болезненности, сформировавшиеся в мышечных тканях мелкие округлые уплотнения.
Упражнения
Для снятия тонического напряжения мышц шеи применяется постизометрическая релаксация — сочетание мягкой мануальной терапии с ЛФК. Пациенты занимаются под руководством врача, который задает направление движений, дозирует физические нагрузки. Во время занятий выполняются упражнения на растяжку. Они способствуют увеличению промежутков между позвонками, устранению сдавления позвоночной артерии. Врач ЛФК может назначить и такие упражнения:
- сесть, положить сцепленные в замок пальцы на затылок. Пытаться запрокинуть голову, оказывая сопротивление руками в течение 20 секунд. Повторить упражнение с наклоном головы вниз, поместив руки под подбородком;
- сесть, приложить ладонь к щеке. Поворачивать голову в эту сторону, оказывая сопротивление рукой. Выполнить упражнения в другую сторону.
Эти упражнения позволяют укрепить мышцы шеи без нагрузок на поврежденные диски и позвонки. Терапевтический эффект гимнастики проявляется только при регулярных тренировках.
Народные методы
Для СПА характерны симптомы, которые не получится устранить с помощью народных средств. Растирки и настои неэффективны при дроп-атаках, зрительных и слуховых расстройствах. Их мягкое седативное действие небезопасно при головокружениях, нарушении координации движений. После проведения основной терапии с разрешения врача можно использовать водочные растирания.
Хирургическое вмешательство
Если не удалось устранить причину СПА консервативными методами, проводится хирургическая операция. Показанием к ней также становится угроза ишемического поражения головного мозга. В ходе хирургического вмешательства устраняется компрессия позвоночной артерии, иссекаются костные наросты, реконструируется кровеносный сосуд. При необходимости удаляются участки адвентициальной оболочки артерии, содержащей нервные волокна, или рассекаются ветви симпатических нервов (периартериальная симпатэктомия).
Особенности лечения при беременности
Во время вынашивания ребенка многие фармакологические препараты и физиопроцедуры противопоказаны. Неврологи назначают женщинам в сниженных дозировках только безопасные средства, преимущественно для наружного применения — мази, гели, бальзамы. Основным методом терапии СПА на фоне шейного остеохондроза при беременности становится лечебная физкультура и гимнастика.
Возможные осложнения
Стойкое сужение позвоночной артерии, острый дефицит кислорода и питательных веществ в головном мозге может стать причиной ишемического инсульта. Патология опасна для жизни человека, часто приводит к инвалидизации. К тяжелым осложнениям СПА также относятся глухота, снижение остроты зрения или его полная потеря, хроническая сердечная недостаточность, частичный паралич.
Профилактика синдрома при шейном остеохондрозе
Лучшая профилактика СПА — достижение устойчивой ремиссии шейного остеохондроза. Чтобы избежать его рецидивов, нужно не допускать переохлаждений, повышенных физических нагрузок, переутомления. Неврологи рекомендуют отказаться от вредных привычек, 1-3 раза в день заниматься лечебной физкультурой, принимать назначенные препараты, в том числе витамины для укрепления иммунитета.
Похожие статьи
Головокружение при шейном остеохондрозе

Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 24 августа, 2021
Головокружения при шейном хондрозе – распространенное явление у представителей обоих полов, начиная с возраста 30 лет и старше. Специфика образа жизни и некоторые злоупотребления приводят к развитию остеохондроза шейного отдела позвоночника во взрослом возрасте едва ли не у каждого второго жителя нашей страны. Есть такие пациенты, у кого проблемы возникают уже в подростковом периоде.
Недооценивать опасность этой патологии нельзя: она ухудшает самочувствие человека, способствует развитию опасных состояний. Симптомами которых становятся разнообразные неприятные ощущения.
Содержание статьи:
- 1 Причины развития головокружения при шейном остеохондрозе
- 2 Дополнительные симптомы
- 3 Диагностика
- 4 Лечение
- 5 Профилактика
- 5.1 Профилактика образом жизни
- 5.2 Защита питанием
- 6 Список использованной литературы
Причины развития головокружения при шейном остеохондрозе
В статье мы рассмотрим, может ли долго кружится голова и тошнить при шейном остеохондрозе, почему так происходит, из-за чего состояние ухудшается и что делать, как избавиться от неприятных ощущений навсегда.
Вследствие не совсем здорового образа жизни и регулярных перегрузках области шеи, постепенно меняется состояние позвоночника этой зоны.
Развиваются дегенеративные изменения в межпозвонковых дисках, постепенно сужаются отверстия, через которые проходят спинномозговые нервы и сосуды, питающие мозг.
Состояние крайне неприятно и опасно. Больной чувствует боль при резких движениях, в определенных положениях головы и шеи. Мозг получает меньше кислорода, чем ему требуется, что и провоцирует развитие регулярных приступов головокружения.
Главные причины того, что у человека с остеохондрозом может кружиться голова:
- Сдавливание позвоночной артерии костными разрастаниями [1]. Остеофиты пережимают сосуд, питающий мозжечок и базальные отделы мозга. Ее проходимость уменьшается, снижает количество проходящей через нее крови и кислорода. В медицине подобное явление называется синдромом позвоночной артерии.
- Раздражение нерва Франка. Нервные волокна симпатической системы окутывают позвоночную артерию, чувствуют любые воздействия на нее. В ответ на раздражение, нерв вызывает спазм сосуда, ухудшая его проходимость. Причинять неприятные ощущения могут грыжи, образовавшиеся остеофиты или нестабильность шейных позвонков.
- Подвывих верхнего суставного отростка нижележащего позвонка или образование грыжи диска в районе шеи.
При головокружении и тошноте из-за остеохондроза шейного отдела позвоночника, а также проявлении других симптомов, например, слабости у женщин, необходимо лечение с помощью медикаментов, но что принимать, какие таблетки помогут, решит только врач, после тщательного изучения состояния пациента. Ведь причины головокружения весьма разнообразны.
В зависимости от конкретной причины развития патологического состояния и негативной симптоматики, применяются различные средства и методики.
Нужно понимать, что кружащаяся голова, если приступы усиливаются и становятся частыми – действительно опасное состояние. Человек не только подвергает риску свою жизнь риску, садясь за руль или переходя дорогу, но и провоцирует риск развития энцефалопатии из-за регулярной нехватки нейронам крови и питания.
Дополнительные симптомы
Прежде чем определиться, что поможет при появлении головокружений при шейном остеохондрозе, какие упражнения остановят неприятные приступы, нужно не читать отзывы посторонних людей, а оценивать сопутствующие симптомы, возникающие в ходе развития заболевания.
Опытный доктор, по таким признакам предполагает степень развития хондроза. Также способен оценить опасность состояния, составить диагностический алгоритм. А потом – подобрать действенное и безопасное лечение.
Симптомы, которые сопровождают снижение проходимости шейной артерии и сигнализируют о необходимости срочно обратиться к врачу [2]:
- Периодически возникающий шум в ушах, возможно, пульсирующего характера.
- Головные боли в затылке, затем постепенно распространяются на всю голову. Как правило, приступ возникает после пребывания в неудобном положении, физических нагрузок или на фоне сильной усталости.
- Похрустывание, болевые ощущения при движениях шеей.
- Потемнение в глазах, короткие обмороки при запрокидывании головы назад. В запущенных случаях, даже резкий поворот провоцирует такую реакцию.
- Тошнота, доходящая до рвоты, сопровождающая приступы головокружения.
Может ли голова кружиться не от шейного хондроза, почему он развился и что делать, подскажет только врач-невролог после обследования. Чем раньше проведена диагностика и начато лечение, тем результативнее окажутся принятые меры.
При раннем обращении за помощью, существует вероятность избегнуть терапии медпрепаратами и избавиться от возникшей проблемы. Затягивая поход к врачу, есть риск спровоцировать развитие более опасного состояния.
Диагностика
Как лечить остеохондроз шейного отдела позвоночника при головокружении, что делать, если развилось нарушение координации движений, и что назначают в таких случаях, можно разобраться, пройдя полноценную диагностику, так как каждый случай уникален.
Прежде чем определяться со схемой терапии, для врача крайне важно узнать, что повлияло на развитие заболевания. Нужно уточнить, как быстро оно усугубляется и в чем особенности его протекания. В силу таких особенностей, при обращении с жалобами на регулярные головокружения, проводится тщательная диагностика.
- определяет спектр симптомов, сопровождающих течение заболевания;
- по итогам физического осмотра находит особенности изменений шейного отдела;
- собирает анамнез, историю развития заболевания;
- расспрашивает об особенностях жизни пациента, чтобы выявить факторы риска, влияющие на развитие болезни.
После будут назначены инструментальные обследования [3]:
- МРТ головного мозга и шеи, чтобы определить, появились ли уже изменения и насколько они обширны;
- УЗИ сосудов, проходящих через шею, покажет, насколько снижена проходимость потока крови и питание мозга;
- КТ шейного отдела позвоночника выявляет сформировавшиеся отклонения от нормы костных структур;
- электромиография позволит зарегистрировать электрическую активность мышц оцениваемого участка;
Правильный ответ на вопрос, что делать, если кружится голова от шеи и болит – отправиться к врачу. В клинике точно установят причины плохого состояния и подберут подходящую терапию.
Лечение
После определения конкретной стадии заболевания, врач назначает индивидуальную терапию. Ведь можно столкнуться с таким явлением, как невралгия затылочного нерва, а лечить ее нужно по-своему.
Предпочтение отдают комплексному лечению, которое включает:
- прием лекарственных препаратов (хондропротекторы, противовоспалительные средства и т.д.);
- физиотерапевтические методики;
- разнообразные массажные методики;
- специализированные комплексы лечебной физкультуры, ЛФК;
- соблюдение здоровой диеты.
Когда при остеохондрозе шейного отдела кружится голова, лечение может проводиться как консервативными методами, так и путем оперативного вмешательства.
Операции проводятся в ситуациях, когда позвоночный столб слишком сужен или образовались стойкие грыжи [4].
Действенными методами лечения на первых этапах становится массаж и специальные комплексы упражнений. Соблюдение рекомендаций врача на доклиническом этапе развития болезни, делает реальным ее полное излечение.
Результаты показывают методы физиотерапии, позволяющие за несколько сеансов избавиться от мучительных симптомов:
- классическая мануальная терапия;
- ударно-волновые методы воздействия на организм;
- гидромассаж;
- лазеротерапия.
Лечение шейного остеохондроза, когда уже регулярно кружится голова, – необходимый срочный шаг.
Этот опасный симптом – показатель развития действительно опасных патологий, способных в дальнейшем ухудшить комфорт жизни человека. И даже сократить ее продолжительность.
Профилактика
Предотвратить появление неприятных симптомов или значительно снизить их выраженность возможно с помощью регулярных профилактических действий. Многие задумываются над тем, может ли быть эффективно применение средств без боли при головокружении из-за шейного остеохондроза, как избавиться от него, снять быстро приступ, чем лечить состояние дома?
При соблюдении рекомендаций врача, следовании здоровому образу жизни и правилам профилактики, о неприятных симптомах действительно получится забыть.
Профилактика образом жизни
Перечислим, меры, подходящие для предотвращения прогрессирования болезни:
- Уменьшение времени, проводимого в согнутом положении. Например – за компьютером, гаджетами или работой, требующей напряжения в области шеи и наклоненного вперед положения головы. Обеспечить эргономичное рабочее место.
- Организация щадящего режима чередования работы и отдыха.
- Отказ от привычек, разрушительных зависимостей. Требуется снижение употребляемого алкоголя и количества выкуриваемых сигарет.
- Обустройство места для сна. Приобретите ортопедическую подушку и матрас, учитывающие особенности строения вашего позвоночника.
- Увеличьте время для физической активности в ежедневном расписании, избегайте гиподинамии.
- Регулярно выполняйте специальную разминку в течение рабочего дня. В идеале, стоит выделять на упражнения 5 минут каждый час.
- Избегайте травмоопасных занятий, экстремальных видов спорта и чрезмерных физических нагрузок.
- Следите за массой тела. При появлении ожирения постарайтесь как можно скорее скинуть лишний вес.
- Регулярно проходите курсы специализированного массажа, обучитесь безопасным методикам самомассажа.
- Используйте удобные рюкзаки для переноса вещей, избегайте сумок, вызывающих перекос при ходьбе. Применяйте подголовники в путешествиях сидя.
- В случае травм, обращайтесь за помощью сразу. Начинайте выполнение врачебных рекомендаций с первых дней.
Нельзя игнорировать ситуации, когда на фоне профилактических мер болит шея и затылок. Это бывает первым симптомом болезни и требует начала лечения.
Защита питанием
Пользу приносит соблюдение специальной диеты, которая поддержит медикаментозно вызванные восстановительные процессы в области затылка и шейного отдела позвоночника.
Ключевые принципы питания при наличии такой проблемы или предрасположенности к ней:
- употребление желирующих продуктов в пищу, которые способствуют восстановлению хрящей в организме;
- соблюдение баланса между белковой и углеводной пищей, достаточное количество нежирного мяса и рыбы в рационе;
- ограничение чрезмерного потребления соли и специй;
- снижение потребления маринованных, копченых изделий;
- уменьшение в рационе сладкого, включая сдобные изделия;
- ограничение напитков с содержанием кофеина;
- увеличение доли свежих овощей и фруктов в ежедневном меню;
- отказ от жирных и жареных блюд, фастфуда [5].
Важное место в жизни человека с подобным заболеванием должны занимать занятия ЛФК. Особенно актуальны они для людей пожилого возраста или ведущих сидячий образ жизни. При этом специальный комплекс упражнений нужно повторять ежедневно, чтоб добиться ожидаемого результата.
Несмотря на разнообразные средства народной медицины, при головокружении из-за шейного остеохондроза, что делать, что пить, как справиться с приступами, как вылечить отклонение или устранить конкретный симптом, действительно ли помогает то или иное средство, и не наносит ли оно дополнительного вреда, должен решать профессиональный врач. Здесь может помочь онлайн-консультация невролога.
Не стоит слепо следовать советам знакомых и пытаться устранить заболевание, не заручившись рекомендациями квалифицированного доктора.
Список использованной литературы
- ^ Smirnov, V A et al. “O nekotorykh simptomakh narusheniia krovoobrashcheniia v basseĭne vertebrobaziliarnoĭ sistemy pri osteokhondroze sheĭnogo otdela pozvonochnika” [The symptoms of a circulatory disorder in the basin of the vertebrobasilar system in osteochondrosis of the cervical spine]. Zhurnal nevropatologii i psikhiatrii imeni S.S. Korsakova (Moscow, Russia : 1952) 91,3 (1991): 44-7.
- ^ Ishchenko, M M, and A N Dorogil. “Sostoianie obshcheĭ i tserebral’noĭ gemodinamiki u bol’nykh s nevrologicheskimi simptomami na pochve sheinogo osteokhondroza” [General and cerebral hemodynamics in patients with neurological symptoms caused by cervical osteochondrosis]. Klinicheskaia meditsina 54,9 (1976): 45-51.
- ^ Holder, J. “Degenerative Veränderungen der Halswirbelsäule. Bildgebung” [Degenerative changes of the cervical spine. Imaging]. Der Orthopade 25,6 (1996): 512-8.
- ^ Langmayr, J J, and L Russegger. “Die chirurgische Behandlung des zervikalen Bandscheibenvorfalls” [Surgical treatment of cervical intervertebral disk displacement]. Wiener medizinische Wochenschrift (1946) 141,14 (1991): 322-5.
- ^ Haysom, Samuel S et al. “Post-weaning high-fat diet results in growth cartilage lesions in young male rats.” PloS one 12,11 e0188411. 22 Nov. 2017.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум