Смещение позвонков
причины, симптомы, методы лечения и профилактики
Смещение позвонков — это подвывих в одном или нескольких местах позвоночника. Медицинское название болезни — спондилолистез или листез. Позвонки защищают спинной мозг, нервные сплетения и внутренние органы от повреждений, поэтому патология нарушает здоровую жизнедеятельность всего организма. Возникает из-за врождённых или приобретённых заболеваний, травм, механических воздействий на спину и шею. Диагностикой и лечением занимаются узкопрофильные специалисты — травматологи, ортопеды, неврологи, нейрохирурги, ревматологи, хирурги и другие врачи.
Причины смещения позвонков
Источником патологии может стать как травмирование опорно-двигательного аппарата, так и развитие острых или хронических заболеваний. Самые распространённые причины спондилолистеза:
- возрастные дегенеративные процессы в костно-мышечной системе
- родовые и механические травмы спины, падения, удары, переломы, вывихи
- сбои работоспособности и местоположения межпозвоночных дисков
- повышенные физические и психоэмоциональные нагрузки
- врождённая слабость костных и мышечных тканей позвоночника
- несращение позвоночных элементов (спондилолиз)
- шейный, поясничный остеохондроз
- резкие сокращения мышц
- болезни щитовидной железы
- нарушения работы сердца и сосудов
- нездоровый образ жизни
- длительное пребывание в одном положении
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Февраля 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Симптомы смещения позвонков
Всего в организме здорового человека насчитывается 33 или 34 позвонка в 5 отделах позвоночника — шейном, поясничном, грудном, крестцовом и копчиковом. Спондилолистез имеет как общие, так и локальные признаки. К общим относятся острый или тупой болевой синдром с иррадиацией в другие части тела, повышенная усталость, искривление осанки, онемение и покалывание в области позвоночного столба, конечностей и шеи.
Симптомы заболевания в шейном отделе:
- острая и хроническая головная боль
- нервные расстройства
- нарушения сна
- хруст в суставах
- шум или звон в ушах
- снижение зрения
- просаживание голоса
Симптомы спондилолистеза пояснично-крестцового отдела:
- ограниченная подвижность
- резкие боли в пояснице
- расстройства кишечника и мочевого пузыря
- напряжение или ослабление мышц спины
- отёки верхних и нижних конечностей
- общая слабость
Признаки смещения позвонков грудного отдела:
- болезненные ощущения в области груди, сердца, печени, почек
- кашель, затруднения дыхания, болезни горла и дыхательных путей
- чувство сдавливания в рёбрах
- нарушения пищеварения
Стадии развития смещения позвонков
Степень спондилолистеза определяют в зависимости от распространения патологического процесса. Выделяют 5 стадий развития:
- Первая. Позвонок смещается не более, чем на ¼, симптомы проявляются во время активных движений туловища
- Вторая. Сдвиг увеличивается до 50 %, болезненность и другие признаки возникают чаще, иногда в спокойном состоянии
- Третья. Площадь деформации достигает 75 %, больной ощущает сильную боль, которая иррадиирует в ноги и руки, возникает скованность и ограничение подвижности
- Четвёртая. Дефект занимает более 75 %, выражается интенсивным болевым синдромом при движении, невозможностью стоять или двигаться, снижением чувствительности конечностей, шеи и спины
- Пятая. Полностью смещённый позвонок может выпасть из позвоночного столба, что грозит обездвиженностью и параличами
Разновидности
Листезы классифицируют по причинам возникновения, степени фиксации и стороне направленности сдвига. Также болезнь различается по локации — смещение позвонков шейного отдела позвоночника развивается в области шеи и затрагивает часть верхнего надплечья и головы. Смещение позвонков поясничного, крестцового и грудного отделов позвоночника локализуется в области спины, груди и копчика, ограничивает подвижность и нарушает функции внутренних органов.
Смещение позвонков по причине развития
- Дегенеративное. Встречается обычно после 40-50 лет вследствие возрастных дегенераций. Чаще развивается в пояснице на фоне остеохондроза или позвоночного артроза
- Истмическое. Возникает независимо от возраста, развивается в межпозвоночных зонах вследствие нагрузок или таких заболеваний, как спондилолиз
- Диспластическое. Диагностируется в пояснично-крестцовом отделе, преимущественно в фасеточных суставах при формировании позвоночника
- Травматическое. Появляется после травмирования и других механических факторов. Сопровождается нарушением целостности межпозвонковых пластин, суставов
- Патологическое. Причины появления — прогрессирующие болезни костей и мышц, связок, внутренних органов, а также раковые опухоли, воспаления, инфекции.
Смещение позвонков по степени фиксации
- Стабильное. Несмотря на патологию, стойкая фиксация позвонка сохраняется, он не двигается и не смещается при ходьбе, наклонах, сгибах и разгибах.
- Нестабильное. Характеризуется повышенной подвижностью, что грозит ущемлением нервных окончаний и сосудистых сеток.
Смещение позвонков по направленности
- Ретроспондилолистез. Верхний позвонок смещается вниз по отношению к нижнему.
- Антеспондилолистез. Смещение верхнего позвонка вперёд по отношению к нижнему.
- Латероспондилолистез. Боковой сдвиг позвонка влево или вправо.
Диагностика
Для диагностирования патологии врачи используют осмотр, оценку неврологического состояния пациента, лабораторные и аппаратные методики. Из инструментальных методик применяют рентген, электронейромиографию, МРТ и КТ.
К какому врачу обратиться
Диагностикой и лечением смещения позвонков занимаются ортопеды и неврологи. В сложных случаях может понадобиться помощь хирурга.
Лечение смещения позвонков
Лечение листеза проводят только после проведенных диагностических исследований и определения стадии заболевания. Актуальные методы лечения:
- Медикаментозная терапия: нейропатические, противовоспалительные препараты, антибиотики, анестетики, стероидные инъекции.
- Физиотерапия. Процедуры для стимуляции мышц, суставов, нервов с помощью ультразвука, радиоволн, рефлексотерапии, массажа.
- Хирургическая операция. Применяется редко, обычно в осложненных случаях или при неэффективности консервативного курса лечения.
Осложнения
- Патологии опорно-двигательного аппарата и внутренних органов
- Неврологические нарушения организма
- Ухудшение слуха и зрения
- Болезни пищеварения и дыхательных путей
- Расстройства мочеполовой системы.
Профилактика смещения позвонков
- Избегайте травм и повреждений спины
- Используйте корсет или бандаж при травмах.
- Правильно выполняйте упражнения для поддержания здорового состояния спины.
- Не поднимайте тяжести.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Смещение позвоночных дисков (спондилолистез)


Оглавление
- 1 Причины развития и виды
- 1.1 Спондилолизный
- 1.2 Диспластический
- 1.3 Дегенеративный
- 1.4 Травматический
- 1.5 Патологический
- 1.6 Постоперационный
- 2 Стадии спондилолистеза
- 3 Симптомы спондилолистеза
- 4 Диагностика
- 4.1 Инструментальное обследование
- 5 Безоперационное лечение спондилолистеза
- 6 Хирургическое лечение
- 6.1 Задний и трансфораминальный межтеловой спондилодез
- 6.2 Транспедикулярная фиксация
- 7 Реабилитация
Дегенеративные изменения позвоночника занимают лидирующую позицию среди всех причин первичной инвалидности в связи с развитием заболеваний опорно-двигательного аппарата. А одним из наиболее распространенных их проявлений является спондилолистез. Под этим термином подразумевают смещение тела вышележащего позвонка по отношению к нижележащему вместе с межпозвоночным диском, что часто приводит к стенозу (сужению) позвоночного канала и развитию выраженных неврологических нарушений. При этом спондилолистез не является редкостью и у людей молодого возраста, а поскольку он достаточно быстро может становиться причиной снижения и утраты работоспособности, патология требует как можно более ранней диагностики и лечения.
Согласно данным статистики, от спондилолистеза страдает 4—7% людей.
Причины развития и виды
Спондилолистез является полиэтиологическим заболеванием. Его возникновение зачастую обусловлено совокупностью действия этиологических и патогенетических факторов, отрицательное влияние которых на позвоночник дополняет и усугубляет действие друг друга. Среди них особенно значимыми являются:
- врожденные аномалии развития позвоночника;
- ослабление связочного аппарата позвоночника и паравертебральных (расположенных вблизи позвоночного столба) мышц;
- патологии межпозвоночных дисков (остеохондроз, грыжи дисков и т. д.);
- дефекты межсуставной части дуги позвонка (зоны слияния корня дуги, ее пластинки и дугоотростчатого сустава);
- травмы и частые микротравм;
- нарушения обмена веществ и гормональных расстройств;
- повышенные физические нагрузки;
- наследственная предрасположенность.
В зависимости от того, сочетание каких факторов обуславливает развитие спондилолистеза, выделяют 6 типов:
- спондилолизный (истинный);
- диспластический (врожденный);
- дегенеративный;
- травматический;
- патологический;
- постоперационный.
В подавляющем большинстве случаев поражается поясничный отдел позвоночника. При этом дегенеративный и истинный спондилолистез встречается чаще остальных. Реже диагностируется травматический, диспластический и постхирургический вид патологии. В подавляющем большинстве случаев спондилолистез наблюдается на уровне L4—L5, реже он затрагивает позвонки L3—L4. Грудной и шейный отделы позвоночника страдают значительно реже, причем смещение позвоночных дисков в них практически всегда обусловлено травмами.
Спондилолизный
Истинный или истмический спондилолистез характерен для взрослых людей, причем чаще встречается у мужчин. Он является следствием развития дефекта в межсуставном участке дуги позвонка только с одной, но чаще одновременно с обеих сторон из-за постепенного снижения высоты позвоночных дисков. В результате в направлении кпереди смещается тело позвонка вместе с верхними суставными отростками и прилежащим к корню дуги участком последнего. А размер дефекта межсуставного участка увеличивается прямо пропорционально величине смещения.
Диспластический
Врожденный спондилолистез является следствием аномального развития пояснично-крестцового отдела позвоночника, в частности:
- недоразвития тела и верхних суставных отростков 1-го крестцового позвонка;
- незаращения дуги;
- аномалии расположения;
- небольших размеров тела позвонка, что провоцирует нарушение биомеханики позвоночника и возникновение дефектов межсуставной части дуги.
При соскальзывании позвонка наблюдается удлинение и истончении его дуги. При этом патология обычно диагностируется у детей, подростков и людей молодого возраста.
Дегенеративный
Дегенеративный спондилолистез характерен для людей старше 40 лет. Он является следствием дегенеративно-дистрофических изменений в межпозвоночном диске, так как снижение его высоты провоцирует смещение суставных отростков смежных позвонков относительно друг друга, нестабильности и деформирующего артроза позвоночно-двигательного сегмента.
Изначально происходящие в позвоночном диске дегенеративно-дистрофические изменения приводят к образованию циркулярных и радиальных трещин фиброзного кольца. Со временем это приводит к его разрыву, что приводит к снижению давления внутри диска. Это в свою очередь и провоцирует развитие нестабильности позвоночно-двигательного сегмента. В результате резко увеличивается нагрузка на фасеточные суставы, а связки постепенно растягиваются. На фоне подобных изменений и происходит сдвиг позвонка. Но отличительной чертой этого типа смещения позвоночных дисков является сохранение целостности дуги соскальзывающего позвонка.
При этом организм стремиться к устранению патологических изменений. Следствием его действий становится деформация и разрастание дугоотростчатых суставов (артроз), гипертрофия желтой связки и образование остеофитов (костных наростов на поверхности тел позвонков). Казалось бы, это позволяет устранить нестабильность позвоночно-двигательного сегмента, но одновременно происходит развитие дегенеративного спинального стеноза. Это приводит к возникновению серьезных неврологических осложнений, вплоть до инвалидизации.
Дегенеративный спондилолистез чаще всего наблюдается на уровне последних поясничных сегментов. Причем женщины страдают в 3—5 раз чаще, чем мужчины, что связывают с более высокой слабостью связочного аппарата.
Травматический
Травматический спондилолистез делят на:
- непосредственно травматический – развивается в момент получения травмы, но при сохранении целостности тела позвонка, например, при переломе задних его элементов, сдвиге;
- посттравматический – возникает через некоторое время после получения перелома дуги позвонка, суставных отростков.
Патологический
Этот тип спондилолистеза становится следствием развития системных, в том числе инфекционных заболеваний, затрагивающих опорно-двигательный аппарат, в частности:
- артрогрипоза;
- болезни Педжета;
- несовершенного остеогенеза;
- бруцеллеза;
- образования опухолей различного происхождения, провоцирующих разрушение задних элементов позвонка.
Постоперационный
Постоперационный спондилолистез – результат ненамеренного повреждения межсуставного участка дуги или дугоотростчатых суставов из-за проведения расширенной ламинэктомии. Это провоцирует ускоренное разрушение вышерасположенных и нижерасположенных позвоночных дисков, что и становится причиной их смещения.
Стадии спондилолистеза
В течение заболевания выделяют 5 стадий, соответствующих степени смещения одного позвонка относительно другого. Это:
- 1 степень – позвонок смещен на ¼ величины поверхности тела;
- 2 степень – позвонок смещен на ½ величины поверхности тела;
- 3 степень – позвонок смещен на ¾ величины поверхности тела;
- 4 степень – позвонок смещен на всю поверхность тела;
- 5 степень – спондилоптоз, т. е. полное смещение тела позвонка кпереди и его проседание по отношению к нижележащему.
Симптомы спондилолистеза
Проявления спондилолистеза зависят от того, какой позвоночно-двигательный сегмент поражен и степени смещения позвонка, развития стеноза позвоночного канала. При этом заболевание может протекать как бессимптомно, так и с яркими клиническими проявлениями. Основными признаками патологии являются:
- боли в области поражения, усиливающиеся при физической работе, продолжительном сидении, стоянии, ходьбе, наклонах и выпрямлении тела, а также других аналогичных ситуациях, сопровождающихся увеличением нагрузки на позвоночный столб;
- одно- или двусторонняя иррадиация болей по ходу нервов, если наблюдается их компрессия (в плечевой пояс и руки, нижние конечности, промежность);
- изменения походки, перемежающаяся хромота;
- наклон таза вперед (наблюдается на начальных стадиях смещения позвоночных дисков поясничного отдела), а в дальнейшем его поворот назад;
- постоянная или преходящая слабость мышц, иннервируемых сдавленным нервом;
- нарушения чувствительности разного рода в соответствующих уровню пораженного позвоночного-двигательного сегмента частях тела (чаще всего в ногах), что чаще всего проявляется ощущением ползания мурашек, тяжести, снижения чувствительности, повышения восприимчивость к холоду;
- расстройство тазовых функций (нарушения мочеиспускания, дефекации, эректильная дисфункция, снижение либидо, аноргазмия и пр.);
- стойкое напряжение части мышц спины.
Некоторые больные замечают, что при выполнении определенных движений, чаще сгибаний и разгибаний, в определенный момент требуется преодолеть сопротивление позвоночника.
Диагностика
При возникновении признаков спондилолистеза показана консультация ортопеда, невролога или вертебролога. Изначально врач опрашивает пациента о характере жалоб, времени и условиях их появления, особенностях образа жизни и трудовой деятельности, перенесении в прошлом травм позвоночного столба. Также доктор обязательно знакомится с имеющейся у больного медицинской документацией, поэтому на консультацию необходимо взять результаты всех проводимых ранее исследований.
После этого специалист проводит ортопедический осмотр и выполняет специальные неврологические тесты. Уже в ходе этого часто удается диагностировать спондилолистез. На его наличие указывает:
- уступ над остистым отростком сместившегося позвонка;
- углубление физиологических изгибов (чаще всего поясничного лордоза и грудного кифоза, как компенсаторной реакции), смещение или разворот таза;
- снижение амплитуды движений, что обусловлено непроизвольным снижением нагрузки на пораженный позвоночно-двигательный сегмент из-за усиления болей;
- возникновение боли при нагрузке на остистый отросток смещенного позвонка или соседствующих с ним;
- атрофия мышц ягодиц, нижних конечностей, снижение их функции вплоть до паралича при спондилолистезе поясничного отдела (наблюдаются редко);
- повышение, снижение или отсутствие рефлексов (коленного, ахиллова, брюшных);
- наличие симптомов натяжения (невозможность полностью поднять выпрямленную ногу);
- непроизвольное занятие вынужденной позы, ходьба на полусогнутых коленях.
Иногда спондилолистез сопровождается сколиотической деформацией позвоночного столба, причем она может быть следствием болевой контрактуры или рефлекторного спазма мышц при межпозвонковой грыже.
Для уточнения диагноза и точного определения степени спондилолистеза показано проведение инструментальной диагностики.
Инструментальное обследование
Наиболее простым и доступным методом диагностики патологий опорно-двигательного аппарата является рентген, выполняемый в переднезадней и боковой проекции. С его помощью можно обнаружить признаки диспластических и дегенеративно-дистрофических изменений, а также остеофиты, неоартроз и другие нарушения, обусловленные развитием сопутствующих патологий (остеохондроза, грыж дисков и т. д.). Также полученные снимки позволяют определить величину смещения позвонка, т. е. степень спондилолистеза. Это имеет большое значение для выбора тактики лечения.
На наличие спондилолистеза указывает:
- отклонение остистых отростков и дужек нижних позвонков в сторону головы;
- наличие «открытой межпозвоночной щели»;
- симптом «шляпы Наполеона»;
- смещение тела вышележащего позвонка на 3 мм и более по отношению к нижележащему;
- сближение остистых отростков;
- изменение формы и длины дужки, межпозвоночных отверстий.
Но смещение позвонков в пределах 1—3 мм является нормой.
Дополнительно могут выполняться функциональные рентгенограммы, дающие возможность оценить функциональное состояние пораженного позвоночно-двигательного сегмента. В таком случае снимки выполняются в положениях максимального сгибания и разгибания позвоночника в положении лежа на боку.
Но «золотым стандартом» диагностики нарушений позвоночника, особенно спинного мозга, межпозвоночных дисков, связочного аппарата и других мягкотканых структур, страдающих в результате смещения позвонков, является МРТ (магнитно-резонансная томография). Это наиболее информативный из существующих методов обследования, который позволяет оценить состояние и обнаружить компрессию спинномозговых корешков, диагностировать стеноз позвоночного канала, что дает важные данные для правильного планирования лечения.
Дополнительно также могут назначаться:
- КТ – позволяет более детально оценить костные структуры позвоночного столба, чем рентген, и при необходимости получить трехмерное его изображение, обнаружить мелкие переломы, аномалии;
- миелография – показана при наличии симптомов неврологического дефицита, так как позволяет определить степень компрессии невральных структур (это инвазивная процедура, предполагающая выполнение рентгена после введения контрастного вещества в субарахноидальное пространство позвоночного канала через тонкую иглу).
Безоперационное лечение спондилолистеза
Наличие спондилолистеза требует стабилизации межпозвоночного сочленения, что в основном реализуется хирургическим путем. Но при отсутствии симптомов неврологических нарушений пациентам может изначально назначаться консервативная терапия.
Основной целью безоперационного лечения при спондилолистезе является стабилизация пораженного позвоночно-двигательного сегмента и улучшение самочувствия больного. Это реализуется посредством назначения индивидуально подобранных лекарственных средств, выбор которых осуществляется с учетом сопутствующих патологий, а также особенностей течения основного заболевания. Так, чаще всего пациентам рекомендуются анальгетики и НПВС. Препараты последней группы одновременно проявляют обезболивающие и противовоспалительные свойства. В зависимости от выраженности болевого синдрома они могут назначаться как в виде средств для местного применения, так и в форме таблеток, капсул, а при сильных болях – растворов для инъекций. Также назначаются миорелаксанты, снижающие тонус чрезмерно перенапряженных мышц спины.
Уменьшить выраженность болевого синдрома можно с помощью тепловых процедур, в частности применения согревающих мазей, сеансов УВЧ. Но проводить их можно только при отсутствии острого воспалительного процесса.
Но это позволяет только купировать боли. Более важны с точки зрения долгосрочной перспективы:
- занятия лечебной физкультурой (ЛФК), укрепляющие мышечный корсет, что становится надежной поддержкой для позвоночного столба;
- электростимуляция мышц спины;
- ношение ортопедического корсета;
- мануальная терапия и лечебный массаж;
- устранение повышенных нагрузок на спину;
- коррекция обменных и гормональных нарушений;
- прием корректоров метаболизма костной и хрящевой ткани (хондропротекторов).
При наличии неврологических нарушений назначается медикаментозная терапия. Она состоит из индивидуально подобранных:
- антигипоксантов и антиоксидантов;
- метаболических средств;
- ангиопротекторов;
- препаратов, улучшающих микроциркуляцию;
- кортикостероидов;
- диуретиков;
- витаминов группы В.
При отсутствии выраженного воспаления назначаются сеансы фонофореза, электрофореза с введением лекарственных средств, электростимуляция мышц. В отдельных случаях для устранения нейропатических болей назначаются противоэпилептические средства.
При незначительном смещении позвоночных дисков консервативная терапия позволяет добиться формирования фиброзного или костного блока, который стабилизирует пораженный позвоночно-двигательный сегмент. Это сопровождается разрушением и снижением высоты позвоночного диска, но дает возможность частично или даже полностью восстановить нормальную биомеханику позвоночного столба. Но для формирования подобного блока требуется много времени, нередко десятки лет. Поэтому добиться этого не всегда возможно.
При сильных болях, не купируемых другими средствами, проводятся блокады – инъекции местных анестетиков и кортикостероидов в эпидуральное пространство или же в определенные паравертебральные точки.
Хирургическое лечение
Показаниями к проведению операцию являются:
- выраженные, устойчивые к консервативному лечению неврологические расстройства (острые боли, нарушения чувствительности, ограничения подвижности);
- выраженные дегенеративные изменения позвоночных дисков, сочетающиеся с различными формами сегментарной нестабильности;
- смещение позвоночных дисков и позвонков в результате проведения хирургического вмешательства на задних структурах позвоночника.
Но даже при наличии показаний операция не всегда может быть проведена. Она категорически противопоказана при любых тяжелых сопутствующих заболеваниях, наличии болезней, при которых хирургическое вмешательство или применение наркоза недопустимо. Строго персонально рассматривается возможность оперировать пациентов с:
- существенным снижением прочности костей в результате развития остеопороза;
- инфекционными заболеваниями, поражающими ткани в области выполнения вмешательства;
- онкологическими заболеваниями;
- декомпенсированным сахарным диабетом.
Хирургическое вмешательство может производиться разными методами и из различных доступов. Выбор конкретной осуществляется нейрохирургом на основании степени смещения позвоночных дисков, наличия неврологического дефицита и с учетом других факторов.
Сегодня существует достаточно много способов стабилизировать пораженный позвоночно-двигательный сегмент. Основными из них являются методики, обеспечивающие полную неподвижность позвоночно-двигательного сегмента. Это прежде всего задний и трансфораминальный межтеловой спондилодез, а также транспедикулярная фиксация. Все операции по устранению смещения позвоночных дисков проводятся под общим наркозом. А объем вмешательства точно определяется уже в ходе его выполнения.
Задний и трансфораминальный межтеловой спондилодез
Одним из наиболее распространенных методов стабилизации позвонков является задний межтеловой спондилодез. Доступ к позвоночнику обеспечивается посредством продольного разреза мягких тканей по линии остистых отростков двух позвонков. Хирург отсекает паравертебральные мышцы от остистых отростков и обнажает дужки, дугоотростчатые сочленения. С помощью микрохирургических инструментов при задействовании микроскопа он частично или полностью удаляет суставные отростки, что приводит к устранению давления на нервные структуры. Таким образом осуществляется их декомпрессия. При наличии грыжи позвоночного диска, ее резецируют или проводят дискэктомию. Иногда требуется удаление фасеточных суставов, остеофитов.
С помощью фрез делают отверстие в межтеловом пространстве и ввинчивают межтеловой цилиндрический имплантат. Он фиксирует позвонки и исключает возможность их повторного смещения.
Задний межтеловой спондилодез может дополняться транспедикулярной фиксацией, что требуется при крупных грыжах дисков, а также при необходимости удаления большого объема костных структур позвонка.
Трансфораминальный межтеловой спондилодез не требует удаления значительного объема задних элементов позвонка, что делает его более предпочтительным, чем задний. Но возможности проведения операции ограничены. Суть метода состоит в удалении фасеточных суставов, выполнении фораминотомии (удаление остеофитов или части тела позвонка) с одной стороны, дискэктомии и установке специального имплантата для трансфораминального спондилодеза. Операция выполняется из задне-бокового доступа, что снижает риски развития осложнений.
Транспедикулярная фиксация
Операция выполняется из заднего доступа. После выделения костных структур из мягких тканей спинальный хирург точно определяет места введения винтов. Они внедряются в местах пересечения линий, проходящих через верхний суставный отросток и основание поперечного отростка. В них формируют отверстия и вводят винты. На них монтируют специальные стержни, обеспечивающие нужную степень жесткости конструкции и фиксации позвонков.
Одной из разновидностей транспедикулярной фиксации является ее выполнение из транскутанного доступа, т. е. с помощью специальной спицы-проводника. Ее располагают так, чтобы она упиралась в кожу перпендикулярно оси хребта в центр обеих ножек под контролем ЭОП. Точку отмечают хирургическим маркером, а спицу располагают параллельно оси позвоночного столба, чтобы она проходила четко по боковой стенке ножки оперируемых позвонков. Линию переносят на кожу маркером.
После этого выполняют кожные разрезы в местах пересечения линий длиной около 1,5 см. Через него вводят проводниковую иглу под контролем ЭОП до точки пересечения фасеточного и поперечного отростков и углубляют ее в ножку. Через проводник ввинчивают специальный метчик до нужной глубины погружения в ножку, затем его устраняют и уже монтируют фиксирующий винт. Проводник удаляют. Аналогичные манипуляции выполняют с другой стороны позвонка. Между головками винтов закрепляют фиксирующие стержни с минимальным травмированием мягких тканей.
Реабилитация
Сразу же после операции пациентам начинают проведение медикаментозной терапии. Она может включать:
- обезболивающие средства (анальгетики, НПВС, наркотические обезболивающие);
- антикоагулянты;
- препараты железа;
- седативные препараты;
- антибиотики;
- кортикостероиды;
- метаболические средства и пр.
Длительность медикаментозного лечения после операции определяется индивидуально на основании динамики протекания восстановительного процесса.
При выполнении хирургических вмешательств на позвоночнике важна ранняя активизация. Поэтому в большинстве случаев пациентам уже можно вставать и самостоятельно передвигаться уже на 2—5 сутки. Но в послеоперационном периоде пациенты нуждаются в продолжительном ношении полужесткого ортопедического корсета, который стоит использовать и после выписки из стационара в течение 3 месяцев.
Обязательно всем пациентам рекомендуется ограничить нагрузки на позвоночник и ежедневно заниматься ЛФК. Программа лечебной физкультуры разрабатывается в индивидуальном порядке и постепенно усложняется.
Также назначается физиотерапия, в частности:
- лазеротерапия;
- электрофорез;
- диадинамотерапия;
- синусоидальные модулированные токи.
Во время реабилитации пациенты должны регулярно проходить контрольные осмотры невролога или вертебролога, который при необходимости сможет скорректировать программу.
Таким образом, смещение позвоночных дисков встречается относительно часто и при этом может приводить к тяжелейшим осложнениям вплоть до паралича, потери контроля над процессами мочеиспускания, дефекации и инвалидности. Поэтому признаки спондилолистеза нельзя оставлять без внимания, а при появлении болей в спине, нарушений чувствительности, двигательных расстройств важно как можно раньше обратиться к врачу. Он сможет подобрать оптимальную тактику лечения и добиться стабилизации позвонков, что вернет больному нормальное самочувствие и работоспособность.
Клинические случаи наших пациентов
Смещение позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Консультация ортопеда-травматолога
Записаться
Смещение позвоночника — нарушение расположения одного позвонка относительно другого с отклонением вперед или назад относительно оси позвоночного столба. В зависимости от локализации проявляется резкой болью, онемением конечностей, нарушением подвижности, неврологическими расстройствами. Патологическое состояние чаще встречается у людей среднего и пожилого возраста. Своевременная диагностика и лечение минимизируют возникновение тяжёлых последствий в части случаев приводящих к инвалидности.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 11 Января 2023 года
Содержание статьи
Причины смещения
Основная причина смещения позвонков шейного, дорсального и поясничного отделов:
- врожденная патология фиксации позвонков, из-за чего они постоянно смещаются
- несовершенное костеобразование (хрустальный скелет)
- родовые травмы позвоночника или травмирование при непомерных физических и спортивных нагрузках, в результате аварий, прыжков с высоты
- слабость мышечного корсета и неправильное распределение нагрузок, резкие движения
- малоподвижный образ жизни, сидячая работа
- как осложнение заболеваний, вызывающих изменения межпозвонковых дисков и нарушающих статичность позвоночника — протрузии, спондилез, грыжи, остеохондроз, и пр.
- дегенеративные возрастные изменения суставов, вызывающие компрессионные и лестничные смещения
Чтобы предупредить развитие осложнений, при подозрении на патологическое нарушение, необходимо обратиться к врачу. Затягивание лечения грозит серьезными последствиями.
Симптомы смещения
При смещении позвонков симптомы будут зависеть от локализации.
Выпадение в шейном отделе характеризуется:
- головной болью, головокружением, утомляемостью, нарушением памяти
- болью, хрустом при поворотах головы
- онемением кистей, нарушением подвижности плечевого пояса
Признаки деформации позвоночника грудного отдела определяют:
- простреливающая боль во время неподвижности, иррадиирущая боль в поясницу
- нарушения функций ЖКТ
Симптомы смещения дисков поясничного отдела:
- простреливающая боль, усиливающаяся при движении
- онемение, судороги ног
- ограничение подвижности в поясничной области
Часто пациенты обращаются с жалобами на смещение позвоночных дисков или смещение дисков позвоночника, либо в разговорном варианте — вылетел, выпал, выскочил, выбил и масса подобных вариантов. Утверждения неверны — анатомически смещаются исключительно позвонки, смещение межпозвоночных дисков невозможно.
Стадии развития
Различают пять стадий выпадения позвонков:
- Сдвиг составляет менее четверти размера позвонка
- Смещение до половины размера
- Вылет достигает трех четвертей площади
- Сдвиг более, чем на 75 %.
Опасная степень полного смещения — позвонок грозит выскочить из позвоночного столба, что приводит к парализации.
Как диагностировать
До возникновения болевого синдрома дифференцировать смещения межпозвоночных дисков не представляется возможным. Симптоматика применима ко многим патологиям позвоночника, поэтому пациентам назначают физикальный осмотр и комплексную диагностику.
Смещение позвонков поясничного отдела определяется на снимках КТ, МРТ, исследования помогают оценить состояние нервных окончаний. Комплексное обследование выявляет вид, стадию, размер сдвига.
К какому врачу обратиться
При обнаружении настораживающих симптомов, появлении боли обращаются за медицинской помощью к врачу-вертебрологу. При получении травм позвоночника необходим прием травматолога. Сложные и запущенные случаи оперативно лечит хирург-ортопед. Восстанавливающее лечение и реабилитацию проводят физиотерапевт, тренер ЛФК, мануальный терапевт.
Как лечить смещение позвоночника
Смещение позвонков — лечение может быть консервативным или оперативным.
Консервативное комплексное лечение предусматривает:
- применение обезболивающих и нестероидных противовоспалительных средств
- при простреливающих болях, онемении конечностей назначают кортизоновый блок, отключающий проводимость нервных волокон
- мануальная терапия мягко вправляет позвонки
- физиопроцедуры — ускоряют восстановление;
- занятия на тренажере Reafit вытягивают позвоночник, устраняет зажим нервных окончаний, улучшает гемодинамику
При несостоятельности консервативной терапии проводят оперативное вмешательство.
Реабилитация
Последствия
Последствия смещения сегментов позвоночного столба вызывают неврологические патологии, нарушение питания головного и спинного мозга, заболевания пищеварительного тракта, внутренних органов и мочеполовой системы. В части случаев приводят к параличу и последующей инвалидности.
Профилактика
Профилактика патологии заключается в ведении подвижного образа жизни, правильной организации рабочего места и разминок при сидячей работе, адекватных нагрузках при занятиях спортом и тяжелой физической деятельностью.
Лечение и реабилитация после смещение позвоночника в клиниках ЦМРТ
Как лечат смещение позвонков в клиниках ЦМРТ — устраняют консервативными методами: физиотерапевтическими процедурами, лечебным массажем, занятиями на медицинских тренажерах. Лечение направлено на снятие болевого синдрома, воспаления, нормализацию кровообращения, укрепление мышечного корсета и возвращение позвонков в правильное положение.
Пациентам предложены исправление состояния позвоночника посредством мануальной терапии. Рефлексо- и кинезиотерапия купируют болевой синдром и проявления невралгии. Лечебная физкультура улучшит подвижность суставов.
При обнаружении первых неприятных симптомов нужно незамедлительно записаться к врачу.
Источники
Рентгенологические отличия дегенеративного соскальзывания (спондилолистез и ретролистез) от травматического соскальзывания шейного отдела позвоночника. Авторы: Ли С., Вудринг Дж. Х., Роджерс Л. Ф., Ким К. С., 1986 г.
Функциональная рентгенография поясничного отдела позвоночника. Автор: Фриберг О., 1986 г.
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с
медицинским образованием и специалистами компании ЦМРТ
Подробнее
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.
Центр нейрохирургии доктора А.Н. Бакланова успешно занимается лечением всех видов заболеваний позвоночника, включая смещение позвонков (спондилолистез). На все ваши вопросы мы ответим по телефону: +7 (499) 746 — 99 — 50. Также вы можете задать вопрос, заполнив форму обращений представленную ниже.
Смещение позвонков (спондилолистез) — это смещение тела позвонка относительно другого с отклонением оси позвоночника. Такое нарушение встречается довольно часто, у людей среднего и пожилого возраста. При смещении наблюдается раздражение нервных корешков, что вызывает боль в спине и скованность. Спондилолистез различается по векторам смещения позвонков. Когда смещение направленно назад – это ретролистез, если позвонок перемещается вперед — ветролистез. Бывают и более сложные деформационные изменения в позвоночном столбе. Несвоевременная диагностика и запоздалое лечение болезни приводит к тяжёлым последствиям.
В разговорной речи можно услышать: «смещение позвоночных дисков», «смещение дисков позвоночника», «вылетел диск в позвоночнике», «выскочил диск в позвоночнике или спине», «смещение межпозвоночных дисков» и другие варианты. Все они не являются корректными. Смещаться могут только позвонки.
Почему происходит смещение позвонков?
Провоцирующими смещение факторами могут быть: травмы позвоночника, тяжёлые физические нагрузки, неудачные и резкие повороты телом. Во всех этих ситуациях давление на межпозвоночные диски значительно увеличивается. Как следствие, происходит сужение позвоночного канала и нервные окончания сдавливаются. Чаще всего смещение происходит в поясничном отделе позвоночника.
У подростков смещение позвонков возможно из-за слабости мышц спины. Это связано c быстрым ростом костной ткани и слабостью развития мышц в поясничном отделе, а также с недостатком общего физического развития. В пожилом возрасте заболевание является следствием возрастных дегенеративных изменений (остеохондроз).
Общие причины:
- физические нагрузки
- врожденные нарушения развития позвоночника
- статическое напряжение
- травмы позвоночника
- осложнения остеохондроза
- искривления позвоночника
- артроз
- слабость мышечного каркаса
- злокачественные новообразования
Степени смещения
1-я степень — площадь смещения менее 25%
2-я степень — смещение до 50%
3-я степень — от 50 до 75%
4-я степень — свыше 75%
5-я степень — полное смещение без контакта поверхностей и с выпадением позвонка
1. Появляются боли в поясничной области, обычно усиливаются при наклонах и длительном сидении.
2. Характер боли усиливается при активных движениях и приобретает постоянный характер. Наблюдается более выраженное смещение пятого позвонка.
3. Происходит укорочение туловища и его оседание в таз. Движения в поясничной области ограничены.
4. Грудная клетка и живот вытягиваются вперед, меняется походка.
Стадии и симптомы спондилолистеза:
1. В начальном периоде болезнь часто протекает без симптомов и его можно выявить лишь на рентгеновском снимке. Болевой синдром возникает периодически — при резкой смене положения тела или физических нагрузках.
2. На второй стадии боль носит более длительный характер, возникает сразу после физических нагрузок.
3. Во время третьей стадии недомогание носит ярко выраженный характер. Появляется ощутимая скованность при движении, сильная боль, онемение, возможны нарушения мочеполовой системы. Межпозвонковые диски истончаются, позвоночник начинает оседать, и может появиться защемление корешков нервов.
4. На четвёртой стадии болезнь вносит необратимые изменения в структуру позвоночника. Появляется выраженная слабость мышц, меняется походка, отсутствует возможность самостоятельного передвижения на дальние расстояния, появляется онемение в нижних конечностях, сильные хронические боли в пояснице, возникают судороги. При отсутствии лечения, болезнь быстро прогрессирует, человек может стать инвалидом.
Точный диагноз определяется врачом на основании данных МРТ или рентгеновского снимка, выполненного в двух проекциях и жалоб пациента.
Спондилолистез хорошо поддаётся комплексному консервативному лечению на начальной стадии. Оно обязательно включает в себя упражнения по укреплению мышц и созданию мышечного корсета для позвоночника, а также медикаментозную терапию для восстановления эластичности хрящевой ткани.
Комплексное консервативное лечение:
назначение обезболивающих препаратов, миорелаксантов и спазмалитиков для снятия напряжения в мышцах спины и купирования боли.
- локальные блокады позвоночника в местах смещения позвонков инъекциями гормональных препаратов.
- лечебный массаж (не назначается в период острой боли)
- иглотерапия
- применение хондропротекторов
- физиотерапия (электрофорез, парафин, солевые или радоновые ванны)
- лечебная физкультура
После устранения смещения позвонков, врач может рекомендовать ношение специализированного корсета или пояса для фиксации позвоночника. Это позволит значительно снизить мышечное напряжение и боль.
Лечебная физкультура в помощь!
Подбор комплекса необходимых физических упражнений для пациента со спондилолистезом, осуществляется только специалистом!
Чаще рекомендуются статические упражнения и комплексы, направленные на растяжку сухожилий и мышц.
Нельзя:
- Выполнять упражнения при обострении боли
- Заниматься в вертикальном положении.
- Увеличивать наклон туловища более чем на 20 градусов (в этом случае возможно повторное смещение).
Если методы консервативного лечения не привели к ожидаемому результату, врач может рекомендовать оперативное вмешательство. Во избежание операции, при любых подозрениях на смещение позвонков, необходимо срочно обследоваться у специалиста!
Позвоночник выполняет несколько жизненно важных ролей, необходимых для нормальной жизнедеятельности человека. Он обеспечивает двигательную активность конечностей, защищает спинной мозг и выполняет опорную функцию.
Поэтому состояние позвоночника во многом определяет здоровье человека.
Йога для позвоночника и спины позволяет добиться отличных результатов в области растяжки и укрепления мышц, подтянуть мышечный каркас, восстановить двигательную активность, нарушенную заболеваниями и др.
Йога для позвоночника очень полезна. Специальные позы и положения, которые принимает человек с концентрацией на своих внутренних ощущениях, помогают не только держать мышцы в тонусе, но и бороться с рядом серьезных заболеваний позвоночника.
Польза йоги для спины
Выполнение комплекса упражнений йоги полезно не только для лечения заболеваний позвоночного столба. Йогатерапия — наилучшее профилактическое мероприятие для тех, кого беспокоит состояние спины и организма в целом. При правильном выполнении поз йоги можно добиться следующих результатов:
- снятие болевого синдрома в области позвоночника;
- исправление осанки, выпрямление позвоночного столба;
- стимулирование кровообращения в суставах, внутренних органах и пораженных областях спины;
- расслабление и укрепление спинных, шейных и других мышц;
- повышение эластичности связок и сухожилий;
- укрепление всех систем организма человека;
- устранение скованности позвоночника;
- уменьшение напряжения между позвонками и др.
Советуем прочитать: упражнения для укрепления мышц поясницы.
Йога — распространенное направление нетрадиционной медицины для лечения остеохондроза, грыжи, смещения позвонков и других заболеваний позвоночного столба.
Особенности йоги — концентрация внимания на себе и своем организме, укрепление и омоложение тела посредством выполнения определенных упражнений и поз. Йоги называют их асанами.
Важно! Перед тем как приступить к занятиям йогой, необходимо изучить главный элемент всех упражнений — полное дыхание. Оно возможно только при расправленной и свободной грудной клетке.

В основном болевые ощущения разной интенсивности в зоне спины возникают по причине травмирования нервных волокон спинного мозга.
Это случается в связи с изнашиванием дисков между близлежащими позвонками, когда в повседневной жизни человека недостаточно движения.
Связки с мышцами, участвующие в поддержании положения позвоночного столба, нуждаются в минимальных тренировках, а значит, каждому человеку хотя бы в качестве профилактики повреждений показаны занятия для позвоночника.
- В результате постоянных и правильных занятий можно получить не только здоровую спину, но и чувство расслабленности, облегчения, прилив сил и хорошее настроение.
- Кроме упражнений есть и продукты, полезные для суставов и позвоночника, о которых написано в соответствующей статье нашего портала.
Заниматься йогой можно в домашних условиях самостоятельно. Некоторые предпочитают ходить на групповые занятия в специализированные центры.
Рекомедуем изучить:
- Гимнастика для позвоночника по методике Норбекова
- Лечебная гимнастика для позвоночника: описание основных упражнений
Йога для спины противопоказана людям со следующими заболеваниями и состояниями:
- развитие злокачественных опухолей и новообразований;
- заболевания сердца и кровеносной системы;
- психические расстройства;
- тяжелое состояние пациента, когда любая двигательная активность приносит массу неприятных и болевых ощущений;
- инфекции и воспаления.
Прочитайте об упражнениях на доске Евминова в дополнение к данному материалу.
Также не рекомендуется заниматься йогой при лихорадке, переохлаждении или перегреве, обострении хронических заболеваний, после тяжелой работы, операции, еды, профессиональных тренировок и др.
Йога может стать отличным помощником в борьбе с заболеваниями позвоночника и суставов. Однако только правильное выполнение упражнений способно оказывать терапевтический эффект.
В дополнение рекомендуем:
- Делаем зарядку с пользой для позвоночника
- Чем полезны упражнения для укрепления мышц поясничного отдела позвоночника
Упражнения йоги можно условно разделить на некоторые группы в зависимости от направленности действия и эффекта занятий:
- при смещении позвоночных дисков;
- при искривлении позвоночника;
- для вытяжения спинных мышц и др.
Изучите упражнения при болях в спине и поясницы, чтобы самостоятельно справиться с недугом.
Йога и смещение позвонков
Существует множество поз и положений, правильное выполнение которых будет полезно при данной патологии. Ниже представлены самые эффективные из них:
- Пашимоттанасана. Сначала нужно принять исходную позицию — сесть на коврик, ноги выпрямить, пальцы ног направить внутрь, спину выпрямить, плечи опустить. Ладошки нужно опустить на пол так, чтобы пальцы смотрели вперед. Далее поднимают и вытягивают руки, захватывают подошвы. Нужно лечь на нижние конечности грудью с ровной спиной. Голову опускают на ноги в конце наклона. В таком положении нужно находиться несколько минут.
- Ардха шалабхасана. Нужно выпрямить ноги, лежа на спине, чтобы стопы были расположены рядом. Голова должна быть опущена, а руки опущены вдоль тела. После принятия исходной позиции руки вытягивают пред собой. На выдохе нужно вытянуть ноги назад и как можно выше поднять голову, грудь и руки. Упражнение выполняется за счет напряжения мышц спины и ягодиц. Все внимание концентрируется на поясничном отделе.
- Падангустасана. Принять исходное положение — стоя, конечности опущены вниз, ноги вместе. На вдохе руки поднимают вверх, и слегка расставляют ноги. На выдохе нужно сделать наклон вниз, схватив указательными пальцами большие пальцы ног. Далее делают прогиб позвоночника, поднимая голову вперед. Затем на выдохе опускают голову к коленям и стоят в таком положении 30 секунд.
Важно! Если данное упражнение с прямыми ногами делать затруднительно, можно слегка согнуть их в коленях.
Кроме вышеописанных поз облегчить состояние пациента со смещенными позвоночными дисками помогут асаны Уттанасана, Ардха шалабхасана, Уджайи, Супта вирасана, Матшиасана, Сету бандха сарвангасана и многие другие.
Есть огромное количество поз из йоги, которые будут полезны для пациентов с заболеваниями позвоночника — шейного и поясничного отделов. Вовсе необязательно выполнять все из вышеперечисленных. По данному вопросу целесообразнее проконсультироваться с йоготерапевтом.
Искривление позвоночного столба и йога
- Ардха матшиендрасана. Упражнение выполняется из положения сидя. Одну ногу сгибают так, чтобы пятка находилась под противоположным бедром как можно ближе к тазу. Другую ногу заводят за бедро и ставят на стопу. Положение таза остается неизменным, а корпус поворачивают в сторону бедра, под которым находится пятка. В такой позе рекомендуется находиться несколько минут. При постоянных тренировках можно пробовать заводить одну руку за спину и обхватывать лодыжку.
- Вакрасана. Нужно сесть на пол и выпрямить правую и левую ногу. Правую ногу подтягивают к телу, а колено — к груди. Стопу ноги ставят с левой стороны от левого бедра. Ягодицы прижимают вниз, а позвоночник вытягивают вверх. В такой позе нужно находиться полминуты, затем поменять ноги.
- Паривритта триконасана. Стопы разворачивают вправо, и также поворачивают туловище вместе с руками. Потом делают наклон с вытянутой правой рукой вверх, а другой рукой дотрагиваются до пола. Все внимание должно уделяться пояснице. В таком положении нужно пробыть не менее 20 секунд.
Упражнения для вытяжения спинных мышц
- Марджариасана. Исходное положение — стоя на четвереньках. На выдохе голову опускают вниз и выгибают спину. Затем голова запрокидывается наверх, а спина вытягивается в противоположную сторону.
Интересно! Марджариасана в народе называется позой потягивающейся кошки.
- Паванмуктасана. Нужно лечь на спину и подтянуть одно колено к голове, другая нога — прямая. В таком положении нужно остаться на одну минуту. После расслабления ноги меняют.
- Апанасана. Нужно лечь на спину и прижать колени к груди, обхватив ноги за голени. Копчик максимально прижимают вниз и фиксируют положение на несколько минут.
Важно! Перерывы между упражнениями должны составлять не менее 20 секунд.
Перед занятием йогой для позвоночника пациентам с проблемами в шейном, грудном или пояснично-крестцовом отделах спины рекомендуется проконсультироваться с лечащим врачом на предмет пользы и вреда упражнений.
Йога для укрепления мышц спины, позвоночника, суставов и предупреждения рецидивов и прогрессирования заболеваний должна выполняться по определенным правилам. Только тогда можно рассчитывать на успех занятий. Если выполнение упражнений доставляет боль и дискомфорт, то от них стоит отказаться.
Смещение поясничных позвонков: как лечить, симптомы, упражнения
Если Вы стали замечать, что в позвоночнике появились боли, одной из причин может быть смещение позвонков. Запущенное состояние опасно для здоровья.
- Ощущаете резкие боли или прострелы в пояснице?
- Постоянный дискомфорт при малейшей нагрузке?
- Мучает сильная боль в позвоночнике, которая отдает в ноги?
- Не можете выполнять повседневные дела как раньше?
- Ощущаете дискомфорт во время ходьбы?
Когда произошло смещение позвонков поясничного отдела, важно вовремя обнаружить причины и приступить к лечению.
Об этом мы подробно расскажем в нашей статье. Заболевание достаточно серьезное и может принести значимый вред здоровью. Стоит уделить 5 минут времени и узнать, как избавиться от боли и быть здоровым.
Что такое смещение поясничных позвонков?
Спондилолистез – патологические изменения позвоночного столба, которые характеризуются смещением одного позвонка относительно других. Это может сопровождаться отклонением от оси и другими патологическими явлениями.
Чаще всего заболевание проявляется у пациентов средних лет, после определенного возраста. Сместившийся позвонок раздражает корешки нерва, провоцирует появление сильных болей в позвоночнике.
- Как результат, теряется способность нормально двигаться.
- Внимание!
- Если вовремя не пройти курс терапии, человек может стать инвалидом.
Как распознать недуг и избежать негативных последствий? Для этого следует знать симптомы болезни.
Смещение поясничных позвонков: симптомы заболевания
Симптомы, характерные для данной патологии, будут зависеть от многих факторов. Обращают внимание на место смещения позвоночника, в котором имеются патологические нарушения. Важно учитывать и степень такого смещения.
Защемляется окончание нерва, это приводит к проявлению основной симптоматики.
- Отека;
- Ноющей или острой боли;
- Воспалительного процесса.
Последствия таких изменений негативно влияют на качество и продолжительность жизни человека. Может нарушаться иннервация внутренних органов. Это приводит к развитию патологических нарушений в мочеполовой системе, органах пищеварения. Симптомы зависят от степени нарушения.
Выделяют следующие признаки:
- Острые прострелы в пояснице;
- Боли в зоне седалищного нерва;
- Ощущения боли в нижнем отделе позвоночника;
- Вынужденное положение или скованность в движениях;
- Спазмы мышц нижних конечностей.
Не все симптомы проявляются сразу. Многие из них способны появится только спустя несколько лет.
Степени развития спондилолистеза
Первая
Боли появляются периодически и усиливаются после выполнения какой-либо физической нагрузки.
Вторая
Характеризуется скованностью движений и постоянными болями в позвоночнике.
Третья и четвертая стадия
Отмечается нарушения со стороны кишечника, желчного пузыря. Походка нарушена. Можно заметить шарканье ногами или хромоту.
Способствует появлению таких патологических нарушений в организме больного ряд причин.
Причины смещения поясничных позвонков
Рассмотрим, что сможет послужить предпосылкой появления спондилолистеза.
Почему смещаются позвонки и болит поясница?
Самой распространенной причиной являются чрезмерные физические нагрузки. Проблемы чаще всего выявляют у спортсменов. В результате растяжений и нагрузок нарушается структура позвоночника. Спортсмены страдают от постоянных ушибов, ударов, падений и вывихов. Это ведет к смещению позвонков. Наиболее травматичные, это игровые виды спорта, тяжелая атлетика.
Причиной могут послужить возрастные изменения межпозвоночных дисков. С годами происходит истончение и смещение межпозвоночного хряща.
Ежедневная статическая нагрузка на позвоночный столб тоже влияет на изменение расположения и смешение позвонков.
Одной из причин является оперативное вмешательство на спинном мозге и ослабление мышц спины.
У человека имеется 5 поясничных позвонков. Наиболее часто отмечают смещение 3 и 4 поясничных позвонков. Отсутствие своевременного лечения приводит к сильным болям в позвоночнике.
Смещение поясничных позвонков: диагностика
Очень важно вовремя обнаружить проблему и приступить к её лечению. Первым делом следует посетить врача.
Какой врач занимается лечением спондилолистеза?
Диагностикой и лечением заболевания обычно занимается невролог. При необходимости, он направит к ортопеду или мануальному терапевту. Поставить точный диагноз можно на основании симптоматических признаков и данных исследования. Специалист собирает анамнез и уточняет жалобы больного.
- Интенсивность болей и характерные симптомы;
- Место расположения патологии;
- Степень повреждения и смещения;
- Длительность болей в позвоночнике.
- Помните!
- Во время опроса, следует честно отвечать на вопросы врача.
- Обычно специалист проводит ощупывание позвоночника и конечностей. Проводит
визуальный осмотр, выявляет отклонение позвоночника от оси. Врач может попросить сделать различные движения. Такой тест позволит определить место расположения патологии.
Обязательно проводят инструментальные исследования.
Диагностика включает в себя:
- Рентгенографию в нескольких проекциях;
- Магнитно-резонансную томографию (МРТ);
- Компьютерную томографию (КТ).
По снимку врач сможет поставить достоверный диагноз. Только после полного обследования, следует приступать к лечению. Классический курс терапии назначается специалистом, при этом обязательно учитывается особенность организма больного и степени нарушения.
Последствия и осложнения смещения поясничных позвонков
Запущенная патология, позднее обращение к специалисту, все это становится причиной серьезных осложнений. Угрозой для здоровья может стать неправильно назначенный курс терапии.
Чем опасно невнимательное отношение к своему здоровью?
К возможным осложнениям относят:
- Параличи и парезы нижних конечностей;
- Снижение или отсутствие чувствительности в ногах и спине;
- Невозможность контролировать выведение мочи из организма и дефекацию;
- Постепенное деформирование позвоночного столба;
- Формирование хронического болевого синдрома;
- Переломы отростков;
- Образование протрузии, грыжи.
Хронизация патологии приводит к тому, что прием препаратов становится не эффективным.
Стоит отметить, что обращение к врачу и соблюдение всех рекомендаций не гарантирует благоприятный исход. Важно постоянно уделять время для занятий гимнастикой, следить за правильной осанкой. В этом случае можно избежать осложнений.
Узнать, как вылечить смещение позвонков поясничного отдела можно на следующем видео:
Смещение позвонков поясничного отдела: профилактика
Для сохранения здоровья важно выполнять меры профилактики. Они способствуют предупреждению развития заболевания и смещения.
Важно всегда держать ровно осанку. Рабочее место должно быть правильно организовано. За столом следует сидеть прямо, не склоняться вперед. Не рекомендуется находиться длительное время в одном положении.
Избегайте длительного стоячего положения. В том случае, когда необходимо долго стоять, смена положения тела должна происходить через каждые 10 минут. Рекомендуется работать на ортопедическом стуле или стоя на коленках. Это поможет снизить нагрузку на позвоночник.
Для правильного положения тела во время сна, стоит приобрести ортопедический матрас. При этом кровать не должна быть слишком мягкой.
Полезно заниматься физическими упражнениями. Дозированная нагрузка поможет укрепить мышечный каркас спины. Если есть искривление, врач может назначить носить корсет.
Смещение поясничных позвонков: как лечить?
Выделяют два основных метода. Это консервативное и оперативное лечение.
Первый вид включает проведение гимнастики, прием лекарственных препаратов и различные физические упражнения.
Проведение операций обеспечивает одномоментное восстановление смещения двух позвонков.
Важно!Любое оперативное вмешательство на позвоночнике имеет свои последствия. Даже после успешной операции проводят длительный восстановительный период.
- Как вправлять смещенный поясничный позвонок вы можете посмотреть на видео:
- Все методы направлены на реабилитацию и снятие болевого синдрома у пациента.
- Следует отметить!
- Методику лечения смещения позвоночника подбирает только лечащий врач по результатам обследования.
При нарушениях третьей степени, рекомендуется проведение оперативного вмешательства. В остальных случаях можно обойтись консервативным лечением.
Массаж
Выполняется только специалистом. Для лучшего эффекта рекомендуется пройти курс, который будет занимать несколько сеансов. Курсовой массаж снимает спазмирование мышц и боли в спине, восстанавливает кровоток и укрепляет спинные мышцы.
Гимнастика
Является одной из частей комплексного лечения. ЛФК позволяет укрепить «корсет из мышц». Упражнения должны выполняться с особой осторожностью, без резких движений. Для укрепления спины полезна зарядка и занятие йогой.
Все комплексы упражнений составляются специалистом по результатам оценки степени смещения, тяжести патологии и физических возможностей пациента. Выполнять те или иные комплексы стоит при отсутствии болевого синдрома.
Когда техника вызывает боль, нужно внести коррективы. Посоветуйтесь с инструктором ЛФК, если упражнение вызывает сомнение.
Ознакомится с техникой выполнения ЛФК, Вы можете на этом видео:
Тренажер Древмасс
- Эффективно лечить боль в позвоночнике можно за 5 — 10 минут в день.
- Для этого применяют специальный тренажер – Древмасс.
- Тракция – вытяжение позвоночника;
- Формирование мышечного корсета;
- Улучшение кровоснабжения.
Заниматься можно в домашних условиях.
Регулярные занятия помогут избавиться от болей в спине. Массажер удобен в использовании, подходит как взрослым, так и детям.
Это отличное средство при хронической боли, подходит для реабилитации при травмах спины. Древмасс апробирован ведущими специалистами и рекомендован для регулярного применения.
- Появились сомнения?
- Сделайте заказ, прямо сейчас и приступайте к занятиям.
- Просто заполните форму на сайте.
- Берегите свое здоровье!
- Ваша команда Drevmass
Что делать при смещении позвонков: лечение, гимнастика
Смещение позвонков – серьезная проблема, доставляющая дискомфорт, боль, головокружения, но как правильно лечить эту патологию, знает только врач-ортопед. При онемении конечностей, парестезиях, потемнении в глазах необходимо сделать МРТ или КТ-снимок соответствующего отдела.
Симптомы и причины смещения позвонков
Спондилолистез сопровождается следующими симптомами, при которых необходимо явиться к врачу:
- Головная боль, устойчивая к анальгетическим препаратам.
- Расплывчатое зрение.
- Проблемы со слухом.
- Боли в пояснице.
- Ограничение движений.
При смещении шейных позвонков страдает кровообращение головного мозга, иннервация рук. При проблемах в поясничном отделе наблюдается онемение нижних конечностей, иногда снижение сухожильных рефлексов (коленного).
Основные причины спондилолистеза:
- Чрезмерная механическая нагрузка на позвоночник.
- Опухоли.
- Остеохондроз.
- Воспалительные, дегенеративные заболевания суставов позвоночника, болезнь Бехтерева.
Узнайте про причины спондилоартроза поясничного отдела, симптомы и лечение болезни.
Читайте про спанделиоз позвоночного столба: причины и лечение.
Основные методы лечения
Есть несколько методов лечения смещения позвонков:
- Ношение специального ортопедического корсета или поясничного пояса для поддержки позвоночника.
- Применение медикаментов для устранения отечности, воспаления, болевого синдрома.
- Лечебная физкультура.
- Массаж, мануальная терапия.
- Народная медицина.
- Санаторно-курортное лечение.
- Хирургическая операция при смещении позвонков.
Корсет
Для улучшения состояния больного назначают ортопедические корсеты: воротник Шанца для шейного отдела, пояс для поясничного и грудного отдела. Эти приспособления снижают нагрузку на осевой скелет, уменьшают болевой синдром, позволяют вести более активный образ жизни.
Существует несколько видов такого воротника:
- Жесткий.
- Надувной.
- Мягкий с надувными вставками.
Жесткий воротник сделан из металла либо пластика. Позволяет жестко фиксировать проблемный отдел позвоночника для снижения выраженности болевого синдрома. Однако ограничивает подвижность существенно. Надувной воротник обеспечивает нормальное кровообращение шеи и головы, распределяет тяжесть равномерно.
Лекарственные препараты
Основной симптом – боль. Для ее купирования применяют ненаркотические анальгетики: Кеторолак в уколах или таблетках, Анальгин. Они также снижают интенсивность реактивного воспаления. Продаются без рецепта. Лучше всего действуют комбинированные препараты (Пенталгин).
Применяются компрессы с гидрокортизоном (ампула), новокаином (30 мл), разбавленным вдвое димексидом (50 мл). Последний способствует проникновению других компонентов под кожу. Примочки оказывают противовоспалительный, обезболивающий эффект. Время действия полчаса. Курс 10 дней.
Для устранения отека спинного мозга при спондилолистезе применяют диуретические препараты (Фуросемид), йодид калия, Аспаркам.
Необходимо избегать при этом обезвоживания, нарушений водно-электролитного обмена.
Препараты калия, магния (Аспаркам, Панангин) расслабляют мышечные зажимы, которые ухудшают кровообращение и вызывают боль. Для более сильного эффекта применяют миорелаксанты: Мидокалм, Сирдалуд.
Нестероидные противовоспалительные средства (Диклофенак, Ибупрофен, Индометацин в свечах, инъекциях, мазях, гелях) облегчают болевой синдром, препятствуют нарастанию отечности.
Однако их частое применение может приводить к появлению эрозий в желудке, двенадцатиперстной кишке. Наиболее предпочтительны для продолжительного приема селективные ингибиторы Целекоксиб, Мелоксикам.
Наружно применяется гель Троксевазин, Наятокс для снижения отечности, купирования болезненности.
Хирургическое вмешательство
Если не помогли мануальная терапия, медикаментозное лечение, прибегают к операции. Производят репозицию и фиксацию смещенных позвонков специальными имплантами, сделанными из металла. После вмешательства необходима реабилитация в течение 2 месяцев.
После операции возможны осложнения: затруднение мочеиспускания, тромбозы конечностей, двигательные нарушения, дисфункция кишечника (паралитическая непроходимость). Это следствие поражения нервов спинномозговых корешков.
В большинстве случаев после хирургии ограничивается подвижность позвоночника, так как металлическая пластинка прочно фиксирует осевой скелет. При спондилолистезе запрещены подъемы тяжестей, сильные нагрузки на позвоночник при беге, других видах спорта.
Все про спондилит поясничного отдела позвоночника: причины, симптомы, лечение.
- Узнайте про стеноз позвоночника: причины, симптомы, диагностика, лечение.
- Читайте, как проявляется остеопения поясничного отдела позвоночника: причины, симптомы, лечение.
Методы физиотерапии и народная медицина при смещении позвонков
Что делать при смещении позвонков поясничного отдела, смотрите в видео, где представлены упражнения. Самостоятельные занятия чреваты риском усугубления проблем, усилением болей.
Поэтому ЛФК-упражнения при смещении позвонков необходимо выполнять при инструкторе по назначению врача-ортопеда. Как правило, доктор отправляет на групповые занятия.
Лечение смещения поясничных позвонков гимнастикой направлено на формирование прочного мышечного корсета, поддерживающего больной позвоночник.
Перед тем как вправлять смещение позвонков поясничного отдела, необходимо пройти обследование и обратиться к лицензированному специалисту по мануальной терапии и остеопатии. Самостоятельно делать это небезопасно, так как можно существенно усугубить ситуацию. Массажист также должен иметь лицензию и медицинское образование, навыки обращения с пациентом при спондилолистезе.
Проводится вытяжка позвоночника в воде или при помощи специальных механизмов. После вправления необходима фиксация поврежденного отдела предназначенным для этого ортопедическим поясом или корсетом. При успешно проведенном лечении исчезает болевой синдром, двигательные расстройства, онемения, нарушения мозгового кровообращения при проблемах в шейном отделе.
Для уменьшения болезненности шеи, спины используют солевые, грязевые, скипидарные ванны, тепло-, гидро-, светолечение. Применяют парафиновые обертывания.
Народная медицина
Для компрессов применяются следующие настои:
- 30 г измельченных в кофемолке плодов каштана тщательно смешать с 50 г меда, оставить на 3 дня. Перед употреблением необходимо взболтать. Способствует устранению воспалительного отека, ослаблению болей.
- Смешать мед с тертой сырой картошкой. Держать теплый компресс несколько часов можно во время сна. После смыть.
- Можно использовать порошок горчицы, тертый хрен или перцовый пластырь.
- Камфорный спирт применяется для растирок. Улучшает кровообращение, способствует снятию спазмов мышц.
Смещение позвонков – сложная проблема, которая приводит к дисфункции органов вследствие сдавления нервов (корешковый синдром). Предпочтительно консервативное лечение, так как операция несет в себе значительные риски, являясь резервным методом.
Упражнения при смещении позвонков поясничного отдела: противопоказания
Упражнения при смещении позвонков поясничного отдела являются одним из важных компонентов лечения патологии. Лечебная физкультура поможет держать мышцы в тонусе, что в свою очередь будет стабилизировать состояние позвоночного столба.
Одними упражнениями ограничиваться не стоит, они будут идти в виде дополнения к медикаментозной терапии. Всегда учитывается стадия болезни и возрастная категория пациента.
Прежде чем определиться с комплексом упражнений, нужно обследоваться.
Противопоказания
Лечебная физкультура при смещении позвонков поясничного отдела противопоказана в тот момент, когда заболевание обострилось или стадия подострая. Если имеет место нестойкая ремиссия, ЛФК также нецелесообразна.
Лечебные упражнения
Какие упражнения надо делать при смещении позвоночника? Этот момент должен определить лечащий врач. Специалист обязан подобрать комплекс, учитывая индивидуальные особенности пациента, стадию и др.
Упражнения, которые входят в ЛФК при смещении позвонков поясничного отдела, направлены на расслабление, укрепление мускулатуры спины и живота. Их целесообразно делать не только во время лечения, но и после для профилактики. Так можно избежать повторных обострений.
Если делать их систематически, то:
- уменьшится болезненность;
- человек сможет дольше находиться в каком-то определенном положении;
- уйдет сдавленность нервных позвоночных корешков.
При систематическом выполнении ЛФК и выполнении всех рекомендаций врача можно рассчитывать на быстрое восстановление и возвращению к привычной жизни.
Приведем пример трех упражнений, которые помогут восстановиться.
- Первое упражнение поможет укрепить мускулатуру спины.
Больной должен принять положение на четвереньках. В медленном темпе поднимается прямая нога и так ее нужно держать около 5-7 секунд. После это же делаем с другой конечностью. Повторений должно быть не менее пяти раз. С каждым днем количество подъемов должно увеличиваться, но не более 10-15 раз. Чрезмерные перегрузки могут дать обратный эффект и состояние только ухудшится.
- Следующее упражнение идет на растяжение.
Изначально больной укладывается на живот. Руки вверх, голова слегка поднимается. Нужно попеременно производить подъемы руки и ноги. Если поднимается правая рука, вместе с ней это же делает левая нога. Потом наоборот. Можно сделать одновременное поднятие рук и ног. Все выполняется не спеша. Повторов всего десять.
- Третье упражнение поспособствует укреплению мускулатуры живота. Оно разрешено уже тогда, когда боли отошли.
Такого рода упражнения создадут мышечный корсет. Последний в свою очередь будет держать позвоночник. Важно при выполнении придерживаться выбранной позы, тело перемещать нельзя.
Лягте на спину, одна и вторая рука находятся у туловища. Усложненный вариант (рассчитан для последующих занятий) – руки за головой. Производим подъем согнутых ног. Должен быть угол 90 градусов. Параллельно с этим следует оторвать голову от пола и вытянуть насколько это возможно. Замереть на 3-5 секунд. Придерживаемся 5-7 повторов.
Зарядка при смещении позвонков поясничного отдела может состоять и из других упражнений. Самостоятельно выбирать их не рекомендуется. Следует проконсультироваться со специалистом.
Помните! Сильные наклоны и быстрые повороты могут стать причиной возобновления болей и сильного смещения дисков.
Каким спортом и упражнениями нельзя заниматься?
Что можно делать при смещении позвонков поясничного отдела? Если диагноз – спондилолистез, то нельзя нагружать спину. Можно делать те упражнения, которые прописал врач.
Запрещено наклоняться больше, чем на 20 градусов, так как такой маневр приведет к еще большему смещению и чрезмерному растяжению мышечных волокон. Если нужно что-либо поднять, важно следить за тем, чтобы спина была ровной.
Противопоказаны сильные прогибы назад, скручивания.
Следует отказаться от:
- тяжелой атлетики (пауэрлифтинга, бодибилдинга, поднятия штанги и пр.);
- гимнастики;
- борьбы, бокса, каратэ и т.п.
Ограничить себя следует от любых чрезмерных физических нагрузок.
Если упражнения, которые порекомендовал врач, приносят дискомфорт, резкую боль, то нужно прекратить их выполнение. В таком случае нужна немедленная консультация медработника-инструктора, может, вы просто его неправильно выполняете. Если дело не в этом, то выбранный комплекс должен быть пересмотрен лечащим врачом.
Вывод
ЛФК – это не просто зарядка, которую можно делать без инструктора. Упражнения при смещении позвонков на первом этапе должны контролироваться узким специалистом. Любое неверное движение и боль возобновиться, а в худшем случае усилится вдвое. Важен медленный темп и допустимые повороты или подъемы. Перед тем, как начинать лечение, нужно досконально обследоваться.
Упражнении лечебной гимнастики и ЛФК при смещении позвонков поясничного отдела
Спондилолистез – патология, представляющая горизонтальное сдвижение позвонков. Преимущественное место распространения – поясничная зона. Иногда патология встречается в области шеи. Гимнастика при смещении позвонков поясничного отдела восстанавливает правильное расположение нарушенных сегментов, стабилизирует кровообращение, устраняет боль.
Методы лечения
Заболевание выявляют различными инструментами: комплексным обследованием, рентгеном, магнитно-резонансной томографией, компьютерной диагностикой. Терапевтическую программу составляют:
- лечение медикаментами – короткий курс нестероидных препаратов;
- физиотерапевтические процедуры – устраняют воспаление нервов, стимулируют мышцы;
- ортопедическая коррекция – использование индивидуального корсета (корсет одевать нежелательно, так как он приводит к снижению мышечного тонуса);
- упражнения лечебной гимнастики;
- прогрессирующее заболевание не исключает хирургического вмешательства, хотя делать операцию нежелательно, если есть шанс лечения с помощью упражнений.
Гимнастика при спондилолистезе поясничного отдела позвоночника – это лечебный комплекс упражнений для формирования развитого мышечного корсета.
Комплекс лечебной гимнастики составляют индивидуально с учетом причин, тяжести заболевания, возраста пациента.
Главный принцип упражнений основан на реставрации кровоснабжения в поврежденном отделе позвоночника. Польза гимнастики при спондилолистезе:
- Разгрузка мышц. Способствует устранению боли, ослаблению симптомов воспаления.
- Восстановление кровоснабжения. Происходит стимулирование микроциркуляции крови, улучшается отток крови, улучшаются обменные процессы в организме.
- Купирование боли. Регулярные упражнения устраняют болевой синдром при спондилолистезе поясничного отдела позвоночника.
Рекомендации
Лечебные упражнения – дополнительное средство терапии. Они оказывает неоценимое положительное влияние на позвоночный столб. Показанием для применения гимнастики при смещении позвонков поясничного отдела является, прежде всего, диагностирование заболевания.
ЛФК проводят в любом возрасте. Особенно лечебная физкультура эффективна как мера профилактики при смещении позвонков поясничного, грудного отделов. Физическая нагрузка укрепляет не только мышцы, позвоночник, но и весь организм человека.
Правила проведения тренировок:
- движения выполняют медленно, плавно – запрещены резкие повороты, наклоны, вращения;
- начинают комплекс зарядки с разминки, заканчивают расслабляющим массажем;
- при появлении жгучей боли в позвоночнике лечебную гимнастику прекращают.
Часто комплексы ЛФК проводятся в медицинских учреждениях. Они бывают коллективными и индивидуальными. Занимается организацией такой инструктор по лечебной физкультуры или лечащий врач.
Упражнения при начальной форме заболевания
В начальной стадии спондилолистеза делают следующие несложные упражнения ЛФК при смещении позвонков поясничного отдела:
- Самовытяжение позвоночника – лечь на спину. Руки поднять вверх. Живот втянуть в себя. Потянуться головой и стопами в противоположные стороны, сохраняя спину ровной.
- Сокращение мускулатуры – лежа на спине, руки вытянуть вдоль тела. Сжать пальцы в кулак. Максимально напрягать мышцы ног, пресса и спины на протяжении 15 секунд.
- Перекат – согнуть правую ногу. На выдохе перегнуть ногу через туловище, пытаясь достать пола. Противоположной рукой нужно придерживать колено, скручиваемся в поясничном отделе. На вдохе вернуться в исходное положение. Скручивание происходит за счет рычага «колено – рука», мышцы спины находятся в расслабленном состоянии. Упражнение повторить 10 раз. То же самое проделать с левой ногой.
- Перевалка – упражнение выполняют лежа на животе. Приподнять верхнюю часть туловища. Переваливаясь с одного бока на другой, плавно скользить ладонями по бедрам, поочередно дотягиваться до подколенной ямки. Повторить упражнение 20 раз с постепенным наращиванием амплитуды движения.
- Лежа на животе, руками отжаться от пола. Прогнуться в спине. Поворачиваясь вправо, смотреть на левую пятку. Затем сделать упражнение в противоположную сторону. Повороты совершать всем корпусом, максимально при этом опустив плечи. Повторить 20 раз.
- Лечь на живот, руки завести за голову, локти развести, стопы зафиксировать. На вдохе приподнять верхнюю часть туловища. Прогнуться назад максимально вверх. Опуститься вниз на выдохе. Повторить 20 раз.
- Качели – в положении лежа на животе положить кисти рук под бедра ладонями кверху. Поочередно поднимая верхнюю, нижнюю части туловища, раскачиваться на руках лодочкой. Повторить 10 раз. Выполняя упражнение, нужно соотносить нагрузку с физическими возможностями.
- Лежа на спине, руки положить вдоль туловища ладонями вниз. Прямые ноги поднять под углом 200. Вращать ими по часовой стрелке, мысленно рисуя эллипс. Через 10 раз повторить движение в противоположную сторону.
Упражнения для растяжки позвоночника
Упражнения выполняют лежа на спине. Используют гимнастический мат. Приведенные упражнения являются наиболее безопасными. Эти упражнения предназначены для поясничного отдела, однако их можно делать как дополнительные при смещении позвонков грудного отдела (нужно обязательно посоветоваться с доктором).
- Пальцы ног натянуть на себя. Руки сцепить за головой. Плавно вытянуться всем телом вперед. Сохранить позу на 10 секунд. После короткой паузы трижды повторить.
- Руки вытянуть вдоль тела. Мышцы спины максимально напрячь на 10 секунд. Обхватить колено, плавно прижать его к груди. Повторять по 3 раза на каждую ногу.
- Руками обхватить колени. В течение 60 секунд выполнять маятниковые покачивания.
Утреннюю гимнастику заканчивают контрастным душем (сперва горячая вода, потом, на короткий промежуток времени — холодная вода). После первой недели ежедневных занятий в позвоночнике начинают происходить позитивные изменения.
Упражнения для мышц спины при смещении позвонков
Главная — Статьи — Упражнения для мышц спины при смещении позвонков
Смещение позвонков может протекать по-разному. Одни вообще не ощущают боль, другие больные жалуются на резкую боль.
Специалисты называют смещением чрезмерноую подвижность дисков позвоночника. Чаще всего смещение можно заметить при медосмотре или из-за сильной боли в одной из областей позвоночника.
В настоящее время смещение позвонков лечат специально разработанными упражнения. С тяжелых и запущенных случаях приходится обращаться к хирургическому вмешательству, до чего лучше не доводить.
Правила для укрепления и обновления позвоночника
- физические упражнения не должны вызывать боль;
- упражнения обязательно выполнять медленно, без рывков;
- все упражнения не должны вызывать чрезмерных усилий на уровне суставов.
Следует придерживаться такой последовательности:
- Разминка.
- Упражнения для разтяжки позвоночника.
- Укрепление позвоночника (не вызывающие боль).
- Установка осанки. Благоприятное влияние на позвоночник посредством растяжки).
Упражнения для растяжки позвоночника
- Согните одно колено и сядьте на ягодицы. Прижмите живот к колену и лбом коснитесь пола. Руки протяните вперед перед собой и положите на пол. Расслабьтесь на пару минут, повторите 5-7 раз. В спине появятся приятные ощущения.
Упражнения для укрепления позвоночника
Все упражнения необходимо совмещать с правильным дыханием носом. Желательно делать упражнения в утягивающем корсете. Это ускорит процесс реабилитации. В результате упражнений позвонки раздвигаются и устанавливаются в свои естественные положения. Упражнения стимулируют наращивание хрящей. Вы можете полностью обновить и омолодить свой позвоночник не зависимо от вашего возраста.
Варианты омоложения позвоночника:
- «Паровозик». Расположите руки по швам. Плечи постепенно, но не спеша выполняйте круговые движения. Дышите ровно и спокойно.
- Наклоны в стороны. Начальное положение стоя. Руки прижмите к туловищу. Делайте наклоны. При наклонах руки перемещаются вдоль тела, но не отрываются. Выполняйте по 10 раз в каждую сторону. При наклоне- выдох. При выравнивании — вдох.
- Скручивание. Спина, кроме верхнего грудного отдела, остается неподвижной. Руки на плечах. Поворачиваем корпус вправо и влево. Таз остается неподвижным.
Тренируем мышцы спины
Этот комплекс оздоровительных упражнений направлен на тренировку мышц шеи и спины, образуя «корсет» для позвоночника. Но необходимо помнить, что желаемый эффект от упражнений, когда его выполняют минимум 10 секунд, повторяя хотя бы 3-4 раза.
Смещение межпозвоночных дисков: как распознать и вылечить?
Спондилолистез. В чём причины этого заболевания, каковы его симптомы и как уберечься от недуга. Лечение довольно разнообразное и зависит от тяжести заболевания, но самое главное – вовремя обратиться к специалисту, который поможет избежать инвалидности.
Спондилолистез (смещение межпозвоночных дисков) является довольно распространённым заболеванием, вызванным сдвигом позвонков, сдавливающих сосудисто-нервный пучок. Как правило, это бывает в пояснично-крестцовой части и влечет за собой болевые ощущения, нарастающие при движении. Чтобы не дать возможности развиться серьёзным осложнениям, таким как искривление позвоночника, необходимо вовремя обратиться в лечебное учреждение и начать обследование.
Отчего смещаются позвонки
- Смещение вызывается деструкцией позвоночного диска, а также резким неосторожным движением или тяжёлыми нагрузками, связанными с подъемом тяжестей, работой в наклон.
- У молодых людей позвонок может сместиться в результате мышечной слабости, нарушения обмена веществ, авитаминоза.
- У людей старшего возраста смещение позвонков ведет к ущемлению нервных окончаний и искривлению позвоночника, что может привести к малоподвижности нижних конечностей.
- Одной из причин спондилолистеза является киста, новообразование или изменение состава позвонка, а также воспалительные процессы и травмы.
Как проявляется заболевание
Бывает, что сдвиг позвонков никак не проявляется. У человека нет жалоб, а выявляется совершенно случайно, например, при медосмотре.
Обычно наблюдаются следующие симптомы:
- Боли в пояснице при физической нагрузке, хотя такие проявления бывают и при других заболеваниях, например, сколиозе, остеохондрозе, протрузии дисков позвоночника поясничного отдела, миозите и других.
- Боли в одной из конечностей.
- Ограничение движений, ощущение онемения спины, ног.
- Боли по ходу нерва в одной из ног (радикулит).
- Ущемление нервных окончаний вызывает болевые ощущения в ногах, их онемение и слабость.
- Хромота.
Как обнаружить заболевание
Для того чтобы заболевание не развивалось дальше, нужно обратиться сначала к терапевту, а затем, после предварительного обследования, он даст направление к узкому специалисту: инструктору по лечебной физкультуре, массажисту, невропатологу, но лучше посетить вертербролога, который проведет надлежащее обследование:
- Рентгенография в положении сгибания и разгибания поясницы;
- МРТ;
- Компьютерная томография.
К сожалению, вертебролог принимает только в крупных медицинских центрах, и далеко не все могут обратиться к такому специалисту.
Как лечиться
В зависимости от состояния пациента выбирается вид лечения, которое может быть консервативным или оперативным. Основой лечения является укрепление мышечного аппарата. Консервативное лечение сводится к следующему:
- Для облегчения состояния необходимо применять в первую очередь обезболивающие и противовоспалительные препараты.
- Кортизоновая блокада – при резких болях, онемении конечностей.
- Хороший эффект даёт массаж, мануальная и рефлексотерапия.
- Часто применяется вытяжение с помощью специальных аппаратов. Это улучшает гемодинамику и устраняет зажим нервных окончаний.
- Физиолечение парафином, грязями, водой.
- Моцион, лечебная физкультура, хороший эффект дают занятия на турнике и шведской стенке.
Если все это не даст нужного эффекта, необходима операция, целью которой является изменение строения позвонков, дисков и всего позвоночника. В этом случае необходимо обратиться к ортопеду-хирургу. Оперативное вмешательство ведёт к улучшению и даже полному выздоровлению.
Спондилолистез – часто встречающееся заболевание, которое ведёт к частичной и даже полной инвалидности.
Необходимо не запускать болезнь, обратиться к врачу на начальной стадии, чтобы провести нужное лечение и избежать необратимых последствий.
Позвоночник – это серьезно. Здесь недопустимо самолечение, увлечение народными средствами, «нетрадиционной» медициной, излишне доверие к так называемым знахаркам и целителям. Методы народной медицины должны не заменять, а дополнять основное лечение, назначенное врачом.
Читайте так же
-
Как лечить позвоночник особенным детям? Пути решения проблемы
Основные проблемы с детским позвоночником, а также нюансы оказания помощи и реабилитации детей с особенностями развития, в частности с аутизмом и аутичными чертами характера. По данным ВОЗ,…
-
Невралгия тройничного нерва
В данной статье речь пойдет о невралгии лицевого нерва. Что собой представляет заболевание, каковы причины возникновения, а также рассмотрим симптоматику и как проводится диагностика, разберем как…
-
Локализация и причины головной боли в различных областях
Для большинства людей головная боль — обычное неприятное жизненное явление, с которым можно бороться. У головной боли существует не менее 300 разнообразных причин для возникновения, начиная от…
-
Лечение пареза с помощью народных методов
Парез – это заболевание, возникшее в результате утраты мышцами своей массы, что является следствием поражения нервных окончаний и волокон. Больные парезом люди прибегают совместно с медикаментозным…
-
Самбурова Ольга
2014-10-01 16:50:0124 сентября 2014 я , Самбурова Ольга Николаевна, обратилась в Клинику Бобыля (Пятницкое ш. 37) к доктору Ким Виталию Валерьевичу. Взглянув на снимок, доктор поставил диагноз – травма таза (46 лет назад был разрыв симфиза во время родов). В результате лечения: 1. У меня появилось прямохождение; 2…. Читать дальше
-
Марго
2014-01-26 21:43:13В клинике Бобыря мне понравилось – и персонал, и атмосфера там замечательные. Обращалась к двум врачам – Животову и Безносову. Лечиться у первого почему-то понравилось больше. Не хочу сказать, что Безносов плохой специалист. Нет, мне кажется, в учреждениях такого уровня просто нет… Читать дальше
-
Наталья Алексеевна
2014-09-25 13:05:23Еще со школы мучилась болями в шее, и общими проблемами с позвоночником. В поликлинике прописывали водные процедуры и знаменитый воротник Шанца. К 26 годам, начались очень сильные боли, к тому же онемевали руки. Решила рискнуть и обратилась в клинику Бобыря. Весь персонал клиники произвел более… Читать дальше
-
Анелия
2019-02-16 09:38:22После операции на позвоночник в грудном отделе не могла ходить так же были проблемы в поясничном и шейном отделе позвоночника….был целый букет проблем…благодаря врачам в клинике им.Михаила Анатольевича Бобыря я снова иогу полноценно жить и участвовать в жизни детей и внуков . Очень благодарна… Читать дальше
Практически каждый слышал о таком заболевании, как сколиоз — искривлении позвоночника вправо или влево относительно своей оси. Это одна из наиболее распространенных болезней в мире, которая поражает, в основном, детей и подростков. По статистике, примерно у 80% школьников диагностируют врожденный или приобретенный недуг. Заболевание вызывает асимметрию тела, а при отсутствии своевременного лечения может стать причиной нарушения работы внутренних органов и систем. При диагностике сколиоза первой степени применяется консервативная терапия, которая в большинстве случаев возвращает полноценное здоровье.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы заболевания
В зависимости от прогрессирования, болезнь делят на 1-4 стадии, где первая является легкой, а четвертая — наиболее тяжелой. Начальный сколиоз очень трудно заметить, поскольку он выражен в небольшой сутулости и еле заметной асимметрии. Угол искривления составляет менее 10 градусов. Определить недуг на данном этапе можно лишь при посещении специалиста, который и будет заниматься исправлением сколиоза. Чаще всего диагностируется вторая стадия заболевания, симптомами которой являются:
- заметный перекос плеч и таза;
- выпуклый и вогнутый мышечный валик;
- лопатки на разном уровне;
- изменение походки;
- визуальная кривизна позвоночника;
- спинная боль;
- быстрая утомляемость.
Такую фазу заболевания нужно обязательно лечить, поскольку оно может привести к нарушению работы жизненно важных органов: сердца, легких, печени, спинного мозга. Следующая, третья, стадия характеризуется заметной деформацией тела: кривизной таза и плеч, наличием горба, неровной осанкой.

Причины развития
Сколиоз бывает врожденным и приобретенным. В первом случае его причиной становится неправильная закладка и формирование позвоночного столба, аномальное развитие бедер и позвонков, реберное сращивание. Такая патология встречается у 25% больных сколиозом. Чаще же недуг возникает вследствие внешних факторов, при этом анатомические изменения позвонков отсутствуют. Исправление сколиоза в таком случае не представляет никаких трудностей. Спровоцировать болезнь могут:
- продолжительное сидение в неправильной позе;
- систематическое нарушение осанки;
- укорочение одной из нижних конечностей;
- травмы таза или ног;
- воспаление мышц.
Также недуг может быть следствием таких болезней, как остеохондроз, грыжа межпозвоночных дисков, радикулит, рахит, детский церебральный паралич. По статистике, сколиоз чаще диагностируют у девочек из-за более слабого мышечного корсета. В целом же болезнь поражает детей в возрасте от 5 до 15 лет, когда происходит активный рост и формирование опорно-двигательной системы.
К какому врачу обратиться?
Чтобы диагностировать заболевание, нужно обратиться за помощью к одному из следующих специалистов:
Наши специалисты

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

94%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Первый имеет более глубокие профильные знания относительно заболеваний спины. Именно ортопед знает, как исправить сколиоз. Если признаки недуга явные, предварительный диагноз может быть поставлен по результатам осмотра. Дополнительное исследование в виде рентгенографии проводится в большинстве случаев. Кроме того, для полноты анамнеза врач может задать несколько вопросов пациенту:
- Когда вы начали испытывать боль в спине?
- Появляется ли она в состоянии покоя?
- Каким родом деятельности вы занимаетесь?
- Приходится ли вам долгое время пребывать в одной позе?
- Беспокоят ли вас головные боли?
Таим образом, специалист сможет предположить причину, которая вызвала недуг, и устранить ее. Прежде, чем начинать лечение, он направит еще на несколько обследований, которые исключат наличие осложнений, например, ультразвуковую диагностику, компьютерную томографию, электрокардиограмму, лабораторные исследования.
Как исправить сколиоз?
Лечение заболевания зависит от степени его развития, причины, возраста пациента и иных факторов. Так, для устранения сколиоза первой степени уделяется внимание мышечному укреплению. Если болен ребенок, врачи советуют отдать его в спортивную секцию. Основными лечебными мероприятиями являются:
- утренняя зарядка;
- ЛФК;
- массаж;
- плавание;
- активный образ жизни.
Вторая стадия болезни характеризуется более развитой деформацией позвоночника. Чтобы исправить состояние больного, кроме вышеперечисленных способов, применяется специальный корсет. Время его ношения зависит от того, насколько сильно выражены симптомы. Для лечения сколиоза третьей степени применяются:
- лечебная гимнастика;
- массажи;
- физиотерапевтические процедуры;
- ношение корсета;
- оперативное вмешательство.
Третья и четвертая стадии характеризуются большим углом искривления позвоночника, поэтому нередко пациенту требуется корректирующая операция. Применение лекарственных препаратов является лишь вспомогательной мерой, направленной на снижение болевого синдрома, снятия воспаления или отечности.
Как убрать в домашних условиях?
Основной задачей при лечении заболевания является устранение причины и симптомов. Главную роль в этом занимает лечебная физкультура — комплекс физических упражнений различной направленности. При сколиозе важно укреплять мышцы и устранять асимметрию. В этом поможет физкультурный комплекс, который будет полезен даже человеку, не имеющему проблем со спиной. Итак, бороться со сколиозом помогут следующие упражнения:
- Лечь на живот, руки вытянуть вперед. Одновременно тянуть верхние и нижние конечности вверх, затем вернуться в первоначальное положение. Так повторить 20 раз.
- Стоя, отвести ногу со стороны искривления в сторону, а руки завести за голову. Одновременно разводить локти в стороны и прогибать туловище на вдохе. Количество повторений — 15 раз.
- Лежа на животе, по одной сгибать ноги в коленях 10 раз. Затем сгибать одновременно две ноги, повторить упражнение еще 10 раз.





























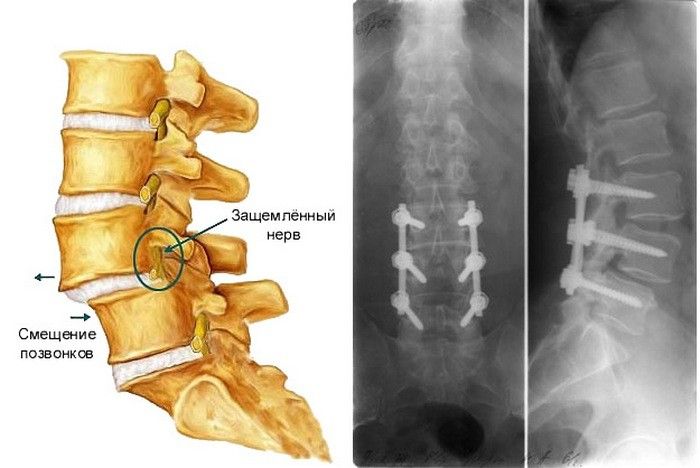
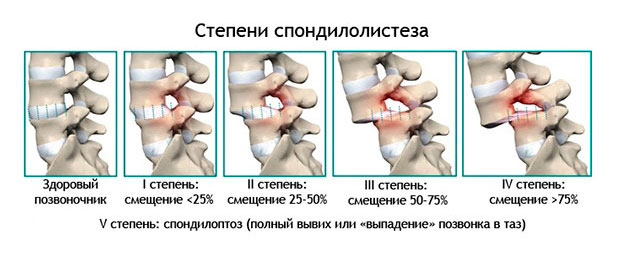
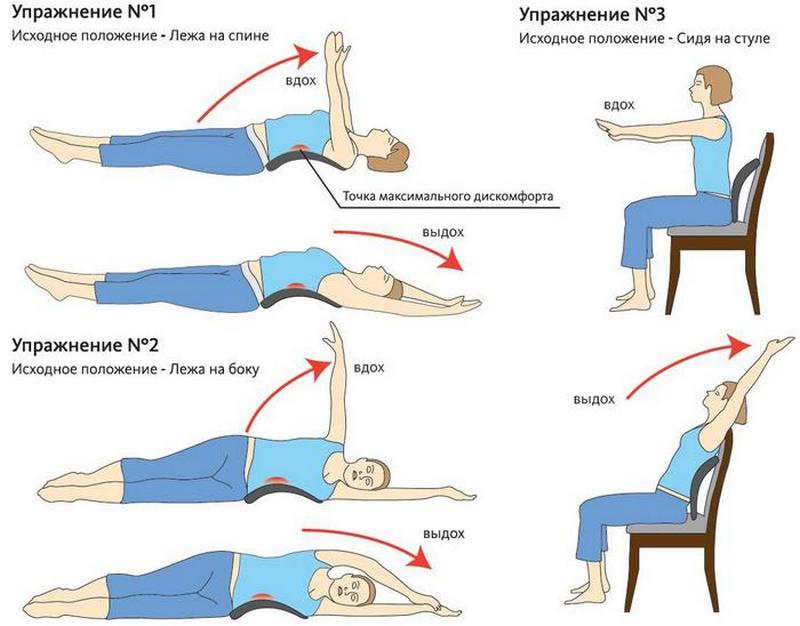















 Все про спондилит поясничного отдела позвоночника: причины, симптомы, лечение.
Все про спондилит поясничного отдела позвоночника: причины, симптомы, лечение.